دکتر معصومه اخوان آذری- متخصّص زنان و زایمان
دکتر معصومه اخوان آذری- متخصّص زنان و زایمان
عکسبرداری رنگی از رحم یا هیستروسالپنگوگرافی یک روش تشخیصی در بسیاری از بیماریهای زنان، با کمک اشعّۀ x است. مادّۀ رنگی به ایجاد تصویر شفّاف برای بررسی بهتر کمک میکند.
عکسبرداری از رحم به دلایل مختلفی انجام میشود. بیشتر پزشکان عکس رنگی رحم را برای خانمهایی که مشکل ناباروری دارند درخواست میکنند. بهعبارتی، هیستروسالپنگوگرافی اولین آزمایش تشخیصی برای ارزیابی باز بودن لولهها است.
کاربرد عکس رنگی رحم
• بررسی انسداد لولههای رحم که یکی از اصلیترین علل ناباروری است.
• بررسی علل سقط مکرّر
• بررسی ناهنجاریهای ساختمان رحم، رحم دو شاخ و تک شاخ
• بررسی ساختمانی حفرۀ رحم از نظر چسبندگی، پولیپ و فیبروم
شرایط انجام هیستروسالپنگوگرافی
• باردار نبودن: در صورت هرگونه شک به بارداری انجام عکس رنگی ممنوع است.
• بهترین زمان برای گرفتن عکس 5 روز تا یک هفته از شروع عادت ماهانه است.
• سابقۀ حسّاسیت به مادّۀ حاجب یکی از موارد ممنوعیت عکس رنگی است.
آیا عکس رنگی رحم دردناک است؟
درد کمی در حین تصویربرداری ممکن است ایجاد شود که با مصرف مسکّن قبل از انجام به حداقل میرسد.
آیا امکان عفونت بهدنبال عکس رنگی وجود دارد؟
با مصرف آنتیبیوتیک تجویزی از روز قبل از گرفتن عکس، احتمال عفونت به حداقل میرسد.
آیا گرفتن عکس رنگی عوارضی به همراه دارد؟
عوارض عکس رنگی در حد درد و کمی سوزش هنگام فرایند انجام آن است.
خونریزی خفیف واژینال، احساس گیجی و درد شکم و در موارد نادر کاهش سطح هوشیاری و گرفتگی عضلانی نیز از عوارض عکس رنگی رحم است.
اگر بعد از گرفتن عکس رنگی دچار علائم زیر شدید، حتماً به پزشک مراجعه کنید: تب، درد شدید لگنی، ترشّحات واژینال بدبو، تهوّع و... .
مراحل تصویربرداری
بیمار در وضعیت ژینکولوژی باید بخوابد و داخل واژن تمیز شود. سپس مادّۀ حاجب از طریق کانولا وارد حفرۀ رحم میشود و پس از پر شدن کامل حفرۀ رحم مایع حاجب وارد لولههای رحم میگردد. در هر سطح اگر حرکت مایع مختل شود، نشاندهندۀ ناهنجاری یا انسداد است. گاهی نیاز به تکرار این فرایند برای بررسی تکمیلی است.
مزایای عکس رنگی رحم
روشی کمتهاجمی است.
مدّت عمل کوتاه است.
باعث تشخیص سریع بعضی از علل نازایی میشود.
در بعضی از موارد سبب رفع چسبندگی لولههای رحم میگردد.
در مواردی که بیمار همکاری لازم را در موقع گرفتن هیستروسالپنگو گرافی نداشته باشد، این عمل زیر بیهوشی عمومی انجامپذیر است.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
پروستات عضوی از دستگاه تناسلی مردانه است که به اندازه و شکل یک شاه بلوط در اطراف ابتدای مجرای ادرار مردان و زیر مثانه قرار گرفته است. این عضو درواقع جزء غدد ترشّحی درونریز بدن به حساب میآید و مواد تولیدی آن بخش مهمّی از مایع منی را تشکیل میدهند. ازجمله مواد تولیدی پروستات که در مایع منی یافت میشوند میتوان از اسید سیتریک، روی، چربیها، کلسترول و پروتئینهای مختلف ازجمله آنتیژن اختصاصی پروستات PSA نام برد. تحقیقات نشان دادهاند که این مواد در لغزندهسازی و ضدّ عفونی کردن مجرای ادرار، تغذیه و تکامل اسپرم و کشتن باکتریها در مایع منی نقش دارند.
شیوع
بررسی بافتشناسی روی پروستات افراد پس از مرگ نشان داده است که تغییرات مربوط به بزرگی خوشخیم پروستات (BPH) از دهة چهل عمر شروع میشود و در دهة نود عمر در صددرصد افراد وجود دارد. این تغییرات در تمام نژادها و مناطق جغرافیایی تقریباً مشابه است، امّا تغییرات بافتشناسی به معنای بروز علائم در همة افراد نیست. بررسی شیوع کلینیکی BPH در نقاط مختلف و نژادهای مختلف بررسی شده است و هرچند در این مطالعات نتایج متفاوتی به دست آمده، امّا بهطور ساده شاید بتوان گفت که پس از چهل سالگی حدود ده تا بیست درصد افراد دچار علائم BPH میشوند و پس از شصت سالگی این رقم به حدود پنجاه درصد میرسد، یعنی حدود پنجاه درصد افراد پس از شصت سالگی دچار علائم بزرگی خوشخیم پروستات میشوند و نیازمند اقدام مناسب هستند.
علّت بزرگی خوشخیم پروستات
ازآنجاکه با افزایش سن، بیماریهای مختلفی در انسان ظاهر میشوند، تعیین عامل اختصاصی برای به وجود آمدن BPH کار سادهای نیست. مسلّم است که برای ایجاد BPH دو عامل الزامی است: یکی وجود هورمون مردانة تستوسترون از دوران جنینی و دوم افزایش سن، یعنی در مردانی که به هر دلیل در آنها کمبود هورمون مردانة تستوسترون وجود داشته باشد و در افراد جوان، بزرگی خوشخیم پروستات ایجاد نمیشود.
بررسی عواملی مثل سطح اقتصادی- اجتماعی و میزان درآمد فرد، مذهب، میزان فعّالیّت جنسی، مصرف الکل، مصرف سیگار، فشار خون، وازکتومی و حتّی رژیم غذایی ارتباط واضح و مشخّصی را با افزایش بروز BPH نشان ندادهاند. امّا شواهد نشان میدهد که چاقی، کاهش فعّالیّت بدنی، افزایش BMI و وجود سندروم متابولیک (مجموعة فشار خون، چاقی ناحیة شکمی، سطح بالای چربی خون و افزایش سطح انسولین خون) احتمال ابتلا به BPH را زیاد میکند و برعکس فعّالیّت بدنی و ورزش اثر حفاظتی در مقابل این بیماری دارد. همچنین مشخّص شده است که بروز BPH در فرزندان افرادی که در سنین پایینتر دچار این بیماری شدهاند و نیاز به جرّاحی پیدا کردهاند، بیشتر است.
علائم و نشانهها
بهطور ساده شاید بتوان گفت که افزایش بافت ترشّحی سلولهای عضلانی در بافت پروستات (در اثر کاهش مرگ سلولی) منجر به تنگ شدن مسیر خروج ادرار میشود و در مقابل مثانه برای خارج کردن ادرار فعّالیّت بیشتری میکند. البته امروز ثابت شده است که عواملی مثل تغییرات ناشی از سن در بافت مثانه، تغییرات سیستم عصبی، چگونگی فعّالیّت کلیه برای غلیظ کردن ادرار، بیماریهای همراه و حتّی اختلالات خواب در میزان، شدّت و چگونگی بروز علائم BPH دخیل هستند.
مجموعة این عوامل منجر به بروز علائم BPH میشوند که عبارتاند از: کاهش فشار ادرار، کاهش قطر جریان ادرار، تأخیر در شروع ادرار، زور زدن برای دفع ادرار، احساس باقی ماندن و عدم تخلیة کامل ادرار، منقطع بودن جریان ادرار، تکرّر ادرار در روز یا شب، درد و سوزش در مجرای ادرار هنگام دفع، احساس فوری بودن نیاز به دفع ادرار و گاهی بیاختیاری ادرار.
علائم دیگری مثل وجود خون در ادرار، بند آمدن جریان ادرار و گاهی علائم ناشی از صدمة کلیه و نارسایی کلیه نیز ممکن است دیده شود.
مهمترین نشانة بیماری در معاینه، لمس پروستات بزرگ از طریق مقعد است. البته برای اثبات وجود BPH نیازی به وجود همة این علائم نیست و در افراد مختلف ممکن است یک یا چند علامت بارزتر باشد و شخص را به سمت توجّهات پزشکی سوق دهد.
تشخیص
متخصّص اورولوژی بر اساس علائم بیمار، معاینه و انجام بررسیهای پاراکلینیک مناسب مثل آزمایش ادرار و خون، سونوگرافی و سیستوسکوپی و ... بزرگی خوشخیم پروستات را تشخیص میدهد.
درمان
آیا همة افرادی که دچار BPH کلینیکی میشوند، نیازمند درمان هستند؟ در جواب باید گفت: نه. زیرا اولاً بسیاری از افراد، علائم خفیفی دارند و از وجود آنها احساس ناراحتی زیادی نمیکنند؛ این افراد نیازمند هیچ درمانی نیستند. دوم اینکه بررسیها نشان دادهاند که درصدی از افراد مبتلا به BPH در طول زمان بهبود مییابند، بنابراین به درمان احتیاج پیدا نمیکنند.
امّا درصورتیکه علائم BPH آزاردهنده شود، لازم است که فرد حتماً به پزشک متخصّص مراجعه و درمان مناسب را دریافت کند، زیرا اولاً افراد در هر سنّی نیازمند آسایشاند و حق دارند زندگی خوبی داشته باشند، پس برای حفظ یک خواب راحت هم که شده ممکن است درمان لازم باشد. دوم اینکه احتمال بروز عوارضی مثل عفونت ادرار، سنگ مثانه، خونریزی از ادرار، صدمه و نارسایی کلیه و شایعتر از همه بند آمدن کامل جریان ادرار در افرادی که علائم شدیدتری دارند بیشتر است. بنابراین برای جلوگیری از بروز احتمالی این عوارض نیز گاه درمان لازم است. سومین نکته این است که درمانهای دارویی مؤثر و کمعارضهای برای کنترل علائم BPH به وجود آمده است.
درمانهای دارویی
داروهای موجود برای درمان BPH دو دستهاند. دستة اول با اثر بر سلولهای عضلانی منطقة پروستات و گردن مثانه، باعث شل شدن آنها میشوند و در نتیجه مقاومت در مقابل جریان ادرار را کاهش میدهند. این داروها معمولاً اثر سریعی دارند و میتوانند علائم بیمار را در مدّت کوتاهی کاهش دهند. البته به همان ترتیب که با شروع مصرف اثر میکنند، با قطع مصرف اثرشان از بین میرود و علائم بیماری باز میگردد. بنابراین بیمار باید بپذیرد که تا زمانی که پزشک متخصّص صلاح نمیداند، دارو را قطع نکند. ازجملة این داروها در ایران عبارتاند از: پرازوسین، تامسولوسین.
دستة دوم داروهای درمان BPH از طریق کاهش هورمون دی هیدروتستوسترون در بافت پروستات است که منجر به کوچک شدن آن میشوند، امّا این دارو برای شروع اثر، نیازمند زمان است و حداکثر اثر آن پس از شش ماه ظاهر میشود. فیناستریه نوع اصلی این دستة دارویی در ایران است. داروهای گیاهی مختلفی برای درمان بزرگی خوشخیم پروستات پیشنهاد شدهاند، امّا تفاوت اثر آنها با دارونما در هیچ مطالعة بیطرفانهای ثابت نشده است!
درمانهای جرّاحی برای بزرگی خوشخیم پروستات
در صورت وجود یکی از علائم زیر ممکن است پزشک متخصّص ارولوژی درمان جرّاحی را لازم بداند:
درمانهای غیر دارویی مختلفی مثل گذاشتن فنر stant، باز کردن مجرا با فشار بالون، تخریب بافت پروستات با امواج مایکروویو یا سوزنهای مولّد گرما، تزریق مواد خاص در پروستات و ... برای درمان BPH ارائه شدهاند، امّا به دلایل مختلفی مصرف عام پیدا نکردهاند و فقط در موارد خاصّی پیشنهاد میشوند.
عمل جرّاحی پروستات با لیزر (لیزر واقعی و نه هر عمل جرّاحی بسته !) نیز با وجود نتایج خوب آن، به دلیل نیاز به امکانات خاص و هزینة بالا کمتر مورد استفاده قرار میگیرد. به همین دلیل هنوز اعمال جرّاحی استاندارد پروستات عبارتاند از: خارج کردن پروستات از طریق مجرا (TUR) و یا عمل جرّاحی باز پروستات. نتایج این دو روش بسیار خوب و عوارض آنها با استفاده از وسایل و تکنیکهای جدید نسبتاً کم است. البته این حق بیمار است که از عوارض احتمالی مطلع باشد و با آگاهی جرّاحی را بپذیرد.
عوارض اصلی پس از عمل جرّاحی باز و یا TUR پروستات عبارتاند از: تکرّر و سوزش ادرار، خونریزی با ادرار و گاهی بیاختیاری که عموماً پس از مدّتی رفع میشوند. احتمال بروز مشکلات در روابط جنسی و احتمال نیاز به جرّاحی محدود به دلیل بروز تنگی در ناحیة عمل نیز از عوارضی است که بیمار باید از میزان چگونگی احتمال بروز آنها مطّلع باشد.
مرگومیر به دلیل عمل جرّاحی برای بزرگی خوشخیم پروستات بسیار نادر است و عموماً ناشی از وجود بیماریهای همراه مثل بیماری قلبی در سنین بالاست.
نکات مهم

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
در دوران بارداری خون مادر و جنین کاملاً از هم جدا است. موادّ غذایی و اکسیژن از طریق جفت مبادله میشوند و احتمال مخلوط شدن خون مادر و جنین بسیار کم است. اما ممکن است در هنگام خونریزی در طی بارداری، در هنگام سقط جنین، حاملگی خارج از رحم، در زمان آمنیوسنتز و یا نمونهگیری از جفت مقداری از خونِ جنین وارد بدن مادر شود و این تداخل خونی در ناسازگاری RH خون مهم است. در مادران با گروه خونی RH منفی و پدر با گروه خونی مثبت این مسئله مهم است و آمپول روگام باید در موارد فوق حتماً تزریق شود.
آمپول روگام یک محلول استریل است که از پلاسمای انسان تولید میشود. این آمپول باعث میشود خون مادر علیه خون جنین تحریک نشود. اگر گروه خونی مادر منفی و گروه خونی پدر مثبت باشد لازم است تا در هر بارداری تزریق آمپول روگام انجام شود. در صورتی که مادر و پدر هر دو گروه خونی منفی داشته باشند مشکلی وجود ندارد و جنین بهطور حتم گروه خونی منفی خواهد داشت. مثبت بودن گروه خونی هر دو والد نیز مشکلی ایجاد نمیکند و تنها در صورت منفی بودن گروه خونی مادر و پدری با گروه خونی مثبت نیاز به تجویز آمپول روگام است. در این مادران باید در هر بارداری در هفتۀ بیستوهشتم آمپول روگام حتماً تزریق شود و پس از تولّد فرزند، در صورتی که گروه خونی فرزند مثبت باشد، باید حتماً تزریق شود.
یکی از مواقعی که به احتمال زیاد خون جنین وارد خون مادر میشود، هنگام زایمان است که جفت خارج میشود. اگرRH خون مادر منفی و برای جنین مثبت باشد، خون مادر پادتنهایی را میسازد که به این مسئله واکنش میدهد و این پادتنها بعد از زایمان همچنان در خون مادر میمانند. پادتنها در زایمانهای بعدی مادر، گلبولهای قرمز جنین دوم را تخریب میکنند و باعث کمخونی و حتی ممکن است باعث مرگ او شوند.
نحوۀ تجویز آمپول روگام
دستورالعمل کشوری برای تزریق آمپول روگام یک بار در هفتۀ 28 بارداری و بار دوم در 72 ساعت اول بعد از زایمان است. قبل از تزریق آمپول روگام حتماً باید آزمایش کومبس غیرمستقیم انجام شده باشد. آزمایش کومبس غیرمستقیم منفی نشان میدهد مادر آنتیبادی بر علیه گلبولهای قرمز نوزاد تولید نکرده است و در این صورت میتوان تزریق را انجام داد. اگر مادر باردار با گروه خونی منفی در طی 72 ساعت بعد از زایمان به هر علتی روگام را تزریق نکرده باشد بهتر است حتی تا 28 روز پس از زایمان تجویز شود.
نحوۀ تزریق آمپول روگام
نحوۀ تزریق آمپول روگام بهصورت عضلانی است. دوز روگام 300 میکروگرمی است. از عوارض جانبی احتمالی این دارو ناراحتی در محل تزریق، درد عضلانی، تب و خوابآلودگی است.
آیا در صورت سقط باید آمپول روگام تزریق شود؟
اگر سقط جنین در کمتر از 13هفتگی حاملگی صورت گیرد، یک دوز کوچک روگام که حاوی 50 میکروگرم است کافی است. در صورتی که سقط در بیش از 13هفتگی حاملگی صورت گیرد باید یک دوز کامل، که همان آمپول 300 میکروگرم است، تزریق شود.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
بلوغ به معنای رشد یافتن و به کمال رسیدن کودک است. با ورود به سن بلوغ در وضع ظاهر و رفتار کودک تغییرات مهمّی بهوجود میآید و پس از آن کودک از دوران کودکی جدا میشود و پا به دوران نوجوانی میگذارد. در دختران اولین علامت بلوغ، رشد پستان (جوانه زدن) است، سپس رشد موهای ناحیۀ تناسلی و زیربغل شروع میشود و پس از آن جهش رشد اتّفاق میافتد. آخرین مرحلۀ بلوغ دختران منارک است. منارک شروع چرخۀ قاعدگی یا اولین خونریزی قاعدگی است و یکی از مهمترین مراحل در زندگی همۀ دختران به حساب میآید. اولین خونریزی قاعدگی بیانگر این است که سالهای باروری یک دختر شروع شدهاست. با شروع بلوغ، مغز دختران به تولید هورمون فرمان میدهد. برخی از این هورمونها طی چرخهای بدن دختر را هر ماه برای بارداری احتمالی آماده میکنند. هنگامیکه سطح هورمون زنانه (استروژن و پروژسترون) بالا میرود، دیوارۀ رحم با لایهای از خون و بافت اضافی ضخیمتر میشود تا محیط آن برای ورود و کاشت تخمک آماده شود. درصورتی که بارداری رخ ندهد، سطح هورمون پایین میآید و لایۀ اضافی دیوارۀ رحم ریزش میکند و از راه واژن از بدن خارج میشود. به این چرخه، چرخۀ قاعدگی گفته میشود.
اولین قاعدگی چه زمانی شروع میشود؟
بیشتر دختران اولین بار در 11سالگی تا چهاردهونیمسالگی پریود میشوند، اما بهطور کلی از 9سالگی تا 16سالگی طبیعی است. اولین خونریزی پریود سبک است و ممکن است شبیه لکّهبینی باشد. در دفعات بعد گاهی این وضعیت تغییر خواهد کرد. معمولاً در زمان قاعدگی در 2 روز اول خونریزی زیاد است و سپس کاهش مییابد، اما میزان خونریزی در هر فرد متفاوت است. مدّت خونریزی بهطور متوسّط 3 تا 7روز است ولی زمان 2 تا 8 روز نیز طبیعی است. ممکن است رنگ خون قرمز و گاهی قهوهای یا حتی سیاه باشد.
اولین پریود کاملاً غیرمنتظره رخ میدهد، بنابراین باید از قبل دختران را آماده کرد. ممکن است پریود زمانی اتّفاق بیفتد که آنها در مدرسه هستند. والدین بهخصوص مادران نقش بسیار مهمّی در آماده کردن دختران برای اولین قاعدگی دارند. درصورتی که دختر نوجوان دارید و در حولوحوش دوران بلوغ است، یک کیف کوچک برایش آماده کنید که شامل لباس زیر و یکی دو عدد نوار بهداشتی باشد و همیشه آن را در کیف مدرسه یا هرجای دیگری که میرود با خودش همراه داشته باشد.
چه هنگام باید به پزشک مراجعه کرد؟
• اگر چرخۀ قاعدگی هر بار زودتر از 21 روز یا دیرتر از 35 روز اتّفاق بیفتد.
• اگر پریود همیشه منظّم بوده و ناگهان چند ماه پشت هم بینظمی در آن دیده شود.
• اگر قاعدگی بیشتر از 7 روز طول بکشد.
• اگر دردهای عضلات شکم و کمر آنقدر شدید است که با مسکّنهای معمولی رفع نمیشود.
• اگر گرفتگی عضلات چنان شدید است که نمیتوانید کارهای روزمرّه را انجام دهید یا به مدرسه بروید.
• اگر خونریزی آنقدر شدید است که هر یک یا دو ساعت باید نوار بهداشتی را عوض کرد.
• اگر در 16سالگی هستید و هنوز پریود نشدهاید.
برای کاهش درد و گرفتگی عضلانی شکم در هنگام پریود چه باید کرد؟
گرفتگی و درد عضلات شکم، به بدن برای رها کردن دیوارۀ رحم کمک میکند، اما این درد میتواند بسیار ناخوشایند و آزاردهنده باشد.
برای کم کردن این درد میتوان اقدامات زیر را انجام داد:
o مصرف داروها مانند ایبوپروفن و مفنامیکاسید
o استفاده از حولۀ گرم یا کمپرس گرم روی شکم و کمر
o دوش آب گرم میتواند مفید باشد.
o اگر کمردرد دارید، از ایستادن طولانیمدّت خودداری کنید.
o تحت نظر پزشک از مکمّل کلسیم و منیزیم استفاده کنید تا گرفتگی عضلات و درد شما را کاهش دهد.
o بهطور عمیق نفس بکشید و به یک موسیقی آرام گوش دهید.
o اگر شدّت درد آنقدر زیاد است که فرد حالت تهوّع داشته و قادر به بیرون آمدن از تخت و انجام فعّالیتهای روزانه نباشد، حتماً باید به پزشک مراجعه کند.
بهتر است مادران قبل از به بلوغ رسیدن فرزندان در حوالی 9 تا 12سالگی با آنها دربارۀ اولین پریود صحبت کنند. دخترتان قبل از شروع اولین قاعدگی باید بداند که قرار است چه اتّفاقی در بدنش بیفتد؛ اینکه قاعدگی چیست و چندوقت یک بار اتّفاق میافتد، یا چه مقدار خون از او خارج خواهد شد و چند روز احتمال خونریزی وجود دارد.
مادران عزیز، با توصیههای زیر تا حدّ زیادی میتوانید به دختر نوجوان خود، که برای اولین بار پریود را تجربه میکند، کمک کنید:
o به دخترتان اطمینان دهید که قاعدگی یک قسمت طبیعی از زندگی است.
o هرگز با بازگو کردن تجربۀ شخصی در مورد قاعدگی خود چه بد و چه خوب سعی نکنید تا ساختار ذهنی دختر نوجوان را شکل دهید.
o وسایل مختلفی که میتوان از آنها در دوران قاعدگی استفاده کرد، و طرز استفاده از آنها را برایش توضیح دهید. دخترتان هم در منزل و هم در بیرون، از نظر وسایل بهداشتی باید تأمین باشد.
o برای کاهش درد و گرفتگی عضلات شکم بهترین مسکّن را برایش فراهم کنید.
o او را تشویق به خوردن غذاهای سرشار از موادّ غذایی مفید کنید.
o حواستان به تغییرات خلقی دخترتان باشد. هنگامیکه دخترتان بهدلیل اولین قاعدگی و قاعدگیهای بعدی دچار تغییرات خلقی میشود، به او حریم خصوصی و فضای کافی بدهید تا با اطرافیان درگیر نشود. کنار آمدن با این حالت هم برای نوجوان و هم اطرافیان او میتواند کمی دشوار باشد. اگر این تغییرات خلقی او را آزرده کرده یا زندگی روزمرّهاش را مختل کردهاست، شاید لازم باشد از مشاور کمک بگیرید.
بهداشت دوران قاعدگی
با رعایت نکات زیر شادابی و سرزندگی خود را در دوران قاعدگی حفظ کنید:
• روزانه 6 تا 8 لیوان آب بنوشید.
• رژیم غذایی خود را بهگونهای تنظیم کنید تا از بروز یبوست در این دوران جلوگیری شود.
• هر 4 تا 8 ساعت نوار بهداشتی باید عوض شود، اما قانون ثابتی وجود ندارد؛ هرگاه احساس کردید که نوار بهداشتی مرطوب و چسبنده شده آن را عوض کنید.
• بهتر است در روزهای اول پریود، که خونریزی شدیدتر است، از نوارهایی با جذب بالا استفاده شود و با گذشت زمان، که مقدار خونریزی کمتر شد، انواع کوچکتر استفاده شود.
• ناحیۀ تناسلی را روزانه یک تا دو بار بشویید تا بوی نامطبوع حاصل از خونریزی قاعدگی کاهش پیدا کند.
• شستوشوی قسمت بیرونی ناحیۀ تناسلی با آب و صابونهای بهداشتی به پیشگیری از عفونت کمک میکند.
• پس از شستوشو ناحیه را با دستمال بهداشتی خشک کنید. باقی ماندن هرگونه رطوبت در ناحیۀ تناسلی زمینه را برای رشد باکتریهای بیماریزا و بروز عفونت فراهم میکند.
• اگر استفاده از نوارهای بهداشتی معطّر منجر به سوزش ناحیۀ
تناسلی میشود، از مصرف آنها اجتناب کنید.
• در طی دوران قاعدگی به بانوان و دختران عزیز توصیه میشود از لباسهای زیر نخی و پنبهای استفاده کنند.
• استفاده از آب گرم یا ولرم هنگام شستوشو در این دوران میتواند علاوهبر ایجاد آرامش در فرد، به کاهش دردهای ناحیۀ زیر شکم نیز کمک کند.
• فعّالیت بدنی و ورزش سبک در این دوران نهتنها مانعی ندارد، بلکه به عضلات آرامش میدهد و از مشکلات جسمی و روحی پیش از قاعدگی میکاهد.

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
با افزایش سنّ زنان قدرت باروری کاهش مییابد. فریز تخمک یکی از روشهای حفظ قدرت باروری زنان است که طی آن تخمکها از تخمدان خارج، فریز و در نهایت ذخیره میشوند. سنّ مناسب برای فریز تخمک، زیر 35 سال است. هر چه سن پایینتر باشد، کیفیت تخمکها بالاتر است.
خانمهای مجرد، خانمهایی که به دلایل تحصیلی و شغلی فعلاً قصد بارداری ندارند، زنانی که سابقۀ یائسگی زودرس (یائسگی زیر چهل سال) در خانواده دارند، زنانی که مبتلا به بیماریهای مزمن مثل اندومتریوز هستند و یا زنانی که مبتلا به سرطاناند و باید شیمی درمانی و پرتودرمانی انجام دهند، میتوانند جهت حفظ قدرت باروری خود از روش فریز تخمک استفاده کنند.
بعد از ویزیت اولیه و انجام آزمایشهای هورمونی لازم و سونوگرافی، فرایند فریز تخمک آغاز میشود. فرایند آمادهسازی تخمکها و خارجسازی آنها تقریباً دو هفته طول میکشد. بر اساس تحقیقات، تخمکهای فریزشده حداقل بهمدّت ده سال قابل نگهداریاند.
 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
رفتارهای جنسی در زندگی اکثر مردم نقش بسزایی دارد. رفتار جنسی یک موضوع کاملاً شخصی و خصوصی است که افراد بهندرت آن را با دیگران در میان میگذارند. به هنگام رشد جنسی، مردم دربارۀ ماهیت رفتارهای جنسی مطالبی یاد میگیرند و دربارۀ فعّالیتهای جنسی، خواسته و ناخواستههای خود را تعیین میکنند. علاوهبر آن در طول نوجوانی و اوایل بزرگسالی عملکرد جنسی اغلب با عزّت نفس همراه است و در رشد روانی افراد نقش مهمّی دارد.
دربارۀ اینکه چه چیزی از لحاظ جنسی هنجار به حساب میآید، هیچ تعریف دقیقی وجود ندارد، اما روانشناسان بالینی زمانی درگیر مسائل افراد میشوند که آنها در فعّالیتهای جنسی خود رنج میبرند یا در رابطۀ بینِفردی به مشکلاتی دچار میشوند.
شناخت زوجها به وجود تفاوتهای جنسی هر دو طرف میتواند به بهبود روابط بینِفردی آنها کمک شایانی کند. در این نوشتار به قسمتی از این تفاوتها اشاره میکنیم.
برای زن و مرد رابطۀ جنسی یک تجربۀ کاملاً متفاوت است. زنان آن هنگام بیشترین لذّت را از مصاحبت خواهند برد که احتیاجی به درخواست مستقیم آن نداشته باشند. بسیاری از اوقات زنها بهمنظور دستیابی به آرامش، ایجاد صمیمیت و نزدیکتر شدن به همسرشان دوست دارند که به حواشی بپردازند و بهتدریج خواستهها یا ناخواستههایشان را برملا میکنند.
تا هنگامیکه تمایل و برانگیختگی جنسی زنان به سطوح بالا نرسیده و شدّت نگرفته، آنها از تحریک غیرمستقیم لذّت بیشتری میبرند. زنان برخلاف آنچه مردان دوست دارند، میخواهند که بهجای تحریک مستقیم، در حسّاسترین نواحی سربهسرشان بگذارید و آن نواحی را که دوست دارند بهتدریج لمس کنید. هنگامیکه مردان پی ببرند که این روش بهراستی چه تأثیر شگرفی بر روی همسرشان دارد، بهخاطر مقاومتشان در برابر تمایلات و شهوتشان احساس قدرت خواهند کرد.
اما مردان متفاوتاند. لمس کردن مستقیم ناحیۀ تناسلی بهصورت خارقالعادهای برای آنها لذّتبخش است و باعث افزایش شهوت و میل جنسیشان میشود. بسیاری از زنان این موضوع را نمیدانند و مردشان بعد از انتظاری طولانیمدّت در نهایت دلسرد میشود و ناکام میماند.
زنان باید بدانند که بالاترین میزان لذّت و شهوت در مردان از طریق تحریک مستقیم ایجاد میشود. اما مردان باید بهخاطر داشته باشند که برای ایجاد لذّت و شهوت بیشتر در شریک جنسیشان باید تحریک مستقیم را به تأخیر بیندازند.
برای یک زن لذّت عالی از رابطۀ جنسی حکم تجمّع تدریجی تنش است. هر زمانی که او بتواند تمایل به رابطۀ جنسی را در خود احساس کند، به مقدار بیشتری ارضاکننده خواهد بود. درحالیکه یک مرد لذّت جنسی را در ابتدا بهعنوان یک رابطۀ تنشزا تجربه میکند.
از دیدگاه بیولوژیکی، مرد در رابطۀ جنسی مدام در جستوجوی رهایی است، درحالیکه زن در رابطۀ جنسی خواهان دریافت تنش بهواسطۀ تحریک تولیدشده است. مردان تلاش میکنند که از تنش رهاشده تخلیه شوند، ولی در همین حین زن بهدنبال افزایش تنش است. فرایند رابطۀ جنسی در زنان بهصورتی است که هرچه در مسیر آن پیشتر میروند، تمایلات جنسی آنها بالاتر میرود و به لایههای عمیقتری از انگیختگی جنسی میرسند.
باید به یاد داشت همانطور که مردان خواهان دستیابی به تمایلات و لذّات فوری هستند، زنان نیز خواهان کسب لذّت و احساسات در طول مدّت زمان بیشتری هستند. بنابراین یک مرد با کسب مهارت در هنر افزایش تدریجی تمایل زن میتواند در زمینۀ آگاهی از اینکه چطور میتواند همسرش را به اوج لذّت و هیجان برساند، اعتماد بهنفس و اطمینان لازم را بهدست آورد. البته خود این اعتماد بهنفس و اطمینان بهتنهایی برای زن تا حدّی تحریککننده است. حال سؤالی که مطرح میشود این است که چطور میتوان اطمینان و اعتماد بهنفس جنسی را افزایش داد.

 دکتر آزاده افتخاری-PhD میکروبیولوژی، جنینشناس و سوپروایزر آزمایشگاه IVF
دکتر آزاده افتخاری-PhD میکروبیولوژی، جنینشناس و سوپروایزر آزمایشگاه IVF
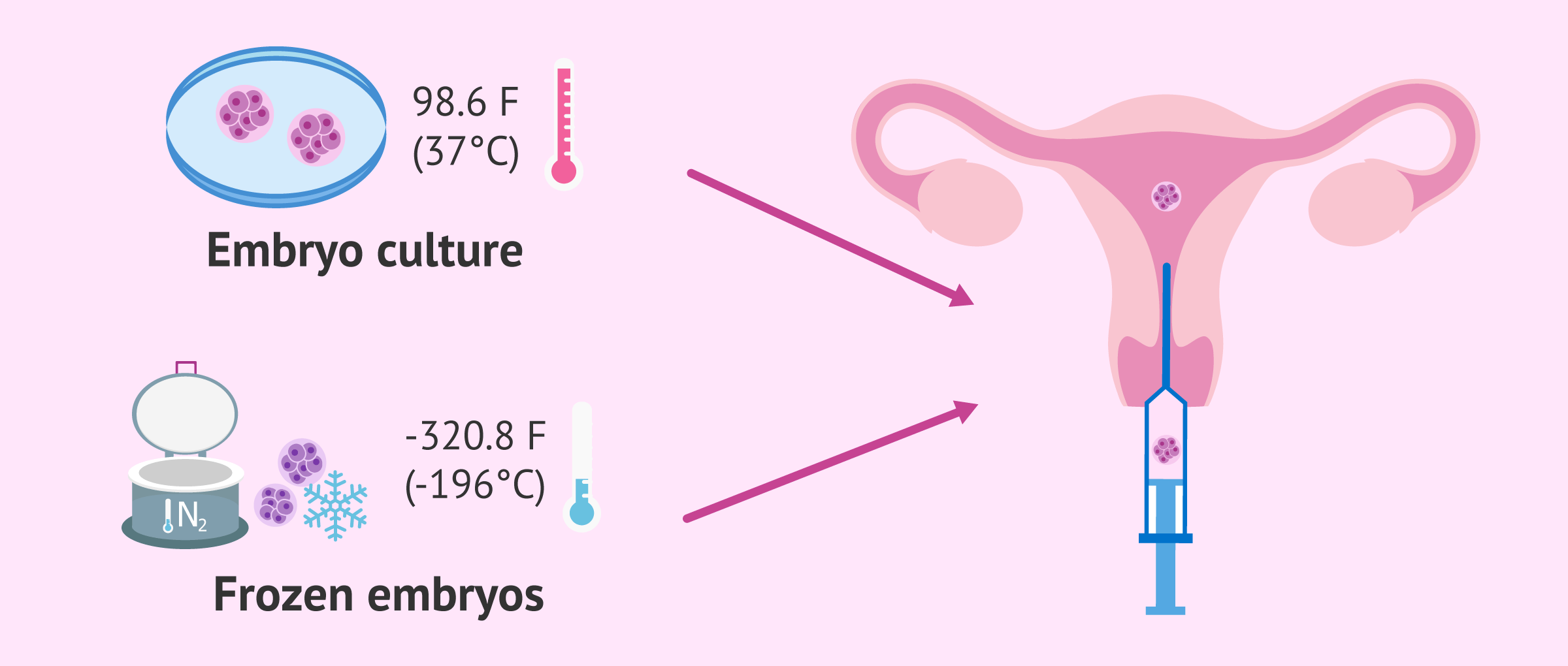
بحثهای زیادی دربارۀ موفّقیت انتقال جنین منجمد و تازه و مزایای این روشها وجود دارد. مددجویان نیز اغلب میپرسند که انتقال جنین تازه بهتر است یا فریزشده.
بسیاری از متخصّصان باروری و درمانگران معتقدند که در روشهای کمکباروری، میزان موفّقیت انتقال جنین منجمد نسبت به استفاده از جنین تازه در بارداری بیشتر است. با این حال، میزان موفّقیت تنها عامل تعیینکننده نیست.
تفاوت بین انتقال جنین منجمد و تازه چیست؟
انتقال جنین منجمد و تازه با القای تخمکگذاری و کنترل آن آغاز میشود. هنگامی که رحم آماده است، بازیابی تخمک انجام میشود. پس از فرایند بازیابی، تخمکها با اسپرم همسر بارور میشوند. هنگامی که تخمکها بارور شدند، انتقال جنین تازه سه تا پنج روز پس از بازیابی تخمک با کاتتر مخصوص (لولۀ پلاستیکی ظریف) به رحم انجام میشود.
از طرف دیگر، انتقال جنین منجمد (FET) تا سالها پس از بازیابی تخمک و بارورسازی آن با اسپرم امکانپذیر است. در فرایند انتقال جنین منجمد، پزشک باروری جنین یخزداییشده را در رحم مادر قرار میدهد تا بارداری صورت گیرد.
انتقال جنین تازه بهتر است یا جنین فریزشده؟
بسیاری از درمانگاههای باروری میزان موفّقیت جنین منجمد را نسبت به جنین تازه بیشتر میدانند. پژوهشهای زیر مؤید این یافته است:
• پژوهشی که مجلّۀ پزشکی نیوانگلند در سال 2018 منتشر کرد نشان داد که احتمال موفّقیت بارداری در مادرانی که مشکلات ناباروری مرتبط با سندرم تخمدان پلیکیستیک دارند، با انتقال جنین منجمد بیشتر است.
• مجلّۀ پزشکی بریتیش مدیکال نیز امسال پژوهشی را در این باره منتشر کرد. آنها دریافتند میزان بارداری پایدار و تولّد نوزاد زنده در مادرانی که از جنین فریزشده استفاده کردهاند و بر اساس آن دورۀ قاعدگی منظّم داشتهاند، همچنین از طریق هورمونهای آزادكنندۀ گنادوتروپین باردار شدهاند، بیشتر نبوده است.
• در پژوهشی دیگر نیز مشخّص شد که استفاده از جنین با کیفیت و سالم در مادران سنبالا در خلال انتقال جنین هیچ تأثیر سویی بر لانهگزینی یا میزان تولّد نوزاد زنده ندارد. این نتیجه مغایر با دستاوردهایی است که پیش از این به آن اشاره شده بود.
به هنگام تصمیمگیری در خصوص انتقال جنین فریزشده یا تازه، مواردی چون سنّ مادر یا اهداکنندۀ اسپرم هنگام انجماد جنین، کیفیت اسپرم مورد استفاده برای لقاح و سلامت کلی مادر در طی انتقال باید مدّ نظر قرار گیرد.
نتایج پژوهشهای انجامشده در سال 2019 در خصوص موفّقیت جنین تازه و فریزشده
• جنینهای با کیفیت بالاتر با 79٪ و کیفیت خوب با 64٪ تولّد زنده همراه هستند.
• میزان تولّد نوزاد زنده در جنینهای بیکیفیت، پایین و برابر 28٪ است.
• چنانچه در سنّ کمتر از 35 سال قصد دارید برای فریز کردن جنین اقدام کنید یا جنین تازه را انتقال دهید، احتمال برخورداری از کیفیت بالاتر بیشتر است.
• اما در صورتی که بالای 35 سال هستید، در فریز کردن جنین یا انتقال جنین تازه احتمال جنینهای با کیفیت پایین بیشتر خواهد بود. بنابراین واقعیت این است که، صرف نظر از انتقال جنین تازه یا فریزشده، سنّ مادر نقش مهمّی در کیفیت جنین خواهد داشت.
پنج مزیت انتقال جنین منجمد
میزان موفّقیت انتقال جنین منجمد به هنگام آیویاف نباید بهعنوان تنها عامل مدّ نظر قرار گیرد، موارد زیر ازجمله مزیتهای انتقال جنین منجمد محسوب میشود:
• انتقال جنین منجمد هزینۀ کمتری دارد. آیویاف روشی هزینهبر است. اگر نتیجه برای اولین بار موفّقیتآمیز نباشد، با داشتن تعداد بیشتری جنین منجمد دیگر نیازی به مصرف داروهای باروری ـ که خود بسیار پرهزینه هستند ـ نخواهد بود. میتوانید تخمک بارورشده را نگه دارید و هرگاه برای بارداری آماده هستید، اقدام کنید.
• شاید در حال حاضر آمادگی ندارید تا صاحب فرزند شوید، با داشتن جنینهای منجمد میتوانید همراه پزشک برای انتقال و بارداری برنامهریزی کنید و هر وقت آمادگی داشتید، برای بارداری اقدام کنید. اگر بالای 35 سال هستید یا قصد دارید بعد از 35سالگی باردار شوید، میتوانید با انجماد تخمکها یا جنینها قدرت باروری خود را حفظ کنید. به این ترتیب مجموعهای از جنینهای سالم و با کیفیت بالا برای انتقال را در اختیار دارید.
• در موارد نادر، والدین ممکن است بهدلیل شرایط پزشکی مانند نیاز به شیمیدرمانی، ناباروری را تجربه کنند؛ انجماد جنین زودتر از موعد به آنها کمک میکند تا با لقاح و انجماد تخمک و اسپرم قبل از انجام شیمیدرمانی یا سایر اقدامات درمانی بتوانند صاحب فرزند شوند.
• فشار روحی و جسمی کمتر روی بدن مادر است.
انتقال جنین تازه نیاز به رشد تخمک، داروی تحریککننده و رشد جنین دارد. با استفاده از جنین منجمد دیگر نیازی به بازیابی تخمک نخواهید داشت، زیرا تعدادی جنین از قبل برای استفاده آماده شدهاند. تنها داروی لازم دارویی است که به ضخیم شدن پوشش رحم برای آمادهسازی انتقال جنین کمک میکند.
• انتقال جنین منجمد از یک چرخۀ طبیعی تقلید میکند.
از آنجا که انتقال جنین تازه سه تا پنج روز پس از بازیابی تخمک اتّفاق میافتد، ممکن است سطح استروژن در مادر بهطور چشمگیری بالا باشد. همین مسئله میتواند روی لانهگزینی تأثیر منفی بگذارد، خطر انتقال چندین جنین را افزایش دهد و استرس بیشتری را به والدین وارد کند.
انجماد جنین به متخصّصان باروری این امکان را میدهد تا با استفاده از آزمایشهای پیشرفته PGD/ PGS/ PGT آ اقدام به شناسایی نقایص ژنتیکی و اختلالات کروموزومی در جنین و حتی تعیین جنسیت جنین قبل از انتقال کنند.
پزشک با کمک این غربالگریها قادر خواهد بود جنینها را با بالاترین درصد لانهگزینی و بارداری موفّق انتخاب کند، میزان موفّقیت بارداری را افزایش و احتمال سقط جنین را کاهش دهد. در صورت انتخاب آزمایش اختلالات تکژنی، انتقال جنین منجمد نیز ضروری است.
صرف نظر از آنچه دربارۀ «انتقال جنین تازه بهتر است یا فریزشده؟» خواندهاید و شنیدهاید، بهترین روش انتقال برای شما همان روشی است که پزشک در یک مرکز باروری معتبر توصیه میکند. در مورد بهترین کاری که میتوانید انجام دهید، از پزشک متخصّص مشورت بخواهید.
 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
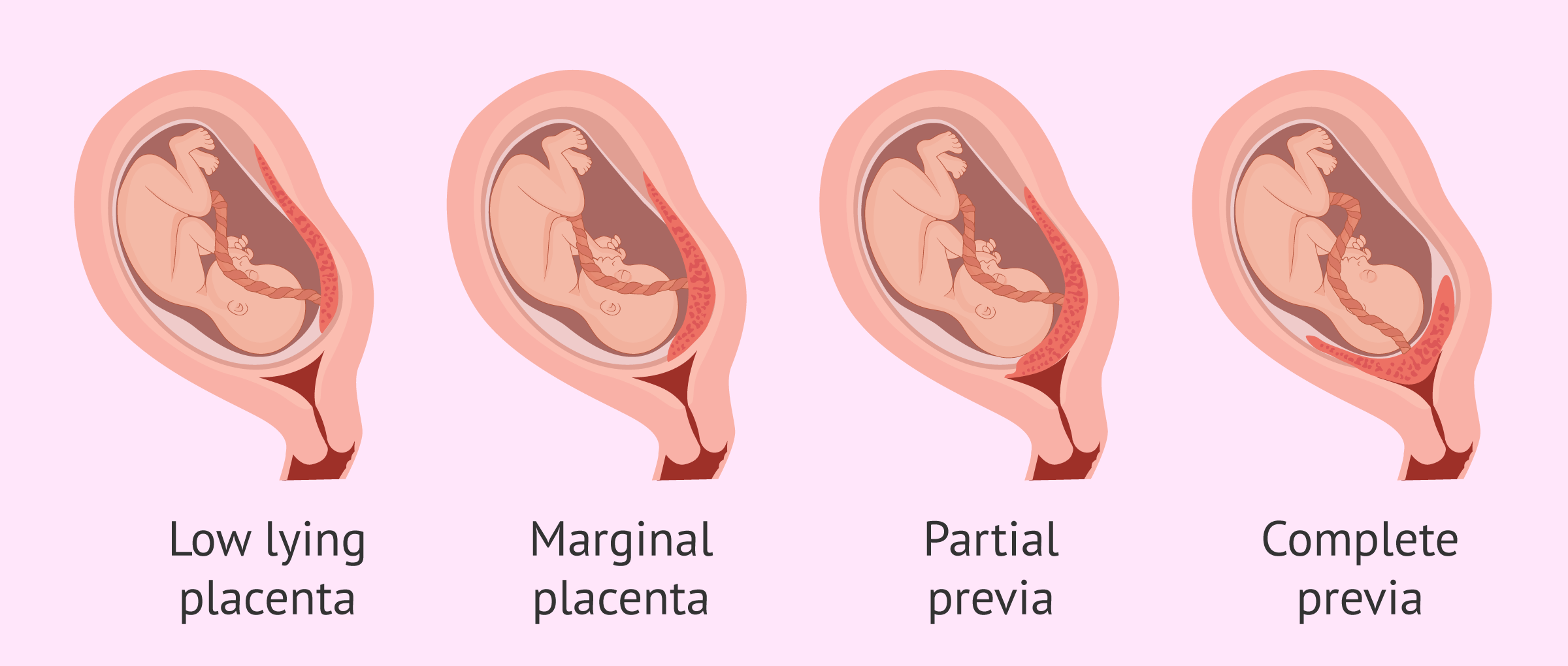
جفت سر راهی (placenta previa) به وضعیتی گفته میشود که پلاسنتا (جفت) روی دهانۀ رحم یا خیلی نزدیک به آن قرار گرفته باشد. شیوع جفت سر راهی حدود ۱ در ۲۰۰ بارداری است.
انواع جفت سر راهی
توتال: جفت بهطور کامل روی مدخل دهانۀ رحم قرار گرفته است.
پارشیال: جفت بهطور نسبی مدخل دهانۀ رحم را پوشانده است.
مارژینال: لبۀ جفت در کنار مدخل سرویکس است.
Low lying: جفت در سگمان تحتانی رحم طوری قرار دارد که لبۀ جفت به مدخل سرویکس نمیرسد اما خیلی نزدیک به آن قرار دارد.
علل جفت سر راهی
سابقۀ چند زایمان
سنّ بالا
سزارین قبلی
سقط القا شده
جفت بزرگ
سیگار کشیدن
علائم جفت سرراهی
علامت اصلی جفت سر راهی خونریزی بدون درد است، اگرچه گاهی لکهبینی ناشی از آن ممکن است در سه ماه اول و دوم بارداری رخ بدهد، اما معمولاً اولین خونریزی بعد از هفتۀ بیستوهشتم بارداری شروع میشود.
مشخّصات این خونریزی
ناگهانی، بدون درد، زیاد، قرمز روشن، گاه حتی در خواب اتّفاق میافتد. معمولاً خودبهخود متوقّف میشود و بهندرت باعث شوک میشود.
البته در ۱۰ درصد موارد بهدلیل همراهی جفت سر راهی، با جدا شدن جفت، درد بههمراه خونریزی ممکن است وجود داشته باشد.
تشخیص جفت سر راهی
علائم بالینی
سونوگرافی
سونوگرافی سادهترین و دقیقترین راه تشخیص محلّ جفت است که تا ۹۸ درصد دقّت دارد. مهمترین مورد مثبت کاذب آن اتّساع مثانه است؛ بنابراین در موارد مثبت باید یک بار دیگر سونوگرافی با مثانه خالی انجام شود. در چند قلوییها که جفت بزرگ است ممکن است مثبت کاذب بهوجود آید.
روش انتخابی زایمان در جفت سر راهی حتی در درجات خفیف سزارین است. البته در جفت سر راهی از نوع low lying با پرزانتاسیون سفالیک در صورتی که زایمان نزدیک باشد، میتوان زایمان طبیعی را انتخاب کرد. البته به محض دیسترس جنینی و یا خونریزی شدید و یا عدم پیشرفت برای ۶ تا ۸ ساعت، باید سزارین صورت گیرد.
 کاسپین استادیان- دانشجوی دکتری زیست شناسی تکوینی
کاسپین استادیان- دانشجوی دکتری زیست شناسی تکوینی
مایع انزالی یا منی شامل دو بخش کلی است: بخش زنده و بخش موادّ مغذّی. بخش زنده یا سلولی را بهطور عمده سلولهای اسپرم یا گامت نر، که توسّط بیضهها ساخته میشود، تشکیل دادهاند. طبیعت اسپرم یعنی زنده بودن حرکت و شکل ظاهری آنها، همچنین تشکیلات و محتویات مایع مغذّی در عملکرد اسپرم بسیار حیاتی است.
آنالیز مایع منی از دو سطح تشکیل شدهاست؛ سطح آنالیز ماکروسکوپی ـ که در آن حجم و ظاهر، و اسیدی یا بازی بودن آن مورد بررسی قرار میگیرد ـ و سطح آنالیز میکروسکوپی که با چشم مسلّح به عدسیهای دقیق انجام میشود. در این سطح تعداد سلولها، میزان حرکت، شکل ظاهری و میزان شکست DNA بخش زایا (اسپرم) و همچنین سلولهای غیرزایای موجود در مایع منی طی تکنیکهای تخصّصی محاسبه میشوند.
آنالیز صحیح و دقیق نمونۀ مایع منی توسّط آزمایشگاه مستلزم نمونهدهی درست مراجعهکننده است.
بر اساس شیوهنامۀ سازمان جهانی بهداشت (WHO)، حجم طبیعی مایع منی 1/5cc است. البته باید توجّه داشت که مایع شفّاف اخراجشده قبل از انزال قدرت باروری ندارد و صرفاً جهت آماده کردن مسیر عبور و فراهم کردن شرایط مناسب جهت خروج مایع منی است و جزو انزال محسوب نمیشود.
حضور سلولهای اسپرم یا گامتهای جنسی در همۀ بخشهای مایع انزالی یکنواخت نیست. بخش اول مایع منی غنیترین بخش از نظر محتوی باروری است و در مقایسه با بخش انتهایی، بیشترین میزان سلولهای اسپرم در این بخش تجمّع یافتهاند؛ در نتیجه این بخش قدرت باروری بالایی دارد. بنابراین تأکید میشود که همۀ نمونه جهت آنالیز به آزمایشگاه تحویل داده شود و از دست رفتن بخشی از آن، بهخصوص بخش اولیه منجر به آنالیز نادرست میشود که در این صورت فرد باید ناکامل بودن نمونه را به آزمایشگاه گزارش دهد.
مورد بعدی که روی جوابدهی تأثیر خواهد داشت، فاصلۀ بین نمونۀ آزمایش با انزال قبلی است. بهطور طبیعی سلولهای اسپرم داخل لولههای اپیدیدیم تجمّع میکنند و پس از آن به مجرای ادراری سرازیر و از آن جا خارج میشوند. از آن جایی که اپیدیدیم هیچوقت بهطور کامل طی انزال خالی نمیشود، مقداری اسپرم همیشه از انزال قبلی در داخل مجرای اپیدیدیم باقی میماند. در این صورت سنّ سلولهایی که در انزال بعدی خارج خواهند شد، بالاتر خواهد بود و میتواند روی کیفیت نمونۀ آزمایش تأثیرگذار باشد.
طی تحقیقات گستردهای که تا کنون صورت گرفته پیشنهاد شده 2 تا 3 روز قبل از انجام آزمایش آنالیز مایع منی، انزالی صورت نگیرد و نزدیکی انجام نشود.
مراجعهکننده نباید از لوبریکنتها و موادّ لیزکننده برای نمونهدهی استفاده کند، چون این ترکیبات حاوی موادّ کشندهای هستند که منجر به از بین رفتن بخش زندۀ مایع منی میشود.
بهتر است که نمونه در اتاقی که کنار آزمایشگاه برای همین کار در نظر گرفته شده جمعآوری شود، ولی اگر بنا به دلایلی ممکن نباشد، فرد میتواند نمونه را از منزل به آزمایشگاه منتقل کند. البته باید توجّه داشته باشید دمایی که نمونه طی حمل در آن قرار میگیرد، نباید کمتر از 20 و بیشتر از 37 باشد.
آنالیز میکروسکوپی
سازمان جهانی بهداشت استانداردهای مشخّصی را برای خصوصیات میکروسکوپی یک نمونۀ مایع منی طبیعی در نظر گرفته است. دارا بودن حدّ استاندارد این صفات بهطور نسبی قدرت باروری را بالا میبرد. این خصوصیات میزان زنده بودن و حرکت سلولهای اسپرم، غلظت سلولهای اسپرم، شکل ظاهری و میزان شکست DNA سلولهای اسپرم را شامل میشود. در ادامه به اختصار به آنها میپردازیم.
غلظت اسپرم و تعداد کلی سلولهای اسپرم
این دو عبارت، یعنی غلظت اسپرم و تعداد کلی سلولهای اسپرم، با هم هممعنی نیستند. غلظت اسپرم اشاره به تعداد و غلظت سلولهای اسپرم در هر واحد )سیسی( دارد و تعداد کلی سلولهای اسپرم اشاره به تعداد کلی سلولهای اسپرم در هر انزال دارد که از طریق حاصلضرب غلطت اسپرم در هر سیسی بهدست میآید.
سازمان جهانی بهداشت کمترین میزان غلطت اسپرم طبیعی را 15 میلیون در هر سیسی و کمترین میزان برای تعداد کلی سلولهای اسپرم در هر انزال را 39 میلیون در هر سیسی در نظر گرفته است. بنابراین نمونهای از نظر تعداد سلولهای اسپرم طبیعی محسوب میشود که این خصوصیات را داشته باشد.
اگر هیچ سلولی در انزال مشاهده نشود، فرد میتواند کاندیدای آزواسپرمی (مایع منی فاقد اسپرم) باشد. تشخیص آزواسپرمیدر آزمایشگاه اندرولوژی مؤسّسۀ کمکباروری مهر با تکنیکهای خاص انجام میشود.
حرکت سلولهای اسپرم
میزان حرکت اسپرم و نحوۀ حرکت آنها روی باروری تأثیر خیلی زیادی دارد. در مؤسّسۀ کمکباروری مهر آنالیز حرکت و تعداد سلولها و همچنین اسپرم توتال با نرمافزار Computer aided sperm analysis) CASA) تشخیص داده میشود. سلولها توسّط سیستم به دو دستۀ متحرّک و غیرمتحرّک تقسیم شده، سپس نحوه و سرعت حرکت آنها درجهبندی میشود. در تقسیمبندی بعدی متحرّکها در دو گروه اسپرمهای با سرعت بسیار بالا و اسپرمهای با سرعت پایین جای میگیرند.
اسپرمهای با سرعت بالا آنهایی هستند که فعّالیت بسیار بالایی دارند (x>25 میکرومتر در ثانیه در دمای 37 درجه) که به آنها اسپرمهای درجۀ (A) گفته میشود که بهدلیل سرعت بسیار زیادشان در مقایسه با اسپرمهای با سرعت پایین، بدون در نظر گرفتن خصوصیات دیگرشان شانس بیشتری برای زودتر رسیدن به تخمک را بهطور طبیعی دارند.
اسپرمهای با سرعت پایین یا درجۀ B آنهایی هستند که همه نوع الگوی حرکتی بدون تحرّک زیاد در آنها مشاهده میشود (x<25 میکرو متر در ثانیه در دمای 37 درجه). لازم است ذکر شود که وقتی حرف از حرکت اسپرم توتال زده میشود، یعنی مجموع اسپرمهای با سرعت بالا بهعلاوۀ اسپرمهای با سرعت پایین. کمترین میزان حرکت توتالی که برای یک نمونۀ طبیعی در نظر گرفته میشود، 40% است و کمترین میزان حدّ طبیعی اسپرمهای با سرعت بالا 32% در هر انزال است. اگر میزان تحرّک سلولهای اسپرم کمتر از این میزان باشد، فرد کاندیدای استنوزواسپرمی است.
شکل ظاهری سلولهای اسپرم
اسپرمها اشکال مختلفی دارند و همین شکلهای مختلف هستند که تعیین یک شکل نرمال و طبیعی را مشکل میکند. طی تحقیقات به عمل آمده از دستگاه تولیدمثلی زنان و بهخصوص مخاط اندوسرویکال بعد از مقاربت و همینطور سطح زونا پلوسیدای تخمک، شکل ظاهری را که یک اسپرم برای رسیدن به تخمک و بارور کردن آن نیاز دارد مشخّص کردند.
سلول اسپرم از چندین بخش تشکیل شدهاست. ابتداییترین بخش اسپرم، که اکروزوم نامیده میشود، حاوی یک کیسۀ آنزیمی است که سلول اسپرم برای ایجاد منفذ بهمنظور عبور از زونای تخمک به آن نیاز دارد و اگر این قسمت دچار ایراد باشد، سلول اسپرم قدرت باروری لازم را ندارد. اکروزوم روی سر اسپرم قرار گرفته است. سر اسپرم حاوی اطّلاعات ژنتیکی و مختصر سیتوپلاسم است. سپس قسمت میانی یا گردن قرار دارد که دارای تعدادی میتوکندری یا اندامکهای تولیدکنندۀ انرژی لازم جهت حرکت دم هستند و قسمت انتهایی یا دم سلول اسپرم است که با حرکات خود باعث حرکت اسپرم میشود. مشخّصاً اگر هر کدام از این نواحی طبیعی نباشند، باروری دچار اختلال خواهد شد.
کمترین میزان سلولهای اسپرم با ظاهر طبیعی در هر انزال براساس استانداردهای سازمان جهانی بهداشت 4% است. فردی که در انزال خود کمتر از این میزان سلول با شکل طبیعی داشته باشد، کاندیدای تراتوزو اسپرمی است. باید این موضوع را در نظر داشت که واژۀ اسپرم طبیعی به این معنی نیست که این سلولی که از نظر ظاهری طبیعی است، حامل عوامل پاتولوژیک دیگری نیست.
 دکتر علیرضا مقتدری - متخصّص طب فیزیکی و الکترودیاگنوز، فلوشیپ فوق تخصّصی اینترونشنال درد
دکتر علیرضا مقتدری - متخصّص طب فیزیکی و الکترودیاگنوز، فلوشیپ فوق تخصّصی اینترونشنال درد
۸۰ درصد زنان در طی بارداری خود دچار کمردرد میشوند که شدّت آن ممکن است کم باشد و فرد تنها بعد از ایستادن به مدّت طولانی احساس ناراحتی کند، یا اینکه شدید باشد و فرد نتواند کارهای روزانۀ خود را انجام دهد. گرچه کمردرد میتواند علامتی از درد زایمان باشد، ولی در کل در اثر تغییراتی که در بدن رخ میدهد بهوجود میآید.
عوامل مؤثّر بر ایجاد کمردرد در دوران بارداری
هورمونهایی که در طی بارداری در بدن تولید میشوند، باعث شلی رباطها و عدم استحکام مفاصل میشوند، در نتیجه با رشد جنین لگن خاصره هم بزرگتر میشود.
افزایش وزن در حدود ۱۱ تا ۱۶ کیلوگرم در طی بارداری باعث وارد آمدن وزن زیادی در اطراف کمر و شکم میشود.
افزایش کشش بدن برای جبران تغییراتی که در مرکز ثقل بدن زن باردار رخ میدهد.
تمرینهای قلبی- عروقی
ورزشی که در مدّت زمان مشخّص باعث افزایش ضربان قلب شود، تمرین قلبی ـ عروقی محسوب میشود. پیادهروی، دوچرخهسواری و شنا برای بیشتر خانمهای باردار مناسباند و باید ۳ تا ۵ روز در هفته و هر بار به مدّت ۲۰ تا ۴۵ دقیقه انجام شوند. خانمهای باردار باید توجّه داشته باشند که حتماً با شدّت ملایم تا متوسّط ورزش کنند و هرگز با ورزش شدید خود را خسته نکنند. به یاد داشته باشید که هر نوع ورزشی بهتر از ورزش نکردن است، حتی ۱۰ دقیقه پیادهروی قبل از ناهار مفید است.
تمرینهای استحکامدهندۀ میانۀ بدن
تقویت عضلات شکم، کمر، لگن، باسن و ران باعث پیشگیری و کاهش درد در ناحیۀ کمر میشود. این حرکتها باید بهآرامی و بهطور کنترلشده اجرا شوند. ۳ تا ۱۰ دقیقه این حرکت را نگه دارید (روی این حرکت مکث کنید) و بعد استراحت کنید و دوباره آن را تکرار کنید. باید ۱۰ تا ۳۰ بار این حرکت تکرار شود. در مرحلهای که به عضلات خود فشار میآورید (در زمان 3 تا 10 دقیقه) نفس خود را بیرون بدهید و در مرحلۀ استراحت، هوا را به داخل ریههایتان بکشید (نفس خود را داخل بکشید).
تمرین برای عضلات شکمی
به پشت دراز بکشید، زانوها را خم کنید و کف پاها را روی زمین بگذارید. دستهایتان را زیر پشتتان قرار دهید، بهطوری که بین زمین و پشت شما فاصله باشد، سپس کمر خود را به زمین بچسبانید و مجدّداً آن را بلند کنید. باسن شما باید در حالت آرام باشد. این حرکت ورزشی را هنگام دراز کشیدن، ایستادن یا نشستن میتوانید انجام دهید.
تمرین برای عضلات پشت و باسن
کف دستها و زانوهای خود را روی زمین بگذارید، طوری که ستون فقرات شما کاملاً راست باشد. حرکت قبلی (برای عضلات شکمی) را انجام دهید؛ یعنی کمر خود را بهآرامی خم و راست کنید. سپس دست راست و پای چپ خود را بلند کنید، طوری که در راستای ستون فقرات شما باشند. مدّتی در این حالت بمانید، سپس بهآرامی دست و پای خود را پایین بیاورید. این بار دست چپ و پای راست خود را بلند کنید و بهآرامی پایین بیاورید و بههمین ترتیب ادامه دهید. اگر این حرکت برای شما سخت است، میتوانید دست و پای خود را بهطور جداگانه بالا ببرید؛ یعنی فقط دست یا پای خود را بلند کنید، نه هر دو را با هم.
تمرین برای عضلات شکم
باسن و ران: پشت به دیوار بایستید. سپس سر، شانه و کمر خود را به دیوار بچسبانید. بهطوری که پاهای شما۳۰ تا ۶۰ سانتیمتر با دیوار فاصله داشته باشند. سپس کمر خود را به سمت دیوار فشار دهید و به حالتی که میخواهید بنشینید، به سمت پایین بیایید، طوری که زانوهای شما زاویۀ ۹۰ درجه را تشکیل دهند (یعنی کاملاً ننشینید). سپس بهآرامی به حالت اول خود برگردید، بهطوری که پشت و باسن شما به دیوار چسبیده باشد.
تمرینهای کششی
این گروه از حرکات ورزشی نیز مانند حرکتهای قبلی در درمان و پیشگیری از کمردرد دوران بارداری مهم هستند، بنابراین هیچوقت آنها را فراموش نکنید. برای افزایش انعطافپذیری کمر، این دسته از حرکات را هر روز بعد از انجام یک سری حرکات ورزشی و در مرحلۀ گرم شدن بدن باید انجام دهید. ۲۰ تا ۳۰ ثانیه این حرکت را باید نگه دارید (نه بیشتر)، سپس استراحت کنید و دوباره بههمین ترتیب سه بار آن را تکرار کنید.
بیشترین عضلاتی که در ایجاد کمردرد مؤثّرند، عضلات پشت بدن، سینهها، پشت ران و گردن است.
کشش پشت بدن
روی دستها و زانوهای خود بنشینید. دستهایتان را به سمت جلو بکشید. در صورت لزوم بالش کوچکی زیر شکمتان بگذارید تا از آسیب احتمالی محفوظ باشید. سپس روی زانوهایتان بنشینید و دستها را بلند کنید و به جلو بکشید تا در ستون فقرات خود احساس کشش کنید.
کشش عضلات پشت ران
یک صندلی مقابل خود بگذارید و یکی از پاهایتان را روی آن قرار دهید. در حالی که پشتتان را صاف نگه داشتهاید، به جلو خم شوید تا کشیدگی را در عضلات پشت ران احساس کنید. اگر نمیتوانید راحت بایستید یا زانوهایتان خم میشود، به جای صندلی از یک وسیلۀ کوتاهتر استفاده کنید.
کشش عضلات سینه
کاملاً صاف بایستید، طوری که سر رو به بالا و کمر صاف باشد. دستهایتان را از پشت به هم قفل کنید و بدون اینکه شانههایتان به سمت جلو خم شوند، بازوهایتان را به سمت عقب بکشید تا کشیدگی را در قسمت جلوی شانهها و بازوها احساس کنید.
کشش عضلات گردن
در حالت نشسته یا ایستاده سر را به سمت جلو بیاورید و سپس به یک طرف (چپ یا راست) خم کنید. سپس دستی را که سر به آن سمت خم شده است، پشت سرتان ببرید و سرتان را کمی به سمت عقب فشار دهید. سپس بهآرامی سرتان را به سمت دیگر برگردانید. این حرکت کمک میکند تا کشش لازم به عضلات گردن وارد شود.
با توجّه به تغییرات بسیاری که در دوران بارداری در بدن رخ میدهد، کمردرد از مشکلات رایج این دوران است و نرمش بدنی روشی ساده برای بهبود کمردرد است. به خاطر داشته باشید که همیشه علائم کمردردِ خود در دوران بارداری را با پزشک در میان بگذارید تا از بیخطر بودن این حرکات ورزشی اطمینان حاصل کنید و از راهنماییها و ممنوعیتهای موجود آگاه شوید.
البته بعضی از خانمهای باردار ممکن است نیاز به درمان ویژه و جدّیتری برای بهبود کمردرد داشته باشند.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
درمان سرطان پستان در دهۀ گذشته تغییر زیادی داشته و بهسمت روشهای کمتهاجمیتر پیش رفته است؛ بهطوری که بیش از 50 درصد بیماران بهجای برداشت کامل پستان (ماستکتومی)، تحت جرّاحی حفظ پستان (لامپکتومی) قرار میگیرند.
در اجرای لامپکتومی، نقش نمونهبرداری از غدّۀ لنفاوی پیشاهنگ بسیار حائز اهمیت است. از این رو دستکاری و برداشت غدد لنفاوی زیربغل، که عوارض زیادی را در پی دارد، امروزه از برداشت کامل بهسمت بیوپسی و برداشت غدّۀ لنفاوی پیشاهنگ تغییر کرده است.
برداشت غدد لنفاوی پیشاهنگ چیست؟
غدّۀ پیشاهنگ اولین غدّۀ لنفاوی زیر بغل است که بیشترین احتمال گسترش سلولهای سرطانی به آنها وجود دارد. اگر نتیجۀ آزمایش نمونهبرداری غدّۀ لنفاوی منفی باشد، به این معنی است که سلولهای سرطانی به سایر غدد لنفاوی مجاور گسترش پیدا نکردهاند. اما اگر نتیجۀ آن مثبت باشد، بیانگر آن است که غدّۀ لنفاوی پیشاهنگ درگیر شده و این احتمال وجود دارد که سایر غدد لنفاوی مجاور هم درگیر شوند.
این اطّلاعات به پزشک کمک میکند علاوهبر اینکه میزان گسترش بیماری در «stage» را در بدن شناسایی کند، مناسبترین درمان را برای بیمار به اجرا درآورد.
چگونه نمونهبرداری غدّۀ پیشاهنگ انجام میشود؟
قبل از شروع عمل، ابتدا باید مواد رادیواکتیو و مواد آبیرنگ مخصوص (Blu Dye) و یا هر دو به محدودۀ نزدیک توده تزریق شود که موقعیت غدّۀ لنفاوی پیشاهنگ شناسایی گردد. سپس جرّاح با استفاده از دستگاه ردیاب مخصوص، رادیواکتیو تزریق شده را شناسایی میکند و در پی آن، غدّۀ لنفاوی پیشاهنگ تشخیص داده میشود. پس از پیدا شدن غدّۀ لنفاوی پیشاهنگ، برش کوچکی در حدود 5/1 سانتیمتر روی پوست زیربغل ایجاد میشود تا بتوان به بهترین نحو غدّۀ لنفاوی درگیر را خارج کرد. سپس غدّۀ لنفاوی خارجشده به آزمایشگاه ارسال میشود و تحت بررسی دقیق قرار میگیرد. اگر وجود سلولهای سرطانی شناسایی گردد، جرّاح باید سایر غدد لنفاوی مجاور را هم برداشت کند. نمونهبرداری غدّۀ لنفاوی پیشاهنگ ممکن است بهصورت سرپایی و یا بستری کوتاهمدّت در بیمارستان انجام شود.
فواید برداشت غدّۀ لنفاوی پیشاهنگ
برداشت غدّۀ لنفاوی پیشاهنگ علاوهبر اینکه به تعیین مرحلۀ سرطانی و تخمین خطر گسترش سلولهای سرطانی به دیگر نواحی بدن، کمک میکند، در پیشگیری از برداشت غیرضروری تمامی غدد لنفاوی زیربغل نیز نقش دارد.
عوارض جانبی
• لنف ادم با تورّم بافتهای نرم موقع برداشتن غدد لنفاوی زیربغل، سبب میشود رگهای لنفاوی متّصل بر این غدد نیز برداشته شود و آسیب ببیند، همچنین باعث اختلال در جریان لنفاوی طبیعی بافت میگردد. این حالت سبب تجمّع غیرطبیعی مایعات، تورّم و ایجاد درد و ناراحتی شدید اندام میشود. همچنین پوست اندامْ متورّم، ضخیم و سفت میگردد. علاوهبر این، خطر عفونت بافتی را افزایش میدهد. در موارد بسیار نادر لنف ادم شدید، ناشی از برداشت وسیع غدد لنفاوی ممکن است زمینهساز سرطان غدد لنفاوی (لنفانژیو سارکوم) گردد.
• سروما یا تجمّع مایع در محل جرّاحی
• بیحسّی و گزگز محل جرّاحی
• نداشتن محدودیت در حرکت اندام مورد نظر
روش برداشت غدد لنفاوی پیشاهنگ موقعیت درمانی را تغییر نمیدهد، ولی روش بسیار مناسبی برای کاهش عوارض جرّاحی مانند تورّم، بیحسّی و محدودیت حرکت بازو ناشی از تخلیۀ غیرضروری غدد لنفاوی زیربغل است.
 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
تخمکگذاری قسمتی از چرخۀ قاعدگی زنان است. این عمل زمانی اتّفاق میافتد که تخمدان زن تخمک آزاد میکند. هنگامی که تخمک آزادشده در بدن زن با اسپرم آمیخته گردد و در رحم جایگزین شود، بارداری اتّفاق میافتد.
بهطور معمول چرخۀ قاعدگی در زنان هر 28 روز است. عمل تخمکگذاری از چهاردهمین روز این چرخه آغاز میشود. در زنانی که طول چرخۀ قاعدگی آنها متفاوت است، زمان تخمکگذاری نیز فرق میکند. چرخۀ قاعدگی در زنان به فاصلۀ دو پریود گفته میشود که حدود 28 روز طول میکشد. بهطور میانگین تخمکگذاری از اواسط چرخۀ قاعدگی یا 4 روز قبل از آن اتّفاق میافتد.
زمان تخمکگذاری در خانمها متفاوت است. در برخی از خانمها هر ماه در یک روز مشخّص تخمکگذاری انجام میشود و در خانمهای دیگر در وقتهای دیگری تخمکگذاری رخ میدهد. باردار شدن به زمان تخمکگذاری بستگی دارد. در ادامه برای آگاهی از تخمکگذاری و زمان آن به نشانههای تخمکگذاری میپردازیم.
علائم تخمکگذاری
تغییر مایع سرویکس (دهانۀ رحم) و ترشّحات واژن
یکی از مهمترین علائم تخمکگذاری در بدن زنان تغییر ترشّحات واژنی است. زمانی که تخمکگذاری رخ میدهد، ترشّحات واژن از لحاظ رنگ و نوع تغییر پیدا میکند. این ترشّحات اغلب بهصورت شفّاف است و کش میآید. بعد از عمل تخمکگذاری رنگ این ترشّحات تیرهتر و غلیظ میشود.
تغییرات دمای بدن
در بیشتر خانمها پیش از تخمکگذاری دمای بدن ثابت است. هرچه زمان تخمکگذاری نزدیکتر میشود، دمای بدن اندکی کاهش مییابد اما یک افزایش تیز پس از تخمکگذاری وجود دارد. افزایش دمای پایۀ بدن نشانۀ این است که تخمکگذاری انجام شدهاست. در طول دورۀ قاعدگی هر روز صبح دمای بدن با دماسنج اندازهگیری و یادداشت شود. 2 تا 3 ماه بررسی دمای بدن باید انجام شود تا زمان تخمکگذاری تعیین گردد. تخمکگذاری هنگامی رخ میدهد که دمای بدن بهمدّت سه روز بیشتر از دمای معمولی باشد.
سندرم میتل اشمرز
برخی از خانمها کمی درد زیر شکم هنگام تخمکگذاری احساس میکنند که به آن سندرم میتل اشمرز میگویند.
تخمکگذاری چه زمانی رخ میدهد؟
زمان تخمکگذاری و علائم آن در همۀ افراد به یک شکل نیست. پریود زنان با خونریزی آغاز میشود. این آغاز را فاز فولیکولر مینامند؛ یعنی مواقعی که تخمک توانایی باروری دارد و به بلوغ رسیده است. از چهاردهمین روز چرخۀ قاعدگی تخمک از تخمدان رها میشود. بعد از رها شدن تخمک از تخمدان، بدن مرحلۀ لوتئال را شروع میکند. اگر در مرحلۀ لوتئال تخمک و اسپرم با هم ترکیب شود و برای باروری به رحم برود، از خونریزی ماهانۀ زنان جلوگیری میشود. ولی زمانی که تخمک و اسپرم به مرحلۀ باروری نرسند، عمل ریزش پوشش داخلی رحم، یعنی عادت ماهانه رخ میدهد. خونریزی در بیستوهشتمین روز از چرخۀ قاعدگی اتّفاق میافتد و در این حالت چرخۀ جدیدی شروع میشود. در حالت کلی میتوان گفت که تخمکگذاری در اواسط این چرخه رخ میدهد و علائم تخمکگذاری در همۀ زنان به یک شکل نیست.
پیگیری روند تخمکگذاری
از دقیقترین راههایی که میتوان علائم تخمکگذاری و پیگیری این روند را تشخیص داد، سونوگرافی است. با انجام سونوگرافی و یا آزمایشهای مخصوص هورمونی میتوان روند تخمکگذاری را در بدن پیگیری کرد.
اندازهگیری دمای پایۀ بدن برای مشخّص کردن نمودار تخمکگذاری.
استفاده از کیتهای مخصوص که میتوان از داروخانه تهیه کرد. با این ابزار میزان هورمون لوتئینه در ادرار اندازهگیری میشود. اگر عمل تخمکگذاری انجام شود، خط کنترل کیت بهصورت تیره نشان داده میشود.
سنجش بارداری که کیت آن را نیز میتوان از داروخانه تهیه کرد و بهراحتی میزان هورمون لوتئینه و استروژن را در بدن اندازهگیری نمود.
محاسبۀ زمان تخمکگذاری
محاسبۀ زمان تخمکگذاری بعد از پریود به مرحلۀ فولیکولی بستگی دارد. معمولاً این دوره 12 تا 16 روز طول میکشد. گاهی مرحلۀ فولیکولی در برخی از زنان بیشتر از بقیه طول میکشد که این مسئله باعث نامنظّم شدن عادت ماهانه میشود و محاسبۀ زمان تخمکگذاری نیز در این افراد با بقیه متفاوت است. برای خانمی که دورههای قاعدگی منظّم و 28 روزه دارد، معمولاً در روز چهاردهم، وسط سیکل، زمان تخمکگذاری است و اگر دورهها نامنظّم باشند (مثلاً سیکلهای بین 21 تا 35 روز)، بهتر است که از زمان پریود شدن 14 روز به عقب برگشت و معمولاً آن روز، روز تخمکگذاری است.
پنجرۀ باروری به چه معنا است؟
پنج روزی که امکان باروری در زن وجود دارد و اسپرم در مجاری تولیدمثل باقی میماند، پنجرۀ باروری گفته میشود. اسپرم میتواند تا چند روز بعد از رابطۀ جنسی در لولههای فالوپ بماند تا با تخمک رهاشده از تخمدان زن ترکیب و بارور شود. تخمک فقط 24 ساعت بعد از ورود به لولههای فالوپ امکان باروری دارد و بعد از گذشت 24 ساعت پنجرۀ باروری بسته میشود. زمانی که پنجرۀ باروری بسته شود، عمل تخمکگذاری نیز متوقّف میگردد و درصد باروری کاهش مییابد.
قاعدگی بدون تخمکگذاری
گاهی اوقات ممکن است فرد سیکلهای بدون تخمکگذاری داشته باشد؛ به این معنی که پریود میشود، ولی هیچ تخمکی از تخمدانها آزاد نمیشود. معمولاً این مورد در تنبلی تخمدان یا تخمدان پلیکیستیک اتّفاق میافتد و اگر خانمی قصد بارداری دارد باید تحت نظر باشد و دارو استفاده کند تا بارداری رخ دهد.

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
پولیپها ضایعاتی هستند که در دیوارۀ داخلی رحم رشد میکنند. اندازۀ پولیپها از چند میلیمتر تا چند سانتیمتر متغیر است. شما ممکن است یک یا چند پولیپ رحمی داشته باشید. پولیپها معمولاً بیخطرند، اما ممکن است در موارد نادر سرطانی شوند.
پولیپهای رحمی بیشتر در خانمهایی که نزدیک به یائسگی هستند و یا یائسه شدهاند، دیده میشود، ولی زنان جوانتر هم ممکن است دچار آن شوند. اگرچه علت اصلی ایجاد پولیپ رحم مشخّص نیست، ولی بهنظر میرسد عوامل هورمونی در ایجاد آن مؤثّرند.
سایر عواملی که احتمال ایجاد پولیپ رحم را افزایش میدهند عبارتاند از:
علائم و نشانههای پولیپ رحمی
پولیپ در برخی از زنان بدون علائم است اما میتواند با علائم و نشانههای زیر همراه باشد:
تشخیص
درمان
درمان طبق نظر پزشک و با توجّه به وضعیت بیمار به دو صورت دارویی و جرّاحی (هیستروسکوپی و کورتاژ) امکانپذیر است.
پیشگیری
برای پیشگیری از وقوع پولیپ راهکار خاصی وجود ندارد، اما کاهش وزن میتواند احتمال ابتلا را کاهش دهد.

 دکتر آزاده افتخاری-PhD میکروبیولوژی، جنینشناس و سوپروایزر آزمایشگاه IVF
دکتر آزاده افتخاری-PhD میکروبیولوژی، جنینشناس و سوپروایزر آزمایشگاه IVF
آیویاف معمولی چیست؟
از نظر پزشکی لقاح آزمایشگاهی (IVF) به این معنی است که فرایند لقاح در خارج از رحم اتّفاق میافتد؛ یعنی تخمکها از مادر گرفته میشود و با اسپرم همسر بیمار در ظرف شیشهای (دیش) بارور میشوند. هنگامی که تخمک بارور میشود و به شکل توپی از سلولها درمیآید، به رحم منتقل میگردد. این فرایند برای اولین بار در سال ۱۹۷۸ مورد استفاده قرار گرفت.
اگر آزمایش ارزیابی ذخیرۀ تخمدان نشان دادهاست که لقاح آزمایشگاهی ایویاف تنها روشی است که میتوانید سریعتر باردار شوید، باید فوراً با متخصّص زنان و زایمان مشورت کنید.
مراحل آی وی اف معمولی به شرح زیر است:
ابتدا سونوگرافی از تخمدان و رحم برای بررسی وضعیت آنها طی روز دوم یا سوم قاعدگی صورت میگیرد و طبق نظر پزشک، فرد برای تحریک تخمدانهایش باید دارو مصرف کند. برای مثال، میتوان از داروهای هورمونی مانند آمپول HMG (بهمنظور تحریک رشد فوليكول) و آمپول HCG (بهمنظور بلوغ تخمكها و تخمکگذاری) استفاده کرد. سپس یا با کمک دستگاه سونوگرافی و کشیدن مایع فولیکولی حاوی تخمک یا با استفاده از عمل لاپاراسکوپی، که نیازمند بیهوشی است، تخمکهای بالغ را میکشند که به این کار عمل تخمکگیری یا پانکچرتخمدان (ovum puncture) میگویند (بهمنظور بالا بردن میزان لقاح چندین تخمک لقاح داده میشود).
در روش آیویاف معمولی هر تخمک برداشتشده از تخمدان، در محیط آزمایشگاه در مجاورت ۵۰ تا ۱۰۰ هزار اسپرم شستهشده قرار داده میشود. حدوداً بعد از ۲۴ ساعت محصول لقاح، زیگوت یا جنین ابتدایی است. بعد از دو تا سه روز جنین، که حدود ۸ سلول دارد، با یک کاتتر پلاستیکی ظریف و بدون نیاز به بیهوشی وارد رحم میشود (انتقال جنین). در صورت بروز بارداری این جنین وارد جدارۀ رحم میشود و جفت تشکیل میشود.
نکتۀ مهم این است که در روش میکرواینجکشن تفاوتهایی وجود دارد. در هر حال، در بسیاری از زوجهایی که با مشکل در بارداری طبیعی روبهرو هستند، این روشهای کمکی درمان (IVF) زوجها را به آرزوی همیشگیشان خواهد رساند.
بارداری با میکرواینجکشن یا تزریق درون سیتوپلاسمی اسپرمICSI))
روش کمکباروری میکرواینجکشن امروزه یکی از اصلیترین و مهمترین روشهای کمکباروری محسوب میشود. در روش تزریق درون سیتوپلاسمی اسپرم (ICSI) نیز مراحل همانندIVF معمولی است. در این روش کمکباروری پس از پانکچر، یک اسپرم سالم مستقیماً به داخل سیتوپلاسم تخمک بالغ تزریق میشود. تخمکهای بارور بهمدّت 48 تا 72 ساعت و در صورت صلاحدید پزشک 120 ساعت (5روزه) درون انکوباتور در آزمایشگاه قرار میگیرند، سپس انتقال جنین انجام میشود و جنینهای تشکیلشده با استفاده از کاتتر پلاستیکی ظریف و بدون نیاز به بیهوشی به رحم منتقل میشوند (انتقال جنین).
طی روزهای آتی بیمار نباید در معرض استرس و خستگی شدید قرار بگیرد. آزمایشهای هورمونی حدود دو هفته بعد از انتقال جنین بهمنظور ارزیابی میزان BHCG (هورمونی که افزایش آن نشانۀ بارداری است) انجام میشود.
معمولاً انجام روش ICSI در موارد زیر به زوجهای نابارور پیشنهاد میشود:

 آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
با پیشرفت سریع علوم پزشکی، بهتدریج درمانهای آسان و کمتهاجمی جایگزین درمانهای پیچیده و تهاجمی شدهاست. یکی از درمانهای ساده و کمتهاجمی، که بسیار مورد توجّه پزشکان قرار گرفته، روش پی آر پی است. پی آر پی نام اختصاری از درمان با «پلاسمای غنی از پلاکت» یا "Platelet-Rich Plasma" است. در ابتدا با دو واژۀ پلاکت و پلاسما آشنا میشویم.
پلاکتها یکی از اجزای خون هستند. این اجسامِ کروی و بیضیشکل قطری برابر با 2 تا 4 میکرومتر دارند و در فرایندهای انعقادی وظایف مهمّی برعهده دارند. پلاکتها اولین اجزایی هستند که در محلّ بریدگی و جراحت حاضر میشوند و به لخته شدن خون و بسته شدن زخم کمک میکنند. همچنین پلاکتها نقش بسیار مهمّی در فرایند بهبودی و ترمیم آسیبهای بافتی دارند.
بهطور کلی خون بدن از دو بخش تشکیل شدهاست:
پی آر پی یک محصول اتولوگ است. به این معنی که از خون خود فرد گرفته میشود و به خودش نیز تزریق میگردد و در نتیجه احتمال انتقال عفونت و واکنش آلرژیک وجود ندارد. در حالت طبیعی میزان پلاکت در بدن فرد طبیعی حدود 5/1 تا 5/4 میلیون است، درحالیکه این میزان در پی آر پی به 4 تا 5 برابر افزایش مییابد. در درمان پی آر پی، مقدار 10 تا 20 میلی لیتر خون معادل مقدار مورد نیاز برای آزمایش خون در آزمایشگاه از فرد گرفته میشود. نمونۀ خون درون کیتهای خاصی ریخته میشود و سپس درون دستگاهی به نام سانتریفوژ قرار میگیرد. این دستگاه با چرخش سریع و براساس نیروی گریز از مرکز، بخشهای مختلف خون را جدا میکند. به این ترتیب بعد از تهنشین شدن گلبولهای قرمز، در نهایت محلولی بهدست میآید که غنی از پلاکتهای خونی است. بعد از جداسازی و آمادهسازی محلول پی آر پی، آن را به ناحیۀ مورد نظر تزریق میکنند. با ورود محلول به ناحیۀ دچار مشکل، عوامل رشد از پلاکتها آزاد میشوند که منجر به تشکیل عروق خونی و تقسیم سلولهای تحریک و ترمیم بافت میشوند.
از آنجایی که در درمان پی آر پی از پلاکتهای خود فرد استفاده میشود، معمولاً شاهد بروز عوارض جانبی نیستیم. مواردی نظیر ایجاد حسّاسیت، درد یا خونریزی در محلهای تزریق از عوارض محتمل این درمان هستند که البته نادرند. بیشتر افرادی که پی آر پی انجام میدهند، میتوانند بلافاصله بعد از درمان به انجام کارهای روزمرّۀ خود مشغول شوند.
کاربرد پی آر پی
پیش از دریافت پی آر پی، تمامی داروهایی را که بیمار مصرف میکند و بیماریهای او حتماً توسّط پزشک معالج مورد بررسی قرار میگیرد.
افراد زیر نباید از درمان پی آر پی استفاده کنند
پی آر پی در بیماریهای زنان براساس سازوکارهای شناختهشدۀ آن استفاده میشود که شامل فرایند بهبود زخم و شروع واکنشهای التهابی است.
استفاده از پی آر پی در ناباروری
استفاده از پی آر پی در یائسگی زودرس: تحقیقات حاکی از آن است که تزریق پی آر پی به داخل تخمدان منجر به جوانسازی تخمدان میگردد.
استفاده از پی آر پی برای افزایش ضخامت اندومتر: در بیماران تحت تحریک کنترلشدۀ تخمدان این امکان وجود دارد که برخلاف پاسخ مناسب تخمدان به تحریک، اندومتر به اندازۀ کافی رشد نمیکند و ضخامت آن کم است. در چنین مواردی تحقیقات نشان دادهاند که تزریق داخل رحمی پی آر پی منجر به افزایش ضخامت اندومتر میشود.
استفاده از پی آر پی در بیماران مبتلا به شکست مکرّر لانهگزینی: شکست مکرّر لانهگزینی عبارت است از ناتوانی در باردار شدن بهدنبال چندین انتقال جنین در چرخههای لقاح آزمایشگاهی. عوامل متعّددی در فرایند لانهگزینی دخیل هستند، ازجمله کیفیت جنین، پذیرش اندومتر و عوامل ایمونولوژیک. بهتازگی نشان داده شده که تزریق داخل رحمی پی آر پی بهعنوان راهی برای تقویت رشد و پذیرش اندومتر، از کارایی بالایی برای افزایش میزان حاملگی در این دسته از بیماران برخوردار است.
در پایان باید یادآور شویم که پی آر پی یک روش درمانی نوآورانه است که مقرونبهصرفه، ساده و مؤثّر است. همچنین یک روش غیرتهاجمی با نتایج امیدوارکننده و بدون عوارض جانبی است. در زمینۀ زنان تحقیقات روزافزونی در حال انجام است. بهنظر میرسد خطرات درمان پی آر پی بهعنوان عفونت، خونریزی و آسیب عصبی بسیار کم است. امید است انواع گستردهای از بهکارگیری این روش مناسب و غیرتهاجمی در اختلالات مختلف زنان گزارش گردد.
 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
متأسّفانه حدود 15 درصد حاملگیها پس از تشخیص به سقط خودبهخود ختم میشوند. اما آنچه بیشتر برای زوج مهم است تکرار این اتّفاق است. از نظر علمی وقوع 2 یا 3 سقط متوالی قبل از هفتۀ 20 حاملگی را سقط مکرّر مینامند که در 1 تا 2 درصد زنان مشاهده میشود. این مسئله میتواند منجر به عوارض روحی یا جسمی برای زوجها شود که اهمّیت موضوع را دوچندان میکند. بنابراین ارزیابی علّت سقط مکرّر برای تشخیص علل قابل درمان یا پیشگیری از تکرار سقط اهمّیت ویژهای دارد. امروزه پیشنهاد میشود در خانمی که سابقۀ تولّد فرزند سالم نداشته است، پس از 2 سقط متوالی ارزیابی و بررسیهای لازم انجام شود. اما در صورتی که سنّ مادر بیشتر از 35 سال باشد و زوج در باروری مشکل داشته باشد یا سقط پس از تشخیص ضربان قلب در جنین اتّفاق بیفتد، ارزیابی زودتر انجام خواهد شد.
میدانیم که بهطور کلی جنین حاصل لقاح تخمک از یک اسپرم است، بنابراین اسپرم با تأمین نیمی از موادّ ژنتیکی نقش مهمّی در باروری، تشکیل و بقای جنین و حتّی تشکیل جفت و درنتیجه تغذیۀ جنین دارد. اما از آنجا که سقط پس از لقاح و تشکیل جنین، در زمان حاملگی در زن اتّفاق میافتد، در گذشته توجّه چندانی به نقش اسپرم (و مردان) در سقط نمیشد، اما در سالهای اخیر توجّه به نقش اسپرم و بهعبارتی سهم مرد در سقط جنین افزایش یافته و به نتایج خوبی هم رسیدهاست.
ارزیابی آقایان
همانطور که گفته شد، اسپرم پس از خروج از بدن مرد و ورود به تخمک منجر به تشکیل جنین میشود، بنابراین در بررسی عوامل مؤثّر بر سقط در مردان باید دنبال عواملی بود که در مراحل تشکیل، تکامل و انتقال اسپرم در مجاری جنسی روی آن مؤثّرند. با انجام آزمایشها و بررسی وضعیت اسپرم و تشخیص اختلالات موجود در آن و سپس تعیین و درمان عللی که باعث این اختلالات شده است شاید بتوان به کاهش احتمال سقط کمک کرد.
برای بررسی سلامت اسپرم چند آزمایش وجود دارد:
1. آزمایش مایع منی یا SFA
در آزمایش مایع منی (Seminal Fluid Analysis) پس از طی مراحل خاص در زیر میکروسکوپ، اسپرمها بررسی میشوند و تعداد، شکل و حرکت آنها ثبت میگردد. این آزمایش معمولاً برای بررسی افراد با مشکلات باروری مورد استفاده قرار میگیرد و در صورتی که اختلال مؤثّر در باروری تشخیص داده شود تحت درمان قرار میگیرد، اما در موارد سقط مکرّر باروری اشکالی ندارد، بلکه بهعنوان عاملی مانع از حفظ و تداوم زندگی جنین میگردد. بنابراین ممکن است SFA کاملاً طبیعی باشد، اما یک SFA طبیعی دخالت عامل مردانه در سقط را رد نمیکند، چون ممکن است اشکالی در اسپرم وجود داشته باشد که زیر میکروسکوپ قابل مشاهده نیست.
البته باید یادآور شد که SFA غیرطبیعی هم همیشه نشاندهندۀ دخالت عامل مردانه در سقط نیست، چون عموماً موانع موجود در مسیر اسپرم و اطراف تخمک مانع از رسیدن اسپرم غیرطبیعی به تخمک و ایجاد لقاح میشود. بنابراین همیشه در بررسی علل سقط، ارزیابی مردان یا زنان باید بهطور کامل انجام گیرد و با انجام یک آزمایش SFA و نتیجۀ غیرطبیعی نباید مشکل را به مرد نسبت داد.
2. آزمایش ارزیابی شکست موادّ ژنتیکی اسپرم یا (Sperm DNA Fragmentation Assay)
بهطور طبیعی هسته، کروموزومها و DNA هر سلول حجم نسبتاً بزرگی از آن را تشکیل میدهد. اسپرم باید پس از تشکیل، تمام مسیر لولههای جنسی، مجرای ادرار مرد، واژن و رحم زن را طی کند تا به تخمک برسد؛ بههمین دلیل در طی فرگشت (یا تکامل) طی میلیونها سال اسپرم با شکل و ساختمان خاص (شبیه نوزاد قورباغه) ایجاد شدهاست تا بتواند این مسیر را با حرکت بخش انتهایی یا دم خود طی نماید. در صورت حفظ اندازۀ هسته در حد معمولی بیگمان اندازۀ اسپرم باید بسیار بزرگتر و نیروی محرکۀ آن قویتر میشد یا اسپرم اصلاً نمیتوانست این مسیر را بهراحتی طی کند و خود را به تخمک برساند. فرگشت نهتنها شکل خاصّی به اسپرم بخشیده است، بلکه سازوکاری را فراهم کرده تا DNA و موادّ ژنتیکی اسپرم متراکم شوند و حجم آن بسیار کاهش یابد، بهطوری که قطر سر اسپرم حدود یک بیستم قطر تخمک است (محاسبه کنید اختلاف حجم این دو را).
در مراحل تولید اسپرم (اسپرماتوژنز) پیوندهای شیمیایی خاصّی در بین قسمتهای مختلف DNA هستۀ اسپرم بهوجود میآید و منجر به کوچک شدن حجم آن میگردد. این پدیده دفراگمانتاسیون نامیده میشود. در طی زمان حضور اسپرم در لولههای انتقال اسپرم در مردان و پس از خروج از بدن مرد و در داخل بدن زن عوامل مختلف میتوانند باعث صدمه به این پیوندهای شیمیایی شوند و آنها را باز کنند (فراگمانتاسیون). نتیجه فراگمانتاسیون اختلال در عملکرد اسپرم و موادّ ژنتیکی آن خواهد بود.
تحقیقات نشان دادهاست که فراگمانتاسیون DNA اسپرم ممکن است احتمال ایجاد حاملگی طبیعی را کاهش دهد، احتمال سقط جنین بعد از تشکیل را افزایش دهد، احتمال موفّقیت روشهای لقاح مصنوعی را کاهش دهد و حتّی ممکن است منجر به اختلالاتی در جنین شود و مشکلاتی در نوزاد پس از تولّد بهوجود آید.
البته تحقیقات دربارۀ عوارض فراگمانتاسیون در حال پیگیری است و هنوز باید منتظر نتایج بعدی بود، اما در حال حاضر میتوان در حدّ امکان در کاهش یا درمان عواملی که باعث فراگمانتاسیون DNA اسپرم میشوند کوشید.
درمان بیمارهایی مثل واریکوسل، دیابت یا عفونتها در آقایان، قطع سیگار، قلیان و الکل، مصرف غذاهای سالم و ویتامینها و کاهش وزن میتوانند به کاهش شکست DNA اسپرم و عوارض ناشی از آن کمک کنند. اما در صورت نبودِ نتیجۀ مناسب و عدم کاهش درصد اسپرمهای دچار شکست DNA، با اقدامات بالا ممکن است نیاز به کارهای دیگری مثل نمونهبرداری از بیضه و جدا کردن اسپرم از آن (TESE) باشد.
3. آزمایشهای ژنتیک
میدانیم که ساختمان و عملکرد سلولها توسّط موادّ ژنتیکی تنظیم و اعمال میشود و این موادّ ژنتیکی در مجموع خصوصیات ژنتیکی مثل جنس، رنگ، قد، هوش و... را تعیین میکنند. موادّ ژنتیکی در داخل کروموزومها جای دارند و انسان دارای 46 کروموزوم است که حدود 100000 ژن را حمل میکنند. حدود 20000 ژن صفات فرد را منتقل میکنند و بقیه نقش حفاظتی و تنظیمکننده دارند. صدمه به این ژنها میتواند منجر به سقط شود. بنابراین بررسی ژنتیک فرد (چه زن و چه مرد) بخش مهمی از بررسی علّت سقط مکرّر است.
اولین آزمایش در این زمینه کاریوتایپ است که ساختمان 46 کروموزوم هر فرد را نشان میدهد. این آزمایش با استفاده از سلولهای موجود در خون فرد انجام میشود. تحقیقات نشان دادهاست که حدود 5 درصد زنان و 2 درصد مردان ممکن است در آزمایش کاریوتایپ اختلالی نشان دهند که علّت سقط باشد، بنابراین وجود اختلال در کاریوتایپ به ما در تشخیص علّت سقط کمک میکند.
یک کاریوتایپ سالم نفیکنندۀ نقش عوامل ژنتیک در بروز سقط نیست، زیرا اولاً ممکن است اختلالی در ژنهای فرد (مرد یا زن) باشد که در ساختمان کل کروموزوم اختلالی ایجاد نمیکند و کاریوتایپ را مختل نمیسازد و دوم ممکن است در طی مراحل تکامل اسپرم یا تخمک ـ که منجر به ایجاد چهار سلول با 23 کروموزوم از هر سلول مولد با 46 کروموزوم میشود ـ اتّفاقاتی برای کروموزومهای سلول جنسی (گامت) بیفتد که در سلولهای سازندۀ بدن فرد وجود ندارد، مثلاً ممکن است سلول جنسی دارای 24 کروموزم شود یا بخشهایی از کروموزومها با هم جابهجا شوند و درنتیجه جنین حاصل دارای کروموزومهای طبیعی نمیشود و سقط میگردد. بههمین دلیل امروزه در حال تحقیق روی ژنهای خاص در مادران با سابقۀ سقط مکرّر یا بررسی کروموزومهای سلول جنسی با روشهای خاص هستند. اگر اختلالی در کاریوتایپ یا آزمایشهای ژنتیک یافت شود، بسیار مهم است و در صورت امکان باید از روشهای لقاح مصنوعی پیشرفته و بررسی ژنتیک جنین قبل از انتقال به مادر (PGD) استفاده کرد.
چه باید کرد؟
بررسیها نشان دادهاند که افزایش سن در مردان نهتنها باعث کاهش باروری میگردد، بلکه احتمال تشکیل اسپرمهای ناسالم با شکست DNA و یا حتّی اختلالات مهمتر ژنتیک (اختلال در تعداد یا ساختمان کروموزوم) نیز با افزایش سن بیشتر میشود. حتّی تحقیقات اخیر نشان دادهاست که در سنین بالا درمان تأثیر خوبی در مردان ندارد و احتمال موفّقیت روشهای لقاح مصنوعی در درمان نازایی نیز کاهش مییابد. بنابراین سنّ بالای مرد بهتنهایی احتمال سقط را افزایش میدهد، از این رو سعی کنیم در سنّ مناسب اقدام کنیم و بدانیم که خیلی زود دیر میشود.
زندگی سالم منجر به تولید اسپرمهای سالمتر میشود و احتمال مشکلات را کم میکند، بنابراین اقداماتی مثل حفظ وزن مناسب، ورزش، تغذیۀ سالم و حاوی ویتامینهای کافی، پرهیز از سیگار، قلیان و الکل، دوری از موادّ شیمیایی و امواج رادیویی مضر و حتّی محدود کردن مصرف کافئین مفید خواهند بود.
درمان بیماری های خاص مثل دیابت، عفونتها و واریکوسل نیز ممکن است مفید باشد. همانطور که قبلاً توضیح داده شد در مواردی ممکن است استفاده از لقاح مصنوعی و PGS لازم باشد.
در این دوران بررسی ارتباط مردان با سقط مکرّر، آزمایشهای لازم و اقدامات تشخیصی و درمانهای مفید در آنها در حال پیگیری و پیشرفت است. اما اکنون نیز ما وظیفه داریم مردان را در مشاورههای سقط مکرّر داخل کنیم و به پرسشهایشان پاسخ دهیم و آنها را تشویق کنیم تا در تشخیص و درمان سقط مکرّر شرکت فعّال داشته باشند.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
مایع آمنیوتیک مایعی است که اطراف جنین را در برگرفته و وظایف مهمّی را در طول دورۀ بارداری برعهده دارد، ازجمله:
جلوگیری از وارد شدن فشار به جفت و بهبود عملکرد آن
فراهم کردن دمای ثابت برای محیط رشد و نمو جنین
همانند یک بالش نرم از جنین در برابر آسیب محافظت میکند.
در رشد و بهبود عملکرد ریه، کلیهها و دستگاه گوارش نقش بسزایی دارد.
حفظ جنین و رحم از عفونت
کمک به تولّد جنین
مایع آمنیوتیک نقش بسیار مهمّی در سلامتی جنین دارد و باید در طول دوران بارداری مقدار آن طبیعی باشد. کاهش مایع آمنیوتیک به حالتی گفته میشود که شاخص آن در سونوگرافی به کمتر از 2ـ3 سانتیمتر برسد.
در هفتۀ 14 بارداری مایع آمنیوتیک بهتدریج از سیستم گردش خون جنین وارد کیسۀ آب جنین میشود. در سه ماهۀ دوم بارداری جنین شروع به ادرار کردن، بلع و استنشاق مایع آمنیوتیک میکند و میزان مایع کنترل میشود. گاهی اوقات بیشتر یا کمتر شدن مقدار مایع باعث بروز مشکلاتی میشود. مایع آمنیوتیک معمولاً در ابتدای سه ماهۀ سوم بارداری زیاد میشود. معمولاً در هفتههای 34 تا 36 بارداری میزان آب اطراف جنین به حداکثر خود خواهد رسید و شخص باردار در حدود یک لیتر مایع با خود حمل میکند. پس از این زمان میزان مایع بهتدریج کاهش مییابد تا زمانی که زایمان انجام شود.
تقریباً 4 درصد زنان باردار در سه ماهۀ سوم بارداری دچار الیگوهیدرآمنیوس (کاهش مایع آمنیوتیک) میشوند. اگر خانم باردار یکی از نشانههای زیر را داشته باشد باید جهت بررسی مایع آمنیوتیک به پزشک مراجعه کند:
ترشّح مایع از واژن
کوچکتر بودن شکم نسبت به سنّ بارداری
کاهش حرکات جنین
پزشک معالج با مشاهدۀ نشت مایع یا محدودیت حرکت جنین به الیگوهیدرآمنیوس مشکوک میشود. خانمهای باردار با داشتن سابقۀ قبلی محدودیت رشد جنین، فشارخون بالا، پره اکلامپسی (مسمومیت بارداری) و دیابت باید بیشتر تحتِنظر باشند.
دلایل کم شدن مایع آمنیوتیک
عوامل متعدّدی میتواند آب دور جنین را کم کند. شایعترین آنها عبارتاند از:
پاره یا سوراخ شدن کیسۀ آب جنین
وجود مشکلات مربوط به جفت (دکولمان جفت)
حاملگی دوقلویی یا بیشتر
ناهنجاریهای جنین
مصرف بعضی داروها
عفونت داخلی رحم
بارداری طولانیمدّت
عوامل ناشناخته؛ گاهی بدون وجود هیچ مشکلی حجم مایع بهطور خودبهخود کاهش مییابد.
درمان کاهش مایع آمنیوتیک
در طبّ نوین پزشکی، درمان الیگوهیدرآمنیوس براساس سنّ بارداری و وضعیت جنین انجام میشود. استراحت در منزل، توصیه به مصرف بیشتر مایعات، انجام سونوگرافی هفتگی جهت پیگیری وضعیت مایع دور جنین، توصیه به دوری از اضطراب، رفع علّت زمینهای کم شدن مایع دور جنین در صورت امکان و در مواردی تزریق مایع داخل رحمی از اقداماتی است که برحسب وضعیت مادر و جنین ممکن است انجام شود.
مهمترین اقدام درمانی در کاهش آب دور جنین از بین بردن علّت آن در صورت امکان است. مادر باید تحتِنظر باشد و هفتهای دو بار نوار قلب جنین برای او انجام شود و در صورت خطر برای جنین ختم حاملگی لازم است.
کاهش مایع دور جنین در اواخر بارداری بسیار شایعتر است و در صورتی که جنین تکامل کافی یافته و نارس نباشد، باید بهسرعت ختم حاملگی انجام شود.
در مواردی که جنین نارس باشد تصمیمگیری مشکل خواهد بود، چون کاهش مایع آمنیوتیک میتواند باعث مرگ جنین شود و از طرف دیگر تولّد زودهنگام ممکن است باعث مرگ نوزاد شود. در این موارد سعی میشود به مادر و جنین زمان داد و در نهایت در صورت ادامۀ مشکل با وجود نارس بودن جنین، پزشک برای نجات جان نوزاد تصمیم به ختم حاملگی میگیرد.
از دیدگاه طبّ سنّتی ایران، برای درمان کاهش مایع دور جنین، مصرف غذاهایی که رطوبت مناسبی ایجاد میکنند توصیه میشود. استفاده از غذاهایی مثل شیربرنج، حریره بادام، فرنی با آرد برنج، آشها و سوپهای ساده مثل سوپ جو و ... توصیه میشود. همچنین استفاده از میوهها و سبزیجات با رطوبت بالا مثل کدو، اسفناج، انگور، کاهو و هندوانه میتواند در این زمینه کمککننده باشد.
آیا استرس یا آلودگی هوا میتواند عاملی برای کاهش مایع آمنیوتیک باشد؟
تاکنون مطلب علمیای در این باره نوشته نشده اما آلودگی هوا میتواند باعث افزایش فشارخون مادر و کاهش رشد جنین شود. استرس و آلودگی هوا میتوانند بهطور غیرمستقیم با کاهش مایع آمنیوتیک در ارتباط باشند. در فصل تابستان، که تعریق زیاد است، مصرف مایعات باید افزایش پیدا کند. بعضی از خانمها بهعلّت فعّالیت زیاد و اشتغال خارج از منزل ممکن است کمتر از مایعات استفاده کنند که این مسئله نیز منجر به کاهش مایع آمنیوتیک میشود. بنابراین خانمهای باردار باید مصرف مایعات را بیشتر کنند و کمتر از منزل خارج شوند.
 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
به مرگ جنین بعد از هفتۀ بیستم حاملگی در رحم یا در زمان تولّد مردهزایی گفته میشود. اگر خاتمۀ بارداری و فوت جنین قبل از هفتۀ بیستم رخ دهد، اصطلاح سقط بهکار میرود. مردهزایی عارضۀ متداولی نیست و احتمال تکرار آن در بسیاری موارد خیلی کم است؛ درواقع زیر 3 درصد است.
دلایل مردهزایی
در بسیاری از موارد با وجود بررسیهای انجامشده علّت مرگ مشخّص نمیشود، ولی علّتهای شایع مرگ جنین عبارتاند از:
رشد کند جنین یا توقّف رشد جنین در رحم مادر
جدا شدن زودرس جفت
مشکلات مادرزادی مثل ناهنجاری کروموزومی و ژنتیکی و مشکلات ساختاری جنین
عفونتهای مادر یا جنین یا جفت میتواند در مرگ جنین مؤثّر باشد.
مشکلات بند ناف؛ مشکل گرۀ بند ناف یا اتّصال نامناسب بند ناف به جفت میتواند مانع از رسیدن اکسیژن کافی به جنین گردد و سبب مرگ جنین شود. البته ناهنجاری بند ناف در بین کودکان سالم شایع است و بهندرت تنها دلیل مرگ جنین داخل رحم است.
اتّفاقات دیگری مثل کمبود اکسیژن حین زایمان با آسیبهای جدّی به مادر مثلاً حین تصادفات هم میتواند سبب مرگ جنین داخل رحم شود.
عواملی که سبب افزایش خطر مرگ جنین میشوند
سابقۀ مرگ جنین در رحم یا محدودیت رشد مراحل داخل رحمی
سابقۀ زایمان زودرس و فشار خون و دیابت، مشکلات کلیوی، ترمبوفیلی، لوپوس و بیماریهای تیروئید
در بارداری فعلی وجود محدودیت رشد داخل رحم و مسمومیت حاملگی و کلستاز بارداری
مصرف سیگار، الکل و موادّ مخدّر طی بارداری
چاقی مفرط مادر
تشخیص مرگ جنین
معمولاً مادر بهدلیل حس نکردن تحرّک جنین در رحم یا طی یک معاینۀ معمولی بارداری به این موضوع پی میبرد. پزشک نیز در ابتدا با دستگاه سونیکید یا جنینیاب، در صورتی که ضربانی وجود نداشته باشد، با سونوگرافی توقّف ضربان قلب و مرگ جنین را تأیید میکند.
روشهای خارج کردن جنین مرده از رحم
پس از تشخیص مرگ جنین پزشک میتواند هرچه سریعتر نسبت به خروج جنین اقدام کند یا منتظر روند زایمان طبیعی و خروج جنین بماند که در صورت انتظار برای زایمان طبیعی، پزشک باید از نظر جلوگیری از عفونت و خطر لختۀ خون بیمار را تحت نظر بگیرد.
در صورت تصمیم برای خروج جنین میتوان با القای زایمان اقدام به این کار کرد که معمولاً در مادران حامله سه ماهۀ سوم، ابتدا دهانۀ رحم با دارو نرم شده و سپس با تزریق اکسیتوسین انقباض رحم ایجاد میشود و فرایند زایمان آغاز میگردد و بسیاری از این مادران قادر به زایمان واژینال میشوند. ولی در سه ماهۀ دوم پزشک میتواند برحسب امکانات کافی و تحت بیهوشی یا بیحسّی دهانۀ رحم را در اتاق عمل باز و سپس جنین و جفت را از رحم جدا کند و با دستگاه ساکشن و مکنده از رحم خارج نماید.
اقدامات پس از خارج کردن جنین
در این مرحله تیم پزشکی با انجام آزمایشها به تشخیص علّت مرگ جنین میپردازند و جفت و غشاها و بند ناف و جنین را بررسی میکنند. در صورت موافقت خانواده آزمایش ژنتیک و رادیوگرافی و MRI روی جنین انجام میشود تا علل احتمالی تشخیص داده شود. هرچند معاینات ممکن است نتواند دلیل قطعی مرگ جنین را مشخّص کند، ولی اطّلاعات مناسبی در اختیار پزشک جهت مشاورۀ بارداری بعدی قرار میدهد.
بهبود فیزیکی مادر به عوامل مختلفی بستگی دارد و حدود 6 تا 8 هفته طول میکشد. پس از زایمان هورمونهای تولیدکنندۀ شیر فعّال میشوند؛ اگر افزایش ترشّح بیشتر شیر برای مادر ناراحتکننده باشد، میتواند با مشورت پزشک معالج از داروهایی جهت توقّف ترشّح شیر استفاده کند.
چگونه پس از مردهزایی به فرد کمک کنیم؟
از دست دادن نوزاد را دستِکم نگیرید و به فرد احساس گناه ندهید. آنها در سوگ برای بچّۀ از دست داده هستند. دربارۀ بارداری آینده صحبت نکنید، مگر اینکه زایمان اول باشد.
مادری که مردهزایی را تجربه کرده نیاز به همدردی و حمایت روحی دارد. به او تسلیت بگویید و سعی نکنید موضوع را عوض کنید. اجازه دهید احساسات خود را ابراز کند.
آنها را تشویق کنید خوب غذا بخورند و استراحت کافی داشته باشند و اطرافیان در کارهای خانه در طی هفتههای اول همکاری کنند.
بهبود جسمی و روحی ممکن است چند ماه طول بکشد.
زنانی که مردهزایی را تجربه میکنند میتوانند متعاقباً فرزندان سالمی داشته باشند، بنابراین تا گذراندن مراحل سوگ باید صبور باشند.
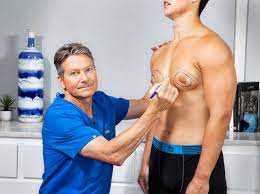
 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
به بزرگ شدن بیش از حدّ پستان در مردان ژنیکوماستی گفته میشود. این نوع بزرگی پستان ناشی از بزرگ شدن غددی پستان است نه زیادی بافت چربی بهدلیل چاق شدن.
ژنیکوماستی فیزیولوژیک در طی سه مرحله از زندگی رخ میدهد:
• دورۀ نوزادی
• دورۀ نوجوانی
• دورۀ پیری
ویژگی مشترک در همۀ این دورهها بیشتر بودن سطح استروژن خون نسبت به تستوسترون در گردش است. ژنیکوماستی در نوزادان در اثر استروژن جفت بر بافت پستان نوزاد ایجاد میشود، در حالی که در نوجوانی افزایش بیش از حد استرادیول نسبت به تستوسترون سبب بزرگی پستان میشود و در سالخوردگی سطح تستوسترون در گردش افت میکند که منجر به افزایش استروژن (هیپر استروژنیسم) نسبی میشود.
تشخیص ژنیکوماستی با ماموگرافی و سونوگرافی است. در مردان غیر چاق اندازۀ قطر بافت پستان باید حداقل 2 سانتیمتر باشد تا تشخیص ژنیکوماستی داده شود.
ژنیکوماستی براساس میزان بزرگ شدن محجل نیپل (نوک پستان) نسبت به چین زیر پستان و شدّت افتادگی پستان و پوست اضافه طبقهبندی میشود:
• ژنیکوماستی خفیف: بزرگی خفیف نسبت به پوست اضافه
• ژنیکوماستی متوسّط: بزرگی پستان متوسّط بدون پوست اضافه
• ژنیکوماستی شدید: بزرگی قابل توجّه پستان همراه با پوست اضافه و افتادگی
علل ژنیکوماستی
• تغییرات هورمونهای مردانه؛ افزایش سطح استروژن نسبت به تستوسترون باعث ایجاد ژنیکوماستی میشود.
علائم ژنیکوماستی
تورّم غیرعادی بافت سینه
بزرگ شدن یکی از سینهها یا هر دو سینه
احساس درد در ناحیۀ سینه
ترشّح مایعات از نوک سینه
پوست اضافه
این عارضه ممکن است در یک یا هر دو پستان رخ دهد که از ایجاد تودۀ کوچکی زیر نوک پستان آغاز میشود و ممکن است حسّاس نیز باشد.
علل فیزیولوژیک
نوزادی
بلوغ
سالمندی
گاهی اوقات ژنیکوماستی خودبهخود بهبود مییابد. مصرف هورمونهای استروییدی، مصرف هورمونهای استروژن، بیماریهای کبدی، نارسایی کلیه و دیالیز، مصرف ماری جوانا، هورموندرمانی سرطان پروستات، شیمیدرمانی برای سرطان، پرتودرمانی، عوارض جانبی برخی از داروها مانند کتوکونازول، مترونیدازول، اسپیرونالاکتون و سایمتدین.
آیا ژنیکوماستی باعث سرطان پستان میشود؟
بهطور کلی ژنیکوماستی در مردان آنها را مستعد سرطان پستان نمیکند، با این حال در وضعیت آندروژن پایین و سندروم کلاین فلتر (XXY)، که در آنها ژنیکوماستی معمولاً مشهود است، با افزایش سن خطر ابتلا به سرطان پستان وجود دارد.
درمان
• درمان دارویی
ژنیکوماستی اگر در مراحل اولیه باشد، با درمان دارویی قابل درمان است؛ اگر در اثر کمبود آندروژن باشد، درمان با تستوسترون ممکن است باعث پسرفت ژنیکوماستی شود. درصورتی که ژنیکوماستی از داروها ایجاد شود، داروها باید قطع شوند. و اگر اختلال غدد درونریز وجود داشته باشد، باید درمانهای اختصاصی شروع شود.
• درمان جرّاحی
اگر ژنیکوماستی پیشرونده باشد و به درمان دارویی جواب ندهد، جرّاحی در نظر گرفته میشود که شامل لیپوساکشن یا رزکسیون جرّاحی با برش یا ماستکتومیساب کوتانه است. تلاش برای فرونشاندن ژنیکوماستی با دانازول میتواند موفّقیتآمیز باشد، اما عارضۀ جانبی آندروژنیک قابل توجّه است.
 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
شیر مادر و فوائد آن
مادرانی که پس از تولّد نوزاد خود تصمیم به شیردهی میگیرند، فوائد بیشماری را نصیب نوزاد خود مینمایند. شیر مادر بهترین تغذیه را برای شیرخوار فراهم میکند؛ زیرا حاوی موادّ مغذّی فراوانی است که بهآسانی قابل هضم بوده و از طرفی به سهولت قابل دسترسی است. آکادمی اطفال آمریکا تغذیه با شیر مادر را در ۶ ماه اول زندگی توصیه میکند و ادامۀ آن بعد از شروع غذاهای سفت، تا یک سال و حتّی پس از آن تا هر زمان که مادر و کودک تمایل داشته باشند توصیه میشود. سازمان بهداشت جهانی نیز شروع شیردهی را از یک ساعت بعد از تولّد و ادامۀ آن را تا ۲ سال یا بیشتر توصیه میکند.
فوائد شیر مادر برای شیرخوار
1. شیر مادر یک تغذیۀ ایدئال برای شیرخوار و حاوی همۀ آن موادّی است که شیرخوار در ۶ ماه اول زندگی خود به آن نیاز دارد. ترکیب شیر مادر حتّی براساس نیازهای شیرخوار، بهخصوص در ماه اول زندگی تغییر میکند. در چند روز اولِ تولّد مایع غلیظ و زردرنگی به نام آغوز (کلستروم) ترشّح میشود که حاوی پروتئین بالا، قند پایین و سرشار از ترکیبات مفید دیگری است که قابل جایگزینی با ترکیبات ساختنی (شیرخشک) نیست و به تکامل دستگاه گوارش نابالغ شیرخوار کمک میکند. بعد از چند روز، که معدۀ شیرخوار شروع به رشد میکند، ترشّح شیر به مقدار بیشتر شروع میشود. تنها مادّهای که شیر مادر فاقد آن است ویتامین D است که باید با قطرههای ویتامین تأمین شود.
2. شیر مادر حاوی آنتیبادیهای مهمّی است که به شیرخوار کمک میکند تا در مقابل ویروسها و باکتریها، بهخصوص در ماههای اول مقاومت کند. آغوز بهویژه حاوی مقدار فراوانی «IgA» (ایمونوگلوبین A)، همچنین آنتیبادیهای دیگر است. از طرفی وقتی مادر در معرض باکتریها و ویروسها قرار میگیرد و بیمار میشود، آنتیبادیهای تولیدشده در بدن مادر از طریق شیر وارد بدن شیرخوار میشود و در شیرخوار ایمنی بهوجود میآید.»IgA» با ایجاد لایۀ حفاظتی در بینی، گلو و دستگاه گوارش نوزاد باعث محافظت شیرخوار در مقابل بیماری میشود. در شیرخوارانی که از شیر مادر تغذیه نمیکنند، احتمال ذاتالریه، اسهال و سایر عفونتها بههمین دلیل بیشتر است.
3. شیرخوارانی که فقط از شیر مادر تغذیه میکنند کمتر مبتلا به بیماریهای زیر میشوند:
عفونتهای گوش میانی، گلو و سینوسها و سرماخوردگی
عفونتهای تنفّسی و عفونتهای حادّ گوارشی
سندروم مرگ ناگهانی نوزاد
کاهش بیماریهای آلرژیک مثل آسم، درماتیت آتوپی و اگزما
کاهش بیماریهای رودهای مثل کرون و کولیت اولسراتیو
کاهش دیابتهای نوع ۱ و ۲
کاهش ابتلا به سرطان خون در دوران طفولیت
4. از طرفی تغذیه با شیر مادر باعث وزنگیری مناسب و پیشگیری از چاقی میشود. تغذیه با شیر مادر بیش از ۴ ماه، کاهش چشمگیری در ابتلا به چاقی دارد و این میتواند بهدلیل ایجاد باکتریها در دستگاه گوارش شیرخوار باشد که از انباشتگی چربی جلوگیری میکنند. همچنین در بدن کودکان تغذیهشده با شیر مادر لپتین بیشتری وجود دارد که هورمون مهمّی در تنظیم اشتها و انباشت چربی در بدن است. از طرفی این شیرخواران خودشان دریافتی شیر خود را تنظیم میکنند.
5. شیر مادر ممکن است بچّهها را باهوشتر کند. بین کودکانی که با شیر مادر تغذیه شدهاند، با آنهایی که با شیر مادر تغذیه نشدهاند، تفاوتهایی در تکامل مغز دیده شدهاست. این تفاوتها هم بهدلیل ترکیب شیر مادر و هم بهدلیل نزدیکی و لمس و ارتباط چشمی بیشتر در حین شیردهی با شیر مادر است. تحقیقات نشان دادهاند کودکان تغذیهشده با شیر مادر ضریب هوشی بالاتر و مشکلات رفتاری و یادگیری کمتری در حین رشد داشتهاند. این اثرات برجسته بهویژه بیشتر در کودکانی که بهصورت زودرس بهدنیا آمده بودند، دیده شدهاست.
6. فوائد شیر دادن در مادران نیز بسیار زیاد و قابلتوجّه است. ازجمله اینکه شیردهی به از دست دادن اضافهوزن کمک میکند و بهخصوص بعد از گذشت ۳ ماه از شیردهی، کالریهای بیشتری سوزانده میشود.
7. کمک به انقباض رحم: در طول بارداری، رحم برای تطابق با بارداری بسیار بزرگ میشود، بهطوری که تمام فضای شکم را پر میکند. بعد از زایمان رحم رفتهرفته به اندازۀ اولیه خود باز میگردد. این عمل از طریق هورمون اکسیتوسین انجام میشود که هم در زمان زایمان باعث انقباضات رحم و انجام زایمان میشود و هم در حین شیردهی با افزایش ترشّح آن به انقباض رحم و کاهش خونریزی و برگشت رحم به اندازۀ اولیه کمک میکند.
8. مادرانی که به نوزادان خود شیر میدهند کمتر دچار افسردگی بعد از زایمان میشوند. با وجود این، بروز افسردگی در زمان کوتاهی بلافاصله بعد از زایمان خود مانعی برای شیردهی میشود که هرچه زودتر باید مشاوره با پزشک صورت پذیرد.
9. شیردهی خطر بسیاری از بیماریها را در درازمدّت کاهش میدهد، ازجمله سرطانها و بیماریهای شدید مانند فشارخون بالا، آرتریت، افزایش چربی خون، بیماریهای قلبی و دیابت نوع ۲.
10. شیردهی در بعضی از مادران باعث قطع قاعدگی میشود و این باعث میشود مادران بتوانند از وقت گرانبهای خود برای همراه بودن با نوزادشان بیشتر استفاده کنند.
11. شیر مادر رایگان است؛ در نهایت شیردهی باعث صرفهجویی در هزینه و زمان برای خانواده میشود. با انتخاب شیر مادر برای تغذیۀ شیرخوار موارد زیر محقّق میشود:
صرفهجویی در هزینه برای خرید شیرخشک
محاسبۀ دقیق نیاز روزانۀ شیرخوار به شیر
در زمانی که صرف شستوشو، استریل کردن بطریها و مخلوط کردن شیرخشک و گرم کردن آن برای تغذیۀ شیرخوار میشود صرفهجویی میگردد. در حالی که شیر مادر همیشه در دمای مناسب برای تغذیۀ شیرخوار آماده است.
بانک شیر مادر
امروزه در سراسر دنیا، بانک شیر مادر (breast milk banking) نقش بسیار مهمّی در فراهم کردن شیر مادر برای نوزادانی که به هر دلیلی قادر به دریافت شیر از مادر خود نیستند بازی میکند. نوزادان نارس بزرگترین و مهمترین گروه از این نوزادان را تشکیل میدهند که از این طریق میتوانند محرومیت از شیر مادر خود را جبران کنند. بانکهای شیر انسان، شیرهای اهدائی را جمعآوری، غربالگری (از نظر عفونتها و موادّ مضر) و پاستوریزه میکند و در سطح بیمارستانها توزیع مینماید و همچنین به دریافتکنندههای سرپایی تحویل میدهد. تمامی این مراحل جمعآوری، ذخیرهسازی و بهعملآوری مطابق با شیوهنامههای روز دنیا انجام میشود.
تغذیه با شیر مادر توسّط دایه در صورت دسترسی نداشتن یا کافی نبودن شیر مادر اصلی نوزاد، از دیرباز در فرهنگها و تمدنهای مختلف و شاید از بدو پیدایش بشر وجود داشته، ولی بهدلیل شرایط غیربهداشتی و انتقال بیماریها به نوزاد، ایدۀ بانکهای شیر مادر بهوجود آمد. اولین بانک شیر مادر بهصورت سازمانیافته در سال ۱۹۰۹ میلادی در اتریش تأسیس شد و بهدنبال آن پس از مدّت کوتاهی مراکزی در بوستون آمریکا ایجاد شدند. در سال ۱۹۶۰ تداوم فعّالیت بانکهای شیر مادر بهدلیل پیشرفتهای چشمگیر در علم مراقبت از نوزادان و تغذیۀ نوزادان و ساخت شیرخشکهای با کیفیت بالا، رو به کندی نهاد. در سال ۱۹۸۰ با پیدایش عفونتهای نوزادی جدید ازجمله HIV، که قابل انتقال از شیر مادر بود، باعث بسته شدن بسیاری از بانکهای شیر شد. بههمین دلیل از سال ۲۰۰۰ میلادی غربالگری مناسب مادران اهداکننده در دستور کار قرار گرفت.
فعّالیت بانکهای شیر در نقاط مختلف دنیا متفاوت است که از مهمترین دلایل آن مسائل اقتصادی، مذهبی و عوامل فرهنگی است. ولی درمجموع علاقه به تأسیس بانک شیر مادر در دنیا رو به افزایش است. در حال حاضر در آسیا، کشور هندوستان بیشترین تعداد بانک شیر را دارد و در سایر کشورهای آسیایی مانند ویتنام، چین و ژاپن نیز این بانکها به وجود آمدهاند. این تمایل در تأسیس بانکهای شیر، بر مبنای توصیههای انجمنهای علمی معتبر دنیا در اهمّیت استفاده از شیر مادر، بهخصوص در نوزادان نارس، ایجاد شدهاست. در تمامی شیوهنامههای علمی به تغذیۀ نوزاد با شیر مادر اصلی تأکید شده و در صورت دسترسی نداشتن یا ناکافی بودن شیر مادر، استفاده از شیر بانکهای شیر، که با شیوهنامههای علمی مطمئن تهیه شدهاند، توصیه شدهاست.
در حال حاضر در اروپا مجموعاً در ۲۵ کشور حدود ۲۰۶ بانک شیر، در آمریکای جنوبی در ۹ کشور مجموعاً ۲۵۸، در هند ۲۲، در چین ۱۲، در استرالیا ۴، در آفریقای جنوبی ۶۰ و در ایران فقط ۲ بانک شیر وجود دارد.
هدف از ذخیرۀ شیر در بانکها چیست؟
مهمترین دلیل ذخیرۀ شیر در بانکها، در دسترس بودن شیر در زمان نیاز است. در بیشتر موارد شیرِ اهداکنندههای مختلف با هم مخلوط و ذخیره میشود، گرچه ذخیرهسازی شیرها از اهداکنندهها بهصورت مجزّا و اختصاصی هم انجام میشود (single donor banks) . این شیرها سپس پاستوریزه شده و در ظرفهای کوچک ۱۰۰ تا ۱۵۰ سیسی در فریزر برای مصرف یک سال فریز میشوند. نوع ظرف در ثبات و پایداری ترکیبات شیر مؤثّر است. بهترین ظروف از جنس پیرکس و پلیپروپیلن است که در مقایسه با کیسههای پلیاتیلن ـ که تغییرات زیادی در ترکیب شیر ایجاد میکنند ـ این ظروف در ثبات ترکیب شیر بهتر عمل میکنند. در بعضی کشورها هزینۀ جمعآوری و بهعملآوری و نگهداری از اهداکنندهها دریافت میشود.
اهداکنندههای شیر چه کسانی هستند؟
اهداکنندگان مادرانی هستند که به نوزادان خود شیر میدهند و مقدار شیرشان بیش از نیاز کودکشان است و میتوانند آن را اهدا نمایند. این اهداکنندگان اغلب در سنین میانی بارداری بوده و از حمایت خانوادگی قوی و خوبی در خانه برخوردارند که تقریباً نیمی از آنها کار خارج از خانه دارند و دلایل اهدا عمدتاً نوعدوستی و کمک به همنوع بودهاست.
اهداکنندگان نباید از داروهای محرّک تفریحی استفاده کنند. پزشکِ خود و نوزادشان باید سلامت شیر را تأیید کند. در این مادران باید ابتلا به بیماریهای ایدز HIV 1&2 ٬ T-Cell Leukemia virus 1&2، هپاتیت B و C و سیفلیس رد شده باشد. پس از سپری کردن مراحل بالا مادر میتواند یک اهداکننده باشد. مادران باید از طریق پمپ یا بهصورت دستی شیر را بدوشند و در ظروف مخصوص در فریزر خانه نگهداری کنند، سپس شخصاً یا از طریق سرویس بانکهای شیر به بانکها تحویل دهند. در حین انتقال زنجیره سرما باید از طریق کیفها و جعبههای یخی حفظ شود. در بعضی از کشورها اهداکنندهها هیچ مبلغی دریافت نمیکنند، اما در برخی دیگر مبلغ کمی بابت هزینههایی که اهداکننده صرف کرده، به او جهت قدردانی داده میشود.
بانکهای شیر مرتّباً بر مراحل استانداردسازی و جمعآوری شیر ازجمله تمیز نگه داشتن سینه و نحوۀ شیردوشی و در نهایت تحویل شیرها نظارت میکند. این بانکها همچنین ظرفهای نگهداری شیر را برای مادران فراهم مینماید که برچسب نام، تاریخ و زمان شیردوشی باید روی آن ثبت شود. پس از انتقال از فریزر خانه به بانک، شیر در دمای ۲۰- درجه سانتیگراد ذخیره شده و روز قبل از بهعملآوری، در طول شب شیر از فریزر جهت آب شدن به یخچال منتقل میگردد. روزی که پاستوریزه کردن انجام میشود شیرهای ۳ تا ۵ نفر از اهداکنندهها مخلوط میشود که هدف از آن توزیع یکسان موادّ مغذّی شیر شامل پروتئینها، چربی و سایر مواد است. سپس این شیر در بطریهای ۱۰۰ سیسی ریخته میشود و عمل پاستوریزه کردن در حمام آب گرم با دمای ۶۲.۵ درجه سانتیگراد بهمدّت ۳۰ دقیقه و بهدنبال آن سرد شدن سریع انجام میشود. سپس بطریها تا زمان استفاده در دمای ۲۰- درجه نگهداری میشوند. این روش هنوز مطمئنترین و بهترین روش برای میکروبزدائی و در عین حال حفظ کیفیت بیولوژیکی و تغذیهای شیر است.
در بعضی از کشورها شیرها قبل از پاستوریزه کردن و در برخی دیگر پس از پاستوریزه کردن، از نظر وجود باکتریها و ویروسها آزمایش میشوند. در نقاطی از دنیا شیرها هم قبل و هم بعد از پاستوریزه کردن، از نظر وجود عوامل بیماریزا مورد ارزیابی قرار میگیرند. شیرهای با colony count بیشتر از ۱۰۰٫۰۰۰ رد میشوند و شیرهایی که این مقدار در آنها کمتر از ۱۰٫۰۰۰ است، برای تغذیۀ نوزادان نارس با وزن کم مورد استفاده قرار میگیرند.
دریافتکنندههای شیرهای بانک شیر چه کسانی هستند؟
مهمترین گروههای دریافتکننده عبارتاند از:
1. نوزادان نارس، بهویژه نوزادان با وزن کمتر از ۱٫۵۰۰ گرم، بهدلیل خطر بالای ابتلا به عفونتهای نوزادی و انتروکولیت نکروزان که هر دو آنها از بیماریهای تهدیدکنندۀ سلامت است و میتواند باعث مرگ نوزاد شود.
2. نوزادانی که بهدلیل ناهنجاریهای دستگاه گوارش متحمّل جرّاحی شده و دچار سندروم رودۀ کوتاه شدهاند.
3. زمانی که مادر موقّتاً قادر به تغذیۀ نوزاد خود نیست، مثلاً بهدلیل بیماری و بستری در بیمارستان.
4. بیماریهای متابولیک بهخصوص اختلالات در متابولیسم آمینواسیدها.
5. نوزادانی که در روزهای ابتدائی پس از تولّدشان مادران آنها هنوز شیر کافی برای تغذیۀ نوزاد خود ندارند.
مصرف این شیرها در نوزادان نارس، علاوهبر اینکه آنها را از نظر تغذیهای تأمین میکند، تأثیر بسیار مفیدی در تکامل دستگاه گوارش آنها دارد و از آنها در برابر انتروکولیت نکروزان و سپسیس نوزادان، که دو بیماری کشنده در نوزادان نارس بهشمار میرود، محافظت میکند. مادران نوزادان نارس بهدلیل کوتاه بودن مدّت حاملگی و عدم ایجاد عوامل محرّک تولید شیر، شیر کافی برای تغذیۀ نوزاد خود ندارند و از طرفی عامل مکانیکی مکیدن بهوسیلۀ نوزاد، که باعث افزایش ترشّح شیر میشود، نیز در این مادران وجود ندارد.
6. نوزادان و کودکانی که دچار بیماریهایی مانند آلرژی غذایی یا کاهش رشد هستند، همچنین در شرایط خاصی مانند سرطانها و در حین شیمیدرمانی هستند از شیرهای بانک شیر استفاده میکنند. گاهی نوزادانی که به فرزندی پذیرفته میشوند نیز از مشتریان بانک شیر هستند.
گزارشهایی از کاربرد این شیرها در بزرگسالان با بیماریهای خاص مثل بیماران با پیوند کبد، که نیاز به IgA فراوان دارند یا در مواردی که مبتلا به سرطان هستند، نیز دیده شدهاست.
ترکیب شیرهای اهدائی
شیرها در افراد مختلف، بهخصوص از نظر چربی و پروتئین متفاوتاند اما بهدلیل مخلوط شدن شیرهای بهدست آمده از چند اهداکننده، این تفاوت در ترکیب به مقدار چشمگیری کاهش مییابد تا تفاوت زیادی بین ترکیب شیرها در وعدههای مختلف نباشد. این کم بودن تغییرات از یک وعده تا وعدۀ دیگر برای نوزادان نیز مطلوب است.
آیا شیر اهدائی بهخوبی شیر مادر است؟
شیرهای اهدائی تحت عمل پاستوریزه کردن قرار میگیرند و این منجر به از دست رفتن ترکیباتی مهم با اثرات محافظتی میشود. گرمای حین پاستوریزاسیون روی اثرات ضدّ عفونت، اجزای سلولی، عوامل رشد و بعضی موادّ مغذّی تأثیر میگذارد. آنزیمها اغلب به گرما حسّاساند. ترکیبات ایمنی نیز تأثیر میپذیرند، ولی کاملاً از بین نمیروند. بهعملآوری شیرهای اهدائی روی اسیدهای چرب غیراشباع تأثیر میگذارد و باعث تخریب غشاء گلبولهای چربی میشوند. شیر انسان هم همانند سلولهای جنین انسان حاوی سلولهای بنیادی چندظرفیتی است که در اثر گرمای ناشی از پاستوریزاسیون از بین میرود، ولی ترکیبات محافظتکنندۀ دیگر مانند الیگو ساکاریدها به گرما مقاوم هستند. با همۀ این اوصاف شیرهای اهدائی در مقایسه با شیر خشک اثر محافظتی قابلتوجّهی در پیشگیری از انتروکولیت نکروزان در نوزادان نارس دارند.
آیا شیر اهدائی ایمن است؟
بهعلّت خطر بالقوۀ انتقال پاتوژنهای بیماریزا، نگرانیهایی در این باره وجود دارد، اما در دهههای اخیر غربالگری از نظر میکروبها و ویروسهای بیماریزا و همچنین پاستوریزاسیون این احتمال را به صفر رسانده است.
آیا شیر اهدائی مقرون به صرفه است؟
بهدلیل قیمتگذاری ۶ تا ۷ دلار برای هر ۱۰۰ سیسی شیر توسّط بانکهای شیر مادر ـ که هزینۀ بهعملآوری و نگهداری این شیرهاست ـ این سؤال مطرح میشود که آیا سودمندی آن برای نوزاد قابل مقایسه با قیمت آن است؟ تحقیقات بسیاری نشان دادهاند با توجّه به تأثیر شگرف شیرهای اهدائی در پیشگیری از انتروکولیت نکروزان و سپسیس در نوزادان نارس، علاوهبر اینکه نجاتدهندۀ جان نوزادان است، کاملاً مقرون به صرفه است. همۀ شیرهای اهدائی، قبل از مصرف توسّط نوزادان نارس باید با موادّ مغذّی غنی شوند که در این صورت تفاوتی با شیر مادر نخواهند داشت.
در ایران اولین بانک شیر مادر در تبریز راهاندازی شد و در حال حاضر فعّال است. در تهران و چند استان دیگر نیز مراکزی در حال راهاندازی است. امیدواریم با تلاش مسئولان بهداشتی و درمانی استان گیلان بهزودی شاهد افتتاح این بانکها در استان خود باشیم.

 دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
ندول (گره) تیروئید از شایعترین مشکلات غدد درونریز است. اصطلاح گره یا ندول به هر رشد غیرطبیعی که در غدّۀ تیروئید ایجاد گردد گفته میشود. غدّۀ تیروئید پروانهایشکل است و بهوسیلۀ یک بافت پلمانند، بهنام ایسموس، دو لوب را به هم وصل میکند و گره در هر قسمت از آن ممکن است ایجاد شود.
رشد غیرعادی بافتهای تیروئید و کمبود ید باعث ایجاد ندول میشود که 90 درصد آنها خوشخیم هستند. از هر 12 تا 15 زن جوان یکی مبتلا به ندول تیروئید میشود. اغلب ندولهای تیروئید علائمی ندارند، اما اگر گره بزرگ باشد ممکن است علائمی ناشی از فشار آن در گردن احساس گردد و یا ظاهر بزرگ آن دیده شود.
انجام سونوگرافی تیروئید روش مناسبی برای بهدست آوردن اطّلاعات کاملتر از گره است. در سونوگرافی ویژگیهای ندول تیروئید مشخّص میشود، مانند جنس ندول که بهصورت جامد یا کیست یا تلفیقی از هر دو است، تعداد، شکل، اندازه و ساختار ندول و وجود رسوب کلسیم در آنها یا ظاهر گرههای پیچیدهتر.
برای بررسی و ارزیابی سلولی ندولها باید نمونهبرداری سوزنی انجام شود که کمک سونوگرافی در گرههای کوچک با دقّت بیشتری همراه است. پس از برداشت، نمونه به آزمایشگاه ارسال میشود تا براساس آن تصمیمگیری برای درمان صورت گیرد.
گاهی اوقات اسکن تیروئید برای تشخیص گرههای گرم بهکار برده میشود که احتمال بدخیمی در آنها کمتر است.
درمان گرۀ تیروئید در صورتی که نمونهبرداری خوشخیم بودن آن را ثابت کند، هر شش ماه یک بار کنترل میشود. پزشک معالج معاینۀ بالینی را انجام میدهد و اگر گره بزرگتر شود، نمونهبرداری تکرار میشود تا تصمیم نهایی گرفته شود.
در صورتی که گرههای تیروئید بزرگ بوده و باعث اختلال در تنفّس یا بلع شوند و یا مشکوک به سرطان باشند، باید تحت عمل جرّاحی قرار گیرند.
در زنان حامله نمونهبرداری سوزنی براساس الگوی تشخیصی سونوگرافی گره باید انجام شود و تصمیم در مورد انجام آن تحت تأثیر ارزیابی بالینی خطر سرطان یا ترجیح بیمار باید باشد. زنان باردار با سیتولوژی منفی از نظر کانسر نیازی به مراقبت در دوران بارداری ندارند.
کانسر تیروئید در زنان جوان و بارور شایعتر است و حدود 10 درصد سرطان تیروئید در این سنین در هنگام حاملگی رخ میدهد و بعد از سرطان پستان شایعترین کانسر زمان حاملگی است.
تشخیص کانسر در زمان حاملگی باعث ایجاد اضطراب میشود و نیازمند درمان بهموقع بیماری است تا سلامتی مادر و جنین تأمین شود. کانسر تیروئید اغلب در افراد جوان پروگنوز بسیار خوبی دارد و تفاوتی با زنان غیر باردار ندارد، بنابراین با در نظر گرفتن همۀ جوانب و شرایط خاص در هر فرد، حتی در اوایل حاملگی، جرّاحی برای درمان کانسر تیروئید توصیه میشود و تأمین تیروکسین و کلسیم کافی بعد از آن ضروری است.
 مترجم: دکتر بابک قلعهباغی - فوق تخصّص آسم و آلرژی
مترجم: دکتر بابک قلعهباغی - فوق تخصّص آسم و آلرژی
در حال حاضر حدود یکسوم از کودکان آلرژی دارند. آلرژیها به شکلهای گوناگونی مانند آلرژی غذایی، آسم، اگزما و حسّاسیت بهاره ظاهر میشوند. آلرژی زمانی ایجاد میشود که سیستم ایمنی به مادّۀ بیزیانی مانند تخممرغ، شیر گاو، گردۀ چمن یا مایت گرد و غبار خانگی واکنش نشان میدهد. آلرژی میتواند منجر به ایجاد واکنشهای فوری یا تحریک مزمن ریهها، پوست یا سیستم گوارشی شود که ممکن است ارتباط واضحی با محرّک خاصی نداشته باشد.
در دوران کودکی بیماریهای آلرژیک شامل انواع علائم در بخشهای مختلف بدن میشود. الگوهای علائم در سنین مختلف متفاوت است. در دوران نوزادی و اوایل دوران کودکی شایعترین علائم اگزما و خسخس سینۀ متناوب است. این علائم معمولاً بهترتیب، ناشی از خشکی سرشتی پوست یا عفونتهای ویروسی است. با این حال، کودکان خردسال ـ که علائم شدید دائمی دارند ـ باید از نظر وجود یا نبودِ آلرژی مورد آزمایش قرار گیرند، بهویژه اگر والدین یا خواهر و یا برادری مبتلا به بیماری آلرژیک داشته باشند. در این گروه سنّی اگر علائم، ناشی از وجود آلرژی تشخیص داده شود، معمولاً آلرژی غذایی است، هرچند کودکان بزرگتر ـ که علائم آسم یا رینیت دارند ـ ممکن است به حیوانات خانگی خزدار یا مایتهای گرد و غبار خانگی نیز آلرژی داشته باشند. در کودکان بزرگتر آسم و حسّاسیت فصلی شیوع بیشتری دارد و بسیاری از این کودکان بهویژه نسبت به آلرژنهای موجود در هوا مانند مایت گرد و غبار خانگی، حیوانات خانگی خزدار یا گردهها آلرژی دارند.
عضو درگیر در آلرژیهای تب یونجه یا رینیت آلرژیک، بینی است. معمولاً کودکان از خارش، آبریزش یا انسداد بینی، که اغلب با چشمهای قرمز و خارشدار همراه است، شکایت دارند. گاهی اوقات در این کودکان ترشّح بینی به درون گلو مشاهده میشود که خود باعث سرفه و نیز سردرگمی میگردد و این پرسش ایجاد میشود که آیا مشکل در بینی است یا در ریهها. تعدادی از آلرژیها موجب رینیت آلرژیک یا تب یونجه میشوند. کودکانی که در بهار یا تابستان دچار مشکل میشوند، عموماً بهترتیب به گردۀ درخت یا گردۀ چمن واکنش نشان میدهند، و کودکانی که عمدتاً در زمستان مبتلا میگردند معمولاً به مایت گرد و غبار خانگی واکنش نشان میدهند؛ این در حالی است که سایر کودکان ممکن است بهدلیل آلرژی به حیوانات خانگی خزدار در تمام طول سال مشکل داشته باشند.
شناسایی آلرژیهایی که مشکل را بهوجود آوردهاند به این دلیل حائز اهمّیت است که بتوان از آنها اجتناب نمود. درصورت اجتناب نکردن میتوان از انواع داروهای ایمن و مؤثّر موجود استفاده کرد که معمولاً برای اکثر کودکان مبتلا به رینیت آلرژیک یا تب یونجه سودمند است. درخصوص مشکلات شدیدتر نیز میتوان کودک را نسبت به آلرژی حسّاسیتزدایی کرد تا کودک بتواند علائم رینیت آلرژیک یا تب یونجۀ خود را کنترل نماید.
در سایر کودکان مبتلا به آلرژی آسم بهوجود میآید و آن عبارت است از دشواری در تنفّس؛ به این دلیل که راههای هوایی در این کودکان باریکتر شدهاست. این کودکان ممکن است از احساس تنگی در قفسۀ سینه، سرفه، خسخس کردن و مشکل در تنفّس حین ورزش شکایت کنند. البته تمامی حملات آسمی در نتیجۀ آلرژنها بهوجود نمیآیند، تحریککنندههایی مانند دود سیگار یا عفونتهای ویروسی مجاری تنفّسی میتواند آغازگر این حملهها باشد. با وجود این، نقش محرّکها بهعنوان آغازگر این تشدیدها نباید باعث شود فراموش کنیم که فرد بیمار ممکن است مبتلا به نوعی آلرژی باشد که به واکنش بیش از حدّ راههای هوایی کمک میکند. برخورداری از آگاهی لازم دربارۀ آلرژی به کودک کمک میکند تا از محرّکها دوری جوید؛ بهعبارت دیگر چنین کودکی برای کنترل آسم خود به داروی کورتیکواستروئید استنشاقی کمتری نیاز خواهد داشت.
آلرژیهای غذایی تقریباً تنها یک کودک از پنجاه کودک را به خود مبتلا میسازند؛ با این حال برای کودکان مبتلا و خانوادههای آنها آلرژیهای غذایی میتواند زحمت و مشقّت زیادی بهوجود آورد. آلرژیهای غذایی شایع عبارتاند از آلرژی به شیر و تخممرغ ـ که اغلب در سال اول زندگی شروع میشود ـ بادامزمینی، ماهی و حلزون که در سالهای بعد آغاز میشوند. واکنش آلرژیک میتواند بهصورت دانههای خارشدار از نوع کهیر یا ورم اطراف لبها یا چشمها باشد. برخی کودکان نیز ممکن است مشکلات شدیدتری مانند مشکلات تنفّسی یا از حال رفتن و بیهوشی داشته باشند. لازم است که کودک مبتلا به آلرژی غذایی مورد آزمایش آلرژی قرار گیرد تا مادّۀ غذایی آغازگر تشخیص داده شود و بدین گونه کودک بداند که در آینده از چه مادّۀ غذاییای باید خودداری کند تا از واکنشهای بیشتر جلوگیری گردد. کودک همچنین باید بداند که درصورت بروز واکنش مجدّد چگونه آن را مدیریت کند. در بسیاری از کودکان خردسال آلرژیهای غذایی خودبهخود برطرف میشوند و آزمایش آلرژی میتواند در پیشبینی زمان احتمالی رهایی از آلرژی سودمند باشد.
اصل در آزمایش آلرژی کودکان همان اصلی است که در آلرژی بزرگسالان صادق است. اکثر آلرژیها را میتوان با آزمایش پریک پوست یا آزمایش آلرژی خون تشخیص داد. محدودۀ سنّی خاصی وجود ندارد، نه برای آزمایش پریک پوست و نه برای تست نمونۀ خون. درصورت وجود آلرژی غذایی تنها آزمایش قابل اعتماد آزمایش رژیم و چالش است که در آن، زمانی که رژیم غذاییِ فاقد مادّۀ غذایی مشکوک به کودک داده میشود، علائم ناپدید میشوند و در تست چالش با مصرف مقدار رو به افزایش مادّۀ غذایی مزبور، تحتنظر پزشک، علائم مجدداً عود میکنند.
در دنیا تعداد قابلتوجّهی از تحقیقات به آلرژی اختصاص یافته است تا کشف شود آلرژی چگونه بروز میکند و چگونه میتوان از آن پیشگیری کرد. بسیاری از پزشکان متخصّصِ آلرژی مشارکت فعّالی در این تحقیقات دارند و جلسات علمی فرصت ارزشمندی را برای محقّقان و متخصّصان بالینی، بهمنظور بحث و بررسی نتایج بهدست آمده فراهم میآورد.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
شیر مادر بهترین غذا برای کودک است. مزایای شیردهی فقط مربوط به نوزادان نیست و شامل مادران هم میشود. کارشناسان توصیه میکنند درصورت نداشتن مشکل در مادر، لازم است در شش ماه اول زندگی نوزاد، تغذیه با شیر مادر انجام شود. و هر مقدار از شیر ـ حداقل تا یکسالگی ـ به نوزاد داده شود، برای مادر و کودک مفید خواهد بود.
فواید شیر مادر برای نوزاد
شیر مادر موجب افزایش هوش نوزاد میشود
شیر مادر با کمک به رشد مغز نوزاد و کاهش مشکلات مربوط به یادگیری موجب افزایش هوش کودک میشود. طبق تحقیقات، کودکانی که از شیر مادر تغذیه کردهاند، در امتحانات هوش نمرۀ بهتری را کسب میکنند.
شیر مادر سرشار از موادّ مغذّی است
شیر مادر بهترین منبع پروتئین، کربوهیدرات، چربی، ویتامین و املاح معدنی برای نوزاد است و تا زمانی که نوزاد نیاز به غذای کمکی نداشته باشد، میتواند تمامی نیازهای او را تأمین کند. شیر مادر سرشار از آنتی بیوتیکهایی است که بدن نوزاد را در برابر ویروسها و عفونتها محافظت میکند.
شیر مادر بدن نوزاد را در برابر بیماریها حفاظت میکند
شیر مادر از بیماریهایی نظیر ذاتالریه، آنفولانزا، آلرژی، عفونت گوش میانی، اسهال، سرخجه، مسمومیت غذایی، عفونت معده، سلیاک (نوعی بیماری گوارشی)، دیابت، آسم، آسیب بافت روده، سندروم مرگ ناگهانی نوزاد، بیماری رودۀ التهابی، بیماری قلبی و سرطان جلوگیری میکند.
شیر مادر از اختلالات روانی جلوگیری میکند
نوزادانی که شیر مادر مصرف میکنند، در آینده کمتر به اختلالات روانشناختی دچار خواهند شد. در زمان تولّد، نوزاد تنها میتواند تا فاصلۀ 38 سانتیمتری خود را ببیند و این فاصلهای است که نوزاد با مکیدن شیر با صورت مادر ایجاد میکند. کودکی که با مکیدن شیر از عواطف مادر برخوردار میشود، از نظر روانشناختی در آینده کودک سالمتری خواهد بود.
شیر مادر موجب سلامت دندانها میشود
کودکانی که از شیر مادر تغذیه میکنند، دندانهای سالمتری خواهند داشت. مکیدن سینه علاوهبر تقویت فکّ نوزاد به تقویت دندانهای او نیز کمک میکند.
شیر مادر منبعی در دسترس است
شیر مادر همیشه در دسترس است و نیازی به آماده شدن یا گرم کردن ندارد.
شیر مادر از بیماریها در آینده جلوگیری میکند
نوزادانی که از شیر مادر تغذیه میکنند، در آینده کمتر دچار افزایش وزن، فشارخون، کلسترول خون و اگزما (نوعی بیماری پوستی) میشوند.
فواید شیر مادر برای مادر
تغذیه با شیر مادر به کاهش وزن مادر کمک میکند
در سه ماهۀ اول پس از زایمان بهدلیل افزایش اشتها و تمایل بدن به ذخیرۀ چربیها، کاهش وزن چندانی در مادران شیرده مشاهده نمیشود. اما بین 3 تا 6 ماه پس از زایمان، مادران شیرده بیش از دیگر مادران دچار کاهش وزن میشوند. از آنجا که بدن مادر برای تولید شیر 500 کالری میسوزاند، شیردهی به کاهش وزن مادر کمک میکند.
شیر مادر موجب بازگشت رحم به حالت اول ( پیش از بارداری) میشود
اکسیتوسین هورمونی است که در هنگام زایمان در بدن مادر ترشّح میشود تا روند زایمان را آسانتر و از خونریزی جلوگیری کند. در طول بارداری اندازۀ رحم تغییر میکند. شیردهی با افزایش هورمون اکسیتوسین موجب انقباض رحم و بازگشت آن به حالت اول میشود.
شیر مادر خطر سرطان سینه و رحم را کاهش میدهد
طبق تحقیقات، شیردهی بهمدّت 12 ماه خطر ابتلا به سرطان سینه، تخمدان و رحم را تا 28 درصد کاهش میدهد. علاوهبر آن زنانی که بهمدّت 1 تا 2 سال به نوزادان خود شیر دادهاند، 10 تا 50 درصد کمتر به فشارخون بالا، آرتریت (یک اختلال التهاب مزمن که با درد، تورّم مفاصل و خستگی همراه است)، سلیاک، چربی خون، بیماری قلبی و دیابت نوع 2 دچار میشوند.
شیر مادر از افسردگی مادر جلوگیری میکند
افسردگی پس از زایمان نوعی افسردگیست که کمی پس از تولّد نوزاد رخ میدهد و 15 درصد از مادران را تحت تأثیر قرار میدهد. ترشّح هورمون اکسیتوسین در مادران شیرده از افسردگی مزمن جلوگیری میکند. مادر کمتر احساس خستگی و اضطراب میکند و حسّ قویتری برای ارتباط با نوزاد خود دارد. ترشّح هورمون اکسیتوسین باعث میشود مادران در هنگام شیردهی احساس آرامش کنند.
شیر مادر احتمال بارداری مجدّد را کاهش میدهد
استمرار در شیردهی، تخمکگذاری و قاعدگی را برای مدّتی متوقّف میکند. این توقّف در چرخۀ قاعدگی موجب فاصله انداختن بین بارداریها میشود. هرچند که میتوان از این روش برای پیشگیری از بارداری برای مدّت کوتاهی استفاده کرد، اما چندان قابل اطمینان نیست.
شیر مادر در زمان و هزینهها صرفهجویی میکند
شیردهی روشی آسان، بدون صرف هزینه و زمان است. دمای شیر مناسب و آمادۀ نوشیدن است، درنتیجه نیازی به گرم کردن ندارد. نیازی نیست برای تهیۀ آن هزینهای بپردازید. نیازی نیست محاسبه کنید که نوزاد شما روزانه به چه میزان شیر احتیاج دارد، و نیازی نیست برای تمیز و استریل کردن بطریها زمان بگذارید.
نکات تغذیهای برای افزایش شیر مادر
• مصرف سبزیجات و گیاهانی مانند اسفناج، کدوسبز، نخود سبز، شنبلیله،کاهو، ذرّت، شوید، برگ ریحان، سیبزمینی، زیرۀ سیاه و سبز، هویج، چغندر، زنجبیل، رازیانه و سیر به افزایش شیر مادر کمک میکند.
• مصرف آب فراوان در دوران شیردهی به تولید شیر کمک میکند. مصرف مایعات، بهویژه آب را در دوران شیردهی افزایش دهید.
• در میانوعدههای خود از مغزها و میوههای خشک استفاده کنید.
• از غذاهای مقوی و کامل مثل آبگوشت، سوپ و آش استفاده کنید.
• ماهیها بهدلیل داشتن اسیدهای چرب امگا 3 منبع مفیدی در افزایش کیفیت شیر مادر محسوب میشوند.
• مصرف غلّات کامل مانند برنج قهوهای، نان سبوسدار و جو به تولید شیر بیشتر کمک میکنند.
• سبزی، برنج، ران مرغ، گوشت برّه و چربیهای مفید مثل روغن زیتون، کنجد و کلزا را در تمامی وعدههای غذایی خود بگنجانید.
• مصرف ادویههایی مثل زیرۀ سیاه، زردچوبه، شوید خشک و نعناع در افزایش کمیت و کیفیت شیر مادر مؤثّر است.
برای افزایش شیر مادر به نکات زیر توجّه کنید!
تعداد دفعات شیردهی را افزایش دهید. هنگامیکه نوزاد سینۀ مادر را میمکد، هورمونهای تولید شیر آزاد میشوند. این عمل موجب انقباض ماهیچههای سینه و حرکت شیر در لولههای تولید شیر میشود. 8 تا 12 مرتبه شیردهی به نوزاد در طول شبانهروز به افزایش شیر مادر کمک میکند.
درصورتی که کودک تمایل به خوردن شیر بیشتر ندارد، شیر خود را بدوشید تا تولید شیر ادامه یابد و نوزاد در نوبت بعد شیر تازه مصرف کند.
از هر دو سینه شیردهی را انجام دهید. تحریک سینهها به این روش به افزایش تولید شیر کمک میکند.
لباس زیر مناسب بپوشید. پوشیدن لباسهای تنگ به قفسۀ سینه فشار میآورد و بر تولید شیر تأثیر میگذارد.
استراحت کافی داشته باشید. کمبود خواب موجب کاهش تولید شیر میشود.
سینه را ماساژ دهید. ماساژ سینه باعث افزایش حجم و چربیهای موجود در شیر مادر میشود. از نزدیکی قفسۀ سینه به سمت نوک سینهها ماساژ دهید. این کار را برای هر دو سینه انجام دهید.
استرس را کنار بگذارید. هرچند استرس تولید شیر را محدود نمیکند، اما بر روی آزاد شدن آن در مجاری شیر مؤثّر است.
در صورت امکان از خانوادۀ خود بخواهید در کارها کمکتان کنند تا استرس شما به حداقل برسد.
پیش از مصرف دارو با پزشک خود مشورت کنید.
از دادن موادّ غذایی جامد به نوزاد خودداری کنید. درصورتیکه نوزاد شما زیر شش ماه سن دارد، به او موادّ غذایی جامد، شیرخشک و یا آب نخورانید.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
پستان فرعی یک برآمدگی یا تودۀ چربی آویزان در ناحیۀ زیربغل است که از لحاظ ظاهری نرم و بدون درد است. درواقع پستان فرعی عارضهای است که علاوهبر دو پستان، یک پستان دیگر نیز در ناحیۀ زیربغل یا قفسۀ سینه یا در زیر یکی از پستانها ایجاد میشود. این تودۀ چربی گاهی در یک طرف و گاهی در دو طرف زیربغل ایجاد میشود.
پستان فرعی ممکن است روی خطوط غدد شیری ایجاد شود که از ناف و زیربغل شروع میشود و تا داخل کشالۀ ران ادامه دارد. در موارد نادری ممکن است پستان فرعی در ناحیۀ گردن، صورت یا پشت ایجاد شود. این تودههای چربی بیآزارند و بیشتر به شکل یک برآمدگی هستند، اما ممکن است در دورۀ بارداری یا شیردهی بهدلیل فعّال شدن غدد شیری بزرگ شوند یا حتّی سوراخی روی آن ایجاد گردد و شیر خارج شود.
تشخیص پستان فرعی
پستان فرعی با سونوگرافی یا MRI مشخّص میشود. گاهی از روی پوست قابل تشخیص نیست و باید با استفاده از سونوگرافی یا MRI به وجود آن پی برد.
علّت تشکیل پستان فرعی
نسج سوم بیشتر در خانمها بروز میکند و در طی فرایند رشد در رحم بهوجود میآید. در رشد طبیعی بافت پستان در طول خط شیری تولید میشود و بافت اضافۀ آن تجزیه میشود و در نهایت جذب بدن میگردد. اما در کسانی که پستان فرعی دارند، این بافت اضافه قبل از تولّد تجزیه نمیشود و باعث ایجاد پستان فرعی میشود.
آیا پستان فرعی خطر سرطان پستان را زیاد میکند؟
تودههای سفت یا سرطانی سطحی نیستند و در زیر عضلۀ پستان قرار دارند. ولی پستان سوم سطحی است و در ناحیۀ بین تنه و بازو ایجاد میشود و خطر سرطان پستان را زیاد نمیکند. تاکنون هیچ مدرکی دال بر این که پستان سوم موجب بروز سرطان میشود یا احتمال خطر آن را افزایش میدهد ارائه نشدهاست.
ارتباط پستان سوم با کاهش وزن
پستان فرعی با کاهش وزن از بین میرود. اگر با کاهش وزن پوست آویزان شود و ظاهر نامناسبی پیدا کند، جرّاحی راه درمان است.
درمان پستان فرعی
پستان فرعی درصورت بروز مشکلاتی مانند درد و شکل ظاهری بد نیاز به درمان دارد. درمان پستان سوم برحسب اندازه و محل قرارگیری آن فرق میکند. اگر پوست اضافه نداشته باشد، با لیپوساکشن یا لیپولیز میتوان بافت پستان سوم را تخلیه کرد. درصورتیکه پوست اضافه وجود داشته باشد، نیاز به برداشتن پستان فرعی با جرّاحی دارد. جرّاحی پستان فرعی نیاز به بستری ندارد و عمل آن حدود 15 تا 20 دقیقه طول میکشد. بیمار همان روز عمل میتواند مرخص شود و از فردای بعد از عمل به محل کار رود. فقط از بلند کردن اجسام سنگین و فشار روی دست و قفسۀ سینه تا چند هفته باید خودداری شود. این جرّاحی در زمان حاملگی یا شیردهی توصیه نمیشود.
عوارض عمل جرّاحی
ایجاد زخم و اسکار در محل جرّاحی که با لیزر بعد از جرّاحی برطرف میشود.
باقی ماندن غدّه در محل (عود)
آسیب به غدد لنفاوی و تحریک آنها
 دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
تولّد نوزاد و اضافه شدن یک فرد جدید به اعضای خانواده همیشه با شادی همراه است. اما گاهی در کنار این شادمانی استرسهایی ایجاد میشود که شاید ما متخصّصان کودکان بتوانیم با افزایش آگاهی، از استرس والدین بکاهیم. حمام کردن نوزاد یکی از کارهایی است که همیشه مورد بحث اعضای خانواده است و نظرات متفاوت میتواند برای مادر استرس ایجاد کند.
زمان حمام کردن نوزاد در سالهای اخیر کمی تغییر کردهاست. بسیاری از بیمارستانها، که نوزادان تازه متولّدشده را در ساعات اولیۀ تولّد استحمام میکردند، سیاست خود را تغییر داده و حمام با تأخیر را پذیرفتهاند. سازمان بهداشت جهانی، ۲۴ ساعت بعد از تولّد را توصیه کردهاست. اگر بنا به فرهنگ بعضی خانوادهها این تأخیر مقدور نباشد، حداقل باید ۶ ساعت صبر کنند.
چرا حمام با تأخیر برای نوزادان تازه متولّدشده توصیه شدهاست؟
1. چون میزان هیپوگلیسمی (پایین افتادن قند خون) و هیپوترمی (کاهش دمای بدن) کمتر میشود.
2. تحقیقات نشان دادهاند با به تأخیر انداختن حمام پس از ۱۲ساعت، موفّقیت در شیردهی توسّط مادر افزایش یافتهاست.
3. ورنیکس یا همان مادّۀ چسبندۀ سفید روی پوست نوزاد خاصیت مرطوبکنندۀ طبیعی دارد و شاید کمی حالت محافظ داشته باشد و با تأخیر انداختن حمام از خشکی پوست جلوگیری میشود.
چگونه نوزاد خود را حمام کنیم؟
قبل از شروع حمام اطمینان یابید کلیۀ وسایل آماده است: دو حولۀ تمیز، لیف پارچهای نرم و لطیف، و شامپو بچّه (شامپو بچّه ضروری نیست و میتوان فقط از لیف نرم و آب گرم استفاده کرد).
میتوانید تا زمانیکه بند ناف جدا نشده، از sponge bath یا حمام با اسفنج استفاده کنید. منظور این است که نوزاد را در آب غوطهور نکرد.
اگر روی سر نوزاد آب میریزید، مراقب باشید دستتان را مثل یک فنجان روی پیشانی قرار دهید که آب وارد چشم نوزاد نشود.
میتوانید از یکی از اعضای فامیل برای حمام کردن بار اول نوزاد کمک بخواهید تا تنها نباشید.
هیچگاه نوزاد را در وان مخصوص تنها رها نکنید.
دمای آب را حتماً کنترل کنید. ۱۰۰ درجه فارنهایت مناسب است. بیش از ۱۲۰ درجه فارنهایت نباشد که موجب سوختگی میشود.
یک تا سه بار حمام در هفته کافی است.
حمام کردن در حمام ضروری نیست و حتّی در اتاق و در وان مخصوص نوزاد، درحالیکه سر نوزاد را درست در دست گرفتهاید، میتوانید او را استحمام نمایید.
بعد از حمام نیازی به پودر بچّه نیست و ممکن است ذرّات آن مشکلات تنفّسی ایجاد کند.
بعد از حمام بلافاصله کودک را در حولۀ مناسب بپیچید و خشک کنید.
امید که با استحمام درست نوزاد دلبندتان لحظات لذّتبخشی را تجربه کنید.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
اينكه بارداري با يك لولۀ رحمي امكانپذير است يا نه، سؤال شايعي است كه براي خيلي از خانمها كه قصد بارداري دارند ایجاد میشود. پاسخ اين سؤال بله است. يعني امكان بارداري در خانمها با يك لوله وجود دارد، اگرچه در بعضي مواقع اين مسئله كمی چالشبرانگيز است.
دستگاه تناسلي زنان از دو تخمدان و دو لولۀ رحمی و يك رحم تشكيل شدهاست كه هر دو لوله در حالت طبیعی به رحم اتّصال دارند و مسير از تخمدان هر طرف به لولۀ رحمی و سپس به رحم باز میرسد که مناسب براي عبور تخمكهاي آزادشده از تخمدان است. در هر ماه يكي از تخمدانها يك يا چند تخمك بالغ آزاد میكند كه وارد لولۀ رحمي همان طرف میشود (غالباً) و درصورت وجود اسپرم لقاح صورت میگیرد. درصورتيكه يك لولۀ رحمي آسيب ديده باشد، تخمدان طرف مقابل با لولۀ سالم در ارتباط است و بارداري میتواند صورت بگيرد، گرچه بارداري ممكن است با تأخير اتّفاق بیفتد، زيرا بعضي ماهها آزادسازي تخمك از تخمدان سمت لولۀ بسته صورت میگيرد.
احتمال بارداري با یک لولۀ رحمی بستگي به عوامل زير دارد
1. حداقل يكي از تخمدانها سالم و عملكرد مناسب داشته باشد.
2. يك لولۀ رحمي سالم وجود داشته باشد.
3. تخمكگذاري منظّم و سيكل قاعدگي طبیعی داشته باشيم.
علل انسداد لولۀ رحمي
بارداري خارج رحمي
داشتن سابقۀ حاملگي خارج رحمي يكي از شايعترين علل انسداد لولۀ رحمي است. بارداري خارج رحمي به بارداريای اطلاق میشود كه محصول حاملگي در جايي خارج از حفرۀ رحم جايگزين شود، كه اغلب این حالت در لولههاي رحمي اتّفاق میافتد. اين موضوع بسته به سن بارداري، زمان تشخيص و اينكه تداخلات تشخيصي و درماني در چه زماني انجام میشود، میتواند منجر به آسيب لوله و گاه انسداد و تخريب كامل لوله گردد.
بيماريهاي التهابي لگن
يكي ديگر از علل آسيب و انسداد لولههاي رحمي، بيماريهاي التهابي لگن (PID) است. اين وضعیت التهابي زماني اتّفاق میافتد كه دستگاه تناسلي خانم دچار عفونت شود. عفونتهاي باكتريايي با عامل كلاميديا يا گنوره (عامل بيماري سوزاك) از شايعترين علل اين عفونتها محسوب میشوند.
عفونتهاي پس از زايمان هم میتوانند باعث بيماريهاي التهابي لگن شوند و هرچه شدّت عفونت شديدتر و تكرّر آن بيشتر باشد، احتمال آسيب و انسداد لوله بيشتر میشود.
بستن لولۀ رحمي
كساني كه در گذشته لولۀ رحمي خود را بستهاند و بعد با جرّاحي مجدّد اقدام به باز كردن آنها كردهاند، احتمال آسيب و انسداد لولههاي رحمي را دارند. خانمهايي كه از آسيب يك لولۀ رحمي خود اطّلاع دارند، بهطور معمول يك فرصت ١٢ماهه به آنها جهت ايجاد باروري خودبهخودي داده میشود و درصورت سن بالاي مادر، اختلالات تناسلي، سابقۀ سقط مكرّر و ... پس از ٦ ماه عدم موفّقيت خودبهخودي باید به پزشك مراجعه كنند.
درمان
درصورت نداشتن باروري خودبهخودي در بيماران با يك لولۀ رحمي، بايد بررسيهاي اوليه انجام شود و اگر تخمكگذاري مشكل داشته باشد، روشهاي تحريك تخمكگذاري با داروهاي خوراكي و يا درصورت نیاز استفاده از داروهاي تزريقي تحريك تخمكگذاري توصیه میشود. حتّي در بعضي موارد استفاده از روشهاي كمكباروري مانند لقاح آزمايشگاهي(IVF) نیز توصیه میشود.

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
خستگی یکی از اولین علائم بارداری است که از ابتدای بارداری و لانهگزینی، مادران با آن مواجهاند. درواقع هورمونهای بارداری بلافاصله بعد از شروع بارداری بر روی بدن، خلقوخو، متابولیسم، مغز، شکل ظاهری و الگوی خواب مادران تأثیر میگذارد.
در سه ماهۀ دوم بارداری ـ که از هفتۀ سیزدهم آغاز میشود ـ بسیاری از خانمها انرژی تازهای بهدست میآورند و عملاً سه ماهۀ دوم بارداری زمان مناسبی برای انجام اقدامات مهم قبل از ورود کودک است. چون از هفتۀ 28 بارداری ـ که وارد سه ماهۀ سوم بارداری میشوید ـ خستگی شدید دوباره برمیگردد.
یکی از سؤالات همیشگی مادران باردار این است که چرا اینقدر خستهام؟
احساس خستگی شما طبیعی است، چون جنین در بدن شما در حال رشد است. علاوهبر این، تغییرات هورمونی، تغییرات جسمی و عاطفی نیز سطح انرژی شما را کاهش میدهد و احساس خستگی میکنید.
برخی از تغییرات تأثیرگذار دوران بارداری
افزایش سطح استروژن و پروژسترون (بهعنوان یک آرامبخش طبیعی عمل میکند.)
فشارخون و قندخون پایین
افزایش جریان خون
اختلال خواب
اختلالات گوارش و هضم
بیماری صبحگاهی مادران باردار (تهوّع و استفراغ)
استرس و اضطراب
تکرّر ادرار
سوزش سردل
درد پشت، ران و لگن
اقداماتی که توجّه به آنها برای زنان باردار جهت کاهش خستگی الزامی است
بیشتر زنان باردار باید حداقل 8 ساعت را در رختخواب بگذرانند و حداقل 7 ساعت خواب در هر شب داشته باشند. درصورت امکان سعی کنید کمی زودتر از حدّ معمول بخوابید.
با تغییر ساختار بدنتان در بارداری خواب را در اولویت قرار دهید و برای مقابله با خستگی بارداری به این نکات توجه کنید:
اتاق خواب خود را تاریک، تمیز و سرد نگه دارید.
فضای مناسب را برای استراحت فراهم کنید.
برای خواب عمیق اتاق را تاریک کنید.
برای کیفیت مطلوب خواب، دمای اتاق خواب را کمی خنکتر از بقیۀ خانۀ خود تنظیم کنید. کمبود خواب میتواند باعث افزایش میزان قندخون شما شود و خطر دیابت بارداری را افزایش دهد.
چرت زدن میتواند هرگونه کمبود خوابتان را جبران کند.
غذاهای سالم بخورید و مصرف آب را فراموش نکنید.
با مصرف شش وعدۀ غذایی کمحجم در روز، میزان قند و انرژی خود را متعادل نگه دارید. وعدههای غذاییای که سرشار از موادّ مغذّی و پروتئین هستند، به مبارزه با خستگی کمک میکنند.
رژیم غذایی سالم سطح انرژی شما را بالا نگه میدارد. سعی کنید در رژیم غذاییتان ترکیبی از مواد زیر را داشته باشید:
میوه و سبزیجات، حداقل پنج وعده در روز
کربوهیدراتهای سبوسدار، مانند نان و ماکارونی سبوسدار
پروتئین، مانند تخممرغ، گوشت بدون چربی، گوشت خوب پختهشده یا ماهی. حبوبات؛ مانند عدس، لوبیا و نخود نیز جزو این گروه غذایی هستند.
محصولات لبنی، مانند شیر، پنیر و ماست.
بعد از ناهار از مصرف کافئین و قهوه خودداری کنید. کافئین ممکن است شما را تا مدّت طولانی بیدار نگه دارد یا باعث بیدار شدن بیشتر شما شود. همچنین میتواند باعث شود جنین فعّالتر شده، در داخل شکم شما لگد بزند و بچرخد.
ورزش کنید، اگرچه ممکن است ورزش به خستگی کمک نکند، اما میتواند روحیه و خواب شما را بهبود بخشد و حتّی میتواند به شما کمک کند تا از عوارض ناشی از زایمان جلوگیری شود.

 دکتر سپهر پرهیزکار -جرّاح و دندانپزشک
دکتر سپهر پرهیزکار -جرّاح و دندانپزشک
خواه ناخواه عدّهای از مراجعان دندانپزشکی زنان باردار هستند. این قشر بهعنوان قشر آسیبپذیر، چه برای مادر و چه برای جنینی که در رحم زندگی میکند، همیشه جزئی از چالشهای درمانی بودهاند و درمانهای دندانپزشکی نیز از این قاعده مستثنا نیستند. اما سؤالی که همیشه برای مادران و خانوادۀ یک مادر باردار مطرح بوده این است که آیا درمانهای دندانپزشکی در دوران بارداری صورت میپذیرد؟ و درصورت انجام آیا خطری برای مادر و جنین ندارد؟ در این بحث کوتاه بر آن هستیم که به چند پرسش پرتکرار مراجعان پاسخ دهیم.
بهطور کلی در بیماران باردار حتّی درصورت نداشتن مشکلات پزشکی، دندانپزشک باید ملاحظات خاصّی را درنظر بگیرد تا درمانهای دندانپزشکی هیچ اثر ناخواستهای برای مادر و جنین نداشته باشد.
در مراجعه به دندانپزشکی تاریخچۀ کاملی از بیماریها و معالجات، داروهای مصرفی و هر نکتهای که بتواند دندانپزشک را در ارائۀ یک درمان بهتر یاری نماید، در اختیار دندانپزشک قرار دهید تا درصورت نیاز برای انجام درمان با متخصّص زنانی که تحتِنظر آن هستید مشورت شود.
یک اصل کلی در همۀ بیماریها پیشگیری است و این قضیه در دوران بارداری اهمّیت بیشتری پیدا میکند. بهترین راهکار برای جلوگیری از مشکلات دندانی در طی بارداری، درمان کلیۀ نیازهای دندانپزشکی پیش از اقدام به بارداری است. درمان کلیۀ پوسیدگیها، عصبهای درگیر، برداشتن جرم و پلاک و هر عاملی که احتمال درگیری را در دوران بارداری داشته باشد، طبق یک برنامۀ پیشگیری باید انجام شود.
بسیاری از بیماران جرمگیری را یک درمان غیرضروری و زیبایی تلقی میکنند، درصورتیکه جرم و پلاک عامل اصلی بیماریهای لثه است. در دوران بارداری بهعلّت تغییرات هورمونی بدن مادر احتمال التهاب لثه و خونریزی با کوچکترین تحریک مانند مسواک زدن بسیار شایع است که درصورت حضور جرم و پلاک این قضیه تشدید میشود. افزایش خونریزی از لثه در اثر تحریک از ماه دوم بارداری بسیار شایع است که تا بعد از زایمان نیز ادامه دارد و بعد آن به وضعیت طبیعی برمیگردد. علّت این مسئله تغییرات هورمونی است و حتّی ممکن است گاهی قسمتی از لثه برآمده شود. در اغلب موارد درمان خاصّی نیاز نیست و خودبهخود برطرف میشود و صرفاً برداشتن پلاک و بهداشت مناسب کافی است.
چنانچه بعد از بارداری متوجّه مشکلات دندانی شویم، چه اقداماتی را میتوان در طی دوران بارداری انجام داد؟
در سه ماهۀ اول بارداری تنها درمان انتخابی، که سلامت جنین را به خطر نیندازد، جرمگیری و کنترل پلاک مادر است، مگر آنکه نیاز به درمان اورژانس دندانپزشکی باشد.
بیخطرترین دوره برای انجام درمانهای معمول دندانپزشکی سه ماهۀ دوم بارداری است که در این دوره میتوان بیماریهای فعّال دندانی و مشکلاتی را که در سه ماهۀ سوم یا بلافاصله بعد از زایمان مادر را درگیر کند، تحت کنترل درآورد.
لازم است ذکر شود که در دوران بارداری درمانهای غیرمعمول شامل ایمپلنتهای دندانی، درمانهای زیبایی، روکش و ... جزء درمانهای معمول انتخابی قرار نمیگیرند و تا بعد از زایمان و پایداری وضعیت مادر به تعویق میافتند.
اوائل سه ماهۀ سوم نیز زمان مناسبی برای خدمات دندانپزشکی است اما بعد از آن درمانهای معمول بهتر است تا بعد از زایمان به تعویق افتد که علّت آن احتمال افت فشارخون مادر است. گفتنی است که مادر باردار هر موقع نیاز به دفع ادرار دارد میتواند دندانپزشک را در جریان قرار دهد تا درمان متوقّف شود.
یکی از بزرگترین نگرانیهای مادران باردار و پدر جنین، مضر بودن رادیوگرافیهای دندانی برای جنین در طی دوران بارداری است. تقریباً در تمام موارد مربوط به رادیوگرافی دندان، این ترس بیپایه و اساس است. امنیت رادیوگرافی دندانی بهطور مناسبی با روشهای مختلف ازجمله عکسبرداری سریع، پیشبند و یقۀ سربی و ... ایجاد میشود. البته دندانپزشک فقط درصورت لزوم اقدام به عکسبرداری میکند و تنها درصورت ضرورت و برای دستیابی به تشخیص و درمان مناسب این کار انجام میشود.
مسئلۀ چالشبرانگیز دیگر داروهای تجویزی در دوران بارداری برای مادران است که نگرانی برای سلامت جنین را ایجاد میکند. بهطور ایدئال در طی حاملگی، بهخصوص سه ماهۀ اول هیچ دارویی نباید تجویز شود که البته همیشه وضعیت ایدئال نیست. خوشبختانه اکثر داروهای مورد استفاده در دندانپزشکی میتوانند با ایمنی نسبی در دوران بارداری تجویز شوند.
لیدوکائین (برای تزریق)، استافینوفن، آموکسیسیلین، مترونیدازول و بهطور کلی بسیاری از داروهای دیگر برای مادر و جنین ایمن هستند. البته تأکید میشود که از مصرف خودسرانۀ هر دارویی در دوران بارداری خودداری نمایید و صرفاً دندانپزشک برحسب نیاز باید آن را تجویز کند.
سؤال شایع دیگری که بیماران باردار را نگران میکند، ترمیمهای آمالگام و خطر در معرض قرار گرفتن جیوه است. بهطور کلی در تحقیقات اثر زیانباری مشاهده نشده اما استفاده از آن در طی دوران بارداری بهتر است که محدود شود.
رابطهای بین بارداری و پوسیدگی دندانی وجود ندارد. بسیاری از مادران معتقدند که بارداری باعث از دست رفتن دندانهای آنها شدهاست. علّت اصلی این موضوع رژیم غذایی قنددار و رعایت نکردن بهداشت مناسب است که شرایط را برای پوسیدگی فراهم میکند. بدن به هیچوجه برای تأمین نیازهای نوزاد از دندانها کلسیم برداشت نمیکند.
با توجّه به حالت تهوّع صبحگاهی بیماران باردار، استفراغ بهعلّت داشتن اسید معده میتواند موجب سایش مینای دندان و بوی بد دهان شود که در این حالت استفاده از محلولهای خنثیکننده مانند جوششیرین و آب بعد از هر استفراغ توصیه میشود.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
هیستروسکوپی یک روش جرّاحی حداقل تهاجمی است که برای ارزیابی یا درمان پاتولوژیهای واژن، کانال رحم و رحم استفاده میشود. در طی هیستروسکوپی حفرۀ رحم با گاز یا مایع خاص پر میشود تا متّسع شود؛ سپس یک تلسکوپ حاوی دوربین از طریق واژن وارد حفرۀ رحم میشود و بررسی زیر دید مستقیم انجام میگیرد. اکثر موارد تشخیصی هیستروسکوپی میتواند بدون بیهوشی و با بیحسّی موضعی انجام شود و بسته به اینکه تشخیصی یا درمانی باشد از ده دقیقه تا حدود یک ساعت طول میکشد. هیستروسکوپی برای ارزیابی بیماریهای زنان با علائم زیر استفاده میشود:
• خونریزیهای غیرطبیعی رحمی قبل و بعد از یائسگی
• پولیپها و ضخامت آندومتر
• میومهای زیر مخاطی و بعضی میومهای داخل جداری رحم
• چسبندگی داخل رحمی
• ناهنجاریهای آناتومیک مادرزادی رحم مثل دیوارۀ رحمی
• خارج کردن اجسام خارجی و IUD باقیمانده در رحم
• خارج کردن بقایای بارداری
• عقیمسازی
• ضایعات داخل دهانۀ رحم
موارد منع انجام هیستروسکوپی
• بارداری زندۀ داخل رحمی
• عفونتهای لگنی
• سرطان رحم و دهانۀ رحم شناختهنشده
• شرایط طبّی همراه مثل بیماری قلبی و عروق کرونر
بعضی بیماران خونریزی مختصر و کرامپیهای رحمی بعد از عمل احساس میکنند که با مسکّنها کنترل میشود. اغلب بیماران طی 24 ساعت به فعّالیت طبیعی برمیگردند.
عوارض هیستروسکوپی نادر است:
• سوراخشدگی رحم
• خونریزی حین عمل
• آسیب مثانه و روده
• آمبولی مایع و گاز
• اندومتریت
این عوارض در هیستروسکوپی تشخیصی کمتر از جرّاحی رخ میدهد. گاهی هیستروسکوپی بهتنهایی برای ارزیابی اختلالات رحمی کافی نیست و نیاز به انجام جرّاحی همزمان مثل لاپاراسکوپی وجود دارد.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
زخمهای نوک پستان به دلایل زیادی ایجاد میشود و درمان آن به علّت ایجاد آن بستگی دارد.
علّتهای رایج زخم نوک پستان
• زخم نوک پستان بهدلیل شیردهی
یکی از شایعترین علّتهای زخم شدن پستان شیردهی است که علّت اصلی آن چفت شدن نامناسب سینۀ مادر با دهان نوزاد است که درد شدیدی در نوک پستان ایجاد میکند. اصلاح روش شیردهی میتواند تأثیر زیادی در کاهش زخم نوک پستان داشته باشد.
• زخم نوک پستان بهدلیل تغییرات هورمونی
زنان در هنگام قاعدگی، یائسگی یا بارداری بهدلیل تغییرات هورمونی ممکن است دچار خارش و سوزش و زخم نوک پستان شوند. نوسانات هورمون در این دوران باعث ضخیم شدن پوست نوک پستان میشود که با مرطوب کردن و استفاده از روغنهایی نظیر روغن نارگیل این مشکل حل میشود.
• زخم نوک پستان بهدلیل آلرژی و درماتیت آتوپیک
درماتیت آتوپیک نوعی خارش پوست است که باعث خشکی و زخم نوک پستان میشود.
• استفاده از محصولات بهداشتی مانند پودر لباسشویی
محصولات بهداشتی نظیر صابون، شامپو، پودر لباسشویی و ضدّعفونیکنندهها میتوانند باعث خارش پوست و زخم نوک پستان شوند. راهِحل مناسب حذف موادّ شوینده است.
• عفونت و زخم نوک پستان
تعدادی از عفونتها میتوانند باعث درد و زخم نوک پستان شوند. برفک دهان نوزاد میتواند باعث سفت شدن نوک پستان و درنتیجه ماستیت و التهاب پستان مادر شود. بنابراین درصورت مشاهدۀ برفک دهان نوزاد حتماً باید درمان برفک با مراجعه به پزشک صورت گیرد.
• بیماری پاژۀ نوک پستان
گهگاه زخم نوک پستان میتواند ناشی از بعضی بدخیمیهای نوک پستان باشد که در این حالت میتواند با خارش همراه باشد که به آن پاژۀ نوک پستان میگویند. (سرطان درجای نوک پستان) و درمان آن جرّاحی است.
• عارضۀ چسبندگی زبان به کف دهان نوزاد
پردهای که زبان را به کف دهان متّصل میکند کوتاه است و باعث زخم نوک پستان میشود. با جرّاحی میتوان این عارضه را برطرف کرد.
اگر نوزادی مقداری خون ببلعد (در هنگام شیر خوردن)، هیچگونه آسیبی به او نمیزند، فقط ممکن است مقداری خون در پوشک او مشاهده شود.
درمان زخم نوک پستان
درمان زخم نوک پستان به علّت آن بستگی دارد. هوای خشک و سرد بهطور خاصّی میتواند به پوست سینه و نوک پستان آسیب برساند. کاهش زمان استحمام به مدّت حداکثر 10 دقیقه و استفاده از مرطوبکنندههای قوی، چربی پوست را حفظ میکند و از خشکی پوست پستان جلوگیری مینماید.
اگر زخم نوک پستان بهدلیل شیردهی ایجاد شده باشد، با اصلاح وضعیت در آغوش گرفتن نوزاد و اصلاح روش شیردهی، بهطوری که هالۀ قهوهای پستان کامل داخل دهان نوزاد باشد، زخم نوک پستان کاهش مییابد. در شیردهی از پستان کمتر آسیب دیده، استفاده از کمپرس سرد و مرطوب کردن و شستن ملایم نوک پستان به کاهش زخم نوک پستان در دوران شیردهی کمک میکند.
قبل از شیردهی میتوان از یک استامینوفن یا ایبوبروفن جهت کاهش درد نوک پستان استفاده کرد. قطع شیردهی به مدّت 24 ساعت از پستان آسیبدیده کمک شایانی به ترمیم زخم نوک پستان میکند. اگر بعد از 24 ساعت استراحت زخم همچنان باقی بماند، حتماً به جرّاح پستان مراجعه نمایید. از مالیدن لوسیون، الکل و عطر به نوک پستان جدّاً خودداری کنید. بهطورکلی هر بیماری با زخم نوک پستان باید به جرّاح پستان مراجعه نماید تا علّت آن بررسی شود و درمان مناسب دریافت کند.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
ناباروری بر مردان و زنان سنین باروری تأثیر میگذارد و افراد مبتلا را در معرض مشکلات عاطفی و روانی زیادی قرار میدهد. ناتوانی در داشتن فرزند اغلب با عزّت نفس پایین، افسردگی، مشکلات جنسی، شرم، احساس گناه و قطع رابطه با دوستان و خانواده و همکاران مرتبط است. از سوی دیگر، افراد در ناباروری بهدلیل وجود آزمایشها و بررسیهای متعدّد، عوارض دارویی و افزایش نگرانیهای مالی، همچنین قطعی نبودن نتیجه ممکن است در مواجهه با تمام این فشارها آسیبپذیر شوند و در مقابل این احساسات بهتنهایی و بدون کمک از جانب دیگران دچار افسردگی شوند.
فرهنگ نقش معناداری در دادن معنای متفاوت به ناباروری دارد. در کشورهای شرقی باروری یکی از عوامل با ارزش است و هنگامیکه باروری با مشکل روبهرو میشود، میتواند منجر به بحرانی روانی شود. افسردگی بر سلامت فیزیکی انسان تأثیر میگذارد و باعث ایجاد نگرانی و اضطراب در روابط شخصی و کار میشود و مانع لذّت بردن از زندگی روزمرّه میگردد. درمانهای مؤثّری وجود دارد که میتواند به فرد کمک کند تا افسردگی را پشت سر بگذارد. مشکلات روانشناختی مانند افسردگی، فشار روانی، و اضطراب از مهمترین مشکلاتی است که 85 درصد خانوادههای نابارور با آن مواجهاند.
بسیاری از محقّقان دریافتهاند که زنان در روند درمانهای ناباروری در معرض خطر بالای ابتلا به افسردگی هستند و از آنجایی که در گذشته ناباروری معمولاً بهعنوان یک موضوع مخصوص زنان دیده میشد، تحقیقات بیشتری نیز دربارۀ افسردگی در زنان انجام شد و به دنبال آن باعث شد بسیاری از مردان حمایت عاطفی لازم را در زمان برخورد با ناباروری دریافت نکنند. از آنجا که تجربۀ ناباروری میتواند هم برای مردان و هم برای زنان استرسزا باشد و آنها را با بحران مواجه کند، درحال حاضر تحقیقاتی نیز در این زمینه ـ که مردان هم از افسردگی مرتبط با ناباروری رنج میبرند ـ انجام شدهاست.
مشکلات روانی عامل مهمّی در عملکرد روش درمان و کاهش پاسخدهی بدن بیمار در درمانهای نازایی است، بههمین دلیل در صورت ادامۀ ناکامی در درمان و شکستهای احتمالی، مشکلات روانی بیمار افزایش مییابد.
متخصّصان با توجّه به اهمّیت موضوع سلامت روان و تأثیر آن در باروری توصیه میکنند درمان باروری بهتر است همزمان با درمان روحی و روانی صورت گیرد. بنابراین، با توجّه به وجود علائم افسردگی در زنان و مردان نابارور، حضور روانشناسان در مراکز تشخیص و درمان ناباروری ضروری بهنظر میرسد تا با استفاده از تخصّص خود به شناسایی عوامل خطرزا و آموزش راهکارهای صحیح مواجهه با احساس افسردگی بپردازند.
برای بسیاری از زوجها نداشتن فرزند و ماندن در کنار همسری که توانایی باروری ندارد بسیار سخت و طاقتفرساست، از سوی دیگر بسیاری از این افراد از این مشکل برای خود فرصت ایجاد کردهاند.
روانشناسان روشهای زیر را برای کنار آمدن با ناباروری توصیه میکنند
سراغ علاقه و هدف خود بروید. شما صاحب اهداف و ایدئالهای بزرگی بودهاید که پیش از ازدواج داشتهاید، حالا زمان مناسبی برای برنامهریزی در راه رسیدن به اهداف بزرگ زندگیتان است.
آسودگی خاطر داشته باشید، چون آرامش روند درمان شما را تسریع میبخشد.
با همسر خود زمان بیشتری را به تفریح و شادی اختصاص دهید. تفریح و خنده فشار روانی را کاهش میدهد.
به یکدیگر فرصت دهید؛ بسیاری از مراحل درمان ناباروری زمانبر هستند و احتمال شکست در آنها وجود دارد.
رابطۀ عاطفی خود را با همسرتان بیشتر کنید.
اگر مشکل ناباروری از سوی همسرتان است، بهطور یقین احساس خشم و گناه میکند، بههمین دلیل تسلی خاطر او باشید.
گروههای حمایتی میتوانند به شما کمک کنند که بر افسردگی ناشی از ناباروری غلبه کنید. در این گروهها با افرادی که تجربۀ مشابه با شما دارند ملاقات میکنید و با آنها به صحبت مینشینید تا دربارۀ ناباروری و درمانها و موضوعهای مربوط، احساسات خود را ابراز کنید.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
آیا ورزش در دوران بارداری بیخطر است؟
با پزشک خود راجع به ورزشِ حین بارداری مشورت کنید. برای بیشتر زنان باردار ورزش هم برای مادر و هم بچّه، نهتنها بیخطر، بلکه بسیار مفید است. اگر سالم هستید و بارداری بیخطری را میگذرانید، ورزش احتمال سقط (یعنی از دست دادن بارداری قبل از هفتۀ 20)، زایمان زودرس (بهدنیا آمدن نوزاد قبل از هفتۀ 37 بارداری) و نوزاد با وزن کم (وزن تولّد زیر 2 کیلوگرم) را افزایش نمیدهد.
به چه مقدار ورزش در حین بارداری نیاز دارید؟
زنان حاملۀ سالم به حداقل دو و نیم ساعت ورزش متوسّط تا شدید هوازی در هر هفته نیاز دارند. فعّالیتهای هوازی تنفّس را تندتر و عمیقتر، و ضربان قلب را تندتر میکند (فعّالیت فیزیکی متوسّط تا شدید یعنی فعّالیتی که باعث تعریق و افزایش ضربان قلب شود). اگر هنگام انجام فعّالیتی نتوانید بهطور طبیعی صحبت کنید، یعنی فعّالیت فیزیکیتان بسیار سخت است. نباید همۀ دو و نیم ساعت را در یک وعده انجام دهید، باید این زمان را در هفته تقسیم کنید. مثلاً 30 دقیقه در هر روز هفته باشد و اگر 30 دقیقه پشت سر هم در یک روز زیاد باشد، میتوان آن را به 3 تا 10 دقیقه در یک روز تقسیم کرد.
چرا فعّالیت فیزیکی در بارداری مفید است؟
1. برای خانمهای باردار سالم فعّالیت فیزیکی منظّم میتواند ذهن و بدن را سالم نگه دارد. فعّالیت فیزیکی کمک میکند تا حسّ خوبی داشته باشید و انرژی مضاعف بهدست آورید. همچنین قلب، ریه و عروق خونی شما را قوی میکند، اندام شما را متناسب نگه میدارد و باعث میشود که در طول بارداری افزایش وزن مناسبی داشته باشید.
2. فعّالیت فیزیکی باعث برطرف شدن ناراحتیهای شایع دوران بارداری مثل یبوست، دردهای مهرههای کمری و پشتی، تورّم در پاها و زانو میشود.
3. به مدیریت استرس و خواب بهتر کمک میکند (استرس نگرانیها و فشارهایی است که شما در پاسخ به چیزهایی که در زندگیتان اتّفاق میافتد احساس میکنید).
4. به کاهش خطر عوارض بارداری مثل دیابت بارداری و پره اکلامپسی کمک میکند که هر دو اینها یعنی دیابت و فشارخون بعد از هفتۀ 20 حاملگی، احتمال عوارض بارداری مثل زایمان زودرس (قبل از هفتۀ 37 حاملگی) را افزایش میدهد.
5. فعّالیتهای فیزیکی احتمال سزارین را کاهش میدهد و بدن را برای زایمان و دردهای زایمانی آماده میکند. فعّالیتهایی مثل یوگا، پیلاتس و تمرین تنفّس و سایر روشهای آرامسازی به شما در مدیریت فرایند زایمان طبیعی کمک میکند و انرژی و قدرت کافی به شما میدهد.
اگر قبل از بارداری سالم و ورزشکار بودهاید، ادامۀ همان فعّالیتها و ورزشها در حین بارداری بیخطر و بیضرر بهنظر میرسند. با این حال در مورد ادامۀ فعّالیت ورزشی با پزشکتان مشورت کنید. مثلاً اگر دونده یا تنیسباز بودهاید یا انواعی از فعّالیتهای فیزیکی شدید انجام میدادهاید، با افزایش سنّ بارداری و افزایش سایز شکم و برآمده شدن آن ممکن است نیاز به تغییر میزان آن یا تغییر آن ورزش به ورزش دیگر باشد.
اگر قبل از بارداری ورزش نمیکردید، بارداری زمان خوبی برای شروع ورزش است و بعد از مشاوره با پزشک میتوان با ورزشهای کمخطر، آهسته و بهطور کمکم شروع کرد. مثلاً با 5 دقیقه در هر روز شروع کنید و به 30 دقیقه در روز برسانید.
ورزشهای زیر در بارداری ایمن و بیخطرند
1. پیادهروی؛ درصورتیکه پیادهروی منظّم انجام شود، بهخصوص در خانمهایی که قبلاً فعّالیتهای فیزیکی چندانی نداشتهاند، یک فعّالیت بسیار خوب است و در عین حال باعث کشیدگی عضلات و فشار بر روی مفصل نمیشود.
2. شنا و ورزشهای آبی؛ آب محافظ بسیار خوبی برای مادر و جنین در حال رشد است و از طرفی حرکت در خلاف جریان آب باعث افزایش ضربان قلب میشود و در عین حال فشاری به مفاصل و عضلات وارد نمیکند. اگر از کمردرد در حین یا بعد از ورزشها و فعّالیتهای فیزیکی دیگر رنج میبرید، شنا و ورزشهای آبی را امتحان کنید.
3. دوچرخۀ ثابت بیخطرتر از دوچرخۀ متحرّک در بارداری است، زیرا احتمال افتادن بهخصوص در اواخر بارداری، که شکم بزرگتر میشود، کمتر خواهد بود.
4. یوگا و پیلاتس؛ مربی خود را در جریان بارداری خود قرار دهید تا حرکتهای ورزشی متناسب با وضعیت و سنّ بارداریتان را به شما توصیه نماید. وضعیتهایی مانند خوابیدن به شکم و پشت بهخصوص بعد از سه ماهۀ اول بارداری خطرناک است. بعضی سالنها کلاسهای یوگا و پیلاتس مخصوص بارداری دارند.
5. ورزشهای هوازی Low Impact یا کمبرخورد که در آن همیشه یک پا روی زمین یا وسیله است، مثل پیادهروی و دوچرخۀ ثابت که در اینها کششِ زیاد و مضرّی به بدن وارد نمیشود. ولی در ورزشهای هوازی High Impact هر دو پا همزمان از روی زمین برداشته میشوند، مانند دویدن و طناببازی؛ بههمین دلیل مربی ورزش باید از حامله بودن فرد آگاه باشد تا ورزشهای متناسب با سنّ بارداری به فرد توصیه کند.
6. Strength training یا ورزشهای قدرتی به شما در ساختن عضلات کمک میکنند و استخوانها را قوی میکنند و درصورتیکه سنگین نباشند، بسیار مفیدند. از طرفی نیازی به ثبتنام در سالنهای ورزشی یا داشتن تجهیزات ورزشی خاصّی نیست. شما میتوانید پیادهروی کنید یا با ویدئوهای ورزشی در خانه ورزش نمایید و یا راههای فعّال بودن در زندگی را پیدا کنید و فعّال باشید. مثل قدم زدن در حیاط با استفاده از پلهها بهجای آسانسور.
آیا فعّالیتهای فیزیکی برای همۀ خانمهای باردار ایمن است؟
خیر. برای بعضی مادران باردار ورزش بیضرر و ایمن نیست. شرایط زیر در بارداری میتواند ورزش در بارداری را با مشکل مواجه کند:
• احتمال زایمان زودرس که به شروع دردهای زایمانی قبل از هفتۀ 37 بارداری گفته میشود. خونریزی و آبریزش ممکن است از نشانههای زایمان زودرس باشند.
• حاملگی دوقلو و سه یا بیشتر و همراه با سایر عوامل زایمان زودرس؛ میتوانید با پزشک خود مشورت کنید و با توجّه به شرایطتان ورزشهایLow Impact مانند پیادهروی، شنا یا یوگای بارداری را انجام دهید.
• نارسایی سرویکس یا سرکلاژ: سرویکس یا گردن رحم در بالاترین قسمت واژن در راه ورود به رحم است. در نارسایی یا بیکفایتی سرویکس، باز شدن دهانۀ رحم زودتر از موقع زایمان اتّفاق میافتد و باعث تولّد زودتر از موقع یا حتی سقط میشود. در این مورد پزشک معالج توصیه به سرکلاژ یا دوختن دهانۀ رحم میکند تا به حفظ بارداری کمک نماید و از تولّد زودرس نوزاد جلوگیری کند.
• فشارخون حاملگی یا پره اکلامپسی که بعد از هفتۀ 20 بارداری شروع میشود و پس از بهدنیا آوردن نوزاد خاتمه مییابد.
• جفت سرراهی بعد از هفتۀ 26 بارداری؛ این مورد به وضعیتی گفته میشود که در آن جفت در قسمتهای پایین رحم قرار میگیرد و همه یا قسمتی از گردن رحم را میپوشاند. جفت نقش رساندن اکسیژن و موادّ غذایی را به جنین برعهده دارد و جفت سرراهی میتواند باعث خونریزی شدید و مرگ جنین شود.
• کمخونی شدید مادر یا بیماریهای قلبی و ریوی مادر؛ در کمخونی، گلبولهای قرمز سالم کافی برای انتقال اکسیژن به قسمتهای مختلف بدن وجود ندارد.
چه نوع فعّالیتهایی در بارداری ایمن نیستند؟
باید مراقب باشید و در مورد نوع ورزشهایی که میتوانید انجام دهید مشورت کنید. در حین بارداری از فعّالیتهای زیر خودداری نمایید:
• هر نوع فعّالیت ورزشی با جستوخیز زیاد که میتواند باعث از بین رفتن تعادل و افتادن شوند. مثل اسبسواری، اسکی، ژیمناستیک و اسکیتسواری.
• هر نوع ورزشی که ممکن است به شکم برآمده آسیب وارد کند. مثل هاکی روی یخ، بوکس و بسکتبال.
• هر نوع ورزشی که نیاز به دراز کشیدن به پشت باشد، بهخصوص بعد از 3 ماه اول؛ زیرا باعث قرار گرفتن رحم بزرگ روی وریدهای بزرگ و کاهش برگشت خون به قلب و کاهش فشارخون و محدود شدن جریان خون به جنین میشود.
• فعّالیتهایی که باعث ضربۀ شدید آب به شکم شود، مثل اسکی روی آب و شیرجه.
• ورزش در ارتفاعات بالای 1800 متر، مگر اینکه همیشه در این ارتفاعات زندگی میکنید. فعّالیت فیزیکی در ارتفاعات در حین بارداری اکسیژنرسانی به جنین را کاهش میدهد.
• فعّالیتهایی که باعث افزایش دمای بدن جنین شوند. مثل یوگای داغ که در اتاقی با دمای 32 درجه سانتیگراد انجام میشود و یا ورزش در بیرون از خانه در روزهای بسیار گرم و مرطوب که برای خانم حامله اصلاً مناسب نیست و باعث افزایش دمای بدن مادر و احتمال افزایش نقصهای مادرزادی در جنین میشود.
چگونه تغییر در فرم و شکل بدن در بارداری روی انجام فعّالیتهای ورزشی تأثیر میگذارند؟
• بالانس (تعادل): تعادل در بارداری راحتتر از دست میرود و احتمال افتادن بیشتر میشود.
• دمای بدن: در بارداری دمای بدن کمی بالاتر میرود و نسبت به قبل زودتر عرق میکنید.
• تنفّس: همچنان که جنین رشد میکند و نیاز به اکسیژن بیشتر میشود، با جلوآمدگی شکم، فشار بیشتری به دیافراگم تحمیل میشود. دیافراگم عضلهای است که به تنفّس کمک میکند. در بارداری گاهی احساس میشود که نفسها کوتاهتر شدهاست.
• انرژی: بدن بهشدّت در حال تلاش برای مراقبت از جنین و بارداری است و بههمین دلیل احساس انرژی کمتری در بارداری میکنید.
• ضربان قلب: در بارداری قلب بیشتر کار میکند و ضربان قلب برای تأمین اکسیژنرسانی به جنین سریعتر میشود.
• مفاصل: بعضی هورمونها در بارداری بیشتر ساخته میشوند تا از مفاصل حمایت کنند که شلتر و انعطافپذیرتر باشند، بنابراین باید از حرکتهایی که باعث کشش و صدمه به مفاصل میشوند اجتناب کرد.
چه موقع باید ورزش را متوقّف کرد؟ علائم هشدار کداماند؟
وقتی که از نظر فیزیکی فعّال هستید، مقدار زیادی آب مینوشید و به بدن خود و آنچه احساس میکنید آگاهید. زمانی باید فعّالیتهای فیزیکی خود را متوقّف کنید و با پزشک خود تماس بگیرید که یک یا چند علائم زیر را داشته باشید:
• خونریزی از واژن یا احساس آبریزش
• درد قفسۀ سینه، تندی ضربان قلب یا تنفّس مشکل
• احساس سرگیجه، سردرد و ضعف عضلات
• مشکل در راه رفتن یا درد و تورّم در قسمتهای پایینی پاها که نشانۀ ترومبوز وریدهای عمقی یا DVT باشد. DVT وقتی اتّفاق میافتد که لخته خون در وریدهای عمقی تشکیل شوند و معمولاً در ساق یا رانهاست که اگر درمان نشود، میتواند باعث مشکلات جدّی شود.
• انقباضهای دردناک و منظّم
• توقّف حرکات جنین که میتواند نشانۀ مرگ جنین باشد.
بعد از زایمان چه زمانی میتوان ورزش را از سر گرفت؟
با پزشک خود مشورت کنید. اگر زایمان طبیعی بدون عارضه داشتهاید، معمولاً شروع ورزش چند روز بعد از زایمان یا در اولین فرصتی که مادر آمادگی داشته باشد توصیه میشود. اگر زایمان به روش سزارین یا زایمان طبیعی عارضهدار داشتهاید، ممکن است نیاز به انتظار طولانی برای شروع ورزشی باشد. تصمیمگیری در این مورد با پزشک شماست. مادرانی که در زمان بارداری فعّال هستند، برگشت به فعّالیتهای ورزشی بعد از بهدنیا آمدن نوزاد راحتتر است.
درصورتیکه پس از شروع ورزش احساس درد یا سایر مشکلات حین ورزش دارید، ورزش را متوقّف و با پزشکتان مشورت کنید.

 دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
عود سرطان پستان به معنای بازگشت بیماری پس از اجرای درمان اولیه است. اگرچه درمان اولیۀ سرطان پستان میتواند بسیاری از سلولهای بدخیم را از بین ببرد، با این حال ممکن است تعدادی از سلولهای سرطانی همچنان باقی بمانند و سبب عود بیماری گردند.
عود سرطان پستان ممکن است ماهها یا سالها پس از درمان اولیۀ بیماری رخ دهد. سلولهای سرطانی ممکن است در محل اولیۀ بیماری عود کنند (عود موضعی) یا به سایر نواحی بدن گسترش یابند (عود دوردست).
علائم عود سرطان پستان
علائم و نشانههای عود سرطان پستان بستگی به محل و مکانی دارد که بیماری عود کردهاست.
عود موضعی
عود موضعی به معنای برگشت بیماری در محل اولیۀ تومور است. اگر بیمار تحت جرّاحی حفظ پستان (لامپکتومی) قرار گرفته باشد، بیماری ممکن است در پوست یا بافت جدار قفسۀ سینه عود کند.
علائم و نشانههای عود موضعی در پستان
• وجود سفتی یا توده در پستان
• تغییر پوست پستان
• التهاب یا قرمزشدگی پستان
• ترشّح از نوک پستان
علائم و نشانههای عود موضعی در دیوارۀ قفسۀ سینه پس از جرّاحی برداشت کامل پستان بهصورت زیر است:
• پیدایش یک ندول زیر پوستی یا بیشتر، در دیوارۀ قفسۀ سینه
• وجود سفتی در محل جرّاحی
عود منطقهای
عود منطقهای به معنای برگشت بیماری سرطان پستان در غدد لنفاوی ناحیۀ زیربغل است. علائم عود منطقهای شامل احساس توده یا تورّم در غدد لنفاوی زیربغل یا گردن است.
عود دوردست
عود دوردست به معنای درگیری سایر ارگانهای بدن است. عمدهترین ارگانهایی که در عود دوردست ناشی از سرطان پستان درگیر میشوند، استخوانها، ریه و کبد است.
علائم و نشانههای عود دوردست
• درد مداوم
• سرفۀ مکرّر
• تنگی نفس
• کاهش اشتها
• کاهش وزن
• سردرد شدید
• تشنّج
عموماً وقتی که درمان بیمار مبتلا به سرطان پستان، به اتمام میرسد، پزشک معالج طبق یک برنامۀ منظّم، بیمار را تحت ویزیت و پیگیری پس از درمان قرار میدهد تا بتواند علائم و نشانههای عود بیماری را شناسایی و از طرف دیگر عوارض درمان را نیز کنترل کند.
عواملی که خطر عود سرطان پستان را در مبتلایان به سرطان پستان افزایش میدهد
1. درگیری غدد لنفاوی: هرچقدر وسعت و شدّت درگیری این غدد بیشتر باشد، خطر عود بیماری سرطان پستان بالاتر خواهد بود.
2. اندازۀ بزرگتر تومور: هرچقدر اندازۀ تومور بزرگتر باشد، خطر عود بیماری بیشتر است.
3. وضعیت لبۀ (مارژین) جرّاحی: اگر در زمان جرّاحی تومور بهطور کامل برداشته نشود، بهعبارت دیگر لبۀ (مارژین) جرّاحی از نظر درگیری تومور مثبت باشد، خطر عود بیماری بیشتر است.
4. انجام رادیوتراپی بعد از لامپکتومی: اگر پس از جرّاحی حفظ پستان (لامپکتومی)، بیمار تحت رادیوتراپی قرار نگیرد، خطر عود بیماری بیشتر است.
5. سنّ جوانتر: هرچقدر سنّ فرد مبتلا به سرطان پستان پایینتر باشد، خطر عود بیماری بیشتر است. بهخصوص سنّ کمتر از 35 سال.
6. بیماری سرطان التهابی: مبتلایان به سرطان پستان التهابی با خطر عود بیماری بالاتری مواجهاند.
7. چاقی: بیماران مبتلا به سرطان پستان، که وزن بالاتری دارند، خطر عود بیماریشان بیشتر است.
8. وضعیت گیرندۀ هورمونی: بیماران مبتلا به سرطان پستان هورمون منفی خطر عود بیماری بالاتری دارند. همچنین بیماران مبتلا به سرطان پستان HIR2 مثبت خطر عود بیماری بیشتری دارند. در مجموع استفاده از درمانهای مکمّل سبب میشود که احتمال برگشت بیماری سرطان پستان به حداقل ممکن برسد. درمانهای مکمّل عبارتاند از: اجرای هورموندرمانی، شیمیدرمانی، رادیوتراپی و استفاده از درمانهای هدفمند طبق نظر پزشک انکلوژیست در کنار بهبود کیفیت شرایط زندگی مانند حفظ وزن مناسب، انجام ورزش منظّم و انتخاب یک رژیم غذایی مناسب.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
شایعترین علل درد بیضه بهویژه در کودکان و بزرگسالانِ جوان پیچخوردگی بیضه و عوامل عفونی است که در این مقاله به علل به آن پرداختهایم.
تورشن یا پیچخوردگی بیضه
درد تورشن یا پیچخوردگی بیضه شروع سریع و حادّی دارد و یکی از مهمترین موارد درد بیضه است که نیاز به توجّه ویژه و درمان سریع و بهموقع، ظرف مدّت 4 ساعت دارد؛ در غیر اینصورت باعث از بین رفتن بیضه میشود. در حالت طبیعی و معمولی (شکل شمارۀ 1) بیضه و ضمائم کناری در حالت تقریباً عمودی قرار دارند.
اما در مواردی که بیضه در داخل کیسۀ خود اتّصال محکمی ندارد و درواقع ثابت نیست، تحرّک زیادتر از معمول دارد و بهصورت عرضی در داخل کیسۀ بیضه قرار میگیرد (شکل شمارۀ 2) و باعث پیچش آن میشود. در مواردی خود طناب آویزانکنندۀ بیضه به دور خود میپیچد و باعث کاهش خونرسانی به بیضه و درنهایت منجر به انفارکتوس شریانی و از دست رفتن آن میشود. (شکل شمارۀ 3)
پیچش بیضه در تمام سنین دیده شدهاست، اما در محدودۀ سنّی زیر 19 سال بیشترین درصد را دارد و باید به آن توجّه ویژه شود.
علائم بالینی تورشن یا پیچخوردگی بیضه
بهطور کلاسیک تظاهر بیماری با شروع حاد و ناگهانی درد بیضه با مدّت شروع کمتر از 12 ساعت است. درد ممکن است در کشالۀ ران یا پایین شکم باشد. اغلب بیماران تهوّع و استفراغ دارند. درد یکی از تظاهرات معمول در بچّههاست که آنها را بهطور ناگهانی در نیمههای شب بیدار میکند. در معاینۀ بالینی کیسۀ بیضه ورم کردهاست. ممکن است سفت شده باشد یا قرمزی داشته باشد. ورم بیضه و کوتاه شدن طناب بیضه ممکن است باشد و ممکن است در اثر شدّت درد، بیمار اجازۀ معاینۀ کامل و دست زدن به بیضه را ندهد.
تشخیص پیچخوردگی بیضه
تشخیص پیچش بیضه معمولاً بهصورت بالینی و کلینیکی و براساس علائم ذکرشده و معاینه مشخّص میشود. البته انجام سونوگرافی رنگی بیضه یا اسکن هستهای نیز بسیار به تشخیص کمک میکند و میتواند کاهش خونرسانی به بیضۀ مربوط را نشان دهد، اما فقط درصورتی میتوان از آنها استفاده کرد که اول شک بالینی تشخیص وجود داشته باشد و دوم زمان زیادی هدر نرود و بلافاصله قابل انجام و در دسترس باشد. در غیر اینصورت باید تنها براساس علائم بالینی و شک پزشک تصمیمگیری شود.
درمان قطعی پیچش بیضه توسّط ارولوژیست انجام میشود که شامل جرّاحی سریع در کوتاهترین زمان ممکن، بردن به اتاق عمل و آزاد کردن پیچخوردگی و سپس ثابت کردن بیضه به دیوارۀ آن است تا دوباره این مشکل ایجاد نشود. از آنجا که در این ناهنجاری احتمال پیچش بیضۀ مقابل نیز در مراحل بعدی و آینده وجود دارد، در هنگام عمل باید بیضۀ مقابل طبیعی را نیز ثابت کرد.
اگر در هنگام عمل، بیضه سیاه شده باشد یا قابل حیات نباشد، نباید به حال خود رها شود، حتماً باید از بدن فرد بیمار خارج شود.
پیچش آپاندیس یا زائدۀ بیضه یا مجاری انتقالدهندۀ اسپرم
برخلاف پیچش خود بیضه، پیچش زوائد آن نیاز به جرّاحی ندارد و با درمانهای محافظهکارانه شامل استراحت و مسکّن یا در موارد عفونت حاد بیضه و مجاری، با اضافه کردن درمان آنتیبیوتیک بهبود مییابد. اما باید به این نکته توجّه داشت که در بسیاری موارد تشخیص قطعی و افتراق اینها از تورشن خود بیضه ممکن نیست و باید باز هم به عمل جرّاحی متوسّل شد.
یکی دیگر از دلایل درد بیضه، آسیب بیضه در اثر ضربه یا تحتِفشار قرار گرفتن آن است که بسته به شدّت آسیب آن، درمان تفاوت دارد و ممکن است در موارد شدید نیاز به اتاق عمل باشد.
هرنی یا فتق کشالۀ ران نیز یکی از عوامل درد بیضه است. عفونت بیضه در اثر ویروسهایی مانند اوریون، درد بیضۀ ارجاعی در اثر تحریک اعصاب آن، مثلاً در اثر سنگهای لولۀ ادراری و حالبها، گزش حشرات و التهاب عروق بیضه در اثر بعضی بیماریهای عروقی مادرزادی نیز از علل درد بیضهاند. با مروری کوتاه و مفید دربارۀ دردهای بیضه در بزرگسالان جوان و کودکان ذکر این نکته حیاتی است که هرگونه درد بیضه با شروع حاد و سریع باید بهصورت جدّی پیگیری شوند، بهویژه دردهای شدید در کیسۀ بیضه و خود بیضه یا بههمراه قرمزی کیسۀ بیضه و سفتی آن. در بچّههای کوچک نیز بیقراری و گریۀ شدید و حسّاسیت بیضه در لمس توسّط والدین باید بسیار مهم تلقّی شود و بهسرعت به اورژانس مراجعه شود. با درمان سریع ازجمله درمانهای دارویی و در موارد پیچخوردگی بیضه با جرّاحی سریع، از آسیب دائمی بیضه و از دست رفتن آن جلوگیری میشود.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
ترشّح از پستان یکی از شایعترین علائمی است که سبب میشود خانمها به پزشک متخصّص پستان مراجعه کنند. این ترشّحات میتوانند فیزیولوژیک یا پاتولوژیک باشند.
ترشّحات فیزیولوژیک در زنان باردار بهخصوص در سه ماه آخر بارداری از شیوع بالاتری برخوردار است. در پستانهای فیبروکیستیک بیشتر ترشّحات شیریرنگ، که درواقع نوعی از ترشّحات فیزیولوژیک است، مشاهده میشود. ترشّحات فیزیولوژیک معمولاً دوطرفه است و از چند منفذ ترشّح میشود. ترشّحات پاتولوژیک عمدتاً بهصورت یکطرفه است، خودبهخود خارج میشود و معمولاً از یک منفذ بیرون میآید و رنگ آن خونی یا آبکی است. تعداد کمی از بیماران مبتلا به سرطانهای پستان با ترشّح بهعنوان تنها علامت این بیماری مراجعه میکنند. اگر ترشّح پاتولوژیک همراه با توده یا زخم باشد، احتمال بدخیمی بیشتر میشود.
روشهای تشخیصی ترشّحات پستان
برای تشخیص علّت ترشّحات از روشهای زیر استفاده میشود: سونوگرافی، ماموگرافی، داکتوگرافی و MRI.
بررسی سلولی ترشّحات ازنظر وجود یا نبودِ سلول بدخیم در شناسایی تومورهای بدخیم کمککننده است اما عدم شناسایی این سلولها در ترشّحات، تشخیص سرطان را رد نمیکند. درصورتیکه تودۀ مشکوک همزمان با ترشّح از نوک پستان وجود داشته باشد، نمونهبرداری سوزنی از این توده به تشخیص کمک میکند.
در بیمارانی که ترشّح سینه دارند بررسی هورمون پرولاکتین کمککننده است. درصورت بالا بودن این هورمون بررسی ازنظر عملکرد غدّۀ هیپوفیز توصیه میشود.
باید به یاد داشت که ترشّحات پستان در بیشتر موارد ماهیت خوشخیم دارد و نگرانکننده نیست. درصورتیکه این ترشّحات بدون فشار دادن به پستان خارج شود، یا اینکه فقط در یک پستان ترشّح بروز نماید، یا رنگ ترشّح خونیرنگ یا زرد شفّاف باشد، حتماً ضروری است که جهت تأیید تشخیص به پزشک متخصّص جرّاح پستان مراجعه کنید و اقدامات تشخیصی تکمیلی جهت تأیید یا ردّ ماهیت بدخیم بیماری پستان اجرا شود.
درکل بهجز مواردی که فرد در دوران شیردهی است، هر نوع مایعی که از نوک پستان خارج میگردد بهعنوان ترشّحات پستان تلقّی میشود.
درصورت وجود ترشّحات نوک پستان موارد زیر باید بررسی شوند
رنگ و نوع ترشّحات پستانی
ترشّح از یک پستان است یا هر دو پستان؟
آیا ترشح خودبهخودی است یا بهدنبال دستکاری و فشار دادن پستان ظاهر شده است؟
سنّ بیمار
وجود یا فقدان توده همزمان با ترشّح در پستان
وضعیت هورمونی بیمار (مصرف داروهای هورمونی، بارداری، شیردهی و یائسگی)
ترشّحات خونی از پستان
درصورتیکه بیمار دچار ترشّحات قرمز یا صورتیرنگ از نوک پستان باشد، ابتدا باید مشخّص شود که آیا این ترشّحات ماهیت خونی دارند یا خیر؟ درصورت تأیید ماهیت خونی این ترشّحات، بیمار باید به پزشک متخصّص جرّاح پستان مراجعه کند و تحت معاینۀ کامل و ارزیابی دقیق واقع گردد. این ارزیابیها شامل ماموگرافی هر دو پستان، سونوگرافی، داکتوگرافی و MRI پستان است.
ترشّحات آبکی
ترشّحات آبکی، که کاملاً شفاف و رقیقاند، پس از ترشّحات خونی مهمترین نوع ترشّحاتیاند که باید ازنظر ارزیابی وجود سرطان پستان مورد توجّه قرار بگیرد.
ترشّحات چرکی
ترشّحات چرکی عمدتاً ماهیت عفونی دارد، اغلب یکطرفه و با التهاب، قرمزی، درد، تب و سفتی پستان همراه است که بیشتر در خانمها در سنین شیردهی پدید میآید، ولی در سنین یائسگی هم ممکن است رخ بدهد.
پاپیلوم داخل مجاری پستان
رشد غیرسرطانی سلولهای درون مجرای شیری را پاپیلوم داخل مجرای پستان مینامند که شایعترین علّت ایجاد آن ترشّحات غیرطبیعی از نوک پستان است.
گشادی مجاری شیری
گشادی مجاری شیری دومین علّت شایع ترشّحات نوک پستان است و عمدتاً در خانمهایی که نزدیک یائسگی هستند پدید میآید.
تغییرات فیبروکیستیک
تغییرات فیبروکیستیک ممکن است علاوهبر درد و خارش باعث ترشّح سبز، زرد، سفید یا شفّاف از نوک پستان گردد.
لازم است ذکر شود که برخی از داروها مانند داروهای هورمونی، داروهای اعصاب و بعضی از موادّ مخدر مانند ماری جوانا و مصرف برخی از داروهای گیاهی مثل رازیانه باعث ترشّح از نوک پستان میشود. درکل، در مواردی که ترشّحات پستانی یکطرفه، خودبهخود و به رنگ خونی، قرمزرنگ یا بیرنگ باشد باید به پزشک متخصّص جرّاحی پستان مراجعه کرد.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
دو عامل مهم در شیوۀ زندگی، یعنی وزن و ورزش میتواند بر قدرت باروری تأثیر داشته باشد. حتی زوجهای با سابقۀ ناباروری، با تغییر عادات زندگی میتوانند قدرت باروری خود را تحتِتأثیر قرار دهند.
بسیاری از زنان در دوران بارداری برای انجام هر نوع فعّالیت جسمانی مردّد هستند. آنها تصوّر میکنند انجام ورزش در دوران بارداری خطرناک است، اما هیچ مدرک و شواهد علمیای برای اثبات این باورها وجود ندارد. طی تحقیقات علمی ثابت شده ورزش در دوران بارداری ایمن و برای مادر و کودک مفید است. البته لازم است که بدانید ورزش در دوران بارداری کاملاً بیخطر نیست و خانمها برای ورزش کردن در دوران بارداری باید با پزشک خود مشورت کنند تا اطمینان بهدست آورند که کدام ورزش در دوران بارداری مشکلی برای مادر و کودک ایجاد نمیکند، یا از چه ورزشهایی باید اجتناب کرد و چه ورزشهایی را میتوان انجام داد.
پیادهروی روزانه با سرعت مناسب و منظّم، همچنین انجام برخی حرکات ساده و سبک یوگا در دوران بارداری مفید است و میتواند اضطراب مادر را کاهش دهد. پیادهروی با بالا بردن هورمونهای شادیآور در سطح خون به غلبه بر افسردگی کمک میکند. ورزشهای تعادلی مانند یوگا و آرامسازی تا حدّ زیادی استرس در خانمها را کاهش میدهد و توانایی باروری آنها را بالا میبرد.
ورزش باعث پیشگیری و درمان ناباروری میشود و نقش ویژهای در مراحل بارداری دارد. زنانی که تحرّک کافی دارند در زمان اقدام به بارداری با مشکلات کمتری روبهرو میشوند و بهعلّت داشتن وزن مناسب از عوارضی مانند فشار خون بارداری، اختلالات گوارشی و نیز چاقی بیش از حد مصون میمانند. تحرّک و ورزش نقش ویژهای در بارداری، زایمان، پیشگیری از پوکی استخوان و عوارض یائسگی در دوران سالمندی دارد.
افزایش وزن در توانایی باروری زنان اثر نامطلوب داشته و احتمال سقط در اوایل بارداری را بههمراه دارد. بنابراین انجام حرکات ورزشی ملایم میتواند در نگهداشتن وزن مناسب در طول دورۀ بارداری به خانمهای باردار کمک کند.
یکی از عمدهترین دلایل نازایی در زنان، بهویژه در افراد چاق، سندرم تخمدان پلیکیستیک است که میتوان با انجام حرکات ورزشی متعادل و با نظر پزشک این عارضه را درمان کرد و از پیشرفت آن جلوگیری کرد. ورزشهای متعادل ازجمله یوگا و مدیتیشن، استرس در خانمها را به مقدار زیادی کاهش و توانایی باروری را افزایش میدهد. تحقیقات نشان میدهد ورزشهای متعادل از مهمترین راههای درمان سندرم تخمدان پلیکیستیک است. درحقیقت کاهش وزن در بهبود نشانههای تخمدان پلیکیستیک و ایجاد تخمکگذاری و افزایش قدرت باروری نقش مؤثّری دارد. انجام ورزشهای ملایم بهمدّت 35 تا 45 دقیقه در روز، میتواند اکسیژنرسانی و خونرسانی به بافتها و تخمدانها را تأمین کند.
از طرفی ورزش زیاد احتمال ناباروری را افزایش میدهد. کارشناسان توصیه میکنند زنانی که قصد بارداری دارند از ورزشهای شدید و طولانی پرهیز کنند. زیرا ورزش زیاد منجر به لاغری بیش از حد میشود و میتواند بر روند تخمکگذاری تأثیر بگذارد و آن را متوقّف کند. انجام ورزشهای سنگین بیش از 5 ساعت در هفته و با شدّت زیاد ـ که در حدّ حرفهای و قهرمانی باشد ـ میتواند باعث قطع خونریزی ماهانه شود و تخمکگذاری را قطع کند.
بهطورکلّی، دویدن بیش از 15 کیلومتر در هر هفته، ورزش بیش از حد در نظر گرفته شدهاست. برای درمان مشکلات باروری ناشی از ورزش زیاد، مؤثّرترین راه کاهش یا تغییر مقدار ورزش است.
به آن دسته از بانوانی که بهدلیل مشغلۀ کاری نمیتوانند به یکباره نیم ساعت در روز فعّالیت ورزشی داشته باشند توصیه میشود با تقسیم زمان به سه بخش 10 دقیقهای در طول روز، بدن خود را در وضعیت مناسب نگه دارند.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
IVF چیست؟
IVF یک روش درمان کمکباروری است. در طول انجام IVF تخمکهای بالغ از تخمدان گرفته میشود و با اسپرم در محیط آزمایشگاه تلقیح میگردد و سپس جنین تشکیلشده بعد از 3 یا 5 روز در داخل رحم کاشته میشود. جنینهای اضافه بهصورت فریزشده نگهداری خواهند شد.
IVF مؤثّرترین روش درمان نازایی است. در طی مراحل IVF میتوان از اسپرم و تخمک اهدایی، جنین اهدایی یا رحم اجارهای استفاده نمود كه بسته به علّت نازايي، مشكلات موجود و نظر پزشك معالج تصميمگيري انجام خواهد شد. احتمال موفّقیت در IVF بسته به علّت نازایی و سن متفاوت است. احتمال چندقلویی در IVF نسبت به بارداری طبیعی بالاتر است.
آمادگی پیش از بارداری
وقتی از IVF بهعنوان درمان استفاده میشود، با توجّه به سنّ زن و مرد، نوع روش درمانی و کیفیت اسپرم و تخمک احتمال بارداری متفاوت خواهد بود. آزمایشهایی که قبل از شروع IVF انجام میشوند:
• بررسی ذخیرۀ تخمدان یا AMH؛
• بررسی هورمونهای تخمدانی مثل FSH, LH و استرادیول که روز دوم تا سوم سیکل قاعدگی انجام میشود.
• آزمایشهای سلامت و چکاپ برای خانم؛
• آزمایشهای مربوط به اسپرم؛
• بسته به سنّ مادر یا بیماریهای زمینهای ممکن است بررسیهای تکمیلی مثل سونوگرافی از پستان و ماموگرافی یا آزمایشهای دیگری لازم شود. هدف بررسی سلامت مادر قبل از شروع روند IVF و بارداری است که مادر به بهترین حالت ممکن وارد این فرایند شود.
• عکس رنگی رحم برای بررسی وضعیت رحم پیش از جایگزین کردن جنینها داخل رحم مورد نیاز است.
• سونوگرافی رحم و تخمدانها که در ابتدای شروع IVF و در طی تکمیل روند درمان چندین بار انجام خواهد شد.
• بعضی مواقع پیش از IVF جهت بررسی سلامت رحم و حفرۀ رحمی نیاز به عمل هیستروسکوپی و دیدن حفرۀ رحم است.
از پزشک معالجتان میتوانید درمورد سؤالاتی که ممکن است طی روند IVF پیش بیاید راهنمایی بگیرید. برای مثال:
تعداد جنینهای انتقالیافته
تعداد جنینها برحسب سنّ مادر و کیفیت جنینها و همچنین تعداد جنینهای بهعملآمده متفاوت است.
طول مرحلۀ IVF
معمولاً از شروع سیکل IVF تا روز انتقال جنین حدود 45 روز طول میکشد که البته بسته به روش مورد استفاده و وضعیت رشد تخمکها در مادر متفاوت است.
رویانهای اضافه چه میشوند؟
معمولاً رویانهای اضافه فریز میشوند و درصورت نیاز در زمانهای دیگری انتقال مییابند.
آیا فریز کردن جنینها سبب کاهش احتمال باروری میشود؟
پژوهشهای بسیاری در این مورد انجام شده. درمجموع انتقال جنین در سیکلهای بارداری با جنین فریز، شانس بهتری جهت حاملگی نسبت به جنینهای تازه دارند. بهدلیل اینکه معمولاً 2 تا 3 جنین به رحم انتقال مییابد، احتمال بارداری چندقلویی هم بیشتر از بارداری طبیعی است، ولی در بعضی مواقع بهدلیل خطری که بارداری چندقلویی دارد، مجبور به کم کردن تعداد جنینها بعد از حاملگی میشوند که البته شرایط و قواعد خاصّی دارد و از نظر اخلاقی تصمیم مشکلی است.
درمورد استفاده از تخمک و جنین اهدایی، مشاوران حقوقی و ژنتیک در مرکز درمان ناباروری مشکلات احتمالی آن مسئله را بررسی و حل خواهند کرد.
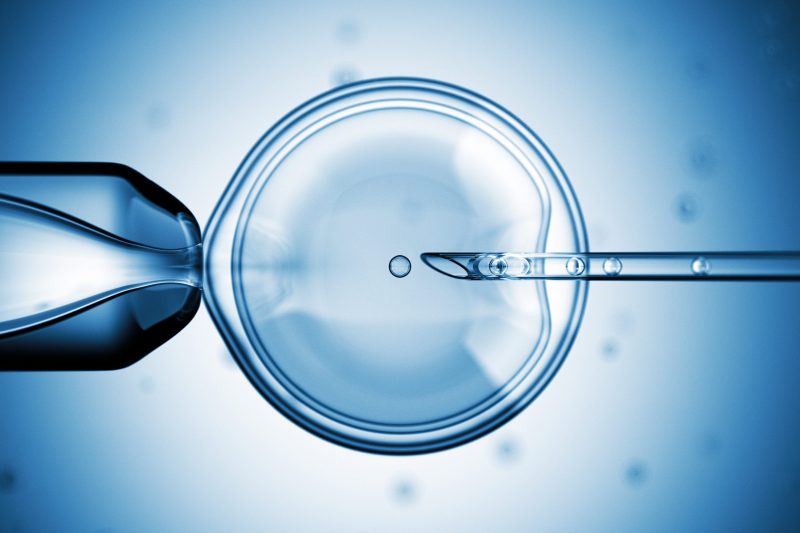
 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
بارداری یکی از تجربههای پر چالش در زندگی است که در صورت همراهی یک پزشک باتجربه و مهربان در این دوره میتواند به پرخاطرهترین و شیرینترین روزهای زندگی تبدیل شود. سؤالات و مشکلات متعددی ممکن است در این دوران ایجاد شود. در این مقاله به تعدادی از علائم خطرِ دوران بارداری پرداختهایم که در صورت مواجهه با آنها باید سریعاً به مراکز درمانی مراجعه و با پزشک خود مطرح کنید.
خونریزی
لکهبینی یا خونریزی در ماههای نخست بارداری در هنگام لانهگزینی جنین شایع است، اما میتواند از نشانههای سقط، تهدید به سقط، بارداری خارج رحمی یا مول باشد. مادران مبتلا باید سونوگرافی ترانس واژینال انجام دهند و در صورت صلاحدید پزشک، میزان سرمی BHCG نیز مورد بررسی قرار گیرد. در نیمۀ دوم بارداری این علامت میتواند ناشی از جداشدگی زودرس جفت، جفت سرراهی یا مرگ داخل رحمی جنین باشد.
درد شکم
درد شکم در بارداری تشخیصهای افتراقی متعدد دارد که بررسی زودهنگام آن و برطرف کردن علت درد میتواند برای مادر و جنین نجاتدهنده باشد. شایعترین علت درد شکم در بارداری شامل موارد زیر است:
تورشن یا پیچخوردگی کیستهای تخمدان، حاملگی خارج رحم، سقط، عفونت پردههای اطراف جنین، عفونت رحمی، عفونتهای دستگاه ادراری، آپاندیسیت، دژنراسیون میوم (اختلال خونرسانی به میوم)، تودههای رحمی، بیماری کیسه صفرا و دردهای زایمانی زودرس که بروز هر کدام از موارد بالا تهدیدکنندۀ حیات مادر و جنین است و لزوم مراجعۀ سریع به مرکز درمانی را ایجاد میکند.
سردرد
سردرد در زنان باردار بهدلیل تغییرات هورمونی شایع است، اما در صورت پایدار بودن، بروز جدید، عدم پاسخ به مسکّنها یا همراهی با تشنّج، تاری دید، گیجی و سایر علائم عصبی بیمار باید از نظر ابتلا به فشارخون بارداری یا ترومبوزهای عروقی مورد بررسی قرار گیرد.
خارش
خارش پوستی از مشکلات شایع دوران بارداری است که در اثر کشیدگی و ترکخوردگی پوست، بیماریهای پوستی، آلرژی و عفونتها میتواند ایجاد شود، اما در صورت همراهی با خستگی، بیاشتهایی و تیرگی ادرار و عدم پاسخ به درمانهای معمول میتواند نشانهای از کلستاز بارداری و در اثر تجمع نمکهای صفراوی در پوست باشد که در صورت درمان نشدن بهموقع منجر به خطرهای عمدهای برای مادر و جنین خواهد شد.
تورّم اندامها و صورت
تورّم در اندام تحتانی در اواخر بارداری اکثر خانمهای باردار، در اثر فشارِ رحمِ باردار بر وریدهای لگنی ایجاد میشود، اما درصورتیکه با تورّم صورت و اندام فوقانی همراه باشد، حتماً باید بررسیهای لازم از نظر فشار خون بارداری صورت گیرد و درصورتیکه با درد و قرمزی اندام تحتانی باشد، نشانۀ لختگی خون در ورید اندام تحتانی است که تهدیدکنندۀ حیات است و بیمار باید سریعاً تحت درمان قرار گیرد.

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
وقتی تصمیم به باردار شدن میگیرید درحالیکه از روشهای پیشگیری از بارداری استفاده میکنید، ممکن است نگران باشید که آیا استفاده از این روشها توانایی بارداری شما را تحتِتأثیر قرار میدهد یا خیر؟ بهخاطر داشته باشید که در بعضی موارد، پس از متوقّف شدن استفاده از روشی که دارای هورمونهای استروژن یا پروژسترون است، ممکن است باردار شدن شما با کمی تعویق اتّفاق بیفتد، اما در طولانیمدت این روشها هیچ تأثیر منفیای بر قدرت باروری شما ندارد. در ادامه در مورد روشهای پیشگیری از بارداری ـ که بهطور معمول استفاده میشوند ـ توضیحاتی را ارائه خواهیم داد. این مقاله میتواند به برخی از سؤالات احتمالی شما پاسخ دهد.
چه موقع باید استفاده از روشهای پیشگیری از بارداری را متوقف کنید؟
تا زمانیکه برای باردار شدن آماده نیستید نیازی به قطع مصرف روشهای پیشگیری از بارداری، بهخصوص «روشهای هورمونی کنترل بارداری» نیست. بهخاطر داشته باشید اگر روش پیشگیری از بارداری هورمونی را کنار گذاشتهاید اما هنوز آمادۀ بارداری نیستید، لازم است تا زمان آماده شدن از روش دیگری مانند کاندوم استفاده کنید.
چه مدت طول میکشد تا پس از قطع روش پیشگیری باردار شوید؟
اگر از روشهای غیرهورمونی مانند کاندوم استفاده میکنید، مطمئناً به محض داشتن رابطۀ جنسی محافظتنشده میتوانید باردار شوید. اما در مورد قرصها، پچ و یا آی یو دی، اکثر خانمها چند ماه پس از قطع استفاده معمولاً باردار میشوند. اگر میخواهید بهطور دقیقتر درمورد هر روش بدانید، ادامۀ مطلب را دنبال کنید.
• بارداری پس از قطع مصرف قرصهای پیشگیری از بارداری
اگرچه اغلب ممکن است در طیّ 1 تا 3 ماه پس از قطع مصرف قرصهای ترکیبی ـ که در خود استروژن و پروژسترون دارند ـ باردار شوید، اما اکثر خانمها طیّ یک سال پس از قطع قرص باردار میشوند. اما اگر از قرص فقط پروژسترونی ـ که «مینی پیل» نامیده میشود ـ در دوران شیردهی استفاده میکنید، ممکن است روزها یا هفتهها پس از قطع آن باردار شوید. چون مینی پیل تخمکگذاری را بهطور مداوم به روشی که قرص استروژنی انجام میدهد، متوقّف نمیکند. مینی پیل مخاط رحم شما را نازک میکند، به محض قطع مصرف مینی پیل پوشش داخلی دوباره ضخیم میشود و این امکان را برای شما فراهم میکند که باردار شوید.
• بارداری پس از خارج کردن آی یو دی یا دستگاه داخل رحمی
باردار شدن بلافاصله بعد از اینکه پزشک آی یو دی شما را خارج کرد، امکانپذیر است. زنان معمولاً طیّ 1 ماه پس از خارج کردن آی یو دی تخمکگذاری میکنند. البته در اکثر موارد بارداری در طیّ 6 ماه تا 1 سال اتّفاق میافتد.
• بارداری پس از حذف پچهای پیشگیری از بارداری
1 تا 3 ماه پس از قطع استفاده از پچ کنترل بارداری، اغلب تخمکگذاری شروع میشود.
• بارداری پس از پایان دورۀ روش پیشگیری از بارداری تزریقی
برخلاف سایر روشهای کنترل بارداری هورمونی، ممکن است باردار شدن پس از پایان دورۀ مصرف این روش دشوارتر باشد. ممکن است 10 ماه یا بیشتر طول بکشد تا دوباره تخمکگذاری کنید. برای برخی از خانمها 18 ماه طول میکشد تا قاعدگی دوباره شروع شود، بههمین دلیل متخصّصان این روش را برای زنانی که تمایل دارند طیّ یک سال پس از استفاده از روش کنترل بارداری بچّهدار شوند، توصیه نمیکنند.
آیا بارداری بلافاصله پس از استفاده از روش کنترل بارداری ایمن است؟
بله. در گذشته تصوّر میشد که بارداری بلافاصله پس از قطع روش پیشگیری، خطر سقط جنین را در افراد بالا میبرد، اما تحقیقات جدید نشان میدهد که بارداری بلافاصله پس از قطع روش پیشگیری بارداری ایمن است.
آیا بلافاصله پس از قطع روش پیشگیری باید پریود منظّمی داشته باشیم؟
خیر، لازم نیست. برخی از زنان پس از قطع روشهای کنترل بارداری هورمونی به مدت چند ماه پریود نمیشوند، زیرا روشهای جلوگیری از بارداری تعادل هورمونی فرد را تحتِتأثیر قرار میدهد و ممکن است مدتی طول بکشد تا بدن به حالت پیش از بارداری برگردد.
آیا میتوان پیش از پریود شدن باردار شد؟
بله، قبل از پریود شدن میتوانید باردار شوید. درحقیقت، اگر تخمکگذاری بلافاصله پس از توقّف روش کنترل بارداری اتّفاق بیفتد و رابطۀ جنسی محافظتنشدهای داشته باشید، ممکن است باردار شدهباشید که این باعث شده پریود نشوید. اگر از زمان قطع روش پیشگیری از بارداری خود پریود نشدهاید و بهتازگی رابطۀ محافظتنشده داشتهاید، حتماً آزمایش بارداری انجام دهید، چون تخمکگذاری بسیار مهمتر از پریود شدن است.
روش تشخیص تخمکگذاری چیست؟
تخمکگذاری عبارت است از آزاد شدن تخمک از یکی از تخمدانهای زن. تخمک پس از آزاد شدن به سمت پایین لولۀ رحمی حرکت میکند، جایی که ممکن است لقاح توسّط سلول اسپرم اتّفاق بیفتد. تخمکگذاری بهطور معمول یک روز طول میکشد و در اواسط چرخۀ قاعدگی یک خانم اتّفاق میافتد، یعنی حدود دو هفته پیش از آنکه انتظار داشته باشد پریود شود. اما زمان انجام این فرآیند برای هر زن متفاوت است و حتی ممکن است ماه به ماه متفاوت باشد. اگر خانمی میخواهد باردار شود، باید زمان تخمکگذاری خود را پیگیری کند. دانستن اینکه خانمی هر ماه در چه زمانی تخمکگذاری میکند مفید است، زیرا داشتن رابطۀ جنسی در زمان تخمکگذاری میتواند به بارداری فرد ختم شود. درصورتیکه زن و شوهر یک یا دو روز پیش از تخمکگذاری زن و روز تخمکگذاری رابطۀ جنسی داشته باشند، احتمال بارداری بیشتری وجود دارد.
یک جنین ماده هنگام تولّد 1 تا 2 میلیون تخمک نابالغ در داخل تخمدان خود دارد. با ورود دختر به سنّ بلوغ، حدود 300000 از این تخمها باقی میماند. تقریباً 300 تا 400 مورد از تخمکهای باقیمانده در طول زندگی باروری زن تخمکگذاری میکنند. بدن زن با هر چرخۀ قاعدگی ماهانه خود را برای یک بارداری احتمالی آماده میکند. چرخه توسط هورمونها، ازجمله هورمونهای جنسی استروژن و پروژسترون و همچنین هورمون محرّک فولیکول و هورمون لوتئینساز تنظیم میشود. هورمونها در تمام مراحل چرخۀ قاعدگی نقش اساسی دارند و اجازه میدهند تخمک بالغ و درنهایت آزاد شود.
وقتی تخمک بالغ تخمدان زن را ترک میکند و به داخل لولۀ رحمی میرود، سلول اسپرم میتواند تخمک را بارور کند. اسپرم میتواند حدود 3 تا 5 روز پس از مقاربت جنسی در داخل دستگاه تناسلی زن زنده بماند. برای وقوع بارداری، سلول اسپرم باید تخمک را ظرف 12 تا 24 ساعت از زمان تخمکگذاری بارور کند. سپس تخمک بارورشده به رحم میرود، جایی که میتواند به پوشش رحم متّصل شود و به یک جنین تبدیل شود.
زمان تخمکگذاری
بسیاری از افراد به اشتباه معتقدند که تخمکگذاری همیشه دقیقاً 14 روز پس از آخرین قاعدگی زن اتّفاق میافتد، اما این صحیح نیست و زمان تخمکگذاری برای هر زن متفاوت است و به طول دورۀ قاعدگی وی بستگی دارد. اگر خانمی بهطور معمول سیکلهای قاعدگی 28 روزه داشته باشد، معمولاً بین روزهای 13 تا 15 تخمکگذاری دارد.
در تخمکگذاری بدن زن ممکن است یکی از سه نشانۀ زیر وجود داشته باشد
تغییر در ترشّحات واژن
چند روز قبل از تخمکگذاری، دهانۀ رحم ـ که قسمت پایین رحم است ـ ترشّحاتی تولید میکند که نازک، شفّاف، لغزنده و کشدار است. این تغییر در مخاط دهانۀ رحم زمانی اتّفاق میافتد که تخمکگذاری نزدیک میشود و تخمدانهای او برای آزادسازی تخمک آماده میشوند. روز بعد از تخمکگذاری، مخاط دهانۀ رحم غلیظ و کدر میشود.
تغییر در دمای پایۀ بدن
پیگیری درجۀ حرارت پایۀ بدن زن ـ که صبح پیش از برخاستن از رختخواب انجام میشود ـ برای دو تا سه دورۀ قاعدگی ممکن است به پیشبینی باروری او کمک کند. اندکی پس از تخمکگذاری در بسیاری از زنان در اوایل صبح دمای بدن افزایش جزئیای (حدود نیم درجه سانتیگراد) را نشان میدهند. معمولاً زن در طیّ 2 تا 3 روز پیش از افزایش درجۀ حرارت بارورتر است. بههمین دلیل لازم است افراد چند ماه این مسئله را مورد بررسی قرار دهند تا به نتیجۀ مناسب برسند.
افزایش هورمون لوتئینهکننده
حدود 24 تا 36 ساعت پیش از تخمکگذاری، سطح هورمون لوتئینساز افزایش مییابد. افزایش هورمون لوتئینیزه علامت تخمدان برای آزاد کردن تخمک است. این افزایش هورمون را میتوان با استفاده از کیت پیشبینیکنندۀ تخمکگذاری، که میتواند نمونۀ ادرار را در روزهای منتهی به تخمکگذاری آزمایش کند، تشخیص داد. هنگامیکه افزایش هورمونهای لوتئینساز مشاهده میشود، آزمایش نتیجۀ مثبتی را نشان میدهد.
 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
در رابطۀ جنسی طبیعی ابتدا باید تمایل برای برقراری ارتباط وجود داشته باشد، سپس با تحریک روانی و جسمی آمادگی جهت انجام مقاربت در مرد و زن بهوجود آید. در مردان این آمادگی نیاز به برقراری یک نعوظ کامل و با دوام دارد، سپس دخول لازم است. پس از ادامۀ تحریک جنسی، مرد و زن باید به اوج لذّت جنسی یا ارگاسم برسند. در مردان ارگاسم با افزایش تعداد تنفّس و انقباض عضلات کف لگن و سپس خروج منی همراه است.
انزال زودرس عبارت است از رسیدن به ارگاسم و خروج منی طی 1 تا 3 دقیقه پس از ایجاد نعوظ (پیش یا پس از دخول). در بیش از 75 درصد موارد، اقدام به فعّالیت جنسی، بدون میل مرد یا زن به انزال و عدم توانایی در به تأخیر انداختن انزال؛ منجر میشود، بهگونهای که باعث نارضایتی مرد یا زن و ایجاد استرس، احساس گناه و گاهاً بیمیلی به برقراری رابطۀ جنسی میشود.
علل انزال زودرس
در یک جمله میتوان گفت که علت دقیق انزال زودرس هنوز مشخّص نیست و علل متفاوت میتواند باعث بروز این عارضه شود، ازجمله کمبود مواد خاص در مغز (انتقالدهندۀ عصبی به نام سروتونین)، مشکلات روحی مثل اضطراب و افسردگی، مشکلات در روابط جنسی زوجها، اختلالات هورمونی (مثل پرکاری تیروئید)، التهاب پروستات و گاهاً نداشتن اعتمادبهنفس و ترس مرد از اختلال نعوظ و... از دلایل این عارضه محسوب میشوند.
انزال زودرس عارضهای بسیار شایع است و در حداقل 30 درصد مردان مشاهده میشود، اما به دلایل مختلف مثل ناآگاهی یا خجالت تحت پیگیری و درمان قرار نمیگیرد.
درصورت مراجعه به پزشک مهمترین عامل برای تشخیص درست بیماری و درمان آن، فهم دقیق مرد از وضعیت و توضیح کامل و درست مشکل است. بیمار باید به سؤالات پزشک دقیق و بدون خجالت یا دروغ پاسخ بگوید.
یکی از نکات مهم در شرح حال بیمار توضیحات درست در مورد نعوظ است. گاهی فرد دچار اختلال نعوظ است و بدون اشاره به آن فقط از انزال زودرس شاکی است. حضور همسر و توجّه به توضیحات وی در اغلب موارد مفید است.
نکتۀ جالب در مورد انزال زودرس آن است که معمولاً باعث نازایی نمیشود، مگر آنکه انزال پیش از دخول صورت گیرد یا با اختلال کامل نعوظ همراه باشد.
درمان انزال زودرس
روشهای مختلف درمان برای انزال زودرس پیشنهاد میشود اما نکتۀ اصلی برای موفقیت درمان پیگیری و اجرای درست آنهاست. بسیاری از بیماران با وجود آنکه سالها از این مشکل رنج میبرند و خود یا همسر خود را دچار عوارض روحی میکنند، همچنان در پیگیری درمان سهلانگارند و انتظار دارند با یک توصیه یا نسخه مشکل حل شود، درحالیکه واقعیت این است که درمان این بیماری عموماً مشکل و خستهکننده است.
نکتۀ مهم دیگر در درمان مردانی که دچار انزال زودرساند، همکاری همسر است؛ یعنی زن ضمن حمایت روحی و روانی بهتر است در انجام درمان نیز پیگیر و همراه مرد باشد.
پس از ارزیابی و شناسایی مشکل، وضعیت روحی و روانی بیمار و کیفیت روابط عاطفی با همسر، درمانهای مختلف پیشنهاد میشود.
اقداماتی که فرد بدون مصرف دارو ممکن است با انجام آنها بهبود یابد
استفاده از کاندوم که منجر به کاهش تحریک میشود.
تقویت عضلات کف لگن (روش kegel) که قدرت کنترل انزال را بالا میبرد.
فشار روی سر آلت در زمان احساس نزدیک شدن به ارگاسم؛
قطع تحریک جنسی در زمان احساس نزدیک شدن به ارگاسم، و شروع مجدّد فعّالیت پس از کاهش تحریک.
اقدامات دارویی
بیحسکنندههای موضعی مثل لیدوکایین که حدود 15 دقیقه پیش از شروع فعّالیت به سر آلت زده میشود. باید توجّه داشت که پیش از دخول باید این مواد را کاملاً پاک کرد تا وارد دستگاه تناسلی زن نشود.
داروهای ضدّ افسردگی خاص که باعث افزایش سروتونین در مغز میشود و انزال را به تأخیر میاندازد. این داروها انواع و روشهای مختلف استفاده دارد و باید تحتِنظر پزشک شروع یا قطع شوند.
داروی ضدّ درد ترامادول که بهدلیل احتمال بروز اعتیاد و عوارض مغزی فقط در موارد خاص استفاده میشود.
درصورتیکه بیمار اختلال نعوظ داشته باشد، داروهای مهارکنندۀ فسفودی استراز مثل سیلدنافیل یا تادالافیل میتواند مفید باشد.
داروهای اختصاصی بیماریهای زمینهای مثل پرکاری تیروئید یا اضطراب.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
سندرم راکیتانسکی یک اختلال مادرزادی است که بر دستگاه تناسلی زنانه تأثیر میگذارد. در این سندرم رحم وجود ندارد یا بسیار کوچک است، کانال واژن کوتاهتر یا باریکتر از حدّ معمول است و در برخی موارد کانال واژن وجود ندارد.
در دختران با سندرم راکیتانسکی، تخمدانها نرمال و دارای عملکرد طبیعی از نظر ترشح هورمون و تخمکگذاری است. نمو دستگاه تناسلی خارجی در این بیماران کاملاً طبیعی و صفات ثانویۀ جنسی (رشد پستان و موهای جنسی) مشابه سایر زنان بروز میکند.
باید توجه داشت که 40 درصد از این بیماران دارای مشکلات تکاملی در سیستم کلیه و مجاری ادراری هستند، 15 درصد این افراد فقط یک کلیه دارند، در 10 درصد بیماران مشکلات شنوایی و مشکلات استخوان ستون فقرات (اسکولیوز) دیده میشود و در 2 تا 3 درصد موارد ناهنجاری قلبی همزمان دیده میشود.
تقریباً در هر 5000 نوزادِ دختر یک نوزاد به سندرم راکیتانسکی مبتلاست. الگوی کروموزومی این بیماران طبیعی و 46XX است. رایجترین سن تشخیص در 15 تا 18 سالگی است. بیمار بهدلیل فقدان عادت ماهانه به پزشک مراجعه میکند؛ سونوگرافی در قدم اول و MRI در گامهای بعدی با دقت کافی میتواند وجود یا نبودِ رحم را مشخص کند و تخمدانها و کلیهها را ارزیابی نماید.
پس از تشخیص بیماری، بسیاری از بیماران و خانوادهها احساساتی مانند تعجب، افسردگی، عصبانیت و طرد شدن را تجربه میکنند و بسیاری از والدین احساس گناه میکنند، از این رو حمایت روانی و مشاورۀ مناسب جزء اساسی در درمان این بیماران است. پس از ازدواج با استفاده از عمل جراحی واژینوپلاستی (بازسازی واژن) و متعاقب آن با استفاده از دیلاتورهای واژن میتوان توانایی مقاربت و کیفیت زندگی زناشویی را بهبود بخشید. همچنین با توجه به وجود تخمدان طبیعی میتوان از طریق لقاح آزمایشگاهی، تخمک خانم را با اسپرم همسرش بارور کرد و با استفاده از رحم اجارهای این بیماران صاحب فرزند بیولوژیک خود خواهند شد.
تیم درمانی مؤسسۀ مهر در تمام زمینهها آمادۀ کمک جهت درمان این بیماران است.
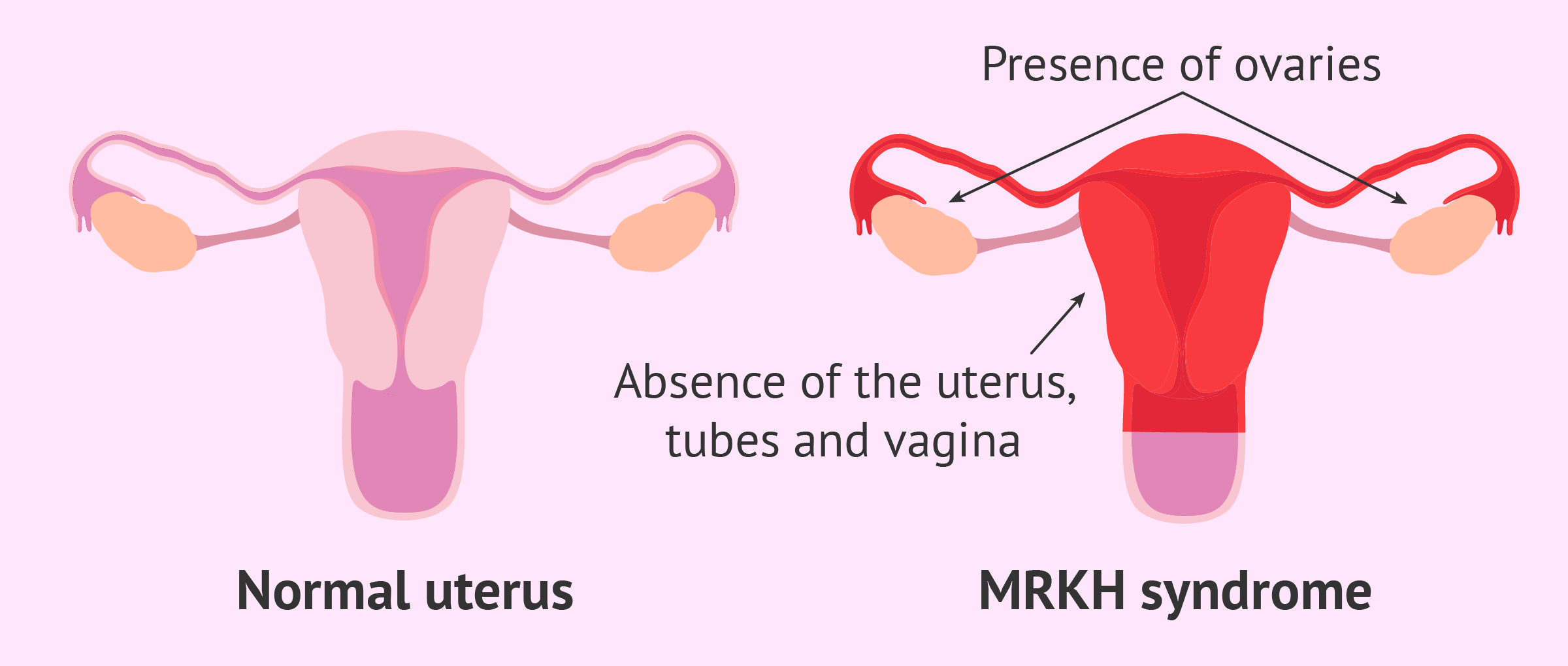
 دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
سالانه در حدود 250000 مورد جدید ابتلا به سرطان پستان در امریکا اتفاق میافتد و متأسفانه در کشور ما نیز آمار ابتلا به سرطان پستان بسیار بالاست. عواملی که افراد را در معرض خطر ابتلا به سرطان پستان قرار میدهند عبارتاند از: افزایش سن، سابقۀ خانوادگی مثبت قوی ابتلا به سرطان پستان و برخی از بیماریهای زمینهای پستان.
بعضی از داروها بهعنوان داروهای پیشگیریکننده از ابتلا به سرطان پستان مورد توجه قرار گرفتهاند، مانند تاموکسیفن و رالوکسیفن. این داروها درواقع تنظیمکنندۀ اثر هورمون استروژن بر بافت پستاناند و فقط بر تومورهای پستانیای اثرگذارند که تحت کنترل و پاسخپذیر به اثرات هورمونهای زنانهاند، و تومورهای پستانی ـ که مستقل از عملکرد هورمون زنانه باشند ـ با مصرف این داروها قابل پیشگیری نیستند.
تاموکسیفن
تحقیقات بسیاری کارایی مصرف تاموکسیفن را در پیشگیری از سرطان پستان مورد بررسی قرار داده و نشان داده که مصرف تاموکسیفن باعث پیشگیری از ابتلا به تومورهای پستانی، که دارای گیرندۀ هورمون استروژناند، میشود. مصرف تاموکسیفن خطر ابتلای زنان را به این دسته از تومورها ـ حداقل به یکسوم ـ کاهش میدهد و در زنان، قبل یا بعد از یائسگی قابل مصرف است.
رالوکسیفن
رالوکسیفن ابتدا برای درمان و پیشگیری از پوکی استخوان در زنان بعد از یائسگی مورد استفاده قرار گرفت. بررسیهای بعدی نشان داد که مصرف این دارو خطر ابتلا به سرطان پستان را در زنان پس از یائسگی کاهش میدهد. در پژوهشی که اثرات تاموکسیفن را با رالوکسیفن مقایسه کرد نشان داده شد اثر رالوکسیفن نسبت به تاموکسیفن در پیشگیری از سرطان پستان از کارایی کمتری برخوردار است، ولی درمقابل، خطر پیدایش سرطان رحم ـ که عارضۀ جانبی عمده خطرناک با مصرف تاموکسیفن است ـ در مصرفکنندگان رالوکسیفن کمتر است. آنچه مشخص است رالوکسیفن عمدتاً در زنان پس از یائسگی مصرف میشود و اثر آن در زنان پیش از یائسگی نامعلوم است.
مصرف تاموکسیفن و رالوکسیفن در شرایط زیر ممنوع است
زنانی که در سنین قبل از یائسگی هستند و تاموکسیفن مصرف میکنند باید از روشهای غیرهورمونی جلوگیری از بارداری نظیر کاندوم و یا دیافراگم استفاده کنند، چون مصرف داروهای ضد بارداری بر کارایی تاموکسیفن اثر سوء دارد.
در توصیه به مصرف تاموکسیفن و رالوکسیفن، بهمنظور کاهش خطر ابتلا به سرطان پستان باید فواید و عوارض مصرف این داروها را به بیماران شرح داد. بهطور کلی، افرادی مناسب استفاده از این داروها برای پیشگیری از سرطان پستان هستند که بالای 35 سال دارند و دارای شرایط زیر هستند:
نکتۀ مهم اینکه اثربخشی مصرف تاموکسیفن در بیمارانی که زمینۀ تغییرات ژنتیکی بالای ابتلا به سرطان پستان، براساس تغییرات ژنتیکی BRCA 1 و BRCA 2 دارند، هنوز نامعلوم و تاکنون تأیید نشده است.
مصرف تاموکسیفن و رالوکسیفن بهعنوان داروهای پیشگیری از ابتلا به سرطان پستان خطرهایی را نیز در پی دارند که باید این خطرها مورد توجه قرار گیرند:

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
ماموگرافیِ غربالگری اولین اقدام تصویربرداری در شناسایی زودرس سرطان پستان است، چراکه این روش تصویربرداری مکرراً نشان داده که اجرای منظم آن مرگومیر ناشی از سرطان پستان را کاهش میدهد. درواقع، ماموگرافی میتواند سرطان پستان را 1 تا 4 سال زودتر از آنکه بهطور بالینی نمود یابد شناسایی کند.
از ماموگرافی بهعنوان یک روش غربالگری در زنان بدون علامت سرطان پستان و بهمنظور شناسایی زودرس این بیماری و در جهت کاهش مرگومیر آن استفاده میشود. همچنین در افرادی که دچار سرطان پستان شدهاند و درمان به اتمام رسیده، از ماموگرافی بهعنوان یک روش پیگیری منظم بعد از درمان، بهخصوص حداقل در 5 سال اول پس از درمان مورد استفاده قرار میگیرد.
سونوگرافی
سونوگرافی بهصورت معمول در غربالگری سرطان پستان استفاده نمیشود، اگرچه سونوگرافی غربالگری پستان میتواند ضایعات مخفی را که با ماموگرافی قابلِشناسایی نیستند تشخیص دهد. اضافه کردن معمول سونوگرافی به ماموگرافی غربالگری میتواند سبب شناسایی بسیاری از ضایعات بهصورت مثبت کاذب شود که درواقع اهمیت چندانی از نظر تشخیص سرطان پستان ندارد. همچنین نتایج مثبت کاذب باعث نگرانی و اضطراب دربارۀ انجام نمونهبرداریهای بیمورد و با نتایج خوشخیم در افراد میشود و درنهایت سبب اختلال در روند تصویربرداریهای منظم بعدی میگردد.
در یک پژوهش وسیع، که بر روی بیش از 3000 زن انجام شد، افراد تحت ماموگرافی غربالگری و در همان روز تحت سونوگرافی پستان نیز قرار گرفتند و با یک گروه 15176 نفره از زنانی که فقط ماموگرافی غربالگری انجام دادند مقایسه شدند. نتایج نشان داد که اضافه کردن سونوگرافی اثری به شناسایی بیشتر موارد سرطان پستان زودرس نخواهد داشت، ولی انجام سونوگرافی همراه با ماموگرافی غربالگری موارد نیاز به بیوپسی پستان را بیشتر میکند، بدون آنکه اثر بر شناسایی موارد زودرس پستان داشته باشد.
درکل، افراد جامعه از نظر ابتلا به سرطان پستان به دو گروه با خطر متوسط و افراد پُرخطر تقسیم میشوند. طبق تعریف، افراد با خطر متوسط به افرادی اطلاق میگردند که کمتر از 15 درصد خطر ابتلا به سرطان پستان را دارند. در این افراد تنها عامل مهم ابتلا به سرطان پستان سن افراد است. خطر ابتلا به سرطان پستان در سنین پایینتر از 40 سال کمتر است و پس از این سن، بهتدریج این خطر افزایش مییابد. هرچند متأسفانه در جامعۀ ما به نظر میرسد متوسط سن ابتلا به سرطان پستان کمتر از 40 سال است و موارد سرطان پستان در سنین جوانی نسبت به بسیاری از جوامع دیگر بیشتر است.
بهطورکلی، در اجرای اقدامات غربالگری، زنان را به گروههای زیر 40 سال، 40 تا 49 سال، 50 تا 74 سال و 75 سال به بالا تقسیم میکنند:
زنان زیرِ 40 سال
در زنان زیرِ 40 سال با احتمال خطر متوسط، بهطور عمومی هنوز توصیۀ معمول به انجام ماموگرافی غربالگری نمیشود.
زنان 40 تا 49 سال
برای زنان 40 تا 49 سال توصیه به انجام ماموگرافی هر 1 تا 2 سال میشود و این فاصله بستگی به میزان اضطراب و نگرانی شخص و پذیرش بافتهای احتمالی خوشخیم و بیاهمیت در پستان دارد و باید کاملاً با بیمار صحبت و مشورت شود. درکل ماموگرافی در زنان جوانتر نسبت به زنان مسنتر کارایی کمتری دارد.
زنان 50 تا 74 سال
در این دسته از زنان، توصیۀ اکید به انجام ماموگرافی حداقل هر دو سال است، مگرآنکه یافتههای ماموگرافی غربالگری قبلیشان یافتههای مشکوک داشته باشد که در این شرایط انجام فاصلههای 2 سال ماموگرافی غربالگری در فاصلۀ زودتری انجام میپذیرد. نکتۀ مهم آنکه این برنامۀ غربالگری حداقل تا سن 74 سال باید تداوم یابد.
زنانِ 75 سال به بالا
برای این دسته از زنان، درصورتیکه انتظار بقا بیش از 10 سال داشته باشند، میتوان توصیه به ادامۀ انجام ماموگرافی غربالگری کرد. البته لازم است ذکر شود که تا سن 80 سال نیز خطر ابتلا به سرطان پستان بالاست، ولی اینکه آیا اقدامات درمانی بعدی درمان سرطان چقدر میتواند در افزایش طول عمر کلی این دسته از بیماران مؤثر باشند نامعلوم است.
در زنان با خطر متوسط ابتلا به سرطان پستان استفادۀ معمول از سایر روشهای تصویربرداری جهت شناسایی زودرس سرطان پستان، نظیر سونوگرافی یا MRI توصیه نمیشود.
در زنانی که بهعلت تغییرات ژنتیکی و سابقۀ خانوادگی مثبت و متعدد اقوام درجۀ اول و یا افرادی که سابقۀ تشعشع به قفسۀ سینه دارند و یا در کل بیش از 20 درصد خطر ابتلا به سرطان پستان دارند، توصیۀ اکید به اجرای منظم و معمول ماموگرافی غربالگری با فاصلههای کوتاهتر و زودتر بههمراه سایر روشهای تشخیصی مثل سونوگرافی و MRI پستان است.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
پوليپهاي رحمي از شايعترين علل خونريزيهاي غيرطبيعي دستگاه تناسلي در خانمها هستند. تقريباً يك چهارم زنان در طول زندگيشان دچار پوليپ رحمي میشوند. پوليپهاي رحمی ناشي از رشد بيش از حدّ بافت رحمی هستند كه منجر به ايجاد برجستگي در سطح آندومتر (پوشش داخلی رحم) میشوند.
پوليپها در ٩٥ درصد موارد خوشخيماند و ممكن است كاملاً بدون علامت باشند، ولي گاهی با خونريزي همراهاند. پولیپها ممكن است پايهدار باشند و گاه بدون پايه؛ همچنین میتوانند منفرد باشند يا متعدد؛ اندازۀ آنها گاهی كوچك و ميليمتري است و در بعضي موارد بزرگ كه حتي به چند سانتيمتر هم میرسند. پوليپها گيرندۀ استروژني و پروژستروني دارند، بنابراين هورمونها در رشد آنها میتوانند تأثيرگذار باشند.
اپيدميولوژي
پوليپهاي رحمی در سنّ بلوغ و نوجواني نادر هستند. قبل از يائسگي شايعترند و بعد از يائسگي شيوعشان كاهش میيابد.
عوامل خطر در ايجاد پوليپ رحمي
افزايش سطح استروژن، چه داخلي و چه خارجي (مصرف دارو)
مصرف تاموكسيفن: در ٢ تا ٣٦ درصد خانمهايي كه پس از سنّ يائسگي تاموكسيفن میخورند پوليپ ديده میشود. معمولاً در اين افراد پوليپها میتواند متعدد و يا بهصورت بزرگتر (بالاي 2 سانت) باشد.
چاقي: (شاخص تودۀ بدنی) BMI بالاي ٣٠ احتمال پوليپ رحمی را به ٣ برابر افزايش میدهد.
هورمونتراپي پس از يائسگي نیز احتمال پوليپ را افزایش میدهد، بهخصوص در بيماراني كه استروژن بدون پروژسترون مصرف میكنند.
علائم باليني پولیپ رحمی
خونريزي غيرمعمول رحمی در ٦٤ تا ٨٨ درصد بيماران ديده میشود كه اين اختلال قاعدگي در اكثر موارد بهصورت لكهبيني بین قاعدگيها است و معمولاً حجم خونريزي كم است، ولي گاهی منجر به خونريزي بيشتري میشوند.
در بعضي موارد هم پوليپها بدون علامتاند و بهطور اتفاقي در حين معاينۀ واژينال با اسپكولوم، گاهاً در بررسي نازايي هنگام سونوگرافي و يا هنگام هيستروسكوپي كشف میشوند.
پوليپها يا ادامۀ رشد میدهند و يا به همان اندازه باقي میمانند و گاهی پسرفت میكنند. پوليپهايي كه كوچكتر و منفرد هستند، احتمال پسرفت خودبهخوديشان بيشتر است.
احتمال بدخيمی در پوليپها وجود دارد و اين احتمال در زنانی كه در سنّ بعد از يائسگي هستند و در كساني كه خونريزي دارند نسبت به ساير خانمهاي پوليپدار بدون علامت بيشتر است.
اندازۀ پوليپ نیز در احتمال بدخيمي آن مؤثر است و هرچه پوليپ بزرگتر باشد، احتمال بدخيمي آن بيشتر است. احتمال خطر در مصرفكنندگان تاموكسيفن بيشتر است.
درمان پولیپهای رحمی
درمان پولیپ در مواردي كه بيمار علامت و خونريزي غيرطبیعی دارد، حتماً جراحي و برداشتن آن توصيه ميشود، هم براي حذف پوليپ و هم از جهت خطر آنمي بيمار. در مواردي كه بيمار بدون علامت است و بهطور اتفاقي تشخيص داده میشود، بسته به سن بيمار، تعداد پوليپ، اندازۀ پوليپ و... تصميمگيري میشود. مثلاً بيمار بالاي 50 سال، بيمار چاق، نولي پار (زنی که هرگز یک مورد حاملگی را تا بعد از هفتۀ 20 ادامه نداده است) و بيمار تحت درمان تاموكسيفن يا بيماري كه سابقۀ تومور وابسته به استروژن (خودش و يا خانوادهاش) دارد، برداشتن پوليپ توصيه میشود.
درمان پوليپ بهصورت پوليپكتومي (برداشتن پولیپ) با هيستروسكوپ است. البته اگر پوليپ از كانال سرويكس (دهانۀ رحم) به بيرون آویزان باشد، میتوان پوليپ را بهطور سرپايي و بدون نياز به ديلاسيون (باز و گشاد کردن) سرويكس برداشت.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
به حاملگی بالای 35 سال، حاملگی در سن بالا اطلاق میشود. امروزه زنان بیشتری بعد از 35 سالگی اقدام به بارداری میکنند. براساس آمار، تعداد زنانی که اولین بارداری و فرزندآوری را در بین 35 تا 39 سالگی تجربه میکنند، در سالهای اخیر، در همۀ نژادها افزایش یافته و حتی میزان اولین حاملگی در 40 سالگی دو برابر شده است؛ زیرا امروزه زنان دیرتر اقدام به تشکیل خانواده و فرزندآوری میکنند، از طرفی پیشرفت در تکنولوژیِ باروری باعث افزایش تعداد زنانی شده که در انتهای سنین باروری و منتظر فرزند هستند. برخی از امکانات در دسترس برای این زنان عبارت است از:
البته باوجود امکانات فوق نیز باروری زنان بهطور چشمگیری بعد از 35 سالگی کاهش مییابد. براساس آمار، 3/1 زنان بالای 35 سال با چالشهای باروری روبهرو هستند و این مربوط به عوامل خطری است که با بالا رفتن سنْ افزایش مییابد، مانند:
به دنیا آوردن و داشتن فرزند در سن بالا تماماً یک خبر بد و لزوماً توأم با به خطر افتادن سلامتی مادر و نوزاد نیست. حتی فرزندآوری بعد از 35 سالگی مزیتهایی نیز دارد، ازجمله سر و سامان گرفتن در سنین بالاتر و داشتن توان مالی بهتر، هم برای درمانهای نازایی و هم برای مراقبت و مواظبت از فرزندان.
چطور میتوان در 40 سالگی باردار شد؟
بدون توجه به سن، حامله شدن زمان میبرد. اگر 40 ساله هستید و تصمیم به باردار شدن در 6 ماه آینده دارید، ممکن است وقت آن باشد که با یک متخصص زنان مشاوره کنید. متخصصان زنان آزمایشهایی برای ارزیابی وضعیت باروری شما انجام میدهند، ازجمله سونوگرافی برای دیدن رحم و تخمدانها و آزمایشهای خونی برای بررسی ذخیرۀ تخمدانها.
بعد از 40 سالگی، براساس تحقیقات و بررسیهای انجامشده، احتمال حاملگی بهطور طبیعی و خودبهخودی کم است. بنابراین در مشاوره با پزشک معالج، نوع درمان مناسب برای شما پیشنهاد میشود که میتواند شامل موارد زیر باشد:
بعد از باردار شدن، حاملگی در سن بالای 35 سال مادر را با چالشهای دیگر روبهرو خواهد کرد. ممکن است مادران با درد در مفاصل و استخوانها بهدلیل از دست دادن دانسیته استخوان ـ که بعد از 40 سالگی شدت بیشتری میگیرد ـ مواجه شوند. همچنین مستعد بودن به فشار خون بالا و دیابت بارداری از عوارض حاملگی در سنهای بالاست. خستگی مرتبط با بارداری نیز در سن بالا بیشتر جلبِتوجه میکند. احتمال زایمان طبیعی بعد از 40 سالگی کمتر میشود و این مسئله اولاً مربوط با درمانهای نازایی است که احتمال تولد زودرس نوزاد را بیشتر میکند، همچنین احتمال پره اکلامپسی (فشار خون حاملگی) در سن بالا بیشتر است که این مسئله نیاز به زایمان از طریق سزارین را برای محافظت از مادر و نوزاد بیشتر میکند. درصورت زایمان طبیعی احتمال مرگ نوزاد حین زایمان بیشتر میشود. به هرحال باید راجعبه خواستۀ خود درمورد نوع زایمان با پزشک خود مشورت کنید تا اگر خواهان زایمان طبیعی هستید، گروههای حمایتی و همسرتان بتوانند به شما کمک کنند.
سن بهتنهایی احتمال چندقلویی را افزایش نمیدهد، اما استفاده از داروها و روشهای کمکباروری مادر را در خطر بالای دوقلویی یا چندقلویی قرار میدهد و حاملگی دوقلویی خود احتمال زایمان زودرس را افزایش میدهد. متأسفانه زنان با سن بالا بهطور ناخودآگاه نگران بارداری و زایمان خود هستند و در بعضی موارد همین ترسها و واهمهها منتهی به عواقب بد و منفی در حاملگی خواهد شد. درحالیکه بسیاری از حاملگیهای بالای 35 سال میتواند با سلامتی و خوبی پیش برود و سرانجام خوبی داشته باشد. توصیه میشود با پزشک خود درمورد اینکه چه کار میتوانید انجام دهید تا عوارض بارداری به حداقل ممکن برسد مشورت کنید.
در صورت رعایت موارد زیر حاملگی سالمی خواهید داشت

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
یائسگی مانند بلوغ یکی از مراحل نرمال زندگی است و نباید غیرطبیعی تلقّی شود. این دوره برای برخی از خانمها بسیار خوشآیند است، چون قاعدگی و سندرم قبل از قاعدگی حذف میشود و نیاز به روشهای پیشگیری از بارداری برطرف میگردد. این زمان بهترین فرصت برای اقدامات پیشگیرانه و مراقبتهای بهداشتی است، بنابراین باید برنامهریزی دقیق انجام شود، ازجمله ترک سیگار، کنترل وزن، قطع الکل، پیشگیری از بیماریهای قلبی ـ عروقی، پوکی استخوان، و سالم نگهداشتن ذهن، غربالگری سرطان و... .
در حال حاضر تحقیقات گذشته مبنی بر اینکه تغییرات متعدد مغزی و جسمی تحتِتأثیر یائسگی رخ میدهد رد شده است. این باور که اختلال رفتاری در زمان یائسگی زنان مربوط به مسائل هورمونی است یک باور غلط است. درواقع همزمانی یک سری وقایع مهم که میتواند بسیار تأثیرگذار باشد در همین بازۀ زمانی رخ میدهد، مانند بازنشسته شدن از شغل، جدایی فرزندان از خانواده، مراقبت از والدین پیر، نداشتن امنیت مالی برای آینده، شروع بیماری در همسر یا دوست یا بستگان که همگی از مشکلات اجتماعی و شخصی محسوب میشوند.
طبق آخرین مقالات، زنانی که دیدگاه مثبت به یائسگی داشتهاند اثرات منفی مغزی و جسمی در آنها دیده نشد، بنابراین نوع نگرش بسیار اهمیت دارد.
طولِعمر طبیعی در سال ۱۹۰۰ در امریکا ۴۹ سال بوده، ولی امروزه با پیشرفتهای علمی و بهبود وضعیت اقتصادی و اجتماعی افزایش یافته است. در سال ۲۰۰۵، طولِعمر برای زنان 7/80 سال و برای مردان 4/75 سال بوده و در حال حاضر به ۸۵ سال برای زنان و ۸۳ سال برای مردان رسیده است. بنابراین حدود دوسوم (۶۶ درصد) جمعیت به ۸۵ سال خواهند رسید و ۹۰ درصد از ۶۵ سالگی خواهند گذشت. درواقع هدف اصلی بهبود کیفیت زندگی است، بهگونهای که بتوان سالهای بیشتری بدون ناتوانی زندگی کرد و رضایتمندی افراد را از زندگی بالا برد.
امروزه علاوهبر رشد جمعیت، باید به رشد جمعیت سالمند نیز توجه ویژه کرد و بهعنوان یک مشکل اجتماعی به آن نگریست. سالمندی به سن بالای ۶۵ سال اطلاق میشود، ولی امروزه سالمندان معمولاً تا سن ۷۵ سالگی مشکل جدی پیدا نمیکنند. جمعیت سالمند دنیا از سال ۱۹۹۸ تا ۲۰۲۵ دو برابر خواهد شد.
تقریباً ۹۰ درصد خانمهای سفیدپوست امریکایی میتوانند به ۷۰ سالگی برسند. در یک آمار در امریکا نشان داد ۵۵ درصد خانمها و ۳۵ درصد مردان به ۸۵ سالگی خواهند رسید، بنابراین باید بهگونهای برنامهریزی کنیم که کیفیت زندگی افزایش یابد.
اختلاف در طولِعمر زنان و مردان درواقع تفاوت در میزان هورمونهای جنسی است که منجر به تفاوت در میزان کلسترول و بیماریهای قلبی ـ عروقی و آترواسکلروز میشود و در نهایت منجر به مرگ میگردد.
۴۰ درصد تفاوت مرگومیر مربوط به بیماریهای قلبی ـ عروقی است. ۳۳ درصد مربوط به سرطان ریه، بیماریهای مزمن ریه (آمفیزم)، سیروز کبدی و خودکشی است. نکتۀ دیگر در تفاوت میزان مرگومیر مربوط به کشیدن سیگار است. یادمان باشد که زنان سیگاری نیز در معرض مرگومیر و بیماری همانند مردان هستند.
شایعترین علت مرگومیر در امریکا در سال ۲۰۱۶ به شرح زیر است:
بیماریهای قلبی
سرطان
حوادث غیرمترقبه
بیماریهای مزمن ریوی
سکتۀ مغزی
آلزایمر
دیابت قندی
آنفولانزا
بیماری کلیه
خودکشی
حال برای رسیدن به زندگی با کیفیت مناسب و حس رضایتمندی باید در روش زندگی تغییر ایجاد کرد، مانند رژیم غذایی کم کلسترول، ترک سیگار، رسیدن به وزن ایدهآل و ورزش کردن بهصورت فعال. بیشترین تمرکز ما باید روی مشکلات مربوط به سن باشد. سالمندی با کاهش بینایی، کاهش شنوایی، اختلال حافظه، اختلال شناختی و کاهش قدرت بدنی همراه است، از این رو با مداخلات دارویی، روانشناختی و اجتماعی، و با برنامهریزی بهداشتی دقیق میتوانیم آلزایمر، پوکی استخوان، پرفشاری خون، چاقی و بیاختیاری ادرار را کنترل کنیم یا به تأخیر بیندازیم تا بتوانیم پیش از مرگ زندگیای با کیفیت بالاتر و سلامتی بهتر داشته باشیم و تعداد سالهایی را که فرد بهصورت یک انسان ناتوان زندگی خواهد کرد کاهش دهیم.
نکتۀ قابلِتوجه اینکه عوارض جانبی سیگار در زنان بیشتر از مردان است. مصرف روزانه 1 تا 4 نخ سیگار، ۲/۵ برابر بیشتر خطر بیماری قلبی ـ عروقی کشنده دارد و ترک سیگار بسیار سودمند است، مهم نیست شما چندساله هستید، هر زمان سیگار را ترک کنید خطر مرگومیر را کاهش میدهید. پنج سال پس از ترک سیگار، ۶۱ درصد مرگومیر بیماریهای قلبی و ۴۲ درصد مرگومیر ناشی از سکته را کاهش دادهایم.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
روماتیسم پستان، که ماستیت گرانولوماتوز یا بیماری التهابی پستان نیز نامیده میشود، بیماری التهابی خوشخیم پستان است که در کشورهای غربی شیوع پایینی دارد ولی متأسفانه در کشور ما بهنسبت شایع است. بیماران اغلب با یک تودۀ یکطرفه یا حتی دوطرفۀ پستان مراجعه میکنند. این توده اغلب دردناک است و همراه با تورّم، قرمزی و التهاب پوست پستان است که در مدت زمان کوتاهی ایجاد میگردد و گاهی وجود این توده باعث به داخل کشیده شدن نوک پستان و تغییر شکل ظاهر آن میشود. گاهی نیز این بیماری با خروج ترشح از پستان همراه است.
تظاهر شایع این بیماری بهصورت تودۀ پستان است و ممکن است با تودههای بدخیم پستان اشتباه شوند. این تودهها خطر ابتلا به سرطان را افزایش نمیدهند ولی بهدلیل التهاب مزمن پستان و ترشحات مداوم پستان برای بیمار مشکلساز و آزاردهنده است.
شدت بیماری میتواند کاملاً متفاوت باشد و درمواردی بهصورت التهاب وگذرا نشان داده میشود ولی در برخی موارد بسیار شدید و تکرارشونده است.
سن این افراد بین 17 تا 42 سال است و اکثر بیماران در دوران شیردهی یا بلافاصله 2 تا 6 سال از آخرین بارداری خود به آن مبتلا میشوند.
علت ایجاد روماتیسم پستان
علت ایجاد روماتیسم پستان ناشناخته است. برخی علت این بیماری را اتوایمیون (بیماری خودایمنی) میدانند. در این بیماری سیستم ایمنی بر علیه خودش اقدام میکند و سبب میشود سلولهای بافت طبیعی پستان مورد حمله واقع گردد و قسمتی از بافت پستان تخریب شود. علت دیگر این بیماری مصرف دخانیات است. بعضی معتقدند ضربه به پستان میتواند زمینهساز این بیماری شود. مصرف داروهایی مانند داروهای اعصاب، که سطح پرولاکتین خون را بالا میبرد، نیز میتواند یکی از علل این بیماری باشد.
تشخیص روماتیسم پستان
اولین اقدام معاینه و شرح کامل است. بیمار باید به جراح پستان مراجعه کند و سونوگرافی از پستان انجام دهد که البته این اقدامات میتوانند گزارشهای غیراختصاصی را در پی داشته باشند. هر بیماری که مشکوک به این بیماری است باید تحت بیوپسی سوزنی یا نمونهبرداری تشخیصی قرار گیرد. تشخیص قطعی روماتیسم پستان، بیوپسی تحت هدایت سونوگرافی است.
درمان روماتیسم پستان
با توجه به ناشناخته بودن این بیماری هنوز درمان استانداردی برای آن شناخته نشده، اما درمانها شامل موارد زیر است:
در روماتیسم پستان بهتر است تا حد امکان جراحی انجام پذیرد، چراکه با توجه به وسعت ضایعه و احتمال زیاد عود و مسائل مرتبط با ترمیم زخم، انجام جراحی عارضهدار خواهد بود. ولی گاهی در پستانهای بزرگ و حجیم و حاوی فیستولهای متعدد، که درمان دارویی جواب نمیدهند، میتوان از جراحی همراه با ماموپلاستی بهصورت کوچک کردن حجم پستان استفاده کرد.
درصورتیکه نتیجۀ مطلوب در اوایل دورۀ درمان دریافت نشد، باید صبر کرد، چراکه طولانی شدن دورۀ درمان ارتباطی به درمان اجراشدۀ پزشک ندارد و تنها مربوط به ماهیت بیماری و وضعیت بدنی بیمار است.
 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
در بین انواع روشهای پیشگیری از بارداری، وازکتومی یکی از متداولترین آنها محسوب میشود. در این روش، که به «بستن لولۀ مردان» مشهور است، با جراحی کوچکی مسیر عبور اسپرم به بیضه را میبندند. پس از این عمل رنگ، بو، حجم منی و قدرت نعوظ و انزال تغییری نمیکند و فقط عامل باروری (اسپرم) مسدود میشود.
پس از انجام وازکتومی اگر نظر خود را درمورد پدر شدن تغییر دادهاید، دو روش وجود دارد که میتواند به شما کمک کند دوباره بچهدار شوید. این دو روش یکی جراحی برگشت وازکتومی و دیگری استخراج اسپرم از بیضه و بهدنبال آن انجام IVF است. پزشک میتواند با بررسی شرایط شما و همسرتان کمک کند تا تصمیم بگیرید کدام روش برایتان بهتر است. این موارد عبارتاند از:
اولین اقدام درمانی چیست؟
در ابتدا باید به متخصّص اورولوژی مراجعه کنید. اورولوژیستها درمورد اقدامات درمانی مربوط به بیماریهای دستگاه تولیدمثلی مردان تخصّص دارند. اورولوژیست از تاریخچۀ پزشکی شما میپرسد و شما را معاینه میکند تا مطمئن شود بیماری زمینهای دیگری، که روی باروریتان اثر داشته باشد، ندارید. همسرتان نیز باید به پزشک متخصّص زنان مراجعه کند تا مطمئن شود مشکلی در باروری ندارد.
جراحی برگشت وازکتومی
در جراحی برگشت وازکتومی، کانالهای اسپرم مردان را مجدّداً باز میکنند. اجرای این روند باعث میشود تا دوباره اسپرمهای مردان به مایع منی آنها راه یابند. پزشک یک برش کوچک در دو طرف کیسۀ بیضه ایجاد میکند. جراحی برگشت وازکتومی به شما و همسرتان اجازه میدهد که بهطور طبیعی بتوانید صاحب فرزند شوید، اما لازم است بدانید که وازکتومی معکوس 100 درصد مؤثر نیست و لزوماً منجر به حاملگی زنان نمیشود.
استخراج اسپرم از بیضهها و بهدنبال آن انجامIVF
برای انجام این فرآیند ابتدا در طی جراحی، پزشک شما بهآرامی اسپرمها را از بیضهها استخراج میکند. این عمل جراحی معمولاً زیر بیهوشی موضعی انجام میشود، البته تحت بیهوشی عمومی هم میتواند انجام شود. برای انجام این کار با استفاده از یک سوزن کوچک اسپرمها از بیضهها استخراج میشود. بیشتر مردان درد خفیفی را پس از پایان یافتن جراحی احساس میکنند. سپس در آزمایشگاه و ازطریق IVF از این اسپرم برای بارور ساختن تخمک همسرتان استفاده میشود. زمانیکه اسپرمها از بیضه با جراحی استخراج شود و سپس IVFانجام شود، درصد موفقیت بسیار بالاست، بهخصوص اگر همسر شما سنّش از 35 سال کمتر باشد. این روش چند مزایا دارد: اول اینکه شما و همسرتان در مدت زمان سریعتری بچهدار میشوید؛ ازطرفی پس از بچهدار شدن دیگر نیازی نیست که از روشهای پیشگیری از بارداری استفاده کنید. این روش نسبت به جراحی برگشت وازکتومی کمتر تهاجمی است. البته این روش معایبی نیز دارد. این روش هزینۀ بیشتری دارد. ازطرفی این روش یک رویکرد تهاجمیتر برای همسر شما محسوب میشود و اگر تعداد فرزند بیشتری بخواهید داشته باشید، این فرآیند ممکن است تکرار شود.

 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
سندرم تحریک بیش از حدّ تخمدان یا (OHSS) بعد از تزریق داروهای هورمونی، هنگام دورههای آیویاف (IVF) و تحریک تخمدانها در طی دورههای درمان ناباروری اتفاق میافتد. تزریق داروهای هورمونی باعث رشد تخمکها در تخمدان میشود. بعضاً مقدار بیش از حدّ این هورمونها سبب ایجاد این سندرم میشود. اینکه دقیقاً بگوییم شما به چه میزان دارو نیاز دارید گاهی مشکل است و دراثر بروز این سندرم تخمدانها متورّم و دردناک میشوند.
تعداد کمی از زنان در طی دورههای درمانی دچار موارد شدید این سندرم میشوند که باعث افزایش سریع وزن، درد شکم، تهوّع و استفراغ و تنگی نفس میشود. حتی مصرف داروهای خوراکی و درمانکنندۀ نازایی مثل کلومیفن هم میتواند سبب این سندرم شود؛ از اینرو مصرف این داروها حتماً باید تحتِنظر پزشک متخصّص زنان باشد.
این سندرم به دو گروه زودرس و دیررس تقسیم میشود. نوع زودرس در ارتباط با تحریک تخمکگذاری است و به احتمال زیاد شدید است. نوع دیررس در پی رخداد حاملگی است و ارتباط کمی با وقایع قبل از تخمکگذاری دارد.
علائم سندرم تحریک بیش از حدّ تخمدان
این علائم معمولاً طیّ ده روز پس از شروع تزریق داروهای محرّک تخمکگذاری آغاز و معمولاً در پی تزریق هورمون HCG شروع میشود. از نوع خفیف تا شدید متغیر است و بهتدریج بدتر میشود و یا بهبود مییابد.
در انواع خفیف و متوسط، درد پس از حدود یک هفته برطرف میشود، اما چنانچه پس از مصرف این داروها خانم باردار شود علائم سندرم بدتر میشود و چند روز تا چند هفته طول میکشد.
اگر در طیّ درمان نازایی دچار علائم حتی فرم خفیف سندرم OHSS شدید، باید پزشک معالجتان را در جریان قرار دهید تا از نظر تغییرات سریع وزن یا علائم دیگر شما را تحتِنظر بگیرد و معاینه نماید. درصورت بروز علائم تنگی نفس و درد پشت ساق پاها در طیّ درمان حتماً به پزشک معالجتان مراجعه کنید، چون این موارد، جزو اورژانسهای نیازمند مراقبت فوری هستند.
عوامل افزایش سندرم تحریک بیش از حدّ تخمدان
عواملی که سبب میشوند احتمال این سندرم در دورههای تحریک تخمکگذاری افزایش یابند عبارتاند از:
درصورت بروز علائم حتی فرم خفیف به پزشک معالجتان مراجعه کنید تا کنترل افزایش وزن و سیر علائم شما را تحتِنظر قرار دهد. مشکلات تنفّسی و درد ساق پاها از موارد اورژانس مراجعه به پزشک معالج است. در بعضی موارد متوسط تا شدید، پزشک با بستری فرد در بیمارستان و انجام اقدامات لازم جهت بهبود علائم، تصمیمگیری میکند و درمان لازم را انجام میدهد.
راههای تشخیص
عوارض سندرم تحریک بیش از حدّ تخمدان
متأسفانه 1 تا 2 درصد موارد شدید این سندرم مرگبار است. امید که با پیشرفتهای نوین در علم پزشکی شاهد روشهایی جهت پیشبینی دقیقتر و پیشگیری صددرصدی از بروز این سندرم در آیندهای نهچندان دور باشیم.
سندرم تحریک بیش از حدّ تخمدان یا (OHSS) بعد از تزریق داروهای هورمونی، هنگام دورههای آیویاف (IVF) و تحریک تخمدانها در طی دورههای درمان ناباروری اتفاق میافتد. تزریق داروهای هورمونی باعث رشد تخمکها در تخمدان میشود. بعضاً مقدار بیش از حدّ این هورمونها سبب ایجاد این سندرم میشود. اینکه دقیقاً بگوییم شما به چه میزان دارو نیاز دارید گاهی مشکل است و دراثر بروز این سندرم تخمدانها متورّم و دردناک میشوند.
تعداد کمی از زنان در طی دورههای درمانی دچار موارد شدید این سندرم میشوند که باعث افزایش سریع وزن، درد شکم، تهوّع و استفراغ و تنگی نفس میشود. حتی مصرف داروهای خوراکی و درمانکنندۀ نازایی مثل کلومیفن هم میتواند سبب این سندرم شود؛ از اینرو مصرف این داروها حتماً باید تحتِنظر پزشک متخصّص زنان باشد.
این سندرم به دو گروه زودرس و دیررس تقسیم میشود. نوع زودرس در ارتباط با تحریک تخمکگذاری است و به احتمال زیاد شدید است. نوع دیررس در پی رخداد حاملگی است و ارتباط کمی با وقایع قبل از تخمکگذاری دارد.
علائم سندرم تحریک بیش از حدّ تخمدان
این علائم معمولاً طیّ ده روز پس از شروع تزریق داروهای محرّک تخمکگذاری آغاز و معمولاً در پی تزریق هورمون HCG شروع میشود. از نوع خفیف تا شدید متغیر است و بهتدریج بدتر میشود و یا بهبود مییابد.
در انواع خفیف و متوسط، درد پس از حدود یک هفته برطرف میشود، اما چنانچه پس از مصرف این داروها خانم باردار شود علائم سندرم بدتر میشود و چند روز تا چند هفته طول میکشد.
اگر در طیّ درمان نازایی دچار علائم حتی فرم خفیف سندرم OHSS شدید، باید پزشک معالجتان را در جریان قرار دهید تا از نظر تغییرات سریع وزن یا علائم دیگر شما را تحتِنظر بگیرد و معاینه نماید. درصورت بروز علائم تنگی نفس و درد پشت ساق پاها در طیّ درمان حتماً به پزشک معالجتان مراجعه کنید، چون این موارد، جزو اورژانسهای نیازمند مراقبت فوری هستند.
عوامل افزایش سندرم تحریک بیش از حدّ تخمدان
عواملی که سبب میشوند احتمال این سندرم در دورههای تحریک تخمکگذاری افزایش یابند عبارتاند از:
درصورت بروز علائم حتی فرم خفیف به پزشک معالجتان مراجعه کنید تا کنترل افزایش وزن و سیر علائم شما را تحتِنظر قرار دهد. مشکلات تنفّسی و درد ساق پاها از موارد اورژانس مراجعه به پزشک معالج است. در بعضی موارد متوسط تا شدید، پزشک با بستری فرد در بیمارستان و انجام اقدامات لازم جهت بهبود علائم، تصمیمگیری میکند و درمان لازم را انجام میدهد.
راههای تشخیص
عوارض سندرم تحریک بیش از حدّ تخمدان
متأسفانه 1 تا 2 درصد موارد شدید این سندرم مرگبار است. امید که با پیشرفتهای نوین در علم پزشکی شاهد روشهایی جهت پیشبینی دقیقتر و پیشگیری صددرصدی از بروز این سندرم در آیندهای نهچندان دور باشیم.
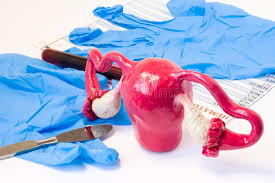
 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
سندرم تخمدان پلیکیستیک یا تنبلی تخمدان، شایعترین اختلال هورمونی زنان در سنین باروری است و میتواند منجر به مشکلاتی مربوط به باروری شود. زنانی که دچار این سندرماند، سطح بالاتری از هورمونهای مردانه دارند و میتوانند در معرض مقاومت به انسولین باشند. درنتیجه این زنان میتوانند مستعدّ ابتلا به دیابت، بیماریهای قلبی، آپنه خواب و سرطان رحم باشند. این زنان اغلب با افزایش وزن مواجهاند و تلاش برای کاهش وزن میتواند به یک مبارزۀ مداوم در زندگی آنها تبدیل شود.
فراموش نکنید که اگر دچار سندرم تخمدان پلیکیستیک هستید، برخی از تغییرات در شیوۀ زندگی شما میتواند به کاهش وزن و عوارض ناشی از آن کمک کند.
چرا سندرم تخمدان پلیکیستیک باعث افزایش وزن میشود؟
سندرم تخمدان پلیکیستیک استفاده از هورمون انسولین را برای بدن دشوارتر میکند. انسولین بهطور معمول در تبدیل قند و نشاستۀ مواد غذایی به انرژی کمک میکند. این وضعیت دشوار در استفاده از انسولین، مقاومت به انسولین نامیده میشود که در آن سلولهای بدن پاسخ مناسبی به انسولین نمیدهند و به دنبال آن جذب گلوکز دچار اختلال میشود و درنتیجه افزایش قند خون اتفاق میافتد. اگرچه در مقاومت به انسولین، مقدار انسولین تولیدشده در بدن طبیعی و حتی بیشتر از مقدار طبیعی است، اما مشکل در پاسخ سلولها به انسولین است.
مقدار انسولین زیاد در بدن، تولید هورمونهای مردانه به نام آندروژنها را افزایش میدهد. سطح بالای آندروژن منجر به علائمی مانند رشد موهای زائد بدن، آکنه، دورههای نامنظم قاعدگی و افزایش وزن میشود. از آنجا که افزایش وزن توسط هورمونهای مردانه ایجاد میشود، بهطور معمول این چاقی در شکم است. بنابراین، زنان مبتلا به سندرم تخمدان پلیکیستیک بیشتر اندامی به شکل سیب دارند، بهجای داشتن اندام گلابی شکل.
چربی شکمی خطرناکترین نوع چربی است که با افزایش خطر ابتلا به بیماریهای قلبی و سایر مشکلات همراه است.
خطرات مرتبط با افزایش وزن ناشی از سندرم تخمدان پلیکیستیک چیست؟
همانطور که میدانید مهم نیست علت چیست، افزایش وزن میتواند برای سلامتی شما مضر باشد. زنان مبتلا به سندرم تخمدان پلیکیستیک به احتمال زیاد دچار بسیاری از مشکلات مرتبط با افزایش وزن و مقاومت به انسولین میشوند، مانند دیابت نوع 2، کلسترول بالا، فشار خون بالا، آپنه خواب، ناباروری و سرطان آندومتر، که بسیاری از این شرایط میتواند منجر به بیماریهای قلبی شود. افزایش وزن همچنین میتواند عاملی برای ایجاد علائم این سندرم مانند اختلالات قاعدگی و آکنه باشد.
درصورت ابتلا به سندرم تخمدان پلیکیستیک، برای کاهش وزن چه کاری باید انجام دهیم؟
از دست دادن وزن، نهتنها خطر بسیاری از بیماریها را کاهش میدهد، بلکه میتواند باعث شود فرد احساس بهتری داشته باشد. افراد هنگامیکه دچار این سندرم باشند، تنها با کاهش ده درصد از وزن بدن میتوانند دورههای قاعدگی طبیعیتری داشته باشند. همچنین کاهش وزن میتواند به تسکین علائم دیگر این سندرم کمک کند.
کاهش وزن میتواند حساسیت به انسولین را بهبود بخشد و همین مسئله میتواند باعث کاهش خطر دیابت، بیماریهای قلبی و سایر عوارض این سندرم شود. برای کاهش وزن با مراجعه به پزشک خود شروع کنید. پس از اندازهگیری وزن، قد، دور کمر و تعیین شاخص تودۀ بدنی، پزشک ممکن است دارو تجویز کند. چندین دارو تاکنون برای بهبود علائم درنظر گرفته شده، ازجمله قرصهای ضد بارداری، داروهای ضد آندروژن و متفورمین (گلوکوفاژ). داروهای ضد آندروژن اثر هورمونهای مردانه را مسدود میکند. متفورمین یک داروی دیابت است که به بدن کمک میکند تا انسولین را بهطور مؤثر استفاده کند، همچنین باعث کاهش تولید تستوسترون میشود. برخی تحقیقات نشان دادهاند که این امر میتواند به زنان چاق مبتلا به سندرم تخمدان پلیکیستیک در کاهش وزن کمک کند.
علاوه بر مصرف دارو، افزودن عادتهای سالم، به سبک زندگی فرد، میتواند در کنترل وزن کمککننده باشد:

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دورۀ نفاس به زمانی گفته میشود که تغییرات فیزیولوژیک و آناتومیک بارداری به شرایط طبیعی برگشت میکند. این دوره 6 تا 8 هفته پس از زایمان را در برمیگیرد. در این دوره برخی از مادران با نگرانیهایی مواجه میشوند، ازجمله:
درمواردی مادران نباید شیردهی داشته باشند، مانند زنانی که مبتلا به اعتیاد مواد مخدّر یا الکل هستند، یا زنان مبتلا به HIV، سل فعال درماننشده و زنان تحت درمان با داروهای شیمیدرمانی. در مادران مبتلا به COVID-19 بهتر است شیر دوشیده شود و برای جلوگیری از تماس نزدیک مادر با نوزاد، فرد دیگری آن را به نوزاد بخوراند. سایر عفونتهای ویروسی مثل سایتومگالوویروس، هپاتیتB (درصورتیکه نوزاد تحت درمان با ایمونوگلوبولینها قرار گیرد) و هپاتیت C جزو منع شیردهی نیستند.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
چاقی چیست؟
بنا به تعریف، افزایش وزن بهمعنای داشتن BMI (شاخص تودۀ بدنی) 25-9/29 است و چاقی یعنی داشتن BMI 30 به بالا. سه سطح خطر برای سلامتی با BMI بالا وجود دارد:
BMI را میتوان از طریق جدولهای مربوط بهصورت آنلاین و یا از طریق وبگاههای مربوط بهدست آورد.
بلی. چاقی مادر باردار را در معرض مشکلات زیر قرار میدهد:
دیابت بارداری: دیابتی است که اولین بار در بارداری تشخیص داده میشود و احتمال سزارین را بالا میبرد، همچنین در آینده احتمال دیابت در مادر و فرزندش بالاتر است. افراد چاق باید در ابتدا و انتهای بارداری از نظر دیابت بارداری بررسی شوند.
پره اکلامپسی: اختلال فشارِ خونِ بالاست که در حین بارداری یا پس از آن رخ میدهد و بیماری شدیدی است که کل ارگانیزم مادر را تحت تأثیر قرار میدهد. همچنین، باعث نارسایی کلیه و کبد میشود و میتواند منجر به تشنج شود که در اینصورت اکلامپسی گفته میشود. این بیماری در شرایط ناراحتی باعث سکتۀ مغزی میگردد و درصورت شدت بیماری، درمان اورژانسی ختم بارداری برای پیشگیری از عوارض آن انجام میشود.
آپنه خواب: به قطع تنفّس برای مدت کوتاه در حین خواب گفته میشود و همراه با چاقی شایع است. در حین بارداری آپنه خواب نهتنها باعث خستگی میشود، بلکه احتمال فشار خون بالا، پره اکلامپسی و اکلامپسی و اختلالات قلب و عروق را بالا میبرد.
بلی. مشکلاتی که چاقی برای مادر و جنین ایجاد میکند به قرار زیر است:
از دست دادن بارداری: چاقی باعث افزایش سقط در مادران چاق در مقایسه با زنان با وزن طبیعی میشود.
نقص مادرزادی: مادران چاق درمعرض خطر بیشتری هستند، از نظر بهدنیا آوردن نوزادان با نقصهای قلبی و نقصهای لولۀ عصبی (مغز و نخاع).
ایجاد مشکل در تستها و روشهای تشخیصی: چربی زیاد در مادر، تشخیص مشکلات در آناتومی و ارگانهای مختلف جنین را در سونوگرافی با مشکل مواجه میکند، همچنین تشخیص صدای قلب جنین درحین زایمان بهدلیل چاقی شدید مادر با دشواری انجام میشود.
ماکروزومی: در این وضعیت ابعاد جنین بزرگتر از حد طبیعی است که باعث افزایش احتمال آسیبهای حین زایمان به نوزاد میشود، مانند آسیب به شانهها. درضمن، این نوزادان در آینده احتمال چاقی بیشتری نسبت به همسنوسالان خود دارند.
زایمان زودرس: بهدلیل ایجاد مشکلاتی مثل پره اکلامپسی و درمان آن بهصورت ختم زودرس بارداری، احتمال زایمان زودرس بالا میرود و نوزادان در مقایسه با نوزادانی که بهموقع بهدنیا آمدهاند، تکامل نیافته و درنتیجه در معرض انواع اختلالات و مشکلات کوتاهمدت و درازمدت قرار میگیرند.
مرگ حین زایمان: این وضعیت نیز در مادران با BMI بالاتر بیشتر دیده میشود. بنابراین، بهترین راه برای کاهش احتمال ابتلا به مشکلاتی که ذکر شد، کم کردن وزن قبل از اقدام به بارداری است و حتی کم کردن وزن به مقدار کم، مثلاً 5 تا 7 درصد وزن قبلی یا 5 تا 10 کیلوگرم تضمینکنندۀ سلامتی و راهی برای حاملگی ایمنتر است.
برای کاهش وزن باید کالریهای مصرفی را سوزاند. این کار نیاز به فعالیت و ورزش منظم دارد و خوردن غذاهای سالم. برای داشتن رژیم غذایی سالم و مناسب ممکن است پزشک، ویزیت متخصص تغذیه را پیشنهاد کند. افزایش فعالیت فیزیکی نقش مهمی در کاهش وزن دارد. فعالیت درحد متوسط مثل دوچرخهسواری، پیادهروی تند به مدت 60 دقیقه و فعالیت شدید مثل شنای فعال و دویدن به مدت 30 دقیقه در بیشتر روزهای هفته بسیار کمککننده است و لازم نیست تمام این فعالیتها در یک وعده انجام شود، مثلاً میتوان به مدت 20 دقیقه و 3 بار در روز انجام داد.
اگر از کاهش وزن از طریق رژیم غذایی و ورزش خسته شدهاید و در عین حال هنوز BMI 30 یا بالاتر و یا حداقل 27 دارید و شرایط خاصی مثل دیابت و بیماری قلبی نیز دارید که کاهش وزن شدید به شما توصیه میشود، این داروها میتوانند کمککننده باشند، ولی باید زیرنظر متخصص تغذیه تجویز شوند. البته، درصورتیکه بهزودی قصد بارداری دارید یا باردار هستید مصرف آن توصیه نمیشود.
جراحیهای bariatric (روشهای جراحیای که برای کاهش وزن و درمان چاقی انجام میشوند) پیشنهاد خوبی برای افراد چاقی است که بهدلیل چاقی دچار بیماریهای مختلف میشوند. اگر جراحی انجام دادهاید، باید حامله شدن را 1 تا 4 سال، یعنی در زمانیکه بهسرعت در حال کاهش وزن هستید به تعویق بیندازید و اگر مشکل نازایی دارید، این کاهش وزن سریع میتواند به حل مشکلات باروری کمک کند و حتی منجر به حاملگی ناخواسته شود. بعضی از این جراحیها روی جذب داروها ازجمله قرصهای جلوگیری از بارداری تأثیر میگذارند، بههمین دلیل باید از روش دیگری غیر از قرص برای جلوگیری از بارداری استفاده کرد.
برخلاف خطرهای بسیار زیاد چاقی، همراه بارداری میتوانید درحالیکه چاق هستید حاملگی خوبی داشته باشید. اگر بهدقت مراقب افزایش وزن خود باشید و رژیم غذایی سالمی داشته باشید و به ورزش و مراقبت بارداری منظم بپردازید، دچار عوارض بارداری نمیشوید و مراحل زایمان را نیز بهخوبی طی خواهید کرد.
ایجاد تعادل بین خوردن غذاهای سالم و ماندن در یک وزن متعادل برای سلامتی مادر و جنین در سه ماهۀ دوم و سوم بارداری بسیار مهم است. یک مادر باردار متوسط 300 کالری اضافه در روز نسبت به قبل از بارداری نیازمند است که این کالری اضافه میتواند یک لیوان شیر چرب و نصف ساندویچ باشد. با مشاوره با یک متخصص تغذیه میتوان رژیم غذایی سالمی فراهم کرد.
اگر فردی هستید که هرگز ورزش نمیکردید، حاملگی زمان بسیار خوبی برای شروع آن است. درمورد ورزش و زمان و نوع آن با پزشک خود مشورت کنید. با حداقل 5 دقیقه در روز شروع کنید و هر هفته 5 دقیقه به آن اضافه کنید. هدف نهایی فعال بودن بهمدت 30 دقیقه در تمام روزهای هفته است و برای شروع، پیادهروی بهترین انتخاب است. شنا هم ورزش خوبی برای خانمهای باردار است. آب محافظ خوبی در برابر آسیب ناشی از کششهای عضلانی است.
زنان با چاقی و اضافهوزن مراحل زایمان طولانیتری نسبت به زنان با وزن طبیعی دارند و پایش جنین نیز در طول این مدت سختتر خواهد بود. بههمین دلیل چاقی در حین بارداری احتمال سزارین را افزایش میدهد و از طرفی زایمان با سزارین احتمال عفونت، خونریزی و سایر عوارض را نسبت به زنان با وزن طبیعی بالاتر خواهد برد.
وقتی با نوزاد خود در خانه هستید همچنان به عادتهای ورزشی و خوردن غذاهای سالم پایبند باشید تا به یک وزن طبیعی برسید. شیر دادن با پستان در سال اول زندگی نوزاد توصیه میشود. تغذیه با شیر مادر نهتنها بهترین راه تغذیۀ نوزاد است، بلکه به کاهش وزن در دوران بعد از تولد نوزاد نیز کمک میکند. مادرانی که به نوزاد خود حداقل برای چند ماه شیر میدهند سریعتر از زمانیکه شیر نمیدهند اضافهوزن بارداری را کم میکنند.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
غدد بارتولن دو غدّۀ ترشّحی کوچک هستند که در طرفین مدخل واژن و در زیر پوست قرار دارند و در حالت عادی قابل مشاهده و لمس نیستند. ترشّحات این غدد وارد واژن شده و سبب لغزندگی و مرطوب ماندن واژن میشود. گاهی مجرای ترشّحی این غدد مسدود میشود که این امر سبب تجمّع ترشّحات در غدد بارتولن شده و تورّم آنها باعث بروز کیست میشود.
شیوع این کیستها دو درصد است و بیشتر در زنان در سنین باروری رخ میدهد. این کیستها غالباً بدون علامت هستند و در معاینه به صورت تورّم یکطرفه قابل مشاهدهاند، اما گاهی بزرگ میشوند که در این صورت احساس توده در مدخل واژن باعث شکایت بیمار میشود.
عفونت ثانویۀ کیستهای بارتولن با باکتریهایی نظیر کلامیدیا، گنوره و باکتریهایی که بهطور معمول در دستگاه گوارش وجود دارند، مانندE. coli سبب بروز آبسۀ بارتولن میشود که در این صورت ترشّحات چرکی در غدّۀ بارتولن تجمّع مییابد و التهاب بافت اطراف به شکل گرمی و قرمزی پوست کاملاً مشهود است.
آبسههای بارتولن درد زیادی دارند و راه رفتن و نشستن با آن ممکن است دردناک باشد و گاهاً علائمی نظیر تب و ضعف نیز وجود دارد.
کیستهای بارتولن معمولاً نیاز به درمان خاصی ندارند. در بعضی موارد این کیستها خودبهخود تخلیه میشوند و از بین میروند. نشستن در وان آب گرم چند بار در روز هر بار بهمدت 10 تا 15 دقیقه و کمپرس با حولۀ گرم میتواند کمککننده باشد. چنانچه کیست آنقدر بزرگ باشد که برای بیمار آزاردهنده باشد میتوان با استفاده از تکنیکهای جراحی ترشّحات را تخلیه کرد.
زمانیکه کیست بارتولن تبدیل به آبسۀ بارتولن شده باشد تجویز آنتیبیوتیک و تخلیۀ ترشّحات آبسه با روشهای جراحی باید مدّ نظر قرار گیرد. بیمار 24 ساعت پس از تخلیۀ آبسه احساس بهتری خواهد کرد.
در موارد عودهای مکرر کیست بارتولن، برداشتن غدۀ بارتولن گزینۀ درمانی مؤثّر خواهد بود. در زنان باردار درمان کیست و آبسههای بارتولن مشابه زنان غیرباردار است.

 دکتر عیسی اسماعیلپور- جراح ـ دندانپزشک
دکتر عیسی اسماعیلپور- جراح ـ دندانپزشک
اگر در دوران بارداری دچار دنداندرد شوید، حتماً باید به دندانپزشکی مراجعه کنید؛ زیرا دنداندرد یکی از شدیدترین دردهایی است که در دوران بارداری ممکن است با آن مواجه شوید. امروزه با پیشرفت فناوری، درمانهای دندانپزشکی در درمانگاههای تخصصی برای خانمهای باردار بهراحتی انجام میشود.
پیش از بارداری
قبل از بارداری، چکاپ کامل دندان برای خانمهایی که تصمیم به بچهدار شدن دارند توصیه میشود. تمام خانمهایی که میخواهند بارداری برنامهریزیشدهای داشته باشند، بهتر است پیش از باردار شدن بههمراه دیگر معاینات پزشکی، معاینۀ دندانپزشکی نیز داشته باشند تا قبل از درمان، پیشگیری انجام دهند.
در دوران بارداری
در دوران بارداری هم ممکن است که با دنداندرد مواجه شوید. سوزش سردل در حاملگی شایع است، علت آن رفلاکس ترشّحات اسیدی است که باعث آسیب دندان میشود. بهدلیل تغییر هورمون در زنان باردار، بیشتر احتمال تورّم لثه وجود دارد، حتی ممکن است تورّم کانونی و شدید عروقی لثهها یک برجستگی به نام اپولیس حاملگی بهوجود بیاورد که اغلب پس از زایمان برطرف میشود؛ بنابراین خانمهای باردار باید بر لزوم تمیزی متناوب در طول این دوران آگاه باشند. استفاده از دهانشویۀ مناسب نیز میتواند مؤثر باشد.
درصورت مراجعه به دندانپزشک، وضعیت بارداری خود را به پزشک اطلاع دهید تا ایمنترین درمان برای شما انجام شود. اگر ازنظر دندانپزشک عفونت وجود داشته باشد و نیاز به آنتیبیوتیک باشد، مصرف آنتیبیوتیکهایی مثل آموکسیسیلین و سفالکسین در بارداری بیخطر است.
سه ماه اول بارداری
در سه ماه اول بارداری چون اعضای بدن جنین در حال شکلگیری است، بیشترین احتمال خطر برای مادر و جنین وجود دارد. در آغاز بارداری گاهی مادران از شروع بارداری خود بیخبرند و ممکن است با مراجعه به دندانپزشکی و گرفتن عکس رادیولوژی و تزریق بیحسی به جنین آسیب بزنند، به همین دلیل باید پیش از مراجعه به دندانپزشکی از باردار نبودن خود مطمئن شوند. درصورت لزوم به درمان دندان در سه ماه اول، خانم باردار باید نامۀ کتبی از پزشک زنان را برای انجام امور درمانی همراه داشته باشد.
سه ماه دوم بارداری
امنترین زمان برای درمان دندان، سه ماه دوم است، بنابراین اگر مادری پیش از دوران بارداری به سلامت دهان و دندان خود توجه نکرده باشد، بهترین زمان برای درمان دندان در این دوران است، البته لازم است نامۀ پزشک زنان را همراه خود داشته باشد.
سه ماه سوم بارداری
در سه ماه سوم بارداری بهدلیل بزرگ شدن جنین و نزدیک شدن به زمان زایمان، در بعضی مواقع تزریق بیحسی و درمان دندانپزشکی باعث زایمان زودرس میشود، اما درصورت اورژانسی بودن درمان، با مشاوره از پزشک زنان درمان لازم انجام میشود، زیرا دنداندرد و عفونت علاوهبر اینکه به مادر آسیب میرساند، با ورود عفونت به خون و رسیدن آن به جنین، سلامت جنین را نیز به خطر میاندازد.

 دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
شایعترین زمان برای عفونت پستان دوران بعد از زایمان و شیردهی است. استاف طلایی و استرپتوکوک دو میکروب شایعاند. آبسۀ پستان بهدنبال عفونت با استاف بهصورت تندرنس موضعی، قرمزی محل و تب مشخص میشود. این آبسه در نقاط مختلف پستان بهصورت منفرد یا متعدد دیده میشود. قبلاً تمام این آبسهها با درناژ جراحی (تخلیه بهوسیلۀ برش جراحی) درمان میشدند اما اخیراً درمان با آنتیبیوتیک و آسپیراسیون مکرر انجام میشود و درمان جراحی برای موارد عدم پاسخ به درمان با این روش نگه داشته میشود.
سونوگرافی در تعیین میزان گسترش بیماری کمککننده است. تفاوت عفونت استاف و استرپتوکوک در گسترش بیماری است. در استاف بهصورت موضعی و عمقیتر و در استرپتوکوک بهصورت منتشر و سطحی است. درمان بهصورت کمپرس گرم و آنتیبیوتیک (پنیسیلین یا سفالوسپورین) است.
در عفونتهای مزمن بررسی از نظر سل، میکروبهای هوازی و بیهوازی و قارچها مهم است. در بیمارانی که به درمان آنتیبیوتیک و درناژ جواب نمیدهند، بیوپسی از جدار حفرۀ آبسه در زمان انسزیون (برش جراحی) و درناژ جراحی لازم است. در مواقعی که درناژ چرکی از نوک سینه وجود داشته باشد شیردهی متوقف و درمان جراحی انجام میشود. در مواقعی که ترک نوک سینه و توقف شیر وجود داشته باشد عفونت بهصورت برگشتی به بافت پستان منتقل میشود. در این موارد تخیلۀ پستان با پمپ ساکشن سینه به کاهش زمان بیماری کمک میکند.
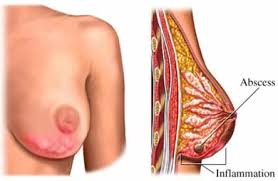
 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
روز اول آگوست بهعنوان روز جهانی شیر مادر و اول تا هفتم این ماه بهعنوان هفتۀ جهانی شیر مادر نامگذاری شده است که نشان از تلاش جامعۀ جهانی برای حفاظت، ترویج و حمایت از تغذیه با شیر مادر است.
برای اهمیت به تغذیه با شیر مادر در ایران مادران شیرده میتوانند تا 24 ماهگی کودک، روزانه یک ساعت از مرخصی شیردهی استفاده کنند. شیر مادر از غدههای شیر در سینۀ مادر تولید و از طریق مجاری شیری به نوک پستان هدایت میشود تا کودک بتواند از آن تغذیه کند. وقتی کودک نوک پستان را مک میزند، دو هورمون به نام اکسیتوسین و پرولاکتین در بدن مادر ترشح میشود که اکسیتوسین مسئول خروج شیر از پستان مادر و پرولاکتین مسئول تولید شیر از پستان است.
فواید تغذیه با شیر مادر برای نوزاد
فواید شیردهی برای مادر

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
بسیاری از اقوام و همراهان بیماران مبتلا به سرطان سینه این دلنگرانی را دارند که با توجه به اینکه یکی از نزدیکانشان مبتلا به سرطان سینه شده است چقدر خودشان در معرض خطر بیشتر ابتلا به این بیماری قرار دارند. لازم است بدانیم تنها حدود 20 درصد موارد سرطان پستان در زمینۀ ارث و وراثت است و بیش از 80 درصد مبتلایان بدون سابقۀ خانوادگی مشخص به این بیماری مبتلا میشوند.
اغلب موارد ارثی سرطان سینه در زمینۀ تغییرات ژنی در دو ژن BRCA1 و BRCA2 است که این دو ژن در رشد و نمو طبیعی و ترمیم سلولهای سینه و تخمدان نقش عمده و اساسی دارند.
سرطان سینه بیشتر از خانوادۀ پدری به ارث میرسد یا مادری؟
اگرچه سرطان سینه بیشتر در زنان رخ میدهد تا مردان، تغییرات ژنتیکی به ارث رسیده میتواند هم از خانوادۀ پدری به ارث برسد و هم از خانوادۀ مادری؛ بنابراین سابقۀ خانوادگی پدر و مادر بسیار حایز اهمیت است. اینکه انواع سرطان سینۀ ژنتیکی رفتار مهاجمتری دارند یا نه، هنوز مشخص نشده، هرچند بعضی از پژوهشها نشان داده که انواعی از سرطان سینه، که در زمینۀ ژن BRCA1 پدید میآیند، رفتار مهاجمتری دارند. اگر شخص مادرش مبتلا به سرطان سینه باشد و از طرف دیگر تغییرات ژنتیکی در ژن BRCA1 را نیز بههمراه داشته باشد، خطر ابتلا به سرطان سینه بیش از 50 تا 80 درصد خواهد بود.
پرسشی که مطرح است این است که کدام شرایط بیانگر سابقۀ مثبت ابتلا به سرطان سینۀ ارثی است؛ زنانی که اقوام درجه اول و نزدیکشان دچار سرطان سینۀ ارثی شدهاند، بهخصوص در آنهایی که فرد مبتلا سنّ پایینتری دارد در بیشترین خطر ابتلا به سرطان سینۀ ارثی قرار دارند.
در چه سنّی باید بررسی ژنتیکی BRCA1 برای اقوام بیمار مبتلا به سرطان سینۀ ارثی درخواست کرد؟
هرچند بسیاری توصیه کردهاند که در سنّ 18 سال به بالا این تست انجام شود، بااینحال باید مدّ نظر داشت از آنجا که در سنین 20 تا 30سالگی بهندرت سرطان سینه رخ میدهد، در افراد BRCA1 مثبت، توصیههای غربالگری تشخیصی با سایرین متفاوت نخواهد بود و فقط سنّ شروع غربالگری در سنین پایینتر و با سختگیری بیشتر خواهد بود. بااینحال اگر یکی از اقوام درجه اول (مادر، خواهر و دختر) شخص مبتلا به سرطان سینه شود، خطر ابتلای آن شخص نسبت به افرادی که چنین سابقهای را ندارند دو برابر خواهد بود. اگر دو نفر از اقوام درجه اول به این بیماری مبتلا شوند این خطر 5 برابر خواهد شد.
درمجموع باید به یاد داشت که سرطان سینه یک بیماری چندعاملی است و ترکیبی از عوامل در پیدایش آن نقش دارند. هر چقدر سنّ یک خانم بالاتر میرود خطر ابتلای وی به سرطان افزایش مییابد و از آنجا که این بیماری بیشتر در زنان رخ میدهد، جنس زن و افزایش سن عمده علت سرطان سینه است. اغلب سرطانهای سینه در سنین بالای 50 سال رخ میدهد، هرچند در کشور ما متأسفانه متوسطِ سن حدود 10 سال پایینتر است.

 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
اختلال ارگاسمی در زنان عبارت است از ناتوانی یا دشواری در رسیدن به اوج لذت جنسی، پس از آنکه به اندازۀ کافی از لحاظ جنسی برانگیخته و تحریک شدهاند. تعداد زیادی از زنان در رسیدن به ارگاسم، حتی پس از تحریک زیاد مشکل دارند.
میزان شیوع این اختلال نوسان زیادی دارد و حدوداً بین 10 تا 42 درصد زنان، اختلال ارگاسم دارند که میزان آن با توجّه به سن، فرهنگ و مدت و شدت آن در فرد میتواند متفاوت باشد. حدود ۱۰ درصد زنان در طول زندگی خود ارگاسم را تجربه نمیکنند.
برای آنکه اختلال ارگاسم را در فردی تشخیص دهیم، اول باید نشانههای آن بهمدت شش ماه در فرد وجود داشته باشد و دوم باید باعث پریشانی زیاد فرد شده باشد. همچنین برای تشخیص این اختلال، این نشانهها نباید با دلایل دیگری مانند مصرف مواد یا خشونت فیزیکی همسر یا داروی تجویزی یا یک عارضۀ پزشکی دیگر توجیه شود.
دلایل اختلال ارگاسمی در زنان
تشخیص اختلال ارگاسمی در زنان دشوار است. دلایل متفاوت جسمی، روانی و عاطفی میتواند در ایجاد آن نقش داشته باشد. ازجمله، افزایش سن، اثر جانبی برخی داروها، مانند داروهای ضدّ افسردگی، مشکلات پزشکی مانند دیابت، آسیب نخاعی، شرم و خجالت، سابقۀ مورد سوءاستفادۀ جنسی قرار گرفتن، سابقۀ جراحیهای زنان مانند برداشتن رحم، دلایل فرهنگی و مذهبی، وجود مشکلات روانشناختی مانند اضطراب و افسردگی با تأثیر غیرمستقیم بر ارگاسم، عزت نفس پایین، ترس از باردار شدن، شرم از اظهار نوع تحریکی که آنها را به ارگاسم میرساند، مشکلات ارتباطی با همسر یا تضادهای حلنشده در این مورد، و ترس از خوب عمل نکردن در رابطۀ جنسی.
بسیاری از زنان فکر میکنند که رسیدن به ارگاسم یا اوج لذت جنسی حق طبیعی زنان بهاصطلاح محترم نیست.
اختلال ارگاسم میتواند دائمی و یا آنکه در یک دورۀ زمانی محدود به شرایط خاص، شریک جنسی خاص یا نوع تحریک خاصی ایجاد شود؛ یا آنکه در همۀ شرایط و در همۀ انواع تحریکات، فرد به ارگاسم نمیرسد.
انواع اختلال ارگاسمی در زنان
درمان اختلال ارگاسمی در زنان
تشخیص نوع اختلال جنسی، اینکه اولیه است یا ثانویه یا موقعیتی و... در تشخیص و نتیجۀ درمان اختلال جنسی زنان مهم است. همچنین، باید بررسی شود که این اختلال فقط در ارتباط با همسر است یا در رابطه با هر جنس مخالف و در هر موقعیتی وجود دارد.
علل اختلال ارگاسمی در زنان هرچه باشد نیازمند بررسی و درمان بهموقع است. با شناسایی عوامل زمینهساز میتوان بهخوبی این اختلال را درمان کرد. فرد مبتلا نباید به این موضوع بیتوجه باشد، زیرا ترک یا کاهش روابط زناشویی بهعلت این اختلال میتواند شدت آن را افزایش دهد و فرد را در آینده با بحرانهای جدی در زندگی زناشویی دچار کند.
شناخت درمانی، زوجدرمانی، ذهنآگاهی، رفتاردرمانی، درمان دارویی و روشهای مسترز و جانسون ازجمله روشهای درمانی در این اختلالاند.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
تورشن تخمدان (پیچخوردگی تخمدان) وضعيتي است که تخمدان در آن به اطراف رباطهايي كه آن را در جاي خود نگه ميدارند پيچ میخورد. اين پيچخوردگي، خونرساني به بافت تخمدان را متوقّف و يا مختل میكند. بنابراین، اين امر منجر به مشكلاتی میشود كه ناشي از كمبود خونرساني است؛ بهطوريكه اگر اين حالت طولاني شود، باعث از بین رفتن بافتِ تخمداني (نكروز) میشود. معمولاً در تورشن يك تخمدان درگير میشود.
علائم پیچخوردگی تخمدان
تشخيص پیچخوردگی تخمدان
تشخيص تورشن تخمدان سخت است و حتماً در تشخيص افتراقي آن، آپانديسيت، گاستروانتريت (بیماری التهاب معدهای رودهای) و عفونت مجاري ادراري را بايد مورد توجه قرار داد.
شيوع تورشن تخمدان
تورشن تخمدان در هر سنّي، از نوزادي تا يائسگي میتواند اتفاق بيفتد، اما سنّ شايع آن بين٢٠ تا٤٠ سالگي است.
علل تورشن تخمدان
درمان تورشن تخمدان
تنها راه درمان تورشن تخمدان از طریق جراحي است كه به روش باز يا لاپاراسكوپي انجام میشود كه با توجه به شرايط بيمار و تبحّر جراح میتواند عمل به هر دو روش انجام شود. در حين عمل جراحي اگر جراح متوجه آسيب بافت تخمداني (نكروز)، بهدليل قطع طولانيمدت جريان خون تخمدان شود، مجبور خواهد بود بافت تخمدان را خارج كند و اگر جريان خون تخمدان بهطور كامل قطع نشده باشد و بافت تخمدان نكروز نشده باشد، معمولاً پيچخوردگي باز میشود و حتي میتواند با يك بخیه جراحی ثبات تخمدان را افزايش داد؛ البته بيمار تا مدتي بايد تحتنظر باشد و از كارهاي سنگين اجتناب كند.

 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
سرطان در سالهای اخیر، روندِ رو به رشد و بسیار نگرانکنندهای را در کشور داشته است. اگرچه در زنان احتمال پیدایش سرطان، بهویژه پس از 50 سالگی بالاتر میرود، اما هرساله هزاران دختر و زن جوان، که در سنّ باروری هستند، به سرطان مبتلا میشوند. شایعترین سرطانها در دختران و زنان جوان عبارتاند از: سرطان غدد لنفاوی، لوسمی (سرطان خون)، سرطان تیروئید، سرطان سینه، ملانوما (سرطان پوست) و سرطانهای دستگاه تولید مثلی زنان (سرطان دهانۀ رحم، سرطان رحم و سرطان تخمدان).
با پیشرفت علم پزشکی، طول عمر، پس از درمان سرطان در سالهای اخیر افزایش یافته است و بیمار میتواند پس از یک دورۀ شیمیدرمانی یا پرتودرمانی و به دنبال آن جراحی و برداشتن تومور به زندگی عادی بازگردد.
پژوهشها نشان داده است که بافت تخمدان به رادیوتراپی و داروهای استفادهشده در شیمیدرمانی بسیار حسّاس است و این درمانها بر روی تخمدان عوارض مخرّبی دارند و باعث میشوند که بسیاری از این افراد تا پایان عمر از مشکل ناباروری رنج ببرند. ازاینرو، تصمیمگیری آگاهانه و مراقبتهای ویژه در این زمینه میتواند در حفظ باروری این افراد در آینده، و کاهش ناراحتیهای جسمی و روانی ناشی از ناباروری بسیار راهگشا باشد.
آیا روشهایی برای حفظ باروری در زنانی که بهتازگی سرطان آنها تشخیص داده شده وجود دارد؟
فنآوری جدید به پزشکان اجازه میدهد تا «تخمک»، «جنین» یا «بافت تخمدان» را قبل از درمان سرطان منجمد کنند. در این روش بهدلیل کاهش دما، فعالیت فیزیولوژیک سلول به صفر میرسد و دوباره پس از گرم کردن، سلول حیات خود را از سر میگیرد. در این دمای پایین، آب به حالت جامد در میآید و هیچ واکنش بیولوژیکی شناختهشدهای روی نمیدهد. درنتیجه، با استفاده از تکنیکهای مختلف روشهای کمککنندۀ باروری، زنان قادر خواهند بود تا پس از درمان سرطان خود بچهدار شوند. استفاده از تکنیکهای حفظ باروری در افراد مجرد، متأهل، بالغ و نابالغ متفاوت است و با درنظر گرفتن کلیۀ شرایط، مناسبترین روش برای بیمار انتخاب میشود.
سنّ خانم، نوع سرطان، مرحله و درجۀ پیشرفت آن، نوع درمانهای گذشته و میزان آن، درمانهای پیشین در ارتباط با باروری، همچنین پیشآگهی بعد از درمان و... ازجمله عوامل لازم برای به کارگیری روشهای کمککنندۀ باروری بهشمار میروند.
انجماد جنین
درصورت وجود زمان کافی برای تحریک تخمکگذاری، انجماد جنین معمولاً بهترین روش برای این است که خانم بتواند در آینده باردار شود. برای انجماد جنین، در ابتدا به خانم داروهایی داده میشود تا تخمدانها تحریک شوند و تعداد بیشتری تخمک تولید کنند؛ سپس باید منتظر ماند تا تخمکها در داخل تخمدانها تکامل یابند و درنهایت تخمکها بهوسیلۀ عمل جراحی از تخمدان گرفته میشوند. پس از این مرحله جنینها در داخل آزمایشگاه ازطریق ترکیب تخمک با اسپرم ایجاد میشوند؛ سپس تخمکهای بارورشده، که اکنون جنین نامیده میشوند، منجمد میگردند. بعد از درمان سرطان، زمانی که زوج تصمیم گرفتند تا بچهدار شوند، جنینهای منجمد در داخل آزمایشگاه ذوب میشوند و پزشک یک یا دو جنین را در داخل رحم خانم قرار میدهد.
متأسفانه همۀ افراد نمیتوانند از این روش استفاده کنند، زیرا برای انجماد جنین ابتدا زنان باید داروهایی دریافت کنند که باعث شود تخمدانشان بیشتر از حدّ معمول تخمک تولید کند که دو یا سه هفته زمان میبرد. درنتیجه، اگر خانم سریعاً نیاز به شیمیدرمانی یا رادیوتراپی سرطان خود داشته باشد، ممکن است نتواند این مدت را منتظر بماند. همچنین داروهای مورد استفاده برای تحریک تخمکگذاری ممکن است باعث شود بدن خانم هورمونهای بیشتری ازجمله استروژن را تولید کند که این هورمون میتواند باعث شود برخی سرطانها بدتر شوند. علاوهبر آن، از آنجایی که برای انجماد جنین به اسپرم یک مرد نیاز است تا تخمک خانم بهوسیلۀ آن بارور شود، درنتیجه برای خانمهای فاقد همسر، این روش حفظ باروری انجامپذیر نیست.
انجماد تخمک
روشهای انجماد تخمک در چند دهۀ گذشته بسیار بهبود پیدا کردهاند و درصورت مجرد بودن، انجماد تخمک بهترین گزینۀ درمانی در بسیاری از زنان مبتلا به سرطان است.
برای انجماد تخمک، تخمکها بلافاصله پس از اینکه بهوسیلۀ جراحی از بدن خانم خارج شدند، منجمد میشوند. برخلاف انجماد جنین، برای انجماد تخمک به اسپرم نیاز ندارد و تخمکها قبل از انجماد با اسپرم بارور نمیشوند. پس از اینکه سرطانی درمان شد تخمکهای منجمد را میتوان ذوب کرد، در آزمایشگاه با اسپرم ترکیب کرد و جنینهای تشکیلشده را به داخل رحم خانم منتقل کرد.
امروزه تخمکهای بالغ بهآسانی در آزمایشگاههای جنینشناسی با روشهای مختلف منجمد میشوند و نتایج خوب و قابل قبولی پس از انجماد آنها بهدست آمده است، اما باوجود موفق بودن فرآیند انجماد تخمک، میزان حاملگی حاصل از آن نسبت به انجماد جنین کمتر است.
انجماد بافت تخمدان
زمانی که بیمار در سنّ نوجوانی یا کودکی باشد یا در زمان مراجعه فرصتی برای به تعویق انداختن درمان سرطان نداشته باشد، انجماد بافت تخمدان صورت میگیرد. در ابتدا بخش کوچکی از بافت تخمدان با عمل جراحی برداشته میشود، سپس در آزمایشگاه بهصورت قطعات کوچکی برش داده میشوند و این قطعاتِ کوچکِ بافتِ تخمدان منجمد میشوند و در سرما بهمدت طولانی نگهداری میشود. بافتهای تخمدانی منجمدشده بعد از بهبود کامل بیمار مبتلا به سرطان، دوباره به او پیوند زده میشود. در بیماران مبتلا به سرطان تخمدان یا سرطانهای حسّاس به هورمون این روش پیشنهاد نمیشود. البته باید این نکته را درنظر داشت، قبل از انتقال بافت تخمدان و انجماد آن حتماً باید بافت از لحاظ آلوده بودن به سلولهای سرطانی مورد بررسی قرار گیرد، زیرا در غیر این صورت احتمال بازگشت سلولهای سرطانی به فرد و بروز دوبارۀ سرطان در او وجود خواهد داشت.

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
امروزه باتوجّه به افزایش سن ازدواج، سن بارداری نیز افزایش یافته است. اگرچه بسیاری از مادران در سنین بالا بارداری سالمی را تجربه میکنند، اما اگر سن بالای ۳۵ سال دارید و میخواهید باردار شوید، لازم است در این مورد بیشتر بدانید.
امکان بارداری بعد از ۳۵ سالگی
درست است که بعد از ۳۵ سالگی امکان بارداری وجود دارد، اما باید بدانید که ممکن است کمی طول بکشد تا باردار شوید. همانطور که میدانید همۀ خانمها با تعداد محدودی تخمک به دنیا میآیند. وقتی به 35 سالگی میرسید، عملاً این تخمکها از نظر کمّیت و کیفیت ضعیف میشوند و بارور شدن تخمک شما نسبت به دیگر افراد کمی سختتر خواهد بود. اگر سنّتان بیش از ۳۵ سال است، باید بدانید که گاهی ممکن است تا 6 ماه امکان بارداری برای شما وجود نداشته باشد.
بارداری چندقلویی
اگر سنّتان بالای 35 سال است، شما در معرض بارداری چندقلویی هستید، چون تغییرات هورمونی در شما ممکن است باعث شود چند تخمک در یک زمان آزاد شود. همچنین اگر از روشهای کمکباروری مثل IVF استفاده کرده باشید، احتمال بارداری چندقلویی افزایش مییابد.
دیابتِ بارداری
این نوع از دیابت در خانمها، در دوران بارداری بروز میکند و با افزایش سن، احتمال بروز آن نیز افزایش مییابد. گاهی دیابت بارداری نیاز به درمان دارد. درصورتیکه درمواقع لزوم درمان انجام نشود، احتمال افزایش وزن بیش از حدّ جنین و آسیب حین زایمان وجود دارد. همچنین احتمال بروز زایمان زودرس، فشار خون بالا و عوارض حین زایمان در مادران با دیابت بارداری زیاد است.
فشارِ خونِ بالا
باتوجّه به پژوهشهای انجامشده، پرفشاری خون در مادران باردارِ بالای ۳۵ سال بیشتر از مادران دیگر است. معاینات منظّم و گرفتن فشارِ خون طیّ این معاینات میتواند به حفظ سلامت مادر و جنین کمک کند.
تولّد جنین با وزن کم هنگام تولّد و زایمان زودرس
احتمال زایمان زودرس در مادران باردار با سن بیش از ۳۵ سال و به دنبال آن تولّد جنین با وزن کم هنگام تولّد وجود دارد.
نیاز به زایمان سزارین
مادران بالای ۳۵ سال نیاز به زایمان سزارین بیشتری نسبت به سایر افراد دارند. احتمال بروز جفتِ سرِراهی در این مادران، ممکن است یکی از علل نیاز به زایمان سزارین بیشتر باشد.
چگونه میتوان از عوارض احتمالی ناشی از بارداری در سن بالای ۳۵ سالگی پیشگیری کرد؟
در خانمهای بالای 35 سال، مراجعه به پزشک پیش از بارداری میتواند کمککننده باشد. به همین منظور، به آنها توصیه میشود حتماً قبل از اینکه اقدام به بارداری کنند، با پزشک خود مشورت نمایند. این مادران همچنین باید پس از بارداری تحت معاینات منظّم قرار گیرند.
داشتن رژیم غذایی مناسب حین بارداری
همانطورکه میدانید، در دوران بارداری مادران به اسیدفولیک، کلسیم، آهن، ویتامین Dو موادّ مغذی دیگر نیاز دارند که باید حتماً پس از مشورت با پزشک این موادّ غذایی را دریافت کنند. افزایش وزن مناسب این مادران در دوران بارداری نیز برای پیشگیری از بروز عوارض بسیار مهم است. داشتن فعالیت در مادران باردار سالمی که تحتِنظر معاینات دقیق هستند بلامانع است. مهم این است که برای داشتن یک بارداری ایمن حتماً تحتِنظر پزشک باشید.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
امروزه بانوان دوست دارند حتّی زودتر از مراجعه به آزمایشگاه از نتیجۀ تست بارداری خود مطمئن شوند، درحالیکه در زمانهای قدیم معمولاً چند ماه پس از بارداری، افراد از بارداری خود مطّلع میشدند و یقین پیدا میکردند که باردارند.
انواع تستهای تشخیص بارداری
تست ادراری
یکی از روشهای سریع و راحت برای بررسی حاملگی استفاده از تستهای ادراری است که خانمها معمولاً دو روز بعد از عقب افتادن عادت ماهانه، با اولین ادرار صبحگاهی از نتیجۀ آن مطلع خواهند شد. استفاده از تست ادراری بسیار آسان است و هر خانمی میتواند آن را بهراحتی انجام دهد.
تست خون
آزمایش خون یکی از قطعیترین و سریعترین روشهای تشخیص بارداری است که توسط پزشک انجام میشود. دقت تشخیص آزمایش خون بسیار بالاتر از تستهای ادراری است و حاملگی را 6 تا 8 روز پس از تخمکگذاری نشان میدهد. معمولاً خانمها برای تشخیص بارداری از تست ادرار و برای تأیید حاملگی از آزمایش خون استفاده میکنند.
نحوۀ تشخیص تستهای بارداری
معمولاً در تستهای بارداری از بررسی هورمون گنادوتروپین جفتی انسان یا HCG استفاده میشود. این هورمون 4 تا 7 روز پس از جایگزین شدن جنین در رحم بالا میرود و قابل ارزیابی در خون میشود. اگر تست خون زود انجام شود، میتواند منفی کاذب گزارش شود. بهترین زمان انجام آزمایش، صبح ناشتا است که غلظت خون بالاتر است و آزمایش بهتر میتواند غلظت هورمون را نشان دهد. برای نتیجۀ دقیق، بهترین زمان یک هفته بعد از تأخیر قاعدگی است که با اطمینان میتوان درمورد مثبت یا منفی بودن آزمایش تصمیم گرفت.
درصورتیکه حاملگی طبیعی نباشد و رشد جنین مناسب نباشد، یا حاملگی در خارج از رحم باشد، میزان بالا رفتن هورمون جفتی کمتر از حد طبیعی است. در حالت طبیعی معمولاً در طی 48 ساعت میزان خونی این هورمون باید دو برابر شده باشد.
 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
اختلال میل جنسی در زنان (Female Sexual Interest /Arousal Disorder) -که به آن سردمزاجی زنان نیز میگویند- کمبود یا عدم میل جنسی در یک دورۀ زمانی طولانی است.
اختلال میل یا برانگیختگی جنسی یا سردمزاجی زنان را براساس DSM -5 میتوان به شش نوع دائمی، اکتسابی، تعمیمیافته، موقعیتی، ناشی از عوامل روانشناختی و ترکیبی از عوامل دستهبندی کرد.
لازم است ذکر شود که در بسیاری از مواقع، میزان نیاز جنسی زنان و مردان متفاوت است و تنها براساس آنکه زنی یا مردی، همسر یا شریک جنسی خود را متّهم به سردمزاجی میکند، نمیتوان یک زن را سرد مزاج نامید؛ زیرا ممکن است میزان نیاز جنسی زن و مرد متفاوت باشد. تحقیقات نشان میدهد که چرخۀ جنسی زنان با مردان متفاوت بوده و خطی نیست. ممکن است زنی بدون آنکه میل جنسی در خود احساس کند، پس از تحریک جنسی برانگیخته و میل جنسی در او ایجاد شود. این درحالی است که مردانی که میل جنسی کمی دارند، بهطور معمول مشکل اختلال نعوظ نیز دارند. امّا در هر صورت یکی از مشکلاتی که برخی از زوجها با آن روبهرو میشوند، بیمیلی جنسی خانمهاست. برخی از مردان گله دارند که همسرمان سرد شده و این سردمزاجی شادی و نشاط زندگی مشترک را کمرنگ کرده است.
نشانههای اختلال میل جنسی یا سردمزاجی در زنان
کم و زیاد شدن میل جنسی در انسان طبیعی است و میزان میل جنسی در طول زمان در ارتباط با شرایط، موضوعات شخصی و رابطۀ عاطفی و زناشویی تفاوت میکند؛ امّا برای تشخیص اختلال میل جنسی باید حداقل شش ماه در فرد تداوم داشته باشد و باعث پریشانی و آزار فرد شود. هر دوی این نشانهها میتواند مادامالعمر باشد، یا آنکه پیش از آن فرد میتواند برای مدّتی، زدگی جنسی طبیعی داشته باشد، سپس به اختلال میل جنسی دچار شود.
دلایل اختلال میل جنسی در زنان
برخی از دلایل میتواند زمینهساز اختلال میل جنسی یا سردمزاجی در زنان شود که ازجمله میتوان به موارد زیر اشاره کرد:
درمان سردمزاجی زنان یا اختلال میل جنسی در زنان
در بررسی و درمان اختلالات میل جنسی در زنان میتوان به رواندرمانی، ذهنآگاهی، رفتار درمانی، زوجدرمانی، درمان هورمونی و دارویی و استفاده از تکنیکهای مؤثّر اشاره کرد که به اختصار سه مورد شرح داده شد.
رواندرمانی
رواندرمانی سرد مزاجی زنان یا اختلال میل جنسی باید انفرادی و براساس شرایط هر فرد باشد. اکثر مواقع لازم است پیش از پرداختن مستقیم به اختلال میل جنسی در زنان، به مشکلات ازدواج و رابطه در آنها پرداخته شود؛ ازجمله راهکارهای پیشگیری و در عین حال بهبود اختلال یا کمبود میل جنسی در زنان، وقت گذاشتن برای روابط صمیمانۀ غیرجنسی است. زمانی که مرد به غیر از زمانهایی که قصد رابطۀ جنسی دارد، با همسر عشقبازی کند و ابراز علاقهمندی خود را نشان دهد، در رابطۀ جنسی پیشنوازی داشته باشد و بهسرعت کار را به انجام نرساند و رابطۀ جنسی را یک فرآیند بداند و نه عملی که هدفش رسیدن هرچه زودتر به ارگاسم و انزال است، در این صورت احتمال اختلال میل جنسی در زنان کاهش مییابد.
ذهنآگاهی
ذهناگاهی روش دیگری برای درمان سردمزاجی زنان است. اکثر افراد در گذشته یا آینده سیر میکنند. ذهنآگاهی بهفرد میآموزد چگونه در حال زندگی کند و از آن لذّت ببرد. اکثر افراد، یا نگران وقایع آتی هستند یا همواره افسوس گذشته را میخورند. بههمین دلیل آنچه اکنون در حال وقوع است را از دست میدهند. در حین فعّالیت جنسی لازم است تا فرد در لحظه حضور داشته باشد و فکرش درگیر وقایع دیگر نباشد. ذهنآگاهی بهفرد میآموزد به لحظۀ «اکنون» توجّه کند و ذهن خود را از درگیریهای دیگر رها کند. این مسئله در افزایش میل جنسی تأثیر دارد.
رفتار درمانی
درمان سردمزاجی زنان از طریق رفتاری، با بهکار بردن تکنیکهایی صورت میگیرد. ازجمله تکنیکهایی که در رفتار درمانی اختلال میل جنسی یا کمبود میل جنسی در زنان مورد استفاده قرار میگیرد، روش مسترز جانسون است.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
معاینۀ شخصی پستان روشی است جهتِ غربالگری که بهمنظور شناسایی سریعتر سرطان پستان به اجرا درمیآید. در این روشِ خودمراقبتی، زنان هر یک از پستانهایشان را از نظر وجود هرگونه توده، تورّم یا تغییر شکل مورد معاینه و توجّه قرار میدهند. معاینۀ شخصی پستان بهعنوان وسیلهای برای شناسایی زودرس و سریعتر سرطان پستان زنان مورد توجّه قرار گرفت، ولی تحقیقات وسیع انجامشده نشان داد که این روش بهتنهایی نمیتواند بهعنوان روشی مؤثّر در پیشگیری از مرگومیر ناشی از پستان مورد استفاده قرار گیرد.
بااینحال، معاینۀ شخصی پستان بهعنوان روشی آگاهیدهنده و با مورد توجّه قرار دادن هر یک از پستانها انجام میشود. در این روش باید به کمک دستها و نگاه دقیق به پستان، هرنوع تغییر در ظاهر کلّی پستان ارزیابی شود و وجود هرگونه توده یا برهم خوردگی نمای کلّی و طبیعی پستان بهدقّت ارزیابی و معاینه شود.
بهترین زمان برای انجام معاینۀ شخصی پستان 3 تا 5 روز پس از شروع عادت ماهانه است. این معاینه باید بهصورت ماهانه و دقیقاً در همان زمان انجام و تکرار شود. در زمان معاینۀ پستان بهتر است پستانها دردناک و متورّم نباشد.
پیشگیری اولیه به مجموع اقداماتی اطلاق میشود که بهعنوان پیشگیری از ایجاد بیماری، قبل از اینکه روند بیماری در شخص پدیدار شود به اجرا درمیآید. پیشگیری ثانویه شامل اقداماتی است که سبب شناسایی زودرس و اقدام به درمان بیماری در مراحل اولیه صورت میگیرد.
معاینۀ تشخیصی پستان نمونۀ مناسبی از پیشگیری ثانویه است؛ چراکه این روش مانع از پیدایش بیماری نمیشود، بلکه سبب شناسایی زودتر بیماری در مراحل اولیۀ آن میشود. بااینحال بهترین روش شناسایی زودرس سرطان پستان انجام ماموگرافی است. درواقع ماموگرافی نقش محوری در شناسایی زودرس سرطان پستان دارد.
درحالحاضر سه روش برای شناسایی زودرس سرطان پستان موجود است:
البته لازم است ذکر شود که از MRI هم ممکن است برای افرادِ بسیار پرخطر استفاده شود، نظیر افرادی که استعداد ژنتیکی و خانوادگی ابتلا به سرطان پستان دارند، یا کسانیکه افراد متعدّدی از اقوام درجه اولشان قبل از 50 سالگی به این بیماری مبتلا شدهاند.
عواملی که زنان را در ابتلا به سرطان پستان پرخطر میسازد عبارتاند از: سن، شروع زودرس منارک (عادت ماهانه) و قطع دیررس آن (یائسگی دیردرس)، نازایی، تولّد اولین فرزند در سنّ بالا، عدم شیردهی، بیماری قند و فشار خون، سابقۀ خانوادگی، اقوام درجه اول مبتلا به سرطان تخمدان و پستان، روده، چاقی و اختلالات ژنتیکی.
نوع و توالی اجرای برنامههای غربالگری سرطان پستان براساس سنّ اشخاص متفاوت است. اگر زنی عوامل پرخطر ابتلا به سرطان پستان را داشته باشد، باید از 18 سالگی تا 30 سالگی هر سه سال علّت معاینۀ بالینی پستان توسّط پزشک متخصّص پستان مورد بررسی قرار گیرد. از 30 سالگی به بالا این معاینۀ بالینی هر شش ماه تا یک سال توسّط پزشک متخصّص پستان و تا 70 سالگی بررسی میشود. اینکه آیا پس از 70 سالگی نیز برنامۀ غربالگری باید ادامه یابد یا نه، بستگی به شرایط بیمار و سایر عوامل مؤثّر در پیدایش این بیماری دارد. در برنامۀ غربالگری پستان علاوهبر معاینۀ شخصی و معاینۀ بالینی پستان از ماموگرافی و سونوگرافی نیز استفاده میشود که نحوۀ اجرا و فواصل انجام آن بستگی به نظر پزشک متخصّص پستان دارد. بااینحال، معمولاً توصیه میشود که ماموگرافی هر یک تا دو سال و سونوگرافی هر شش ماه تا یک سال انجام شود.
در نحوۀ معاینۀ شخصی پستان باید به دو جزء مهمّ این برنامه دقّت کرد:
معمولاً روند معاینۀ تشخیصی پستان به این صورت است که در مقابل آینه میایستیم و دستها را دو طرف بدن قرار میدهیم. بهدقّت به پستانها نگاه میکنیم. به هر تغییر غیرطبیعی در ظاهر پستان دقّت میکنیم؛ اینکه نوک پستانها چگونه بهنظر میرسند. هرگونه تورفتگی یا تغییر در پوست پستان را مورد توجّه قرار میدهیم.
نحوۀ معاینۀ پستان به این صورت است که پستان را به شکل یک دایره درنظر میگیریم و انگشتان دست را از خارج به داخل و بهصورت مدّور در پستان حرکت میدهیم. از قسمت نرمۀ انگشتانِ دست جهت معاینه استفاده میکنیم. میتوانیم پستانها را به همین روش و در وضعیت درازکشیده روی رختخواب مورد معاینه قرار دهیم؛ یا همین روند معاینه را در حالتی که دستها به بالا قرار دارد و یا اینکه دستها را روی کمر قرار دادهایم، انجام دهیم.
روند معاینۀ انگشتی پستان را میتوان بهصورت مدوّر از خارج به داخل، از داخل به خارج و یا از بالا به پایین انجام داد. لازم است ذکر شود که بیش از 80 درصد تودههایی که در پستان لمس میشوند سرطان نیست؛ بااینحال شایعترین علامت سرطانِ پستان توده است.
جرّاح، پستان را در چندین حالت مشاهده میکند که عبارتاند از قرار گرفتن بازوها در دو سمت بدن، بازوها بهصورت صاف و مستقیم بالای سر و دستها به روی سر (با و بدون انقباض عضلۀ سینهای). تقارن، اندازه و شکل پستان و هرگونه نشانهای از اِدِم، نمای پوست پرتغالی و جمع شدن پوست نوک پستان ثبت خواهد شد. در حالت نشسته، بازوها کشیده به سمت جلو و بیمار به جلو خم میشود تا هرگونه جمعشدگی پوستی آشکار شود. بهعنوان بخشی از معاینۀ فیزیکی پستان بهدقّت لمس میشود. (معاینه در حالت خوابیده به پشت)
جرّاح بهآرامی پستان را لمس میکند تا اطمینان حاصل شود که تمام قسمتهای پستان مورد معاینه قرار گرفته است. معاینه باید با نرمۀ انگشت انجام شود و از گرفتن بافت پستان بین انگشتان اجتناب شود.

 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
قدرت باروری در طیّ سنین مختلف تغییر میکند. هم مردان و هم زنان در زمان بلوغ قدرت باروری را کسب میکنند. در دختران آغاز دورۀ باروری با شروع تخمکگذاری و عادت ماهانه مشخّص میشود. بهطور کلّی افزایش سنّ زنان نقش مهمّی در کاهش باروری آنها دارد و از زمان یائسگی، زنان بهطور طبیعی دیگر قادر نخواهند بود حامله شوند.
در جامعۀ امروز کاهش باروری مرتبط با افزایش سن بسیار شایع شده است. بسیاری از زنان به دلایل مختلف، ازدواج خود را تا حدود30 سالگی به تأخیر میاندازند. مهم است که بدانیم علّت کاهش باروری در سالهای آخر زندگی تولید مثلی زنان، ناشی از کاهش تعداد و کیفیت تخمکهای باقیمانده در تخمدانهای آنهاست.
تخمکگذاری و چرخۀ قاعدگی
زنان در طیّ دورۀ باروری خود یک چرخۀ منظّم قاعدگی ماهانه دارند. هر ماه یک تخمک درون تخمدان یک خانم به بلوغ میرسد. اگر تخمک بارور شود و خود را داخل رحم جای دهد، حاملگی شروع میشود؛ امّا اگر بارداری رخ ندهد پوشش داخل رحم ریزش پیدا میکند و خونریزی قاعدگی شروع میشود.
تخمکگذاری در اولین سالهای بلوغ دختران معمولاً نامنظّم است؛ درنتیجه منجر به نامنظّم بودن قاعدگی خواهد شد، امّا قاعدگی از حدود 16 سالگی با منظّم شدن تخمکگذاری تثبیت میشود. بهطور کلّی چرخۀ قاعدگی در خانمها بین 26 تا 35 روز طول میکشد، امّا از اواخر دهۀ 30 یا اوایل دهۀ 40 زندگی طول چرخۀ قاعدگی آنها شروع به کوتاه شدن میکند. با گذشت زمان، تخمکگذاری در زنان متوقّف میشود و درنتیجه عادت ماهانه هم متوقّف میشود. زمانیکه یک زن به مدّت یک سال اصلاً عادت ماهانه نداشته باشد، گفته میشود که یائسه شده است.
باروری زنان در سنّ بالا
اوج باروری زنان بین ۲۰ تا ۳۰ سالگی است و بعد از آن قدرت باروری آنها به مرور کمتر میشود. کاهش قدرت باروری زنان از 30 سالگی شروع میشود، ولی بعد از 35 سالگی این کاهش بیشتر است. یک زنِ سالمِ ۳۰ ساله هر ماه 20% احتمالِ باروری دارد؛ درحالیکه این احتمال در یک زن سالمِ ۴۰ ساله کمتر از 5% است.
امکان بارداری تا رسیدن به مرحلۀ یائسگی در زنان وجود دارد. در کشورهای غربی، متوسّط سنّ یائسگی 51 سال تخمین زده شده است، امّا بیشتر زنان فقط تا اواسط دهۀ 40 زندگی خود احتمال حاملگی دارند. گرچه روشهای درمان کمکباروری مانند لقاح خارج از رحم یا IVF میتواند به حامله شدن زنان کمک کند، امّا بیماران باید توجّه کنند که بالا بودن سنّ یک زن احتمال درمان موفّقیتآمیز درمان ناباروری را کاهش میدهد.
باروری مردان در سنّ بالا
قدرت و توانایی باروری مردان نیز با بالا رفتن سنّ آنها کاهش مییابد، امّا این اتّفاق بسیار دیرتر از زنان و در سنین بالاتر رخ میدهد. با افزايش سن کیفیت مایع منی كاهش میيابد، امّا این مسئله قبل از 60 سالگی باعث ایجاد مشکل در توانایی باروری آنها نمیشود.
باید به این نکته توجّه شود که در مردان نیز همانند زنان با افزایش سن، قدرت و توانایی باروری کم میشود و میزان فعّالیت جنسی آنها نیز کاهش مییابد، امّا بااینحال هنوز سنّی که مردان نتوانند پدر شوند مشخّص نیست. چنانچه شواهد نشان میدهد مردان در دهۀ 60 و دهۀ 70 زندگی خود نیز توانستهاند پدر شوند. در مردان مسن اندازۀ بیضهها کوچک میشود و شکل و تحرّک اسپرمها کاهش مییابد؛ همچنین خطر وجود ناهنجاریهای ژنی در اسپرم آنها کمی بیشتر میشود. از طرفی مردان مسن ممکن است مبتلا به بیماریهایی باشند که بر روی عملکرد جنسی و قدرت باروری آنها تأثیر داشته باشد.
کیفیت تخمک
از اواسط دهۀ سیِ زندگی احتمال اینکه زنان حامله شوند، کم میشود و احتمال سقط جنین هم در آنها بیشتر است که این اتّفاق بهدلیل پایین بودن کیفیت تخمکهای آنها رخ میدهد. با افزایش سنّ زن، میزان اختلالهای ژنتیکی بهطور چشمگیری در تخمکها افزایش مییابد. بسیاری از افراد با نام سندروم داون آشنا هستند. این سندروم زمانی ایجاد میشود که یک کروموزوم شمارۀ 21 اضافی در جنین وجود داشته باشد. علّت اصلی سندروم داون سنّ بالای مادر است. بیشتر جنینهایی که ناهنجاری کروموزومی دارند، منجر به حاملگی نمیشوند و حتّی اگر حاملگی اتّفاق بیفتد، این جنینها سقط میشوند. این مسئله میتواند کم شدن احتمال حاملگی و افزایش سقط جنین در زنان در سنّ بالاتر را توجیه کند.

 دکتر محمّدرضا تقیزاده - متخصّص جرّاحی عمومی
دکتر محمّدرضا تقیزاده - متخصّص جرّاحی عمومی
ترشّح از پستان در بعضی بیماریها و گاهاً بهصورت طبیعی در خانمها دیده میشود. این حالت بهصورت یکطرفه یا دوطرفه از سینه مشاهده میشود.
ترشّح یکطرفه از پستان
درصورتیکه ترشّح شرایط زیر را داشته باشد، باید به فکر بدخیمی باشیم:
ترشّح خودبهخودی، یکطرفه، محدود به یک مجرا، ترشّح خونی یا همراه با توده در سینه و در سنّ بالاتر از ۴۰ سال باشد. با فشار روی قسمتی از سینه مشخّص میشود که ترشّح از یک مجرا یا چند مجراست. درصورتیکه ترشّح خصوصیات بالا را داشته باشد، ماموگرافی و سونوگرافی برای بررسی بیشتر لازم است. داکتوگرافی (بررسی مجرا با مادّۀ حاجب) گاهاً مؤثّر است. ترشّح مرتبط با بدخیمی ممکن است شفّاف، سروزی یا خونی باشد. بررسی هموگلوبین در ترشّحات نیز میتواند کمککننده باشد، ولی ممکن است این ترشّح در پاپیلوم داخل مجرا و اتّساع مجاری شیری دیده شود. تشخیص قطعی با نمونهبرداری مجرای مبتلاست. درصورتیکه ترشّح از پستان همراه با توده باشد، نمونهبرداری سوزنی کمککننده است.
ترشّح دوطرفه از پستان
در صورتیکه ترشّح از پستان مشخصات زیر را داشته باشد، باید بیشتر به فکر مسائل خوشخیم بود:
ترشّح دوطرفه و از مجراهای متعدّد، شیریرنگ یا سبز متمایل به آبی باشد. در کمتر از دو درصد موارد علّت ترشّح شیری از پستان تومور هیپوفیز است که هورمون پرولاکتین (هورمون مسئول ترشّح شیر) ترشّح میکند. در بررسی تومور هیپوفیز گرافی از حفرۀ زین ترکی و سیتیاسکن میتواند کمککننده باشد. درصورتیکه تومور هیپوفیز بزرگ باشد، با فشار روی عصب بینایی ایجاد اختلال بینایی و نازایی میکند.
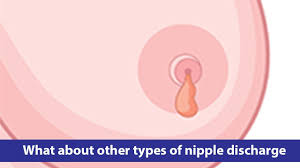
 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
اضافهوزن يكي از بزرگترين مشكلات بهداشتي و عامل خطر براي بسياري از بيماران در دوران بارداري است. طيّ تحقیقات انجامشده در ايران، حدود چهل درصد زنان در سنين باروري (سنّ ٢٥ تا ٣٤ سال) دچار افزايش وزن و چاقي ميشوند.
اضافهوزن و چاقي براساس عوامل مختلفي ازجمله اندكس تودۀ بدني (BMI)، يا نسبت دور كمر به دور باسن (نشانۀ چاقي شكمي) تعيين ميشود.
عوارض چاقي در بارداری
توصيههاي لازم براي خانمهاي باردار با اضافهوزن
خانمهاي باردار دچار اضافهوزن نبايد از رژيمهاي محدود براي كاهش وزن استفاده کنند؛ براي مثال رژيم غذايي كه در آن كربوهيدراتها مثل نان، برنج و ماكاروني بهطور كامل حذف شدهاند، براي مادر باردار مناسب نيستند. توصيههاي مناسب شامل موارد زیر است:

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
اگر تا بهحال به دنبال مصرف مکمّلهایی برای افزایش قدرت باروری بودهاید، به احتمال بسیار زیاد توصیههایی جهت مصرف اسیدفولیک دریافت کردهاید. اسیدفولیک شکلی از ویتامین B به نام فولات است که برای رشد گلبولهای قرمز و تولید DNA مورد نیاز است. فولات نقش مهمّی در تقسیم سلولی دارد و سطح پایین فولات خون با نوعی کمخونی همراه است. بهترین منابع غذایی حاوی اسیدفولیک، غلّات غنیشده است و فولات بهطور طبیعی در سبزیجات سبز تیره و مرکّبات یافت میشود.
اسیدفولیک چه مزایایی دارد؟
در صورت کمبود اسیدفولیک در بدن، لولۀ عصبی جنین ممکن است بهدرستی بسته نشود که این مسئله میتواند مشکلاتی به نام نقص لولۀ عصبی ایجاد کند. نقص لولۀ عصبی میتواند شامل موارد زیر باشد:
نوزادان مبتلا به آنانسفالی معمولاً زنده نمیمانند و افرادی که دارای اسپینا بیفیدا هستند، ممکن است بهطور دائم غیرفعّال شوند؛ امّا خبر خوب این است که مصرف اسیدفولیک میتواند نوزادتان را با احتمال بسیار زیاد از نقص لولۀ عصبی حفظ کند. با توجّه به نظر مرکز کنترل بیماریهای امریکا، اگر شما قبلاً نوزاد مبتلا به نقص لولۀ عصبی داشتهاید، دریافت اسیدفولیک به اندازۀ کافی میتواند خطر ابتلا به یک کودک دیگر با نقص عصبی لوله را تا هفتاد درصد کاهش دهد. اسیدفولیک همچنین میتواند از کودکتان در برابر شکاف لب و کام، تولّد زودرس، وزن کم هنگام تولّد، سقط جنین و رشد نامناسب در رحم محافظت کند.
زنانی که به اندازۀ کافی اسیدفولیک در رژیم غذایی خود دریافت نمیکنند، در معرض خطر بیشتری برای بچّهدار شدن با نقص لولۀ عصبی قرار دارند. اسیدفولیک میتواند به تقسیم سلولی کمک کند، درنتیجه رشد جنین بهخوبی پیش میرود. نقصهای لولۀ عصبی میتواند منجر به ناتوانی مادامالعمر و در بدترین حالت، مرگ زودرس شود. به یاد داشته باشید که اگر سابقۀ خانوادگی نقصهای لولۀ عصبی دارید، خطر ابتلای فرزندتان به نقص هنگام تولّد بیشتر است.
زنان چه موقع باید اسیدفولیک مصرف کنند؟
ناهنجاریهای جنینی در طی سه-چهار هفتۀ اول بارداری رخ میدهد، بنابراین مهم است که فولات در بدن شما در طول مراحل اولیۀ رشد مغز و نخاع نوزادتان وجود داشته باشد. اگر پیش از بارداری با پزشک خود مشورت کنید، حتماً به شما خواهد گفت که مصرف اسیدفولیک را پیش از اقدام به بارداری شروع کنید. تحقیقات مختلف نشان داده است زنانی که حداقل یک سال قبل از بارداری اسیدفولیک را مصرف میکنند، احتمال زایمان زودرس را به میزان پنجاه درصد یا بیشترکاهش میدهند. بهعلاوه، مرکز کنترل بیماریهای امریکا توصیه میکند که حداقل یک ماه قبل از اینکه باردار شوید و هر روز در دوران بارداری اسیدفولیک مصرف کنید. این مرکز همچنین توصیه میکند که در صورت امکان، تمام زنان در سنّ باروری هر روز یک دوز چهارصد میکروگرمی اسیدفولیک مصرف کنند؛ بنابراین شما میتوانید حتّی قبل از آنکه تصمیم به باردار شدن بگیرید، اسیدفولیک مصرف کنید. بر هیچکس پوشیده نیست که اسیدفولیک یک مادّۀ مغذّی اساسی در بدن است. امّا آیا مردان هم باید اسیدفولیک مصرف کنند؟
نقش اسیدفولیک در باروری مردان!
درست است که برای باروری موفّق به تخمک و اسپرم نیاز است، امّا لازم است بدانیم که اگرچه زنان در زمان تولّد با تمام تخمکهای خود به دنیا میآیند، بدن مردان بهطور روزانه اسپرم تولید میکند. درواقع 1500 سلول جدید اسپرم هر ثانیه تولید میشوند. این روند تولید اسپرم از سلولهای بنیادی تا سلول اسپرم حدود شصت روز طول میکشد. بر مبنای گزارشهای مطرحشده، سطح فولات اندازهگیریشده در مایع منی با تعداد اسپرم و سلامتی آن مرتبط است؛ بهگونهای که پژوهشهای گذشته نشان داده که سطح پایین فولات در مایع منی با ضعف اسپرم همراه است و از اینرو لازم است بدانیم که فولات نقش مهمّی در سلامت اسپرم دارد.
آیامصرف مکمّل اسیدفولیک باعث افزایش تعداد اسپرم میشود؟
پاسخ این است که ممکن است مصرف این مکمّل در تعداد اسپرمها اثرگذار باشد؛ اگرچه تحقیقات در این زمینه همچنان ادامه دارد. بهعلاوه، نتایج پژوهشی که اخیراً به بررسی آثار مکمّل روی و اسیدفولیک در مردان پرداخته نشان داده است زمانی که تعداد اسپرمها کم باشد، تحرّک اسپرم و درصد اسپرمهایی که شکل طبیعی دارند کم است.
چه میزان باید اسیدفولیک دریافت کرد؟
دوز توصیهشده برای همۀ زنان در سنّ باروری حدود چهارصد میکروگرم فولات در روز است. اگر هر روز مولتیویتامین مصرف میکنید، حتماً بررسی کنید که مقدار توصیهشده را داشته باشد. اگر به دلایلی نمیخواهید مولتیویتامین مصرف کنید، میتوانید مکمّلهای اسیدفولیک را مصرف کنید.
به یاد داشته باشید که در کشور ما بهطورکلی دوز چهارصد مورد تأیید و استفاده است و اثر مفید لازم را به جنین و مادر منتقل میکند. اگر فرزند قبلی شما نقص لولۀ عصبی داشته، توصیه میشود تحتِنظر پزشک میزان روزانۀ اسیدفولیک خود را تا چهارصد میکروگرم (همان چهارمیلیگرم) هر روز افزایش دهید.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
اگر باردار و شاغل هستید، شاید بخواهید بدانید که آیا میتوانید به کارتان در دورة بارداری ادامه دهید یا نه. بسیاری از زنان بدون هیچ مشکلی به کارشان ادامه میدهند. حاملگی تغییرات زیادی در بدن شما ایجاد میکند و توانایی برای ادامة کار، بستگی به سلامت کلی شما، سلامت جنین و نوع کارتان دارد. بیشترِ شغلها برای کل دورة بارداری بی خطرند، اما مشاغلی هستند که در اواخر بارداری ممکن است نیاز به تغییر در شرایط یا توقف آنها باشد. برای مثال گاهی زمانبندی و ساعات کاری باید تغییر کند.
اگر در دورة بارداری به کار ادامه میدهید، بی خطر بودن کار و احساس راحتی شما اهمیت دارد. بسیاری از کارهای پشت میزی و کار با کامپیوتر در حین حاملگی ایمن هستند، اما به علت تجمع مایع در حاملگی، بعضی از مادران تنگی کانال در مچ دست پیدا میکنند و این مسئله کار با صفحهکلید کامپیوتر را مشکل میکند. اگر فرم بدن در حاملگی تغییر کرده باشد و تمام مدت نشسته باشید، کشیدگی پشت، گردن و شانه در طول روز مشکلزا میشود.
اگر شغلی دارید که اغلب نیاز به بلند کردن، هل دادن و کشیدنِ اشیا دارد، در مورد ادامة آن با پزشک خود مشورت کنید. علائم بارداری، نظیر سرگیجه و خستگی شدید، بعضی مشاغل فیزیکی را مخاطرهآمیز میکند. وقتی مرکز ثقل بدن شما تغییر میکند، حس تعادل شما آسیب میبیند و مستعد افتادن هستید.
خطرات محیطی
اگر با مواد شیمیایی، اشعه، فلزات سنگین، گازها و عوامل بیولوژیک مانند باکتری، قارچ، ویروس یا انگل سر و کار دارید، ممکن است به رعایت برخی احتیاطها نیاز داشته باشید. بعضی از این عوامل از طریق خون مادر و جفت به جنین میرسند و بعضی سلامت مادر و جنین را مستقیماً تحت تأثیر قرار میدهند. در این موارد حتما با پزشک خود مشورت کنید. در صورت لزوم لباسهای محافظ بپوشید و نکات ایمنی را همیشه رعایت کنید. اگر در فضای بسیار گرم یا سرد کار میکنید و یا در معرض صداهای بسیار بلند قرار دارید، شاید تغییر وظائف کاریتان لازم باشد.
اگر در شغلتان باید مرتب سفر کنید، سعی کنید زمانبندی سفرها را در اواسط بارداری، بین هفته چهاردهم تا بیست و هشتم، تنظیم کنید؛ چون علائم اولیة بارداری از بین رفته و از طرفی شکم هنوز خیلی بزرگ و ناراحتکننده نشده است. مسافرت هوایی بعد از سی و شش هفته توصیه نمیشود. در صورت مسافرت هوایی، موارد زیر رعایت شود:
1- صندلیای را رزرو نمایید که بهراحتی بتوانید بلند شوید و قدم بزنید؛ همچنین نزدیک به سرویس بهداشتی باشد.
2- کمربند را زیر شکم و در امتداد استخوان لگن بکشید.
3- در هر وعده مقدار کمتری غذایی بخورید.
4- در صورت مسافرت خارج از کشور مطمئن باشید که در زمان معیّن برای انجام واکسیناسیون و یا امور پزشکی دیگر حضور خواهید داشت. از مسافرت به نواحی با خطر بالای مالاریا بپرهیزید.
5- در مسافرت با اتومبیل، زمان نشستن نباید بیش از پنج تا شش ساعت باشد. بعد از پنج یا شش ساعت پیاده شوید و حرکات کششی پا را انجام دهید. ضمناً همیشه کمربند ایمنی را ببندید.
از دیگر مشکلات شایع مادران باردار که مخصوصاً در محل کار بسیار آزاردهنده است، تهوع و استفراغ صبحگاهی است. برای تسکین و تخفیف این مشکل باید از غذاها و حتی بوی غذاهای در حال گرم شدن که محرک تهوع هستند، دوری کنید. بیسکوئیتها یا سایر غذاهای ملایم، میانوعدههای خوبی برای رفع گرسنگی و تهوع هستند. چای زنجبیل و آبنبات زنجبیل هم ترکیبات مفید و خوبی هستند.
در دوران بارداری احساس خستگی و نداشتن انرژی کافی در زمان کار شایع است و استراحت در ساعات کاری نیز امکانپذیر نیست. خستگی میتواند از علائم فقر آهن باشد، از این رو غذاهایی مانند گوشت قرمز، مرغ، ماهی، سبزیجاتِ با برگ سبز، غلات و حبوباتِ غنیشده با آهن مصرف کنید. همچنین استراحتهای کوتاه و مکرر به خود بدهید. بلند شدن و چند دقیقه راه رفتن در اتاق، باعث نیرو و انرژی مجدد میشود. میتوانید لامپها را خاموش کنید و چشمانتان را ببندید و پاها را بالاتر قرار دهید. این کارها نیز به شما انرژی دوباره میدهد.
یک بطری آب در میز یا محل کار خود داشته باشید و در طول روز کم کم همة آن را بخورید. در انتهای روز بهتر است خریدها را آنلاین انجام داده و برای تمیز و مرتب کردن خانه از کسی کمک بگیرید. ورزش ممکن است آخرین نکتهای باشد که به ذهنتان میرسد. در انتهای یک روز طولانی، فعالیت فیزیکی میتواند به حفظ انرژی کمک کند. بهویژه اگر تمام روز پشت میز نشستهاید، بهتر است بعد از کار پیادهروری کنید و یا به کلاسِ تناسب اندامِ دوران بارداری بروید.
حداقل هشت ساعت خواب در شبانهروز ضروری است. به پهلوی چپ بخوابید تا خونرسانی به جنین به حداکثر برسد و ورم کاهش یابد. برای راحتی بیشتر یک بالش بین پاها و یکی زیر شکم قرار دهید. همچنانکه سن حاملگی بیشتر میشود، فعالیتهایی مثل نشستن و ایستادن مشکلزا و ناراحتکننده میشوند. استفاده از صندلیهای قابل تطابق با پشتی خوب، نشستنهای طولانی را راحتتر میکند. بهویژه با افزایش سن حاملگی و افزایش وزن و تغییر شکل بدن، در صورت قابل تطابق نبودن صندلی محیط کار، میتوان از یک بالش کوچک برای حمایت پشت استفاده کرد. پاها را بالاتر قرار دهید تا ورم به حداقل برسد. پاها را به صورت ضربدری روی هم قرار ندهید. اگر لازم است در محل کار مدت طولانی بایستید، یکی از پاهای خود را بالاتر روی یک زیر پایی یا جعبه قرار داده و به تناوب پاها را عوض کنید.
ایستادن طولانی، خصوصاً در اواخر بارداری، باعث درد پا و پشت و کاهش خونرسانی به جنین و حتی کاهش رشد جنین میشود. کفشهای راحت بپوشید که بهخوبی از قوس کف پا محافظت کنند. حتی وقتی در حال بلند کردن اجسام سبک هستید، وضعیت مناسب میتواند از پشت شما محافظت کند. روی زانوها خم شوید، نه کمر؛ و با کمک پاهای خود اجسام را بلند کنید، نه پشت خود. از پیچ و خم دادن به بدن در حین بلند کردن اجسام خودداری کنید.
و در پایان اینکه استرسهای شغلی، انرژیای را که برای حفظ بارداری و مراقبت از خود و جنین دارید، از شما میگیرند. بنابراین استرسهای شغلی را مدیریت کنید.
راهکارهای کاهش استرس شغلی
سخن آخر
وضعیتهای خاصی در محیط کار ممکن است خطر عوارض بارداری افزایش دهند. مثلاً ممکن است از طرفی مستعدِ زایمان زودرس باشید و از سوی دیگر در تماس با مواد مضر، سرو صدای زیاد، لرزش ناشی از ماشینهای بزرگ و درجة حرارت بسیار بالا و یا مجبور به ایستادن طولانی و بلند کردن وسائل سنگین در محیط کار. در هر یک از این موارد که احساس نگرانی میکنید، به پزشک خود اطلاع دهید تا با هم تصمیم بگیرید که آیا شما نیاز به مراقبتهای خاص و یا تغییر وظائف کاریتان در حین بارداری دارید یا خیر.

 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
شیردهی موفق برای تمام مادرانی که فرزند خود را تازه به دنیا آوردهاند، وضعیتی ایدهآل است. جریان مداوم شیر بعد از تولد و پستان گرفتن نوزاد، موجب اعتماد به نفس مادر برای تداوم شیردهی میشود. اما دو عامل مهم سبب اختلال در یک شیردهی موفق میشود:
معمولاً مصرف مایعات و انواع نوشیدنیهای مجاز در ماههای اول پس از زایمان، سبب تولید شیر کافی میشود، اما تداوم آن منوط به مداوم و منظم بودنِ مکیدن نوزاد است. اگر مکیدن کم باشد، تولید شیر هم کم شده و به مرور، منجر به خشکی پستانها میگردد. همچنین وقتی نوزاد به شکل صحیح زیر پستان قرار گیرد، یعنی تمام هالة پستان داخلِ دهانِ او باشد، موقعیت مطلوب برای شیر دادن وجود دارد و این موقعیت، سببِ مکیدنِ صحیح و تولید بیشتر شیر میشود.
هرگاه موقعیتِ دهانِ نوزاد مناسب نباشد، تَرَک نوکِ پستان اتفاق میافتد، در این شرایط باید از پستان دیگر استفاده کرد. همچنین با چرب کردن نوک پستان با کرمهای ترمیمکننده، باید به بهبود سریعتر آن کمک کرد. اگر به هر دلیلی، برای مثال بیماری نوزاد یا تب و کماشتهایی او، شیر در پستان باقی بماند و خارج نشود، باید در اسرع وقت شیر را دوشید و پستان را کامل تخلیه کرد تا تبدیل به عفونت و التهاب و در نتیجة آن آبسه پستان نشود.
شروع التهاب پستان با درد آن و تب همراه است. روش درمان نیز تخلیة پستان، مصرف مسکن و مایعات فراوان و در صورت ادامه تب، مصرف آنتی بیوتیک است. اگر عفونت پستان درمان نشود، تبدیل به آبسة پستان میشود. درمان آبسه، تخلیة آن و مصرف آنتی بیوتیک وریدی و بستری مادر است. پس برای جلوگیری از عوارض شیردهی، که گاه با شکست مادر در شیر دادن همراه است، نیاز به آگاهی و آموزش کافی قبل از زایمان و سپس در دوران شیردهی است تا از عوارض شدید جلوگیری و دوران شیردهی با موفقیت و سلامت طی شود.
گفتنی است که شیردهی کامل تا دو سال، از شاخصهای سلامت جامعه و یکی از معیارهای سازمان بهداشت جهانی (WHO) برای یک جامعة سالم است. به امید روزی که تمام مادران انگیزة کافی برای شیردهی و پشتکار و اعتماد به نفس لازم را در این برهة مهم از زندگی نوزاد داشته باشند.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دیسمنوره و انواع آن
«دیسمنوره»یا دردِ دورانِ قاعدگی به دردی گفته میشود که در حین دورة خونریزی ماهیانه به وجود میآید. شیوع دقیق آن مشخص نیست، ولی حدود پنجاه و دو درصد از زنان در طول دورة باروری این درد را تجربه میکنند. شیوع آن در سنین جوانی شایعتر است؛ این درد معمولاً با شروع دورههای تخمکگذاری در بانوان ایجاد میشود و بعد از زایمان و با افزایش سن کاهش مییابد. شکل معمول آن در روزهای اول خونریزی شروع میشود، تا روز سوم ادامه دارد و با قطع خونریزیاز بین میرود. این دردممکن است با علائم دیگری چون سردرد، تهوع و استفراغ، سرگیجه، بیحالی و افزایش حساسیت به درد و تحریکات فیزیکی و روانی همراه باشد.
عامل ایجاد دیسمنوره، ترشحِ عواملی شبههورمونی است به نام پروستاگلندینها که از سلولهای تخریبشدة لایة داخلِ رحمی ترشح میکنند و باعث انقباضات عضلانی و ایجاد درد میشوند. میزان ترشح پروستاگلندینها در بعضی افراد بیشتر است، بنابراین آنها درد بیشتری احساس میکنند.درد معمولاً در زیر شکم هست و به پاها و کمر تیر میکشد. این درد حالت کرامپی دارد، یعنی کم و زیاد می شود و حالتی مبهم دارد. همچنین در بعضی مواقع، درد با احساس افسردگی و نفخ شکم همراه است.
دیسمنوره، با توجه به علت ایجادکنندة آن، به دو شکل اولیه و ثانویه تقسیم میشود. در مواردِ اولیة دیسمنوره، غالباً علت خاصی برای ایجاد آن وجود ندارد و معمولاً با بالا رفتن سن و بعضی مواقع با زایمانطبیعی از بین میرود؛ این دردهامعمولاً خفیفاند و بهراحتی با مصرف مسکّن بهبود مییایند. در موارد دیسمنورة ثانویه، علتی برای آنقابل ردیابی است؛ مانندِ عفونت لگنی، اندومتریوز، میوم رحمی، انسداد مسیرِ خروجِ خونِ قاعدگی، شکلهای غیر طبیعی سیستم ژنیتال زنانه، اشکالات پردة بکارت، فتق و تودههای شکمی. در این حالت باید ارزیابی توسط پزشک انجام شود و اگر علت ثانویه وجود دارد، برطرف گردد.
دیسمنورة اولیه معمولاً با شروع قاعدگی یا حداقل یک تا دو روز قبل از قاعدگی شروع میشود و دو تا سه روز بعد از شروعِ آن پایان مییابد، ولی در دیسمنورة ثانویه، درد غالباً از اواسط دورة قبل از قاعدگی شروع میشود و به مرور افزایش مییابد؛ چنانکه قبل و بعد از قاعدگی بیشترین شدت را دارد. اگر دختر شما بلافاصله بعد از شروعِ عادتِ ماهیانه و در سن پایین به دیسمنوره مبتلا شده، بهتر است علتهای ثانویه بررسی گردد؛ چون در اوائل شروع سیکلهای ماهیانه، دورههای قاعدگی بدون تخمکگذاری است و نباید با درد همراه باشد، ولی مدتی بعد از شروعِ تخمکگذاری منظم، دردهای قاعدگی نیز شروع میشوند. بنابراین شروع دردهای قاعدگیِ دختران جوان در اوائل شروع سیکلهای ماهیانه، غیر عادی است و باید بررسی گردد.
درمان دیسمنوره
در علل ثانویه باید به درمان عاملی پرداخت که سببِ ایجاد دیسمنوره شده است، مثلاً در عفونتهای لگنی، درمان عفونت و در پولیپ یا میوم یا اندومتریوز، درمان مخصوص آن بیماری انجام میشود؛ ولی در دیسمنورة اولیه معمولاً مصرف داروهای مسکنی چون ایبوبروفن، مفنامیک اسید و ناپروکسن مفید است.
روشهای سنتی درمان دیسمنوره هم جالب هستند، بنابراین در اینجا به آنها نیز اشاره میکنیم. در طول روزهای اول قاعدگی بهتر است از مصرف غذاهای نفاخ خوداری نمایید. استعمال دخانیات و الکل سبب تشدید دیسمنوره میشود. اسیدهای چرب اساسی بیشتری مصرف نمایید. این اسیدها در ماهیهای آب سرد (نظیر سالمون)، آجیل یا گردو، بادام و کنجد وجود دارند و درد قاعدگی را کاهش میدهند. بهتر است یک هفته قبل از قاعدگی از این غذاها بیشتر استفاده کنیم.
اسفناجِ بخار پز، تمشک، زعفران، رازیانه، ترخون، تره فرنگی، موسیر،فلفل سیاه و دارچین بیشتری در رژیم غذایی مصرف نمایید. استفاده از انواع دمنوشها مثل چای بابونه، سنبلالطیب و گل گاو زبان بسیار مفید است. مصرف مکملهای منیزیوم و B6 از یک هفته قبل از عادت ماهیانه نیز مفید است.
برخی از بانوان ممکن است با مصرف برخی از غذاها دچار دیسمنوره بیشتری شوند که بهتر است این غذاها و مواد استفاده نشود. از مصرف زیاد نمک در دورة ماهیانه خودداری نمایید. همچنین تمرینهای ورزشی مانندِ یوگا، تای چی، پیلاتس و تمرینات تنفسی نظیرِ تنفس عمیق و هیپنوتیزم به کاهش درد قاعدگی کمک میکند.

 دکتر مریم یاسری- متخصّص بیماریهای داخلی و استادیار دانشگاه علوم پزشکی گیلان
دکتر مریم یاسری- متخصّص بیماریهای داخلی و استادیار دانشگاه علوم پزشکی گیلان
در حاملگی به علت ترشح هورمونهای جفتی، مانند هورمون رشد، هورمون آزادکنندة کورتیکوتروپین، لاکتوژن جفتی و پروژسترون، مقاومت به انسولین افزایش مییابد. شیوع دیابت بارداری در آمریکا، حدود شش تا هفت درصد است.
ریسکفاکتورهای دیابت بارداری
زمان غربالگری دیابت بارداری
در غیاب تست قند خون اولیه و یا تست خون اولیة منفی، هفتههای بیست و چهارم تا بیست و هشتمِ حاملگی زمان غربالگری است.
روش غربالگری
درمان تغذیهای
در تمام مبتلایان به دیابت بارداری، درمان تغذیهای با اهداف زیر انجام میشود:
توصیههای غذایی
محدودیت دریافت کربوهیدرات در رژیم غذایی، در حدِ چهل درصدِ کالری دریافتی است. مابقی کالری شامل پروتئین (بیست درصد کالری روزانه) و چربی (چهل درصد کالری روزانه) است و مصرف چربی اشباعشده باید کمتر از هفت درصد کل کالری روزانه باشد. مصرف لقمههای کوچک شبانه جهت جلوگیری از کتوزیس ناشی از ناشتایی لازم است.
عوارض دیابت بارداری بر جنین
عوارض مادری دیابت بارداری
پیگیری و پیشگیری از دیابت تیپ دو
1- آزمایش تحمل گلوکز خوراکی (OGTT) در طی چهار تا دوازده هفته پس از زایمان با تست تحمل گلوکز (GTT) دو ساعته با هفتاد و پنج گرم گلوکز توصیه میشود.
2- آزمایش قند خون پلاسما در حالت ناشتا (FPG)، به عنوان تست قابل قبول جهت بررسی پس از دیابت بارداری پذیرفته شده است.
3- پس از دیابت بارداری، بررسی سالانة تست تحمل گلوکزِ (GTT) دو ساعته با هفتاد و پنج گرم گلوکز یا آزمایش قند خون پلاسما در حالت ناشتا هر سه سال یک بار انجام میگیرد.
4- در افرادی با سابقة خانوادگی دیابت، چاقی و سایر ریسکفاکتورهای دیابت، پیشنهاد میشود بررسی دیابتِ تیپ دو هر یک تا دو سال انجام گیرد.
5- جهت پیشگیری از بیماری قلبی-عروقی در غیاب شواهد تیپ دو، رعایت رژیم غذایی سالم، کاهش وزن، فعالیت فیزیکی مناسب و ترک سیگار برای تمام خانمهایی که مبتلا به دیابت بارداری بودند، توصیه میشود.
 دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
تولد نوزاد حادثهای لذتبخش در زندگی یک زن و البته زمان ایجاد تغییراتی مهم و بزرگ در زندگی اوست. اضافه شدن مسئولیتهای مراقبت از نوزاد و تغییرات در روابط زوج و خانواده، بر کار و روابط اجتماعی زن تأثیر میگذارد و در نهایت میتواند منجر به استرس بارز در او شود.
علاوه بر رنجی که هر فرد با افسردگی متحمل میشود، در افسردگی بعد از زایمان، از آنجا که نوزاد نیز برای تغذیه و مراقبت به مادر وابسته است، مشکلات بیشتری در زمینة اجتماعی و سلامت ایجاد میشود. متأسفانه در موارد قابل توجهی، افسردگی بانوان بدون تشخیص و درمان باقی میماند. این موضوع نشان میدهد که بالینگران باید تلاش بیشتری برای شناسایی و درمان زنان انجام دهند؛ بهویژه در دورة بعد از زایمان که اختلالات خلقی میتواند تأثیرات عمیقی بر مادر، خانواده و نوزاد داشته باشد. البته شایعترین اختلال خلقی، «غم بعد از زایمان» (Post partum blue) است که باید آن را از افسردگی بعد از زایمان افتراق داد.
غم بعد از زایمان یا اندوه بچه
غمِ بعد از زایمان یا اندوه بچه، شایعترین علامت خلقی است که خانمها در دورة بلافاصله بعد از زایمان تجربه میکنند. در حدود پنجاه تا هشتاد درصد بانوان این اختلال را تجربه میکنند که شامل علائم گذرا و نوسانات خلقی سریع، ازجمله زود به گریه افتادن، تحریکپذیری، اضطراب، بیخوابی، فقدان انرژی، کاهش اشتها، احساس ملال، سردرگمیِ ذهنی و احساس احاطه شدن بهویژه در زمینة مسئولیتهای مراقبت از نوزاد است.
غم بعد از زایمان ماهیتی گذرا دارد؛ این اختلال بهطور مشخص بعد از روز سوم زایمان و با ترخیص مادر از بیمارستان رخ میدهد، علائم آن در روز پنجم افزایش مییابد و بهطور خودبهخودی تا روز دهم بعد از زایمان برطرف میشود. با اینکه اصطلاح «blue» برای نشان دادن خلق پایین به کار میرود، بعضی از تحقیقات گزارش کردهاند که در غم بعد از زایمان، خرسندی و هیجان زنان نسبت به افسردگی بیشتر است و به همین دلیل استفاده از «blue» را در این نامگذاری اشتباه دانستهاند.
سببشناسی غم بعد از زایمان
گرچه عوامل ایجادکنندۀ غم بعد از زایمان به گونهای روشن مشخص نشده است، بهطور کلی آن را به عواملی چون تغییرات هورمونی زنان، استرس تولّد بچه و آگاهی از اضافه شدن مسئولیت مادری نسبت دادهاند. اغلبِ تحقیقات نشان دادهاند که عواملی چون سن، نژاد، فرهنگ، وضعیت اقتصادی - اجتماعی و شیوۀ تغذیهای نوزاد، ارتباط چندانی با غم بعد از زایمان ندارند.
در مواردی دیده شده که اختلال در روابط زوج یا روابط خانوادگی ضعیف با افزایش غم بعد از زایمان همراه است و بعضی مطالعات گزارش کردهاند که اختلالاتِ خلقیِ قبلی و یا اختلالات خلقیِ حینِ بارداری، احتمال ایجاد غم بعد از زایمان را افزایش میدهند.
پیشآگهی و درمان
اگرچه در بیست تا بیست و پنج درصد از مواردِ غمِ بعد از زایمان، افسردگی بعد از زایمان گزارش شده، اما شواهد قاطعی وجود ندارد که نشان دهد «اندوه بچه» به یک دوره افسردگی منجر خواهد شد. جز آموزش، تخلیة هیجانی تجربیات مادر و حمایت از مادر، اختلال اندوه بچه به درمان تخصصی دیگری نیاز ندارد؛ البته پایش دقیق از نظر تشدید یا طولانی شدن علائم لازم است و اگر علائم بیش از دو هفته طول بکشد، ارزیابیِ افسردگی پس از زایمان ضروری است.
افسردگی پس از زایمان
در تقسیمبندیِ جدیدِ اختلالات روانپزشکی، افسردگیِ پس از زایمان به «افسردگیِ حوالی زایمان» تغییر نام داده است. این افسردگی با بروزِ علائمِ جدیدِ افسردگی در هر زمان از دوران بارداری تا یک ماه پس از آن (و در بعضی منابع تا سه ماه پس از زایمان) مشخص میشود.
در حدود ده تا پانزده درصد از زنانی که زایمان میکنند، ممکن است دچار افسردگی پس از زایمان شوند. خلق افسرده یا احساس لذت نداشتن، هیجان غالب در این زنان است. اختلال خواب و اشتها، اضطراب، احساس گناه یا بیکفایتی شدید و افکار وسواسیِ جبری بهویژه با محتوای آسیب زدن شایع است. در بعضی موارد هم علائم روانپریشی و یا افکار آسیب به خود یا کودک دیده میشود.
فاکتورهای خطر در ایجاد افسردگی پس از زایمان (Postpartum depression)، شامل سابقة شخصی یا خانوادگی افسردگی و همچنین سابقة شخصیِ افسردگیهای پیشینی است که مرتبط با حوادثِ تولید مثلی (از جمله افسردگیِ قبل از قاعدگی یا افسردگیِ بعد از بارداری قبلی) بودهاند. زنانی که با مشکلات روانیِ اجتماعی شدید یا متعدد، مشکلات بین فردیِ مزمن و فقدان حمایت مواجهاند، با ریسک بالاتری برای تجربة افسردگیِ اساسی در دورة بعد از زایمان روبهرو هستند.
برخلاف غم بعد از زایمان، افسردگی حوالی زایمان نیازمند درمان اختصاصی تحت نظر روانپزشک است و در صورت عدم درمان میتواند عوارض نامطلوب برای مادر، جنین و نوزاد در پی داشته باشد و چند ماه تا چند سال ادامه یابد. درمانها شامل درمانهای دارویی و غیر دارویی است که بر اساس نوع و شدت افسردگی و زمان بروز آن، در مورد نوع درمان تصمیمگیری میشود.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
بارداری زمان مناسبی برای ایجاد تغییرات مثبت در سبک زندگی ازجمله رژیم غذایی سالمتر و افزایش فعّالیت جسمانی است، زیرا در این دوران زنان بیشتر تمایل دارند که رفتارهای غیرسالم را کنار بگذارند. تحقیقات بسیاری ثابت کردهاند که ورزش در بارداری ایمن است و با کاهش خطر افزایش وزن بیش از حد از دیابت بارداری، فشار خون بالا و پرهاکلامپسی (مسمومیت حاملگی)، دردهای لگنی، جنین بزرگ، زایمان با ابزار، بیاختیاری ادرار و افسردگی جلوگیری میکند. البته ورزشهای معمول در بارداری با توجّه به تغییرات در آناتومی و فیزیولوژی مادر باردار تعدیل میشوند تا از ایجاد عوارض جانبی در جنین جلوگیری شود.
فواید ورزش در بارداری
خطرات ورزش در بارداری
موارد منع ورزش در بارداری
زنان باردار مبتلا به بیماریهای طبّی (مانند مسمومیت بارداری و محدودیت رشد جنین) بهتر است ورزش را محدود یا از ورزش اجتناب کنند، زیرا ورزش در این افراد سبب افزایش مقاومت عروق جفتی میشود.
توصیهها
ورزشهای آبی در بارداری
شدّت ورزش در بارداری
چه زمانی ورزش را متوقّف کنیم؟
توصیههای ورزشی در افراد مختلف
ورزشکاران حرفهای باردار
این زنان ممکن است افزایش وزن دوران بارداری و وزن جنینی کمتری داشته باشند که به دلیل کاهش تودة چربی جنینی است. در آنان که در خطر تولّد نوزادی کوچکتر از سنّ بارداری هستند، ورزش باید محدود شود. ورزش حرفهای در عواقب زایمان مثل طول مرحلة منجر به زایمان، میزان سزارین و شدّت پارگی پرینه تأثیر ندارد.
زنان دیابتیک
در زنان مبتلا به دیابت یا در معرض خطر ابتلا به دیابت ورزش منجر به بهبود کنترل قند خون و افزایش حسّاسیت بافتها به انسولین میشود و خطر ایجاد دیابت بارداری را کاهش میدهد.
زنان چاق
ورزش منجر به محدودیت افزایش وزن میشود و میزان خطر ابتلا به دیابت بارداری و مسمومیت حاملگی را کاهش میدهد.
زنان در معرض خطر بالای سقط یا تولّد پرهترم
در این افراد ورزش بهخصوص از نوع کششی و بلند کردن وزنه توصیه نمیشود، امّا در بیشتر زنان فعّالیت فیزیکی میزان خطر سقط یا تولّد زودرس را بالا نمیبرد و استراحت این خطر را کاهش نمیدهد.
زنان در معرض خطر بالای محدودیت رشد جنین
اثر ورزش در افراد با سابقة محدودیت رشد جنین در بارداری قبلی ناشناخته است، امّا واضح است که باید محدودیت ورزشی در سه ماهة دوم و سوم داشته باشند.
دورة پس از زایمان
ورزش بازگشت به وضعیت قبل از بارداری را تسهیل میکند و از خطرات مرتبط با چاقی، دیابت، افزایش فشار خون و افسردگی جلوگیری میکند. پس از زایمان طبیعی، زمان مناسب برای شروع ورزش به عوامل زیادی ازجمله درصد پارگی پرینه، کمخونی و وجود عوارض مرتبط با بارداری بستگی دارد. شروع زودهنگام ورزش شرایط کف لگن بیمار را سریعتر بهبود میبخشد. ورزش کگل میتواند بیاختیاری ادرار و مدفوع پس از زایمان را کاهش دهد که طیّ هفتة اول تا دوم پس از زایمان در بیمارانی که پس از زایمان طبیعی پارگی یا بخیه ندارند، میتواند شروع شود.
پس از سزارین بازگشت سریع به ورزش و زندگی معمول میزان عوارض را کاهش میدهد، امّا در صورت وجود شرایطی مثل کمخونی، ترومبوآمبولی (وجود لختة خون در عروق) ، اختلالات قلبی- ریوی، درد و نیاز داشتن به مسکّن، تهوّع و استفراغ، نوروپاتی (بیماری اعصاب محیطی) و بیاختیاری باید شروع ورزش به تعویق افتد.
پس از ترخیص
در هفتة اول یا دوم پس از ترخیص:
در دوران شیردهی به دلیل اینکه ورزش شدید منجر به افزایش ناگهانی ترشّح اسید لاکتیک در شیر میشود، ممکن است پذیرش شیر مادر توسّط نوزاد کاهش یابد. شیردهی قبل از ورزش از این مشکل جلوگیری میکند.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
با توجّه به اينكه بيماري اندومتريوز (بيماريای كه در آن بافت اندومتر يعني بافت داخلي رحم در بيرون از رحم كاشته ميشود) از عوامل اصلي نازايي است، پيشگيري از اندومتريوز ميتواند در پيشگيري از نازايي مؤثّر واقع شود. افزايش تحرّك بدني بهويژه در بانواني كه تودة بدني سنگينتري دارند، كاهش استفاده از غذاهاي چرب و فستفودها و كنترل دائم قند و چربي به عنوان عوامل اصلي پيشگيری از ابتلا به بيماري اندومتريوز محسوب ميشوند.
از بيماريهاي شايع ديگر در بانوان تخمدانهاي پليكيستيك يا همان PCO است كه اين بيماري نیز ميتواند منجر به نازايي يا مشكلات باروري شود. تخمدان پليكيستيك شايعترين علّت عدم تخمكگذاري در زنان جوان است كه قدم اول در درمان آن كاهش وزن، اصلاح سبك زندگي، ورزش و اجتناب از بيتحرّكي است. از توصيههاي ديگر اجتناب از مصرف سيگار، مشروبات الكلي و دوري از امواج الكترومغناطيسي است كه ميتوانند روي باروري تأثير داشته باشند. مشكلات رواني نه تنها پايههاي يك زندگي زناشويي را متزلزل ميكند، بلكه بر نازايي و ناباروري نیز اثر ميگذارد. افسردگي و ساير مشكلات روحي نه تنها بر ناباروري زنان بلكه بر ناباروري مردان هم نقش دارد. بنابراين توصيه به انجام مشاورههاي روانپزشكي زوجين برای تشخيص، پيشگيري و گاه درمان اختلالات روانشناختي توصيه ميشود. دوري از بيماريهاي عفوني، انجام واكسيناسيونهاي لازم و ويزيت دورهاي خانمها بعد از ازدواج توسّط متخصّص زنان و زايمان برای پيشگيري، تشخيص و درمان عفونتهاي ناحیة تناسلی لازم است.
در مجموع برای پيشگيري از نازايي در بانوان ورزش و تحرّك بدني، رژيم سالم غذايي و عدم مصرف فستفودها و موادّ نگهدارنده، عدم مصرف سيگار و مشروبات الكلي، دوري از امواج مضر و برخورداري از سلامت رواني و جسماني توصيه ميشود.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
سرطان بیضه شایعترین بدخیمی سفت، توپر و قابل لمس در مردان 15 تا 35 ساله است. این سرطان یک درصد مجموع کلّ سرطانهای مردان را شامل میشود. بهطور کلّی دو نوع بافتشناسی در سرطان بیضه وجود دارد که از نظر درمانی اهمّیت دارد: سمینوم و غیرسمینوم. به دلیل پیشرفتهای قابل توجّه درمانی هم اکنون سرطان بیضه یکی از تومورهای قابل درمان محسوب میشود.
علائم بالینی
معمولاً تظاهر تومورهای بیضه بهصورت یک تورّم یا غدّة بدون درد در یک بیضه است که خود فرد یا شریک جنسی وی آن را تشخیص میدهد. گاهی فردی که قبلاً بیضة کوچک و تحلیل رفته داشته، متوجّه بزرگی بیضه میشود. تقریباً سی تا چهل درصد بیماران درد مبهم یا سنگینی در پایین شکم، ناحیة دور مقعد و کیسة بیضه احساس میکنند، امّا درد حادّ بیضه نیز در ده درصد موارد دیده میشود.
در ده درصد بیماران تظاهر تومور بیضه بهصورت پخش شدن تومور یا متاستاز به نواحی دیگر است و بسته به محلّ درگیری علائم ظاهر میشود:
معاینة بیضه
معاینة هر دو بیضه و شروع از بیضة سالم باید انجام شود. بیضة طبیعی قوام یکدست دارد و بهآسانی زیر دست حرکت میکند و از عناصر اطراف خود جداست و هیچگونه چسبندگی ندارد. هر گونه توده در بیضه و سفتی و سختی در آن باید مشکوک در نظر گرفته شود و بررسی شود. در بعضی موارد ممکن است بیضه آب آورده باشد و در اطراف آن آب یا مایع جمع شده باشد که در این صورت معاینه مشکل خواهد شد و در این موارد باید از سونوگرافی کمک گرفت. البته در هر تودة بیضة مشکوک سونوگرافی جایگاه تشخیصی دارد و حتماً باید انجام شود.
به مردانی که احتمال خطر بیشتری برای ابتلا به سرطان بیضه دارند، مثل افرادی که در کودکی مبتلا به بیضة نزولنکرده یا داخل شکمی بودهاند و عمل شدهاند، توصیه میشود که بهصورت دورهای بیضة خود را معاینه کنند یا تحت کنترل و بررسی پزشک خود باشند. قطعیترین روش تشخیص تومور بیضه و نوع آن خارج کردن تودة بیضه با عمل جرّاحی و از ناحیة کشالة ران و بالای طناب بیضهای و بررسی پاتولوژی تومور است. تودة بیضه از خود موادّی تولید میکند که میتوان با انجام تستهای خونی نیز آنها را بررسی کرد.
در اغلب مردان با تشخیص تومور بیضه سیتیاسکن شکم، لگن و عکس قفسة سینه نیز انجام خواهد شد تا برای گسترش احتمالی تومور و تعیین ادامة درمان اطّلاعات کافی فراهم شود.
درمان سرطان بیضه
اولین و درستترین روش درمان تودة بیضه خارج کردن آن به روش جرّاحی است که هم برای درمان و هم برای تشخیص نوع تومور و مرحلهبندی آن و ادامة درمان لازم است. از شیمیدرمانی و رادیوتراپی اغلب بهعنوان درمان کمکی همراه با جرّاحی استفاده میشود.
روش درمان همة بیماران یکسان نیست و پزشک بر اساس وضعیت هر بیمار بهصورت جداگانه برای روش درمانی تصمیمگیری خواهد کرد.
عوارض جانبی مربوط به درمان سرطان بیضه
به دلیل اینکه تومور بیضه اغلب مردان جوانتر را درگیر میکند که ممکن است هنوز بچّهدار نشده باشند، درمانهای جرّاحی همراه با شیمیدرمانی و رادیوتراپی میتواند روی تولید اسپرم در آنان تأثیر منفی بگذارد و باعث ناباروری شود. همچنین به دلایل ناشناخته تا حدود پنجاه درصد مردان با تومور بیضه، حتّی قبل از شروع درمان تعداد اسپرم کمی دارند. به همین دلیل به مردانی که برای درمان آماده میشوند، توصیه میکنیم که اسپرم خود را فریز کنند تا بتوانند پس از درمان برای بچّهدار شدن به روشهای کمکباروری و آزمایشگاهی از اسپرم خود استفاده کنند.
بهطور کلّی به مردان جوان -که خطر ایجاد سرطان بیضه در آنان بالاتر است- توصیه میشود که بهطور دورهای و منظّم از حدود چهارده تا پانزده سالگی به بعد خود را معاینه کنند و در موارد مشکوک لمس توده یا سفتی یا هر دو مورد به پزشک مراجعه کنند.
موارد با خطر بالاتر شامل افراد زیر است:

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
یائسگی مانند بلوغ یکی از مراحل نرمال زندگی است و نباید غیرطبیعی تلقّی شود. این دوره برای برخی از خانمها بسیار خوشآیند است، چون قاعدگی و سندرم قبل از قاعدگی حذف میشود و نیاز به روشهای پیشگیری از بارداری برطرف میگردد. این زمان بهترین فرصت برای اقدامات پیشگیرانه و مراقبتهای بهداشتی است، بنابراین باید برنامهریزی دقیق انجام شود، ازجمله ترک سیگار، کنترل وزن، قطع الکل، پیشگیری از بیماریهای قلبی ـ عروقی، پوکی استخوان، و سالم نگهداشتن ذهن، غربالگری سرطان و... .
در حال حاضر تحقیقات گذشته مبنی بر اینکه تغییرات متعدد مغزی و جسمی تحتِتأثیر یائسگی رخ میدهد رد شده است. این باور که اختلال رفتاری در زمان یائسگی زنان مربوط به مسائل هورمونی است یک باور غلط است. درواقع همزمانی یک سری وقایع مهم که میتواند بسیار تأثیرگذار باشد در همین بازۀ زمانی رخ میدهد، مانند بازنشسته شدن از شغل، جدایی فرزندان از خانواده، مراقبت از والدین پیر، نداشتن امنیت مالی برای آینده، شروع بیماری در همسر یا دوست یا بستگان که همگی از مشکلات اجتماعی و شخصی محسوب میشوند.
طبق آخرین مقالات، زنانی که دیدگاه مثبت به یائسگی داشتهاند اثرات منفی مغزی و جسمی در آنها دیده نشد، بنابراین نوع نگرش بسیار اهمیت دارد.
طولِعمر طبیعی در سال ۱۹۰۰ در امریکا ۴۹ سال بوده، ولی امروزه با پیشرفتهای علمی و بهبود وضعیت اقتصادی و اجتماعی افزایش یافته است. در سال ۲۰۰۵، طولِعمر برای زنان 7/80 سال و برای مردان 4/75 سال بوده و در حال حاضر به ۸۵ سال برای زنان و ۸۳ سال برای مردان رسیده است. بنابراین حدود دوسوم (۶۶ درصد) جمعیت به ۸۵ سال خواهند رسید و ۹۰ درصد از ۶۵ سالگی خواهند گذشت. درواقع هدف اصلی بهبود کیفیت زندگی است، بهگونهای که بتوان سالهای بیشتری بدون ناتوانی زندگی کرد و رضایتمندی افراد را از زندگی بالا برد.
امروزه علاوهبر رشد جمعیت، باید به رشد جمعیت سالمند نیز توجه ویژه کرد و بهعنوان یک مشکل اجتماعی به آن نگریست. سالمندی به سن بالای ۶۵ سال اطلاق میشود، ولی امروزه سالمندان معمولاً تا سن ۷۵ سالگی مشکل جدی پیدا نمیکنند. جمعیت سالمند دنیا از سال ۱۹۹۸ تا ۲۰۲۵ دو برابر خواهد شد.
تقریباً ۹۰ درصد خانمهای سفیدپوست امریکایی میتوانند به ۷۰ سالگی برسند. در یک آمار در امریکا نشان داد ۵۵ درصد خانمها و ۳۵ درصد مردان به ۸۵ سالگی خواهند رسید، بنابراین باید بهگونهای برنامهریزی کنیم که کیفیت زندگی افزایش یابد.
اختلاف در طولِعمر زنان و مردان درواقع تفاوت در میزان هورمونهای جنسی است که منجر به تفاوت در میزان کلسترول و بیماریهای قلبی ـ عروقی و آترواسکلروز میشود و در نهایت منجر به مرگ میگردد.
۴۰ درصد تفاوت مرگومیر مربوط به بیماریهای قلبی ـ عروقی است. ۳۳ درصد مربوط به سرطان ریه، بیماریهای مزمن ریه (آمفیزم)، سیروز کبدی و خودکشی است. نکتۀ دیگر در تفاوت میزان مرگومیر مربوط به کشیدن سیگار است. یادمان باشد که زنان سیگاری نیز در معرض مرگومیر و بیماری همانند مردان هستند.
شایعترین علت مرگومیر در امریکا در سال ۲۰۱۶ به شرح زیر است:
بیماریهای قلبی
سرطان
حوادث غیرمترقبه
بیماریهای مزمن ریوی
سکتۀ مغزی
آلزایمر
دیابت قندی
آنفولانزا
بیماری کلیه
خودکشی
حال برای رسیدن به زندگی با کیفیت مناسب و حس رضایتمندی باید در روش زندگی تغییر ایجاد کرد، مانند رژیم غذایی کم کلسترول، ترک سیگار، رسیدن به وزن ایدهآل و ورزش کردن بهصورت فعال. بیشترین تمرکز ما باید روی مشکلات مربوط به سن باشد. سالمندی با کاهش بینایی، کاهش شنوایی، اختلال حافظه، اختلال شناختی و کاهش قدرت بدنی همراه است، از این رو با مداخلات دارویی، روانشناختی و اجتماعی، و با برنامهریزی بهداشتی دقیق میتوانیم آلزایمر، پوکی استخوان، پرفشاری خون، چاقی و بیاختیاری ادرار را کنترل کنیم یا به تأخیر بیندازیم تا بتوانیم پیش از مرگ زندگیای با کیفیت بالاتر و سلامتی بهتر داشته باشیم و تعداد سالهایی را که فرد بهصورت یک انسان ناتوان زندگی خواهد کرد کاهش دهیم.
نکتۀ قابلِتوجه اینکه عوارض جانبی سیگار در زنان بیشتر از مردان است. مصرف روزانه 1 تا 4 نخ سیگار، ۲/۵ برابر بیشتر خطر بیماری قلبی ـ عروقی کشنده دارد و ترک سیگار بسیار سودمند است، مهم نیست شما چندساله هستید، هر زمان سیگار را ترک کنید خطر مرگومیر را کاهش میدهید. پنج سال پس از ترک سیگار، ۶۱ درصد مرگومیر بیماریهای قلبی و ۴۲ درصد مرگومیر ناشی از سکته را کاهش دادهایم.

 ماندانا پورسعید- کارشناس ارشد روانشناسی
ماندانا پورسعید- کارشناس ارشد روانشناسی
همانگونه که ویتامینها و پروتئینها برای سلامت جسمانی ما لازماند، عشق مادری در دورۀ نوزادی و کودکی برای سلامت روانی فرد ضروری است. داشتن رابطهای گرم و صمیمی و مداوم بین مادر و کودک (یا جانشین دائمی مادر) امری حیاتی است. نوزادان در حدود ۶ ماهگی به مادر خود دلبسته میشوند و پس از آن از غریبهها میترسند. اگر این علاقه و دلبستگی در ۲ تا ۳ سال اول زندگی رخ ندهد، بعد از آن احتمالاً خیلی دیر و با دشواری شکل میگیرد. وقتی کودک در زمان شکلگیری دلبستگی از مادرش جدا شود، بلافاصله شروع به اعتراض و گریه میکند و اگر دلبستگی نوزاد با مادرش خوب پیش نرود، موجب میشود در زندگی بزرگسالی در برقراری ارتباط با دیگران دچار مشکل شود. چنین افرادی اگر در بزرگسالی در رابطۀ عاطفی شکست بخورند، از افرادی که در کودکی دلبستگی خوبی با مادر خود داشتند، آسیبپذیرتر خواهند بود.
دلبستگی در کودکان درواقع پیوند عاطفی عمیقی است که با مراقب اولیۀ خود برقرار میکنند. در این حالت ارتباط نوزاد با مادر یا مراقب اولیه بستری را فراهم میکند که نحوۀ تعامل نوزاد با جهان پیرامونش را مشخص میکند. اگر این رابطه درست شکل بگیرد، کودک میتواند به دنیا اعتماد کند و فکر کند که دنیا جای خوبی است، اما اگر این ارتباط با مراقب بهصورت نادرست شکل بگیرد، دیدِ کودک نسبت به دنیا همراه با بدبینی میشود و جهان را محلی ناامن میپندارد. همچنین دلبستگی ناایمن، کودک را مستعدِّ ابتلا به انواع اختلالات روانی میکند.
تحقیقات انجامشده درمورد کودکان در دهههای ۱۹۳۰ و ۱۹۴۰، که در مراکز مراقبتهای شبانهروزی زندگی میکردند، نشان داد این کودکان مشکلات بلندمدتی در رشد زبانی، اجتماعی و شناختی دارند. کار با نوجوانان بزهکار نشان میدهد که بیشتر آنان در شش ماه اول زندگی در مقایسه با نوجوانانی که مشکلات هیجانی داشتند، از مادرانشان جدا شده بودند. یک عامل متمایزکنندۀ کودکان بزهکار از کودکان دچار مشکلات هیجانی این بود که کودکان بزهکار اغلب جداییهای بلندمدت ناشی از بیماری یا مرگ والدین و یا فروپاشی خانواده و... را تجربه کرده بودند، اما کودکان با مشکلات هیجانی چنین تجربههایی را نداشتند. پژوهشهای متعدد نیز از کشورهای مختلف به الگویی مشابه دست یافت. محرومیت جدی کودک از مراقبت مادر باعث بیعاطفگی، روابط سطحی و خصومت کودک نسبت به دیگران همراه با تمایلات ضداجتماعی میشود.
پیوند والد ـ کودک
پیوند والد ـ کودک، پیوند غیرقابلجایگزینی برای رشد سالم است و اکثر مشکلات دوران کودکی و بزرگسالی از تجربیات این پیوند منتج میشود. طلاق، بیماری یا مرگ والدین در اولین سال زندگی ممکن است کیفیت دلبستگی ایمن را به دلبستگی ناایمن تبدیل کند.
برای ایجاد دلبستگی در کودک کدام کنشهای متقابل بین والدین و کودک اهمیت بیشتری دارد؟
کودک به سبب کارهایی که والدین برای ارضای نیازهایش به غذا، آب، گرما و آسودگی از درد میکند به آنها دلبستگی پیدا نمیکند؛ همچنین مدتزمانی که کودک با هر یک از والدینش میگذراند نیز تعیینکنندۀ کیفیت رابطۀ کودک با والدینش نخواهد بود. بههمین دلیل دلبستگی کودکان با مادران شاغل بهاندازۀ دلبستگی کودکانی است که مادرانشان شاغل نیستند، بنابراین کیفیت نگهداری از کودک بیشتر تعیینکننده است تا کمیت آن. یکی از راههایی که میتواند دلبستگی امن را در کودک ایجاد کند پاسخگویی و حساس بودن در برابر حالات گوناگون کودک است. والدینی که کودکان دلبسته دارند، بهطورکلی به کارهای کودکان خود واکنش مثبت و سریع نشان میدهند و بین آنان مراودات لذتبخشی وجود دارد که با خلقوخو و تواناییهای شناختی کودک تناسب دارد. جنبۀ مهم حساسیت و پاسخگو بودن توانایی هماهنگ شدن با رفتار و حرکات کودک است.
دومین مشخصه، حامی و ملایم بودن است. والدینی که کودکان دلبسته دارند به هنگام راهنمایی کودک با لحنی آرام با آنان حرف میزنند و در موقع مناسب رفتار کودک را با حرفهای مطلوب تحسین میکنند. رعایت این الگو در بزرگسالی نیز منجر به عزتنفس و امنیت کودک میشود، چون احساس امنیت را از مادر دریافت کرده است و مادر یا بهطورکلی خانواده خاستگاه امنی برای او میشود. بنابراین در روابط اجتماعی بسیار قوی و مثبت عمل میکند، نسبت به روابط خود احساس رضایت دارد و ارتباط بلندمدتتر و متعهدانهتری دارد، همچنین از هوش هیجانی بالایی برخوردار است و منطقیتر و متفکرانهتر رفتار میکند.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
ناباروری در حدود 10 تا 20 درصد در بین زوجهای ایرانی شیوع دارد. مردان و زنان هرکدام مسئول 40 درصد از موارد ناباروریاند و در 10 درصد هر دو عامل ناباروری هستند. در 10 درصد باقیمانده هیچ علّتی یافت نمیشود. تغییر سبک زندگی در ناباروری زوجها تأثیرگذار است. زوجهایی که قصد فرزندآوری دارند، باید دستِکم 2 سال پیش از تلاش برای بچهدارشدن سبک زندگی خود را اصلاح کنند.
سبک زندگی یعنی مجموعهای از عادتهای مختلف که در سلامت جسمی و روانی فرد نقش دارند. سبک زندگی ناسالم یعنی داشتن عادتهای نادرست و مخرّب مانند تغذیۀ نامناسب، چاقی، خواب نامنظّم، ورزش نکردن، سیگار و قلیان کشیدن و قرارگرفتن در معرض آلودگیهای محیطی که علاوهبر به خطر انداختن سلامت فرد، موجب کاهش قدرت باروری نیز میشود.
زندگی شهرنشینی و قرارگرفتن در معرض آلودگی هوا با کاهش و ضعف اسپرم مردان همراه است. همچنین زندگی شهری و مدرن با بیتحرّکی، چاقی و استرس همراه است که بر باروری زنان و مردان تأثیر منفی دارد. زنان چاق یا مبتلا به اضافهوزن در مقایسه با زنانی که وزن طبیعی دارند، مدت زمان بیشتری را برای باردارشدن لازم دارند. چاقی در خانمها باعث اختلالات هورمونی، بینظمی قاعدگی و مشکلات دوران بارداری مانند دیابت و فشار خون بارداری میشود و در آقایان باعث کاهش حجم و کیفیت اسپرم و افزایش آسیب کروموزومی در اسپرم میشود. بنابراین کنترل وزن یکی از روشهایی است که در پیشگیری از ابتلا به ناباروری در مردان و زنان مؤثّر است و کاهش وزن میتواند باعث بارورشدن افراد شود، بهطوریکه آمارها نشان میدهد زنان با شاخص تودۀ بدنی بین 25 تا 39 دو برابر بیشتر از سایرین در معرض ابتلا به ناباروری قرار دارند. همچنین احتمال ابتلا به ناباروری در زنانی با شاخص تودۀ بدنی کمتر از 19 در دورۀ پیش از بارداری 25 درصد بیشتر میشود.
براساس جدیدترین تحقیقات، مصرف سیگار و سایر دخانیات از عواملی هستند که احتمال باروری در مردان و زنان را به مقدار چشمگیری کاهش میدهند. کشیدن سیگار میتواند با آسیب جدّی بر تعداد، تحرّک و کیفیت اسپرمها تأثیر بگذارد. یکی از مهمترین اثرات سیگار در خانمها، کاهش ذخیرۀ تخمدان و کاهش سنّ یائسگی است. همچنین کشیدن سیگار خطر بروز ناهنجاری در جنین را افزایش میدهد، درحالیکه ترک سیگار یک سال پیش از باردارشدن احتمال باروری را به میزان چشمگیری افزایش داده و درصد زایمان زودرس یا سقط جنین ناشی از استعمال سیگار را کاهش میدهد. بنابراین اصلاح سبک زندگی یکی از کارهای مهمّی است که برای بهبود سلامت باروری باید انجام داد. داشتن سبک زندگی سالم نخستین و مهمترین رکن در سلامت باروری است.
با رعایت نکات زیر در جهت اصلاح سبک زندگی میتوان از ناباروری پیشگیری کرد:
1. از مصرف سیگار، تنباکو، الکل و مواد مخدّر خودداری کنید.
2. در محیطهایی که دارای مواد شیمیایی مضر و فلزات سنگین است کار نکنید.
3. از آلایندههای محیطی دوری کنید.
4. مواد غذایی سالم بهخصوص سبزیجات و میوههای تازه را در سبد غذایی خود وارد کنید.
5. فستفودها و غذاهای فراوریشده را از سبد غذاییتان حذف کنید.
6. مراقب سلامت جسمی و روانی خود باشید.
7. وزن متناسب داشته باشید.
8. روزانه حداقل نیم ساعت ـ حتی در منزل ـ ورزش کنید.
9. روابط جنسی سالم داشته باشید تا دچار عفونتهای جنسی و عوارض خطرناک نشوید.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
ماموگرافیِ غربالگری اولین اقدام تصویربرداری در شناسایی زودرس سرطان پستان است، چراکه این روش تصویربرداری مکرراً نشان داده که اجرای منظم آن مرگومیر ناشی از سرطان پستان را کاهش میدهد. درواقع، ماموگرافی میتواند سرطان پستان را 1 تا 4 سال زودتر از آنکه بهطور بالینی نمود یابد شناسایی کند.
از ماموگرافی بهعنوان یک روش غربالگری در زنان بدون علامت سرطان پستان و بهمنظور شناسایی زودرس این بیماری و در جهت کاهش مرگومیر آن استفاده میشود. همچنین در افرادی که دچار سرطان پستان شدهاند و درمان به اتمام رسیده، از ماموگرافی بهعنوان یک روش پیگیری منظم بعد از درمان، بهخصوص حداقل در 5 سال اول پس از درمان مورد استفاده قرار میگیرد.
سونوگرافی
سونوگرافی بهصورت معمول در غربالگری سرطان پستان استفاده نمیشود، اگرچه سونوگرافی غربالگری پستان میتواند ضایعات مخفی را که با ماموگرافی قابلِشناسایی نیستند تشخیص دهد. اضافه کردن معمول سونوگرافی به ماموگرافی غربالگری میتواند سبب شناسایی بسیاری از ضایعات بهصورت مثبت کاذب شود که درواقع اهمیت چندانی از نظر تشخیص سرطان پستان ندارد. همچنین نتایج مثبت کاذب باعث نگرانی و اضطراب دربارۀ انجام نمونهبرداریهای بیمورد و با نتایج خوشخیم در افراد میشود و درنهایت سبب اختلال در روند تصویربرداریهای منظم بعدی میگردد.
در یک پژوهش وسیع، که بر روی بیش از 3000 زن انجام شد، افراد تحت ماموگرافی غربالگری و در همان روز تحت سونوگرافی پستان نیز قرار گرفتند و با یک گروه 15176 نفره از زنانی که فقط ماموگرافی غربالگری انجام دادند مقایسه شدند. نتایج نشان داد که اضافه کردن سونوگرافی اثری به شناسایی بیشتر موارد سرطان پستان زودرس نخواهد داشت، ولی انجام سونوگرافی همراه با ماموگرافی غربالگری موارد نیاز به بیوپسی پستان را بیشتر میکند، بدون آنکه اثر بر شناسایی موارد زودرس پستان داشته باشد.
درکل، افراد جامعه از نظر ابتلا به سرطان پستان به دو گروه با خطر متوسط و افراد پُرخطر تقسیم میشوند. طبق تعریف، افراد با خطر متوسط به افرادی اطلاق میگردند که کمتر از 15 درصد خطر ابتلا به سرطان پستان را دارند. در این افراد تنها عامل مهم ابتلا به سرطان پستان سن افراد است. خطر ابتلا به سرطان پستان در سنین پایینتر از 40 سال کمتر است و پس از این سن، بهتدریج این خطر افزایش مییابد. هرچند متأسفانه در جامعۀ ما به نظر میرسد متوسط سن ابتلا به سرطان پستان کمتر از 40 سال است و موارد سرطان پستان در سنین جوانی نسبت به بسیاری از جوامع دیگر بیشتر است.
بهطورکلی، در اجرای اقدامات غربالگری، زنان را به گروههای زیر 40 سال، 40 تا 49 سال، 50 تا 74 سال و 75 سال به بالا تقسیم میکنند:
زنان زیرِ 40 سال
در زنان زیرِ 40 سال با احتمال خطر متوسط، بهطور عمومی هنوز توصیۀ معمول به انجام ماموگرافی غربالگری نمیشود.
زنان 40 تا 49 سال
برای زنان 40 تا 49 سال توصیه به انجام ماموگرافی هر 1 تا 2 سال میشود و این فاصله بستگی به میزان اضطراب و نگرانی شخص و پذیرش بافتهای احتمالی خوشخیم و بیاهمیت در پستان دارد و باید کاملاً با بیمار صحبت و مشورت شود. درکل ماموگرافی در زنان جوانتر نسبت به زنان مسنتر کارایی کمتری دارد.
زنان 50 تا 74 سال
در این دسته از زنان، توصیۀ اکید به انجام ماموگرافی حداقل هر دو سال است، مگرآنکه یافتههای ماموگرافی غربالگری قبلیشان یافتههای مشکوک داشته باشد که در این شرایط انجام فاصلههای 2 سال ماموگرافی غربالگری در فاصلۀ زودتری انجام میپذیرد. نکتۀ مهم آنکه این برنامۀ غربالگری حداقل تا سن 74 سال باید تداوم یابد.
زنانِ 75 سال به بالا
برای این دسته از زنان، درصورتیکه انتظار بقا بیش از 10 سال داشته باشند، میتوان توصیه به ادامۀ انجام ماموگرافی غربالگری کرد. البته لازم است ذکر شود که تا سن 80 سال نیز خطر ابتلا به سرطان پستان بالاست، ولی اینکه آیا اقدامات درمانی بعدی درمان سرطان چقدر میتواند در افزایش طول عمر کلی این دسته از بیماران مؤثر باشند نامعلوم است.
در زنان با خطر متوسط ابتلا به سرطان پستان استفادۀ معمول از سایر روشهای تصویربرداری جهت شناسایی زودرس سرطان پستان، نظیر سونوگرافی یا MRI توصیه نمیشود.
در زنانی که بهعلت تغییرات ژنتیکی و سابقۀ خانوادگی مثبت و متعدد اقوام درجۀ اول و یا افرادی که سابقۀ تشعشع به قفسۀ سینه دارند و یا در کل بیش از 20 درصد خطر ابتلا به سرطان پستان دارند، توصیۀ اکید به اجرای منظم و معمول ماموگرافی غربالگری با فاصلههای کوتاهتر و زودتر بههمراه سایر روشهای تشخیصی مثل سونوگرافی و MRI پستان است.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
سندرم راکیتانسکی یک اختلال مادرزادی است که بر دستگاه تناسلی زنانه تأثیر میگذارد. در این سندرم رحم وجود ندارد یا بسیار کوچک است، کانال واژن کوتاهتر یا باریکتر از حدّ معمول است و در برخی موارد کانال واژن وجود ندارد.
در دختران با سندرم راکیتانسکی، تخمدانها نرمال و دارای عملکرد طبیعی از نظر ترشح هورمون و تخمکگذاری است. نمو دستگاه تناسلی خارجی در این بیماران کاملاً طبیعی و صفات ثانویۀ جنسی (رشد پستان و موهای جنسی) مشابه سایر زنان بروز میکند.
باید توجه داشت که 40 درصد از این بیماران دارای مشکلات تکاملی در سیستم کلیه و مجاری ادراری هستند، 15 درصد این افراد فقط یک کلیه دارند، در 10 درصد بیماران مشکلات شنوایی و مشکلات استخوان ستون فقرات (اسکولیوز) دیده میشود و در 2 تا 3 درصد موارد ناهنجاری قلبی همزمان دیده میشود.
تقریباً در هر 5000 نوزادِ دختر یک نوزاد به سندرم راکیتانسکی مبتلاست. الگوی کروموزومی این بیماران طبیعی و 46XX است. رایجترین سن تشخیص در 15 تا 18 سالگی است. بیمار بهدلیل فقدان عادت ماهانه به پزشک مراجعه میکند؛ سونوگرافی در قدم اول و MRI در گامهای بعدی با دقت کافی میتواند وجود یا نبودِ رحم را مشخص کند و تخمدانها و کلیهها را ارزیابی نماید.
پس از تشخیص بیماری، بسیاری از بیماران و خانوادهها احساساتی مانند تعجب، افسردگی، عصبانیت و طرد شدن را تجربه میکنند و بسیاری از والدین احساس گناه میکنند، از این رو حمایت روانی و مشاورۀ مناسب جزء اساسی در درمان این بیماران است. پس از ازدواج با استفاده از عمل جراحی واژینوپلاستی (بازسازی واژن) و متعاقب آن با استفاده از دیلاتورهای واژن میتوان توانایی مقاربت و کیفیت زندگی زناشویی را بهبود بخشید. همچنین با توجه به وجود تخمدان طبیعی میتوان از طریق لقاح آزمایشگاهی، تخمک خانم را با اسپرم همسرش بارور کرد و با استفاده از رحم اجارهای این بیماران صاحب فرزند بیولوژیک خود خواهند شد.
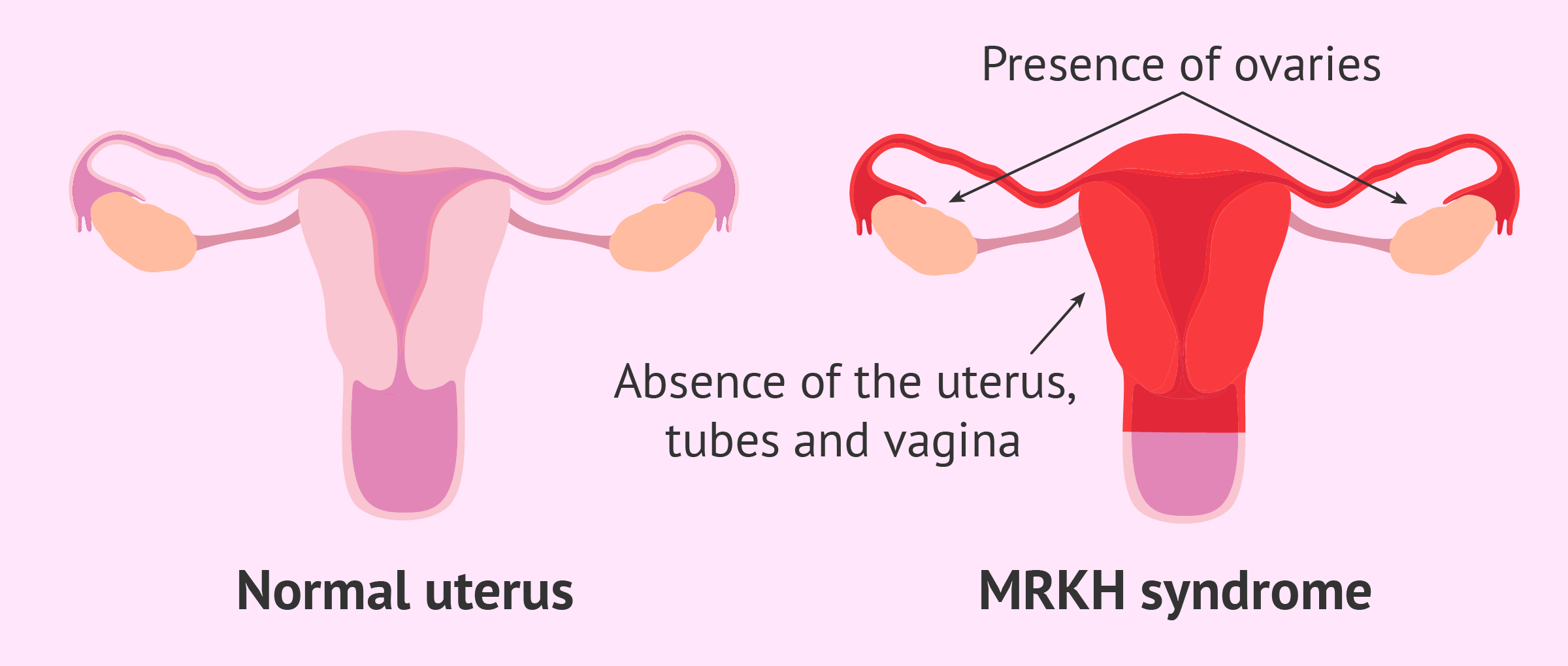
 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
پوليپهاي رحمي از شايعترين علل خونريزيهاي غيرطبيعي دستگاه تناسلي در خانمها هستند. تقريباً يك چهارم زنان در طول زندگيشان دچار پوليپ رحمي میشوند. پوليپهاي رحمی ناشي از رشد بيش از حدّ بافت رحمی هستند كه منجر به ايجاد برجستگي در سطح آندومتر (پوشش داخلی رحم) میشوند.
پوليپها در ٩٥ درصد موارد خوشخيماند و ممكن است كاملاً بدون علامت باشند، ولي گاهی با خونريزي همراهاند. پولیپها ممكن است پايهدار باشند و گاه بدون پايه؛ همچنین میتوانند منفرد باشند يا متعدد؛ اندازۀ آنها گاهی كوچك و ميليمتري است و در بعضي موارد بزرگ كه حتي به چند سانتيمتر هم میرسند. پوليپها گيرندۀ استروژني و پروژستروني دارند، بنابراين هورمونها در رشد آنها میتوانند تأثيرگذار باشند.
اپيدميولوژي
پوليپهاي رحمی در سنّ بلوغ و نوجواني نادر هستند. قبل از يائسگي شايعترند و بعد از يائسگي شيوعشان كاهش میيابد.
عوامل خطر در ايجاد پوليپ رحمي
افزايش سطح استروژن، چه داخلي و چه خارجي (مصرف دارو)
مصرف تاموكسيفن: در ٢ تا ٣٦ درصد خانمهايي كه پس از سنّ يائسگي تاموكسيفن میخورند پوليپ ديده میشود. معمولاً در اين افراد پوليپها میتواند متعدد و يا بهصورت بزرگتر (بالاي 2 سانت) باشد.
چاقي: (شاخص تودۀ بدنی) BMI بالاي ٣٠ احتمال پوليپ رحمی را به ٣ برابر افزايش میدهد.
هورمونتراپي پس از يائسگي نیز احتمال پوليپ را افزایش میدهد، بهخصوص در بيماراني كه استروژن بدون پروژسترون مصرف میكنند.
علائم باليني پولیپ رحمی
خونريزي غيرمعمول رحمی در ٦٤ تا ٨٨ درصد بيماران ديده میشود كه اين اختلال قاعدگي در اكثر موارد بهصورت لكهبيني بین قاعدگيها است و معمولاً حجم خونريزي كم است، ولي گاهی منجر به خونريزي بيشتري میشوند.
در بعضي موارد هم پوليپها بدون علامتاند و بهطور اتفاقي در حين معاينۀ واژينال با اسپكولوم، گاهاً در بررسي نازايي هنگام سونوگرافي و يا هنگام هيستروسكوپي كشف میشوند.
پوليپها يا ادامۀ رشد میدهند و يا به همان اندازه باقي میمانند و گاهی پسرفت میكنند. پوليپهايي كه كوچكتر و منفرد هستند، احتمال پسرفت خودبهخوديشان بيشتر است.
احتمال بدخيمی در پوليپها وجود دارد و اين احتمال در زنانی كه در سنّ بعد از يائسگي هستند و در كساني كه خونريزي دارند نسبت به ساير خانمهاي پوليپدار بدون علامت بيشتر است.
اندازۀ پوليپ نیز در احتمال بدخيمي آن مؤثر است و هرچه پوليپ بزرگتر باشد، احتمال بدخيمي آن بيشتر است. احتمال خطر در مصرفكنندگان تاموكسيفن بيشتر است.
درمان پولیپهای رحمی
درمان پولیپ در مواردي كه بيمار علامت و خونريزي غيرطبیعی دارد، حتماً جراحي و برداشتن آن توصيه ميشود، هم براي حذف پوليپ و هم از جهت خطر آنمي بيمار. در مواردي كه بيمار بدون علامت است و بهطور اتفاقي تشخيص داده میشود، بسته به سن بيمار، تعداد پوليپ، اندازۀ پوليپ و... تصميمگيري میشود. مثلاً بيمار بالاي 50 سال، بيمار چاق، نولي پار (زنی که هرگز یک مورد حاملگی را تا بعد از هفتۀ 20 ادامه نداده است) و بيمار تحت درمان تاموكسيفن يا بيماري كه سابقۀ تومور وابسته به استروژن (خودش و يا خانوادهاش) دارد، برداشتن پوليپ توصيه میشود.
درمان پوليپ بهصورت پوليپكتومي (برداشتن پولیپ) با هيستروسكوپ است. البته اگر پوليپ از كانال سرويكس (دهانۀ رحم) به بيرون آویزان باشد، میتوان پوليپ را بهطور سرپايي و بدون نياز به ديلاسيون (باز و گشاد کردن) سرويكس برداشت.

 دکتر فاطمه قنبری-دکتری علوم محیطزیست، عضو هیئت علمی پژوهشکدۀ محیطزیست جهاد دانشگاهی
دکتر فاطمه قنبری-دکتری علوم محیطزیست، عضو هیئت علمی پژوهشکدۀ محیطزیست جهاد دانشگاهی
آلودگی هوا عبارت است از هرگونه تغییر در ویژگیهای اجزای متشکل محیط، بهطوری که استفادۀ پیشین از آنها ناممکن شود و مستقیم یا غیرمستقیم منافع و حیات موجودات زنده بهویژه انسانها را به خطر اندازد. این تغییرات شامل وجود تمامی ترکیبات شیمیایی، فیزیکی، بیولوژیکی و رادیولوژیکی در غلظتهای مشخص در جو است که قادرند کیفیت طبیعی هوا را دچار اختلال کنند.
آلودگی هوا به شیوههای مختلف، بسته به غلظت و زمان مواجهه میتواند در بلندمدت و کوتاهمدت اثر زیانباری را بر انسانها بهویژه جنین، نوزادان و کودکان بگذارد. با افزایش این آلایندهها در هوا، کشورهای مختلف و سازمانهای بینالمللی بهدنبال راهحلی برای کاهش اثر آنها از طریق برگزاری همایشها، تدوین مقررات و متعهد کردن کشورهای عضو برای پایبندی به آن مقررات برآمدند. در بسیاری از کشورها نیز بهمنظور آشکار نمودن اهمیت هوای پاک و برجسته کردن آن بهعنوان مسئلهای ضروری در حفظ سلامت افراد و کیفیت محیطزیست، بهصورت نمادین روز ملی هوای پاک درنظر گرفته شده است. در ایران نیز از سال 1377 بهمنظور جلب افکار عمومی روز 29 دی بهعنوان روز ملی هوای پاک نامگذاری شده است. این روز نمادی است برای توجه به حفظ کیفیت هوای محیط.
افزایش روند شهرنشینی، توسعۀ صنعتی و بهتبع آن استفادۀ حداکثری از منابع سبب شده که با طیف گستردهای از انواع آلودگیها اعم از آلودگی آب، خاک، هوا و صوت در محیط زندگی روبهرو شویم. غلظت آلایندههای منتشر شده از فعالیتهای بشر به حدی رسیده که علاوهبر تخریب محیط زیست، بهطور مستقیم و غیرمستقیم سلامت انسان را با خطر جدی مواجه کرده است. هوای آلوده یکی از عوامل مهم در ایجاد خطرهای بهداشتی برای انسان است.
انواع آلایندههای هوا
آلایندهها دستهبندیهای متفاوتی دارند، اما از نظر ترکیبات تشکیلدهنده عمدتاً به انواع ذرات (PMs، فلزات سنگین و ...)، ترکیبات گوگردی(SOx, H2S)، ترکیبات نیتروژن (NOx)، ترکیبات کربن (CO, CO2, HC)، ترکیبات فلوراید و پراکسیاستیلنیترات طبقهبندی میشوند. هریک از ترکیبات فوق براساس منشأ تولید، غلظت و زمان مواجهه میتواند اثرات متفاوتی را بر سلامت انسانها ایجاد کند. این آلایندهها در اصل از انتشار مستقیم حاصل از فرآیندهای احتراق ناقص مانند سوختهای فسیلی، فرآیندهای صنعتی، و در تولید برق ایجاد میشوند.
در سراسر جهان آلودگی هوای محیط یک مشکل جدی بهداشتی است که هم کشورهای توسعهیافته و هم کشورهای در حال توسعه را، بهویژه در مناطق شهری، تحتِتأثیر قرار میدهد. اغلب کشورهای در حال توسعه انرژی را از منابع طبیعی برای اهداف تجاری و صنعتی دریافت میکنند، اما فناوری کافی برای کاهش آلودگی احتمالی هوا در اختیار ندارند. 92 درصد مردم در سراسر جهان هوای آلوده تنفس میکنند و 93 درصد از همۀ کودکان در محیطهایی با غلظت آلودگی هوای بالاتر از شیوهنامههای WHO زندگی میکنند. این آلودگی نهتنها بر سلامت بزرگسالان، بلکه میتواند بر سلامت جنین، نوزاد و کودک نیز تأثیر بگذارد.
تحقیقات نشان داده است که طیف وسیعی از عوارض آلودگی هوا بر دستگاه تولید مثل و نتایج بارداری نیز اثرگذار است. گروهی از ذرات معلق یا هیدروکربنها در هشتمین ماه بارداری بر رشد جنین اثر مستقیم دارند. این اتفاق بیشتر در نواحی صنعتی و آلوده، بهویژه در فصل زمستان پس از پدیدۀ وارونگی دمایی رخ میدهد. آلایندههای منواکسیدکربن، دیاکسیدکربن و ذرات معلق بیشترین تأثیر را در این میان دارند و بر دستگاه تولید مثل زن و مرد تأثیر منفی بر جای میگذارند. حتی برخی از مواد شیمیایی از سدّ خونی جفت عبور میکنند و در سرم مادر باردار و جنین قابل شناسایی هستند. وجود برخی از آلایندهها و مواد شیمیایی در مایع آمنیون گزارش شده است. علاوهبر این، بروز پارگی جفت میتواند با قرار گرفتن در معرض PM (ذرات معلق) افزایش یابد.
تحقیقات ژنتیکی بسیاری جنبههای مختلفی از اثر آلایندهها را در سلامت انسانها آشکار کردهاند، مانند تغییرات DNA کروموزومی ناشی از تماس با آلایندهها، آسیب به جنین و درنهایت ایجاد سرطان که نشاندهندۀ ارتباط با آلودگی و اثر آن است. مواجهه با هوای آلوده با کاهش شدید اسپرم، کاهش درصد اسپرمهای طبیعی از نظر شکل، و ساختمان غیرطبیعی کروماتین اسپرم ارتباط دارد. ارتباط مستقیمی بین قرار گرفتن مادر در هوای آلوده و وزن کم نوزاد هنگام تولد وجود دارد، بهطوری که با افزایش آلودگی هوا خطر کموزنی افزایش مییابد. افزایش گرد و غبار هوا سبب افزایش تولد زودهنگام و مرگومیر ناشی از آن میشود.
با توجه به عملکرد آلایندهها، گروههای حساس جمعیتی مانند افراد مسن، زنان باردار، افرادی که دارای اختلالات قلبی ـ عروقی و تنفسی هستند، کودکان و نوزادان بیشتر در معرض خطر ناشی از کیفیت هوای ضعیف هستند.
نوزادان (0 تا 1 سال) و کودکان زیر 5 سال بهدلیل اینکه در مرحلۀ رشد خود قرار دارند، در معرض اثر نامطلوبتر آلودگی هوا قرار میگیرند. هم آلودگی هوای محیط خارج و هم آلودگی هوای داخل منزل به عفونتهای دستگاه تنفسی کمک میکند که این مسئله منجر به 543000 مرگ در کودکان زیر 5 سال در سال 2016 شده است.
در پژوهشی که به بررسی تحقیقات مرتبط با اثرات آلودگی هوا بر کودکان بین سالهای 1992 تا 2018 پرداخته است، ارتباط معنیداری بین مرگومیر نوزاد و کودک زیر 5 سال و قرار گرفتن در معرض PM10 (ذرات کوچکتر از 10میکرون) و PM2.5 (ذرات کوچکتر از 5/2 میکرون) بهدست آمد. قرار گرفتن در معرض PM2.5 ارتباط قویتری با مرگومیر نسبت به PM10 را نشان داد. ذرات PM2.5 میتواند در آلوئولها رسوب کند و درنتیجه میتواند به گردش خون سیستمیک منتقل شود، از این رو، PM2.5 با طیف گستردهای از بیماریها همراه است. در این زمینه نتایج پژوهشی که در 175 شهر چین انجام شد نیز نشان داد که کاهش انتشار آلایندههای صنعتی، بهویژه دیاکسیدگوگرد با کاهش 20 تا 63 درصدی مرگومیر نوزادان و کودکان همراه است. دیاکسید گوگرد ـ که بهدلیل حلالیت بالا در آب بر تارهای صوتی و سیستم تنفسی فوقانی تأثیر میگذارد ـ عمدتاً از سوختن سوختهای فسیلی حاصل میشود.
میتوان گفت که PM2.5، PM10، CO، SO2 و NO2 بهطور قابلتوجهی با مرگومیر نوزاد و کودک زیر 5 سال ارتباط دارند. تمام آلایندههای هوا، که در تحقیقات پیشین مورد بررسی قرار گرفته، با افزایش خطر مرگومیر نوزادان و کودکان زیر 5 سال ارتباط داشتند، اما ترکیبات PM2.5 و PM10 اثر قویتری را نشان میدهند. بنابراین، شناخت منابع و غلظت آلایندههای هوا به ایجاد مقررات جدید برای اقدامات کنترلی کمک میکند. این مسئله منجر به کاهش اثر نامطلوب بر نوزادان، کودکان زیر پنج سال و زنانباردار میشود.
از آنجاییکه کیفیت هوا بر سلامت انسانها نقش مهمی دارد، بهرهمندی از هوای پاک حق همۀ افراد جامعه و بخش جداییناپذیر سلامت انسان است. اولین گام در فراهم کردن هوای پاک تدوین ضوابط و قوانین سختگیرانه درخصوص انتشار آلایندهها از منابع ثابت و متحرک است. پس از آن الزام به رعایت این قوانین و مقررات از طریق روشهای مشارکتی و تشویقی میتواند به میزان زیادی سلامت افراد جامعه بهویژه زنان باردار و کودکان را ارتقا بخشد.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
بارداری یکی از تجربههای پر چالش در زندگی است که در صورت همراهی یک پزشک باتجربه و مهربان در این دوره میتواند به پرخاطرهترین و شیرینترین روزهای زندگی تبدیل شود. سؤالات و مشکلات متعددی ممکن است در این دوران ایجاد شود. در این مقاله به تعدادی از علائم خطرِ دوران بارداری پرداختهایم که در صورت مواجهه با آنها باید سریعاً به مراکز درمانی مراجعه و با پزشک خود مطرح کنید.
خونریزی
لکهبینی یا خونریزی در ماههای نخست بارداری در هنگام لانهگزینی جنین شایع است، اما میتواند از نشانههای سقط، تهدید به سقط، بارداری خارج رحمی یا مول باشد. مادران مبتلا باید سونوگرافی ترانس واژینال انجام دهند و در صورت صلاحدید پزشک، میزان سرمی BHCG نیز مورد بررسی قرار گیرد. در نیمۀ دوم بارداری این علامت میتواند ناشی از جداشدگی زودرس جفت، جفت سرراهی یا مرگ داخل رحمی جنین باشد.
درد شکم
درد شکم در بارداری تشخیصهای افتراقی متعدد دارد که بررسی زودهنگام آن و برطرف کردن علت درد میتواند برای مادر و جنین نجاتدهنده باشد. شایعترین علت درد شکم در بارداری شامل موارد زیر است:
تورشن یا پیچخوردگی کیستهای تخمدان، حاملگی خارج رحم، سقط، عفونت پردههای اطراف جنین، عفونت رحمی، عفونتهای دستگاه ادراری، آپاندیسیت، دژنراسیون میوم (اختلال خونرسانی به میوم)، تودههای رحمی، بیماری کیسه صفرا و دردهای زایمانی زودرس که بروز هر کدام از موارد بالا تهدیدکنندۀ حیات مادر و جنین است و لزوم مراجعۀ سریع به مرکز درمانی را ایجاد میکند.
سردرد
سردرد در زنان باردار بهدلیل تغییرات هورمونی شایع است، اما در صورت پایدار بودن، بروز جدید، عدم پاسخ به مسکّنها یا همراهی با تشنّج، تاری دید، گیجی و سایر علائم عصبی بیمار باید از نظر ابتلا به فشارخون بارداری یا ترومبوزهای عروقی مورد بررسی قرار گیرد.
خارش
خارش پوستی از مشکلات شایع دوران بارداری است که در اثر کشیدگی و ترکخوردگی پوست، بیماریهای پوستی، آلرژی و عفونتها میتواند ایجاد شود، اما در صورت همراهی با خستگی، بیاشتهایی و تیرگی ادرار و عدم پاسخ به درمانهای معمول میتواند نشانهای از کلستاز بارداری و در اثر تجمع نمکهای صفراوی در پوست باشد که در صورت درمان نشدن بهموقع منجر به خطرهای عمدهای برای مادر و جنین خواهد شد.
تورّم اندامها و صورت
تورّم در اندام تحتانی در اواخر بارداری اکثر خانمهای باردار، در اثر فشارِ رحمِ باردار بر وریدهای لگنی ایجاد میشود، اما درصورتیکه با تورّم صورت و اندام فوقانی همراه باشد، حتماً باید بررسیهای لازم از نظر فشار خون بارداری صورت گیرد و درصورتیکه با درد و قرمزی اندام تحتانی باشد، نشانۀ لختگی خون در ورید اندام تحتانی است که تهدیدکنندۀ حیات است و بیمار باید سریعاً تحت درمان قرار گیرد.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
دو عامل مهم در شیوۀ زندگی، یعنی وزن و ورزش میتواند بر قدرت باروری تأثیر داشته باشد. حتی زوجهای با سابقۀ ناباروری، با تغییر عادات زندگی میتوانند قدرت باروری خود را تحتِتأثیر قرار دهند.
بسیاری از زنان در دوران بارداری برای انجام هر نوع فعّالیت جسمانی مردّد هستند. آنها تصوّر میکنند انجام ورزش در دوران بارداری خطرناک است، اما هیچ مدرک و شواهد علمیای برای اثبات این باورها وجود ندارد. طی تحقیقات علمی ثابت شده ورزش در دوران بارداری ایمن و برای مادر و کودک مفید است. البته لازم است که بدانید ورزش در دوران بارداری کاملاً بیخطر نیست و خانمها برای ورزش کردن در دوران بارداری باید با پزشک خود مشورت کنند تا اطمینان بهدست آورند که کدام ورزش در دوران بارداری مشکلی برای مادر و کودک ایجاد نمیکند، یا از چه ورزشهایی باید اجتناب کرد و چه ورزشهایی را میتوان انجام داد.
پیادهروی روزانه با سرعت مناسب و منظّم، همچنین انجام برخی حرکات ساده و سبک یوگا در دوران بارداری مفید است و میتواند اضطراب مادر را کاهش دهد. پیادهروی با بالا بردن هورمونهای شادیآور در سطح خون به غلبه بر افسردگی کمک میکند. ورزشهای تعادلی مانند یوگا و آرامسازی تا حدّ زیادی استرس در خانمها را کاهش میدهد و توانایی باروری آنها را بالا میبرد.
ورزش باعث پیشگیری و درمان ناباروری میشود و نقش ویژهای در مراحل بارداری دارد. زنانی که تحرّک کافی دارند در زمان اقدام به بارداری با مشکلات کمتری روبهرو میشوند و بهعلّت داشتن وزن مناسب از عوارضی مانند فشار خون بارداری، اختلالات گوارشی و نیز چاقی بیش از حد مصون میمانند. تحرّک و ورزش نقش ویژهای در بارداری، زایمان، پیشگیری از پوکی استخوان و عوارض یائسگی در دوران سالمندی دارد.
افزایش وزن در توانایی باروری زنان اثر نامطلوب داشته و احتمال سقط در اوایل بارداری را بههمراه دارد. بنابراین انجام حرکات ورزشی ملایم میتواند در نگهداشتن وزن مناسب در طول دورۀ بارداری به خانمهای باردار کمک کند.
یکی از عمدهترین دلایل نازایی در زنان، بهویژه در افراد چاق، سندرم تخمدان پلیکیستیک است که میتوان با انجام حرکات ورزشی متعادل و با نظر پزشک این عارضه را درمان کرد و از پیشرفت آن جلوگیری کرد. ورزشهای متعادل ازجمله یوگا و مدیتیشن، استرس در خانمها را به مقدار زیادی کاهش و توانایی باروری را افزایش میدهد. تحقیقات نشان میدهد ورزشهای متعادل از مهمترین راههای درمان سندرم تخمدان پلیکیستیک است. درحقیقت کاهش وزن در بهبود نشانههای تخمدان پلیکیستیک و ایجاد تخمکگذاری و افزایش قدرت باروری نقش مؤثّری دارد. انجام ورزشهای ملایم بهمدّت 35 تا 45 دقیقه در روز، میتواند اکسیژنرسانی و خونرسانی به بافتها و تخمدانها را تأمین کند.
از طرفی ورزش زیاد احتمال ناباروری را افزایش میدهد. کارشناسان توصیه میکنند زنانی که قصد بارداری دارند از ورزشهای شدید و طولانی پرهیز کنند. زیرا ورزش زیاد منجر به لاغری بیش از حد میشود و میتواند بر روند تخمکگذاری تأثیر بگذارد و آن را متوقّف کند. انجام ورزشهای سنگین بیش از 5 ساعت در هفته و با شدّت زیاد ـ که در حدّ حرفهای و قهرمانی باشد ـ میتواند باعث قطع خونریزی ماهانه شود و تخمکگذاری را قطع کند.
بهطورکلّی، دویدن بیش از 15 کیلومتر در هر هفته، ورزش بیش از حد در نظر گرفته شدهاست. برای درمان مشکلات باروری ناشی از ورزش زیاد، مؤثّرترین راه کاهش یا تغییر مقدار ورزش است.
به آن دسته از بانوانی که بهدلیل مشغلۀ کاری نمیتوانند به یکباره نیم ساعت در روز فعّالیت ورزشی داشته باشند توصیه میشود با تقسیم زمان به سه بخش 10 دقیقهای در طول روز، بدن خود را در وضعیت مناسب نگه دارند.

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
وقتی تصمیم به باردار شدن میگیرید درحالیکه از روشهای پیشگیری از بارداری استفاده میکنید، ممکن است نگران باشید که آیا استفاده از این روشها توانایی بارداری شما را تحتِتأثیر قرار میدهد یا خیر؟ بهخاطر داشته باشید که در بعضی موارد، پس از متوقّف شدن استفاده از روشی که دارای هورمونهای استروژن یا پروژسترون است، ممکن است باردار شدن شما با کمی تعویق اتّفاق بیفتد، اما در طولانیمدت این روشها هیچ تأثیر منفیای بر قدرت باروری شما ندارد. در ادامه در مورد روشهای پیشگیری از بارداری ـ که بهطور معمول استفاده میشوند ـ توضیحاتی را ارائه خواهیم داد. این مقاله میتواند به برخی از سؤالات احتمالی شما پاسخ دهد.
چه موقع باید استفاده از روشهای پیشگیری از بارداری را متوقف کنید؟
تا زمانیکه برای باردار شدن آماده نیستید نیازی به قطع مصرف روشهای پیشگیری از بارداری، بهخصوص «روشهای هورمونی کنترل بارداری» نیست. بهخاطر داشته باشید اگر روش پیشگیری از بارداری هورمونی را کنار گذاشتهاید اما هنوز آمادۀ بارداری نیستید، لازم است تا زمان آماده شدن از روش دیگری مانند کاندوم استفاده کنید.
چه مدت طول میکشد تا پس از قطع روش پیشگیری باردار شوید؟
اگر از روشهای غیرهورمونی مانند کاندوم استفاده میکنید، مطمئناً به محض داشتن رابطۀ جنسی محافظتنشده میتوانید باردار شوید. اما در مورد قرصها، پچ و یا آی یو دی، اکثر خانمها چند ماه پس از قطع استفاده معمولاً باردار میشوند. اگر میخواهید بهطور دقیقتر درمورد هر روش بدانید، ادامۀ مطلب را دنبال کنید.
• بارداری پس از قطع مصرف قرصهای پیشگیری از بارداری
اگرچه اغلب ممکن است در طیّ 1 تا 3 ماه پس از قطع مصرف قرصهای ترکیبی ـ که در خود استروژن و پروژسترون دارند ـ باردار شوید، اما اکثر خانمها طیّ یک سال پس از قطع قرص باردار میشوند. اما اگر از قرص فقط پروژسترونی ـ که «مینی پیل» نامیده میشود ـ در دوران شیردهی استفاده میکنید، ممکن است روزها یا هفتهها پس از قطع آن باردار شوید. چون مینی پیل تخمکگذاری را بهطور مداوم به روشی که قرص استروژنی انجام میدهد، متوقّف نمیکند. مینی پیل مخاط رحم شما را نازک میکند، به محض قطع مصرف مینی پیل پوشش داخلی دوباره ضخیم میشود و این امکان را برای شما فراهم میکند که باردار شوید.
• بارداری پس از خارج کردن آی یو دی یا دستگاه داخل رحمی
باردار شدن بلافاصله بعد از اینکه پزشک آی یو دی شما را خارج کرد، امکانپذیر است. زنان معمولاً طیّ 1 ماه پس از خارج کردن آی یو دی تخمکگذاری میکنند. البته در اکثر موارد بارداری در طیّ 6 ماه تا 1 سال اتّفاق میافتد.
• بارداری پس از حذف پچهای پیشگیری از بارداری
1 تا 3 ماه پس از قطع استفاده از پچ کنترل بارداری، اغلب تخمکگذاری شروع میشود.
• بارداری پس از پایان دورۀ روش پیشگیری از بارداری تزریقی
برخلاف سایر روشهای کنترل بارداری هورمونی، ممکن است باردار شدن پس از پایان دورۀ مصرف این روش دشوارتر باشد. ممکن است 10 ماه یا بیشتر طول بکشد تا دوباره تخمکگذاری کنید. برای برخی از خانمها 18 ماه طول میکشد تا قاعدگی دوباره شروع شود، بههمین دلیل متخصّصان این روش را برای زنانی که تمایل دارند طیّ یک سال پس از استفاده از روش کنترل بارداری بچّهدار شوند، توصیه نمیکنند.
آیا بارداری بلافاصله پس از استفاده از روش کنترل بارداری ایمن است؟
بله. در گذشته تصوّر میشد که بارداری بلافاصله پس از قطع روش پیشگیری، خطر سقط جنین را در افراد بالا میبرد، اما تحقیقات جدید نشان میدهد که بارداری بلافاصله پس از قطع روش پیشگیری بارداری ایمن است.
آیا بلافاصله پس از قطع روش پیشگیری باید پریود منظّمی داشته باشیم؟
خیر، لازم نیست. برخی از زنان پس از قطع روشهای کنترل بارداری هورمونی به مدت چند ماه پریود نمیشوند، زیرا روشهای جلوگیری از بارداری تعادل هورمونی فرد را تحتِتأثیر قرار میدهد و ممکن است مدتی طول بکشد تا بدن به حالت پیش از بارداری برگردد.
آیا میتوان پیش از پریود شدن باردار شد؟
بله، قبل از پریود شدن میتوانید باردار شوید. درحقیقت، اگر تخمکگذاری بلافاصله پس از توقّف روش کنترل بارداری اتّفاق بیفتد و رابطۀ جنسی محافظتنشدهای داشته باشید، ممکن است باردار شدهباشید که این باعث شده پریود نشوید. اگر از زمان قطع روش پیشگیری از بارداری خود پریود نشدهاید و بهتازگی رابطۀ محافظتنشده داشتهاید، حتماً آزمایش بارداری انجام دهید، چون تخمکگذاری بسیار مهمتر از پریود شدن است.
روش تشخیص تخمکگذاری چیست؟
تخمکگذاری عبارت است از آزاد شدن تخمک از یکی از تخمدانهای زن. تخمک پس از آزاد شدن به سمت پایین لولۀ رحمی حرکت میکند، جایی که ممکن است لقاح توسّط سلول اسپرم اتّفاق بیفتد. تخمکگذاری بهطور معمول یک روز طول میکشد و در اواسط چرخۀ قاعدگی یک خانم اتّفاق میافتد، یعنی حدود دو هفته پیش از آنکه انتظار داشته باشد پریود شود. اما زمان انجام این فرآیند برای هر زن متفاوت است و حتی ممکن است ماه به ماه متفاوت باشد. اگر خانمی میخواهد باردار شود، باید زمان تخمکگذاری خود را پیگیری کند. دانستن اینکه خانمی هر ماه در چه زمانی تخمکگذاری میکند مفید است، زیرا داشتن رابطۀ جنسی در زمان تخمکگذاری میتواند به بارداری فرد ختم شود. درصورتیکه زن و شوهر یک یا دو روز پیش از تخمکگذاری زن و روز تخمکگذاری رابطۀ جنسی داشته باشند، احتمال بارداری بیشتری وجود دارد.
یک جنین ماده هنگام تولّد 1 تا 2 میلیون تخمک نابالغ در داخل تخمدان خود دارد. با ورود دختر به سنّ بلوغ، حدود 300000 از این تخمها باقی میماند. تقریباً 300 تا 400 مورد از تخمکهای باقیمانده در طول زندگی باروری زن تخمکگذاری میکنند. بدن زن با هر چرخۀ قاعدگی ماهانه خود را برای یک بارداری احتمالی آماده میکند. چرخه توسط هورمونها، ازجمله هورمونهای جنسی استروژن و پروژسترون و همچنین هورمون محرّک فولیکول و هورمون لوتئینساز تنظیم میشود. هورمونها در تمام مراحل چرخۀ قاعدگی نقش اساسی دارند و اجازه میدهند تخمک بالغ و درنهایت آزاد شود.
وقتی تخمک بالغ تخمدان زن را ترک میکند و به داخل لولۀ رحمی میرود، سلول اسپرم میتواند تخمک را بارور کند. اسپرم میتواند حدود 3 تا 5 روز پس از مقاربت جنسی در داخل دستگاه تناسلی زن زنده بماند. برای وقوع بارداری، سلول اسپرم باید تخمک را ظرف 12 تا 24 ساعت از زمان تخمکگذاری بارور کند. سپس تخمک بارورشده به رحم میرود، جایی که میتواند به پوشش رحم متّصل شود و به یک جنین تبدیل شود.
زمان تخمکگذاری
بسیاری از افراد به اشتباه معتقدند که تخمکگذاری همیشه دقیقاً 14 روز پس از آخرین قاعدگی زن اتّفاق میافتد، اما این صحیح نیست و زمان تخمکگذاری برای هر زن متفاوت است و به طول دورۀ قاعدگی وی بستگی دارد. اگر خانمی بهطور معمول سیکلهای قاعدگی 28 روزه داشته باشد، معمولاً بین روزهای 13 تا 15 تخمکگذاری دارد.
در تخمکگذاری بدن زن ممکن است یکی از سه نشانۀ زیر وجود داشته باشد
تغییر در ترشّحات واژن
چند روز قبل از تخمکگذاری، دهانۀ رحم ـ که قسمت پایین رحم است ـ ترشّحاتی تولید میکند که نازک، شفّاف، لغزنده و کشدار است. این تغییر در مخاط دهانۀ رحم زمانی اتّفاق میافتد که تخمکگذاری نزدیک میشود و تخمدانهای او برای آزادسازی تخمک آماده میشوند. روز بعد از تخمکگذاری، مخاط دهانۀ رحم غلیظ و کدر میشود.
تغییر در دمای پایۀ بدن
پیگیری درجۀ حرارت پایۀ بدن زن ـ که صبح پیش از برخاستن از رختخواب انجام میشود ـ برای دو تا سه دورۀ قاعدگی ممکن است به پیشبینی باروری او کمک کند. اندکی پس از تخمکگذاری در بسیاری از زنان در اوایل صبح دمای بدن افزایش جزئیای (حدود نیم درجه سانتیگراد) را نشان میدهند. معمولاً زن در طیّ 2 تا 3 روز پیش از افزایش درجۀ حرارت بارورتر است. بههمین دلیل لازم است افراد چند ماه این مسئله را مورد بررسی قرار دهند تا به نتیجۀ مناسب برسند.
افزایش هورمون لوتئینهکننده
حدود 24 تا 36 ساعت پیش از تخمکگذاری، سطح هورمون لوتئینساز افزایش مییابد. افزایش هورمون لوتئینیزه علامت تخمدان برای آزاد کردن تخمک است. این افزایش هورمون را میتوان با استفاده از کیت پیشبینیکنندۀ تخمکگذاری، که میتواند نمونۀ ادرار را در روزهای منتهی به تخمکگذاری آزمایش کند، تشخیص داد. هنگامیکه افزایش هورمونهای لوتئینساز مشاهده میشود، آزمایش نتیجۀ مثبتی را نشان میدهد.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
در رابطۀ جنسی طبیعی ابتدا باید تمایل برای برقراری ارتباط وجود داشته باشد، سپس با تحریک روانی و جسمی آمادگی جهت انجام مقاربت در مرد و زن بهوجود آید. در مردان این آمادگی نیاز به برقراری یک نعوظ کامل و با دوام دارد، سپس دخول لازم است. پس از ادامۀ تحریک جنسی، مرد و زن باید به اوج لذّت جنسی یا ارگاسم برسند. در مردان ارگاسم با افزایش تعداد تنفّس و انقباض عضلات کف لگن و سپس خروج منی همراه است.
انزال زودرس عبارت است از رسیدن به ارگاسم و خروج منی به مدّت 1 تا 3 دقیقه پس از ایجاد نعوظ (پیش یا پس از دخول). در بیش از 75 درصد موارد، اقدام به فعّالیت جنسی بدون میل مرد یا زن، به انزال و عدم توانایی به تأخیر انداختن انزال منجر میشود، بهگونهای که باعث نارضایتی مرد یا زن و ایجاد استرس، احساس گناه و گاهاً بیمیلی به برقراری رابطۀ جنسی میشود.
علل انزال زودرس
در یک جمله میتوان گفت که علت دقیق انزال زودرس هنوز مشخّص نیست و علل متفاوت میتواند باعث بروز این عارضه شود، ازجمله کمبود مواد خاص در مغز (انتقالدهندۀ عصبی به نام سروتونین)، مشکلات روحی مثل اضطراب و افسردگی، مشکلات در روابط جنسی زوجها، اختلالات هورمونی (مثل پرکاری تیروئید)، التهاب پروستات و گاهاً نداشتن اعتمادبهنفس و ترس مرد از اختلال نعوظ و... از دلایل این عارضه محسوب میشوند.
انزال زودرس عارضهای بسیار شایع است و در حداقل 30 درصد مردان مشاهده میشود، اما به دلایل مختلف مثل ناآگاهی یا خجالت تحت پیگیری و درمان قرار نمیگیرد.
درصورت مراجعه به پزشک مهمترین عامل برای تشخیص درست بیماری و درمان آن، فهم دقیق مرد از وضعیت و توضیح کامل و درست مشکل است. بیمار باید به سؤالات پزشک دقیق و بدون خجالت یا دروغ پاسخ بگوید.
یکی از نکات مهم در شرح حال بیمار توضیحات درست در مورد نعوظ است. گاهی فرد دچار اختلال نعوظ است و بدون اشاره به آن فقط از انزال زودرس شاکی است. حضور همسر و توجّه به توضیحات وی در اغلب موارد مفید است.
نکتۀ جالب در مورد انزال زودرس آن است که معمولاً باعث نازایی نمیشود، مگر آنکه انزال پیش از دخول صورت گیرد یا با اختلال کامل نعوظ همراه باشد.
درمان انزال زودرس
روشهای مختلف درمان برای انزال زودرس پیشنهاد میشود اما نکتۀ اصلی برای موفقیت درمان پیگیری و اجرای درست آنهاست. بسیاری از بیماران با وجود آنکه سالها از این مشکل رنج میبرند و خود یا همسر خود را دچار عوارض روحی میکنند، همچنان در پیگیری درمان سهلانگارند و انتظار دارند با یک توصیه یا نسخه مشکل حل شود، درحالیکه واقعیت این است که درمان این بیماری عموماً مشکل و خستهکننده است.
نکتۀ مهم دیگر در درمان مردانی که دچار انزال زودرساند، همکاری همسر است؛ یعنی زن ضمن حمایت روحی و روانی بهتر است در انجام درمان نیز پیگیر و همراه مرد باشد.
پس از ارزیابی و شناسایی مشکل، وضعیت روحی و روانی بیمار و کیفیت روابط عاطفی با همسر، درمانهای مختلف پیشنهاد میشود.
اقداماتی که فرد بدون مصرف دارو ممکن است با انجام آنها بهبود یابد
اقدامات دارویی

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
IVF چیست؟
IVF یک روش درمان کمکباروری است. در طول انجام IVF تخمکهای بالغ از تخمدان گرفته میشود و با اسپرم در محیط آزمایشگاه تلقیح میگردد و سپس جنین تشکیلشده بعد از 3 یا 5 روز در داخل رحم کاشته میشود. جنینهای اضافه بهصورت فریزشده نگهداری خواهند شد.
IVF مؤثّرترین روش درمان نازایی است. در طی مراحل IVF میتوان از اسپرم و تخمک اهدایی، جنین اهدایی یا رحم اجارهای استفاده نمود كه بسته به علّت نازايي، مشكلات موجود و نظر پزشك معالج تصميمگيري انجام خواهد شد. احتمال موفّقیت در IVF بسته به علّت نازایی و سن متفاوت است. احتمال چندقلویی در IVF نسبت به بارداری طبیعی بالاتر است.
آمادگی پیش از بارداری
وقتی از IVF بهعنوان درمان استفاده میشود، با توجّه به سنّ زن و مرد، نوع روش درمانی و کیفیت اسپرم و تخمک احتمال بارداری متفاوت خواهد بود. آزمایشهایی که قبل از شروع IVF انجام میشوند:
• بررسی ذخیرۀ تخمدان یا AMH؛
• بررسی هورمونهای تخمدانی مثل FSH, LH و استرادیول که روز دوم تا سوم سیکل قاعدگی انجام میشود.
• آزمایشهای سلامت و چکاپ برای خانم؛
• آزمایشهای مربوط به اسپرم؛
• بسته به سنّ مادر یا بیماریهای زمینهای ممکن است بررسیهای تکمیلی مثل سونوگرافی از پستان و ماموگرافی یا آزمایشهای دیگری لازم شود. هدف بررسی سلامت مادر قبل از شروع روند IVF و بارداری است که مادر به بهترین حالت ممکن وارد این فرایند شود.
• عکس رنگی رحم برای بررسی وضعیت رحم پیش از جایگزین کردن جنینها داخل رحم مورد نیاز است.
• سونوگرافی رحم و تخمدانها که در ابتدای شروع IVF و در طی تکمیل روند درمان چندین بار انجام خواهد شد.
• بعضی مواقع پیش از IVF جهت بررسی سلامت رحم و حفرۀ رحمی نیاز به عمل هیستروسکوپی و دیدن حفرۀ رحم است.
از پزشک معالجتان میتوانید درمورد سؤالاتی که ممکن است طی روند IVF پیش بیاید راهنمایی بگیرید. برای مثال:
تعداد جنینهای انتقالیافته
تعداد جنینها برحسب سنّ مادر و کیفیت جنینها و همچنین تعداد جنینهای بهعملآمده متفاوت است.
طول مرحلۀ IVF
معمولاً از شروع سیکل IVF تا روز انتقال جنین حدود 45 روز طول میکشد که البته بسته به روش مورد استفاده و وضعیت رشد تخمکها در مادر متفاوت است.
رویانهای اضافه چه میشوند؟
معمولاً رویانهای اضافه فریز میشوند و درصورت نیاز در زمانهای دیگری انتقال مییابند.
آیا فریز کردن جنینها سبب کاهش احتمال باروری میشود؟
پژوهشهای بسیاری در این مورد انجام شده. درمجموع انتقال جنین در سیکلهای بارداری با جنین فریز، شانس بهتری جهت حاملگی نسبت به جنینهای تازه دارند. بهدلیل اینکه معمولاً 2 تا 3 جنین به رحم انتقال مییابد، احتمال بارداری چندقلویی هم بیشتر از بارداری طبیعی است، ولی در بعضی مواقع بهدلیل خطری که بارداری چندقلویی دارد، مجبور به کم کردن تعداد جنینها بعد از حاملگی میشوند که البته شرایط و قواعد خاصّی دارد و از نظر اخلاقی تصمیم مشکلی است.
درمورد استفاده از تخمک و جنین اهدایی، مشاوران حقوقی و ژنتیک در مرکز درمان ناباروری مشکلات احتمالی آن مسئله را بررسی و حل خواهند کرد.
 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
ناباروری بر مردان و زنان سنین باروری تأثیر میگذارد و افراد مبتلا را در معرض مشکلات عاطفی و روانی زیادی قرار میدهد. ناتوانی در داشتن فرزند اغلب با عزّت نفس پایین، افسردگی، مشکلات جنسی، شرم، احساس گناه و قطع رابطه با دوستان و خانواده و همکاران مرتبط است. از سوی دیگر، افراد در ناباروری بهدلیل وجود آزمایشها و بررسیهای متعدّد، عوارض دارویی و افزایش نگرانیهای مالی، همچنین قطعی نبودن نتیجه ممکن است در مواجهه با تمام این فشارها آسیبپذیر شوند و در مقابل این احساسات بهتنهایی و بدون کمک از جانب دیگران دچار افسردگی شوند.
فرهنگ نقش معناداری در دادن معنای متفاوت به ناباروری دارد. در کشورهای شرقی باروری یکی از عوامل با ارزش است و هنگامیکه باروری با مشکل روبهرو میشود، میتواند منجر به بحرانی روانی شود. افسردگی بر سلامت فیزیکی انسان تأثیر میگذارد و باعث ایجاد نگرانی و اضطراب در روابط شخصی و کار میشود و مانع لذّت بردن از زندگی روزمرّه میگردد. درمانهای مؤثّری وجود دارد که میتواند به فرد کمک کند تا افسردگی را پشت سر بگذارد. مشکلات روانشناختی مانند افسردگی، فشار روانی، و اضطراب از مهمترین مشکلاتی است که 85 درصد خانوادههای نابارور با آن مواجهاند.
بسیاری از محقّقان دریافتهاند که زنان در روند درمانهای ناباروری در معرض خطر بالای ابتلا به افسردگی هستند و از آنجایی که در گذشته ناباروری معمولاً بهعنوان یک موضوع مخصوص زنان دیده میشد، تحقیقات بیشتری نیز دربارۀ افسردگی در زنان انجام شد و به دنبال آن باعث شد بسیاری از مردان حمایت عاطفی لازم را در زمان برخورد با ناباروری دریافت نکنند. از آنجا که تجربۀ ناباروری میتواند هم برای مردان و هم برای زنان استرسزا باشد و آنها را با بحران مواجه کند، درحال حاضر تحقیقاتی نیز در این زمینه ـ که مردان هم از افسردگی مرتبط با ناباروری رنج میبرند ـ انجام شدهاست.
مشکلات روانی عامل مهمّی در عملکرد روش درمان و کاهش پاسخدهی بدن بیمار در درمانهای نازایی است، بههمین دلیل در صورت ادامۀ ناکامی در درمان و شکستهای احتمالی، مشکلات روانی بیمار افزایش مییابد.
متخصّصان با توجّه به اهمّیت موضوع سلامت روان و تأثیر آن در باروری توصیه میکنند درمان باروری بهتر است همزمان با درمان روحی و روانی صورت گیرد. بنابراین، با توجّه به وجود علائم افسردگی در زنان و مردان نابارور، حضور روانشناسان در مراکز تشخیص و درمان ناباروری ضروری بهنظر میرسد تا با استفاده از تخصّص خود به شناسایی عوامل خطرزا و آموزش راهکارهای صحیح مواجهه با احساس افسردگی بپردازند.
برای بسیاری از زوجها نداشتن فرزند و ماندن در کنار همسری که توانایی باروری ندارد بسیار سخت و طاقتفرساست، از سوی دیگر بسیاری از این افراد از این مشکل برای خود فرصت ایجاد کردهاند.
روانشناسان روشهای زیر را برای کنار آمدن با ناباروری توصیه میکنند

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
هیستروسکوپی یک روش جرّاحی حداقل تهاجمی است که برای ارزیابی یا درمان پاتولوژیهای واژن، کانال رحم و رحم استفاده میشود. در طی هیستروسکوپی حفرۀ رحم با گاز یا مایع خاص پر میشود تا متّسع شود؛ سپس یک تلسکوپ حاوی دوربین از طریق واژن وارد حفرۀ رحم میشود و بررسی زیر دید مستقیم انجام میگیرد. اکثر موارد تشخیصی هیستروسکوپی میتواند بدون بیهوشی و با بیحسّی موضعی انجام شود و بسته به اینکه تشخیصی یا درمانی باشد از ده دقیقه تا حدود یک ساعت طول میکشد. هیستروسکوپی برای ارزیابی بیماریهای زنان با علائم زیر استفاده میشود:
• خونریزیهای غیرطبیعی رحمی قبل و بعد از یائسگی
• پولیپها و ضخامت آندومتر
• میومهای زیر مخاطی و بعضی میومهای داخل جداری رحم
• چسبندگی داخل رحمی
• ناهنجاریهای آناتومیک مادرزادی رحم مثل دیوارۀ رحمی
• خارج کردن اجسام خارجی و IUD باقیمانده در رحم
• خارج کردن بقایای بارداری
• عقیمسازی
• ضایعات داخل دهانۀ رحم
موارد منع انجام هیستروسکوپی
• بارداری زندۀ داخل رحمی
• عفونتهای لگنی
• سرطان رحم و دهانۀ رحم شناختهنشده
• شرایط طبّی همراه مثل بیماری قلبی و عروق کرونر
بعضی بیماران خونریزی مختصر و کرامپیهای رحمی بعد از عمل احساس میکنند که با مسکّنها کنترل میشود. اغلب بیماران طی 24 ساعت به فعّالیت طبیعی برمیگردند.
عوارض هیستروسکوپی نادر است:
• سوراخشدگی رحم
• خونریزی حین عمل
• آسیب مثانه و روده
• آمبولی مایع و گاز
• اندومتریت
این عوارض در هیستروسکوپی تشخیصی کمتر از جرّاحی رخ میدهد. گاهی هیستروسکوپی بهتنهایی برای ارزیابی اختلالات رحمی کافی نیست و نیاز به انجام جرّاحی همزمان مثل لاپاراسکوپی وجود دارد.
 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
آیا ورزش در دوران بارداری بیخطر است؟
با پزشک خود راجع به ورزشِ حین بارداری مشورت کنید. برای بیشتر زنان باردار ورزش هم برای مادر و هم بچّه، نهتنها بیخطر، بلکه بسیار مفید است. اگر سالم هستید و بارداری بیخطری را میگذرانید، ورزش احتمال سقط (یعنی از دست دادن بارداری قبل از هفتۀ 20)، زایمان زودرس (بهدنیا آمدن نوزاد قبل از هفتۀ 37 بارداری) و نوزاد با وزن کم (وزن تولّد زیر 2 کیلوگرم) را افزایش نمیدهد.
به چه مقدار ورزش در حین بارداری نیاز دارید؟
زنان حاملۀ سالم به حداقل دو و نیم ساعت ورزش متوسّط تا شدید هوازی در هر هفته نیاز دارند. فعّالیتهای هوازی تنفّس را تندتر و عمیقتر، و ضربان قلب را تندتر میکند (فعّالیت فیزیکی متوسّط تا شدید یعنی فعّالیتی که باعث تعریق و افزایش ضربان قلب شود). اگر هنگام انجام فعّالیتی نتوانید بهطور طبیعی صحبت کنید، یعنی فعّالیت فیزیکیتان بسیار سخت است. نباید همۀ دو و نیم ساعت را در یک وعده انجام دهید، باید این زمان را در هفته تقسیم کنید. مثلاً 30 دقیقه در هر روز هفته باشد و اگر 30 دقیقه پشت سر هم در یک روز زیاد باشد، میتوان آن را به 3 تا 10 دقیقه در یک روز تقسیم کرد.
چرا فعّالیت فیزیکی در بارداری مفید است؟
1. برای خانمهای باردار سالم فعّالیت فیزیکی منظّم میتواند ذهن و بدن را سالم نگه دارد. فعّالیت فیزیکی کمک میکند تا حسّ خوبی داشته باشید و انرژی مضاعف بهدست آورید. همچنین قلب، ریه و عروق خونی شما را قوی میکند، اندام شما را متناسب نگه میدارد و باعث میشود که در طول بارداری افزایش وزن مناسبی داشته باشید.
2. فعّالیت فیزیکی باعث برطرف شدن ناراحتیهای شایع دوران بارداری مثل یبوست، دردهای مهرههای کمری و پشتی، تورّم در پاها و زانو میشود.
3. به مدیریت استرس و خواب بهتر کمک میکند (استرس نگرانیها و فشارهایی است که شما در پاسخ به چیزهایی که در زندگیتان اتّفاق میافتد احساس میکنید).
4. به کاهش خطر عوارض بارداری مثل دیابت بارداری و پره اکلامپسی کمک میکند که هر دو اینها یعنی دیابت و فشارخون بعد از هفتۀ 20 حاملگی، احتمال عوارض بارداری مثل زایمان زودرس (قبل از هفتۀ 37 حاملگی) را افزایش میدهد.
5. فعّالیتهای فیزیکی احتمال سزارین را کاهش میدهد و بدن را برای زایمان و دردهای زایمانی آماده میکند. فعّالیتهایی مثل یوگا، پیلاتس و تمرین تنفّس و سایر روشهای آرامسازی به شما در مدیریت فرایند زایمان طبیعی کمک میکند و انرژی و قدرت کافی به شما میدهد.
اگر قبل از بارداری سالم و ورزشکار بودهاید، ادامۀ همان فعّالیتها و ورزشها در حین بارداری بیخطر و بیضرر بهنظر میرسند. با این حال در مورد ادامۀ فعّالیت ورزشی با پزشکتان مشورت کنید. مثلاً اگر دونده یا تنیسباز بودهاید یا انواعی از فعّالیتهای فیزیکی شدید انجام میدادهاید، با افزایش سنّ بارداری و افزایش سایز شکم و برآمده شدن آن ممکن است نیاز به تغییر میزان آن یا تغییر آن ورزش به ورزش دیگر باشد.
اگر قبل از بارداری ورزش نمیکردید، بارداری زمان خوبی برای شروع ورزش است و بعد از مشاوره با پزشک میتوان با ورزشهای کمخطر، آهسته و بهطور کمکم شروع کرد. مثلاً با 5 دقیقه در هر روز شروع کنید و به 30 دقیقه در روز برسانید.
ورزشهای زیر در بارداری ایمن و بیخطرند
1. پیادهروی؛ درصورتیکه پیادهروی منظّم انجام شود، بهخصوص در خانمهایی که قبلاً فعّالیتهای فیزیکی چندانی نداشتهاند، یک فعّالیت بسیار خوب است و در عین حال باعث کشیدگی عضلات و فشار بر روی مفصل نمیشود.
2. شنا و ورزشهای آبی؛ آب محافظ بسیار خوبی برای مادر و جنین در حال رشد است و از طرفی حرکت در خلاف جریان آب باعث افزایش ضربان قلب میشود و در عین حال فشاری به مفاصل و عضلات وارد نمیکند. اگر از کمردرد در حین یا بعد از ورزشها و فعّالیتهای فیزیکی دیگر رنج میبرید، شنا و ورزشهای آبی را امتحان کنید.
3. دوچرخۀ ثابت بیخطرتر از دوچرخۀ متحرّک در بارداری است، زیرا احتمال افتادن بهخصوص در اواخر بارداری، که شکم بزرگتر میشود، کمتر خواهد بود.
4. یوگا و پیلاتس؛ مربی خود را در جریان بارداری خود قرار دهید تا حرکتهای ورزشی متناسب با وضعیت و سنّ بارداریتان را به شما توصیه نماید. وضعیتهایی مانند خوابیدن به شکم و پشت بهخصوص بعد از سه ماهۀ اول بارداری خطرناک است. بعضی سالنها کلاسهای یوگا و پیلاتس مخصوص بارداری دارند.
5. ورزشهای هوازی Low Impact یا کمبرخورد که در آن همیشه یک پا روی زمین یا وسیله است، مثل پیادهروی و دوچرخۀ ثابت که در اینها کششِ زیاد و مضرّی به بدن وارد نمیشود. ولی در ورزشهای هوازی High Impact هر دو پا همزمان از روی زمین برداشته میشوند، مانند دویدن و طناببازی؛ بههمین دلیل مربی ورزش باید از حامله بودن فرد آگاه باشد تا ورزشهای متناسب با سنّ بارداری به فرد توصیه کند.
6. Strength training یا ورزشهای قدرتی به شما در ساختن عضلات کمک میکنند و استخوانها را قوی میکنند و درصورتیکه سنگین نباشند، بسیار مفیدند. از طرفی نیازی به ثبتنام در سالنهای ورزشی یا داشتن تجهیزات ورزشی خاصّی نیست. شما میتوانید پیادهروی کنید یا با ویدئوهای ورزشی در خانه ورزش نمایید و یا راههای فعّال بودن در زندگی را پیدا کنید و فعّال باشید. مثل قدم زدن در حیاط با استفاده از پلهها بهجای آسانسور.
آیا فعّالیتهای فیزیکی برای همۀ خانمهای باردار ایمن است؟
خیر. برای بعضی مادران باردار ورزش بیضرر و ایمن نیست. شرایط زیر در بارداری میتواند ورزش در بارداری را با مشکل مواجه کند:
• احتمال زایمان زودرس که به شروع دردهای زایمانی قبل از هفتۀ 37 بارداری گفته میشود. خونریزی و آبریزش ممکن است از نشانههای زایمان زودرس باشند.
• حاملگی دوقلو و سه یا بیشتر و همراه با سایر عوامل زایمان زودرس؛ میتوانید با پزشک خود مشورت کنید و با توجّه به شرایطتان ورزشهایLow Impact مانند پیادهروی، شنا یا یوگای بارداری را انجام دهید.
• نارسایی سرویکس یا سرکلاژ: سرویکس یا گردن رحم در بالاترین قسمت واژن در راه ورود به رحم است. در نارسایی یا بیکفایتی سرویکس، باز شدن دهانۀ رحم زودتر از موقع زایمان اتّفاق میافتد و باعث تولّد زودتر از موقع یا حتی سقط میشود. در این مورد پزشک معالج توصیه به سرکلاژ یا دوختن دهانۀ رحم میکند تا به حفظ بارداری کمک نماید و از تولّد زودرس نوزاد جلوگیری کند.
• فشارخون حاملگی یا پره اکلامپسی که بعد از هفتۀ 20 بارداری شروع میشود و پس از بهدنیا آوردن نوزاد خاتمه مییابد.
• جفت سرراهی بعد از هفتۀ 26 بارداری؛ این مورد به وضعیتی گفته میشود که در آن جفت در قسمتهای پایین رحم قرار میگیرد و همه یا قسمتی از گردن رحم را میپوشاند. جفت نقش رساندن اکسیژن و موادّ غذایی را به جنین برعهده دارد و جفت سرراهی میتواند باعث خونریزی شدید و مرگ جنین شود.
• کمخونی شدید مادر یا بیماریهای قلبی و ریوی مادر؛ در کمخونی، گلبولهای قرمز سالم کافی برای انتقال اکسیژن به قسمتهای مختلف بدن وجود ندارد.
چه نوع فعّالیتهایی در بارداری ایمن نیستند؟
باید مراقب باشید و در مورد نوع ورزشهایی که میتوانید انجام دهید مشورت کنید. در حین بارداری از فعّالیتهای زیر خودداری نمایید:
• هر نوع فعّالیت ورزشی با جستوخیز زیاد که میتواند باعث از بین رفتن تعادل و افتادن شوند. مثل اسبسواری، اسکی، ژیمناستیک و اسکیتسواری.
• هر نوع ورزشی که ممکن است به شکم برآمده آسیب وارد کند. مثل هاکی روی یخ، بوکس و بسکتبال.
• هر نوع ورزشی که نیاز به دراز کشیدن به پشت باشد، بهخصوص بعد از 3 ماه اول؛ زیرا باعث قرار گرفتن رحم بزرگ روی وریدهای بزرگ و کاهش برگشت خون به قلب و کاهش فشارخون و محدود شدن جریان خون به جنین میشود.
• فعّالیتهایی که باعث ضربۀ شدید آب به شکم شود، مثل اسکی روی آب و شیرجه.
• ورزش در ارتفاعات بالای 1800 متر، مگر اینکه همیشه در این ارتفاعات زندگی میکنید. فعّالیت فیزیکی در ارتفاعات در حین بارداری اکسیژنرسانی به جنین را کاهش میدهد.
• فعّالیتهایی که باعث افزایش دمای بدن جنین شوند. مثل یوگای داغ که در اتاقی با دمای 32 درجه سانتیگراد انجام میشود و یا ورزش در بیرون از خانه در روزهای بسیار گرم و مرطوب که برای خانم حامله اصلاً مناسب نیست و باعث افزایش دمای بدن مادر و احتمال افزایش نقصهای مادرزادی در جنین میشود.
چگونه تغییر در فرم و شکل بدن در بارداری روی انجام فعّالیتهای ورزشی تأثیر میگذارند؟
• بالانس (تعادل): تعادل در بارداری راحتتر از دست میرود و احتمال افتادن بیشتر میشود.
• دمای بدن: در بارداری دمای بدن کمی بالاتر میرود و نسبت به قبل زودتر عرق میکنید.
• تنفّس: همچنان که جنین رشد میکند و نیاز به اکسیژن بیشتر میشود، با جلوآمدگی شکم، فشار بیشتری به دیافراگم تحمیل میشود. دیافراگم عضلهای است که به تنفّس کمک میکند. در بارداری گاهی احساس میشود که نفسها کوتاهتر شدهاست.
• انرژی: بدن بهشدّت در حال تلاش برای مراقبت از جنین و بارداری است و بههمین دلیل احساس انرژی کمتری در بارداری میکنید.
• ضربان قلب: در بارداری قلب بیشتر کار میکند و ضربان قلب برای تأمین اکسیژنرسانی به جنین سریعتر میشود.
• مفاصل: بعضی هورمونها در بارداری بیشتر ساخته میشوند تا از مفاصل حمایت کنند که شلتر و انعطافپذیرتر باشند، بنابراین باید از حرکتهایی که باعث کشش و صدمه به مفاصل میشوند اجتناب کرد.
چه موقع باید ورزش را متوقّف کرد؟ علائم هشدار کداماند؟
وقتی که از نظر فیزیکی فعّال هستید، مقدار زیادی آب مینوشید و به بدن خود و آنچه احساس میکنید آگاهید. زمانی باید فعّالیتهای فیزیکی خود را متوقّف کنید و با پزشک خود تماس بگیرید که یک یا چند علائم زیر را داشته باشید:
• خونریزی از واژن یا احساس آبریزش
• درد قفسۀ سینه، تندی ضربان قلب یا تنفّس مشکل
• احساس سرگیجه، سردرد و ضعف عضلات
• مشکل در راه رفتن یا درد و تورّم در قسمتهای پایینی پاها که نشانۀ ترومبوز وریدهای عمقی یا DVT باشد. DVT وقتی اتّفاق میافتد که لخته خون در وریدهای عمقی تشکیل شوند و معمولاً در ساق یا رانهاست که اگر درمان نشود، میتواند باعث مشکلات جدّی شود.
• انقباضهای دردناک و منظّم
• توقّف حرکات جنین که میتواند نشانۀ مرگ جنین باشد.
بعد از زایمان چه زمانی میتوان ورزش را از سر گرفت؟
با پزشک خود مشورت کنید. اگر زایمان طبیعی بدون عارضه داشتهاید، معمولاً شروع ورزش چند روز بعد از زایمان یا در اولین فرصتی که مادر آمادگی داشته باشد توصیه میشود. اگر زایمان به روش سزارین یا زایمان طبیعی عارضهدار داشتهاید، ممکن است نیاز به انتظار طولانی برای شروع ورزشی باشد. تصمیمگیری در این مورد با پزشک شماست. مادرانی که در زمان بارداری فعّال هستند، برگشت به فعّالیتهای ورزشی بعد از بهدنیا آمدن نوزاد راحتتر است.
درصورتیکه پس از شروع ورزش احساس درد یا سایر مشکلات حین ورزش دارید، ورزش را متوقّف و با پزشکتان مشورت کنید.

 دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
عود سرطان پستان به معنای بازگشت بیماری پس از اجرای درمان اولیه است. اگرچه درمان اولیۀ سرطان پستان میتواند بسیاری از سلولهای بدخیم را از بین ببرد، با این حال ممکن است تعدادی از سلولهای سرطانی همچنان باقی بمانند و سبب عود بیماری گردند.
عود سرطان پستان ممکن است ماهها یا سالها پس از درمان اولیۀ بیماری رخ دهد. سلولهای سرطانی ممکن است در محل اولیۀ بیماری عود کنند (عود موضعی) یا به سایر نواحی بدن گسترش یابند (عود دوردست).
علائم عود سرطان پستان
علائم و نشانههای عود سرطان پستان بستگی به محل و مکانی دارد که بیماری عود کردهاست.
عود موضعی
عود موضعی به معنای برگشت بیماری در محل اولیۀ تومور است. اگر بیمار تحت جرّاحی حفظ پستان (لامپکتومی) قرار گرفته باشد، بیماری ممکن است در پوست یا بافت جدار قفسۀ سینه عود کند.
علائم و نشانههای عود موضعی در پستان
• وجود سفتی یا توده در پستان
• تغییر پوست پستان
• التهاب یا قرمزشدگی پستان
• ترشّح از نوک پستان
علائم و نشانههای عود موضعی در دیوارۀ قفسۀ سینه پس از جرّاحی برداشت کامل پستان بهصورت زیر است:
• پیدایش یک ندول زیر پوستی یا بیشتر، در دیوارۀ قفسۀ سینه
• وجود سفتی در محل جرّاحی
عود منطقهای
عود منطقهای به معنای برگشت بیماری سرطان پستان در غدد لنفاوی ناحیۀ زیربغل است. علائم عود منطقهای شامل احساس توده یا تورّم در غدد لنفاوی زیربغل یا گردن است.
عود دوردست
عود دوردست به معنای درگیری سایر ارگانهای بدن است. عمدهترین ارگانهایی که در عود دوردست ناشی از سرطان پستان درگیر میشوند، استخوانها، ریه و کبد است.
علائم و نشانههای عود دوردست
• درد مداوم
• سرفۀ مکرّر
• تنگی نفس
• کاهش اشتها
• کاهش وزن
• سردرد شدید
• تشنّج
عموماً وقتی که درمان بیمار مبتلا به سرطان پستان، به اتمام میرسد، پزشک معالج طبق یک برنامۀ منظّم، بیمار را تحت ویزیت و پیگیری پس از درمان قرار میدهد تا بتواند علائم و نشانههای عود بیماری را شناسایی و از طرف دیگر عوارض درمان را نیز کنترل کند.
عواملی که خطر عود سرطان پستان را در مبتلایان به سرطان پستان افزایش میدهد
1. درگیری غدد لنفاوی: هرچقدر وسعت و شدّت درگیری این غدد بیشتر باشد، خطر عود بیماری سرطان پستان بالاتر خواهد بود.
2. اندازۀ بزرگتر تومور: هرچقدر اندازۀ تومور بزرگتر باشد، خطر عود بیماری بیشتر است.
3. وضعیت لبۀ (مارژین) جرّاحی: اگر در زمان جرّاحی تومور بهطور کامل برداشته نشود، بهعبارت دیگر لبۀ (مارژین) جرّاحی از نظر درگیری تومور مثبت باشد، خطر عود بیماری بیشتر است.
4. انجام رادیوتراپی بعد از لامپکتومی: اگر پس از جرّاحی حفظ پستان (لامپکتومی)، بیمار تحت رادیوتراپی قرار نگیرد، خطر عود بیماری بیشتر است.
5. سنّ جوانتر: هرچقدر سنّ فرد مبتلا به سرطان پستان پایینتر باشد، خطر عود بیماری بیشتر است. بهخصوص سنّ کمتر از 35 سال.
6. بیماری سرطان التهابی: مبتلایان به سرطان پستان التهابی با خطر عود بیماری بالاتری مواجهاند.
7. چاقی: بیماران مبتلا به سرطان پستان، که وزن بالاتری دارند، خطر عود بیماریشان بیشتر است.
8. وضعیت گیرندۀ هورمونی: بیماران مبتلا به سرطان پستان هورمون منفی خطر عود بیماری بالاتری دارند. همچنین بیماران مبتلا به سرطان پستان HIR2 مثبت خطر عود بیماری بیشتری دارند. در مجموع استفاده از درمانهای مکمّل سبب میشود که احتمال برگشت بیماری سرطان پستان به حداقل ممکن برسد. درمانهای مکمّل عبارتاند از: اجرای هورموندرمانی، شیمیدرمانی، رادیوتراپی و استفاده از درمانهای هدفمند طبق نظر پزشک انکلوژیست در کنار بهبود کیفیت شرایط زندگی مانند حفظ وزن مناسب، انجام ورزش منظّم و انتخاب یک رژیم غذایی مناسب.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
شایعترین علل درد بیضه بهویژه در کودکان و بزرگسالانِ جوان پیچخوردگی بیضه و عوامل عفونی است که در این مقاله به علل به آن پرداختهایم.
تورشن یا پیچخوردگی بیضه
درد تورشن یا پیچخوردگی بیضه شروع سریع و حادّی دارد و یکی از مهمترین موارد درد بیضه است که نیاز به توجّه ویژه و درمان سریع و بهموقع، ظرف مدّت 4 ساعت دارد؛ در غیر اینصورت باعث از بین رفتن بیضه میشود. در حالت طبیعی و معمولی (شکل شمارۀ یک) بیضه و ضمائم کناری در حالت تقریباً عمودی قرار دارند. اما در مواردی که بیضه در داخل کیسۀ خود اتّصال محکمی ندارد و درواقع ثابت نیست، تحرّک زیادتر از معمول دارد و بهصورت عرضی در داخل کیسۀ بیضه قرار میگیرد (شکل شمارۀ 2) و باعث پیچش آن میشود. در مواردی خود طناب آویزانکنندۀ بیضه به دور خود میپیچد و باعث کاهش خونرسانی به بیضه و درنهایت منجر به انفارکتوس شریانی و از دست رفتن آن میشود. (شکل شمارۀ 3)
پیچش بیضه در تمام سنین دیده شدهاست، اما در محدودۀ سنّی زیر 19 سال بیشترین درصد را دارد و باید به آن توجّه ویژه شود.
علائم بالینی تورشن یا پیچخوردگی بیضه
بهطور کلاسیک تظاهر بیماری با شروع حاد و ناگهانی درد بیضه با مدّت شروع کمتر از 12 ساعت است. درد ممکن است در کشالۀ ران یا پایین شکم باشد. اغلب بیماران تهوّع و استفراغ دارند. درد یکی از تظاهرات معمول در بچّههاست که آنها را بهطور ناگهانی در نیمههای شب بیدار میکند. در معاینۀ بالینی کیسۀ بیضه ورم کردهاست. ممکن است سفت شده باشد یا قرمزی داشته باشد. ورم بیضه و کوتاه شدن طناب بیضه ممکن است باشد و ممکن است در اثر شدّت درد، بیمار اجازۀ معاینۀ کامل و دست زدن به بیضه را ندهد.
تشخیص پیچخوردگی بیضه
تشخیص پیچش بیضه معمولاً بهصورت بالینی و کلینیکی و براساس علائم ذکرشده و معاینه مشخّص میشود. البته انجام سونوگرافی رنگی بیضه یا اسکن هستهای نیز بسیار به تشخیص کمک میکند و میتواند کاهش خونرسانی به بیضۀ مربوط را نشان دهد، اما فقط درصورتی میتوان از آنها استفاده کرد که اول شک بالینی تشخیص وجود داشته باشد و دوم زمان زیادی هدر نرود و بلافاصله قابل انجام و در دسترس باشد. در غیر اینصورت باید تنها براساس علائم بالینی و شک پزشک تصمیمگیری شود.
درمان قطعی پیچش بیضه توسّط ارولوژیست انجام میشود که شامل جرّاحی سریع در کوتاهترین زمان ممکن، بردن به اتاق عمل و آزاد کردن پیچخوردگی و سپس ثابت کردن بیضه به دیوارۀ آن است تا دوباره این مشکل ایجاد نشود. از آنجا که در این ناهنجاری احتمال پیچش بیضۀ مقابل نیز در مراحل بعدی و آینده وجود دارد، در هنگام عمل باید بیضۀ مقابل طبیعی را نیز ثابت کرد.
اگر در هنگام عمل، بیضه سیاه شده باشد یا قابل حیات نباشد، نباید به حال خود رها شود، حتماً باید از بدن فرد بیمار خارج شود.
پیچش آپاندیس یا زائدۀ بیضه یا مجاری انتقالدهندۀ اسپرم
برخلاف پیچش خود بیضه، پیچش زوائد آن نیاز به جرّاحی ندارد و با درمانهای محافظهکارانه شامل استراحت و مسکّن یا در موارد عفونت حاد بیضه و مجاری، با اضافه کردن درمان آنتیبیوتیک بهبود مییابد. اما باید به این نکته توجّه داشت که در بسیاری موارد تشخیص قطعی و افتراق اینها از تورشن خود بیضه ممکن نیست و باید باز هم به عمل جرّاحی متوسّل شد.
یکی دیگر از دلایل درد بیضه، آسیب بیضه در اثر ضربه یا تحتِفشار قرار گرفتن آن است که بسته به شدّت آسیب آن، درمان تفاوت دارد و ممکن است در موارد شدید نیاز به اتاق عمل باشد.
هرنی یا فتق کشالۀ ران نیز یکی از عوامل درد بیضه است. عفونت بیضه در اثر ویروسهایی مانند اوریون، درد بیضۀ ارجاعی در اثر تحریک اعصاب آن، مثلاً در اثر سنگهای لولۀ ادراری و حالبها، گزش حشرات و التهاب عروق بیضه در اثر بعضی بیماریهای عروقی مادرزادی نیز از علل درد بیضهاند.
با مروری کوتاه و مفید دربارۀ دردهای بیضه در بزرگسالان جوان و کودکان ذکر این نکته حیاتی است که هرگونه درد بیضه با شروع حاد و سریع باید بهصورت جدّی پیگیری شوند، بهویژه دردهای شدید در کیسۀ بیضه و خود بیضه یا بههمراه قرمزی کیسۀ بیضه و سفتی آن. در بچّههای کوچک نیز بیقراری و گریۀ شدید و حسّاسیت بیضه در لمس توسّط والدین باید بسیار مهم تلقّی شود و بهسرعت به اورژانس مراجعه شود. با درمان سریع ازجمله درمانهای دارویی و در موارد پیچخوردگی بیضه با جرّاحی سریع، از آسیب دائمی بیضه و از دست رفتن آن جلوگیری میشود.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
زخمهای نوک پستان به دلایل زیادی ایجاد میشود و درمان آن به علّت ایجاد آن بستگی دارد.
یکی از شایعترین علّتهای زخم شدن پستان شیردهی است که علّت اصلی آن چفت شدن نامناسب سینۀ مادر با دهان نوزاد است که درد شدیدی در نوک پستان ایجاد میکند. اصلاح روش شیردهی میتواند تأثیر زیادی در کاهش زخم نوک پستان داشته باشد.
زنان در هنگام قاعدگی، یائسگی یا بارداری بهدلیل تغییرات هورمونی ممکن است دچار خارش و سوزش و زخم نوک پستان شوند. نوسانات هورمون در این دوران باعث ضخیم شدن پوست نوک پستان میشود که با مرطوب کردن و استفاده از روغنهایی نظیر روغن نارگیل این مشکل حل میشود.
درماتیت آتوپیک نوعی خارش پوست است که باعث خشکی و زخم نوک پستان میشود.
محصولات بهداشتی نظیر صابون، شامپو، پودر لباسشویی و ضدّعفونیکنندهها میتوانند باعث خارش پوست و زخم نوک پستان شوند. راهِحل مناسب حذف موادّ شوینده است.
تعدادی از عفونتها میتوانند باعث درد و زخم نوک پستان شوند. برفک دهان نوزاد میتواند باعث سفت شدن نوک پستان و درنتیجه ماستیت و التهاب پستان مادر شود. بنابراین درصورت مشاهدۀ برفک دهان نوزاد حتماً باید درمان برفک با مراجعه به پزشک صورت گیرد.
گهگاه زخم نوک پستان میتواند ناشی از بعضی بدخیمیهای نوک پستان باشد که در این حالت میتواند با خارش همراه باشد که به آن پاژۀ نوک پستان میگویند. (سرطان در جای نوک پستان) و درمان آن جرّاحی است.
پردهای که زبان را به کف دهان متّصل میکند کوتاه است و باعث زخم نوک پستان میشود. با جرّاحی میتوان این عارضه را برطرف کرد.
اگر نوزادی مقداری خون ببلعد (در هنگام شیر خوردن)، هیچگونه آسیبی به او نمیزند، فقط ممکن است مقداری خون در پوشک او مشاهده شود.
درمان زخم نوک پستان به علّت آن بستگی دارد. هوای خشک و سرد بهطور خاصّی میتواند به پوست سینه و نوک پستان آسیب برساند. کاهش زمان استحمام به مدّت حداکثر 10 دقیقه و استفاده از مرطوبکنندههای قوی، چربی پوست را حفظ میکند و از خشکی پوست پستان جلوگیری مینماید.
اگر زخم نوک پستان بهدلیل شیردهی ایجاد شده باشد، با اصلاح وضعیت در آغوش گرفتن نوزاد و اصلاح روش شیردهی، بهطوری که هالۀ قهوهای پستان کامل داخل دهان نوزاد باشد، زخم نوک پستان کاهش مییابد. در شیردهی از پستانی که آسیب دیده، استفاده از کمپرس سرد و مرطوب کردن و شستن ملایم نوک پستان به کاهش زخم نوک پستان در دوران شیردهی کمک میکند.
قبل از شیردهی میتوان از یک استامینوفن یا ایبوبروفن جهت کاهش درد نوک پستان استفاده کرد. قطع شیردهی به مدّت 24 ساعت از پستان آسیبدیده کمک شایانی به ترمیم زخم نوک پستان میکند. اگر بعد از 24 ساعت استراحت زخم همچنان باقی بماند، حتماً به جرّاح پستان مراجعه نمایید. از مالیدن لوسیون، الکل و عطر به نوک پستان جدّاً خودداری کنید. بهطورکلی هر بیماری با زخم نوک پستان باید به جرّاح پستان مراجعه نماید تا علّت آن بررسی شود و درمان مناسب دریافت کند.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
اينكه بارداري با يك لولۀ رحمي امكانپذير است يا نه، سؤال شايعي است كه براي خيلي از خانمها كه قصد بارداري دارند ایجاد میشود. پاسخ اين سؤال بله است. يعني امكان بارداري در خانمها با يك لوله وجود دارد، اگرچه در بعضي مواقع اين مسئله كمی چالشبرانگيز است.
دستگاه تناسلي زنان از دو تخمدان و دو لولۀ رحمی و يك رحم تشكيل شدهاست كه هر دو لوله در حالت طبیعی به رحم اتّصال دارند و مسير از تخمدان هر طرف به لولۀ رحمی و سپس به رحم باز میرسد که مناسب براي عبور تخمكهاي آزادشده از تخمدان است. در هر ماه يكي از تخمدانها يك يا چند تخمك بالغ آزاد میكند كه وارد لولۀ رحمي همان طرف میشود (غالباً) و درصورت وجود اسپرم لقاح صورت میگیرد. درصورتيكه يك لولۀ رحمي آسيب ديده باشد، تخمدان طرف مقابل با لولۀ سالم در ارتباط است و بارداري میتواند صورت بگيرد، گرچه بارداري ممكن است با تأخير اتّفاق بیفتد، زيرا بعضي ماهها آزادسازي تخمك از تخمدان سمت لولۀ بسته صورت میگيرد.
احتمال بارداري با یک لولۀ رحمی بستگي به عوامل زير دارد
علل انسداد لولۀ رحمي
داشتن سابقۀ حاملگي خارج رحمي يكي از شايعترين علل انسداد لولۀ رحمي است. بارداري خارج رحمي به بارداريای اطلاق میشود كه محصول حاملگي در جايي خارج از حفرۀ رحم جايگزين شود، كه اغلب این حالت در لولههاي رحمي اتّفاق میافتد. اين موضوع بسته به سن بارداري، زمان تشخيص و اينكه تداخلات تشخيصي و درماني در چه زماني انجام میشود، میتواند منجر به آسيب لوله و گاه انسداد و تخريب كامل لوله گردد.
يكي ديگر از علل آسيب و انسداد لولههاي رحمي، بيماريهاي التهابي لگن (PID) است. اين وضعیت التهابي زماني اتّفاق میافتد كه دستگاه تناسلي خانم دچار عفونت شود. عفونتهاي باكتريايي با عامل كلاميديا يا گنوره (عامل بيماري سوزاك) از شايعترين علل اين عفونتها محسوب میشوند.
عفونتهاي پس از زايمان هم میتوانند باعث بيماريهاي التهابي لگن شوند و هرچه شدّت عفونت شديدتر و تكرّر آن بيشتر باشد، احتمال آسيب و انسداد لوله بيشتر میشود.
كساني كه در گذشته لولۀ رحمي خود را بستهاند و بعد با جرّاحي مجدّد اقدام به باز كردن آنها كردهاند، احتمال آسيب و انسداد لولههاي رحمي را دارند. خانمهايي كه از آسيب يك لولۀ رحمي خود اطّلاع دارند، بهطور معمول يك فرصت ١٢ماهه به آنها جهت ايجاد باروري خودبهخودي داده میشود و درصورت سن بالاي مادر، اختلالات تناسلي، سابقۀ سقط مكرّر و ... پس از ٦ ماه عدم موفّقيت خودبهخودي باید به پزشك مراجعه كنند.
درمان
درصورت نداشتن باروري خودبهخودي در بيماران با يك لولۀ رحمي، بايد بررسيهاي اوليه انجام شود و اگر تخمكگذاري مشكل داشته باشد، روشهاي تحريك تخمكگذاري با داروهاي خوراكي و يا درصورت نیاز استفاده از داروهاي تزريقي تحريك تخمكگذاري توصیه میشود. حتّي در بعضي موارد استفاده از روشهاي كمكباروري مانند لقاح آزمايشگاهي(IVF) نیز توصیه میشود.
 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
خستگی یکی از اولین علائم بارداری است که از ابتدای بارداری و لانهگزینی، مادران با آن مواجهاند. درواقع هورمونهای بارداری بلافاصله بعد از شروع بارداری بر روی بدن، خلقوخو، متابولیسم، مغز، شکل ظاهری و الگوی خواب مادران تأثیر میگذارد.
در سه ماهۀ دوم بارداری ـ که از هفتۀ سیزدهم آغاز میشود ـ بسیاری از خانمها انرژی تازهای بهدست میآورند و عملاً سه ماهۀ دوم بارداری زمان مناسبی برای انجام اقدامات مهم قبل از ورود کودک است. چون از هفتۀ 28 بارداری ـ که وارد سه ماهۀ سوم بارداری میشوید ـ خستگی شدید دوباره برمیگردد.
یکی از سؤالات همیشگی مادران باردار این است که چرا اینقدر خستهام؟
احساس خستگی شما طبیعی است، چون جنین در بدن شما در حال رشد است. علاوهبر این، تغییرات هورمونی، تغییرات جسمی و عاطفی نیز سطح انرژی شما را کاهش میدهد و احساس خستگی میکنید.
برخی از تغییرات تأثیرگذار دوران بارداری
اقداماتی که توجّه به آنها برای زنان باردار جهت کاهش خستگی الزامی است
با تغییر ساختار بدنتان در بارداری خواب را در اولویت قرار دهید و برای مقابله با خستگی بارداری به این نکات توجه کنید:
با مصرف شش وعدۀ غذایی کمحجم در روز، میزان قند و انرژی خود را متعادل نگه دارید. وعدههای غذاییای که سرشار از موادّ مغذّی و پروتئین هستند، به مبارزه با خستگی کمک میکنند.
رژیم غذایی سالم سطح انرژی شما را بالا نگه میدارد. سعی کنید در رژیم غذاییتان ترکیبی از مواد زیر را داشته باشید:
بعد از ناهار از مصرف کافئین و قهوه خودداری کنید. کافئین ممکن است شما را تا مدّت طولانی بیدار نگه دارد یا باعث بیدار شدن بیشتر شما شود. همچنین میتواند باعث شود جنین فعّالتر شده، در داخل شکم شما لگد بزند و بچرخد.

 سارا صابر زعیمیان-کارشناس مامایی
سارا صابر زعیمیان-کارشناس مامایی
شیر مادر بهترین غذا برای کودک است. مزایای شیردهی فقط مربوط به نوزادان نیست و شامل مادران هم میشود. کارشناسان توصیه میکنند درصورت نداشتن مشکل در مادر، لازم است در شش ماه اول زندگی نوزاد، تغذیه با شیر مادر انجام شود. و هر مقدار از شیر ـ حداقل تا یکسالگی ـ به نوزاد داده شود، برای مادر و کودک مفید خواهد بود.
فواید شیر مادر برای نوزاد
شیر مادر موجب افزایش هوش نوزاد میشود
شیر مادر با کمک به رشد مغز نوزاد و کاهش مشکلات مربوط به یادگیری موجب افزایش هوش کودک میشود. طبق تحقیقات، کودکانی که از شیر مادر تغذیه کردهاند، در امتحانات هوش نمرۀ بهتری را کسب میکنند.
شیر مادر سرشار از موادّ مغذّی است
شیر مادر بهترین منبع پروتئین، کربوهیدرات، چربی، ویتامین و املاح معدنی برای نوزاد است و تا زمانی که نوزاد نیاز به غذای کمکی نداشته باشد، میتواند تمامی نیازهای او را تأمین کند. شیر مادر سرشار از آنتی بیوتیکهایی است که بدن نوزاد را در برابر ویروسها و عفونتها محافظت میکند.
شیر مادر بدن نوزاد را در برابر بیماریها حفاظت میکند
شیر مادر از بیماریهایی نظیر ذاتالریه، آنفولانزا، آلرژی، عفونت گوش میانی، اسهال، سرخجه، مسمومیت غذایی، عفونت معده، سلیاک (نوعی بیماری گوارشی)، دیابت، آسم، آسیب بافت روده، سندروم مرگ ناگهانی نوزاد، بیماری رودۀ التهابی، بیماری قلبی و سرطان جلوگیری میکند.
شیر مادر از اختلالات روانی جلوگیری میکند
نوزادانی که شیر مادر مصرف میکنند، در آینده کمتر به اختلالات روانشناختی دچار خواهند شد. در زمان تولّد، نوزاد تنها میتواند تا فاصلۀ 38 سانتیمتری خود را ببیند و این فاصلهای است که نوزاد با مکیدن شیر با صورت مادر ایجاد میکند. کودکی که با مکیدن شیر از عواطف مادر برخوردار میشود، از نظر روانشناختی در آینده کودک سالمتری خواهد بود.
شیر مادر موجب سلامت دندانها میشود
کودکانی که از شیر مادر تغذیه میکنند، دندانهای سالمتری خواهند داشت. مکیدن سینه علاوهبر تقویت فکّ نوزاد به تقویت دندانهای او نیز کمک میکند.
شیر مادر منبعی در دسترس است
شیر مادر همیشه در دسترس است و نیازی به آماده شدن یا گرم کردن ندارد.
شیر مادر از بیماریها در آینده جلوگیری میکند
نوزادانی که از شیر مادر تغذیه میکنند، در آینده کمتر دچار افزایش وزن، فشارخون، کلسترول خون و اگزما (نوعی بیماری پوستی) میشوند.
فواید شیر مادر برای مادر
تغذیه با شیر مادر به کاهش وزن مادر کمک میکند
در سه ماهۀ اول پس از زایمان بهدلیل افزایش اشتها و تمایل بدن به ذخیرۀ چربیها، کاهش وزن چندانی در مادران شیرده مشاهده نمیشود. اما بین 3 تا 6 ماه پس از زایمان، مادران شیرده بیش از دیگر مادران دچار کاهش وزن میشوند. از آنجا که بدن مادر برای تولید شیر 500 کالری میسوزاند، شیردهی به کاهش وزن مادر کمک میکند.
شیر مادر موجب بازگشت رحم به حالت اول ( پیش از بارداری) میشود
اکسیتوسین هورمونی است که در هنگام زایمان در بدن مادر ترشّح میشود تا روند زایمان را آسانتر و از خونریزی جلوگیری کند. در طول بارداری اندازۀ رحم تغییر میکند. شیردهی با افزایش هورمون اکسیتوسین موجب انقباض رحم و بازگشت آن به حالت اول میشود.
شیر مادر خطر سرطان سینه و رحم را کاهش میدهد
طبق تحقیقات، شیردهی بهمدّت 12 ماه خطر ابتلا به سرطان سینه، تخمدان و رحم را تا 28 درصد کاهش میدهد. علاوهبر آن زنانی که بهمدّت 1 تا 2 سال به نوزادان خود شیر دادهاند، 10 تا 50 درصد کمتر به فشارخون بالا، آرتریت (یک اختلال التهاب مزمن که با درد، تورّم مفاصل و خستگی همراه است)، سلیاک، چربی خون، بیماری قلبی و دیابت نوع 2 دچار میشوند.
شیر مادر از افسردگی مادر جلوگیری میکند
افسردگی پس از زایمان نوعی افسردگیست که کمی پس از تولّد نوزاد رخ میدهد و 15 درصد از مادران را تحت تأثیر قرار میدهد. ترشّح هورمون اکسیتوسین در مادران شیرده از افسردگی مزمن جلوگیری میکند. مادر کمتر احساس خستگی و اضطراب میکند و حسّ قویتری برای ارتباط با نوزاد خود دارد. ترشّح هورمون اکسیتوسین باعث میشود مادران در هنگام شیردهی احساس آرامش کنند.
شیر مادر احتمال بارداری مجدّد را کاهش میدهد
استمرار در شیردهی، تخمکگذاری و قاعدگی را برای مدّتی متوقّف میکند. این توقّف در چرخۀ قاعدگی موجب فاصله انداختن بین بارداریها میشود. هرچند که میتوان از این روش برای پیشگیری از بارداری برای مدّت کوتاهی استفاده کرد، اما چندان قابل اطمینان نیست.
شیر مادر در زمان و هزینهها صرفهجویی میکند
شیردهی روشی آسان، بدون صرف هزینه و زمان است. دمای شیر مناسب و آمادۀ نوشیدن است، درنتیجه نیازی به گرم کردن ندارد. نیازی نیست برای تهیۀ آن هزینهای بپردازید. نیازی نیست محاسبه کنید که نوزاد شما روزانه به چه میزان شیر احتیاج دارد، و نیازی نیست برای تمیز و استریل کردن بطریها زمان بگذارید.
نکات تغذیهای برای افزایش شیر مادر
برای افزایش شیر مادر به نکات زیر توجّه کنید!

 دکتر سپهر پرهیزکار -جرّاح و دندانپزشک
دکتر سپهر پرهیزکار -جرّاح و دندانپزشک
خواه ناخواه عدّهای از مراجعان دندانپزشکی زنان باردار هستند. این قشر بهعنوان قشر آسیبپذیر، چه برای مادر و چه برای جنینی که در رحم زندگی میکند، همیشه جزئی از چالشهای درمانی بودهاند و درمانهای دندانپزشکی نیز از این قاعده مستثنا نیستند. اما سؤالی که همیشه برای مادران و خانوادۀ یک مادر باردار مطرح بوده این است که آیا درمانهای دندانپزشکی در دوران بارداری صورت میپذیرد؟ و درصورت انجام آیا خطری برای مادر و جنین ندارد؟ در این بحث کوتاه بر آن هستیم که به چند پرسش پرتکرار مراجعان پاسخ دهیم.
بهطور کلی در بیماران باردار حتّی درصورت نداشتن مشکلات پزشکی، دندانپزشک باید ملاحظات خاصّی را درنظر بگیرد تا درمانهای دندانپزشکی هیچ اثر ناخواستهای برای مادر و جنین نداشته باشد.
در مراجعه به دندانپزشکی تاریخچۀ کاملی از بیماریها و معالجات، داروهای مصرفی و هر نکتهای که بتواند دندانپزشک را در ارائۀ یک درمان بهتر یاری نماید، در اختیار دندانپزشک قرار دهید تا درصورت نیاز برای انجام درمان با متخصّص زنانی که تحتِنظر آن هستید مشورت شود.
یک اصل کلی در همۀ بیماریها پیشگیری است و این قضیه در دوران بارداری اهمّیت بیشتری پیدا میکند. بهترین راهکار برای جلوگیری از مشکلات دندانی در طی بارداری، درمان کلیۀ نیازهای دندانپزشکی پیش از اقدام به بارداری است. درمان کلیۀ پوسیدگیها، عصبهای درگیر، برداشتن جرم و پلاک و هر عاملی که احتمال درگیری را در دوران بارداری داشته باشد، طبق یک برنامۀ پیشگیری باید انجام شود.
بسیاری از بیماران جرمگیری را یک درمان غیرضروری و زیبایی تلقی میکنند، درصورتیکه جرم و پلاک عامل اصلی بیماریهای لثه است. در دوران بارداری بهعلّت تغییرات هورمونی بدن مادر احتمال التهاب لثه و خونریزی با کوچکترین تحریک مانند مسواک زدن بسیار شایع است که درصورت حضور جرم و پلاک این قضیه تشدید میشود. افزایش خونریزی از لثه در اثر تحریک از ماه دوم بارداری بسیار شایع است که تا بعد از زایمان نیز ادامه دارد و بعد آن به وضعیت طبیعی برمیگردد. علّت این مسئله تغییرات هورمونی است و حتّی ممکن است گاهی قسمتی از لثه برآمده شود. در اغلب موارد درمان خاصّی نیاز نیست و خودبهخود برطرف میشود و صرفاً برداشتن پلاک و بهداشت مناسب کافی است.
چنانچه بعد از بارداری متوجّه مشکلات دندانی شویم، چه اقداماتی را میتوان در طی دوران بارداری انجام داد؟
در سه ماهۀ اول بارداری تنها درمان انتخابی، که سلامت جنین را به خطر نیندازد، جرمگیری و کنترل پلاک مادر است، مگر آنکه نیاز به درمان اورژانس دندانپزشکی باشد.
بیخطرترین دوره برای انجام درمانهای معمول دندانپزشکی سه ماهۀ دوم بارداری است که در این دوره میتوان بیماریهای فعّال دندانی و مشکلاتی را که در سه ماهۀ سوم یا بلافاصله بعد از زایمان مادر را درگیر کند، تحت کنترل درآورد.
لازم است ذکر شود که در دوران بارداری درمانهای غیرمعمول شامل ایمپلنتهای دندانی، درمانهای زیبایی، روکش و ... جزء درمانهای معمول انتخابی قرار نمیگیرند و تا بعد از زایمان و پایداری وضعیت مادر به تعویق میافتند.
اوائل سه ماهۀ سوم نیز زمان مناسبی برای خدمات دندانپزشکی است اما بعد از آن درمانهای معمول بهتر است تا بعد از زایمان به تعویق افتد که علّت آن احتمال افت فشارخون مادر است. گفتنی است که مادر باردار هر موقع نیاز به دفع ادرار دارد میتواند دندانپزشک را در جریان قرار دهد تا درمان متوقّف شود.
یکی از بزرگترین نگرانیهای مادران باردار و پدر جنین، مضر بودن رادیوگرافیهای دندانی برای جنین در طی دوران بارداری است. تقریباً در تمام موارد مربوط به رادیوگرافی دندان، این ترس بیپایه و اساس است. امنیت رادیوگرافی دندانی بهطور مناسبی با روشهای مختلف ازجمله عکسبرداری سریع، پیشبند و یقۀ سربی و ... ایجاد میشود. البته دندانپزشک فقط درصورت لزوم اقدام به عکسبرداری میکند و تنها درصورت ضرورت و برای دستیابی به تشخیص و درمان مناسب این کار انجام میشود.
مسئلۀ چالشبرانگیز دیگر داروهای تجویزی در دوران بارداری برای مادران است که نگرانی برای سلامت جنین را ایجاد میکند. بهطور ایدئال در طی حاملگی، بهخصوص سه ماهۀ اول هیچ دارویی نباید تجویز شود که البته همیشه وضعیت ایدئال نیست. خوشبختانه اکثر داروهای مورد استفاده در دندانپزشکی میتوانند با ایمنی نسبی در دوران بارداری تجویز شوند.
لیدوکائین (برای تزریق)، استافینوفن، آموکسیسیلین، مترونیدازول و بهطور کلی بسیاری از داروهای دیگر برای مادر و جنین ایمن هستند. البته تأکید میشود که از مصرف خودسرانۀ هر دارویی در دوران بارداری خودداری نمایید و صرفاً دندانپزشک برحسب نیاز باید آن را تجویز کند.
سؤال شایع دیگری که بیماران باردار را نگران میکند، ترمیمهای آمالگام و خطر در معرض قرار گرفتن جیوه است. بهطور کلی در تحقیقات اثر زیانباری مشاهده نشده اما استفاده از آن در طی دوران بارداری بهتر است که محدود شود.
رابطهای بین بارداری و پوسیدگی دندانی وجود ندارد. بسیاری از مادران معتقدند که بارداری باعث از دست رفتن دندانهای آنها شدهاست. علّت اصلی این موضوع رژیم غذایی قنددار و رعایت نکردن بهداشت مناسب است که شرایط را برای پوسیدگی فراهم میکند. بدن به هیچوجه برای تأمین نیازهای نوزاد از دندانها کلسیم برداشت نمیکند.
با توجّه به حالت تهوّع صبحگاهی بیماران باردار، استفراغ بهعلّت داشتن اسید معده میتواند موجب سایش مینای دندان و بوی بد دهان شود که در این حالت استفاده از محلولهای خنثیکننده مانند جوششیرین و آب بعد از هر استفراغ توصیه میشود.
 دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
دکتر حمید سعیدی ساعدی - متخصّص رادیوانکولوژی
طبق بررسیهای انجامشده هر یک از روشهای کنترل بارداری هورمونی، چه به کمک قرص، تزریق و یا وسیلههای داخل رحمی (IUD) باشد و چه به کمک کاشت داروهای هورمونی، ممکن است خطر ابتلا به سرطان پستان را مقداری افزایش دهد.
سؤالی که در این زمینه مطرح است، این است که اگر شخصی از این روشها استفاده میکند و یا اینکه در چند سال گذشته این روشها را بهکار برده، آیا باید همواره نگران افزایش خطر ابتلا به سرطان پستان باشد یا نه؟
بسیاری از پزشکان بر این باورند که پاسخ به این سؤال احتمالاً «نه» است و باید این مطلب را در نظر داشت که این روشها بهتنهایی به میزان بسیار کمی خطر ابتلا به سرطان پستان را افزایش میدهند.
اگر شخصی روشهای کنترل بارداری هورمونی را در یک سال گذشته قطع کرده باشد، خطر ابتلا به سرطان پستان وی از این طریق تقریباً معادل زنی است که هرگز از این روشها استفاده نکرده است، ولی اگر زنی بالای چهل سال سن داشته و طبق سایر عوامل خطر مثل سابقة خانوادگی مثبت سرطان و اختلالات ژنتیکی و ارثی مستعدکنندة سرطان در معرض خطر ابتلا به سرطان پستان باشد، استفاده از روشهای ضدّ بارداری هورمونی میتواند خطر ابتلا به سرطان پستان را در وی افزایش دهد و به چنین افرادی باید تأکید کرد که از روشهای کنترل بارداری غیرهورمونی استفاده کنند.
پژوهشهای زیادی نشان دادهاند که در مقاطعی خطر ابتلا به سرطان پستان با استفاده از قرصهای ضدّ بارداری بهطور غیرمعمولی افزایش یافته است. بررسیها نشان دادهاند زنانی که قبل از سال 1980 از داروهای ضدّ بارداری استفاده میکردند، در افزایش خطر ابتلا به سرطان پستان قرار داشتند، چراکه داروهای آن زمان از مقادیر بالایی از ترکیبات هورمونی نسبت به داروهای موجود و در حال حاضر برخوردار بودند.
افزایش ابتلا به سرطان پستان تنها محدود به قرصهای جلوگیری از بارداری نیست و حتّی داروهای کاشتنی و یا تزریقی حاوی پروژسترون هم این خطر را افزایش میدهند.
نکتة مهم آن است که پس از قطع مصرف داروهای هورمونی ضدّ بارداری خطر ابتلا به سرطان پستان درنهایت به اندازة خطر زنانی خواهد شد که هرگز از این داروها استفاده نکردهاند. برای زنانی که داروهای ضدّ بارداری هورمونی را برای پنج تا ده سال و یا بیشتر استفاده کردهاند، پنج سال یا بیشتر پس از قطع مصرف این داروها خطر ابتلا به سرطان پستان همچنان کمی بالا باقی میماند، ولی زنانی که فقط به مدّت کوتاهی از این داروها استفاده کردهاند، افزایش خطر ابتلا به سرطان پستان در مدّت بسیار کوتاهتری از بین میرود.
نکتة مهمتر آن است که داروهای کنترل بارداری هورمونی تنها یکی از عوامل خطر سرطان پستان است و عوامل دیگری هم وجود دارند که با کنترل آنها میتوان از ابتلا به سرطان پستان جلوگیری کرد. در اینجا به بعضی از این عوامل اشاره میشود:
وزن
بررسیها نشان داده است زنانی که پس از هجده سالگی ده تا پانزده کیلوگرم افزایش وزن دارند، نسبت به زنانی که تنها دو و نیم کیلوگرم افزایش وزن دارند، در دوران پس از یائسگی در افزایش خطر بالاتری از ابتلا به سرطان پستان قرار میگیرند. یکی از دلایل این خطر افزایش تولید استروژن در بافتهای چربی این دسته از افراد چاق است که باعث میشود پس از یائسگی، سطح هورمونهای موجود در جریان خون همچنان بالا باقی بماند. از این رو همواره تأکید میشود که وزن افراد به منظور حفظ سلامتی در حدّ مناسب کنترل شود.
سبک زندگی
نتایج پژوهشها نشان داده است خطر ابتلا به سرطان در زنانی که برنامة ورزشی منظّمی دارند، نسبت به زنانی که ورزش نمیکنند، پایینتر است. سه تا چهار ساعت ورزش منظّم در هفته خطر ابتلا به سرطان پستان را بیست تا سی درصد کم میکند و طبق آخرین توصیههای پزشکی، زنان 45 تا 60 سال باید حداقل پنج روز در هفته برنامة ورزشی منظّم داشته باشند.
تراکم بافت پستان (Dense Breast)
اگر بافت پستانی شخصی متراکم باشد، این بدان معناست که در بافت پستان وی بافت چربی کمتر و بافت غددی و همبندی بیشتری وجود دارد. تراکم بافت پستان با افزایش سن کم میشود، ولی بعضی از زنان مسن همچنان بافت پستانی متراکمی دارند که میتواند این دسته از افراد را در معرض افزایش خطر ابتلا به سرطان پستان قرار دهد.
تنها راه شناسایی داشتن بافت پستانی متراکم انجام ماموگرافی و مشاوره با پزشک متخصّص جرّاح پستان است. امروزه به کمک ماموگرافی دیژیتال امکان شناسایی ضایعات غیرطبیعی در پستانهای متراکم، نسبت به روشهای قبلی ماموگرافی، به میزان بالاتری افزایش یافته است.
با این حال مسلّم است که در بسیاری از زنان جوان استفاده از روشهای ضدّ بارداری هورمونی سبب پیشگیری از حاملگیهای ناخواسته و عوارض همراه آن میشود و حتّی فوایدی در زمینة کاهش خطر ابتلا به سرطان تخمدان و رحم دارد و این فواید نسبت به افزایش خطر بسیار جزئی سرطان پستان قابل چشمپوشی است. با این حال اگر زنی سنّ بالای چهل سال دارد و یا با توجّه به سابقة خانوادگی و یا سایر عوامل در معرض افزایش خطر ابتلا به سرطان پستان قرار دارد، بهتر است از سایر روشهای ضدّ بارداری غیرهورمونی و یا حتّی انجام اقدامات جرّاحی کمخطر نظیر بستن لولههای رحمی (Tube Ligation, TL) و یا انجام وازکتومی در همسر وی به جای داروهای هورمونی استفاده کرد.
 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
اختلال ارگاسمی در زنان عبارت است از ناتوانی یا دشواری در رسیدن به اوج لذت جنسی، پس از آنکه به اندازۀ کافی از لحاظ جنسی برانگیخته و تحریک شدهاند. تعداد زیادی از زنان در رسیدن به ارگاسم، حتی پس از تحریک زیاد مشکل دارند.
میزان شیوع این اختلال نوسان زیادی دارد و حدوداً بین 10 تا 42 درصد زنان، اختلال ارگاسم دارند که میزان آن با توجّه به سن، فرهنگ و مدت و شدت آن در فرد میتواند متفاوت باشد. حدود ۱۰ درصد زنان در طول زندگی خود ارگاسم را تجربه نمیکنند.
برای آنکه اختلال ارگاسم را در فردی تشخیص دهیم، اول باید نشانههای آن بهمدت شش ماه در فرد وجود داشته باشد و دوم باید باعث پریشانی زیاد فرد شده باشد. همچنین برای تشخیص این اختلال، این نشانهها نباید با دلایل دیگری مانند مصرف مواد یا خشونت فیزیکی همسر یا داروی تجویزی یا یک عارضۀ پزشکی دیگر توجیه شود.
دلایل اختلال ارگاسمی در زنان
تشخیص اختلال ارگاسمی در زنان دشوار است. دلایل متفاوت جسمی، روانی و عاطفی میتواند در ایجاد آن نقش داشته باشد. ازجمله، افزایش سن، اثر جانبی برخی داروها، مانند داروهای ضدّ افسردگی، مشکلات پزشکی مانند دیابت، آسیب نخاعی، شرم و خجالت، سابقۀ مورد سوءاستفادۀ جنسی قرار گرفتن، سابقۀ جراحیهای زنان مانند برداشتن رحم، دلایل فرهنگی و مذهبی، وجود مشکلات روانشناختی مانند اضطراب و افسردگی با تأثیر غیرمستقیم بر ارگاسم، عزت نفس پایین، ترس از باردار شدن، شرم از اظهار نوع تحریکی که آنها را به ارگاسم میرساند، مشکلات ارتباطی با همسر یا تضادهای حلنشده در این مورد، و ترس از خوب عمل نکردن در رابطۀ جنسی.
بسیاری از زنان فکر میکنند که رسیدن به ارگاسم یا اوج لذت جنسی حق طبیعی زنان بهاصطلاح محترم نیست.
اختلال ارگاسم میتواند دائمی و یا آنکه در یک دورۀ زمانی محدود به شرایط خاص، شریک جنسی خاص یا نوع تحریک خاصی ایجاد شود؛ یا آنکه در همۀ شرایط و در همۀ انواع تحریکات، فرد به ارگاسم نمیرسد.
انواع اختلال ارگاسمی در زنان
درمان اختلال ارگاسمی در زنان
تشخیص نوع اختلال جنسی، اینکه اولیه است یا ثانویه یا موقعیتی و... در تشخیص و نتیجۀ درمان اختلال جنسی زنان مهم است. همچنین، باید بررسی شود که این اختلال فقط در ارتباط با همسر است یا در رابطه با هر جنس مخالف و در هر موقعیتی وجود دارد.
علل اختلال ارگاسمی در زنان هرچه باشد نیازمند بررسی و درمان بهموقع است. با شناسایی عوامل زمینهساز میتوان بهخوبی این اختلال را درمان کرد. فرد مبتلا نباید به این موضوع بیتوجه باشد، زیرا ترک یا کاهش روابط زناشویی بهعلت این اختلال میتواند شدت آن را افزایش دهد و فرد را در آینده با بحرانهای جدی در زندگی زناشویی دچار کند.
شناخت درمانی، زوجدرمانی، ذهنآگاهی، رفتاردرمانی، درمان دارویی و روشهای مسترز و جانسون ازجمله روشهای درمانی در این اختلالاند.

 دکتر سیدهسودابه ستارینژاد - جرّاح و متخصّص بیماریهای زنان، زایمان و نازایی
دکتر سیدهسودابه ستارینژاد - جرّاح و متخصّص بیماریهای زنان، زایمان و نازایی
ویروس پاپیلومای انسانی یا HPV یک ویروس حاوی DNA است که بیش از دویست ردة آن شناخته شده است و بیش از چهل نوع آن نواحی جنسی را درگیر میکند. یکی از عمدهترین راههای انتقال این ویروس تماس جنسی است. در اکثر مواقع عفونتهای ناشی از اچپیوی جدّی نیستند، نشانهای از خود بروز نمیدهند و خودبهخود و بدون نیاز به درمان از بین میروند. به دلیل همین بروز ندادن نشانههای ظاهری است که ویروس اچپیوی بهراحتی منتقل میشود و برخلاف باور عامّه -که ویروسهای دیگری همچون اچآیوی را خطر اصلی روابط جنسی محافظتنشده میدانند- اچپیوی این روزها شایعترین ویروسی است که با تماس جنسی منتقل میشود.
ویروس اچپیوی بهعنوان عامل چهار نوع سرطان شناخته میشود. تنها چند رده از این ویروس میتواند موجب بروز سرطان شود. سرطانهای حلق و دهان، سرطان آلت جنسی، سرطان مقعد و سرطان گردن رحم. تست پاپاسمیر مستمر و بهطور متوسّط هر سه سال برای افرادی که رحم دارند، یکی از راههای پیشگیری و درمان بهموقع سرطان رحم است. باقی ردههای ویروس تنها موجب بروز زگیلهای پوستی میشوند که بهراحتی هم قابل درماناند، امّا بسته به بدن فرد و سیستم ایمنیاش، نیاز به زمانهای متفاوتی برای دفع از بدن وجود دارد و تنها آزمایشهای ویژة بعد از طیّ درمان میتواند شخص را از وضع ویروس در بدنش مطمئن کند.
نهی و ممنوعیت برقراری روابط جنسی برای پیشگیری از شیوع این بیماری به هیچ وجه کافی نیست و تنها آگاهسازی و آموزش رعایت بهداشت جنسی میتواند از بروز آن پیشگیری کند. واکسیناسیون و تکمیل دورههای چندگانه بهترین و امنترین راه برای پیشگیری از ابتلا به ویروس برای همة افراد از هر جنس، گرایش و رفتار جنسی، بهویژه پیش از آغاز فعّالیت جنسی است. این واکسن میتواند احتمال ابتلا به سرطان رحم را تا هفتاد درصد و بروز زگیلهای تناسلی را تا نود درصد کاهش دهد. این واکسنها تأثیری بر انواع ویروسهای اچپیوی -که فرد ممکن است به آن مبتلا باشد- ندارند.
چطور ویروس اچپیوی وارد بدن ما میشود؟
انواع ردههای اچپیوی -که موجب بروز زگیلهای تناسلی میشوند- عمدتاً از طریق تماس پوستی در رابطة جنسی همراه با دخول منتقل میشوند. ویروس معمولاً در اطراف آلتهای جنسی و مقعد دیده میشود و تجمّع کمتری در ناحیة دهان یا گلو دارد.
زگیلهای تناسلی در افرادی که ناقل ویروس اچآیوی هستند، بعد از تماس با ویروس اچپیوی با احتمال بیشتری بروز پیدا میکند. قدرت سیستم ایمنی بدن یکی از مهمترین معیارها در بروز زگیلهای پوستی است. افرادی که بدنشان ایمنی پایینتری دارد، ازجمله آنها که به ویروس اچآیوی و یا سایر بیماریهایی که توان ایمنی بدن را پایین میآورد، مبتلا هستند، زگیلها را بیشتر بروز میدهند، چراکه توانایی کمتری برای مقابله با ویروس دارند. در طول رابطة جنسی مقعدی ویروس اچپیوی میتواند در ناحیة کانال مقعدی منتشر شود. بعضی از انواع اچپیوی میتواند موجب تغییراتی در برخی از سلولهای داخل مقعد شود و زمینة سرطان مقعد را فراهم آورد. در مردان هموسکچوال که اچآیوی مثبت هستند، احتمال بروز این تغییرات بیشتر گزارش شده است.
زگیلهای تناسلی کی و کجا بهوجود میآیند؟
زگیلهای تناسلی ممکن است بهصورت برجستگیهای بیدرد در ناحیة آلت جنسی و یا حول مقعد روی باسن دیده شود. زگیلها شکلهای مختلفی دارند. برخی به شکل یک لکّة سفید مسطّح و برخی دیگر مانند دستههای کوچک گلکلمی پدیدار میشوند.
زگیلها ممکن است چهار هفته تا هشت ماه بعد از تماس با ویروس اچپیوی و گاهی هم دیرتر بر سطح پوست ظاهر شوند و گاهی هم اصلاً زگیلی دیده نمیشود. انتقال ویروس از فرد ناقل به فرد دیگر ربطی به وجود زگیل در پوست ندارد و حتّی اگر زگیلی دیده نشود، ویروس همچنان میتواند از فردی به فرد دیگر منتقل شود. معمولاً در مراحل اولیة سرطان گردن رحم با منشأ اچپیوی هیچ علائمی دیده نمیشود، امّا این نشانهها میتواند شامل خونریزیهای شدید یا غیرطبیعی واژنی و یا خونریزی بین پریودها باشد.
چه آزمایشهایی ممکن است به تشخیص کمک کند؟
برای تشخیص تغییرات با منشأ ابتلا به ویروس اچپیوی در گردن رحم باید تست پاپاسمیر انجام دهید.
اچپیوی را چطور درمان کنیم؟
تلاش برای از بین بردن علائم و زگیلها کاملاً طبیعی است. درمان میتواند شامل فریز کردن و یا استفاده از مایعات و کرمهای موضعی باشد که بسته به نوع دارو با تجویز پزشک در یک بازه از چهار تا شانزده هفته استفاده میشود.
برای پیشگیری چه کنیم؟
واکسن گارداسیل بزنید. برای رابطة دهانی، مقعدی یا واژنی از کاندوم و یا سایر روشهای پیشگیری از انتقال بیماریهای آمیزشی استفاده کنید.
آیا ویروس اچپیوی از طریق بوسیدن هم منتقل میشود؟
جواب به این سؤال کمی پیچیده است، زیرا ویروس در بزاق فرد ناقل هم وجود دارد، امّا از طرف دیگر راه اثباتشدة انتقال این ویروس تماس با آلت جنسی فرد ناقل است. بنابراین امروزه بوسیدن یک نوع تماس جنسی با پتانسیل انتقال ویروس اچپیوی تلقّی نمیشود.
آیا همة ردههای ویروس اچپیوی خطرناکاند؟
تاکنون نزدیک به دویست رده از ویروس اچپیوی شناسایی شده است. اغلب ردهها سرطانزا نیستند و فقط زگیل یا ضایعات پوستی ایجاد میکنند و تنها برخی از ردهها خطر ابتلا به سرطان را افزایش میدهند. ردههای سرطانزا شامل ردة ۱۶، ۱۸، ۳۱، ۳۳، ۳۵، ۳۹، ۴۵، ۵۱، ۵۲، ۵۳، ۵۶ و ۵۹ هستند. راه انتقال ردههای خطرناک ویروس اچپیوی تماس جنسی است و دخول تنها یکی از راههای برقراری تماس جنسی است. بنابراین حتّی با فرض اینکه کسی تجربة دخول نداشته باشد، ولی در معرض تماس جنسی قرار گرفته باشد، میتواند به اچپیوی مبتلا شود. تست پاپاسمیر برای تشخیص ابتلا به ویروس برای پیشگیری از بروز و رشد سرطان رحم ضروری است. در صورت اصرار برای پیشگیری از هرگونه تغییر شکل مجرای داخلی واژن میتوان از سواپهای مخصوص با اندازة کوچکتر استفاده کرد و یا از سطح ضایعه نمونهبرداری کرد.
آیا درمان صد در صدی برای اچپیوی وجود دارد؟
خیر، هنوز روش درمانی با طول درمان مشخّص برای دفع کامل ویروس اچپیوی از بدن وجود ندارد و تنها برحسب توانایی سیستم ایمنی فرد مبتلا، ویروس ممکن است تا میزان زیادی غیرفعّال شود و یا کاملاً خارج شود.
آیا واکسن اچپیوی مؤثّر است؟
بله، استفاده از واکسن برای پیشگیری از ابتلا به اچپیوی مؤثّر است. اولین نوع واکسن اچپیوی -که به بازار آمد- سراویکس بود که بدن را بر ضدّ ویروس اچپیوی ردة ۱۶ و ۱۸ ایمن و بدین ترتیب از بروز سرطان رحم جلوگیری میکرد. امروزه گارداسیل و گارداسیل ۹ در بازار وجود دارند که بهترتیب بدن را در مقابل ردههای ۴، ۹ و هم ردة سرطانزای ویروس اچپیوی ایمن میکنند. البته باید توجّه داشت که این واکسنها باید قبل از سنّ شروع تماس جنسی و پیش از اولین تماس جنسی دریافت شوند. پروتکل استاندارد جهانی تزریق واکسن از یازده سالگی است و در مناطقی که فعّالیت جنسی افراد زودتر شروع میشود و یا سنّ بلوغ بهطور طبیعی پایینتر است، میتواند از ۹ سالگی هم دریافت شود. این واکسن باید دو بار قبل از ۱۵ سالگی و سه بار بعد از آن دریافت شود تا ایمنی کافی را ایجاد کند. گفته میشود که تزریق این واکسن در زنان تا ۲۶ سالگی و در مردان تا ۲۱ سالگی مؤثّر است و بعد از آن اثر کمتری دارد. البته کسانی که سیستم ایمنی ضعیف و یا بیماری زمینهای مثل دیابت دارند یا داروهای سرکوبگر ایمنی مثل کورتون دریافت میکنند، بیشتر در خطر ابتلا به ویروس اچپیوی قرار دارند و توصیه میشود که حتّی در سنین بالاتر هم واکسن دریافت کنند. توجّه داشته باشید که محدودیت سنّی خاصّی برای تزریق واکسن وجود ندارد و تزریق واکسن برای زنان بین ۹ تا ۲۶ سال و مردان بین ۱۱ تا ۲۶ سال یک توصیة جهانی است، چراکه اثربخشی این واکسن در این سنین زیاد است و بعد از آن، اثربخشی واکسن کم میشود. برای دریافت واکسن نیاز نیست که از مبتلا نبودن مطمئن باشید؛ در هر صورت واکسن میتواند در برابر ردههای دیگری که به آن مبتلا نیستید، ایمنی ایجاد کند.
آیا اچپیوی از مادر به فرزند انتقال مییابد و آیا میتوان با روش زایمان سزارین خطر انتقال را کم کرد؟
بله، متأسّفانه گزارش شده است که ویروس اچپیوی از طریق مادر به جنین منتقل میشود و ویروس انتقالیافته به جنین در دوران بارداری میتواند باعث بروز ضایعات در دهان و گلوی نوزاد شود. پژوهشها نشان میدهد که نوع زایمان یعنی سزارین و یا طبیعی تأثیری در میزان احتمال انتقال ویروس اچپیوی از مادر به جنین ندارد. در واقع متأسّفانه تاکنون روشی با اطمینان صد درصدی برای تضمین سلامت نوزادِ با والد یا والدین مبتلا به ویروس اچپیوی و یا تست تشخیصی برای تعیین سلامت نوزاد و یا کودکان زیر هفت سال نداریم. تنها توصیهای که باید جدّی گرفته شود، درمان ضایعات و زگیلهای فعّال پیش از آغاز بارداری است. تزریق واکسن در طول بارداری خطرناک است.
آیا اچپیوی از طریق شنا در استخر و یا لیزر مو منتقل میشود؟
خیر، تحقیقات زیادی دربارة احتمال انتقال ویروس اچپیوی در استخر انجام شده و نتایج این تحقیقات منفی بوده است. لیزر مو هم نمیتواند باعث انتقال ویروس شود.

 دکتر مریم یاسری- متخصّص بیماریهای داخلی و استادیار دانشگاه علوم پزشکی گیلان
دکتر مریم یاسری- متخصّص بیماریهای داخلی و استادیار دانشگاه علوم پزشکی گیلان
در حاملگی به علت ترشح هورمونهای جفتی، مانند هورمون رشد، هورمون آزادکنندة کورتیکوتروپین، لاکتوژن جفتی و پروژسترون، مقاومت به انسولین افزایش مییابد. شیوع دیابت بارداری در آمریکا، حدود شش تا هفت درصد است.
ریسکفاکتورهای دیابت بارداری
زمان غربالگری دیابت بارداری
در غیاب تست قند خون اولیه و یا تست خون اولیة منفی، هفتههای بیست و چهارم تا بیست و هشتمِ حاملگی زمان غربالگری است.
روش غربالگری
درمان تغذیهای
در تمام مبتلایان به دیابت بارداری، درمان تغذیهای با اهداف زیر انجام میشود:
توصیههای غذایی
محدودیت دریافت کربوهیدرات در رژیم غذایی، در حدِ چهل درصدِ کالری دریافتی است. مابقی کالری شامل پروتئین (بیست درصد کالری روزانه) و چربی (چهل درصد کالری روزانه) است و مصرف چربی اشباعشده باید کمتر از هفت درصد کل کالری روزانه باشد. مصرف لقمههای کوچک شبانه جهت جلوگیری از کتوزیس ناشی از ناشتایی لازم است.
عوارض دیابت بارداری بر جنین
عوارض مادری دیابت بارداری
پیگیری و پیشگیری از دیابت تیپ دو
1- آزمایش تحمل گلوکز خوراکی (OGTT) در طی چهار تا دوازده هفته پس از زایمان با تست تحمل گلوکز (GTT) دو ساعته با هفتاد و پنج گرم گلوکز توصیه میشود.
2- آزمایش قند خون پلاسما در حالت ناشتا (FPG)، به عنوان تست قابل قبول جهت بررسی پس از دیابت بارداری پذیرفته شده است.
3- پس از دیابت بارداری، بررسی سالانة تست تحمل گلوکزِ (GTT) دو ساعته با هفتاد و پنج گرم گلوکز یا آزمایش قند خون پلاسما در حالت ناشتا هر سه سال یک بار انجام میگیرد.
4- در افرادی با سابقة خانوادگی دیابت، چاقی و سایر ریسکفاکتورهای دیابت، پیشنهاد میشود بررسی دیابتِ تیپ دو هر یک تا دو سال انجام گیرد.
5- جهت پیشگیری از بیماری قلبی-عروقی در غیاب شواهد تیپ دو، رعایت رژیم غذایی سالم، کاهش وزن، فعالیت فیزیکی مناسب و ترک سیگار برای تمام خانمهایی که مبتلا به دیابت بارداری بودند، توصیه میشود.
 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
اگر تا بهحال به دنبال مصرف مکمّلهایی برای افزایش قدرت باروری بودهاید، به احتمال بسیار زیاد توصیههایی جهت مصرف اسیدفولیک دریافت کردهاید. اسیدفولیک شکلی از ویتامین B به نام فولات است که برای رشد گلبولهای قرمز و تولید DNA مورد نیاز است. فولات نقش مهمّی در تقسیم سلولی دارد و سطح پایین فولات خون با نوعی کمخونی همراه است. بهترین منابع غذایی حاوی اسیدفولیک، غلّات غنیشده است و فولات بهطور طبیعی در سبزیجات سبز تیره و مرکّبات یافت میشود.
اسیدفولیک چه مزایایی دارد؟
در صورت کمبود اسیدفولیک در بدن، لولۀ عصبی جنین ممکن است بهدرستی بسته نشود که این مسئله میتواند مشکلاتی به نام نقص لولۀ عصبی ایجاد کند. نقص لولۀ عصبی میتواند شامل موارد زیر باشد:
نوزادان مبتلا به آنانسفالی معمولاً زنده نمیمانند و افرادی که دارای اسپینا بیفیدا هستند، ممکن است بهطور دائم غیرفعّال شوند؛ امّا خبر خوب این است که مصرف اسیدفولیک میتواند نوزادتان را با احتمال بسیار زیاد از نقص لولۀ عصبی حفظ کند. با توجّه به نظر مرکز کنترل بیماریهای امریکا، اگر شما قبلاً نوزاد مبتلا به نقص لولۀ عصبی داشتهاید، دریافت اسیدفولیک به اندازۀ کافی میتواند خطر ابتلا به یک کودک دیگر با نقص عصبی لوله را تا هفتاد درصد کاهش دهد. اسیدفولیک همچنین میتواند از کودکتان در برابر شکاف لب و کام، تولّد زودرس، وزن کم هنگام تولّد، سقط جنین و رشد نامناسب در رحم محافظت کند.
زنانی که به اندازۀ کافی اسیدفولیک در رژیم غذایی خود دریافت نمیکنند، در معرض خطر بیشتری برای بچّهدار شدن با نقص لولۀ عصبی قرار دارند. اسیدفولیک میتواند به تقسیم سلولی کمک کند، درنتیجه رشد جنین بهخوبی پیش میرود. نقصهای لولۀ عصبی میتواند منجر به ناتوانی مادامالعمر و در بدترین حالت، مرگ زودرس شود. به یاد داشته باشید که اگر سابقۀ خانوادگی نقصهای لولۀ عصبی دارید، خطر ابتلای فرزندتان به نقص هنگام تولّد بیشتر است.
زنان چه موقع باید اسیدفولیک مصرف کنند؟
ناهنجاریهای جنینی در طی سه-چهار هفتۀ اول بارداری رخ میدهد، بنابراین مهم است که فولات در بدن شما در طول مراحل اولیۀ رشد مغز و نخاع نوزادتان وجود داشته باشد. اگر پیش از بارداری با پزشک خود مشورت کنید، حتماً به شما خواهد گفت که مصرف اسیدفولیک را پیش از اقدام به بارداری شروع کنید. تحقیقات مختلف نشان داده است زنانی که حداقل یک سال قبل از بارداری اسیدفولیک را مصرف میکنند، احتمال زایمان زودرس را به میزان پنجاه درصد یا بیشترکاهش میدهند. بهعلاوه، مرکز کنترل بیماریهای امریکا توصیه میکند که حداقل یک ماه قبل از اینکه باردار شوید و هر روز در دوران بارداری اسیدفولیک مصرف کنید. این مرکز همچنین توصیه میکند که در صورت امکان، تمام زنان در سنّ باروری هر روز یک دوز چهارصد میکروگرمی اسیدفولیک مصرف کنند؛ بنابراین شما میتوانید حتّی قبل از آنکه تصمیم به باردار شدن بگیرید، اسیدفولیک مصرف کنید. بر هیچکس پوشیده نیست که اسیدفولیک یک مادّۀ مغذّی اساسی در بدن است. امّا آیا مردان هم باید اسیدفولیک مصرف کنند؟
نقش اسیدفولیک در باروری مردان!
درست است که برای باروری موفّق به تخمک و اسپرم نیاز است، امّا لازم است بدانیم که اگرچه زنان در زمان تولّد با تمام تخمکهای خود به دنیا میآیند، بدن مردان بهطور روزانه اسپرم تولید میکند. درواقع 1500 سلول جدید اسپرم هر ثانیه تولید میشوند. این روند تولید اسپرم از سلولهای بنیادی تا سلول اسپرم حدود شصت روز طول میکشد. بر مبنای گزارشهای مطرحشده، سطح فولات اندازهگیریشده در مایع منی با تعداد اسپرم و سلامتی آن مرتبط است؛ بهگونهای که پژوهشهای گذشته نشان داده که سطح پایین فولات در مایع منی با ضعف اسپرم همراه است و از اینرو لازم است بدانیم که فولات نقش مهمّی در سلامت اسپرم دارد.
آیامصرف مکمّل اسیدفولیک باعث افزایش تعداد اسپرم میشود؟
پاسخ این است که ممکن است مصرف این مکمّل در تعداد اسپرمها اثرگذار باشد؛ اگرچه تحقیقات در این زمینه همچنان ادامه دارد. بهعلاوه، نتایج پژوهشی که اخیراً به بررسی آثار مکمّل روی و اسیدفولیک در مردان پرداخته نشان داده است زمانی که تعداد اسپرمها کم باشد، تحرّک اسپرم و درصد اسپرمهایی که شکل طبیعی دارند کم است.
چه میزان باید اسیدفولیک دریافت کرد؟
دوز توصیهشده برای همۀ زنان در سنّ باروری حدود چهارصد میکروگرم فولات در روز است. اگر هر روز مولتیویتامین مصرف میکنید، حتماً بررسی کنید که مقدار توصیهشده را داشته باشد. اگر به دلایلی نمیخواهید مولتیویتامین مصرف کنید، میتوانید مکمّلهای اسیدفولیک را مصرف کنید.
به یاد داشته باشید که در کشور ما بهطورکلی دوز چهارصد مورد تأیید و استفاده است و اثر مفید لازم را به جنین و مادر منتقل میکند. اگر فرزند قبلی شما نقص لولۀ عصبی داشته، توصیه میشود تحتِنظر پزشک میزان روزانۀ اسیدفولیک خود را تا چهارصد میکروگرم (همان چهارمیلیگرم) هر روز افزایش دهید.

 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
اختلال میل جنسی در زنان (Female Sexual Interest /Arousal Disorder) -که به آن سردمزاجی زنان نیز میگویند- کمبود یا عدم میل جنسی در یک دورۀ زمانی طولانی است.
اختلال میل یا برانگیختگی جنسی یا سردمزاجی زنان را براساس DSM -5 میتوان به شش نوع دائمی، اکتسابی، تعمیمیافته، موقعیتی، ناشی از عوامل روانشناختی و ترکیبی از عوامل دستهبندی کرد.
لازم است ذکر شود که در بسیاری از مواقع، میزان نیاز جنسی زنان و مردان متفاوت است و تنها براساس آنکه زنی یا مردی، همسر یا شریک جنسی خود را متّهم به سردمزاجی میکند، نمیتوان یک زن را سرد مزاج نامید؛ زیرا ممکن است میزان نیاز جنسی زن و مرد متفاوت باشد. تحقیقات نشان میدهد که چرخۀ جنسی زنان با مردان متفاوت بوده و خطی نیست. ممکن است زنی بدون آنکه میل جنسی در خود احساس کند، پس از تحریک جنسی برانگیخته و میل جنسی در او ایجاد شود. این درحالی است که مردانی که میل جنسی کمی دارند، بهطور معمول مشکل اختلال نعوظ نیز دارند. امّا در هر صورت یکی از مشکلاتی که برخی از زوجها با آن روبهرو میشوند، بیمیلی جنسی خانمهاست. برخی از مردان گله دارند که همسرمان سرد شده و این سردمزاجی شادی و نشاط زندگی مشترک را کمرنگ کرده است.
نشانههای اختلال میل جنسی یا سردمزاجی در زنان
1. علاقۀ فرد به فعّالیت جنسی کاهش یافته است یا بهطور کلّی وجود ندارد.
2. کاهش یا فقدان تفکّرات یا تخیلات جنسی
3. فرد برای فعّالیت جنسی پیشقدم نمیشود، یا کمتر از گذشته پیشقدم میشود.
4. فقدان یا کاهش هیجان و لذّت جنسی در اغلب فعّالیتهای جنسی
5. فقدان یا کاهش میل یا برانگیختگی جنسی در پاسخ به تحریکات جنسی
6. فقدان یا کاهش حسّاسیت اندامهای جنسی در حین فعّالیت جنسی
کم و زیاد شدن میل جنسی در انسان طبیعی است و میزان میل جنسی در طول زمان در ارتباط با شرایط، موضوعات شخصی و رابطۀ عاطفی و زناشویی تفاوت میکند؛ امّا برای تشخیص اختلال میل جنسی باید حداقل شش ماه در فرد تداوم داشته باشد و باعث پریشانی و آزار فرد شود. هر دوی این نشانهها میتواند مادامالعمر باشد، یا آنکه پیش از آن فرد میتواند برای مدّتی، زدگی جنسی طبیعی داشته باشد، سپس به اختلال میل جنسی دچار شود.
دلایل اختلال میل جنسی در زنان
برخی از دلایل میتواند زمینهساز اختلال میل جنسی یا سردمزاجی در زنان شود که ازجمله میتوان به موارد زیر اشاره کرد:
دیدگاه منفی دربارۀ رابطۀ جنسی
مشکلات میان فردی بین زوجین
نوع عملکرد شریک جنسی
استرسهای کودکی
علّت پزشکی و بیولوژیک ازجمله دیابت و مشکلات قلبی، تیروئید و فشار خون بالا، استعمال دخانیات و مصرف الکل، مشکلات کلیوی،MS و اثرات جانبی داروها
تجربۀ ناخوشایند سوءاستفادۀ جنسی و عاطفی در گذشته
مشکلات روانی مانند اضطراب و افسردگی و اختلال وسواس
استرسهای زندگی مانند از دست دادن شغل، فقر، مشکلات اقتصادی و...
تربیت سختگیرانه، مذهبی و متعصبانه در دوران کودکی
سکسهای عجولانه در دوران نامزدی بهدلیل فراهم نبودن شرایط
خاطرۀ بد از اولین رابطۀ جنسی
روابط تیرۀ زناشویی بهدلیل عدم اعتماد، خشم و ناامنی در کنار همسر
نقص در دانش جنسی یکی از زوجین یا هردوی آنان
زودانزالی مرد
داشتن تصویر بدنی نامناسب از خود و...
درمان سردمزاجی زنان یا اختلال میل جنسی در زنان
در بررسی و درمان اختلالات میل جنسی در زنان میتوان به رواندرمانی، ذهنآگاهی، رفتار درمانی، زوجدرمانی، درمان هورمونی و دارویی و استفاده از تکنیکهای مؤثّر اشاره کرد که به اختصار سه مورد شرح داده شد.
رواندرمانی
رواندرمانی سرد مزاجی زنان یا اختلال میل جنسی باید انفرادی و براساس شرایط هر فرد باشد. اکثر مواقع لازم است پیش از پرداختن مستقیم به اختلال میل جنسی در زنان، به مشکلات ازدواج و رابطه در آنها پرداخته شود؛ ازجمله راهکارهای پیشگیری و در عین حال بهبود اختلال یا کمبود میل جنسی در زنان، وقت گذاشتن برای روابط صمیمانۀ غیرجنسی است. زمانی که مرد به غیر از زمانهایی که قصد رابطۀ جنسی دارد، با همسر عشقبازی کند و ابراز علاقهمندی خود را نشان دهد، در رابطۀ جنسی پیشنوازی داشته باشد و بهسرعت کار را به انجام نرساند و رابطۀ جنسی را یک فرآیند بداند و نه عملی که هدفش رسیدن هرچه زودتر به ارگاسم و انزال است، در این صورت احتمال اختلال میل جنسی در زنان کاهش مییابد.
ذهنآگاهی
ذهناگاهی روش دیگری برای درمان سردمزاجی زنان است. اکثر افراد در گذشته یا آینده سیر میکنند. ذهنآگاهی بهفرد میآموزد چگونه در حال زندگی کند و از آن لذّت ببرد. اکثر افراد، یا نگران وقایع آتی هستند یا همواره افسوس گذشته را میخورند. بههمین دلیل آنچه اکنون در حال وقوع است را از دست میدهند. در حین فعّالیت جنسی لازم است تا فرد در لحظه حضور داشته باشد و فکرش درگیر وقایع دیگر نباشد. ذهنآگاهی بهفرد میآموزد به لحظۀ «اکنون» توجّه کند و ذهن خود را از درگیریهای دیگر رها کند. این مسئله در افزایش میل جنسی تأثیر دارد.
رفتار درمانی
درمان سردمزاجی زنان از طریق رفتاری، با بهکار بردن تکنیکهایی صورت میگیرد. ازجمله تکنیکهایی که در رفتار درمانی اختلال میل جنسی یا کمبود میل جنسی در زنان مورد استفاده قرار میگیرد، روش مسترز جانسون است.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
امروزه بانوان دوست دارند حتّی زودتر از مراجعه به آزمایشگاه از نتیجۀ تست بارداری خود مطمئن شوند، درحالیکه در زمانهای قدیم معمولاً چند ماه پس از بارداری، افراد از بارداری خود مطّلع میشدند و یقین پیدا میکردند که باردارند.
انواع تستهای تشخیص بارداری
تستهای ادراری
تستهای خون
تست ادراری
یکی از روشهای سریع و راحت برای بررسی حاملگی استفاده از تستهای ادراری است که خانمها معمولاً دو روز بعد از عقب افتادن عادت ماهانه، با اولین ادرار صبحگاهی از نتیجۀ آن مطلع خواهند شد. استفاده از تست ادراری بسیار آسان است و هر خانمی میتواند آن را بهراحتی انجام دهد.
تست خون
آزمایش خون یکی از قطعیترین و سریعترین روشهای تشخیص بارداری است که توسط پزشک انجام میشود. دقت تشخیص آزمایش خون بسیار بالاتر از تستهای ادراری است و حاملگی را 6 تا 8 روز پس از تخمکگذاری نشان میدهد. معمولاً خانمها برای تشخیص بارداری از تست ادرار و برای تأیید حاملگی از آزمایش خون استفاده میکنند.
نحوۀ تشخیص تستهای بارداری
معمولاً در تستهای بارداری از بررسی هورمون گنادوتروپین جفتی انسان یا HCG استفاده میشود. این هورمون 4 تا 7 روز پس از جایگزین شدن جنین در رحم بالا میرود و قابل ارزیابی در خون میشود. اگر تست خون زود انجام شود، میتواند منفی کاذب گزارش شود. بهترین زمان انجام آزمایش، صبح ناشتا است که غلظت خون بالاتر است و آزمایش بهتر میتواند غلظت هورمون را نشان دهد. برای نتیجۀ دقیق، بهترین زمان یک هفته بعد از تأخیر قاعدگی است که با اطمینان میتوان درمورد مثبت یا منفی بودن آزمایش تصمیم گرفت.
درصورتیکه حاملگی طبیعی نباشد و رشد جنین مناسب نباشد، یا حاملگی در خارج از رحم باشد، میزان بالا رفتن هورمون جفتی کمتر از حد طبیعی است. در حالت طبیعی معمولاً در طی 48 ساعت میزان خونی این هورمون باید دو برابر شده باشد.
 دکتر عیسی اسماعیلپور- جراح ـ دندانپزشک
دکتر عیسی اسماعیلپور- جراح ـ دندانپزشک
اگر در دوران بارداری دچار دنداندرد شوید، حتماً باید به دندانپزشکی مراجعه کنید؛ زیرا دنداندرد یکی از شدیدترین دردهایی است که در دوران بارداری ممکن است با آن مواجه شوید. امروزه با پیشرفت فناوری، درمانهای دندانپزشکی در درمانگاههای تخصصی برای خانمهای باردار بهراحتی انجام میشود.
پیش از بارداری
قبل از بارداری، چکاپ کامل دندان برای خانمهایی که تصمیم به بچهدار شدن دارند توصیه میشود. تمام خانمهایی که میخواهند بارداری برنامهریزیشدهای داشته باشند، بهتر است پیش از باردار شدن بههمراه دیگر معاینات پزشکی، معاینۀ دندانپزشکی نیز داشته باشند تا قبل از درمان، پیشگیری انجام دهند.
در دوران بارداری
در دوران بارداری هم ممکن است که با دنداندرد مواجه شوید. سوزش سردل در حاملگی شایع است، علت آن رفلاکس ترشّحات اسیدی است که باعث آسیب دندان میشود. بهدلیل تغییر هورمون در زنان باردار، بیشتر احتمال تورّم لثه وجود دارد، حتی ممکن است تورّم کانونی و شدید عروقی لثهها یک برجستگی به نام اپولیس حاملگی بهوجود بیاورد که اغلب پس از زایمان برطرف میشود؛ بنابراین خانمهای باردار باید بر لزوم تمیزی متناوب در طول این دوران آگاه باشند. استفاده از دهانشویۀ مناسب نیز میتواند مؤثر باشد.
درصورت مراجعه به دندانپزشک، وضعیت بارداری خود را به پزشک اطلاع دهید تا ایمنترین درمان برای شما انجام شود. اگر ازنظر دندانپزشک عفونت وجود داشته باشد و نیاز به آنتیبیوتیک باشد، مصرف آنتیبیوتیکهایی مثل آموکسیسیلین و سفالکسین در بارداری بیخطر است.
سه ماه اول بارداری
در سه ماه اول بارداری چون اعضای بدن جنین در حال شکلگیری است، بیشترین احتمال خطر برای مادر و جنین وجود دارد. در آغاز بارداری گاهی مادران از شروع بارداری خود بیخبرند و ممکن است با مراجعه به دندانپزشکی و گرفتن عکس رادیولوژی و تزریق بیحسی به جنین آسیب بزنند، به همین دلیل باید پیش از مراجعه به دندانپزشکی از باردار نبودن خود مطمئن شوند. درصورت لزوم به درمان دندان در سه ماه اول، خانم باردار باید نامۀ کتبی از پزشک زنان را برای انجام امور درمانی همراه داشته باشد.
سه ماه دوم بارداری
امنترین زمان برای درمان دندان، سه ماه دوم است، بنابراین اگر مادری پیش از دوران بارداری به سلامت دهان و دندان خود توجه نکرده باشد، بهترین زمان برای درمان دندان در این دوران است، البته لازم است نامۀ پزشک زنان را همراه خود داشته باشد.
سه ماه سوم بارداری
در سه ماه سوم بارداری بهدلیل بزرگ شدن جنین و نزدیک شدن به زمان زایمان، در بعضی مواقع تزریق بیحسی و درمان دندانپزشکی باعث زایمان زودرس میشود، اما درصورت اورژانسی بودن درمان، با مشاوره از پزشک زنان درمان لازم انجام میشود، زیرا دنداندرد و عفونت علاوهبر اینکه به مادر آسیب میرساند، با ورود عفونت به خون و رسیدن آن به جنین، سلامت جنین را نیز به خطر میاندازد.
 دکتر شاهین کوه منایی- فوق تخصّص غدد، رشد و متابولیسم کودکان و دانشیار دانشگاه علوم پزشکی گیلان
دکتر شاهین کوه منایی- فوق تخصّص غدد، رشد و متابولیسم کودکان و دانشیار دانشگاه علوم پزشکی گیلان
PKU نوعی بیماری ارثی است. انتقال یک ژن ناقص از پدر و مادر است که باعث میشود در چرخۀ سوختوساز یک مادۀ غذایی به نام فنیل آلانین، بیمار دچار مشکل شود. این بیماری بهدلیل ازدواجهای فامیلی در ایران شیوع بالایی دارد. حدوداً سالانه 300 تا 400 نفر با این بیماری در ایران به دنیا میآیند که اگر هنگام تولد بهموقع تشخیص داده شود، میتوان از عوارض آن جلوگیری کرد. تأخیر در تشخیص بیماری در نوزادان باعث کاهش IQ به میزان 5-4 واحد در هر ماه میشود، اما با درمان سریع و بهموقع، کودک میتواند زندگی کاملاً طبیعی داشته باشد.
علت بیماری کمبود آنزیم فنیل آلانین هیدروکسی لاز است که اسید آمینه را به تیروزین تبدیل میکند، بنابراین دراثر کمبود آن، فنیل آلانین در بدن تجمّع مییابد و به بافتهای بدن، بهخصوص مغز آسیب میزند و خود را بهصورت موارد زیر نشان میدهد: استفراغهای مکرر، بیقراری، عدم رشد دور سر، ضایعات پوستی، بوی زننده و نامطبوع در بیمار، ادرار و عرق و رنگ موی روشن (البته نه همیشه). پس از مدتی تأخیر در تکامل، عقبماندگی ذهنی، اختلال در راه رفتن و صحبت کردن و... بروز پیدا میکند.
درصورت تولد یک فرزند مبتلا، احتمال گرفتاری سایر بچهها 25 درصد است که خیلی زیاد است. بنابراین اگر والدین تصمیم به بچهدار شدن مجدّد داشته باشند، باید حتماً بررسیهای ژنتیکی انجام شود و با توجه به اینکه حتی با تشخیص در نوزادی، درمان تا آخر عمر باید ادامه داشته باشد، از طریق پزشکیقانونی مجوز سقط جنین هم صادر میشود.
مهمترین نکته در این بیماری تشخیص زودرس است و به همین دلیل برای همۀ نوزادان در بدو تولد تست غربالگری PKU انجام میگیرد. اگر این بیماری تشخیص داده شود، باید از شیرهای مخصوص فاقد فنیل آلانین استفاده کنند و این رژیم تا آخر عمر باید رعایت شود. اگر نوزادان در بدو تولد بدون علامت هستند، مهمترین نکته تست غربالگری برای تشخیص زودرس آنهاست.

 دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
دکتر آفاق حسنزادهراد -کارشناس مامایی، دکترای نورولینگوییستیکز
امروزه باتوجّه به افزایش سن ازدواج، سن بارداری نیز افزایش یافته است. اگرچه بسیاری از مادران در سنین بالا بارداری سالمی را تجربه میکنند، اما اگر سن بالای ۳۵ سال دارید و میخواهید باردار شوید، لازم است در این مورد بیشتر بدانید.
امکان بارداری بعد از ۳۵ سالگی
درست است که بعد از ۳۵ سالگی امکان بارداری وجود دارد، اما باید بدانید که ممکن است کمی طول بکشد تا باردار شوید. همانطور که میدانید همۀ خانمها با تعداد محدودی تخمک به دنیا میآیند. وقتی به 35 سالگی میرسید، عملاً این تخمکها از نظر کمّیت و کیفیت ضعیف میشوند و بارور شدن تخمک شما نسبت به دیگر افراد کمی سختتر خواهد بود. اگر سنّتان بیش از ۳۵ سال است، باید بدانید که گاهی ممکن است تا 6 ماه امکان بارداری برای شما وجود نداشته باشد.
بارداری چندقلویی
اگر سنّتان بالای 35 سال است، شما در معرض بارداری چندقلویی هستید، چون تغییرات هورمونی در شما ممکن است باعث شود چند تخمک در یک زمان آزاد شود. همچنین اگر از روشهای کمکباروری مثل IVF استفاده کرده باشید، احتمال بارداری چندقلویی افزایش مییابد.
دیابتِ بارداری
این نوع از دیابت در خانمها، در دوران بارداری بروز میکند و با افزایش سن، احتمال بروز آن نیز افزایش مییابد. گاهی دیابت بارداری نیاز به درمان دارد. درصورتیکه درمواقع لزوم درمان انجام نشود، احتمال افزایش وزن بیش از حدّ جنین و آسیب حین زایمان وجود دارد. همچنین احتمال بروز زایمان زودرس، فشار خون بالا و عوارض حین زایمان در مادران با دیابت بارداری زیاد است.
فشارِ خونِ بالا
باتوجّه به پژوهشهای انجامشده، پرفشاری خون در مادران باردارِ بالای ۳۵ سال بیشتر از مادران دیگر است. معاینات منظّم و گرفتن فشارِ خون طیّ این معاینات میتواند به حفظ سلامت مادر و جنین کمک کند.
تولّد جنین با وزن کم هنگام تولّد و زایمان زودرس
احتمال زایمان زودرس در مادران باردار با سن بیش از ۳۵ سال و به دنبال آن تولّد جنین با وزن کم هنگام تولّد وجود دارد.
نیاز به زایمان سزارین
مادران بالای ۳۵ سال نیاز به زایمان سزارین بیشتری نسبت به سایر افراد دارند. احتمال بروز جفتِ سرِراهی در این مادران، ممکن است یکی از علل نیاز به زایمان سزارین بیشتر باشد.
چگونه میتوان از عوارض احتمالی ناشی از بارداری در سن بالای ۳۵ سالگی پیشگیری کرد؟
در خانمهای بالای 35 سال، مراجعه به پزشک پیش از بارداری میتواند کمککننده باشد. به همین منظور، به آنها توصیه میشود حتماً قبل از اینکه اقدام به بارداری کنند، با پزشک خود مشورت نمایند. این مادران همچنین باید پس از بارداری تحت معاینات منظّم قرار گیرند.
داشتن رژیم غذایی مناسب حین بارداری
همانطورکه میدانید، در دوران بارداری مادران به اسیدفولیک، کلسیم، آهن، ویتامین Dو موادّ مغذی دیگر نیاز دارند که باید حتماً پس از مشورت با پزشک این موادّ غذایی را دریافت کنند. افزایش وزن مناسب این مادران در دوران بارداری نیز برای پیشگیری از بروز عوارض بسیار مهم است. داشتن فعالیت در مادران باردار سالمی که تحتِنظر معاینات دقیق هستند بلامانع است. مهم این است که برای داشتن یک بارداری ایمن حتماً تحتِنظر پزشک باشید.

 فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
فاطمه بیگلریان - کارشناس مامایی و کارشناسی ارشد روانشناسی بالینی-مشاور حوزۀ سلامت جنسی
اختلال ارگاسمی در زنان عبارت است از ناتوانی یا دشواری در رسیدن به اوج لذت جنسی، پس از آنکه به اندازۀ کافی از لحاظ جنسی برانگیخته و تحریک شدهاند. تعداد زیادی از زنان در رسیدن به ارگاسم، حتی پس از تحریک زیاد مشکل دارند.
میزان شیوع این اختلال نوسان زیادی دارد و حدوداً بین 10 تا 42 درصد زنان، اختلال ارگاسم دارند که میزان آن با توجّه به سن، فرهنگ و مدت و شدت آن در فرد میتواند متفاوت باشد. حدود ۱۰ درصد زنان در طول زندگی خود ارگاسم را تجربه نمیکنند.
برای آنکه اختلال ارگاسم را در فردی تشخیص دهیم، اول باید نشانههای آن بهمدت شش ماه در فرد وجود داشته باشد و دوم باید باعث پریشانی زیاد فرد شده باشد. همچنین برای تشخیص این اختلال، این نشانهها نباید با دلایل دیگری مانند مصرف مواد یا خشونت فیزیکی همسر یا داروی تجویزی یا یک عارضۀ پزشکی دیگر توجیه شود.
دلایل اختلال ارگاسمی در زنان
تشخیص اختلال ارگاسمی در زنان دشوار است. دلایل متفاوت جسمی، روانی و عاطفی میتواند در ایجاد آن نقش داشته باشد. ازجمله، افزایش سن، اثر جانبی برخی داروها، مانند داروهای ضدّ افسردگی، مشکلات پزشکی مانند دیابت، آسیب نخاعی، شرم و خجالت، سابقۀ مورد سوءاستفادۀ جنسی قرار گرفتن، سابقۀ جراحیهای زنان مانند برداشتن رحم، دلایل فرهنگی و مذهبی، وجود مشکلات روانشناختی مانند اضطراب و افسردگی با تأثیر غیرمستقیم بر ارگاسم، عزت نفس پایین، ترس از باردار شدن، شرم از اظهار نوع تحریکی که آنها را به ارگاسم میرساند، مشکلات ارتباطی با همسر یا تضادهای حلنشده در این مورد، و ترس از خوب عمل نکردن در رابطۀ جنسی.
بسیاری از زنان فکر میکنند که رسیدن به ارگاسم یا اوج لذت جنسی حق طبیعی زنان بهاصطلاح محترم نیست.
اختلال ارگاسم میتواند دائمی و یا آنکه در یک دورۀ زمانی محدود به شرایط خاص، شریک جنسی خاص یا نوع تحریک خاصی ایجاد شود؛ یا آنکه در همۀ شرایط و در همۀ انواع تحریکات، فرد به ارگاسم نمیرسد.
انواع اختلال ارگاسمی در زنان
درمان اختلال ارگاسمی در زنان
تشخیص نوع اختلال جنسی، اینکه اولیه است یا ثانویه یا موقعیتی و... در تشخیص و نتیجۀ درمان اختلال جنسی زنان مهم است. همچنین، باید بررسی شود که این اختلال فقط در ارتباط با همسر است یا در رابطه با هر جنس مخالف و در هر موقعیتی وجود دارد.
علل اختلال ارگاسمی در زنان هرچه باشد نیازمند بررسی و درمان بهموقع است. با شناسایی عوامل زمینهساز میتوان بهخوبی این اختلال را درمان کرد. فرد مبتلا نباید به این موضوع بیتوجه باشد، زیرا ترک یا کاهش روابط زناشویی بهعلت این اختلال میتواند شدت آن را افزایش دهد و فرد را در آینده با بحرانهای جدی در زندگی زناشویی دچار کند.
شناخت درمانی، زوجدرمانی، ذهنآگاهی، رفتاردرمانی، درمان دارویی و روشهای مسترز و جانسون ازجمله روشهای درمانی در این اختلالاند.

 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
چاقی چیست؟
بنا به تعریف، افزایش وزن بهمعنای داشتن BMI (شاخص تودۀ بدنی) 25-9/29 است و چاقی یعنی داشتن BMI 30 به بالا. سه سطح خطر برای سلامتی با BMI بالا وجود دارد:
BMI را میتوان از طریق جدولهای مربوط بهصورت آنلاین و یا از طریق وبگاههای مربوط بهدست آورد.
بلی. چاقی مادر باردار را در معرض مشکلات زیر قرار میدهد:
دیابت بارداری: دیابتی است که اولین بار در بارداری تشخیص داده میشود و احتمال سزارین را بالا میبرد، همچنین در آینده احتمال دیابت در مادر و فرزندش بالاتر است. افراد چاق باید در ابتدا و انتهای بارداری از نظر دیابت بارداری بررسی شوند.
پره اکلامپسی: اختلال فشارِ خونِ بالاست که در حین بارداری یا پس از آن رخ میدهد و بیماری شدیدی است که کل ارگانیزم مادر را تحت تأثیر قرار میدهد. همچنین، باعث نارسایی کلیه و کبد میشود و میتواند منجر به تشنج شود که در اینصورت اکلامپسی گفته میشود. این بیماری در شرایط ناراحتی باعث سکتۀ مغزی میگردد و درصورت شدت بیماری، درمان اورژانسی ختم بارداری برای پیشگیری از عوارض آن انجام میشود.
آپنه خواب: به قطع تنفّس برای مدت کوتاه در حین خواب گفته میشود و همراه با چاقی شایع است. در حین بارداری آپنه خواب نهتنها باعث خستگی میشود، بلکه احتمال فشار خون بالا، پره اکلامپسی و اکلامپسی و اختلالات قلب و عروق را بالا میبرد.
بلی. مشکلاتی که چاقی برای مادر و جنین ایجاد میکند به قرار زیر است:
از دست دادن بارداری: چاقی باعث افزایش سقط در مادران چاق در مقایسه با زنان با وزن طبیعی میشود.
نقص مادرزادی: مادران چاق درمعرض خطر بیشتری هستند، از نظر بهدنیا آوردن نوزادان با نقصهای قلبی و نقصهای لولۀ عصبی (مغز و نخاع).
ایجاد مشکل در تستها و روشهای تشخیصی: چربی زیاد در مادر، تشخیص مشکلات در آناتومی و ارگانهای مختلف جنین را در سونوگرافی با مشکل مواجه میکند، همچنین تشخیص صدای قلب جنین درحین زایمان بهدلیل چاقی شدید مادر با دشواری انجام میشود.
ماکروزومی: در این وضعیت ابعاد جنین بزرگتر از حد طبیعی است که باعث افزایش احتمال آسیبهای حین زایمان به نوزاد میشود، مانند آسیب به شانهها. درضمن، این نوزادان در آینده احتمال چاقی بیشتری نسبت به همسنوسالان خود دارند.
زایمان زودرس: بهدلیل ایجاد مشکلاتی مثل پره اکلامپسی و درمان آن بهصورت ختم زودرس بارداری، احتمال زایمان زودرس بالا میرود و نوزادان در مقایسه با نوزادانی که بهموقع بهدنیا آمدهاند، تکامل نیافته و درنتیجه در معرض انواع اختلالات و مشکلات کوتاهمدت و درازمدت قرار میگیرند.
مرگ حین زایمان: این وضعیت نیز در مادران با BMI بالاتر بیشتر دیده میشود. بنابراین، بهترین راه برای کاهش احتمال ابتلا به مشکلاتی که ذکر شد، کم کردن وزن قبل از اقدام به بارداری است و حتی کم کردن وزن به مقدار کم، مثلاً 5 تا 7 درصد وزن قبلی یا 5 تا 10 کیلوگرم تضمینکنندۀ سلامتی و راهی برای حاملگی ایمنتر است.
برای کاهش وزن باید کالریهای مصرفی را سوزاند. این کار نیاز به فعالیت و ورزش منظم دارد و خوردن غذاهای سالم. برای داشتن رژیم غذایی سالم و مناسب ممکن است پزشک، ویزیت متخصص تغذیه را پیشنهاد کند. افزایش فعالیت فیزیکی نقش مهمی در کاهش وزن دارد. فعالیت درحد متوسط مثل دوچرخهسواری، پیادهروی تند به مدت 60 دقیقه و فعالیت شدید مثل شنای فعال و دویدن به مدت 30 دقیقه در بیشتر روزهای هفته بسیار کمککننده است و لازم نیست تمام این فعالیتها در یک وعده انجام شود، مثلاً میتوان به مدت 20 دقیقه و 3 بار در روز انجام داد.
اگر از کاهش وزن از طریق رژیم غذایی و ورزش خسته شدهاید و در عین حال هنوز BMI 30 یا بالاتر و یا حداقل 27 دارید و شرایط خاصی مثل دیابت و بیماری قلبی نیز دارید که کاهش وزن شدید به شما توصیه میشود، این داروها میتوانند کمککننده باشند، ولی باید زیرنظر متخصص تغذیه تجویز شوند. البته، درصورتیکه بهزودی قصد بارداری دارید یا باردار هستید مصرف آن توصیه نمیشود.
جراحیهای bariatric (روشهای جراحیای که برای کاهش وزن و درمان چاقی انجام میشوند) پیشنهاد خوبی برای افراد چاقی است که بهدلیل چاقی دچار بیماریهای مختلف میشوند. اگر جراحی انجام دادهاید، باید حامله شدن را 1 تا 4 سال، یعنی در زمانیکه بهسرعت در حال کاهش وزن هستید به تعویق بیندازید و اگر مشکل نازایی دارید، این کاهش وزن سریع میتواند به حل مشکلات باروری کمک کند و حتی منجر به حاملگی ناخواسته شود. بعضی از این جراحیها روی جذب داروها ازجمله قرصهای جلوگیری از بارداری تأثیر میگذارند، بههمین دلیل باید از روش دیگری غیر از قرص برای جلوگیری از بارداری استفاده کرد.
برخلاف خطرهای بسیار زیاد چاقی، همراه بارداری میتوانید درحالیکه چاق هستید حاملگی خوبی داشته باشید. اگر بهدقت مراقب افزایش وزن خود باشید و رژیم غذایی سالمی داشته باشید و به ورزش و مراقبت بارداری منظم بپردازید، دچار عوارض بارداری نمیشوید و مراحل زایمان را نیز بهخوبی طی خواهید کرد.
ایجاد تعادل بین خوردن غذاهای سالم و ماندن در یک وزن متعادل برای سلامتی مادر و جنین در سه ماهۀ دوم و سوم بارداری بسیار مهم است. یک مادر باردار متوسط 300 کالری اضافه در روز نسبت به قبل از بارداری نیازمند است که این کالری اضافه میتواند یک لیوان شیر چرب و نصف ساندویچ باشد. با مشاوره با یک متخصص تغذیه میتوان رژیم غذایی سالمی فراهم کرد.
اگر فردی هستید که هرگز ورزش نمیکردید، حاملگی زمان بسیار خوبی برای شروع آن است. درمورد ورزش و زمان و نوع آن با پزشک خود مشورت کنید. با حداقل 5 دقیقه در روز شروع کنید و هر هفته 5 دقیقه به آن اضافه کنید. هدف نهایی فعال بودن بهمدت 30 دقیقه در تمام روزهای هفته است و برای شروع، پیادهروی بهترین انتخاب است. شنا هم ورزش خوبی برای خانمهای باردار است. آب محافظ خوبی در برابر آسیب ناشی از کششهای عضلانی است.
زنان با چاقی و اضافهوزن مراحل زایمان طولانیتری نسبت به زنان با وزن طبیعی دارند و پایش جنین نیز در طول این مدت سختتر خواهد بود. بههمین دلیل چاقی در حین بارداری احتمال سزارین را افزایش میدهد و از طرفی زایمان با سزارین احتمال عفونت، خونریزی و سایر عوارض را نسبت به زنان با وزن طبیعی بالاتر خواهد برد.
وقتی با نوزاد خود در خانه هستید همچنان به عادتهای ورزشی و خوردن غذاهای سالم پایبند باشید تا به یک وزن طبیعی برسید. شیر دادن با پستان در سال اول زندگی نوزاد توصیه میشود. تغذیه با شیر مادر نهتنها بهترین راه تغذیۀ نوزاد است، بلکه به کاهش وزن در دوران بعد از تولد نوزاد نیز کمک میکند. مادرانی که به نوزاد خود حداقل برای چند ماه شیر میدهند سریعتر از زمانیکه شیر نمیدهند اضافهوزن بارداری را کم میکنند.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
روز اول آگوست بهعنوان روز جهانی شیر مادر و اول تا هفتم این ماه بهعنوان هفتۀ جهانی شیر مادر نامگذاری شده است که نشان از تلاش جامعۀ جهانی برای حفاظت، ترویج و حمایت از تغذیه با شیر مادر است.
برای اهمیت به تغذیه با شیر مادر در ایران مادران شیرده میتوانند تا 24 ماهگی کودک، روزانه یک ساعت از مرخصی شیردهی استفاده کنند. شیر مادر از غدههای شیر در سینۀ مادر تولید و از طریق مجاری شیری به نوک پستان هدایت میشود تا کودک بتواند از آن تغذیه کند. وقتی کودک نوک پستان را مک میزند، دو هورمون به نام اکسیتوسین و پرولاکتین در بدن مادر ترشح میشود که اکسیتوسین مسئول خروج شیر از پستان مادر و پرولاکتین مسئول تولید شیر از پستان است.
فواید تغذیه با شیر مادر برای نوزاد
شیر مادر بهترین مادۀ غذایی برای تغذیۀ کودک در طی دو سال اول تولد است که در 6 ماه اول تولد، کودک به هیچگونه مادۀ غذایی بهجز شیر مادر نیاز ندارد.
جلوگیری از بیماریهای عفونی نوزاد مانند عفونت گوش، عفونت ریه و سیستم گوارش در نوزاد
هضم آسان شیر در سیستم گوارش کودک
جلوگیری از سندروم مرگ ناگهانی نوزادان
فواید شیردهی برای مادر
آسان بودن تهیۀ شیر و بهصرفه بودن ازنظر اقتصادی
کم کردن اضافهوزن مادر پس از زایمان
کمک به جمع شدن رحم بعد از زایمان، جلوگیری از خونریزی پس از زایمان و جلوگیری از عفونتهای رحمی
افزایش تعلقِخاطر و وابستگی به نوزاد
برخی تحقیقات نشان دادهاند که احتمال سرطان پستان در مادر بهدلیل تغذیۀ نوزاد با شیر مادر کاهش یافته است که ممکن است علت آن کم شدن تماس با هورمون استروژن در طی شیردهی در سلولهای پستان باشد.
شیر مادر بهترین و کاملترین غذای کودک است و هیچ شیر خشکی نمیتواند به ترکیب چربی، پروتئین، کربوهیدرات، پادتن و مواد غذایی دیگر موجود در شیر مادر برتری پیدا کند.
در طی 6 ماه اول تولد، کودک علاوهبر شیر مادر به هیچ مادۀ غذایی دیگر احتیاجی ندارد و مادرانی که نوزاد خود را با شیر مادر تغذیه میکنند بدنشان خیلی سریعتر به زمان قبل از حاملگی برمیگردد و احتمال آسم و آلرژی در کودکان تغذیهشده با شیر مادر بسیار کمتر است.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
غدد بارتولن دو غدّۀ ترشّحی کوچک هستند که در طرفین مدخل واژن و در زیر پوست قرار دارند و در حالت عادی قابل مشاهده و لمس نیستند. ترشّحات این غدد وارد واژن شده و سبب لغزندگی و مرطوب ماندن واژن میشود. گاهی مجرای ترشّحی این غدد مسدود میشود که این امر سبب تجمّع ترشّحات در غدد بارتولن شده و تورّم آنها باعث بروز کیست میشود.
شیوع این کیستها دو درصد است و بیشتر در زنان در سنین باروری رخ میدهد. این کیستها غالباً بدون علامت هستند و در معاینه به صورت تورّم یکطرفه قابل مشاهدهاند، اما گاهی بزرگ میشوند که در این صورت احساس توده در مدخل واژن باعث شکایت بیمار میشود.
عفونت ثانویۀ کیستهای بارتولن با باکتریهایی نظیر کلامیدیا، گنوره و باکتریهایی که بهطور معمول در دستگاه گوارش وجود دارند، مانندE. coli سبب بروز آبسۀ بارتولن میشود که در این صورت ترشّحات چرکی در غدّۀ بارتولن تجمّع مییابد و التهاب بافت اطراف به شکل گرمی و قرمزی پوست کاملاً مشهود است.
آبسههای بارتولن درد زیادی دارند و راه رفتن و نشستن با آن ممکن است دردناک باشد و گاهاً علائمی نظیر تب و ضعف نیز وجود دارد.
کیستهای بارتولن معمولاً نیاز به درمان خاصی ندارند. در بعضی موارد این کیستها خودبهخود تخلیه میشوند و از بین میروند. نشستن در وان آب گرم چند بار در روز هر بار بهمدت 10 تا 15 دقیقه و کمپرس با حولۀ گرم میتواند کمککننده باشد. چنانچه کیست آنقدر بزرگ باشد که برای بیمار آزاردهنده باشد میتوان با استفاده از تکنیکهای جراحی ترشّحات را تخلیه کرد.
زمانیکه کیست بارتولن تبدیل به آبسۀ بارتولن شده باشد تجویز آنتیبیوتیک و تخلیۀ ترشّحات آبسه با روشهای جراحی باید مدّ نظر قرار گیرد. بیمار 24 ساعت پس از تخلیۀ آبسه احساس بهتری خواهد کرد.
در موارد عودهای مکرر کیست بارتولن، برداشتن غدۀ بارتولن گزینۀ درمانی مؤثّر خواهد بود. در زنان باردار درمان کیست و آبسههای بارتولن مشابه زنان غیرباردار است.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
بسیاری از اقوام و همراهان بیماران مبتلا به سرطان سینه این دلنگرانی را دارند که با توجه به اینکه یکی از نزدیکانشان مبتلا به سرطان سینه شده است چقدر خودشان در معرض خطر بیشتر ابتلا به این بیماری قرار دارند. لازم است بدانیم تنها حدود 20 درصد موارد سرطان پستان در زمینۀ ارث و وراثت است و بیش از 80 درصد مبتلایان بدون سابقۀ خانوادگی مشخص به این بیماری مبتلا میشوند.
اغلب موارد ارثی سرطان سینه در زمینۀ تغییرات ژنی در دو ژن BRCA1 و BRCA2 است که این دو ژن در رشد و نمو طبیعی و ترمیم سلولهای سینه و تخمدان نقش عمده و اساسی دارند.
سرطان سینه بیشتر از خانوادۀ پدری به ارث میرسد یا مادری؟
اگرچه سرطان سینه بیشتر در زنان رخ میدهد تا مردان، تغییرات ژنتیکی به ارث رسیده میتواند هم از خانوادۀ پدری به ارث برسد و هم از خانوادۀ مادری؛ بنابراین سابقۀ خانوادگی پدر و مادر بسیار حایز اهمیت است. اینکه انواع سرطان سینۀ ژنتیکی رفتار مهاجمتری دارند یا نه، هنوز مشخص نشده، هرچند بعضی از پژوهشها نشان داده که انواعی از سرطان سینه، که در زمینۀ ژن BRCA1 پدید میآیند، رفتار مهاجمتری دارند. اگر شخص مادرش مبتلا به سرطان سینه باشد و از طرف دیگر تغییرات ژنتیکی در ژن BRCA1 را نیز بههمراه داشته باشد، خطر ابتلا به سرطان سینه بیش از 50 تا 80 درصد خواهد بود.
پرسشی که مطرح است این است که کدام شرایط بیانگر سابقۀ مثبت ابتلا به سرطان سینۀ ارثی است؛ زنانی که اقوام درجه اول و نزدیکشان دچار سرطان سینۀ ارثی شدهاند، بهخصوص در آنهایی که فرد مبتلا سنّ پایینتری دارد در بیشترین خطر ابتلا به سرطان سینۀ ارثی قرار دارند.
در چه سنّی باید بررسی ژنتیکی BRCA1 برای اقوام بیمار مبتلا به سرطان سینۀ ارثی درخواست کرد؟
هرچند بسیاری توصیه کردهاند که در سنّ 18 سال به بالا این تست انجام شود، بااینحال باید مدّ نظر داشت از آنجا که در سنین 20 تا 30سالگی بهندرت سرطان سینه رخ میدهد، در افراد BRCA1 مثبت، توصیههای غربالگری تشخیصی با سایرین متفاوت نخواهد بود و فقط سنّ شروع غربالگری در سنین پایینتر و با سختگیری بیشتر خواهد بود. بااینحال اگر یکی از اقوام درجه اول (مادر، خواهر و دختر) شخص مبتلا به سرطان سینه شود، خطر ابتلای آن شخص نسبت به افرادی که چنین سابقهای را ندارند دو برابر خواهد بود. اگر دو نفر از اقوام درجه اول به این بیماری مبتلا شوند این خطر 5 برابر خواهد شد.
درمجموع باید به یاد داشت که سرطان سینه یک بیماری چندعاملی است و ترکیبی از عوامل در پیدایش آن نقش دارند. هر چقدر سنّ یک خانم بالاتر میرود خطر ابتلای وی به سرطان افزایش مییابد و از آنجا که این بیماری بیشتر در زنان رخ میدهد، جنس زن و افزایش سن عمده علت سرطان سینه است. اغلب سرطانهای سینه در سنین بالای 50 سال رخ میدهد، هرچند در کشور ما متأسفانه متوسطِ سن حدود 10 سال پایینتر است.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
تورشن تخمدان (پیچخوردگی تخمدان) وضعيتي است که تخمدان در آن به اطراف رباطهايي كه آن را در جاي خود نگه ميدارند پيچ میخورد. اين پيچخوردگي، خونرساني به بافت تخمدان را متوقّف و يا مختل میكند. بنابراین، اين امر منجر به مشكلاتی میشود كه ناشي از كمبود خونرساني است؛ بهطوريكه اگر اين حالت طولاني شود، باعث از بین رفتن بافتِ تخمداني (نكروز) میشود. معمولاً در تورشن يك تخمدان درگير میشود.
علائم پیچخوردگی تخمدان
تشخيص پیچخوردگی تخمدان
تشخيص تورشن تخمدان سخت است و حتماً در تشخيص افتراقي آن، آپانديسيت، گاستروانتريت (بیماری التهاب معدهای رودهای) و عفونت مجاري ادراري را بايد مورد توجه قرار داد.
شيوع تورشن تخمدان
تورشن تخمدان در هر سنّي، از نوزادي تا يائسگي میتواند اتفاق بيفتد، اما سنّ شايع آن بين٢٠ تا٤٠ سالگي است.
علل تورشن تخمدان
درمان تورشن تخمدان
تنها راه درمان تورشن تخمدان از طریق جراحي است كه به روش باز يا لاپاراسكوپي انجام میشود كه با توجه به شرايط بيمار و تبحّر جراح میتواند عمل به هر دو روش انجام شود. در حين عمل جراحي اگر جراح متوجه آسيب بافت تخمداني (نكروز)، بهدليل قطع طولانيمدت جريان خون تخمدان شود، مجبور خواهد بود بافت تخمدان را خارج كند و اگر جريان خون تخمدان بهطور كامل قطع نشده باشد و بافت تخمدان نكروز نشده باشد، معمولاً پيچخوردگي باز میشود و حتي میتواند با يك بخیه جراحی ثبات تخمدان را افزايش داد؛ البته بيمار تا مدتي بايد تحتنظر باشد و از كارهاي سنگين اجتناب كند.

 دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
شایعترین زمان برای عفونت پستان دوران بعد از زایمان و شیردهی است. استاف طلایی و استرپتوکوک دو میکروب شایعاند. آبسۀ پستان بهدنبال عفونت با استاف بهصورت تندرنس موضعی، قرمزی محل و تب مشخص میشود. این آبسه در نقاط مختلف پستان بهصورت منفرد یا متعدد دیده میشود. قبلاً تمام این آبسهها با درناژ جراحی (تخلیه بهوسیلۀ برش جراحی) درمان میشدند اما اخیراً درمان با آنتیبیوتیک و آسپیراسیون مکرر انجام میشود و درمان جراحی برای موارد عدم پاسخ به درمان با این روش نگه داشته میشود.
سونوگرافی در تعیین میزان گسترش بیماری کمککننده است. تفاوت عفونت استاف و استرپتوکوک در گسترش بیماری است. در استاف بهصورت موضعی و عمقیتر و در استرپتوکوک بهصورت منتشر و سطحی است. درمان بهصورت کمپرس گرم و آنتیبیوتیک (پنیسیلین یا سفالوسپورین) است.
در عفونتهای مزمن بررسی از نظر سل، میکروبهای هوازی و بیهوازی و قارچها مهم است. در بیمارانی که به درمان آنتیبیوتیک و درناژ جواب نمیدهند، بیوپسی از جدار حفرۀ آبسه در زمان انسزیون (برش جراحی) و درناژ جراحی لازم است. در مواقعی که درناژ چرکی از نوک سینه وجود داشته باشد شیردهی متوقف و درمان جراحی انجام میشود. در مواقعی که ترک نوک سینه و توقف شیر وجود داشته باشد عفونت بهصورت برگشتی به بافت پستان منتقل میشود. در این موارد تخیلۀ پستان با پمپ ساکشن سینه به کاهش زمان بیماری کمک میکند.
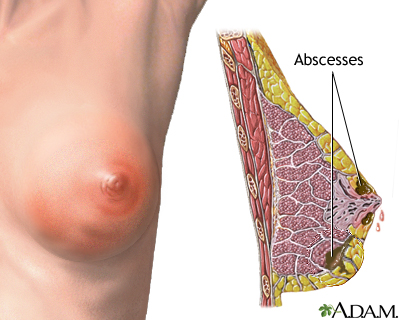
 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
ختنه ازنظر آموزههای دینی در اسلام و یهودیت واجب شرعی است، اما با افزایش ارتباطات و آگاهی افراد به یافتههای علمی، همواره این سؤال از جانب افراد مختلف و بهخصوص والدین، پیش از ختنۀ فرزندشان مطرح میشود که آیا واقعاً انجام این عمل و تحمیل مشکلات و عوارض آن بر کودک و خانوادهاش ازنظر علمی لازم است و فایدهای دارد؟ تحقیقات علمی مختلفی در جوامع گوناگون انجام شده و نتیجههای متفاوتی بهدست آمده است. در این مقاله سعی شده که خلاصۀ نتایج بیان شود.
بهداشت فردی
بهداشت فردی همیشه علت اصلی ختنه بوده است. محیط زیر پوست ختنه معمولاً مرطوب و تمیز کردن زیر آن مشکل و گاهی غیرممکن است. تجمّع باکتریها در محیط مناسب زیر پوست ختنه احتمال عفونت ادراری را در اطفال زیر یک سال (تقریباً 10 برابر) افزایش میدهد. تجمّع ترشّحات طبیعی زیر پوست ختنه Smegma و آلوده شدن آن به باکتریها میتواند منجر به بوی نامطبوع شود. امکان تجمّع قارچ در زیر پوست ختنه و حتی عفونت کاندیدایی آلت در افراد ختنهنشده بیشتر است. در پژوهشی در استرالیا نشان داده شده که امکان تجمّع قارچ در اطراف سر آلت پسران پیش از ختنه 12 درصد و پس از آن 1 درصد بوده است.
بیماریهای التهابی پوستی
امکان بیماریهای التهابی سر آلت (Balanitis) و پوست ختنه (posthitis)، درصورت ختنه نشدن تا دو برابر افزایش مییابد. این امر، بهخصوص در افراد دیابتی بسیار مهم است و احتمال بروز عفونت و التهاب سر آلت و پوست اطراف آن 35 تا 40 درصد افزایش مییابد.
بیماریهایی مثل پسوریازیس، لیکن پلان یا بونوئید پاپولوزیس و... در سر آلت در افراد ختنهنشده بیشتر دیده میشود. بونوئید پاپولوزیس با عفونت زگیل تناسلی ارتباط داشته و امکان سرطانی شدن دارد.
فیموزیس
چسبیدن پوست ختنه به سر آلت و عفونت زیر آن را فیموزیس میگویند. منطقاً درصورت ختنه چنین امکانی وجود ندارد. این بیماری گاهی منجر به مشکلات اورژانس میشود و ختنه را الزامی میکند، اما درمواردی که ختنه انجام نشود احتمال ابتلا به سرطان سر آلت را افزایش میدهد.
عفونت ادراری
با توجه به نوع پوشش سلولی پوست ختنه و محیط مرطوب و مناسب آن برای اتصال باکتریهای تاژکدار (مثل ایشرشیاکولی) امکان عفونت ادراری و عفونت تبدار کلیهها در کودکان و مردان ختنهنشده بیشتر میشود. این مسئله در کودکان زیر یک سال اهمیت بیشتری دارد و امکان عفونت تا 10 برابر افزایش مییابد. در یک پژوهش گسترده امکان عفونت ادراری در طول عمر مردان ختنهنشده 24 درصد بوده، درحالیکه این حالت در مردان ختنهشده فقط 8 درصد مشاهده شد.
بیماریهای مقاربتی
از اوایل قرن نوزدهم، محققان متوجه شدند که احتمال ابتلا به سیفلیس در مردان ختنهشده کمتر است. در یک پژوهش احتمال ابتلا به سیفلیس در مردان ختنهنشده 9 برابر و امکان ابتلا به سوزاک 3 برابر افراد ختنهشده بود. در یک پژوهش گسترده در سال 2006 با بررسی مقالات از امریکا، انگلیس، استرالیا، پرو، هند و افریقا معلوم شد که ختنه احتمال ابتلا به سیفلیس را 39 درصد، احتمال ابتلا به شانکروئید را تا 88 درصد و احتمال ابتلا به تبخال تناسلی را تا 12 درصد کاهش میدهد.
پوشش پوست ختنه دارای سلولهایی به نام لانگرهانس است. این سلولها محل تجمّع و تکثیر ویروس HIV است و آن را به لنفوسیتهای CD4 و غدد لنفاوی انتقال میدهند. ختنه امکان این اتفاق را کاهش میدهد و بههمین دلیل سازمان بهداشت جهانی به ختنه در کشورهای افریقایی با شیوع بالای HIV توصیه کرده و این مسئله تأثیر مثبتی در کاهش ابتلا و مرگومیر ایدز داشته است.
سرطان آلت تناسلی و عفونت زگیل تناسلی HPV
از دیرباز رابطۀ بین سرطان آلت تناسلی و ختنه نشدن شناختهشده بود. ختنه نکردن احتمال ابتلا و دوام عفونتهای زگیل تناسلی را افزایش میدهد و از سویی دیگر، نشان داده شده که سوشهای خطرناک HPV در افراد ختنهنشده بیشتر دیده میشود. در یک متا آنالیز مشخص شد که ختنه حدود 2 برابر احتمال حفاظتی علیه انواع خطرناک HPV را افزایش میدهد.
پیشتر هم گفته شده بود که فیموزیس و تغییرات التهابی پوستی ناشی از آن در افراد ختنهنشده بیشتر است و این تغییرات التهابی میتوانند زمینهساز سرطان باشند، بنابراین ختنه در کودکی با کاهش امکان فیموزیس و کاهش احتمال عفونت با زگیل تناسلی خطرناک، احتمال ابتلا به سرطان را کاهش میدهد.
سرطان پروستات
مردان ختنهنشده 1.5 تا 2 برابر افراد ختنهشده مبتلا به سرطان پروستات میشوند. البته با توجه به اینکه عوامل مختلفی در بروز این کانسر مطرح هستند، درصورتیکه این ارتباط بین ختنه و سرطان پروستات اثبات شود، ختنه میتواند در کاهش بروز شایعترین سرطان آقایان کمک کند.
آثار مفید برای خانمها
کاهش ابتلای آقایان به انواع خطرناک زگیل تناسلی منجر به کاهش ابتلای خانمها به سرطان رحم و پستان میشود. همچنین کاهش ابتلای خانمها با عفونتهای مقاربتی یکی از فایدههای ختنه در آقایان است، مثلاً در دو پژوهش، احتمال ابتلای خانمها به HSV-2 در زنان با شوهران ختنهنشده 2/2 برابر و امکان ابتلا به عفونت کلامیدیا 6/5 برابر بود.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
خانمهای باردار معمولاً وقتی به فصل و ایّام تعطیلات نوروزی میرسند، در مورد اینکه آیا میتوان مسافرت کرد یا نه، پرسشهایی میکنند. البته شرایط خانمهای باردار با یکدیگر فرق میکند و بهتر است هر خانمی از پزشکی که تحتِنظر او هست، دربارۀ سلامتی و بیخطر بودن مسافرت در ایّام بارداری سؤال کند تا پزشک با توجّه به شرایط او بهتر بتواند در این مورد نظر دهد. در ادامه به نکاتی دربارۀ مسافرت و بارداری اشاره میکنیم که با توجّه به شرایط هر فرد میتواند تا حدودی تغییر کند.
اگر دوران بارداری را به سه دورۀ سهماهه تقسیم کنیم، شرایط خانمهای باردار در این سه دوره متفاوت است. در سهماهۀ اول و سوم بهتر است تا حدّ امکان از رفتن به مسافرت خودداری کرد و در صورت رفتن به سفر نیز معمولاً نیاز به مراقبتهای ویژهای است که ممکن است در زمان سفر دسترسی به آنها مشکل باشد؛ مثلاً در سهماهۀ اول بارداری به دلیل تهوّع و استفراغ تحمّل مسافرت سخت است و با هر بویی یا با حرکت اتومبیل این حالت تشدید میشود. همینطور مصرف داروهای ضدّ تهوع در این دوره باید با نظر پزشک باشد. اگر مشکلاتی نظیر لکّهبینی، خونریزی یا درد وجود دارد، بهتر است از مسافرت پرهیز شود. بهتر است قبل از مسافرت با انجام سونوگرافی از سلامت جنین و محلّ قرارگیری آن اطمینان حاصل شود.
در مسافرتهای نوروزی و زمانهای پُر ترافیک، خانم باردار باید حداقل هر 2 ساعت یک بار از اتومبیل پیاده شود و چند قدم راه برود؛ چون به دلیل بیحرکتی، احتمال لخته شدن خون در پاها بهشدّت بالا میرود. حتّی در بعضی موارد پزشک ممکن است استفاده از داروی ضدّ انعقاد را در دوران مسافرت تجویز کند. در طول مسافرت باید مایعات به اندازۀ کافی مصرف شود. از مصرف غذاهایی که از سلامت آنها مطمئن نیستید، پرهیز شود؛ چون مسمومیتهای غذایی در بارداری میتواند آسیبرسان باشد.
باید از مصرف غذاهای سنگین و پُرچرب ـ که هضم مشکلی دارند ـ پرهیز شود. در طیّ مسافرت حتماً باید کمربند ایمنی بالای شکم بسته شود. بهتر است جایی برای مسافرت انتخاب شود که دسترسی به امکانات رفاهی، غذایی و پزشکی امکانپذیر باشد.
در سهماهۀ سوم هم باید به راه رفتن به فاصلۀ هر 2 ساعت، مصرف مایعات فراوان، مصرف موادّ غذایی سالم و دسترسی به امکانات پزشکی توجّه شود. از مسافرتهای طولانی پرهیز شود و مسافرت تا زمانی که نوزاد متولّد میشود به تعویق انداخته شود.
در دوران بارداری بهترین زمان برای مسافرت سهماهۀ دوم است که شرایط مادر باردار تثبیت شده و هنوز سنگینی سهماهۀ سوم را تجربه نکرده است. خانمهایی که همراه بارداری مشکلاتی مانند دیابت و کمکاری تیروئید دارند یا هرگونه مشکلی که حاملگی آنها را پُرخطر میکند، بهتر است در چنین مواردی از مسافرت غیرضروری پرهیز کنند.
در حین مسافرت بهتر است تا حدّ امکان داروهای مورد نیاز و ضروری همراه باشد. استراحت به اندازه و خواب کافی به تمام خانمهای باردار توصیه میشود. رعایت بهداشت فردی در طول سفر میتواند از ابتلا به عفونتهای سیستم ادراری ـ تناسلی و بیماریهای گوارشی پیشگیری کند. از مصرف غذاهای شور و چرب و آجیل شور پرهیز شود. از پوشیدن لباسهای تنگ باید خودداری شود. پوشیدن جوراب واریس توصیه میشود. در مواردی که احتمال زایمان زودرس، جفت سر راهی، فشار خون بالا وجود دارد، بهتر است از مسافرت صرفِنظر شود. توصیه میشود مسافرت با نظر پزشک انجام شود و پیشبینیهای لازم برای دسترس بودن اقدامات درمانی در موارد اورژانس در نظر گرفته شود.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
معاینۀ شخصی پستان روشی است جهتِ غربالگری که بهمنظور شناسایی سریعتر سرطان پستان به اجرا درمیآید. در این روشِ خودمراقبتی، زنان هر یک از پستانهایشان را از نظر وجود هرگونه توده، تورّم یا تغییر شکل مورد معاینه و توجّه قرار میدهند. معاینۀ شخصی پستان بهعنوان وسیلهای برای شناسایی زودرس و سریعتر سرطان پستان زنان مورد توجّه قرار گرفت، ولی تحقیقات وسیع انجامشده نشان داد که این روش بهتنهایی نمیتواند بهعنوان روشی مؤثّر در پیشگیری از مرگومیر ناشی از پستان مورد استفاده قرار گیرد.
بااینحال، معاینۀ شخصی پستان بهعنوان روشی آگاهیدهنده و با مورد توجّه قرار دادن هر یک از پستانها انجام میشود. در این روش باید به کمک دستها و نگاه دقیق به پستان، هرنوع تغییر در ظاهر کلّی پستان ارزیابی شود و وجود هرگونه توده یا برهم خوردگی نمای کلّی و طبیعی پستان بهدقّت ارزیابی و معاینه شود.
بهترین زمان برای انجام معاینۀ شخصی پستان 3 تا 5 روز پس از شروع عادت ماهانه است. این معاینه باید بهصورت ماهانه و دقیقاً در همان زمان انجام و تکرار شود. در زمان معاینۀ پستان بهتر است پستانها دردناک و متورّم نباشد.
پیشگیری اولیه به مجموع اقداماتی اطلاق میشود که بهعنوان پیشگیری از ایجاد بیماری، قبل از اینکه روند بیماری در شخص پدیدار شود به اجرا درمیآید. پیشگیری ثانویه شامل اقداماتی است که سبب شناسایی زودرس و اقدام به درمان بیماری در مراحل اولیه صورت میگیرد.
معاینۀ تشخیصی پستان نمونۀ مناسبی از پیشگیری ثانویه است؛ چراکه این روش مانع از پیدایش بیماری نمیشود، بلکه سبب شناسایی زودتر بیماری در مراحل اولیۀ آن میشود. بااینحال بهترین روش شناسایی زودرس سرطان پستان انجام ماموگرافی است. درواقع ماموگرافی نقش محوری در شناسایی زودرس سرطان پستان دارد.
درحالحاضر سه روش برای شناسایی زودرس سرطان پستان موجود است:
البته لازم است ذکر شود که از MRI هم ممکن است برای افرادِ بسیار پرخطر استفاده شود، نظیر افرادی که استعداد ژنتیکی و خانوادگی ابتلا به سرطان پستان دارند، یا کسانیکه افراد متعدّدی از اقوام درجه اولشان قبل از 50 سالگی به این بیماری مبتلا شدهاند.
عواملی که زنان را در ابتلا به سرطان پستان پرخطر میسازد عبارتاند از: سن، شروع زودرس منارک (عادت ماهانه) و قطع دیررس آن (یائسگی دیردرس)، نازایی، تولّد اولین فرزند در سنّ بالا، عدم شیردهی، بیماری قند و فشار خون، سابقۀ خانوادگی، اقوام درجه اول مبتلا به سرطان تخمدان و پستان، روده، چاقی و اختلالات ژنتیکی.
نوع و توالی اجرای برنامههای غربالگری سرطان پستان براساس سنّ اشخاص متفاوت است. اگر زنی عوامل پرخطر ابتلا به سرطان پستان را داشته باشد، باید از 18 سالگی تا 30 سالگی هر سه سال علّت معاینۀ بالینی پستان توسّط پزشک متخصّص پستان مورد بررسی قرار گیرد. از 30 سالگی به بالا این معاینۀ بالینی هر شش ماه تا یک سال توسّط پزشک متخصّص پستان و تا 70 سالگی بررسی میشود. اینکه آیا پس از 70 سالگی نیز برنامۀ غربالگری باید ادامه یابد یا نه، بستگی به شرایط بیمار و سایر عوامل مؤثّر در پیدایش این بیماری دارد. در برنامۀ غربالگری پستان علاوهبر معاینۀ شخصی و معاینۀ بالینی پستان از ماموگرافی و سونوگرافی نیز استفاده میشود که نحوۀ اجرا و فواصل انجام آن بستگی به نظر پزشک متخصّص پستان دارد. بااینحال، معمولاً توصیه میشود که ماموگرافی هر یک تا دو سال و سونوگرافی هر شش ماه تا یک سال انجام شود.
در نحوۀ معاینۀ شخصی پستان باید به دو جزء مهمّ این برنامه دقّت کرد:
معمولاً روند معاینۀ تشخیصی پستان به این صورت است که در مقابل آینه میایستیم و دستها را دو طرف بدن قرار میدهیم. بهدقّت به پستانها نگاه میکنیم. به هر تغییر غیرطبیعی در ظاهر پستان دقّت میکنیم؛ اینکه نوک پستانها چگونه بهنظر میرسند. هرگونه تورفتگی یا تغییر در پوست پستان را مورد توجّه قرار میدهیم.
نحوۀ معاینۀ پستان به این صورت است که پستان را به شکل یک دایره درنظر میگیریم و انگشتان دست را از خارج به داخل و بهصورت مدّور در پستان حرکت میدهیم. از قسمت نرمۀ انگشتانِ دست جهت معاینه استفاده میکنیم. میتوانیم پستانها را به همین روش و در وضعیت درازکشیده روی رختخواب مورد معاینه قرار دهیم؛ یا همین روند معاینه را در حالتی که دستها به بالا قرار دارد و یا اینکه دستها را روی کمر قرار دادهایم، انجام دهیم.
روند معاینۀ انگشتی پستان را میتوان بهصورت مدوّر از خارج به داخل، از داخل به خارج و یا از بالا به پایین انجام داد. لازم است ذکر شود که بیش از 80 درصد تودههایی که در پستان لمس میشوند سرطان نیست؛ بااینحال شایعترین علامت سرطانِ پستان توده است.
جرّاح، پستان را در چندین حالت مشاهده میکند که عبارتاند از قرار گرفتن بازوها در دو سمت بدن، بازوها بهصورت صاف و مستقیم بالای سر و دستها به روی سر (با و بدون انقباض عضلۀ سینهای). تقارن، اندازه و شکل پستان و هرگونه نشانهای از اِدِم، نمای پوست پرتغالی و جمع شدن پوست نوک پستان ثبت خواهد شد. در حالت نشسته، بازوها کشیده به سمت جلو و بیمار به جلو خم میشود تا هرگونه جمعشدگی پوستی آشکار شود. بهعنوان بخشی از معاینۀ فیزیکی پستان بهدقّت لمس میشود. (معاینه در حالت خوابیده به پشت)
جرّاح بهآرامی پستان را لمس میکند تا اطمینان حاصل شود که تمام قسمتهای پستان مورد معاینه قرار گرفته است. معاینه باید با نرمۀ انگشت انجام شود و از گرفتن بافت پستان بین انگشتان اجتناب شود.

 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
قدرت باروری در طیّ سنین مختلف تغییر میکند. هم مردان و هم زنان در زمان بلوغ قدرت باروری را کسب میکنند. در دختران آغاز دورۀ باروری با شروع تخمکگذاری و عادت ماهانه مشخّص میشود. بهطور کلّی افزایش سنّ زنان نقش مهمّی در کاهش باروری آنها دارد و از زمان یائسگی، زنان بهطور طبیعی دیگر قادر نخواهند بود حامله شوند.
در جامعۀ امروز کاهش باروری مرتبط با افزایش سن بسیار شایع شده است. بسیاری از زنان به دلایل مختلف، ازدواج خود را تا حدود30 سالگی به تأخیر میاندازند. مهم است که بدانیم علّت کاهش باروری در سالهای آخر زندگی تولید مثلی زنان، ناشی از کاهش تعداد و کیفیت تخمکهای باقیمانده در تخمدانهای آنهاست.
تخمکگذاری و چرخۀ قاعدگی
زنان در طیّ دورۀ باروری خود یک چرخۀ منظّم قاعدگی ماهانه دارند. هر ماه یک تخمک درون تخمدان یک خانم به بلوغ میرسد. اگر تخمک بارور شود و خود را داخل رحم جای دهد، حاملگی شروع میشود؛ امّا اگر بارداری رخ ندهد پوشش داخل رحم ریزش پیدا میکند و خونریزی قاعدگی شروع میشود.
تخمکگذاری در اولین سالهای بلوغ دختران معمولاً نامنظّم است؛ درنتیجه منجر به نامنظّم بودن قاعدگی خواهد شد، امّا قاعدگی از حدود 16 سالگی با منظّم شدن تخمکگذاری تثبیت میشود. بهطور کلّی چرخۀ قاعدگی در خانمها بین 26 تا 35 روز طول میکشد، امّا از اواخر دهۀ 30 یا اوایل دهۀ 40 زندگی طول چرخۀ قاعدگی آنها شروع به کوتاه شدن میکند. با گذشت زمان، تخمکگذاری در زنان متوقّف میشود و درنتیجه عادت ماهانه هم متوقّف میشود. زمانیکه یک زن به مدّت یک سال اصلاً عادت ماهانه نداشته باشد، گفته میشود که یائسه شده است.
باروری زنان در سنّ بالا
اوج باروری زنان بین ۲۰ تا ۳۰ سالگی است و بعد از آن قدرت باروری آنها به مرور کمتر میشود. کاهش قدرت باروری زنان از 30 سالگی شروع میشود، ولی بعد از 35 سالگی این کاهش بیشتر است. یک زنِ سالمِ ۳۰ ساله هر ماه 20% احتمالِ باروری دارد؛ درحالیکه این احتمال در یک زن سالمِ ۴۰ ساله کمتر از 5% است.
امکان بارداری تا رسیدن به مرحلۀ یائسگی در زنان وجود دارد. در کشورهای غربی، متوسّط سنّ یائسگی 51 سال تخمین زده شده است، امّا بیشتر زنان فقط تا اواسط دهۀ 40 زندگی خود احتمال حاملگی دارند. گرچه روشهای درمان کمکباروری مانند لقاح خارج از رحم یا IVF میتواند به حامله شدن زنان کمک کند، امّا بیماران باید توجّه کنند که بالا بودن سنّ یک زن احتمال درمان موفّقیتآمیز درمان ناباروری را کاهش میدهد.
باروری مردان در سنّ بالا
قدرت و توانایی باروری مردان نیز با بالا رفتن سنّ آنها کاهش مییابد، امّا این اتّفاق بسیار دیرتر از زنان و در سنین بالاتر رخ میدهد. با افزايش سن کیفیت مایع منی كاهش میيابد، امّا این مسئله قبل از 60 سالگی باعث ایجاد مشکل در توانایی باروری آنها نمیشود.
باید به این نکته توجّه شود که در مردان نیز همانند زنان با افزایش سن، قدرت و توانایی باروری کم میشود و میزان فعّالیت جنسی آنها نیز کاهش مییابد، امّا بااینحال هنوز سنّی که مردان نتوانند پدر شوند مشخّص نیست. چنانچه شواهد نشان میدهد مردان در دهۀ 60 و دهۀ 70 زندگی خود نیز توانستهاند پدر شوند. در مردان مسن اندازۀ بیضهها کوچک میشود و شکل و تحرّک اسپرمها کاهش مییابد؛ همچنین خطر وجود ناهنجاریهای ژنی در اسپرم آنها کمی بیشتر میشود. از طرفی مردان مسن ممکن است مبتلا به بیماریهایی باشند که بر روی عملکرد جنسی و قدرت باروری آنها تأثیر داشته باشد.
کیفیت تخمک
از اواسط دهۀ سیِ زندگی احتمال اینکه زنان حامله شوند، کم میشود و احتمال سقط جنین هم در آنها بیشتر است که این اتّفاق بهدلیل پایین بودن کیفیت تخمکهای آنها رخ میدهد. با افزایش سنّ زن، میزان اختلالهای ژنتیکی بهطور چشمگیری در تخمکها افزایش مییابد. بسیاری از افراد با نام سندروم داون آشنا هستند. این سندروم زمانی ایجاد میشود که یک کروموزوم شمارۀ 21 اضافی در جنین وجود داشته باشد. علّت اصلی سندروم داون سنّ بالای مادر است. بیشتر جنینهایی که ناهنجاری کروموزومی دارند، منجر به حاملگی نمیشوند و حتّی اگر حاملگی اتّفاق بیفتد، این جنینها سقط میشوند. این مسئله میتواند کم شدن احتمال حاملگی و افزایش سقط جنین در زنان در سنّ بالاتر را توجیه کند.
 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
اضافهوزن يكي از بزرگترين مشكلات بهداشتي و عامل خطر براي بسياري از بيماران در دوران بارداري است. طيّ تحقیقات انجامشده در ايران، حدود چهل درصد زنان در سنين باروري (سنّ ٢٥ تا ٣٤ سال) دچار افزايش وزن و چاقي ميشوند.
اضافهوزن و چاقي براساس عوامل مختلفي ازجمله اندكس تودۀ بدني (BMI)، يا نسبت دور كمر به دور باسن (نشانۀ چاقي شكمي) تعيين ميشود.
عوارض چاقي در بارداری
توصيههاي لازم براي خانمهاي باردار با اضافهوزن
خانمهاي باردار دچار اضافهوزن نبايد از رژيمهاي محدود براي كاهش وزن استفاده کنند؛ براي مثال رژيم غذايي كه در آن كربوهيدراتها مثل نان، برنج و ماكاروني بهطور كامل حذف شدهاند، براي مادر باردار مناسب نيستند. توصيههاي مناسب شامل موارد زیر است:

 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
شیردهی موفق برای تمام مادرانی که فرزند خود را تازه به دنیا آوردهاند، وضعیتی ایدهآل است. جریان مداوم شیر بعد از تولد و پستان گرفتن نوزاد، موجب اعتماد به نفس مادر برای تداوم شیردهی میشود. اما دو عامل مهم سبب اختلال در یک شیردهی موفق میشود:
معمولاً مصرف مایعات و انواع نوشیدنیهای مجاز در ماههای اول پس از زایمان، سبب تولید شیر کافی میشود، اما تداوم آن منوط به مداوم و منظم بودنِ مکیدن نوزاد است. اگر مکیدن کم باشد، تولید شیر هم کم شده و به مرور، منجر به خشکی پستانها میگردد. همچنین وقتی نوزاد به شکل صحیح زیر پستان قرار گیرد، یعنی تمام هالة پستان داخلِ دهانِ او باشد، موقعیت مطلوب برای شیر دادن وجود دارد و این موقعیت، سببِ مکیدنِ صحیح و تولید بیشتر شیر میشود.
هرگاه موقعیتِ دهانِ نوزاد مناسب نباشد، تَرَک نوکِ پستان اتفاق میافتد، در این شرایط باید از پستان دیگر استفاده کرد. همچنین با چرب کردن نوک پستان با کرمهای ترمیمکننده، باید به بهبود سریعتر آن کمک کرد. اگر به هر دلیلی، برای مثال بیماری نوزاد یا تب و کماشتهایی او، شیر در پستان باقی بماند و خارج نشود، باید در اسرع وقت شیر را دوشید و پستان را کامل تخلیه کرد تا تبدیل به عفونت و التهاب و در نتیجة آن آبسه پستان نشود.
شروع التهاب پستان با درد آن و تب همراه است. روش درمان نیز تخلیة پستان، مصرف مسکن و مایعات فراوان و در صورت ادامه تب، مصرف آنتی بیوتیک است. اگر عفونت پستان درمان نشود، تبدیل به آبسة پستان میشود. درمان آبسه، تخلیة آن و مصرف آنتی بیوتیک وریدی و بستری مادر است. پس برای جلوگیری از عوارض شیردهی، که گاه با شکست مادر در شیر دادن همراه است، نیاز به آگاهی و آموزش کافی قبل از زایمان و سپس در دوران شیردهی است تا از عوارض شدید جلوگیری و دوران شیردهی با موفقیت و سلامت طی شود.
گفتنی است که شیردهی کامل تا دو سال، از شاخصهای سلامت جامعه و یکی از معیارهای سازمان بهداشت جهانی (WHO) برای یک جامعة سالم است. به امید روزی که تمام مادران انگیزة کافی برای شیردهی و پشتکار و اعتماد به نفس لازم را در این برهة مهم از زندگی نوزاد داشته باشند.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دیسمنوره و انواع آن
«دیسمنوره»یا دردِ دورانِ قاعدگی به دردی گفته میشود که در حین دورة خونریزی ماهیانه به وجود میآید. شیوع دقیق آن مشخص نیست، ولی حدود پنجاه و دو درصد از زنان در طول دورة باروری این درد را تجربه میکنند. شیوع آن در سنین جوانی شایعتر است؛ این درد معمولاً با شروع دورههای تخمکگذاری در بانوان ایجاد میشود و بعد از زایمان و با افزایش سن کاهش مییابد. شکل معمول آن در روزهای اول خونریزی شروع میشود، تا روز سوم ادامه دارد و با قطع خونریزیاز بین میرود. این دردممکن است با علائم دیگری چون سردرد، تهوع و استفراغ، سرگیجه، بیحالی و افزایش حساسیت به درد و تحریکات فیزیکی و روانی همراه باشد.
عامل ایجاد دیسمنوره، ترشحِ عواملی شبههورمونی است به نام پروستاگلندینها که از سلولهای تخریبشدة لایة داخلِ رحمی ترشح میکنند و باعث انقباضات عضلانی و ایجاد درد میشوند. میزان ترشح پروستاگلندینها در بعضی افراد بیشتر است، بنابراین آنها درد بیشتری احساس میکنند.درد معمولاً در زیر شکم هست و به پاها و کمر تیر میکشد. این درد حالت کرامپی دارد، یعنی کم و زیاد می شود و حالتی مبهم دارد. همچنین در بعضی مواقع، درد با احساس افسردگی و نفخ شکم همراه است.
دیسمنوره، با توجه به علت ایجادکنندة آن، به دو شکل اولیه و ثانویه تقسیم میشود. در مواردِ اولیة دیسمنوره، غالباً علت خاصی برای ایجاد آن وجود ندارد و معمولاً با بالا رفتن سن و بعضی مواقع با زایمانطبیعی از بین میرود؛ این دردهامعمولاً خفیفاند و بهراحتی با مصرف مسکّن بهبود مییایند. در موارد دیسمنورة ثانویه، علتی برای آنقابل ردیابی است؛ مانندِ عفونت لگنی، اندومتریوز، میوم رحمی، انسداد مسیرِ خروجِ خونِ قاعدگی، شکلهای غیر طبیعی سیستم ژنیتال زنانه، اشکالات پردة بکارت، فتق و تودههای شکمی. در این حالت باید ارزیابی توسط پزشک انجام شود و اگر علت ثانویه وجود دارد، برطرف گردد.
دیسمنورة اولیه معمولاً با شروع قاعدگی یا حداقل یک تا دو روز قبل از قاعدگی شروع میشود و دو تا سه روز بعد از شروعِ آن پایان مییابد، ولی در دیسمنورة ثانویه، درد غالباً از اواسط دورة قبل از قاعدگی شروع میشود و به مرور افزایش مییابد؛ چنانکه قبل و بعد از قاعدگی بیشترین شدت را دارد. اگر دختر شما بلافاصله بعد از شروعِ عادتِ ماهیانه و در سن پایین به دیسمنوره مبتلا شده، بهتر است علتهای ثانویه بررسی گردد؛ چون در اوائل شروع سیکلهای ماهیانه، دورههای قاعدگی بدون تخمکگذاری است و نباید با درد همراه باشد، ولی مدتی بعد از شروعِ تخمکگذاری منظم، دردهای قاعدگی نیز شروع میشوند. بنابراین شروع دردهای قاعدگیِ دختران جوان در اوائل شروع سیکلهای ماهیانه، غیر عادی است و باید بررسی گردد.
درمان دیسمنوره
در علل ثانویه باید به درمان عاملی پرداخت که سببِ ایجاد دیسمنوره شده است، مثلاً در عفونتهای لگنی، درمان عفونت و در پولیپ یا میوم یا اندومتریوز، درمان مخصوص آن بیماری انجام میشود؛ ولی در دیسمنورة اولیه معمولاً مصرف داروهای مسکنی چون ایبوبروفن، مفنامیک اسید و ناپروکسن مفید است.
روشهای سنتی درمان دیسمنوره هم جالب هستند، بنابراین در اینجا به آنها نیز اشاره میکنیم. در طول روزهای اول قاعدگی بهتر است از مصرف غذاهای نفاخ خوداری نمایید. استعمال دخانیات و الکل سبب تشدید دیسمنوره میشود. اسیدهای چرب اساسی بیشتری مصرف نمایید. این اسیدها در ماهیهای آب سرد (نظیر سالمون)، آجیل یا گردو، بادام و کنجد وجود دارند و درد قاعدگی را کاهش میدهند. بهتر است یک هفته قبل از قاعدگی از این غذاها بیشتر استفاده کنیم.
اسفناجِ بخار پز، تمشک، زعفران، رازیانه، ترخون، تره فرنگی، موسیر،فلفل سیاه و دارچین بیشتری در رژیم غذایی مصرف نمایید. استفاده از انواع دمنوشها مثل چای بابونه، سنبلالطیب و گل گاو زبان بسیار مفید است. مصرف مکملهای منیزیوم و B6 از یک هفته قبل از عادت ماهیانه نیز مفید است.
برخی از بانوان ممکن است با مصرف برخی از غذاها دچار دیسمنوره بیشتری شوند که بهتر است این غذاها و مواد استفاده نشود. از مصرف زیاد نمک در دورة ماهیانه خودداری نمایید. همچنین تمرینهای ورزشی مانندِ یوگا، تای چی، پیلاتس و تمرینات تنفسی نظیرِ تنفس عمیق و هیپنوتیزم به کاهش درد قاعدگی کمک میکند.

 دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
تولد نوزاد حادثهای لذتبخش در زندگی یک زن و البته زمان ایجاد تغییراتی مهم و بزرگ در زندگی اوست. اضافه شدن مسئولیتهای مراقبت از نوزاد و تغییرات در روابط زوج و خانواده، بر کار و روابط اجتماعی زن تأثیر میگذارد و در نهایت میتواند منجر به استرس بارز در او شود.
علاوه بر رنجی که هر فرد با افسردگی متحمل میشود، در افسردگی بعد از زایمان، از آنجا که نوزاد نیز برای تغذیه و مراقبت به مادر وابسته است، مشکلات بیشتری در زمینة اجتماعی و سلامت ایجاد میشود. متأسفانه در موارد قابل توجهی، افسردگی بانوان بدون تشخیص و درمان باقی میماند. این موضوع نشان میدهد که بالینگران باید تلاش بیشتری برای شناسایی و درمان زنان انجام دهند؛ بهویژه در دورة بعد از زایمان که اختلالات خلقی میتواند تأثیرات عمیقی بر مادر، خانواده و نوزاد داشته باشد. البته شایعترین اختلال خلقی، «غم بعد از زایمان» (Post partum blue) است که باید آن را از افسردگی بعد از زایمان افتراق داد.
غم بعد از زایمان یا اندوه بچه
غمِ بعد از زایمان یا اندوه بچه، شایعترین علامت خلقی است که خانمها در دورة بلافاصله بعد از زایمان تجربه میکنند. در حدود پنجاه تا هشتاد درصد بانوان این اختلال را تجربه میکنند که شامل علائم گذرا و نوسانات خلقی سریع، ازجمله زود به گریه افتادن، تحریکپذیری، اضطراب، بیخوابی، فقدان انرژی، کاهش اشتها، احساس ملال، سردرگمیِ ذهنی و احساس احاطه شدن بهویژه در زمینة مسئولیتهای مراقبت از نوزاد است.
غم بعد از زایمان ماهیتی گذرا دارد؛ این اختلال بهطور مشخص بعد از روز سوم زایمان و با ترخیص مادر از بیمارستان رخ میدهد، علائم آن در روز پنجم افزایش مییابد و بهطور خودبهخودی تا روز دهم بعد از زایمان برطرف میشود. با اینکه اصطلاح «blue» برای نشان دادن خلق پایین به کار میرود، بعضی از تحقیقات گزارش کردهاند که در غم بعد از زایمان، خرسندی و هیجان زنان نسبت به افسردگی بیشتر است و به همین دلیل استفاده از «blue» را در این نامگذاری اشتباه دانستهاند.
سببشناسی غم بعد از زایمان
گرچه عوامل ایجادکنندۀ غم بعد از زایمان به گونهای روشن مشخص نشده است، بهطور کلی آن را به عواملی چون تغییرات هورمونی زنان، استرس تولّد بچه و آگاهی از اضافه شدن مسئولیت مادری نسبت دادهاند. اغلبِ تحقیقات نشان دادهاند که عواملی چون سن، نژاد، فرهنگ، وضعیت اقتصادی - اجتماعی و شیوۀ تغذیهای نوزاد، ارتباط چندانی با غم بعد از زایمان ندارند.
در مواردی دیده شده که اختلال در روابط زوج یا روابط خانوادگی ضعیف با افزایش غم بعد از زایمان همراه است و بعضی مطالعات گزارش کردهاند که اختلالاتِ خلقیِ قبلی و یا اختلالات خلقیِ حینِ بارداری، احتمال ایجاد غم بعد از زایمان را افزایش میدهند.
پیشآگهی و درمان
اگرچه در بیست تا بیست و پنج درصد از مواردِ غمِ بعد از زایمان، افسردگی بعد از زایمان گزارش شده، اما شواهد قاطعی وجود ندارد که نشان دهد «اندوه بچه» به یک دوره افسردگی منجر خواهد شد. جز آموزش، تخلیة هیجانی تجربیات مادر و حمایت از مادر، اختلال اندوه بچه به درمان تخصصی دیگری نیاز ندارد؛ البته پایش دقیق از نظر تشدید یا طولانی شدن علائم لازم است و اگر علائم بیش از دو هفته طول بکشد، ارزیابیِ افسردگی پس از زایمان ضروری است.
افسردگی پس از زایمان
در تقسیمبندیِ جدیدِ اختلالات روانپزشکی، افسردگیِ پس از زایمان به «افسردگیِ حوالی زایمان» تغییر نام داده است. این افسردگی با بروزِ علائمِ جدیدِ افسردگی در هر زمان از دوران بارداری تا یک ماه پس از آن (و در بعضی منابع تا سه ماه پس از زایمان) مشخص میشود.
در حدود ده تا پانزده درصد از زنانی که زایمان میکنند، ممکن است دچار افسردگی پس از زایمان شوند. خلق افسرده یا احساس لذت نداشتن، هیجان غالب در این زنان است. اختلال خواب و اشتها، اضطراب، احساس گناه یا بیکفایتی شدید و افکار وسواسیِ جبری بهویژه با محتوای آسیب زدن شایع است. در بعضی موارد هم علائم روانپریشی و یا افکار آسیب به خود یا کودک دیده میشود.
فاکتورهای خطر در ایجاد افسردگی پس از زایمان (Postpartum depression)، شامل سابقة شخصی یا خانوادگی افسردگی و همچنین سابقة شخصیِ افسردگیهای پیشینی است که مرتبط با حوادثِ تولید مثلی (از جمله افسردگیِ قبل از قاعدگی یا افسردگیِ بعد از بارداری قبلی) بودهاند. زنانی که با مشکلات روانیِ اجتماعی شدید یا متعدد، مشکلات بین فردیِ مزمن و فقدان حمایت مواجهاند، با ریسک بالاتری برای تجربة افسردگیِ اساسی در دورة بعد از زایمان روبهرو هستند.
برخلاف غم بعد از زایمان، افسردگی حوالی زایمان نیازمند درمان اختصاصی تحت نظر روانپزشک است و در صورت عدم درمان میتواند عوارض نامطلوب برای مادر، جنین و نوزاد در پی داشته باشد و چند ماه تا چند سال ادامه یابد. درمانها شامل درمانهای دارویی و غیر دارویی است که بر اساس نوع و شدت افسردگی و زمان بروز آن، در مورد نوع درمان تصمیمگیری میشود.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
بارداری زمان مناسبی برای ایجاد تغییرات مثبت در سبک زندگی ازجمله رژیم غذایی سالمتر و افزایش فعّالیت جسمانی است، زیرا در این دوران زنان بیشتر تمایل دارند که رفتارهای غیرسالم را کنار بگذارند. تحقیقات بسیاری ثابت کردهاند که ورزش در بارداری ایمن است و با کاهش خطر افزایش وزن بیش از حد از دیابت بارداری، فشار خون بالا و پرهاکلامپسی (مسمومیت حاملگی)، دردهای لگنی، جنین بزرگ، زایمان با ابزار، بیاختیاری ادرار و افسردگی جلوگیری میکند. البته ورزشهای معمول در بارداری با توجّه به تغییرات در آناتومی و فیزیولوژی مادر باردار تعدیل میشوند تا از ایجاد عوارض جانبی در جنین جلوگیری شود.
فواید ورزش در بارداری
خطرات ورزش در بارداری
موارد منع ورزش در بارداری
زنان باردار مبتلا به بیماریهای طبّی (مانند مسمومیت بارداری و محدودیت رشد جنین) بهتر است ورزش را محدود یا از ورزش اجتناب کنند، زیرا ورزش در این افراد سبب افزایش مقاومت عروق جفتی میشود.
توصیهها
ورزشهای آبی در بارداری
شدّت ورزش در بارداری
چه زمانی ورزش را متوقّف کنیم؟
توصیههای ورزشی در افراد مختلف
ورزشکاران حرفهای باردار
این زنان ممکن است افزایش وزن دوران بارداری و وزن جنینی کمتری داشته باشند که به دلیل کاهش تودة چربی جنینی است. در آنان که در خطر تولّد نوزادی کوچکتر از سنّ بارداری هستند، ورزش باید محدود شود. ورزش حرفهای در عواقب زایمان مثل طول مرحلة منجر به زایمان، میزان سزارین و شدّت پارگی پرینه تأثیر ندارد.
زنان دیابتیک
در زنان مبتلا به دیابت یا در معرض خطر ابتلا به دیابت ورزش منجر به بهبود کنترل قند خون و افزایش حسّاسیت بافتها به انسولین میشود و خطر ایجاد دیابت بارداری را کاهش میدهد.
زنان چاق
ورزش منجر به محدودیت افزایش وزن میشود و میزان خطر ابتلا به دیابت بارداری و مسمومیت حاملگی را کاهش میدهد.
زنان در معرض خطر بالای سقط یا تولّد پرهترم
در این افراد ورزش بهخصوص از نوع کششی و بلند کردن وزنه توصیه نمیشود، امّا در بیشتر زنان فعّالیت فیزیکی میزان خطر سقط یا تولّد زودرس را بالا نمیبرد و استراحت این خطر را کاهش نمیدهد.
زنان در معرض خطر بالای محدودیت رشد جنین
اثر ورزش در افراد با سابقة محدودیت رشد جنین در بارداری قبلی ناشناخته است، امّا واضح است که باید محدودیت ورزشی در سه ماهة دوم و سوم داشته باشند.
دورة پس از زایمان
ورزش بازگشت به وضعیت قبل از بارداری را تسهیل میکند و از خطرات مرتبط با چاقی، دیابت، افزایش فشار خون و افسردگی جلوگیری میکند. پس از زایمان طبیعی، زمان مناسب برای شروع ورزش به عوامل زیادی ازجمله درصد پارگی پرینه، کمخونی و وجود عوارض مرتبط با بارداری بستگی دارد. شروع زودهنگام ورزش شرایط کف لگن بیمار را سریعتر بهبود میبخشد. ورزش کگل میتواند بیاختیاری ادرار و مدفوع پس از زایمان را کاهش دهد که طیّ هفتة اول تا دوم پس از زایمان در بیمارانی که پس از زایمان طبیعی پارگی یا بخیه ندارند، میتواند شروع شود.
پس از سزارین بازگشت سریع به ورزش و زندگی معمول میزان عوارض را کاهش میدهد، امّا در صورت وجود شرایطی مثل کمخونی، ترومبوآمبولی (وجود لختة خون در عروق) ، اختلالات قلبی- ریوی، درد و نیاز داشتن به مسکّن، تهوّع و استفراغ، نوروپاتی (بیماری اعصاب محیطی) و بیاختیاری باید شروع ورزش به تعویق افتد.
پس از ترخیص
در هفتة اول یا دوم پس از ترخیص:
در دوران شیردهی به دلیل اینکه ورزش شدید منجر به افزایش ناگهانی ترشّح اسید لاکتیک در شیر میشود، ممکن است پذیرش شیر مادر توسّط نوزاد کاهش یابد. شیردهی قبل از ورزش از این مشکل جلوگیری میکند.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
با توجّه به اينكه بيماري اندومتريوز (بيماريای كه در آن بافت اندومتر يعني بافت داخلي رحم در بيرون از رحم كاشته ميشود) از عوامل اصلي نازايي است، پيشگيري از اندومتريوز ميتواند در پيشگيري از نازايي مؤثّر واقع شود. افزايش تحرّك بدني بهويژه در بانواني كه تودة بدني سنگينتري دارند، كاهش استفاده از غذاهاي چرب و فستفودها و كنترل دائم قند و چربي به عنوان عوامل اصلي پيشگيری از ابتلا به بيماري اندومتريوز محسوب ميشوند.
از بيماريهاي شايع ديگر در بانوان تخمدانهاي پليكيستيك يا همان PCO است كه اين بيماري نیز ميتواند منجر به نازايي يا مشكلات باروري شود. تخمدان پليكيستيك شايعترين علّت عدم تخمكگذاري در زنان جوان است كه قدم اول در درمان آن كاهش وزن، اصلاح سبك زندگي، ورزش و اجتناب از بيتحرّكي است. از توصيههاي ديگر اجتناب از مصرف سيگار، مشروبات الكلي و دوري از امواج الكترومغناطيسي است كه ميتوانند روي باروري تأثير داشته باشند. مشكلات رواني نه تنها پايههاي يك زندگي زناشويي را متزلزل ميكند، بلكه بر نازايي و ناباروري نیز اثر ميگذارد. افسردگي و ساير مشكلات روحي نه تنها بر ناباروري زنان بلكه بر ناباروري مردان هم نقش دارد. بنابراين توصيه به انجام مشاورههاي روانپزشكي زوجين برای تشخيص، پيشگيري و گاه درمان اختلالات روانشناختي توصيه ميشود. دوري از بيماريهاي عفوني، انجام واكسيناسيونهاي لازم و ويزيت دورهاي خانمها بعد از ازدواج توسّط متخصّص زنان و زايمان برای پيشگيري، تشخيص و درمان عفونتهاي ناحیة تناسلی لازم است.
در مجموع برای پيشگيري از نازايي در بانوان ورزش و تحرّك بدني، رژيم سالم غذايي و عدم مصرف فستفودها و موادّ نگهدارنده، عدم مصرف سيگار و مشروبات الكلي، دوري از امواج مضر و برخورداري از سلامت رواني و جسماني توصيه ميشود.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
سرطان بیضه شایعترین بدخیمی سفت، توپر و قابل لمس در مردان 15 تا 35 ساله است. این سرطان یک درصد مجموع کلّ سرطانهای مردان را شامل میشود. بهطور کلّی دو نوع بافتشناسی در سرطان بیضه وجود دارد که از نظر درمانی اهمّیت دارد: سمینوم و غیرسمینوم. به دلیل پیشرفتهای قابل توجّه درمانی هم اکنون سرطان بیضه یکی از تومورهای قابل درمان محسوب میشود.
علائم بالینی
معمولاً تظاهر تومورهای بیضه بهصورت یک تورّم یا غدّة بدون درد در یک بیضه است که خود فرد یا شریک جنسی وی آن را تشخیص میدهد. گاهی فردی که قبلاً بیضة کوچک و تحلیل رفته داشته، متوجّه بزرگی بیضه میشود. تقریباً سی تا چهل درصد بیماران درد مبهم یا سنگینی در پایین شکم، ناحیة دور مقعد و کیسة بیضه احساس میکنند، امّا درد حادّ بیضه نیز در ده درصد موارد دیده میشود.
در ده درصد بیماران تظاهر تومور بیضه بهصورت پخش شدن تومور یا متاستاز به نواحی دیگر است و بسته به محلّ درگیری علائم ظاهر میشود:
معاینة بیضه
معاینة هر دو بیضه و شروع از بیضة سالم باید انجام شود. بیضة طبیعی قوام یکدست دارد و بهآسانی زیر دست حرکت میکند و از عناصر اطراف خود جداست و هیچگونه چسبندگی ندارد. هر گونه توده در بیضه و سفتی و سختی در آن باید مشکوک در نظر گرفته شود و بررسی شود. در بعضی موارد ممکن است بیضه آب آورده باشد و در اطراف آن آب یا مایع جمع شده باشد که در این صورت معاینه مشکل خواهد شد و در این موارد باید از سونوگرافی کمک گرفت. البته در هر تودة بیضة مشکوک سونوگرافی جایگاه تشخیصی دارد و حتماً باید انجام شود.
به مردانی که احتمال خطر بیشتری برای ابتلا به سرطان بیضه دارند، مثل افرادی که در کودکی مبتلا به بیضة نزولنکرده یا داخل شکمی بودهاند و عمل شدهاند، توصیه میشود که بهصورت دورهای بیضة خود را معاینه کنند یا تحت کنترل و بررسی پزشک خود باشند. قطعیترین روش تشخیص تومور بیضه و نوع آن خارج کردن تودة بیضه با عمل جرّاحی و از ناحیة کشالة ران و بالای طناب بیضهای و بررسی پاتولوژی تومور است. تودة بیضه از خود موادّی تولید میکند که میتوان با انجام تستهای خونی نیز آنها را بررسی کرد.
در اغلب مردان با تشخیص تومور بیضه سیتیاسکن شکم، لگن و عکس قفسة سینه نیز انجام خواهد شد تا برای گسترش احتمالی تومور و تعیین ادامة درمان اطّلاعات کافی فراهم شود.
درمان سرطان بیضه
اولین و درستترین روش درمان تودة بیضه خارج کردن آن به روش جرّاحی است که هم برای درمان و هم برای تشخیص نوع تومور و مرحلهبندی آن و ادامة درمان لازم است. از شیمیدرمانی و رادیوتراپی اغلب بهعنوان درمان کمکی همراه با جرّاحی استفاده میشود.
روش درمان همة بیماران یکسان نیست و پزشک بر اساس وضعیت هر بیمار بهصورت جداگانه برای روش درمانی تصمیمگیری خواهد کرد.
عوارض جانبی مربوط به درمان سرطان بیضه
به دلیل اینکه تومور بیضه اغلب مردان جوانتر را درگیر میکند که ممکن است هنوز بچّهدار نشده باشند، درمانهای جرّاحی همراه با شیمیدرمانی و رادیوتراپی میتواند روی تولید اسپرم در آنان تأثیر منفی بگذارد و باعث ناباروری شود. همچنین به دلایل ناشناخته تا حدود پنجاه درصد مردان با تومور بیضه، حتّی قبل از شروع درمان تعداد اسپرم کمی دارند. به همین دلیل به مردانی که برای درمان آماده میشوند، توصیه میکنیم که اسپرم خود را فریز کنند تا بتوانند پس از درمان برای بچّهدار شدن به روشهای کمکباروری و آزمایشگاهی از اسپرم خود استفاده کنند.
بهطور کلّی به مردان جوان -که خطر ایجاد سرطان بیضه در آنان بالاتر است- توصیه میشود که بهطور دورهای و منظّم از حدود چهارده تا پانزده سالگی به بعد خود را معاینه کنند و در موارد مشکوک لمس توده یا سفتی یا هر دو مورد به پزشک مراجعه کنند.
موارد با خطر بالاتر شامل افراد زیر است:

 دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
یائسگی زودرس (Premature ovarian failure) به معنی عدم قاعدگی به مدّت بیشتر از چهار ماه در زنان زیر چهل سال است که همراه با افزایش سطح هورمون FSH است که در دو بار اندازهگیری به فاصلة چهار هفته بیشتر از 25Iu/Lit باشد. میزان شیوع جهانی یائسگی زودرس حدود یک درصد در زنان زیر چهل سال و یک در هزار زن زیر سی سال و یک در ده هزار زن زیر بیست سال است.
علائم یائسگی زودرس بهصورت گُر گرفتگی، اضطراب و نگرانی، تعریق، خشکی واژن و کاهش باروری بروز میکند. علّت این بیماری مشخّص نیست و بیشتر ایدیوپاتیک (بدون علّت مشخّص) رخ میدهد، ولی ممکن است یکسری عوامل در آن دخیل باشند از قبیل:
عوامل ژنتیکی (مانند سندرم x شکننده)، عوامل ایمنی (کمکاری تیروئید و نارسایی آدرنال در 20 موارد، میاستنی گراو یا ضعف وخیم عضلانی، آرتریت روماتویید)، عفونتها (اوریون)، عوامل محیطی (توکسینهای شیمیایی، آفتکشها، آلودهکنندههای هوا، تغذیه و روش زندگی)، عوامل یاتروژنیک (عوارض ناخواسته و غیرعمد درمانی) مانند رادیوتراپی، کووتراپی و جرّاحی.
پیشگیری
بیماران مبتلا به سرطان باید قبل از شروع درمان به درمانگاههای حفظ باروری برای فریز تخمک، جنین و بافت تخمدان ارجاع داده شوند. روشهای زندگی فرد باید اصلاح شود و از مواجهه با توکسینها (موادّ سمی) جلوگیری شود.
درمان
بارداری در پنج تا ده درصد این بیماران بهصورت خودبهخود اتّفاق میافتد، ولی در صورت عدم بارداری میتوان از تخمک اهدایی به منظور بارداری استفاده کرد. تحقیقات دربارة استفاده از سلولهای بنیادی در حال انجام است. باید توجّه شود که بررسی از نظر قلبی- عروقی و روحی و روانی در بیماران انجام شود.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
لاپاراسکوپی نوعی تکنیک جرّاحی است که از طریق سوراخ کوچکی -که در جدار شکم ایجاد میشود- امکان دیدن فضا و ارگانهای داخل حفرة شکم و لگن برای جرّاح فراهم میشود. برشهای کوچک دیگری نیز برای ورود ابزار جرّاحی ایجاد میشوند.
جرّاحی به شیوة لاپاراسکوپی در طول زمان تغییرات بسیاری در زمینة تکنیکهای جرّاحی و ابزارهای مورد استفاده داشته است و امروزه با پیشرفت تکنولوژی و ساخت ابزارهایی با ظرافت و کارایی بالا انجام جرّاحیهای پیچیده نیز با این روش ممکن شده است و با بهرهگیری از تکنیکهای مخابراتی و ماهوارهای، تصاویر جرّاحیهای لاپاراسکوپی بهطور زنده از قارّهای به قارة دیگر در حال اتّصال است.
در این نوع تکنیک جرّاحی در مقایسه با روشهای جرّاحی باز با توجّه به کوچکی برشهای ایجادشده در بدن بیمار، درد بعد از عمل و احتمال عفونت محلّ جرّاحی بسیار کمتر است و روند بهبود و ترمیم زخم سریعتر خواهد بود. طول مدّت بستری بیمار در بیمارستان کاهش مییابد و او بسیار سریعتر به کار و زندگی خود بازمیگردد. برخلاف تصوّر عموم به علّت دیدِ بهتر جرّاح از محل، دقّت جرّاحی بالاتر است و چسبندگیهای پس از عمل به علّت دستکاری کمتر احشا کاهش مییابد. بیمار در حین عمل خون کمتری از دست میدهد و نیاز کمتری به دریافت خون دارد.
البته این شیوة درمانی معایبی نیز دارد. به علّت تکنیک پیشرفته و نیاز به ابزارهای خاص، هزینة اینگونه اعمال جرّاحی بالاتر است و در مراکز معدودی انجام میشود. جرّاحان حتماً باید در این زمینه آموزش کافی ببینند. این روش به دلیل محدودیتهای موجود در جلوگیری از آسیب احشا در بیماران با سابقة جرّاحیهای متعدّد و گستردة شکمی توصیه نمیشود. در موارد اورژانس و وجود خونریزی وسیع نظیر تروما و پارگی آنوریسم و در بیماران با وضعیت قلبی- ریوی ناپایدار نیز لاپاراسکوپی انجام نمیشود.
در روش جرّاحی رباتیک پس از ایجاد برشهای جدار شکم و قرار دادن ابزارهای جرّاحی لاپاراسکوپی در محلّ مناسب، این ابزارها با بازوهای مکانیکی ربات نگه داشته میشوند و جرّاح با نشستن پشت میز فرمان -چند متر دورتر از تخت جرّاحی- ضمن برخورداری از دید سهبُعدی و تصویر با بزرگنمایی مغلوب از طریق رایانههای پیشرفته، با کنترل بازوهای ربات -که دارای دامنة حرکتی شبیه دست و مچ دست انسان هستند- عمل جرّاحی را انجام میدهد.
امروزه در رشتههای ارولوژی، زنان، جرّاحی عمومی، گوش و حلق و بینی، جرّاحیهای مغز و اعصاب و ارتوپدی و در درمان سرطانها شیوة لاپارسکوپی بهکار گرفته میشود، امّا با تمام پیشرفتهای موجود، هیچگاه جرّاحی باز جایگاه و اهمّیت خود را از دست نخواهد داد و چه بسا فقط با جرّاحی باز بتوان از برخی عوارض لاپاراسکوپی جلوگیری کرد.
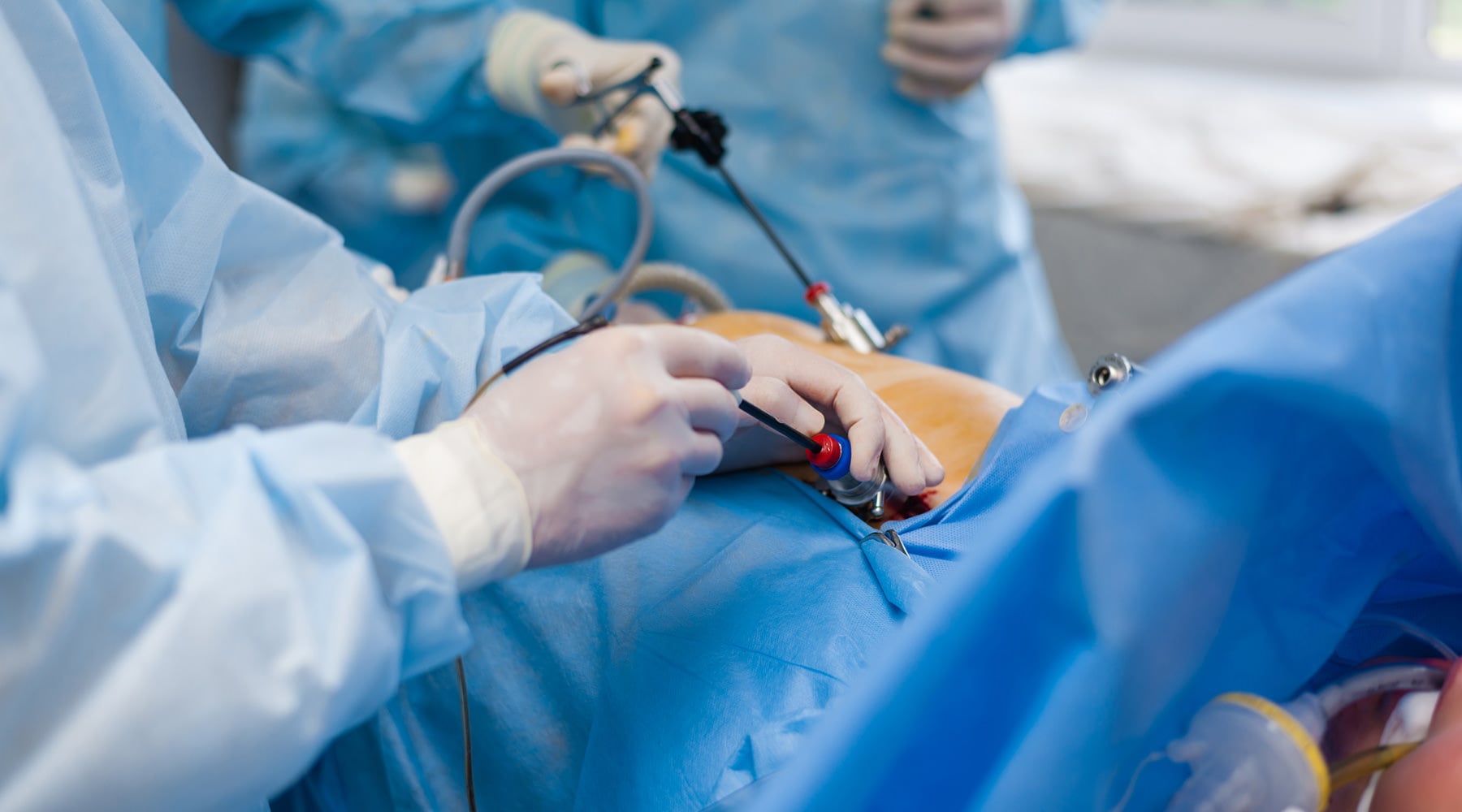
 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
عفونتهای ناحیة ولو و واژن جزو شایعترین بیماریهایی هستند که خانمها را به مطبّ متخصّص زنان میکشانند. در این بین افرادی هستند که به دلیل ناآگاهی در زمینة ترشّحات طبیعی واژن به پزشک مراجعه میکنند. بنابراین دربارة ترشّحات طبیعی واژن باید بدانیم که بلافاصله بعد از قاعدگی و اتمام این دوره ترشّحات وجود ندارد یا کم است. در روز دهم تا دوازدهم از شروع دورة قاعدگی، ترشّحات بهمرور زیاد میشود و در روز تخمکگذاری -که چهارده روز قبل از قاعدگی بعدی است- ترشّحات آبکی، بیرنگ و نسبتاً زیاد و بدون بو است. با تخمکگذاری، ترشّحات حالت سفیدرنگ و قوام سفتتری پیدا میکنند و این ترشّحات تا زمان قاعدگی ادامه دارد. وجود ترشّحات همراه با خارش، سوزش، بوی بد و زیاد شدن آن غیرطبیعی است و لزوم مراجعه به پزشک را نشان میدهد.
در حالت طبیعی در واژن میکروبهای بیهوازی به نام لاکتوباسیلها زندگی میکنند که این باسیلهای مفید حالت اسیدی در ترشّحات واژن ایجاد میکند و سبب جلوگیری از رشد میکروبهای بیهوازی و بیماریزا میشود. مصرف آنتیبیوتیکها و دوش واژینال با ژلهای بهداشتی قوی و نزدیکیهای مکرّر سبب تغییر در فلور طبیعی واژن و مستعد شدن فرد برای عفونت واژینال میشود. بعضی از عفونتهای واژینال مانند عفونت تریکومونا میتواند به همسر یا برعکس انتقال یابد و سبب درگیری همزمان زوج شود، بنابراین در بعضی از موارد باید همزمان هر دو نفر تحت درمان قرار گیرند.
واژینوز باکتریال -که در آن ترشّحات حالت بدبو و خاکستریرنگ با بوی بد ماهی پیدا میکند- جزو شایعترین عفونتهاست که نیازی به درمان همسر ندارد. اهمّیت این عفونت احتمال تبدیل آن به عفونت لگنی، عفونت پس از سقط و عمل جرّاحی و تغییر در پاپ اسمیر است که بهتر است قبل از این عملها درمان این آلودگی انجام شود.
عفونت دیگری که در واژن ایجاد میشود، عفونت تریکومونیایی است که در آن احتمال ابتلای همزمان همسر هفتاد درصد و گاهی بیشتر است و جزو بیماریهای منتقلشونده از راه تماس جنسی محسوب میشود. بهتر است بررسی زوج از نظر دیگر بیماریهای منتقلشونده از راه تماس جنسی مثل کلامیدیا، سوزاک، سیفیلیس و HIV انجام شود و درمان همزمان همسر نیز انجام شود.
پیشگیری از عفونتهای واژینال
درمان عفونتهای واژینال
برای درمان این عفونتها مراجعه به متخصّص زنان و رعایت دستورات بهداشتی و درمانی ضرورت دارد. لازم به ذکر است که وجود عفونتهای واژینال در طیّ بارداری سبب افزایش احتمال سقط، زایمان زودرس، پارگی زودرس کیسة آب و عفونتهای بعد از زایمان و بعد از سزارین میشود. بنابراین اگر در دوران بارداری مبتلا به عفونت ولو واژینال شدهاید، باید درمان مناسب انجام گیرد تا از عوارض آن جلوگیری شود.
 دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
اغلب اوقات والدین محترم سؤالاتی دربارة عوارض و ممنوعیات واکسیناسیون فرزندان دلبند خود میپرسند که بد نیست مختصری در مورد آن بدانیم:
DTaP-IPV یا واکسن ثلاث و فلج اطفال تزریقی
عوارض: گریههای طولانی، وضعیت هیپوتونی (نادر)، تشنّج در روز واکسیناسیون (نادر)
موارد کنترا اندیکاسیون یا ممنوعیت: بیماری نورولوژیک ناپایدار، پاسخ هیپوتونی در واکسیناسیون قبلی، واکنش آنافیلاکتیک به نئومایسین یا استرپتومایسین
MMRواکسیناسیون سرخک، سرخجه، اوریون
عوارض: راشهای شبیه سرخک هفت تا چهارده روز بعد از واکسیناسیون، لنفادنوپاتی، درد و التهاب مفاصل، بهطور نادر پاروتیت، تزریق دردناک
کنترا اندیکاسیون: حاملگی، نقص سیستم ایمنی بهخصوصHIV ، واکنش آنافیلاکتیک به ژلاتین
در موارد زیادی والدین محترم تماس میگیرند و میپرسند فرزندم آبریزش مختصر بینی دارد، آیا واکسن بلامانع است؟
فقط در موارد بیماری متوسّط و شدید با یا بدون تب و آلرژی به محتویات واکسن نباید واکسن زده شود. تأخیر در واکسیناسیون به علّت یک سرماخوردگی خفیف و مختصر جایز نیست.
هر نوع واکسنی میتواند باعث سفتی، درد، تورّم و قرمزی مختصری در محلّ تزریق شود و این عوارض طبیعی است.
عوارضی مثل تب، بیقراری و راش ممکن است اتّفاق بیفتد.
بهطور کلّی وقتی عوارض ناشی از عدم تزریق واکسن را با عوارض جزئی و نادر واکسیناسیون مقایسه میکنیم، متوجّه میشویم که کوتاهی در واکسیناسیون کودکان دلبندمان سلامتی آنان را به خطر میاندازد.
نکاتی در مورد روند رشد کودکان
وزن: وزن متوسّط تولّد 3.25 kg است. در دورة نوزادی، نوزاد معمولاً روزانه بین بیست تا سی گرم وزن میگیرد. بعد از آن سرعت وزنگیری کمتر میشود و حدود چهار تا پنج ماهگی وزن شیرخوار به دو برابر زمان تولّد میرسد. در یک سالگی کودکان سه برابر وزن تولّد خود را به دست میآورند و در دو سالگی به چهار برابر وزن تولّد خود میرسند.
نکتة مهم این است که گاهی نوزادان تا ده در صد وزنشان را در هفتة اول تولد بهطور طبیعی از دست میدهند و مجدّداً در دوهفتگی وزن تولّد را به دست میآورند.
قد: متوسّط قدّ نوزادان ۵۰ سانتیمتر است. معمولاً سال اول ۲۵ سانتیمتر و سال دوم ۱۲ سانتیمتر و سال سوم ۸ سانتیمتر به قدّ آنان اضافه میشود. سپس تا سنّ بلوغ هر سال ۴ تا ۷ سانتیمتر قد میکشند. میگویند قدّ دو سالگی نصف قدّ بزرگسالی است.
دور سر: متوسّط اندازة دور سر در زمان تولّد ۳۵ سانتی متر است. تا سه ماه اول ماهی ۲ سانتیمتر و بین ۳ تا ۶ ماهگی ماهی ۱ سانتیمتر و بین ۶ و ۱۲ ماهگی ماهی نیم سانتیمتر سر کودکان رشد میکند.
 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
خونریزیهای سه ماهة اول بارداری
در سه ماهة اول بارداری در بیست تا چهل درصد از زنان باردار خونریزی واژینال رخ میدهد و میتواند خفیف یا شدید، متناوب یا مداوم، دردناک یا بدون درد باشد. بررسیها ارتباط بین خونریزیهای سه ماهة اول و نتایج نامطلوب بارداری مثل سقط، تولّد نوزاد پره ترم و محدودیت رشد جنین را نشان میدهد. هر حاملگی همراه با خونریزی قبل زایمان حتّی اگر خونریزی متوقّف شده باشد، کمی در معرض افزایش خطر پیامدهای نامطلوب قرار دارد.
در صورتی که خونریزی سبک و قبل از هفتة ششم بارداری باشد، بهترین پیشآگهی را دارد. هنوز درمان قطعی برای خونریزیهای سه ماهة اول یافت نشده است. استراحت در بستر توصیه نمیشود و اثری بر بارداری ندارد.
علل اصلی خونریزیهای اوایل بارداری شامل موارد زیر است:
لازم به ذکر است که سونوگرافی ترانس واژینال سنگ بنای ارزیابی خونریزی اوایل بارداری است. آزمایش خون برای تعیین هموگلوبین و هماتوکریت و گروه خونی در افراد با خونریزی شدید اهمّیت دارد. در خانمهای بارداری که دچار خونریزی با منشأ جفت هستند، در صورتی که خودشان Rh منفی هستند و همسر Rh مثبت دارند، باید ایمونوگلوبین anti-D تزریق کنند.
معاینة واژن با اسپکلوم میتواند منشأ خونریزیهای نامرتبط با بارداری را مشخّص کند.
خونریزیهای سه ماهة دوم و سوم
خونریزیهای سه ماهة دوم و سوم شایع نیست. ارزیابی خونریزی واژینال زیر بیست هفته همانند سه ماهة اول است. اولین قدم ارزیابی مقدار خونریزی و همراهی آن با درد است. وجود خونریزی روشن متناوب و بدون درد مطرحکنندة bloody show (خروج ترشّحات آغشته به خون) از سرویکس نارسا، جداشدگی کوچک حاشیة جفت و ضایعات سرویکس و واژن است. خونریزیهای شدیدتر -که با درد همراه باشد- نشانة سقط یا جداشدگی بزرگتر حاشیة جفت است و برای تأیید وجود ضربان قلب و تعیین محلّ جفت و طول سرویکس باید سونوگرافی انجام شود. معاینه با اسپکلوم ضایعات واژن و سرویکس، سقط و سرویکس نارسا را آشکار میکند. معاینة شکمی از نظر وجود سایر ناهنجاریها، درد و اندازة رحم انجام میشود.
خونریزیهای پس از هفتة بیستم بارداری در چهار تا پنج درصد از بارداریها رخ میدهد و علل شایع آن عبارت است از:
 دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
دکتر ناهید رجبی - جراح و متخصّص زنان ، زایمان و نازایی
حاملگی معمولاً با علائم حاملگی (تهوّع و استفراغ، سرگیجه، تپش قلب و ...) و مثبت شدن تست ادرار بارداری در منزل شروع و با تست خونی بارداری تأیید میشود سونوگرافی هم در نهایت برای تعیین سنّ دقیق بارداری انجام میشود. قطع پریود در یک خانم سالم از نظر باروری -که قبلاً پریودهای دورهای منظّم و قابل پیشبینی داشته است- به احتمال زیاد با بارداری مصادف است، ولی سیکلهای قاعدگی در خانمها و حتّی در یک خانم در سیکلهای مختلف متفاوت است. پس قطع پریود یا آمنوره در چنین خانمهایی تا ده روز پس از پریود مورد انتظار، حتماً دالّ بر بارداری نیست.
گاهی خونریزی پس از وقوع بارداری اتّفاق میافتد و میتواند احتمال پریود را مطرح کند. در ماه اول بارداری احتمال چنین خونریزیهایی وجود دارد که احتمالاً به دنبال جایگزینی بلاستوسیست (تودة سلولی که به دنبال تشکیل تخم و تقسیمات متوالی آن ایجاد میشود) بوده و از طرفی بیانگر روند غیرطبیعی بارداری است.
سونوگرافی واژینال برای تشخیص مراحل اولیة بارداری و بهطور شایع برای تعیین سنّ دقیق حاملگی استفاده میشود و همچنین موقعیت بارداری را نیز مشخّص میکند. یک کیسة حاملگی -که در واقع تجمّع مایع در حفرة رحمی و اولین نشانة بارداری در سونوگرافی است- اولین بار با سونوگرافی واژینال در هفتة چهارم تا پنجم بارداری دیده میشود.
متوسّط طول دورة بارداری از اولین روز آخرین قاعدگی بسیار نزدیک به 280 روز یا 40 هفته است. بهطور قراردادی حاملگی به سه دورة سه ماهه تقسیم میشود. سه ماه اول از ابتدا تا پایان 14 هفتگی، سه ماه دوم از ابتدای 15 هفتگی تا پایان 28 و سه ماه سوم از ابتدای هفتة 29 تا انتهای هفتة 42 است. پس هر سه ماه متشکّل از 14 هفتة بارداری است.
بر این اساس، مشکلات مهمّ بارداری در هر یک از این سه ماه تعریف میشود، مثلاً سقطهای خودبهخودی در سه ماهة اول و اختلالات فشار خونی مرتبط با بارداری در سه ماهة سوم اتّفاق میافتد. امروزه به جای ماه برای بیان سنّ حاملگی از هفته یا هفته روز استفاده میشود، مثلاً 30 هفته یا 30 هفته و 4 روز.
از ابتدای هفتة سوم بعد از تخمکگذاری لقاح تا هشت هفتة بعد را دوران رویانی میگویند که این دوره زمان اندامزایی و تشکیل ارگانها و اندامهای مختلف نوزاد است که در ابتدا با تشکیل پرزهای جفتی و فضاهای بین پرزی که حاوی خون مادری باشد و سپس تشکیل رگهای خونی جنین در پرزهای جفتی و تشکیل قلب در انتهای هفتة چهارم و جوانههای دست و پا، تشکیل مغز و نخاع و سایر ارگانهاست که تا هفتة دهم بارداری به طول میانجامد. پس از هفتة دهم رویان وارد دورة جدیدی از زندگی به نام دوران جنینی میشود که این دوره شامل رشد و بلوغ ساختمانی و عملکردی ارگانهای تشکیلشده در دورة رویانی است.
این تکامل تا پایان دوران جنینی یعنی تا انتهای بارداری (هفتة چهلم) و به دنیا آمدن نوزاد ادامه دارد. در بعضی مواقع به علل مختلف سقط اتّفاق میافتد که بنا بر تعریف سقط به ختم حاملگی قبل از هفتة بیستم حاملگی، یعنی زمانی که وزن جنین حدوداً پانصد گرم است، گفته میشود.
امروزه به یمن پیشرفتهای چشمگیر در علم نوزادان و همچنین تجهیزات پزشکی و دارویی و به وجود آمدن بخش مراقبتهای ویژة نوزادان، در صورتی که به هر دلیلی اعم از بیماریهای مزمن مادری، فشار خون بارداری و اختلالات رشد داخل رحمی و ...، زایمان در حدود هفتة 23 تا 24 حاملگی اتّفاق بیفتد، احتمال زنده نگه داشتن نوزاد بالاست، ولی همانطور که گفته شد، به دلیل کامل نشدن رشد و نموّ نوزاد و کامل نبودن عملکرد اندامهای حیاتی مختلف جنین اعم از ریه، کبد و سیستم گردش خون و مغز و نخاع، نوزاد باید مدّت طولانیتری در بیمارستان بستری شود و تحت مراقبتهای ویژه قرار گیرد. بستری طولانیمدّت، نوزاد را در معرض عوارض مختلفی ناشی از مداخلات درمانی، عفونتهای بیمارستانی و عوارض ناشی از آنها قرار میدهد. به همین دلیل هدف متخصّص زنان و پزشکان معالج مادران باردار این است که در صورت وقوع مشکلات در مادر و جنین، در صورت امکان تا جایی که شرایط اجازه میدهد، حتّی چند روز زایمان را به تعویق اندازند و درمانهای لازم را انجام دهند تا نوزاد در معرض عوارض نارس بودن قرار نگیرد، ولی از آنجایی که در بسیاری از موارد زایمانهای زودرس اجتنابناپذیر و شاید غیرقابل پیشبینیاند، هزینة نگهداری و درمان این نوزادان نارس مبالغ هنگفتی را به خانوادهها و همچنین بیمهها در سراسر دنیا تحمیل میکند.
عوارض شایع تولّد پیش از موعد
همانطور که گفته شد تمام اختلالات فوق در نوزادان نارس اتّفاق میافتد، ولی در نوزادان نزدیک به 9 ماه یا 9 ماه کامل نیز ممکن است پیش آید. ولی هرچه نوزاد به زمان زایمان تقریبی خود نزدیکتر باشد، اختلالات فوق کمتر اتّفاق افتاده و در صورت رخ دادن پیشآگهی بهتری دارد. تا جایی که امکان دارد بهتر است نوزاد به دنبال شروع دردهای زایمانی و زایمان طبیعی و در زمان تقریبی زایمان به دنیا بیاید. انجام سزارین با تاریخ از پیش تعیینشده خطر عوارض نوزادان و احتمال بستری شدن در بخش نوزادان یا بخش مراقبتهای ویژة نوزدان را بالا میبرد. بنابراین مادران باردار عزیز برای حفظ سلامتی نوزاد خود -که 9 ماه زحمت پرورش و تکامل این موجود ظریف و حسّاس را در بطن خود کشیدهاند- نباید صرفاً برای همزمانی تاریخ تولّد نوزادشان با تاریخ تولّد خود، همسر، فرزند قبلی، نیمة اول سال و یا هر مناسبت دیگر پزشک معالج را تحت فشار قرار دهند و سبب عوارض و مشکلاتی در نوزاد و خانوادة خود شوند.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
کودک من غذا نمیخورد!
بچّۀ من اشتها ندارد!
کودکم فقط غذاهای خاصّی میخورد!
این بچّه هیچ چیزی نمیخورد!
بچّۀ من خیلی کمتر از بقیّۀ بچّهها میخورد!
فرزندم فقط از دستان من غذا میخورد!
دخترم باید در مقابل برنامۀ تلویزیونی غذا بخورد!
پسرم فقط حین بازی خوراکی را پس نمیزند!
گلهمندیهای فوق تنها گوشهای از گلایههای رایج والدین امروزی در مورد تغذیۀ فرزند دلبندشان است، امّا تا چه اندازه این گلایهها واقعیاند؟
اگر شما متأهّل هستید و پدر یا مادر شدهاید یا دوستانی دارید که فرزندی دارند، شاید با شکایتهای بالا آشنا باشید. به عنوان پدر یا مادر تا کجا و چرا باید نگران غذا خوردن فرزند خود بود؟ والدین تا چه حد باید مراقب تغذیۀ کودک خود باشند؟ یا تا چه سنّی باید با دستان خود به آنان غذا بدهند؟ اصلاً یک کودک طبیعی از چه سنّی میتواند بهطور مستقل غذا بخورد؟ شاید پاسخ به پرسش آخر تا حدّی گرهگشا باشد.
در سالهای اخیر با بالا رفتن سطح تحصیلات و وضعیت اجتماعی- اقتصادی، پدر و مادرها تمایل به داشتن فرزندان کمتری دارند. درنتیجه اندازۀ خانوادهها کوچکتر شده و رویکرد والدین نیز به تربیت و پرورش فرزندان تغییر کرده است. اکثر خانوادهها یک تا دو فرزند دارند، بنابراین نسبت به گذشته زمان بیشتری را با فرزند یا فرزندان خود سپری میکنند. شاید تا اینجای تغییرات اجتماعی به نفع کودکان امروزی باشد. مشکل از آنجایی بروز میکند که برخی از والدین دچار وسواس نسبت به فرزندان خود میشوند و با تحت نظر گرفتن بیش از حدّ کودک و رفتارهای مراقبتی اغراقآمیز موجب آسیبهای روحی به دلبندشان میشوند. پژوهشهای انجامشده دربارۀ تأثیر اینگونه رویکردهای تربیتی نشان داده است کودکانی که تحت مراقبتهای وسواسی والدین قرار گرفته بودند، در بزرگسالی اعتمادبهنفس کمتری دارند. همچنین بروز چاقی در دوران بلوغ در این افراد بیشتر است.
در بسیاری از کشورهای پیشرفتۀ دنیا زوجهای جوان در دوران بارداری باید علاوه بر آموزشهایی که در مورد بارداری و زایمان دریافت میکنند، آمورشهایی دربارۀ نوزاد و شیرخوار بگیرند. البته این دورهها کافی نیست، ولی لازم است.
دورۀ شیرخوارگی به یک سال نخست پس از تولّد گفته میشود و پایان این دوره نقطۀ عطفی در زندگی کودک بهشمار میآید. با ورود به سال دوم زندگی دوران نوپایی آغاز میشود. کودک در این برهه از زندگی خود به دنبال استقلال و ابراز وجود است. یک نوپا میخواهد بهتنهایی غذا بخورد. در این راه حتماً به دلیل بیتجربگی ریختوپاش میکند و سبب زحمت والدین یا مراقب خود میشود، ولی باید به او فرصت داد تا تجربه کند و با سعیوخطا راهورسم درست خوردن را بیاموزد. والدین همیشهنگران، شاید نه به دلیل کثیفکاری بلکه به این دلیل که کودک در این روش خودمختارانه قادر به تشخیص میزان نیاز خود نیست، از دادن قاشق به دست کودک خودداری میکنند و فرصت آزمون را از او دریغ میکنند. درست است که نوپای ما نیاز به کمک دارد، ولی محافظت همهجانبه از او در تمام امور زمینۀ رشد شخصیت وابسته را در او فراهم خواهد کرد.
با توجّه به وزن، میزان نیاز کودکان به منابع انرژی و غذا نسبت به بزرگسالان بیشتر است، ولی این به معنای سیریناپذیری آنان نیست. در اغلب موارد کودکان قادر به تنظیم میزان نیاز خود هستند و پافشاری والدین یا مراقب کودک بر خوردن بیشتر نهتنها موجب دریافت بیشتر نخواهد شد، بلکه برعکس نوعی هراس نسبت به ظرف غذا ایجاد میکند.
بسیاری از نوجوانانی که با معضل چاقی دستوپنجه نرم میکنند، کودکان لاغری بودهاند که به دنبال توجّه بیش از حدّ مراقبان خود دچار سردرگمی در برآورد میزان نیاز خود شدهاند و در دوران شکوفایی و بلوغ، باید با تهدیدی جدّی علیه سلامتی یعنی چاقی مبارزه کنند.
هدف از نوشتار حاضر تشویق والدین به رها کردن فرزند به حال خود و بیتوجّهی نسبت به رشد و تغذیۀ او نیست، بلکه انتخاب رویکردی منطقی و منصفانه است. به یاد داشته باشیم کودکی که در جادّۀ سلامت خود در محدودۀ طبیعی رشد میکند، به اندازۀ نیاز خود انرژی و غذا دریافت کرده است.

 دکتر سحر سقطی جلالی - جرّاح و متخصّص زنان و زایمان
دکتر سحر سقطی جلالی - جرّاح و متخصّص زنان و زایمان
هفتۀ آخر ماه آوریل مقارن با پنجم تا دهم اردیبهشت هفتۀ جهانی واکسیناسیون است. بسیاری از زنان ممکن است در مورد ایمنسازی و احتمال ابتلا به بیماریهایی که میتواند به آنان یا جنینشان آسیب برساند، اطّلاعات زیادی نداشته باشند؛ در صورتی که واکسیناسیون بهموقع میتواند از بروز بسیاری از بیماریهای عفونی قابل انتقال به جنین پیشگیری کند.
چرا زنان باردار باید واکسینه شوند؟
همواره ترس از عوارض جنینی باعث میشود که از تجویز بسیاری از داروها و واکسنها در دوران بارداری جلوگیری شود. این در حالی است که بعضی از این موارد نهتنها باعث بروز عارضه نمیشوند، بلکه از بسیاری از بیماریهای خطرناک برای جنین هم پیشگیری میکنند. براساس اطّلاعات ادارۀ کنترل بیماریهای ایالات متّحده شواهد چندانی دربارۀ افزایش خطر مشکلات مادرزادی در جنین به دنبال واکسیناسیون مادر در دوران بارداری با واکسنهای حاوی ویروس غیرفعّال یا باکتریال یا توکسوئید وجود ندارد.
در مواردی که تماس مادر با عامل بیماریزا با افزایش خطر آسیب در مادر یا جنین همراه است، فواید واکسیناسیون را باید با هر کدام از عوارض احتمالی آن مقایسه کرد. واکسیناسیون معمول شامل واکسن آنفلوآنزای غیرفعّال، دیفتری، کزاز و هپاتیت ب در دوران بارداری بیخطر است.
واکسنهای بیخطر در دوران بارداری
ویروس آنفلوآنزا سالانه باعث مرگ 36 هزار نفر در ایالات متّحده میشود. بیماری آنفلوآنزا بهطور کلاسیک با تب، سوزش گلو، درد عضلانی و سردرد تظاهر میکند که این علائم حداقل دو تا سه روز ادامه خواهد داشت. ویروس آنفلوآنزا میتواند در تمام گروههای سنّی بیماری ایجاد کند، امّا شمار موارد بستری و مرگ ناشی از آن در افرادی که در معرض خطر ابتلا به عوارض آنفلوآنزا هستند، بیشتر است، ازجملة این افراد زنان باردارند. بر این اساس کمیتۀ ایمنسازی توصیه کرده است که در طول فصل ابتلا به آنفلوآنزا تمام زنان باردار در سه ماهۀ دوم و سوم بارداری با واکسن آنفلوآنزای غیرفعّال واکسینه شوند. بهعلاوه زنان باردار مبتلا به بیماری خاص مانند دیابت، بیماریهای قلبی- عروقی و آسم یا نقص دستگاه ایمنی باید صرف نظر از زمان بارداری یا فصل واکسینه شوند.
توصیه شده است که تمام زنان باردار -که در فصل آنفلوآنزا هستند- فقط از فرم غیرفعّال واکسن استفاده کنند. به نظر میرسد واکسیناسیون با واکسن آنفلوآنزای غیرفعّال برای زنان و جنین آنان بیخطر باشد. در دو پژوهش بالینی -که روی 2250 زن باردار انجام شده- هیچ عارضهای به دنبال واکسیناسیون آنفلوآنزا مشاهده نشده است. تزریق این واکسن به سنّ بارداری ارتباطی ندارد و بهصورت عضلانی تزریق میشود.
هرچند امروزه کزار و دیفتری در بسیاری از کشورهای پیشرفته مانند ایالات متّحده کمتر به چشم میخورد، امّا هنوز هم سالانه مواردی از ابتلا به آنها گزارش میشود. واکسن دوگانه اثر محافظتی در برابر هر دو بیماری دارد.
بیماری کزاز به دنبال آلودگی زخمهای عمیق یا حتّی بریدگیهای جزئی پوست با باکتریای به نام کلستریدیوم تتانی ایجاد میشود. باکتری نامبرده نوروتوکسینی تولید میکند که نتیجۀ آن سفتی غیرقابل کنترل عضلۀ ناحیه فک و گردن است (قفل شدن دندانها). به دنبال آن سفتی عمومی کلّ عضلات بدن اتّفاق خواهد افتاد و در نهایت به فلج عضلات تنفّسی و مرگ میانجامد. احتمال وقوع مرگ به دنبال ابتلا به کزاز در افرادی که واکسینه نشدهاند، یا آنها که دوز یادآور واکسن را دریافت نکردهاند، در دو سال گذشته 25 درصد بوده است.
دیفتری عفونت دستگاه تنفّسی فوقانی است که بهطور معمول لوزهها و حلق را گرفتار میکند، امّا میتواند حنجره و لایۀ مخاطی بینی را هم درگیر کند. به دنبال ابتلا به این بیماری در بیشتر بیماران عوارضی مثل نوریت (یا التهاب رشتههای عصبی) و میوکاردیت (التهاب ماهیچۀ قلب) رخ میدهد. میزان مرگومیر بیماران در میان افرادی که علیه دیفتری واکسینه نشدهاند، پنج تا ده درصد است. تزریق توکسوئید دیفتری و کزاز در طول بارداری در زنانی که قبلاً واکسینه شدهاند امّا در طول ده سال گذشته دوز یادآور را دریافت نکردهاند، بهتر است که در هفتۀ 28 انجام شود. هرچند شواهد چندانی مبنی بر ناهنجاریزا بودن واکسن دوگانۀ بزرگسالان وجود ندارد، امّا بهتر است در زنان بارداری که دوز اولیۀ واکسن دوگانه را دریافت نکردهاند، برنامۀ واکسیناسیون تا سه ماهۀ دوم به تعویق انداخته شود تا خطر آسیبهای احتمالی به حداقل برسد.
تزریق این واکسن در دوران بارداری بیخطر است. پزشک معمولاً برای کسانی که به دلیل شغل یا سبک زندگی در معرض این ویروس هستند، تزریق این واکسن را توصیه میکند، زیرا ممکن است زنان باردار به این بیماری مبتلا باشند، امّا از این موضوع آگاه نباشند. توصیه میشود که تمامی زنان باردار آزمایش غربالگری هپاتیت B را انجام دهند.
واکسنهای ممنوعه در دوران بارداری
بهطور کلّی مصرف این واکسنها برای زنان حامله ممنوع اعلام شده است:
زایمان زودرس، نقایص مادرزادی و سقط جنین از عوارض مصرف واکسنهای ممنوع در دوران حاملگی است.
 زهرا خانزاده - آسیبشناس گفتار و زبان
زهرا خانزاده - آسیبشناس گفتار و زبان
توانایی غذا خوردن و مکیدن یکی از ضروریترین رفتارهای نوزاد برای حفظ بقا، یادگیری و تعامل است که تمامی جنبههای رشدی او را دربرمیگیرد. تغذیۀ نوزادان شامل سه جزء اساسی استک مکیدن، بلعیدن و تنفّس. همۀ این سه جزء باید در تغذیه و بلع نوزادان مورد توجّه قرار گیرد. هر ساله تقریبأ 2.500.000 نوزاد زندگی خود را در بخش مراقبتهای ویژۀ نوزادان آغاز میکنند. یکی از متخصّصانی که در این حوزه در ارزیابی و تدارک نیازهای این نوزادان در معرض خطر میتواند کمک کند، آسیبشناس گفتار و زبان است.
بلع در نوزادان یک عمل فیزیولوژیک است که خودبهخود انجام میشود و نیاز به یادگیری ندارد، بنابراین اگر دستگاههای تغذیهای نوزاد مشکلی نداشته باشد، در کودکی که نارس به دنیا آمده، اختلال بلع با کمترین دخالت با تحریک صحیح به جریان طبیعی هدایت خواهد شد. رفع مشکل بلع در نوزادی علاوه بر اینکه مشکلات تغذیۀ کودک را در آن هنگام رفع میکند، نقش مؤثّری در تکامل حسّی دستگاه گفتار و پیشگیری از بروز اختلال گفتار در آینده خواهد داشت.
توانایی مکیدن برای نوزادان بسیار حیاتی است و بیشتر نوزادان سالم -که بهموقع به دنیا آمدهاند- بلافاصله بعد از تولّد توانایی مکیدن سینۀ مادر یا شیشۀ شیر را دارند، امّا این توانایی در نوزادان نارس یا نوزادان با اختلالات کروموزومی و رشدی ناقص با تأخیر بیشتری رخ میدهد. برای بلع دهانی مناسب لازم است مکیدن، بلعیدن و تنفّس بهگونهای هماهنگ باشد که کودک بدون هیچ مشکلی شیر را قورت بدهد. برای مکیدن سالم حرکات مناسب لبها، گونهها، زبان و کام لازم است و در عین حال شرایط بلع باید بهگونهای باشد که شیر موجود در دهان وارد ریۀ کودک نشود. هماهنگی حرکات اعضای مذکور به هدایت عصبی- مغزی سالم نیاز دارد، بنابراین بروز بیماری در هریک از اعضای فوق یا بیماریهای مغزی یا بروز حملات تشنّجی میتواند باعث بروز اختلال مکیدن شود.
25 درصد از کودکان درجات متفاوتی از اشکال در شیر خوردن را خواهند داشت. علّت این اختلال میتواند ناهنجاریهای مادرزادی، ناهنجاریهای اکتسابی و مشکلات رفتاری باشد. اختلال بلع در کودکانی که شکاف کام و لب دارند یا دچار فلج مغزیاند یا کودکانی با علائم اختلال رشدی مانند اُتیسم بیش از سایر نوزادان خواهد بود.
علائم و نشانههای اختلال تغذیه و بلع در کودکان
تغذیه در NICU
یکی از شرایط خاص و حسّاس در بلع برای کودکان نارس موجود NICU (بخش مراقبتهای ویژۀ نوزادان نارس) است. یکی از متخصّصانی که باید در واحد مراقبتهای ویژۀ نوزادان NICU باشند، آسیبشناس گفتار و زبان است که نوزادان را از لحاظ مشکل مکیدن و بلعیدن ارزیابی میکند. پس از ارزیابی و پیشبینی دورههای کوتاهمدّت و بلندمدّت، تغذیۀ دهانی را -که معمولاً ارتباط مستقیمی با وضعیت فیزیکی و فیزیولوژیکی دارد- شروع میکنند. وضعیت عضلات در نوزادان نارس شل یا سفت است و عملکرد تنفّسی ضعیفی دارند.
به نظر میرسد وضعیت بدن به گازهای خون و مکانیک ریۀ نوزادان با وزن کم در حین تولّد در طول تغذیه با لوله تأثیر میگذارد. وضعیت دمر منجر به افزایش زیادی در اشباع اکسیژن خون شریانی در طول تغذیه از راه لولۀ بینی (NG-Tube) میشود. وضعیت دمر ممکن است اجازۀ پیشرفت در حرکات ریه با کاهش انرژی مصرفی برای تنفّس خودبهخودی را بدهد و ممکن است دورۀ پشتیبانی ونتیلاتور را برای نوزادان نارس هنگام تولّد همراه با اختلال مزمن ریوی کاهش دهد.
راهنماییهای لازم اولیه برای ایجاد الگوهای شخصی و بلع میتواند در کاهش مشکلات جانبی ناشی از اختلال در بلع به نوزاد کمک شایانی کند. هرچقدر شروع برنامۀ درمان زودتر باشد، در ایجاد سریع و بهموقع بلع دهانی و عدم استفاده از مواردی مانند NG-Tubeبرای کودک کمککننده خواهد بود. شروع برنامه شامل ارزیابی و درمان است.
آسیبشناس گفتار و زبان موارد زیر را ارزیابی میکند:
اشکال یا ضعف در هرکدام از این مراحل با مداخلۀ زودهنگام آسیبشناس گفتار میتواند آن را برطرف کند.
برنامههای درمان
برنامههای درمان -که پس از ارزیابی جامع آسیبشناس گفتار و زبان و هماهنگی تیم درمانی با متخصّصان کاردرمانگر، فیزیوتراپیست و پزشک شروع میشود- شامل موارد زیر است:
توجّه داشته باشید هرچه زمان مداخله زودتر باشد، مشکلات تغذیهای و عوارض جانبی این اختلال کمتر خواهد بود و نوزاد زودتر شرایط طبیعی را در مهارتهای تغذیهای کسب میکند.
 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
بیاختیاری ادراری یک مشکل شایع در کودکان است که تقریباً در پانزده درصد کودکان پنج ساله دیده میشود. بیشتر این بچّهها فقط شبادراری (Enuresis) دارند. نوع اولیۀ آن یعنی کودک هیچگاه در طیّ شب خشک نبوده است و نوع ثانویۀ آن یعنی کودک حداقل یک دورۀ شش ماهه مشکل در شب نداشته و کنترل ادرار داشته، سپس دچار بیاختیاری شبانه شده است.
شبادراری اولیه میزان بالایی از بهبود خودبهخودی دارد؛ پانزده درصد در سال.
درمان نوع اولیه شامل یک روش یا ترکیبی از روشهای زیر است:
آموزش به کودک و اطمینانبخشی.
زمانی که والدین و کودک علاقهمند و باانگیزه برای درمان درازمدّت باشند، برای مدّت سه تا شش ماه از آموزش و روشهای انگیزشی استفاده میشود و درمانهای فعّالتر بعدی شامل دارو و زنگهای هشدار زمانی که کودک بزرگتر شود، فشارهای اجتماعی افزایش یابد و اعتمادبهنفس کودک تحت تأثیر قرار گیرد، استفاده خواهد شد.
برای درمان طولانیمدّت زنگهای هشداری و آگاهکننده مؤثّرترند، امّا برای درمان کوتاهمدّت دارو مؤثّر است.
آموزش، توصیه و کمک به کودک
شبادراری نه اشتباه بچّه است، نه والدین و نه پرستار کودک. بچّهها نباید برای خیس کردنهای شبانه تنبیه بدنی شوند. آثار خیس کردن کودک را میتوان با استفاده از محافظهای تختخواب، ملحفه و پتوی یکبار مصرف یا کاملاً قابل شستوشو، اسپریهای خوشبوکننده، شستوشوی کامل بچّه قبل از لباس پوشیدن و استفاده از نرمکنندهها و کرمها برای جلوگیری از زخم پوست و عرقسوز شدن کاهش داد.
استفاده از یک تقویم و تعیین شبهای خیس و خشک تأثیر درمان و مداخله را نشان خواهد داد. کودک باید تلاش کند که در طیّ روز بهطور منظّم ادرار کند، چهار تا هفت بار در روز و بلافاصله قبل از خواب و اگر در طیّ خواب بیدار شد، والدین یا مراقب او را به توالت ببرند.
در این کودکان نوشیدنیهای حاوی کافئین و شکر زیاد نباید مصرف شود، بهویژه در هنگام بعدازظهر و عصرها. مصرف مایعات روزانه باید حداکثر تا اوایل بعدازظهر محدود شود.
میتوان توصیه کرد که از میزان کلّی نیاز مایعات روزانۀ کودک چهل درصد آن را در صبح و بین ساعتهای هفت صبح تا دوازده ظهر استفاده کند. چهل درصد بین دوازده ظهر تا پنج عصر و تنها بیست درصد مایعات را پس از ساعت پنج عصر استفاده کند، زیرا با این روش کودک ضمن اینکه نیاز مایعات بدن خود را تأمین میکند، در هنگام غروب و شب نیاز کمتری خواهد داشت، امّا اگر از این فرمول استفاده نشود و تنها مایعات هنگام شب را محدود کنیم، معمولاً موفّق نخواهیم بود.
استفادۀ روتین از پوشک و پدها به دلیل کاهش انگیزۀ کودک برای برخاستن از خواب در نیمهشب توصیه نمیشود، مگر در موارد استثنا که کودک در بیرون از خانه قرار است بخوابد.
درمان انگیزشی
زمانی که کودک بتواند و قبول کند که مقداری از مسئولیت را بپذیرد و در درمان -که ممکن است چندین ماه تا به دست آمدن نتیجه طول بکشد- شرکت کند، میتوان او را تشویق کرد که پیشرفت خود را ثبت و گزارش کند. برنامۀ تشویقی و جایزه دادن به کودک از کارهای ساده شروع میشود، مثل رفتن به توالت درست قبل از خوابیدن، البته ابتدا نباید فقط روی خشک بودن او در شب تأکید شود. سپس بهصورت آهسته باید تشویقها را بر اساس قرار گذاشتن با کودک بیشتر کرد، مثلاً یک استیکر یا برچسب کارتونی روی تقویم او به ازای یک شب خشک بودن یا یک کتاب به ازای یک هفتۀ متوالی خشک بودن او در نظر گرفت و رفتهرفته انتظارات را بالا ببریم.
جریمه کردن کودک مثلاً پس گرفتن هدایای تشویقی گذشته اثر معکوس دارد و توصیه نمیشود.
درمان انگیزشی یک روش خوب در کودکانی است که پنج تا هفت سال سن دارند و هرشب خود را خیس نمیکنند. اگر پس از گذشت سه تا شش ماه بهبودی رخ ندهد، افزودن درمانهای فعّال توصیه میشود.
درمانهای فعّال
زنگهای شبادراری شامل یک سنسور هستند که در لباس زیر کودک یا در تختخواب او قرار داده میشوند و نم رطوبت را تشخیص میدهند و بسته به نیاز و توانایی کودک ابزار تحریکی او را مثلاً بهصورت لرزشی یا صوتی تعیین میکنند و به کودک آموزش میدهند که بیدار شود یا با انقباض مثانه قبل از خیس کردن جلوی آن را بگیرد.
این روش درمان اول برای بچّههایی است که به مشاوره و توصیههای مصرف مایعات و توالت رفتن و برنامۀ تشویقی پاسخ نمیدهند و در خانوادههای با انگیزۀ بالا و همکاری خوب و بچّههایی با شبادراری زیاد (بیش از دو بار در هفته) بهترین عملکرد را دارد.
سایر روشهای درمانی در موارد زیر استفاده میشوند:
آموزشها و عوارض ناخواسته و جانبی
باید به خانواده آموزش داد که خود کودک مسئول زنگ است. هر شب قبل از خواب کودک زنگ را تست میکند و باید برای خود مرور کند که وقتی زنگ شروع به لرزش یا صدا دادن میکند، چه کارهایی باید انجام دهد.
توالی کارهای کودک بدین صورت است:
کودک باید زنگ را خاموش کند و ادرار کامل خود را در توالت تخلیه کند. اگر در ابتدا بچّه نتواند بهطور کامل بیدار شود، والدین باید او را بهطور کامل بیدار کنند، کودک پس از اتمام ادرار کردن به تختخواب برمیگردد و لباس و ملحفۀ زیر خود را تعویض میکند.
کودک سنسور را ابتدا با یک پارچۀ خیس سپس با پارچۀ خشک تمیز میکند یا در صورتی که قابل تعویض و یکبار مصرف باشد، آن را تعویض و جایگزین میکند.
کودک زنگ را مجدّداً تنظیم میکند، سپس میخوابد. اثر منفی زنگ در بعضی موارد شامل تحریک پوست، مزاحمت برای سایر اعضای خانواده و زنگ زدنهای ناخواسته در اثر خوب عمل نکردن آن و مشکلات کار کردن با این وسیله است.
درمان با زنگ هشدار باید زمانی که کودک به مدّت چهارده روز پشت سر هم خشک باشد، ادامه پیدا کند که این مرحله معمولاً بین دوازده تا شانزده هفته طول میکشد. اگر پس از سه ماه به پاسخ کامل نرسیم، امّا تعداد شبهای خیس کمتر شده باشد، باید درمان را ادامه داد. اگر پس از سه ماه هیچ پاسخی نداشتیم، از درمانهای پیشرفتهتر استفاده میشود.
در موارد عود پس از قطع درمان یعنی بیش از دو بار در هفته خیس کردن در دو هفتۀ متوالی باید مجدّداً درمان را شروع کرد و ادامه داد.
دسموپرسین
تعریف عود پس از درمان
دلایل عدم پاسخ شامل موارد زیر است:
داروهای ضدّ افسردگی سه حلقهای شامل ایمیپرامین -که از همه بیشتر استفاده میشود- موجب تحریک ترشّح هورمون ضدّ ادراری، شل شدن عضلۀ مثانه و کاهش زمان خواب دیدن کودک میشوند و امروزه به عنوان خطّ سوم درمان استفاده میشوند. عوارض جانبی آن شایع نیست و شامل عصبی شدن، تغییر در شخصیت و اختلال خواب است، امّا مهمترین عارضۀ جانبی ایمیپرامین اختلال در سیستم قلبی- عروقی است. قبل از تجویز این داروها باید وزن، قد و فشار خون کودک گرفته شود و یک نوار قلب به عنوان ارزیابی اولیه داشته باشیم.
روشهای دیگر درمانی
بیدار کردن کودک پس از خوابیدن برای رفتن به حمّام یا بیدار شدن با ساعت در بچّههای بزرگتر؛ از این روش در بچّههایی که فقط یک بار و در زمان مشخّص تختخواب خود را خیس میکنند، استفاده میشود یا در بچّههای کوچکتر برای شروع درمان یا در بچّههای بزرگتر که خودشان یا والدین این روش درمانی را انتخاب میکنند.
ساعتهای زنگدار
شامل بیدار کردن کودک با زنگ ساعت؛ دو تا سه ساعت پس از خوابیدن کودک بهطور روتین میشود.
آموزش مثانه
شامل درخواست از کودک برای نگه داشتن ادرار به مدّت طولانیتر برای افزایش ظرفیت مثانه که به عنوان یک روش درمانی منفرد یا تکمیلی زیاد از آن حمایت نمیشود.
نکتۀ پایانی
بیاختیاری ادراری شبانه در بیشتر بچّهها بهطور خودبهخودی و با گذشت زمان بهبود مییابد و در مواردی که نیازمند درمان و پیگیری است، نیاز به حوصله و سعۀ صدر والدین و مراقبان کودک و پرهیز از هرگونه قضاوت، سرزنش یا تنبیه کودک است تا بتوان به بهترین نتیجۀ درمانی رسید و از آثار مخرّب روحی و روانی آن در کودک جلوگیری کرد.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
31 می، مصادف با 10 خرداد روز جهانی بدون دخانیات نامگذاری شده است. استعمال دخانيـات از مشكلاتي است كه جهان امروز با آن مواجه است و سـلامت انسانها را بهشدّت تهديد میكند. سيگار عوارض خطرناك و زيـانباري براي سلامت جامعه دارد و زنان باردار -كه از گروههاي آسيبپذير جامعـه هـستند- بیشتر در معرض خطرند.
هرگونه مصرف دخانيات در دوران حاملگي براي زنان خطرناك است. استعمال دخانیات در دوران بارداری خطر زایمان پیش از موعد، جدا شدن جفت، جفت سرراهی و خونریزی شدید حین زایمان را افزایش میدهد. همچنین احتمال سقط جنین و بارداری خارج از رحم در زنان باردار افزایش مییابد. زنان سیگاری مانند مردان در معرض افزایش خطر ابتلا به انواع سرطانها، بیماریهای قلبی- عروقی و بیماریهای ریوی هستند و حتّی احتمال خطر ابتلا به این بیماریها در زنان بیشتر از مردان است.
ترک سیگار سبب کاهش مرگومیر جنین در طیّ بارداری و بعد از تولّد میشود، بنابراین اگر در طیّ بارداری هرچه زودتر مصرف دخانیات کنار گذاشته شود، مادر و جنین از فواید ترک دخانیات سود خواهند برد.
همچنین مصرف سیگار و دخانیات اطرافیان مانند همسر، همکار یا بودن در محیطی که بوی دود سیگار و دخانیات در آن وجود دارد، میتواند روی جنین اثرگذار باشد. در حال حاضر اصطلاح دود دست دوم و دست سوم رایج شده است. دود دست دوم دودی است که فرد به دلیل قرار گرفتن در کنار فردی که دخانیات مصرف میکند، در معرض آن قرار میگیرد. صدها مادّۀ شیمیایی در دود دست دوم وجود دارد که سبب آسیب نوزاد و جنین میشود که شامل سقط جنین، وزن کم نوزاد در زمان تولّد و تولّد زودرس، سندرم مرگ ناگهانی نوزاد و مشکلات یادگیری و رفتاری در سالهای بعد دوران زندگی کودک است، بنابراین باید از قرار گرفتن در معرض دود دست دوم خودداری شود.
زنان باردار بدون اینکه متوجّه شوند، در معرض خطرات دود دست سوم سیگار نیز قرار میگیرند. این دود پسماندۀ دود سیگار روی مبلمان، فرش، رنگ دیوار و صندلی اتومبیل است. این دود ماهها و سالها باقی میماند. اگر مکانی بوی دود سیگار میدهد، حتّی اگر در حال حاضر کسی در آن سیگار نمیکشد، مطمئناً باقیماندۀ دخانیات در آن وجود دارد و این سموم با لمس کردن اشیای حاوی پسماند دخانیات یا تنفّس هوای آن محیط وارد خون میشود و با جنین به اشتراک گذاشته میشود و میتواند عوارض مصرف سیگار و دخانیات روی جنین را به همراه داشته باشد.
اگر شما قصد باردار شدن دارید یا در حال حاضر باردار هستید یا بچّهدار شدهاید، بهتر است مصرف سیگار و دخانیات را کنار بگذارید. اگر همسرتان در بیرون از منزل دخانیات مصرف میکند، بهتر است بگویید در منزل لباس دیگری بپوشد. شستن مرتّب دست خود و همسرتان نیز به رفع آلایندههای دخانی کمک میکند، بنابراین با خودداری از قرار گرفتن در معرض آلایندههای محیطی مانند دود ناشی از مصرف دخانیات و هوای آلوده، ورزش و قدم زدن مرتّب، استفاده از سبزیجات و مایعات فراوان در طیّ بارداری به داشتن فرزندی سالم کمک خواهید کرد.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
مادراني كه براي بار دوم باردار ميشوند، تفاوتهايي را در وضعيت فيزيكي و عاطفي خود با بارداري اول احساس میكنند؛ البته تفاوتهاي چنداني بين بارداري اول و دوم و جود ندارد. اگر شما هم در انتظار دومین فرزند خود هستید، به این نکات توجّه کنید:
معمولاً خانمهایی که نوزادشان را با شیر خود تغذیه میکنند، شش تا هفت ماه باردار نمیشوند، امّا بعد از این زمان که نوزاد خوردن غذای کمکی را آغاز میکند، تخمکگذاری هم آغاز میشود. اگر خانمی بعد از این زمان ناخواسته باردار شد، لازم نیست بهسرعت فرزند خود را از شیر بگیرد، امّا باید مکمّلهای لازم یعنی اسیدفولیک، مولتیویتامین مینرال و مکمّل آهن را دریافت کند.
طعم شیر به دنبال بارداری و تغییرات هورمونی و افزایش استروژن و پروژسترون عوض میشود و خودِ نوزاد بهتدریج میلی به نوشیدن آن نخواهد داشت، ولی ترکیب شیر برای نوزاد مضر نیست.
مادران شیرده و باردار باید بعد از هفتۀ دوازدهم غیر از اسیدفولیک ریزمغذّی و ویتامینهای لازم را حتماً دریافت کنند، تغذیۀ مناسب داشته باشند و به اندازۀ کافی مایعات مصرف کنند. مصرف کلسیم و ویتامین D موجود در مینرال مولتیویتامینها برای خانمهای شیرده باردار کافی است، البته اگر تغذیه مناسب نباشد و به اندازۀ کافی منابع کلسیم مصرف نکنند، یا دچار تهوّع و استفراغ باشند، بهتر است مکمّل کلسیم هم مصرف شود. دریافت لبنیات خانمهای باردار باید حداقل یک لیوان شیر و دو لیوان ماست باشد.
خوشبختانه بیشتر خانمها در کشور ما مشکل سوءِتغذیه ندارند و مکمّلها هم در دسترس است، امّا در مناطقی که به دلایل فقر مادّی خانمها دچار سوءِتغذیه هستند، همزمانی بارداری و شیردهی میتواند مشکلساز باشد و پزشک ممکن است به دلیل سوءِتغذیه مادر یا مشکلات متابولیک از او بخواهد شیردهی را قطع کند.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
تهوّع با استفراغ یا بدون استفراغ در اوایل بارداری شایع است و بهطور معمول قبل از هفتۀ نهم بارداری شروع میشود و تا هفتۀ چهاردهم یا شانزدهم بارداری ادامه مییابد. استفراغهای شدیدی که به کاهش حجم خون و مایعات بدن و کاهش وزن منجر میشودHyperemesis Gravidarum (استفراغهای شدید حاملگی) نامیده میشود. علائم معمولاً در اواسط بارداری بدون توجّه به شدّت آن با یا بدون درمان بهبود مییابد. درمان به شدّت علائم و اثر آن بر بارداری و کیفیت زندگی بستگی دارد.
روشهای درمانی شامل تغییر سبک زندگی، رژیم غذایی، درمان دارویی و درنهایت بستری در بیمارانی است که درمان سرپایی در آنان دچار شکست شده است. ثابت شده که زنان مبتلا به تهوّع و استفراغ بارداری در معرض خطر کمتری برای سقط هستند. تهوّع تنها با 50% کاهش سقط همراه است و وجود تهوّع و استفراغ 75% خطر سقط را کاهش میدهد.
هیچ تفاوتی در وزن هنگام تولّد نوزاد یا سنّ بارداری هنگام تولّد بین مبتلایان به استفراغهای شدید حاملگی با بقیۀ خانمهای باردار یافت نشده است. تنها در صورتی که مادر باردار کمتر از هفت کیلوگرم افزایش وزن در طیّ بارداری داشته باشد، میزان SGA (تولّد نوزادی کوچکتر از سنّ بارداری) و LBW (وزن پایین هنگام تولّد) بیشتر است.
برای پیشگیری، همۀ خانمها در سنّ باروری باید از یک ماه قبل از بارداری روزانه یک عدد مولتیویتامین و فولیکاسید دریافت کنند که میتواند سبب کاهش شدّت تهوّع و استفراغ بارداری شود، همچنین در صورت ابتلا به رفلاکس معده و سوزش سر دل بهتر است قبل از بارداری درمان شوند. روش درمان در صورت وجود تهوّع تنها شامل مشاورۀ تغذیه و اجتناب از محرّکها، استفاده از زنجبیل یا ویتامین B6 است.
توصیههای رژیم غذایی شامل موارد زیر است:
درمان دارویی
درمانهای کمکی شامل موارد زیر است:

 امیرحسین خلخالی راد - کارشناس و مشاور تغذیه و رژیمدرمانی
امیرحسین خلخالی راد - کارشناس و مشاور تغذیه و رژیمدرمانی
یادش به خیر! روز و روزگاری بود که نوروز مزۀ روز نو میداد؛ همه دور هم جمع میشدیم تا از با هم بودن لذّت ببریم. امروز که به لطف زجر ایّام نوروز زمانی است که اطرافیان تغییرات یک سال گذشتۀ شما را بهصورت ریزبینانه رصد خواهند کرد، اکثریت قریب به اتّفاق مشتاقان زیبایی و تغییر، در آستانۀ نوروز، جان بر کف و نقدینگی بر دست (پول نقد باید باشد چون تمامی مطبها کارتخوانهایشان قطع است!) به سمت تغییرات جذّاب و بینظیرشان خیز برمیدارند. از جرّاحیهای زیبایی گرفته تا رژیم گرفتن و خرید وسیلۀ نقلیۀ جدید و ... ، امّا در این بین، یک گروه بسیار مظلوم و بیپناه وجود دارند که مانند واگن ته قطار به بزرگترها وصلاند و به دنبال آنها به این کلینیک و آن کلینیک رهسپار میشوند. این گروه بیپناه کودکان و نوجوانان این مرز پُرگهرند که والدین از طول قد و قوارۀ آنان ناراضیاند و هنوز این مسئله در موجی از ابهام است که چرا برای عدم رشد قدّی کافی به او سرکوفت میزنند.
بر خود لازم دیدم که قلم عیدانۀ این حقیر تقدیم این عزیزان بیتقصیر شود، باشد که والدین گرامی لختی بیندیشند!
به پنج نکته و اشتباه کلیدی در زمینۀ رشد قدّی در سنین کودکی و نوجوانی پرداختیم، امّا آنچه از این نکات مهمتر است، خواهش من به عنوان عضو کوچک جامعۀ درمان از والدین گرامی است. فرزند دلبندتان را همانطور که هست، دوست بدارید، پنج سانتیمتر بالاتر یا پنج سانتیمتر پایینتر بودن قدّ وی ملاکی برای نمره دادن به سلامت و تناسب اندام او نیست. تلاش بیش از حدّ شما برای بلندتر نشان دادن قدّ او باعث میشود که او احساس ضعف، شکست و کمبود اعتماد بهنفس کند و نارضایتی از تصویر بدن خود را تا ابد یدک بکشد.

 دکتر آتوسا جانشین - متخصّص دندانپزشکی کودکان و نوجوانان و ارتودنسی پیشگیری
دکتر آتوسا جانشین - متخصّص دندانپزشکی کودکان و نوجوانان و ارتودنسی پیشگیری
مسواک زدن شایعترین روش برداشت پلاک از روی دندانهاست. در طرّاحی مسواک متغیّرهای بسیاری دخیلاند، مثل مادّۀ سازندۀ موهای مسواک، طول و قطر و تعداد فیبرها، طول سر مسواک، فرم سر مسواک و زاویۀ سر مسواک نسبت به دستۀ آن. امروزه بیشتر مسواکها از موهای نایلونی ساخته میشوند. روشهای مسواک زدن نیز متعدّدند و بسته به سنّ بیمار و مشکلات خاصّ دندانی ممکن است از هر فرد به فرد دیگری متفاوت باشد که دندانپزشک باید آنها را برای بیمار توضیح دهد. در این مقاله سعی شده است به سؤالات رایجی که والدین در مورد مسواک زدن کودکان دارند، پاسخ داده شود.
بهترین زمان شروع مسواک زدن از چه زمانی است؟
از زمان رویش اولین دندان شیری یعنی در حدود شش ماهگی دندانهای کودک باید تمیز شوند. قبل از یک سالگی میتوان تمیز کردن دندانها را با مسواک انگشتی یا گاز پیچیدهشده دور انگشت اشاره انجام داد. حتّی قبل از رویش دندانها، لثۀ کودک را میتوان با این روش همواره تمیز نگه داشت. این کار در حالی که کودک در آغوش والد قرار دارد، انجام میشود.
چه نوع مسواکی برای کودکان مناسب است؟
در دندانپزشکی کودکان در اکثر موارد به دلیل آسیب کم به لثه و قابلیت تمیز کردن بیشتر در نواحی بیندندانی استفاده از مسواک نرم (Soft) بهتر است. برای دسترسی بیشتر و کاربرد راحتتر، مسواک با سر کوچکتر و دستۀ ضخیمتر برای کودکان ترجیح دارد، ولی ثابت نشده که طرح خاصّی از موهای مسواک در برداشت پلاک، مؤثّرتر از سایر طرحها عمل کند.
آیا مسواک برقی برای کودکان مناسب است؟
مسواک برقی برای کودکان بالای سه سال قابل استفاده است. پژوهشها نشان دادهاند که در کودکان مسواک برقی نسبت به مسواک دستی میزان پلاک بیشتری را برمیدارد و التهاب لثه را در کوتاهمدّت و بلندمدّت مؤثّرتر از مسواکهای دستی کاهش میدهد. البته مسواک زدن با مسواک معمولی دستی به شرطی که روش دستی درست انجام شود، عملاً نتیجۀ مشابهی با مسواکهای برقی خواهد داشت، بنابراین در صورت درست و کامل مسواک زدن تفاوتی بین مسواک دستی و برقی وجود ندارد. نکتهای که در استفاده از مسواک برقی نهفته است، شور و شوقی است که در هر فرد (بهویژه کودک) ایجاد میکند و کودک را به مسواک زدن علاقهمند میکند. کودکان معمولاً لرزش و صدای مسواک برقی را دوست دارند.
روش صحیح مسواک زدن در کودکان چگونه است؟
بدون در نظر گرفتن سنّ کودک یا اینکه مسواک زدن را والد یا خود کودک انجام میهد، روش مسواک زدن افقی (اسکراب افقی) بیشتر از روشهای دیگر در برداشت پلاک مؤثّر است. بهعلاوه کودکان این روش را بیشتر میپذیرند و انجام آن راحتتر است. این روش به این صورت است که مسواک بهصورت افقی در سطح بیرونی، زبانی و سطح جوندۀ دندان قرار میگیرد و حرکت مالشی مسواک به سمت جلو و عقب روی دندان انجام میشود. هنگام مسواک زدن همواره دستۀ مسواک با سطح جونده موازی است، جز هنگام مسواک زدن سطح زبانی دندانهای جلویی که باید بهصورت عمودی قرار بگیرد.
زمان مناسب تعویض مسواک چه زمانی است؟
بنا به توصیۀ دندانپزشکان بهتر است تعویض مسواک هر سه ماه یکبار صورت بگیرد. با توجّه به اینکه ممکن است کودک مسواک را بجود و شکل ظاهری مسواک تغییر کند، ممکن است هرچه زودتر نیاز به این تعویض باشد.
مسواک زدن در کودکان چقدر باید طول بکشد؟
حداقل زمان مناسب مسواک زدن دو تا سه دقیقه است، ولی نکتۀ مهم این است که بهطور سیستماتیک مسواک زدن از یک نقطه شروع شود و با ترتیب و توالی مشخّصی دنبال شود تا هیچ قسمتی از دندانها هنگام مسواک زدن جا نماند.
از چه زمانی کودکان بهطور مستقل میتوانند مسواک بزنند؟
مسئولیت مسواک زدن برای کودک تا شش سالگی برعهدۀ والدین است. مسواک زدن دو بار در روز باید انجام شود، حداقل یکبار در روز مسواک زدن بهطور کامل را باید والدین انجام دهند و یکبار در روز هم کودک خودش دندانهایش را مسواک بزند. به هیچوجه تا قبل از سنّ مدرسه نباید مسئولیت مسواک زدن را به خود کودک سپرد. بعد از شش سالگی کودک خودش میتواند مسواک بزند، ولی همچنان نظارت والدین باید بهطور فعّال تا دوازده سالگی ادامه پیدا کند.
چند بار در روز باید مسواک زده شود؟
دو بار در روز باید مسواک زده شود که یکبار باید قبل از خواب باشد و یکبار بعد از صبحانه. یکبار در روز هم با نخ دندان باید نواحی بیندندانی تمیز شود.
خمیر دندان از چه سنّی و چه مقدار باید استفاده شود؟
قبل از سه سالگی هیچ نیازی به استفاده از خمیر دندان برای مسواک زدن نیست، چون کودک در این سن توانایی بیرون ریختن بزاق و خمیر دندان را از دهان ندارد و احتمال بلع خمیر دندان زیاد است، ولی از سه سالگی به بعد -که کودک توانایی خارج کردن بزاق را پیدا میکند- باید از خمیر دندانهای حاوی فلوراید استفاده کرد. خمیر باید به میزان کم و به اندازۀ نخود فرنگی روی مسواک قرار داده شود و با فشار انگشت به داخل موهای مسواک برده شود.

 دکتر سیّدمصطفی سیّدجوادین - بورد تخصّصی ارتودانتیکس
دکتر سیّدمصطفی سیّدجوادین - بورد تخصّصی ارتودانتیکس
اهمّیت دندانهای شیری علاوه بر جویدن غذا و بالطبع رشد عمومی کودک، در تکلّم صحیح، حفظ و نگهداری فضای مورد نیاز برای جوانۀ دندانهای دائمی زیرین در حال تکامل و حفظ و رشد استخوان نگهدارندۀ فکها (Alveolar bone) است. همچنین این دندانها در زیبایی و محافظت بافت نرم صورت نقش دارند.
ویژگی دندانهای شیری
رنگ دندانهای شیری روشنتر و اندازۀ آنها کوچکتر از دندانهای دائمی است. در حالت طبیعی باید مقداری فضا بین دندانهای جلو (قدامی) وجود داشته باشد؛ فقدان چنین فضایی منجر به نامنظّمی (Crowding) متوسّط تا شدید بعد از رویش دندانهای دائمی میشود.
تعداد دندانهای شیری
تعداد دندانهای شیری در هر فک ده و در دو فک در مجموع بیست تاست. در هر فک چهار دندان شیری ثنایا (انسیزور) دو دندان شیری نیشی (کانین) و چهار دندان شیری آسیا (مولار) وجود دارد.
کمبود یا اضافه بودن دندان شیری معمولاً بهندرت دیده میشود، امّا بعضی مواقع یک یا تعدادی از دندانهای شیری آسیا (مولار) ممکن است فکجوش (انکیلوز یا Submerge) باشند. در اینگونه موارد سطح جوندۀ (اکلوزال) دندان شیری پایینتر از دندانهای مجاور است و معمولاً جوانۀ دندان دائمی زیرین وجود ندارد.
لازم است ذکر شود که در زیر ریشۀ هر دندان شیری جوانۀ دندان دائمی مربوط وجود دارد که در زمان تکامل خود با تحلیل ریشۀ دندان شیری رویش خواهد یافت.
زمان و ترتیب رویش دندانهای شیری
زمان رویش دندانهای شیری معمولاً از شش تا هشت ماهگی با رویش دندانهای میانی پایین شروع میشود و با رویش دندانهای مولر دوم در حدود 28 تا 30 ماهگی تکمیل میشود. زمان رویش معمولاً با توجّه به جنس، نژاد و تغذیه کمی متغیّر است. از حدود شش تا دوازده سالگی بهتدریج دندانهای شیری جای خود را با دندانهای دائمی تعویض میکنند.
نگهداری دندانهای شیری
دندانهای شیری در جویدن غذا، تکلّم، زیبایی و حفظ فضای مورد نیاز برای رویش دندانهای دائمی نقشی اساسی دارند. مسواک زدن و ویزیت منظّم دندانپزشک راه نگهداری آنهاست.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
سرطان دهانۀ رحم یکی از شایعترین سرطانها در زنان است که در بیشتر از نود درصد موارد به علّت آلودگی پایدار از ویروس پاپیلوم انسانی (Human Papillomavirus) ایجاد میشود. واکسیناسیون علیه این ویروس میتواند در دختران از بروز سرطان دهانۀ رحم در آینده جلوگیری کند. لازم است بدانیم که انواع مختلفی از HPV وجود دارد. تاکنون بیشتر از دویست نوع از این ویروس شناسایی شدهاند که پانزده گونۀ آن پُرخطر در نظر گرفته میشوند که میتوانند سبب بروز سرطان رحم، ولو و واژن در زنان و سرطان ناحیۀ پنیس (آلت تناسلی) و ناحیۀ مقعد در مردان شوند. در بین گونههای پُرخطر دو نوع 16 و 18 رابطۀ بسیار نزدیکی با بروز سرطان در هر دو جنس دارند، از این رو واکسنهای موجود علیه این دوگونۀ پُرخطر مصونیت ایجاد میکنند.
لازم است ذکر شود که که ضایعات پوستی زگیل تناسلی -که امروزه در هر دو جنس بسیار شایع است- در اثر آلودگی با دو نوع از ویروس (یعنی گونۀ 6 و 11) رخ میدهد که این دو نوع در گروه پُرخطر از انواع ویروس قرار نمیگیرند، امّا چنانچه فردی مبتلا به زگیل در ناحیۀ تناسلی باشد، لازم است مراجعه به پزشک و پیگیریهای لازم را داشته باشد، زیرا در برخی موارد همزمانی آلودگی با ویروسهای نوع کمخطر و پُرخطر وجود دارد.
در حال حاضر دو نوع واکسن HPV وجود دارد: واکسن گارداسیل 4 ظرفیتی و 9 ظرفیتی که هر دو نوع واکسن به تأیید سازمان غذا و دارو در امریکا رسیدهاند. واکسن گارداسیل 4 ظرفیتی در حال حاضر در ایران وجود دارد و واکسن 9 ظرفیتی در مراحل اخذ مجوّز برای ورود به بازار است.
در واکسن گارداسیل 4 ظرفیتی مصونیت علیه 4 نوع ویروس (گونههای 6،11،16 و 18) و در نوع 9 ظرفیتی مصونیت علیه 9 نوع ویروس (یعنی گونههای 6،11،16،18،31،33،45،52 و 58) را خواهیم داشت.
براساس توصیۀ مرکز کنترل بیماریها در امریکا، تزریق واکسن گارداسیل در دختران و پسران در یازده تا دوازده سالگی توصیه شده است، امّا تا قبل از شروع فعّالیت جنسی در دختران و پسران جوان هم میتوان واکسن را تجویز کرد. در سنین کمتر از چهارده سال دو دوز تزریق واکسن (دوز دوم با فاصلۀ شش تا دوازده ماه از دوز اول) انجام میشود و در سنین بالای چهارده سال به تزریق سه دوز واکسن نیاز داریم (دوز دوم دو ماه پس از دوز اول و دوز سوم شش ماه پس از دوز اول تزریق میشود).
افراد با بیماریهای نقص ایمنی، دریافتکنندگان پیوند اعضا، مبتلایان به ایدز و بیمارانی که داروهای تضعیفکنندۀ سیستم ایمنی دریافت میکنند و افراد مبتلا به سرطان، صرفِنظر از سن به تزریق سه دوز واکسن مطابق آنچه گفته شد، نیاز دارند. پس از تزریق واکسن بروز عوارض شایع در محلّ تزریق مانند قرمزی و تورّم شایع است. سردرد، تهوّع خفیف و غش کردن هم شاید دیده شود که برای جلوگیری از غش کردن نوجوانان توصیه میشود که تزریق در حالت نشسته یا خوابیده انجام شود و تا پانزده دقیقه استراحت کنند. عوارض جانبی شدید بسیار نادر است.
تجویز واکسن به افراد بالای 26 سال، افراد با سابقۀ آلرژی به دوز قبلی واکسن و زنان باردار توصیه نمیشود، امّا چنانچه زنی بدون اطّلاع بارداری واکسن تزریق کند، میتوان به او اطمینان داد که براساس اطّلاعات موجود خطری جنین را تهدید نمیکند و تزریق دوزهای بعدی را به بعد از زایمان مؤکول میکنند. در افراد با بیماریهای تبدار و ناتوانکننده تجویز واکسن باید تا بعد از بهبود کامل به تعویق بیفتد. تزریق واکسن به زنان شیرده مشکلی ندارد.
در افرادی که دوزهای بعدی واکسن را با تأخیر دریافت میکنند، نیاز به دریافت مجدّد دوز اول واکسن نیست و فقط دوزهای بعدی مطابق دستورالعمل ادامه مییابد. در حال حاضر بنا به تحقیقات افرادی که دورۀ واکسیناسیون را کامل انجام دادهاند، در سالهای بعدی زندگی نیاز به تکرار واکسیناسیون ندارند.
 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
اوریون یا بناگوشک یک بیماری عفونی ویروسی است که معمولاً باعث تورّم غدد بزاقی میشود. این غدّه مقابل و زیر گوشهای کودک قرار دارد. اگر فرزند شما دچار بیماری اوریون شود، ممکن است این بیماری باعث تورّم در یک یا هر دو غدّۀ بزاقی شود. این بیماری تا قبل از انجام واکسیناسیون در کشور ما شایع بود، ولی از زمان رایج شدن واکسیناسیون این بیماری در کودکان بسیار کاهش یافته است.
غدّۀ بزاقی پاروتید -که در جلوی گوش و بالای زاویۀ فک قرار دارد- غدّهای است که در بیماری اوریون بیش از سایر غدد بزاقی دچار التهاب و تورّم میشود. در موارد خفیف اوریون ممکن است این غدّه تورّم زیادی پیدا نکند، ولی هر کودکی که به ویروس اوریون مبتلا شود، پس از بهبود نسبت به این بیماری مصونیت پیدا خواهد کرد.
علائم بیماری اوریون
معمولاً حدود دو تا سه هفته بعد از قرار گرفتن در برابر ویروس علائم این بیماری ظاهر میشود و شامل موارد زیر است:
علل اوریون
ویروس اوریون از طریق فرد به فرد و از طریق بزاق آلوده بهراحتی گسترش مییابد و از طریق تنفّس قطرات بزاق یک فرد آلوده با عطسه یا سرفه منتشر میشود.
عوارض
عوارض بیماری اوریون جدّی است، امّا خوشبختانه نادر است. عوارض این بیماری شامل موارد زیر است:
پیشگیری
اصولاً واکسن اوریون بهصورت ترکیبی با واکسن سرخجه و سرخک تزریق میشود که به آن واکسن MMR میگویند. بهتر است برای پیشگیری از بروز بیماری اوریو ن این واکسن در دو نوبت به کودکان قبل از مدرسه تزریق شود که اولین دوز بین دوازده تا پانزده ماهگی و دومین دوز بین چهار تا شش سالگی تزریق میشود. اگر فرزند شما دو دوز واکسن MMR را پس از دوازده ماهگی دریافت کرده باشد، نیازی به واکسن مجدّد ندارد.
تزریق این واکسن به زنان باردار یا زنانی که قصد دارند در چهار هفتۀ آینده باردار شوند، توصیه نمیشود. همچنین کودکان مبتلا به نقص ایمنی یا افرادی که استروئیدهای خوراکی مصرف میکنند، نباید واکسن اوریون را دریافت کنند.
درمان
برای اوریون هیچ درمان خاصّی توصیه نشده است. استراحت کردن، مصرف مایعات زیاد و دادن استامینوفن برای شب لازم است. خوردن غذاهای جامد و دیرهضم یا غذاهای ترش به علّت نیاز به ترشّح بزاق بیشتر و عمل جویدن ممکن است باعث تشدید درد غدد متورّم شود، بنابراین سعی کنید غذاهایی به کودک دهید که نرم و بدون موادّ ترش باشد و نیاز کمتری به جویدن داشته باشد. اگر وضعیت کودک بدتر شد یا اگر دچار عوارض نادری مثل احساس درد در بیضهها، درد شدید شکم یا بیحالی شدید شد، حتماً کودک را نزد یک پزشک ببرید؛ شاید به درمان خاصّی نیاز باشد.

 دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
دکتر نیلوفر شهدیپور - متخصّص اعصاب و روان
مشکل درد جنسی شامل دو دسته اختلال است: مقاربت دردناک (دیسپارونیا) و واژینیسموس. از آنجا که هر کدام از این مشکلات میتوانند منجر به بروز دیگری شده یا با هم بروز کنند، امروزه هر دوی آنها با عنوان کلّی اختلال دخول/ درد تناسلی لگنی نامگذاری شدهاند. این اختلال زمانی تشخیص داده میشود که یک یا چند شکایت زیر وجود داشته باشد:
نکتۀ مهم در تشخیص این اختلال این است که نباید ناشی از علل عضوی، بیماری طبّی عمومی، یا ناشی از فقدان لیز شدن در زنان باشد.
مقاربت دردناک
مقاربت دردناک (دیسپارونیا) درد تناسلی مداوم یا تکرارشوندهای است که هنگام نزدیکی یا قبل یا پس از آن روی میدهد. در اغلب موارد با واژینیسموس همراه است و میتواند ناشی از دورههای مکرّر واژینیسموس باشد، یا خود منجر به واژینیسموس شود. همانطور که گفته شد این مقاربت دردناک نباید ناشی از علل عضوی و بیماری طبّی عمومی یا ناشی از فقدان لیز شدن در زنان باشد. مقاربت دردناک در اکثر موارد ناشی از عوامل روانپویشی است و میتواند ناشی از تنش و اضطراب در مورد عمل جنسی باشد و این تنش با انقباض غیرارادی عضلات مهبل و ایجاد درد، مقاربت را ناخوشایند یا غیرقابل تحمّل میکند. در صورتی که شریک جنسی بدون توجّه به آمادگی زن مقاربت را پیش ببرد، مشکل وخیمتر میشود و نگرانی از تکرار این تجربه ممکن است سبب شود که زن برای همیشه از نزدیکی دوری کند.
مقاربت دردناک بلافاصله پس از زایمان تا حدودی افزایش مییابد، امّا این حالت معمولاً گذراست و برطرف میشود. مقاربت دردناک ممکن است در مردها هم دیده شود، ولی شایع نیست و اغلب همراه با یک اختلال عضوی نظیر عفونت هرپس و التهاب پروستات است. در صورتی که مقاربت دردناک منحصراً ناشی از عوامل طبّی و عضوی باشد، «مقاربت دردناک ناشی از بیماری طبّی عمومی» نامیده میشود. این مشکل با دیسپارونیا تفاوت دارد و میتواند ناشی از مواردی همچون اعمال جرّاحی در ناحیۀ تناسلی زنان و بیماریهای عفونی و التهابی دستگاه تناسلی زن باشد و درمان آن نیز طبعاً متفاوت از درمان دیسپارونیا و شامل درمان اختلال طبّی مسبّب است.
واژینیسموس
واژینیسموس عبارت است از انقباض غیرارادی عضلات ثلث خارجی مهبل که مانع دخول در هنگام نزدیکی میشود. این واکنش ممکن است در معاینۀ زنانه نیز ظاهر شود و مانع از ورود اسپکولوم به داخل مهبل شود. تنها در صورتی این مشکل تشخیص داده میشود که منحصراً ناشی از عوامل عضوی یا علامتی از یک اختلال روانی دیگر نباشد.
واژینیسموس ممکن است کامل باشد، یعنی چه در هنگام مقاربت و چه به وسیلۀ انگشت یا اسپکولوم در معاینۀ زنانه و چه در تلاش برای استفاده از کوچکترین اندازۀ تامپون امکان هیچ دخولی وجود نداشته باشد. در موارد خفیفتر به دلیل درد یا ترس از درد، عضلات کف لگن سفت میشود و دخول را دشوار میکند، ولی دخول به وسیلۀ اسپکولوم کوچک یا انگشتان کوچک ممکن است و گاهی فرد پس از دشواری اولیه قادر به مقاربت نیز هست.
در زنان مبتلا به واژینیسموس حتّی با وجود تمایل فرد به نزدیکی عوامل ناخودآگاه مانع دخول میشود. یکی از عوامل مؤثّر در بروز واژینیسموس رشد و نمو در محیط و خانوادهای است که در آن مسائل جنسی شرمآور و گناهآلود دانسته میشود. در برخی موارد واژینیسموس ناشی از نامطلوب بودن روابط زوج است و حتّی با وجود تلاش زن برای مقاربت، بدن او اعتراض خود را به این شیوۀ غیرکلامی ابراز میکند.
حوادث ناگوار جنسی مانند تجاوز به عنف میتواند سبب واژینیسموس شود؛ حتّی برخی از زنان که در کودکی به دلیل مداخلات دندانپزشکی یا جرّاحی درد زیادی را تجربه کردهاند، ممکن است دچار واژینیسموس شوند. در صورتی که واژینیسموس از ابتدای ازدواج وجود داشته باشد و بهخصوص از نوع کامل آن باشد، میتواند منجر به ازدواج به وصالنرسیده شود.
ازدواج به وصالنرسیده
در ازدواج به وصالنرسیده زوج هرگز دخول را تجربه نکردهاند. در اغلب موارد زوج در مورد تمایلات جنسی کماطّلاعاند و احساس گناه، شرم و بیکفایتی آنان به دنبال این مشکل افزایش مییابد و منجر به پنهان کردن موضوع میشود، بهطوری که گاه زمانی در جستجوی کمک برمیآیند که ماهها یا سالها از ازدواج آنان گذشته است.
بسیاری از این زوجها ممکن است با شکایتهای دیگری به متخصّص زنان مراجعه کنند و متخصّص زنان در حین مصاحبه یا معاینه متوجّه این مسئله شود. حتّی گاهی علّت مراجعۀ به پزشک درخواست برای پیگیری مسئلۀ ناباروری است.
علل ازدواج به وصالنرسیده متعدّد است. مواردی از آن شامل فقدان آموزش جنسی، مهارتهای جنسیای که از طرف والدین و محیط تحمیل میشود، وابستگی شدید به خانوادۀ اولیه، مشکلاتی در همانندسازی جنسی و میل جنسی را برابر گناه و ناپاکی دانستن است.
بسیاری از زنانی که دچار این مشکل هستند، تصوّرات نادرستی در مورد مهبل خود دارند، ازجمله تصوّر اینکه مهبل آنان بسیار کوچک، نرم یا ناپاک است. مرد نیز ممکن است در این برداشتهای نادرست سهیم باشد و به همین ترتیب ممکن است هردو برداشتهای نادرستی در مورد اندام تناسلی مرد داشته باشند.
پزشک میتواند به بسیاری از این بیماران با آموزش ساده در مورد کالبدشناسی و عملکرد دستگاه تناسلی و دادن اطّلاعات صحیح کمک کند. در برخی موارد زن برای رفع مشکل ممکن است تحت عمل برداشتن پردۀ بکارت قرار گیرد، ولی بهجز در موارد خاص جرّاحی توصیه نمیشود، زیرا مشکل اصلی را برطرف نمیکند و میتواند احساس بیکفایتی زوج را تشدید کند.
درمان
از آنجا که در اختلالات جنسی هر دو زوج در موقعیت ناراحتکنندۀ جنسی درگیرند و مشکلات جنسی اغلب بازتابی از سایر سوءتفاهمها یا ناهماهنگیها در روابط زناشویی است، در درمان اختلال دخول یا درد تناسلی لگنی نیز مانند سایر اختلالات جنسی زمانی بهترین نتیجه حاصل میشود که هر دو زوج برای درمان مراجعه کنند.
اولین مرحله در درمان، آموزش و آگاهی دادن در مورد کالبدشناسی و عملکرد دستگاه تناسلی زن و مرد به زوجین است و توضیح این نکته که این اختلال ارادی نیست و نیاز به درمان اختصاصی دارد. ازجمله فنون و تمرینهای اختصاصی که در درمان واژینیسموس و مقاربت دردناک به زوج آموزش داده میشود، متّسعسازی تدریجی واژن است.
تمرینهای مربوط به تمرکز حسّی به زوجین آموزش داده میشود، تمرینهای ابتدایی معمولاً روی افزایش آگاهی حسّی در مورد لمس، تماشا، صدا و بو استوار است.
در مراحل ابتدایی عمل نزدیکی منع میشود و زوج یاد میگیرند به تبادل لذّت جنسی بدون فشار برای عمل نزدیکی و دخول بپردازند. زوج در عین حال میآموزند که چگونه ارتباط غیرکلامی رضایتبخشی برقرار کنند و در نهایت تحریک تناسلی به تحریکات بدنی عمومی افزوده میشود. مقاومتهایی نظیر ادّعای خستگی یا نداشتن وقت کافی برای تکمیل تمرینها شایع است و درمانگر آنها را مورد بررسی قرار میدهد. پس از هر دوره تمرین جدید، جلسات رواندرمانی تشکیل میشود و مشکلات و رضایتهای موجود هم از لحاظ جنسی و هم در سایر زمینههای زندگی زوج مورد بحث قرار میگیرد. در هر جلسه با توجّه به میزان پیشرفت زوج دستورات اختصاصی داده میشود و تمرینهای جدید معرّفی میشود. بهتدریج زوج اعتماد به نفس پیدا میکنند و راه برقراری ارتباط کلامی و جنسی را میآموزند.
در صورت وجود مشکلات ارتباطی زوج، زوجدرمانی برای پرداختن به این مشکلات و حلّ و فصل آنها در اولویت قرار میگیرد و
در صورت وجود علل روانپویشی و گاهاً رواندرمانی فردی در دستور کار قرار میگیرد.
اخیراً استفاده از بیوفیدبک نیز در درمان واژینیسموس مطرح شده است.

 دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
آیا تاکنون شنیدهاید که گاهی اوقات در بعضی شرایط شیرخواری بدون علّت فوت شده است؟ سندرم مرگ ناگهانی نوزاد یعنی مرگ غیرقابل انتظار و بدون علّت مشخّص که در شیرخواران کمتر از یک سال اتّفاق میافتد. اغلب این اتّفاق در شیرخواران بین دو تا چهار ماه رخ میدهد.
پژوهشها و بررسیهای متعدّد نشان نمیدهد که چه چیزی باعث مرگ ناگهانی نوزادان میشود؛ هرچند که این مسئله با سازوکارهای تنظیمکنندۀ سوختوساز مثل فشار خون، تنفّس و دمای بدن مرتبط است. به این سندرم، مرگ در ننو یا مرگ در تختِخواب نیز میگویند؛ چون بیشتر این مرگها در خواب رخ میدهند، این نامها انتخاب شدهاند. هیچ اثری از درد در شیرخواران فوتشده مشاهده نشده است. بیشتر زمانی میتوانیم بگوییم این سندرم اتّفاق افتاده که همۀ علل احتمالی دیگر مرگ، با سابقه و کالبدشکافی رد شده باشند. این سندرم در پسران شیوع بیشتری دارد.
از عوامل خطر میتوان به موارد زیر اشاره کرد:
علّت این سندرم نامشخّص است، امّا با رعایت بعضی موارد میتوان خطر را کمتر کرد:

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
سؤال بسياري از خانوادهها اين است كه فاصلۀ مناسب بين دو بارداري چه مدّت بايد باشد؟ در پاسخ به این پرسش باید گفت، مسلّماً بايد دید كه چه مدّت زمان لازم است كه مادر تازه فارغشده از نظر سلامت جسمي و حتّي روحي آمادۀ پذيرش يك نوزاد ديگر است.
یكي از مسائلي كه در بارداريهاي متوالي مادر را تهديد ميكند، آنمي (کمخونی) مادر است كه خطر مرگومير مادران را پنج تا ده برابر ساير مادران میكند؛ بهطوريكه محقّقان در يك پژوهش وسيع به اين نتيجه رسيدند كه کمخونی مادر در هفتۀ ١٣ تا ٢٤ بارداري سبب افزايش خطر زايمان زودرس و تولّد نوزاد با وزن كم هنگام تولّد میشود. همچنین کمخونی مادر باعث بيماري نوزاد و فقر آهن در نوزاد میشود كه خود به افزايش احتمال اختلال حركتي و رفتاري و كاهش يادگيري نوزاد منجر میشود.
فاصلۀ بين بارداري كمتر از هجده ماه باعث افزايش 40 درصدي خطر زایمان زودرس، همچنین سبب افزايش ٦١ درصدي خطر نوزاد با وزن كم هنگام تولّد میشود، بنابراين بهترين فاصله بين دو بارداري حدوداً سه سال است و اين فاصله به نحوۀ زايمان قبل - كه طبيعي بوده يا سزارين- ربطي ندارد و در هر دو روش زايمان فاصله مشابه است. درواقع اين فاصلۀ زماني است كه مادر براي جايگزيني ذخاير بدنش -كه در فرایند بارداري، زايمان و شيردهي از دست داده - لازم دارد و مادر در اين مدّت موادّ معدني، كلسيم، ويتامينها و ... را -كه نياز دارد تا به حالت طبيعي برگردد- بهدست میآورد. در ضمن بارداري در فاصلۀ زماني كوتاه علاوه بر اینکه به نوزاد دوم صدمه میزند، به نوزاد اول هم آسيب میرساند؛ چون نوزاد تا شش ماه اول زندگي صرفاً از شير مادر استفاده میكند و پس از آن توصيه میشود شير مادر تا ٢٤ ماه ادامه يابد.
وقتي مادر در فاصلۀ كوتاه از تولّد نوزاد اول باردار شود، شيردهي خود را قطع خواهد كرد و اين مسئله موجب كاهش سيستم ايمني نوزاد و خطر بيماري براي او میشود، بنابراین هم برای سلامت مادر و هم برای سلامت نوزاد اول و دوم بهترين حالت فاصلة حداقل سه سال است.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
تمام موجودات در طول حیات خود از تولّد تا مرگ مسیر تکاملیِ ویژهای را طی میکنند. بشر نیز از این قاعده مستثنی نیست. نوزاد انسان همانند برخی از جانوران در اوان زندگی به والدین وابسته است، ولی در طیّ رشد تواناییهای لازم را برای استقلال کسب میکند. در این سفر پیچیده به دلایل مختلف برخی از رسیدن به کمال باز میمانند. با این نوشتار بنا نیست که دلایل انحراف از جادۀ سلامت را موشکافی کنیم، ولی چنانکه روشن است، آگاهی از روند طبیعی رشد و تکامل میتواند به تشخیص زودهنگام مشکلات قبل از تثبیت یا بروز عوارض برگشتناپذیر منجر شود. براساس این بینش خواهیم توانست با مداخلۀ مناسب از پیشرفت بیماری جلوگیری کنیم یا در صورت وجود روش درمانی قطعی، اقدام لازم را انجام دهیم.
تکامل شیرخوار به چهار دستۀ کلّی تقسیم میشود:
تکامل اجتماعی: شامل چگونگی پاسخ شیرخوار به صورت و صدای انسان است، مانند خندیدن یا بغبغو کردن. تأخیر یا عدم کسب این مهارت به معنای وجود مسئلهای در بینایی، شنوایی، احساسی یا شناختی است.
تکامل زبانی: شامل چگونگی درک و دریافت زبان است. ارزیابی این نوع از تکامل معیار بهتری از تکامل گفتاری است و تأخیر در آن بیانگر مشکلات یادگیری یا بینایی است و باید پیگیری شود.
تکامل حرکتی جامع: مانند نگه داشتن سر، نشستن، بلند شدن، غلت زدن و راه رفتن. کودکانی که بهکندی این مهارتها را کسب میکنند، باید بررسی شوند.
تکامل حرکتی ظریف: تعادل چشم و دست، گرفتن و دستکاری کردن اشیا. وقتی شیرخواری خیلی زود به این مهارتها دست مییابد، به معنای خوب بودن مهارتهای دستی او در آینده است، ولی تأخیر در اینگونه تواناییها لزوماً پیشآگهی بدی ندارد.
اکنون به روند تکاملی ماه به ماه میپردازیم. شایان ذکر است که سرعت دستیابی شیرخواران به تواناییهایی که در زیر به آنها اشاره شده است، بدون هیچ زمینۀ بیماری یا ناتوانی، بسته به خصوصیات ژنتیکی و ارثی آنها ممکن است زودتر و برخی دیرتر باشد، ولی در صورت نگرانی از تأخیر در آنها بهتر است با متخصّص کودکان فرزندتان مشورت کنید.
ماه اول
ماه دوم
ماه سوم
ماه چهارم
ماه پنجم
ماه ششم
ماه هفتم
ماه هشتم
ماه نهم
ماه دهم
ماه یازدهم
ماه دوازدهم

 دکتر فاطمه صداقت - دكتراي تخصّصي تغذيه و رژيم درماني
دکتر فاطمه صداقت - دكتراي تخصّصي تغذيه و رژيم درماني
براساس آمارهای سازمان جهانی بهداشت، به ازای هر چهار زوج در کشورهای در حال توسعه، یک نفر نابارور است. میزان ناباروری در ایران بهطور کلّي 2/13 درصد است. 9/39 درصد از موارد ناباروری مردانه و 3/40 درصد زنانه است. پژوهشها نشان میدهد زنانی که از رژیم غذایی سالم و مقوّی بهرهمندند، 66 درصد کمتر از بقیۀ زنان دچار ناباروری میشوند. رژیم غذایی در مردان نیز حائز اهمّیت است. تغذیه تأثیری مستقیم بر توانایی و کیفیت اسپرم دارد. پژوهشها نشان میدهد که داشتن عادات نامناسب رژیم غذایی و مصرف مکرّر مشروبات الکلی و دخانیات میتواند باعث پایین آوردن کیفیت و مقدار اسپرم شود و لقاح تخم را دشوارتر کند. رژیم غذایی مناسب، متنوّع و مغذّی در مردان و زنان به باروری کمک میکند.
تغذیه و سندرم تخمدان پلیکیستیک
سندرم تخمدان پلیکیستیک یکی از مهمترین دلایل ناباروری در زنان است. حدود پنجاه تا هفتاد درصد از مبتلایان به سندرم تخمدان پلیکیستیک چاق هستند. زنان مبتلا معمولاً کیستهای متعدّد در تخمدانها دارند که ناشی از تولید بیش از حدّ هورمونهایی به نام آندروژنهاست. این زنان معمولاً در معرض افزایش خطر بیماریهای قلبی، سرطان رحم، دیابت و فشار خون بالا هستند. تحقیقات نشان داده است که رژیمهای غذایی مناسب حاوی فیبر بالا و کاهش کربوهیدراتهای ساده در درمان این بیماری بسیار سودمند است و درنتیجه احتمال باروری در این زنان افزایش مییابد. دستیابی به وزن مناسب نیز از اهمّیت ویژهای برخوردار است.
تغذیه و چاقی
براساس اعلام انجمن ملّی ناباروری، حدود سی درصد از مواردی که ناباروری تشخیص داده میشود، به دلیل وزن بیش از حد است. زنان تنها کسانی نیستند که تحت تأثیر چاقی و ناباروری قرار دارند، مردان نیز از عوارض مشابهی رنج میبرند. نشان داده شده است که چاقی شدید در مردان روی باروری آنان تأثیر میگذارد که ناشی از عدم تعادل در تنظیم هورمونی وابسته به تولید اسپرم است. از سوی دیگر کمبود وزن نیز به اندازۀ چاقی و اضافهوزن در باروری تأثیرگذار است و باید درمان شود، بنابراین اگر قصد باردار شدن دارید، دستیابی به وزن ایدهآل (نمایۀ بدن بین 25-5/18) بسیار حائز اهمّیت است.
تغذیه و تعیین جنس
از زمانهای بسیار دور این باور وجود داشته که تغذیۀ مادر تأثیر بسزایی در تعیین جنس نوزاد قبل از بارداری دارد، امّا دلیل آن بهدرستی مشخّص نبود. امروزه با انجام آزمایشهای مختلف به این نتیجه رسیدهاند که تغذیۀ مادر باعث تغییر در یونهای سطح تخمک شده و به این صورت جذب یکی از کروموزومهای X یا Y به سوی تخمک و لقاح با آن بیشتر میشود. البته برای تأثیرگذاری روش تغذیهای حتماً باید سه ماه قبل از اقدام به بارداری و تحت نظر متخصّص تغذیه این روش را اجرا کرد.
تغذیه و بارداری
تغذیه بهطور کلّی اهمّیت زیادی در سلامتی همۀ اقشار جامعه بهویژه بانوان دارد، امّا هیچ زمانی مهمتر از زمان بارداری نیست. غذای مناسبی که مادر میخورد، بهترین هدیه به نوزاد قبل از تولّد است و شیر مادر اولین و بهترین هدیه پس از تولّد است. استفاده از ترکیب متنوّعی از موادّ غذایی سالم و مغذّی برای باروری سالم و افزایش وزن مناسب دورۀ بارداری، احساس سلامت و شادابی در طول بارداری، آمادگی برای زایمان راحت و تأمین اجزای ساختمانی سلولهای بدن جنین برای رشد و سلامت آینده بسیار حائز اهمّیت است. مشاورة تغذیه باید بخشی جداییناپذیر از مراقبتهای قبل از زایمان و ادامۀ حاملگی باشد تا خطر عوارض کوتاهمدّت و بلندمدّت مربوط به مادر، جنین و پس از تولّد نوزاد را کاهش دهد.
در موارد زیر ارجاع خانم باردار به متخصّص تغذیه الزامی است:
تغذیه و شیردهی
همانگونه که تغذیۀ قبل از بارداری و دوران بارداری مهم است، توجّه به تغذیۀ مادر شیرده پس از زایمان نیز بسیار حائز اهمّیت است. از یک طرف مادر برای شیردهی مناسب و کافی به نوزاد نیاز به تغذیۀ کاملی دارد و از سوی دیگر با پایان بارداری تمایل به کاهش وزن و برگشت به اندام مناسب به میان میآید؛ بهترین راه برای داشتن فرزندی سالم و دوران شیردهی خوب مشاوره با یک متخصّص تغذیه برای دریافت رژیمی متناسب با نیازهای مادر و فرزند است. اگر مادر بتواند با صبر و حوصله شیردهی خود را بیش از شش ماه و تا دو سال ادامه دهد، مقدار زیادی از اضافهوزن خود را از دست میدهد و میتواند به اندام مورد نظر خود دست یابد.
مراقبتهای تغذیهای قبل و بعد از IVF، IUI و میکرو اینجکشن
پژوهشها نشان داده است که داشتن وزن متناسب در موفّقیت IVF مؤثّر است و اضافه یا کاهش وزن میتواند میزان موفّقیت IVF را کاهش دهد. همچنین مصرف موادّ غذایی خاصّی قبل از IVF میتواند در افزایش میزان باروری خانمها مؤثّر باشد. لازم است رژیم غذایی سالم غنی از ویتامینها و موادّ معدنی، همچنین آنتیاکسیدانها را از سه ماه قبل از IVF شروع کنید. در یک پژوهش دانشگاهی محقّقان به این نتیجه رسیدند که پیروی از رژیم غذایی مدیترانهای پیش از اقدام به IVF میتواند احتمال بارداری را تا بیش از چهل درصد افزایش دهد، زیرا این برنامۀ غذایی سرشار از چربیهای غیراشباع سالم، میوهها و سبزیها، ماهیهایی که آلودگی بسیار پایینی به جیوه دارند، همچنین حاوی انواع و اقسام حبوبات پُرفیبر است که منبع خوب ویتامینهای گروه ب هستند.
خدمات مشاورۀ تغذیه و رژیمدرمانی کلینیک مهر به شرح زیر است:

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
در سال 2006 مرکز پیشگیری و کنترل بیماریها مراقبتهای قبل از بارداری را به این صورت تعریف کرد: مجموعۀ مداخلاتی که با هدف شناسایی و تغییر عوامل رفتاری، اجتماعی و بیومدیکال مربوط به سلامت زنان یا پیامدهای بارداری از طریق پیشگیری و درمان صورت میپذیرد.
سه هدف مشاورۀ قبل از بارداری عبارت است از:
یکی از اولین فواید مشاورۀ قبل از بارداری پیشگیری از عواقب بارداری ناخواسته است. در صورت مشاورۀ درست معمولاً 50 تا 60 درصد از تعداد موارد بارداری ناخواسته جلوگیری میشود. از موارد دیگر -که در مشاورۀ قبل از بارداری بسیار مفید است- زمانی است که مادر مبتلا به دیابت است. اگر لقاح در زمانی صورت گیرد که کنترل قند خون مطلوب باشد، از اغلب عوارض دیابت روی جنین میتوان پیشگیری کرد. حتماً باید زنان مبتلا به دیابت را به انجام مشاورۀ قبل از بارداری تشویق کرد. بهترین کار برای بررسی میزان کنترل مناسب قند خون، اندازهگیری A1C است که اگر طبیعی باشد، نشان میدهد که قند خون در طیّ شش هفتۀ قبل بهخوبی کنترل شده است. اگر A1C مختل باشد، احتمال ناهنجاری جنین چهار برابر افزایش مییابد.
بیماری صرع نیز از مواردی است که مشاورۀ پیش از بارداری در آن بسیار مهم است. در زنان مبتلا به صرع مصرف اسیدفولیک باعث پیشگیری از ناهنجاری جنین میشود. اگر مادر داروی ضدّ تشنج مصرف میکند، بهتر است کمترین تعداد دارو و بهترین دارو از نظر عدم ایجاد عوارض جنینی برای مادر انتخاب شود. در مواردی که مادر در طیّ دو تا پنج سال اخیراً تشنّج نکرده، تشنّج از نوع ساده بوده و معاینۀ عصبی و هوش فرد سالم است و نوار مغزی طبیعی است، میتوان داروی تشنّج را قطع کرد و بعد از یک دورۀ زمانی نسبت به بارداری اقدام کرد.
در بیمار تالاسمی مشاورۀ قبل از بارداری بسیار مفید است و اگر زوجهای در معرض خطر شناسایی شوند، حتّی میتوان از تولّد نوزاد مبتلا پیشگیری کرد.
قبل از بارداری باید سابقۀ ایمنسازی علیه بیماریها بررسی شود تا در صورت لزوم برنامهریزی دقیق و مناسب برای تجویز واکسنها و ایمنسازی علیه بیماری صورت گیرد. در طیّ بارداری استفاده از واکسنهایی که ویروس زنده ندارند، مانند کزاز، آنفلوآنزا و هپاتیت اشکالی ندارد، ولی از واکسن حاوی ویروس زندۀ ضعیفشده مثل سرخجه نباید استفاده کرد. واکسن سرخجه حداقل باید یک ماه قبل از بارداری تجویز شود، ولی اگر اتّفاقی و بدون آگاهی در طیّ بارداری استفاده شد، توصیه به ختم بارداری نمیشود.
علاوه بر آزمایشهای معمول، بهتر است قبل از بارداری وضع ایمنی بدن نسبت به سرخجه، واریسلا و هپاتیت B تعیین شود که اگر نیاز باشد قبل از بارداری واکسیناسیون صورت گیرد. در موارد شک به تالاسمی الکتروفورز هموگلوبینهای سرم نیز انجام میشود.
اندازهگیری وزن از مواردی است که در مشاورۀ قبل از بارداری بررسی میشود. وزن خیلی کم یا زیاد باید تعدیل شود. قبل از بارداری باید وجود بیماریهای قلبی و عروقی، فشار خون، آسم، بیماریهای کلیوی، کبدی، خونی و تیروئید بررسی شود. در بیماریهای رماتیسمی با پیشرفت بارداری ممکن است بیماری شعلهور شود، بنابراین فرد باید قبل از بارداری تحت نظر متخصّص بیماریهای رماتیسمی در وضعیت مطلوب برای بارداری قرار گیرد.

 طراوت رزاقی لنگرودی - کارشناس ارشد روانشناسی
طراوت رزاقی لنگرودی - کارشناس ارشد روانشناسی
کودک انسان از زمان تولّد تا هجده سالگی فرصت دارد تا شخصیتی مستقل پیدا کند. در طیّ سالهای کودکی اول، از دو تا شش سالگی بر طبق ویژگیهایی که برای این دوره یعنی دورۀ کودکی اول در نظر گرفته شده است، خصوصیاتی را با خود یدک میکشد که به برخی از آنها اشاره خواهیم کرد:
در این دورۀ سنّی بسیاری از جنبههای شخصیتی کودکان پایهریزی میشود و والدین بیشترین نقش را در شکلدهی به شخصیت کودک ایفا میکنند. در دورۀ کودکی اول، بیشترین موضوعی که والدین را آزار میدهد، لجبازیهای وقت و بیوقت و بیدلیل کودک است. والدین باید با کسب دانش لازم در زمینۀ فرزندپروری در عین حال که محدودیتهایی را برای کودک ایجاد میکنند، مراقب و مواظب باشند که اعتماد بهنفس و عزّت نفس وی آسیب نبیند.
آموزش محدودیت و محرومیتهای آگاهانه یکی از بهترین روشهای رویارویی با کجخلقی و نافرمانی کودک است. در این روش والدین باید در زمان روبهرو شدن با این حالات کودک ابتدا وی را آرام کنند، سپس شرایطی فراهم کنند که کودک احساس کند والدین وی را درک کردهاند. استفاده از عبارات همدلانه ما را به این مقصد میرساند. سپس به او میگوییم که چه درخواستی از وی داریم و در قبال پذیرش این پیشنهاد از سمت وی، سه انتخاب به عنوان پاداش به او ارائه میکنیم تا از بین آنها یکی را انتخاب کند. از این طریق با وجود اینکه کودک از بازی یا فعّالیت یا موقعیتی که مورد پسندش بوده محروم میشود، در ازای آن انتخاب مطلوب دیگری خواهد داشت، امّا آنچه مهم است این است که والدین در زمان انجام این کار باید لحنی قاطعانه داشته باشند و نگاه چشمی خود را با کودک حفظ کنند. از این طریق اثرگذاری کلام خود را چند برابر میکنند.
روشهای دیگری نیز در تربیت کودکان وجود دارد که والدین با علم بر آن میتوانند آموزشهای لازم را در جهت افزایش رفتارهای مطلوب برای کودکان خود داشته باشند. ازجملة این روشها ایجاد جدول رفتارهای مثبت است که در ازای انجام کارهای مثبت کودک با گرفتن برچسبها در چارت رفتاری خود در ازای دریافت چند برچسب یک جایزه دریافت میکند. تعداد برچسبهای لازم برای دریافت پاداش بستگی به سنّ کودک و میزان اهمّیت رفتار مطلوبی که مورد انتظار است، دارد.
تشویق رفتارهای مثبت از سوی والدین یکی دیگر از مواردی است که والدین باید به آن توجّه کافی داشته باشند. تشویق کلامی کودکان همراه با توصیف رفتار یکی از این موارد است که کودک پس از انجام کار مثبت از سوی والدین مورد تشویق کلامی قرار میگیرد، بهطور مثال: «دختر خوبم از اینکه اسباببازیهات رو جمع کردی خیلی خوشحالم. آفرین عزیزم»؛ به این صورت کودک علاوه بر اینکه تشویق میشود، والدین به او اطّلاع میدهند که بابت انجام چه کاری مورد تشویق قرار گرفته است.
فراهم آوردن فعّالیتهای لذّتبخش برای کودک نیز از دیگر موارد است؛ فعّالیتهایی که در کنار آنها مهارتهایی چون همدلی کردن، همکاری و کار گروهی، حلّ مسئله و... نیز تقویت و آموزش داده شود. هرچقدر فضای لذّتبخش انجام آن فعّالیت بیشتر باشد، امکان تکرار رفتار و فعّالیت مثبت در کودک را چند برابر میکند.
والدین باید برای انجام تحسین و توجّه مثبت اصول زیر را رعایت کنند:
والدین نباید دائماً از یک کلمه استفاده کنند، متناسب با نیاز و سنّ بچّه کلمات باید عوض شود. اگر والدین میگویند کودک رفتار مثبتی ندارد، این مسئله ممکن نیست، چون رفتار خوب او را ندیدهایم، عادت نداریم رفتار عادی را رفتار مثبت ببینیم. فکر میکنیم تحسین برای رفتار سوپرمن است.
بنابراین فهرستی از رفتارهای مثبت کودک تهیّه کنیم تا ببینیم چقدر رفتار مثبت دارد و جلوی چشمانمان باشد و بعد بازخورد دهیم.
کودکی که لباسی را نمیپوشد: هروقت پوشید، توجّه کنید، ولی هروقت نپوشید، توجّه نکنید. ما خیلی سریع در دام رفتار منفی میافتیم.
تحسین سازنده است، انتقاد تخریبکننده است.
اگر بگوید تو خواهر را بیشتر دوست داری، باید بداند هر بچّه برای مادر و پدر یگانه و منحصر بهفرد است.
البته روشهایی هم برای جلوگیری از رفتارهای نامطلوب وجود دارد که ترجیح روانشناسان تربیتی بر ایجاد رفتارهای مثبت است، نه جلوگیری از رفتارهای نامطلوب.
مورد بعدی که لازم است به آن اشارهای داشته باشیم، بحث کلاسزدگی در روشهای تربیتی نسل جدید است. والدین باید آگاه باشند که کودک در شش سال اول زندگی بیش از آنکه نیاز به کسب علم و دانش داشته باشد، نیاز شدیدی به انجام بازیهای مفید و متناسب با سنّ خود دارد تا از آن طریق بتواند استعدادها، تواناییها و علاقهمندیهای خود را کشف کند. این در حالی است که کودکان امروز به خواستۀ والدین خود ناچار به گذراندن زمان زیادی در آموزشگاههای زبان، موسیقی، ورزش و... هستند و با توجّه به میزان خستگی و دلزدگیای که این کلاسها در کودک ایجاد میکند، قطعاً اثربخشی مطلوبی بر آیندۀ آنان نخواهد داشت.
نکتهای که والدین گرامی باید به آن توجّه ویژهای داشته باشند، این است که پیریزی رابطۀ خوب و همراه با دلبستگی ایمن در دو سال اول زندگی کودک اتّفاق میافتد و این موضوع آنچنان بااهمّیت است که اغلب اوقات در آموزش به والدین پس از بررسی سبک فرزندپروری و تنوّع دلبستگی کودک یا والدین، در صورتی که شرایط مطلوبی نداشته باشد، روانشناس موظّف است در چند جلسۀ ابتدای کار با والدین به موضوع ایجاد رابطۀ مطلوب و تغییر فضای عاطفی بین والدین و کودک به سمت تعامل و ارتباط مثبت بپردازد و پس از کسب اطمینان از بابت مثبت شدن تعاملات به موضوع والدگری بپردازد. بنابراین اگر میخواهیم روشهای آموزشی ما در تربیت کودک به بهترین حالت ممکن خود انجام شود، باید حواسمان به پیریزی آن در دو سال اول زندگی فرزندمان باشد.
مطالعه، آموزش از طریق شرکت در کارگاههای والدگری، استفاده از جلسات خصوصی مشاوره و... به والدین کمک میکند تا در جریان جدیدترین و علمیترین روشهای فرزندپروری قرار بگیرند.
والدگری درست و مثبتگرا مانند یک حرفه و شغل تماموقت است که سالهای سال باید از طرق مختلف در مورد زوایای مختلف آن بیاموزیم و با بروزرسانی اطّلاعات آموختهشده با آسودگی خیال شاهد رشد و بالندگی کودکان عزیز خود باشیم.
این نکته نیز قابل توجّه است که گاهی ریشۀ رفتار ناهنجارِ کودک شما روش تربیتی اشتباهِ شماست. قبل از اقدام به تنبیه اشتباه تربیتی خود را بشناسید و مرتفع کنید. گاهی مقصّر اصلی خود والدین هستند و پس از کسب مهارتهای لازم و تغییر در رفتار و روش تربیتی خود شاهد تغییرات چشمگیری در رفتارهای کودک خواهند بود. کودکان نیازی به والدین بینقص ندارند، آنان برای رشد و تعالی خود نیاز به والدینی کافی دارند.

 دکتر سپیده خلیلی - متخصّص دندانپزشکی کودکان و فلوشیپ فوق تخصّصی دندانپزشکی بیمارستانی
دکتر سپیده خلیلی - متخصّص دندانپزشکی کودکان و فلوشیپ فوق تخصّصی دندانپزشکی بیمارستانی
تاریخچۀ استفاده از داروها در آرام کردن افراد برای درمان دندانپزشکی به سال 1846 و یک دندانپزشک امریکایی برمیگردد. اکنون با توجّه به رویکرد نوین دندانپزشکی و تقاضای والدین -که نگران ترس و اضطراب شدید در کودکان هستند- و با توجّه به این موضوع که هراس از دندانپزشکی به دلیل ایجاد تأثّرات روحی در آینده منجر به ترس از دندانپزشکی (دنتال فوبیا) و عدم رسیدگی مناسب به وضعیت سلامتی فرد میشود، این شیوة درمانی از اهمّیت زیادی برخوردار است. همچنین در مواردی از قبیل فلج مغزی، ناتوانی ذهنی و ادراکی کودک، تشنّج و بیماریهای قلبی و موارد مشابه -که امکان درمان فوری و ایمن در کودک وجود ندارد- و عدم درمان دندانپزشکی باعث صدمه به سلامت عمومی کودک میشود، درمان دندانپزشکی تحت آرامبخشی و بیهوشی توصیه میشود. این روش درمانی را آکادمی دندانپزشکی کودکان امریکا تأیید کرده است. در کشورهای دیگر هم در مراکز مجهّز بیمارستانی از این شیوه استفاده میشود.
قبل از انجام عملیات دندانپزشکی تحت آرامبخشی و بیهوشی، مشاوره با پزشک بیهوشی، متخصّص اطفال و موافقت آگاهانۀ والدین لازم است.
دندانپزشکی در خواب و مراحل درمان
در اعمال جرّاحی، بیمار با داروهای آرامبخش و بیهوشی بر طبق نظر جرّاح و تصمیم پزشک بیهوشی در حالت نیمههوشیار قرار میگیرد، بهصورتی که رفلکسهای حفاظتی از قبیل سرفه و تنفّس طبیعی کودک برقرار است. این کار آرامبخشی نامیده میشود. در مواردی که درمانهای دندانپزشکی طولانی باشد یا در مواردی که پزشک بیهوشی درمانِ تحت بیهوشی عمومی را توجیه کند، لولهگذاری و درمان دندانپزشکی تحت بیهوشی برای برقراری سلامت فرد انجام میپذیرد. تمام مراحل بالا تحت مانیتورینگ کامل و تیم آموزشدیده انجام میشود. هدف از انتخاب یکی از این روشها انجام درمان با حداقل احتمال خطر و عوارض حین و بعد از عمل است.
از مزایای این روش این است که کودک اضطراب جلسات مختلف دندانپزشکی را تجربه نمیکند و درمانهای دندانپزشکی در یک مرحله انجام میشود. همچنین درمان به صورت ایمن و با کیفیت بالا انجام میشود.
در موارد استفاده از درمانهای دارویی در مطبهای دندانپزشکی از لحاظ قانونی محدودیت وجود دارد، مگر در مواردی خاص و بهتر است این کار با حضور پزشک بیهوشی و رعایت قراردادها و موازین دانشگاهی و مجوّزهای مربوط در محیط بیمارستانی انجام شود، چون شرایط و امکانات، همچنین حضور فیزیکی تیم آموزشدیده مهم است و احتمال عوارض حین و بعد از عمل به حداقل میرسد.
برطبق مقالات بیشترین درصد مشکلات حین عمل و بعد از عمل شامل تب، گلودرد، تهوّع و استفراغ بعد از عمل است و بیشترین دلیل مرگومیر خطای انسانی گزارش شده است.
مرکز دندانپزشکی مجهّز در بیمارستان بینالمللی قائم هم در حیطۀ دندانپزشکی کودکان و هم برای درمان دندانپزشکی در بزرگسالان از قبیل جرّاحیهای دندانپزشکی کودکان، دوران بارداری یا بیماران بزرگسالی که به دلیل مشکلات قلبی یا موارد تهدیدکننده نیاز به کنترل دقیق پزشکی دارند، آمادۀ ارائۀ خدمات است.
 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
امروزه بهخوبی مشخّص شده که شیردهی هم برای مادر و هم برای نوزاد فواید فراوانی دارد و توصیه میشود که نوزادان حداقل تا شش ماهگی بهصورت مدوام از شیر مادر تغذیه کنند، سپس تا زمانی که غذاهای مکمّل مناسب دریافت میکنند (تا دو سالگی)، شیردهی تداوم یابد. از طرف دیگر نشان داده شده که جرّاحیهای زیبایی پستان -که امروزه به عنوان هشتمین جرّاحی پلاستیک مطرح است- با کاهش دردهای شانه، پشت و گردن و کاهش سردرد باعث بهبود کیفیت زندگی زنان و بهبود میزان اضطراب و افسردگی خانمها میشود.
در حالی که مشخّص شده که هم شیردهی و هم جرّاحیهای پستان هر یک به نوبۀ خود مفیدند، این موضوع هنوز مشخّص نشده که این جرّاحیهای ترمیمی چه اثری بر میزان شیردهی زنان دارد و اینکه آیا روشها و تکنیکهای مختلف جرّاحیهای پستان میتواند بر میزان شیردهی خانمها اثرگذار باشد یا نه. پژوهشهای انجامشده در این باره نشان میدهد که حفظ کلّ ستون بافتی زیر نوک پستان و هالۀ اطراف آن با انواع تکنیکهای جرّاحی پلاستیک عمدهترین عامل در حفظ میزان شیردهی خانمهاست. در ادامه به سؤالهایی که دربارۀ شیردهی پس از جرّاحی مطرح میشود، اشاره میکنیم:
آیا خانمی که عمل جرّاحی ترمیمی پستان انجام داده، میتواند به فرزند خود شیر دهد؟
پاسخ: بله، زنانی که سابقۀ جرّاحی ترمیمی پستان دارند، از این توانایی برخوردار خواهند بود که به فرزندشان شیر دهند. البته باید به این نکته تأکید داشت که میزان شیردهی در زنان مختلف متفاوت است. بعضی از زنان بهطور کامل توانایی شیردهی را حفظ میکنند و بعضی دیگر از میزان تواناییشان کاسته میشود. قبل از تولّد نوزاد نمیتوان بهطور دقیق این توانایی را ارزیابی کرد. هرچه فاصلۀ بین جرّاحیهای ترمیمی پستان و تولّد نوزاد بیشتر باشد، احتمال حفظ توانایی شیردهی بیشتر خواهد بود.
کدام نوع از جرّاحیهای ترمیمی پستان بر توانایی شیردهی اثرگذار است؟
هر چقدر جرّاح در زمان جرّاحی مجاری شیردهی و اعصاب پستان را بیشتر تحت برش جرّاحی قرار دهد، احتمال شیردهی کاهش خواهد یافت. اگر نوک پستان و هالۀ قهوهای رنگ نوک سینه به بافت سینه متّصل باشد، احتمال این وجود دارد که شیردهی ادامه پیدا کند، امّا اگر نوک پستان برداشته شود، مجدّداً بازسازی شود، آسیب وارد شده به عصبها و مجاری سینه جریان شیر را محدود میکند و حسّاسیت نوک سینه را کاهش میدهد[R1] . حفظ عصبها در شیردهی حیاتی است، زیرا باعث آزاد شدن پرولاکتین و اکسیتوسین میشود، یعنی هورمونی که باعث تولید و خروج شیر میشود. شیردهی به شیوۀ جرّاحی بستگی دارد. شیوۀ ما بیشتر به گونهای است که با شیردهی زنان سازگار باشد. برشهای ایجادشده در قسمت زیر سینه مشکل ایجاد نخواهد کرد، امّا برشهای لبخند مانند در اطراف نوک سینه میتواند احتمال شیردهی را کاهش دهد.
جرّاحیهایی که در آنها حجم پستان افزایش داده میشود یا بافت پستان به بالا کشیده میشود و یا تحت اقدامات نمونهبرداری تشخیصی قرار میگیرد، نیز ممکن است تا حدودی توانایی شیردهی را تحت تأثیر قرار دهد. بهطور کلّی اگر نوک پستان و هالۀ اطراف آن تا حدّ امکان حفظ شود، باعث میشود میزان شیردهی کمتر تحت تأثیر قرار گیرد.
زنانی که تحت عمل جرّاحی پستان قرار میگیرند، چه اقداماتی باید انجام دهند تا توانایی شیردهی آنان افزایش یابد؟
نکتۀ کلیدی در افزایش شیر، خارج کردن تا حدّ امکان شیر تولیدی از پستان در طیّ دو هفتۀ اول پس از زایمان است. هرچه نوزاد شیر بیشتری را بمکد، تولید شیر نیز بیشتر خواهد شد. از طرف دیگر تخلیة شیر با دست مادر در طیّ هفتههای اول زایمان باعث افزایش شیردهی میشود. در آخر اگر به جرّاحی ترمیمی سینه فکر میکنید، بهتر است این جرّاحی تا زمانی که نوزاد را از شیر میگیرید، به تعویق بیفتد، زیرا سینهها در زمان بارداری و شیردهی تغییر میکند و این تغییر ممکن است زیاد و غیرقابل برگشت باشد.

 دکتر فاطمه صداقت - دكتراي تخصّصي تغذيه و رژيم درماني
دکتر فاطمه صداقت - دكتراي تخصّصي تغذيه و رژيم درماني
بیماریهای مزمن بهعنوان مهمترین مشکلات بهداشت عمومی جهان امروز در نظر گرفته میشوند. دیابت یکی از مهمترین اختلالات متابولیکی است که در مراحل اولیه اغلب بدون علامت است و منجر به هیپرگلیسمی مزمن (افزایش قند خون) و درنتیجه افزایش آسیب به اندامهای بدن میشود. یکی از انواع اصلی دیابت، دیابت بارداری (GDM) است.
دیابت بارداری به شرایطی گفته میشود که افزایش قند خون برای اولین بار در طیّ دوران بارداری دیده شود. این بیماری معمولاً بین هفتههای ۲۴ و ۲۸ بارداری ظاهر میشود. نوزادان متولّدشده از مادران مبتلا به دیابت بارداری در معرض خطر ماکروزومی یا بزرگی بیش از حد، افت قند خون پس از تولّد، زردی و افزایش خطر ابتلا به انواع اختلالات متابولیک و چاقی در بزرگسالی هستند. همچنین زنان مبتلا به دیابت بارداری در معرض خطر ابتلا به دیابت نوع 2 در مراحل بعدی زندگی خود هستند.
چگونه سالم غذا خوردن به ما کمک خواهد کرد؟
رژیم غذایی صحیح در دوران بارداری اهمّیت بسیار زیادی دارد، چراکه رشد و سلامت نوزاد در گرو سلامت و تغذیۀ صحیح مادر است. رژیم غذایی مناسب برای دیابت بارداری شامل مصرف طیف متنوّعی از غذاهای سالم است. این رژیم حاوی مقدار کافی از تمام گروههای غذایی اعم از غلّات، سبزیجات، میوهها، لبنیات، پروتئین و چربیهای سالم است.
مادر باردار باید یک رژیم غذایی سالم را برای دستیابی به اهداف زیر رعایت کند:
چه غذاهايي باید مصرف کنم؟
کربوهیدرات
غذاهای حاوي کربوهيدرات به گلوکز تبديل میشوند و براي تأمين انرژي بسيار مفيدند. براي کمک به تنظيم ميزان قند خون خود لازم است غذاهای حاوي کربوهيدرات را در سه وعدۀ غذايي اصلي و دو تا سه ميانوعده در روز تقسيم کنيد، همچنین اجتناب از مصرف مقدار زیاد کربوهیدرات در یک وعده، مصرف کربوهیدرات پیچیده و غنی از فیبر، ترکیب کربوهیدرات با پروتئین یا چربی سالم، مصرف صبحانۀ حاوی کربوهیدرات پیچیده و پروتئین (مثل نان سنگک با پنیر) و اجتناب از حذف وعدهها و میانوعدهها همگی به کنترل قند خون کمک میکنند.
غذاهای حاوی کربوهیدرات پیچیده -که باید در رژیم غذایی مادر گنجانده شوند- شامل موارد زیر است:
چربي
همیشه سعي کنيد ميزان چربي مصرفي خود، بهخصوص چربيهاي اشباع را کاهش دهید. از چربيهاي سالم مانند روغن کانولا، زيتون و انواع روغنهای اشباعنشده، مارگارين، آواکادو و روغن تهيّهشده از مغزهای خوراکي استفاده کنيد. برای محدود کردن ميزان مصرفي چربيهای اشباع در رژيم غذايي، گوشت مصرفي خود را از نوع کمچرب، مرغ بدون پوست و لبنيات کمچرب انتخاب کنید و از مصرف غذاهاي آماده و فستفود خودداري کنید. مصرف چربي بيش از اندازه باعث اضافهوزن میشود، درنتيجه بهصورت غيرمستقيم باعث بالارفتن سطح قند خون خواهد شد.
چربیهای غیراشباع نیز بخشی از هر رژیم سالم هستند. نمونههایی از چربیهای غیراشباع عبارتاند از: روغن زیتون، آواکادو، مغزها و دانهها، ماهی روغنی مثل ماهی جنوب و ساردین.
پروتئين
خوردن پروتئین همراه با کربوهیدراتها یا انتخاب کربوهیدراتهایی که حاوی پروتئین هستند، مثل خوراک عدسی یا لوبیا چیتی کمک میکند تا تعادل قند خون خود را حفظ کنید. موادّ غذايي حاوي پروتئين عبارتاند از: گوشت، مرغ، ماهي، تخم مرغ، پنير کمچرب، لوبیا و حبوبات. اين موادّ غذايي بهطور مستقيم باعث تغيير در ميزان قند خون شما نميشوند.
از چه غذاهایی باید اجتناب کنم؟
مصرف غذاهای شیرین، بهخصوص غذاهای تصفیهشده و فرایند[R1] شده موجب افزایش سطح قند خون میشود. زنان مبتلا به دیابت حاملگی باید تا حدّ امکان از غذاهای شیرین اجتناب کنند. کیک، بیسکوییت، شیرینی، پودینگ، عسل، مربّا، شکلات، میوههای خشک، آبمیوه، آبمیوة صنعتی، میوههایی مثل موز، انگور، کشمش، انجیر خشک، نوشابه و سودا، سیبزمینی، نان سفید، برنج سفید، پاستای سفید، سس سالاد و کچاپ ازجمله مواردی هستند که بهتر است مصرف آنها در دورۀ بارداری محدود شود.
نکاتي براي مديريت برنامۀ غذايي در دوران ابتلا به ديابت بارداري

 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
این روزها مادرانی که تازه نوزادی را به دنیا آوردهاند، شاید از پزشکان شنیده باشند: «مثل کانگورو از نوزادت مراقبت کن». یعنی چه؟ درواقع به تماس پوست بین مادر و نوزاد مراقبت آغوشی یا کانگورویی (KMC) گفته میشود که آثار مثبت آن بر نوزادان نارس و کامل اثبات شده است. پژوهشها نشان میدهند که مراقبت کانگورویی موجب سلامتی و توانمندی بیشتر نوزادان نارس میشود. اگر نوزادان نارس و کموزن از شیر مادر تغذیه کنند و برای مراقبت آنان از روش تماس پوستی بین مادر و نوزاد استفاده شود، رشد و وزنگیری بهتری خواهند داشت. این روال تا زمانی که نوزاد بتواند دمای بدن خود را حفظ کند، ادامه دارد.
در روش کانگورو، نوزاد بلافاصله بعد از تولّد در شرایطی شبیه به کانگورو روی سینۀ مادر قرار میگیرد و منحصراً از شیر مادر تغذیه میکند. مادر و فرزندش پس از فاصلۀ زمانی کوتاهی از تولّد از بیمارستان مرخّص میشوند، امّا تا یکسال بعد مادر و فرزندش باید تحت نظارت دقیق پزشک باشند؛ البته منظور از یکسال تاریخ تولّد نوزاد نیست، بلکه تاریخی است که در دوران بارداری برای زایمان تعیین شده بود.
بد نیست بدانیم که روش مراقبت کانگورویی یا تماس پوستی بین مادر و نوزاد برای اولین بار در سال ۱۹۷۹ در بوگوتای کلمبیا به دلیل کمبود انکوباتور برای نوزادان مبتلا به عفونتهای شدید بیمارستانی در بخش نوزادان انجام شد. پزشکان با الهام از کانگوروها -که فرزندان خود را بلافاصله بعد از تولّد در آغوش میگیرند- این روش را پیشنهاد کردند. در این روش به مادران آموزش داده شد تا جایی که امکان دارد، کودک را بهصورت برهنه در حالی که فقط پوشک به تن دارند، در حالت عمودی روی قفسۀ سینه خود قرار دهند و صرفاً آنان را با شیر خود تغذیه کنند. در این روش -که پزشکان آن را به اصطلاح «مراقبت کانگورویی» نامیدند- مادران میتوانند خیلی زود از بیمارستان مرخّص شوند که این خود از ازدحام بیمارستانها میکاهد و در عین حال از وابستگی نوزادان به انکوباتورها نیز کاسته میشود. از همه شگفتآورتر اینکه آمار مرگومیر در بین نوزادان نارس از هفتاد درصد به سی درصد کاهش یافته است. در این روش تماس پوستی بین مادر و نوزاد از ۶۰ دقیقه تا ۲۴ ساعت در روز به طول میانجامد و همین تماس پوستی را میتوان بین پدر و نوزاد نیز برقرار کرد. هر چقدر مدّت زمان این تماس پوستی بیشتر باشد و هر چقدر زودتر و از بدو تولّد آغاز شود، بهتر است، امّا این نوع مراقبت هر زمان و به هر مدّت که باشد، با آثار مثبتی همراه خواهد بود.
فواید روش کانگورویی مراقبت از نوزاد
افزایش تغذیه با شیر مادر: نوزادانی که بیش از پنجاه دقیقه در آغوش مادر و در تماس پوستی با او قرار میگیرند، هشت برابر بیشتر از دیگر نوزادان بهطور خودبهخود پستان مادر را میگیرند؛ تماس پوستی میزان شیر مادر را نیز افزایش میدهد.
بهبود ایمنی: ظاهراً نوزادان نارس سیستم ایمنی ضعیفی دارند. آنان مستعدّ آلرژی، عفونت و مشکلات تغذیهای هستند. تماس پوستی بین مادر و کودک اگر از همان بدو تولّد آغاز شود، میتواند بهطور چشمگیری این مشکلات را کاهش دهد.
بهبود وزنگیری: پژوهشها نشان میدهند که روند وزنگیری در نوزادانی که به روش تماس پوستی در آغوش مادر مراقبت میشوند، سریعتر است؛ وقتی وزنگیری بهطور مطلوب اتّفاق بیفتد، مدّت زمان بستری در بیمارستان نیز کوتاهتر خواهد شد.
تنظیم دمای بدن: دمای بدن نوزاد در آغوش مادران بهتر از انکوباتور تنظیم و کنترل خواهد شد.
اینجانب به مادران عزیزی که نوزادان تازه متولّد شده دارند، توصیه میکنم حتّی در طول زمانی که استراحت میکنند، به تماشای تلویزیون نشستهاند و... نوزادشان را با همین روش در آغوش بگیرند. حتّی پدران گرامی هم میتوانند از این روش استفاده کنند. نتیجه و برقراری ارتباط عاطفی بین نوزاد و والدین اعجابانگیز خواهد بود.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
حدود 3% نوزادان دچار یک ناهنجاری عمده هستند که در بدو تولّد شناسایی میشوند. در 3% دیگر نیز تا پنج سالگی یک ناهنجاری شناخته میشود و 8 تا10% دیگر نیز تا هجده سالگی دچار یک یا چند ناهنجاری تکاملی یا عملکردی میشوند. در اکثر موارد حدود 65% اتیولوژی نامشخّص است و نکتۀ مهم این است که تنها کمتر از 1% از نقائص مادرزادی ناشی از مواجهۀ جنین با موادّ شیمیائی ازجمله داروهاست.
اثر داروها در بارداری
در سه مرحله از بارداری داروها آثار متفاوتی دارند:
پژوهشگران معتقدند حداقل یکی از عوامل ایجادکنندۀ چندین ناهنجاری مادرزادی ازجمله نقائص لولۀ عصبی، لبشکری، کامشکری و حتّی سندرم داون در مسیرهای متابولیک اسیدفولیک است. وجود اسید فولیک برای تولید متیونین ضروری است. متیونین برای تولید پروتئینها، لیپیدها و میلین ضروری است. هیدانتوئین، کارمازپین، اسیدوالپروئیک و فنوباربیتال جذب فولات را مختل میکند و در زنان مبتلا به صرع سبب کاهش فولات و ایجاد ناهنجاری در جنین میشوند.
تجویز اسید فولیک پیش از بارداری سبب کاهش ناهنجاری مادرزادی در مادران میشود، همچنین در زنان باردار و مبتلا به صرع پزشک سعی میکند از کمترین دارو و با کمترین عارضه استفاده کند. عامل دیگر -که سبب ایجاد ناهنجاری در جنین میشود- الگوی ژنتیکی جنین است. بعضی جنینها نسبت به اثر داروها حسّاسترند و دچار آسیب میشوند و عدّهای دیگر در مواجهه با همان مقدار دارو دچار آسیب نمیشوند.
آیا مصرف داروها و مواجهۀ پدر به سموم و آلایندههای محیطی روی جنین اثر میگذارد؟
در برخی موارد مواجهۀ پدر با داروها یا آلایندههای محیطی میتواند خطر بروز عوارض را در جنین افزایش دهد. سازوکار اثر این مواد به دلیل اثر دارو یا سموم روی اسپرم و تغییر کروموزومی اسپرم، همچنین انتقال دارو یا سموم در مایع منی به محیطی که جنین در آن قرار دارد، است. ازجمله این مواد میتوان به سیگار، الکل، سرب و برخی موادّ مخدّر -که سبب افزایش خطر نقائص رفتاری در فرزندان میشود- اشاره کرد. تماس مردها با جیوه، سرب، حلّالها، آفتکشها، گازهای بیهوشی و هیدروکربنها میتواند با سقط زودهنگام در همسران باردارشان همراه باشد.
انجام مشاوره قبل از بارداری
قبل از بارداری در مورد مصرف داروها و لزوم مصرف آنها در طیّ بارداری و عوارض آنها روی جنین با پزشک معالج مشاوره انجام شود. بهجز چند مورد استثنایی مهم، اکثر داروها را -که بهطور رایج تجویز میشوند- بهصورت نسبتاً بیخطر در دورۀ بارداری میتوان مصرف کرد. در مصرف داروها باید به مفهوم خطر در مقایسه با منفعت توجّه کرد. برخی بیماریهای درماننشده تهدید جدّیتری را در مقایسه با هرگونه خطر تئوری ناشی از مواجهه با دارو متوجّه مادر یا جنین میکند.
برآورد کردن میزان خطر یا بیخطر بودن درمانهای گیاهی مختلف دشوار است، زیرا این درمانها تابع قوانین FDA نیستند، بنابراین هویت و کمّیت تمامی اجزای تشکیلدهندۀ آنها نیز غالباً ناشناخته است، از این رو به زنان باردار توصیه میشود که از مصرف موادّ ناشناخته خودداری کنند. مصرف داروها در طیّ بارداری باید با توصیۀ پزشک و تحت نظر پزشک باشد.
از مصرف داروهایی که برای دیگران تجویز شده باید پرهیز کرد، همچنین مصرف صحیح داروهایی که پزشک تجویز میکند، سبب درمان بیماری و پیشگیری از عوارض آنها در طیّ بارداری میشود، بنابراین از قطع خودسرانۀ داروی تجویزشده نیز باید خودداری کرد.

 دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر سیّدهپرتو شاعف - جرّاح و متخصّص زنان و زایمان و نازایی
تشخیص افتراقی دردهای شکمی در زنان باردار گسترده است. درد ممکن است ناشی از عوامل زیر باشد:
وضعیتهای مربوط به رحم مثل سقط، سقط عفونی، میوم در حال تحلیل، زایمان زودرس یا جداشدگی جفت، یا ناشی از وضعیتهایی مانند بارداری خارج رحمی، پارگی یا پیچخوردگی کیست تخمدانی و در نهایت شرایطی مانند آپاندیسیت، عفونتهای دستگاه ادراری یا سنگ کلیه که از دلایل غیرمرتبط با بارداری در دردهای شکمی زنان باردار است.
علل شایع دردهای شکمی
سندرم لیگامان گرد
در اغلب خانمهای باردار بهخصوص در سه ماه اول بارداری در اثر بزرگ شدن رحم و بالا آمدن آن، لیگامانهای رحمی بهویژه لیگامان گرد تحت کشش قرار میگیرد که منجر به ایجاد دردهای گنگ و مبهم در ناحیۀ زیر شکم میشود. در صورتی که تشخیص پزشک سندرم لیگامان گرد است، نگران نباشید.
سقط جنین
سقط جنین به خاتمۀ بارداری قبل از هفتۀ بیستم بارداری گفته میشود. بیش از هشتاد درصد سقطهای خودبهخودی در دوازده هفتۀ نخست بارداری رخ میدهد که در ابتدا با خونریزی، سپس انقباضات دردناک و پیدرپی رحمی همراه است. در صورتی که خونریزی از دهانۀ بستۀ رحم باشد، تهدید به سقط نامیده میشود و زمانی که با تب و حسّاسیت رحمی همراه باشد، سقط عفونی مطرح میشود که نیازمند تخلیۀ سریع رحم از محتویات بارداری به همراه تجویز داروهای آنتیبیوتیک وسیعالطیف است.
بارداری خارج رحمی
بارداری خارج رحمی یک تا دو درصد تمام بارداریها را شامل میشود و مسئول شش درصد از مرگهای مرتبط با بارداری است. سه مشخّصۀ بارز آن شامل درد لگنی، لکّهبینی و عقبافتادگی پریود است. تشخیص آن با اندازهگیری میزان تیتراژ BHCG و سونوگرافی ترانس واژینال میسّر است.
زایمان زودرس
تشخیص زایمان زودرس از روی علائم و معاینۀ بالینی صورت میگیرد. انقباضات رحمی منظّم همراه با اتّساع دهانۀ رحم قبل از هفتۀ 37 بارداری -که میتواند همراه پارگی کیسۀ آب باشد- از مشخّصات آن است و نیاز به بستری در بیمارستان دارد، امّا انقباضات رحمی نامنظّم، غیرریتمیک و دردناک یا بدون دردی که منجر به اتّساع دهانۀ رحم نمیشود، دردهای کاذب یا انقباضات براکستون هیکس نامیده میشود که با مصرف مایعات و استراحت بهطور معمول بهبود مییابد.
عفونت دستگاه ادراری
در دوران بارداری تغییرات قابل توجّه در ساختار و عملکرد دستگاه اداری رخ میدهد. رفلاکس مثانهای - حالبی نیز تا اندازهای رخ میدهد که همین مسئله میتواند منجر به افزایش خطر عفونت بخش فوقانی دستگاه ادراری - تناسلی شود. عفونتهای دستگاه ادراری شایعترین عفونتهای باکتریایی در دوران بارداری هستند. این عفونتها در صورت درمان نشدن میتوانند منجر به زایمان زودرس یا تولّد نوزاد با وزن پایین (LBW) شوند. درد هنگام دفع ادرار و احساس فوریت در دفع ادرار و تکرّر ادرار از علائم آن است. گهگاه خونریزی واضح در ادرار نیز دیده میشود. در صورت همراهی تب و لرز و درد پهلوها عفونت کلیهها نیز مطرح میشود که در سه ماهۀ دوم بارداری و در سمت راست شایعتر است. همچنین نیاز به درمان آنتیبیوتیکی و مایعدرمانی دارد.
پیچخوردگی یا پارگی کیستهای تخمدان
در صورت وجود کیست یا تودههای تخمدانی -که منجر به پیچخوردگی یا پارگی کیست یا خونریزی داخل کیست شود - درد لگنی ایجاد میشود. بروز این عوارض در ماههای اول بارداری شایعتر است و در سه ماهۀ سوم به دلیل بزرگی رحم باردار به حداقل میرسد.
آپاندیسیت
تشخیص آپاندیسیت در دوران بارداری دشوار است، به این دلیل که با بزرگ شدن رحم، آپاندیس عموماً به سمت بالا و خارج از ربع تحتانی شکم جابهجا میشود و محلّ درد و تندرنس تغییر مییابد. در صورت شک به آپاندیسیت انجام فوری جرّاحی تجسّسی لازم است.
دکولمان جفت
کنده شدن جفت یا دکولمان -که در اثر ضربه به شکم یا به دنبال فشار خون بالای بارداری در زمینۀ مسمومیت حاملگی، پاره شدن نارس پردههای جنینی یا مصرف سیگار و کوکائین میتواند اتّفاق بیفتد- با درد و خونریزی واژینال و حسّاسیت رحمی مشخّص میشود و میتواند به حوادث مامایی مثل مرگ جنین، شوک هیپولمیک و DIC (انعقاد منتشر داخل عروقی) منجر شود. درمان با زایمان فوری بسته به وضعیت مادر از طریق واژینال یا سزارین توصیه میشود.
همانگونه که توضیح داده شد، از آنجا که دردهای شکمی در دوران بارداری میتوانند با وضعیتهای مخاطرهآمیزی برای سلامت مادر و جنین همراه باشند، در صورت مواجهه در اولین فرصت به پزشک متخصّص زنان خود مراجعه کنید.

 دکتر مرجان عسکری - متخصّص ژنتیک پزشکی و مسئول فنّی آزمایشگاه ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دکتر مرجان عسکری - متخصّص ژنتیک پزشکی و مسئول فنّی آزمایشگاه ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
تشخيص ژنتيكي پيش از لانهگزيني یا PGD به دلیل علاقۀ والدين به يك جنس خاص، یا به علّت انتقال بيماريهاي ژنتيكي وابسته به جنسيت قبل از تولّد صورت ميگيرد. PGD روشي است كه امكان بررسي ژنتيكي جنينها را قبل از ورود به رحم و شروع حاملگي فراهم میکند. در حال حاضر این روش تنها روش ممكن براي زوجینی است كه در معرض داشتن فرزند مبتلا به بيماريهاي ژنتيكي قرار دارند و در ضمن به دلايل قانوني، مذهبي و... نميتوانند سقط جنين را در صورت مبتلا بودن جنين به بيماريهاي ژنتيكي تجربه کنند.
PGD و انتخاب جنسیت
امروزه به كمك تكنيكهاي جديد علم پزشكي بسياري از آرزوهاي انسان ممكن شده است. يكي از آنها تعيين جنسيت جنين است كه در ايران نيز مانند ساير كشورهاي پيشرفته توانايي انجام اين كار فراهم شده است. گاهی اوقات تعیین جنسیت میتواند به دلایل غیرپزشکی یا انتخابی باشد. رایجترین نشانه برای تعیین جنسیت به این روش زمانی است که یک جنس در خانواده وجود دارد و برای بارداری مجدّد جنسیت دیگری مورد نظر است، یا اینکه از ابتدا والدین خواهان جنسیت خاصّی هستند.
در مؤسّسۀ درمان ناباروری مهر بيش از نه سال است كه اين تكنيك مورد استفاده قرار ميگيرد و ماهانه چندین زوج براي انجام اين كار مراجعه ميكنند. زوجين مراجعهكننده به مركز براي انجام اين كار توسّط متخصّص زنان و زايمان ارزيابي ميشوند و در مورد وضعيت تخمدان و رحم و تمام عوامل مرتبط با حاملگي موفّق از طريق لقاح خارج رحمي مورد بررسي قرار ميگيرند.
موارد استفاده از تعيين جنسيت قبل از تولّد
استفاده از تكنيك پيشرفتۀ تشخيص ژنتيكي جنسيت جنين قبل از انتقال، امكان انتخاب جنسيت جنينهاي انتقالي را فراهم كرده است. در اين روش با لقاح خارج رحمي جنين اوليه شكل ميگيرد، سپس از اين جنين در مرحلۀ شش تا هشت سلولي يك يا دو سلول به عنوان نمونه برداشته شده و به آزمايشگاه ژنتيك ارسال ميشود. اگر سلول نمونۀ برداشتهشده مبتلا نباشد، آنگاه ميتوان نتيجهگيري كرد كه جنين سالم به همراه جنسیت دلخواه به رحم مادر منتقل ميشود تا حاملگي آغاز شود.
انتخاب جنسیت به دلایل نقایص ژنتیکی
هنگامی که تعیین جنسیت برای جلوگیری از بروز بیماری ژنتیکی مورد استفاده قرار میگیرد، این فرایند تعیین جنسیت پزشکی نامیده میشود. با استفاده از PGD میتوان از بروز بسياري از اختلالات ژنتيكي پيشگيري کرد و به اين ترتيب از صرف هزينههاي اقتصادي، رواني و اجتماعي -كه تولّد يك جنين با نقايص ژنتيكي را به دنبال دارد- پيشگيري كرد.
تشخیص نقایص ژنتیکی جنین قبل از لانهگزینی یک تکنولوژی تولید مثلی است که همراه با چرخۀ آی وی اف یا لقاح مصنوعی مورد استفاده قرار میگیرد تا قابلیت ایجاد یک بارداری و زایمان موفّق را افزایش دهد. کسانی که ممکن است از این آزمون سود بیشتری ببرند، زوجینی هستند که زمینۀ ناهنجاریهای کروموزومی یا بیماریهای ژنتیکی خاصّی در آنان زیاد است. تكنيك PGD در مورد زوجيني كه حداقل يكي از طرفين براساس بررسیهای فاميلي حامل يا مبتلا به يك بيماري ژنتيكي قابل وراثت باشند و افرادي كه سقطهاي مكرّر داشتهاند، بهخصوص در افرادي كه سقطها به دليل ناهنجاريهاي ساختماني كروموزومي رخ داده باشد، مورد استفاده قرار ميگيرد. زنان بالای ۳5 سال و مردان دارای برخی از انواع اختلالات اسپرم ممکن است جنینهایی با میزان بالاتری از اختلالات کروموزومی داشته باشند. علاوه بر این اگر شخصی دچار بینظمی کروموزومی باشد، این روش میتواند گزینۀ مناسبی باشد. هنگامی که احتمال ۲۵٪ یا ۵۰٪ برای داشتن یک کودک مبتلا به بیماری خاص ژنتیکی (دارای جهش ژنی) وجود دارد، روش PGD را میتوان برای شناسایی اینکه کدامیک از جنینها تحت تأثیر قرار گرفتهاند، سالم هستند یا حامل بیماری (در صورت امکان) هستند، انجام داد؛ سپس تنها جنین سالم و عاری از مشکلات ژنتیکی به رحم منتقل میشود تا فرد باردار شود. در اصطلاح بیماریهای مرتبط با جنسیت، بیماریهای ژنتیکی از طریق مادر به ارث برده میشود و تنها جنینهای پسر تحت تأثیر قرار میگیرند. این نوع از بیماریهای ژنتیکی علاوه بر موارد دیگر شامل دیستروفی عضلانی و هموفیلی است. والدینی که حامل این نوع از بیماریهای ژنتیکی هستند، میتوانند خطر ابتلای کودک خود را با تعیین جنسیت فرزند دختر کاهش دهند.
در اين روش به دليل نياز به بررسي جنين، با وجود بارور بودن زوجين لازم است تا از روش IVF (لقاح خارح رحمی) در آنان استفاده كنيم؛ به اين ترتيب كه جنين هشت سلولي از لقاح آزمايشگاهي حاصل شده، سپس پيش از انتقال آن به رحم يكي از سلولها را جدا كرده و يك متخصّص ژنتيك -كه در اين زمينه مهارت دارد- آن را بررسي و تشخيص جنسيت کند، سپس جنين مناسب را به رحم مادر انتقال دهيم.
اين روش به هيچوجه ساده نيست و در هر يك از مراحل متعدّد انجام آن ممكن است مشكلات مختلفي بروز كند كه مانع از حصول نتيجه شود، بنابراین اين تصوّر كه با دستيابي به تكنيك تشخيص جنسيت به روش PGD زوجین ميتوانند بهسهولت جنسيت نوزاد خود را انتخاب كنند، درست نيست.
از زماني كه روش پي جي دي يا روش تعيين جنسيت جنين قبل از تولّد براي اولين بار مطرح شد، يك دهه سپري شده است كه طيّ اين مدّت اين تكنيك براي تعيين جنسيت جنين و تشخيص ژنتيكي بيماريهاي مختلفي بهكار گرفته شده كه كارايي آن را به اثبات رسانده است.
در مؤسّسۀ درمان ناباروری مهر انجام روش تعيين جنسيت جنين قبل از تولّد و تشخيص بيماريهاي ژنتيكي پيش از تولّد چندين سال است كه انجام ميشود و نوزادان فراواني به سلامت با استفاده از اين تكنيك متولّد شدهاند.
 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
در طیّ یک بارداری طبیعی، خانم باردار میتواند تمام کارهایش را مانند قبل از بارداری انجام دهد، امّا بهتر است در طیّ روز حداقل نیم تا یک ساعت استراحت کند و در زمان استراحت کمی پاها را بالاتر از سطح بدن قرار دهد تا فشار در پاها کاهش یابد. توصیه میشود خانمهای باردار -که از قبل حرکات ورزشی انجام میدادند- ساعاتی از روز را به ورزشهای هوازی مانند پیادهروی بپردازند، ولی ورزشهای خوابیده به پشت، طولانیمدّت و نفسگیر و ورزشهای بههمزنندۀ تعادل در بارداری ممنوع است. کوهنوردی از ورزشهایی است که در بارداری توصیه نمیشود. در دوران بارداری شنا کردن در استخرهای عمومی -که از کلر فراوان برای ضدّ عفونی کردن آب استفاده میشود- توصیه نمیشود، ولی در شرایط خاصّی راه رفتن در آب برای زنان باردار توصیه میشود.
هنگامی که جنین رشد میکند، استخوان لگن مادر نرمتر میشود و سبب کمردرد میشود که از رایجترین اتّفاقات این دوران است. ایستادن طولانی درد را تشدید میکند.
دلایل متعدّدی برای توصیه به استراحت در دوران بارداری وجود دارد که شایعترین آنها نارسایی دهانۀ رحم است، یعنی دهانۀ رحم ضعیف است و ممکن است قبل از موعد مقرّر باز شود. از علل دیگر انقباضات زودرس رحمی است، همچنین اگر پزشک به عدم رشد جنین مشکوک باشد، یعنی محدودیت رشد داخلی رحمی وجود داشته باشد، توصیه به استراحت بیشتر میشود. خونریزی واژینال به دلیل وجود جفت سر راهی (قرار گرفتن جفت در قسمت پایین رحم یا دهانۀ رحم) از دلایل دیگر پیشنهاد به استراحت است.
اگر فشار خون بارداری یا پره اکلامپسی خفیف وجود داشته باشد، به خانم باردار توصیه میشود که در منزل استراحت کند تا فشار خونش تنظیم شود. خانمهای بارداری که در بارداری قبلی مردهزایی یا زایمان زودرس داشتهاند، هم به استراحت بیشتری نیاز دارند. در بارداری چندقلویی چون حاملگی پُرخطر محسوب میشود، توصیه به استراحت بیشتر است.
استراحت در بارداری انواع مختلفی دارد. گاهی باید مقداری از تحرّک روزانه کم شود و دور ورزش کردن در دوران بارداری را خط بکشید و گاهی باید بیشترین ساعات شبانهروز را روی تخت استراحت کنید؛ در این شرایط برای پیشگیری از یبوست سعی کنید غذاهای فیبردار بیشتری میل کنید.
تعدادی از خانمهای باردار نیازمند استراحت مطلق میشوند، به این معنی که باید مدام دراز بکشند و از دستشویی فرنگی استفاده کنند و فقط برای صرف غذا و دوش گرفتن و اجابت مزاج از جا بلند شوند. گاهی میزان خطری که مادر باردار را تهدید میکند، در حدّی است که پزشک صلاح میداند خانم باردار در بیمارستان تحت مراقبت 24 ساعته باشد و در این شرایط توصیۀ پزشکان این است که مادر باردار روی یک پهلو و بهخصوص پهلوی چپ بخوابد تا فشار رحم از روی ورید اجوف تحتانی -که خون سمت پایین بدن را به قلب میرساند- برداشته شود و از طرفی خونرسانی به دلیل عدم فشار به شریان رحمی بهتر صورت گیرد.
در شرایط استراحت مطلق مادر باید از آمپولهای ضدّ انعقاد خاصّی برای پیشگیری از لخته شدن خون به عروق بدون تحرّک استفاده کند و در این موارد ماساژ عضلات پا و حرکت دادن پاها در بستر برای پیشگیری از لخته شدن خون در آنها توصیه میشود. گرچه پزشکان در موارد خاصّی مجبور به محدود کردن فعّالیت در حاملگی پُرعارضه هستند، ولی خود استراحت و عدم فعّالیت هم ممکن است عوارضی مثل یبوست و درد عضلانی، عدم احساس شادابی، افسردگی و بیخوابی برای مادران به همراه داشته باشد.
در طیّ دوران نیاز به استراحت مطلق، مادران باردار میتوانند با مطالعۀ کتابهای مرتبط با بارداری و رشد جنین و کارهای آموزشی مثل مشاهدۀ فیلمهای آموزشی یا انجام کارهای دستی خود را سرگرم کنند تا دچار افسردگی نشوند.
خانمهایی که نیاز به استراحت کامل در بستر ندارند، میتوانند با کمک و نظارت یک فرد مراقب در اتاق یا حیاط یا نزدیک محلّ زندگی کمی قدم بزنند. میتوانند در حال استراحت لباسهای نوزادی فرزندشان را مرتّب کنند و با او حرف بزنند و برایش کتاب بخوانند و خلاصه این دوران طلایی را با شادابی طی کنند.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
از نظر علمی سقط جنین به خاتمۀ خودبهخودی یا عمدی بارداری قبل از هفتۀ بیستم بارداری یا تولّد جنین با وزن کمتر از پانصد گرم اطلاق میشود. بیش از هشتاد درصد سقطهای خودبهخودی در دوازده هفتۀ نخست بارداری رخ میدهد و در سقطهای سه ماهۀ اول مرگ جنین تقریباً همیشه پیش از سقط خودبهخودی آن رخ میدهد، بنابراین نکتۀ کلیدی برای تعیین علّت سقط در مراحل اولیه مشخّص کردن علّت مرگ جنین است. در مقابل در سقطهایی که پس از سه ماهۀ نخست رخ میدهند، جنین پیش از دفع زنده است.
عوامل مؤثّر در سقط جنین
نیمی از سقطها فاقد جزء رویانی قابل تشخیص هستند و فقط ساک حاملگی تشکیل شده است؛ در این موارد از اصطلاحBlighted Ovum یا تخم پوچ استفاده میشود، امّا در پنجاه درصد دیگر سقطها جنینی وجود دارد که پنجاه درصد آنها ناهنجاریهای کروموزومی دارند و در بقیۀ موارد ساختار کروموزومی طبیعی است. بهطور کلّی سقط در جنینهایی که از نظر کروموزومی طبیعی هستند، دیرتر صورت میگیرد و میزان بروز آن بعد از 35 سالگی مادر به میزان زیادی بالا میرود.
بنا به گزارشها وجود ناهنجاریهای کروموزومی در اسپرم سبب افزایش خطر سقط میشود و در برخی پژوهشها افزایش سنّ پدر نیز بهطور چشمگیر سبب افزایش خطر سقط بوده است.
انواع سقط جنین
زمانی که سقط بدون استفاده از دارو یا وسیله انجام شود، به آن سقط خودبهخودی گفته میشود که در این حالت مرگ جنین معمولاً با خونریزی در اطراف ساک حاملگی همراه است که سبب جدا شدن محصول حاملگی از بافت زیرین و سبب تحریک انقباض رحم و دفع محصول حاملگی میشود. در همۀ زنان مراحل ذکر شده به دنبال هم اتّفاق نمیافتد و بسیار ممکن است در یکی از این مراحل متوقّف شده و دچار خونریزی شود؛ به همین دلیل سقط خودبهخودی بهصورت زیر تقسیم میشود:
سقط القایی به معنی خاتمۀ بارداری به روش طبّی یا جرّاحی است، پیش از آنکه جنین قابلیت زنده ماندن داشته باشد.
طبقهبندی سقط القایی
روشهای تشخیص و درمان
با گرفتن شرح حال دقیق و انجام آزمایش خون و سونوگرافی میتوان سقط جنین را تشخیص داد. در مورد سقط کامل نیاز به درمان دارویی یا جرّاحی وجود ندارد، ولی در بعضی موارد نظیر سقطهای ناکامل، سقط فراموششده یا سقطهای عفونی درمان دارویی یا جرّاحی لازم است. در موارد تهدید به سقط چنانچه جنین زنده باشد و مادر وضعیت پایداری از نظر علائم حیاتی داشته باشد، شاید بتوان با درمان دارویی و استراحت بارداری را ادامه داد. در مواردی که نارسایی دهانۀ رحم تشخیص داده میشود، عمل سرکلاژ (دوختن دهانۀ رحم) ضرورت دارد.
اقدامات لازم در زنان باردار مبتلا به خونریزی
احتمال بارداری موفّق پس از سقط چقدر است؟
اکثر زنانی که سابقۀ یکبار سقط را دارند، میتوانند حاملگی و زایمان طبیعی داشته باشند، امّا حتماً قبل از بارداری بعدی مشاوره با پزشک را فراموش نکنند.
بهترین زمان بارداری بعدی پس از سقط چه زمانی است؟
براساس تحقیقات، به کسانی که قصد دارند پس از سقط باردار شوند، توصیه میشود سه تا شش ماه بعد برای بارداری بعدی اقدام کنند. ویزیت و مشاوره با پزشک قبل از کنار گذاشتن روشهای پیشگیری بارداری توصیه میشود.
 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
در فصل گرما با افزایش اقبال همگانی به سفرهای تابستانی روبهرو هستیم. رعایت موارد خاصّ بهداشتی برای جلوگیری از عفونتهای تناسلی و ادراری برای بانوان در سفر ضروری است، این نکات عبارتاند از:
در فصل گرما استفاده از استخرهای عمومی بسیار رایج است، برای جلوگیری از عفونتهای ناحیۀ دستگاه تناسلی پس از استفاده از استخر باید دوش گرفت و بهطور کامل بدن خشک شود، همچنین پس از خارج شدن از استخر از ژل شستوشوی بانوان استفاده شود.
خانمها در زمانی که داخل استخر هستند، از نشستن بر لبههای استخر جلوگیری کنند، چون لبههای استخر محلّ تجمّع قارچ و سایر باکتریهای عفونتزا هستند.
بانوان در فصل گرما در صورت استفاده از پدهای بهداشتی حتماً هر چهار تا شش ساعت این پدها را تعویض کنند. همچنین پدها را از جنس مرغوب تهیّه کنند تا از ایجاد درماتیت تماسی جلوگیری شود. در صورت عفونتهای مکرّر تناسلی ادراری از رفتن به استخر اجتناب کنند و با پزشک زنان مشورت کنند.

 طراوت رزاقی لنگرودی - کارشناس ارشد روانشناسی
طراوت رزاقی لنگرودی - کارشناس ارشد روانشناسی
برای اغلب افرادی که کودکی در راه دارند یا در ابتدای راه تعلیم و تربیت کودکشان هستند، پس از رشد جسمانی و سلامت وی آنچه دغدغۀ آنان است، تربیت کودک و رشد روانی اوست. همین موضوع باعث میشود تا در پی آموزش مهارتهای فرزندپروری باشند و خود را مجهّز به سلاح علم کنند.
آنچه باید به آن توجّه کرد، وجود جنبههای مختلف از تربیت است که والدین باید به آنها دقّت کافی داشته باشند. اغلب تربیت اجتماعی، جسمانی، فرهنگی و... را به قدر توان و کفایت و بهدرستی انجام میدهند. در این میان یک جنبه از تربیت -که اتّفاقاً از حسّاسیت و اهمّیت خیلی زیادی برخوردار است- یا نادیده گرفته میشود، یا بهصورت سطحی و گذرا با آن روبهرو میشوند و آن تربیت جنسی کودک است.
وقتی حرف از تربیت جنسی میشود، شاید در ابتدا آنچه به آن فکر میکنیم، آموزش روابط جنسی است، امّا درواقع چنین نیست؛ تربیت جنسی کودک به موضوعاتی مثل شناخت اعضای مختلف بدن و کارکردهای آن، نقش جنسیتی انسانها، هویّت جنسی کودک و در نهایت مراقبتهای لازم از بدن و پیشگیری از تعرّضات جنسی اشاره میکند.
اغلب والدین به دلایل مختلف وظیفۀ تربیت جنسی کودکانشان را بهصورت خودآگاه و ناخودآگاه به گروههای مختلف اجتماعی مثل اولیای مدرسه، همسالان و مربّیان مذهبی و... یا حتّی رسانههای جمعی میسپارند؛ در حالی که وظیفۀ اصلی این نوع از تربیت همانند باقی جوانب تربیتی برعهدۀ والدین است و والدین وظیفه دارند این تعلیمات را از طرق صحیح بیاموزند و به کودکان خود منتقل کنند، امّا اگر به دنبال معنی کلّی از تربیت جنسی کودک هستیم، باید بگوییم معنای آن فراهم آوردن زمینۀ مناسب برای رشد غریزۀ جنسی در کودکان است.
در بخش نخست ابتدا به موضوع کنجکاویهای جسمی و جنسی کودکان در سه دورۀ مختلف سنّی برای شناخت بدن و بهخصوص آلت تناسلی کودک، همچنین نحوۀ پاسخگویی والدین به سؤالات جنسی کودکان اشاره میکنیم و پس از آن موضوع رفتارهای جنسی را در کودکان در سنین مختلف، همچنین بهنجار یا ناهنجار بودن آن را بررسی میکنیم.
کودک تا حدود دو سالگی توجّه چندانی به شناخت اندام تناسلی خود نشان نمیدهد و کشف دنیای اطراف و آزمودن حواس پنجگانهاش برای او جالب و جذّاب است و این باعث میشود که در این دوره تنها روش لذّت بردن او در زمینۀ جسمی و جنسی از طریق مک زدن به پستان مادر یا پستانک یا شیشۀ شیر اتّفاق بیفتد و در حقیقت از این روش برای بقای جسم و کسب لذّت به شکل توأمان بهرهمند میشود.
کودکان از روشهای مختلفی برای شناخت اعضای بدن خود استفاده میکنند، معمولاً بعد از دو سالگی کودک شروع به کشف بدن خود میکند. از طریق دیدن و لمس اعضای بدن خود به شناخت میرسد و اینجاست که توجّه او به تفاوتهای بین جنس زن و مرد جلب میشود و تلاش میکند تا از طریق نزدیک شدن به جنس مخالف خود از این تفاوتها سر در بیاورد. در این زمان والدین نقش بسیار مهمّی را ایفا میکنند، زیرا قرار دادن کودک در مقابل میزان مناسبی از اطّلاعات -که حسّ کنجکاوی کودک را ارضا کند- بسیار مهم است. باید به کودک کمک کنیم که اطّلاعات مختصری از طریق کتاب، نقّاشی و صحبت دربارۀ این تفاوتها - در حدّی که برای او قابل درک و فهم باشد- بهدست آورد و در مقابل کنجکاویهای او جبهه نگیریم و اگر او را در حال تماشای خود یا دیگران یا لمس بدنش دیدید، تنها کاری که میتواند در این موقعیت کمک کند، این است که معرکهای از بازی و فعّالیت مهیّا کنید تا به این وسیله ذهن کودک از تمرکز محض به این موضوع پرت شود. از این طریق کودک در عین حال که جسم خود را کشف میکند، تا حدودی حسّ کنجکاویاش ارضا میشود.
به دلیل واکنشهای مثبت یا منفی والدین، این رفتارهای کنجکاوانه تقویت نمیشود و تبدیل به عادت نخواهد شد. در نتیجه این موضوع که کودک در این ردۀ سنّی برای کشف شکل و فرم و کارکرد اندامهای مختلف بدن خود و جنس مخالف از طریق دیدن و لمس کردن اندام اقدام میکند، کاملاً طبیعی و اقتضای سنّ اوست، ولی نکتۀ مهم در این زمینه این است که والدین با هوشیاری و مهارت لازم ذهن و عملکرد کودک را به سمت و سوی دیگری سوق دهند تا این رفتار کنجکاوانۀ کودک تبدیل به یک عادت مخرّب نشود؛ بهطور مثال مادری ناگهان با صحنهای مواجه میشود که برایش ناخوشایند است، مثلاً پسر خود را در حال لمس آلت تناسلی خود میبیند، هرچند دیدن این وضعیت مطلوب نیست، ولی بهترین نحوۀ برخورد با این وضعیت این است که مادر بیآنکه نشان دهد که متوجّه موردی شده، از پسر خود بخواهد که با هم وارد بازی خاصّی مثل خمیربازی، رفتن به پارک یا هر نوع بازی دیگر -که میتواند برای آن کودک جذّاب باشد- شوند و به این صورت پسر خود را از آن حالت خاص بیرون بیاورد و متوجّه فعّالیت دیگری کند. نکتۀ طلایی در این موارد آن است که واکنش والدین کنترل شود تا تقویت مثبت یا منفی در پی نداشته باشد و چون معمولاً دستهای کودک در این موقعیتهای کشف و بررسی درگیر خواهد بود، تلاش والدین در بهکارگیری دستها در بازیهای دیگر مشهود باشد، بازیهایی مثل خمیربازی، گلبازی، نقّاشی، یا حتّی نواختن موسیقی.
در سه تا پنج سالگی کودک نسبت به والد جنس مخالف خود کشش و تمایلی در خود احساس میکند که حتّی گاهی به این نتیجه میرسد که اگر والد جنس مخالف من در کنار همسر خود مینشیند یا میخوابد در حقیقت پای خیانت به وی در میان است.
این دوره از زندگی کودک بسیار مهم و حسّاس است، چون والدین آگاه کودک را به سمت والد جنس موافق (مثلاً پسر با پدر و دختر با مادر) خود سوق میدهند تا از این راه به کودک کمک کنند بهدرستی با جنسیت خود و نقشهای زنانه یا مردانه آشنا شود و موضوع همانندسازی بهخوبی و بهدرستی اتّفاق بیفتد. در این دوره توصیه میشود که تماس جسمی کودکان با والد جنس مخالف خود به حداقل برسد، چون کنجکاویهای جنسی کودک در این سن ممکن است با نزدیک شدنهای عمدی وی به والد جنس مخالف اشکالاتی را از نظر عاطفی و روانی بهوجود بیاورد.
گروه سنّی بعدی کودکان پنج تا هفت سالهای هستند که سؤالات مختلفی در ذهن خود دارند و به دنبال پاسخ به هر راهی سر میزنند. در این دوره معمولاً سؤالاتی مثل نحوۀ بچّهدارشدن والدین، چگونگی به دنیا آمدن کودک و تغییرات جسمانی ابتدایی -که در دوران بلوغ با آن مواجه میشوند- در ذهن آنان به وجود میآید. وظیفۀ والدین در این دوران پاسخ دادن به سؤالات در نهایت آرامش و به حدّ لازم است، مثلاً در مقابل سؤال کودک -که میخواهد بداند چگونه به وجود آمده است- لزومی ندارد که والدین به مراحل دقیق باروری اشاره داشته باشند، بلکه با توضیح اینکه: «من و پدرت همدیگر را دوست داشتیم و بعد از اینکه با هم عروسی کردیم، وقتی یه مدّت گذشت، فهمیدیم که دوست داریم مامان و بابا بشیم، اونوقت بود که مامان رفت پیش خانم دکتر و اون به ما کمک کرد که تو بیای توی شکم من و بعد از چند ماه که تو توی شکم من بزرگ شدی، من رفتم بیمارستان و خانم دکتر کمک کرد که تو به دنیا بیای». از این راه کودک با لذّت به داستان زیبای تولّد خود گوش میدهد و از طرفی سؤالات و ابهامات ذهنیاش برطرف میشود.
در مجموع همانطور که گفته شد، شناخت نوع کنجکاوی کودکان در هر دورۀ سنّی و نحوۀ ارضای این حس و پاسخگویی به سؤالات او آنچنان مهم است که کودک میتواند از این راه رشد روانی جنسی خود را در مسیر درست ادامه دهد.
نکتۀ پُراهمّیتی که باید به والدین عزیز متذّکر شد، این است که در مقابل این کنجکاوی بهحقّ کودکان خود واکنش منطقی نشان بدهید و آگاه باشید که عصبانی شدن از کودک یا منع مستقیم آنان از پرسیدن و کشف آنچه برایشان مبهم و نامفهوم است، ممکن است باعث این شود که کودک منبع کسب اطّلاعات خود را از شما به منابع دیگر -که نامطمئن و نامناسب است- تغییر دهد که متأسّفانه این موضوع سبب بسیاری از اختلالات و ناهنجاریهای روانی و جنسی در بزرگسالی آنان خواهد شد.

 دکتر زهرا عباسی رنجبر - فوق تخصّص غدد درونریز و متابولیسم
دکتر زهرا عباسی رنجبر - فوق تخصّص غدد درونریز و متابولیسم
غدّۀ تیروئید یکی از غدد داخلی است که پروانهایشکل است و در قسمت جلو و پایین گردن قرار دارد. وظیفۀ غدّۀ تیروئید ساخت هورمون تیروئیدی است. هورمون تیروئید به انرژی بدن و عملکرد مغز، قلب، عضلات و سایر ارگانهای بدن کمک میکند. حاملگی بر عملکرد تیروئید تأثیر میگذارد و حتّی میتواند باعث تغییر سایز آن شود. شایعترین علّت کمکاری تیروئید در بارداری بیماری خودایمنی هاشیموتو است. درمان ناکافی مادری که قبلاً دچار کمکاری تیروئید بوده، یا درمان بیش از حدّ مادری که دچار پرکاری تیروئید بوده، میتواند در بارداری باعث ایجاد کمکاری تیروئید شود.
عوارض کمکاری تیروئید در زنان باردار به صورت کمخونی، درگیری عضلانی (ایجاد درد و ضعف در عضله)، نارسایی قلبی، پره اکلامپسی و اکلامپسی (مسمومیت حاملگی)، اختلالات جفت، وزن پایین نوزاد و خونریزی پس از زایمان دیده میشود. این عوارض بیشتر در موارد شدید بهوجود میآید و در موارد خفیف علامتی ندارد.
در نوزاد هورمون تیروئید نقش اساسی در رشد جنین دارد. کمکاری شدید تیروئید در مادر اگر درمان نشده باشد، میتواند باعث اختلال رشد مغز در جنین باشد، بهخصوص در کسانی که کمبود ید دارند، این حالت بیشتر دیده میشود. البته اختلالات خفیف در رشد مغز جنین در مواردی که مادر کمکاری خفیف دارد هم دیده میشود، بنابراین بهتر است مادران آزمایش تیروئید را زمانی که تمایل به بارداری دارند یا در ماههای نخست بارداری هستند، بهخصوص کسانی که عامل خطر ابتلا به بیماری تیروئید را دارند، انجام دهند.
اگر خانمی مبتلا به کمکاری تیروئید باشد، حتماً باید قبل از بارداری از کنترل تیروئید خود اطمینان داشته باشد و بلافاصله پس از بارداری هم آزمایش تیروئید انجام دهد. میزان نیاز به هورمون تیروئید در بارداری حدود پنج تا پنجاه درصد افزایش مییابد، حتّی گاهی لازم است مقدار دارو دو برابر شود، بنابراین باید مصرف دارو هم با نظر پزشک افزایش یابد. درمان کمکاری تیروئید قرص لووتیروکسن است که در بارداری هم مصرف آن بلامانع است.
در طیّ بارداری آزمایش تیروئید باید هر شش تا هشت هفته کنترل شود. اگر مقدار لووتیروکسین تغییر داده شد، باید چهار هفته بعد آزمایش انجام شود. معمولاً پس از زایمان مقدار دارو به میزان قبل از بارداری خواهد رسید. باید دقّت کرد که مصرف ویتامینها، آهن و کلسیم با مصرف قرص لوتیروکسین حداقل سه تا چهار ساعت فاصله داشته باشد.
برای پیشگیری از عوارض کمکاری تیروئید باید به نکات زیر توجّه کرد:
افراد در معرض خطر کمکاری تیروئید در طیّ بارداری
 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
کلّیۀ نوزادان را باید متخصّص کودکان و نوزادان در بیمارستان معاینه کند، امّا گاهی علائمی ممکن است دیرتر ظاهر شود، بنابراین ضروری است که در ۴۸ ساعت اول پس از ترخیص، بار دیگر متخصّص کودکان آنان را معاینه کنند، مثلاً بعضی از صداهای قلبی (سوفلها) را دیرتر میتوان شنید.
کاپوت سالکسیدانوم
کاپوت سالکسیدانوم یک تورّم منتشر، بعضی اوقات خونمرده و متورّم ِنسجِ نرمِ جمجمه است که گاهی ممکن است از سوچورها (درزهای جمجمه) عبور کند و در زایمانهای طبیعی دیده میشود. ورم معمولاً در اولین روزهای زندگی نوزاد برطرف خواهد شد. روی همافتادگی استخوانهای پاریتال نیز شایع است؛ در این موارد نیاز به اقدام درمانی نیست.
سفال هماتوم
سفال هماتوم یک خونریزی زیر پریوست استخوان جمجمه است که معمولاً به یکی از استخوانهای جمجمه محدود میشود. سفال هماتوم در ۱ تا ۲ درصد از زایمانها اتّفاق میافتد. ورم معمولاً در ساعات اولیة بعد از تولّد قابل رؤیت نیست. این ورم را معمولاً افراد خانوادۀ نوزاد مشاهده و لمس میکنند. بهطور معمول بیشتر این سفال هماتومها بین دو هفته تا سه ماه بسته به اندازهای که دارند، جذب میشوند. بعضی از آنها ممکن است کلسیفیه شوند. ۱۰ تا ۲۵ درصد از آنها به همراه شکستگی خطّی استخوان جمجمه است.
آکنۀ نوزادی (جوش)
تقریباً ۲۰ درصد نوزادان طبیعی یک یا چند کُمدُن در ماههای اول تولّد دارند. کمدنهای سربسته بیشتر روی گونهها و پیشانی نوزاد دیده میشوند. علّت ایجاد این جوشها معلوم نیست، امّا شاید مربوط به عبور هورمونهای اندروژن مادر یا فعّالیت غدد آدرنال نوزاد یا افزایش پاسخ حسّاسیتی نوزاد به هورمونهای اندروژن باشد. معمولاً در عرض چند ماه خوب میشود و نیاز به درمان خاصّی نیست.
زردی
تقریباً ۶۰ درصد نوزادان ترم (با سنّ کامل بارداری) و ۸۰ درصد نوزادان نارس در اولین هفتۀ زندگی خود دچار زردی میشوند؛ با توجّه به اینکه افزایش بیلیروبین غیرمستقیم میتواند روی سیستم عصبی نوزاد تأثیر بگذارد، لازم است به محض ایجاد زردی در پوست نوزادان به متخصّص کودکان و نوزادان مراجعه کنید و پیگیریهای لازم انجام شود. از درمانهای سنّتی در منزل و پیروی از باورهای غلط اجتناب کنید.

 دکتر حسامالدین اصغرنیا - بورد تخصّصی مغز و اعصاب و ستون فقرات
دکتر حسامالدین اصغرنیا - بورد تخصّصی مغز و اعصاب و ستون فقرات
دوران کودکی دوران زمین خوردن و آسیب است. هر کودکی ممکن است در این دوران بر اثر بازی یا ورزشهایی که انجام میدهد، دچار آسیب شود. برخی از این آسیبها مانند ضرباتی که به سر وارد میشوند، میتوانند موجب ضربۀ مغزی شوند. آسیبهای مغزی میتوانند عوارض دائمی و شدیدی داشته باشند. برطبق آمارهای موجود بیشترین ضربهها در بازی دخترانه ایجاد میشود.
ضربۀ مغزی چیست؟
ضربۀ مغزی درواقع ضربهای است که به مغز وارد میشود و موجب میشود مغز در داخل جمجمه به جلو و عقب لرزانده شود و درنتیجه عملکرد معمول مغز بهصورت موقّت یا دائم دچار اختلال شده، یا بهطور کامل متوقّف شود. تصادفات رانندگی و وارد آمدن ضربه به سر با جسمی سخت از مهمترین عواملی هستند که میتوانند به ضربۀ مغزی منتهی شوند. ضربۀ مغزی در کودکان خردسالی که هنوز به حرف نیامدهاند، از کودکان زیر سنّ دبستان خطرناکتر است، زیرا این کودکان قادر نیستند که نشانههای ضربۀ مغزی را به زبان بیاورند، بنابراین دانستن علائم ضربۀ مغزی در کودک اهمّیت بسیار زیادی دارد.
گاهی اوقات ضربۀ مغزی تا زمانی که آسیب جدّی نشود، علائمی را نشان نمیدهد؛ حتّی گاهی علائم ضربۀ مغزی در کودکان ساعتها و روزها بعد از صدمه ظاهر میشود.
شکستگی جمجمه
جمجمه بسیار سخت است، امّا چون این سختی در کودکان کمتر است، اگر ضربه شدید باشد، میتواند موجب ترک استخوان جمجمه شود؛ این مشکل شکستگی جمجمه نامیده میشود. اگر لبههای تیز استخوان شکسته به مغز فشار آورند، میتوانند به بافتهای ظریف آن آسیب برسانند و منجر به خونریزی در مغز شوند. یکی از نشانههای شکستگی جمجمه خروج مایع روشن یا خونریزی بینی و گوش است.
علائم ضربۀ مغزی در کودکان
این علائم به سه گروه تقسیم میشود:
منظور از کودکان نوپا کودکانی هستند که راه افتادهاند، امّا کمتر از دو سال دارند. علائم در این کودکان شامل موارد زیر است:
در زمان وقوع ضربه به سر والدین باید به نکات زیر توجّه کنند:
اگر کودک بعد از ضربه به سر علائم زیر را دارد، حتماً باید به پزشک مراجعه شود:
در صورت شک به خونریزی مغزی پس از ضربۀ وارد شده به سر، پزشک معمولاً سیتیاسکن یا ام آر ای تجویز میکند. اگر کودک نامتعادل باشد و مردمک چشمهایش بزرگتر از حالت عادی و مردمک دو چشم نامتقارن باشد، نشاندهندۀ تورّم مغزی ناشی از ضربه است. این موقعیت اورژانسی است.
 دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
میزان شیوع سرطان با افزایش سن بهخصوص سنّ بالاتر از پنجاه سال افزایش مییابد، امّا امروزه هزاران زن و مرد مبتلا به سرطان در سنین جوانی شناسایی میشوند که در هنگام بروز این بیماری هنوز فرزندی ندارند و میخواهند در آینده فرزند داشته باشند.
درمانهای پیشرفته علیه سرطان باعث کاهش شدید مرگومیر ناشی از سرطان میشود، ولی همین درمانها باعث افزایش یکسری عوارض ناخواسته مانند ناباروری در زن و مرد میشود. همۀ بیماران جوان مبتلا به سرطان قبل از جرّاحی و شروع شیمیدرمانی و رادیوتراپی باید تحت مشاورۀ دقیق در مورد روشهای حفظ باروری توسّط متخصّصان زنان باتجربه قرار بگیرند. در کل هشتاد درصد سرطانها در حال حاضر قابل درماناند و دو درصد زنان در سنین تولید مثلی درگیر سرطان هستند. تخمدان برخلاف بیضه شامل تعداد ثابتی از تخمک است.
تا سالهای اخیر انجام IVF با تخمک و جنین فریزشده به عنوان تنها روشهای ممکن برای باردار شدن خانمها بعد از درمان ضدّ سرطان بود و این روشها در دختران قبل از بلوغ کارایی نداشت، ولی امروزه فریز بافت تخمدان قابل انجام است و با این روش احتمال بارداری خودبهخود و برقراری سیکلهای قاعدگی بعد از پیوند مجدّد نیز وجود دارد.
شیمیدرمانی و رادیوتراپی باعث تخریب فولیکولهای تخمدان، کاهش ذخیرۀ تخمدان در زنان و موجب کاهش تعداد و حرکت و مورفولوژی (ریختشناسی) اسپرم در مردان میشود. این خطرات در مورد تعدادی از رژیمهای شیمیدرمانی -که شامل سیکلوفسفامید و بوسولفان و پیوند مغز استخوان است- شدیدتر است. رادیوتراپی با دوز 20GY -که بهصورت منقسم در شش هفته داده میشود- با احتمال 95 درصد عقیمی در کودکان و زنان جوان همراه است. تخمدان دختران جوان به نسبت زنان با سنین بالاتر دارای ذخیرۀ بیشتری از تخمک است، بنابراین در مقابل داروهای شیمیدرمانی مقاومتر است. در زنان با سنین بالاتر احتمال نارسایی تخمدان بیشتر است.
افراد کاندیدا برای حفظ باروری
محاسبۀ خطر برای وقوع نارسایی زودرس تخمدان به دلیل وجود عوامل مداخلهگر مانند سن، مرحلۀ بیماری و نوع داروی شیمیدرمانی مورد استفاده بسیار چالشبرانگیز است، ولی بیمارانی که به دنبال درمان احتمال کاهش باروری بیش از پنجاه درصد داشته باشند و پیشبینی شود امید به زنده ماندن آنان بعد از پنج سال بیشتر از پنجاه درصد باشد، کاندیدای خوبی برای حفظ باروری قبل از شروع درمان هستند. البته توجّه به این نکته حائز اهمّیت است که همۀ سرطانها و داروهای شیمیدرمانی با کاهش باروری همراه نیستند. همانطور که قبلاً گفته شد کاهش باروری به دنبال پیوند مغز استخوان و رادیوتراپی کلّ لگن تقریباً صد درصد است، همچنین بیمارانی که کاندیدای مرحلۀ دوم شیمی درمانی هستند، به دلیل تهاجمیتر بودن داروهای مورد استفاده در مرحلۀ دوم کاندیدای اقدامات حفظ باروری هستند.
چندین روش برای حفظ باروری در بیماران قبل از شروع داروهای ضدّ سرطان وجود دارد که شامل موارد زیر است:
این روش در دختران و پسران ازدواجنکرده استفاده میشود. در گذشته نیاز به حداقل چهار هفته زمان برای گرفتن تخمک وجود داشت، امّا در حال حاضر با توجّه به پروتکلهای جدید IVF این زمان به دو هفته کاهش یافته است. روشهای مختلفی برای گرفتن تخمک وجود دارد که بهترین آن برداشتن تخمک از طریق واژن زیر گاید سونوگرافی است، زیرا برای رسیدن به تولّد زنده باید حداقل تعداد بیست تخمک به دست آوریم.
برای افرادی که ازدواج کردهاند، از فریز جنین استفاده میشود که انتقال جنین فریز بعد از بهبود سرطان با نتایج خوبی از نظر باروری همراه بوده است.
در مواقعی که در برخی از سرطانها مانند بدخیمی هماتولوژیک به تأخیر انداختن شیمیدرمانی به صلاح بیمار نباشد و فرصت دو هفتهای برای گرفتن تخمک وجود نداشته باشد یا در دختران نابالغ میتوان بافت تخمدان را به روش لاپاراسکوپیک خارج کرد و فریز کرد که میتوان این بافت را به مدّت یک سال در وضعیت فریز نگه داشت و بعد از بهبود بیمار به وی پیوند زد. مزیّت این روش علاوه بر بازگرداندن باروری، بهبودی وضع بالینی بیمار مانند رفع علائم یائسگی و برقراری قاعدگی طبیعی خواهد بود. تاکنون صد تولّد زنده ناشی از پیوند تخمدان ثبت شده است.
علاوه بر سرطان یکسری دیگر از بیماریها مانند اندومتریوز و بیماریهای اتوایمیون -که کاندیدای درمانهای مخرّباند و میتوانند ذخیرۀ تخمدان را کاهش دهند- کاندیدای حفظ باروری هستند.
 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
فراوانی سرطان پستان مردان در نواحی مختلف دنیا متفاوت است و بیشترین میزان شیوع را کشورهای آفریقایی دارند. در آمریکا در سال 2007 دو هزار و سی مورد سرطان پستان مردان شناسایی شد که 1.1% کلّ موارد سرطان پستان را در هر دو جنس شامل میشد. در آن سال 450 مرد از این بیماری در آمریکا فوت شدند.
خطر سرطان پستان مردان با افزایش تماس با استروژن (مشابه سرطان پستان زنان) یا با کاهش آندوژن ارتباط دارد. بیشترین ارتباط سرطان پستان مردان با سندروم کلاینفلتر (XXY) است که 14 تا 50 درصد در افزایش خطر ابتلا به سرطان پستان مردان قرار دارند و 3% کلّ موارد سرطان پستان مردان را به خود اختصاص میدهند. مردانی که ناقل ژن BRCA1 و جهش ژن BRCA2هستند نیز در افزایش خطر ابتلا به سرطان پستان قرار دارند.
موارد زیر به عنوان عوامل خطر ابتلا به سرطان پستان در مردان گزارش شده است:
بیماری مزمن کبدی، سیروز (التهاب شدید کبد)، مصرف مزمن الکل، شيستوزوميازيس، سابقۀ التهاب بیضۀ ناشی از اریون، بیضههای نزولنیافته، آسیب بیضه و تماس محیطی با هورمونهای زنانگی. در مقابل ژنیکوماستی (بزرگ شدن خوشخیم پستان مردانه در اثر رشد غیرطبیعی غدد پستانی) بهتنهایی خطر ابتلا به سرطان پستان مردان را افزایش نمیدهد.
تظاهرات بالینی سرطان پستان مردان مشابه سرطان پستان زنان است، امّا متوسّط سنّ بروز دیرتر از زنان است (60 سال در مقابل 53 سال). از آنجا که تشخیص سرطان پستان در مردان زیاد مورد توجّه قرار نمیگیرد و برای مردان برنامۀ غربالگری ماموگرافی وجود ندارد، اغلب مردان در مراحل پیشرفتهتری از بیماری نسبت به زنان مراجعه میکنند. تمام انواع هیستوپاتولوژیک (بافت آسیبشناسی) سرطان پستان در مردان هم رخ میدهد و داکتال کارسینوم (سرطان مهاجم مجاری سینه) 70% موارد را شامل میشود، ولی لوبولار کارسینوم (سرطان غدد پستان) در مردان نادر است. بسیاری از موارد سرطان پستان مردان، هورمون مثبت هستند و درصد مثبت بودن هورمونیشان نسبت به زنان بیشتر است و مشابه زنان مرحلۀ بیماری عمدهترین عامل پیشآگهی است. طبق پژوهشهای انجامشده نتیجۀ درمان سرطان پستان مردان در قیاس با سرطان پستان زنان مرحله به مرحله یکسان است و جنس مرد بهتنهایی اثر منفی بر نتیجۀ درمان ندارد، ولی سرطان پستان مردان سیاهپوست نتایج درمانی بدتری نسبت به مردان سفیدپوست دارد.
درمان اولیۀ موضعی تمامی موارد سرطان پستان مردان ماستکتومی کامل (برداشتن کامل پستان) است. در بعضی از مردان در مراحل اولیه میتوان جرّاحی حفظ پستان را مورد نظر قرار داد، امّا از آنجا که در اغلب موارد توده در ناحیۀ زیر آرئول قرار دارد و مقدار بافت پستانی اغلب مردان ناچیز است، امکان اجرای جرّاحی حفظ پستان مردان ناممکن میشود. در اجرای جرّاحی همان ملاحظاتی که برای جرّاحی غدد لنفاوی در سرطان پستان زنان توصیه میشود، برای سرطان پستان مردان نیز مورد نظر قرار داده میشود و اغلب در شرایطی که درگیری غدد لنفاوی بهصورت بالینی وجود ندارد، توصیه به بیوپسی غدد لنفاوی پیشاهنگی میشود.
انجام رادیوتراپی پس از انجام ماستکتومی در سرطان پستان مردان به همان اصول سرطان پستان زنان استوار است و اصول انجام آن نیز در سرطان پستان زنان و مردان یکسان است. تاموکسیفن اساس درمان هورمونی سرطان پستان مردان هورمون مثبت است و هنوز پژوهشی که در آن از داروهای هورمونی آروماتاز اینهیبیتور (داروهایی که تبدیل آندروژن به استروژن را مهار میکنند) در سرطان پستان مردان استفاده شده باشد، وجود ندارد. سرطان پستان متاستاتیک (گسترشیابنده) در مردان نیز مشابه سرطان پستان متاستاتیک زنان درمان میشود.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
شايد يكي از بهترين و جالبترين مراحل بارداري حركتهای جنين باشد که مادر آن را احساس میکند. حركات جنين از هفتۀ ٧ تا ٨ بارداري شروع میشود، ولي مادر باردار از هفتۀ ١٦ تا ٢٢ بارداري مادر میتواند اين حركات را حس كند.
اين حس در مادران متفاوت است، مثلاً مادران چاق -كه چربي شكمي حدود ١٠ تا ١٥ سانت دارند- ممكن است بهخوبي این حركات را تشخيص ندهند. حركات جنين در ابتدا خفيف و كوتاه است، امّا در ميانۀ بارداري حركات جنين منظّم و شديدتر میشود، بهطوري كه بين هفتۀ ٢٨ تا ٣٢ بيشترين حركات جنين را داريم و از ٣٢ به بعد حركات جنين به دليل كم شدن حجم مايع و افزایش اندازۀ جنين كاهش مییابد. در اواخر بارداري نیز حركات چرخشي كمتر میشود و بيشتر حركت دست و پای جنين احساس میشود.
در مواردی که مادر به حركت نداشتن جنين شک دارد، بايد مقداری غذا بخورد و به پهلو بخوابد و در حالت استراحت دستش را روي شكم بگذارد، سپس حركت جنينش را به مدّت شصت دقيقه بشمارد. البته در مورد تعداد حركت طبیعی اتّفاق نظر وجود ندارد، امّا وجود ده حركت در يك ساعت مورد قبول است.
اگر در عرض دو ساعت جنين حركت نكرد، مادر بايد سريعاً به پزشك معالجش مراجعه كند. كاهش حركت جنين میتواند به دليل كاهش رشد جنين و اختلال خونرساني به جنين باشد. همچنین كاهش حركت میتواند به دليل كاهش مايع آمينوتيك و به خطر افتادن جان جنين باشد.
چرخيدن بند ناف دور گردن جنين و گره خوردن آن میتواند در ابتدا با افزايش حركات شديد، سپس با كاهش حركات همراه باشد. بنابراين توصيه میشود مادران باردار در ماههاي آخر حركات جنينشان را كنترل كنند و در صورت كاهش يا عدم حركت جنين در منزل غذايي بخورند و به مدّت يك ساعت در حالت استراحت حركات جنين را بشمارند و در صورت عدم حركت يا كم بودن حركت حتماً در اسرع وقت با پزشك معالج خود تماس بگیرند يا به يك مركز درماني مراجعه کنند.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
زنان باردار مانند سایر خانمهای ایرانی دوست دارند با خانهای تمیز به استقبال بهار بروند، امّا برای انجام این کار باید به نکات مهمّی توجّه کنند. اگر امسال باردارید، وضعیت شما با سالهای قبلی خیلی فرق میکند و باید از انجام بعضی کارها چشمپوشی کنید، مثلاً نباید به خانهتکانی مانند گذشته نگاه کنید و تمام خانه را از سقف تا کف بسابید. از سوی دیگر شرایط بارداری به شما اجازه نمیدهد تا برای خرید لوازم عید ساعتهای طولانی مشغول جستوجو باشید. کارهای منزل را تقسیم کنید و در روزهای مختلف با زمانبندی مناسب آنها را انجام دهید. انجام کارهای سبک اشکالی ندارد، امّا در ماههای آخر از انجام فعّالیتهای سنگین بپرهیزید تا کمتر خسته شوید. از تماس طولانی با انواع شویندههای شیمیایی خودداری کنید و رعایت نکات ایمنی را در نظافت سطوح و نقاط بلند و دور از دسترس فراموش نکنید.
با فرارسیدن نوروز بسیاری از خانوادهها آمادۀ سفرهای نوروزی میشوند، آیا زنان باردار نیز میتوانند به مسافرت بروند؟
در جواب این سؤال باید گفت که حتماً قبل از اقدام به سفر با پزشک خود مشورت کنید. بهترین زمان برای مسافرت زنان باردار در اواسط بارداری (هفتۀ 14 تا 28) است. بهطور کلّی مسافرتهای طولانی توصیه نمیشود. در هنگام سفر با اتومبیل هر دو ساعت یکبار از ماشین پیاده شوید و قدم بزنید. در طیّ سفر حتماً کمربند ایمنی را ببندید. اگر با هواپیما سفر میکنید، در صورت امکان گاهی از جای خود بلند شوید، هر نیم ساعت پاهای خود را خم کنید، قوزک پایتان را بچرخانید و چند حرکت کششی انجام دهید. مصرف مایعات کافی، پوشیدن لباس مناسب و بستن کمربند ایمنی را در سفرهای هوایی فراموش نکنید.
گاهی دیده میشود که برخی زنان باردار در مسافرت آرامبخش مصرف میکنند و میخوابند که این کار ممکن است پیامدهای خطرناکی نظیر لخته شدن خون در اندامهای تحتانی را به دنبال داشته باشد، بنابراین از انجام این کار اجتناب کنید.
در صورت داشتن بارداری پُرخطر نظیر فشار خون بالا، دیابت بارداری، داشتن بیماریهای زمینهای قلبی- عروقی، بارداری چندقلویی، بارداری با جنینی که اختلال رشد دارد، کم یا زیاد بودن مایع آمنیوتیک و داشتن جفت سرراهی و سابقۀ زایمان زودرس به هیچوجه صلاح نیست شهر خود را ترک کنید و به مسافرت بروید.
در ایّام نوروز -که وقت دید و بازدید و مهمانیهای خانوادگی است- مهمانی گرفتن و میزبان بودن برای زنان باردار دشوار است، بنابراین بهتر است که این کار به زمان مناسبتری مؤکول شود. اگر به مهمانی دعوت شدهاید، لباس و کفش مناسب و راحت انتخاب کنید. از پوشیدن کفشهای پاشنهبلند اجتناب کنید. همچنین در غذا خوردن زیادهروی نکنید و از مصرف غذاهای چرب و پُرحجم بپرهیزید.
با توجّه به دسترس بودن انواع شیرینی و کیک در این ایّام توصیه میشود که از آنها به عنوان میانوعده استفاده نشود. از مصرف مغزها و آجیل شور نیز خودداری کنید. انواع مغزها سرشار از موادّ مغذی هستند و مصرف آنها برای مادر و جنین مفید است، امّا با توجّه به کالری بالا میتوانند سبب افزایش وزن شوند، بنابراین بهتر است خام و بهاندازه مصرف شوند.
میوه و سبزی یک میانوعدۀ مناسب و ایدهآل محسوب میشوند و مصرف آنها علاوه بر تأمین ویتامینهای مورد نیاز و تقویت سیستم ایمنی، به علّت دارا بودن فیبر بالا برای درمان یبوست -که یک مشکل شایع در دوران بارداری است- سفارش میشود.
کلام آخر اینکه هیچ کاری را برای لحظات آخر نگذارید و از قبل سعی کنید که کارهای خود را برنامهریزی کنید. حتماً از پزشک معالج خود بپرسید که در ایّام تعطیلات سال نو چگونه میتوانید در موارد اورژانس با وی تماس بگیرید.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
یکی از مشکلات کودکان در ایام نوروز پُرخوری و خوردن تنقّلات است که پیامد آن بیاشتهایی است. از طرف دیگر خوردن آجیل و شیرینی با توجّه به کالری بالای آن خاصیت چاقکنندگی دارد و مصرف بیش از بیست گرم این تنقّلات باعث افزایش وزن در کودکان و چاقی آنان میشود. البته مصرف آجیل و شیرینی قبل از غذا باعث بیاشتهایی کودکان میشود و کموزنی را در کودکان کموزن تشدید میکند. والدین باید مواظب خوردن میوهجات نیز در ایّام نوروز باشند و دقّت کنند که کودکان چاق قبل از غذا و کودکان کموزن بعد از غذا میوه نخورند تا بتوانند هضم و جذب خوبی داشته باشند.
در ایّام نوروز کودکان همواره درگیر دو گونه بیماری گوارشی میشوند:
توصیههای بهداشتی
برخی از عادات غلطی که در ایّام نوروز منجر به اضافهوزن و چاقی کودک میشود:

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
یائسگی در مردان یک موضوع پیچیده، جذّاب، همچنین مورد بحث و اختلاف نظر است. امروزه با افزایش سطح آگاهی، کلاسهای بهداشت و پیشرفت درمانی جوامع و در پی آن افزایش میزان متوسّط طول عمر مردان، کیفیت زندگی در مردان مسن بیشتر مورد توجّه و بررسی قرار گرفته است. در مردان افزایش سن با کاهش پیشروندۀ هورمون جنسی مردانه یا همان تستوسترون همراه است. اگر غلظت تستوسترون در خون مردان مسن از میزان حداقل در افراد جوان کمتر باشد، به آن یائسگی مردانه یا کمکاری غدد جنسی یا کمکاری بیضهها میگویند.
سازمان بهداشت جهانی از یائسگی مردانه با عنوان کمکاری بیضهها با شروع دیررس یاد میکند. با وجود این برخلاف یائسگی در بانوان -که کاهش قابل توجّه هورمون زنان در آنان عواقب و عوارض کاملاً شناختهشدهای دارد- در آقایان این کاهش هورمون بهصورت خفیف است و عواقب ثابت و اثباتشدهای برای همه ندارد. این تغییر هورمونی سبب ایجاد مجموعهای از علائم جنسی و روانی میشود. کاهش تستوسترون وابسته به سن است و با بالا رفتن سن بیشتر غلظت آن کاهش مییابد. با افزایش سن علاوه بر کاهش غلظت تستوسترون در خون از حسّاسیت بافتها به این هورمون نیز کاسته میشود. کاهش طولانیمدّت تستوسترون آثار سوئی بر استخوان، ماهیچه، مغز، چربیهای خون و خلقوخوی فرد دارد. کاهش تستوسترون خون از حدود سی سالگی شروع میشود و پس از آن تقریباً هر سال یک درصد از میزان تستوسترون خون کاسته میشود.
علائم اصلی کاهش تستوسترون در مردان عبارتاند از:
برخلاف بانوان، شروع یائسگی در مردان غیرقابل پیشبینی و تدریجی است و این موضوع باعث میشود که در تشخیص و درمان این بیماران تأخیر و تعلّل بیشتری ایجاد کند.
در بعضی پژوهشها ارتباط بین کاهش تستوسترون آزاد خون و افسردگی نشان داده شده است و در نتیجه توصیه شده که در مردان مسنّی که با افسردگی بدون علّت مشخّص مراجعه میکنند، از نظر یائسگی مردانه تحت بررسی و آزمایش قرار گیرند.
نحوۀ تشخیص یائسگی در مردان باید با گرفتن شرح حال و پرسیدن سؤالهای مختلف -که در پرسشنامههای علمی موجود است- سپس انجام آزمایش خون دقیق به اثبات برسد و صرفاً وجود برخی علائم -که ذکر کردیم- دلیل بر وجود یائسگی نیست. کمبود تستوسترون مختصّ سنین بالا نیست و در مردان کمسنوسال نیز میتواند اتّفاق بیفتد، ولی باید به این نکته توجّه داشت که تجویز نابهجای هورمون مردانه با عوارض خطرناکی همراه خواهد بود.
عارضۀ اصلی تجویز تستوسترون افزایش غلظت خون است که موجب افزایش خطر لخته شدن در اعضای مختلف از عروق قلبی و مغزی میشود. یکی دیگر از عوارض خطرناک آن تسریع رشد پروستات در مردان است و در مواردی که خطر سرطان پروستات در فرد وجود دارد، یا اینکه سرطان هنوز نهفته است، موجب شعلهور شدن و بدتر شدن آن میشود.
برخلاف تصوّر عموم مردم در مردانی که سطح تستوسترون طبیعی دارند، تجویز آن موجب افزایش میل جنسی و قوای بدنی نمیشود، بلکه موجب تحلیل رفتن آنها و از بین رفتن قدرت باروری میشود؛ نکتهای که در بسیاری از جوانان و در باشگاههای بدنسازی به منظور افزایش قوا و قدرت عضلانی از این هورمونها استفاده میشود و در مراحلی که تحلیل و کوچک شدن بیضهها اتّفاق افتاده، دیگر نمیتوان کاری برای فرد انجام داد و این جزو عوارض برگشتناپذیر تجویز تستوسترون است.
درمان
ابتدا باید تمام بررسیهای ضروری و گرفتن شرح حال و آزمایشهای کامل انجام شود. سپس در موارد اثبات کاهش هورمون فقط در موارد علامتدار برای بیمار درمان بهصورت منطقی و کاملاً آگاهانه و زیر نظر پزشک متخصّص انجام شود؛ با این حال چون عوارض این نوع روش درمانی نیز هنوز بهطور کامل مشخّص نشده، باید بهطور کامل و جداگانه برای هر فردی احتمال خطر و فایدۀ این روش توضیح داده شود، سپس درمان صورت گیرد.
دو نوع درمان دارویی موجود در بازار ایران بیشتر به صورت تزریق عضلانی و کمتر به صورت خوراکی است که اگر درست تجویز شود، میتواند باعث بهبود مشکلات فیزیکی، ذهنی، افسردگی و قدرت جنسی فرد شود و ابتلا به بیماریهای قلبی و عروقی را نیز کاهش دهد.
به دلیل اهمّیت موضوع ذکر این نکته ضروری به نظر میرسد که در مردان با سرطان پروستات یا کسانی که در آزمایشهای انجامشده در خطر ابتلا به آن قرار دارند، تجویز تستوسترون بهطور قطع و کامل ممنوع است.

 نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
یکی از بزرگترین دغدغههای والدین امروزی ایجاد حسّ مسئولیتپذیری در فرزندان است، امّا بسیاری از آنان در چگونگی ایجاد این حس به شکل صحیح با مشکل مواجهاند. مسئولیتپذیری قبول مالکیت صادقانه، احساسات، نگرشها، رفتارها، انتخابها، ارزشها و تمایلات فرد است. انسان مسئولیتپذیر از محدودیتها، امکانات و توانمندیهای خود آگاه است و وظایف و مسئولیتهای خود را میشناسد و میداند که فقط خودش مسئول انتخابهایی است که میکند.
کودکان و مسئولیتپذیری
در ارتباط با آموزش مسئولیتپذیری در کودکان بیش از همه هدف آن است که کودک بداند نسبت به نگرشها و رفتار خودش مسئول است و هیچکس دیگر عواقب رفتارهای او را تحمّل نخواهد کرد. متأسّفانه والدین در دنیای امروز با برعهده گرفتن عواقب انتخابهای فرزندانشان به قصد تحمّل درد کمتر در آنان، آسیبهای جبرانناپذیری به کودک دلبند خود میرسانند. کودکانی که با پیامد انتخابها و احساسات خود مواجه نمیشوند، نمیآموزند به شیوهای درست در زندگی مرز ایجاد کنند و بارها و بارها دچار خطا و اشتباه میشوند. هنگامیکه والدین بین عواقب منفی روانشناختی یک رویداد و عواقب واقعی آن تمایز قائل نمیشوند، دچار مشکل میشوند.
زندگی حول محور عواقب واقعی میچرخد. عواقب روانشناختی مثل عصبانیت، ایجاد احساس گناه، نق زدن و دریغ کردن عشق و محبّت باعث تغییر در کودکان نمیشود؛ اگر هم تغییری اتّفاق بیفتد، کوتاهمدّت است و تنها برای رهایی از فشار روانشناختی است. تغییر واقعی زمانی اتّفاق میافتد که رفتار کودک باعث شود با عواقبی مانند درد یا از دست دادن زمان یا دوست و چیزهایی که از آن لذّت میبرد، همراه شود. به بیان دیگر ما باید به فرزندانمان اجازه دهیم قانون کاشت و برداشت را تجربه کنند.
قانون کاشت و برداشت
این قانون در زندگی روزانۀ همۀ ما جاری است. کودکان نیز همواره با آن مواجهاند. کودک باید بداند اگر بذر بیمسئولیتی کاشت، عواقب آن کار را -که از دست دادن موضوع مورد علاقهاش است- برداشت میکند. وقتی به کودک اجازه میدهیم بهای اشتباه خود را بپردازد، باعث کسب تجربۀ او میشود. تنها از دست دادن چیزهای عینی موجب تغییر رفتار در کودک است.
دو بُعد مثبت و منفی قانون کاشت و برداشت
قانون کاشت و برداشت دارای دو بُعد مثبت و منفی است. در بُعد مثبت حسّ قابل قبولی از قدرت و کنترل را به کودک میدهد؛ یعنی وقتی کودک از استعدادها و تواناییهایش برای برداشت نمرههای خوب استفاده میکند، رضایت و اعتماد به نفس در او شکل میگیرد. در بُعد منفی کاشت و برداشت توجّه سالم به عواقب و رویدادهای منفی است؛ برای مثال از طریق عواقب منفی مربوط به شکست، کودک بهدرستی یاد میگیرد بهگونهای عشق بورزد که منجر به تقویت رابطه شود. قانون کاشت و برداشت یکی از اساسیترین درسهای زندگی را -که خویشتنداری است- به کودک میآموزد. آنان یاد میگیرند خودشان کیفیت زندگی خود را در دست دارند و با انتخابهای آگاهانه میتوانند لذّت و رضایت را تجربه کنند.
نکات مهمّی که والدین باید به آن توجّه کنند
والدین باید قوانینی را برای فرزندان وضع کنند؛ قوانینی که شفّاف، واضع، جامع و متناسب با شرایط و سنّ کودک باشد. کودکی که قوانین را بشناسد و با آن آشنا باشد، راحتتر با عواقب رفتار خود کنار میآید؛ برای مثال ما برای کودک خود قانونی وضع میکنیم مبنی بر اینکه پیامد صحبت کردن با صدای بلند محرومیت از بازی با اسباببازی مورد علاقهاش است. به این ترتیب کودک قانون را یاد میگیرد و عواقب آن را میداند؛ حال انتخاب با اوست که با صدای بلند جیغ بکشد، یا خواستهاش را منطقی بیان کند. نکتۀ مهمّ دیگری که باید به آن اشاره کرد این است که ما والدین وظیفه داریم زمانی که فرزندمان پیامد منفی انتخاب خود را تجربه میکند، با او همدلی کنیم؛ امّا چگونه؟ یعنی با وجود اینکه اجازه میدهیم با عواقب انتخابش مواجه شود، باید حمایت و همراهی خود را با او حفظ کنیم. بهکار بردن جملاتی مانند:
این شیوه بین ما و کودک پلی میسازد و برای بهبود عملکرد او انگیزه ایجاد میکنیم.
در پایان باید یادآور شویم هدف آن نیست که ما کودکان را کنترل کنیم که آنچه ما میخواهیم انجام دهند، بلکه هدف آن است که به آنان امکان انتخاب دهیم تا آنچه میخواهند انجام دهند و کاری کنیم تا انجام کارهای اشتباه آنان آنقدر دردناک شود که نخواهند آن را دوباره تجربه کنند. با این کار سبب میشویم که کودک قانون کاشت و برداشت را کشف و تجربه کند و بداند اگر بذر بیمسئولیتی بکارد، ناراحتی درک میکند و چنانچه مسئولانه رفتار کند، فایدۀ آن را درک خواهد کرد.
به کودک آزادی بدهید، مسئولیت بخواهید. عواقبی اعمال کنید تا در سراسر زندگی عشق را تجربه کنند.

 دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
تقویت مثبت در آنالیز رفتاری چیست؟
تقویت یکی از اصول مرکزی آنالیز رفتاری است. در واقع فرایندی است که یک رفتار در اثر عواقبی که بلافاصله پس از آن اتّفاق میافتد، تشدید میشود. در زندگی روزمره بهطور طبیعی رفتارهای ما در اثر عواقبشان تشدید میشوند، بدون آنکه ما از وجود آنها آگاهی داشته باشیم. به عنوان مثال وقتی یک فنجان قهوه برای خودمان میریزیم، بوی مطبوع آن به ما اطمینان میدهد که بار دیگر هم این کار را خواهیم کرد. یعنی بهطور طبیعی رفتار ریختن قهوه در اثر نتیجۀ بوی مطبوع آن تشدید خواهد شد؛ این یعنی تقویت یا Reinforcement. حال میتوان از اصول تقویت بهطور آگاهانه و با هدف برای تقویت رفتار خود یا دیگران استفاده کرد، بهطور مثال:
دو نوع تقویت وجود دارد: تقویت مثبت و تقویت منفی. برای تعریف تقویت مثبت چهار قسمت لازم است:
حضور مشروط یک محرّک بلافاصله به دنبال یک پاسخ که احتمال وقوع یا میزان آن پاسخ را در آینده افزایش میدهد.
مشروط بودن: یعنی محرّک زمانی که رفتار اتّفاق میافتد، وجود دارد و زمانی که رفتار اتّفاق نمیافتد وجود ندارد. ما میتوانیم با هدف و آگاهانه از این نتیجه برای سازماندهی یک رفتار استفاده کنیم، به عنوان مثال وقتی فصل سوم کتاب علوم را یاد گرفتی، میتوانیم با هم به سینما برویم که این Contingency management نامیده میشود.
حضور: یعنی وجود یک محرّک که اضافه میشود. این محرّک میتواند در آغوش گرفتن باشد، یا یک شکلات. نکته این است که محرّک پس از یک رفتار اضافه شود. مثلاً رفتار مورد نظر شما یا رفتار هدف در درمان ده دقیقه نشستن روی صندلی کلاس برای یک کودک مبتلا به اوتیسم است. پس از اینکه او توانست به این رفتار دست یابد، او را در آغوش میگیرید، به نحوی که به او بفهمانید این عمل شما پاداشی به رفتار نشستن وی است.
بلافاصله اتّفاق افتادن: نتیجه یا محرّک یا پاداش باید بلافاصله پس از انجام رفتار باشد؛ تأخیر از تأثیر آن میکاهد.
افزایش در میزان یا دفعات وقوع رفتار: این محرّک احتمال انجام رفتار در آینده را افزایش میدهد.
مشوّقها یا محرّکها را میتوان به دو دسته تقسیم کرد:
تقسیمبندی دیگری هم برای محرّک یا مشوّق در نظر گرفتهاند:
لازم است بدانیم یک محرّک یا مشوّق برای افراد مختلف میتواند متفاوت باشد. شاید برای ما پول نوعی مشوّق باشد، امّا برای کودکی که تحت رفتار درمانی است، سُر خوردن از سُرسُره یا پریدن از روی یک بلندی محرّک مورد نظر باشد؛ حتّی با زمان میتواند محرّک برای هر فردی تفاوت کند. بنابراین یک درمانگر باتجربه باید این را درک کند که شاید امروز شکلات مشوّق کودک باشد و دو روز بعد یا یک ماه بعد در آغوش گرفتن یا تشویق کلامی برای وی مؤثّر واقع شود.

 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
تولّد نوزاد سالم آرزوی هر زوج جوانی است که تمایل دارند صاحب فرزند شوند. از آنجا که رشد فیزیکی یک جنین تحت تأثیر عوامل محیطی و تغذیهای مادر است، شناخت عوامل مؤثّر در یک تولّد سالم و حذف موارد آسیبزا باعث جلوگیری از بسیاری از بیماریهای مادرزادی میشود؛ بهطور مثال کمکاری تیروئید در یک خانم باردار در صورتی که درمان نشود، به مشکلات مغزی برگشتناپذیری در جنین منجر میشود. به همین دلیل به همۀ خانمهای متأهل -که تصمیم به بارداری دارند- توصیه میشود آزمایش تیروئید قبل از بارداری انجام دهند و در صورت تشخیص کمکاری تیروئید درمان شوند؛ یا وجود فقر آهن در مادر حامله منجر به کاهش رشد جنین در طول بارداری میشود و سرانجام نوزاد با وزن کم به دنیا میآید.
اصلاح فقر آهن و درمان کمخونی نتیجۀ بارداری را بهبود میبخشد. در سالهای اخیر مشاورۀ قبل از بارداری به تمام خانمهایی که ازدواج کردهاند (برای جلوگیری از عواقب منفی بارداری) توصیه شده است؛ در مشاورۀ قبل از بارداری به نکات زیر باید توجّه شود:
مادر حامله بهتر است وزن متعادل با قد داشته باشد تا نتایج منفی بارداری ایجاد نشود. در افراد چاق کاهش وزن و اصلاح روش زندگی توصیه میشود تا از عوارض بارداری جلوگیری شود. همۀ این موارد برای تولّد یک فرزند سالم و داشتن یک نسل سالم است. بنابراین افزایش آگاهی زنان باردار برای ایجاد نسل سالم و پویا یکی از پایههای فرهنگ بهداشتی جامعه است.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
چاقی به معنای افزایش بافت چربی بدن است. برای بررسی چاقی میتوان از اندازهگیری وزن استفاده کرد، امّا وزن همیشه نشاندهندۀ وضعیت چاقی و چربی بدن نیست، چون بعضی مواقع وزن بالای بدن به دلیل زیاد بودن بافت عضلانی و سنگین بودن بافت استخوانی است، بنابراین افرادی مثل ورزشکاران جوان وزن بیشتری دارند و لزوماً چاق نیستند و باید معیار دیگری برای بررسی میزان چربی بدن انتخاب کنیم. دانشمندان برای بررسی میزان چربی بدن از نسبت BMI استفاده میکنند. Body Mass Index از تقسيم وزن بر حسب كيلوگرم بر مجذور قد به دست میآید. BMI کمتر از 18.9 لاغر، بین 19 تا 25.5 طبیعی، بیشتر از 26 تا 29.9 اضافهوزن و بیشتر از 30 چاق در نظر گرفته میشود.
شیوع اضافهوزن
در سال 1991 در امریکا 35 درصد افراد جامعه وزن بیشتر از حدّ طبیعی داشتند. برای سال 2000 تصمیم گرفته بودند که شیوع اضافهوزن را به زیر 20 درصد برسانند، امّا وقتی به سال 2001 رسیدند، بیش از 50 درصد مردم اضافهوزن داشتند. شیوع اضافهوزن با سن و نژاد در ارتباط است. هر چه سن بالاتر میرود، شیوع اضافهوزن افزایش مییابد. در نژادهای مختلف هم میزان اضافهوزن متفاوت است، مثلاً سیاهپوستان معمولاً وزن بیشتری دارند.
بافت چربی علاوه بر اینکه به عنوان بافت ذخیرۀ انرژی در بدن محسوب میشود، دارای اعمال بسیار زیادی در بدن است؛ یکی از آنها ترشّح سیتوکاین یا آدیپوسیتوکاین است که این مواد روی قسمتهای مختلف بدن اثر میکنند و باعث ایجاد عوارض و مشکلات زیاد در بدن ما میشود. مثلاً یکی از سیتوکاینها لپتین است که در طیّ اضافهوزن ترشّح آن تغییر میکند و باعث تغییر در ترشّح گنادوتروپینهای مغزی و LH میشود. عدم ترشّح مناسب گنادوتروپینها سبب اختلال در تخمکگذاری و عدم آزادسازی تخمک مناسب میشود. وجود سیتوکاینها نیز سبب اختلال در عمل تخمدان میشوند که نتیجۀ آن عدم تولید تخمک مناسب و رسیده است.
اثر بعدی سیتوکاینها نامناسب کردن محیط لولههای رحمی و رحم برای انتقال و جایگزین شدن جنین است؛ بنابراین اضافهوزن منجر به وضعیت ساب فرتیلیتی و اختلال در بارداری میشود. معمولاً افراد چاق عادت ماهانۀ نامنظّم دارند و این مسئله باعث مشکلات بیشتر برای خانمها در سنّ باروری میشود. یکی از مشکلات دیگر در خانمهای چاق افزایش احتمال سقط در سه ماهۀ اول بارداری است که در این افراد وجود دارد. یکی دیگر از عوارض چاقی افزایش احتمال زایمان زودرس است. علّت زایمان زودرس شاید به دلیل بالا بودن احتمال فشار خون حاملگی و دیابت بارداری در افراد با اضافهوزن است.
در افراد مبتلا به چاقی احتمال اینکه جنین وزن غیرطبیعی داشته باشد، بیشتر از حالت طبیعی است. گاهی جنین این افراد رشد خوبی ندارند و مبتلا به عقبماندگی رشد داخل رحمی میشوند (IUGR) و گاهی جنین بزرگتر از سنّ حاملگی(LGA) یا ماکروزوم میشود که سبب آسیب جنینی میشود.
احتمال مرگ داخل رحمی جنین در زنان باردار چاق خیلی زیاد است که به دلیل دیابت بارداری یا علل ناشناخته است. در افراد چاق استفاده از دستگاههای تشخیصی سلامت جنین مثل سونوگرافی محدودیت دارد و در بسیاری موارد کارایی لازم برای تشخیص مشکلات جنین را ندارد. در خانم باردار چاق احتمال ناهنجاری مادرزادی جنین بیشتر از زنان با وزن طبیعی است که شاید یک علّت آن بالا بودن احتمال دیابت بارداری در افراد با وزن بالاست. زنان چاق به نسبت زنان با وزن طبیعی بیشتر مجبور به سزارین در هنگام زایمان به جای زایمان طبیعی میشوند و احتمال زایمان طبیعی به دنبال سزارین قبلی در این افراد کمتر از زنان با وزن طبیعی است. احتمال اورژانس شدن سزارین در افراد چاق بیشتر از افراد با وزن طبیعی است. عوارض حین بیهوشی برای سزارین در افراد با اضافهوزن بسیار بیشتر از افراد با وزن طبیعی است. بعد از سزارین احتمال عفونت زخم در زنان چاق خیلی بیشتر از زنان با وزن طبیعی است و احتمال لخته شدن خون در رگها و آمبولی در افراد چاق بیشتر است.
احتمال شیردهی در زنان چاق از زنان با وزن طبیعی کمتر است و احتمال افسردگی بعد از زایمان در زنان چاق بیشتر از زنان با وزن طبیعی است. فرزندان مادران چاق بیشتر دچار اضافهوزن میشوند، بنابراین چاقی دارای عوارض زیادی در طیّ بارداری، قبل و بعد از آن است و بهتر است حتماً قبل از اقدام به بارداری نسبت به کاهش وزن اقدام شود و زمانی اقدام به بارداری شود که وزن کاملاً تثبیت شده باشد. اگر وزن بیشتر از حدّ طبیعی باشد، حتماً قبل از بارداری باید توسّط همکار متخصّص زنان و تغذیه مشاوره انجام شود.
 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
اگر بیضه یا بیضهها در داخل کیسۀ بیضه نباشد، به آن بیضۀ نزولنکرده گفته میشود. این عارضه در نوزادان نارس به نسبت نوزادان رسیده سه برابر بیشتر دیده میشود. اغلب بیضۀ نزولنکرده یکطرفه است، ولی گاهی دو طرف ممکن است درگیر باشند. گاه بیضه بهاصطلاح متحرّک یا شناور(Retractile Testis) است که به دلیل فعّالیت زیاد عضلات داخل کیسۀ بیضه ایجاد میشود که این موارد نیاز به جرّاحی ندارند.
عامل بیضۀ نزولنکرده
بیضهها در دوران جنینی در داخل شکم هستند و از طریق مجرا یا کانالی در ناحیۀ کشالۀ ران (اینگوینال) وارد کیسۀ بیضه میشود، امّا در این افراد به دلیل عوامل ژنتیکی یا هورمونهای مادری در داخل شکم یا کانال کشالۀ ران گیر میکنند.
مهمترین علامت
اگر بیضۀ نزولنکرده جرّاحی یا بهاصطلاح ترمیم شود، میتواند باعث موارد زیر شود:
بیضۀ نزولنکرده معمولاً با معاینۀ فیزیکی بیمار تشخیص داده میشود.
درمان
بهترین روش جرّاحی یا بهاصطلاح ارکیوپکسی (Orchiopexy) است. بهترین زمان جرّاحی تا یک سالگی است. اگر تا پایان یک سالگی بیضهها نزول نکنند، معمولاً نزول نخواهند کرد. گاهی برای بیضههای نزولنکردۀ شکمی ممکن است لاپاراسکوپی انجام شود.
بعد از درمان
در شرایط معمول بیمار چند ساعت پس از جرّاحی ترخیص میشود. بهتر است چند روز پس از عمل از فعّالیتهای سنگین پرهیز کند. معمولاً بیمار بعد از یک هفته میتواند به فعّالیت طبیعی برگردد. کودک دو هفته پس از عمل جرّاحی ارکیوپکسی (بیضۀ نزولنکرده) میتواند به فعّالیت شدید بدنی خود ادامه دهد.
به یاد داشته باشید بیضه اگر تا پایان یک سالگی نزول نکند، معمولاً نزول نمیکند و در صورت عدم درمان میتواند باعث نازایی (اگر دو طرف باشد) و تومور بیضه شود.
 دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
دکتر رؤیا کبود مهری - فلوشیپ فوق تخصّص نازایی و IVF و دارای گواهینامۀ سونوگرافی زنان و مامایی
بهداشت باروری بر توانایی عملکردی و سلامت زندگی زوج تأکید دارد. سیستم تولید مثلی -که با هورمونها کنترل میشود- با یکسری حوادث در بلوغ، سیکل قاعدگی و حاملگی، همچنین بعد از زایمان و شیردهی و یائسگی تحت تأثیر قرار میگیرد.
هدف از بهداشت قبل از بارداری کشف پایهای بیماریها و توانایی جلوگیری از آنها از طریق ارتباط بین علم بیومدیکال و اپیدمیولوژی است. مواجهه با عوامل آسیبزا و کمبودهای تغذیهای در دورۀ قبل از بارداری باعث ایجاد نقایص مادرزادی میشود. مراحل اولیۀ رویانی مراحل بسیار حسّاسی هستند که در آن ارگانیسم سریع تکامل مییابد و تغییر سریع از مرحلۀ زیگوت (سلول تخم) به جنین در این مرحله اتّفاق میافتد؛ بنابراین با تنظیم محیط قبل از حاملگی میتوان شرایط مناسب را برای بعد از تولّد بهدست آورد.
عواملی که باروری را تحت تأثیر قرار میدهند، شامل موارد زیر است:
رژیم غذایی: نتایج کمی در مورد تأثیر ویتامینها در بارداری وجود دارد. بیشتر دادهها در مورد فولیک اسید بوده که با کاهش میزان ناهنجاری مادرزادی همراه است؛ بنابراین به زنان توصیه میشود که چندین هفته قبل از بارداری چهارصد میکروگرم فولات بهصورت روزانه مصرف کنند که در زنان پُرخطر این میزان 5mgروزانه است. توصیه میشود از مصرف ویتامین A و غذاهای محتوی آن جلوگیری شود، چون باعث کاهش ویتامین میشود.
کافئین یک محرّک عصبی است و میزان بالای آن با اختلال در باروری همراه است، توصیه میشود که میزان مصرف آن زیر دویست تا سیصد میلیگرم (دو فنجان در روز) نگه داشته شود.
داروهای نامشروع: مصرف ماریجوانا باعث افزایش ناباروری در زنان میشود و در مردان عملکرد اسپرم را مختل میکند. کوکائین باعث اختلال در پاسخ تخمدانی و عملکرد اسپرم میشود، همچنین این آثار در مصرف هروئین و متادون دیده میشود. استروئیدهای آنابولیک تولید اسپرم را کاهش میدهند.
آلودهکنندههای محیطی: در مورد تأثیر این مواد بر بارداری اختلاف نظر وجود دارد، ولی حتماً باید دربارۀ شغل بیمار و تماس با موادّ شیمیایی شرح حال دقیقی از بیمار گرفته شود.
بیماریهای منتقلشونده از طریق جنسی: مدارک معتبری وجود دارد که نشان میدهد عفونتهای ویروسی و باکتریایی در بافت تولید مثلی باعث ایجاد پارامترهای التهابی و کاهش باروری میشوند، بنابراین باید به زوجها دربارۀ تشخیص و درمان بیماری توصیههای لازم داده شود.
بهطور خلاصه میتوان گفت که طبق مدارک معتبر حوادث داخلی و خارجی بدن ممکن است در مراحل قبل از حاملگی مؤثّر باشند و بهداشت باروری در مراحل اولیۀ قبل از حاملگی بسیار سودمندتر از مراحل تأخیری است. با شناسایی عوامل مؤثّر بر بیولوژی تولید مثل (تغییرات وزن، سن، بیماریهای منتقلشونده از طریق جنسی، دارو، الکل، کمبود ویتامین و...) میتوان در جهت تعدیل آنها و آموزش به زوجها گام اساسی برداشت.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
پروستات غدّهای به اندازۀ گردو در زیر مثانه است که موادّی را در مایع منی ترشّح میکند و در حفظ سلامت و تغذیۀ اسپرم و حفظ مجاری جنسی مؤثّر است. این بخش از بدن مانند سایر بخشهای بدن ممکن است دچار سرطان شود.
سرطان پروستات شایعترین سرطان در آقایان (در بعضی از کشورها پس از سرطان پوست) است. این سرطان اغلب خیلی کُند رشد میکند و ممکن است مشکل زیادی برای فرد ایجاد نکند، امّا در بعضی موارد ممکن است با رشد و گسترش خود و با انتشار در بافتهای اطراف و سایر قسمتهای بدن بهخصوص استخوانها منجر به بروز علائم بالینی شود.
علائم سرطان پروستات چیست؟
این سرطان در مراحل اولیه ممکن است هیچ علامتی نداشته باشد، امّا در صورت پیشرفت ممکن است باعث علائم زیر شود:
آیا همۀ مشکلات پروستات ناشی از سرطان است؟
خیر. تقریباً در تمام مردان با افزایش سن، پروستات شروع به رشد میکند و ممکن است باعث بروز علائم ادراری نیز بشود؛ امّا در اغلب موارد این بزرگ شدن غیرسرطانی است و بزرگی خوشخیم پروستات نامیده میشود. همچنین گاهی پروستات دچار عفونت یا التهاب میشود و علائم ادراری ایجاد میکند؛ بنابراین با هر علامت و مشکل ادراری نباید به یاد سرطان پروستات افتاد.
آیا میتوان خطر سرطان پروستات را کاهش داد؟
بزرگترین عامل خطر برای بروز سرطان پروستات پیر شدن است. عموم سرطانهای پروستات پس از پنجاه سالگی بروز میکنند. پژوهشها نشان داده است که اغلب مردان پس از هفتاد سالگی مبتلا به این سرطان هستند، امّا ممکن است هیچ علامتی نداشته باشند. بعید است که کسی بخواهد برای جلوگیری از ابتلا به سرطان زودتر از این دنیا برود!
سابقۀ فامیلی نیز خطر سرطان پروستات را افزایش میدهد. ابتلای پدر یا برادر احتمال سرطان پروستات را در فرد دو برابر میکند. امریکائیان افریقاییتبار هم بیشترین احتمال ابتلا به سرطان پروستات را در بین نژادهای مختلف دارا هستند.
رژیم غذایی ممکن است در احتمال بروز سرطان پروستات مؤثّر باشد. افزایش مصرف گوشتهای قرمز و چربیهای حیوانی (حتّی لبنیات پُرچرب) و کاهش مصرف سبزیها و میوهها احتمال ابتلا به سرطان پروستات را افزایش میدهند، بنابراین با کاهش مصرف موادّ مضر و افزایش مصرف موادّ غذایی مفید میتوان امکان بروز سرطان پروستات را کاهش داد. امّا ارتباط جنسی زیاد، وازکتومی و ابتلا به بزرگی خوشخیم پروستات احتمال ابتلا به سرطان پروستات را زیاد نمیکند.
آیا میتوان سرطان پروستات را زود تشخیص داد؟
در گذشتۀ نهچندان دور گفته میشد که تمام مردان پس از پنجاه سالگی باید سالانه تحت آزمایش خون و معاینه قرار گیرند و از نظر سرطان پروستات بررسی شوند؛ امّا از آنجا که بسیاری از موارد سرطانهای پروستات رشد کندی دارند و مشکلی برای فرد ایجاد نمیکنند، تشخیص این سرطان در بعضی افراد ممکن است نهتنها فایدهای نداشته باشد، بلکه باعث ایجاد استرس و صدمات روحی و گاهی جسمی (در اثر استفاده از درمانهای غیرضروری) شود. به همین دلیل در توصیههای جدید پیشنهاد میشود که بیمار و پزشک با هم در مورد اقدام جهت و تشخیص سرطان احتمالی پروستات تصمیمگیری کنند.
یکی از روشهای توصیهشده برای تشخیص زودرس و بهموقع سرطان پروستات اندازهگیریPSA یا آنتیژن اختصاصی پروستات و معاینه بر طبق برنامۀ زیر است:
راه تشخیص زودرس سرطان پروستات چیست؟
بهطور خلاصه تشخیص اولیۀ سرطان پروستات بر دو پایه استوار است:
PSA مادّهای است که بهطور طبیعی در سلولهای ترشّحی پروستات تولید و وارد خون میشود و مقدار آن به سن و اندازۀ پروستات بستگی دارد. با افزایش سن و بزرگ شدن پروستات مقدار طبیعی آن در خون افزایش مییابد؛ بهطوری که در پنجاه سالگی باید زیر ng/ml 5/2 باشد، امّا در هفتاد سالگی این عدد میتواند ng/ml 5/6 باشد.
البته باید بدانیم که تنها عامل افزایشPSA سرطان پروستات نیست و این مادّه ممکن است با بزرگی خوشخیم پروستات، عفونت پروستات، معاینۀ پروستات، دستکاری مجرای ادرار و حتّی انزال افزایش یابد. در ضمن یافتههای مربوط بهPSA با یافتههای حاصل از معاینۀ پروستات با هم تفسیر شوند و بهتر است این تفسیر را متخصّص ارولوژی انجام دهد.
برای تشخیص قطعی سرطان پروستات چه باید کرد؟
در صورت شکّ بالا به سرطان پروستات، روش تشخیص قطعی نمونهبرداری (بیوپسی) از پروستات است. نمونهبرداری امروزه تحت هدایت سونوگرافی و با استفاده از سوزنهای مخصوص از طریق مقعد انجام میشود. این نمونهبرداری ممکن است با عوارضی همراه باشد که پزشک برای بیمار شرح میدهد؛ امّا برای رسیدن به هدف باید این عوارض را پذیرفت.
آیا با روشهای تصویربرداری نیز میتوان سرطان پروستات را تشخیص داد؟
سونوگرافی، سیتیاسکن و MRI ممکن است برای بررسی پروستات یا گسترش سرطان پروستات به قسمتهای دیگر بدن استفاده شود. پس از تشخیص سرطان پروستات در صورتی که مشکوک به درگیری استخوانها باشیم، اسکن با موادّ رادیو نوکلئید لازم است.
مرحلهبندی سرطان پروستات چیست؟
مرحلهبندی یا staging برای توضیح میزان گسترش سرطانها استفاده میشود. مراحل سرطان پروستات را بهطور ساده میتوان چنین بیان کرد:
احتمال بقا در فرد مبتلا به سرطان پروستات چقدر است؟
بقای فرد به دنبال تشخیص سرطان پروستات به عوامل مختلفی بستگی دارد، مثل مرحلهای که بیماری تشخیص داده شده است، نوع بافت سرطانی (پاتولوژی) و سنّ فرد.
افرادی که در سنین بالا تشخیص داده میشوند، احتمال زیادی دارد که با عللی غیر از سرطان پروستات فوت کنند. در صورتی که سرطان در مرحلۀ I یا II تشخیص داده شود نیز با درمان مناسب احتمال بقای پنج ساله حدود صد در صد است.
چه درمانهایی برای سرطان پروستات وجود دارد؟
انتخاب درمان نیز به عوامل مختلفی بستگی دارد؛ مثل سن، وجود یا عدم بیماریهای مهمّ دیگر، مرحلۀ تشخیص بیماری، نوع بافت سرطانی (پاتولوژی) و در نهایت ترجیح بیمار برای نوع درمان.
در صورتی که نوع سرطان کمخطر تشخیص داده شود، یا سنّ فرد بالا باشد یا به دلیل بیماریهای مهم دیگر احتمال بقای بالایی نداشته باشد، ممکن است هیچ درمانی انجام نشود و فقط فرد تحت نظر گرفته شود؛ امّا در افراد جوانتر و نوع پاتولوژی بد ممکن است درمانهای مختلفی انتخاب شوند؛ مثل جرّاحی رادیکال پروستات، اشعهدرمانی از بیرون، گذاشتن دانههای موادّ رادیواکتیو داخل بافت سرطانی (براکیتراپی)، حذف هورمون تستوسترون از بدن با دارو یا برداشتن بیضهها، شیمیدرمانی، کرایوتراپی (کشتن سلولهای سرطانی از طریق ایجاد یخزدگی در پروستات).
آیا مبتلایان به سرطان پروستات میتوانند احتمال بقای خود را افزایش دهند؟
بله. تغییر رفتارهای خاص در زندگی میتواند بقای فرد را افزایش دهد. یک پژوهش نشان داده که ورزش منظّم خطر مرگ در اثر سرطان پروستات پس از درمان اولیه را کاهش میدهد؛ رژیم غذایی مناسب نیز بیتأثیر نیست. مصرف پنج عدد میوه در روز، استفاده از غلّات سبوسدار، کاهش مصرف گوشت پُرچرب، حذف مصرف گوشتهای عملآوریشده مثل سوسیس و کاهش مصرف الکل توصیه میشود. مصرف غذاهای حاوی فولات (اسفناج، عدس و پرتقال) و لیکوپن (گوجهفرنگی) نیز مفیدند. مصرف داروهای مکمّل مثل سلنیوم یا ویتامین E نتیجۀ زیادی نشان ندادهاند.

 دکتر علی مرسلی - دندانپزشک، متخصّص درمان ریشه، بورد تخصّصی اندودانتیکس
دکتر علی مرسلی - دندانپزشک، متخصّص درمان ریشه، بورد تخصّصی اندودانتیکس
در دوران شیردهی خانمهای مراجعهکننده به دندانپزشکی مدام نگران این هستند که نکند اعمال، مواد و داروهای دندانپزشکی در دوران شیردهی خطری را متوجّه نوزاد آنان کند. قبل از ورود به جزئیات باید تأکید کرد که در دوران شیردهی درمان دندانپزشکی با تمام جوانب آن اعم از تزریق بیحسّی و تجویز داروهای ضدّ درد، ضدّ التهاب و حتّی آنتیبیوتیکها تداخلی با شیردهی ندارد. مادر نیاز نیست فرزند خود را در این مدّت از شیر خود محروم کند یا به دلیل نگرانی از سلامت نوزاد، خود را از درمانهای دندانپزشکی محروم کند.
نکاتی که مادران شیرده در مراجعه به دندانپزشکی باید به آن توجّه کنند:
 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
شش تا هفت درصد زنان باردار نوعی از ترومای فیزیکی (ضربه) را در طیّ بارداری تجربه میکنند که بیشترین موارد آن در سه ماهۀ سوم اتّفاق میافتد. مرگهای ناشی از تروما شایعترین علّت غیرمامایی شناختهشده برای مرگومیر مادران است. این آسیبها را میتوان به دو گروه آسیبهای نافذ و غیرنافذ تقسیمبندی کرد.
زخمهای ناشی از اصابت چاقو یا گلوله شایعترین موارد آسیبهای نافذ هستند که این صدمات ممکن است به دنبال خشونتها، خودکشی یا تلاش برای انجام سقط ایجاد شوند. احتمال صدمه به احشا در این نوع تروما پانزده تا چهل درصد است و اگر رحم دچار صدمات نافذ شود، آسیب جنین جدّی خواهد بود، بنابراین تمام تروماهای نافذ بهخصوص در ناحیۀ شکم یکی از اورژانسهای پزشکی محسوب میشود.
در گروه تروماهای غیرنافذ، تصادفات اتومبیل، سقوط از ارتفاع، اذیّت و آزارهای جسمی (همسر آزاری)، همچنین با شیوع کمتر انفجار و ماندن زیر آوار را میتوان نام برد. تصادفات رانندگی شایعترین علّت بروز تروماهای غیرنافذ، خطرناک و تهدید کنندۀ حیات در دوران بارداری است. مصرف الکل و عدم استفاده از کمربند ایمنی در تصادفات وسایل نقلیه بهطور شایع دیده میشود. در صورت استفاده از کمربند ایمنی سه نقطهای- که در شکل مشهود است- میتوان از بسیاری از موارد مرگ جلوگیری کرد.
کمربند ایمنی از تماس با فرمان خودرو جلوگیری میکند و فشار وارد شده به شکم را کاهش میدهد. بهتر است مادران در سه ماهۀ آخر بارداری کمتر رانندگی انجام دهند و نکات زیر را همواره در نظر داشته باشند:
در دوران حاملگی با بزرگ شدن رحم و تغییر شکل ستون فقرات، نقطۀ ثقل بدن نیز تغییر میکند و حفظ تعادل در وضعیت جدید کمی دشوارتر است. بهعلاوه در سه ماهۀ سوم به علّت اثر هورمون ریلاکسین، مفاصل و بافت همبندی در لگن شلتر میشوند تا برای فرایند زایمان آمادگی لازم را داشته باشند، بنابراین در این شرایط ممکن است حفظ تعادل و ایستادن برای مادر دشوار شود و سقوط ناگهانی رخ دهد؛ البته جنین در داخل رحم درون مایع آمینوتیک -که حکم ضربهگیر را دارد- شناور است و عضلات شکم و بافت عضلانی رحم در حفاظت جنین از آسیب احتمالی نقش مهمّی دارند، بنابراین بعید به نظر میرسد که افتادن ساده بتواند به جنین صدمه بزند، امّا توصیه میشود بعد از هر نوع افتادن مادران باردار به مرکز درمانی مراجعه کنند و از نظر بروز علائمی نظیر خونریزی واژینال و انقباض رحمی ارزیابی شوند. شنیدن صدای قلب جنین و معاینۀ مادر برای بررسی آسیب احتمالی به اعضای دیگر ضروری است.
به تمام مادران باردار توصیه میشود:

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
بارداري زماني پُرخطر محسوب ميشود كه پزشك احتمال وقوع عارضهاي را تشخيص دهد كه آن عارضه مادر، كودك يا هر دوي آنان را تحت تأثير قرار دهد. در چنين مواقعي لازم است که مادر و جنين تحت مراقبتهاي پزشكي قرار بگيرند تا در صورت بروز هر مشكلي سريعاً تحت درمان قرار گيرند. اصطلاح حاملگي پُرخطر به مادران بارداري اطلاق ميشود كه برخي از شرايط خطرساز را دارا هستند و نياز به مراقبتهاي ويژۀ دوران بارداري و پس از زايمان دارند.
واژۀ پُرخطر ممكن است ترسناك به نظر برسد، امّا اين اصطلاح فقط نامي است برای آنکه پزشكان مطمئن باشند شما مراقبتهاي ويژۀ بارداري را دريافت ميكنيد. مادران پُرخطر بايد دفعات بيشتري به پزشك مراجعه کنند و احتمالاً نياز به آزمايش و سونوگرافيهاي بيشتري در دوران بارداري دارند و اين موضوع به پزشك معالج كمك ميكند كه در صورت بروز هر مشكلي بهسرعت آن را تشخيص دهد و اقدامات لازم را به عمل آورد.
مواردي كه مادر در گروه حاملگيهاي پُرخطر قرار ميگيرد:
اين مادران در خطر مشكلاتي مثل رشد آهستۀ جنين، زايمان زودرس، مسموميت حاملگي و مشكلات جفتي قرار دارند. البته اكثر مادران پُرخطر به دليل مراقبتهاي مستمر نوزاد خود را سلامت به دنيا آوردهاند.
در صورت تشخيص حاملگي پُرخطر موارد زیر توصیه میشود:
همچنين توصيه ميشود كه در موارد حاملگيهاي پُرخطر بيمار به بيمارستانهايي مراجعه كند كه بخش مراقبتهاي ويژه دارند.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
برای بسیاری از خانمها که دورههای قاعدگی منظّمی دارند، تأخیر قاعدگی اولین دلیل بر بارداری آنان است. البته به تعویق افتادن دورههای ماهانه دلایل متعدّدی ممكن است داشته باشد، ازجمله تغییرات رژیم غذایی، ورزش شدید، مسافرت، اضطراب و... . بسیاری از خانمها نیز اصلاً دورههای منظّمی ندارند و به همین دلیل نمیتوانند دورۀ بعدی را پیشبینی كنند تا در صورت تأخیر، به بارداری مشكوك شوند.
شایعترین نشانههای بارداری عبارتاند از خستگی و بیحالی، سرگیجه، حسّاس شدن سینهها و نوک آنها، گرفتگی و درد عضلات زیر شکم، حالت تهوّع به همراه یا بدون استفراع، تکرّر ادرار و یبوست.
روشهای تشخیص بارداری
برای تشخیص حاملگي روشهای مختلفی وجود دارد که با توجّه به شرایط مختلف میتوان از هر کدام از آنها استفاده کرد. در زیر به این روشها اشاره شده است:
تشخيص حاملگی با اندازهگیری BetaHCG در خون يا ادرار
متداولترین، آسانترین و سریعترین روش تشخیص حاملگی جستجوی هورمون hCG يا گنادوتروپین جفتی انسان human) (Chorionic Gonadotropin در ادرار یا خون است. زماني كه اسپرم و تخمک لقاح پیدا میکنند، تخمک لقاحیافته به طرف رحم میرود و در جدار آن لانهگزینی میکند. بین سه تا ده روز بعد جفت تشکیل میشود. HCG توسّط سلولهای جفت ساخته میشود. معمولاً هفت تا ده روز پس از لقاح سطح این هورمون در خون به حدّی میرسد که قابل تشخیص است، امّا در صورت منفی شدن حاملگی رد نمیشود و در صورت شک به حاملگی چند روز بعد باید مجدّد چک شود. هورمون hCG -كه از جفت ترشّح ميشود- ابتدا در خون ظاهر میشود و بعد از شروع متابولیزه شدن در ادرار آمده و دفع میشود، بنابراين آزمایش خون حسّاستر است و زودتر مثبت میشود. این هورمون سه تا پنج روز بعد از عقب افتادن عادت ماهانه در خون بانوان به مقداري میرسد که قابل اندازهگیری ميشود. آزمایش خون در هر ساعت از شبانه روز قابل انجام است. برای انجام آزمایش خون ناشتا بودن لازم نیست؛ مصرف آب مانعی ندارد و حتّی قطع داروهای دیگر فرد ضروری نیست. (بهجز داروهایی که حاوی این هورمون باشند. این داروها برای درمان نازایی مورد استفاده قرار میگیرند.)
تستهای حاملگی خانگی یا (Baby Check) سالهاست که به عنوان یکی از روشهای فوری تشخیص حاملگی بهکار میرود. بهترین زمان چک حاملگی با این تست سه تا چهار روز پس از تأخیر در موعد قاعدگی طبیعی است. در موارد حاملگی خارج رحمی هم حتماً باید خون تست شود.
نحوۀ جمعآوری و نگهداری نمونۀ ادرار
ميزان اين هورمون در خون و ادرار پس از وقوع حاملگی (یک روز پس از عقبافتادگی در سیکل ماهانه) به پنج تا ده واحد میرسد که این مقدار برای مثبت شدن تست کافی است. از آن پس میزان هورمون بهسرعت افزایش مییابد و سپس کمکم افت پیدا میکند. بهطور طبیعی مقدار HCG هر 48 ساعت دو برابر میشود. سطح این هورمون در هفتههای هشت تا یازده به حداکثر خود میرسد، سپس در ادامۀ حاملگی کاهش مییابد.
پاسخهای مثبت کاذب
در شرایطی مثل مصرف بعضی داروها مانند پرومتازین یا کلردیازپوکساید، وجود بیماریهایی مثل پروتئینوری، هموگلوبینوری، زایمان جدید یا سقط جنین، اشتباه در روش اجرای تست و خطا در خواندن نتایج ممکن است پاسخ مثبت کاذب دیده شود که در تفسیر نتیجه باید در نظر داشت.
پاسخهای منفی کاذب
زمانی که HCG در حداکثر غلظت (در روزهای شصت تا هشتاد) است، پنج تا ده درصد امکان ایجاد جواب منفی کاذب وجود دارد. پاسخهای منفی کاذب معمولاً ناشی از خطا در انجام روش ارائه شده است. علّت دیگر پاسخ منفی کاذب انجام تست در روزهای اول لقاح است که هنوز هورمون HCG وارد ادرار نشده است. نگهداری ادرار در ظروف غیر استاندارد، عدم رعایت لازم برای واکنش و مصرف داروی کاربامازپین هم ممکن است منجر به پاسخ منفی کاذب شود.
تشخيص بارداري با سونوگرافي
در بیشتر مواقع سونوگرافی از روی شکم انجام میشود، امّا در برخی موارد سونوگرافی واژینال انجام میشود. در سونوگرافي واژينال پروب تصويربردار مخصوص اين روش در واژن بيمار قرار داده ميشود و از داخل واژن امواج صوتي ارسال میشود.
برای انجام سونوگرافي شکمي نياز است که مثانه پُر باشد، بنابراین بايد يک ساعت قبل از انجام سونوگرافي چهار تا پنج ليوان آب نوشيده شود. ولي در سونوگرافي واژينال نيازي به پُر بودن مثانه نيست و برعکس، مثانه بايد خالي باشد. سونوگرافي واژينال براي خانمهاي باکره انجام نميگيرد.
تشخیص ساک حاملگی -که اولین علامت حاملگی در سونوگرافی است- در هفتۀ چهارم از اولین روز عدم پریود بهوجود میآید. ساک بارداری طبیعی بهصورت ساختمان کیستی کوچکی در داخل رحم دیده میشود. ساک حاملگی هفتۀ پنجم بارداری با سونوگرافی شکمی و هفتۀ چهارم بارداری با سونوگرافی واژینال قابل تشخیص است. در هفتۀ ششم اکوهای داخلی نمایانگر جنین در حال تکامل در کیسۀ بارداری دیده میشوند و تا هفتۀ ششم حرکت قلب جنین باید قابل مشاهده باشد. در مراحل اولیه از اندازۀ کیسۀ بارداری میتوان برای تخمین سنّ بارداری استفاده کرد. پس از رویت شدن اکوهای جنینی سنّ بارداری را میتوان با اندازهگیری طول فرق باسن -که بلندترین طول قابل مشاهدۀ جنین در کیسۀ بارداری است- تعیین کرد. بارداریهای چند قلویی را میتوان به واسطۀ وجود دو یا بیش از دو کیسۀ بارداری شناسایی کرد.
 دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
یکی از مهمترین و مؤثّرترین راههای تشخیص سرطان سینه بهخصوص در مراحل اولیۀ بیماری، انجام ماموگرافی سینه است. از مؤثّرترین راههای مبارزه با این بیماری تشخیص آن در مراحل اولیۀ پیدایش است. پژوهشها نشان میدهند که انجام ماموگرافی بهصورت دورهای در زنان بدون نشانه میزان ابتلا به سرطان را به اندازۀ زیادی کاهش میدهد. بنابراین بهتر است خانمها به انجام ماموگرافی اهمّیت ویژهای بدهند.
نکات مهمّی که خانمها باید در مورد ماموگرافی سینه بدانند!
اغلب بانوان همواره با کابوس ابتلا به سرطان سینه دست و پنجه نرم میکنند؛ در حالی که با بهرهگیری از روشهای کمک تشخیصی مانند ماموگرافی (البته به تجویز پزشک) تمام این اضطرابها پایان مییابد. به دلیل شیوع روزافزون سرطان سینه در بین زنان دنیا ازجمله ایران همواره ترس از ابتلا به این سرطان در بین بانوان وجود دارد. امّا در مرحلۀ اول میتوان با خودآزمایی تا حدّی تودههای غیرمتعارف را در بافت سینه تشخیص داد و غیر از این، دو روش تشخیصی ماموگرافی و سونوگرافی بسیار کمککننده است.
ماموگرافی چیست؟
ماموگرافی یک عکس رادیوگرافی ساده از پستان و ابزاری برای کشف زودرس سرطانهای غیرقابل لمس پستان است. ماموگرافی میتواند سرطان پستان را ده سال قبل از آنکه قابل لمس شود، شناسایی کند. همۀ زنان 40 ساله و بیشتر باید هر یک یا دو سال برحسب نظر پزشک ماموگرافی انجام دهند. زنانی که افراد درجۀ یک آنان (یعنی مادر یا خواهرشان) مبتلا به سرطان باشند، باید از 35 سالگی ماموگرافی سالانه انجام دهند.
آیا ماموگرافی سرطانزاست؟
برخی انجام ماموگرافی را زمینهساز سرطان میدانند، امّا خطرات ناشی از برخورد اشعۀ ایکس با سینه در ماموگرافی آنقدر ناچیز است که میتوان آن را نادیده گرفت، حتّی اگر یک خانم از چهل سالگی تا نود سالگی هر سال ماموگرافی انجام دهد.
کدام زنان باید ماموگرافی انجام دهند؟
بهطور عمده انجام ماموگرافی در دو گروه، یکی بیمارانی که دارای علائم هر یک از بیماریهای سینه مانند عفونت، توده یا... باشند و یکی در زنان سالم بالای چهل سال ضروری است. در بیماران علامتدار -که توده مشکوک به سرطان باشد یا با کیستها و تودههای دیگر همراه باشد- پزشک انجام ماموگرافی را ضروری میداند. همچنین در افراد مبتلا به سرطان سینه برای پیگیری بیماری انجام ماموگرافی ضروری است. در زنان سالم ماموگرافی به عنوان یک روش تشخیص زودرس استفاده میشود؛ به این ترتیب که یک ماموگرافی پایه در 35 تا 39 سالگی انجام میشود، سپس از پنجاه سالگی به بعد هر سال انجام ماموگرافی ضروری است.
سونوگرافی جایگزین ماموگرافی نیست!
در این روش از امواج صوتی برای ایجاد تصویر از نقاط مختلف بدن ازجمله سینه استفاده میشود و اشعۀ ایکس هیچ نقشی ندارد. در مواردی که بافت سینه بسیار متراکم باشد، یا سنّ بیمار کمتر از سی سال باشد، پزشک سونوگرافی را تجویز میکند. نباید فراموش کرد که سونوگرافی به هیچ عنوان جایگزین ماموگرافی نیست، بلکه به عنوان وسیلۀ کمکی از آن استفاده میشود. در حال حاضر سونوگرافی بهترین روش تشخیص کیستهای سینه است که در معاینههای شبیه تودههای توپُر و سفت خود را نشان میدهد.
موارد استفاده از ماموگرافی
هنگام گرفتن ماموگرافی این نکات را رعایت کنید:
 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
کولیک (دل درد) شیرخوارگی زمانی رخ میدهد که یک نوزاد برای بیش از سه ساعت در روز بدون هیچ دلیل پزشکی گریه میکند. طبق قانون 3، معمولاً کولیک شیرخوارگی از سه هفتگی شروع میشود و سه تا چهار بار در هفته به مدّت سه تا چهار ساعت طول میکشد و در سه تا چهار ماهگی بهبود مییابد. نوزادان مبتلا معمولاً بیش از سه روز در هفته گریه میکنند. نوزاد ممکن است یک چهرۀ قرمز و مشت گرهکرده داشته باشد، و پاها را در هم بپیچد. گریه معمولاً در هر زمان از روز، اواخر بعدازظهر یا اول شب اتّفاق میافتد. گریه اغلب نازک و بلند است. کولیک شیرخوارگی برای پدر و مادر ناراحتکننده است، ولی هیچ مشکل پایداری ایجاد نمیکند و اغلب زمانی که کودک سه تا چهار ماهه است، بهتر میشود.
پزشکان دقیقاً مطمئن نیستند چه چیزی باعث کولیک شیرخوارگی در نوزادان میشود. آنان فکر میکنند که ممکن است با درد معده، گاز، آلرژیها یا فقط خلقوخوی کودک ایجاد شود.
علائم کولیک شیرخوارگی
برخی پژوهشها نشان دادهاند که پروبیوتیکها میتوانند به تسکین کولیک شیرخوارگی کمک کنند. دربارۀ این موضوع با پزشک متخصّص اطفال خود قبل از استفاده از آنها صحبت کنید. گاز غذاهایی مانند کلم بروکلی، لوبیا و کلم در رژیم غذایی مادر شیرده احتمالاً کولیک شیرخوارگی ایجاد نمیکند.
خودمراقبتی در کولیک شیرخوارگی
نگه داشتن کودک برای چند ساعت در روز، تکان دادن کودک بهآرامی با گهواره، گذاشتن کودک در حالت نشسته، قرار دادن کودک در ماشین یا قدم زدن، حمام گرم، قنداق کردن کودک در یک پتوی گرم، پستانک دادن به کودک، مالش معدۀ کودک، آواز خواندن برای کودک، همچنین حذف غذاهای کافئیندار، شکلات، ادویهجات و محصولات لبنی از رژیم غذایی مادر -که از طریق شیر به نوزاد منتقل میشود- میتواند برای آرامش کودک مفید باشد.
پزشک چگونه کولیک شیرخوارگی را تشخیص میدهد؟
پزشک کودکتان را بررسی میکند و از شما میخواهد گریۀ کودک خود را توصیف کنید و اینکه چگونه رخ میدهد.
عوامل خطر ابتلا به کولیک شیرخوارگی
سیگار کشیدن قبل یا بعد از تولّد کودک خود از عوامل خطرساز است.
درمان کولیک شیرخوارگی
هیج درمان واقعیای برای درمان کولیک شیرخوارگی وجود ندارد، جز تلاش برای تسکین کودک که بهترین کاری است که میتوانید انجام دهید. در برخی موارد شدید دکتر شما ممکن است یک دارو برای کولیک شیرخوارگی تجویز کند.
چه زمان باید به پزشک مراجعه کنید؟
اگر گریۀ کودکتان موجب نگرانی شما میشود، به پزشک مراجعه کنید یا با دکتر خود تماس بگیرید. اگر گریۀ کودکتان تغییر کرد یا اگر کودک شما تب، استفراغ، اسهال، یا مدفوع خونی داشت، به اورژانس مراجعه کنید.
میزان ابتلا به کولیک شیرخوارگی
حدود بیست درصد از کودکان دچار کولیک شیرخوارگی میشوند.
عوامل تشدید کنندۀ کولیک شیرخوارگی
تغذیۀ بیش از حد، آب یا سایر نوشیدنیهای شیرین، اضطراب، ترس یا هیجان در خانه، تغذیۀ بیش از حد سریع با شیشۀ شیر، غذاهای خاصّی که مادر میخورد و از طریق شیر به نوزاد منتقل میشود، مانند شکلات، غذاهای ادویهدار یا کافئین، همچنین برخی از داروها وضعیت را وخیمتر میکند.

 دکتر مرسده رفیعی - دکترای روانشناسی
دکتر مرسده رفیعی - دکترای روانشناسی
کودکان مانند نهالهای کوچکی هستند که وادار کردن آنان به انجام کارهای بیش از توانشان ریشۀ کودکی را در آنان میخشکاند و قامتشان را در بزرگسالی خم میکند.
وادار کردن کودکان به کاری فراتر از توانشان زمینهساز آسیبهای روانی بسیاری در بزرگسالی و آیندۀ کودک است که در موارد حادّ آن از مصداقهای کودکآزاری بهشمار میآید. کودک نیاز به پرورش مناسب و اصولی دارد، چنانچه بیش از حدّ تحمّل و توان به او وظایفی محوّل کنیم، احساس میکند تحت فشار قرار گرفته و زودتر در مسیر تبدیل شدن به افراد بزرگسال قرار میگیرد، همچنین در بزرگسالی نیز شاهد تأثیرگذاری منفی این عمل در شخصیت وی خواهیم بود.
کار کودک در درجات مختلف در طول تاریخ وجود داشت، امّا با آغاز سوادآموزی همگانی و تغییراتی که در شرایط کار طیّ صنعتی شدن به وجود آمد و ظهور مفاهیم حقوق کارگر و حقوق کودکان مورد نقد و بحث عمومی قرار گرفت. کار کودکان همچنان در جاهایی که سنّ ترک مدرسه پایین است، شیوع دارد.
کار کودکان بسیار معمول است و میتواند شامل کار در کارخانه، معدن، روسپیگری، کشاورزی، کمک در کسب و کار والدین، داشتن کسب و کار شخصی (مانند فروش غذا) یا کارهای نامتعارف باشد. ناپذیرفتنیترین شکلهای کار کودکان استفادۀ نظامی از کودکان و تنفروشی کودکان است. موارد کمتر جنجالی و معمولاً قانونی (با بعضی محدودیتها) شامل کار کشاورزی در ایام تعطیلی مدرسه (کار فصلی)، کسب و کار خارج از ساعات مدرسه، همچنین بازیگری یا آوازخوانی کودکان است.
کار کودکان سبب افزایش سود و انباشت سرمایه برای کسانی میشود که کودکان را مورد استثمار قرار میدهند و درنتیجه فاصلۀ طبقاتی را در جامعه بیشتر میکند و فقر و تهیدستی را افزایش میدهد. همچنین کودکان را از دستیابی به دانش و مهارت کافی بازمیدارد و درنتیجه بهرهوری نیروی کار را در جامعه کاهش میدهد. آسیبهای اجتماعی مانند اعتیاد، بزهکاری، استثمار، تبعیض، فقر و... افزایش مییابد و درنتیجه سلامت اجتماعی را به خطر میاندازد و مانع پیشرفت و توسعۀ جامعه میشود.
موضوع کودکان کار موضوع کمابیش پیچیدهای است و عوامل گوناگونی در آن اثرگذارند، ازجمله ساختار خانواده، فقر، تغییرات اقتصادی ناگهانی، مهاجرت، هزینۀ تحصیل، نظام آموزشی نادرست و... .
کودکان کار کودکانی هستند که کار مانع تحصیل و روند رشد طبیعیشان شود، همچنین کار با بهرهکشی همراه باشد و آسیبهای جسمی، روحی، اجتماعی و شخصیتی برای آنان ایجاد کند. براساس پیماننامۀ جهانی کودک، پایان سنّ کودکی هجده سال است.
کودک کار به کودکان کارگری گفته میشود که بهصورت مداوم و پایدار به خدمت گرفته میشوند که این مسئله آنان را در بیشتر اوقات از رفتن به مدرسه و تجربۀ دوران کودکی بیبهره میسازد و سلامت روحی و جسمی آنها را تهدید میکند. کار کودک نزد بسیاری از کشورها و سازمانهای بینالمللی فعّالیتی استثماری تلقّی میشود.
اغلب کودکان کار به دلیل ممنوع بودن کارشان، در کارگاههای مخفی و زیرزمینی با دستمزد بسیار ناچیز کار میکنند که این مسئله باعث میشود همیشه متقاضی کار کودک وجود داشته باشد.
دستمزد بسیار پایین، مطالبه نکردن بیمه و بازنشستگی، همچنین هزینههای بهداشتی و اطّلاع نداشتن کودکان از سایر حقوق خود باعث سوءاستفاده از این کودکان میشود. کودکان کمسنّ و سال و نوجوانانی که وضع معیشتی نامطلوبی دارند و تحصیل نمیکنند، شکارهای خوبی برای کارفرمایانی هستند که در جستجوی نیروی کار ارزانقیمتاند.
کودکان کار در شرایط بسیار نامطلوب از نظر تغذیه، بهداشت و انجام کارهای خطرناک و حاد بهسر میبرند. این کودکان میتوانند بهراحتی بازیچۀ دست بزهکاران حرفهای اعم از سارقان یا باندهای توزیع موادّ مخدّر، عوامل ایجاد خانههای فساد و... قرار گیرند. همچنین عدم بهرهگیری از آموزش و تحصیل علم و فن، قدرت رقابت با سایر کودکان در ایجاد یک زندگی سالم را هرچه بیشتر از این کودکان سلب میکند.
تعداد کودکان کار نسبت به گذشته افزایش پیدا کرده و فقر اقتصادی مهمترین عامل این افزایش است. البته فقر آموزشی، فرهنگی و مهاجرتها هم در این مسئله دخیلاند. فقر فرهنگی حاکم بر خانوادههای این کودکان بسیار مهم است؛ این خانوادهها معتقدند تحصیل برای کودکان مهم نیست و آنان باید کار کنند. از این رو به خشونت متوسّل میشوند و کودکان را از کلاس درس بیرون میآورند و مشغول کار میکنند تا به امرار معاش خانواده کمک کنند. در بعضی مواقع پدر اعتیاد دارد و کودک را وادار میکند برای تأمین مخارج اعتیادش کار کند و به مرور کودک را هم معتاد میکند تا برای تأمین موادّش با مشکل روبهرو نشود. همچنین بسیار دیده شده پدری که نمیتواند سرِ کار برود، کودک را وادار به کار کردن میکند تا هزینههای زندگی را تأمین کند؛ یا تعداد افراد خانواده آنقدر زیاد است که یک نفر نمیتواند از پس تمامی هزینهها بربیاید، پس کودکان هم باید کار کنند و همۀ اینها دلایل کار کردن کودکان است.
کودکان کار و خیابان واقعیتهای جامعۀ ما هستند که متأسّفانه با مشکلات زیادی ازجمله اعتیاد روبهرو هستند. بسیاری از این کودکان از مادران معتاد متولّد میشوند که برای آرام کردنشان مواد را به همراه آب یا شیر به آنان میخورانند و این در حالی است نوزادانی که از شیر مادران معتاد تغذیه میکنند، این مسئله سبب اعتیادشان میشود و حتّی بعضی از این کودکان بر اثر سوءمصرف مواد جانشان را از دست میدهند.
متأسّفانه این کودکان از سنین کودکی در معرض انواع کودکآزاریهای جسمی و روانی قرار میگیرند و قاچاقچیان برای جابهجا کردن مواد از این کودکان سوءاستفاده میکنند و در نهایت خیلی زود معتاد میشوند. همچنین این کودکان خیلی زود به بلوغ اجتماعی میرسند و در جریان مسائلی قرار میگیرند که نباید در آن سنّ و سال بدانند و از این رو مشکلات روحی و روانی زیادی دارند. این کودکان شرایط بسیار بدی را پشتِ سر میگذارند و تجربههای دردناکی از کوچه و خیابان دارند و چون از کودکی یاد میگیرند تکدّیگری کنند، زمانی که بزرگ میشوند به انواع خشونتهای اجتماعی روی میآورند تا زندگی کنند.
بیگمان در مورد شرایط کودکان کار و خیابان مقصّر پیدا کردن و گناه را به گردن این و آن انداختن کمکی به این کودکان نمیکند، بلکه باید نهاد جداگانهای متولّی کمک به این کودکان شود، چون این کودکان تنها به خودشان صدمه نمیزنند، بلکه به کلّ جامعه هم صدمه میزنند و بار منفیای که مشکلات آنان بهوجود میآورد، به بقیّۀ کودکان هم سرایت میکند و در نهایت زندگیشان هم تباه میشود.

 دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
دکتر سیّده ستاره رودباری - متخصّص جرّاحی عمومی
سلامت از مهمترین شاخصههای توسعۀ پایدار است و دسترسی به خدمات پایۀ سلامت از اصلیترین حقوق بشر است. زنان به دلیل گذراندن دورههای خاص بدنی ازجمله حاملگی، زایمان، شیردهی و یائسگی، یکی از آسیبپذیرترین گروههای جامعه محسوب میشوند و نیازمند خدمات ویژۀ پیشگیری، سلامت و درماناند. در مجموع با توجّه به نقش اصلی و محوری سلامت زنان در سلامت خانوادهها، ایجاد آرامش روحی و روانی جامعه ارتباط مستقیم با سلامت زنان آن جامعه دارد.
یکی از مهمترین و شایعترین بیماریهایی که سلامت زنان را چه در شرایط غیرحاملگی و چه در شرایط حاملگی تحت تأثیر قرار میدهد، سرطان پستان است. درواقع سرطان پستان در حدود بیست درصد سرطانهای پستان زنان زیر سی سال، همراه با حاملگی و در طیّ آن است.
شیوع سرطان پستان حین حاملگی با افزایش سنّ زنان در تولّد اولین فرزند بیشتر میشود. تأخیر در تشخیص، اصلیترین مسئله در زنانی است که دچار سرطان پستان حین حاملگی میشوند. وجود توده یا سفتی پستان ممکن است اولین نشانۀ این بیماری در زنان حامله باشد. در صورت وجود توده و سفتي در پستان ضروری است که بیمار تحت معاینه و نمونهبرداری قرار گیرد. مهمترین روش برای تشخیص تودههای پستانی زنان حامله انجام سونوگرافی پستان است، چراکه استفاده از ماموگرافی در زنان حامله با توجّه به خطرات اشعه برای جنین ممنوع است.
پس از تشخیص این بیماری براساس سنّ حاملگی، تمایل بیمار به ادامه یا ختم حاملگی و تصمیمگیری تیم درمانی بیمار -که شامل جرّاح پستان، جرّاح زنان، متخصّص انکولوژی، همچنین نوع درمان بیمار شامل جرّاحی بهصورت برداشت کامل یا جرّاحی حفظ پستان، نوع ختم حاملگی، اجرای شیمی درمانی و نوع داروها - تعیین میشود.
رادیکال ماستکتومی تعدیلشده در سه ماهۀ اول و دوم قابل انجام است. پرتو درمانی را به علّت اثر منفی روی جنین نمیتوان انجام داد و در سراسر بارداری ممنوع است.
در سه ماهۀ دوم و سوم شیمیدرمانی اثر تراتوژن بر جنین ندارد و میتوان از آن بهصورت نئوادجوانت در سه ماهۀ دوم و سوم استفاده کرد، ولی کموتراپی در سه ماهۀ اول ممنوع است. هر تودۀ پستانی که بیش از چهار هفته در دوران بارداری پایدار بماند، باید بررسی شود و برای بررسی از سونوگرافی، FNA و بیوپسی باز یا Core استفاده میشود.
زنان باردار مبتلا به سرطان پستان دیر متوجّه میشوند و دیرتر مراجعه میکنند، امّا پیشآگهی تمام مرحلههای کانسر پستان در زنان باردار در مقايسه با مرحلۀ مشابه غيرباردار يكسان است. اکثر سرطانهای پستان در بارداری هورمون منفی هستند. وجود گیرندۀ هورمونی، گیرندۀ استروژنی یا پروژسترونی نشاندهندۀ سرطان پستان است، ولي قطعي نيست.

 نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
واژۀ تابآوری از علم فيزيك گرفته شده و به معناي داشتن حالت ارتجاعي است. به بیان دیگر تابآوری سازگاري مثبت و موفّقيتآميز با رويداد ناگوار است. تابآوری نهتنها حفظ وضعيت تعادل پس از حادثهاي ناگوار است، بلكه رفتن به سطحي بالاتر از سطح قبلي است. بنابراين تابآوری ويژگي مثبتي است كه سبب موفّقيت و رشد فرد ميشود.
تابآور كيست؟
فرد تابآور شخصي است كه از دل رويدادهاي ناگوار و ناخوشايند نكات مثبت را استخراج میكند، انعطافپذيري زیادی دارد و خود را با شرايط سازگار میكند. فرد تابآور بهدرستي از فرصتها براي برونرفت از مسئله و مشكل استفاده میکند و خود را به سطحي بالاتر از سطح قبل میرساند، اميدوار و خوشبين عمل میكند و دارای مهارتهاي كنترل هيجان است.
تابآوری جليقۀ ضدّ گلوله!
برخي تابآوری را جليقۀ ضدّ گلوله میدانند كه به فرد كمك میكند در برابر رگبار مشكلات از خود محافظت كند. پژوهشگران تابآوری را يكي از ويژگيهای بارز افراد موفّق میدانند. افراد تابآور علاوه بر توانايي زنده ماندن، توانايي موفّق شدن را نیز دارند. اين افراد اغلب در شرايط فقر بيخانماني و اعتياد والدين يا بلاهاي طبيعي سيل و زلزله علاوه بر پايداري و انعطافپذيري، رشد رواني عاطفي بالايي از خود نشان دادهاند.
آيا تابآوری ويژگيای آموختني محسوب میشود؟
با وجود اینکه عدّهاي از افراد بدون آموختن بهطور مستقيم اين ويژگي را دارا هستند، امّا امروزه بهراحتي میتوان طيّ آموزشهايي تابآوری را در افراد، بهخصوص كودكان ايجاد كرد. كودكان ما در برخورد با ناملايمات زندگي نياز به جعبهابزاري كامل و كارآمد دارند كه تابآوری يكي از مهمترين آنهاست. كودكانی كه دارای این مهارتاند، در برخورد با مشكلات آن را فرصت و چالشي براي رشد میبينند، انعطاف و سازگاري بيشتري در محيطهای اجتماعي از خود نشان میدهند و مهارت حلّ مسئلۀ قويتري دارند. اين كودكان مهارت دهگانۀ زندگي را بهخوبي فرا گرفتهاند و بر آن مسلّطاند.
خانواده و تابآوری
خانواده نقش مهمّی در تابآوری كودك ايفا میكند. والدين تابآور معمولاً فرزندان موفّقي تربيت میكنند و اين ويژگي بهصورت الگو منتقل ميشود. خانوادههايي كه در آنها مهرباني و حمايت عاشقانۀ بيچشمداشت و دلسوزي حكفرماست، تابآوری زیادی مشاهده میشود.
والدين موفّق
نقش مهد كودك و مدرسه در تابآوری
با نزديك شدن به آغاز سال تحصيلي جديد و آماده كردن فرزندانمان براي ورود به مهد كودك و مدرسه، همچنین آموزش مهارتهايي نظیر تابآوري به فرزندان، توانمندي آنان را براي سازگاري با محيط آموزشي، بهويژه در زمانهای بحراني افزايش خواهیم داد.

 دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
طلاق و جدایی همسران از یکدیگر بیگمان بازتاب گستردهای را در میان اعضای خانوادۀ هر دو طرف به دنبال دارد و واکنشهای گوناگونی از جانب اعضای خانواده و فامیل ابراز خواهد شد. هر کسی از زاویۀ دید خود میکوشد تا حق را به یکی از طرفین دعوا بدهد؛ امّا نکتهای که غالباً در این میان نادیده انگاشته میشود، عواقب ناخوشایندی است که دامنگیر زندگی فرزندان زوجهای طلاقگرفته میشود. فرزندانی که به دلیل فقدان محبّتهای خانوادگی و ناقص بودن بافت خانوادگیشان دچار آسیبهای روحی ـ روانی و اجتماعی گوناگونی خواهند شد که شاید تا پایان عمر بر نحوۀ زندگی خصوصی و جمعی آنان نیز تأثیر بگذارد.
اگرچه با وجود اختلافات عمیق زناشویی اقدام به بچّهدار شدن خطای بزرگی است، این مسئله یکی از اشتباهات مرسوم در میان خانوادههای ایرانی است که معمولاً هم به توصیۀ بزرگترها برای کاهش یا حذف درگیریهای زوجین انجام میپذیرد. روانشناسان معتقدند طلاق در خانوادههایی که فرزندی وجود ندارد، کمعارضهتر است. معمولاً فرزندان طلاق قربانی اختلافات والدینشان میشوند و گاه حتّی به عنوان وسیلهای برای رسیدن به اهداف والدین مورد توجّه قرار میگیرند.
از سویی کودکان طلاق پایگاه تربیتی خود را از دست میدهند و گاه حتّی یکی از طرفینی که در تربیت او تأثیرگذار بوده، کنار میرود. اگرچه خیلی از مواقع نیز ممکن است پدر و مادرها از مسئولیت فرزند سر باز زنند، تمامی این عوامل باعث میشود که کودک الگوی رفتاری مناسبی نداشته باشد، نسبت به خانواده احساس کینه کند، در مقایسۀ وضعیت خود با دیگران دچار عقدههای درونی شود یا همیشه در این اندیشه باشد که فرد باارزش و لایقی برای زندگی نیست.
از سوی دیگر، احساس شرم و خجالت از عنوان كردن طلاق والدین، حسّ دوستداشتنی نبودن در خانواده، احساس حقارت، شكست، سرخوردگی، خود كوچكبینی و خودپنداره منفی، ترس از آینده، احساس گناه، اعتماد به نفس پایین، نداشتن حسّ اعتماد و امنیت، احساس تنهایی، مشكلات روحی- روانی و جسمانی، دوگانگی، مشكلات اقتصادی، انزوای اجتماعی و اختلال در هویّت، كاهش رضایت از زندگی، عدم سازگاری با همسالان عادّی، کینهورزی نسبت به خانوادههای پایدار و حسّ انتقامجویی از دیگر مشکلات کودکان طلاق است. روانشناسان معتقدند که همین احساسات و نگرشهای منفی نسبت به خود اصلیترین دلیل روی آوردن کودکان طلاق به بزهکاری است.
واقعیت این است که کودکان، زندگی در یک خانه به همراه پدر و مادر را به عنوان یک اصل کاملاً طبیعی میشناسند و هرگونه رخدادی که سبب آسیب رساندن به این باور آنان شود ـ بهویژه اتّفاق ناگواری همچون طلاق ـ سبب جوانه زدن و رشد نوعی محرومیت و کمبود در بافت شخصیتی آنان خواهد شد. کودکان مرگ یکی از والدین را راحتتر میپذیرند و با آن کنار میآیند، امّا جدایی آنان را سر دوراهی قرار میدهد.
کودکانِ طلاق چه با مادر زندگی کنند و چه با پدر همواره کمبود دیگری را حس میکنند و در جمع همسالانشان از اینکه همیشه فقط با یکی از والدینشان دیده شوند، رنج میبرند. اگر فرزندی بعد از طلاق با پدرش زندگی کند، تربیت متفاوتی خواهد داشت و ممکن است برای همیشه از محبّت مادری محروم شود. اگر نگهداری فرزند به مادر سپرده شود، باز هم آن فرزند با مشکلات زیادی روبهرو میشود، بهویژه اینکه از نظر مالی تأمین نباشد.
آسيبهاي رواني کودکان طلاق باعث ميشود برخي از همسران با وجود مشکلات فراوان در زندگي مشترک ترجيح دهند طلاق نگيرند، چراکه در صورت جدايي آيندۀ تيرهاي در انتظار فرزندان آنان است. از طرفي والديني که مجبور به طلاق شدهاند، هميشه در پس ذهن خود نگراني و دغدغه دارند که آيندۀ فرزندشان چطور خواهد شد و آيا در شرايطي که آنان طلاق گرفتهاند و فرزندانشان برچسب کودکان طلاق دارند، میتوان به آيندۀ آنان اميدي داشت؟
بیگمان کيفيت ارتباط کودکان با والدينشان مهمترين عاملي است که میتواند ميزان عوارض طلاق بر کودکان را تعيين کند و آيندۀ کودکان را روشن يا تيره کند. امّا قدم اول براي داشتن ارتباطي مناسب با کودکان بعد از طلاق آگاهي داشتن از نيازهاي کودکان در سنين مختلف و برنامهريزي بر مبناي نيازها و ويژگيهای آنان است. در ادامه به نکاتي در این زمینه اشاره کردهایم:
از بدو تولّد تا سه سالگي
سه تا شش سالگی (سالهاي پيش از دبستان)
شش تا دوازده سالگي ( سالهاي دبستان)
سیزده تا هفده سالگي (سالهاي نوجواني)
چند توصیۀ مهم
بسیاری از والدین پس از طلاق سعی میکنند با یک تلاش بیش از حدّ و حصر، نگاه و محبت فرزندشان را به خود جلب کنند؛ این تلاش مستمر نه تنها کودک را مجبور به تجربۀ نوعی استرس عاطفی نادرست و ناهمگون میکند، بلکه فشار مضاعف بر روح و روان او نیز وارد میکند. به جای ایجاد فشار عاطفی مستقیم بهتر است به کودک فرصت دهید تا به ترمیم زخمهای عاطفیاش -که حاصل فاصلۀ ایجاد شده از اختلافات قبلی و بحران طلاق است- بپردازد؛ چون با انسجام خود پراکندۀ خویش است که کودک توان سازگاری مییابد و با شرایط جدید زندگی خود را انطباق میدهد.
هرگز با بیان جزئیات ماجرای زندگی مشترکتان یا ابراز خشم، نفرت، اضطراب نسبت به شریک زندگیتان جهان درونی پاک کودک را آلودۀ جهان خودخواهانۀ بزرگسالان نکنید. این درست است که شما به علّت وقوع طلاق، تنشها، هجوم افکار و احساسات منفی نیاز به همصحبت دارید و از طریق درد و دل کردن و بیان سختیهایی که در حال لمس آن هستید، احساس آرامش میکنید؛ امّا باید به یاد داشته باشید که کودکان گزینههای خوبی برای به دوش کشیدن ناراحتیهای شما نیستند، چه بسا درک درستی بر این مسئله نداشته باشند و ممکن است دچار اغتشاش فکری و عاطفی بسیار شوند. اگر این مرزها را رعایت نکنید، بیشک در آینده باید شاهد آسیبهای عمیقتری باشید.
نیاز کودکان به درک شدن بعد از طلاق والدین شدّت میگیرد؛ احساسات آنان باید از سوی والدین درک و مورد توجّه قرار گیرد. کودکان در این شرایط بحرانی نیازمند حضور کسی در کنارشان هستند که بدون انتقاد، سرزنش یا نصیحت به حرفهایشان گوش دهند. درواقع شنیدن و همراهی با اندوه آنان بهترین راه حل برای درک کودک و بازگو کردن احساسات و هیجاناتشان است. کودک با بیان بدون سانسور میتواند مشکلات عاطفی خود را کمتر یا حل کند.
ارتباط با نزدیکان را قوی کنید. ارتباط و همصحبتی با آشنایان میتواند بخشی از آلام و ناراحتیهای کودک را کاهش دهد. در این ارتباطات بهتر است کودک مورد سؤال و جواب قرار نگیرد، زیرا پرسشهای نسنجیدۀ اطرافیان موجب افزایش اضطراب و تنش در کودک میشود. به جای سؤال و جواب در مورد کیفیت زندگی امروزش یا ریز شدن روی زندگی سابق، دامنۀ سؤالات را به خواستهها و علاقهمندیهای وی گسترش دهید و عمومیتر با او به صحبت بپردازید.
والدین طلاق به جای پرداختن به احساسات منفی و بروز خشم باید به ایجاد رابطههای سازنده و مفید بپردازند. از فرزندان برای وقوع این واقعه عذرخواهی کنید و اگر لازم است به انتقاد از خود بپردازید و قصور و ناتوانیهایتان را اعتراف کنید. این شیوه علامت امنی به کودک تلقین میکند، زیرا او مطمئن میشود که والدینش متوجّه اشتباهات گذشتۀ خود هستند و خشم و اضطرابی که گرفتارش بودهاند، هرگز دامنگیر آنان نخواهد شد. این برخورد، کودک را از خشم، نفرت، کینه، انتقام و... در امان نگاه خواهد داشت.

 دکتر نگین اسماعیلزاده - دکتری روانشناسی بالینی
دکتر نگین اسماعیلزاده - دکتری روانشناسی بالینی
در دوران بارداری بیشتر توجّه مادر و اطرافیان به سمت آزمایشها و سلامت فیزیولوژیکی شخص باردار معطوف است و توصیهها اغلب در جهت مصرف موادّ غذایی خاص، ویتامینها، آهن و... است. امّا همزمان با این مراقبتها دوران بارداری نیازمند مراقبتهای درست در زمینۀ روحی و روانی است. در این دوران نقش اطرافیان درجۀ یک بهخصوص همسر بسیار ارزشمند است.
شخص باردار تا آنجا که ممکن است باید از استرسها و فشار روانی دور باشد و فضایی آرام برای استراحت و گذراندن دوران بارداری وی فراهم شود. خانمها معمولاً در زمان حاملگی حسّاستر و زود رنجتر میشوند و نیاز به توجّه بیشتری از سمت همسر خود دارند.
همسران خانمهای باردار نقش مهمّی در حفظ سلامت روان و آرامش خاطر آنان در دوران بارداری دارند و اگر این موارد رعایت نشود، آثار زیانباری در مادر و جنین خواهد داشت. کیفیت رابطۀ عاطفی در این دوران باید بالا باشد و در طیّ این دوران از مشاجره پرهیز شود. در زمان حاملگی معمولاً سطح اضطراب مادر بالاتر از حالت عادّی است و به دلایل مختلف نظیر نگرانی دربارۀ نحوۀ زایمان و سلامت جنین و موارد این چنینی اگر کیفیت رابطه با همسر نیز در این دوران مطلوب نباشد، بر فشارهای روانی مادر افزوده خواهد شد.
حمایت عاطفی و همدلی همسر نقش چشمگیری در کاهش اضطراب و فشارهای دوران بارداری دارد. آرامش مادر در جنین داخل رحم نیز بیتأثیر نیست. از آنجا که شخصیت فرزندان ما نتیجۀ ژنتیک و محیط است، باید به این نکته (محیط فرزندمان) از دوران جنینی اهمّیت داده شود. اگر محیط در زمان بارداری نامساعد باشد، احتمال سقط جنین (در ماههای اول بارداری) و بهوجود آمدن مشکلات فیزیولوژیکی بیشتر در مراحل شکلگیری جنین اتّفاق میافتد و در بُعد روحی و روانی زمینهساز مشکلات روحی برای فرزندمان میشود، بهخصوص اگر بعد از تولّد نیز مشکلات ادامه داشته باشد.
چند توصیه به زوجین
چه زمانی اقدام به باردار شدن کنیم؟
زمانی برای باردار شدن مناسب است که زن و شوهر احساس خوشبختی کنند و هر دو نفر احساس رضایت از زندگی داشته باشند و رابطۀ خوبی بین زوجین حکمفرما باشد. همچنین از نظر اقتصادی، جسمانی و روانی-عاطفی توان پذیرش یک فرد جدید را به زندگی داشته باشند، در غیر این صورت با مشکلات زیادی مواجه خواهند شد.
از نظر متخصّصان صلاح نیست از فرزندان برای محکم کردن رابطۀ زناشویی و حلّ مشکلات استفاده کنید؛ این کار کاملاً اشتباه است و حتماً قبل از اقدام به بارداری اطّلاعات کافی در شیوههای فرزندپروری و ارتباط صحیح با فرزند کسب کنید و با آگاهی اقدام کنید. امروزه با پیشرفت علم و گسترش روانشناسی این امکان وجود دارد که افراد در چنین مواردی با آگاهی بیشتر بهترین تصمیم را برای زندگیشان انتخاب کنند.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
یبوست یکی از مشکلات شایع در بارداری است که بیش از نیمی از خانمهای باردار به آن دچار میشوند؛ بهخصوص این مشکل در فصلهای گرم سال شایعتر و مهمتر است.
علل یبوست در بارداری
پیشگیری و درمان
عوارض یبوست
سفت شدن مدفوع و زور زدن میتواند سبب ایجاد یا بدتر شدن همورویید (تورّم وریدهای ناحیۀ اطراف رکتوم و مقعد) شود. همورویید میتواند به درد شدید موقع اجابت مزاج و گاه خونریزی رکتال منجر شود، امّا معمولاً پس از زایمان برطرف میشود.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
اگر زوجی پس از یک سال زندگی مشترک و داشتن رابطۀ زناشویی منظّم و بدون جلوگیری باردار نشوند، مسئلۀ نازایی مطرح میشود. کمباروری و ناباروی مشکل شایعی است که حدود پانزده تا بیست درصد زوجها به آن مبتلا هستند. در این میان حدود 40 درصد مشکلات نازایی مربوط به آقایان و حدود ۴۰ تا ۴۵ درصد مربوط به خانمهاست. گاهی هم با بررسیهای معمول علّت خاصّی پیدا نمیشود که به آن نازایی با علّت نامشخّص میگویند.
عوامل متعدّدی در ناباروری دخیلاند؛ یکی از آنها ژنتیک است که میتواند تحت تأثیر سایر عوامل اکتسابی مانند وضع تغذیه و رفتارهای پُرخطر قرار گیرد. از سویی پیشرفت تکنولوژی و استفادۀ فزاینده از وسایل الکترونیکی و قرار گرفتن در محیطهایی که این اشعّهها در آن وجود دارند، همچنین تغذیۀ نامناسب، کمتحرّکی و چاقی همگی از عواملی هستند که نازایی را تشدید میکنند.
ممکن است این سؤال در ذهن بعضی افراد، بهخصوص کسانی که در نزدیکانشان زوجهای نازا دارند، بهوجود بیاید که آیا روشهایی وجود دارد که قبل از ازدواج نازایی را تشخیص داد؟
در پاسخ باید گفت، بچّهدار شدن پدیدهای چندعاملی است، مثلاً نمیتوان ناتوانی جنسی یک مرد را قبل از ازدواج سنجید. یا با سونوگرافی متوجّه باز یا بستهبودن لولههای رحمی خانمها شد. بنابراین نمیتوان بهطور صد درصد مطمئن شد که فرد قبل از ازدواج نازایی دارد یا خیر. امّا برای آگاهی از قدرت باروری و بچّهدار شدن در آینده چند آزمایش ساده و ارزان در مرد و زن قابل انجام است.
بعضی آقایان بهصورت ژنتیکی مشکل و ضعف نطفه دارند، امّا گاهی شغل بعضی از مردان سبب میشود که تعداد اسپرمها کم شود، یا کیفیت آنها تحت تأثیر قرار گیرد، مانند کسانی که در محیطهای گرم مثل نانوایی کار میکنند، یا بهطور مرتّب از استخر آب گرم، سونا و جکوزی استفاده میکنند، یا افرادی که راننده هستند و بهصورت طولانیمدّت رانندگی میکنند. همچنین در کسانی که با آلایندههای شیمیایی و محیطی مثل سرب و جیوه بیشتر سروکار دارند، ممکن است روی تعداد و عملکرد اسپرم آنها تأثیر منفی بگذارد.
در آقایان میتوان با یک آزمایش سادۀ اسپرم، با بررسی تعداد و تا حدّی کیفیت آنها مثل قدرت حرکت اسپرمها در مایع منی میزان باروری را معلوم کرد که این بررسی میتواند قدرت باروری در آینده را تا حدّ زیادی نشان دهد. معمولاً آقایان سلامت عمومی و قدرت مردانه و ظاهری خود را ملاک قرار میدهند و به همین دلیل ممکن است تمایلی به انجام این آزمایش نداشته باشند، امّا اگر زمینۀ قبلی و احتمال آسیب به اسپرم وجود داشته باشد، این یک راه ساده برای پیبردن به باروری آقایان در آینده است.
قدرت باروری در زنان مربوط به یک محدودۀ سنّی خاص است و معمولاً کیفیت تخمک خانمها از ۳۵ سالگی شروع به کاهش میکند و به همین دلیل اگر ازدواج دیرهنگام صورت گیرد، میتواند در ناباروری زنان نقش داشته باشد.
قاعدگیهای مرتّب در خانمها میتواند تا حدّی تأییدی بر سلامت دستگاه تناسلی باشد. همچنین رشد موهای زائد و چاقی بیش از حد هم میتواند نشانههایی از تنبلی تخمدان در زنان باشد.
آزمایشهای هورمونی که به بررسی ذخیرۀ تخمدانها میپردازد، همچنین سونوگرافی از رحم و تخمدانها از مهمترین روشهای شناسایی و تشخیص ناباروری قبل از ازدواج در خانمهاست. پژوهشها نشان داده است که استعمال سیگار و قلیان بر کیفیت و کمّیت اسپرمها در مردان، همچنین بر تخمک خانمها تأثیر منفی میگذارد.
نازایی یکی از دغدغههای ذهنی زوجهای ناباروری است که وقت و هزینۀ زیادی را صرف بچّهدار شدن کردهاند.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
برای باروری و داشتن فرزند سالم علاوه بر مرد، زن نیز باید از سلامت جسمی کافی برخوردار باشد. مهمترین قسمت سلامت جسمانی برای یک مرد داشتن اسپرم با کیفیت مناسب است. در این نوشتار در نظر داریم به عوامل مهم و تأثیرگذار بر باروری مردان -که از موضوعات بسیار مهم برای خانواده و جامعه است- اشاره کنیم.
یکی از مهمترین سؤالاتی که از مردان نابارور پرسیده میشود، سابقۀ عمل جرّاحی در دوران کودکی است؛ عملهایی مانند فتق مادرزادی که میتواند منجر به بستن مجاری انتقالدهندۀ مایع منی شود یا در لولههای منی انسداد ایجاد کند. افرادی که در دوران کودکی بیضههای شکمی یا نزولنکرده داشتهاند، احتمال ناباروری بیشتری دارند که دلیل آن ضعیف بودن و اختلال ژنتیکی در دوران حاملگی آنان است. بهطوری که در موارد بیضۀ نزولنکردۀ یک طرفه 25 درصد و در موارد دو طرفه 50 درصد احتمال ناباروری وجود دارد. امروزه توصیه میشود که بین شش ماهگی تا یک سالگی عمل جرّاحی برای این موارد صورت گیرد، زیرا جرّاحی احتمال باوری را بهطور واضح افزاش میدهد.
سابقۀ پیچش و پیچخوردگی بیضه و طناب بیضهای و عمل آن یا از بین رفتن یک بیضه نیز در موارد نادر عامل ایجاد ناباروری هستند. نارسایی اولیۀ بیضه نیز یکی از عللی است که با انجام تستهای آزمایشگاهی و معاینۀ فیزیکی -که در آن بیضهها هر دو کوچک میشوند- مشخّص خواهد شد.
عوامل عفونی و عفونتهای ناحیۀ تناسلی نیز از موارد دیگر هستند. التهاب و عفونت پروستات در یک مرد بالغ نیز میتواند مشکلساز باشد. پارامترهای آزمایش اسپرم بهطور قابل توجّهی بهبود یافته است. داروهایی که برای سرگرمی و تفریح استفاده میشود مثل موادّ روانگردان، حشیش، کشیبدن سیگار، ماری جوآنا، مصرف بیش از حدّ الکل به مدّت طولانی با اختلال در آنالیز مایع منی در تحقیقات همراه بودند.
داروهای ضدّ افسردگی در بسیاری موارد موجب کاهش تمایل جنسی در فرد میشود و ممکن است موجب عدم انزال و ارگاسم در فرد شود. مصرف موادّ مخدّر و ضدّ دردهایی که حاوی این موادّند نیز میتوانند موجب کاهش ساخت هورمون مردانه شوند. بعضی داروها مانند آنتیبیوتیکهایی که در بعضی از بیماریهای رودهای استفاده میشود، داروهای معده مانند سایمتیدین، سولفاسالازین، داروهای روده، نیتروفورانتوئین موجب اختلال در تولید اسپرم میشوند.
آثار گرمای زیاد بر کیسۀ بیضه نیز مهم است و موجب تغییراتی در کیفیت اسپرم میشود. دمای بیضهها در حالت طبیعی2 تا 4 درجۀ سانتیگراد پایینتر از دمای مرکز بدن تنظیم میشود. بنابراین توصیه میشود که مردان از پوشیدن لباسهای بسیار زیاد که توأم با تعریق است یا لباسهایی که به بیضهها فشار وارد میکنند مانند لباس زیر تنگ خودداری کنند. نشستن به مدّت طولانی و بهصورت هر روزه یعنی در دورۀ زمانی طولانی مانند دوچرخهسواران حرفهای نیز میتواند مهم باشد، همچنین افرادی که در مشاغل پُرحرارت مثل کارخانجات یا سونای بخار مشغول به فعّالیتاند و شغل ثابتشان است نیز باید به این موارد توجّه کنند، اگرچه در تمام پژوهشها این موضوع ثابتشده نیست.
در یک پژوهش که در سال 2005 روی اثر کامپیوترهای لپتاپ بر بیضهها انجام شد، دیده شد که نشستن طولانیمدّت به همراه لپتاپ به مدّت یک ساعت باعث افزایش حرارت در هر دو کیسۀ بیضه شده، بنابراین توصیه میشود که از نشستن طولانیمدّت و هر روزه به همراه لپتاپ خودداری شود.
یکی از مواردی که باعث آسیب اسپرم مرد و کاهش تحرّک و تنبلی آن میشود، ژل یا لوسیونهایی است که در حین رابطۀ جنسی توسّط آقا یا خانم استفاده میشوند. واریکوسل در مردان یا واریس بیضه یعنی متورّم و بزرگتر شدن وریدهای موجود در بیضه -که در بیشتر موارد سمت چپ را درگیر میکند- نیز از علل شایع ناباروری مردان است که با بررسی بیشتر و اقدام بهموقع جرّاحی میتوان باروری را بهطور قابل توجّهی بهبود بخشید.
یکی از موارد مهم که باید به آن توجّه داشت استرس ناشی از تشخیص ناباروری مرد و اثر آن بر زندگی زوجین و روابط آنان است که خودِ استرس میتواند منجر به بدتر شدن این دوره شود که لازم است با توضیح کامل به زوجین و قوّت قلب دادن و حتّی در موارد شدید ارجاع و کمک یک روانشناس یا روانپزشک از آثار منفی این موضوع -که خود میتواند بر روند درمان فرد تأثیر داشته باشد- جلوگیری کرد.
در موارد سقطهای مکرّر، خانم باید از نظر سیستم ایمنی بررسی شود. یعنی در مواردی که سیستم ایمنی خانم اسپرم را به عنوان جسم خارجی شناسایی کرده و بر ضدّ آن مادّه تولید میکند که این موضوع را میتوان با آزمایش تخصّصی تشخیص داد.
در پژوهشی که در یک کلینیک ناباروری مردان در نیویورک امریکا در سال 2009 انجام شد، 6/32 درصد یعنی بالاترین علّت آن ناشناخته باقی ماند و پس از آن دومین دلیل واریس بیضۀ مردان یا واریکوسل با 6/26 درصد، سپس انسداد در مجاری و لولههای منی بود.

 دکتر سیّده مریم زوّار موسوی - متخصص اعصاب و روان
دکتر سیّده مریم زوّار موسوی - متخصص اعصاب و روان
خانواده اصلیترین هستۀ هر جامعه و کانون حفظ سلامت و بهداشت روان است و نقش مهمّی در شکلگیری شخصیت فرزندان دارد. یکی از پدیدههای خانوادگی -که امروزه مورد توجّه متخصّصان، جامعهشناسان و روانپزشکان قرار گرفته- اعمال خشونت در خانواده است. خشونت خانگی یک مشکل مهمّ بهداشتی، اجتماعی و روانی است که شامل خشونت علیه زنان، کودکآزاری، بدرفتاری با سالمندان و... است. این نوع خشونت شایعترین نوع خشونت علیه زنان است. سازمان جهانی بهداشت مینویسد: خشونت علیه زنان عبارت است از «هرگونه رفتار خشن وابسته به جنسیت که موجب آسیب شده یا با احتمال آسیب جسمی- جنسی، عاطفی یا رنج زنان همراه میشود». چنین رفتاری میتواند با تهدید و سلب مطلق اختیار یا آزادی صورت گیرد و در جمع یا خفا رخ دهد.
اینگونه خشونتها بهطور روزافزون و به عنوان یکی از مهمترین معضلات بهداشت عمومی جامعه در حال افزایش است. همۀ زنان در معرض خشونت قرار دارند، امّا بعضی گروهها نظیر زنان باردار در معرض خطر بیشتری قرار دارند. تحمّل بارداری بهتنهایی فشارهای جسمی و روانی زیادی بر فرد تحمیل میکند و همراهشدن آن با عوامل استرسزای دیگری همچون خشونت میتواند باعث آثار سوئی بر جنین و مادر شود.
عوامل مختلفی با بروز خشونتهای خانگی بارداری ارتباط دارند، ازجمله کاهش روابط زناشویی، تصوّرات غلط دربارۀ حاملگی، سطح تحصیلات پایین زن، شغل همسر، سنّ ازدواج، مشکلات اقتصادی، انزوای اجتماعی، اعتیاد و بیکاری همسر، حاملگی ناخواسته، سابقۀ اختلال روانپزشکی در همسر، تجربۀ خشونت در کودکی، حاملگی بیشتر از شش بار، جنسیت فرزندان قبل، بارداری فعلی، تحت فشار بودن برای به دنیا آوردن فرزند پسر و... .
بارداری دورۀ پُرخطری برای زنان در معرض خشونت است؛ زیرا هم سلامت مادر و هم سلامت جنین به خطر میافتد. خشونت از طریق آسیبی که بر فرد وارد میشود، باعث افزایش استرس مادر، افزایش استفاده از دارو یا مواد، تغذیۀ ناکافی مادر، افزایش خطر کاهش وزنگیری جنین، افزایش فشار خون حاملگی، افزایش احتمال عفونتهای ادراری و عفونتهای مزمن لگنی، همچنین کاهش برخورداری از مراقبتهای بارداری میشود. خشونت با ایجاد ترومای رحم میتواند منجر به سقط، زایمان زودرس، پارگی زودرس پردههای جنینی، وزن کم تولّد، محدودیت رشد داخل رحمی و افزایش احتمال سزارین شود.
با توجّه به موارد ذکر شده، خشونت در طیّ بارداری طیف وسیعی از مشکلات مادران و فرزندان آنان را تشکیل میدهد. بسیاری از زنانی که با خشونت خانگی مواجهاند، به وسیلۀ سیستمهای مراقبتی شناسایی نمیشوند، از این رو با توجّه به اهمّیت محیطهای ارائۀ خدمات بهداشتی - درمانی برای پیشگیری اولیه و آموزش به کارکنان این بخشها در زمینۀ تشخیص نشانههای خشونت خانگی در زنان و نحوۀ برخورد صحیح با قربانیان و حمایت از آنان میتوان تعداد قربانیان این مشکل را کاهش داد و از بروز خشونتهای اجتماعی بعدی جلوگیری کرد و محیط امنی برای حمایت و کمک به قربانیان خشونت خانگی فراهم آورد.
با توجّه به این موارد افزایش آگاهی و آموزش کافی به پزشکان و کارکنان نظام بهداشت و درمان کشور برای مواجهۀ درست با زنان قربانی خشونت میتواند کمککننده باشد. از طرفی دیگر توانمندسازی زنان در مواجهه با مشکلات زندگی و آموزش مهارتهای زندگی سالم و آشنا کردن آنان با عوامل زمینهساز بروز خشونت و اجتناب از ایجاد زمینۀ خشونت، همچنین انتخاب درست رفتارهای جایگزین در حلّ مسئله و استفاده از خدمات مشاوره در هنگام بروز مشکلات و طیّ بارداری میتواند در پیشگیری یا کاهش موارد خشونت مؤثّر باشد. از آنجا که زنان حامله جزو گروه پُرخطر محسوب میشوند و بیتوجّهی به این گروه نهتنها برای مادر، بلکه برای جنین هم خطرهای زیادی دارد، هرگونه اقدامی هرچند کوچک برای کاهش خطر خشونت در مادران باردار میتواند در بهبودی سیر حاملگی، زایمان و وضعیت جنین و نوزاد مؤثّر باشد.

 نسترن فرهادیان- کارشناس ارشد ژنتیک
نسترن فرهادیان- کارشناس ارشد ژنتیک
همۀ انسانها ژنوم مشابهی دارند، امّا دلیل این همه تنوّع در صفات مختلف انسانی تفاوت در بیان ژنها و محیط پیرامون افراد است. وقوع این گوناگونیها اکثراً بسیار معمول و شایع است، مانند تفاوت در رنگ موها، قد و خصوصیات چهره. امّا گاهی صفتی در یک جمعیت به گونهای ظاهر میشود که باعث ایجاد تمایز خاصّ آن جمعیت نسبت به بقیۀ نژاد انسان میشود که به این تغییرات ژنتیکی در اصطلاح «جهش» گفته میشود. البته برخلاف تصوّر عموم همۀ این جهشها مضر نیستند و برعکس این تمایزها گاه به نفع انسان نیز هستند. در این نوشتار به ده صفت -که به دارندگان آن برتری خاصّی بخشیده است- اشاره میشود:
در حالی که اکثر ما همیشه نگران این هستیم که چطور مصرف غذاهای سرخشده، تخممرغ یا هر چیزی را که در لیست غذاهای بالابرندۀ کلسترول قرار دارد محدود کنیم، عدّۀ کمی از مردم هستند که میتوانند بدون هیچ نگرانی و ترسی هرچه دلشان میخواهد بخورند. درواقع مهم نیست که این افراد چه میخورند، کلسترول بد یا LDL در این افراد وجود ندارد. در حقیقت این افراد با یک جهش ژنتیکی -که کپیهای فعّال ژن PCSK9 در آنان وجود ندارد- به دنیا میآیند. معمولاً تولّد با یک ژن گمشده بدشانسی و به نوعی نقص محسوب میشود، امّا در این مورد به نظر میرسد که عوارض جانبی مثبتی در پی داشته باشد.
مشکلات زیادی میتوانند باعث نابودی گونۀ انسان شوند، به عنوان مثال برخورد شهاب سنگها، نابودی هستهای یا تغییرات شدید آبوهوایی؛ ولی شاید ترسناکترین آنها چند ویروس خیلی بیماریزا باشد. اگر یک بیماری خاص جمعیتی را مورد تهاجم قرار دهد، احتمال زنده ماندن تنها برای عدّۀ کمی -که نسبت به آن بیماری ایمنی دارند- وجود دارد. برخی از مردم دارای یک جهش ژنتیکیاند که کپی پروتئین CCR5 را غیرفعّال میکند. بنابراین افرادی که دچار فقدان این پروتئیناند، ویروس HIV نمیتواند وارد سلولهای بدنشان شود و این دسته از افراد با یک شانس بزرگ در برابر بیماری ایدز مقاوماند.
افرادی وجود دارند که بهطور خاصّی مقاومت بالایی نسبت به بیماری مالاریا دارند. این افراد درواقع ناقلان بیماری کشندۀ دیگری به نام کمخونی داسیشکل هستند، امّا این مشکل ژنتیکی آنان باعث میشود که در برابر نیش پشۀ آنوفل -که عامل بیماری مالاریاست- مصون باشند.
مردمی که در قطب یا مناطق خیلی سرد زندگی میکنند، بهنوعی با یک شیوۀ جدید زندگی وفق پیدا کردهاند. سؤالی که مطرح میشود این است که آیا این افراد یاد گرفتهاند که چطور در سرمای شدید زنده بمانند، یا آنان از نظر بیولوژیکی متفاوتاند؟
پاسخهای فیزیولوژیک به دمای پایین در افراد مقیم مناطق سرد نسبت به افراد ساکن در مناطق با آبوهوای معتدلتر متفاوت است. بهنظر میرسد حداقل بخشی از این تفاوت منشأ ژنتیکی داشته باشد. علّت این است که اگر فردی به منطقۀ بسیار سردی مهاجرت کند و حتّی چند دهه هم در آنجا زندگی کند، هیچگاه بدنش آن سطح از تطابق مشابه افراد ساکن در سیبری را نشان نمیدهد. تحقیقات نشان داده که حتّی سیبریهای بومی خیلی بیشتر از روسهای غیربومی -که در همان محل زندگی میکنند- نسبت به سرما مقاوماند. افراد ساکن در مکانهای سرد میزان متابولیسم پایهشان پنجاه درصد بالاتر است. همچنین آنان میتوانند دمای بدنشان را بهتر از سایر مردم حفظ کنند. تعداد غدد عرق نیز در بدن این دسته افراد کمتر است.
چه چیزی به افرادی که در نپال زندگی میکنند اجازه میدهد که در این مناطق کماکسیژن زنده بمانند؟ آیا این افراد سوپر قهرمان هستند؟
مردم تبّت در ارتفاعی حدود چهار هزار متر بالای سطح دریا، جایی که اکسیژن هوایی که تنفّس میکنند چهل درصد کمتر از اکسیژن مناطق همسطح دریاست، زندگی میکنند. در حقیقت در گذر قرنها بدنشان با این آبوهوای کماکسیژن تطبیق پیدا میکند و آنان ششهای بزرگتر و با ظرفیت بالاتری دارند که به آنان اجازه میدهد در هر بار تنفّس هوای بیشتری استنشاق کنند.
همچنین برخلاف مردم ساکن ارتفاعات پایین -که در اکسیژن کم بدنشان گلبولهای قرمز بیشتری تولید میکند- این افراد در این شرایط گلبول قرمز کمتری تولید میکنند. درست است که وجود گلبولهای قرمزِ بیشتر اکسیژن بیشتری به بدن میرساند، ولی این اثر موقّتی است و در گذر زمان خون فرد را غلیظتر میکند و میتواند باعث ایجاد لختههای خونی و مشکلاتی مرگآور شود. محقّقان دریافتهاند که این تطابقها ژنتیکی است و تنها تظاهرات ظاهری نیستند. این تغییر ژنتیکی در ژن EPAS1 رخ میدهد که یک پروتئین تنظیمی کد میکند[R1] . این پروتئین وظیفۀ شناسایی اکسیژن را برعهده دارد و تولید گلبولهای قرمز را کنترل میکند. درواقع این تغییر ژنتیکی اجازه نمیدهد که تعداد گلبولهای قرمز افراد ساکن ارتفاعات بالا خیلی افزایش یابد.
در اواسط قرن بیستم مردم قبیلهای در گینه نو بیش از پیش از یک بیماری همهگیر به نام «کورو» رنج میبردند که یک بیماری مغزی کشنده بود که با خوردن بقیۀ انسانها شیوع پیدا کرده بود. کورو یک بیماری پریونی در انسانها و گاو است (جنون گاوی). همانند تمام بیماریهای پریونی، کورو مغز را با حفرههایی شبیه اسفنج از بین میبرد. فرد مبتلا از کم شدن حافظه و عقل، تغییرات شخصیتی و صرع رنج میبرد. در بعضی مواقع افراد مبتلا تا چند سال زنده میمانند، ولی مبتلایان به کورو اغلب طیّ یک سال میمیرند.
در قبایلی که آدمخواری میکنند این بیماری رواج دارد، امّا همۀ افرادی که به آن مبتلا میشوند، نمیمیرند. افرادی که زنده میمانند گونهای از یک ژن[R2] به نام G127V دارند که آنان را نسبت به این بیماری مصون نگه میدارد. در میان افراد قبیلۀ آدمخوارها این ژن تکثیر شده و مثالی از انتخاب طبیعی در انسانهاست.
انواع گروههای خونی و سیستمهای نامگذاری مختلفی در دنیا وجود دارد که معروفترین آن سیستم ABO است. همۀ ما گروههای خونی A،B ، O و AB را میشناسیم که هر کدام آنتیژن Rh سطح گلبولهای قرمزشان تعیینکنندۀ مثبت یا منفی بودنشان است. با وجود این، نوعی گروه خونی بسیار نادر به نام Rh-null وجود دارد. این گروه خونی همانطور که از نامش پیداست، هیچگونه آنتیژنRh ندارد. از آنجا که این گروه خونی به دلیل نداشتن هیچگونه آنتیژن در سلولهای خونی قرمز میتواند به هر فردی داده شود، «گروه خونی طلایی» لقب گرفته است. تعداد افراد با گروه خونی طلایی بسیار کم است (43 نفر تا سال 2010) و از آنجا که به این افراد فقط میتوان همین نوع خون را تزریق کرد، گروه خونی Rh-null بسیار باارزش و حیاتی شمرده میشود.
چشمهای بیشتر حیوانات برای دیدن زیر آب یا در هوا (نه هر دو) طرّاحی شده است. چشم انسان در هوا (و نه در آب) خوب میبیند. هنگامی که ما سعی میکنیم چشمهایمان را زیر آب باز کنیم، تار میبینیم که به دلیل غلظت مشابه آب با مایعات درون چشمان ماست که میزان نور شکستهشده را -که میتواند به چشم ما وارد شود- محدود میکند. گروهی از افراد ملقّب به Moken توانایی شفّاف دیدن زیر آب حتّی تا عمق 22 متری را دارند. این افراد بیشتر عمر خود را روی قایق میگذرانند و شغلشان ماهیگیری و جمع کردن صدف به روشهای سنّتی و بدون تجهیزات امروزی است. Moken ها عادت کردهاند که حالت چشمشان را زیر آب عوض کنند تا شکست نور اذیّتشان نکند. دید این افراد در زیر آب دو برابر بهتر از افراد عادّی است.
فرایند پیر شدن با مشکلات فیزیکی بسیاری همراه است که یکی از آنها کم شدن حجم و تراکم استخوانهاست که باعث شکستگیهای اجتنابناپذیر استخوان، قوز ستون فقرات و... میشود. عدّهای از مردم در جمعیت آفریقایی با نژاد هلندی ژنی دارند که باعث افزایش تودۀ استخوانی در طول زندگیشان میشود. درحقیقت جهشی در ژن SOST است که پروتئین اسکلروتین را -که تنظیمکنندۀ رشد استخوانهاست- کنترل میکند.
اگر تصوّر میکنید که بعضی از مردم تعداد ساعتهایشان در شبانهروز بیشتر از شماست، به این دلیل است که این افراد ساعتهای بیشتری بیدارند. افرادی غیرمعمول وجود دارند که میتوانند شش ساعت یا کمتر بخوابند. این افراد الزاماً قویتر یا خشنتر از ما نیستند و به بدنشان یاد ندادهاند که با میزان خوابِ کم، عملکرد صحیح انجام دهد، بلکه آنان یک جهش نادر ژنتیکی در ژن DEC2 دارند که باعث میشود از نظر فیزیولوژیک بدنشان به خواب کمتری نسبت به میانگین افراد عادّی نیاز داشته باشد. این افراد کمتر میخوابند ولی مشکلاتی را که بقیۀ مردم از کمخوابی به آن دچار میشوند، هیچوقت تجربه نمیکنند. به عبارتی دیگر گفته میشود جهش در ژن DEC2 باعث میشود این افراد بهطور مفید بخوابند و هرچه خواب مفیدتر و عمیقتر باشد، نیاز بدن به آن کمتر است. این تنوّع ژنتیکی تنها در یک درصد افراد وجود دارد.
 نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
اصل مسئوليتپذيري مهمترین اصلي است كه هر والدي بايد به آن پايبند باشد، چراکه بدون در نظر داشتن ويژگي مسئوليتپذيري، فرزندپروري ناقص محسوب خواهد شد.
والدين براي تربيت فرزندان با چالشهاي زيادي مواجهاند. بسياري از اين چالشها به دليل نگرش و باور نادرست والدين هرگز به فرصتي براي رشد تبديل نخواهد شد. پدر و مادر بودن يك وظيفه و مسئوليت بزرگ است. باید نسبت به درک مقام والدين آگاهی داشت، دانايي كسب كرد و توانا شد، سپس اقدام كرد.
مسئوليتپذيري چيست؟ آيا ما تعريف درستي از مسئوليتپذيري داريم؟
مسئوليتپذيري توانايي ارائۀ وظايف طبق تعريف موجود در نقش مورد نظر است. اصل مسئوليتپذيري ميگويد بايد نسبت به وظايف مسئول بود. رفتار مسئولانه سبب يادگيري میشود و يادگيري تغيير ايجاد میكند. هر پدر و مادري بايد بداند که فرزندش در نهايت محصول تربيت اوست. درست است كه عواملي مثل ژنتيك در رفتار كودكان مؤثّر است، امّا تأثير آموزش و محيط سالم اثر ژنتيك را به تعادل میرساند.
با توجّه به اينكه پژوهشگران در برتري تأثير محيط بر ژنتيك يا برعكس به نتايج قاطعي نرسيدهاند، ما در اين نوشتار معتقديم هر دو عامل بر هم اثر دارند. ژنتيك همچون زميني است كه در صورت حاصلخيز بودن با كاشتن بذري خوب و رسيدگی حتماً محصول خوبي خواهد داشت. نپذيرفتن اين اصل -كه با تربيت درست میتوان كودكي سالم و شاد پرورش داد- فرصت لذّت بردن از پدر و مادر بودن را از فرد میگيرد.
توصيههاي لازم براي آموزش مسئوليتپذيري به كودكان
سؤالاتي كه با «چرا» شروع ميشوند، احساس قرباني بودن را در فرد افزايش میدهد، مانند چرا فرزندم حرفشنوي ندارد. این سؤالات نهتنها كمكي به والدين براي تربيت نمیكند، بلكه آنان را به فردي غرغرو و قرباني تبديل میکند كه مدام در حال گله و شكايت است. به جاي پرسيدن سؤالاتي كه با «چرا» شروع ميشود، سؤالاتي ازقبيل چگونه يا چطور را جايگزين كنيد، براي مثال:
«چه كار میتوانم انجام دهم كه فرزندم حرف مرا بشنود» یا «چطور میتوانم فرزندم را به غذا علاقهمند كنم»؟
ما در جامعهاي زندگي میكنيم كه ذهنيت حق بهجانب بودن در ما القا ميشود. در اكثر مواقع سعي میكنيم که خود را قرباني جلوه دهیم و رويدادها را طوري تعبير و تفسير كنيم كه در نهايت حق به ما داده شود. اگر میخواهيم فرزندان مسئوليتپذيری داشته باشيم، بايد كمك كنيم كه آنان به بزرگسالاني حق بهجانب تبدیل نشوند. براي رسيدن به اين هدف الگو باشيد و در رويدادها منصفانه قضاوت كنيد. در هر اشتباهي كمكاري خود را بپذيريد و به آن اعتراف كنيد. دنبال مقصّر نگرديد كه فرزندتان مجبور باشد براي دفاع از خودش به خودش حق بدهد و رفتار نادرستي را بروز دهد.
شكايت كردن انرژي هدر میدهد، نشاط خانه را كم میكند و بهندرت باعث بهبود میشود. وقتي شكايت میكنيم، در برابر فرزندان از خود چهرهاي ناتوان به جا میگذاريم و آنان اعتماد و امنيت خود را نسبت به ما از دست میدهند و در نهايت خودشان نيز به جاي حلّ مشكلات در مواقع بروز مشكل شكايت میكنند.
وقتتان را هدر ندهيد. مؤكول كردن وظايف به روزهاي آينده باعث ميشود كه كودكان نيز از ما بياموزند كه مدام وقت تلف كنند. كارهاي عقبمانده را به حداقل برسانيد. صبح كه از خواب برمیخيزيد، هرآنچه براي روز لازم است، انجام دهيد و به كودكانتان نيز بياموزيد براي پيشرفت بايد كارهايمان را بهموقع انجام دهيم.
براي تربيت فرزندانتان بايد والدين بيبهانهاي باشيد. براي روشن شدن موضوع بايد بدانيد که والدين بيمسئوليت چگونه رفتار میكنند. آنان بهانهاي مانند پدر و مادرم والدين خوبي نبودند، دوستان فرزند من چيزي جز دردسر نيستند و مثالهایی از این قبیل میآورند. اين جملات برايتان آشناست؟ اگر آشناست، متأسّفانه شما هم به اندازۀ كافي مسئوليتپذير نيستيد. والدينِ بيبهانه عميقاً باور دارند که هر كاري فرزندشان انجام دهد، آنان مسئول نتيجۀ آن هستند. بهانه آوردن ما را از حل كردن مشكل و بهبود روابط باز میدارد، علاوه بر اينكه بهانه آوردن را به فرزندانمان ياد خواهيم داد.

 دکتر مرسده رفیعی - دکترای روانشناسی
دکتر مرسده رفیعی - دکترای روانشناسی
ناخنجویدن یا به اصطلاح پزشکان «اونیکوفاژی» یکی از مشکلات شایع کودکان است. جویدن ناخن معمولاً به دنبال وقایعی که میتوانند منشأ اضطراب کودک باشند، بروز میکند؛ وقایعی چون تولّد یک برادر (ورود یک نوزاد به خانواده)، ورود به مدرسه و آغاز سال تحصیلی، یا جدایی والدین.
کودکی که ناخنهایش را میجود، کودکی مضطرب، کمرو و کمابیش درونگراست که برای کنترل اضطرابی که در اثر واقعهای استرسزا در او ایجاد شده و نمیتواند بهگونهای دیگر اضطرابش را اداره کند، این رفتار را از خود نشان میدهد. جویدن ناخنها تنها روش برای تخلیۀ اضطرابی است که او در پشت آن چیزی عمیقتر را پنهان میکند؛ چیزی مثل خشمی فروخورده، عدم اطمینان یا نیاز به آرامکردن خود؛ اندکی شبیه مکیدن شست -که نوزاد نمیتواند از مکیدن آن امتناع کند- با این تفاوت که به جای آنکه خشمش را بیرون بریزد یا آن را بروز دهد، با جویدن انگشتانش خشمش را در خود نگه میدارد.
کودکان از این طریق سعی میکنند با هیجانات و بحرانهای عاطفی درونی خود به مقابله برخیزند. از این رو گروهی از روانشناسان بر این باورند که نفس «جویدن ناخن» عادتی زشت و ناپسند نیست، بلکه تنها مفرّی برای رهایی از تنش و استرس در کودک است.
تعداد دفعات، شدّت و مدّت زمان این رفتار از عواملی هستند که باید زمانی که کودک ناخنش را میجود، به آنها توجّه داشت. گاهی پیش میآید که کودکان فقط در یک دورۀ زمانی این رفتار را از خود نشان میدهند که دقیقاً به مدّت زمانی که واقعۀ استرسزا آنان را تحت تأثیر قرار داده، مربوط میشود. گاه ممکن است واقعۀ استرسزا ناپدید شود، امّا عمل جویدن ناخنها همچنان باقی بماند و هر بار که کودک با موقعیت خاصّی روبهرو میشود، بهطور خودکار این عمل را انجام دهد.
تحقیقات نشان میدهد که تقریباً ۳۸ درصد کودکان چهار تا شش ساله ناخنهایشان را میجوند. این عادت تا دهسالگی به اوج خود میرسد و در مواردی تا شصت درصد افزایش مییابد. همچنین بیشترین میزان ناخنجویدن در پسران سیزده تا چهارده ساله است. ناخنجویدن در دختران در حدود یازدهسالگی به بیشترین حدّ خود میرسد. جالب اینکه تقریباً بیست درصد نوجوانان همچنان درگیر این مشکل هستند و ده تا بیست درصد این عدّه نیز تا بزرگسالی عادت ناخنجویدن را حفظ میکنند.
تأثیر رفتار والدین بر ناخن جویدن کودکان!
متخصّصان علاوه بر بررسی رفتار کودک، بر رفتار والدین او نیز تمرکز میکنند، زیرا عامل اصلی این رفتار ممکن است عملکرد والدین و اطرافیان باشد. در این شرایط به والدین کمک میشود تا رفتار خود را نسبت به کودک سنجیدهتر کنند تا اضطرابی به کودک وارد نشود. کودک با ناخنجویدن به نحوۀ رفتار والدین یا اطرافیان با او واکنش نشان میدهد؛ بنابراین والدین باید سعی کنند ناراحتی و مشکلات ناشی از مشغلههای کاری خود را به منزل منتقل نکنند.
ازجمله روشهایی که یک روانشناس میتواند برای برطرفکردن این مشکل کودک از آن استفاده کند، روشهای خاصّ ریلکسیشن است. اگر به علّت بالا بودن استرس کودک این روش درمانی نیز جواب ندهد، پزشک داروهایی را تجویز میکند تا اضطراب کودک کمتر شود.
لاکهای با طعم تلخ -که برای مقابله با ناخنجویدن از آنها استفاده میشود- چندان مؤثّر نیست و توصیه نمیشود. والدین نباید به این عادت فرزند خود واکنش نشان دهند، زیرا در برخی موارد ناخنجویدن روشی برای جلب توجّه دیگران است و عکسالعمل والدین همان توجّهی است که کودک خواستار آن است. در مورد این عادت با او صحبت کنید، امّا دربارۀ رفتارش قضاوت نکنید. صحبت با او دربارۀ ناخنجویدن نباید باعث افزایش اضطراب وی شود. به او بگویید که این مشکل را با کمک او حل خواهید کرد.
علل شروع ناخنجویدن
برای جلوگیری از ناخنجویدن کودکان چه کنیم؟
پیشنهاد میشود برای ریشهکن کردن این مشکل حتماً با روانشناسان مشاوره کنید.

 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
بیدارشدنهای شبانۀ کودک برای طلب شیر، یکی از مشکلات والدین است. گاهی به نظر میرسد که تنها راه حل برای خواباندن کودکِ بیدارشده، نوشاندن شیر به کودک، چه با شیر مادر چه با شیشۀ شیر است که البته این کار سریعترین راه حل برای خواباندن کودکِ بیدارشده در هنگام شب است. امّا مسئلۀ اساسی این است که تا زمانی که شما از این راه حل برای خواباندن کودک خود در شب استفاده میکنید، کودک نیز به درخواست شبانۀ خود برای دریافت شیر ادامه میدهد. کودکانی که در شب مدام درخواست شیر میکنند، اغلب در طول روز تغذیۀ مناسبی ندارند؛ زیرا این کودکان اغلب کالری زیادی را در طول شب دریافت میکنند.
بنابراین از لحظهای که فکر میکنید آمادگی لازم را دارید، سعی کنید شیوۀ خواباندن کودک خود را در نیمهشب تغییر دهید و مطمئن باشید که کودک با شیوۀ جدید شما کنار میآید.
در زیر به چند مورد از نکاتی که هنگام خواباندن کودک خود باید به آن توجّه کنید، میپردازیم:
شیوههای متعدّد برای از شیر گرفتن کودک در طول شب

 دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
با وجود پیشرفتهایی که در تکنولوژی پیشگیری از بارداری صورت گرفته، حاملگیهای ناخواسته همچنان منجر به میلیونها مورد سقط خودبهخودی و داوطلبانه، تولّدهای ناخواسته و حاملگیهای نابهجا در ایالات متّحده و سرتاسر جهان شده است. نابرابریهای اجتماعی و اقتصادی با میزان بالای حاملگیهای ناخواسته و سقطهای القاشده، بهخصوص در میان نوجوانان همراه است.
پیشگیری از بارداری نقش مهمّی در تصحیح نابرابریها و محافظت از سلامت زنان ایفا میکند. هیچزمانی مهمتر از دوران بلافاصله پس از سقطِ القاشده نیست. نوجوانان بیشتر پذیرای مشاوره در زمینۀ پیشگیری از بارداری هستند که بلافاصله پس از سقطِ القاشده ارائه میشود.
موانع در برابر استفادۀ مؤثّر از روشهای پیشگیری در سرتاسر جهان متفاوت است. در ایالات متّحده -که نزدیک به نیمی از سقطهای القاشده را سقط مجدّد تشکیل میدهد- عدم دریافت روش پیشگیری و استفاده از الکل یا موادّ مخدّر، بسیار با افزایش سقط مجدّد همراه است.
مشاورۀ جامع در زمینۀ گزینههای پیشگیری از بارداری همیشه جزو مراقبتهای مربوط به سقط نیست و این نارسایی توجیهکنندۀ بسیاری از سقطهای مجدّد است. تحقیقات حاکی از آن است که مشاوره در زمینۀ تنظیم خانواده در یک کلینیک سقط جنین بهخوبی پذیرفته میشود و استفاده از روشهای مدرن پیشگیری از بارداری را در پی دارد.
زنانی که یک بارداری را خاتمه میدهند، بیشتر از دیگران در معرض خطر بارداری ناخواستۀ دیگری قرار دارند. پزشکان باید فرصت را برای یاریرساندن به این زنان -که بهشدّت در این برهه از زمان برای بهکارگیری روشهای جلوگیری از بارداری انگیزۀ قویتری پیدا کردهاند- مغتنم شمارند.
زمان مطلوب برای ارائۀ روش جلوگیری از بارداری بلافاصله پس از درمان یک سقط ناایمن، بهویژه در زنانی است که به علّت عدم دسترسی به وسایل پیشگیری در معرض خطر بالای بارداری ناخواستۀ بعدی قرار دارند. مشاورۀ پیشگیری از بارداری پس از سقط و آغاز استفاده از روش ضدّ بارداری در روز انجام سقط مداومت بیشتری را در بهکارگیری روشهای پیشگیری از بارداری به همراه دارد.
ایمنبودن استفادۀ بلافاصلۀ IUD، تزریق مدروکسی پروژسترون استات طولانیاثر و آغاز مصرف قرصهای ضدّ بارداری خوراکی به دنبال سقطهای سهماهۀ اول و دوم بهخوبی اثبات شدهاند. دادهها دربارۀ سایر روشها (قرصهای حاوی پروژستین، نورپلانت، ایمپلانون، روشهای پوستی و مبهلی) را میتوان از پژوهشهای صورتگرفته روی زنان پس از وضع حمل استخراج کرد.
از ایمن و مؤثّر بودن کار گذاشتن IUD بلافاصله پس از سقط سهماهۀ اول مطّلع هستیم، امّا اطّلاعات در مورد سهماهۀ دوم محدودتر است. یک پژوهش همگروهی آیندهنگر با شرکت 256 زن میزان پایین خروج خودبهخودی (3%) و قطع استفادۀ (3/8%) همراه با میزان بالای پذیرش IUD به دنبال سقط جرّاحی سهماهۀ دوم را نشان داد. میزان عفونت افزایش زیادی نداشت.
بهطور خلاصه قرار دادن IUD و آغاز فوری استفاده از مدروکسیپروژسترون استات طولانیاثر، قرصهای حاوی پروژستین، روشهای ایجاد سدّ فیزیکی (کاندوم) به دنبال سقط سهماهۀ اول یا دوم ضروری است. پس از ختم انتخابی بارداری زیر دوازده هفته میتوان قرصهای ضدّ بارداری استروژن- پروژستین را بلافاصله شروع کرد. پس از حاملگی دوازده هفته یا بیشتر برای اجتناب از خطر ترومبوآمبولی وریدی پس از زایمان باید از قانون هفتۀ سوم پس از زایمان تبعیت کرد.
اطّلاعات در مورد میزان بارداریهای ناخواسته متعاقب استفاده از روشهای جدیدتر جلوگیری از بارداری به دنبال سقط سهماهۀ دوم محدود است. با این حال آغاز همۀ روشهای هورمونی جلوگیری از بارداری بلافاصله پس از سقط سهماهۀ دوم مورد تأیید سازمان بهداشت جهانی است و خطر سقط مجدّد را کاهش میدهد. تصوّر بر این است که حلقۀ مهبلی و پوستی ضدّ بارداری به همان اندازۀ قرصهای ضدّ بارداری خوراکی مؤثّر و ایمناند. زمان انجام سقط زمان مطلوبی برای ارائۀ یک روش جلوگیری از بارداری مثل IUD و ایمپلنت است که نیاز به پزشک یا مامای متبحّر دارند.

 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
در پی ترویج فرهنگ زایمان طبیعی، این فکر در همۀ مادران باردار ایجاد میشود که آیا زایمان ما سخت نخواهد بود؟
لازم است بدانیم که در دوران بارداری، افزایش وزن باید کنترلشده باشد. دیابت بارداری و فشار خون بالا از مواردی است که باعث میشود سیر زایمان طبیعی از روال عادی خارج شده و مداخلات پزشکی لازم شود.
توصیههای طبّ سنّتی اسلامی برای پیشگیری از زایمان سخت و امکان زایمان آسان

 دكتر انوشه جناني - متخصّص دندانپزشكي كودكان و نوجوانان
دكتر انوشه جناني - متخصّص دندانپزشكي كودكان و نوجوانان
یک باور نادرست در بین عموم مردم این است که چون دندانهای شیری موقّتیاند و در نهایت خواهند افتاد، اگر دچار پوسیدگی، درد یا آبسه شدند، نیازی به نگهداری آنها از طریق درمان ترمیم یا عصبکشی دندان نیست. برخلاف این تصوّر دندانهای شیری به دلایل مختلف اهمّیت بسیاری دارند.
دندانهای شیری نقش مهمّی در جویدن غذا، کسب مهارت تکلّم، زیبایی چهره و اعتماد به نفس کودک دارند. این دندانها به عنوان یک فضانگهدارندۀ طبیعی برای دندانهای دائمی زیرین خود عمل میکنند، یعنی حضور آنها به دندانهای دائمی کمک میکند که در زمان مناسب و در محلّ صحیح خود رویش پیدا کنند. کشیدن یا از دستدادن زودهنگام دندانهای شیری میتواند باعث کوچکشدن طول قوس فکّی و درنتیجه نامرتّبشدن دندانهای دائمی -که چند سال بعد رویش مییابند- شود. این موضوع به احتمال زیاد سبب میشود که کودک در آینده نیاز به درمانهای پیچیده و پُرهزینۀ ارتودنسی و جرّاحی فک برای اصلاح این مشکلات پیدا کند. بنابراین با توجّه به اهمّیت دندانهای شیری باید این دندانها تا سنّی که بهطور طبیعی میافتند، حفظ شوند.
بافت دندان سه قسمت دارد: یک قسمت فوقانی که مینای دندان است، در زیر آن عاج دندان قرار دارد و قسمت زیر که به آن عصب دندان میگوییم. عصب از مجموعۀ عروق و عصب تشکیل شده که حیات دندان را حفظ میکند. وقتی پوسیدگی ایجاد میشود، رشد میکند و وارد مینای دندان و عاج میشود، برای فرد دردناک میشود و فرد آن را احساس میکند. وقتی از عاج میگذرد و وارد ناحیۀ عصب میشود، میتواند درگیریهایی را ایجاد کند که منجر به مرگ عصب شود. به دنبال این اتّفاق در انتهای عصب میتوانیم آبسههایی داشته باشیم که این آبسهها خودش مشکلات بعدی را ایجاد میکند. وقتی شما یک آبسه در ریشه داشته باشید و این درمان بهموقع انجام نشود (مثل عفونتهای دندانهای قدامی بچّهها)، قسمتهایی از صورت را هم درگیر میکند و میتواند خطراتی را برای چشم ایجاد کند. این از موارد اورژانس است که باید ظرف ۲۴ ساعت درمان انجام شود. مسائل جانبی پوسیدگی خیلی نگرانکنندهتر است و در جامعۀ ما از این مسئله غفلت میشود.
زمانی که دندانهای شیری کودک عفونت میکند، چون در زیر آن دندانهای دائمی وجود دارد، این عفونت میتواند در دندانهای دائمی هم اثر بگذارد. هر عفونتی که در دندان شیری باشد، این عفونت در مجاورت جوانۀ دندان دائمی قرار میگیرد. وقتی این درمان انجام نشود، میتواند روی دندان دائمی اثرگذار باشد و آن را کاملاً تخریب کند. گاهی میتواند فرم دندان دائمی را به نحوی ایجاد کند که دندان حالت عدم تشکیل دارد؛ یعنی نیمۀ دندان تشکیل نمیشود. این یکی از عوارض عفونت دندانهای شیری برای دندانهای دائمی است.
دندانهای شیری- که از حدود شش ماهگی در دهان نوزاد ظاهر میشوند- دقیقاً همان عملکرد دندانهای دائمی را دارند؛ یعنی تأمین فرایند جویدن و زیبایی به اضافۀ چند عملکرد دیگر مانند حفظ ارتفاع صورت، جلوگیری از تحلیل استخوان و ... ، امّا دو وظیفۀ بسیار مهمّ دیگر نیز بر عهدۀ دندانهای شیری است که نقش فوقالعاده مهمّی در عملکرد صحیح دندانهای دائمی در بقیۀ عمر فرد خواهند داشت. یکی از آنها تأمین مسیری برای رویش دندانهای دائمی است. به عبارت سادهتر دندانهای شیری مثل یک راهروی از پیش آمادهشده جهت و مسیر رویش دندانهای دائمی را مشخّص میکنند. نقش مهمّ دیگر حفظ فضای لازم برای رویش دندانهای دائمی است که بهتدریج با رشد فکّین و اختلاف ابعادی بین آسیاهای شیری و آسیاهای کوچک دائمی فضای لازم برای رویش دندانهای دائمی تأمین میشود.
برای پیشگیری از وقوع مشکلاتی که میتواند در آینده درمانهای پیچیده و پُرخرجی را بر والدین تحمیل کند، در درجۀ اول والدین باید به رعایت بهداشت دندانهای شیری کودک توجّه کنند. اهمّیت دندانهای شیری دست کمی از دندانهای دائمی ندارد، بهخصوص اگر رعایت بهداشت برای کودک نهادینه شود، این اخلاق در بزرگسالی نیز تداوم خواهد یافت.
در صورت مشاهدۀ هرگونه پوسیدگی در دندانهای شیری فوراً برای درمان آن به دندانپزشک مراجعه کنید. حتّی اگر پوسیدگی عصب دندان را نیز درگیر کرده باشد، باز هم امکان نگهداری دندان شیری تا زمان افتادن طبیعی آن و رویش دندان دائمی زیرین وجود دارد. امّا اگر دندان شیری چنان تخریب شده باشد که دیگر قابل نگهداری نباشد، در اغلب موارد و برحسب مدّت زمانی که تا زمان رویش دندان دائمی باقی مانده، استفاده از لوازمی به نام فضانگهدارنده بعد از کشیدن دندان توصیه میشود. این لوازم -که دندانپزشک آن را تجویز میکند- فضا و مسیر رویش دندان دائمی را تا زمان رویش طبیعی آن حفظ کرده و از حرکت سایر دندانها به داخل این فضا جلوگیری میکند.
در برخی شرایط -که فضا از دست رفته باشد- با کمک درمانهای پیشگیریکنندۀ ارتودونسی میتوان فضای از دسترفته را برای رویش دندان دائمی مجدّداً به دست آورد که در مقایسه با مورد قبلی درمانی سختتر و پُرهزینهتر خواهد بود.

 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
آمارها نشان دادهاند که ناباروری یکی از هر هفت زوج را درگیر میکند. چاقی بهصورت مستقیم و غیرمستقیم بر قدرت باروری اثر میگذارد. چاقی در جهان در حال افزایش است. در برخی کشورها حدود پنجاه درصد از جمعیت اضافهوزن دارند.
چگونه میتوانم بفهمم که اضافهوزن دارم یا چاق هستم؟
روش معمول برای اینکه بفهمید اضافهوزن دارید یا چاق هستید، محاسبۀ نمایۀ تودۀ بدنی (BMI)است که نسبت قد به وزن را مشخّص میکند که بهصورت قد برحسب متر، تقسیم بر مجذور وزن به کیلوگرم محاسبه میشود. یک نمایۀ تودۀ بدنی سالم بین 18.5 تا 25 است و بین 25 تا 29.9 به عنوان اضافهوزن و بیشتر از 30 به عنوان چاق دستهبندی میشود.
چاقی در مردان
ممکن است این سؤالها ذهن شما را مشغول کرده باشد که آیا مردان چاق دچار ناباروری میشوند؟ آیا اسپرمهای مردان چاق دچار تغییر میشود؟ ما در این زمینه چه کاری میتوانیم انجام دهیم؟
اضافهوزن میتواند روی باروری مردان اثر بگذارد. اگر شما اضافهوزن دارید و تصمیم دارید که در چند سال آینده پدر شوید، پس باید وزن خود را کم کنید. اگر وزن شما در حدّ طبیعی باشد، احتمال اینکه همسرتان باردار شود و یک فرزند سالم داشته باشید، بیشتر است.
چگونه چاقی روی باروری مردان اثر میگذارد؟
چربیهای شکمی و چربیهایی که دور احشای افراد چاق تجمّع پیدا کردهاند، باعث تغییر در سطح هورمونهای مردانه و اختلالات هورمونی میشوند. در مردان چاق سطح هورمونهای مردانه کاهش و در عوض سطح هورمونهای زنانه افزایش مییابد و در نتیجه تولید اسپرم در این مردان با اختلال مواجه میشود. همچنین مردان چاق در عملکرد جنسیشان نیز اختلال دارند و همۀ این عوامل باعث میشود که احتمال پدر شدن این افراد کاهش پیدا کند.
چاقی در زنان
اگر شما در تلاش هستید که باردار شوید، یا قصد دارید که باردار شوید، باید به این نکته توجّه کنید که داشتن اضافهوزن بر احتمال باردار شدن و داشتن یک نوزاد سالم اثر میگذارد و ممکن است مدّت زمان بیشتری طول بکشد تا باردار شوید. اگر تصمیم دارید که در چند سال آینده باردار شوید، وزن خود را تا رسیدن به اندازۀ طبیعی کاهش دهید و با این روش قدرت باروری خود را تقویت کنید.
در زنان چاق میزان ناباروری سه برابر بیشتر از سایر زنان است. در زنان دارای اضافهوزن و زنان چاق حتّی اگر دورۀ ماهانۀ آنان منظّم باشد، هر واحد BMI که به وزنشان اضافه شود، احتمال باردار شدن پنج درصد کاهش مییابد. این زنان حتّی اگر عادت ماهانۀ منظّمی داشته باشند، باز هم میزان عدم تخمکگذاری در آنان بیشتر از سایر زنان است.
چاقی از طریق چند سازوکار باعث ناباروری در زنان میشود:
از طرفی اضافهوزن و چاقی منجر به مقاومت به هورمون انسولین و افزایش سطح هورمونهای مردانه در بدن زنان میشود که این عوامل نیز به نوبۀ خود باعث بههمخوردن تعادل هورمونی زنان و مشکلات تخمکگذاری، کاهش قدرت باروری و ناباروری میشوند. اختلال هورمونی -که در اثر چاقی ایجاد میشود- بر لایۀ داخلی رحم -که آندومتر نامیده میشود- اثر منفی میگذارد و در نتیجه باعث کاهش لانهگزینی جنین و افزایش میزان سقط میشود.
چاقی در زنان بر نتیجۀ روشهای کمکباروری اثر میگذارد!
در زنان چاق و دارای اضافهوزن داروی بیشتری برای تحریک تخمکگذاری باید استفاده شود و تعداد تخمکهایی که در این زنان پس از تحریک تخمکگذاری بهدست میآید، کمتر است. میزان بارداری و تولّد نوزاد زنده به دنبال استفاده از روشهای کمکباروری در زنان چاق و دارای اضافهوزن نسبت به زنان دارای وزن طبیعی کمتر است.
چگونه میتوانم وزن خود را کم کنم؟
با یک برنامۀ غذایی سالم و ورزش منظّم شما میتوانید وزن خود را به میزان مناسب برسانید.
 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
بسیاری از مادران در حالی که فرزندشان از رشد مناسبی برخوردار است، از بیاشتهایی و بیمیلی کودک به غذا خوردن شکایت دارند. یکی از دلایل مهمّ بیاشتهایی کودکان مصرف موادّی است که به عنوان تنقّلات شناخته میشود. بهخصوص اگر این مواد قبل از غذای اصلی خورده شود، باعث سیری کودک میشود و موجب میشود که کودک غذای اصلی خود را نخورد. در این شرایط مادران از روشهایی برای ترغیب کودک به غذا خوردن استفاده میکنند که به نظر درست نمیرسد و متأسّفانه هیچکدام هم موفّق نیستند. در ادامه به چند نمونه از این روشها اشاره میکنیم:
اجرای هر کدام از روشهای پیشگفته باعث میشود که کودک حالت دفاعی به خود گیرد و با بیرونریختن غذا و تفکردن غذا یا حتّی استفراغکردن از خوردن غذا خودداری کند.
با کودک بیاشتها چگونه رفتار کنیم؟
در نهایت سعی کنیم که غذا خوردن برای کودک ما یک تجربۀ شیرین و دلچسب باشد تا بدون هیچ مشکلی غذای خود را میل کند تا نتیجۀ آن آرامش خیال و انگیزۀ بیشتر مادران برای تهیّۀ غذاهای مناسب و متنوّع برای فرزندانشان باشد.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
با وجود سخنانی که دربارۀ برابری حقوق زن و مرد مطرح میشود، مردان و زنان تفاوتهای فراوانی از نظر ظاهری، روحیات و ساختمان بدن با یکدیگر دارند. وقتی سلولهای جنسی زن و مرد (اسپرم و تخمک) با هم ترکیب میشوند، در صورتی که با اسپرم کروموزوم Y همراه باشد، جنین تشکیلشده مذکّر به حساب میآید و در صورتی که با اسپرم کروموزوم X همراه باشد، جنین تشکیلشده مؤنّث خواهد بود. امّا برای ایجاد ارگانهای جنسی مردانه و ایجاد ظاهر پسر در نوزاد، تشکیل و اثر کردن هورمون خاصّی به نام تستوسترون الزامی است و در صورت عدم ساختهشدن یا عدم تأثیر تستوسترون (مثلاً به دلیل اشکال در گیرنده) نوزاد ظاهر دخترانه خواهد داشت، حتّی اگر کروموزوم Y با اسپرم وارد تخمک شده باشد.
بنابراین از دوران جنینی وجود هورمون تستوسترون (هورمون مردانه) الزامی است و از دوران بلوغ افزایش آن آثار مختلفی دارد ازجمله: ایجاد صفات ثانویۀ جنسی (موهای جنسی و تغییر صدا)، تشکیل عضلات مردانه و قوی، رشد آلت تناسلی، ایجاد تمایلات جنسی، تولید اسپرم، افزایش تراکم استخوان، تحریک خونسازی در استخوان، افزایش سوختوساز چربی و حتّی تأثیر روی مغز و ایجاد رفتارهای مردانه (رفتارهای تهاجمیتر، اعتماد به نفس و رفتارهای رقابتی). طبیعتاً در صورت کاهش غیرطبیعی تستوسترون سرم به هر دلیل، علائم آن ظاهر خواهند شد، مانند کاهش میل جنسی، اختلال نعوظ، نازایی، ضعف و کاهش حجم عضلات، کاهش موهای جنسی و موهای صورت و بدن، کمخونی، پوکی استخوان، تورّم پستان، احساس افسردگی، اختلال تمرکز و احساس گُرگرفتگی.
حال آیا میدانید که؟
ابتلا به دیابت نوع دو، سندرم متابولیک، بیماری انسدادی مزمن ریه COPD، پوکی شدید استخوان و شکستگیهای غیرعادّی.
درست است که وقتی سن به پنجاهمیرسد، به جاهایمختلف بدن فشار خواهد آمد، امّا این بدان معنی نیست که همۀ مشکلات را به گردن سن بیندازیم و دنبال تشخیص و درمان علل احتمالی مثل کمبود تستوسترون نباشیم.

 پگاه رفیعا - کارشناس ارشد سلولی و مولکولی
پگاه رفیعا - کارشناس ارشد سلولی و مولکولی
21 جولای مصادف با 30 تیر، روز جهانی عقبماندگی ذهنی نامگذاری شده است. عقبماندگی ذهنی یکی از بزرگترین مشکلات جامعۀ امروزی است که خانوادههای زیادی در سراسر دنیا با آن درگیرند و متأسّفانه تا به امروز درمانی برای آن پیدا نشده است. در این نوشتار مروری گذرا بر این بیماری و علل ایجاد آن داریم.
بنا به تعریف انجمن روانپزشکی امریکا عقبماندۀ ذهنی به فردی اطلاق میشود که سطح ضریب هوشی (IQ) پایینتر از هفتاد و مشکلات در یادگیری و سازگاری اجتماعی دارد که این علائم تا قبل از هجده سالگی بروز میکند.
عقبماندگی ذهنی دو تا سه درصد از هر جمعیتی را درگیر میکند. دلایل زیادی برای عقبماندگی ذهنی وجود دارد، مانند ژنتیک و اختلالات کروموزومی، عفونتهای دوران بارداری، استفاده از داروهای خاص و الکل در دوران بارداری، داشتن سابقۀ خانوادگی، نارس بودن نوزاد و بروز مشکلاتی در زمان زایمان و پس از تولّد.
سببشناسی عقبماندگی ذهنی
بهطور کلّی عوامل ایجاد عقبماندگی ذهنی در دو دسته جای میگیرند:
عوامل ژنتیکی
در هر نوزاد تازه متولّد شده احتمال خطر کمی برای ابتلا به عقبماندگی ذهنی وجود دارد، امّا این احتمال در خانوادههایی که دارای یک فرزند عقبماندۀ ذهنی هستند، بسیار بیشتر است که این مسئله نشاندهندۀ سهم مهمّ عوامل ژنتیکی در بروز عقبماندگی ذهنی در حدود هفتاد درصد است.
ناهنجاریهای ژنتیکی به دو دستۀ ناهنجاریهای کروموزومی و ناهنجاریهای تکژنی تقسیم میشوند که در ادامه به شرح هر یک میپردازیم:
ناهنجاریهای کروموزومی علّت 4 تا 28 درصد از عقبماندگیهای ذهنی است. کروموزومها درون سلولهای انسانی قرار دارند. هر فرد طبیعی دارای 46 کروموزوم است که 23 تای آن را از پدر و بقیه را از مادر به ارث میبرد. هرگونه تغییر در تعداد و ساختار (حذف، مضاعفشدگی و جابهجاییهای متعادل و نامتعادل) این کروموزومها میتواند منجر به بروز مشکلات متعدّدی ازجمله عقبماندگی ذهنی شود.
شایعترین علّت عقبماندگی ذهنی سندرم داون (تریزومی 21) است که در اصطلاح عموم به این افراد «منگولیسم» گفته میشود. در این بیماری کودک مبتلا دارای 47 کروموزوم است (3 کروموزوم 21). علّت اصلی ایجاد کنندۀ سندرم داون جدا نشدن کروموزومهای شمارۀ ۲۱ مادری است که این خطر با افزایش سنّ مادران رابطه دارد؛ بهعلاوه عدم جدایی کروموزوم پدری یا جابهجایی بین کروموزومها نیز میتواند دلیل این اتّفاق باشد. افراد مبتلا به سندرم داون توان ذهنی پایینتر از حدّ میانگین دارند و بهطور معمول دچار ناتوانی ذهنی خفیف تا متوسّطاند. تعداد کمی از مبتلایان به سندرم داون دچار ناتوانی شدید ذهنیاند. از دیگر مشکلات این افراد میتواند محدودیت و تأخیر رشدونمو، ناهنجاریهای فک و صورت، ناهنجاریهای قلبی-عروقی و خطر ابتلای بیشتر به انواعی از بیماریها نظیر آلزایمر، لوسمی و عفونتها نیز باشد. مبتلایان به بیماری ژنتیکی سندرم داون بهطور متوسّط حدود ۳۲ تا ۳۵ سال عمر میکنند.
بعد از سندرم داون، سندرم ایکس شکننده بیشترین و مهمترين علّت كروموزومي ایجادکنندۀ عقبماندگی ذهنی است که اغلب در میان مردان شایع است (در بین مردان یک از هر دوهزار فرد متولّد شده و در بین زنان یک از هر چهارهزار نفر). سندرم ايكس شكننده به دليل نقص در ژني به نام FMR-1 -كه روي كروموزوم ايكس قرار دارد- ایجاد میشود. این اختلال معمولاً با کمتوانی هوشی خفیف تا شدید نمایان میشود. بیشتر کسانی که به این بیماری مبتلا شدهاند، کمتوانی هوشی متوسّطی دارند و تعداد کمی هم نیز کمتوانی هوشی شدید دارند و دچار ناتوانی در یادگیریاند. علاوه بر این، مشکلاتی از قبیل ناتوانی در تمركز بر امور يا تكاليف مختلف، بيشفعّالي، اضطراب، ناتواني در سازگار شدن با تغييرات، داشتن خُلقوخوي ناپايدار، پرخاشگري و افسردگي بهخصوص در سنين نوجواني و مشكلات مربوط به زبان و گفتار نیز میتواند وجود داشته باشد.
عوامل غیرژنتیکی
اقدامات پیشگیرانه در عقبماندگی ذهنی
عقبماندگی ذهنی درمان ندارد، امّا بهترین راه کنترل جلوگیری از بروز آن است. جلوگیری از ظهور عوامل ایجادکنندۀ عقبماندگی ذهنی، بهخصوص عوامل قبل از تولّد -که حدود 57 درصد از علل عقبماندگی ذهنی را به خود اختصاص میدهد- از اهمّیت ویژهای برخوردار است. شناسایی عقبماندگی ذهنی و عوامل دخیل در آن، تعیین نوع و علّت آن در فرد، محاسبۀ احتمال خطر تکرار بر حسب علّت و در نهایت انجام مشاوره و ارائۀ راهکارها و توصیههای مفید گامهای اصلی در مشاورۀ ژنتیک و عقبماندگی ذهنی است.
اقدامات پیشگیرانه برای برخی از انواع عقبماندگی ذهنی از طریق مشاورۀ ژنتیک با احتمال داشتن یک کودک عقبمانده انجام میگیرد. همچنین تضمین تغذیۀ مناسب و ایمنسازی مادر باردار در برابر بیماریهای عفونی و انجام بهموقع غربالگریها در پیشگیری اولیه بسیار مؤثّر است. مادران باردار لازم است از استعمال دخانیات، موادّ مخدّر و مصرف مشروبات الکلی جدّاً پرهیز کنند. از اقدامات پیشگیرانۀ مهمّ دیگر تشخیص زودهنگام بیماریهای متابولیک مانند فنیلکتونوری (PKU) است که نوزاد فاقد آنزیم لازم برای تبدیل گالاکتوز به گلوکز است.
امروزه بیشتر جوامع و سیاستهای نوین سلامت جهانی، مردم را به نگهداری از افراد عقبماندۀ ذهنی در خانۀ خودشان تشویق میکنند و معتقدند شرایط نگهداری این افراد در خانه از شرایط انستیتوها بهتر است، زیرا این افراد از نظر شرایط عاطفی به محیط خاصّی نیازمندند.

 دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
دکتر مانی محیطیاصلی - متخصّص کلیه و مجاری ادراری
نخستین هفتۀ اسفند ماه، هفتۀ ملّی سلامت مردان نامگذاری شده است. مراسم این هفته به همّت وزارت بهداشت، درمان و آموزش پزشکی و با همکاری انجمن اورولوژی ایران، انجمن پزشکان عمومی ایران و سازمان نظام پزشکی برگزار میشود. هفتۀ ملّی سلامت مردان برای اولینبار در سال 1385 به پیشنهاد انجمن اورولوژی ایران نامگذاری شد و قرار شد که در اولین پنجشنبۀ اسفند ماه هر سال پزشکان اورولوژیست داوطلب در مطبّ خود بیمارانشان را بهصورت رایگان ویزیت کنند.
هدف از ویزیت پزشکان جرّاحی کلیه و مجاری ادراری، بیماریابی بیماریهای خاموش است که به مردان و پسران مربوط میشود، مانند بیماریهای مثانه، پروستات، تومورهای کلیه، بیضۀ نزولنکرده در پسران، ناتوانی جنسی، بیاختیاری ادراری گهگاهی یا طولانیمدّت و موارد دیگر که خاموشاند، ولی متأسّفانه آنگونه که در جامعه و در سالهای نهچندان دور به بیماریهای قلبی و عروقی پرداخته شده، به این بیماریها توجّه ویژه نشده است. معمولاً مردان زمانی به پزشک مراجعه میکنند که فرصت درمان از دست رفته یا دوران بهبود بسیار طولانی شده است و این مشکل در روستاها و شهرستانهای کوچک بیشتر به چشم میخورد.
چند بیماری شایع مهم که سلامت مردان را تهدید میکند، عبارتاند از: سرطان مثانه، پروستات، بیضۀ نزولنکرده و ناتوانی جنسی.
سرطان مثانه شایعترین بیماری در کشور ما و در بین مردان است که متأسّفانه ممکن است سالهای سال علامت آن مخفی بماند. در حالی که این بیماری در مراحل اولیه و زمانی که خونریزی بیمار هنوز شدید نشده، با بررسی و انجام آزمایش ادرار و در صورت نیاز سونوگرافی و آندوسکوپی از مثانه قابل تشخیص زودرس و درمان کامل است.
یکی از نشانههای زودرس سرطان مثانه -که در آزمایشها تشخیص داده میشود- وجود خون به صورت لکّهای در آزمایش ادرار معمولیای است که برای یک آقا انجام میشود که در صورت مثبتبودن جواب آزمایش ادرار به بررسی بیشتر با سونوگرافی از مجاری ادراری، همچنین آندوسکوپی مثانه -که روش تشخیص استاندارد تومورهاست- نیاز دارد.
سرطان پروستات نیز در بعضی موارد تقریباً هیچ علامتی ندارد و فقط با انجام آزمایش، معاینه و در صورت لزوم نمونهبرداری تشخیص داده میشود و مردان بالای 40 تا 45 سال نیازمند بررسی و در صورت لزوم پیگیری این موضوع خواهند بود. مردان به دلیل خصوصیات جنسی، رفتاری و شغلی بیش از زنان در معرض بیماریهای واگیر و غیرواگیر قرار دارند.
بیضۀ نزولنکرده یکی از مشکلات پسربچّههاست که در بسیاری از موارد این بیماری به صورت مادرزادی است و هنگام تولّد تشخیص داده و به یک اورولوژیست ارجاع داده میشود. ولی در موارد زیادی نیز دیده شده که در یک یا دوسالگی خود را بیشتر نشان میدهد و والدین متوجّه عدم حضور بیضه در کیسۀ مربوط به خود نمیشوند و در نتیجه بیضه در شکم باقی میماند که مشکلات دیگری را در صورت درمان نکردن ایجاد میکند که از آن جمله میتوان تومورها و سرطانهای بیضه، پیچش و پیچخوردگی بیضهها و ناباروری را نام برد.
ناتوانی جنسی نیز یکی دیگر از موارد مهم است که نیازمند توجّه درخور و شایسته است. این مشکل در بین حدود سی درصد از آقایان شایع است و توجّه نکردن به آن موجب سردی روابط خانوادگی، کشمکش در خانواده و طلاق میشود، در حالی که در بسیاری از موارد با انجام آزمایشها و بررسیهای تکمیلی تخصّصیتر قابل درمان است.
ناتوانی جنسی غیر از ُبعد روانی و فشار روحی -که به بیمار وارد میکند و نیازمند توجّه است- باید از نظر جسمانی نیز مورد توجّه قرار گیرد و بررسی کامل شود؛ چرا که در بعضی موارد علامت و هشدار شروع یا همزمانی با بیماری دیگری مثل پروستات یا بیماری قلبی است که ممکن است قبل از شروع آن بیماریها ظاهر شده باشد و در نتیجه باید با توجّه به سنّ فرد، موارد دیگر را نیز در نظر داشت که این مسئله را متخصّصان اورولوژی بررسی میکنند.
امّا برخی علائم که مردان باید آن را جدّی بگیرند و به پزشک مراجعه کنند، شامل موارد زیر است:
درد قفسۀ سینه، احساس فشار روی قلب یا تنگی نفس، بزرگشدن بیدلیل شکم و چاقی شکمی، افزایش پیدرپی سایز شکم و کمربند شلوار آقایان.
بیمیلی جنسی که میتواند ناشی از اختلال در عروق و مشکل خونرسانی آلت باشد؛ بسیاری از آقایان ابتدا از قرصهایی مانند ویاگرا استفاده میکنند که در صورت ابتلا به بیماری دیگری مثل بیماری قلبی و عروقی برایشان دردسرساز خواهد شد. تکرّر ادرار -که اغلب آقایان آن را ناشی از بالا رفتن سن میدانند- و ضعیفشدن جریان و قطر ادرار، اختلال در تخلیۀ ادرار و شبادراری شدید از مواردی است که معمولاً در اثر بزرگی خوشخیم پروستات به وجود میآیند، یا ناشی از التهاب پروستاتاند و در مراحل اولیه قابل درماناند.
بهطور کلّی در زمینۀ علائم بدنی، خانمها بیشتر به علائم بدن گوش میکنند و مراجعۀ آنان به پزشکان بیشتر است و در نتیجه بدنشان در وضعیت سالمتری قرار دارد؛ در صورت بیماری نیز معمولاً بیماریهای زنان در مراحل ابتدایی تشخیص داده میشود و قابل درمان است. امّا اغلب آقایان بسیار کمتر به پزشک مراجعه میکنند و اغلب از عبارت «خودش خوب میشود» و «چیزی نیست» استفاده میکنند و تا زمانی که علائم بیماری پیشرفت نکند و آنها را تحت فشار نگذارد، آن را انکار میکنند و در بسیاری موارد دیرتر مراجعه صورت میگیرد که توصیه میکنیم در صورت مشاهدۀ هرگونه علائم غیرطبیعی -که چند مورد آن توضیح داده شد- با یک پزشک مربوط مشاوره داشته باشند.
توصیۀ آخر -که به صورت یک توصیۀ بهداشتی است و برای همۀ موارد و همۀ سنین سودمند است- شامل اجتناب در رفتارهای پرخطر است که برخی را ذکر میکنیم:
امید است که با رعایت اصول و قوانین زندگی، بیماری حادّی برای کسی ایجاد نشود، یا در صورت ابتلا به آن در مراحل اولیه و کاملاً قابل درمان باشد.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
یائسگی بخشی طبیعی از زندگی زنان است. معمولاً وقوع یائسگی هنگامی تأیید میشود که یک خانم دوازده ماه متوالی پریود نشده باشد. یائسگی همانند بارداری و بلوغ، مرحلهای طبیعی، جدید و فیزیولوژیک از زندگی زنان را تشکیل میدهد که به عنوان نقطۀ عطفی در زندگی یک زن در نظر گرفته میشود. این مرحله فرصتی برای شکوفا شدن، بلوغ فکری، جنسی و رسیدن به آرامش در زنان است. گرچه اهمّیت عادتهای سالم رفتاری در سنین جوانی را نباید دست کم گرفت، افراد در سنین میانسالی با دیدی سرشار از باور، درک و علاقه به زندگی نگاه میکنند. همچنین پزشکانی که با زنان در دوران یائسگی سروکار دارند، فرصت جالب توجّه و در نتیجه مسئولیت مهمّی در ارائۀ خدمات پیشگیری و درمانی دارند.
یائسگی مرحلهای تدریجی است که میتواند در طیّ چند سال اتّفاق بیفتد. میانگین سنّ یائسگی نزدیک 51 سالگی است، امّا در هر زمانی بین 45 تا 55 سالگی نیز میتواند رخ دهد. سنّ هنگام یائسگی بهصورت ژنتیکی تعیین میشود. در این زمان ساخت هورمون استروژن و پروژسترون در تخمدانها کاهش مییابد؛ این هورمونها دوران قاعدگی را در زنان تنظیم میکنند.
عواملی که میتواند سنّ یائسگی را جلوتر بیندازد، عبارتاند از:
سیگار
زنانی که سیگار میکشند، زودتر دچار یائسگی میشوند، زیرا نیکوتین سیگار سبب کاهش ترشّح هورمونهای تخمدانها میشود و توازن سوختوساز بدن را مختل میکند. سیگار کشیدن سنّ یائسگی را به مدّت یکونیم تا دو سال جلوتر میاندازد. میان تعداد سیگارهایی که فرد کشیده است و طول مدّت سیگاریبودن و جلو افتادن یائسگی رابطه وجود دارد. حتّی در افرادی که سیگار را ترک کردهاند، آثار سیگار کشیدن بر سنّ یائسگی همچنان دیده میشود.
شیمیدرمانی یا پرتوتابی لگن
شیمیدرمانی یا پرتوتابی لگن -که از درمانهای بیماری سرطان است- میتواند محرّکی برای یائسگی باشد و باعث ظهور علائمی نظیر گُرگرفتگی در طیّ دورههای درمان یا برای سه تا شش ماه شود.
برداشتن هر دو تخمدان یا رحم
در مواردی که نیاز به برداشتن تخمدانهاست، یائسگی نیز سریعاً رخ میدهد و تمامی علائم آن نیز بروز میکند. برداشتن رحم بهتنهایی موجب یائسگی نمیشود، زیرا تخمدانها وظیفۀ ترشّح هورمونهای استروژن و پروژسترون را برعهده دارند. به همین دلیل توصیه میشود که تخمدانها بیدلیل برداشته نشوند.
سایر موارد
زندگیکردن در ارتفاع بالاتر با وقوع یائسگی در سنین پایینتر همراه است. زنان چپدست نیز در سنین پایینتر یائسه میشوند.
علائم و نشانههای یائسگی:
گُرگرفتگی
گُرگرفتگی آغاز ناگهانی قرمزشدن پوست سر، گردن و سینه است که با افزایش تعداد ضربان قلب و احساس گرمای شدید در بدن همراه است. گاهی گُرگرفتگی با تعریق شدید پایان مییابد. مدّت گُرگرفتگی از چند ثانیه تا چند دقیقه متغیّر است و بهندرت حتّی یک ساعت طول میکشد. دفعات گُرگرفتگی و شدّت آن در هنگام شب -که اغلب سبب بیداری از خواب میشود- و در جریان استرسها بیشتر است. در محیط خنک در مقایسه با محیط گرم، تعداد دفعات گُرگرفتگی و شدّت آن کمتر است و مدّت آن نیز کوتاهتر میشود. گُرگرفتگی میتواند بر کیفیت زندگی زن تأثیر بگذارد، یا با کار و فعّالیتهای تفریحی وی تداخل کند. گُرگرفتگی در سال اول بعد از آخرین قاعدگی به حداکثر میرسد و در پنجاه درصد زنان به مدّت چهار تا پنج سال پابرجا میماند.
اختلالات خلقوخو و مشکلات خواب
اکثر زنان (تقریباً 85 درصد) بدون هیچ نوع مشکل خُلقی از دورۀ یائسگی گذر میکنند. زنانی که اعتماد به نفس دارند، همچنان سرزنده و پُرانرژی باقی میمانند و سریعتر در شرایط جسمی جدید خود را به آرامش میرسانند. بعضی از زنان در معرض خطر بیشتری برای شروع جدید افسردگی قرار دارند و این مسئله احتمالاً در اثر تغییرات هورمونی تشدید میشود. زنان مستعد، گروهی از زناناند که در دورۀ قبل از یائسگی مشکلات روانی زمینهای دارند. اختلال الگوهای خواب و گُرگرفتگی ممکن است سبب اختلال ثبات احساسی شود.
سرگیجه و نداشتن تعادل
سرگیجه و نداشتن تعادل ممکن است با بسیاری از بیماریها مرتبط باشد. در صورتی که فکر میکنید به یائسگی ارتباط ندارد، به پزشک مراجعه کنید.
سردرد
سردرد عوامل مختلفی دارد، امّا در مراحل اولیۀ یائسگی سردردها بیشتر و شدیدتر است و علّت اصلی آن کاهش استروژن است.
علائم دستگاه تناسلی خارجی
از علائم دستگاه تناسلی خارجی تغییرات دستگاه تناسلی و ادراری، همچنین نازکشدن سطوح مخاطی واژن است که با التهاب واژن، خشکی واژن، خارش در موقع نزدیکی و تنگی واژن همراه است. گاهی به دنبال نازکشدن مخاط پیشابراه و مثانه سوزش ادرار، بیاختیاری فوریتی و تکرّر ادرار، همچنین عفونتهای راجعۀ مجاری ادراری رخ میدهد. خشکی واژن مشکلی شایع در طی و بعد از دوران یائسگی در زنان است، هرچند که کاهش رطوبت واژن در هر سنّی میتواند رخ دهد. خشکی واژن علامت واضح تحلیل واژن است. تحلیل واژن عبارت است از نازکشدن و التهاب دیوارۀ واژن در اثر کاهش هورمون استروژن.
علائم ادراری
بیاختیاری ادراری یا فقدان کنترل مثانه یک مشکل رایج است. شدّت آن از خروج گاهوبیگاه ادرار در هنگام سرفه یا عطسه تا نیاز فوری به دفع ادرار است که بهصورت بسیار ناگهانی متغیّر است، طوری که نمیتوانید بهموقع به توالت برسید. چنانچه بیاختیاری ادراری فعّالیتهای روزانه را تحت تأثیر قرار میدهد، بدون تردید و تأمّل به پزشک مراجعه کنید. برای اغلب افراد تغییرات ساده در شیوۀ زندگی یا درمانهای پزشکی میتواند باعث توقّف بیاختیاری ادراری شود.
مشکلات جنسی
اختلال عملکرد جنسی شایع است که چهل درصد زنان این مشکلات را گزارش میکنند. علل آن شامل موارد زیر است:
افسردگی یا اضطراب، معضلات ارتباطی، استرس، خستگی، سابقۀ سوء استفادۀ جنسی، استفاده از داروها و مشکلات فیزیکی که فعّالیت جنسی را ناراحتکننده میکنند (مانند اندومتریوز و نازکشدن واژن).
در طیّ گذر از یائسگی درد در هنگام نزدیکی جنسی افزایش مییابد و میل جنسی کاهش مییابد امّا انگیزش جنسی، دفعات نزدیکی جنسی و لذّت جنسی تغییری نمیکند.
کاهش عملکرد شناختی
آلزایمر شایعترین نوع زوال عقل است که در آن بعد از گذشت چند سال از ابتلای علائمی نظیر از دستدادن حافظۀ موقّت، بهتدریج با ازبینرفتن قدرت تشخیص زمان، افسردگی شدید و کاهش قدرت تکلّم به اوج خود میرسد و سرانجام طیّ پنج تا ده سال از بروز علائم، مرگ در اثر مشکلات تنفّسی را به دنبال خواهد داشت. زنان حدود سه برابر بیشتر از مردان دچار بیماری آلزایمر میشوند. استروژن میتواند از عملکرد دستگاه عصبی حفاظت کند. گزارش شده است که تجویز کوتاهمدّت استروژن به بیماران مبتلا به آلزایمر عملکرد شناختی آنان را بهبود میبخشد.
پوکی استخوان
پوکی استخوان با کاهش تودۀ استخوان و آشفتگی ریزساختاری بافت استخوان مشخّص میشود و در نتیجه شکنندگی استخوان افزایش مییابد و خطر شکستگی با ضربۀ اندک یا بدون ضربه افزایش پیدا میکند. خطر شکستگی ناشی از پوکی استخوان در زنان به تودۀ استخوان در هنگام یائسگی و سرعت اتلاف استخوان به دنبال یائسگی بستگی دارد. اتلاف استخوان در زنان یائسه عمدتأ به دلیل کمبود استروژن است. ناتوانیهای مربوط به پوکی استخوان شامل موارد زیر میشود:
کمردرد، کاهش قد و تحرّک، شکستگیهای تنۀ مهرهها و استخوانهای دیگر اندامها و افتادن دندانها.
عواملی که زنان را در معرض خطر بالای شکستگی قرار میدهد، عبارتاند از:
بنابراین برای بررسی مقدار اتلاف استخوان در موارد یادشده، سنجش تراکم استخوان باید انجام گیرد.
توصیه میشود زنان هر روز 1000 تا 1500 میلیگرم کلسیم و 400 تا 800 واحد ویتامین D مصرف کنند. همچنین ترک سیگار و ورزش منظّم نیز در کاهش خطر پوکی استخوان مؤثّر است.
بیماری قلبی- عروقی
بیماری قلبی- عروقی علّت اصلی مرگ در زنان و مسئول تقریباً 45 درصد موارد مرگومیر آنان است. سن و سابقۀ خانوادگی جزء عوامل خطر اصلاحناپذیر محسوب میشوند. عوامل خطر اصلاحپذیر شامل چاقی، شیوۀ زندگی بیتحرّک و استعمال دخانیات است. عوامل طبیّ مربوط به افزایش خطر بیماری قلبی، دیابت، فشار خون بالا و چربی خون بالا هستند. مشاوره با زنان برای تغییر عوامل خطر اصلاحپذیر و درمان کافی دیابت و فشار خون و چربی از بخشهای مهمّ مراقبت جامع از زنان میانسال است.
سرطان پستان
یکی از نگرانیهای اصلی در زمینۀ سلامت زنان یائسه، سرطان پستان است که شایعترین سرطان در زنان و دومین علّت اصلی مرگ ناشی از سرطان محسوب میشود.
عوامل خطر سرطان پستان عبارت است از: سن، سابقۀ خانوادگی، پریود زودرس، یائسگی دیررس و سابقۀ بیماری پستان در خود فرد.

 هدیه فاضل تولمی - کارشناس ارشد ژنتیک
هدیه فاضل تولمی - کارشناس ارشد ژنتیک
سقط جنین در اوایل حاملگی چنان شایع است که برخی از متخصّصان زنان آن را یک واقعۀ طبیعی در تولید مثل افراد تلقّی میکنند. امّا این تلقّی پذیرفتن سقط را برای زنان سادهتر نمیکند.
چند ماه بعد از تولّد اولین فرزندم تصمیم گرفتم که هر چه زودتر دوباره باردار شوم. میخواستم فرزندانم از نظر سنّی به هم نزدیک باشند؛ هرچه نزدیکتر، بهتر. زمانی که پسرم سیزده ماهه بود، به آرزویم رسیدم و فهمیدم که باردارم؛ امّا قبل از اینکه شانس این را داشته باشم که این خبر را به همسرم بدهم -که آن زمان خارج از کشور بود- سقط کردم.
فقط پنج هفته از بارداریام گذشته بود؛ راستش را بخواهید، اگر ما قصد بچّهدارشدن نداشتیم، شاید من متوجّه نمیشدم که قاعدگیام به تعویق افتاده؛ به همین دلیل وقتی به این راحتی سقط کردم، متعجّب شدم. پزشکم به من میگفت که امثال من کم نیستند و پانزده درصد از حاملگیهای تأییدشده با تست و بیش از نیمی از همۀ حاملگیها، طیّ سه ماهۀ اول به سقط میانجامند. از طرفی او به من اطمینان میداد که این سقط نتیجۀ خطای من نیست و تنها یک اتّفاق بوده؛ امّا همۀ اینها باعث تسکین من نمیشد. فقط زمانی توانستم آرام شوم که فهمیدم طبق آمار بیشتر مواقع سقط جنین فقط یکبار اتّفاق میافتد.
اگر شما سقط جنین را تجربه کردهاید، احتمالاً دلتان میخواهد دلیل این اتّفاق و راههای جلوگیری از وقوع مجدّد آن را بدانید. برای شروع، آرامش خود را حفظ کنید. چون در حاملگی یا حاملگیهای بعدی به احتمال هشتاد درصد فرزند سالمی خواهید داشت. در گام بعدی، بپذیرید که شاید شما هرگز دلیل سقط را نفهمید. بیشتر مواقع سقط یک اتّفاق تصادفی و بدون دلیل مشخّص است.
زمانی که دو یا سه یا تعداد بیشتری سقط (سقط مکرّر) داشتهاید، ممکن است سرانجام به این نتیجه برسید که پای یک مشکل طبّی در میان است؛ مشکلی که منجر به پایانیافتن خودبهخودی بارداریهایتان میشود. امّا گاهی در بعضی موارد برای سقطهای مکرّر دلیل شناختهشدهای وجود ندارد. مثل بسیاری از زنانی که حاملگی ناموفّق داشتهاند؛ من هرگز نخواهم دانست که چرا سقط جنین کردهام. امّا من دو ماه بعد مجدّداً باردار شدم. فرزند دومم دو هفته بعد از جشن تولّد دوسالگی برادرش متولّد شد. همانطور که دلم میخواست آنها به اندازۀ کافی از نظر سنّی به هم نزدیکاند.
شایعترین علل سقط و سقطهای مکرّر!
حداقل شصت درصد سقطها در اوایل حاملگی به دلیل ناهنجاریهای کروموزومها اتّفاق میافتد. کروموزومها ساختارهای ظریفی در سلولها هستند که حاوی ژنهای حامیاند. هر کدام از ما 23 جفت از آنها را داریم، یک ست 23 تایی از مادر و یک ست از پدر.
گاهی به دلیل نقص در اسپرم و یا تخمک در زمان لقاح، کروموزومها نمیتوانند چیدمان درستی داشته باشند. بنابراین جنین ایجادشده دارای اختلال کروموزومی است و این نوع حاملگی اغلب به سقط میانجامد. زوجهایی که دو یا تعداد بیشتری سقط جنین بهصورت متوالی داشتهاند، گاهی با انجام تستهای ژنتیک متوجّه میشوند که حامل اختلالات کروموزومیاند که اگرچه خودشان را تحت تأثیر قرار نداده، مانع از تداوم حاملگی میشود.
آنچه میتوانید انجام دهید:
اگر یک سقط جنین داشتهاید، صبور باشید. احتمالات به نفع شماست. به احتمال زیاد در حاملگی بعدی فرزند سالمی به دنیا خواهید آورد. اگر دوباره سقط کردید، محصول سقط را در صورت امکان در محلول نرمالسالین یا آب استریل نگه دارید و آن را برای انجام تست کروموزومی به پزشکان تحویل دهید. اگر معلوم شود که از لحاظ کروموزومی طبیعی است، باید فوری به دنبال سایر علل باشیم که میتواند قابل درمان نیز باشد.
اگر شما رحمی با شکل یا تقسیمبندی ناهنجار دارید -به اصطلاح سپتوم رحمی- جنین نمیتواند بهدرستی جایگزین شود؛ یا حتّی اگر لانهگزینی اتّفاق بیفتد، جنین نمیتواند موادّ مغذّی لازم را به اندازۀ کافی برای ادامۀ حیات در اختیار داشته باشد؛ بنابراین سقط اتّفاق میافتد. حدود ده درصد از سقطها به دلیل مشکلات رحمی است. یک سرویکس ضعیف یا ناکارآمد میتواند دلیل دیگری برای سقط جنین باشد؛ زیرا در پایان سه ماهۀ اول، رشد جنین به حدّی است که دهانۀ رحم شروع به قیفیشدن میکند. اگر سرویکس ضعیف باشد، نمیتواند جنین را در داخل رحم حفظ کند.
آنچه میتوانید انجام دهید:
احتمال دارد تا زمانی که سقطهای مکرّر نداشته باشید، پزشک شما به این مشکل توجّه نکند. خبر خوب این است که سپتوم رحمی با عمل جرّاحی سرپایی هیستروسکوپی قابل درمان است. پزشک شما میتواند با انجام سرکلاژ (بخیهزدن دهانۀ رحم) آن را بسته نگاه دارد. احتمال دارد که شما برای بخشی از دوران حاملگیتان نیاز به استراحت بیشتر یا بستریشدن در بیمارستان داشته باشید.
اگر در نظر بگیرید که بدن یک زن اسپرم را به عنوان یک شیء خارجی تلقّی میکند، بدون شک هیچگاه بارداری اتّفاق نمیافتد. امّا در بیشتر مواقع تخمک لقاحیافته این پیام را به بدن زن میفرستد: با من مثل یک میکروب برخورد نکن! بنابراین حاملگی بدون هیچ مشکلی ادامه پیدا میکند. در بعضی موارد جنین از طرف بدن زن پذیرفته نمیشود. آنتیبادیهای آنتیفسفولیپید یا آنتیبادیهایی که به بافتهای خودی ازجمله جنین حمله میکنند، دلیل بسیاری از سقطهایی است که شاید در نگاه اول در دید پزشک جزو سقطهای غیرقابل توضیح باشد.
آنچه میتوانید انجام دهید:
هنوز تحقیقات زیادی در این زمینه انجام نشده، امّا در بسیاری از افراد، درمان با هپارین و آسپرین یا برخی از استروئیدهای خاص با موفّقیت همراه بوده است.
مشکلات تیروئیدی و دیابت کنترلنشده، هر دو سبب ایجاد شرایط نامطلوب رحمی میشوند. این شرایط بقای جنین در رحم مادر را سخت و گاهی غیرممکن میکند.
آنچه شما میتوانید انجام دهید:
طبق توصیۀ پزشکان شیوۀ زندگیتان را تغییر دهید؛ رژیمهای توصیهشده را پیگیری کنید تا دیابتتان تحت کنترل قرار بگیرد. اختلالات تیروئید اغلب با مصرف داروها بهبود مییابند.
بهتازگی مشخّص شده که یکی از دلایل مهمّ سقط، سندرم تخمدان پلیکیستیک است. زنان PCOS دارای سطح بالایی از هورمون تستوسترون -که هورمونی مردانه است- هستند که باعث ایجاد بینظمی در روند تخمکگذاری و قاعدگی آنان میشود. PCOS حتّی در زنان غیرمبتلا به دیابت، باعث مقاومت به انسولین میشود که موجب عدم تکامل دیوارۀ آندومتر میشود. تخمین زده شده که بین پنج تا ده درصد از زنان در سنّ تولید مثل مبتلا به PCOS هستند.
آنچه شما میتوانید انجام دهید:
مشاهده شده که درمان با متفورمین (گلوکوفاژ) در کاهش میزان سقط در زنان PCOS مؤثّر بوده است.
بسیاری از میکروارگانیسمها بدون هیچ ضرری، حتّی به شکل مفید در دستگاه تناسلی زن و مرد زندگی میکنند. امّا برخی از باکتریهای خاص میتوانند مشکلاتی از قبیل افزایش احتمال سقط ایجاد کنند. ازجمله این باکتریها مایکوپلاسماهومینیس و اوره آپلاسما اوره آلیتیکم هستند. عفونت با این باکتریها در زنان میتواند سبب التهاب آندومتر (پوشش درونی رحم) و در نتیجه مانع رشد جنین شود. البته علائم خاصّی وجود ندارد، تنها راه ممکن برای اینکه بفهمید شما یا همسرتان ناقل این باکتری هستید، آزمایش خون است.
آنچه شما میتوانید انجام دهید:
این عفونتها اغلب بهآسانی با آنتیبیوتیکها از بین میروند.
نیکوتین از جفت عبور میکند و در ترکیب خونی و رشد جنین تأثیر میگذارد. میزان سقط جنین در سیگاریها تقریباً دو برابر افراد غیرسیگاری است. همچنین نوشیدن بیش از سه تا پنج فنجان قهوه در روز، با وقوع سقط در ارتباط است. مصرف مخدّرها و الکل (حتّی بهصورت تفریحی) در زمانی که شما قصد بارداری دارید (یا در طول دوران حاملگی)، احمقانه است. احتمال سقط جنین در زنان با مشاغل خاص مانند کار در مزرعه، اتاق عمل، دندانپزشکی و آزمایشگاهها به دلایل نامشخّص بیشتر از سایر زنان است.
آنچه شما میتوانید انجام دهید:
قبل از اقدام به حاملگی تمام عادتهای مضرّ خود را کنار بگذارید و احتمال لذّتبردن از یک حاملگی موفّق را افزایش دهید. اگر در مورد محیط کارتان نگرانید، با پزشکتان راجع به آن صحبت کنید، یا به وبسایت سازمان حفاظت محیط زیست www.epa.gov مراجعه کنید.
علائم سقط
در اوایل حاملگی لکّهبینی میتواند بیخطر باشد. امّا اگر دردهای کرامپی عضلانی شبیه قاعدگی یا درد شکمی شدید به همراه خونریزی را تجربه کردید، ممکن است تهدید به سقط باشید و باید با پزشک خود تماس بگیرید. احتمالاً پزشک دهانۀ رحم را معاینه میکند که در صورت اتّساع، احتمال سقط وجود دارد. اگر شما یک سقط خودبهخودی زودرس داشتهاید، شاید دیگر نیاز به اقدام پزشکی نباشد. امّا در بعضی مواقع پزشک مجبور است برایتان ساکشن کورتاژ انجام دهد تا باقیماندۀ بافت جنینی- جفتی از رحمتان خارج شود.

 دکتر لیدا محفوظی - متخصّص بیماریهای عفونی
دکتر لیدا محفوظی - متخصّص بیماریهای عفونی
ویروس پاپیلومای انسان، عامل ایجادکنندۀ زگیل تناسلی یک بیماری منتقلشده از راه تماس جنسی است که در ناحیۀ تناسلی خانمها و آقایان ایجاد بیماری میکند. عفونت طولکشیده با برخی از انواع این ویروس عامل ایجادکنندۀ همۀ موارد سرطان دهانۀ رحم است. همچنین این ویروسها عامل ایجادکنندۀ برخی موارد کانسر رکتوم (راستروده)، سرطان ناحیۀ حلق و سایر قسمتهای دستگاه تناسلی مردان و زنان است. سرطان دهانۀ رحم سومین بدخیمی شایع در خانمهاست و صد درصد موارد به علّت این ویروس است.
زگیل تناسلی!
پژوهشهای انجامشده در افراد با فعّالیت جنسی نشان داده است که شیوع آلودگی با زگیل تناسلی بسیار بالاست. از یک درصد در کشور امریکا تا ده درصد در کشورهای اسکاندیناوی -که این میزان در کشورهای کمتر پیشرفته بیشتر است- بیشترین شیوع زگیل تناسلی در 17 تا 33 سالگی است.
سرطان دهانۀ رحم!
سالیانه 500000 مورد سرطان تهاجمی دهانۀ رحم گزارش میشود. تا سال1990 سرطان دهانۀ رحم شایعترین سرطان در خانمها در کشورهای در حال توسعه بود.
عوامل خطر برای ابتلا به ویروس زگیل تناسلی!
این ویروس از سطح پوست به سطح پوست فرد دیگر بهطور مستقیم منتقل میشود و تماس جنسی مهمترین عامل انتقال انواع ویروس زگیل تناسلی شناخته شده است.
واکسنهای در دسترس!
سه نوع واکسن برای ویروس زگیل تناسلی موجود است که تفاوت آنها در تعداد ویروسهای موجود در واکسن است. سه نوع واکسن حاوی چهار، دو و نُه نوع ویروساند. همۀ این واکسنها، واکسنهای پیشگیرانهاند، یعنی برای جلوگیری از ابتلا به ویروسهای زگیل تناسلی و در نتیجه پیشگیری از عواقب ابتلا یعنی سرطانهای مرتبط با آنها هستند. این واکسنها هیچ نقشی در درمان زگیل تناسلی و سرطانهای مرتبط با آن ندارند. در بررسیهای انجامشده ثابت شده که این واکسنها در پیشگیری از ابتلا به عفونت با این ویروسها و پیشگیری از سرطانهای مرتبط کاملاً مؤثّر بودهاند.
توصیههای جهانی برای استفاده از واکسن!
سازمان جهانی بهداشت توصیه میکند که دختران ُنه تا سیزده سال باید به عنوان جمعیت هدف اولیه برای واکسیناسیون ویروس زگیل تناسلی مورد نظر قرار گیرند. همچنین این سازمان توصیه میکند که واکسیناسیون خانمها در سنین بالاتر باید بر اساس توصیههای برنامههای بهداشت عمومی کشورها و بر اساس مصالح آن جامعه و در نظر گرفتن اثربخشی آن تعیین شود.
زمان ایمنسازی!
بررسیها نشان دادهاند که بیشترین اثر پیشگیرانۀ واکسن زمانی است که فرد هنوز به این ویروس مبتلا نشده است. بنابراین بهترین زمان برای واکسیناسیون قبل از شروع فعّالیت جنسی افراد است. واکسیناسیون بعد از ابتلا به ویروس هیچگونه اثری در بهبود عفونت قبلی یا تسریع در روند درمان بیماری زگیل تناسلی یا سرطانهای ناشی از آن نخواهد داشت. امّا توصیه میشود که خانمهای نُه تا سیزده سال- که فعّالیت جنسی خود را آغاز کردهاند- نیز واکسن دریافت کنند؛ هرچند واکسن در افرادی که قبلاً به ویروس مبتلا شدهاند، فایدۀ کمتری دارد. سابقۀ ابتلا به زگیل تناسلی و عفونت بدون علامت با این ویروس و تست پاپاسمیر غیرطبیعی منعی برای واکسیناسیون نیست.
واکسیناسیون در موارد خاص!
واکسن زگیل تناسلی یک واکسن زنده نیست، امّا در خانمهای باردار توصیه نمیشود. در خانمهای شیرده استفاده از این واکسن منعی ندارد. تجویز واکسن در افراد با ضعف سیستم ایمنی نیز منعی ندارد.
برنامۀ واکسیناسیون!
سازمانهای جهانی در سال 2016 دو نوبت واکسن به فاصلۀ شش ماه برای دختران زیر پانزده سال و سه نوبت واکسن برای افراد بالاتر از پانزده سال را در یک دورۀ 24 هفتهای توصیه میکنند.
واکسیناسیون در ایران!
واکسن زگیل تناسلی در ایران موجود است، امّا متولّیان بهداشت عمومی، برنامۀ سراسری واکسیناسیون گروه هدف یعنی خانمهای نُه تا سیزده سال را در ایران تدوین نکردهاند. اگرچه پزشکان متخصّص زنان یا عفونی ممکن است در موارد خاص بنابر صلاحدید خود واکسن را برای برخی بیماران خود توصیه کنند که منعی در این رابطه وجود ندارد.
 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
برای برقراری ارتباط جنسی طبیعی از جانب آقایان، داشتن نعوظ کامل و پایدار الزامی است و اساس چنین نعوظی تجمّع خونی در آلت تناسلی مرد است. پس از مواجهشدن مرد با محرّک جنسی مناسب، جریان خون به آلت تناسلی افزایش مییابد و در قسمتهایی از آن -که اجسام غاری نامیده میشوند- وارد میشود و تجمّع مییابد و با سازوکارهایی از خروج زودهنگام خون جلوگیری میشود. این تجمّع خون و کشیدهشدن بافت اجسام غاری باعث سفتشدن آلت تناسلی میشود. پس از برقراری ارتباط جنسی یا رفع محرّک جنسی ورود خون به اجسام غاری کاهش مییابد و خروج خون تسهیل میشود و با کاهش حجم خون در آن، نعوظ از بین میرود. البته برای برقراری نعوظ نه تنها باید شریانهای خونرسان به آلت و بافت اجسام غاری سالم باشند، بلکه مادّهای به نام نیتریک اکساید باید در سلولهای اجسام غاری افزایش یابد. اشکال در هر کدام از این بخشها منجر به اشکال در نعوظ خواهد شد.
حال آیا میدانید که بعضی از موادّ غذایی میتوانند در کاهش اختلالات نعوذ و رفع ناتوانی جنسی مؤثّر باشند؟!
هندوانه
این میوۀ شب یلدا حاوی ترکیباتی است که میتواند مشابه داروهای درمان اختلالات نعوظ روی عروق خونی تأثیر بگذارد. پژوهشها نشان میدهد که این میوه ممکن است انگیزۀ جنسی را افزایش دهد و بهعلاوه حاوی لیکوپن است که خود آنتیاکسیدانی است که برای قلب، پوست و پروستات مفید است.
قهوه
یک فنجان قهوۀ صبحگاهی بیگمان بیش از یک محرّک ساده برای پُرانرژی بودن در طول روز مفید است و ممکن است یک محرّک برای زندگی عشقی شما نیز باشد. یک بررسی نشان داده است که نوشیدن دو تا سه فنجان قهوه در طول روز احتمال بروز اختلالات نعوظ را در مردان کاهش میدهد که علّت آن اثر کافئین روی عروق و جریان خون است. کافئین در چای، نوشابههای گازدار، بهویژه نوشابههای قهوهای و نوشابههای ورزشی انرژیزا نیز وجود دارد.
شکلات تلخ
مصرف این شکلاتِ نهچندان خوشمزه چند بار در هفته بیگمان برای قلب مفید است و آنچه برای قلب مفید باشد، برای سایر بخشهای بدن نیز مفید است. شکلات تلخ مملوّ از موادّی گیاهی است که فلاوانول نامیده میشوند. این مواد جریان خون را زیاد میکنند و فشار خون را کاهش میدهند. همچنین ممکن است به بافتهای بدن کمک کنند تا مادّهای به نام نیتریک اکساید را بیشتر بسازند. نیتریک اکساید برای ایجاد نعوظ لازم بوده و هدف بسیاری از داروهای شیمیایی درمان اختلالات نعوظ، افزایش این مادّه در بافت آلت است.
میوههای مغزدار یا تنقّلات
مغز گردو حاوی مقدار زیادی آرژنین است و این اسید آمینه برای ساختن نیتریک اکساید در بدن استفاده میشود. همچنین مغز گردو حاوی ویتامین E، اسیدفولیک و فیبر غذایی است. همۀ این مواد برای بدن مفیدند، امّا یادتان باشد که روزانه بیش از چند گرم مغز گردو استفاده نکنید، چون کالری بالایی دارد و شما را چاق میکند. در ضمن این نکات در مورد سایر میوههای مغزدار مثل فندق، پسته و بادام درختی نیز صادق است.
آبمیوههای قرمز
همانطوری که هر گردی گردو نیست، هر آبمیوۀ قرمزی نیز مفید نیست. آبمیوههای طبیعی از میوههای قرمز مثل آب انگور قرمز، آب انار و آب اخته حاوی موادّیاند که به عنوان آنتیاکسیدان برای بدن مفیدند؛ بهعلاوه منجر به افزایش نیتریک اکساید در بدن نیز میشوند.
سیر
اگر بوی نامطبوع سیر برای اطرافیانتان قابل تحمّل است، بیشتر از آن استفاده کنید. با افزایش سن رسوب کلسترول در جدار عروق (آترواسکلروز) منجر به کاهش جریان خون میشود. جالب است بدانیم، اولین عروقی که در بدن با این پلاکهای رسوبی تنگ میشوند، عروق خونرسان به قلب (کرونر) و عروق خونرسان به آلت تناسلی (هیپوگاستریک) هستند؛ به همین دلیل اولین علامت تنگی عروق کرونر قلب ممکن است اختلالات نعوظ باشد. سیر در رژیم غذایی ممکن است با کاهش تشکیل این پلاکهای رسوبی به حفظ سلامت و پاکماندن عروق در سنّ بالا کمک کند و در نتیجه مانع از بروز اختلالات قلبی و ناتوانی جنسی شود.
ماهی
این غذای لذیذ شمالیها اگر از دست آلودگی محیط و آب در امان بماند، حاوی منابع غنیای از اسیدهای چرب امگا-3 است و این مادّه نیز در بدن باعث افزایش تولید نیتریک اکساید میشود. بهعلاوه امگا-3 باعث کاهش فشار خون و کاهش احتمال ایجاد لخته در عروق و حملات قلبی میشود. مصرف هفتهای 250 گرم ماهی مثل سالمون، قزلآلا، ساردین و ماهی سفید میتواند به تأمین امگا-3 بدن کمک کند.
سبزیجات
همۀ سبزیجات منابع غنیای از ویتامینها، موادّ معدنی، امگا-3 و فیبرهای غذاییاند و مصرف آنها به روشهای مختلف برای حفظ سلامت بدن و سلامت جنسی مفید است. بنابراین سبزیجات را جزو ثابت غذاهایتان کنید و بامیه را هم فراموش نکنید.
فلفل
از قدیم گفته میشد که فلفل به عنوان محرّک جنسی مفید است؛ این طعمدهندۀ خوشمزه و سوزاننده حاوی مادّهای است به نام كاپسايسين که با کاهش فشار خون و افزایش جریان خون قلب و سایر ارگانها، کاهش کلسترول و بهبود متابولیسم و جلوگیری از لختهشدن خون در عروق، برای شما مفید خواهد بود.
روغن زیتون
رودباریهای گیلان روغنی تولید میکنند که ممکن است به ساختهشدن بیشتر تستوسترون کمک کند. بهعلاوه این روغن حاوی حجم بالای چربی غیراشباع است که میتواند به خلاصشدن بدن از دست کلسترول بد نیز کمک کند. سعی کنید از روغن زیتون طبیعی استفاده کنید؛ روغنی که برای خارج کردن آن از دانههای زیتون فقط از فشار مکانیکی استفاده شده باشد، نه از گرما و موادّ شیمیایی. زیرا آنتیاکسیدانها در روغن زیتونی که فقط با فشار مکانیکی به دست میآید، بهتر حفظ میشود.
بد نیست بدانید که روغنهای نباتی مایع استفادهشده در طیّ یکسال در رودبار دو برابر کلّ مصرف روغنهای نباتی مایع در استانهای گیلان و مازندران در سال است؛ بنابراین در انتخاب روغن زیتون دقّت کنید.
صدفهای خوراکی
صدف غذایی است که معمولاً ما ایرانیها آن را نمیخوریم، امّا این غذا ممکن است در افزایش تستوسترون بدن مفید باشد.

 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
در دنیای مدرن امروز، هر روز اسم جدیدی از بیماریها را در جامعه میشنویم و معمولاً ذهن کنجکاو ما میخواهد دربارۀ این بیماریها چیزهایی بداند، ولی متأسّفانه در بسیاری از مواقع، اظهار نظرها و قضاوتهای افرادی که اطّلاعات کافی در مورد این بیماریها ندارند، دهنبهدهن میچرخد و مثل یک غلط مصطلح میشود. در این میان، وظیفۀ پزشکان چیست؟ فقط تشخیص، درمان، بازتوانی و ...؟ خیر.
ارتقای آگاهی و دانش یک جامعه در مورد بهداشت و بیماریها از موارد پُراهمّیت پیشگیری اولیه است. بیایید اینبار بیشتر در مورد علائم اوتیسم بدانیم.
اوتو به معنی «خود» به زبان یونانی است و طیف وسیعی از تظاهرات با شدّت متفاوت را در این اختلال خواهیم دید. این اختلال یک اختلال مادامالعمر است و نسبت پسران به دختران در این بیماری چهار به یک است. متأسّفانه تا کنون دلیل شناختهشدهای برای این اختلال مشخّص نشده است؛ اگرچه احتمال میرود که ژنتیک و محیط در آن نقش داشته باشند. علاج دائمی نیز برای این اختلال تاکنون مطرح نشده است.
اوتیسم چیست؟
اوتیسم اختلال در سه زمینۀ عملکردی است:
اگر ما قادر به علاج قطعی این بیماری نیستیم، پس تشخیص چه کمکی میکند؟!
ما با تشخیص بهموقع و زود میتوانیم روی پیشرفت علائم بیماری تأثیر بگذاریم و با روشهای جدید درمانی زندگی را برای بیمار و خانوادهاش تسهیل کنیم.
در گذشته پنج اختلال را به عنوان اختلالات تحوّلی فراگیر (Pervasive Developmental Disorder) میشناختیم که شامل موارد زیر است:
بر اساس پژوهشهای مرکز کنترل و پیشگیری بیماریهای کانادا امروزه یک در 68 مورد اوتیسم گزارش شده که شیوع آن در دنیا مشابه است. بنابراین با توجّه به شیوع تقریباً بالا در جامعه بهتر است که آگاهی بیشتری نسبت به علائم این بیماری داشته باشیم.
با چه علائمی مشکوک به اوتیسم شویم و با متخصّص کودک خود مشاوره کنیم؟
محور اصلی مشکلات این کودکان ناتوانی در برقراری ارتباط کلامی و غیرکلامی است. آنان تمایل به تنهایی دارند؛ انگار در دنیای خود سیر میکنند و به محیط اطراف بیتوجّهاند. هنگامی که والدینشان از منزل خارج میشوند، یا بعد از غیبتی چندساعته وارد منزل میشوند، این کودکان واکنشی نشان نمیدهند؛ حتّی ارتباط چشمی نیز با دیگران برقرار نمیکنند. اسباببازی مورد علاقهاشان را به همسالان یا والدینشان نشان نمیدهند؛ بهندرت لبخند معنیدار بر لبانشان ظاهر میشود؛ هیچ تلاشی برای جلب توجّه نمیکنند؛ حرفزدن در آنان یا با تأخیر است، یا هرگز اتّفاق نمیافتد (بهجز آسپرگر). اگر کودکان دیگر برای بازی سراغشان بیایند، آنان را نادیده میگیرند. با اسباببازیهایشان بهطرز عجیبی بازی میکنند؛ به عنوان مثال به جای بازی با ماشین، با یک چرخ ماشین بازی میکنند و از چرخاندن آن لذّت میبرند. سعی در ردیفگذاشتن اسباببازیها یا دیگر وسایل روی یک خط دارند. تمایل به خاموش و روشنکردن کلید دارند. گاهی دور خود میچرخند، یا ساعتها به چرخش ماشین لباسشویی خیره میشوند. از انگشتان دست یا پای خود به عنوان یک وسیله استفاده میکنند و با آنها بازی میکنند. حرکات کلیشهای و تکراری در سر، دست، شانه و ... انجام میدهند.
بعضی از این کودکان نسبت به محرّکهای خارجی حسّاسیت بیش از حدّی دارند؛ صداهای خارجی برایشان غیرقابل تحمّل میشود و واکنشهای مختلف و گاهی پرخاشگرانه نشان میدهند؛ به خود آسیب میزنند، دستهایشان را گاز میگیرند، سرشان را به دیوار میکوبند، به صورتشان سیلی میزنند و ... .
البته توضیح در مورد همۀ علائم اوتیسم در این نوشتار نمیگنجد. والدین باید در صورت مشاهدۀ علائم مشکوک با پزشک متخصّص کودکشان مشاوره کنند و این وظیفۀ پزشک است که نشانهها را کنار هم بگذارد و تشخیص دهد. بنابراین از مارکزدن به کودک اجتناب کنید.
علائم زیر به عنوان هشدار مراجعه به پزشک ذکر شده است:
تشخیص اوتیسم کار سادهای نیست و بسیاری از اختلالات روحی کودکان ممکن است با آن تداخل کند، امّا محقّقان و پزشکان معیارهایی دارند که در سراسر دنیا از آنها به عنوان ابزار تشخیصی استاندارد استفاده میکنند و به این طریق ضریب خطای تشخیصی را به حداقل ممکن میرسانند.
در سال 2013 تغییراتی در این معیار تشخیصی ایجاد شد که مورد قبول در سراسر دنیاست (DSM5). براساس این استاندارد جهانی اختلال اصلی اوتیسم بر اساس دو معیار زیر سنجیده میشود:
1. ارتباط اجتماعی
در این معیار بیمار باید هر سه مورد زیر را داشته باشد:
2. رفتار تکراری و علائق محدود
در این معیار بیمار باید دو مورد از چهار مورد زیر را داشته باشد:
بیماری اوتیسم را براساس شدّت آن میتوان به سه سطح تقسیم کرد:
سطح یک: خفیفترین سطح است و چنین بیمارانی نیاز به حمایت دارند، امّا کمتر از دو نوع دیگر.
در زمینۀ ارتباط اجتماعی: اختلال در ارتباطشان بدون حمایت مراقبتی در جامعه قابل توجّه است. اشکال در شروع و پاسخدهی اجتماعی دارند و ممکن است افرادی به نظر برسند که تمایل به ارتباط برقرار کردن ندارند.
در زمینۀ رفتاری: اختلالات رفتاری آنان در یک یا چند زمینه با عملکرد اجتماعیشان تداخل میکند. در ضمن در مقابل کسانی که سعی در تغییر مسیرشان دارند، مقاومت میکنند.
سطح دو: از سطح سه خفیفتر است و نیاز به مراقبت حمایتی زیادی دارند.
در زمینۀ ارتباط اجتماعی: اختلال قابل توجّه در ارتباط کلامی و غیرکلامی با دیگران دارند. حتّی با مراقبت حمایتی این اختلال قابل مشاهده است.
در زمینۀ رفتاری: علائق غیرمعمول و رفتارهای تکراری به میزانی است که حتّی یک مشاهدهگر غیرحرفهای نیز متوجّه آن میشود و قطع مسائل معمول و روزانۀ مربوط به آنان در بسیاری از مواقع باعث پریشانیشان میشود.
سطح سه: شدیدترین نوع است که احتیاج به مراقبت حمایتی بسیار زیادی دارند:
در زمینۀ ارتباط اجتماعی: نقص بسیار شدیدی در ارتباط کلامی و غیرکلامی با دیگران دارند، بهطوری که باعث نقص شدید در عملکردشان میشود. بسیار محدود میتوانند ارتباط ایجاد کنند، یا پاسخگوی دیگران باشند.
در زمینۀ رفتاری: علائق ثابت و غیرمعمول و رفتارهای تکراریشان به میزانی است که تداخل شدید با عملکردشان در کلیۀ زمینهها دارد. از سوی دیگر وقتی مسائل معمول و روزانۀ مربوط به آنان گسیخته میشود، پریشانی زیادی برایشان ایجاد میشود.
پژوهشگران این رشته معتقدند که مرکز و ریشۀ کلیۀ مشکلات افراد مبتلا به اوتیسم عدم توانایی در برقراری ارتباط است. این اختلال هم در ارتباط دریافتی و هم در ارتباط ارسالی است. نیمی از کودکان مبتلا به اوتیسم بهخوبی صحبت نخواهند کرد و آنانی هم که صحبت خواهند کرد، ارتباط کلامی نخواهند داشت (دونلن، 1985). بنابراین ناتوانی در استفادۀ مؤثّر در ارتباط میتواند باعث ایجاد رفتارهای چالشی در آنان شود.
زمانی که شخصی قادر به نشان دادن درخواستها، نیازها، مخالفتها و احساساتش نباشد و نتواند دیدگاه و درخواست دیگران را درک کند، به سوی روشهای نامتعارفی برای ایجاد ارتباط میرود. بنابراین اوتیسم بهطور مستقیم باعث رفتارهای چالشی نمیشود، بلکه فرایند زمینهساز آن، اینگونه اختلالات رفتاری را -که خارج از کنترل شخص است- توجیه میکند.
 مثلاً کودک مبتلا به اوتیسم تقاضای رفتن از یک محیط را دارد، امّا قادر به بیان خواستهاش نیست و شروع به خودزنی میکند، فریاد میکشد، سرش را به دیوار میکوبد و... ، امّا حقیقتی که پشتِ این رفتار پنهان شده، چیست؟
مثلاً کودک مبتلا به اوتیسم تقاضای رفتن از یک محیط را دارد، امّا قادر به بیان خواستهاش نیست و شروع به خودزنی میکند، فریاد میکشد، سرش را به دیوار میکوبد و... ، امّا حقیقتی که پشتِ این رفتار پنهان شده، چیست؟
ارتقای آگاهی در افرادی که با کودکان مبتلا به اوتیسم در ارتباطند، حائز اهمّیت است. اگر اطرافیان بدانند که رفتار کودک لجبازی محسوب نمیشود و به دلیل تربیت نشدنِ صحیح نیست، آنگاه میتوانند به فرد مبتلا به اوتیسم کمک کنند. زمانی که با روشهای کمکی قادر به برقراری ارتباط میشوند، از میزان بروز اینگونه رفتارها کاسته میشود.
میتوان ذکر کرد که رفتار درواقع یک شکل از ارتباط است. گاهی ما خواستههایمان را با روشی جدا از صحبت بیان میکنیم، مثل واکنشهای چهرهمان (اخم، لبخند، شانه بالا دادن و سر تکان دادن). در حالی که افراد مبتلا به اوتیسم کمبود نشان دادن ارتباط غیرکلامی دارند و ارتباط غیرکلامی دیگران را نیز درک نمیکنند. برخی از آنان به محرّکهای محیطی مثل صدا، نور، لمس و... واکنش غیرمعمول دارند؛ در نتیجه خواستههای درکنشده، نیازهای پاسخنداده، مخالفتهای غیرقابلِ فهم دیگران آنان را میآزارد. امّا آنچه ما میبینیم چیست؟ گاز گرفتن دستشان، کوبیدن سرشان به دیوار، بالا و پایین پریدنهای بیمعنی، فریادهای گوشخراش و سایر رفتارهای نامناسب.
بنابراین طبیعت این رفتارهای نامناسب باید درک شود و براساس آموزشهای دادهشده به افرادی که با فرد مبتلا به اوتیسم در ارتباطاند، برخورد مناسب ارائه شود.
با توجّه به اینکه منشأ اصلی اوتیسم اختلال در برقراری ارتباط است، با روشهای مداخله و وسایل کمکی، از عکس و نقّاشی و ویدئو تا رایانه و اسباب تولید کنندۀ صدا میتوان به این افراد کمک کرد و کیفیت زندگی آنان و خانوادههایشان را بالا برد. امّا باید درنظر داشت که در مداخلات درمانی نمیتوان از یک روش خاص برای همۀ آنان استفاده کرد. درمانگر باید شناخت کافی از نقاط قوّت، میزان توانایی ارتباط، ضریب هوشی، وجود اختلالات همراه مثل تشنّج یا بیماریهای دیگر داشته باشد و براساس یافتهها، روش مناسب مداخلۀ درمانی را اعمال کند.
حال که میزان شیوع اوتیسم در جامعه در حال افزایش است، باید سعی کنیم برای یاری، بیشتر بدانیم و کمتر قضاوت کنیم.
وقتی یک گل جوانه نمیدهد، شما محیط پرورشش را اصلاح میکنید تا رشد کند، نه گل را! «الکساندر دِ ِن هیجار»

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
آیا زنان باردار میتوانند کار خود را در محیط خارج از منزل و در طول بارداری ادامه دهند؟ معمولاً همۀ خانمهای باردار در طیّ اولین مراجعۀ خود به پزشک متخصّص زنان در مورد نحوۀ ادامۀ کار در محیط خارج از منزل از پزشک خود سؤال میکنند، البته جواب این سؤال با توجّه به وضع هر فرد و روند حاملگیاش متفاوت و منحصر بهفرد است و پزشک با در نظر گرفتن این مسائل در مورد وی تصمیمگیری خواهد کرد.
پژوهشهای زیادی در این مورد انجام شده است. بر اساس تحقیقات انجامشده، ایستادن به صورت سرپایی و کار کردن طولانیمدّت در دوران بارداری بعضی از عوارض بارداری را افزایش میدهد، بهطور مثال مادرانی که به مدّت طولانی سر پا میایستند، مانند پرستاران، معلّمان و کارگران دور سر نوزادان آنها بهطور متوسّط cm1 کوچکتر از افراد دیگر است.
اگر در طول بارداری مادر شغل بدون استرس و بهصورت پشتمیزنشینی دارد، کارش میتواند بدون خطر باشد، ولی انجام کارهای سنگین مانند بلند کردن اشیای سنگین، تقلّای بدنی شدید و ایستادنهای طولانیمدّت احتمال زایمان زودرس، کمردرد، پا درد، فشار خون بالا و مسمومیت بارداری، همچنین جنین کوچک نسبت به سنّ حاملگی را افزایش میدهد.
رسیدگی به امور منزل معمولاً مشکلی برای مادر باردار ایجاد نمیکند. البته بعد از شش ماهگی به دلیل وزن سنگین جنین و کیسۀ آب بهتر است که مادر باردار از ایستادن طولانیمدّت پرهیز کند و کارهای طولانی را در حالت نشسته انجام دهد.
برای انجام کارهایی مانند اتو کردن، خیّاطی و غذا خوردن بهتر است که روی صندلی بنشیند و به پشت تکیه کند و ستون فقرات را صاف نگه دارد. بهتر است که یک چهارپایۀ کوچک زیر پاها گذاشته شود، طوری که زانوها کمی بالاتر از ران قرار گیرد.
کارهایی که نیاز به خمکردن کمر دارند، مانند برداشتن نایلونهای خرید، چیدن وسایل داخل کابینت و ... بهتر است که بهصورتی انجام شود که به شکم فشار وارد نشود، یعنی ضمن صاف نگهداشتن ستون فقرات، به جای خمکردن کمر باید زانوها را خم کرد.
برای انجام کارهایی که نیاز به نشستن طولانی دارد، بهتر است که روی یک زانو بنشینید و زانوی دیگر را خم کنید و بالا بیاورید، این حالت سبب ایجاد تعادل میشود. هرگز وسایل خیلی سنگین را نباید جابهجا کرد؛ هرگونه حرکتی که سبب فشار روی عضلات شکم شود، میتواند سبب بروز انقباضات رحمی و زایمان زودرس شود.

 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
باورهای نادرستی در مورد ارتباط بیاختیاری و روان کودکان وجود دارد. هدف از این نوشتار اصلاح باورهای غلط و حقیقتیابی است.
آیا کودکان به دلیل مشکلات روحی بستر یا لباس خود را خیس میکنند؟
در گذشته این باور وجود داشت که کودکان به دلیل مشکلات روحی، خود را خیس میکنند یا دچار بیاختیاری میشوند. امروزه اغلب پزشکان میدانند که این باور نادرست است. این کودکان بهعمد خود را خیس نمیکنند و والدین آنها هم حمایتگرند، از این رو ارتباطی بین خیس کردن و تجربیات بد روحی وجود ندارد؛ رواندرمانی و درمانهای مشابه نیز در آن تأثیری ندارد. این برداشت غلط میتواند برای والدین و فرزند احساس گناه ایجاد کند.
البته باید بدانیم که همیشه بین تن و روان ارتباط محکمی وجود دارد. تن و روان با هم پیوند ناگسستنی دارند و هر کدام از آنها میتوانند بر دیگری تأثیری قوی بگذارد. بسیاری از خانوادهها میدانند که عواملی مانند تولّد فرزند جدید میتواند باعث تشدید بیاختیاری شود. حتّی بسیاری از بچّهها در مهمانیهایی که با ماندن بیش از 24 ساعت همراه باشد، بیاختیاری نخواهند داشت.
مشکلات مثانۀ بچّههای بیشفعّال
این بچّهها مشکلات مثانهای بیشتری به نسبت بچّههای دیگر دارند؛ اینکه چرا این اتّفاق میافتد، هنوز بهدرستی روشن نشده، امّا کودکی که به جهان اطراف خود توجّه کمی دارد و در آن تمرکز کمتری میکند، قطعاً چنین بیتوجّهیای را نسبت به اعضای داخلی بدن خود هم خواهد داشت. البته این قضیه در درمان کودک تأثیری ندارد و همان روش درمانیای که برای بقیۀ کودکان استفاده میشود، برای این بچّهها نیز بهکار میرود.
عواقب روحی بیاختیاریها!
بیاختیاری میتواند تأثیر بسیار شدیدی بر افکار کودک بگذارد. این کودکان همیشه نگران بیاختیاری خود در انظار عمومی هستند و بسیاری از این بچّهها جرئت حضور در مهمانی شبانه و اردوهای شبانهروزی همراه با بچّههای دیگر را ندارند.
این کودکان فکر میکنند که نهادی متفاوت از دیگران دارند؛ آنها فکر میکنند با دیگر کودکان تفاوت دارند و حتّی گاهی از دیگران میشنوند که هنوز بالغ نشدهاند و تکامل کافی نیافتهاند. بسیاری از این کودکان بر این باورند که تنها خودشان این مشکل را دارند و حتّی از طرح مسئله با دوستان صمیمی خود هراس دارند. عجیب نخواهد بود که این مسئله تأثیر روانی بر کودک نگذارد، امّا این بیاختیاری است که برای او مشکل روانی ایجاد کرده است.
چگونه باید این مشکل را مدیریت کرد؟
کودکانی که مشکلاتی مانند شبادراری و عدم کنترل ادرار در روز دارند، باید حتماً برای خشک ماندن درمان شوند. بسیاری از این مشکلات روحی رفع میشوند و بهوضوح خواهید دید که چگونه اعتماد به نفس آنها ارتقا مییابد، امّا تا زمان بهبودی، والدین باید همراه کودک باشند و به او تأکید کنند که این خطا و اشکال او نیست و برای این مشکل درمان وجود دارد. اگر کودک اجازه دهد، بهتر است که این مشکل را با بهترین دوست خود در میان بگذارد (البته نباید اجبار کرد). باید به او تأکید کرد که مانند بقیۀ بچّهها زندگی کند و نگذارد که مثانه به او دستور دهد چه کاری انجام دهد، یا انجام ندهد.

 دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
دکتر بیتا محبوب روشنکار - متخصّص زنان، زايمان و نازايي
اولین دغدغۀ یک زن باردار، چگونگی تولّد فرزندش است. این دغدغه بیش از آنکه متوجّه سلامت نوزاد باشد، متوجّه آسایش و راحتی مادر در هنگام زایمان است. زنان باردار، بهخصوص در حاملگی اوّلشان با دلهره و نگرانی، لحظۀ زایمان را انتظار میکشند و این نگرانی باعث میشود که مصرّانه از پزشک خود درخواست کنند که زایمان همراه با بیهوشی (سزارین) داشته باشند. آنها میخواهند وقتی که به هوش آمدند، فرزندشان در کنارشان خوابیده باشد. این موضوع در سالهای اخیر بسیار شدّت یافته و شرایط به گونهای شده است که عمل سزارین -که زمانی خانمهای باردار از آن واهمه داشتند و برای خود نقص میپنداشتند- به مرور زمان به یک ارزش، کار عادّی و پسندیده تبدیل شد و اگر کسی خود تصمیم به زایمان طبیعی بگیرد، مورد تعجّب دیگران قرار میگیرد.
با تغییر شرایط فرهنگی در سالهای اخیر سزارین مد شده است. وقتی به خانم بارداری در بدو ورود به مراکز درمانی فرصت زایمان طبیعی داده میشود، میپندارد که مورد ظلم آشکار قرار گرفته است. اشکال کار کجاست؟ چرا سزارین در طول زمان تبدیل به ارزش شده است؟ چه کسانی در ایجاد این معضل مقصّر بودهاند؟
بدیهی است که تنها یک گروه را نمیتوان مقصّر دانست؛ مادران ما مقصّر بودهاند، چون نتوانستند دختران خود را از نظر روحی آمادۀ زایمان طبیعی کنند؛ مردان همسرانشان را به لحاظ روحی همراهی نکردهاند و بالاخره ما پزشکان نیز مقصّریم، چون نتوانستیم در مقابل بیماران برای سزارین مقاومت کنیم و درمان درست و راه صحیح را به آنها پیشنهاد دهیم.
اگر برای دختران جوان خود موارد زیر را بیان کنیم، هرگز با انجام زایمان طبیعی مخالفت نمیکنند؛
بنابراین به نظر میرسد، بیشترین اقدامی که برای ترویج فرهنگ زایمان طبیعی و نزدیکشدن به استاندارد بهداشت جهانی و کاهش آمار سزارین ضروری است، انجام فعّالیتهای فرهنگی و آگاهی به مادران دربارۀ مزایای زایمان طبیعی و در صورت لزوم و نیاز بیمار انجام زایمان بدون درد است.

 دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
والدین و متخصّصان کودک معمولاً در مورد نقشی که دوستان خیالی در زندگی کودکان بازی میکنند، نگراناند؛ با این حال تحقیقات نشان میدهد که خلقِ یک دوست خیالی پدیدهای رایج و سالم از انواع بازیهای تخیّلی کودکان است. گونههای مختلفی از دوستان خیالی وجود دارند که شامل انواع گوناگون اشیا و دوستان نامرئی میشوند. معمولاً کودکان، بسیاری از دوستان خیالی خود را مهربان و مطیع توصیف میکنند، امّا بعضی از این دوستان، مزاحم و سرکش به تصویر کشیده شدهاند. زمانیکه کودکان بهشدّت نسبت به دوستان خیالی خود ابراز احساسات میکنند، یا مدّعی میشوند که کنترل آنها سخت است، ممکن است در مرز بین خیال و واقعیت سردرگم به نظر برسند. با وجود این بیشتر کودکان از اینکه دوستان خیالیشان واقعی نیستند، درک روشنی دارند.
انسانها در عشق ورزیدن، به اشتراک گذاشتن زندگی و حتّی فاش کردن درونیترین رازها و احساسات خود برای افراد خیالی، قابلیت ویژهای دارند. افراد خیالی میتوانند اشکال گوناگونی به خود بگیرند، ازجمله نسخههای تخیّلی از انسانهای واقعی، شخصیتهای افسانهای کتابها و خلق انسانها یا لباسهای حیواننما که برای پاسخگویی به نیاز خالقشان ساخته شدهاند. بیشتر دوستان خیالی، یعنی شخصیتهایی که میسازیم و با آنها مراوده داریم و بهطور معمول با آنها صحبت میکنیم، نامرئی هستند. گاهی اوقات نقّاشیهای متحرّک، اسباببازیها یا سایر وسایل نیز جان میگیرند.
با این حال ظرفیت خلق و وابسته شدن به یک دیگریِ خیالی نیازی به داشتن سابقۀ طولانی در روابط اجتماعی یا تجربۀ وسیع در تعاملات بین انسانها ندارد. کودکان دو سه ساله با اسباببازیهای حیوانی خود صحبت میکنند و به چیزهایی که آنها میگویند، گوش میدهند. زمانی که کودک به یک اسباببازی شخصیت میدهد، یا دوستی نامرئی را به عنوان دوستی ویژه اختراع میکند، درگیر نیازهای پایهای انسانی شده است؛ این شخصیتهای ساختگی را «دوست خیالی» مینامیم، واژهای که فکر میکنیم از کلمۀ «همبازی خیالی» -که گاه دیگران به کار میبرند- مناسبتر باشد.
اگرچه خلقِ دوست خیالی تنها یکی از اشکال مختلف ابداعات تخیّلیای است که در دوران پیشدبستانی روی میدهد، این کار میتواند از اهمّیت ویژهای برخوردار باشد. هریس در کتاب «تأثیر تخیّلات» بیان میکند که چگونه خیالپردازی دربارۀ افکار، رفتارها و احساسات شخص یا موجودی دیگر زمینهای را فراهم میکند که در آن کودکان با دیدگاههای مختلف روبهرو میشوند و مهارت کسب میکنند. این مسئله تمرینی برای شبیهسازی دیدگاه سایر افراد در زندگی واقعی خواهد بود. تریسی گلیسون و لیزا هومان معتقدند که کودکان در بازی با دوست خیالیشان، امکان تعامل اجتماعی را کشف میکنند، بهطوری که در پرورش مفهوم دوستی به آنها کمک میکند. در سالهای اخیر موج عظیم علاقه به مطالعه در مورد دوستان خیالی کودکان و آنچه آنها میتوانند در مورد رشد شناختی و اجتماعی کودکان آشکار کنند، به راه افتاده است.
دوستان خیالی پدیدههایی سالم و رایج هستند!
در گذشته والدین، روانشناسان و سایر متخصّصان نسبت به تمایل کودکان به فرد خیالی دیدگاه مبهمی داشتند؛ بهطور مشخّص والدین – که مطمئن نبودند اینگونه تخیّلات سالماند یا نه- همیشه از دوستان خیالی استقبال نمیکردند. آنها نگران بودند که داشتن دوستی خیالی میتواند چه مفهومی برای یک کودک داشته باشد و این سؤال برایشان مطرح بود که والد باید چه نقشی در راهبری اینگونه تخیّلات ایفا کند، ازجمله اینکه آیا باید کودک را از داشتن دوست خیالی بازدارند یا نه. آیا درگیر بودن با یک دوست خیالی به این معنی است که کودک در دوستیابی مشکل دارد؟ آیا به این معنی است که او نمیتواند بین رؤیا و واقعیت تفاوت قائل شود؟ یا از این هم وخیمتر، آیا به این معناست که کودکشان ممکن است در خطر ناهنجاریهای روانی باشد؟
کودکان در بازی با دوست خیالیشان امکان تعامل اجتماعی را کشف میکنند، بهطوری که در پرورش مفهوم دوستی به آنها کمک میکند. تصویر کلیشهای در مورد کودکی که دوست خیالی دارد، کودکی خجالتی، گوشهگیر و دچار مشکلات عاطفی است که نیاز دارد دوستانی واقعی برای خود داشته باشد. این تصویر منفی احتمالاً مستلزم این واقعیت است که کودکان درواقع گاهی از دوستان خیالی بهره میگیرند تا از عهدۀ مشکلات خود برآیند. به هر حال قوّۀ تخیّل منبع قدرتمندی برای آنها در حلّ مشکلات است. کودکان میتوانند با اعتماد به نفس از کنار یک سگ ترسناک بگذرند. وقتی که یک ببر نامرئی در کنار آنهاست، آنها میتوانند با همراه خیالی خود در مورد وقایع ناراحتکنندهای که اعضای خانواده را درگیرکرده، صحبت کنند و بدانند که راز آنها محفوظ باقی میماند. به هر روی تظاهر به داشتن یک همراه خیالی بیشتر به این دلیل اتّفاق میافتد که سرگرمکننده است تا اینکه تصوّر کنیم کودک دچار پریشانی عاطفی است.
در پژوهشی ساختارشکنانه -که در کتاب «خانۀ تخیّلات» مطرح شده است- دروثی سینگر و جروم سینگر نشان دادند: کودکانی که دوستانی خیالی برای خود میسازند، اجتماعیتر ظاهر میشوند و از روابط خود با دیگران بیشتر لذّت میبرند.
داشتن دوست خیالی نه تنها سالم، بلکه تقریباً شکل رایجی از بازی تخیّلی است. اینکه این مسئله چقدر بین کودکان متداول است، به این بستگی دارد که ما به چه چیزی همراه خیالی میگوییم؟ (آیا این دوستان فقط منحصر به دوستان نامرئی میشوند یا حیوانات اسباببازی هم میتوانند باشند؟) و اینکه اطّلاعات ما در مورد آنان از چه منبعی بهدست میآید؟ (آیا منبع ما والدین هستند، یا کودکان یا بزرگسالانی که دوستان خیالی دوران کودکی خود را به یاد میآورند؟) اگر ما همۀ مواردی را در نظر بگیریم که در آنها این دوستان خیالی تا هفت سالگی کودکان ساخته شدهاند، حدود ۶۵ درصد کودکان دوست خیالی داشتهاند. اگر فقط دوستان نامرئی را در نظر بگیریم و آن دسته از دوستانی را که بر اساس اسباببازیها ساخته شدهاند، مستثنا کنیم، این آمار به ۳۷ درصد کاهش پیدا میکند. در هر حال بازی با دوست خیالی عملی است که بین بچّههای کوچک رواج دارد.
دوستان خیالی چه شکلی هستند؟
داشتن دوستی خیالی با ویژگیهای مثبتی چون درک اجتماعی قوی، کمتر خجالتی بودن و به نسبت سایر کودکان برونگراتر بودن در ارتباط است.
حیوانات و افرادی که در رؤیاپردازی کودکان جای دارند، از لحاظ میزان زنده بودن تصاویرشان، رشد شخصیتشان و حدّ و حدود وجودشان در دنیای واقعی متفاوتاند. بعضی از دوستانِ خیالی پایدارند، عمر طولانی دارند و کودکان بهطور مرتّب با آنها بازی میکنند، در حالیکه بعضی بیشتر حضوری موقّتی دارند، از زندگی فانتزی کودک منفک شدهاند یا به آن وارد میشوند.
گاهی اوقات کودکان از وسایل یا ابزارهای دنیای واقعی به عنوان دوست خیالی استفاده میکنند. کودکانی هستند که از عروسکها، طیف گستردهای از انواع مختلف حیوانات اسباببازی (خرسها، خرگوشها، قورباغهها، سگها، میمونها، حیواناتِ عروسک خیمهشببازی، کانگروها، دایناسورها، جوجهتیغیها، گاوها، ببرها، اسبها، دلفینها، گربهها، خرها، سنجابها و موشها)، انعکاس آینه، انگشتهایشان و برگهای روی درخت، دوستان خیالی ویژهای ساختهاند. با این حال دوستان خیالی اغلب نامرئیاند. برخی از این دوستان نامرئی، دختران و پسرانِ معمولیای هستند که به عنوان همبازی خوب، کاربرد دارند. به نظر میرسد که کودکان از اینکه این دوستان چه شکلی هستند و چگونه رفتار میکنند، تصویر ذهنی واضحی دارند. آنها هیچ مشکلی در نقّاشی کردن آنها و توصیف شخصیتشان ندارند، مثلاً ممکن است جزئیاتی مانند بامزّه بودن دوست خیالی را -که باعث خندۀ آنها میشود و اینکه یک همراه خوب است- بیان کنند (برای مثال: «ما همیشه میدانیم که آن دیگری چه میخواهد بگوید»). بعضی از دوستان خیالی ویژگیهایی دارند که آنها را از حیطۀ چیزهایی که در دنیای واقعی میتوان از یک همبازی انتظار داشت، خارج میکند، مثلاٌ برخی تواناییهای ویژهای مانند پرواز کردن، جنگیدن با کروکدیلها یا شعبدهبازی و جادوگری. بعضی دیگر ویژگیهای غیرمعمول فیزیکی دارند، مثلاً خیلی کوچکاند. اگرچه بسیاری از دوستان خیالی تقریباً همسنّ کودکی هستند که آنها را تخیّل میکند، برخی از آنها نوزادند و باید مورد مراقبت قرار گیرند و برخی از آنها نیز بسیار پیر هستند.
بسیاری از دوستان خیالی حیواناتیاند که از خصوصیات انسانی، مانند توانایی صحبت کردن برخوردارند. برخی از دوستان حیوانی دارای قدرتهای جادوییاند (گربهای که پرواز میکند) یا ویژگیهای منحصر بهفردی دارند، مثلاً هوش خارقالعاده. برای مثال، یک دختر پنج ساله دوستش را دلفین پرندهای توصیف میکند که در یک ستاره زندگی میکند و هرگز نمیخوابد و «خیلی خیلی خیلی خیلی سریع است». او تقریباً «اندازۀ یک دلفین معمولی است، امّا با ستارهها و همۀ چیزهای درخشان پوشیده شده است».
وقتی بزرگسالان به جاذبۀ یک دوست خیالی فکر میکنند، بیشتر تمایل دارند به لذّتِ داشتن دوستی بیندیشند که همیشه حامی و یاریرسان است و دوست داشتنش تداوم دارد، کسی که با آنچه تو میگویی موافقت میکند، کاری را که تو میخواهی، انجام میدهد، رازهایت را نگه میدارد و همنشین خوبی است. منطقی به نظر میرسد که دوستِ ساختگی دچار بدخلقی، لجاجت و سایر معایب دوستان واقعی نباشد. با این حال توصیفات کودکان از دوستان خیالی اغلب شامل دوستانی ساختگی است که سرکش، رئیسمآب، مجادلهگر و غیرقابلپیشبینیاند؛ آنها نه بر اساس خواست کودک، بلکه بیشتر وقتی میآیند و میروند که خودشان بخواهند، معمولاً هم نمیخواهند بازی مورد تمایل کودک را انجام دهند؛ آنها بسیار بلند حرف میزنند، در هیچ چیز سهیم نمیشوند، یا کاری را آنطور که به آنها گفته شده است، انجام نمیدهند،. همچنین میتوانند واقعاً مایۀ رنجش باشند.
آیا کودکان فکر میکنند که دوستان خیالیشان واقعی هستند؟
شکایتهای کودکان در مورد دوستان خیالیشان سؤالات جالبی پیش میکشد، برای مثال مشکلات کودکان برای کنترل دوستان خیالی به همراه احساسات شدیدی که آنها را به این دوستان وابسته میکند، میتواند این طور تعبیر شود که کودکان در تشخیص مرزهای رؤیا و واقعیت سردرگم هستند. با وجود این، پژوهشها نشان میدهد که درواقع کودکان کاملاً در تفکیک بین اینکه چه چیز واقعی است و چه چیز واقعی نیست، ماهرند. اگرچه آنها اغلب به لحاظ احساسی درگیر بازیهای خیالی خود هستند، این مسئله شبیه تمایل بزرگسالان در واکنش عاطفی نشان دادن به فیلم، کتاب و دیگر چیزهای فانتزی است.
کودکان بهخوبی آگاهاند که دوستان خیالیشان غیرواقعیاند، بهطور مثال وقتی از آنها پرسیده میشود که دوستشان کجا زندگی میکند، به سرشان اشاره میکنند یا میگویند در خیالم. برخی کودکان تأکید میکنند که ویژگیهای این دوست را خود ابداع کردهاند، برای مثال: «من میتوانم وانمود کنم که او هر چیزی باشد که من میخواهم».

 دکتر مرسده رفیعی - دکترای روانشناسی
دکتر مرسده رفیعی - دکترای روانشناسی
قبل از اینکه هر تصمیمی دربارۀ برخورد با کودکی که دزدی کرده بگیرید، بهتر است اول بدانید که چرا بچّهها دزدی میکنند؛ این به شما کمک میکند که بهترین راه را برای برخورد با وی پیدا کنید.
اقتضای هر سن!
ظاهر ماجرا این است كه کودکی وسیله یا چیزی را -که مال خودش نیست- برداشته و با خود به خانه آورده، امّا واقعیت این است که بچّهها در سنین مختلف به دلایل مختلف ممکن است به وسایل دیگران دستبرد بزنند. این دلایل آنقدر با هم فرق دارند که دیگر اسم همۀ این کارهای بهظاهر مشابه را نمیتوان دزدی گذاشت.
تا قبل از پنج سالگی!
برای کودکان سه تا پنج ساله برداشتن وسایل دیگران عملی عادّی و معمولی است، چراکه هنوز مفهوم مالکیت و حریم خصوصی را درک نمیکنند. آنها بهسختی میفهمند نباید چیزی را -که متعلّق به آنها نیست- بدون اجازه بردارند، زیرا که در مرحلۀ خودمحوری از رشد خود قرار دارند و تصوّر میکنند که همه چیز در اختیار آنهاست و هر کار بخواهند میتوانند انجام دهند. بنابراین بهتر است والدین آنها را به دلیل این رفتار (برداشتن بدون اجازۀ اشیای دیگران) تنبیه و سرزنش نکنند. در عوض فرصت خوبی برای آنهاست که دربارۀ موضوع مالکیت و اشتباه بودن عمل کودک با او صحبت کنند. بچّههای خیلی کوچک گاهی اشیائی را که دوست دارند، برمیدارند، بدون اینکه بدانند برای برداشتن آنها باید پول داد؛ آنها نمیدانند که برداشتن چیزها بدون پرداخت پول کار نادرستی است. آنها هنوز مفهومی به نام «دزدی» را نیاموختهاند.
کودکان هفت تا دوازده سال!
کودکان از حدود شش سالگی به بعد، نهتنها مفهوم مالکیت را درک میکنند، بلکه بهتدریج قادرند به اشتباه بودن عملشان نیز پی ببرند. زمانی که آنها شروع به درک اینگونه مفاهیم میکنند، والدین باید حدّ و مرزهای مالکیت و رفتارهایی را که به آنها دزدی گفته میشود، برای آنها روشن کنند.
دوازده تا نوزده سالگی!
دزدیکردن در نوجوانان میتواند علل گوناگون داشته باشد. آنها مسلّماً میدانند که نباید دزدی کنند، امّا ممکن است به دلیل هیجانِ این کار دست به دزدی بزنند، یا چون دوستان آنها دزدی میکنند، آنها هم این کار را بکنند. بعضی نوجوانان فکر میکنند که ممکن است کسی متوجّه کار آنها نشود یا بتوانند از زیر تنبیه دزدی در بروند. در نهایت، دزدی برای برخی از نوجوانان راهی برای یاغیگری و اعتراض به وضع موجود است. البته دلایل پیچیدهتری هم برای دزدی کودکان و نوجوانان وجود دارد؛ این کار میتواند نشانهای از این باشد که آنها در شرایط پُراسترسی قرار دارند که ممکن است در خانه، مدرسه یا در گروه دوستان باشد. گاهی آنها برای نشان دادن عصبانیت یا برای جلب توجّه این کار را میکنند. دزدی برخی از بچّهها فریاد کمکخواهی برای رهایی از آزارهای روحی و جسمی محیط خانه است. در این نوع بچّهها دزدی نشانهای است که ما را به طرف مشکل اصلی هدایت میکند.
علل مادّی!
علل مادّی شامل نیازهای مادّی است. برخی از كودكان كه زندگی فقیرانهای دارند، یا این برداشت را از گذران زندگی خود دارند و نیازهای اولیۀ آنان در حدّ مطلوبی ارضا نمیشود، دست به دزدی میزنند. در این حالت ارضانشدن نیازهای مادّی از قبیل تغذیۀ ناكافی، لباس نامناسب، نداشتن پولتوجیبی و اسباببازی موجب میشود كه خردسال این نیازها را از طریق دزدی جبران كند. پدر و مادرانی كه بهطور دائم از وضع اقتصادی خود شكایت میكنند، فرزند را غیرمستقیم به دزدی تشویق میكنند؛ در این حالت، انگیزۀ تملّك، كودكان را به دزدی مجبور میكند.
علل روانی!
ناكامیها و مورد بیمهری و بیتوجّهی قرارگرفتن در خانواده موجب میشود كه كودك به نوعی به واكنش در برابر این كمبودها دست بزند. این موقعیت در فرزندان میانی و خانوادههایی كه فرزندان زیادی دارند و مجال كافی برای ابراز علاقه نداشتهاند و به نوعی آن كودك دیده نمیشود و نوازش كافی دریافت نمیكند، بیشتر به چشم میخورد. وقتی سرقت با لجبازی و دروغگویی همراه باشد، واكنشی نسبت به ناسازگاری كودك با محیط خانواده و انتقامجویی از والدین محسوب میشود. گرسنگی عاطفی به گرسنگی فیزیولوژیك دامن میزند. او با دزدی و خوردن خوراكیهای متنوّع یا پوشیدن لباسها و استفاده از وسایل مختلف این گرسنگی عاطفی را پوشش میدهد.
محرومیت از محبّت موجب اضطراب میشود. جبران احساس حسادت، احساس ناامنیِ حاصل از رفتار خشونتآمیز والدین در منزل، وجود ناپدری و نامادری، انتقال از پدر یا مادر به دیگری، آرزوی به دستآوردن اشیای پرزرقوبرق كه جز از طریق دزدی، رسیدن به آنها ناممكن است، صدمهزدن به دیگران به منظور تخلیۀ عقدههای روانی و محدودیت قائل شدن و سختگیریهای والدین همگی در این مقوله معنا مییابد.
علل اجتماعی!
كودك دزدی را یاد میگیرد و والدین نخستین سرمشق كودك هستند. چنانچه آنان مرتكب این عمل شوند، یا حتّی به شوخی از انجام آن سخن بگویند، طفل آن را میآموزد. همچنین آنان سرقت را از دوستان، همبازیها و همسایگان خود یاد میگیرند. ضعف مذهبی، سقوط ارزشهای اخلاقی، محیط اجتماعی نابسامان، كنترل نکردن رفتار كودك، قحطی، بحرانهای حاصل از جنگ، زلزله و آتشفشان، زندگی در محلهای جرمزا، مهاجرت، اعتیاد والدین، میل به خودنمایی و جدایی از پدر و مادر گرایش كودك را به دزدی تشدید میكند.
چه بايد کرد؟
قدم اول: زماني که والدين پي بردند که بچّه چيزي را برداشته است، اصلاً نبايد واکنش شديدی نشان دهند؛ در آن لحظه بايد رفتاري سنجيده داشته باشند؛ بايد بکوشند آرامش خود را حفظ کنند و روشي منطقي اتّخاذ کنند؛ در غير اينصورت باعث احساس گناه و دلخوري در خود والدين ميشود و از سویی ديگر عزّت نفس کودک را نيز به خطر مياندازد. اعتراف خواستن از کودک و تهمتزدن به او در نزد ديگران عملي بسيار غيرعاقلانه و نادرست است، زيرا با اينگونه روشها بهندرت ميتوان به ريشۀ اصلي و علّت بنيادي مشکل پي برد. اين عمل اغلب به دروغگويي کودک يا ريختن آبروي او براي عملي که ممکن است هرگز تکرار نشود، منجر میشود. پس بايد توجّه کنیم وقتي پاسخ سؤالي را ميدانيم، نبايد با فشار از کودک پاسخ مثبت بگيريم. اين کار مشکل دروغ گفتن را بر مشکل قبلي ميافزايد.
قدم دوم: همان موقع بايد رفتارش را بهدرستي نامگذاري کنيد؛ براي مثال نبايد برداشتن بياجازۀ چيزي را که متعلّق به او نيست، امانتگرفتن بناميد. بنابراين به بچّههايي که مفهوم مالکيت را درک ميکنند، بگوييد که برداشتن بياجازۀ متعلّقات ديگران کاري خلاف قانون است.
قدم سوم: بلافاصله رفتارش را اصلاح کنيد (اصلاحکردن يعني ايجاد نوعي جبران)، براي مثال کودکي که از مغازه کيک برداشته، بايد به آنجا برگردد و کيک را در جايي که برداشته، بگذارد (البته اگر دست نخورده است) يا اگر مغازهدار آن را پس نگيرد، پول آن را پرداخت کند. در اينگونه موارد از بزرگترهايي که کودک از آنها چيزي برداشته است، بخواهيد از طرف کودک قول ندهند، عذرخواهي نکنند و نگويند که اين کار براي بچّهها طبيعي است.
اگر بچّه پولي براي پرداخت آنچه برداشته است، نداشت، والدين ميتوانند به او قرض دهند و بعداً از پول ماهانۀ او کم کنند، يا بايد کاري را در خانه (مثل شستن ظروف براي دو روز) انجام دهد تا پولي براي پرداخت آن به دست آورد. همچنين از فردي که از او چيزي دزديده، عذرخواهي کند. اين نکته اهمّيت دارد که کودک مسئوليت رفتار نادرستش را برعهده بگيرد.
قدم چهارم: براي اصلاح رفتار او ميتوان از پيامدهاي طبيعي استفاده کرد، مثلاً به کودکي که طيّ دورۀ بيماري سرماخوردگي بدون اجازه شکلات برداشته، اجازه ندهيد دو روز شيريني بخورد. والدين بايد بدانند که بچّههايشان در چه وضعی هستند، امّا نبايد به صورت مداوم کيف و وسايل شخصي کودک جستجو شود؛ اين کار احساس عدم اعتماد را در کودکان ايجاد ميکند. اگر ميخواهيم کودکمان براي دستزدن به کيف ما از ما اجازه بگيرد، در ابتدا بايد براي بررسي کيف کودک از او اجازه بگيريم. با اين کار ميتوان احساس مثبت داشتن حريم شخصي را به کودک انتقال داد. پس داشتن الگوي مناسب رفتاري ميتواند موجب ايجاد رفتارهاي مثبت در کودک شود. بچّههايي که تحت نظارت نزديک والدين نیستند، به احتمال بيشتري به سوي دزدي و ديگر مشکلات رفتاري کشيده ميشوند.
قدم پنجم: از خودتان بپرسيد چرا؟ علّت انجام اين کار را نبايد از کودک سؤال کرد، چون به احتمال زياد پاسخي را که والدين به آن نياز دارند، به دست نميآورند. گاه برخورد نامناسب اوليه با چنين رفتاري در کودکان خردسال موجب تداوم و حتّي تشديد رفتار آنان ميشود. کودکان به دلايل گوناگون وسايل ديگران را برميدارند، به همين دليل تعيين علّت اين رفتار مهم است.
* به کودک بیاموزید که خواستهاش را با شما در میان بگذارد. اگر کودک اسباببازی، خوراکی یا وسیلهای را میخواهد، به او یاد دهید که خواستهاش را با شما در میان بگذارد تا راه صحیح رسیدن به آن را یاد بگیرد. برای مثال اگر کودک از عروسک دوستش خوشش آمده است و میخواهد یک شب آن را از دوستش قرض بگیرد، این موضوع را صادقانه با او یا با شما در میان بگذارد تا شما چارهای برای او بیندیشید.
* رابطۀ شفّاف و صمیمانه با کودکانتان برقرار کنید. والدین باید نهایت تلاششان را بکنند تا ارتباطی مؤثّر و فعّال با کودکان خود داشته باشند. کودکانی که از بودن با پدر و مادرشان احساس صمیمیت و نزدیکی میکنند، نسبت به کودکانی که این احساس را ندارند، تمایل بیشتری برای هماهنگکردن خود با ارزشها و باورهای والدینشان دارند.
* رفتارهای صادقانۀ کودک را تحسین و تشویق کنید. پدر و مادر باید از رفتارهای شایسته، مناسب و صادقانۀ کودک حمایت و قدردانی کنند. اگر آنها اینگونه رفتارها را بهموقع مورد تحسین خود قرار دهند، موجب تقویت و تکرار آنها در فرزندشان میشوند.
کمکهای والدین و مربّیان
هنگامیکه پدر و مادر یا مربّیان کودک متوجّه عمل دزدی کودکشان میشوند، میتوانند از روشهای زیر برای رویارویی با مشکل کودک استفاده کنند:
* آرام باشید!
در صورتیکه پدر، مادر یا مربّی متوجّه رفتار ناشایست کودک میشوند، مهمتر از هر چیز آن است که رفتارهای هیجانی و تندی از خود نشان ندهند. آنها باید به یاد داشته باشند که همۀ کودکان گاهی وسایلی را برمیدارند که مال خودشان نیست. پدر و مادرهایی که در اینگونه شرایط بینهایت ناراحت و دلخور میشوند، ممکن است دچار افسردگی و احساس گناه شوند و این حالت آنها بر عزّت نفس کودک تأثیری منفی میگذارد. آنها باید بکوشند که آرامش خود را حفظ کنند و روشی منطقی و سنجیده برای مواجهه با این رفتار کودک برگزینند.
*عکسالعملی مناسب و زود انجام دهید!
علاوه بر اینکه والدین نباید رفتاری هیجانی و تند از خود نشان دهند، باید در آن لحظه رفتاری مناسب و سنجیده داشته باشند. برای مثال از کودک بخواهند که آن شیء را پس دهد و عذرخواهی کند، یا برگردد و آن را سر جایش بگذارد، یا ... .
* پیامدهای رفتاری کودک را برایش توضیح دهید!
پدر و مادر باید پیامدهای رفتاری کودک را برایش واضح شرح دهند، مثلاً اگر کودک بدون اجازه از فروشگاه شکلات برداشته، از او بخواهند که برگردد و شکلات را پس دهد و از فروشنده عذرخواهی کند. گاهی عذرخواهیکردن برای کودک کاری سخت و دشوار است، امّا بهتر است او را مجبور به این کار کنید تا دوباره دست به انجام این کار نزند.
* تفاوت «قرضگرفتن» و «دزدیدن» را برای کودک شرح دهید!
قرضگرفتن با برداشتن بدون اجازۀ وسایل دیگران (دزدیدن آن) خیلی فرق دارد. سعی کنید تفاوت این رفتارها را برای کودک روشن کنید.
* بر رفتارهای کودک نظارت بیشتری داشته باشید!
والدینی که رابطۀ نزدیک و صمیمانهای با کودکانشان دارند، نسبت به والدینی که رابطۀ دور و خشکی با کودکانشان دارند، خیلی زودتر متوجّه مشکلات رفتاری فرزندشان میشوند.
* علّت دزدی کودک را پیدا کنید!
کودکان مختلف به دلایل گوناگون دست به دزدی میزنند. به همین دلیل بسیار مهم است که والدین علّت دزدی فرزندشان را بفهمند. اگر پدر و مادر از کودکی -که چیزی را دزدیده است- مستقیماً بپرسند که چرا این کار را انجام داده، شاید پاسخی را که نیاز به شنیدن آن دارند، از زبان کودک نشوند، برای همین بهتر است آنها خود به بررسی رفتارها و موقعیتهایی که در طول روز کودک در آن قرار میگیرد، مانند اینکه با چه کسانی دوست است، چه نیازهایی دارد، کجا میرود و ... بپردازند. اگر والدین بتوانند علّت اصلی دزدی کودک را پیدا کنند، قادر خواهند بود که این رفتار کودک را اصلاح کنند. برای مثال میتوانند برای کودک مقداری پول توجیبی مقرّر کنند، یا برای انجام کارهای خانگی دشوار (مثل کوتاهکردن چمنهای باغچه، چیدن علفهای هرز، مرتّب کردن انبار و ...) به او مزد دهند.
* کودک را وادار به قسمخوردن نکنید و به دلیل اشتباهش او را شرمنده نکنید!
والدین نباید با رفتارشان کودک را به سمت انکار واقعیت سوق دهند. اگر کودک با اصرار سعی دارد به شما بفهماند که او دزدی نکرده، شما هم نباید با لجاجت زیاد او را وادار به راستگویی کنید. در عوض به او بگویید: «امیدوارم اینطور باشد که تو میگویی» و اجازه دهید کودک اعتماد شما را نسبت به خودش درک و احساس کند.
* به کودک کمک کنید که راههای پول درآوردن صحیح را پیدا کند!
والدین باید اطمینان حاصل کنند که فرزندشان مقدار معیّنی پول برای خرجکردنهای شخصی خود در اختیار دارد. اگر کودکان آن قدر پول داشته باشند که بتوانند نیازهای کوچک روزانهشان را برطرف کنند، هیچگاه دست به ربودن اشیای دیگران نمیزنند.
دزدی از جیب پدر و مادر!
اگر فرزندتان از شما پول میدزدد، برای بازگرداندن آن راههایی را پیش پایش بگذارید، مثلاً به او بگویید که در عوض آن پول، یکی از کارهای خانه را انجام دهد (شما میتوانستید در ازای کمک او در کاری مثل عوضکردن واشر شیرهای آب به او پول بدهید، ولی حالا او بدون دریافت مزد این کار را میکند)، امّا هرگز نباید برای مچگیری از او حین برداشتن پول برایش دام پهن کنید، مثلاً پولهایتان را روی میز هال رها کنید تا ببینید او به آن دست میزند یا نه! این کار اعتماد او به شما را از بین میبرد.
اگر بچّهها به دزدی ادامه دادند، چه کنیم؟
اگر فرزندتان بیش از یکبار دزدی کرده است، میتوانید از کارشناسان کمک بگیرید و مشورت بخواهید. تکرار دزدی میتواند نشانهای از یک مشکل بزرگتر باشد. والدین نباید با سرزنشکردنهای مکرّر کودک، او را دچار احساس گناه کنند. آنها همچنین نباید لقبها و برچسبهای ناروا به کودکشان بزنند. برخی از این روشها شدیداً موجب کاهش عزّت نفس کودک میشود. در عوض والدین میتوانند با رفتارهای خود به کودک نشان دهند که از کار او ناراحت شدهاند. آنها میتوانند پیامدهای رفتار اشتباهش را برای او توضیح دهند.

 دکتر محمّدرضا سرگلزایی - روانپزشک
دکتر محمّدرضا سرگلزایی - روانپزشک
بچّهها «تبلت» در دست مشغول بازی رایانهای هستند و من با دقّت به بازیهایشان نگاه میکنم. قهرمانِ بازی- که بچّهها مسئول هدایتش هستند- باید بهسرعت حرکت کند و حواسش به موانعی که هر لحظه با سرعت به او نزدیک میشوند، باشد. در این شرایط در مغز بچّهها چه اتّفاقی میافتد؟
1- من انسان را «حیوان تئاتریکال» تعریف میکنم، یعنی حیوانی که بهشدّت در نقشهایش فرو میرود و نقشها نه تنها عملکرد ارادی که حتّی عملکردهای فیزیولوژیک اتونوم او را نیز تحت تأثیر قرار میدهند. در وضعیت «انگار که» (as if) -که در صحنۀ نمایش هنگام تماشای فیلم و در حین بازی پیش میآید- فیزیولوژی ما نمیتواند خطر واقعی را از خطر مجازی تفکیک کند و چنان واکنش نشان میدهد که گویا واقعاً در میدان جنگ یا در شرایط بحرانی و اورژانسی دیگر قرار دارد. بنابراین در هنگام این قبیل بازیهای رایانهای، مقدار زیادی اپینفرین در جریان خون بچّهها و مقدار زیادی نوراپینفرین در شکاف سیناپسهای مغز آنها آزاد میشود.
2- از دیدگاه شناختی، این حیوانات کوچک تئاتریکال، در وضعیت آمادهباش قرار دارند، چون قرار است هر لحظه با خطری مواجه شوند و به آن واکنش نشان دهند. این وضعیت «آمادهباش» را از نظر عملکرد مغزی Hyper Vigilance مینامیم که «ترصّد مفرط» ترجمه شده است. مغز در حالت آمادهباشی دچار توجّه میدانی میشود. در شرایط «توجّه میدانی» مغز به جای تمرکز بر یک نقطه، بر نقاط زیادی تمرکز میکند و در عوض، مدّت و عمق توجّهش به هر نقطه کاهش مییابد، یعنی به همه جا زمان کمی توجّه میکند، سپس آن را رها میکند. تکرار درازمدّت این وضعیت -که به علّت اعتیاد به بازیهای رایانهای رخ میدهد- (در بند بعد توضیح میدهم) باعث میشود که مغز این وضعیت خطر را دائمی ارزیابی کند و وضعیت معمول خود را با این حالت تطبیق دهد. این وضعیت شبیه همان حالتی است که در مغز کودکان دچار Attention Defecit Disorder (بیشفعّال/ کمتوجّه) رخ میدهد. مغز کودکان ADD دچار توجّه میدانی است. آنها مدّت کوتاهی روی یک محرّک تمرکز میکنند و بهسرعت به نقطۀ دیگر میپرند. از آنجا که تمرکز را توانایی حفظ توجّه تعریف میکنيم، این کودکان را فاقد توانایی تمرکز میدانیم. توانایی نشستن در کلاس درس، توجّه طولانی به درس دادن معلّم، همچنین توانایی تمرکز طولانی روی انجام تکالیف درسی برای این کودکان ممکن نیست. از دیدگاه نظری، انجام درازمدّت این قبیل بازیهای رایانهای باعث میشود که مغز این کودکان شبیه به مغز کودکان ADD شود.
3- تنش روانی زیاد موقع انجام این قبیل بازیهای رایانهای و پایان ناگهانی تنش هنگام پایان هر مرحله از بازی، مغز را در وضعیت Tension-Relax قرار میدهد و رفع آنی تنش منجر به آزاد شدن مقدار زیادی دوپامین در «هستۀ آکومبنس» مغز میشود که مرکز پاداش مغز و در ضمن «کانون اعتیاد مغز» است. با این سازوکار، این قبیل بازیهای رایانهای اعتیادآورند.
بنابراین ملاحظه میکنید که این قبیل بازیهای رایانهای در نهایت چه از نظر تغییرات شناختیای که در مغز ایجاد میکنند و چه از نظر اعتیادزایی و وقتی که صرف خود میکنند، مخلّ فعّالیت درسی و تحصیلی کودکان است. اگر استفاده از این نوع بازیها محدود نشود، جمعّیت زیادی از کودکان محصّل را باید با تشخیص «بیشفعّالی/کمبود توجّه» تحت درمان قرار دهیم.
در پایان ذکر این نکته ضروری است که همۀ بازیهای رایانهای دارای این ویژگیها نیستند، حتّی بهتازگی نرمافزارهای درمانگری تولید شدهاند که میتوانند در درمان کودکان ADD کمککننده باشند. فهرست و کارکرد این نوع بازیها را روانشناسان و روانپزشکانی که در قلمرو درمانهای تکنولوژیک کار میکنند، به شما معرّفی خواهند کرد.

 دكتر انوشه جناني - متخصّص دندانپزشكي كودكان و نوجوانان
دكتر انوشه جناني - متخصّص دندانپزشكي كودكان و نوجوانان
امروزه با توجّه به تنوّع محصولات بهداشت دهان و دندان، انتخاب مسواک و خمیردندان، بهخصوص برای کودکان با وسواس خاصّی صورت میگیرد. مسواکهای کودکان بر اساس توانایی و نیاز آنها از نظر شکل و اندازه متنوّع است و در طیّ رشد برحسب تواناییهای کسبشدۀ کودک و نیازهای فردی و تکاملی وی تغییر میکند. در نظر گرفتن برخی نکات کلیدی ساده میتواند به والدین کمک کند تا مسواکی را انتخاب کنند که علاوه بر تمیز کردن مؤثّر دندانها، کودکان را به انجام مراقبتهای دهان و دندان در طول سالهای زندگی تشویق کند.
مسواک کودکان بدون در نظر گرفتن سن باید بهراحتی در دهان کودک قرار بگیرد و بهآسانی قابل در دست گرفتن و کنترل کردن باشد. موهای مسواک باید نرم و سر این موها باید گرد باشد تا لثههای کودک آسیب نبیند. علاوه بر این انتخاب طرح، رنگ و در برخی موارد مزۀ مسواک میتواند برای کودک اثر تشویقی داشته باشد.
نوزادان و نوپایان
بسیاری از والدین تمایل به استفاده از گاز یا پنبه برای تمیز کردن لثهها و دندانها در این سنین دارند، امّا شما میتوانید استفاده از مسواک نرم را برای کودک، حتّی قبل از رویش دندانها آغاز کنید. مسواک نوزادان اغلب در رنگهای روشن است و سر بسیار کوچکی دارد تا بهراحتی داخل دهان کودک قرار گیرد. مسواکزدن در این سن علاوه بر تمیز کردن لثههای کودک، به وی کمک میکند تا به مسواک زدن دو بار در روز به عنوان برنامۀ معمول روزانه عادت کند.
در دو سالگی کودک تمایل دارد تا در روند مسواکزدن مشارکت کند. مسواکهای نوپایان سر کوچک و دستۀ بلندی دارد و محلّ قرارگیری انگشتان روی دسته، نرم است تا دستان کوچکشان بهراحتی آن را حمل کند. در این سن کودک هنوز توانایی کنترل مسواک را بهطور مؤثّر پیدا نکرده است. پدر و مادر میتوانند قبل یا بعد از مسواکزدن داندانهای کودک، مسواک را به خود کودک دهند تا دندانهایش را مسواک بزند. مسواکهای برقی برای این سن و سنین بالاتر در دسترس است و استفاده از آنها میتواند برای کودکان سرگرمکننده باشد.
پنج تا هشت سالگی
در این سن کودک کمکم آماده میشود تا در مورد مراقبتهای دندانی خود استقلال پیدا کند. مسواک کودکان در این سن دستهای باریکتر نسبت به مسواک نوزادان و نوپایان دارد تا بهآسانی در دست گرفته شود. کودک در این سن ممکن است مهارتهای مسواکزدن را بهطور مؤثّر فراگرفته باشد، امّا باز نیازمند نظارت والدین در طیّ مسواکزدن خواهد بود.
نوجوانی
کودکان هشت ساله و بالاتر خودشان میتوانند مسئولیت مسواکزدن را بهتنهایی برعهده گیرند. مسواک آنها مشابه مسواک بزرگسالان است، ولی همچنان سر کوچکتر و دستۀ بلندتری دارد. اگرچه مسواکهای دستی و برقی در تمیز کردن دندانها و لثه عملکرد مؤثّری دارند، استفاده از مسواکهای برقی در این سنین میتواند تشویقکننده باشد و برای برخی کودکان -که حوصلۀ کمتری دارند- مؤثّرتر عمل کند.
استفاده از مسواک
خرید مسواک مناسب بهتنهایی تضمینکنندۀ دندانهای سالم و تمیز فرزندان نیست. مسواکزدن دوبار در روز -که یکی از وعدههای آن لزوماً قبل از خواب باید باشد- همراه با استفاده از نخ دندان در زمانی که دو دندان شیری رشد کرده و در تماس با هم قرار میگیرند، کاری ضروری در رعایت بهداشت دهان و دندان است.
بهطور معمول زمانی که موهای مسواک از شکل طبیعی خارج شوند، یا زمانی که سه ماه از استفادۀ مسواک گذشته باشد، تعویض مسواک ضروریست. تعویض مسواک در کودکان و خردسالان به دلیل گاز گرفتن موهای مسواک و در نتیجه فرسوده شدن آن، معمولاً در فاصلههای زمانی کوتاهتری باید صورت گیرد.
انتخاب خمیردندان مناسب
مهمترین نکته هنگام خرید خمیردندان برای کودکان توجّه به میزان فلوراید آن است. استفاده از خمیردندان فلورایددار برای کودکان زیر دو سال ممنوع است، چراکه کودکان در این سن توانایی خارجکردن خمیردندان از دهان را ندارند و بلع فلوراید در این سنین بهطور روزمرّه میتواند آثار بسیار بدی داشته باشد. در سنین بالای دو سال میزان خمیردندان مورد استفاده برای کودک باید اندازۀ یک نخود باشد. اغلب خمیردندانهای مناسب زیر شش سال حاوی 50ppm فلوراید است که تقریباً نصف میزان فلوراید موجود در خمیردندان بزرگسالان است. برای تعیین نوع خمیردندان کودک، میزان مصرف آن، همچنین میزان فلوراید موجود در خمیردندان کودک بهتر است با دندانپزشک کودکان مشورت کنید.

 دکتر علیرضا مقتدری - متخصّص طب فیزیکی و الکترودیاگنوز، فلوشیپ فوق تخصّصی اینترونشنال درد
دکتر علیرضا مقتدری - متخصّص طب فیزیکی و الکترودیاگنوز، فلوشیپ فوق تخصّصی اینترونشنال درد
استفاده از انواع پاپوش از اوایل تولّد نوزادان شروع میشود. از آنجا که قرار نیست نوزادان با این پاپوشها و کفشهای پارچهایشان راه بروند، بنابراین حسّاسیت خاصّی برای انتخاب آنها وجود ندارد، امّا از حدود هجده ماهگی به بعد -که تقریباً بچّهها راهرفتن را بهخوبی یاد میگیرند و دوست دارند در کوچه و خیابان هم راه بروند- انتخاب کفش مناسب برای آنها اهمّیت ویژهای پیدا میکند. پس بهتر است والدین هنگام خرید کفش برای کودک نوپای خود، حداقل این نکات را در نظر بگیرند.
باکیفیت باشد!
بهتر است به جای توجّه به قیمت، مارک یا مدل کفشی که قرار است برای خردسالتان بخرید، به کیفیت آن توجّه کنید. تقریباً تمام مردم دنیا با پاهایی سالم به دنیا میآیند، امّا تنها چهل درصد از این مردم در بزرگسالی هم سلامت پاهایشان حفظ شده است. متخصّصان میگویند: پوشیدن کفشهای نامناسب از همان دوران کودکی میتواند تهدیدی برای به خطر افتادن سلامت پاها باشد. یک کفش باکیفیت بچّگانه باید سطح پاهای بچّه را بهخوبی پوشش دهد، نرم و انعطافپذیر باشد، تخت سفتی داشته باشد و هیچ فشاری به هیچ قسمت از پای بچّه بهخصوص پنجههای او وارد نکند. نرم و انعطافپذیربودن رویۀ کفش اجازۀ حرکت آسان را به کودک میدهد و باعث میشود جریان خون در سطح پاهایش بهخوبی در گردش باشد.
داخل کفش جذبکنندۀ رطوبت باشد!
اگر برای بچّهها کفشهایی با جنس چرم، پلاستیک یا ورنی میخرید، حتماً حواستان باشد که قسمتهای داخلی کفش با لایهای از پارچۀ نخی یا پنبهای پوشیده شده باشد. این لایههای نخی یا پنبهای باعث جذب رطوبت پای کودک میشود و پای او را خشک نگه میدارد. با خشکماندن پای کودک داخل کفش، امکان رشد باکتریها و قارچهای پوستی هم به حداقل ممکن میرسد.
دستدوز باشد!
معمولاً جنبوجوش کودکان نوپا از ما بزرگترها و حتّی از بچّههای بزرگتر از خودشان هم بیشتر است. برای اینکه دوام کفش آنها را بالا ببرید و مجبور نباشید که ماهی یک کفش برایشان بخرید، بهتر است کمی بیشتر هزینه کنید و کفشهای دستدوز را برایشان خریداری کنید. این کفشها نسبت به کفشهایی که با چسب مخصوص تولید شدهاند، دوام بیشتری دارند و شیکتر هم هستند. یادتان باشد که پاشنه یا سایر قسمتهای کفش خردسالان نباید میخ داشته باشد، زیرا ممکن است در اثر بازی و فعالیت زیاد بچّهها، میخ پاشنۀ کفششان بیرون بیاید و به آنها آسیب برساند.
کمی بزرگتر باشد!
بهتر است برای خردسالان کفشی بخرید که وقتی آن را پای کودک میکنید، حدود پنج تا شش میلیمتر فضای خالی بین بزرگترین انگشت پا و جلوی کفش وجود داشته باشد تا پای بچّهها هنگام راه رفتن اذیت نشود. ضمن اینکه پای خردسالان مدام در حال رشد است و وقتی کفش آنها کمی جادار باشد، رشد پاها راحتتر صورت میگیرد.
عاجدار باشد!
تخت کفش خردسالان -که با زمین در تماس مستقیم است- باید عاجدار باشد تا آنها هنگام راهرفتن روی سطحهای صاف یا کمی لغزنده بهآسانی لیز نخورند و زمین نیفتند.
چرم باشد!
بهترین، انعطافپذیرترین و راحتترین کفش برای خردسالان، کفشهایی با جنس چرم است. البته کفشهایی از جنس پلاستیک نرم هم برای کودکان مناسب است، امّا کفشهای ورنی یا کفشهایی که جنس بسیار خشکی دارند، گزینۀ مناسبی برای خردسالان محسوب نمیشوند.
زیپدار یا چسبی باشد!
معمولاً کودکان نوپا نمیتوانند بدون کمک والدین خود کفشهایشان را بپوشند، بنابراین برای سهولت کار خودتان هم که شده، به جای کفشهای بندی از کفشهای چسبی برای خردسالتان استفاده کنید. اگر قرار است برای روزهای سرد سال برای کودکتان چکمه یا بوت تهیّه کنید، بهتر است سراغ انواعی بروید که از پشت زیپ میخورند و پوشیدنشان برای بچّهها بسیار سادهتر از انواعی است که زیپ ندارند.
جلوباز نباشد!
کفشهای جلوباز از پای کودکان بهخوبی محافظت نمیکنند و راهرفتن با آنها برای کودک نوپا کار چندان سادهای نیست. هرچه کفش بسته و پوشیدهتر باشد و سطح بیشتری از پای کودک را پوشش دهد، گزینۀ مناسبتری محسوب میشود.
دست دوم نباشد!
گاهی والدین از کفشهای بچّههای بزرگتر برای بچّههای کوچکتر هم استفاده میکنند که این کار اصلاً توصیه نمیشود. معمولاً پای هر بچّهای در دوران خردسالی شکل و مدل خودش را دارد؛ وقتی شما کفش دیگری را پای فرزندتان میکنید، درواقع پاهای او را مجبور میکنید که شکل پای بچّهای را بگیرد که پیش از کودک شما آن کفش را پوشیده است. حتّی ممکن است که فرزند شما مشکلی داشته باشد که پوشیدن کفش دیگران مشکلش را بدتر کند، یا اینکه بیماریهای پوستی احتمالی کودکی که قبل از او کفش را پوشیده، به کودک شما هم منتقل شود. به همین دلیل کفش خردسالان باید نو و تنها مختصّ خودشان باشد.
کفش مهمانی از کفش راحتی جدا باشد!
خردسالان باید دو مدل کفش داشته باشند: کفش مهمانی و کفش راحتی. کفش مهمانی میتواند از هر جنس، رنگ و مدلی که دوست دارید، انتخاب شود، چون پای بچّهها برای مدّت طولانی در کفش مهمانی نمیماند، یا آنها با این کفش برای مدّت طولانی راه نمیروند، امّا کفش راحتی -که قرار است بچّهها ساعت بیشتری را با آن راه بروند- باید شرایطی را که عنوان کردیم، داشته باشد.
زمان مناسب استفاده از کفش برای کودک!
در اغلب موارد نیاز نیست تا زمانی که کودک راه نیفتاده و او را از منزل بیرون نبردهاید، چیزی پایش کنید. پاهای کودک هم مثل دستهایش همیشه سرد هستند و این مسئله ناراحتش نمیکند. ضرورتی ندارد که در سال اول زندگی کودک، به پایش کفش نرم یا بافتنی بپوشانید، مگر اینکه کف خانه خیلی سرد باشد. هنگامیکه کودک میایستد و یا راه میرود، واقعاً ارزشش را دارد که اجازه بدهیم غالباً پابرهنه باشد. اوایل، کف پای همۀ بچّهها تقریباً صاف است. بهتدریج قوس کف پا ایجاد میشود و با ایستادن و راهرفتن مچ پاها تقویت میشود و کودک در ایستادن و راهرفتن با جدّیت تمام از آنها استفاده میکند (به نظر ما دلیل اینکه پاشنههای پا ضخیم و ناحیۀ زیر قوس پا حسّاس و قلقلکی است، این است که طبیعت دارد به انسان یاد میدهد که آن قسمت قوسدار را باید از زمین بالا نگه دارد).
راهرفتن روی سطوح ناهموار نیز به تقویت عضلات و ساق پا کمک زیادی میکند. وقتی شما همیشه شرایطی را فراهم میکنید که کودک روی زمین صاف راه برود یا پاهایش را در کفشهایش حبس میکنید، بهخصوص اگر داخل آنها صاف و نرم و پاشنههای آنها محکم باشد، کودک را تشویق میکنید که به عضلات پاهایش استراحت بدهد و کف پایش بدون قوس باقی بماند.
طبیعی است که وقتی کودک در هوای سرد از خانه بیرون میرود، یا در پیادهرو و سایر سطوحی که خطرناکاند، راه میرود، باید کفش بپوشد، ولی بهتر است کودک تا دو سه سالگی داخل خانه پابرهنه راه برود؛ اگر هوا گرم است و او را به کنار ساحل بردهاید، یا سطحی که میخواهد روی آن راه برود، خطرناک نیست، در خارج از خانه هم این فرصت را به او بدهید. در هوای سرد باید از کفشی که یک سایز بزرگتر است استفاده شود، زیرا میتوان از جورابهای ضخیم برای جلوگیری از سرماخوردن پا استفاده کرد.
پزشکان توصیه میکنند که بهتر است کودکان در اوایل کار کفشهای نرم بپوشند تا عضلات پایشان خوب حرکت کند. نکتۀ مهم این است که کفش باید به اندازۀ کافی بزرگ باشد که پنجههای کودک خم نشوند، ولی نه آنقدر بزرگ که از پایش لیز بخورد. جوراب کودک باید بزرگ باشد.
کفش بچّهها خیلی زود به پایشان تنگ میشود و گاهی در ظرف دو ماه این اتّفاق میافتد. مادر باید خود را عادت بدهد که هر چند هفته یکبار کفش را امتحان کند تا مطمئن شود که کفش هنوز اندازۀ پای بچّه هست.
در پنجههای کفش بچّه باید فضای کافی وجود داشته باشد، چون هر بار که کودک قدم برمیدارد، پنجههایش را جلوی پا جمع میکند. فضای جلوی انگشتان پای کودک باید آنقدر باشد که وقتی کودک ایستاده است، حداقل به اندازۀ نصف ناخن انگشت دست مادر، پشت کفشش جا داشته باشد.
اگر کودک نشسته باشد، نمیتوانید درست قضاوت کنید، چون تا کودک نایستد و پایش فضای کفش را کاملاً پر نکند، نمیتوان اندازۀ کفش را درست فهمید. بدیهی است که کفش باید به اندازۀ کافی پهن هم باشد.
اگر پزشک برای تصحیح عوارضی چون ضعف مچ پا، پنجههای چنبری، زانوهای خمیده به طرف داخل و امثال آنها وسایل خاصّی را تجویز کرده است، احتمالاً کفشهای طبّی محکم را هم توصیه میکند. کفش طبّی اگر نرم باشد، در اصلاح پا اثر چندانی ندارد. ساق این کفشها معمولاً باید بلند باشد. ولی اگر پا و ساق پای کودک شما به اندازۀ کافی قوی هستند، میتوانید از کفشهایی که نرمی آنها متوسّط است و حتّی از کفشهای ارزانی که به اندازۀ کافی بزرگ و مناسب هستند، استفاده کنید.
بسیاری از پزشکان کفشهای کتانی را تا وقتی که پاها عرق نکنند، توصیه میکنند. پاها در چند سال اول زندگی گوشتالو هستند و برای همین نباید آنها را به جای کفشهای ساقهکوتاه و معمولی به پای کودک کرد.

 دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
یکی از وظایف اساسی و مسئولیتهای سنگین هر پدر و مادری حمایت، مراقبت و پرورش فرزندان است. نحوۀ پرورش فرزندان، یا به عبارتی چگونگی برخورد و مراقبت والدین از فرزندان بر زندگی آیندۀ فرزندان تأثیر زیادی میگذارد. پژوهشها نشان دادهاند که فرزندپروری مؤثّر یک عامل محافظتکنندۀ قوی در برابر انواع آسیبها و مشکلات است. برای مثال، امروزه یکی از مؤثّرترین عامل پیشگیری از اعتیاد، تأثیر خانواده و شیوههای فرزندپروری والدین است.
شیوههای فرزندپروری
 روشهایی است که والدین برای تربیت فرزندان خود بهکار میگیرند.
روشهایی است که والدین برای تربیت فرزندان خود بهکار میگیرند.
 نگرشهایی که والدین نسبت به فرزندان خود دارند.
نگرشهایی که والدین نسبت به فرزندان خود دارند.
 معیارها و قوانینی که برای فرزندان خویش وضع میکنند.
معیارها و قوانینی که برای فرزندان خویش وضع میکنند.
هر خانواده شیوههای خاصّی را در تربیت فرزندان خویش بهکار میگیرد که میتواند متأثّر از عوامل فرهنگی، اجتماعی، اقتصادی و وضعیت روانشناختی والدین باشد. امّا هدف همۀ شیوههای فرزندپروری، پرورش شخصیت سالم و تقویت تواناییهای فرزندان است. در مجموع، پژوهشگران چهار شیوۀ فرزندپروری را مطرح کردهاند که عبارت است از: فرزندپروری سهلگیرانه، استبدادی، همراه با بیتوجّهی یا غفلت و قاطعانه.
والدین سهلگیر، بیش از اندازه فرزندان خود را میپذیرند، بدون اینکه از آنها مسئولیتی بخواهند. این والدین نسبت به آموزش آداب و رفتارهای اجتماعی فرزندان خود سهلانگارند. در این خانوادهها نظم و ترتیب و قانون خاصّی وجود ندارد و هر کسی هر کاری که بخواهد میتواند انجام دهد. از ویژگیهای فرزندان پرورشیافته در چنین خانوادههایی لجاجت و گستاخی است. آنها پرخاشگرند و سریعتر دچار هیجانات شدید میشوند؛ زود خشمگین و خوشحال میشوند و توانایی مقابله با مشکلات یا استرسها در آنها ضعیف است.
فرزندان خانوادههای سهلگیر مستعدّ رفتارهای ضدّ اجتماعی و گاه مصرف مواد مخدّر هستند. فرزندان این خانوادهها به دلیل فقدان یا اجرا نشدن قوانین، پدر و مادر خود را مقتدر و توانا نمیبینند و در نتیجه آسیبپذیری آنها برای رفتارهای پرخطر بیشتر میشود.
والدین مستبد توقّع زیادی از فرزندان خود دارند و خیلی کم آنها را میپذیرند. این والدین انتظار دارند که فرزندانشان کاملاً از آنها اطاعت کنند و معمولاً دلیل و منطق انتظارهای خود را بیان نمیکنند. منطق آنها «چون من میگویم» است. ابراز محبّت و علاقه به فرزندان در این خانوادهها بهشدّت کم است. این والدین از نظر تربیتی خشن و تنبیهکنندهاند. از آنجایی که فرزندان خانوادههای مستبد بهشدّت تحت کنترل و هدایت والدین خود هستند، مهارتهای زندگی مستقل از قبیل برنامهریزی، تصمیمگیری و هدفگزینی را یاد نمیگیرند، در نتیجه قادر به مقابلۀ درست با استرسها نیستند. ناتوانی در مقابله با استرسها منجر به افسردگی، اضطراب و بعضی اختلالهای روانی دیگر نیز میشود.
والدینی که شیوۀ فرزندپروری آنان بیتوجّهی یا غفلت است، توجّه، محبّت، صمیمیت و عاطفۀ خاصّی به فرزندان خود نشان نمیدهند. آنها کاری به فرزندان خود ندارند و دارای ویژگیهایی مانند کنترل کم، انتظار کم، پذیرش کم و پاسخگویی کم هستند. والدین غافل نیازهای اولیۀ فرزندان را تأمین میکنند؛ نگران فرزندان خود نیستند و حتّی ممکن است آنها را طرد کنند. از آنجا که این والدین بر رفتارهای فرزندان خود نظارت نمیکنند، فرزندان به حال خود رها میشوند، بنابراین ممکن است بیشتر در معرض انواع آسیبها ازجمله پرخاشگری، مصرف موادّ مخدّر، نافرمانی و رفتارهای ضدّ اجتماعی قرار گیرند. بهعلاوه در این خانوادهها پیوندهای عاطفی قوی -که یکی از عوامل محافظتکننده است- وجود ندارد.
بهترین شیوۀ فرزندپروری، سبک قاطعانه است. والدینی که این نوع فرزندپروری را دارند، به فرزندان خود استقلال و آزادی فکری میدهند. هم از فرزندان خود انتظارهایی دارند و هم به آنها توجّه و محبّت نشان میدهند. انتظاری که والدین قاطع از فرزندان خود دارند، منطقی و متناسب با سنّ آنهاست. آنها این انتظارها را روشن و واضح مطرح میکنند تا فرزندان با مسئولیتهای خود در زندگی بهخوبی آشنا شوند.
والدین قاطع بر فرزندان خود کنترل دارند، امّا در عین حال پذیرنده و پاسخدهنده هم هستند. این سبک فرزندپروری همراه با محبّت از یک انضباط محکم و ثابتی برخوردار است که باعث پختگی در فرزندان میشود. به همین دلیل سازگارترین و سالمترین فرزندان از این خانوادهها هستند. این فرزندان از نظر اجتماعی شایستگی بیشتری دارند. آنها مسئولیتپذیر، خلّاق، سازگار، کنجکاو و با اعتماد به نفس هستند. والدین قاطع از مهارتهای نظارت بر فرزندان و مهارتهای ارتباطی با فرزندان آگاهی لازم را دارند و این مهارتها را بهکار میگیرند.
مهارتهای نظارت بر فرزندان
نظارت بر فعّالیتهای فرزندان عامل مهمّی در پیشگیری از انواع آسیبهاست. نظارت و آگاهی والدین شامل مواردی مانند آگاهی از ارتباط فرزندان با همسالان، فعّالیتهای اوقات فراغت آنها و محلهای حضور خارج از منزل، همچنین آگاهی از حضور و عملکرد فرزندان در مدرسه و نظارت بر فعّالیتهای مورد علاقۀ آنها میشود.
انواع فعّالیتهای نظارتی والدین شامل ساختدادن یا شکلدادن به محیط فرزندان، دنبالکردن و مطّلع بودن از آنها، نظارت فعّال و نظارت منفعل است.
منظور از ساختدادن به فعّالیتهای فرزندان، تغییراتی است که والدین در زندگی فرزندان ایجاد میکنند تا بهتر بتوانند بر فعّالیتهای آنها نظارت کنند، مثلاً به هنگام درسخواندن فرزندان تلویزیون را خاموش کنند، یا مقرّراتی را وضع کنند که فرزندان قبل از غروب آفتاب در منزل باشند.
منظور از دنبالکردن و مطّلع بودن آن است که والدین از فعّالیتهای فرزندان و مکانهایی که میروند آگاهی داشته باشند، مثلاً بهطور تصادفی به مکانی که فرزند گفته، سر بزنند. گاهی اوقات ممکن است فرزندان بر اساس آنچه با والدین توافق کردهاند، رفتار نکنند و به دروغ متوسّل شوند. به همین دلیل روشهای نظارتی فعّالی وجود دارد که نمونهای از آن تماس گرفتن با والدین دوستان فرزند است. نظارت منفعل بیشتر مربوط به تعیین قواعد، قوانین و انتظارهایی است که والدین از فرزندان خود دارند، مثلاً قوانینی در مورد رفتوآمد فرزندان یا معیارهایی برای انتخاب دوستان تعیین میکنند.
برای آنکه والدین بتوانند بهدرستی بر رفتارهای فرزندان خود نظارت کنند، ضرورت دارد با اصول و مبانی نظارت بر رفتار فرزندان آشنا شوند. مراحل نظارت بر رفتار فرزندان شامل موارد زیر است:
قواعد و انتظارهای والدین از فرزندان باید روشن و مشخّص باشد، مثلاً به جای اینکه بگویند: «زود به منزل بیایید»، باید بگویند: «قبل از ساعت هشت منزل باشید». بسیار مهم است که والدین برای فرزندان خود روشن کنند که اگر بر اساس انتظار خانواده عمل کنند، چه پاداشهایی به آنها خواهند داد و در صورت عمل نکردن بر اساس انتظار خانواده، چه پیامدهای منفیای دریافت خواهند کرد.
مهارتهای ارتباطی یکی از مهمترین مهارتهای یک زندگی موفّق است. ارتباط وقتی ایجاد میشود که افراد بتوانند افکار و عقاید، امیدها، آرزوها، ترسها و نگرانیهای خود را با هم در میان بگذارند. فقدان این مهارت موجب بسیاری از مشکلات، تنشها و تعارضها میشود. مهارتهای ارتباطی، مهارتهایی هستند که والدین را قادر به شنیدن پیامهای کلامی، درک پیامهای غیرکلامی و پاسخدهی کلامی و غیرکلامی به این دو نوع پیام میکنند. والدین برای بهبود مهارتهای ارتباطی با فرزندان خود میتوانند از روشهایی مانند گوشدادن فعّال، مشورتکردن با فرزندان، تأکید بر تشویق و مشارکتداشتن در فعّالیتهای فرزندان استفاده کنند.
گوش دادن فعّال!
گوشدادن مهمترین مهارت ارتباطی است. وقتی فرزندان صحبت میکنند، والدین باید فعّالیتهای خود مانند تماشای تلویزیون، خواندن روزنامه، یا کار در منزل را قطع کنند؛ به گفتههای فرزندان خود توجّه و با آنها ارتباط چشمی برقرار کنند. به آنچه فرزندان میگویند واکنش سریع نشان ندهند؛ در عوض، چند دقیقه فکر کنند و به آنچه شنیدند، پاسخ دهند. یکی از تکنیکهای اساسیای که نشان میدهد والدین به حرفهای فرزندان گوش میدهند و آنها را درک میکنند، این است که گفتههای فرزندان را به شکل مناسبی به او انعکاس دهند.
مشورت کردن با فرزندان!
والدین میتوانند در مورد مسائل روزمرّه از فرزندان سؤال کنند و از آنها در مورد موضوعهای مختلف خانواده نظرخواهی کنند. وقتی کودکان و نوجوانان متوجّه شوند که به نظرهایشان اهمّیت داده میشود، در گفتوگوها و اظهارنظرها مشارکت و از نظرهای والدین استفاده میکنند.
تأکید بر تشویق!
کودکان و نوجوانان ویژگیهای مثبت زیادی دارند که لازم است بر آنها تأکید شود. یادآوریکردن تواناییها و صفات خوب کودکان به آنها کمک میکند تا ارزش خود را بهتر بشناسند و اعتماد به نفس بیشتری داشته باشند. اگر فرزندان در یک زمینۀ ورزشی یا هنری مشغول فعّالیت هستند، خوب است والدین تا حدّ ممکن در بازیها و فعّالیتهایشان شرکت کنند و مانند یک تماشاچی خوب از آنها حمایت کنند. نکتۀ بسیار مهم این است که والدین رعایت قوانین و مقرّرات فرزندان را حتماً مورد تشویق قرار دهند.
مشارکتداشتن در فعّالیتهای فرزندان!
مشکل بسیاری از والدین، نداشتن وقت کافی برای گذراندن ساعاتی در کنار یکدیگر است. با این حال لازم است که والدین حداقل نیم ساعت از وقت خودشان را در روز به فرزندان اختصاص دهند. بهتر است انتخاب نوع فعّالیت به تقاضای فرزندان باشد. بهعلاوه، والدین طوری برنامهریزی کنند که حداقل هفتهای یکبار بعضی فعّالیتهای خاص مانند رفتن به کتابخانه یا کتابفروشی، پیادهروی، رفتن به کوه یا پارک را با فرزندان انجام دهند.

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
واکنش هر انسانی نسبت به مرگ دوستان و اعضای خانواده متفاوت است. این قضیه بین کودکان شاید کمی پیچیدهتر باشد و تشخیص عکسالعملشان بهمراتب برای بزرگترها دشوارتر است. هر كودكي به روش خاصّ خود و به شيوهاي متفاوت با فقدانهايش روبهرو ميشود. نبايد از كودكان انتظار داشته باشيم که به يك شيوه، يا مثل ما سوگواري كنند؛ بايد بپذيريم كه هر كودكي خاص و منحصر بهفرد است و به روش خود به سوگ مينشيند. بعضي از افراد بلافاصله و برخي با تأخير واكنش نشان ميدهند. بعضي نيز ممكن است واكنشي متفاوت نشان دهند، ولي همۀ اين عكسالعملها ميتواند واكنشهای طبيعي به يك بحران باشد. اين تغييرات ممكن است از چند روز تا چند هفته يا حتّي بيشتر طول بكشد. از آنجا كه كودكان توانمندي كافي برای كلاميكردن هيجانهای دروني خود ندارند، ممكن است بزرگسالان در درك يك كودك اندوهگين و سوگوار با مشكل مواجه شوند. در نتيجه ما بايد از واكنشهاي مختلف رفتاري كودكان به دنياي دروني آنها پي ببریم و به آنان كمك كنيم تا با اين احساس به گونهاي مؤثّر كنار آيند. در این مورد با دکتر فریبا عربگل، فوق تخصّص روانپزشكي كودك و نوجوان و دانشیار دانشگاه علوم پزشكي شهيد بهشتي، همصحبت شدهایم.
لطفاً در آغاز تعریفی از سوگ ارائه بفرمایید.
سوگ حالت اندوه و ناراحتي شديد دروني در واكنش به از دستدادن شخص يا عقيده و فكري خاص است. كودكان درجات مختلفي از غم و اندوه را حتّي به دليل اتّفاقات مختلفي كه ممكن است به نظر ما كوچك و بیاهمّيت باشند، تجربه ميكنند. اين اتّفاقات ميتواند براي كودكان معنايي مترادف با سوگ و از دستدادن داشته باشد.
چه مسائلي سبب احساس اندوه و سوگ در كودكان ميشود؟
• مرگ والدين، بستگان، دوستان، معلّمان و آشنايان؛ جالب است كه بدانيد تنها مرگ انسانها نيست كه كودك را دچار غم و اندوه ميكند، حتّي مرگ ماهي قرمز شب عيد -كه كودك فقط دو يا سه بار در تُنگ برايش خردهنان ريخته- يا پرندۀ كوچكي كه در قفس از آن نگهداري ميكرد، ميتواند كودك را متأثّر و اندوهگين كند.
• مجروحشدن والدين و بستريشدن در بيمارستان.
• از دستدادن خانه و مدرسه در اثر زلزله، سيل و آتشسوزي.
• نقص عضو مثل از دستدادن چشم يا ساير اعضاي بدن. جالب است كه بدانيد، حتّي كندهشدن دندان يا يك زخم خونريزيدهندۀ كوچك هم ممكن است در كودك سوگ ایجاد كند.
• از دستدادن يا نداشتن توانايي يا مهارتي خاص مثل اختلال يادگيري و مردود شدن در مدرسه.
• گمكردن و از دستدادن وسايل شخصي و اسباببازي.
کودكان چه دركي از مفهوم مرگ دارند؟
درك كودكان از مرگ متناسب با سير رشد و تكامل آنها تغيير ميكند و اين ادراكات مختلف روي چگونگي سوگواري آنها نيز تأثير ميگذارد. كودك در نيمۀ دوم سال دوم زندگي ميفهمد چيزي كه حضور ندارد و ديده نمیشود، از بين نرفته است. بنابراین نبودِ مادر در اين سن براي وي قابل تشخيص است و واكنشهايي در او ایجاد میكند. كودك در دو تا هفت سالگی مرگ را یک پدیدۀ گذرا، موقّتي و قابل برگشت ميداند؛ چيزي شبيه مسافرت يا خواب. او فكر ميكند که برخي از عملكردهاي انسان پس از مرگ نيز ادامه مييابد. كودك در اين سن ممكن است فكر كند که تفكّر و اعمال او باعث مرگ عزيزش شده و اين مسئله در او احساس گناه ايجاد ميكند. او در اين سن داراي تفّكر جادويی است، يعني بين دو پديدهاي كه همزمان رخ ميدهد، رابطۀ علّت و معلولي ايجاد ميكند، مثلاً اگر به برادرش گفته است که «او را دوست ندارد، خدا كند بلايي سرش بيايد» و بهطور تصادفی برادرش بعد از وقوع زلزله زير آوار جان ميبازد، او فكر ميكند که فكر و سخنش باعث اين حادثه براي برادرش شده است؛ در نتيجه احساس گناه ميكند. در نهايت کودک در هفت تا دوازده سالگي مرگ را به عنوان يك پديدۀ اجتنابناپذير، غيرقابل برگشت و جهانشمول ميپذيرد، ولي هنوز فكر ميكند كه فقط افراد خيلي پير و ناتوان ميميرند.
کودک در نوجواني مرگ را به عنوان يك فرآيند طبيعي میپذيرد، ولي آن را خيلي دور ميبيند و بهراحتي نميپذيرد كه ممكن است هر تصادفي منجر به مرگ شود؛ به همين دليل رفتارهاي پرخطر در نوجوانان زياد دیده ميشود.
سوگ چه مراحلی دارد؟
هنگامي كه با مرگ عزيزي روبهرو ميشويم، چهار مرحلۀ را ميگذرانيم: شوک و انکار، خشم، ناامیدی و درهم ریختگی، پذيرش، بهبود و سازمانيابي مجدّد. به اين مراحل چرخۀ سوگ نيز ميگويند. طيكردن این مراحل براي همۀ كساني كه با فقداني روبهرو ميشوند، لازم است. • مرحلۀ اول شوك و انكار است؛ وقتي كسي را كه دوستش داريم، ميميرد، احساس كرختي، بهت، گيجي و ناباوري داريم و نميپذيريم که عزيزمان را از دست دادهايم. در مرحلۀ بعد، خشم بروز ميكند. از جهان و از مردم عصباني هستيم. به شرايطي كه پيش آمده، اعتراض داريم، احساس آشفتگي ميكنيم و از دست همه چيز و همه كس دلخوريم. نااميدي و درهمريختگي مرحلۀ بعديست؛ در اين مرحله بيقراريم، گريه ميكنيم و حتّی ممكن است احساس گناه داشته باشيم. احساس ميكنيم که ميتوانستيم به او كمك كنيم و نكرديم. احساس تنهايي ميكنيم. در مرحلۀ پذيرش، فرد وضع موجود را ميپذيرد و با آن كنار میآید و به زندگي معمول خود باز ميگردد.
گرچه ممكن است مدّت و زمان عبور از اين مراحل در افراد مختلف با هم متفاوت باشد، مهمّ است بدانيم که سوگ يك فرآيند است كه بهتدريج كه شخص در آن جلو ميرود، احساس و افكارش نیز تغيير میكند و تعديل مييابد، بهخصوص در مورد كودكان ما نميتوانيم انتظار داشته باشيم که مرگ را بتوانيم فوری شرح دهيم و كودك هم نميتواند بهسرعت و بلافاصله آن را حل كند. گاه حتّي تا نوجواني طول میكشد تا كودك دريابد كه چه اتّفاقي رخ داده است و مرگ چيست؟
سوگ پيچيده چيست؟
وقتي مراحل سوگ بهخوبي طي نشود، يعني فرد در يكي از مراحل باقي بماند، يا اينكه مراحل را بهكندي طي كند، يا شدّت واكنشها بيش از حدّ معمول باشد، در اصطلاح ميگوییم سوگ پيچيده شده است. در اين موارد سوگ به بروز مشكلاتي در زندگي معمول شخص منجر میشود و عملكرد او را تحت تأثير قرار ميدهد.
سوگ چه علائم و واكنشهایي را در كودكان ايجاد ميكند؟
همانطور كه گفتيم، هر كودكي به روش خاصّ خود با پديدۀ سوگ روبهرو ميشود. واكنشهایي كه بهصورت شايع در كودكان
در حال سوگ ديده ميشود، شامل موارد زیر است:
• شوكهشدن و ناباوري: «واقعيت نداره، حرفتو باور نميكنم»
• گريههاي شديد و طولاني
• انكار و بيتفاوتي و انجام رفتارهاي معمول؛ گويی اتّفاقي نيفتاده «ميتوانم بروم بيرون بازي كنم؟»
• ترس و اضطراب: «حالا كه اين اتّفاق براي پدر افتاده، ميتونه براي مادرم نيز بيفته»
• اجتناب از تنها ماندن در خانه
• اجتناب از تنها خوابيدن
• چسبیدن به والدين و ترس از رفتن به مدرسه
• شكايات جسمي مانند سردرد، دلدرد، حالت تهوّع بهخصوص هنگام ترك منزل به قصد رفتن به مدرسه
• مشكلات خواب؛ دیدن رؤياهایي از شخص از دسترفته و يا بيخوابي يا امتناع ازخوابيدن: «مامان گفته بابام به يك خواب طولاني رفته، اگه من هم بخوابم ممكنه ديگه نتونم بيدار شم».
• اندوه و دلتنگي كه ممكن است خود را با چنین علائمی نشان دهد: گريهكردنهاي مكرّر، گوشهگيري، بيتفاوتي نسبت به وضع سلامت خود و انجام كارهاي پرخطر، احساس گناه به دلیل كارهایي كه ميتوانست براي عزيزش انجام دهد، ولي انجام نداده است.
• دستزدن به كارهایي كه قبلاً به همراه شخص از دسترفته انجام داده بود، يا تقليد رفتارهاي او
• اشتغال ذهني با خاطرات شخص از دسترفته
• احساس اينكه شخص از دسترفته به طريقي با اوست.
• طردكردن دوستان قديمي و جستجوي دوستان جديدي كه شرايط مشابهي را تجربه كردهاند.
• افت تحصيلي، مشكل تمركز و توجّه روي تكاليف مدرسه
• ديدن تصوير يا شنيدن صداي شخص از دسترفته بهصورت گذرا در زمان سوگواری
• احساس خشم كه در پسران بيشتر ديده ميشود و خود را بهصورت پرخاشگري، حملات قشقرق و ناسزاگفتن و پرخاشكردن به سرنوشت، تقدير و مقدّسات نشان ميدهد.
چگونه ميتوان به كودكان كمك كرد تا با مرگ عزيزانشان كنار بيايند و مراحل سوگ را با كمترين مشكل طي كنند؟
در كودكان حلشدن سوگ و طيكردن مراحل آن از اهمّيت خاصّي برخوردار است. چگونگي درك كودكان از مرگ، مراحل رشد شناختي آنها، سنّ كودكان و افكار و عقايد جادويي سوگواري، درك كودكان را از مرگ با مشكلاتي روبهرو ميكند. همينطور عقايد و كليشههايي كه پيرامون مسئلۀ مرگ و درك كودكان از مرگ در بين بزرگسالان وجود دارد، گاهی باعث تداخل در اين فرايند ميشود.
نمونههايي از اين افكار كليشهاي چه هستند؟
• بهتر است جلوي كودك داغديده راجع به مرگ صحبت نكنيم!
• بهتر است از صحبتهايي كه در بچّه گریه ایجاد ميكند، اجتناب كنيم!
• بهتر است بچّهها در مراسم سوگواري شركت نكنند!
• بچّههاي خردسال آنقدر كوچكاند كه سوگ و اندوه را نميفهمند!
• هنوز بچّهاي؛ بزرگ كه شوي، همه چيز فراموشت ميشود!
• او به يك مسافرت طولاني رفت!
• او به يك خواب عميق رفت!
• خدا او را از ما گرفت، چون خيلي خوب بود. خدا انسانهاي خوب را زودتر میبرد!
• او تو را از آسمان نگاه میكند، بنابراين بهتر است مواظب رفتارهايت باشي!
• اينقدر گريه نكن، عصبي و بيمار ميشوي!
• چه خوب بازي ميكند، انگار نه انگار اتّفاقي افتاده!
• سوگ بزرگترها روي كودك سوگوار تأثير نميگذارد!
• بزرگترها همه چيز را بايد دربارۀ سوگ، مرگ و روح بدانند؛ آنها ميتوانند توضيحات كامل و كافيای در اين باره به بچّهها بدهند!
اين نگرشها و انتقال آنها به كودكان مانع طيشدن مراحل سوگ میشود و به كودكان آسيب ميزند.
چه توصيههایی براي والدين دارید؟
• به كودك فرصت دهيد که در مورد احساسات و افكارش صحبت كند.
• ميتوانيد از او بخواهيد نامهاي به فردي كه از دست داده، بنويسد.
• ميتوانيد از او بخواهيد که داستاني واقعي يا خيالي را براي دیگران دربارۀ مرگ کسی که فوت کرده، تعريف كند.
• ميتوانيد از او بخواهيد که در مورد سوگ فردي كه از دست داده، يا احساسي كه دارد، نقاشي كند.
• در مورد پديدۀ مرگ بهروشني توضيح دهيد؛ واقعيتها را بگوييد.
• به سؤالات كودك در مورد مرگ پاسخ دهيد، امّا اگر چيزي را نميدانيد، بگویيد نميدانم و ميتوانيم آن را از ديگران بپرسيم. از گفتن كلمۀ «نميدانم» نهراسيد.
• از تشبيهكردن مرگ به خواب يا سفر خودداري كنيد، زیرا با اين كار آنان را هنگام خواب يا سفر دچار وحشت ميكنيد.
• اگر کودک تمايل دارد که در مراسم تدفين و بزرگداشت شركت كند، اين اجازه را به او بدهيد.
• اگر مايل است جنازه را ببيند، اين اجازه را به او بدهيد (مگر آنكه به دلايلي جنازه متلاشي شده باشد).
• برگشتن به مدرسه باعث بهوجود آمدن حسّ آرامشبخش و برگشت به زندگي معمولي و طبيعي قبل ميشود، ولي انتظار نداشته باشيد که كودك داغديده بهسرعت به سطح عملكرد تحصيلي پيشين خود برگردد.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
سوختگی آغاز یک فاجعه برای شخص، خانواده و جامعه است، زیرا شخصی که دچار سوختگی شده، غیر از اینکه مدّتها گرفتار درمان بیماریاش میشود، ممکن است برای همیشه نیز دچار عوارض ناشی از سوختگی شود. جامعه نیز یک فرد فعّال خود را به دلیل سوختگی شدید از دست میدهد و باید مخارج سنگینی را متحمّل شود تا ناهنجاری ظاهری و روانی او را برطرف کند. سوختگی یکی از مصیبتهایی است که گریبانگیر همۀ جوامع است و معمولاً علّت آن بیاحتیاطی و یا مواردی عمدیست. در کشور ما چند مرکز نسبتاً مجهّز برای درمان بیماران دچار سوختگی وجود دارد که یکی از آنها مرکز آموزشی- درمانی سوانح و سوختگی ولایت رشت است.
بر اساس تعریف انجمن جهانی سوختگی، سوختگی وقتی اتّفاق میافتد که یک یا چند لایۀ پوست با مایع داغ، اجسام داغ و شعله تخریب شود. آسیبهای پوستی ناشی از اشعّۀ ماوراء بنفش، اشعّۀ رادیواکتیو، الکتریسیته یا موادّ شیمیایی، همچنین آسیب تنفّسی ناشی از استنشاق دود، سوختگی محسوب میشود. شایعترین علّت سوختگی کودکان در کشور سوختگیهای ناشی از آبجوش و چای است.
پیشآگهی بیماران سوختگی به عوامل زیر بستگی دارد:
برای پیشگیری از سوختگی باید جامعهنگر فکر کرد. لازم است که مهندسان ایمنی ساختمان، قانونگذاران و بازرسان توجّه ویژهای به پیشگیری داشته باشند. عوامل خطرساز شامل آشپزی در کف اتاق یا آشپزخانه، اجاقهای نفتی روباز، تراکم زیاد افراد، ساختار ضعیف خانه، بیسوادی و عوامل فرهنگی است.
پیشگیری اول جلوگیری از رخدادن واقعه است. پیشگیری دوم شامل مراقبتهای درمانی، احیا و تا حدّ ممکن کاهش آسیب و ناتوانی است. پیشگیری سوم بر جلوگیری یا کاهش ناتوانیها تمرکز دارد.
چهکار کنیم تا کودک ما دچار سوختگی نشود؟
کمکهای فوری به کودک آسیبدیده قبل از رساندن وی به پزشک!

 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
همۀ کودکان گاهی دچار اضطراب میشوند. آنها ممکن است به دلیل امتحانی که پیش رو دارند، مضطرب باشند یا از این نگران باشند که مادرشان متوجّه جای خالی بستنی در فریزر شود. اضطراب به مقدار کم درواقع مفید است، چراکه میتواند کودک را وادار به مطالعه کند یا موجب شود که بستنی دسر قبل از خوردن غذا ناپدید نشود.
کودکانی که بهشدّت مضطرب هستند، بیشتر اوقات احساس ناراحتی میکنند و دائماً در انجام کارهایی که برای کودکان دیگر آسان است، دچار مشکل میشوند. برخی از کودکان مضطرب آنچنان در مورد نحوۀ عملکرد خود نگراناند که یک ساعت تمام روی تکلیفی که تنها ده دقیقه وقت لازم دارد، کار میکنند. بعضی از آنها حاضر نیستند حتّی برای رفتن به مدرسه یا دیدن یک دوست از والدین خود جدا شوند. وقتی کودکان دچار اضطراب میشوند، انجام فعّالیتهایی که قبلاً برایشان راحت بوده، باعث ترس و دلهره در آنها میشود. این ترس و بیقراری مسری است و ممکن است والدین را نیز نگران و مستأصل کند.
اگر میخواهید بدانید که کودک شما دچار اضطراب جدّی هست یا نه، به رفتارهای زیر -که میتواند از نشانههای اضطراب در کودک باشد- توجّه کنید:
* مشکلات خواب
* درد و ناراحتیهایی مثل دلدرد، سردرد، حالت تهوّع
* مشکلات تمرکز
* بیدلیل از چیزی اجتناب کردن
* خوابهای بد، حتّی در طول روز
* حملات وحشتزدگی، تنفّس سریع، دستهای عرقکرده، ضربان قلب سریع، صورت رنگپریده.
اضطراب مدرسه
عجیب نیست که بسیاری از کودکان در مورد مدرسه دچار اضطراب میشوند، چراکه عوامل محیطی میتواند در کودکی که از هر لحاظ متعادل است، آشفتگی ایجاد کند. در برخی از کودکان اضطراب به این دلیل بهوجود میآید که کودک دچار اختلال یادگیری است و از این موضوع نگران است که به اندازۀ همکلاسیهایش موفّق نباشد. برخی دیگر از کودکان به این علّت دچار اضطراب میشوند که به مدرسه علاقه ندارند و والدین آنها به این دلیل که آنها در حدّ توانایی خود یا در سطح خواهر و برادرانشان عمل نمیکنند، مأیوس و نگران هستند. کودکان در پاسخ به انتظار بالا و غیرواقعبینانهای که از خودشان دارند، همچنین احساس اجبار درونی برای برآورده کردن این انتظار، دچار اضطراب در مورد عملکرد خود میشوند.
نکته
وارد کردن کودکان به محیطهای آموزشی اختصاصی و متناسب با شرایط خاصّ آنها میتواند یک اقدام مهم برای کمک به کودک مضطرب باشد. کودکانی که دچار اضطراباند، به معلّمانی نیاز دارند که این مشکل را درک کنند و بتوانند استرس کلاس درس را کاهش دهند. برای کودکانی که دچار اختلالات یادگیری هستند، برنامههای آموزشی خاص اهمّیت ویژهای دارد.
خلاصهای از شیوههای فرزندپروری برای یک کودک بسیار مضطرب
والد یک کودک مضطرب میتواند برای کمک به کودک خود از راهبردهای مختلفی استفاده کند:
1. ارزش دادن به احساس کودک: به کودکتان بگویید که احساس او را درک میکنید. وقتی ما به احساس کودک ارزش میدهیم، درواقع به او میفهمانیم که درکش میکنیم و احساس او را میفهمیم. ارزش دادن فقط این نیست که به کودک بگوییم کارهای خوبش را میبینیم، بلکه در فرایند ارزشدهی، ما با کودک یکی میشویم و به او میفهمانیم که درکش میکنیم و حامی او هستیم. این یک نکتۀ بسیار مهم است. آنچه کودک احساس میکند، برای او واقعی است، حتّی اگر به نظر شما این احساس غیرمنطقی باشد. برای مثال ممکن است کودک شما از رفتن به طبقۀ بالای ساختمان بترسد، چون فکر میکند ممکن است هیولاها در آنجا زندگی کنند. شما میدانید که این ترس غیرمنطقی است، با این حال اگر کودک شما میترسد، به او بگویید که احساس او را درک میکنید و میفهمید. به کودک نگویید که ترسش احمقانه است، بگویید که درک میکنید که او میترسد به طبقۀ بالا برود و نمیخواهد تنها این کار را بکند و اگر میتواند تا زمانیکه کار شما تمام شود، صبر کند، با او به طبقۀ بالا میروید. به او یادآوری کنید که روزی میرسد که او دیگر از اینکه تنها به طبقۀ بالا برود، نمیترسد.
وقتی کودک فهمید که شما اضطرابش را درک میکنید، میتوانید با او تمرین کنید تا اضطرابهایی را که به نفع او هستند و اضطرابهایی که به او آسیب میزنند، مشخّص کند. با رضایت کودک، شما با او تمرین میکنید تا اضطرابهایی را که معقول و مفید نیستند، تغییر دهد.
2. زمانی برای توجّه انحصاری به کودک: برای کودکان پیشدبستانی و دبستانی، کنار آمدن با اضطراب بیشتر مستلزم این است که ما به آنها کمک کنیم که احساس امنیت و کنترل پیدا کنند. بهطور خلاصه در این روش هدف والد این است که در دورههای زمانی خاص فقط به کودک توجّه کند و در طول این مدّت هیچ مزاحمتی از جمله زنگ تلفن و تعامل با خواهر و برادران دیگر در فرایند توجّه کردن به کودک اخلال ایجاد نکند. در این روش در حالی که کودک مشغول فعّالیتی مانند خانهسازی یا بازی با اسباببازیهایش است، والد تمام توجّه خود را به او معطوف میکند. کنترل همه چیز در دست کودک است و والد هرچه را که از او خواسته شده (در حدّ معقول)، انجام میدهد. اگر کودک از والد بخواهد که برج درست کند، والد میتواند بپرسد که دقیقاً برج چقدر بلند باشد. اگر کودک با لگوها یک وسیلۀ نقلیه میسازد، والد میتواند در حالی که او را تماشا میکند، توضیح دهد که بهنظر میرسد او در حال ساختن یک کامیون یا ماشین ون است. والد در مورد نوع بازی هیچ پیشنهادی نمیدهد، بهجز در مواردی که کودک به مدّت طولانی یک کار ثابت را انجام میدهد و والد احساس میکند که کودک به تغییر جهت و گسترش بازی نیاز دارد. یک کار مفید این است که والد با صدای بلند کاری را که کودک انجام میدهد، توصیف کند و برای کودک یک انعکاس کلامی فراهم کند.
اگر روزی ده تا بیست دقیقه در زمان و مکانی که برای شما راحتتر است، زمانی را برای توجّه انحصاری به کودک اختصاص دهید، دقیقاً آنچه کودک به آن احتیاج دارد، برای او فراهم کردهاید.
3. مواجهه: یک اصل اساسی در مورد اضطراب این است که اگر کودک بهطور مکرّر کارهایی را که از آنها میترسد انجام دهد، میتواند بر اضطرابش غلبه کند. به این کار رویارویی یا مواجهه میگویند.
مواجهه تکنیکی است که به موجب آن فرد باید آنچه را که از آن میترسد، تجربه کند تا یاد بگیرد که آن چیز درواقع ترسناک نیست.
4. بازیدرمانی: کودکانی که همیشه مضطرب هستند، اغلب از کار کردن با یک متخصّص سلامت روان سود میبرند.
عقیدۀ زیربنایی بازیدرمانی این است که کودک از طریق بازی، آنچه را موجب نگرانی و اضطراب اوست، بیان میکند. ممکن است کودک نتواند دقیقاً به شما بگوید که چه مشکلی دارد، امّا مضامین بازیها نگرانیها و راهبردهای مقابلهای کودک را آشکار میکند. گاهی کودکان بارها و بارها یک مسئله را در بازیهای خود تکرار میکنند و از این طریق آن را برای خود حلّ و فصل میکنند.
5. تغییر رفتار: گاهی وقتی کودکان مضطرب میشوند، دست به کارهای بیفایده میزنند، مثلاً به مدرسه نمیروند یا وقتی مادرشان میخواهد به آنها شببخیر بگوید، موی او را میکشند؛ هر والد به راهبردهایی برای تغییر این رفتارها احتیاج دارد.
* به احساسی که کودک دارد، ارزش دهید.
* یک هدف معیّن کنید و آنچه را میخواهید تغییر دهید، مشخّص کنید.
* سعی کنید در کودکتان برای رسیدن به این هدف، تعهّد ایجاد کنید.
* برای تشویق رفتار خوب کودک از تقویت مثبت استفاده کنید.
* رفتارهای بیحاصل و ناکارآمد کودک را نادیده بگیرید و به آنها توجّه نکنید.
* از طریق تقویت متوالی رفتار مطلوب، این رفتار را در کودک شکل دهید.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
وزنگیری مناسب مادر در طول دوران بارداری تضمینکنندۀ سلامت جنین و مادر در آینده است. افزایش وزن در یک حاملگی طبیعی عمدتاً به عواملی نظیر رشد جنین، جفت، پستان، افزایش حجم خون، همچنین ذخیرۀ چربی در مادر بستگی دارد و قسمتی از آن بهصورت ذخیرۀ انرژی و دریافتهای چربی نواحی باسن، ران و شکم مادر است که نیازهای انرژی جنین، بهخصوص در سه ماهۀ آخر را برطرف میکند. معمولاً مادران جوانی که برای بار اول باردار میشوند، اضافهوزن بیشتری نسبت به مادران چندزا و مسنتر پیدا میکنند.
اهمّیت وزنگیری مناسب دوران بارداری!
پژوهشهای متعدّدی به این نکته اشاره کردهاند که اگر مادر افزایش وزن مطلوب و مناسبی در دوران بارداری داشته باشد، کاهش چشمگیری در عوارض مربوط به نوزادان کموزن و مرگومیر دوران نوزادی را بهدنبال خواهد داشت. از سویی افزایش بیش از حدّ وزن در زنان چاق نیز خطراتی برای مادر و جنین دارد. افزایش بیش از حدّ وزن نه تنها باعث ایجاد ناراحتیهایی مانند کمردرد، احساس چاقی، سنگینی و بدهیکلی در مادر میشود، بلکه احتمال ایجاد عوارضی مانند فشار خون بارداری، مسمومیت حاملگی و دیابت بارداری را نیز افزایش میدهد.
اضافهوزن بیش از حدّ مادر در بعضی مواقع باعث اضافهوزن و چاقی جنین نیز میشود که خود احتمال زایمان مشکل و عوارض زایمان در مادر و جنین را به همراه دارد. همچنین خطر انجام سزارین را در مادر بالا میبرد. پژوهشگران معتقدند نوزادانی که در زمان زایمان چاق به دنیا میآیند، به علّت افزایش تعداد سلولهای چربی جنینی احتمال بیشتری دارد که سلامت و طول عمر آنها در آینده تحت تأثیر قرار گیرد. الگوی افزایش وزن نیز به همان اندازۀ افزایش وزن اهمّیت دارد.
معمولاً در سه ماهۀ اول خانمهای باردار اضافه وزن جزئی پیدا میکنند. حتّی بعضیها به علّت کاهش اشتها، تهوّع و استفراغ شدید دوران بارداری دچار کاهش وزن نیز میشوند. تغییر زیاد در تعادل مایعات و افزایش وزن ناگهانی -که معمولاً با تورّم دست و پاها نیز همراه است- ممکن است نشانة شروع مسمومیت بارداری در نیمۀ دوم بارداری باشد که وضعیت خطرناکی برای مادر و جنین ایجاد میکند.
در دوران بارداری چقدر اضافهوزن طبیعی است؟
اضافهوزن بارداری برای همة مادران یکسان نیست و مادران باردار نباید خود را با دیگران مقایسه کنند. اینکه اضافهوزن مناسب شما در طول بارداری چقدر باشد، به عوامل گوناگونی بستگی دارد، ازجمله وزن پیش از آغاز بارداری و مسائل و مشکلات طبّی که شاید با آنها باردار میشوید. معیار وزن قبل از بارداری، وزن مادر قبل از باردارشدن است و در صورت اطّلاع نداشتن از وزن، در اولین مراقبت دوران بارداری پس از اندازهگیری قد و وزن مادر شاخص تودۀ بدنی یا BMI (وزن بر حسب کیلوگرم تقسیم بر قد بر حسب متر به توان۲) kg/m2 محاسبه میشود.
بر حسب BMI مادران باردار به سه گروه طبیعی، لاغر، دارای اضافهوزن و چاق تقسیم میشوند. کمیتۀ بینالمللی علوم تغذیه افزایش وزن مجاز دوران بارداری را بر اساس جدول زیر پیشنهاد میکند:
|
میزان اضافهوزن توصیهشده |
شاخص تودۀ بدنی یا BMI |
گروه |
|
5/12 تا 18 کیلوگرم |
19 |
لاغر |
|
5/11 تا 16 کیلوگرم |
8/19تا 26 |
طبیعی |
|
7 تا 5/11 کیلوگرم |
26 تا 29 |
افزایش وزن |
|
6 تا 9 |
29< |
چاق |
بنابراین اضافهوزن دوران بارداری برای همۀ مادران یکسان نیست. توصیهها برای خانمهایی که وزن طبیعی دارند، بهطور متوسّط در سه ماهۀ اول تقریباً بین 2 تا 5 کیلوگرم و در سه ماهۀ دوم و سوم، هر هفته حدود 450 گرم، یا هر دو ماه 8/1 کیلوگرم است.
این مقدار برای بیشتر خانمها و برای افراد چاق کمتر است. افزایش وزن در موارد دوقلویی 18 تا 21 و در سهقلویی 5/22 تا 27 کیلوگرم ذکر شده است. خانمهای باردار بهتر است از روشهای مفید و سالم برای کنترل وزن استفاده کنند تا هم سلامت جنین تضمین شود و هم پس از زایمان راحتتر بتوانند اضافهوزن خود را کم کنند. خانمهای باردار به هیچوجه نباید از ترس چاقی چربی را بهطور کامل از برنامۀ غذایی خود حذف کنند، زیرا چربی برای تولید هورمونهای بارداری و شکلگیری بعضی از سیستمهای جنینی لازم است.
توصیههای مفید در دوران بارداری

 نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
نیلوفر گلپور - کارشناسیارشد روانشناسی بالینی
رفتن به مهد کودک یا هر محیط اجتماعی دیگری بخشی از فرایند رشداجتماعی کودک محسوب میشود. کودک در سه سالگی آمادگی نسبی برای حضور در محیطهای آموزشی و اجتماعی را مییابد و میتواند برای مدّت کوتاهی بدون والدین در محیط شاد، کودکانه و امن در کنار همسنّوسالانش اوقاتی را بگذراند.
در اغلبموارد، کودکان آمادگی جدایی از والدین، بهخصوص مادر را برای گذراندن زمانیبرایآموزشوتفریحدر محیطهای آموزشی ندارند. دلیل اصلی این عدم آمادگی، وابستگی شدید به مادر یا مراقب اصلیووجود پدیدۀ اضطراب جدایی در کودک است. اضطراب جدایی ترس از جدا شدن از مراقب اصلی است. این مشکل بهصورت طبیعی ازهشت ماهگی شروع میشود و تا سه سالگی ادامه مییابد. وقتی کودکان حضور شخصی را به عنوان مادر یا مراقب کنار خود حس میکنند، این افراد برای آنها بهصورت یک منبع آرامش و امنیّت درمیآیند و بهتدریج نوعی احساس عاطفه و وابستگی در کودکان ایجاد میشود، بنابراین وجود این اضطراب تا سه سالگی طبیعی است.
اگر کودک بینهشتماهگی تا سه سالگی دچار احساس ناامنی از سوی مراقب اصلی شود، احتمال اینکه کودک در سنین بالاتر حاضر به جدا شدن نباشد نیز وجود خواهد داشت.
کودک بهطور طبیعی در سنین بالاتر از سه سال به این شناخت میرسد که اگر کسی یا چیزی از جلوی چشمش دور شود، به این معنا نیست که دیگر وجود ندارد، بنابراین میتواند ساعاتی را بدون مادر در محیط مهدکودک یا مدرسه سپریکند.پس یکی از علل شایع عدم جدایی از والد اضطراب جدایی است که کودک آن را با علائمی چون بیقراری، گریه، چسبیدن به مادر و علائم جسمانیایمانند تهوّع، دلدرد یا سردرد نشان میدهدکه اگر این علائم کمتر از یکماه باشد، نشانۀ ترس از قرار گرفتن در محیط جدید است که به مرور زمان بهبود مییابد، امّا اگر بیشتر از یکماه طول کشید، حتماً باید زیر نظر یک مشاور کودک درمان را آغازکرد.
راهکارهایی به والدین برایآمادگی فرزندان در ورود به مدرسه

 دکتر مرسده رفیعی - دکترای روانشناسی
دکتر مرسده رفیعی - دکترای روانشناسی
عوامل مهم در پرورش کودکان دوزبانه کداماند؟اوّلین و مهمترین عامل، سنّ قرارگیری در معرض دو زبان است و عامل دوّم را میتوان میزان و نوع در معرض بودن دو زبان دانست. بیشتر کودکانی که مشکلی در یادگیری ندارند، در فراگیری زبان اوّلشان موفّق هستند، اّما در مقابل، همۀ کودکان در فراگیری زبان دوّم موفّق نمیشوند، موفّقیّت در تسلّط یافتن بر زبان دوّم بستگی زیادی به تعامل میان عوامل داخلی و خارجی دارد.عوامل خارجی عبارتاند از: دسترسی به گویشوران زبان دوّم، میزان تعامل کودک با گویشوران زبان دوّم، میزان پشتیبانی در استفاده از زبان دوّم و فشارهایی که در مدرسه و جامعه در مورد زبان دوّم وجود دارد. عوامل داخلی نیز شامل این مواردند: تواناییهای زبانشناختی کودک و محدودیّتهایش، داشتن درکی که برای یادگیری زبان دوّم نیاز است، استعداد در یادگیری زبان، طبیعت و ذات فردی و مهارتهای اجتماعی. اگر خانه و مدرسه به دوزبانگی اهمّیّت دهند، کودکان نیز بهسادگی هر دو زبان را میآموزند و آنها را در سطح بالایی یاد میگیرند.
کسب دو زبان به یکی از دو روش زیر صورت میگیرد:
|
مزایای دوزبانه بودن
• کودکان دوزبانه بهتر میتوانند توجّه خود را به اطّلاعات لازم معطوف کنند و کمتر حواسشان پرت میشود.
• افراد دوزبانه خلّاقیت بیشتری دارند و در حلّ مسائل پیچیده بهتر از تکزبانهها هستند.
• آثار پیری بر مغز در میان بزرگسالان دوزبانه کمتر است.
• در یک پژوهش ثابت شد که شروع جنون در افراد دوزبانه چهار سال دیرتر از افراد تکزبانه است.
• افراد دوزبانه دسترسی بیشتری به افراد و منابع دارند.
چگونه از کودک دوزبانۀ خود حمایت کنیم؟
• کاری را انجام دهید که برای شما و خانوادۀ شما راحت است. اگر در زبانی مسلّط نیستید، سعی نکنید با فرزندتان به آن زبان حرف بزنید.
• اگر فرزندتان دو زبان را در هم میآمیزد، نگران نشوید؛ این یک بخش طبیعی از دوزبانه شدن است. به فرزندتان فرصت دهید تا به زبان خانه بشنود، حرف بزند، بازی کند و تعامل داشته باشد.
• اگر فکر میکنید که فرزندتان تأخیر زبانی دارد، از یک آسیبشناس زبان گفتاری در مورد بهترین روشهای کمک به فرزند در یادگیری بیش از یک زبان مشاوره بخواهید.

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
قابل توجّه خانمها، بهویژه افرادی که سرطان سینه یا تخمدان را در خود و یا خانواده داشتهاند!
همۀ ما از اینکه خواهر، مادر، اقوام، دوستان و یا آشنایانمان در اثر ابتلا به سرطان سینه قسمتی از بدن و یا حتّی جان خود را از دست دهند، بسیار متأثّر میشویم.
آیا با دانستن این حقیقت که با انجام اقداماتی نوین میتوان سرطانهای سینه و تخمدان را در مراحل اولیۀ تشخیص بهطور مؤثّری درمان کرد، جایی برای تعلّل وجود دارد؟ چنانچه موردی در خانواده داشتهاید و بهموقع اقدامی انجام ندادهاید، تأسّف شما گذشته را عوض نمیکند، امّا شاید با خواندن مطالب زیر جایی برای تأسّف در آینده باقی نماند.
سرطان سینه از انواع سرطانهای شایع در خانمهاست و بر طبق آمار، سالانه در ایران هشت هزار نفر به این سرطان مبتلا میشوند. در هر خانمی خطر ابتلا به سرطان سینه وجود دارد و این بیماری به نوعی جزئی از مشکلات خانمها محسوب میشود، امّا اگر فرد نسبت به علائم آن آگاه باشد، میتواند با دید بازتری نسبت به این موضوع برخورد کند و اقدام بهموقع و مناسبی انجام دهد.
درصد بروز سرطان در خانمهایی که پیشزمینۀ سرطان در خانوادۀ آنها وجود دارد، بیشتر است. عامل ایجاد بیشتر سرطانها ژنتیکی است. هنگامیکه ژنها دارای عملکرد مناسبی باشند، بهخوبی توانایی کنترل رشد سلولها را دارند، امّا آنگاه که در عملکرد آنها نوعی اختلال بروز کند، تسلّط خود را بر رشد سلولها از دست میدهند و این رشد نابهنجار سلولها منجر به بروز سرطان میشود. سرطان سینه از سلولهای مجاری شیری یا غدد سینه منشأ میگیرد و اگر در مراحل اولیه تشخیص داده شود، معمولاً بهراحتی و بدون برداشتن تمام سینه قابل درمان است، امّا اگر این تودهها زود درمان نشوند و رشد کنند، به غدد لنفاوی زیر بغل و سپس به بقیّۀ قسمتهای بدن انتشار مییابند و این درمان پرهزینه و معمولاً کمنتیجه است. متخصّصان جرّاح بهترین مشاور برای توصیههای لازم هستند.
در دو گروه خطر ابتلا به سرطان سینه بالاست:
سرطانهای ارثی پستان و تخمدان
سرطان پستان و تخمدان از مشهورترین سرطانهای وراثتی در زنان است. در موارد سرطانهای ارثی با انباشته شدن جهشهای مستعدکننده، شخص به سرطان مبتلا میشود. نحوۀ ایجاد سلول سرطانی و تودۀ سرطانی یک روند پیچیدۀ ژنتیکی است و با زبان ساده قابل توضیح نیست، ولی بعضی از سرطانها ارثی هستند، یعنی فرد ژن مستعدکننده برای سرطانیشدن بافت خاصّی از بدن مانند تخمدان یا سینه را از یکی از والدین خود به ارث میبرد. مثلاً در مورد سرطان پستان یا تخمدان، چنین فردی معمولاً بیشتر از خواهر و یا برادر خود (به ارثبرندۀ ژن سالم از والدین) مستعدّ ابتلا به سرطان پستان یا تخمدان یا هر دو است. تحقیقات نشان داده که دو ژن موسوم به BRCA1 و BRCA2 بیشترین نقش را در ایجاد این دو سرطان دارند، ولی نقش BRCA1 بسیار بیشتر است. در مواردی در یکی از این دو ژن اختلال یا جهش به وقوع میپیوندد و بعد از آن به احتمال پنجاه درصد به فرزندان به ارث میرسد.
زنانی که یک ژن جهشیافته یا معیوب BRCA1 و یا BRCA2 را به ارث میبرند، به احتمال بالای هشتادوپنج درصد مستعدّ ابتلا به سرطان پستان تا هفتاد سالگی هستند. یک حالت ارثی از این سرطان در ردۀ سنّی زنان جوان اتّفاق میافتد که خطر ابتلا به سرطان سینه و تخمدان را در این زنان افزایش میدهد. این خانوادهها با خطر بالای ابتلا به سرطان سینه و تخمدان روبهرو هستند.
در خانوادههایی که سه یا چهار مورد فرد مبتلا به سرطان در آنها دیده شده، خطر ابتلای افراد بهظاهر سالم به سرطان بیشتر است. وجود یک الگوی وراثتی مشخّص برای حدود پنج تا ده درصد سرطانهای پستان اثبات شده است و این خانوادهها بیشتر در معرض خطرند و نیاز است بررسی ژنتیکی شوند. در موارد وراثتی احتمال اختلال در یکی از دو ژن BRCA1 و BRCA2، احتمال ابتلا را تا هشتاد درصد و حتّی بیشتر افزایش میدهد. بهترین راه برای اینکه شخصی بداند آیا وی جهش ژنی را دریافت کرده یا خیر، انجام آزمایشهای مخصوص ژنتیکی است.
سرطان پستان در مردان!
سرطان پستان در مردان هم وجود دارد، ولی بسیار نادر است و این احتمالاً به دلیل کمبودن بافت پستانی در آنها و نیز این واقعیت است که مردان مقادیر کمتری از هورمونهایی مانند استروژن تولید میکنند که در بروز این سرطان نقش دارد. به هر حال از هر صد مورد سرطان پستان تنها یک مورد آن در مردان است و شیوع آن در جمعیت دو در ده میلیون است. ولی احتمال ابتلا بیشتر در مواردی است که سرطان در خانواده ارثی است و معمولاً با بررسی ژنهای بالا جهش دیده میشود. پژوهشها نشان میدهد که بیشتر ژن BRCA2 در بروز این سرطان در مردان درگیر است. از آنجا که افراد (بهویژه مردان) از علائم این بیماری آگاهی کاملی ندارند و از مراجعه به پزشک نیز احساس خجالت میکنند، متأسّفانه در اثر این بیماری جان خود را از دست میدهند. در مردان زیر سیوپنج سال ابتلا به سرطان پستان بسیار نادر است، امّا احتمال آن با بالا رفتن سن افزایش مییابد. در موارد ارثی مردان بیشتر از عموم جامعه در خطر ابتلا به سرطان سینه قرار دارند.
اهمّیت آزمایشهای ژنتیکی سرطان سینه:
برخلاف ترسی که حتّی با شنیدن نام بیماری در زنان بهوجود میآید، سرطان سینه را میتوان در مراحل اولیه تشخیص داد و درمان مناسب بهکار برد که معمولاً درمان موفّقیتآمیز و بدون عارضهای خواهد بود.
بهترین راه پیشگیری از سرطان پستان آزمایش برای محاسبۀ احتمال خطر ابتلا به این سرطان است. اگر احتمال خطر متوسّط باشد، باید هر ماه سینه را بهطور مرتّب چک کرد. بهتر است این کار در بیست سالگی شروع شود و از بیست تا سیونه سالگی نیز هر سه سال یکبار و از چهل سال به بالا هر سال یکبار انجام شود. میزان بقا بعد از ابتلا وابسته به مرحلۀ تشخیص است که هر چه زودتر باشد، سرطان قابل مهار است. به خانوادههایی که یک، دو یا تعداد بیشتری فرد مبتلا در اقوام و یا خانوادۀ خود دارند، توصیه میشود با انجام آزمایشهای ژنتیکی وضعیت خود را مشخّص کنند و اگر ناقل هستند، بهموقع اقدام کنند و اگر ناقل نیستند، زندگی آسودهتری داشته باشند. البته سایر افراد در صورت تمایل میتوانند تستهای ژنتیکی را انجام دهند، ولی بهتر است دلیل کافی برای انجام این آزمایشها داشته باشند.
تشخیص ژنتیکی با آزمایشهای تعیین توالی دو ژن BRCA1 و یا BRCA2 صورت میگیرد. با مراجعه به مرکز مشاورۀ ژنتیک کلینیک پستان بیمارستان بینالمللی قائم (عج) میتوانید مورد مشاوره قرار گیرید و در صورت توصیه و علاقه این آزمایشها را انجام دهید.

 ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
ترجمه و گردآوری: دکتر الهام فاضلی - دکترای تخصّصی بیولوژی تولید مثل
نقش مرد در یک بارداری خوب و بینقص و به دنیا آمدن نوزاد، اگر از نقش زن بیشتر نباشد، کمتر نیست. برای یک بارداری خوب و کامل، اسپرم باید در سلامت کامل و در عین حال آنقدر قوی باشد که بتواند به تخمک نفوذ کند. این اسپرمها باید از نظر ساختاری سالم باشند تا در نهایت بارداری در سطحی عالی صورت گیرد. بروز هر مشکلی در هر یک از این مراحل سبب بروز اختلال در فرایند باروری میشود.
حدود چهارده درصد زوجها در طیّ زندگی خود مشکلاتی در بارور شدن و داشتن فرزند دارند. مشکلات مردانه مسئول چهل درصد ناباروریهاست. در سالهای اخیر، کیفیت اسپرمهای مردان کاهش یافته که میتواند نشاندهندۀ تأثیر عوامل محیطی بر کیفیت اسپرمها باشد.
همراه با ابداع و همگانیشدن هر تکنولوژی جدیدی همیشه نگرانیهایی دربارۀ آثار مخرّب این وسایل جدید بر سلامتی انسان مطرح میشود. بیشتر مردانی که در سنین باروری هستند، یک موبایل همراه خود دارند. تلفن همراه از خود امواج الکترومغناطیسی منتشر میکند که بدن انسان میتواند این امواج را جذب کند. این امواج ممکن است باعث سردرد، افزایش فشار خون و اختلال خواب شوند. همچنین برخی بررسیها نشان دادهاند که این امواج ممکن است منجر به اختلال باروری در انسان شود.
حرکت اسپرم منجر به رسیدن اسپرم به تخمک در بدن زن میشود. نتایج پژوهشها نشان داده است که استفادۀ طولانیمدّت از تلفن همراه باعث میشود که حرکت اسپرمها کم شود. همچنین بررسیها نشان داده است که اسپرمها زمانی که در معرض تابش امواج الکترومغناطیس ناشی از دستگاه تلفن همراه قرار میگیرند، ماندگاری کمتری خواهند داشت و میزان مرگ اسپرمها بیشتر میشود.
اسپرم در انسان در بیضه آغاز به ساخته شدن میکند. بیضه نمیتواند عملکرد درستی داشته باشد، مگر اینکه سردتر از بقیۀ بدن باشد. خوشبختانه آناتومی بدن مردان طوری طرّاحی شده که با ایجاد فاصلۀ بیضهها از بدن و ایجاد گردش خون مناسب، درجۀ حرارت آن را تنظیم میکند.
امواج الکترومغناطیس تلفن همراه خاصیت گرمازایی دارند و هنگامیکه با بافتهای بدن برخورد میکنند، جذب بافت شده و باعث افزایش دمای آن میشوند. مردان بیشتر اوقات گوشیهای تلفن همراه خود را در جیب شلوار قرار میدهند که نزدیک اندامهای باروری آنهاست. انرژیای که از طریق امواج الکترومغناطیس تلفن همراه منتقل میشود، باعث افزایش دمای بیضه در مردان میشود، در نتیجه این افزایش دما منجر به اختلال در تولید اسپرم خواهد شد. مسئلة دیگر، تولید رادیکالهای آزاد امواج الکترومغناطیس تلفن همراه است که باعث آسیب به ساختار پروتئینها و DNA اسپرم میشود.
کاهش کیفیت اسپرم، وابسته به مدّت زمان استفاده از تلفن همراه است و در افرادی که بیشتر از چهار ساعت در روز از تلفن همراه استفاده میکنند، این آسیب بیشتر است.
مردانی که خود را برای پدر شدن آماده میکنند، بهخصوص آنهایی که دچار مشکل ناباروری هم هستند، بهتر است که گوشیهای تلفن همراه خود را به مدّت طولانی در جیب شلوار خود قرار ندهند؛ در صورتی که چارهای جز این کار ندارید، بیدرنگ پس از رسیدن به منزل یا محلّ کار یا سوار شدن به خودرو، آن را از جیب خود خارج کنید و در فاصلهای کمی دورتر از خود قرار دهید.
 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
بیماریهای متابولیک به بیماریهایی گفته میشود که یک اختلال معمولاً ژنتیکی در فرآیندهای داخل سلولی وجود دارد. علائم بالینی این دسته از ناخوشیها طیف بسیار گستردهای دارد. نکتة مهم در این نوع مشکلات این است که توجّه داشته باشیم که نقص منجر به بیماری از بدو تولّد همراه بیمار است، امّا بسته به شدّت کمبود ژنتیکی، سنّ بروز بیماری متفاوت است. اگر میزان کمبود یا نقصان مادّۀ داخل سلولی خیلی ضعیف باشد، ممکن است فرد تا کودکی و حتّی جوانی علامتی نداشته باشد، امّا اگر نقص ژنتیکی خیلی شدید باشد، علائم بیماری از نوزادی خودنمایی میکند.
شرح حال و سابقه
این نوع بیماریها در بیشتر موارد با سابقۀ مثبت خانوادگی همراه هستند؛ یعنی در خانوادۀ فرد بیمار، مورد یا موارد مشابه وجود دارد. البته احتمال دارد که موارد قبلی از نظر شدّت بیماری با مورد فعلی متفاوت باشد، بهطور مثال، یک مورد بیماری «فنیل كتونوریا» (PKU) در پسر شانزده سالهای که در برادر نوزادش طیّ غربالگری تشخیص داده شد، محرز شد. گاهی اوقات یک نوع بیماری نشانههای متفاوتی ایجاد میکند. بنابراین خانوادۀ بیمار، مورد یا موارد قبلی همان بیماری را مرض دیگری میپندارند که گاهی سبب مشکلاتی در تشخیص خواهد شد، زیرا شرح حال مناسب و قابل اعتماد از طرف والدین و بستگان بیمار نقشی کلیدی در تشخیص، بهخصوص در تشخیص بیماریهای نادرتر دارد.
ژنهای مسبّب در برخی از این اختلالات میتوانند در بعضی نسلها نهفته باقی بمانند، امّا در یک نسل بروز کنند. این مسئله سبب بروز مشکلاتی برای ارائۀ شرح حال درست از سوی والدین میشود، چرا که در خیلی از موارد بیمار قدیمی را از یاد میبرند.
علائم بیماریهای متابولیک
نشانههای بیماریهای متابولیک گوناگون و در هر یک از انواع آن دارای گسترۀ وسیعی است، ضمن اینکه به سنّ بیمار هم بستگی دارد. بیشتر این نوزادان در بدو تولّد کاملاً طبیعی به نظر میرسند. علائم اختصاصی بهطور معمول، بسته به شدّت بیماری، پس از سهروزگی، یعنی بعد از اینکه نوزاد بهطور کامل شروع به شیر خوردن کرد، آغاز میشود. شایعترین علائم در دوران نوزادی شامل بیحالی، بیاشتهایی و شیر نخوردن، شل بودن یا سفت بودن غیرعادّی، حرکات غیرعادّی و تشنّج بدون سابقۀ ضربه به سر یا عفونت مغز و مننژ، چهره یا بدن بهظاهر غیرعادّی مانند شکل و رنگ چشمها، اندازۀ دور سر و اندامها، مثل عدم تناسب در طول قسمتهای فوقانی و تحتانی اندامها، شکل و محلّ گوشها، بیتوجّهی نسبت به محرّکهای محیطی نور و صدا، تأخیر تکاملی و رشدی و... هستند.
در طول شیرخوارگی و یک سال اوّل زندگی، علائم و نشانهها کم و بیش شبیه دوران نوزادی است؛ علاوه بر اینکه تأخیر تکاملی بهطور مشهودتری خودنمایی میکند، حتّی گاهی پسرفت تکاملی نیز ایجاد میشود، به عنوان مثال شیرخوار ده ماههای که در هشت ماهگی مهارت نشستن را کسب کرده بود، دیگر قادر به نشستن نیست یا شیرخواری که به والدین خود توجّه نشان میداد، دیگر به آنها توجّه نمیکند. همچنین مشکلات ظاهری نیز واضحتر میشوند، مانند بزرگ شدن دور سر، برجسته شدن پیشانی، کوتاهی اندامها که متناسب با افزایش سن رشد نمیکنند. بیمار از لحاظ تکاملی همگام با رشد جسمی و پیشرفت سنّ تقویمی جلو نمیرود، بهطور مثال در یک سالگی که انتظار داریم یک کودک قادر به راه رفتن باشد، ممکن است او این توانایی را با تأخیر کسب کند یا اصلاً کسب نکند.
پس از شیرخوارگی تأخیر تکاملی و رشدی محرزتر میشود و حتّی گاهی به عنوان بیماران با مشکلات روانی و یا عصبی تحت درمان قرار میگیرند. در برخی از بیماران سابقۀ بیهوشی ناگهانی یا خواب طولانی بدون علّت واضح ذکر میشود. در انواعی از این ناخوشیها کودک به دنبال یک گرسنگی طولکشیده دچار تشنّج میشود.
تشخیص
زمان، مهمترین عامل برای نیل به بهترین نتیجه در درمان این بیماران است. این بیماران باید در زمان مناسب تحت بررسیهای غربالگری و تشخیصی قرار گیرند تا با مداخلۀ بهموقع درمانی، حداقل از پیشرفت بیماری پیشگیری کرد. حتّی اگر به وقت مناسب مداخله شود، در بسیاری از موارد میتوان از بروز ضایعات جبرانناپذیر، بهخصوص مشکلات مغزی و هوشی، کلیوی و قلبی در آنها جلوگیری کرد. اگر شرایط جسمی و سلامتی نوزاد اجازه دهد؛ یعنی نوزاد تحت تغذیۀ معمول باشد، بهترین زمان برای اقدامات تشخیصی روز سوم تولّد است، زیرا بسیاری از موادّ مضرّ ناشی از اختلال متابولیسم، پس از تغذیۀ عادّی در خون و ادرار یافت میشوند و اگر بیمار به هر دلیلی قادر به خوردن نباشد یا تحت رژیمهای محدود غذایی باشد، از اعتبار نتایج آزمایشهای درخواستی یا انجامشده میکاهد.
پیشگیری
بسیاری از این بیماریها به صورتی به جنین منتقل میشود که در اصطلاح اتوزوم مغلوب گفته میشود؛ یعنی اگر ژن معیوب در هر دو والد وجود داشته باشد، فرزند گرفتار پدید میآید. بهترین راه برای جلوگیری از تولّد این نوزادان، جلوگیری از ازدواج فامیلی یا جلوگیری از ازدواج کسانی است که در هر دو طرف، سابقۀ اختلالات متابولیک وجود دارد.
راه دیگر انجام آزمایشهای غربالگری و تشخیصی در دوران بارداری در مادرانیست که سابقۀ تولّد نوزاد مبتلا یا سقطهای مشکوک یا سابقۀ مرگ با علّت نامعلوم در فرزند یا فرزندان خود و حتّی در خانواده، چه خانوادۀ خود چه خانوادۀ شوهر وجود دارد.
سخن آخر
بیشتر بیماریهای متابولیک قابل کنترل هستند؛ به شرطی که بهموقع تشخیص داده شوند و مراحل درمان و کنترل بهدقّت پیگیری شود.
بیماریهای متابولیک به بیماریهایی گفته میشود که یک اختلال معمولاً ژنتیکی در فرآیندهای داخل سلولی وجود دارد. علائم بالینی این دسته از ناخوشیها طیف بسیار گستردهای دارد. نکتة مهم در این نوع مشکلات این است که توجّه داشته باشیم که نقص منجر به بیماری از بدو تولّد همراه بیمار است، امّا بسته به شدّت کمبود ژنتیکی، سنّ بروز بیماری متفاوت است. اگر میزان کمبود یا نقصان مادّۀ داخل سلولی خیلی ضعیف باشد، ممکن است فرد تا کودکی و حتّی جوانی علامتی نداشته باشد، امّا اگر نقص ژنتیکی خیلی شدید باشد، علائم بیماری از نوزادی خودنمایی میکند.
شرح حال و سابقه
این نوع بیماریها در بیشتر موارد با سابقۀ مثبت خانوادگی همراه هستند؛ یعنی در خانوادۀ فرد بیمار، مورد یا موارد مشابه وجود دارد. البته احتمال دارد که موارد قبلی از نظر شدّت بیماری با مورد فعلی متفاوت باشد، بهطور مثال، یک مورد بیماری «فنیل كتونوریا» (PKU) در پسر شانزده سالهای که در برادر نوزادش طیّ غربالگری تشخیص داده شد، محرز شد. گاهی اوقات یک نوع بیماری نشانههای متفاوتی ایجاد میکند. بنابراین خانوادۀ بیمار، مورد یا موارد قبلی همان بیماری را مرض دیگری میپندارند که گاهی سبب مشکلاتی در تشخیص خواهد شد، زیرا شرح حال مناسب و قابل اعتماد از طرف والدین و بستگان بیمار نقشی کلیدی در تشخیص، بهخصوص در تشخیص بیماریهای نادرتر دارد.
ژنهای مسبّب در برخی از این اختلالات میتوانند در بعضی نسلها نهفته باقی بمانند، امّا در یک نسل بروز کنند. این مسئله سبب بروز مشکلاتی برای ارائۀ شرح حال درست از سوی والدین میشود، چرا که در خیلی از موارد بیمار قدیمی را از یاد میبرند.
علائم بیماریهای متابولیک
نشانههای بیماریهای متابولیک گوناگون و در هر یک از انواع آن دارای گسترۀ وسیعی است، ضمن اینکه به سنّ بیمار هم بستگی دارد. بیشتر این نوزادان در بدو تولّد کاملاً طبیعی به نظر میرسند. علائم اختصاصی بهطور معمول، بسته به شدّت بیماری، پس از سهروزگی، یعنی بعد از اینکه نوزاد بهطور کامل شروع به شیر خوردن کرد، آغاز میشود. شایعترین علائم در دوران نوزادی شامل بیحالی، بیاشتهایی و شیر نخوردن، شل بودن یا سفت بودن غیرعادّی، حرکات غیرعادّی و تشنّج بدون سابقۀ ضربه به سر یا عفونت مغز و مننژ، چهره یا بدن بهظاهر غیرعادّی مانند شکل و رنگ چشمها، اندازۀ دور سر و اندامها، مثل عدم تناسب در طول قسمتهای فوقانی و تحتانی اندامها، شکل و محلّ گوشها، بیتوجّهی نسبت به محرّکهای محیطی نور و صدا، تأخیر تکاملی و رشدی و... هستند.
در طول شیرخوارگی و یک سال اوّل زندگی، علائم و نشانهها کم و بیش شبیه دوران نوزادی است؛ علاوه بر اینکه تأخیر تکاملی بهطور مشهودتری خودنمایی میکند، حتّی گاهی پسرفت تکاملی نیز ایجاد میشود، به عنوان مثال شیرخوار ده ماههای که در هشت ماهگی مهارت نشستن را کسب کرده بود، دیگر قادر به نشستن نیست یا شیرخواری که به والدین خود توجّه نشان میداد، دیگر به آنها توجّه نمیکند. همچنین مشکلات ظاهری نیز واضحتر میشوند، مانند بزرگ شدن دور سر، برجسته شدن پیشانی، کوتاهی اندامها که متناسب با افزایش سن رشد نمیکنند. بیمار از لحاظ تکاملی همگام با رشد جسمی و پیشرفت سنّ تقویمی جلو نمیرود، بهطور مثال در یک سالگی که انتظار داریم یک کودک قادر به راه رفتن باشد، ممکن است او این توانایی را با تأخیر کسب کند یا اصلاً کسب نکند.
پس از شیرخوارگی تأخیر تکاملی و رشدی محرزتر میشود و حتّی گاهی به عنوان بیماران با مشکلات روانی و یا عصبی تحت درمان قرار میگیرند. در برخی از بیماران سابقۀ بیهوشی ناگهانی یا خواب طولانی بدون علّت واضح ذکر میشود. در انواعی از این ناخوشیها کودک به دنبال یک گرسنگی طولکشیده دچار تشنّج میشود.
تشخیص
زمان، مهمترین عامل برای نیل به بهترین نتیجه در درمان این بیماران است. این بیماران باید در زمان مناسب تحت بررسیهای غربالگری و تشخیصی قرار گیرند تا با مداخلۀ بهموقع درمانی، حداقل از پیشرفت بیماری پیشگیری کرد. حتّی اگر به وقت مناسب مداخله شود، در بسیاری از موارد میتوان از بروز ضایعات جبرانناپذیر، بهخصوص مشکلات مغزی و هوشی، کلیوی و قلبی در آنها جلوگیری کرد. اگر شرایط جسمی و سلامتی نوزاد اجازه دهد؛ یعنی نوزاد تحت تغذیۀ معمول باشد، بهترین زمان برای اقدامات تشخیصی روز سوم تولّد است، زیرا بسیاری از موادّ مضرّ ناشی از اختلال متابولیسم، پس از تغذیۀ عادّی در خون و ادرار یافت میشوند و اگر بیمار به هر دلیلی قادر به خوردن نباشد یا تحت رژیمهای محدود غذایی باشد، از اعتبار نتایج آزمایشهای درخواستی یا انجامشده میکاهد.
پیشگیری
بسیاری از این بیماریها به صورتی به جنین منتقل میشود که در اصطلاح اتوزوم مغلوب گفته میشود؛ یعنی اگر ژن معیوب در هر دو والد وجود داشته باشد، فرزند گرفتار پدید میآید. بهترین راه برای جلوگیری از تولّد این نوزادان، جلوگیری از ازدواج فامیلی یا جلوگیری از ازدواج کسانی است که در هر دو طرف، سابقۀ اختلالات متابولیک وجود دارد.
راه دیگر انجام آزمایشهای غربالگری و تشخیصی در دوران بارداری در مادرانیست که سابقۀ تولّد نوزاد مبتلا یا سقطهای مشکوک یا سابقۀ مرگ با علّت نامعلوم در فرزند یا فرزندان خود و حتّی در خانواده، چه خانوادۀ خود چه خانوادۀ شوهر وجود دارد.
سخن آخر
بیشتر بیماریهای متابولیک قابل کنترل هستند؛ به شرطی که بهموقع تشخیص داده شوند و مراحل درمان و کنترل بهدقّت پیگیری شود.

 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
شیردهی مرحلهای هیجانانگیز و فیزیولوژیک در زندگی یک زن است، امّا از آنچه در ظاهر به نظر میرسد، کمی مشکلتر است. البته در بیشتر بیمارستانها مشاوران آموزشدیده در زمینة شیردهی (پرستاران یا ماماهای مجرّب) وجود دارند که میتوانند به مادران کمک کنند.
شیر دادن علاوه بر احساس آرامشی که در مادر و کودک ایجاد میکند، مزایای زیادی برای سلامت آنها دارد؛ به شرطی که مادر مهارتهای شیردهی را بداند و از برخی مشکلات -که ممکن است حین شیردهی اتّفاق بیفتد- و راههای مقابله با آنها آگاهی داشته باشد
رفلکس جاري شدن شير
اين رفلکس مرحلهاي طبيعي و ضروري از مکانيسم شيردهي محسوب میشود. هورمونهاي پرولاکتين و اکسيتوسين کنترلکنندة اين رفلکس هستند و باعث توليد شير در غدد شيري و آزاد شدن شير به داخل مجاري شير ميشوند.
عواملي چون درد، استرس و هيجان ميتوانند در اين رفلکس مداخله کنند و باعث احتباس شير در غدد شيري و به دنبال آن درد و نگراني مضاعف شوند. درمان اين موارد شامل اطمينان و آرامش مادر، قرارگيري مادر و کودک در وضعيتهاي راحت و صحيح در حين شيردهي، ماساژ ملايم و آهستة پستان و استفاده از کمپرس گرم است.
تأمين ناکافي شير
ميزان استفادة کودک از شير تعيينکنندة ميزان تأمين شير است. تغذية مکرّر کودک، استراحت کافي، تغذية مناسب و دريافت مايعات کافي در مادر ميتواند به ميزان مناسب شير کمک کند. پايش مکرّر وزن و رشد کودک بهترين راه براي اطمينان از دريافت شير کافي در کودک است.
پس از زایمان، حدود روزهای دوم تا سوم، پستانها پرخون میشود و تورّم پیدا میکند که با احساس ناراحتی و درد نیز همراه است. با دوشیدن مناسب و مرتّب پستانها و تخلیة آن این مشکل برطرف میشود. مسدود شدن مجرای خروجی شیر -که در اثر تخلیه نشدن مرتّب و بهموقع پستان به وجود میآید- موجب میشود که مجرا مسدود، قرمز و حسّاس شود و بهصورت تودهای حسّاس لمس شود.
توصیه میشود که اگر پستان پرخون و متورّم است، بهصورت مرتّب آن را تخلیه کنید. اگر این کار دردناک است، پیش از شیردهی به نوزاد آن را با آرامی با دست تخلیه کنید. میتوانید از دوش گرم یا کمپرس گرم برای چند دقیقه پیش از شیردهی استفاده کنید. برای پیشگیری از احتقان پستان باید هشت بار یا بیشتر در طیّ 24 ساعت و هر بار به مدّت حداقل پانزده دقیقه شیردهی انجام شود.
عفونت پستان
عفونت پستان (ماستيت) باعث ايجاد درد عضلاني (احساسي شبيه به آنفلوانزا)، تب و ايجاد ناحية قرمز و گرم و حسّاس روي يکي از پستانها (محلّ تجمّع عفونت) ميشود که در صورت پيشرفت علائم ذکر شده، بايد درمان دارويي صورت گيرد. عفونت پستان بيشتر هنگام استرس و خستگي، نوک پستان ترکخورده، مجراي شير بسته، احتقان پستان، بيتوجّهي هنگام تغذية کودک و پوشيدن سینهبند محکم و تنگ ديده ميشود. درمان شامل آنتيبيوتيکتراپي، کمپرس مرطوب و گرم نواحي عفوني، استراحت و پوشيدن لباس راحت است. تغذيه با شير مادر به عنوان بهترين منبع تغذية کودک در هنگام عفونت پستان نيز بايد ادامه يابد. اگرچه معمولاً يکي از پستانها دچار عفونت ميشود، ولي برای جلوگيري از پيشرفت عفونت، تغذيه با شير مادر از هر دو پستان بايد صورت گيرد. اگر شيردهي بسيار ناراحتکننده باشد، از پمپ يا فشار دست ميتوان استفاده کرد. باید سعي شود که ابتدا پستان غيرعفوني تخليه شود تا رفلکس آمدن شير به کاهش ناراحتي و درد پستان مبتلا کمک کند.
ماستیت یا عفونت پستان در اثر ورود میکروب در پوست یا باکتریهای موجود در دهان نوزاد به پستان به وجود میآید که پستان مبتلا قرمز، دردناک و متورّم میشود. عفونت قارچی هم شاید پدید آید؛ البته نسبتاً نادر است و بیشتر زمانی دیده میشود که پس از ماهها شیردهی موفّق بهناگاه دچار زخم نوک پستان میشوید که علائم آن، نوک پستان رنگپریده، برّاق با پوست نازک و خراشیده است که احساس درد و سوزش پس از شیردهی دارد. بهتر است بگوییم که درمان در این موارد بهطور عمده شامل پیشگیری است. مهم این است که در صورت بروز این علائم به هیچ وجه شیردهی را قطع نکنید و حتماً مشاوره کنید و در صورت لزوم به وسیلة پزشک خود ویزیت شوید.
مهمترین راه پیشگیری از شقاق نوک پستان و زخم شدن آن، شیوة صحیح شیردادن به کودک است. چنانچه نوزاد فقط نوک پستان را در دهان بگیرد، این مشکل به وجود خواهد آمد. باید سعی کنید که تمام هالة قهوهای رنگ پستان بهطور صحیح در دهان نوزاد قرار بگیرد، بهطوری که لب تحتانی نوزاد موقع شیردهی کاملاً به بیرون برگشته باشد. باید توجّه داشت که کمی حسّاسیت و درد در اوایل شیردهی طبیعی است، امّا در صورتی که شیردهی با وضعیت مناسب صورت گیرد، درد و شقاق در نوک پستان ایجاد نمیشود.
درد نوک پستان
شيردهي به کودک تجربهاي راحت و آرامشبخش است. گرچه ضايعات دردناک ايجادشده در نوک پستان، مخصوصاً در طيّ هفتههاي اول تغذية کودک با شير مادر دور از انتظار نیست. درد نوک پستان بهصورت احساس گزش، خارش يا سوزش در مادران شيرده بيان ميشود.
مشکلات نوک پستان ممکن است به علل زير ايجاد شود:
قرارگيري کودک در وضعيت نامناسب در هنگام شير دادن
تکنيکهاي نامناسب شيردهي
مراقبت نادرست و نامناسب از نوک پستان.
اگرچه تغييري کوچک در وضعيت قرارگيري کودک در طول شيردهي ميتواند باعث ايجاد درد در نوک پستان شود، براي بسياري از زنان علّت مشخّصي تشخيص داده نميشود.
شيردهي راحت و موفّق نياز به زمان و تجربه دارد. براي انتقال يک تجربة راحت و موفّق ابتدا بايد از بيمارستان شروع کرد. در اين زمينه بايد از مشاور شيردهي يا پرستار مربوط برای آموزش وضعيتهاي صحيح و مراقبت از پستان کمک گرفته شود.
درد در نوک پستان ممکن است به دلیل اتمام ناصحيح مکيدن در انتهاي تغذية کودک باشد که ميتوان به کودک برای يادگيري رها کردن و کاهش ناراحتي در نوک پستان با وارد کردن يک انگشت تميز به داخل دهان کودک و به دنبال آن قطع مکيدن در انتهاي تغذيه کمک کرد.
يکي ديگر از عوامل ايجادکنندة درد در نوک پستان، خشک يا مرطوب بودن بيش از حدّ پوست است. رطوبت ميتواند مربوط به پوشيدن کرستهايي از جنسي باشد که باعث افزايش تعريق و عدم تبخير ميشوند. استفاده از صابونها يا محلولهايي که باعث از بين رفتن چربي طبيعي پوست ميشوند، هم ميتواند باعث خشکي بيش از حدّ پوست شود. در اين صورت پمادهاي حاوي لانولين در مراقبت از نوک پستان خشک يا ترکخورده مفيدند.
جويدن يا گاز گرفتن نوک پستان توسّط کودک نيز ميتواند باعث ناراحتي در نوک پستان شود. لثههاي کودک هنگام درآوردن دندان دچار تورّم، خارش و صدمه ميشوند و گاز گرفتن و جويدن نوک پستان ميتواند به رفع اين ناراحتيها کمک کند. براي راحتي کودک و کاهش تمايل به جويدن يا گاز گرفتن پستان ميتوان يک جسم سرد و مرطوب (يک تکّه پارچة تميز از داخل يخچال ميتواند برای اين منظور مناسب باشد) را چند دقيقه قبل از شيردهي روي لثههاي کودک قرار داد. سردي جسم باعث کرختي و بيحسّي لثههاي دردناک میشود و ميتواند در طيّ شيردهي براي کودک ايجاد تسکين کند. قبل از تغذية کودک با پستان بعدي نيز زماني را برای جويدن يک پارچة شسته و تميز اختصاص دهيد. برخی غذاها موجب بروز نفخ و دلدرد و در نتیجه گریه و نقنق کودک میشود. بنابراین باید از خوردن این غذاها اجتناب کرد. مادران اغلب با تجربة خود یا دیگران از خوردن برخی غذاها پرهیز میکنند. غذاهای نفّاخ مانند پیاز، کاهو، کلم، سیر، گل کلم و کلم بروکلی و برخی میوهها مانند خیار، توتفرنگی و کیوی موجب بروز دلدرد در کودکان میشوند و بنابراین بسیاری از مادران پس از خوردن این میوهها سعی میکنند خودشان از موادّ شیرین و گاهی چای نبات استفاده کنند تا از بروز دلدرد در کودک جلوگیری شود.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
گرمازدگی یک بیماری ناشی از گرما محسوب میشود که میتواند برای کودک خطر ایجاد کند. در زمان گرما در درون بدن نیز مقدار زیادی گرما تولید میشود که با عرق کردن از طریق پوست دفع شده و بدن خنک میشود.
علائم گرمازدگی چیست؟
وقتی کودکی در هوای خیلی گرم قرار گیرد و مایعات کافی ننوشد، ممکن است دچار علائم زیر شود:
گرمازدگی چند مرحله دارد:
در مرحلة اول -که مرحلة خفیف است- کودک دچار گرفتگی عضلات ساق پا، شانه یا شکم میشود. درمان گرمازدگی در این مرحله شامل استراحت کردن و نوشیدن مایعات البته نه آب خالی، بلکه نوشیدن محلول ORS یا دوغ است.
اگر گرمازدگی شدیدتر باشد، کودک دچار سردرد، تهوّع، استفراغ و بیقراری میشود و درجة حرارت بدن او تا 38 درجه افزایش مییابد.
درمان گرمازدگی در این مرحله شامل انتقال کودک به یک محیط خنک و نوشیدن مایعات ORS یا دوغ است. یا با یک حولة آغشته به آب ولرم متمایل به خنک بدن او را بشویید.
اگر کودک به مدّت طولانی در یک محیط گرم مثل کیوسک تلفن قرار بگیرد و تهویة مناسبی هم نداشته باشد، ممکن است دمای داخل کیوسک از هوای محیط خیلی بالاتر رود و کودک دچار شوک و گرمازدگی شود؛ در این حالت علائم مغزی و اختلال هوشیاری در کودک ایجاد میشود و حتّی ممکن است دچار تشنّج و شوک شود. در این مرحله ضربان قلب و تنفّس تند میشود. برای درمان بیمار در این مرحله باید او را بهسرعت به محیط خنک و با تهویة مناسب منتقل کرد و چون کودک در حالت شوک است، باید پاهای او را از سطح بدنش بالاتر قرار داد.
نشانههای گرمازدگی در نوزادان
اگر نوزاد همة کارهایی را که قبلاً انجام میداده مثل خوردن، خوابیدن و کثیف کردن پوشک انجام میدهد، میتوانید مطمئن باشید که مشکل خاصّی، نوزاد شما را تهدید نمیکند.
نوزادان در مقایسه با کودکان بزرگتر مایعات کمتری را در بدنشان حفظ میکنند و سوختوساز بدن آنان بسیار زیاد است؛ به همین دلیل نیاز دارند که مرتّب تغذیه شوند. در شش ماهة اول زندگی و تا پیش از شروع تغذیة کمکی، نوزادان همة مایعات و موادّ مغذّی را از طریق شیر مادر یا شیر خشک تأمین میکنند. بنابراین برای حفظ آب بدن نوزادان نیازی نیست که به او آب یا آب میوه بدهید. بهتر است نوزاد را در سایه و دور از آفتاب قرار دهید و لباس روشن به او بپوشانید تا هوا از آنها بهتر عبور کند. به یاد داشته باشید که گرمازدگی با سندرم مرگ ناگهانی نوزاد مرتبط است.
علائم کمآبی بدن در نوزادان
علائم کمآبی بدن در نوزادان شامل موارد زیر است:
درمان کمآبی نوزادان
توجّه:
اگر نوزاد بیشتر از دوازده ساعت پوشکش را خیس نکند و بهسختی از خواب بیدار شود و یا ضربان قلب و تنفّس او تندتر از حدّ معمول باشد، باید فوراً به اورژانس منتقل شود.
پیشگیری از گرمازدگی

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
کیستهای فولیکولی تخمدان -که کیستهای عملکردی تخمدان هم نامیده میشوند- در زنان در سنین باروری بهطور شایع دیده میشود. بیشتر این کیستها بدون درد هستند و غالباً به صورت اتّفاقی با سونوگرافی تشخیص داده میشوند.
روند تشکیل کیستهای فولیکولی درواقع بخشی از یک دورة قاعدگی طبیعی است. در طیّ یک چرخة قاعدگی در هر تخمدان یک فولیکول رشد میکند که در زمان تخمکگذاری در میانة چرخه، این تخمک بالغ و رسیده آزاد میشود و باروری را ممکن میکند. هر گاه به دلیل بینظمیهای هورمونی، این فولیکول آزاد شود، بزرگتر میشود و کیستهای فولیکولی بروز میکند.
عواملی نظیر استرس، سابقة سیکلهای قاعدگی نامنظّم، افزایش وزن بهخصوص تجمّع چربی در ناحیة پایینتنه و بهکارگیری داروهای تحریک تخمکگذاری از شایعترین علل بروز اینگونه کیستهای تخمدانی است. بهعلاوه در طیّ اولین سالهای شروع دورههای قاعدگی و نیز در حول و حوش یائسگی به علّت عدم تعادل در سطح هورمونها، بروز این نوع کیستهای عملکردی تخمدانی شایعتر است.
کیستهای فولیکولی معمولاً فاقد علامت هستند، امّا گاهی ممکن است بیمار با شکایت در تأخیر پریودها یا خونریزی غیرطبیعی واژینال مراجعه کند. کیستهای بزرگتر درد مبهم لگنی، احساس فشار، سنگینی و ناراحتی در ناحیة زیر شکم را با خود به همراه دارند و در موارد نادر، کیستهای فولیکولی آنقدر بزرگ هستند که بر مثانه و رودهها اثر فشاری وارد میکنند، امّا اگر این کیستها سبب پیچخوردگی تخمدان و لولهها شوند و یا دچار پارگی و به دنبال آن خونریزی در حفرة شکمی شوند، درد ناگهانی و شدید، تهوّع و استفراغ، تب، افت فشار خون، تعریق و بیقراری بیانکنندة یک وضعیت اورژانس پزشکی خواهد بود.
کیستهای فولیکولی تخمدانی با سونوگرافی بهآسانی تشخیص داده میشوند و در اغلب مواقع بدون درمان و خودبهخود برطرف میشوند. زنان در بیشتر مواقع از بروز چنین کیستهایی بیخبر هستند، امّا اگر این کیستها تشخیص داده شوند و علائم هشدار را که در بالا اشاره شد، با خود به همراه نداشته باشند، تحت نظر گرفتن و درمان با یک یا چند دوره قرصهای ضدّ بارداری توصیه میشود، ولی در موارد اورژانس، جرّاحی کیستها اجتنابناپذیر خواهد بود.
 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
شبادراري در تعداد زيادي از بچّهها وجود دارد، به طوري كه در بچّههاي بزرگتر از پنج سال، در يك كلاس سی نفره حدود چهار تا پنج نفر آنها چنين مشكلي دارند، امّا چون بسياري از آنها تمايلي ندارند كه مسئلة خود را بيان کنند، بنابراين نميتوانيد دقيق بدانيد كه چند نفر از آنها چنین مشکلی دارند.
ادرار در بدن به وسیلة كليهها توليد ميشود و در مثانه -كه عضوي است كيسهاي و گشادشونده- جمع ميشود. وقتي مثانه پُر ميشود، به مغز پيامي ميفرستد كه از ادرار پُر شده است. در بچّههايي كه شبادراري دارند، اين پيام و درخواست با صداي بلند و مشخّص شنيده نميشود، بنابراين کودک نميداند كه چه زماني نياز به تخلیة ادرار دارد، بنابراين از خواب بيدار نميشود و رختخواب خود را خيس ميکند.
چرا شبادراري اتّفاق ميافتد؟
شبادراري دلايل بسيار زيادي دارد، امّا مهمترين علّت آن، عدم توانایی مثانه در نگه داشتن ادرار در زمان خواب است كه ميتواند به دلايل زیر باشد:
درمان شبادراری با زنگ ادراری
روشهای مختلفی برای درمان شبادراری کودکان و نوجوانان وجود دارد که زنگ یا هشداردهندة ادراری یکی از روشهای رایج آن است.
زنگ ادراری چیست؟
زنگ ادراری یکی از روشهای رایج و مفید در درمان شبادراری است. این دستگاه از دو قسمت حسّاسه (سنسور) که به لباس زیر یا ملحفة زیر کودک وصل میشود و قسمت دیگر -که به کودک وصل میشود- تشکیل میشود. با مرطوب شدن سنسور با ادرار، صدای زنگ و در بعضی موارد ویبراتور آن فعّال میشود که باعث بیدار شدن کودک و یا والدین خواهد شد. در این روش بهتدریج کودک از خالی شدن ادرار خود از مثانه آگاه و از خواب بیدار میشود و به دستشویی خواهد رفت. این وسیله هیچ ضرری برای بیمار ندارد و میزان درمان موفّق در بیماران بسیار زیاد است. البته همة بیماران با این روش درمان نمیشوند.
زنگ ادراری برای چه بیمارانی مناسب است؟
این روش در کودکان بزرگتر -که پنج تا شش سالی است که اغلب شبها بستر خود را خیس میکنند و تمایل بسیار زیادی دارند تا این مشکل را برطرف کنند- مناسب است.
زنگ ادراری چگونه استفاده میشود؟
با این روش درمانی، خانوادة کودک باید در زمان درمان با او همراهی لازم را انجام دهند. همه باید بدانند که زنگ ادراری، وسیلهای برای تنبیه کودک نیست، بلکه وسیلهای برای کمک به اوست.
در روزهای اولیه والدین با شنیدن صدای زنگ، باید او را از خواب بیدار کنند. بسیاری از کودکانی که شبادراری دارند، به دلیل خواب سنگینی که دارند، در هفتههای اول درمان با زنگ از خواب بیدار نمیشوند. شاید لازم باشد یکی از والدین در دو هفتة اول در کنار تخت خواب او بخوابند. در زمانی که زنگ به صدا در میآید، باید کودک را بیدار کرد و به دستشویی برد تا باقیماندة ادرار را در دستشویی خالی کند. درمان باید پیوسته انجام گیرد و آخر هفتهها قطع نشود.
کودک را تشویق و تحسین کنید نه به دلیل اینکه صبح، خشک از رختخواب خود برخاسته است، بلکه به عنوان یک قهرمان که توانسته وظیفة بسیار دشواری را انجام دهد.a

 دکتر اتابک نوذری - جرّاح و دندانپزشک
دکتر اتابک نوذری - جرّاح و دندانپزشک
شايد اندكي پس از تولّد، نيش زدن دندانها اولين مشكل جدّي والدين باشد. نيش زدن دندان با علائمي چون تب خفيف يا شديد، بدخلقي، بياشتهايي، گريه كردن، بيخوابي و بيدار شدنهاي مكرّر همراه با گريه، آبريزش بيني و آب دهان، اسهال و حالتهايي شبيه به سرماخوردگي و ... همراه است. اين علائم گاه چنان شبيه به سرماخوردگي است كه والدين براي جلوگيري از شدّت يافتن علائم درمان دارويي را آغاز ميكنند، امّا با توجّه به تشابه علائم نيش زدن دندان و سرماخوردگي، لازم است تا پيش از هر اقدامي با پزشك مشورت كرد، چراكه مصرف بعضي از داروها به رشد دندانها آسيب جدّي وارد ميكند.
علاوه بر علائمي كه برشمرديم، قرمز شدن و تورّم لثهها عاملي برای كلافگي نوزاد و شدّت گرفتن ناآراميها و گرية اوست. يكي از علائمي كه كودك بهصورت ناخودآگاه از خود بروز ميدهد، جويدن انگشتان است كه اين خود راهي براي آگاهي والدين از نيش زدن دندانهاي شیری است.
استفاده از حلقههاي دنداني
حلقههاي دنداني (Teething ring) یا الاستيكهاي دنداني در شكلهای مختلف ويژة نوزادان طرّاحي شده است تا با جويدن و دندان زدن نوزاد به اين حلقهها، خارش و سوزش لثهها تخفيف پيدا كند. بعضي از نوزادان با یک یا چند دندان متولّد ميشوند یا در ماه اول، دندانی در دهانشان رویش پیدا میکند. به این دندانها دندانهای نوزادی گفته میشود. اگر وجود این دندانها موجب زخمیشدن لثة کودک یا پستان مادر شود، یا به علّت لقی و احتمال آسپیره شدن، خطری را متوجّه کودک کند، باید با نظر دندانپزشک اقدام به خروج آنها کرد.
اولين دندان شيري حدود شش ماهگي نيش میزند و در گروهي ديگر تا حدود يك سالگي دنداني ديده نميشود كه اين تفاوت به مسائل مختلفي چون مسائل ژنتيكي، تغذية مادر و ... مرتبط است. سنّ نيش زدن دندان متفاوت است، امّا در اغلب نوزادان حداكثر در دو تا دو و نيم سالگي، دندانهاي شيري كامل میشود و با ورود به شش سالگي، اولين دندان دائمي ظاهر ميشود.
دندانهای شیری بعد از شش سالگی بهتدریج با دندانهای دائمی جایگزین خواهند شد، ولی برخلاف عقیدة بعضی از والدین به دلایل زیر از اهمّیت زیادی برخوردارند:
دندانهای شیری سالم= كودكان زیبا
دندانهای شیری سالم= تغذیة خوب
دندانهای شیری سالم= راهنمای رویش صحیح دندانهای دائمی
دندانهای شیری سالم= تكلّم زیبا (كودكانی كه به دلیل پوسیدگی، دندانهای شیری خصوصاً دندانهای جلویی خود را از دست میدهند، قادر نیستند که بهخوبی صحبت كنند و در هنگام تكلّم دچار اشكال خواهند شد).
شیر، چه بهصورت شیر خشك، شیر مادر یا شیر پاستوریزه، بهخصوص اگر شیرین شده باشد، میتواند موجب پوسیدگی دندان كودك شود. در صورت امكان بعد از آنكه كودكتان شیر نوشید، دندانهایش را تمیز كنید و یا برای پاك شدن بقایای شیر از روی دندانهایش به او مقداری آب بخورانید. هرگز شیر كودكتان را با قند، شكر، نبات، عسل و یا موادّی مانند اینها شیرین نكنید.
بعد از آنكه كودكتان شیر خورد، دقّت كنید که حتماً آروغ بزند، زیرا برگشت شیر به همراه گاز معده به دهان در هنگام خواب و باقی ماندن شیر روی دندانهای شیری، موجب پوسیدگی دندانها خواهد شد. از دادن آب میوههای شیرین به كودك هنگام خواب پرهیز كنید. برای کودکانی که از شیشة شیر استفاده میکنند، بهتر است از سرشیشههای مخصوص ارتدونتیک استفاده شود، زیرا بینظمیهای دندانی در كودكانی كه از شیشة شیر یا پستانك استفاده میكنند، بیشتر است.
توصیه میشود که شبها بعد از مسواک زدن و تمیز کردن سطوح دندانی مقداری پنیر به کودکان بدهیم تا در دهانشان مزمزه کنند. نمک موجود در پنیر به علّت خنثی کردن حالت اسیدی بزاق، میتواند ساعتها از دندانها در برابر اثرات تخریبی آن جلوگیری کند.
قطرة آهن و تغییر رنگ دندان
قطرة آهن از مكمّلهای غذایی است كه پزشك اطفال برای كودكان توصیه میکند و برای كودكان بسیار ضروری است، امّا این قطرهها اگر روی دندانها قرار بگیرند، با نفوذ به ساختمان دندان موجب تغییر رنگ و تیره شدن دندانها میشوند كه معمولاً این تغییر رنگها دائمی است. قطرة آهن بهخودی خود پوسیدگیزا نیست، امّا این مادّه میتواند سطح دندانها را زبر كند و زبر شدن دندانها احتمال گیر غذایی و به دنبال آن پوسیدگیهای دندانی را بالا میبرد. برای اینکه چنین اتّفاقی پیش نیاید، از کودک بخواهید که دهانش را کاملاً باز کند و قطرة آهن را با قطرهچکان در حلقش بچکانید تا با دندانهایش تماسی نداشته باشد. همچنین پس از چکاندن قطرة آهن در دهان کودک، با یک پارچة مرطوب و تمیز دندانهای او را تمیز کنید.
اولین ملاقات كودك با دندانپزشك
اولین ملاقات كودك با دندانپزشك بسیار مهم است. این ملاقات باید بسیار زود و قبل از آنكه كودك درد و ناراحتی داشته باشد، انجام شود. خوب است كه اولین معاینات دندانپزشكی كودك در حدود یك سالگی و به منظور آشنایی كودك با محیط دندانپزشكی و آشنایی والدین با روشهای بهداشتی انجام شود.

 زهرا زهرابی - کارشناس تغذیه و عضو انجمن علمی غذا و تغذیه
زهرا زهرابی - کارشناس تغذیه و عضو انجمن علمی غذا و تغذیه
هنگامي كه شما به اين فكر ميكنيد كه چگونه تغذية مناسب، سلامت فرزند شما را تحت تأثير قرار ميدهد، احتمالاً استخوانهاي آنها اولين نگراني شما نيست. بیشتر افراد در سنين بالا تحت تأثير استئوپورز (پوكي استخوان) قرار ميگيرند، امّا از آنجا كه چهل درصد تودة استخواني كودكان بين نُه تا چهارده سالگي ساخته ميشود و نود درصد رشد تودة استخواني در هجده سالگي (براي دختران) و بیست سالگي (براي پسران) به اوج خود ميرسد، تأمين ذخاير استخوانها در دورة كودكي ضروري به نظر ميرسد. استخوان يك بافت زنده است كه مانند يك حساب بانكي به طور مدام به آن واريز و يا از آن برداشت ميشود. در طول دوران كودكي و نوجواني، استخوانها در بالاترين میزان سپردة ممكن براي استفاده در باقيِ زندگي فرد قرار دارند.
چه چيز باعث ساخت استخوانهاي سالم ميشود؟
بسياري از موادّ مغذّي در ساخت استخوانهاي سالم دخيل هستند. كلسيم در این زمینه پيشرو است، امّا ويتامين D، منيزيم، ويتامين K و ورزش منظّم نيز مهم هستند.
كلسيم
در هر وعده و ميانوعدة كودك خود، از منابع خوب كلسيم بگنجانيد. شير، پنير و ماست بالاترين مقدار كلسيم را به طور طبيعي دارند، به عنوان مثال يك ليوان شير حدود سیصد ميليگرم كلسيم فراهم ميكند، یعنی تقريباً يك چهارم تا يك سوم مقدار توصيهشده براي دريافت روزانة كلسيم.
ديگر منابع غذايي غيرلبني كلسيم شامل بادام، بروكلي، كلم پيچ، شلغم، انجير، توفو و لوبياي سوياست. برخي غذاها مانند برخي نوشيدنيهاي غيرلبني و آبميوهها و غلات نيز ممكن است با كلسيم غني شوند.
ويتامين D
قرار گرفتن در معرض آفتاب باعث توليد ويتامين D ميشود، كه اين مسئله تا حدّ زيادي با توجّه به رنگ پوست، فصل و موقعيت جغرافيايي متفاوت است. البته قرار گرفتن در معرض نور شديد خورشيد خطر سرطان پوست را افزايش ميدهد و كرمهاي ضدّ آفتاب نيز مانع از توليد ويتامين D ميشوند.
تعداد محدودی مادّة غذايي كه به طور طبيعي از منابع ويتامين D هستند، وجود دارد، شامل زردة تخم مرغ، ماهيهاي چرب مانند سالمون و تن. شما ميتوانيد ويتامين D را در منابع غنيشدهاي مانند آب پرتقال، شير و برخي نوشيدنيهاي غيرلبني پيدا كنيد. با متخصّص اطفال دربارة دريافت مكمّل ويتامين D براي كودك خود براي رسيدن به مقدار توصيه 600 IU در روز صحبت كنيد.
منيزيم
منابع اين مادّة معدني مانند بادام، اسفناج، لوبيا قرمز، كرة بادام زميني، آووكادو، نان گندم كامل و لوبيا را در برنامة غذايي خود قرار دهيد.
ويتامين K
بهترين راه براي دريافت ويتامين kمصرف غذاهايي مانند سبزيجات برگ سبز (كلم پيچ، كلم، اسفناج و بروكلي)، نخود و لوبيا سبز است. حدود ده درصد ويتامين K را باكتريهاي مفيد -كه در كولون (رودة بزرگ) وجود دارند- میسازند و جذب بدن ميشود.
فعّاليت بدني
انجام منظّم ورزشهايي كه منجر به تحمّل وزن ميشود، استخوانها را تحريك و قوي ميكند. ورزشهايي مانند دويدن، پيادهروي، تنيس، ژيمناستيك، بسكتبال، واليبال، اسكيت بورد و فوتبال، تمرين ورزشي (weight training) را براي ساخت استخوانها انتخاب كنيد. با وجود اينكه شنا و دوچرخهسواري براي سلامت قلب و عروق فوقالعاده هستند، ولي جزو ورزشهاي تحمّل وزن محسوب نمیشوند. اگر اين تمرینات جزو ورزشهاي مورد علاقة كودك شماست، آنها را به انجام فعّاليتهاي تحمّل وزن نيز تشويق كنيد.
از اين اعمال بد براي استخوان اجتناب كنيد:
به همان اندازه كه آنچه كودكان براي ارتقای سلامت استخوان انجام ميدهند مهم است، آنچه انجام نميدهند هم مهم است. سلامت استخوان ميتواند در اين سالهاي بحراني در معرض خطر قرار گيرد با:
با فراهم كردن شرايطي كه به كودكان در رسيدن به بهترين اثر متقابل تغذيه و ورزش كمك ميكند و با جلوگيري از تمريناتي كه به استخوانهاي آنها صدمه ميزند، ميتوان قابلیت ذخيرة استخوان آنان را به حداكثر رساند.
 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
كودكان تيزهوش يا پرتوان، برخلاف ساير كودكان استثنايي ممكن است در تمام دوران زندگي خود شناخته نشوند و كسي به نبوغ ذاتي آنان پي نبرد. مشکل يك كودك نابينا يا عقبماندة ذهني را اطرافيان او خيلي سريع و در ماههاي اول زندگي تشخيص میدهند و از همان موقع درصدد چارهجويي يا مراجعه به پزشك، مركز و مربّي متخصّص برمیآيند، ولي كودك تيزهوش چون علامت مشخّصي ندارد و از طرفي كمتر كسي با روحيه و رفتار او آشنايي دارد، ممكن است سالها و حتّي تا پايان زندگي شناخته نشود. نبوغ هميشه در تمام رشتهها و موضوعات ظاهر نمیشود؛ چه بسا كودك تيزهوشی فقط در برخي از رشتهها و موضوعات از استعدادي شگفت برخوردار باشد، ولي در بعضي از دروس يا مطالب در حدّ عادّي و متوسّط رشد کند. بنابراین نبايد تصوّر كرد كه كودكي تيزهوش است كه در تمامی زمینهها مستعد و پرتوان باشد. بهطور كلّي میتوان گفت که نخستين شرط تيزهوشي داشتن بهرة هوشي بيش از 130 است و علاوه بر بهرة هوشي ممتاز، قدرت خلّاقه، توانايي در استدلال و ابتكار در كار را نيز بايد در نظر گرفت. زودرسي استعداد و علاقه به رقابت با كودكان بزرگتر نيز ازجمله مشخّصاتي است كه در كودكان تيزهوش ديده میشود و اينگونه كودكان و نوجوانان به جاي بازي با همسالان، بازي و مباحثه با همفكران را ترجيح میدهند و به همين سبب در گروه سنّي بزرگترها جايي براي خود باز میكنند. تحقيقات مارتين سون، دانشمند رفتارشناس، نشاندهندة آن است كه كودك تيزهوش از نظر سلامت و بهخصوص جنبوجوش و داشتن تيزهوشي موجودي است كه عوامل ارثي و محيطي او را به صورت فردي پيچيده، استثنايي و باهوشتر از افراد عادّي درآورده است.
گرچه تمامي كودكان تيزهوش از بهرة هوشي بالايي برخوردارند، لیکن داراي خواستهها، نيازها، علائق و خصوصيات متفاوتي هستند كه مانع شناخت الگوي واحدي از رفتار و خصايص آنها میشود. به هر صورت چنين اختلافاتي، دليل آن نخواهد بود كه آنها داراي خصوصيات و وجوه مشتركي نباشند و نتوان آنها را در يك طبقة خاص قرار داد. ترمن و آدن در بررسیهای خود مشخّصات عمومي تيزهوشان را اينچنين بيان كردهاند كه وضع جسماني تيزهوشان بهطور كلّي از ساير افراد بهتر است. در يادگيري زبان، خواندن، هنر و ادبيّات و علوم و رياضيات از ساير كودكان پيشي میگیرند و بيشتر و بهتر میخوانند. داراي سرگرميهاي گوناگون هستند و كمتر تقلّب میكنند. از اثبات عاطفي و اعتماد به نفس بيشتري برخوردارند و به كارهاي اجتماعي گرايش بيشتري نشان میدهند.
سخن گفتن كودك در خانوادههايي كه مادر زمان بيشتري را با فرزند خود صرف میكند، بهمراتب با تكلّم كودكي كه پدر و مادر خود را جز چند ساعت در هفته نمیبيند، متفاوت است. سالهاي اولية زندگي كودك بايد پر از محبّت، صحبت و رفتار صحيح باشد. سالهاي قبل از مدرسه به عنوان سالهاي رشد و نموّ جسمي و عاطفي كودكان، سالهاي مهمّي در توسعة فكري، ازدياد دانش لازم و آگاهي از مسائل فردي و اجتماعي محسوب میشود. پدر و مادر بايد كنجكاوي كودك در اين سنين را به نحو مطلوبي تأمين کنند، در تربيت حواسّ او بكوشند و تكامل اعضاي حسّي او را مورد توجّه قرار دهند. كودكي كه در خانوادة منضبطي پرورش میيابد، منظّم و باانضباط رشد خواهد کرد و اين انضباط تا پايان عمر با وي خواهد بود.
میتوان با راهكارهايي كودك را در مسير هوشمندي و افزايش توانمنديهاي بالقوّهاش قرار داد:
درك مراحل رشد
همچنانكه كودك رشد میكند، پيشرفت او توقّفناپذير است و با سرعتي كه ويژة خود اوست، انجام میگيرد. والدين میتوانند او را تشويق و تحريك کنند، ولي آنچه آنها نمیتوانند تغيير دهند، ترتیب مراحل رشد اوست.
چند نكته

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
بارداری با تغییرات زیادی در هورمونها، شکل و اندازة بدن خانمها، بهخصوص بعد از ماه چهارم همراه است. نُه ماه از سختترین و در عین حال شیرینترین ماهها قرار است صرف شما و جنینتان شود، پس بهتر است لباسی را انتخاب کنید که هر دوی شما در آن احساس راحتی و آرامش میکنید.
خانمهای باردار برای انتخاب لباسهای تابستانی باید به این نکات توجّه کنند:

 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
بثورات ادرارسوختگی در پوست ناحیة زیر پوشک نوعی درماتیت است و معمولاً در زیر دو سالگی ایجاد میشود، ولی در افرادی که بیاختیاری ادراری دارند یا فلج هستند، هم بروز میکند. کودکان حداقل یکبار در سه سال اول زندگی و عمدتاً در نُه تا دوازده ماهگی و زمانی که بیشتر اوقات مینشینند و غذاهای جامد میخورند، دچار این مشکل میشوند.
تماس و سایش پوشک مرطوب با پوست حسّاس کودک بیشترین علّتی است که راش قرمز برّاقی را به وجود میآورد. بروز عفونت قارچی کاندیدایی با تظاهر قرمز گوشتی و برّاق پوستی، بهویژه به دنبال مصرف آنتیبیوتیکها شایع است. کاندیدا تمایل به جاهای گرم و مرطوب دارد. واکنش آلرژیک به موادّ سازندة پوشک، شویندهها و لوسیون و نیز سبوره هم از عوامل مساعدکنندة ایجاد آن است. تشخیص آن راحت است. بهجز زیر ناحیة پوشک به ناحیة نشیمن و تناسلی هم میتواند گسترش یابد.
بثورات ناشی از بستن پوشک یک نوع حسّاسیت حاد و گذراست که در آن، پوست نواحی اندام تناسلی، مقعد و شکم -که پوشک آنها را میپوشاند- دچار ضایعه میشود. ناحیة درگیر قرمز، دردناک و گاهی همراه با پوستهریزی، خارش، جوش، تاول و سایر آسیبهای پوستی است و همة اینها راحتی و آرامش را از کودک سلب میکند. در ابتدا به نظر میرسد کودک بیش از حدّ معمول، بهویژه در هنگام تعویض پوشک ناراحت است و در حین دست زدن و شستشو شروع به گریه میکند.
زمانی که به کودک غذاهای جامد داده شود، این ضایعات بیشتر دیده میشود. یکی از شایعترین عوارض ادرارسوختگی، عفونتهای باکتریایی و قارچی موضع است که آن هم از رطوبت، گرما و قلیایی بودن محیط ناشی میشود و ممکن است عوارض جدّیتری را به دنبال داشته باشد. در شیرخواران پسر امکان دارد که یک ناحیة قرمز، زخمی و گاهی خونآلود در اطراف نوک آلت تناسلی ظاهر شود.
علل ایجادکنندة بثورات ادرارسوختگی
بثورات ناشی از بستن پوشک در اثر تحریک پوست به دلیل موادّ موجود در ادرار یا مدفوع ایجاد میشود، ولی مدفوع در مقایسه با ادرار اثر تحریکی بیشتری دارد، بنابراین دفع مدفوع به دفعات بیشتر یا بروز اسهال میتواند تأثیر بیشتری داشته باشد، ولی گاهی ممکن است به علّت حسّاسیت به خود موادّ تشکیلدهندة پوشک مثلاً استفادة اخیر از پوشک جدید از برندی دیگر، مایع سفیدکننده، ترکیب برخی لوسیونها یا روغنها یا پودربچّه و یا صابون مورد استفاده برای شستن باشد. همچنین در کودک شیرخوار ممکن است بثورات در واکنش به مادّة غذایی مانند مصرف گوجهفرنگی یا حتّی مصرف آنتیبیوتیکی باشد که مادر مصرف کرده است، زیرا مصرف آنتیبیوتیکها میتواند با بروز اسهال هم همراه شود.
در زمینة درماتیت سبورهایک یا آتوپیک احتمال بروز ادرارسوختگی بیشتر است، ولی در درماتیت یا اگزما بهطور اولیه جاهای دیگر پوست مبتلا میشوند. آب و هوای گرم و مرطوب، سابقة فامیلی حسّاسیت پوستی، شستن ناکافی کهنة کودک، عوض کردن دیرهنگام پوشک و محکم بستن کهنة بچّه از عوامل تشدیدکننده است. در صورتی که شیرخوار به اسهال ویروسی مبتلا شود، به علّت اسیدی بودن مدفوع دچار سوختگی شدید در ناحیة پوشک میشود که گاه برای درمان آن استفاده از کرمها و پمادهای کورتوندار با نظر پزشک معالج ضروری است. زمانی که کودک یا مادر کودک شیرخوار آنتیبیوتیک مصرف میکنند، آنتیبیوتیک باعث از بین رفتن باکتری میشود، ولی از طرفی باعث افزایش قارچ -که بهطور معمول در سطح پوست زندگی میکند- نیز خواهد بود. قارچ هم در محیط گرم و مرطوب بهخوبی رشد میکند و باعث ایجاد بثورات میشود.
پیشگیری
موضع را تمیز و خشک نگه دارید. کهنه یا پوشک خیس نوزاد را هرچه سریعتر و به دفعات بیشتر تعویض کنید. پس از هربار دفع ادرار یا مدفوع موضع را با آب ساده و صابون ملایم شسته و خوب آبکشی کنید. سپس موضع را خشک کنید و بگذارید تا قبل از بستن مجدّد، هوا بخورد. تا آنجا که ممکن است، کودک را پوشک نکنید و بگذارید باسنش در معرض هوای آزاد باشد. در صورتی که از شورت پلاستیکی یا کهنههای یکبار مصرف استفاده میکنید، در هنگام بستن مطمئن شوید که هوا به داخل جریان پیدا میکند. در مدّتی که مشکل وجود دارد، از شورتهای پلاستیکی سفت -که مانع جریان هوا میشود- استفاده نکنید. ممکن است ملاحظه شود که مصرف برخی غذاها در تشدید این وضعیت مؤثّرند، بنابراین در مدّتی که بثورات وجود دارند، باید مصرف آنها را قطع کرد. در صورتی که درماتیت آلرژیک هم دخیل باشد، صابون یا شویندههای جدید بهکار نبرید و از صابونهای حاوی الکل یا دئودورانت هم استفاده نکنید.
از نرمکنندههای لباس استفاده نکنید؛ این محصولات میتوانند باعث تحریک و سوختگی پوست حسّاس شوند. از لاستیکیهای سفت استفاده نکنید. تا زمانی که سوختگی بهبود یابد، از کهنههای بزرگتر از اندازه استفاده کنید. تا زمانی که کودک شما دچار التهاب پوست است، از شستشوی ناحیة مبتلا با شویندههای معطّر و صابون اجتناب کنید، زیرا الکل و عطر این محصولات میتواند پوست کودک را تحریک و بیماری را بدتر یا طولانیتر کند.
درمان ادرارسوختگی
اغلب اوقات برای درمان ادرارسوختگی نیازی به مراجعه به پزشک نیست، زیرا تمیز و خشک نگه داشتن موضع معمولاً کفایت میکند. بنابراین مهمترین عامل در درمان این بثورات خشک و تمیز نگه داشتن ناحیة پوشیدهشده با کهنه است. در صورتی که انجام این کار مؤثّر نبود، یا در مدّت چهار تا هفت روز ادرارسوختگی بهتر نشد، وسعت ضایعه افزایش یافت یا به ترشّح چرکی زرد افزوده شد -که میتواند نشانة اضافه شدن عفونت باکتریایی باشد- یا شک در تشخیص وجود داشته باشد، مانند بروز حالتهای آلرژیک یا راش همراه با اسهالی باشد که بیش از 48 ساعت طول کشیده، باید به پزشک مراجعه کرد. همچنین در صورتی که دفع ادرار یا مدفوع با درد یا سوزش همراه باشد، یا تب به علائم بیمار اضافه شود، ضایعه خونریزی کند، خارشدار شود یا ترشّح داشته باشد، باید به پزشک مراجعه کرد. البته کمتر پیش میآید که نیاز به بستری در بیمارستان لازم باشد. معمولاً نیازی به بررسی آزمایشگاهی برای تشخیص وجود ندارد و کمککننده هم نیست. مهمترین کار رعایت بهداشت پوست است. فقط در زمانی از کرمهای استروئیدی استفاده کنید که پزشک توصیه کرده باشد، زیرا استفادة مکرّر از کرمهای استروئیدی قوی میتواند باعث تشدید ضایعات شود. کرم استروئیدی ضعیف به همراه کرم ضدّ قارچ با نظر پزشک معمولاً پس از شستن و خشک کردن موضع تجویز میشود. در اکثر موارد بثورات با درمانهای معمولی در خانه درمان میشوند. اگر درمانهای معمول مثل تعویض مکرّر کهنه و استفاده از پمادهایی که نیاز به تجویز پزشک ندارند، بینتیجه باشد و اگر این مشکل همراه با علائمی مثل تب، تاول یا کورک، خونریزی، نواحی دلمهدار، نقاط قرمز روشن -که با یکدیگر تشکیل یک ناحیة قرمز سفت همراه با حاشیة نامنظّم را میدهند- و همراه چرک یا ترشّحات باشد، یا اگر بثورات پوشک در شش هفتة اول زندگى بروز کند، با پزشک مشورت کنید.
پماد موضعی ویتامین آ
ویتامین آ + د که برای تسکین و التیام بثورات جلدی و جوشهای پوستی نوزادان -که در محلّ بستن کهنه یا پوشک ایجاد میشود- بهکار میرود، موجب بهبودی پوست حسّاس و لطیف نوزادان و اطفال میشود. استعمال این پماد یک پوشش مقاوم به رطوبت در پوست ایجاد میکند که موجب حفاظت پوست اطفال در مقابل ادرار و موادّ شویندة تحریککننده میشود. بهعلاوه پماد ویتامین آ + د به نگهداری رطوبت طبیعی پوست که حیاتی است، کمک میکند و بنابراین بهسرعت میتواند باعث بهبودی پوستهای تحریکشده و سائیدهشده در بزرگسالان و اطفال شود.
برای شستن ناحیة بثورات از صابون استفاده نکنید. در عوض مقادیر کمی وازلین با پایة لانولین، یا پماد اکسید روی را به هنگام بروز اولین علائم بثورات پوشک و پس از آن روزانه دو تا سه بار روی ناحیه بمالید. نوع کرم، خمیر یا پماد از لوسیون بهتر است، زیرا کمتر اثر تحریکی بر پوست دارد. حمّام روزانه با آب ولرم و صابون غیرمعطّر تا رفع علائم مناسب است.
بهبود ضایعه معمولاً چند روز به طول میانجامد و ممکن است چند بار برگشت هم بکند. بهترین راه تعویض سریع پوشک آلوده به ادرار یا مدفوع است که حتّی در شب هم باید انجام شود. بررسیهایی در مورد اثر درمانی تجویز موضعی شیر مادر انجام شده، ولی در همة موارد تأیید نشده است. همچنین تجویز موضعی آلوئهورا و کالندولا نیز مؤثّر است. تأثیر تجویز مخلوط عسل، موم و روغن زیتون موضعی نیز نیاز به بررسی بیشتری دارد. تجویز پودر تالک -که قبلاً بهکار میرفت- دیگر توصیه نمیشود. پوشک پارچهای هم مزیّتی بر پوشکهای خریداریشدة بازاری ندارد و باید در صورت بروز حسّاسیت، با برند دیگری تعویض شود تا مشخّص شود که کودک به کدام نوع حسّاسیت ندارد. برای استفاده از پوشک پارچهای باید آن را با مایع سفیدکننده ضدّ عفونی کرد تا میکروبهای موجود از بین بروند. برای حذف بوی احتمالی و باقیماندة صابون هم میتوان کمی سرکه در جریان آبکشی افزود. بهتر است دست کم دو بار کهنه آبکشی شود.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
پژوهشهای اخیر بیانگر این است که با وجود کاهش میزان زایمان طبیعی، اکثر خانمهایی که زایمان اول خود را به روش سزارین انجام دادهاند، تمایل زیادی به انجام زایمان واژینال برای بارداریهای بعدی خود دارند؛ این در حالی است که تا چند دهة اخیر اعتقاد بر این بود رحمی که برش سزارین دارد، به دلیل احتمال خطر پارگی منعی برای زایمان طبیعی به شمار میرود و خانمی که اولین زایمانش را به شیوة سزارین انجام داده، باید به طور کل زایمان طبیعی را برای بارداریهای بعدی خود فراموش کند.
این باور امروزه بسیار اغراقآمیز به نظر میرسد، چراکه این روزها زایمان واژینال بعد از سزارین یک گزینة امن به شمار میرود و با وجود پیشرفتهای چشمگیر در روشهای جرّاحی این امکان فراهم شده که بسیاری از خانمها -که قبلاً سزارین شدهاند- بتوانند زایمان طبیعی داشته باشند. با استفاده از زایمان طبیعی مدّت اقامت در بیمارستان کوتاهتر میشود، درد کمتری احساس میشود و دورة نقاهت نیز کوتاهتر خواهد بود.
البته باید یکسری از شاخصها را در نظر داشته باشید و بهتر است نظر پزشک در رأس تصمیمگیری قرار گیرد، زیرا تاریخچة پزشکی و نوع برش رحمی در سزارین قبلی عامل بسیار مهم و تعیینکنندهای است. نوع برشی که روی پوست خورده است، لزوماً در جهت نوع برش روی رحم نیست و اگر سابقة بیش از یک سزارین داشتهاید، ممکن است زایمان طبیعی بعد از سزارین روش مناسبی برای شما نباشد.
نوع برش رحمی سزارین قبلی
زنانی که در آنها برش عرضی تنها در قسمت پایینی رحم بوده، کمترین خطر جداشدگی علامتدار برش قبلی رحم را در بارداری بعدی دارند. این نوع برش در اکثر جرّاحیهای سزارین استفاده میشود و احتمال انجام زایمان واژینال پس از سزارین را برای فرد بیشتر میکند.
بیشترین میزان پارگی در برشهای عمودی قبلی گزارش شده که به قسمت فوقانی رحم گسترش یافتهاند. برش عمودی از بالا تا پایین در طول سراسر ماهیچههای رحم صورت میگیرد و برش عمیقتری است؛ به همین دلیل ممکن است زایمان طبیعی پس از این نوع جرّاحی سزارین، موجب پارگی عضلات رحم شود.
زایمان طبیعی بعد از سزارین به هر حال دارای میزان مشخّصی خطر خواهد بود که باید با توجّه به وضعیت فرد و با کمک پزشک ارزیابی شود. باید مزایا و معایب زایمان طبیعی به دنبال سزارین قبلی، بررسی شود و مورد قبول پزشک و مادر قرار گیرد. خانمی که زایمان طبیعی را به دنبال سزارین قبلی انتخاب میکند، باید فاصلة مناسب بین بارداری فعلی و قبلی خود را حفظ کرده باشد. اگر این فاصله خیلی کوتاه باشد، احتمال آسیب رحم افزایش مییابد. مادر بلافاصله پس از شروع درد زایمان باید به بیمارستان مراجعه کند و تحت نظر قرار گیرد. باید چند واحد خون آماده وجود داشته باشد، رگ مناسب مشخّص شود و رضایتنامه آگاهانه از مادر گرفته شود. آمادهسازی دهانة رحم و تحریک زایمان با مراقبت بیشتر و به صورت محافظهکارانهتری صورت میگیرد.
اگر مادر در مرحلة فعّال زایمان مراجعه کند، بلافاصله در بیمارستان مجهّز بستری میشود و متخصّص بیهوشی و زنان باید در دسترس باشد. در حین پیشرفت زایمان اگر پارگی نسبی یا کامل رحم اتّفاق بیفتد، باید امکان جرّاحی سریع و لاپاراتومی (باز کردن سریع شکم) وجود داشته باشد. ممکن است پارگی رحم در حین زایمان نیاز به ترمیم رحم یا برداشتن رحم داشته باشد. در صورتی که زایمان طبیعی بعد از سزارین قبلی بهخوبی انجام شد، پزشک باید محلّ سزارین در رحم را برای ردّ احتمال پارگی حتماً معاینه کند و بیمار از نظر احتمال پارگی در سیستم تناسلی و مشکلات ادراری بعد از زایمان تحت نظر قرار گیرد.
به هر حال باید بدانیم که تکرار سزارین قبلی نیز عوارضی دارد که اگر بتوانیم از زایمان طبیعی بعد از سزارین استفاده کنیم، احتمال ایجاد این عوارض را در مادر کم میکنیم؛ از جمله عوارض سزارینهای متعدّد عفونت محلّ عمل، نیاز به انتقال خون، اختلالات انعقادی، پارگی رحم و نیاز به برداشتن رحم در مادر است. همچنین در سزارینهای متعدّد عوارض نوزادی نیز افزایش مییابد. یکی از عوارض سزارینهای مکرّر احتمال کاشته شدن جفت در محلّ برش سزارین قبلی است که باعث نفوذ جفت به جدار رحم و چسبندگی غیرطبیعی جفت به رحم میشود و باعث ایجاد عوارض شدید حین زایمان خواهد شد. امید است که بتوانیم با همکاری زنان و مادران جامعه بهترین روش زایمان را برای بیماران خود انتخاب کنیم و با کمترین عوارض، وضع حمل انجام گیرد.
 نازنین عاطفی - کارشناس ارشد روانشناسی
نازنین عاطفی - کارشناس ارشد روانشناسی
خواب بخشی ضروری از یک زندگی سالم است و باعث میشود که بدن ما برای انجام اعمال مهم آماده شود. خوابیدن سبب تقویت حافظة بلندمدّت میشود و از تأثیر آسیبهایی که در طول روز به ما میرسد، جلوگیری میکند.
خوابیدن کودکان با بزرگسالان متفاوت است و کودکان به مقدار بیشتری خواب نیاز دارند. کمخوابی در کودکان باعث خستگی آنها میشود. کودکانی که دچار کمبود خواب هستند، دچار مشکلاتی در توجّه و رفتار نیز میشوند. بزرگ کردن بچّهها بدون مشکل خواب راه قطعی و معیّنی ندارد، امّا همة والدین باید بدانند که اکثر بچّهها توانایی خوب خوابیدن را دارند؛ رمز کار این است که برای پرورش دادن عادات خوابیدن خوب، از بدو تولّد شروع کنید.
در زیر به خلاصهای از چند راه برای کمک به راحتتر خوابیدن فرزندتان اشاره میکنیم:

 دکتر فاطمه نظیفی - فلوشیپ تصویربرداری و اینترونشنال پستان، دارای بورد تخصّصی رادیولوژی، سونوگرافی MRI و CT اسکن
دکتر فاطمه نظیفی - فلوشیپ تصویربرداری و اینترونشنال پستان، دارای بورد تخصّصی رادیولوژی، سونوگرافی MRI و CT اسکن
سرطان پستان شايعترين سرطان دوران بارداري است و به دليل افزايش سنّ خانمهاي باردار در سالهاي اخير متأسّفانه شيوع آن افزايش يافته است. شايعترين علامت این بیماری تودة قابل لمس و بدون درد است. از ساير علائم، بزرگي يكطرفة پستان، درد موضعي و ترشّحات غيرطبيعي از پستان است.
بهطور طبیعی در دوران بارداري و شيردهي، تغييرات هورموني و فيزيولوژيك، موجب افزايش حجم، تجمّع آب و سفتي در نسج نرم پستان میشود و ممكن است سبب لمس برجستگيهاي كوچكي در پستانها شود. به همين دليل تودههای بدخیم پستان در دوران بارداری ممکن است کمتر مورد توجّه قرار گیرد و تشخيص آن در مراحل پيشرفتة بیماری باشد. با افزايش آگاهي خانمهای باردار و اينكه هر تغییر پستان را در این دوران طبيعي تلقّي نكنند، میتوان با مراجعه در مراحل زودرس، برای درمان كاملتر و راحتتر اقدام کرد. هر تودهاي كه بهطور مداوم در پستان قابل لمس باشد، مهم است و بايد مورد بررسي قرار گيرد.
اولين روش بررسي در دوران بارداري و شيردهي، بعد از معاينة پزشك، سونوگرافي است كه از قدرت تشخيص بالايي برخوردار است و به دليل اينكه از اشعّة X نيز استفاده نميشود، براي جنين خطري ندارد و به دفعات قابل تکرار است. براي تمام تودههايي كه در سونوگرافي مشكوك هستند (BIRADS IV, V)، حتماً بايد نمونهبرداري سوزني تحت گايد سونوگرافي و يا در بعضي موارد وايرگذاري تحت گايد سونوگرافي و جرّاحي انجام شود و تودههای خوشخیم (BIRADS III) با سونوگرافی پیگیری خواهد شد. اگرچه در بيشتر موارد نتيجة پاتولوژي نمونهبرداري در دوران بارداري خوشخيم است، امّا اين كار در ضايعات مشكوك پستان ضروري است تا بتوان بهطور قطع ضايعات سرطاني را از تودههاي خوشخيم با نماي آتيپيك و مشكوك افتراق داد.
نمونهبرداري سوزني تحت گايد سونوگرافي روش استاندارد و بهترين روش بررسي تودههاي مشكوك پستان است كه با بيحسّي موضعي در زمان كوتاه و به صورت سرپايي انجام ميشود و در دوران بارداري و شيردهي نيز بيخطر است. در مادران شيرده چون داروي بيحسّي (ليدوكائين) در شير ترشّح ميشود، بهتر است حداقل تا دوازده ساعت بعد از نمونهبرداري، از همان پستان شيردهي انجام نشود.
ترشّحات خوني پستان در دوران بارداري
ترشّحات خوني خودبهخودي پستان ممكن است در دوران حاملگي و شيردهي مشاهده شود كه بيشتر این موارد در سه ماهة سوم حاملگي به دليل پرخوني و تغييرات شديد نسج پستان ايجاد میشود. در خانمهاي شيرده بايد زخم و خونريزي نوك پستان را از ترشّحات خوني افتراق داد.
البته وجود خون مخفي در شير در بیست درصد زنان باردار و پانزده درصد زنان شيرده مشاهده ميشود كه طبیعی است، ولی به دليل اهمّيت ترشّحات خوني از نوك پستان، اين افراد بايد حتماً معاينة باليني و سونوگرافي شوند و ترشّحات برای بررسي بافتشناسی به آزمايشگاه ارسال شود و در بعضی موارد با گالاكتوگرافي (مطالعة مجرا با كنتراست) نيز بررسي شود تا احتمال بدخيمی را بتوان رد کرد.
ماموگرافي در دوران بارداري و شيردهي
از ماموگرافي در دوران بارداري و شيردهي فقط در صورت شك به بدخيمي و موارد ضروري براي تكميل سونوگرافي استفاده ميشود. لازم به توضيح است كه ميزان اشعّة X در ماموگرافي ديجيتال بسيار كم و در حدود mGY 3 و ميزان اشعّة وارد شده به رحم بهخصوص با استفاده از روپوش سربي براي مادر، بسیار كمتر ميشود و تا كنون گزارشي از آسيب جنين با اين ميزان اشعّه داده نشده است. در صورتي كه بيماري در اوايل دوران بارداري ماموگرافي ديجيتال شده باشد و بعد مطّلع شود كه در آن زمان باردار بوده، نبايد زياد نگران باشد، زیرا خطر دريافت اشعّه در جنين بسيار ضعيف است.
در خانمهاي شيرده بالاي چهل سال -كه فقط براي غربالگري مراجعه كردهاند و مشكل خاصّي ندارند- زمان مناسب برای شروع ماموگرافی غربالگری سه ماه بعد از اتمام شيردهي است که باید سالانه تكرار شود. اگر اين افراد از نظر خانوادگي پرخطر هستند، اولين ماموگرافي بهتر است سه ماه بعد از زايمان انجام شود.
MRI در دوران بارداري و شيردهي
به دليل اينكه MRI پستان حتماً بايد با مادّة حاجب (رنگي) انجام شود و اين مواد از جفت عبور ميكند، بهتر است در دوران بارداري انجام نشود.
در دوران شيردهي، در مواردي كه توده بعد از بيوپسي بدخيم تشخيص داده شده باشد، براي بررسي گستردگي آن ميتوان از MRI استفاده كرد، ولي تا 24 ساعت به دليل ترشّح مادّة حاجب در شير بايد شيردهي قطع شود و قبل از انجام MRI نيز بايد هر دو پستان از شير تخليه شده باشد.
لازم به توضيح است در صورتي كه در سونوگرافي اولية پستان، تودهاي مشكوك گزارش شود، روش بررسي آن در مرحلة بعد، نمونهبرداري است و MRI به هيچ عنوان جايگزين نمونهبرداري نخواهد بود.
 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
یکی از مهمترین مشکلاتی که در جامعه دیده میشود و ریشة اجتماعی و فرهنگی دارد، این است که خانمها به محض باردار شدن از فعّالیت بدنی دست میکشند و بیشتر به استراحت میپردازند. این در حالی است که آنها باید به فعّالیت بدنی خود ادامه دهند و نه تنها لازم نیست از میزان فعّالیت خود بکاهند، بلکه حتّی توصیه میشود که میزان پیادهروی خود را نسبت به گذشته افزایش دهند تا هم از افزایش وزن بیش از حد جلوگیری کنند و هم دچار خمودگی و افسردگی نشوند.
بسیاری از عوارض حاملگی با افزایش وزن در دوران بارداری افزایش مییابد، ازجمله دیابت حین حاملگی، بزرگی غیرطبیعی جنین و افزایش احتمال زایمان دشوار. البته طبیعی است که افراد باردار در زمان خانهتکانی و نوروز نباید کارهای سنگین انجام دهند. همچنین از انجام کارهایی مانند پاک کردن شیشه به دلیل بالا بودن وزن و بزرگ بودن حجم شکم باید خودداری کنند، زیرا به دلیل افزایش وزن، قوس کمر افزایش مییابد و در حفظ تعادل مشکل ایجاد میشود و هنگامی که بالای چهارپایه یا نردبان هستند، احتمال سقوط آنها بیشتر میشود. افتادن و زمین خوردن در ماههای آخر بارداری میتواند باعث جدا شدن جفت و پارگی کیسه و پیامدهای غیرقابل جبرانی شود. بیماریهای زمینهای مثل فشار خون بالا و بیماری قلبی محدودیت دوچندانی برای فعّالیت خانم باردار ایجاد میکنند. خانمهای باردار با این مشکلات باید به قدری فعّالیت کنند که باعث خستگی شدید و تنگی نفس آنان نشود. بار سنگین هم نباید حمل کنند. در بارداری به دلیل کاهش تهویة ریوی حالت تنگی نفس وجود دارد. باید توجّه داشت که استفاده از موادّ شوینده مثل وایتکس و موادّ جرمگیر تنگی نفس و آسم را تشدید میکند.
بارداری و مسافرت
اگر خانم باردار سالم باشد و مشکلی مثل فشار خون، تهدید به سقط و ... نداشته باشد، در طیّ مسافرت زمینی طولانیمدّت، احتمال لخته شدن خون در اندام تحتانی زیاد میشود. توصیه میشود که در طیّ مدّت سفر هر دو ساعت توقّف داشته باشند و کمی راه بروند و بهتر است از جوراب واریس نیز استفاده کنند.
در مسافرتهای هوایی داخل ایران، چون ارتفاع پرواز کم است، خطر کمتری وجود دارد، امّا در مسافرتهای با ارتفاع پروازی زیاد مشکلاتی نظیر کمبود اکسیژن پیش میآید. در حوالی زایمان بهتر است که از سفر اجتناب شود. خانمهای باردار بهتر است از مسافرتهای طولانی بپرهیزند. یکی از مشکلات مسافرت، عدم دسترسی به متخصّص زنانی است که زیر نظر او هستند. همچنین به دلیل فاصلة زیاد بین شهرها ممکن است اورژانس یا مراکز درمانیای که بتواند به آنها کمک کند، وجود نداشته باشد. بعضی از خانمهای باردار در طیّ سفر آرامبخش مصرف میکنند که این کار میتواند سبب لخته شدن خون و ایجاد مشکل برای آنها شود.
تغذیة زنان باردار در ایّام عید
افراد باردار بهطور طبیعی بین یازده تا پانزده کیلو افزایش وزن پیدا میکنند. تفاوت چندانی بین کالریهای دریافتی برای خانم باردار و غیر باردار نباید وجود داشته باشد و این فکر که افراد باردار باید به اندازة دو نفر غذا بخورند، اشتباه است. چنانچه افزایش دریافت کالری سبب افزایش وزن بیش از حدّ معمول شود، این افزایش وزن باقی خواهد ماند.
همچنین خانمهای باردار مشکلات گوارشی هم دارند و تخلیة معده در آنها با کندی صورت میگیرد و دچار نفخ میشوند. در صورت زیاد خوردن، این علائم در آنها تشدید میشود. خانمهای باردار باید شبها غذای سبک بخورند و از خوردن موادّ غذایی سنگین بپرهیزند تا خواب خوبی داشته باشند و احساس خستگی و ضعف در روز نداشته باشند.
خانمهای باردار باید در مصرف آجیل نیز مراقب باشند. نمک موجود در آجیل باعث ورم میشود و سبب ایجاد مشکل در راه رفتن میشود. کالری اضافی آجیل باعث چاقی و زایمان سختتر خواهد شد. همچنین غذاهای پرنمک فرد را مستعدّ ابتلا به فشار خون میکند. توصیه میشود که در ایّام نوروز رژیم غذایی متعادل و سالمی را در پیش بگیرند. مقدار معیّنی آجیل مثلاً یک فنجان در روز بخورند و از خوردن کالری اضافه اجتناب کنند. زنان باردار در ایّام عید از خوردن شیرینی تا حدّ امکان بپرهیزند. مصرف زیاد موادّ قندی باعث بیشتر شدن حسّ گرسنگی و میل بیشتر به خوردن میشود. قندها باعث سیری کوتاهمدّت میشوند. زنان باردار باید توجّه کنند که مصرف هر آنچه قند دارد، نباید نسبت به قبل از بارداری افزایش پیدا کند.
هرچقدر که در خوردن موادّ غذایی دیگر باید و نباید وجود دارد، میتوان به مادران باردار این مژده را داد که تا جایی که اشتهایشان اجازه میدهد از سبزیها و میوهها استفاده کنند. بنابراین در مهمانیها به جای استفاده از شیرینی و شکلات یا نوشیدنیهای شیرین، بهتر است از انواع میوهها مصرف کنند تا هم به سلامت خود و هم به سلامت فرزندشان کمک کرده باشند. انواع میوههای تازه و میوههای خشك مانند توت خشك، انجیر خشك و ... را نیز میتوان به عنوان میانوعده استفاده کرد. سبزیجات میتوانند مقدار زیادی از ویتامینها ازجمله ویتامینهای A و C و موادّ معدنی و فیبر را فراهم كنند.
یكی از مشكلات خانمهای باردار در دوران بارداری یبوست است كه با مصرف سبزیها این مشكل برطرف میشود. كلم، حبوبات، سیبزمینی، اسفناج، دانههای سبز و گوجه فرنگی غنی از ویتامین C هستند و به جذب آهن موجود در غذاها كمك میكنند. میوههایی مثل پرتقال، گریپ فروت، نارنگی، لیمو و انگور نیز منبع بسیار خوبی برای ویتامین C هستند. هر مادر باردار میتواند در طول روز چند بار از این گروه استفاده كرده و نیاز خود را به ویتامینهایی مانند A و C برآورده كند. بهطور مثال در صبحانه آبمیوه یا میوة تازه بخورد و بین وعدههای غذا میوة تازه یا خشك را در نظر بگیرد و به همراه ناهار و شام سالاد سبزیجات یا میوه بخورد.

 زهرا زهرابی - کارشناس تغذیه و عضو انجمن علمی غذا و تغذیه
زهرا زهرابی - کارشناس تغذیه و عضو انجمن علمی غذا و تغذیه
زماني كه اقدام به بارداري میكنيد، اطمينان حاصل كنيد كه رژيم غذايي شما تمام موادّ مغذّي مورد نيازتان را تأمين ميكند. يك برنامة غذايي مناسب احتمال باردار شدن شما را افزايش ميدهد و شروعي سالم براي پرورش جنين شما فراهم ميكند.
رژيم غذايي غيراصولي و يا زيادهروي در خوردن فستفودها قبل از بارداري مناسب نيست. سعي كنيد يك رژيم غذايي متعادل داشته باشيد. اگر بسيار چاق يا بسيار لاغر باشيد، احتمال بارداري شما كاهش میيابد، بنابراين هنگامي كه اقدام به بارداري میکنيد، سعي كنيد وزن مناسبی داشته باشيد. بين موادّ غذاييای كه از طريق رحم به جنين ميرسد و سلامتي او در زندگي آينده با رژيم غذايي ناسالم مادر و افزايش خطر برخي بيماريهاي مزمن ارتباط وجود دارد. برنامة غذايي سالم و متعادلی را -كه تمام موادّ مغذّي مورد نياز شما را فراهم كند- دنبال كنيد و حداكثر سلامتي را براي فرزند خود تضمين كنيد.
اگر شاخص تودة بدني شما (BMI) بين 20 تا 25 باشد، در محدودة مناسب وزن قرار داريد. مؤسّسة ملّي ارتقای سلامت و مراقبت بريتانيا (NICE) ميگويد: زناني كه BMI بالاتر از 29 دارند، نسبت به زناني كه وزنی در محدودة طبیعی دارند، زمان بيشتري طول میكشد تا باردار شوند.
موادّ مغذّي مورد نياز قبل از بارداری شامل موادّ زیر است:
پروتئين
وجود مقدار كافي پروتئين در برنامة غذايي قبل از بارداري مهم است. منابع خوب پروتئين شامل گوشت قرمز بدون چربي، مرغ، بوقلمون، تخم مرغ و ماهي است. همچنين دانة سويا و فراوردههاي سويا (مانند توفو)، مغزها و حبوبات (نخود، لوبيا و عدس) از منابع خوب پروتئينهاي گياهي محسوب میشوند.
كربوهيدراتها
تلاش كنيد تا عادات غذايي سالمتري قبل از بارداري اتّخاذ كنيد، چراکه احتمال بارداري در يك فرد سالم بيشتر است. كربوهيدراتهاي پيچيده (مانند نان، ماكاروني، سيبزميني، برنج و يا سيبزميني شيرين) را -كه منبع مهمّ انرژي محسوب میشوند و ويتامينهاي گروه B را فراهم میكنند- در برنامة غذايي خود قرار دهيد. قبل و در طول بارداري غذاهاي نشاستهاي با فيبر بالا مانند نان سبوسدار، پاستا و برنج قهوهاي را انتخاب كنيد كه در سلامت روده و پيشگيري از يبوست مؤثّرند.
محصولات لبني
شير، پنير و ماست -كه غذاهاي غني از كلسيم محسوب میشوند- علاوه بر اينكه براي سلامت استخوانهاي جنين در حال رشد ضرورياند، براي سلامت استخوانهاي شما نيز مهم هستند. اگر تاكنون به اين مادّة مغذّي حياتي فكر نكردهايد، اين عادت را پيدا كنيد كه غذاهاي غني از كلسيم را در برنامة غذايي خود بگنجانيد. اگر نمیتوانید لاكتوز را تحمّل کنيد، از شير بدون لاكتوز استفاده كنيد كه مقدار مشابه كلسيم و پروتئين دارد. توفو يك غذاي غني از كلسيم است. شير جوی دوسر، بادام و برنج نیز ممكن است با كلسيم فرآوري شده باشند، امّا پروتئين آنها بسيار كمتر از شير حيواني يا شير سوياست.
ميوهها و سبزيها
گنجاندن ميوه و سبزي در برنامة غذايي ضروري است؛ نه فقط به دليل اينكه منبع عظيم ويتامينها و موادّ معدني هستند، بلكه چون شامل مقدار زیادی فيبرها و فيتوكميكالها هستند كه با سلامتي مرتبطاند. سعي كنيد پنج تا نُه واحد از ميوهها و سبزيجات را در روز مصرف كنيد.
اسيدفوليك
اسيدفوليك جزو ويتامينهاي گروه B است و مصرف آن از ابتداي بارداري -كه نخاع و عصب جنين در حال شكلگيري است- ضروري است. اسيدفوليك در ميوهها و سبزيجات يافت ميشود، ولي مهم است که سطح آن در بدن از ابتداي بارداري براي كاهش خطر اسپينابيفيدا و موارد مشابه -كه نقص لولة عصبي ناميده ميشوند- زياد باشد. بنابراين ضروري است روزانه چهارصد ميكروگرم مكمّل اسيدفوليك از زمان تصميم به بارداري دريافت شود و تا هفتة دوازدهم بارداري برای كاهش آسيب به جنين ادامه پيدا كند. اگر به مدّت طولاني داروي خاصّي مصرف كردهايد يا در خانوادة خود فردي با اسپينابيفيدا داريد، پزشك خود را مطّلع كنيد تا میزان بالاتري از اسيدفوليك براي شما تجويز كند.
علاوه بر اين، خانمهايي كه اقدام به بارداري میكنند، بايد از غذاهايی كه فولات بالايي دارند، مانند سبزيجات برگ سبز، پرتقال، نان و غلات صبحانة غنيشده بیشتر استفاده كنند.
آهن
توازن سالم آهن قبل از بارداري خستگي را كاهش میدهد. بسياري از زنان در اثر انتخابهاي نادرست غذايي خود ذخاير كافي آهن ندارند. غذاهاي غني از آهن شامل گوشتهاي با رنگ تيره، تخم مرغ، مغزها و سبزيجات سبزرنگ است. ويتامين C به بالابردن جذب آهن از منابع گياهي كمك ميكند، پس با وعدة غذايي خود مقداري گوجه فرنگي، مركّبات يا یک ليوان آبميوه برای افزايش جذب آهن غذاهاي گياهي مصرف كنيد.
جنين در هر صورت نيازهاي خود را از ذخاير بدن مادر تأمين میكند، امّا مادري كه قبل از بارداري ذخاير كافي آهن نداشته باشد، به كمبود آهن مبتلا میشود.
اسيدهاي چرب امگا
اسيد چرب امگا 3 از ضرورتهاي رژيم غذايي است، زيرا بدن قادر به ساختن آن نیست. امگا 3 به تنظيم سيستم ايمني بدن شما و رشد مغز جنين كمك میكند. مغز گردو، اسفناج و دانة كتان از منابع گياهي غني از امگا 3 هستند كه آلفالينولنيك اسيد (ALA) ناميده میشوند. روغن كلزا نیز غني از ALA است. ماهيهاي چرب را -كه محتوي امگا 3 هستند- یک تا دو بار در هفته مصرف كنيد.
وجود اسيد چرب امگا 6 نيز در برنامة غذايي ضروري است و در روغن آفتابگردان، ذرّت و مغزها وجود دارد. روغن زيتون و كلزا -كه به دليل داشتن اسيد چرب اشباعنشده سالم هستند و مصرف آنها توصيه میشود- حاوي امگا 6 هستند.
مكمّلها
اگر اخيراً رژيم كاهش وزن داشتهايد، پيشنهاد ميشود که قرص مولتيويتامين مينرال قبل بارداري دريافت كنيد، امّا از دريافت مكمّل حاوي ويتامين A خودداري كنيد. مكمّلهايي كه برای خانمهاي باردار طرّاحي شدهاند، مقادير ايمني از موادّ مغذّي را دارند.
مقادير بالاي ويتامين A در رژيم غذايي ممكن است براي رشد جنين مضر باشد. تمام زنان باردار و زناني كه قصد بارداري دارند، بايد از دريافت مكمّلها و غذاهايي كه مقادير بالايي از ويتامين A دارند، مانند كبد و روغن كبد ماهي كاد خودداري كنند. مصرف مقادير كم ويتامين A -كه در شير كامل، پنير، ماهي چرب، تخم مرغ و گياهان يافت میشود (بتاكاروتن) و بهطور طبيعي در سبزيجات قرمز، نارنجي و سبز وجود دارد- قبل و در طول بارداري مشكلي ايجاد نميكند.
چند توصیه
الكل مصرف نكنيد.
به خانمهایی كه قصد بارداري دارند، توصيه میشود که مصرف الكل را قطع كنند.
مصرف قهوه را كاهش دهيد.
كافئين معمولاً در برنامة غذايي ما وجود دارد؛ از قهوهاي كه ممكن است در طول روز بنوشيم تا نوشيدنيهاي انرژيزا، نوشابههاي كولا و حتّي شكلات. دريافت كافئين بيش از دویست ميليگرم در روز (حدود دو فنجان قهوه) با سقط زودرس جنين در ارتباط است. در بارداري سوختوساز كافئين كند است، بنابراين مقدار كم آن به مدّت طولاني در بدن میماند. عادت كنيد که نوشيدنيهاي بدون كافئين مصرف كنيد. میتوانید به جاي نوشابه يك آبميوة رقيقشده را براي شادابي و سلامت خود انتخاب كنيد.
از غذاهاي آماده استفاده نکنید.
غذاهاي آماده معمولاً سرشار از شكر، چربي اشباع و نمك و فاقد مقدار كافي فيبر هستند. تهيّة غذا از موادّ تازه به شما اجازه میدهد تا انتخاب سالمتري داشته باشيد. بررسیها نشان دادهاند كه پيروي از رژيم غذايي مديترانهاي باروري را افزايش میدهد و شروع خوبي براي بارداري محسوب میشود.
نكاتي براي مردان
قبل از اينكه اقدام به بارداري كنيد، مطمئن شويد که همسر شما در بالاترين نقطة سلامتي از نظر تغذيهاي قرار دارد. قطع مصرف الكل براي همسر شما نيز توصيه میشود. روي و سلنيوم در توليد اسپرم مهم است و داشتن برنامة غذايي متنوّع، مقدار كافي اين مواد را فراهم ميکند. اگر همسر شما تمايل به مصرف ميوه و سبزيجات ندارد، مصرف يك عدد مكمّل مولتيويتامين مينرال میتواند به جبران كمبود موادّ مغذّي در او كمك كند.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
در ابتدا لطفاً تعریفی از نارسی در نوزادان و ویژگیهای آن ارائه دهید.
نوزاد نارس به نوزادی ميگویند که قبل از هفتة 37 بارداری به دنیا بیاید، یعنی اگر نوزادی 36 هفته و شش روزه هم به دنیا بیاید، نارس محسوب ميشود. اگر این نوزاد وزن تولّدش زیر 5/2 کیلو باشد، هم نارس و هم کموزن شناخته ميشود؛ در این صورت در مقایسه با نوزادانی که سر وقت به دنیا ميآیند و رسیده هستند، عوارض بیشتری تهدیدشان ميکند.
ویژگیهای ظاهری این نوزادان چيست؟
در معاینه نکاتی وجود دارد که ميتواند نشانة نارسی نوزاد باشد، مثلاً برجستگی نوک سینهها خوب تشکیل نشده باشد؛ پوستشان با موهای کرکی -که لانگو ميگوییم- پوشیده شده باشد؛ پوستشان به حالت ژلاتینی باشد و مویرگها خیلی راحت دیده شوند و گوشهایشان خیلی شل باشد، یعنی گوش را که تا کنیم، ممکن است به حالت اولیه برنگردد؛ به دلیل اینکه حالت ارتجاعی در گوش این نوزادان وجود ندارد. همچنین دستها و پاها نیز شل هستند.
سیستم تناسلیشان برحسب اینکه پسر باشند، ممکن است بیضههایشان نزول نکرده باشد و اگر دختر باشند، لابیاها فرمش به فرم نارسی در بیاید. از نظر قد و وزن و دور سر، نسبت به نوزاد رسیده کوچکترند. همچنين بعضي از عوارض نارسی که در ادامه اشاره خواهیم کرد، این نوزادان را تهدید ميکند که از همان ساعات اولیة تولّد ممکن است بروز کند.
چه عواملی باعث به دنیا آمدن نوزادان نارس ميشود؟
عوامل متنوّعی وجود دارد، برای مثال ممکن است مادری دهانة رحمش نارسایی داشته باشد و در نتیجه نتواند نُه ماه کامل بچّه را نگه دارد و به دلیل مشکلات رحمی، نوزاد زود به دنیا بیاید یا مثلاً جفت، مشکل داشته باشد و سریع کنده شود و حالت دکولمان رخ دهد. یا کیسة آب مادر پیش از موعد پاره و باعث زایمان زودرس شود، یا اصلاً مادر مشکل رحمی نداشته و فشار خون بالا داشته باشد و به دلیل بالا بودن فشار خون، پزشک زنان مجبور شود كه سریعتر ختم حاملگی را اعلام كند. ممکن است مادر عفونتی در دستگاه تناسلیاش داشته باشد و عفونت باعث تولّد پیش از موعد نوزاد شود. عوامل خیلی متنوّع است و بیشتر در حیطة کاری متخصّصان زنان است. درواقع متخصّصان اطفال نقشی در پیشگیری از تولّد نارس ندارند. همکاران محترم زنان باید مراقبتهای دورة بارداریشان بهتر و دقیقتر باشد تا بتوانند از تولّد یک نوزاد نارس جلوگیری کنند.
تولّد نوزاد نارس ممکن است چه عوارضی را برای نوزاد ایجاد کند؟
نارسی در تمام سیستمهای بدن نوزاد ميتواند اثر سوء بگذارد، چون قرار بوده این بچّه در رحم مادرش از عوامل محیطی محافظت شود؛ محیط امنی داشته باشد و تکامل و رشدش را در رحم مادر ادامه بدهد. امّا در مقطعی این رشد قطع شده و به محیط خارج از رحم -که یک محیط پراسترس و پرخطر برای یک نوزاد محسوب ميشود- منتقل ميشود. چون سیستمهای مختلف بدنش تکامل کافی پیدا نکردهاند، در مواجهه با این عوامل خطر -که بیرون از رحم مادر است- هیچ دفاعی از خود ندارد و عوارض را نسبت به یک نوزاد رسیده خیلی بیشتر بروز ميدهد.
هرچه نوزاد نارستر باشد، عوارض نارسیاش بیشتر ميشود، مثلاً یک بچّة نارس ممکن است سیستم گوارشیاش با شروع تغذیه مشکل پیدا کند؛ نتواند شیر را خوب تحمّل کند که یک عارضة مربوط به نوزادان نارس است که ما به عنوان انتروکولیت نوزادی از آن نام ميبریم. همچنين ممکن است ریهاش تکامل نداشته باشد و همان ساعات اولیة تولّد، علائم تنفّسی و نیاز به اکسیژن را بروز دهد که نیاز به مراقبت در بخش ویژه پیدا کند. ممکن است حتّی مویرگهای مغزش چون ژلاتینی و ظریف هستند، خودبهخود پاره شوند و خونریزی مغزی داخل بطنهای مغز رخ دهد. گاهی عروق چشم نوزاد تکامل مناسب پیدا نکرده و بعدها دچار کوری و یا کاهش بینایی ميشود. همچنین احتمال اینکه اين كودكان دچار ناشنوایی یا کاهش شنوایی شوند، بیشتر است.
این نوزادان ممکن است قند خونشان نسبت به نوزادان سالم خیلی سریع پایین بیفتد و دچار کاهش قند خون و کاهش کلسیم خون شوند. همچنین زردی در این نوزادان نسبت به یک نوزاد سالم شدّت بیشتری پیدا ميکند. استخوان این نوزادان ممکن است حالت پوکی پیدا کند و مستعدّ شکستگی استخوان شوند. در ضمن این نوزادان استعداد بیشتری برای ابتلا به عفونتها دارند. همچنین خیلی از عوارضی که برای نوزادان رسیده در نظر ميگیریم، با شدّت بیشتری در نوزادان نارس دیده ميشود، خصوصاً نارسهای کموزن که وزن زیر 5/2 کیلو داشته باشند. به همین دليل در هر عارضة نوزادی وقتی ما ميگوییم چه عامل خطری برایش ميشناسیم، همیشه ميگوییم نارس بودن یا کموزن بودن یک عامل برای بروز این عارضه است.
در کل به دليل این عوارض است که وقتی به دنیا ميآیند، ما سریع نميتوانیم مرخّصشان کنیم و باید چند روزی در بیمارستان نگهداري شوند. حال اگر شرایطشان خیلی خوب باشد و به بخش مراقبتهای ویژه (ICU) نیاز پیدا نکنند، در همان بخش نوزادان چند روزی مراقبت ميشوند. فقط باید قند خونشان خوب باشد؛ زردی نداشته باشند؛ شیر را خوب تحمّل کنند؛ علائم حیاتی طبيعي باشد تا بتوانیم بر حسب شرایطشان برای ترخیص آنها تصمیمگیری کنیم.
در خواب و تغذیة این نوزادان چه تغییراتی رخ ميدهد؟
نوزاد نارس هرچه نارستر باشد، بیشتر ميخوابد، چون در داخل رحم مادر بیشتر ساعتهای شبانهروز خواب بوده و ساعتهای بیداریاش خیلی کم بوده است، بعد از تولّد هم تمایل به ادامه دادن همین وضع دارد. اتّفاقاً برای تکامل سیستم عصبی نوزاد این خواب خیلی هم خوب است که اجازه دهیم دورههای مناسب خواب را داشته باشد. البته وقتی مرخّص ميشوند، اگر قرار باشد مرتّباً در منزل خواب باشند، تغذیة آنها مشکل پیدا ميکند، به همین دليل ما توصیه ميکنیم زمانی که بچّههای نارس مرخّص شدند، در منزل، خصوصاً روزهای اول هر دو سه ساعت، مادر آنها را بیدار کند و به آنها شیر دهد. چون اگر زمان خوابشان طولانی شود و خصوصاً اگر وزنشان هم کم باشد، دچار کاهش قند خون ميشوند. در بیمارستان نیز ما برای شیر خوردنشان ساعت تعیین ميکنیم و اینکه چه حجمی شیر بخورند و چند بار در شبانهروز تغذیه شوند. مسئلهای که باید برای تغذیة این نوزادان مورد نظر داشت این است که تمام بچّههای نارس نميتوانند از طریق دهان تغذیه شوند؛ بچّهای که بهموقع به دنیا آمده، از راه دهان از سینة مادر یا با فنجان یا با سرنگ یا اگر شرایط اقتضا کرد، با شیشه ميتواند تغذیه شود، ولی نوزادان زیر 34 هفته نميتوانند با سرنگ و یا شیشه تغذیه شوند. بچّههایی که بخواهند زیر سینة مادر قرار گیرند، حداقل باید 32 هفته باشند، یعنی بچّهای که زیر 32 هفته به دنیا بیاید، نه با شیشه، نه با سرنگ و نه با سینة مادر، فقط با لولة تغذیة دهانی معدهای تغذیه ميشود. پس اگر زیر 32 هفته بود، حتماً با لوله گاواژ ميشود و اگر به 32 هفته رسیده بود، ميتواند زیر سینة مادر قرار گیرد. استفاده از سرنگ و شیشه چون یک مقدار خطرش از سینة مادر بیشتر است، برای بچّهای که رسیدهتر است و در 34 هفتگی به سر ميبرد، مجاز است.
مسئلة دیگر در مورد تغذیه، سرعت افزایش شیر در اين كودكان است، خصوصاً به نوزادانی که زیر 1500 گرم به دنیا ميآیند، نميتوانیم یک دفعه حجم زیادی شیر بدهیم، چون سیستم گوارشی آنها تحمّل ندارد و آن عارضهای که به عنوان انتروکولیت نوزادی گفتیم، در آنها رخ ميدهد. پس بچّههای خیلی نارس و خیلی کموزن، میزان افزایش حجم شیرشان روزانه باید خیلی آهسته و خیلی حسابشده پیش رود و حتماً باید تغذیة وریدی با سرم و داروهای وریدی داشته باشند. پس تغذیه با شیر برای نارسهای کموزن را با میزان کم شروع ميکنیم و آرامآرام بالا ميبریم؛ به همان ترتیب حجم سرمشان را کم ميکنیم که بتوانیم کلّ تغذیه را از طریق خوراکی به نوزاد بدهیم و تغذیة وریدی را قطع کنیم.
اگر بخواهیم بچّههای نارس را فقط با شیر مادر تغذیه كنیم، شیر مادر معمولاً برای رشد نوزاد، املاح و ویتامین کافی ندارد، به همین دليل ما یکسری ویتامین اضافه بر شیر مادر به نوزاد ميدهیم. پودرهایی به عنوان مکمّل شیر مادر موجود است که این پودرهای تقویتی را ميتوان در شیر مادر حل کرد و درواقع شیر را غنی کرد. همچنين ميتوانیم از ویتامینها و املاح به صورت خوراکی مانند قطرة مولتیویتامین و یا قرص اسیدفولیک و شربت روی روزانه به صورت خوراکی همراه با شیر مادر به نوزاد بدهیم تا سرعت رشد و وزنگیریاش مناسب شود.
اگر بچّهای از شیر مادر محروم بود، ما مجبور هستیم از شیر خشک استفاده کنیم. نارسها شیر خشکهای مخصوصی دارند. بچّههایی که شیر خشک استفاده ميکنند، معمولاً چون شیر خشک انواع املاح و ویتامینها را به میزان کافی دارد، دیگر از طریق خوراکی اصرار نداریم که داروهای ویتامین و املاح را به آنها بدهیم. شیر خشکهایی که برای نوزادان نارس وجود دارد، معمولاً تا وزن نوزاد به 3 تا 5/3کیلو برسد، ادامه ميدهیم و بعد از آن ميتوانیم از شیر خشکهای بچّههای رسیده برای آنها هم استفاده كنیم.
نوزادان نارس از نظر ذهنی و هوشی چه فرقی با بچّههای سالم دارند؟
بستگی به سیر بالینی آنها دارد. اگر نوزاد نارس زمانی که در بیمارستان بستری است، سیر خوبی داشته باشد؛ نیاز به اکسیژن، دستگاه تهویة مکانیکی و تنفّس مصنوعی پیدا نکند و سونوگرافیاي که انجام ميدهیم، مویرگهای مغزش خودبهخود خونریزی نکرده باشد و سایر عوارض را در دورة چند روز اول تولّدش نداشته باشد، احتمال اینکه هوش این نوزاد مانند یک بچّة معمولی باشد، خیلی زیاد است. ولی اگر نوزادی خونریزی مغزی داشته باشد یا به دستگاه تهویة مکانیکی نیاز پیدا کند و اکسیژن خونش مدام پایین باشد و حتّی نیاز به احیا پیدا کند یا قند خونش مرتّباً پایین باشد و به همین دلیل تشنّج کند، احتمال دارد كه هوش نوزاد کم شود.
چگونه ميتوانیم از تولّد نوزاد نارس جلوگیری کنیم؟
پیشگیری از تولّد این نوزادان بیشتر مربوط به متخصّصان محترم زنان است که باید مراقبتهای دورة بارداری را دقیق انجام دهند. اگر مادران عفونت و یا مشکل فشار خونی داشته باشند، درمان کنند. اگر مادری از نظر دهانة رحمش مشکل داشته باشد، سرکلاژ کنند تا دهانة رحمش قوی شود و از زایمان نارس پیشگیری کنند. همکاران محترم گروه زنان حتماً باید برای بچّههای نارسی که ممکن است زیر 34 هفته به دنیا بیایند، آمپول بتامتازون به مادر تزریق کنند. با این آمپول -که قبل از زایمان به مادر تزریق ميشود- اگر به میزان مناسب باشد، ميتوان از خیلی از عوارض نارسی پیشگیری کرد. نوزادانی که مادرشان بتامتازون گرفتهاند و بعد از 24 ساعت زایمان کردهاند، عوارض نارسی در آنها خیلی کمتر دیده ميشود.
مراقبتها و پیشگیریها برای کاهش عوارض نارسی چه هستند؟
سونوگرافی از سر در اواخر هفتة اول تولّد انجام ميشود. این کار برای بچّههای نارس خصوصاً با وزن کمتر از 1500 گرم لازم است. یک سونوگرافی دیگر حتماً در یک ماهگی انجام ميشود. هر دو سونوگرافی باید طبيعي باشد و گرنه ممکن است نیاز به سیتیاسکن مغز و یا تکرار سونوگرافی باشد.
یک معاینة چشم حتماً در یک ماهگی برای آنها ميخواهیم که شبکیة چشم معاینه شود. همچنین شنواییسنجی را حتماً بعد از مرخّص شدنشان باید انجام دهند. سونوگرافی از لگن در یک ماهگی باید انجام شود، چون لگن این نوزادان را نميتوانیم با دست معاینه کنیم. تکرار تستهای تیروئیدی هر دو هفته باید انجام شود. همینطور باید از نظر کلسیم و فسفر خون مراقبشان باشیم، خصوصاً بچّههایی که زیر 1800 گرم به دنیا آمدهاند، احتمال دارد دچار شکستگی و پوکی استخوان شوند.
برای مادران چه توصیهای دارید؟
مادرانی که با شیر خود بچّة نارس را تغذیه ميکنند، حتماً باید تغذیة کافی داشته باشند. امروزه مکمّلهای خوراکی برای مادر شیرده وجود دارد که انواع ویتامینها و املاح را به بدن مادر ميرساند. حتماً امگا3 در تغذیة خود داشته باشند، چون امگا3، هوش بچّة نارس را ميتواند بیشتر کند. توصیه ميکنیم روزانه حتماً از مغزگردو استفاده کنند، چون منبعی از امگا3 است. در مورد شیردهی همانطور که گفتیم هر دو سه ساعت انجام شود. سرعت رشد این نوزادان در روز بین 10 تا 20 گرم به ازای هر کیلوگرم وزن بدنشان است. اگر سرعت رشد و وزنگیری آنها کمتر از این مقدار بود، نشان ميدهد که تغذیة مناسبی نداشتهاند.
چون بدن این نوزادان مستعدّ عفونت است، حتماً رفتوآمدها را کنترل کنند. اطرافیان زیاد سمت نوزاد نباشند و بیشتر مادر با بچّه در ارتباط باشد و دستها را مرتّباً با صابون بشوید. نوزاد را به مکانهای شلوغ نبرند. مراقبتهایی که برای یک نوزاد رسیده صورت ميگیرد، برای یک نوزاد نارس خیلی دقیقتر است، زیرا سیستم ایمنی بدن این نوزادان بسیار ضعیف است و بهراحتی عفونت را از اطرافیان ميگیرند که در این صورت دوباره بستری ميشوند. احتمال بستری مجدّد در آنها نسبت به نوزادانی که سر وقت به دنیا آمدهاند، بسیار بیشتر است و پیگیریهای بعد از ترخیص شدنشان نیز خیلی بیشتر است و مرتّباً باید مراجعة پزشکی داشته باشند و کنترل شوند. اگر زمانی مادر متوجّه شد كه بچّه خوب شیر نميخورد، نفسش تند شده، یا بیدار نميشود، استفراغ دارد و یا تب کرده، باید به پزشک مراجعه کند تا كودك معاینه شود.
 دکتر نسرین عاقلی - متخصّص تغذیه و رژیمدرمانی
دکتر نسرین عاقلی - متخصّص تغذیه و رژیمدرمانی
در سنّ بلوغ در همة افراد، هم از لحاظ فیزیکی و هم از لحاظ روانی، تغییراتی بهوجود میآید، بنابراین تغذیه میتواند در این شرایط نقش مهمّی در سلامتی داشته باشد. در دورة بلوغ مانند دورة کودکی، رشد سریع میشود. دوران بلوغ را برای دختران یازده تا چهارده سالگی ذکر کردهاند که در این سن 80-85 درصد رشد قدّی، 50 درصد رشد وزنی و 52 درصد تودة استخوانی شکل گرفته است.
کمبود موادّ غذایی در این دوران باعث کندی رشد، پوکی استخوان و تأخیر در رشد جنسی میشود. اگر کمبودها جبران نشود و ادامه یابد، ممکن است که چنین دختری از داشتن فرزند محروم شود و یا فرزندی ناسالم و دارای مشکلات متعدّد به دنیا آورد. از لحاظ تغذیهای باید انرژی، پروتئینها، تمام ویتامینها و موادّ معدنی دریافت شوند. البته ویتامینها و موادّ معدنی باید از طریق موادّ غذایی و بهطور طبیعی به بدن برسند و از طریق مکمّل دریافت نشوند. مکمّل باید زمانی مصرف شود که بدن در شرایط کمبود مفرط قرار گرفته است.
انرژی و پروتئین مورد نیاز
انرژی مورد نیاز در دختران در سنّ بلوغ، به طریق زیر محاسبه میشود:
7/1 یا 5/1 × 749 + وزن × 2/12
بهکار بردن ضریب 5/1 برای فرد کمفعّالیت و ضریب 7/1 برای فرد پرفعّالیت است.
پروتئین مورد نیاز در این سن، حداقل حدود 46 گرم در روز است که باید هم از پروتئینهای حیوانی (انواع گوشتها، لبنیات و تخم پرندگان) و هم از پروتئینهای گیاهی (غلات و حبوبات) تأمین شود.
موادّ معدنی مورد نیاز
همة موادّ معدنی مهم هستند و باید به مقدار توصیهشده مصرف شوند، ولی تعدادی از آنها اهمّیت بیشتری دارند؛ یکی از آنها کلسیم است که بهویژه در این سن در استخوانسازی و استحکام دندانها دخالت دارد. مقدار لازم برای دختران در سنّ بلوغ 1300 میلیگرم در روز است. منابع اصلی کلسیم لبنیات، سبزیجات و میوههای خشک هستند. البته زیادی مصرف آنها مشکلات کلیوی ایجاد میکند. نانهایی که دارای جوش شیرین هستند نیز جذب کلسیم را کاهش میدهند.
از موادّ معدنی دیگر، منیزیوم است که برای انقباض ماهیچهها و انتقال جریان عصبی لازم است. مقدار لازم آن 400 میلیگرم در روز توصیه شده که با مصرف نان سبوسدار، سبزیها، میوهها، گوشت، حبوبات و آجیل تأمین میشود.
از عناصر مهمّ دیگر ید است که برای دختران در سنّ بلوغ به مقدار 150 میکروگرم در روز لازم است. این عنصر نقش مهمّی در رشد دارد و با مصرف غذاهای دریایی و نمک یددار تأمین میشود. در گوشت، انواع ماهی، لبنیات، زردة تخم مرغ، آجیل و به مقدار کم در خامه، اسفناج، زغال اخته و حبوبات هم این عنصر یافت میشود. البته باید مراقب دریافت موادّی بود که مانع از جذب ید میشوند. این مواد کلم، شلغم، بادام زمینی و لوبیای سویا هستند. موادّ ذکر شده، اگر حرارت ببینند، این خاصیت در آنها از بین میرود.
دریافت آهن به مقدار کافی در دختران در سنّ بلوغ بسیار مهم است، زیرا در غیر این صورت دچار کمخونی میشوند که ضعف، رنگپریدگی، اختلال در یادگیری، سردرد، کم شدن مقاومت بدن در مقابل عفونت و گود شدن ناخنها از علامتهای آن است. مقدار لازم در این سن 15 میلیگرم است. منابع آن انواع گوشت، زردة تخم مرغ، حبوبات، غلات و میوههای خشک است. البته نباید فراموش کرد که مصرف زیاد آهن، بیماری هموکروماتوز و اختلالات گوارشی ایجاد میکند، بنابراین در مصرف مکمّل باید دقّت زیادی کرد.
از عناصر مهمّ دیگر سلنیوم است که یک آنتیاکسیدان بسیار قوی است. مقدار لازم برای دختران در سنّ بلوغ 40 میکروگرم در روز است. در گوشتها، غذاهای دریایی، غلات سبوسدار و در جوانة گندم یافت میشود، امّا مصرف زیاد آن مسمومیت ایجاد میکند.
از موادّ معدنی مهمّ دیگر روی است که برای رشد و تأمین بلوغ جنسی ضروری است. موادّی مانند کلسیم، مس، فیبر زیاد و نان دارای جوش شیرین، مانع از جذب آن میشوند. مقدار مورد نیاز 8 میلیگرم در روز است. از منابع مهمّ آن گوشت، تخم مرغ، شیر، غلات سبوسدار و جوانة گندم را میتوان نام برد. نوجوانانی که گوشت مصرف نمیکنند، در معرض کمبود روی قرار میگیرند.
دختران در سنّ بلوغ باید موادّ معدنی دیگری مانند فسفر، فلور و مس را نیز دریافت کنند.
ویتامینهای مورد نیاز
دریافت همة ویتامینها برای دختران در سنّ بلوغ لازم است، بهویژه ویتامین Aکه در رشد، افزایش وزن، رشد استخوانها و دندانها و مقاومت در مقابل عفونت نقش مهمّی دارد. مقدار لازم آن 600 میکروگرم است و در سبزیهای سبز تیره و زرد نارنجی بهوفور یافت میشود. البته زیادی دریافت آن مسمومیت ایجاد میکند.
ویتامین D نیز در رشد و در نشستن کلسیم روی استخوانها نقش مهمّی دارد. شخص باید هر روز در معرض نور خورشید قرار گیرد. مقدار لازم آن 5 میکروگرم در روز است. این ویتامین با مصرف انواع گوشت، جگر، زردة تخم مرغ، لبنیات و ماهیها دریافت میشود. در غلات و قارچ نیز یافت میشود، امّا زیادی آن مسمومیت ایجاد میکند.
از ویتامینهای مهمّ دیگر -که یک آنتیاکسیدان مهم نیز هست- ویتامین E است. در کمبود آن گلبولهای قرمز شکسته میشود و کمخونی بهوجود میآید، آسیبهای عصبی به شخص وارد میشود و در معدنی شدن استخوانها اختلال بهوجود میآید. مقدار لازم آن 8 میلیگرم است. منابع این ویتامین روغنهای مایع، غلات و آجیل هستند. اسفناج، کلم بروکلی، جعفری، کدو حلوایی و کیوی نیز به مقدار کمتری این ویتامین را دارند. البته مصرف زیاد آن مسمومیت ایجاد میکند.
ویتامین مهمّ دیگر ویتامین C است. سبزیجات و میوهها منبع بزرگ آن هستند. اگر سبزیجات حرارت داده شوند، ویتامین آنها از بین خواهد رفت، پس باید روزانه مقداری سبزیجات خام نیز مصرف کرد. این ویتامین در پیشگیری از عفونت و در التیام زخمها نقش مهمّی دارد. در متابولیسم آهن نقش دارد و جذب آهن را افزایش میدهد. اولین علامت کمبود آن، خستگی و خونریزی از لثههاست. مقدار لازم را 60 میلیگرم در روز ذکر کردهاند. زیادی مصرف آن باعث ناراحتیهای گوارشی، اسهال و سنگ کلیه میشود.
ویتامین B6نیز اهمّیت زیادی دارد و باید روزانه 5/1 میلیگرم دریافت شود. در انواع گوشت، غلات سبوسدار، حبوبات و تخم مرغ این ویتامین یافت میشود. کمبود آن کمخونی، ضعف و بیخوابی ایجاد میکند و به سیستم ایمنی آسیب وارد میکند.
ویتامینB9 نقش مهمّی در دوران رشد دارد. کمبود آن باعث کمخونی میشود که این نوع کمخونی بین نوجوانان شایع است. مقدار لازم آن در این سن برای دختران 300 میکروگرم در روز است. جگر، غلات سبوسدار، لوبیا، اسفناج، کاهو، کلم بروکلی، مرکّبات، موز و آجیل دارای این ویتامین هستند.
ویتامین B12-که نقش بسیار مهمّی در رشد دارد- فقط در غذاهای حیوانی مانند جگر، قلوه، گوشتها، ماهیها، لبنیات و تخم مرغ یافت میشود. پس باید از گیاهخواری بهویژه در این سن پرهیز شود. مقدار لازم آن دو میکروگرم در روز است. کمبود آن نوعی کمخونی ایجاد میکند که در نوجوانان رایج است.
نوع غذاهای دریافتی روزانه
در روز باید یک لیتر موادّ لبنی مصرف شود که شامل شیر، ماست، پنیر و کشک است. همچنین باید 150 گرم گوشت مصرف کرد که بهتر است به تناوب از گوشت قرمز، گوشت پرندگان و انواع ماهی باشد. از موادّ نشاستهای مانند انواع نانها، برنج، ماکارونی و سیب زمینی به مقدار 150 گرم در وعدة غذایی باید استفاده کرد. سبزیجات سبز و زرد به مقدار 150 گرم، نصف خام، نصف پخته، میوهها به تعداد چهار عدد (حتماً یکی از آنها غنی از ویتامین C)، یک عدد تخم مرغ یا 15 قاشق مخلوطی از حبوبات پخته باید در برنامة غذایی روزانه گنجانیده شود. نوشیدن آب به اندازة کافی -که عبارت از سی میلیلیتر به ازای هر کیلوگرم وزن بدن است- را نباید فراموش کرد. در محدودیت مصرف نمک، موادّ قندی و چربیها نیز تأکید میشود.
تغییرات در عادات غذایی
عادات غذایی در سنّ بلوغ به علّت تغییرات فیزیکی و با ورود به زندگی اجتماعی تغییر میکند؛ ازجمله دیر خوابیدن، دیر بیدار شدن، حذف بعضی وعدههای غذایی، دریافت وعدههای غذایی بیموقع، پیروی از رژیم گیاهخواری و گرفتن رژیم خودسرانه برای کاهش وزن. همة این عوامل سلامتی را تحت تأثیر قرار میدهد، حتّی ممکن است به عللی پرخوری یا کماشتهایی عصبی نیز بهوجود آید.
اثرات تغذیة نامناسب
تغذیة نامناسب -که عبارت از مصرف چربی و پروتئین حیوانی زیاد و دریافت کالری زیاد است- حتّی در سنین یک تا هشت سالگی میتواند باعث جلو افتادن سنّ قاعدگی در دختران شود که در نتیجه رشد آنها را تحت تأثیر قرار میدهد. همین غذاهای نامناسب در بزرگسالی نیز باعث سرطان و بیماریهای قلبی میشوند. از عوارض دیگر، چاقی است که در این سن شیوع دارد و پیامدهای زیادی بهویژه در بزرگسالی خواهد داشت، بنابراین وزن این نوجوانان باید مرتّب کنترل شود.
مصرف کیک، نوشابه، بیسکوییت، شکلات، چیپس، سیب زمینی سرخشده و فستفودها باید بهشدّت کنترل شود. خانواده باید از مصرف فستفود جلوگیری کند، زیرا دارای سس زیاد، چربی زیاد، نمک زیاد، موادّ افزودنی و رنگهاست. این نوع غذاها اکثراً سرخشده هستند، از ویتامینها و موادّ معدنی فقیرند و موادّ افزودنی و رنگهای موجود در آنها، باعث کمخونی میشود. آلرژی، سردرد، اختلالات گوارشی، پوستی و حتّی کبد چرب ایجاد میکنند. روغنی که از آنها استفاده میشود، بارها مورد استفاده قرار میگیرد که سرطانزاست.
در سوسیس و کالباس علاوه بر چربی، نمک، موادّ افزودنی و موادّ قندی، نیترات هم وجود دارد. گفته شده است که مصرف زیاد سوسیس و کالباس، سرطان لوزالمعده و دیابت ایجاد میکند. این مواد اکثراً با نوشابه مصرف میشوند که علاوه بر تولید کالری مازاد، باعث پوکی استخوان و ناراحتیهای گوارشی نیز میشود.
نکتة مهم این است که با مصرف این مواد ذائقة آنها عادت میکند و به مصرف آن در بزرگسالی هم ادامه میدهند. محقّقان خاطرنشان کردهاند که مصرف غذاهای آماده در طولانیمدّت باعث نفخ، یبوست، سوزش معده، پوکی استخوان، اختلال در سیستم ایمنی، سکتة مغزی و زوال عقل میشود. مخرّبترین عوامل، پیامهای تلویزیونی و تبلیغاتی هستند. این تبلیغات اکثراً در مورد موادّی است که شیرینی، چربی، نمک زیاد و فیبر کم دارند.
نقش خانواده و اطرافیان
اصولاً نوجوانان از رفتار تغذیهای خانواده و اطرافیان خود تقلید میکنند؛ هم از تغذیة مناسب آنها و هم از عادات غذایی نادرست آنها. پس برای اصلاح تغذیة نوجوانان بهویژه دختران، عادات غذایی خانواده باید اصلاح شود. باید توصیه کرد که نوجوانان حتّیالامکان غذا را در منزل و در کنار افراد خانواده مصرف کنند.
اگر عادات غذایی دختران نوجوان اصلاح نشود، زمانی که میخواهند صاحب فرزند شوند، سلامتی لازم را نخواهند داشت و علاوه بر اینکه خود در معرض خطر قرار دارند، فرزندان آنها نیز دچار مشکلاتی خواهند شد.

 دکتر رکسانا راستروان - متخصّص بیهوشی
دکتر رکسانا راستروان - متخصّص بیهوشی
یکی از اقدامات حیاتی در زنان باردار احیاي قلبی- ریوی است که در صورت انجام درست آن درصد موفّقیت بالايی دارد و جان مادر و جنین را نجات خواهد داد. ایست قلبی در زن باردار ميتواند به صورت همزمان زندگی مادر و جنین را در معرض خطر جدّی قرار دهد. علل متعدّدی سبب ایست قلبی- ریوی در مادران باردار ميشود که به دو دستة عوامل حاد و عوامل مزمن تقسیم ميشود. معمولاً به دلیل جوانی مادران عوامل حاد شیوع بیشتری نسبت به عوامل مزمن دارند و پاسخ بیمار نسبت به اقدامات انجامشده مؤثّرتر است.
شایعترین علل ایست قلبی- تنفّسی در مادران باردار
در صورت انجام جرّاحی و نیاز به بیهوشی عمومی، مشکلات در لولهگذاری تراشه و برگشت موادّ غذايی نیز ميتواند از علل ایست قلبی- تنفّسی بیماران باشد. اصول کلّی انجام احیاي قلبی- ریوی در زنان باردار شبیه سایر افراد بالغ است.
باز کردن راه هوايی
انسداد راه هوايی به دو شکل نسبی و کامل مشاهده ميشود. انسداد نسبی با سروصدا (قل قل کردن، خر خر کردن و ...) همراه است و بیمار از عضلات فرعی تنفّسی استفاده ميکند، ولی در انسداد کامل راه هوايی هیچ گونه سروصدايی در راه هوايی شنیده نميشود و تلاشهای تنفّسی بیمار بدون برقراری تهویه است. برای رفع انسداد ابتدا با استفاده از مانورهای سهگانة راه هوايی، خم کردن سر، بلند کردن چانه و باز کردن فک انجام ميشود. مراحل باز کردن راه هوايی در زنان باردار مانند سایر افراد بالغ است، ولی تفاوتهايی نیز وجود دارد كه عبارت است از:
برقراری تنفّس
در صورت بروز ایست قلبی- تنفّسی در مادران باردار ابتدا از ماسک و آمبوبگ و کانول اکسیژن براي برقراری تنفّس استفاده ميشود و در صورت حمایت تهویهای بیشتر باید لولهگذاری تراشه در اولین فرصت انجام شود.
گردش خون
انجام ماساژ قلبی در مادران باردار مانند افراد بالغ با تعداد صد بار در دقیقه است. نسبت ماساژ قلبی به تنفّس به میزان2:30 (یعنی دو تنفّس و سي بار ماساژ قلبی) قبل از لولهگذاری تراشه و 1:5 (یعنی يك تنفّس و پنج بار ماساژ قلبی) بعد از لولهگذاری تراشه انجام ميشود.
انجام سزارین
یکی از مهمترین اقدامات در احیاي قلبی- ریوی مادران باردار تعیین زمان مناسب براي خروج جنین و سزارین فوری است. گفته ميشود که در صورتی که احیاي قلبی- ریوی در مادر به مدّت پنج دقیقه موفّقیتآمیز نباشد، باید سریعاً سزارین را انجام داد. انجام سزارین نیاز به وسایل استریل و فرد آگاه و مجرّب دارد.
دکتر کاتز ميگوید: «اگر سزارین در مدّت کمتر از پنج دقیقه انجام شود، نوزاد، سالم و با وضعیت عصبی طبیعی خواهد بود، ولی اگر سزارین بعد از ده دقیقه بعد از ایست قلبی انجام شود، نوزاد یا مرده به دنیا خواهد آمد یا دچار مشکلات جدّی عصبی خواهد شد».
سنّ جنین نیز برای انجام سزارین مهم است. اگر جنین بیشتر از 24 تا 25 هفته عمر داشته باشد، سزارین را باید انجام داد. انجام سزارین در سنّ جنینی20 تا 23 هفته به بقای مادر کمک خواهد کرد، ولی بر جنین تأثیری ندارد و زیر بيست هفتة حاملگی نیازی به انجام سریع سزارین نیست. انجام سزارین علاوه بر بهبود وضع جنین در موفّقیت احیاي قلبی- ریوی مادر نیز مؤثّر است.
عللی که باعث بهبود وضع مادر ميشود، عبارت است از:

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
بسیاری از والدین به دنبال يافتن علّت و ریشة بدرفتاری فرزندشان هستند. علل مشکلات رفتاری کودکان به سه دسته تقسیم میشود:
سرشت و ژن
سرشت و ژن عاملى است كه قادر بـه تغییر دادن آن نیـستیم؛ چیـزى كـه كـودك بـا آن متولّد ميشود، مثل رنگ چشم و رنگ مو. بعضى از بچّهها پرتحرّك، ناآرام، فضول، كنجكاو، پرحرف و ... هستند، ولى بعضى از بچّهها آرام، منطقى و حرفشنو هستند. بعـضى از بچّهها معاشرتى و اجتماعى، ولى بعضى دیگر خجالتى، گوشهگیر و كمحرف هستند. حتّى گاه در یك خانواده، بچّهها گرچه در یك محیط بزرگ شدهاند، با هم متفاوتاند.
در نظر بگیرید كه شما كودكى شلوغ، ناآرام، پرتحرّك و با رفتارهاى بدون فكر و ناگهانى داریـد. او لحظهاى آرام و قرار ندارد، وول ميخورد، كارهاى خطرناك ميكند، به حرف شما توجّهى ندارد، كارهایش را نیمهتمام رها ميكند و سراغ كار بعدى ميرود و شلخته و بىنظم است. این كودك ممكن است به بیمارى بیشفعّالى- كمتوجّهى مبتلا باشد. در این مورد به درمان و مداخلة روانپزشك نیاز است. رفتارهایى در این كودك هست كـه فقط با دارو بهتر ميشود و به روش تربیتى شما بستگى ندارد، ولى رفتارهایى نیز در این كودك دیده ميشود كه در محیط نامناسب تشدید ميشود، مثلاً این بچّهها مستعدّ یادگیرى رفتارهاى منفى و پرخاشگرانهاند.
پس اگر شما عصبانى و پرخاشگر باشید، او را تنبیه بدنى كنید، كتك بزنید و ناسزا بگویید، كـودك شـما هـم پرخاشـگر، مضطرب و افسرده خواهد شد. اگر شما دروغ بگویید، احتمال اینكه او نیـز دروغگـویى را یـاد بگیـرد، افـزایش ميیابد.
پس ميبینید كه سرشت و محیط در تعامل با یكدیگرند. شما ميتوانید كودك گوشهگیر خود را گوشهگیرتر و منزوىتر و یا او را كمي اجتماعىتر كنید؛ كودك وابستة خود را وابستهتر و یا او را كمى مـستقلتـر كنیـد. شما ميتوانید كودك ترسو و مضطرب خود را ترسوتر كنيد و یا به او اعتماد به نفس ببخشید.
پس بچّهها وقتى به دنیا ميآیند، ویژگىهایى را با خود ميآورند و اگر در محیطى مناسب قرار گیرند، صفات ذاتى و سرشتى آنها اندكى تعدیل ميشود، امّا در سرشت و ذات كودك تغییرات كلّى نميتوان داد. شـما نبایـد خود را به دليل تغییراتى كه نميتوانید انجام دهید سرزنش كنید، ولى براى تغییراتى كه ميتوانید انجام دهیـد، باید خود را قوىتر و توانمندتر كنید.
محیط خانواده
فرق است بین كودكى كه در خانوادهاى آرام و قانونمند زندگى ميكند؛ والدینش بـه او عشق ميورزند؛ با توجّه به نیازهاى او توانایىهایش را تقویت ميكنند؛ از تنبیه فیزیكى و اذیت و آزار كلامى او ميپرهیزند با كودكى كه در محیطى زندگى ميكند كه استرسهاى ناگهانى و گوناگون، خانواده را دچار آشوب و بحران كرده است؛ والدین با هم جنگ و دعوا دارند؛ فرزند خود را كتك ميزنند؛ به نیازهاى او بىتوجّه هستند و ... .
محیط خانواده ميتواند صفات سرشتى نامطلوب كودك را تعدیل یا تشدید كند. ما ميتوانیم با تغییراتى كه در روشها و الگوهاى تربیتى خود ميدهیم، باعث شویم كه رفتارهاى اجتماعى و مناسب كودك بیشتـر شـود یـا رفتارهاى غیراجتماعى و منفى او كاهش یابد.
جامعه
حتماً براى شما اتّفاق افتاده كه گاه نگران تأثیر منفى فیلمهاى جنایى و پلیسى تلویزیون بر كودك خود باشید یا از اینكه كودك شما با شخصیتهاى خشن كارتونى و رایانهاى همانندسـازى ميكنـد و از دوست ناباب خود الگو برميدارد، واهمه دارید. در نتیجه، تصمیم ميگیرید كه او را از تمام این ارتباطات منع كنید.
حتماً در مواقعى، تصمیم گرفتهاید كه مدرسة كودك خود را تغییر دهیـد تـا از تـأثیر رفتـار خـشن و سختگیرانة ناظم او پیشگیرى كنید، یا محلّة خود را عوض كردهاید تا فرزند شما از فرهنگ حاكم بر آن محلّه تأثیر نگیرد. حتماً از اینكه نوجوان شما تا پاسى از نیمهشب پاى رايانه چت ميكند، نگران شدهاید و ... .
تمـام این مسائل، تأثیر جامعه و محیط پیرامون را بر رفتار كودك نشان ميدهد. مسلّماً كودكان و نوجوانان از رسانهها (تلویزیون، ماهواره، اینترنت، مجلّه، كتاب و ...)، دوستان، محیط مدرسه، معلّمان، شخصیتهاى هنرى، ورزشى و ... جامعه الگوبردارى ميكنند و تحت تأثیر قرار ميگیرند.
اگر كودكى علائم اضطراب و وسواس داشته باشـد و در مدرسـهاى درس بخوانـد كـه نـاظم و معلّمى بـسیار سختگیر و انعطافناپذیر و دانشآموزانى قلدر و زورگو داشته باشد، مطمئناً صفات سرشتى ایـن كـودك تـشدید ميشود. یا اگر كودكى بیشفعّال، معلّمى كمحوصله، كجخُلق و سختگیـر داشـته باشـد، علاقـة او بـه درس و رفتن به مدرسه كاهش ميیابد. ميتوان تصوّر كرد كه جامعة پیرامون ما چه تأثیرات عظیمى بر رفتار كودك ميگذارد. قصد ناامیـد كـردن شما را ندارم و به قول شاعر: عیب مي جمله بگفتى، هنرش نیز بگو.
مسلّماً بسیارى از مـا از شخـصیت مثبـت معلّم خود الگوبردارى كردهایم؛ در جامعة ما كـسانى بـودهانـد كـه مـا را در مواقـع بحرانـى راهنمـایى كردهاند و یا ما را در شكلگیرى شخصیت و رسیدن به هویّتى مـستقل یـارى دادهانـد. پـس جامعـة مطلـوب ميتواند تأثیرات مثبتى بر رفتار كودك داشته باشد.
اكنون نمونهاى واقعى ذكر ميشود تا به تأثیر محیط جامعه (در اینجا خانه و مدرسه و معلّم) بر رفتار كـودك و مقابلة بهتر او با استرس آگاه شوید:
«پس از تولّد فرزند دومم، دختر هفتسالهام، نیكى، دچار استرس و ناراحتى شد، بهطـورى كـه نگـران از دست دادن توجّه و علاقة والدینش بود. او به ما اعتراض ميكرد كه شما همة وقت خـود را صـرف توجّـه بـه فرزند دوم كردهاید و دیگر مرا مثل قبل دوست ندارید.
ناامید شده بودم و نميدانستم كه چه كنم. پس موضوع را با معلّم او مطرح كردم. مدرسه تصمیم گرفـت بـه ما و نیكى كمك كند. اولیاى مدرسه به مناسبت تولّد خواهر نیكى جشنى ترتیب دادند. در آن جشن، نیكى ملكهاى شده بود كه بـا پیراهن تورى سپید روى صندلى زیبایى نشسته بود. خواهر كوچكش را نیز در آغوش گرفته بود.
دانـشآمـوزان كلاس یك به یك با هدیهاى نزد نیكى ميرفتند و تولّد خواهرش را به وى تبریك ميگفتنـد. نمـایش احـساس غرور نیكى در آن جشن بسیار دیدنى بود. نیكى از اینكه تولّد خواهر كوچكش را به او تبریك ميگفتنـد و خواهش ميكردند تا او اجازه دهد كه خواهرش را ناز كنند، به خود ميبالید».

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
در حال حاضر چاقی یکی از مهمترین مشکلات تغذیه در کودکان به شمار میرود که از سال 1960 شیوع آن در کودکان و نوجوانان سه برابر شده است. چاقی همراه با مشکلات بهداشتی و درمانی متعدّدی است و شایعترین علّت مرگ قابل پیشگیری نیز محسوب میشود.
در بزرگسالان معیار تعیینشده برای اضافهوزن و چاقی، اندازة تودة بدن (BMI) است که عبارت است از وزن بدن به کیلوگرم بر قد به توان 2. هر گاه این نسبت کمتر از 180 باشد، کمبود وزن و اگر بین 9/24 – 5/18 باشد، طبیعی است، امّا اگر بین 25 تا 29 باشد، اضافهوزن و اگر بالاتر از 30 باشد، فرد چاق محسوب میشود. در کودکان و نوجوانان از دو تا هجده سالگی از روی منحنی BMI -که برای جنس دختر و پسر تهیّه شده- بر حسب پرسنتایل مورد ارزیابی قرار میگیرد، به عبارتی منحنی بین 5 تا 85 پرسنتایل طبیعی، بین 80 تا 90 پرسنتایل اضافهوزن، بیشتر از 95 پرسنتایل چاق و کمتر از 5 پرسنتایل به عنوان کمبود وزن محسوب میشود.
چاقی علل متفاوتی دارد که به چند دسته تقسیم میشود:
پژوهشهای مختلف نشاندهندة تأثیر عوامل ژنتیکی در چاقی، بهویژه انواع شدید آن هستند. اگر پدر و مادر هر دو چاق باشند، احتمال چاقی در کودکان به حدود نود درصد افزایش مییابد؛ در حالی که اگر یکی از والدین چاق نباشند، این احتمال به کمتر از ده درصد خواهد رسید. البته نباید تصوّر کرد که چاقی به دلیل دارا بودن زمینة ژنتیکی، قابل پیشگیری یا درمان نیست، در واقع افرادی که زمینة ارثی چاقی دارند، در صورت دریافت بیش از حدّ انرژی و یا فعّالیت جسمی ناکافی، سریعتر از سایر افراد دچار اضافهوزن و چاقی خواهند شد.
ممکن است شخص به این دلیل چاق شود که انرژی بسیار کمی مصرف میکند. گرسنگی و اشتها در افرادی که فعّالیت میکنند، بهخوبی کنترل میشود و فقط زمانی از کنترل خارج میشود که فعّالیت آنان از حدّ خاصّی پایینتر باشد. در بسیاری از موارد دیده شده که افراد چاق حتّی خیلی کمتر از افراد لاغر غذا میخورند، امّا فعّالیت آنان به حدّی کم است که ذخیرة چربی در بدن آنان بسیار زیاد میشود.
رژیم غذایی برای کاهش وزن
هیچ کدام از رژیمهای غذایی جادویی نیست و برای کاهش وزن معجزه نمیکند و مصرف یا قطع هیچ کدام از موادّ غذایی نمیتواند اثری قطعی روی کاهش وزن داشته باشد. انتخاب غذاهای اصلی و میانوعدههای غذایی از بین کربوهیدراتهای مرکّب کمانرژی شامل میوههای تازه، سبزیجات و غلات بسیار مفید است. این غذاها علاوه بر داشتن ویتامین و موادّ معدنی فراوان، مقدار موادّ فیبری بیشتر و چربی کمتری نسبت به سایر غذاها دارند و بیشتر باعث سیر شدن فرد میشوند. با استفاده از غذاهای کمچرب میتوان حتّی بدون کم کردن حجم غذا تا حدّ زیادی میزان چربی بدن را کاهش داد. حتّی با دریافت میزان ثابت کالری، کم کردن میزان چربی موجود در غذا باعث کاهش چربی ذخیرهشده در بدن میشود. اگر شخص بخواهد وزن مناسبی داشته باشد، باید نه تنها مصرف چربی، بلکه مصرف موادّ قندی و نشاستهای را نیز محدود کند.
انتخابهای نادرست برای درمان چاقی
داروهای لاغری
داروهایی که به صورت موقّتی باعث کاهش اشتها میشوند، نه تنها تأثیر چندانی در لاغر شدن افراد ندارند، بلکه استفاده از آنها وابستگی شدید و عوارض عصبی را به دنبال خواهد داشت.
عمل جرّاحی روده
در این عمل قسمتی از روده برداشته میشود تا انرژی کمتری از موادّ غذایی جذب شود. این عمل باعث عوارض جانبی بسیاری از قبیل اختلال آب و الکترولیت و همچنین بروز مشکلات کبدی میشود.
رژیم حذف کربوهیدرات
بدون وجود کربوهیدرات کافی، چربی به صورت عادّی در بدن مصرف نمیشود و در نتیجه ممکن است اختلالات بسیاری از قبیل افزایش کلسترول خون، عدم تعادل موادّ معدنی و افت قند خون رخ دهد.
رژیمهای حاوی پروتئین زیاد
در این رژیم مصرف پروتئین زیاد است، به امید آنکه موادّ چربی از بین برود و تعداد بافتهای فاقد چربی بدن زیاد شود. این رژیم در درازمدّت موفّقیت کمی دارد و خطرات جدّیای برای سلامتی به همراه خواهد داشت.
رژیمهای دارای کالری بسیار کم
این رژیم به رژیمهایی گفته میشود که در آن روزانه فقط چهارصد تا هشتصد کیلو کالری انرژی دریافت میشود تا بتوان وزن را کاهش داد. هر چند این رژیم برای افرادی که بهدقّت آن را رعایت میکنند، بهسرعت باعث کاهش وزن میشود، امّا در درازمدّت چشمانداز امیدوارکنندهای ندارد و بهطور معمول بعد از مدّتی نه چندان طولانی، وزن از دست رفته دوباره بهسرعت باز میگردد. برای کودکان و نوجوانان در حال رشد هیچ گاه نباید از چنین دستوری پیروی کرد.
اقدامات پیشگیریکننده از چاقی در کودکان

 دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
دکتر حمیدرضا بادلی - فوق تخصّص کلیه و مجاری ادراری کودکان
آموزش کودک برای استفاده از توالت، برای والدین كاري وقتگیر است و نیاز به شکیبایی دارد. هر کودکی آموزش رفتن به توالت و از پوشک گرفتن را در زمان مناسب خود فراميگیرد و همة کودکان از یک زمان یا سنّ مناسب پیروی نميکنند.
کودکان قبل از دوازده ماهگی کنترلی بر ادرار و مدفوع کردن خود ندارند. بسیاری از کودکان این آمادگی برای یادگیری کنترل را از 18 تا 24 ماهگی فراميگیرند. گاهی بعضی از کودکان حتّی تا 36 ماهگی این آمادگی را پیدا نميکنند. این تفاوتِ زمانی اغلب طبیعی است و نباید باعث نگرانی والدین شود. بیشتر کودکان در سه تا چهار سالگی کنترل مدفوع و اختیار ادرار در روز را پیدا ميکنند. کودکان کنترل ادرار در روز را زودتر از کنترل ادرار در شب پیدا ميکنند. بیشتر کودکان در پنج تا هفت سالگی کنترل ادرار در شب را پیدا ميکنند.
علائم و نشانههای کودک آماده براي آموزش از کهنه گرفتن یا توالت رفتن
نکات آموزشی هنگام از کهنه گرفتن یا توالت رفتن کودکان
زمانی که این شرایط برای خانوادة شما اتّفاق ميافتد، آموزش کودک را به تأخیر بیندازید:

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
نشت و یا دفع ناگهانی و غیرعمدی ادرار را بیاختیاری ادراری میگویند. این مشکل در خانمها شایعتر از آقایان است و میزان شیوع آن بین ده تا چهل درصد است. بیاختیاری ادرار شکایت شایعی در همة گروههاي سنّي خانمهاست و اثر مهمّی بر کیفیت زندگی آنان میگذارد و باعث ایجاد مشكلات جدّي و زیادي از نظر جسمي، رواني و اجتماعي براي فرد میشود. همچنین توانایی او را در لذّت بردن از فعّالیتهای روزانه، روابط اجتماعی، مسافرت و روابط شخصی محدود میکند. این مسئله در زنان مسلمان -که به طهارت اعتقاد دارند- از اهمّیت بیشتری برخوردار است.
انواع بیاختیاری
برخی از علل بیاختیاری ادراری موقّت عبارتاند از:
بیاختیاری ادراری دائمی
اولين گام در راه درمان، تشخيص نوع بياختياري ادراري توسّط پزشک معالج است. اگرچه بیاختیاری ادراری استرسی میتواند دلایل مختلفی داشته باشد، درمانهای اولیه شامل مداخله در سبک زندگی مانند کاهش وزن، ترک سیگار، تصحیح مصرف آب و رژیم غذایی پر از فیبر برای رفع یبوست است. البته یکی از علّتهای اصلی بیاختیاری استرسی ضعف عضلات کف لگن است. عضلات کف لگن گروهی از عضلات هستند که در پایین لگن قرار دارند و از ارگانهای لگنی حمایت میکنند و ضمن احاطه کردن مجرای ادراری، واژن و مقعد در افزایش پایداری و ثبات کمر و لگن نقش مهمّی ایفا میکنند. یکی از مهمترین وظایف عضلات کف لگن، حفظ و نگه داشتن ادرار در مثانه است.
ورزش کگل چیست؟
این ورزش را دکتر آرنولد کِگِل در دهة ۱۹۴۰ میلادی مطرح کرد. ورزشهای کگل ورزشهایی هستند که با هدف تقویت عضلات حمایتکنندة مقعد و واژن در کف لگن، یعنی عضلة پوبوکوکسیژئوس عمل میکنند. این ورزشها در کنترل بیاختیاری مدفوع و ادرار و تقویت عضلات اطراف واژن و جلوگیری از پرولاپس یا افتادگی رحم هم مؤثّرند. در بعضی منابع گفته میشود که انجام این نرمشها به افزایش لذّت جنسی هم کمک میکند.
تنوّع این حرکات زیاد است، امّا ریشة همگی آنها یکی است. عضلات کف لگن با یک انقباض ملایم و البته همیشگی این وظیفه را انجام میدهند و قبل از فعّالیتهای بدنی مانند بلند کردن بار منقبض میشوند، امّا در صورتی که این عضلات ضعیف شده باشند و یا بهموقع و در زمان مناسب وارد عمل نشوند، مشکلی به نام بیاختیاری ادرار میتواند به وجود آید.
بعد از معاینه در صورتی که تشخیص داده شود که عملکرد عضلات کف لگن مختل شده است، تمرینهای خاصّی برای تقویت و بهبود هماهنگی آنها تجویز میشود. این ورزشها باید تحت نظر افراد متخصّص انجام شود و درمان باید بهطور منظّم و به مدّت حداقل هشت تا دوازده هفته انجام شود. در این تمرینات به فرد یاد داده میشود که چگونه عضلات کف لگن خود را منقبض و سپس شل کند.
تعیین محلّ عضلة پوبوکوکسیژئوس
برای تعیین محلّ عضلة پوبوکوکسیژئوس زمانی که در حال ادرار کردن هستید، سعی کنید جریان ادرار را متوقّف کنید. همان ماهیچهای که با منقبض شدنش، ادرار در حال جریان قطع میشود، عضلة مورد نظر است. توجّه کنید که نگه داشتن ادرار برای پیدا کردن این ماهیچه یک یا دو بار بیشتر انجام نشود، چون نگه داشتن ادرار هنگام خروج کار نادرستی است و باعث برگشت ادرار به مثانه و بعضی مشکلات مجاری اداری میشود.
راه دیگر برای یافتن این عضله -که در خانمهای باکره نباید انجام شود- این است که انگشت را در درون مهبل قرار دهید و عضلات را منقبض کنید. اگر روی انگشتتان احساس فشار کردید، معلوم است که ورزش را بهصورت صحیح انجام میدهید. شکم و عضلات نشیمن نباید هنگام انجام ورزشهای کگل حرکت کنند. ورزش گکل به صورت انقباضات شش تا هشت ثانیة عضلة پوبوکوکسیژئوس و به دنبال آن شش ثانیه استراحت، هر بار به مدّت پانزده دقیقه، دو بار در روز و برای مدّت دوازده هفته انجام میشود.
سعی کنید تا حدّ امکان از بلند کردن اجسام سنگین اجتناب کنید. در صورت انجام چنین فعّالیتهایی عضلات کف لگن خود را قبل از شروع و در حین کار منقبض کنید. ورزشهای کگل را به برنامة همیشگی خود اضافه کنید. این کار را میتوانید هنگام بیدار شدن از خواب، تماشای تلویزیون، یا قبل از رفتن به رختخواب انجام دهید. در مجموع، زمان انجام این ورزشها مهم نیست، بلکه مهم این است که بهطور مرتّب انجام شوند.
پيشگيري از بياختياري
کنترل وزن ايدهآل، انجام تمرينات کگل و ترک مصرف دخانيات بسيار مؤثّر است. مصرف سيگار باعث بروز سرفههاي مزمن ميشود که در نشت ادرار مؤثّر است. همچنین پیادهروی و مصرف غذاهای حاوی فیبر با کارکرد صحیح رودهها و جلوگیری از یبوست در پیشگیری از بیاختیاری تأثیر دارد.

 دکتر نسرین عاقلی - متخصّص تغذیه و رژیمدرمانی
دکتر نسرین عاقلی - متخصّص تغذیه و رژیمدرمانی
با وجود پیشرفتهای چشمگیری که در درمان بیماریهای مختلف از جمله سرطانها حاصل شده، این بیماری همچنان از معضلات درمان به شمار میرود. پژوهشهای متعدّد نشان دادهاند که عوامل محیطی بیشتر از عوامل ارثی در ایجاد سرطانها دخالت دارند. افرادی بودهاند که در کشورهایی زندگی میکردهاند که سرطان در آن مناطق شیوع کمی داشته، وقتی همین افراد به کشور دیگری که این بیماری در آنجا رایج بوده، مهاجرت کردهاند، تحت تأثیر عوامل محیطی و تغذیهای آن ناحیه قرار گرفتهاند و ابتلا به این بیماری در آنها افزایش یافته است.
افرادی که در حاشیة دریای مدیترانه زندگی میکنند و غذایشان بیشتر از غلّات سبوسدار، روغن زیتون، انواع حبوبات، ماهیها و سایر غذاهای دریایی تشکیل شده است و گوشت قرمز کمتر مصرف میکنند، ابتلا به سرطان در آنها نادر است.
سرطان پستان
در بین زنان شایعترین سرطانها سرطان پستان است. عوامل مؤثّر در ایجاد آن عبارتاند از: مصرف الکل و سیگار، داشتن اضافهوزن، وجود سابقة خانوادگی این نوع سرطان، اولین قاعدگی قبل از دوازده سالگی، یائسگی دیررس، تولّد اولین فرزند پس از 35 سالگی، عدم شیردهی و مصرف طولانی قرصهای ضدّ بارداری و قرصهای آرامشبخش و ضدّ اضطراب. همچنین از لحاظ تغذیهای، مصرف کم آنتیاکسیدانها و مصرف زیاد چربی نیز علاوه بر اضافهوزن، باعث افزایش استروژنها میشود.
میدانیم که چربیهایی که منشأ حیوانی دارند، همچنین چربیهای جامد، زمینه را برای ایجاد سرطان مهیّا میکنند. در چند بررسی -که در امریکا و سوئد انجام شده- دریافت چربی زیاد و پیدایش سرطان به اثبات رسیده است. مصرف زیاد روغنهای مایع سبب تکثیر سلولی و توسعة تومورهای سرطانی میشود و مصرف اسیدهای چرب امگا3، از این مسئله جلوگیری میکند. بهتر است مقداری از گوشتها با غذاهای دریایی و ماهیها جایگزین شوند.
یادآوری میشود که آنتیاکسیدانها موادّی هستند که مانع آسیب سلولی و بافتها میشوند و چربیهای موجود در غشای سلولها را از اکسیداسیون محافظت میکنند. آنتیاکسیدانها عبارتاند از: ویتامینهایA,C,E,D و موادّ معدنی مانند سلنیوم، روی و کلسیم.
موادّ آنتیاکسیدان در کدام موادّ غذایی یافت میشوند و روزانه چه مقدار باید دریافت شوند؟
با مصرف هفتگی زردة تخم مرغ، لبنیات، جگر، انواع سبزی خوردن، کدو حلوایی، برگ چغندر یا اسفناج و انواع میوهها مقدار ویتامینA مورد نیاز بدن تأمین میشود.
مصرف روزانة انواع میوههای تازه و سبزیجات ویتامین C مورد نیاز را تأمین میکند. ویتامین E که خود محافظت ویتامینهای A و C را به عهده دارد، در روغنهای گیاهی، آجیل (بادام، گردو، فندق)، ماهیهای چرب، جگر، لبنیات، تخم مرغ و سبزیجات یافت میشود. ویتامین D سرعت رشد تومورها را کاهش میدهد. این ویتامین در لبنیات، قارچ، گوشت، جگر، قلوه، ماهی تون، زردة تخم مرغ و کره وجود دارد.
از بین موادّ معدنی -که نقشی اساسی در پیشگیری از سرطان دارند- یکی کلسیم است که در لبنیات، سبزیجات و میوههای خشک فراوان است. با مصرف روزانه سه وعده لبنیات (شیر، ماست، پنیر) و یک بشقاب سبزی خوردن کلسیم مورد نیاز بدن تأمین میشود. سلنیوم -که از آنتیاکسیدانهای قوی به شمار میرود- در غلّات سبوسدار، گوشت، دل، جگر، زبان، ماهیها، حبوبات بهویژه عدس و آجیل (مغزها و تخمهها) فراوان است.
منابع مهمّ روی نیز گوشت، مرغ، ماهی، جگر، پنیر، زردة تخم مرغ، عدس، لپه، آجیل و سبزیجات هستند. روی هم رفته با مصرف غذاهای متنوّع و متعادل موادّ مورد نیاز بدن تأمین میشود.
سرطانهای رحم و تخمدان
این سرطانها نیز نسبتاً شایع هستند. از مهمترین علل به وجود آورندة آنها چاقی و اضافهوزن است که باید بهطور جدّی با آن مبارزه کرد. از لحاظ تغذیهای باید در مصرف غذاهای سرشار از کربوهیدراتها مانند انواع شیرینی، نوشابهها، آب میوههای تجاری، همچنین در مصرف چربیها بسیار دقّت شود. از میوهها، سبزیجات و غلّات سبوسدار -که آنتیاکسیدان دارند- باید بیشتر استفاده شود.
بهطور کلّی برای پیشگیری از انواع سرطان باید مقدار چربی مصرفی را به زیر سی درصد کالری دریافتی رساند. از مصرف غذاهای نمکسود، دودی و حاوی نیترات و موادّ افزودنی و از مصرف الکل و سیگار خودداری کرد. وزن بدن را باید متعادل نگه داشت. مصرف غذاهای غنی از فیبر و آنتیاکسیدان مانند میوهها، سبزیجات و غلّات با سبوس را نیز بیشتر کرد.
چگونه تغذیة نامناسب باعث ناباروری در زنان و مردان میشود؟
هر فردی آررزو دارد که در زمانی مناسب در طول عمرش دارای فرزندانی سالم، از لحاظ جسمی و روانی باشد، ولی ممکن است همیشه به این خواسته دست پیدا نکند.
عوامل متعدّدی باعث ناباروری میشوند که مهمترین آنها چاقی و اضافهوزن است. چاقی باعث به وجود آمدن تخمدان پلیکیستیک، قاعدگی نامنظّم و عدم تخمکگذاری میشود. البته کمبود وزن نیز باعث قطع قاعدگی میشود؛ پس وزن باید مرتّباً کنترل شود و متعادل باقی بماند. با انجام ورزشهای مناسب و تغذیة درست، میتوان از اضافهوزن جلوگیری کرد.
از لحاظ تغذیهای، باید بین موادّ غذایی دریافتی تعادلی برقرار باشد؛ بدین معنی که انرژی مورد نیاز بدن باید پنجاه درصد از موادّ قندی، سی درصد از چربیها و بیست درصد از پروتئینها تأمین شود و مهمتر اینکه به اندازة کافی موادّ معدنی و ویتامینها را نیز دربر داشته باشد. کمبود هر کدام از آنها میتواند مشکلات متعدّدی در بدن ایجاد کند، بهویژه باید از کمبود ویتامینهای A,E,B6,B12,B2 و موادّ معدنی مانند روی، آهن، سلنیوم و منیزیوم جلوگیری کرد. برای دریافت آنها باید روزانه میوه (چهار عدد)، سبزیجات (سیصد گرم، نصف خام، نصف پخته) و غلّات سبوسدار و در هفته مقداری مغزهای روغنی یا همان آجیل مصرف کرد. البته باید توجّه داشت که آجیل یکی از منابع مهمّ دریافت کالری است.
مصرف شیرینیجات، ماکارونی، شکر، گوشتهای چرب، چربیها، نمک و کافئین باید بسیار کم باشد و موادّی مانند آبمیوههای تجاری، سوسیس، کالباس، فستفودها، غذاهای خارج از منزل و چربیهای حیوانی اصلاً مصرف نشود. باید از مصرف سیگار خودداری شود؛ شخص در معرض فلزّات سنگین چون سرب و جیوه قرار نگیرد و استرس را نیز به خود راه ندهد.
با رعایت این اصول تغذیهای، از ناباروری در هر زن و مرد جلوگیری خواهد شد. مردان باید بهویژه از مصرف سیگار و الکل خودداری کنند.
لازم است یادآوری شود که مصرف ماهی و غذاهای دریایی -که حاوی اسیدهای چرب امگا 3 هستند- باعث افزایش اسپرم میشود. همچنین ادّعا شده که عناصری مانند روی، سلنیوم و ویتامینB12 حرکت اسپرم را افزایش میدهند و ویتامین E که در جوانة گندم، روغنهای گیاهی چون ذرّت، زیتون، بادام، فندق، گردو و تخمة آفتابگردان فراوان یافت میشود، توانایی ورود اسپرم را به تخمک افزایش میدهد. بنابراین با رعایت اصول تغذیه -که زیاد هم سخت نیست- میتوان با مشکل ناباروری مبارزه کرد.
 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
در ابتدا لطفاً تعریفی از اختلال رشد در کودکان ارائه بفرمایید.
اختلال رشد در کودک به این معنی است که کودک از نمودار رشد طبیعی خود خارج شود. تا حدود دو سالگی هر بچّهای وارد یک کانال رشدی میشود که رشد مختصّ خودش را نشان میدهد. ممکن است بچّهای کمی درشت باشد و بعد در پایان یک سالگی به یک وزن معمول برسد و در پایان دو سالگی در همان خط نمودار رشد خودش پیش برود؛ آن کانال رشد او میشود. پس متناسب با یک بچّة چهار کیلوییای که به دنیا آمده بود، انتظار نداریم در پایان دو سالگی هم به آن شکل باشد یا اینکه برعکس بالاتر برود و بعد در همان مسیر، افزایش قد و وزن داشته باشد. اگر بچّهای از آن مسیر خطّ رشد خودش خارج شود، پایین یا بالا برود، به آن اختلال رشد میگویند. در بیشتر موارد کاهش قد و وزن را به عنوان اختلال رشد در نظر میگیرند، در حالی که هم افزایش بیش از حد و هم کاهش بیش از حد را اختلال رشد میگویند.
آیا شایعترین اختلال رشد همان کاهش قد و وزن است؟
نمیشود گفت شایعترین، امّا میتوان گفت آنچه بیشتر به آن اهمّیت میدهند، کاهش قد و وزن است، مثلاً به کوتاهی بیشتر اهمّیت میدهند، کمتر شاهدیم که کسی از بلندقدّی شاکی شود؛ خصوصاً در پسرها. مخصوصاً الان که تمایلات به سمت قدبلندی است، هم پسرها و هم دختران از قدّ بلندشان شاکی نیستند؛ بیشتر از کوتاهی قدّشان شکایت میکنند. وزن هم همینطور؛ اگر بچّة دوسالهای از نظر وزنی از آن نمودار واقعی خود سقوط کند یا افزایش بیش از حد داشته باشد، آن را اختلال رشد در نظر میگیریم. عدد خاصّی ندارد، چون خیلی به ژنتیک وابسته است، مثلاً نمیتوانیم بگوییم بچّهای در این سن با این قد، کوتاه در نظر گرفته میشود، چون مقدار زیادی از رشد آدمها تحت تأثیر ژنتیک آنها قرار میگیرد.
انواع اختلالات رشد چه هستند؟ شایعترین آنها کداماند؟
اگر دربارة قد بخواهیم صحبت کنیم، انواع اولیه، ثانویه و انواع ژنتیکی دارد. انواع اولیه یعنی اینکه در خود بدن به صورت اولیه آن مشکل از بدو تولّد وجود دارد، مثلاً اختلالاتی مثل استئودیستروفی و آکندروپلازی به صورت اولیه یعنی ساختار بدن فرد از نظر ژنتیکی و کروموزومی و به دلیل آن اختلال اولیه که در بدن وجود دارد، به گونهای است که قدّ فرد کوتاه میشود.
انواع ثانویه در اثر بیماریهای دیگر به وجود میآید. کمبود هورمون رشد از انواع ثانویه محسوب میشود. کودکی که یک بیماری مزمن دارد، مثلاً اختلال کلیوی، اختلال گوارشی یا اختلال تنفّسی دارد یا دچار آسم شدید است، به دنبال آنها دچار اختلال رشد هم میشود که میتواند یا به دلیل داروهایی باشد که استفاده میکند، یا به علّت وضع عمومیاش، مثلاً مشکل تنفّسی دارد و اکثر مواقع با کمبود اکسیژن مواجه است و چون اکسیژن کافی برای رشد سلولهای بدن او تأمین نمیشود، در نهایت به کوتاهقدّی دچار میشود. اینگونه موارد را نوع ثانویه میگویند.
نوع ژنتیکی یعنی کودک هیچ مشکلی ندارد؛ ژن او به این صورت است. البته اختلال ناشی از کمبود هورمون رشد هم میتواند از نوع ژنتیکی باشد. یک نوع هم داریم که به آن «سرشتی» گفته میشود. سرشتیها اینگونه هستند که حدوداً تا دو سالگی خوب هستند؛ رشدشان همانند بچّههای دیگر است، بعد افت رشد پیدا میکنند، قدّشان کوتاه میشود و نمودار رشدشان پایین نمودار و حتّی زیر نمودار است. افزایش قد و وزن دارند؛ سرعت رشدشان طبیعی است، یعنی آن انتظاری که داریم، مثلاً در عرض یک سال یک بچّة پنج ساله شش سانتیمتر رشد بکند، این کودک، شش سانتیمتر رشدش را دارد، ولی چون قبلش سقوط داشته است، این شش سانتیمتر رشد باعث نمیشود که وارد نمودار خودش بشود. ولی از آن طرف اینها تکامل بلوغ استخوانی و بلوغ جنسیشان هم دیر است، یعنی دیر بلوغ پیدا میکنند و در نتیجه طول مدّت افزایش قدّشان طولانیتر است. اینها دیرتر به بلوغ میرسند، دیرتر صفحة رشدشان بسته میشود، مقداری افزایش قد خواهند داشت، امّا باز هم انتظار نداریم که به آن حدّ قابل قبول برسند و در نهایت یک مقداری قدّشان کوتاه خواهد بود؛ نه آن کوتاه پاتولوژیک که مورد نظر ماست، ولی در نهایت انتظار نداریم که بچّههای قدبلندی شوند.
چه عواملی باعث ایجاد این اختلال میشود؟
در اختلالات اولیه یک نوع اختلال زمینهای وجود دارد، مثل استئودیستروفی که اختلال ژنتیکی است و چون نقصهای ژنتیکی یا جهش ژنتیکی دارند، به صورت ارثی به آنها رسیده است. انواع ثانویه در اثر بیماریها ایجاد میشود، مثلاً یک نفر آسم شدید دارد و در نتیجه اختلال رشد پیدا میکند. نارسایی کلیوی دارد، به دلیلی نیاز دارد که کورتن مصرف کند یا توموری داشته و تحت شیمیدرمانی یا اشعّهدرمانی قرار گرفته است، این بیماریها خود باعث اختلال رشد میشوند. در موارد اشعّهدرمانی، اشعّه سبب میشود که هیپوفیز بیمار از کار بیفتد و در نتیجه هورمون رشد ترشّح نمیکند. سرشتیها علّت خاصّی ندارند، همانطور که از اسمش مشخّص است، در فرد نهادینه است. در کوتاهیهای ژنتیکی، خانواده کوتاه هستند، پدر یا مادر ممکن است کوتاه باشند. کودک سالم است و دچار کمبود هورمون رشد نیست، هیچ بیماری مزمنی ندارد، در خانواده مثلاً خانوادة پدری یا مادری ژن کوتاهی وجود داشته و این کودک آن را کسب کرده است .
آیا عواملی مثل محیط و تغذیه میتوانند تأثیرگذار باشند؟
بله، اینها را جزء عوامل ثانویه در نظر میگیریم. بچّههایی که در شرایط بد اقتصادی- اجتماعی و تغذیهای قرار میگیرند، رشدشان مخدوش میشود. وقتی که در برهههایی از زمان در جوامعی فقر و قحطی شایع شود، رشد افراد و رشد بچّههای در حال رشد در همان برهة زمانی دچار اختلال میشود. تغذیه بسیار مؤثّر است؛ حتّی در برخی خانوادهها میبینیم که وضع اقتصادی- اجتماعیشان خوب است، امّا بلد نیستند که خوب غذا بخورند. بچّهها بیشتر خودشان را با چیزهای غیرمفید سیر میکنند، حتّی ممکن است چاقی هم پیدا کنند، ولی آن موادّ لازم برای رشد را دریافت نمیکنند.
این اختلال در آینده و در سنین جوانی و بزرگسالی چه عوارضی ممکن است برای افراد ایجاد کند؟
بیماریهای اولیه که خودشان باعث اختلال رشد شدهاند، اینها عوارض خودشان را دارند که اختلال رشد یکی از عوارض این بیماریهاست؛ بیماریهایی مثل آکندروپلازی به دلیل اختلال استخوانیای که ایجاد میکنند، خودشان یکسری مشکلات زمینهای دارند. افراد در این موارد تا زمانی که زندهاند، درگیر آن خواهند بود. ولی چیزی که الان بیشتر مورد نظر ماست، اختلال رشدهای ژنتیکی و انواع خانوادگی و سرشتی است. انواع خانوادگی کوتاهی قد هیچ مشکلی بهجز قدکوتاهی ایجاد نمیکنند، ولی با توجّه به اینکه امروزه بیشتر جوانها به قدبلندی تمایل دارند، این نقص سبب مخدوش شدن اعتماد به نفس آنها میشود. امروزه قد جزء عوامل بسیار مهم برای ایجاد اعتماد به نفس در افراد است، حتّی در بعضی جاها برای شغلهای خاصّی شرط قدّی میگذارند.
آنهایی که کمبود هورمون رشد داشته باشند و به دلیل آن دچار کوتاهی قد شوند، مشکلات متعدّدی خواهند داشت. هورمون رشد یکی از هورمونهای اساسی در بدن است که بهغیر از قد روی خیلی از جنبههای متابولیسم بدن تأثیر میگذارد، روی متابولیسم چربیهای بدن و متابولیسم قند، فشار خون، عملکرد قلب و قدرت عضلانی و ... تأثیر میگذارد. کسانی که کمبود این هورمون را دارند، حتماً باید هورمون رشد دریافت کنند، چون اگر کمبودشان جایگزین نشود، یک عارضهاش کوتاهی قد است. عوارض دیگری مثل ضعفهای عضلانی و مشکلات قلبی و غیره نیز خواهند داشت. کوتاهی قد هم که عوارض روحی و روانی خودش را دارد.
در مواردی که بیمار افت قند پیدا میکند یا دچار استرس میشود، آنهایی که کمبود هورمون رشد داشته باشند، در این زمینهها هم مشکل خواهند داشت. اینها تا زمانی که زندهاند، نیاز به هورمون رشد دارند. البته میزان آن با زمانی که بچّه هستند و میخواهند رشد کنند، فرق میکند، ولی برای همیشه نیاز به هورمون رشد دارند.
آیا در زمان بارداری خانمها عواملی وجود دارد که تشدیدکنندة اختلالات رشد در نوزاد شود؟
بله، مادرانی که تغذیة خوبی نداشته باشند و افزایش وزن مناسبی در زمان بارداری پیدا نکنند، احتمالاً نوزادشان کوچکتر به دنیا میآید. دورة جنینی یکی از دورههای بسیار مهمّ رشد انسان است. بیشترین سرعت رشد در دوران جنینی اتّفاق میافتد. دوران جنینی قابل مقایسه با هیچ دورهای از زندگی انسان نیست. بعد از آن دوره، نوزادی و یک سال اول تولّد است. انسان جهش رشدی دیگری در زمان بلوغ نیز دارد، ولی در آن زمان هم سرعت رشد به اندازة دورة جنینی نیست. بنابراین دورة جنینی دورة بسیار مهمّی است. مادرانی که در دوران بارداری به سر میبرند، باید خیلی مراقب تغذیة خود باشند تا بتوانند عوامل و شاخصهای رشدی جنین خود را فراهم کنند. چون تغذیة نامناسب علاوه بر اثری که روی قد میگذارد، روی رشد بقیة قسمتهای بدن و مغز هم خیلی مؤثّر است .
افرادی که خودشان به صورت ژنتیکی مشکل کوتاهی قد دارند، اگر بخواهند بچّهدار شوند، آیا امکان آن هست که از به دنیا آمدن بچّة کوتاه پیشگیری کنند؟
اگر مشکل والدین کوتاهی قدّ ژنتیکی باشد نه انواع دیگر کوتاهی، نمیشود جلوی انتقال ژن را گرفت. ممکن است بچّه هم این ژن را بگیرد، خصوصاً اگر هر دو طرف ژن کوتاهی داشته باشند، فرزندشان کوتاهقد میشود، ولی مواردی وجود دارد که کوتاهی قد ناشی از کمبود هورمون رشد به صورت ژنتیکی است. شاید این نامگذاری درست نباشد و «فامیلی» مناسبتر باشد. اگر کمبود هورمون رشد ژنتیکی داشته باشند، بله ممکن است بچّه هم بگیرد. در مواردی که کوتاهی ناشی از نقص ژنتیکی باشد، بهتر است که ازدواج فامیلی صورت نگیرد؛ یعنی ازدواجهایی که احتمال بروز یک ژن را افزایش میدهد. در جوامعی که ازدواجهای نزدیک رایج است و جوامع بستهای هستند، از نظر نژادی در آنها انتقال ژن معیوب بیشتر است و خطر آن بالاتر میرود.
آیا برای کودکانی که اختلال رشد دارند، راه درمانی وجود دارد؟
مسلّماً وجود دارد. در انواع اولیه خیلی وقتها نمیشود کاری برای آنها کرد. برای هیپوکندروپلازی شاید بشود هورمون گذاشت و تا حدّی به آنها کمک کرد. در بعضی بیماریها مثل پرادر ویلی هم میشود هورمون رشد تجویز کرد. معایب درمان را باید در مقابل مزایایش در نظر گرفت. مزایای آن باید بر معایبش بچربد. آنهایی که اختلال رشد ناشی از کمبود هورمون رشد دارند، اکثرشان به درمان با هورمون رشد پاسخ میدهند. موارد استثنا هم وجود دارد که جواب نمیدهند.
اگر کودک بیماریهای ثانویه داشته باشد، مثلاً سندرم نفروتیک یا سایر اختلالات کلیوی یا تحت درمان با داروهای کورتنی باشد، در اینها باید ابتدا بیماریهای اولیه را درمان کرد، ولی بعضی از این موارد، مثلاً نارسایی کلیه جزء موارد تأییدشده در سازمان غذا و داروی امریکاست که میشود هورمون رشد برایشان تجویز کرد.
بعضی از بیماریهای دیگر هستند که میشود برایشان هورمون رشد استفاده کرد، مثل سندرم ترنر. سندرم ترنر جزء علل کوتاهی قد است. دخترهایی هستند که یک کروموزوم جنسی x ندارند یا به نوعی در یک کروموزوم جنسیx نقص دارند و یکی از علائمشان کوتاهی قد است که هورمون رشد خیلی به اینها کمک میکند. غیر از اینکه به افزایش قدشان کمک میکند، در کاهش شدّت مشکلات دیگرشان نیز خیلی کمککننده است. موارد دیگری هم هست، مثلاً انواع کوتاهی قدّ فامیلی، طبق پروتکل امریکا برای بچّههایی که کوتاهی قدّ فامیلی دارند، میتوانیم هورمون رشد بدهیم؛ این را اروپا تأیید نکرده، ولی در امریکا تأیید شده است. در کتابهای مرجعشان هم آمده و ما الان که استفاده میکنیم، میبینیم که واقعاً تأثیر دارد و خیلی وقتها از متوسّط قدّی که نسبت به خانوادهشان انتظار داریم، بلندتر میشوند. ولی در کنار آن تغذیه، فعّالیت و اینکه زندگی سالمی داشته باشند، مهم است. اینها کمک میکند که کودکان رشد بهتری داشته باشند.
به افرادی که خودشان یا خانوادهشان دچار اختلال رشد هستند، چه توصیهای دارید؟
اول اینکه چاق نشوند، مواظب وزنشان باشند و تغذیة سالم داشته باشند. در کل روش زندگی سالمی داشته باشند؛ اینکه ما میگوییم ورزش کنید و ورزش را در برنامة زندگی خود بیاورید، بعضی فکر میکنند که حتماً باید هفتهای سه تا چهار جلسه به باشگاه بروند و خیلی هزینه کنند و ... نه! منظور از ورزش فعّالیتی نیست که حتماً در باشگاههای ورزشی انجام شود، بلکه منظور این است که حداقل نیم ساعت در روز زندگی فعّالی داشته باشند؛ فعّالیتی که باعث شود افزایش ضربان قلب پیدا کنند؛ حتّی پیادهروی هم بسیار مفید است. ولی در مورد بچّهها ورزش به این معنی نیست، بچّهها باید فعّالیت بچّگانه داشته باشند. اینکه بچّهای مرتّب بنشیند، تبلت دستش باشد یا جلوی رایانه و تلویزیون باشد، فعّالیت طبیعی این بچّه مخدوش شده است. بچّهها باید فعّالیت بچّگانه داشته باشند؛ متأسّفانه امروزه خانهها بیشتر آپارتمانی شده و اکثر مردم هم وسایل نقلیه دارند. حتّی وقتی میخواهند کودکشان را به باشگاه ورزشی نزیک محلّ زندگی خود ببرند، با ماشین میبرند! بچّهها حتّی نمیتوانند جلوی درِ خانهشان بازی کنند. از سروصدای بچّهها نباید جلوگیری کرد؛ باید به آنها میدان داد که بازی کنند و محدودشان نکرد.
بسیار مهم است که در برنامة غذایی خانواده لبنیات وجود داشته باشد و برای اینکه بچّهها بخورند، خانواده هم باید بخورد. برای اینکه بچّهها تغذیة سالم داشته باشند، خانواده هم باید تغذیة سالم داشته باشد. نمیشود خانواده غذای چرب و سرخکردنی آماده کند و به بچّه بگوید تو نخور؛ برای تو خوب نیست، باید از این بخوری. باید کلّ برنامة رژیم خانواده، رژیم غذایی سالم باشد تا بچّهها یاد بگیرند. در واقع در کانون خانواده روشهای تغذیه و زندگی مناسب و مفید را تجربه کنند و یاد بگیرند .
و کلام آخر؟
رشد قدّی، حتّی اگر بیمارگونه هم نباشد، در زندگی بشر خیلی مهم است. ظاهر، چهره یا قد و قوارة مقبول از لحاظ اعتماد به نفس برای افراد اهمّیت دارد. خیلی از مراحل زندگی ما تحت تأثیر اعتماد به نفس ما پیش میرود و اگر این اعتماد به نفس وجود نداشته باشد، زندگی مخدوش میشود. بهموقع باید به این موضوع رسیدگی شود؛ وقتی که بلوغ فرد تمام شد، نمیشود برایش کاری کرد. مشکلی که وجود دارد، این است که خانوادهها دیر به فکر میافتند، مثلاً زمانی که دیگر دورة بلوغ گذشته و صفحة رشد بسته شده است، دیگر نمیشود کاری برای قدّ فرد کرد.
مسئلهای که وجود دارد، باور نادرست بعضی افراد است که میگویند پسرها تا 25 سالگی قد میکشند یا دخترها تا هجده سالگی، اینطور نیست. زمانی که بلوغ کامل میشود، چه دختر و چه پسر، در واقع رشد قدّیشان هم تقریباً کامل شده، دیگر نمیشود برایشان کار زیادی انجام داد. بهترین حالت این است که بچّهها، شش ماه اول هر یک ماه، شش ماه دوم هر دو ماه و بعد از آن هر سه ماه از لحاظ رشد و تکامل و وضع سلامت عمومی تحت نظر یک پزشک باشند. اگر مشکل رشدی دارند، از همان زمان بروز و در وقت مناسب یعنی قبل از بلوغ برایشان اقدام شود. بهترین زمان برای جبران کمبود رشد قبل از بلوغ است، حداکثر همان سنین اول مدرسه باید اگر نقص و ضعفی وجود دارد، جبرانش کرد.

 دکتر فاطمه امیری - پزشک عمومی
دکتر فاطمه امیری - پزشک عمومی
آیا تا کنون فکر کردهاید که موهای نوزاد، همان ابریشمهای لطیفی که روی پوست حسّاس کودک میروید، نیز مانند پوستش نیاز به مراقبت دارد. بعضی از مادران فکر میکنند که با کوتاه کردن مرتّب موهای نوزاد، سبب پرپشت شدن موهای او میشوند که البته این فکر، اشتباه است، زیرا کودک با تعداد فولیکول موی مشخّص به دنیا میآید که قابل تغییر نیست.
بعضی والدین نیز با انگیزة پرپشت شدن موهای نوزاد، موهای او را تیغ میزنند که این کار نه تنها هیچ فایده و زمینة علمیای ندارد، بلکه میتواند خطرناک هم باشد، زیرا پوست سر نوزاد بسیار نازک است و جمجمة او نیز هنوز کامل نشده است و اگر این تیغ زدن باعث ایجاد خراش و عفونت در پوست سر نوزاد شود، میتواند عامل عفونتهای شدیدی باشد؛ به همین دلایل کوتاه کردن ابرو و مژههای نوزادان نیز به هیچ عنوان توصیه نمیشود.
برس کشیدن به سر نوزادان، برای مرتّب کردن موهای نوزادانی که پرمو هستند، آن هم فقط با برسهای مویی و بهآرامی اشکالی ندارد، ولی نباید در این کار زیادهروی کرد. در ضمن ریزش موهای نوزادان هیچ ربطی به نحوة قرار گرفتن سر آنها روی بالش ندارد و این پرزهای بدو تولّد به هر حال میریزند و فقط نحوة ریختن آنها در کودکان متفاوت است.
بهترین سن برای اولین اصلاح موهای کودک، اگر کودک موهای بلند و پرپشتی داشته باشد، هجده ماهگی است. بهترین زمان اولین اصلاح موهای کودکی که موهای کمپشت و کوتاهی دارد، دو سالگی است؛ از اولین اصلاح به بعد هر دو یا سه ماه یک تا دو سانتیمتر از موهای کودک را کوتاه کنید.
اغلب یک لایه موهای نازک و تیره روی پیشانی، کمر و شانههای نوزاد دیده میشود که به آن کرک گفته میشود که نگرانکننده نیست و پس از چند هفته میریزد. برخی نوزادان در هنگام تولّد بسیار پرمو هستند؛ بعضی دیگر نیز با سری صاف و برّاق و بدون مو به دنیا میآیند که آنها نیز طاس نخواهند شد. رنگ و ظاهر مو نیز در طیّ یکی دو سال اول تولّد دستخوش تغییر خواهد شد. البته وجود مو در برخی نواحی بدن نوزاد میتواند نشانهای از احتمال وجود عارضه یا مشکلی برای نوزاد باشد. به همین دلیل اگر مثلاً ملاحظه شود که بدن نوزاد در بدو تولّد بسیار پرمو است، یا ابروان پیوسته دارد، یا رویش مو در پشت سر نوزاد تا پایین گردنش ادامه دارد و یا دستهای از موها در پشت کمر نوزاد و در پایینترین قسمت ستون مهرهها قرار گرفته است، بهتر است به پزشک مراجعه کنید.
آیا از شستن سر نوزاد میترسید؟
ممکن است از شستن سر نوزاد بترسید، زیرا فکر میکنید که ممکن است به او آسیب بزنید، ولی باید بدانید که ملایمت کلید اصلی رفتار با نوزاد است، زیرا در غیر این صورت واقعاً ممکن است به نوزاد آسیب برسانید. برای شستن سر نوزاد حتماً از شامپوهای مخصوص کودکان و نوزادان -که ph آنها قلیایی نزدیک هفت، یعنی خنثی است- استفاده نکنید[R1] ، زیرا استفاده از شامپوهای نامناسب سبب خشک شدن موی نوزاد میشود.
موی کودک برحسب نوع آن نیاز به مراقبتهای متفاوتی دارد. در صورت ریزش مو یا شکستگی آن و جوشهای مکرّر در پوست سر به متخصّص اطفال مراجعه کنید. گاهی اوقات حالت موی کودک میتواند بیانگر وضع سلامتی کودک باشد؛ پس توجّه به آن اهمّیت دارد.
در بعضی از نوزادان پوستههای چسبندة زردرنگی در سر دیده میشود که جای نگرانی ندارد و به مرور زمان از بین میرود؛ در این مورد میتوانید سر کودک را با روغنهایی مانند روغن زیتون چرب کنید و سپس با برس مویی مخصوص نوزاد بهآرامی موهای کودک را شانه کنید تا پوستهها بهآرامی کنده شود، ولی به هیچ عنوان سعی در کندن پوستهها با فشار نکنید. اگر پوستهها به همراه ترشّح باشند، حتماً به متخصّص اطفال مراجعه کنید.
دلایل ریزش مو در کودکان
عفونتهای قارچی پوست سر: در این حالت لکّههای حلقهای بدون مو و بسیار خارشدار و به رنگ صورتی یا خاکستری -که در آن پوستههایی نیز وجود دارد- در سر کودکان مشاهده میشود.
موخوره: در این بیماری لکّههای گرد و بیمو ناگهان ظاهر میشوند و ظرف چند ماه موهای نازک سفید از آن سر در میآورند و سپس موهای طبیعی میرویند.
وسواس کندن مو: برخی کودکان به دلیل تیکهای عصبی یا خلقوخوی مخصوص، وسواس به کشیدن، تاب دادن و شکستن موهایشان دارند. این بیماری زمانی که کودک به چیزی متمرکز است، بدتر میشود.
در پایان به چند مورد از بیماریهای مو در نوزادان اشاره میکنم:

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
عفونت ادراری عبارت است از عفونت کلیه، حالب، مثانه یا مجرای ادرار. این عفونت در کودکان، بهخصوص در پسران ختنهنشده و دختران شایع است. حدود هشت درصد دختران و یک تا دو درصد پسران، قبل از پنج سالگی حداقل یکبار دچار عفونت اداری میشوند.
انواع عفونت ادراری
انواع شایع عفونت ادراری عبارتاند از:
علائم عفونت ادراری عبارتاند از:
البته ممکن است فقط برخی از این علائم وجود داشته باشد یا در نوزادان فقط تب، بیحالی، کاهش دفعات شیر خوردن، بیقراری یا خوابآلودگی مشاهده شود. در کودکان بزرگتر، بروز شبادراری گاهی میتواند علامت عفونت ادراری باشد.
بیماریهای مربوط به عفونت ادراری مکرّر
در برخی از کودکان به دلایلی ممکن است عفونتهای ادراری به صورت مکرّر بروز یابد و در صورت عدم اقدام مناسب، بهخصوص در کودکان زیر شش سال میتواند منجر به صدمة کلیه شود. بنابراین شناخت علائم عفونت ادراری و دانستن بیماریهای همراه عفونت ادراری مکرّر میتواند به کودک شما کمک کند.
رفلاکس ادراری: عبارت است از برگشت ادرار از مثانه به طرف کلیه. درواقع یک بیماری مادرزادی است که به دلیل اختلال در محلّ اتّصال حالب به مثانه، ادرار میتواند به صورت غیرعادّی از مثانه به داخل حالب و گاهی کلیه نفوذ کند و بالا رود. این وضع در سی تا پنجاه درصد کودکانی که دچار عفونت ادراری میشوند، دیده میشود و اهمّیت اصلی آن از این نظر است که در صورت عفونی شدن ادرار مثانه، عفونت میتواند بهراحتی به کلیه منتقل و احتمالاً باعث صدمه به کلیه شود.
هیدونفروز: عبارت است از بزرگ شدن و گشاد شدن لولههای عبور ادرار از کلیه تا مثانه. دو علّت عمدة آن عبارتاند از: انسداد در نقطهای در مسیر عبور ادرار و در نتیجه تجمّع ادرار پشت محلّ انسداد یا رفلاکس ادراری شدید. عفونت کلیه، بهخصوص در صورت وجود انسداد میتواند منجر به صدمة جبرانناپذیر کلیه شود.
امروزه به دلیل گسترش استفاده از سونوگرافی در دوران جنینی، مواردی از هیدرونفروز در جنین تشخیص داده میشود که حتماً باید بهدقّت پس از تولّد بررسی شود و حتّی در مواردی برای جلوگیری از عفونتهای احتمالی و صدمة کلیه، تجویز آنتیبیوتیکی (بدون عفونت) الزامی است.
اختلال سیستم اعصاب مثانه و عضلات: اختلال در این سیستم -که مربوط به حفظ یا تخلیة ادرار است- در بروز عفونت ادراری مکرّر کودکان نقش مهمّی دارد. در مواردی که علّت مشخّصی وجود دارد، مثل اشکالات مادرزادی ستون فقرات، پزشک متخصّص تشخیص و اقدام لازم را انجام میدهد، امّا در بعضی موارد فقط عفونت ادراری مکرّر است که باید پزشک را به فکر این مشکل بیندازد. بعضی از این کودکان با علائمی مثل شبادراری، خیس کردن خود در طیّ روز یا تکرّر ادرار به پزشک ارجاع داده میشوند.
بعضی از کودکان به دلایل خاصّی از دفع ادرار در مدرسه یا محلهای بیرون از منزل خودداری میکنند؛ نگهداری ادرار به مدّت طولانی و تنبل شدن مثانه و باقی ماندن ادرار در آن میتواند منجر به ضعف عضلات مثانه و افزایش احتمال عفونت ادراری مکرّر شود. تقریباً در تمام موارد اختلالات عصبی و حرکتی مثانه، یبوست نیز وجود دارد و باید اصلاح شود.
بیماریهایی که سیستم دفاعی بدن را ضعیف میکنند نیز میتوانند زمینهساز عفونت ادراری باشند.
تشخیص
راه اصلی تشخیص عفونت ادراری انجام آزمایش ادرار است. رعایت نکات لازم برای گرفتن نمونة ادراری مناسب، بهخصوص در دختربچّهها و پسربچّههای ختنهنشده بسیار مهم است. در موارد خاصّی که پزشک نیاز بداند، گرفتن نمونه با استفاده از سوند یا سوزن زدن در زیر ناف انجام میشود. پس از اثبات عفونت ادراری، پزشک در مورد سایر اقدامات تشخیصی و یا درمانی تصمیم میگیرد.
سونوگرافی سادهترین و بیخطرترین راه بررسی سیستم ادراری در کودکان است و در تمام موارد عفونت ادراری اثباتشده در کودکان باید انجام شود. وجود هیدرونفروزو در سونوگرافی کلیهها، لزوم اقدام بعدی را مطرح میکند. البته گاهی مشکلات دیگری که با عفونت ادراری همراه هستند نیز تشخیص داده میشوند، مثل سنگ ادراری یا اشکالات مادرزادی در کلیهها و حالبها.
در همة پسربچّهها به دنبال اولین عفونت ادراری و در دختربچّهها پس از دومین عفونت ادراری، حتّی در صورت طبیعی بودن سونوگرافی، انجام بررسی لازم در مورد رفلاکس ادراری لازم است. بهترین راه تشخیص برگشت ادرار از مثانه به کلیه VCUG یا RNC است. برای انجام هر دوی این کارها نیاز به سونداژ مثانه است؛ تفاوت آنها در استفاده از مادّة حاجب رادیوگرافی یا موادّ رادیونوکلوئید مناسب است.
انجام عکس رنگی کلیهها، اسکن کلیه، سیستوسکوپی و MRI را در موارد لازم، پزشک درخواست میکند.
درمان
مطمئناً اولین اقدام پزشک متخصّص پس از تشخیص عفونت ادراری، تجویز آنتیبیوتیک مناسب است، امّا نکتة مهم پیگیری علّت عفونت، تشخیص و درمان مواردی است که میتواند منجر به عفونت مکرّر و احتمالاً صدمه به کلیه شود. در مواردی مثل رفلاکس ادراری یا هیدرونفروز، تجویز آنتیبیوتیکی با میزان کم (آنتیبیوتیک پیشگیریکننده) برای جلوگیری از عفونت ادراری الزامی است. اصلاح اختلال عصبی مثانه و برخورد مناسب با آن و درمان یبوست از اقداماتی است که مطمئناً مورد توجّه پزشک خواهد بود.
امّا در بعضی موارد نهایتاً پزشک متخصّص جرّاح کلیه و مجاری ادراری اقدام جرّاحی را لازم خواهد دانست، مثل:
وظایف والدین در برخورد با عفونت ادراری اطفال

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
اگر فرزند شما علاقهای به نشستن روی صندلی مخصوص خود در اتومبیل ندارد، میتوانید با رعایت و بهکار بستن این توصیهها، او را به این کار تشویق کنید.
این باید برای شما و کودکتان یک قانون تغییرناپذیر باشد؛ هر زمان کودک وارد اتومبیل میشود، باید روی صندلی مخصوص خود بنشیند. این قانون باید وضع و حتماً اجرا شود. وجود قانون در منزل و بیرون از منزل باعث میشود که برخی از مسائل و مشکلات رفتاری اصلاً رخ ندهد، مثل اینکه قانون میگذارید که هنگام عبور از خیابان، دست کودک باید در دست شما باشد. البته مشخّص است هنگامی که قانون را وضع میکنید، باید توان اجرای آن را نیز داشته باشید.
تداوم و ثبات در اجرای یک قانون رفتاری باعث تقویت آن رفتار میشود، یعنی همیشه باید کودک را روی صندلی مخصوصش بگذارید. اگر گاهی کودک در آغوش شما بنشیند، این بیثباتی باعث میشود که به روشهایی متوسّل شود تا به هر بهانهای روی صندلیاش ننشیند.
به رفتارهای نامناسب و گریة کودک بیتوجّه باشید. هر کودکی در ابتدا وقتی او را روی صندلیاش مینشانید، ممکن است مقاومت کند، گریه کند یا قشقرق راه بیندازد. باید با صبوری و اجتناب از واکنشی تند و خشن و با بیتوجّهی به رفتار کودک، او را روی صندلی بنشانید و کمربندش را ببندید.
اجرای قانون باید همیشه با تشویق و پاداش همراه باشد، پس زمانی که قانون گذاشتید که کودک باید روی صندلی مخصوص خود بنشیند، انجام آن نیز باید با تشویق همراه باشد. میتوانید به شرط آنکه روی صندلی خودش بنشیند، یکی از اسباببازیهای مورد علاقة کودک یا وسیلهای را که با آن سرگرم میشود، به او بدهید تا با آن بازی کند یا حتّی میتوانید خوراکی مورد علاقة کودک را به او بدهید. در بچّههای بزرگتر میتوانید پاداش را پس از پیاده شدن از ماشین به آنها بدهید و البته این به آن معنا نیست که وقتی روی صندلی نشستهاند، از خوراکی یا وسیلهای برای سرگرمی محروم باشند.

 دکتر زهرا محمّدتبار - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
دکتر زهرا محمّدتبار - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
آیا هنوز در ماههای نخست بارداری هستید و احساس میکنید که زیر دلتان بهشدّت درد دارد؟
بارداری با دردهای ریزودرشتی همراه است که دلدرد یکی از آنهاست. این مشکل در اکثر موارد طبیعی و بیخطر است، امّا بهتر است به آن بیتوجّه نباشید و حتماً با پزشکتان مشورت کنید. در این نوشتار به برخی از سؤالات رایج در مورد دلایل دلدرد و روشهای تسکین آن در بارداری اشاره شده است.
آیا دلدرد و انقباض عضلات زیر شکم در طول بارداری طبیعی است؟
بله، درواقع داشتن چنین حالاتی طبیعی است؛ ماهیچهها، عضلات و عروق در طول بارداری دستخوش تغییراتی میشوند و احساس درد کاملاً طبیعی است. همچنین درد ممکن است به دلیل کشیده شدن لیگامانهای رحمی باشد که در ادامه دربارة آن توضیح داده میشود.
برای تسکین درد چه میتوان کرد؟
در طول بارداری بافتهایی که به استخوان متّصل هستند، کمی شلتر میشوند؛ در نتیجه هنگام حرکت، احساس درد و انقباضات شدید، بهخصوص در پهلوها دارید. این درد گاهی در پهلوی راست بیشتر احساس میشود، چون با بالا رفتن سنّ بارداری و افزایش وزن جنین، رحم به سمت راست گرایش مییابد. برای تسکین درد بهترین کار این است که مادر باردار بنشیند و استراحت کند و یا به سمتی که درد ندارد، دراز بکشد و پاها را کمی بالاتر از زمین قرار دهد. استراحت به تسکین درد کمک میکند. گاهی نیز برقراری رابطة جنسی و ارگاسم باعث انقباضات عضلانی و کمردرد میشود. ماساژ شکم بعد از ارگاسم به کاهش درد کمک میکند.
اگر انقباضات و درد با علائم دیگری همراه بود، چه کنیم؟
گاهی دردهای شکمی ارتباطی با بارداری ندارند، مانند آپاندیسیت، عفونت ادراری، مشکلات کلیه و کیسة صفرا و دردهای فیبرومهای رحمی. اگر دلدرد با استراحت بهتر نشد و با سوزش ادرار، دفع خون در ادرار، تهوّع، استفراغ، تبولرز و ترشّحات غیرمعمول واژن و لکّهبینی همراه بود، حتماً با پزشکتان مشورت کنید.
درد شکم در دوران بارداری شامل چه مواردی است؟
حاملگی خارج رحمی
حاملگی خارج رحمی زمانی اتّفاق میافتد که تخمک لقاحیافته در جایی خارج از رحم لانهگزینی کند که این محل معمولاً در یکی از لولههای فالوپ است. این عارضه در سه ماهة اول حاملگی یا قبل از اینکه بیمار بداند حامله است، رخ میدهد. این عارضه در صورتی که درمان نشود، میتواند پارگی لولة رحمی و حتّی مرگ را به دنبال داشته باشد. در صورتی که هر کدام از این علائم را داشتید، با پزشکتان تماس بگیرید:
درد و ناراحتی شکمی و لگن، لکّهبینی، خونریزی واژینال (که میتواند قرمز یا قهوهای، فراوان یا اندک، مداوم یا متناوب باشد)، دردی که با سرفه کردن و اجابت مزاج بدتر شود یا احساس درد روی شانه.
اگر بهطور شدید خونریزی کردید و نشانههای شوک داشتید (سرگیجه، غش، رنگپریدگی و پوست مرطوب) سریعاً با اورژانس تماس بگیرید.
سقط جنین
سقط جنین به معنی از دست دادن جنین قبل از هفتة بیستم بارداری است. خونریزی به صورت لکّهبینی و خونریزی واژینال اولین علامت آن است. سپس بعد از چند ساعت یا گاهی چند روز، درد شکمی رخ میدهد. درد ممکن است به صورت کرامپی بگیرد و از بین برود یا ریتمیک باشد. در بعضی از بیماران به صورت کمردرد و احساس فشار در لگن (شبیه دردهای قاعدگی یا اغلب شدیدتر) است. در صورت مشاهدة خونریزی و درد شدید، سریعاً به پزشک مراجعه کنید.
زایمان زودرس
زایمان زودرس به زایمان قبل از هفتة 37 بارداری در حاملگی تکقلو گفته میشود و انقباضات رحمی باعث باز شدن و اتّساع دهانة رحم شود. افزایش ترشّحات واژن یا تغییر قوام آن (بهویژه آبکی، موکوسی یا چسبناک، خونی، حتّی اگر فقط کمی صورتی یا آغشته به خون باشد)، لکّهبینی، خونریزی واژینال، دردهای شبیه قاعدگی یا بیش از چهار انقباض در ساعت، کمردرد بهویژه در صورتی که سابقة کمردرد نداشته باشید از علایم شروع زایمان است.
دکولمان جفت یا کندگی جفت
به جدا شدن نسبی یا کامل جفت از رحم قبل از به دنیا آمدن جنین دکولمان جفت گفته میشود. علائم این عارضه متغیّر است. گاهی اوقات با خونریزی ناگهانی آشکار میشود، امّا در مواردی هم ممکن است خونریزی واضح و قابل توجّهی وجود نداشته باشد. گاهی هم ممکن است با پارگی کیسة آب همراه باشد یا مایع آمینوتیک خونی شده باشد. در اغلب موارد بیمار درد رحمی، کمردرد و انقباضات متعدّد دارد و گاهی هم رحم در حالت منقبض شدن میماند و تحرّک جنین کم میشود. با مشاهدة موارد فوق باید سریعاً به پزشک مراجعه کنید.
پرهاکلامپسی
عارضهای است که سبب بروز اسپاسم و تغییرات دیگر در عروق خونی میشود و میتواند قسمتهای مختلف بدن از جمله کبد، کلیه، مغز و جفت را تحت تأثیر قرار دهد. تشخیص این عارضه با فشار خون بالا و وجود پروتئین در ادرار بعد از هفتة بیستم حاملگی صورت میگیرد. بیمار دچار تورّم صورت و اطراف پلکها، تورّم دستها و پاها میشود. احتباس آب باعث افزایش ناگهانی و سریع وزن میشود. در پرهاکلامپسی شدید بیمار ممکن است درد و حسّاسیت در قسمت فوقانی شکم، سردرد شدید، اختلال دید (تاری دید یا دیدن نقاط شناور)، تهوّع و استفراغ هم داشته باشد. در صورت بروز این علائم به پزشک مراجعه کنید.
عفونت ادراری
حاملگی احتمال عفونت ادراری و عفونت کلیوی را افزایش میدهد. علائم عفونت ادراری شامل سوزش ادرار، درد ناحیة لگنی و تحتانی شکم، تکرّر ادرار غیرقابل کنترل و ادرار بدبو و کدر است. در صورت مشاهدة هر کدام از علائم ذکرشده به پزشک مراجعه کنید، زیرا عفونت ادراری اگر درمان نشود، میتواند باعث زایمان زودرس شود. علائم انتشار عفونت به کلیهها نیازمند مراجعه به اورژانس است. این علائم شامل تب بالا همراه با لرز و تعریق، درد ناحیة کمر و پهلوها، تهوّع، استفراغ و وجود خون در ادرار است.
دلایل دیگر
عوامل متعدّد دیگری نیز میتوانند سبب درد شکمی شوند که ارتباطی با حاملگی ندارند، مثل آپاندیسیت، مسمومیت غذایی، سنگهای کلیوی، هپاتیت، بیماریهای کیسة صفرا، پانکراتیت و انسداد روده.
شایعترین مشکلات کماهمّیتی که درد شکمی ایجاد میکنند، عبارتاند از:
دلپیچه و نفخ
دلپیچه و نفخ در زمان حاملگی بیشتر دیده میشود، زیرا هورمونها و نیز فشار رحم روی معده و رودهها سبب کند شدن کار دستگاه گوارش میشود.
یبوست
یبوست از دیگر عوامل شایع درد شکمی در دوران بارداری است که بر اثر کاهش حرکات رودهای و فشار رحم روی رکتوم ایجاد میشود.
درد لیگامان گرد
این درد معمولاً دردی خفیف، ناگهانی و تیز یا مستمر و مبهم است که در هر دو قسمت تحتانی شکم یا به صورت عمقی در کشالة ران احساس میشود و معمولاً در سه ماهة دوم شروع میشود. علّت آن کشیده شدن و ضخیم شدن لیگامانهایی است که رحم را در لگن نگه میدارند. درد ممکن است مثل فرورفتن یک چیز تیز به بدن، بهخصوص هنگام تغییر ناگهانی وضعیت، نظیر بلند شدن از تخت یا سرفه کردن یا غلت زدن در تختخواب باشد. ممکن است درد بیمار بعد از فعّالیت بدنی روزانه زیاد شود. اگر درد با استراحت باز هم ادامه داشت، با پزشک خود مشورت کنید.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
آیا تا کنون با نالة فرزند خود در یک نیمهشب که از درد ساق پاها شاکی بوده، مواجه شدهاید؟ چه اقدامی در جهت رفع آن انجام دادهاید و اقدام شما تا چه حد مؤثّر بوده است؟
خوشبختانه بسیاری از شکایتهای کودکان مبنی بر درد اندامهایشان خوشخیم است و منشأ نگرانکنندهای ندارد، ولی با اینکه بیشتر والدین از این موضوع آگاهی دارند، جایگاه پدر یا مادر بودنشان، دلیلی قابل توجیه و قابل درک برای نگرانی آنها از شنیدن اینچنین گلههایی است. وقتی کودکی از حسّ غریبی در یکی از اندامهایش یا درک درد شاکی میشود، با وجود اینکه درد اندامها اغلب ناشی از مسائل خطرناک و بدی نیست، ولی هیچگاه والدین و پزشک نباید از آن با نگاه خوشبینانهای بگذرند.
از بدو خلقت انسان، حسّ درد حسّی غیرعادّی و دلیلی برای شکایت و توقّف فعّالیتهای معمول انسان بوده است و همین حسّ غریب آزاردهنده سبب پیدایش و توسعة دانش پزشکی نیز شد. گرچه احساس درد در هر جایی از بدن ناخوشایند و غیرمطلوب است، امّا از نگاه دیگر باید این حسّ بد را به فال نیک گرفت، چرا که سبب نگرانی و تحریک بیمار و در مورد کودکان موجب هوشیاری والدین برای پیگیریهای مؤثّر میشود. چه بسا بیماریهایی که به گونهای مرموز و بدون درد بروز میکنند و به دلایلی دیگر کشف میشوند، خصوصیاتی بهمراتب بدتر از بیماریهای دردناک داشته باشند.
بیشتر پزشکان ابراز درد بیمار، چه کودک و چه بزرگسال را نشانهای مهم میدانند و تا یافتن دلیل قانعکننده، درد بیمار را پیگیری میکنند. بنابراین احساس درد در هر مقطع سنّی، گرچه سبب هراس بیمار و آغازگر فرایندهای تشخیصی و گاهی بررسیهای فراوان میشود، بسیار ارزشمند است. ولی ابراز حسّ درد در فرزندان، موجب هراسی بهمراتب شدیدتر و ناخوشایندتر در والدین میشود.
شما پدر و مادر گرامی، شاید با شکایتهایی همچون درد ساق پا یا بازو در فرزند خود روبهرو شدهاید و چه بسا این شکایتها موجب نگرانی بسیار شدیدی در شما و سایر افراد خانواده شده است. همانگونه که گفته شد، بروز درد از نشانههای بسیار مهمّ بیماریهاست؛ وقتی با شکایت از درد در قسمتی از بدن روبهرو میشویم، باید به چند نکتة اساسی توجّه کنیم که شامل شدّت، محل و زمان بروز درد، طول مدّت و استمرار آن است.
آیا رشد دردناک است؟
حدود بیست درصد کودکان از دردهای شبانه در پاها شکایت دارند. در بیشتر موارد درد به دنبال فعّالیت بیش از حدّ معمول در طیّ روز قبل بروز میکند و موجب بیقراری وی در حوالی غروب یا حتّی سبب بیدار شدن کودک در نیمههای شب میشود. درد ممکن است در پشت ساقها، پشت زانوها، جلوی رانها یا بازوها باشد. اینگونه دردها اغلب با کمی ماساژ موضعی تسکین مییابند، ولی گاهی شدّت درد چنان است که والدین را شبانه راهی بیمارستان یا درمانگاه میکند.
از دیگر مشخّصات دردهای خوشخیم اندامها این است که درد به صورت حسّاسیت موضعی و متمرکز در نقطة مشخّصی از اندام نیست؛ همچنین درد مفصلی نیست. اینگونه دردها به صورت مبهم و عضلانی و دوطرفه بروز میکنند و کودک قادر به نشان دادن محلّ دقیق آن نیست. به اینگونه دردها -که در سنین سه تا پنج سالگی و هشت تا دوازده سالگی بروز میکند- درد رشد میگویند. به دلیل اینکه منشأ خاصّی برای ایجاد این نوع درد پیدا نمیشود، شاید اطلاق این نام به آن نیز درست نباشد. شاید این اصطلاح به دلیل سنّ بروز اینگونه دردها رایج شده است، وگرنه باید گفت که پدیدة رشد به هیچ عنوان دردناک نیست، چراکه بسیار کُند پیش میرود.
نشانگان هشدار دهنده
اگر درد اندام کودکتان در روز هم ادامه داشته باشد؛ اگر درد متمرکز باشد؛ مفصلی باشد؛ همراه تورّم، سرخی، تب، لنگش، کاهش وزن، بیاشتهایی و محدودیت حرکتی باشد؛ به احتمال زیاد درد رشد نیست و باید به پزشک مراجعه کرد و عامل یا عوامل ایجاد کنندة آن را جویا شد.
درمان
این نوع دردها با کمی ماساژ یا کمپرس گرم تسکین مییابد. گاهی فقط در آغوش گرفتن کودک کافی است تا درد او آرام گیرد. با اجازة پزشکتان میتوانید از مسکّنهای ساده مانند استامینوفن یا ایبوپروفن نیز استفاده کنید. گاهی درد با تمرینهای کششی بهبود پیدا میکند که میتوان این تمرینها را به صورت یک عادت روزانه، صبح و شب برای کودک انجام داد و در آخر دلداری دادن کودک و امید دادن به اینکه این دردها دائمی نیست و با بزرگ شدنش برطرف خواهد شد، به تحمّل بهتر درد در کودک کمک میکند.
 دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
ژنیکوماستی چیست؟
به بزرگی پستان در آقایان ژنیکوماستی گفته میشود که ممکن است دردناک و نامتقارن یا یکطرفه باشد. فیزیولوژی آن پیچیده و علّت آن مادرزادی یا اکتسابی است.
میزان شیوع ژنیکوماستی چقدر است؟
میزان شیوع آن در حدود 32 تا 42 درصد است. در بین نوجوانان تا 65 درصد نیز گزارش شده است. در 25 تا 75 درصد موارد، ژنیکوماستی دوطرفه است. ژنیکوماستی در 50 درصد ورزشکارانی که از آندروژنها و استروئیدهای آنابولیزان استفاده میکنند، ایجاد میشود.
علّت ایجاد ژنیکوماستی چیست؟
عوامل متعدّدی میتوانند باعث ایجاد ژنیکوماستی شوند، امّا در بسیاری از موارد علّت مشخّصی یافت نمیشود. بیشتر محقّقان، ژنیکوماستی را ناشی از تحریک بافت پستان به وسیلة استروژنها یا موادّ شبیه استروژن افزایشیافتة موجود در گردش خون میدانند. درمانهای طبّی نیز بر این اساس پایهریزی شدهاند؛ هر چند هنوز درمان استاندارد بافت پستان بزرگشده، برداشتن به وسیلة جرّاحی است.
تحقیقات اخیر نشان داده است که سازوکارهای پاتوفیزیولوژیک ژنیکوماستی عبارتاند از:
علل ژنیکوماستی
گروه مادرزادی را نیز میتوان به دو گروه فیزیوژیک و پاتولوژیک تقسیم کرد:
ژنیکوماستی مادرزادی
فیزیولوژیک
پاتولوژیک
ژنیکوماستی اکتسابی
داروهایی که باعث ژنیکوماستی میشوند، عبارتاند از:
گروههای دارویی
داروهای منفرد
ژنیکوماستی فیزیولوژیک به چند گروه تقسیم میشود؟
به سه گروه تقسیم میشود. ژنیکوماستی فیزیولوژیک در سه دوره از زندگی فرد ممکن است ایجاد شود: نوزادی، نوجوانی و پیری.
ژنیکوماستی دوران نوزادی
به دلیل تأثیر استروژنهای جفت بر بافت پستان نوزاد (جنین) به وجود میآید. این حالت معمولاً چند هفته تا چند ماه بعد از تولّد با بازگشت سطح استروژن به حدّ طبیعی، خودبهخود از بین میرود و بهندرت نیاز به درمان دارد.
ژنیکوماستی دوران نوجوانی
سنّ شیوع آن دوازده تا پانزده سالگی و اغلب یکطرفه است. معمولاً این حالت در طیّ چند ماه تا چند سال از بین میرود.
ژنیکوماستی دوران پیری
معمولاً در سنین بالای 65 سال ایجاد میشود. زمانی که مردی متوجّه بزرگی سینهاش میشود، باید حتماً به پزشک متخصّص برای ارزیابی پزشکی مراجعه کند.
اگر این علائم را هم دارید، باید به پزشک مراجعه کنید:
درمان ژنیکوماستی
درمان بزرگی پستان مردان به دو روش دارویی و جرّاحی انجام میشود. درمان دارویی در موارد غیرفیبروتیک (اوایل بیماری) و درمان جرّاحی در زمانی که ژنیکوماستی به مرحلة فیبروتیک رسیده، ارجح خواهد بود. البته هنوز درمان استاندارد بافت پستان بزرگشده جرّاحی است، گرچه لیپوساکشن و لیزر لیپوتیک نیز در مواردی استفاده میشوند.
آیا ژنیکوماستی خطر سرطان پستان را به همراه دارد؟
در بسیاری از بررسیهایی که در مردان مبتلا به ژنیکوماستی انجام شده است، در مقایسه با سایر مردان افزایش خطر سرطان پستان مشاهده نشده است.
ارزیابی قبل از عمل بیماران
گرفتن شرح حال دقیق و ارزیابی بالینی در بیماران مبتلا به ژنیکوماستی اهمّیت زیادی دارد؛ هر چند بررسیهای بیشتر بهندرت ضروری است.
نکاتی که در گرفتن شرح حال بیمار باید به آن توجّه شود، عبارتاند از:
سن، مدّت زمانی که از شروع بزرگی پستان میگذرد، نشانههای درد و حسّاسیت پستان، داروها یا موادّی که به صورت تفریحی مصرف میکنند.
در بررسی سیستمیک نیز باید علائم و نشانههای بیماریهای کبدی، کمکاری یا پرکاری تیروئید، افزایش یا کاهش وزن اخیر، غدّة فوق کلیه، الکلیسم، نارسایی کلیه و بدخیمیها مورد توجّه قرار گیرد.
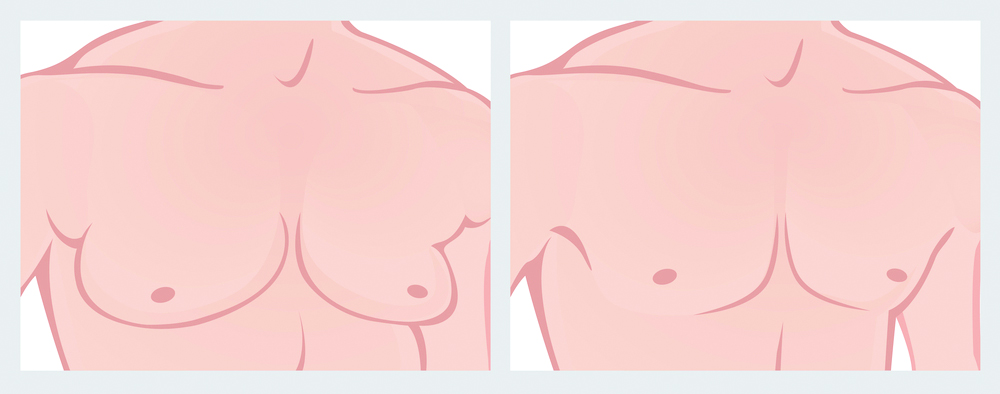
 دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
چسبندگی جفت مشکلی جدّی و خطرناک در بارداری است و زمانی رخ میدهد که رگهای خونی و سایر قسمتهای جفت در هنگام رشد خیلی در دیوارة رحم فرو روند. معمولاً بعد از به دنیا آمدن نوزاد، جفت از دیوارة رحم جدا میشود، ولی در مشکل چسبندگی جفت، تمام و یا قسمتی از جفت، محکم به دیوارة رحم میچسبد و از آن جدا نمیشود. چسبندگی جفت میتواند باعث خونریزی رحم در طیّ سه ماهة سوم بارداری و کمخونی شدید مادر بعد از زایمان شود.
چسبندگيهاي غيرطبيعي جفت
در موارد بسیار نادر، جدایی جفت از رحم به تأخیر میافتد، چون جفت بهطور غیرمعمول به محلّ لانهگزینی میچسبد؛ در نتیجه یک یا چند کوتیلدون بهطور محکم به دسیدوای قاعدهای ناقص و یا حتّی به میومتر میچسبد. وقتی جفت به این صورت محکم لنگر میاندازد، این حالت، سندرم جفت آکرتا نامیده میشود.
اصطلاح جفت آکرتا، برای توصیف هرگونه چسبندگی غیرطبیعی جفت در هر جای رحم به کار برده میشود. واژة Accereta به معنای چسبندگی و ادغام است. سندرم جفت آکرتا به دلیل فقدان کامل یا نسبی لایة پایه و تکامل ناقص لایة نیتابوخ ایجاد میشود. در صورت فقدان لایة اسفنجی دسیدوا بهطور کامل یا نسبی، خطّ فیزیولوژیک جدایی از لایة اسفنجی دسیدوا موجود نیست. در نتیجه تعدادی از کوتیلدونها بهشدّت به این لایه میچسبند.
سطح درگیر ناحیة جایگزینی جفت و عمق رشد بافتهای ترفوبلاستیک در زنان مختلف متفاوت است، ولی همة جفتهای مبتلا به این سندرم خونریزیهای زیادی ایجاد میکنند.
سندرم آکرتا به یکی از جدّیترین مشکلات مامایی تبدیل شده و احتمال ایجاد آن با سابقة جرّاحی قبلی رحم مرتبط است. در حال حاضر با روند رو به افزایش و تعداد بالای موارد سزارین، شیوع این سندرم به شکل اپیدمی درآمده است.
انواع سندرم جفت آکرتا
انواع سندرم جفت آکرتا براساس عمق رشد پایة جفتی طبقهبندی میشوند. در جفت آکرتا پرزها به لایة عضلانی رحم (میومتر) چسبیدهاند و در جفت اینکرتا پرزها به درون لایة عضلانی تهاجم دارند. در جفت پرکرتا پرزها از درون میومتر نفوذ میکنند و به لایة سروزی میرسند و یا از آن هم عبور میکنند. میزان شیوع آن از یک نفر از 2500 نفر به یک نفر به 533 افزایش یافته است.
عوامل افزایشدهندة خطر ابتلا به چسبندگی جفت
چسبندگی جفت میتواند در اثر وجود ناهنجاری در دیوارة داخلی رحم بروز کند که معمولاً به دلیل زخمی شدن دیوارة رحم در اثر عمل سزارین و یا سایر عملهای جرّاحی رحم است. جای زخم روی دیوارة رحم باعث میشود که جفت بهطور غیرعادّی به اعماق دیوارة رحم فرو رود. البته گاهی اوقات هم بدون سابقة انجام عمل جرّاحی رحم و یا سزارین، چسبندگی جفت بروز میکند.
عوامل زیر خطر ابتلا به چسبندگی جفت را در بارداری زیاد میکنند:
علائم سندرم جفت آکرتا
در سه ماهة اول و دوم بارداری بهطور معمول با خونریزی تظاهر میکند که نتیجة وجود جفت سر راهی است. باید قبل از زایمان با سونوگرافی شناسایی شود. حسّاسیت سونوگرافی داپلر از سونوگرافی واژینال بیشتر است. در صورتی که فاصلة بین لایة سروز مابین رحم و مثانه و عروق پشت جفت کمتر از یک میلیمتر باشد و اگر داخل جفت حفرههای بزرگ وجود داشته باشد، به این موضوع مشکوک میشویم. از MRI میتوان در کنار سونوگرافی استفاده کرد که درجة تهاجم و درگیری احتمالی مثانه را نیز مشخّص میکند.
نکتة مهم: تصمیم مهم در این موارد انتخاب بهترین بیمارستان برای انجام وضع حمل است. تمهیدات ضروری مورد نظر عبارتاند از: امکانات جرّاحی، بیهوشی، بانک خون و جرّاح زنان و زایمان و یا انکلوژیست زنان. همچنین امکان مشاورة جرّاحی، ارولوژی و رادیولوژی باید فراهم باشد.
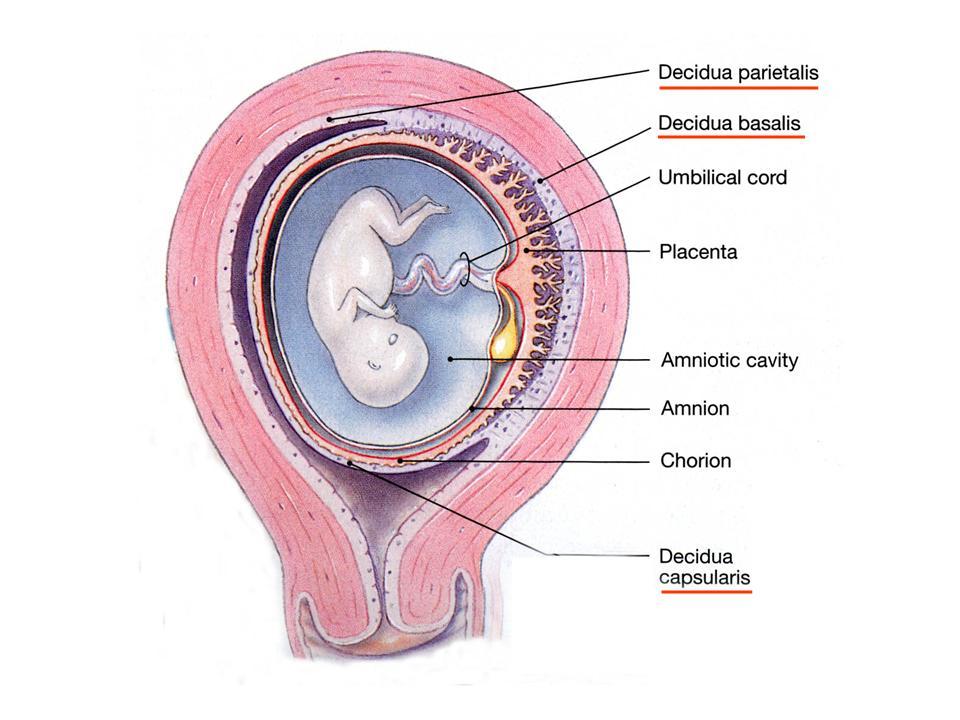
 دکتر نگین اسماعیلزاده - دکتری روانشناسی بالینی
دکتر نگین اسماعیلزاده - دکتری روانشناسی بالینی
تولّد یک کودک تحوّلی در زندگی هر زوجی ایجاد میکند و والدین برای تربیت فرزندانشان با سؤالاتی در ذهن خود مواجه میشوند. پدر و مادرها دوست دارند که فرزندانی مؤدّب داشته باشند و هیچگاه از آنان نافرمانی سر نزند. برخی نیز تصوّر میکنند که کودکانشان، حتّی در سنین اولیة زندگی، باید همانند یک انسان بالغ رفتار کنند و حتّی در مواردی، قبل از تولّد فرزندشان، خصلتهایی را که مورد تأیید و علاقة خودشان است، در ذهن پرورش میدهند و بعد از تولّد، مرتّباً کودک را با کودک ایدهآل ذهنی خود مقایسه میکنند و جالب اینکه هرگاه در این مقایسة ذهنی با مغایرتی مواجه میشوند، گمان میکنند که مشکل از فرزندشان است. این در صورتی است که با آگاهی از شیوههای تربیت کودک درمییابند که برخی از رفتارهای فرزندشان –که در مراحل مختلف رشد است- کاملاً طبیعی است و والدین با برخورد مناسب میتوانند در جهت تربیت صحیح او گام بردارند.
اکثر اوقات وادار کردن فرزند به اینکه حتماً باید رفتار شایستهای از خود نشان دهد، کار مشکلی است. متوسّل شدن به زور، تهدید و توهین و حتّی تنبیه بدنی ازجمله کارها و شیوههای نامناسبی است که منجر به عواقب جبرانناپذیری در فرزند خواهد شد که متأسّفانه باید پذیرفت که اینگونه شیوها در شکلگیری شخصیت کودک تأثیرگذارند و متناسب با شدّت تنبیهات، آسیبهای جدّی به روح و روان کودک وارد میکنند و زمینهساز بروز مشکلات عمیق شخصیتی در فرزندان خواهند شد.
روانشناسان اصولی را ارائه دادهاند که عمل به آنها هم به والدین و هم به فرزندان کمک میکند تا به هدف مطلوب خود برسند که در ادامه به ذکر چند نمونه از این اصول به همراه چند مثال اشاره میشود:
برخورد مثبت داشته باشید.
هرگاه فرزندتان رفتار مثبت انجام داد، به او توجّه کنید و در همان لحظه او را تشویق و تأیید کنید. او را با جملات مثبت راهنمایی کنید. با این روش کودک بهراحتی رفتار مثبت مورد انتظار شما را انجام میدهد.
مثال: گفتن این جمله که: «آفرین، خیلی خوب مسواک زدی»، میتواند زمینه را برای درخواست این کار از فرزندتان که: «حالا بیا لباس خوابت را بپوش» آماده میکند.
برای کنترل فرزندتان با او با آرامش و نرمی رفتار کنید.
هرگاه از کودک خود درخواستی دارید، به سمت او بروید و بهنرمی او را لمس کنید، طوری که حضور شما موجب ترس و اضطراب کودکتان نشود. اکنون همان لحظهای است که فرمان شما به عمل منجر خواهد شد. از اعمالی همچون حبس کودک و یا با داد و فریاد صحبت کردن جدّاً بپرهیزید.
در صورت مشاهدة اشتباه، مجدّداً فرزندتان را راهنمایی کنید.
بهطور مثال اگر کودکتان به وسیلهای دست زد که نباید دست میزد، به او با راهنمایی و نه با سرزنش کردن مکرّر، بگویید که به چه چیزهایی نباید دست بزند و اگر در سنین کمتر از دو سال قرار دارد، تا حدّ امکان اشیای تیز و خطرناک را از دسترس او دور کنید.
مثال: اگر کودکتان روی دیوار نقّاشی کرد، مداد رنگی را در آن لحظه از دسترس او دور کنید و برایش توضیح دهید و با آرامش به او یاد دهید که چطور میتواند از مداد رنگی بهدرستی روی کاغذ استفاده کند.
عزّت نفس کودکان را از بین نبرید.
اعتماد به نفس از شما به فرزندتان انتقال مییابد. اگر مشغول انجام کاری است که توانایی انجام آن را بهطور کامل ندارد، هرگز به او نگویید: «این کار تو نیست» و «نمیتونی! من انجام میدم»؛ بلکه بگویید: «مایل هستی در انجام این کار کمکت کنم؟» و با تشویق و راهنمایی به او در انجام فعّالیتش کمک کنید.
فرزند خود را برای حضور در جمع آماده کنید.
با فرزند خود در این مورد صحبت کنید و انتظار خود را به او بگویید.
مثال: بگویید: «وقتی به جشن تولّد رفتیم، انتظار دارم شلوغ نکنی و هنگامی که دوستت کادوهایش را باز میکند، بنشینی و تماشا کنی».
در هر مرحله او را راهنمایی کنید.
در هر مرحلة رشد، کودکان کارهای جدیدی را یاد میگیرند که والدین میتوانند با راهنمایی مناسب و بهموقع نقش مهمّی در روند شکلگیری مناسب شخصیت کودک داشته باشند.
مثال: زمانی که بهتدریج کودک بستن بند کفش و لباس پوشیدن را یاد گرفت، میتوانید به او بگویید: «من دیگر نمیتوانم لباست را در بیاورم. تو را تماشا میکنم که چطور این کار را انجام میدهی» و در همین حین با شیوههای مناسب او را راهنمایی کنید.
هنگام فرمان دادن به کودک از دستورات واضح و روشن استفاده کنید.
هیچگاه کلّی صحبت نکنید؛ اگر کاری از فرزندتان میخواهید، فرمان خود را به قسمتهای کوچکتر تقسیم کنید و به او بگویید.
مثلاً به جای اینکه بگویید: «اتاقت را مرتّب کن»، بگویید: «کتابهایت را در قفسه بگذار و اسباببازیهایت را در جای مخصوص خود قرار بده» و مواردی شبیه به این ... .
همچنین هنگام آموزش دادن مهارتها به فرزندتان، مرحله به مرحله برای او توضیح دهید، مثلاً مراحل مسواک زدن که باید به چند قسمت تقسیم شود:
و ... .
به همین ترتیب سایر کارها را به فرزندتان آموزش دهید.
در پایان والدین باید توجّه داشته باشند که رعایت این نکات در مراحل رشد کودک بسیار مفید خواهد بود. البته با توجّه به تیپ شخصیتی کودک و پایة ژنتیکی او ممکن است در برخی مواقع والدین در انجام این کارها با مشکل مواجه شوند و پاسخ مناسب خود را دریافت نکنند که در این حالت بهترین راه مراجعه به روانشناس است تا کودک مورد یک سنجش همهجانبه قرار گیرد و مشاور بتواند علل زیربنایی مشکل کودک را بیابد و برای رفع آن، راهکارهای مناسب و درخور را پیشنهاد کند.

 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
شنا یکی از مهمترین ورزشهاست و در دوران بارداری مهمتر از دیگر ورزشها نیز محسوب میشود. خوبی این ورزش در این است که هیچ فشار، استرس و کشش اضافی را در هنگام ورزش به بدن تحمیل نمیکند، از بدن در برابر وزن محافظت میکند و از صدمه و رگبهرگ شدن عضلات نیز پیشگیری میکند. آب، بدن را خنک نگه میدارد و از ورم جلوگیری میکند. همچنین در ماههای گرم تابستان، میتواند در برابر گرما اثر محافظتی داشته باشد و احساس خنکی بیاورد. اگر شما پیش از بارداری به صورت منظّم شنا میکردهاید، میتوانید پس از بارداری نیز بدون تغییر چندانی به شنا ادامه دهید.
شنا ورزشی خارقالعاده است، زیرا سبب بهکارگیری هر دو گروه ماهیچههای بلند دست و پا میشود. این ورزش تمرینی برای دستگاه قلبی- عروقی به شمار میرود و احساس بیوزنی را نیز به همراه دارد. همچنین در دوران بارداری بیخطر است و میتواند ترکیبی ایدهآل از ایروبیک و آرامسازی (ریلاکسیشن) باشد.
کالج آمریکایی مامایی و زنان (ACOG) اعلام کرده است که هر خانم باردار میتواند بهطور متوسّط سی دقیقه در روز یا بیشتر فعّالیت ورزشی متوسّط داشته باشد و این در صورتی است که به دلایل پزشکی، از انجام فعّالیتها و حرکات ورزشی معاف نشده باشد و یا محدودیتی برای انجام آن نداشته باشد. ورزشهای مناسب و بدون خطر برای دوران بارداری ورزشهایی هستند مانند پیادهروی، شنا، تمرینهای کششی، تمرینات تنفّسی و آرامسازی، کلاسهای ایروبیک سبک، حرکات موزون یوگا و آکوا یوگا و ... .
بارداری سبب تغییراتی در بدن میشود. برخی از این تغییرات روی توانایی ورزش کردن تأثیر میگذارند، امّا بیشتر این تغییرات، پس از زایمان به حالت طبیعی برمیگردند. از طرفی هورمونهای مترشّحه در دوران بارداری -که سبب شل شدن تاندونهای نگهدارندة مفصلها میشوند- منجر به تحرّک بیشتر مفاصل و در نتیجه افزایش خطر صدمه و آسیب به آنها نیز میشوند. در دوران بارداری، برونده قلبی (CO) بین سی تا پنجاه درصد افزایش مییابد.
فایدههای کلّی ورزش در دوران بارداری سبب میشود که آن را به خانمها در این دوران توصیه کنیم. این فواید عبارتاند از:
همچنین ممکن است در پیشگیری از دیابت بارداری و درمان آن مفید باشد.
اگر پیش از بارداری شنا میكردید، میتوانید در دوران بارداری نیز با احتیاط بیشتری به آن ادامه دهید. ولی اگر در بارداری برای اولین بار تصمیم به شنا كردن گرفتهاید، از سه ماهة دوم و آرامآرام این كار را شروع كنید.
در هنگام بارداری میتوانید سه بار در هفته شنا کنید. مدّت زمان شنا کردن سی دقیقه است که بهتر است دقایقی (پنج تا ده دقیقه) را به گرم کردن و آمادگی اختصاص دهید و تقریباً به همین اندازه پس از تمرینات شنا به خنک کردن بدن با نرمش ملایم بپردازید. بهتر است پس از هر پانزده دقیقه شنا، پنج دقیقه استراحت داشته باشید. هنگام ورود به استخرهای بالای زمین، از طریق نردبانهای ورودی - خروجی، با ایمنی و احتیاط لازم حرکت کنید، زیرا سقوط از نردبان، یکی از علل اساسی صدمه در این نوع استخرهاست.
اگر شما در سه ماهة نخست بارداری هستید ...
اگر انرژی لازم را دارید، روزانه میتوانید سی دقیقه شنا کنید. شنای صبحگاهی در سه ماهة اول، با احساس تهوّع صبحگاهی مقابله میکند و شما را برای بقیة روز شاد و پرانرژی خواهد ساخت. تأکید میشود که آب و نوشیدنی کافی را با نوشیدن تقریباً 235 میلیلیتر (8 اونس) هر بیست دقیقه در حین شنا کردن دریافت کنید و 8 اونس دیگر نیز پس از پایان شنا بنوشید.
اگر در سه ماهة دوم بارداری هستید ...
در سه ماهة دوم بارداری با رشد جنین و افزایش سنّ بارداری نیازی به کم کردن مدّت شنا نیست. احتمالاً نیازی به تغییر برنامة شنا هم وجود ندارد، مگر اینکه تغییرات خاصّی پیش آمده باشد که باید با پزشک مشاورتان در میان بگذارید. توصیه میشود که در این دوران از مایوی مخصوص دوران بارداری استفاده کنید تا شنا راحتتر باشد.
اگر در سه ماهة سوم بارداری هستید ...
آب از مفصلها و تاندونها در هنگام ورزش حمایت و از صدمات پیشگیری میکند. دوباره یادآوری میکنیم که آب از گرمای زیاد نیز پیشگیری میکند. بسیاری از خانمهای باردار از شنا و بیشتر آنان از احساس سبکی و بیوزنی در آب، بهویژه در سه ماهة سوم لذّت میبرند. شنای ایروبیک میتواند انجام ورزش ایروبیک را امنتر و بیخطرتر سازد، زیرا آب میتواند برای مفاصل شما مانند ضربهگیر عمل کند.
با مشاهدة هر یک از نشانههای زیر در هنگام شنا کردن، آن را متوقّف و برای بررسیهای بیشتر به پزشک مشاور خود مراجعه کنید:
خونریزی از واژن، سرگیجه یا احساس از هوش رفتن، کوتاه شدن تنفّس، درد قفسة سینه، سردرد، ضعف عضلانی، درد ساق پا و ورم آن، انقباض رحم، کاهش حرکات جنین، خروج آب از واژن و ... .
در مواردی خاص باید از انجام ورزش اجتناب کرد یا حتماً با نظر پزشک اقدام به این کار کرد. این موارد عبارتاند از:
احتمال سقط جنین که همراه با خونریزی در سه ماهة اول باشد، حاملگیهای چندقلویی، بیماری قلبی و ریوی شدید، احتمال زایمان زودرس که با کوتاه شدن طول دهانة رحم همراه است.
زنان غیرفعّال میتوانند با اطمینان و بهتدریج ورزش ایروبیک مانند پیادهروی، دوچرخهسواری و شنا را در طول بارداری آغاز کنند، امّا از فعّالیتهایی که در آن خم شدن، پریدن، دویدن و پیچیدن و احتمال آسیب وجود دارد، باید پرهیز شود. از شیرجه زدن در آب، رفتن به مکانهای با ارتقاع زیاد و اکسیژن کم، شنا در آب بسیار گرم یا بسیار سرد یا اسکی روی آب هم خودداری کنید.
منع مطلق انجام ورزش در حین حاملگی شامل موارد زیر است:
خونریزیهای رحمی، مشکلات جنینی، بیماریهای قلبی، سابقة سقط یا زایمان زودرس بیش از یکبار، فشار خون حاملگی، دیابت و بیماری کلیوی کنترلنشده.
پژوهشهایی که رابطة بین آب کلردار و ناهنجاریهای نوزادی را نشان دهد، وجود ندارد. به هر حال باید بیشتر نگران باکتریها و میکروبهای موجود در آب ضدّ عفونی نشده بود تا کلر موجود در آب. در واقع رفتن به استخرهایی که با کلر ضدّ عفونی نشدهاند، خطر در معرض عفونت قرار گرفتن را بیشتر میکند. پس تا هنگامی که موادّ شیمیایی موجود در استخر کنترل میشود، مشکلی به وجود نخواهد آمد. هیچگونه مدرک و سند قطعیای در دسترس نیست که نشان دهد کلر موجود در آب (در استخر دارای میزان کلر مناسب) تأثیری منفی بر سلامت خانم باردار یا جنین او میگذارد.
برخی پزشکان در بررسیهای خود اظهار داشتهاند که قرار گرفتن در معرض موادّ شیمیایی پاککنندة موجود در آب استخر میتواند بر سیستم ایمنی جنین تأثیر بگذارد و او را در برابر شرایطی از قبیل اگزما، آسم و تب یونجه آسیبپذیر کند. به گفتة پزشکان مادران بارداری که در این دوره مرتّب شنا میکنند، بیشتر، فرزندان خود را در معرض خطر ابتلا به آلرژی و بیماریهای پوستی قرار میدهند. با وجود این به زنان باردار توصیه میشود که تا اثبات دقیق این ادّعا فعّالیتهای بدنی و شنا را در این دوران در نظر داشته باشند.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
یکی از نگرانیهای والدین در مورد فرزندانشان، زمان راه رفتن و حرف زدن آنهاست. از موقعی که بچّهها چهار دست و پا راه میروند، مادران لحظهشماری میکنند تا فرزند آنها اولین گام خود را بردارد. گاهی پدر و مادرها صبرشان کم است و وقتی قدری فرزند آنها دیرتر راه بیفتد، باعث نگرانی آنان میشود. خیلی از بچّهها نخستین بار حدود هشت تا دوازده ماهگی، خود را بالا میکشند و تقریباً بدون کمک میایستند و زمان کوتاهی بعد از آن، اولین گام خود را برمیدارند. امّا گاهی پیش میآید که این قدمها کمی تأخیر دارد. خانوادههای عزیز زمانی باید نگران تأخیر در راه افتادن فرزند خود شوند که فرزند آنان تا هجده ماهگی هنوز نخستین قدمها را برنداشته است. بچّهها بهطور طبیعی در دوازده ماهگی با کمک پدر و مادر میتوانند چند قدم بردارند.
در پانزده ماهگی بهطور مستقل راه میروند؛ اگرچه ممکن است بعد از چند قدم زمین بخورند. روند تکامل کودکان تقریباً مشخّص است، امّا این سرعت تکامل برای کودکان مختلف، حتّی در یک خانواده ممکن است متفاوت باشد. در روند طبیعی تکامل، یک کودک در هجده ماهگی باید بتواند بایستد و چیزی را از روی زمین بردارد و یا با کمک نرده از پلّهها بالا برود و در دو سالگی بهتنهایی بدود.
گاهی بعضی از کودکان در رسیدن به این مراحل تأخیر دارند، امّا جای نگرانی نیست، زیرا عوامل متعدّدی باعث این تأخیر میشوند. تأخیر در تکامل سیستم عصبی حرکتی، اختلال در یادگیری به دلیل تأخیر در بقیّة موارد تکامل، مثلاً کودک دیر توانسته گردن خود را نگه دارد، دیر نشسته و دیر شروع به چهار دست و پا رفتن کرده است، در نتیجه دیر راه افتادن در این کودک دور از انتظار نیست. در صورتی که این مشکل زمینة ژنتیک نداشته باشد و بیماری خاصّی باعث آن نشده باشد، معمولاً با کاردرمانی میتوان به بهبود این روند کمک کرد.
زمان راه رفتن کودک، اغلب به ژنتیک او وابسته است. خیلی زود یا خیلی دیر راه رفتن کودک، کاملاً با ژنتیک خانوادة او ارتباط دارد. پس زمان راه رفتن یک کودک حول و حوش زمانی است که مادر یا پدر او راه رفتن را آغاز کرده است.
گاهی بعضی مشکلات عضلانی و یا استخوانبندی باعث دیر راه افتادن بچّهها میشود. بیماریهای نادری مثل فلج اطفال، سندرم دان و یا دیستروفی عضلانی -که در این بیماری بهطور مادرزادی عضلات کودک تحلیل میرود- زمینة تأخیر راه رفتن را بهوجود میآورد.
در نهایت باید گفت که اگر کودک بهغیر از راه افتادن، در بقیّة موارد تکامل، سالم باشد، زمینة ژنتیک نداشته باشد، از نظر اختلالات مفاصل لگن، اندامها و مشکلات عضلانی بررسی شده و سالم باشد و اختلالاتی مانند عقبماندگی ذهنی نداشته باشد، مادر و پدر کودک نباید نگران دیر راه افتادن کودکشان باشند و این مشکل دیر یا زود برطرف میشود.
شرایط طبیعی تکامل حرکتی در کودکان عبارت است از:
برای آماده کردن کودک برای راه رفتن وسایل زیادی وجود دارد، امّا باید دو نکته را در نظر گرفت:

 دکتر رکسانا راستروان - متخصّص بیهوشی
دکتر رکسانا راستروان - متخصّص بیهوشی
بارداری یکی از شیرینترین و در عین حال سختترین دورههای زندگی مادران است؛ ماههایی که با عشق و امید سپری میشود تا نوزادی سالم و سرحال به جمع خانواده بپیوندد، امّا آنچه از همان روزهای اول فکر و ذهن مادران را بیشتر درگیر میکند، انتخاب روش زایمان است.
بیشتر خانمها میدانند که زایمان طبیعی روش بهتر و مناسبتری است و هم به نفع خودشان و هم به نفع جنینشان خواهد بود، امّا ترس از درد و نگرانی از شرایط حین زایمان موجب میشود که به سزارین روی آورند و فکر زایمان طبیعی را از سر خارج کنند. این در حالی است که متخصّصان تأکید میکنند که زایمان طبیعی بهترین روش است و فقط در مواردی خاص باید از سزارین کمک گرفت. از نظر پزشکان زایمان طبیعی با ساختار بدن مادر سازگار و هماهنگ است و عوارض کمتری برای او و نوزاد ایجاد خواهد کرد.
شروع زایمان با انقباضات رحمی و درد ناشی از آن همراه است. در واقع «درد» پیامی است که اعلام میکند: «زایمان در حال شروع شدن است». زایمان را به سه مرحلة اساسی تقسیم میکنند: مرحلة اول با انقباضات رحمی شروع میشود که با درد همراه است. در این مرحله انقباضات رحمی سبب چرخش جنین و حرکت آن به سمت پایین، یعنی کانال زایمان میشود. همچنین با انقباضات رحمی و نزول جنین، گردن رحم باز میشود و نهایتاً به قطر حدود ده سانتیمتر میرسد. در اینجا مرحلة اول به پایان میرسد.
پس از باز شدن کامل گردن رحم، مرحلة دوم آغاز میشود که جنین در کانال زایمانی به سمت پایین میآید و با ادامة انقباضات رحمی نهایتاً خارج میشود. خروج جنین پایان مرحلة دوم زایمانی است. مرحلة سوم نیز -که مرحلة پایانی است- از خروج جنین تا خروج جفت را شامل میشود.
تلاش برای کاهش درد زایمانی به زمانهای بسیار دور و فرهنگهای کهن مثل مصر، چین و یونان باز میگردد. اقدامات زایمان بدون درد مدرن مربوط به آقای جیمز سیمپسون، پزشک اسکاتلندی است که در سال 1847 در دو مورد زایمان با استفاده از کلوروفورم موفّق شد که درد زایمان را کاهش دهد. سپس در سال 1853 از کلوروفورم برای بیدرد کردن زایمان هشتم ملکة ویکتوریا استفاده کرد.
امروزه از روشهای مختلفی برای کنترل و کاهش دردهای زایمانی استفاده میشود که خانمها میتوانند از آنها بهره ببرند. به عنوان نمونه به کمک تکنیکهای ریلکس کردن بدن، میتوان به بیمار کمک کرد که آرامش بیشتری داشته باشد و به کمک تکنیکهای ذهن و بدن، اضطراب کمتری را تجربه خواهد کرد. علاوه بر این با استفاده از تکنیکهای تنفّسی نیز میتوان درد زایمان را تا حدّی کاهش داد.
با استفاده از مخدّرها -که بهترین داروهای ضدّ درد محسوب میشوند- یا به کمک داروهای بیحسّی موضعی نیز میتوان درد زایمان را کاهش داد. بیدردی به کمک گازهای استنشاقی نیز روش دیگری است که میتوان از آن استفاده کرد. استفاده از مخدّرها شاید بهترین روش باشد، امّا این روش به دلیل اینکه میتواند باعث بروز مشکلات تنفّسی برای مادر و جنین شود و ممکن است پس از تولّد، نوزاد را دچار عوارض مخدّر کند، روش چندان مناسبی محسوب نمیشود. بنابراین تا جایی که امکان دارد، باید استفاده از مخدّرها را کنار گذاشت و از روشهای دیگر کمک گرفت.
داروهای بیحسّی موضعی را میتوان بهطور موضعی در بافتهای اطراف مجاری زایمانی تزریق کرد، ولی روش بهتر، تزریق این مواد کنار نخاع مادر است. با انجام چنین کاری انتقال درد از رشتههای عصبی به نخاع مختل شده و در نتیجه، دردی منتقل و احساس نمیشود.
شرایط خانم باردار برای زایمان بیدرد
برای اقدام به زایمان بدون درد بیمار باید حتماً در فاز فعّال مرحلة اول زایمانی باشد، بهطوری که در خانمی که اولین زایمانش است، گردن رحم حدود پنج سانتیمتر و در خانمهای دیگر -که چندمین زایمانشان است- حدود چهار سانتیمتر باز شده باشد. علاوه بر آن منعی برای زایمان طبیعی مثل عدم تناسب اندازة سر نوزاد با اندازة لگن مادر، قرارگیری غیرطبیعی جنین از جمله تولّد از طریق دست، پا، شانه و ...، همچنین منعی برای بهکارگیری روشهای بیحسّی از ناحیة کمر وجود نداشته باشد، از جمله اختلالات انعقاد خون و عفونت در محلّ تزریق.
بهترین روش برای زایمان بیدرد
همان طور که گفته شد، زایمان بیدرد روشهای مختلفی دارد، بنابراین مهم است بدانیم کدام روش تأثیر بیشتری دارد و عوارض آن کمتر است. تکنیک بیحسّی اپیدورال در میان دیگر روشهای زایمان بدون درد، تأثیر بهتر و عوارض کمتری دارد. در این روش یک لولة باریک به نام کاتتر اپیدورال در کنار نخاع قرار میگیرد. این لوله بهطور مستقیم با نخاع تماس ندارد و در ناحیة اطراف نخاع است و با تزریق داروی بیحسّی بر نخاع تأثیر میگذارد و بیمار درد را احساس نمیکند. در این روش ترکیبی از داروهای بیحسّی موضعی با مقدار بسیار کم استفاده میشود تا فقط روی رشتههای عصبی مربوط به درد تأثیر بگذارد و رشتههای حرکتی را مختل نکند، چراکه انقباضات رحم حین زایمان همچنان باید ادامه داشته باشد.
اگر بنا به دلایلی روند زایمان خوب پیش نرود و مشکلاتی ایجاد شود، این امکان وجود دارد که به کمک این کاتتر و با استفاده از غلظتهای بالاتر داروها، بیحسّی عمیقتری برای بیمار ایجاد کنیم تا عمل جرّاحی برای او انجام شود. پس از عمل نیز تا زمانی که بیمار در بیمارستان حضور دارد، از طریق کاتتر میتوانیم بیدردی بعد از عمل را برایش ایجاد کنیم.
بیحسّی اپیدورال
همان طور که ذکر شد، روشهای مختلفی برای زایمان بدون درد وجود دارد، امّا روش بیحسّی اپیدورال تأثیر بهتر و عوارض کمتری دارد. در این روش ابتدا بیمار باید آماده شود. در این مرحله توضیحات لازم در مورد مراحل زایمان و نیز تکنیک بیحسّی به مادر باردار داده میشود. پس از اخذ رضایتنامة کتبی از خانم باردار و همسرش، ابتدا چهارصد تا پانصد میلیلیتر سرم نمکی یا سرم رینگر از طریق وریدی تزریق میشود. سپس در حالت نشسته یا خوابیده به پهلو و با بیحسّی موضعی یک لولة باریک به نام کاتتر اپیدورال را از ناحیة کمر وارد فضای اطراف نخاع میکنند. این لولة باریک وارد نخاع نمیشود، بلکه نوک آن وارد چربی اطراف نخاع میشود و به این ترتیب با تزریق داروی بیحسّی، اعصابی که از نخاع خارج میشوند و از این ناحیه عبور میکنند، بیحس میشوند. در این روش این لوله در پشت بیمار قرار دارد و وی میتواند حتّی در مراحل پیشرفت زایمانی راه برود.
نخاع صدمه میبیند یا خیر؟
بعضی از خانمها زایمان بدون درد را با بروز کمردردهای شدید پس از زایمان و مشکلات نخاعی مرتبط میدانند و تصوّر میکنند که همیشه چنین مشکلاتی برای مادر ایجاد خواهد شد. برای همین تصمیم میگیرند که به جای استفاده از این روش، سزارین را انتخاب کنند.
کاتتر اپیدورال وارد نخاع نمیشود و تنها در فضای اطراف نخاع قرار میگیرد. از طرف دیگر، نخاع در مهرههای به نخاع منتفی میشود. اغلب مردم روشهای مختلف زایمان بدون درد را با نام بیحسّی نخاعی میشناسند و تفاوتی میان انواع مختلف آن قائل نمیشوند. در یکی از روشهای بیحسّی که دارو داخل مایع مغزی- نخاعی تزریق میشود، افراد بیشتر دچار سردرد و کمردرد خواهند شد که در روش بیحسّی اپیدورال این عارضه اتّفاق نمیافتد.
کمردردهایی که در دوران بارداری ایجاد میشود، بیشتر ناشی از علل دیگر مانند تحمّل وزن جنین است که مادر باید چند ماهی آن را همراه خودش حمل کند. در نتیجه در مادرانی که ماهیچههای اطراف ستون مهرههای آنها ضعیفتر است، فشار بیشتری ایجاد شده و دچار کمردرد بیشتری میشوند. بنابراین توصیه میشود که خانمها قبل از بارداری یا در ماههای اول بارداری ورزشهایی را انجام دهند که کمک میکند این ماهیچهها قویتر شوند و مادر وزن جنین را بهتر تحمّل کند.
عوارض احتمالی اپیدورال
عارضة بسیار نادر سوراخ شدن پردة اطراف نخاع (سخت شامه) است که با سوراخ شدن آن احتمال بروز سردرد وجود دارد، ولی خوشبختانه با اقدامات پیشگیرانه و حفاظتی قابل کنترل است.
در مورد کمردرد احتمالی باید گفت که در یک زایمان طبیعی نیز، حتّی بدون بهکار بردن هیچ تکنیکی، احتمال کمردرد ده تا هجده درصد است و با اجرای این تکنیک این میزان افزایش پیدا نمیکند. کمردرد پس از زایمان علل دیگری دارد از جمله: افزایش وزن حین حاملگی، سابقة کمردرد قبلی، سنّ پایین و فشرده شدن اعصاب بین سر نوزاد و لگن مادر. برای پیشگیری از بروز کمردرد بهتر است به هنگام جابهجا کردن بیمار دقّت بیشتری کرد و در دوران بارداری و پس از زایمان ورزشهایی برای تقویت عضلات اطراف ستون مهرهها انجام داد.
عوارض جنینی
مطالعات وسیعی در این زمینه انجام شده است. تنها در تعداد بسیار کمی از آنها افزایش زمان مرحلة دوم زایمان به میزان بیست تا چهل درصد گزارش شده است که البته زمان بسیار طولانیای هم به نظر نمیرسد. این در حالی است که در روش سزارین خطرات عمدهای مادر را تهدید میکند، از جمله خطر استفراغ در حین بیهوشی و بازگشت محتویات معده به مجاری هوایی و ریه که میتواند باعث خفگی، عفونت و عوارض جبرانناپذیری شود.
سزارین یا زایمان بدون درد؟
وقتی که مزایای زایمان بدون درد مشخّص میشود، باز هم بعضیها فکر میکنند که بهتر است سزارین را انتخاب کنند چون روشی شناختهشدهتر است. آنها باور دارند که سزارین با تمام عوارض و معایبی که دارد، از زایمان بدون درد کمعارضهتر خواهد بود.
یکی از مزایای زایمان بدون درد کاهش تقاضا برای انجام سزارینهای غیرضروری است. در حال حاضر درصد زیادی از خانمها برای فرار از درد زایمان از پزشک خود تقاضای استفاده از روش سزارین را میکنند. علاوه بر این در حاملگیهای پرخطر مثل مادر مبتلا به بیماریهای قلبی، مسمومیت و فشار خون حاملگی میتوان با حذف درد، آثار منفی زایمان را روی سیستم قلب و عروق مادر کاهش داد.
اگر مادران بهخوبی با پزشک همکاری کنند، زایمان بدون درد روشی بسیار عالی و مناسب است. استفاده از این روش در مقایسه با سزارین عوارض کمتری برای مادر ایجاد خواهد کرد و حتّی لازم نیست در بیمارستان بستری شود. از طرف دیگر با این روش هنگام عبور جنین از کانال زایمانی به او کمک میشود که وضع قلبی، عروقی و ریوی بهتری داشته باشد. بنابراین در صورتی که متخصّص زنان و زایمان استفاده از روش زایمان بدون درد را برای مادر پیشنهاد کند، بهتر است خانمها به جای سزارین به این روش روی آورند و بیدلیل جرّاحی نکنند.
برتریهای زایمان بدون درد در مقایسه با زایمان طبیعی
با بروز درد یکسری موادّ شیمیایی در بدن آزاد میشود. این مواد تأثیر منفی و مخرّبی بر روند انقباضات دارد. با حذف این عوامل میتوان انقباضات هماهنگتر و مؤثّرتری داشت. در واقع میتوان مرحلة اول زایمان را تسریع کرد. علاوه بر این حذف درد با فراهم کردن شرایط روحی بسیار مناسبتر، مادر را در فرایندهای بعد از زایمان و ارتباط با نوزاد، آمادهتر میکند.
نقش متخصّص بیهوشی
متخصّص بیهوشی با توضیحات کافی و متناسب با فرهنگ بیمار، وی را از فرایند زایمان و نیز روش زایمان بدون درد آگاه میکند. پس از آنکه متخصّص زنان و زایمان آغاز روند زایمان را تأیید کرد، متخصّص بیهوشی تکنیک تعبیة کاتتر اپیدورال را در ناحیة کمر به اجرا درمیآورد و تزریق داروی بیحسّی را انجام میدهد و تا انتهای زایمان وضع عمومی، بیدردی و علائم حیاتی بیمار را تحت نظر دارد. این روش نیاز به تزریقات مکرّر دارد و لازم است متخصّص بیهوشی ده تا بیست دقیقه پس از هر تزریق علائم حیاتی بیمار مثل ضربان قلب، فشار خون و تنفّس بیمار را دقیقاً تحت نظر داشته باشد.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
در اوایل بارداری، اغلب زنان از خستگی و تمایل زیاد به خوابیدن شکایت میکنند. این مشکل ممکن است ناشی از اثر خوابآور هورمونهای حاملگی، بهخصوص پروژسترونها باشد. خستگی و خواب غیرکافی ممکن است به دنبال تهوّع و استفراغهای شدید در ماههای اوایل بارداری تشدید یابد. همچنین در طول بارداری الگو و فرم خواب دچار تغییراتی میشود، بهطوری که مدّت خواب عمیق(REM) کم شده و خواب(Non-REM Sleep) افزوده میشود و خانم باردار نميتواند خواب کافي و بدون وقفهاي در شب داشته باشد. این موضوع باعث میشود با اینکه کلّ طول مدّت خواب شبانه در زنان باردار مشابه زنان غیرباردار است، امّا اغلب زنان باردار از اختلالات خواب به صورت اشکال در به خواب رفتن، بیدار شدنهای مکرّر، کاهش خواب شبانه و کاهش کیفیت خواب شکایت کنند.
این اختلالات بیشتر به دلیل تغییرات روانی و جسمانیای است که در زنان باردار به وجود میآید و تا آخرین ماه بارداری ادامه دارد. احساس خستگی، تغییرات خلقوخو، سردرد، سوزش سر دل، نیاز مکرّر به ادرار کردن، دردهای پراکنده در اندامها و نیز درد کمر و شکم، تنگی نفس و تغییرات وسیع دیگری که در فیزیولوژی بدن در زمان بارداری اتّفاق میافتد، همگی میتوانند روی خواب تأثیرگذار باشند.
مهمترين دليل نداشتن خواب کافي در اين دوران افزايش اندازة جنين است که وضع و فرم مادر را براي خوابيدن دچار مشکل ميکند، براي مثال اگر مادر باردار قبلاً عادت به خوابيدن به پشت يا شکم داشته، مدّتها زمان لازم دارد تا به وضع جديد و خوابيدن به پهلو عادت کند. بهعلاوه جابهجا شدن و تغيير حالت در بستر نيز سختتر ميشود.
استرس هم ممکن است در اختلال خواب مؤثّر باشد. ممکن است بعضی از مادران در مورد سلامت جنین خود، نحوة زايمان و تواناییشان برای مادر شدن اضطراب داشته باشند.
اشکالات خواب از حدود هفتة دوازدهم بارداری شروع میشود و تا حدود دو ماه پس از زایمان ادامه مییابد و بیشترین میزان این اختلال در دوران پس از زایمان مشاهده میشود که میتواند در ایجاد اندوه و افسردگی پس از زایمان در بعضی از خانمها نقش داشته باشد. باورهای سنّتی و عامیانهای دربارة دوران بارداری وجود دارد، مانند اینکه زن باردار هرگز نباید به پشت یا همان طاقباز بخوابد و اگر بخوابد ضربهای به جنین وارد میشود. پیچیدن بند ناف دور گردن جنین نیز پایة علمی ندارد.
بهترین حالت خوابیدن در دوران بارداری
در دوران بارداری بهترین حالت خواب، خوابیدن به پهلو است؛ یعنی میتوانید به پهلوی راست و یا به پهلوی چپ بخوابید، ولی بین این دو حالت، خوابیدن به پهلوی چپ بهتر است. همچنین بهتر است پاها را کمی درون سینه جمع کنید و بین زانوها یک بالش قرار دهید.
به پهلوی راست خوابیدن در سه ماهة اول و دوم بلامانع است، زیرا حجم رحم آنقدر بزرگ نیست که به عروق و وریدهای تحتانی مادر فشار وارد کند یا اختلالی در بازگشت خون ایجاد کند، هر چند که به معده و دیافراگم فشار وارد میکند.
توصیه میشود که مادران باردار از ایستادنها، نشستنها و بهطور کلّی قرار گرفتن طولانی در یک حالت بپرهیزند و هر نیم ساعت یکبار تغییر حالت دهند.
برای خونرسانی به جفت بهترین حالت، خوابیدن به پهلوی چپ است، ولی در خانم بارداری که هیچگونه مشکلی ندارد، در سایر حالتها نیز خونرسانی به جفت انجام میشود. بنابراین ضرورتی برای خوابیدن مداوم به پهلوی چپ وجود ندارد و فقط در شرایط استثنایی و خاص از سوی پزشک این حالت تجویز میشود، مثلاً در صورتی که فشار خون مادر بالا باشد یا جنین رشد طبیعی نداشته باشد. با توجّه به تغيير کيفيت خواب در دوران بارداري، زن باردار مجاز به استفاده از داروهاي غيرتجويزي و يا گياهان دارويي براي بهبود کيفيت خواب در اين دوران نيست.
راهکارهايي براي راحت خوابيدن در دوران بارداري
خوابیدن به پهلوی چپ برای خونرسانی به جفت بهترین حالت است، امّا اگر هنگامی که بیدار شدید، خود را در حالت طاقباز در موقع خواب مشاهده کردید، این واکنش بدن شما بوده است و خیلی نگران نشوید.
رعایت برنامة زمانی منظّم برای رفتن به بستر و بیدار شدن از خواب:

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
این روزها در بیشتر خانوادهها، بهموقع خوابیدن بچّهها به یك آرزو تبدیل شده و خوابیدن كودكان رأس ساعت 9 شب، تنها در كتابها خوانده میشود، حتّی مرز بدخوابی بچّهها تا جایی گسترش یافته است كه آنها دیرتر از پدر و مادرشان به خواب میروند. مشكلات مربوط به خواب كودكان اگر ریشة روانی یا فیزیكی خاصّی نداشته باشد، باید بهطور جدّی مورد توجّه، ریشهیابی و اصلاح قرار گیرد، چراكه خواب یكی از ضروریترین نیازهایی است كه نقش آن در رشد كودكان بسیار مهم است.
زمان خواب كودك، اگر با دقّت و هوشمندی والدین بهدرستی و به صورت الگوی قابل اجرا درآید، میتواند برای كودك اوقات شیرینی باشد و در غیر این صورت، هراس و نگرانی زیادی را برای كودك همراه دارد و او را وادار به مقاومت میكند.
الگوی خواب درست برای كودك
والدین باید سعی كنند که الگوی منظّمی را برای ساعات خواب و بیداری كودك ارائه كنند، یعنی نباید زمانی كودك را ساعت هشت شب و زمان دیگر ساعت یك نیمهشب به رختخواب بفرستند. همچنین باید محرّكهای هیجانآور مانند تماشای برنامههای مهیّج تلویزیونی و بازیهای پرسروصدا را در ساعت نزدیك به خواب برای كودك محدود كرد.
چرا كودك بدخواب میشود؟
مواردی چون خواب، تغذیه، تحرّك و آرامش كودك بیشتر وابسته به سرشت و ذات اوست و ممكن است چندان به عوامل محیطی بستگی نداشته باشد، امّا عوامل محیطی میتواند بر آن تأثیر بگذارد. از چهار سالگی به بعد ممكن است یكی از مشكلات خواب كودكان مربوط به دیدن كابوسهایی با موضوع جدایی، دزدی، حملة حیوانات، تصادف و سقوط باشد.
بعضی از بچّهها از نظر سرشتی كودكان سخت و دشواری هستند؛ آنها بد غذا میخورند، خواب كم و سبكی دارند، زیاد گریه میكنند و ناآرام و بیقرارند. مادر، خود را در مدیریت مسائل چنین كودكی مستأصل میبیند. این كودكان با كوچكترین سروصدا و محرّك محیطی از خواب بیدار میشوند و مادر ساعات زیادی را صرف تكان دادن نوزاد روی پا یا بغل گرفتن و چرخاندن او میكند تا کودک دوباره به خواب رود.
بچّههای چهار تا پنج ساله معمولاً دوست دارند در تمام مراسم شبانة خانواده شركت كنند؛ پابهپای والدین بیدار بمانند و آخرین سریالهای تلویزیون را تماشا كنند. مدام اصرار میكنند كه زمان خواب آنها را به تعویق بیندازند، همچنین با درخواستهایی چون یك لیوان آب، یك قصّه و خواندن یك كتاب داستان دیگر، تمایل خود را برای بیدار ماندن نشان میدهند. این كودكان در مقابل خوابیدن در اتاق خودشان مقاومت میكنند و در صورت جدا خوابیدن دچار ترس، اضطراب و بدخوابی میشوند.
كودك را برای جدا خوابیدن آماده كنید.
بهتر است از همان ابتدای تولّد، محلّ خواب كودك مشخّص باشد و هر زمان كه كودك گریه كرد و برای شیر خوردن بیدار شد، مادر كودك را از تخت حفاظدار خارج كند، به او شیر دهد. سپس مجدّد او را بخواباند. كودكانی كه زیاد بدقلق نیستند، معمولاً به این روش عادت میكنند. در ابتدا با توجّه به اینكه حجم معدة نوزاد كوچك است، نیاز است هر سه ساعت یكبار شیر بخورد، بهتدریج كه حجم معده بزرگتر و خواب كودك تنظیم شد، بسیاری از كودكان حداقل پنج تا شش ساعت را در شب بهراحتی میخوابند.
اكثر مادران، بهخصوص در چند ماه اول تولّد برای اطمینان خاطر از وضع كودك، ترجیح میدهند که نزد او بخوابند تا از شرایط مختلف كودك آگاه باشند، امّا به نظر میرسد بهخصوص بعد از یك سالگی این اطمینان خاطر وجود دارد كه كودك تنها بخوابد، امّا هر زمان كه كودك بیدار شد و گریه كرد، سراغ او بروند. چنانچه میخواهیم كودكان بزرگتر عادت خوردن شیر را در ساعات میانی شب ترك كنند، بهتر است مادر بلافاصله كه كودك نق زد، سراغ او نرود؛ بسیاری از كودكان غلتی میزنند و مجدّد به خواب میروند. البته باید در نظر داشت كه همیشه كارها به همین راحتی نیست و مدیریت خواب و تغذیة برخی از كودكان نیاز به زمان و شكیبایی والدین و ترفندهای خاصّی دارد.
تشویق و صداقت والدین
اگر والدین به هر دلیل موفّق نشدهاند که كودك را جدا از خود بخوابانند، باید هر چه زودتر اقدام كنند و حتماً كودك باید در اتاق خودش بخوابد. پدر یا مادر میتوانند در اتاق كودك بخوابند، برای او قصّه بگویند، كتاب داستان بخوانند تا او بخوابد. سپس اتاق او را ترك كنند، امّا نباید اجازه دهند كودك در اتاق آنها بخوابد.
به نظر میرسد پس از دو سالگی -كه روند اضطراب جدایی كودك رو به كاهش است- این مسئله راحتتر پیش برود. بدیهی است برای همكاری كودك حتماً باید تشویق متناسب با سنّ او انجام شود. در صورتی كه والدین پس از به خواب رفتن كودك میخواهند اتاق او را ترك كنند، نباید به دروغ بگویند كه تا صبح نزد او میخوابند.
یك فاصلة زمانی را بین شام و ساعت خواب كودك در نظر بگیرید. مصرف غذاهای سنگین و نوشیدنیهای زیاد بلافاصله قبل از خوابیدن مانع از خواب خوب و راحت میشود. تنظیم نور و دمای اتاق كودك بین هجده تا بیست درجه نیز باید مورد توجّه قرار گیرد.
وقتی مراجعه به روانپزشك ضروری است!
مشورت با روانپزشك اطفال در زمینة بدخوابی كودكان در چند مورد ضروری است: وقتی كودك بهطور مكرّر كابوس میبیند، در برابر جدا خوابیدن از والدین مقاومت نشان میدهد و جدایی، او را دچار اضطراب و بیخوابی و به تبع آن چسبندگی زیاد در طول روز به مادر میكند و همین طور وقتی كه كمخوابی با سایر مشكلات رفتاری، خُلقی و هیجانی كودك همراه است.

 دکتر صابر سید گوگانی - متخصّص ارتودنسی
دکتر صابر سید گوگانی - متخصّص ارتودنسی
ارتودنسی امروزه بیش از اینکه یک درمان به حساب آید، نوعی خدمت پزشکی در جهت ارتقای سطح زندگی به حساب میآید. ارتودنسی اگر درست انجام شود، فقط دندانها را مرتّب نمیکند، روی قسمت پایین صورت تأثیر میگذارد، لبخند را زیباتر میکند، جویدن و عملکرد دندانها را بهتر میکند و حتّی بر تکلّم اثر مثبت میگذارد. يكي از سؤالاتي كه ذهن خانمهاي مشتاق ارتودنسي را مشغول ميكند، اين سؤال است كه ارتودنسي و بارداري چه اثر متقابلي بر هم دارند.
آيا در طيّ ارتودنسي ميتوان باردار شد و طيّ بارداري ميتوان ارتودنسي كرد يا خیر؟
این سؤال در سنین ازدواج و بارداری ذهن خود فرد یا والدین را مشغول میکند. اگر بخواهیم بهطور خلاصه پاسخ دهیم، باید گفت: ارتودنسي و بارداري هيچ اثر منفي مستقيم يا معكوسي روي هم ندارند؛ يعني نه بارداري مستقيماً به ارتودنسي صدمه ميزند و نه ارتودنسي خطري براي بارداري محسوب ميشود. مزيّتي هم از اين نظر وجود ندارد.
امّا بايد توجّه كرد كه:
بنابراين ابتدا این را در نظر بگیرید که ارتودنسی یک «ضرورت» یا «باید» نیست، بلکه یک انتخاب است!
گرچه بارداری هم یک انتخاب است، ولی باید دقّت کنید که در مجموع اگر بيمار با برنامهريزي اقدام كند و همكاري دقيق و لازم را داشته باشد، هيچ مشكلي از نظر ارتودنسي در دوران بارداري پيش نخواهد آمد. کافی است بهداشت خود را خوب رعایت کنید و به دستورات پزشک خود توجّه کنید تا با کمترین مشکل، دوران بارداری را به پایان ببرید. به اين دلیل متقاضي ارتودنسي بهتر است به يك متخصّص ارتودنسي مراجعه كند كه توان علمي و عملي رعايت نكات مهم در مورد درمان ارتودنسي و هدايت صحيح بيمار حين بارداري را داشته باشد. امّا اگر از نظر توان درمانگر يا بيمار ترديدي وجود دارد، بهتر است ارتودنسي به چند ماه بعد از وضع حمل مؤكول شود.
این خانم برای اصلاح برجستگی بزرگ و پوزهمانند دندانها مراجعه کرده بود. وی در میانة ارتودنسی باردار شد و گرچه کمی در رعایت بهداشت مشکل داشت، ولی دورة درمان را بهخوبی طی کرد و در روزهای آخر بارداری، درمانش نیز به پایان رسید.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
منظور از کولیک شیرخواران درد شکمی حادّ غیرمنتظره در کودکان زیر سه ماه است. کولیک شیرخواران در حقیقت حملات بیقراری و گریه به مدّت بیشتر از سه ساعت در روز و سه روز در یک هفته و درد بیش از سه هفته تعریف میشود. بیشتر در هنگام غروب و شب در شیرخواران بین دو هفته تا پنج ماه اتّفاق میافتد.
هنگام حملات کولیک و درد، شیرخوار پاها را در شکم خم میکند و بدنش را سفت میکند. صورت او قرمزرنگ میشود. شکم شیرخوار نفّاخ است و در سی درصد موارد حملات کولیک تا ماه پنجم تولّد ادامه مییابد. متأسّفانه هنوز دلیل روشنی برای این گریهها پیدا نشده است. به نظر میرسد این حملات بیشتر به علّت حسّاسیتهای زیاد شیرخواران به تحریکات، همچنین به دلیل نارس بودن سیستم عصبی آنان رخ میدهد. بعضی اوقات در شیرخواران شیر مادر خوار، کولیک ناشی از حسّاسیت شیرخوار به رژیم غذایی مادر است.
چرا برخی شیرخواران دچار کولیک میشوند؟
بیشتر محقّقان بر این اعتقادند که کولیک به دلیل سیستم گوارش نابالغ شیرخواران ایجاد میشود. آنها معتقدند که رودههای نوزاد هنوز بهطور کامل رشد نیافته، بنابراین در قبال حرکت موادّ غذایی و هوا بسیار حسّاس است و این جریان در آنها ایجاد درد میکند.
آیا این مشکل خطرناک است؟
برخی محقّقان معتقدند افرادی که در بزرگسالی دچار سندرم رودة تحریکپذیر میشوند، احتمالاً در نوزادی مبتلا به کولیک بودهاند، امّا این فقط در حدّ یک نظریه است. کولیک صرف نظر از فشار هیجانی و استرسی که ایجاد میکند، خطری برای نوزاد ندارد. با وجود این عاقلانه است که در چنین مواردی به متخصّص اطفال مراجعه کنید تا مطمئن شوید که علّت گریههای طولانی کودکتان، فتق یا دیگر مشکلات پزشکی نیست.
آیا نوع تغذیة نوزاد و مادر تأثیری در ابتلا به کولیک دارد؟
هم شیر خشک و هم شیر مادر ممکن است با کولیک شیرخوار ارتباط داشته باشد. گاهی اوقات نوزادانی که از شیر مادر تغذیه میکنند، به علّت وجود یک مادّة خاص در غذای مادرشان مبتلا به کولیک میشوند. برخی مادران دریافتهاند که با مصرف شیر گاو یا فرآوردههای گاوی مثل گوشت و لبنیات، کودکشان دچار کولیک میشود و با مصرف نکردن آنها این وضع بهبود مییابد. به این مادران توصیه میشود چنانچه کودکشان را با شیر خود تغذیه میکنند، برای چند روز این گونه مواد را مصرف نکنند تا ببینند آیا تفاوتی در وضع کودک ایجاد میشود یا نه؟ اگر کولیک کودک بهبود یافت که علّت را پیدا کردهاند وگرنه نیازی به محروم کردن خود از این مواد نیست. گاهی با مصرف غذاهای نفّاخ مانند حبوبات، کلم، بادمجان و ... علائم کولیک در نوزاد به وجود میآید که توصیه میشود در صورتی که با مصرف این موادّ غذایی کودکتان بیقرار و ناآرام شد، از مصرف اینگونه موادّ غذایی اجتناب کنید.
اگر کودک با شیر خشک تغذیه میشود، برای پی بردن به این مسئله که آیا شیر خشک سبب تحریک کودک میشود، ممکن است لازم باشد شیر خشک را عوض کنید. حتماً به این نکته توجّه کنید که کودک پس از مصرف شیر مادر یا شیر خشک، باید آروغ بزند تا فشار تجمّعی ناشی از بلع هوا کاهش یابد.
آیا دارویی برای رفع این مشکل در نوزادان وجود دارد؟
هنوز داروی خاصّی برای برطرف کردن کولیک نوزادان معرّفی نشده است. کولیک به خودی خود و بهطور ناگهانی از بین میرود؛ خواه از دارو استفاده شود یا نشود. پژوهشها نشان میدهد که مصرف بسیاری از داروهای ضدّ کولیک، خطری برای نوزادان ندارد. از طرفی مصرف بسیاری از این داروها نیز برای رفع کولیک، مؤثّر واقع نشده است. به همة والدین توصیه میکنیم که خودسرانه یا به توصیة دیگران دارویی را به کودک خود ندهند، چرا که ممکن است کودک دچار عوارض شود.
آیا این مشکل میتواند ناشی از مصرف آنتیبیوتیک باشد؟
مصرف آنتیبیوتیک حتّی در بزرگسالان به مدّت طولانی میتواند باعث دلدرد و دلپیچه شود و این در خردسالان نیز صادق است و ممکن است پس از مصرف آنتیبیوتیک، خردسال شما دچار دلدرد و بیقراری شود.
توصیههای رفتاری به والدین

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
استفاده از رنگ مو در بارداری
در مورد استفاده از رنگ مو در زمان حاملگي اتّفاق نظر كاملي وجود ندارد. درصد کمی از موادّ شیمیایی موجود در رنگ مو، در صورت تماس رنگ با کف سر وارد سیستم جریان خون میشود و میتواند از این طریق آثاری منفی بر جنین داشته باشد. علاوه بر این به علّت تغییرات هورمونی در بارداری، احتمال بروز واکنشهای آلرژیزا، حتّی نسبت به موادّی که در گذشته حسّاسیت به آن وجود نداشته، مطرح است. اگر قصد رنگ کردن موهايتان را داريد، بهتر است چند هفته پيش از اقدام به بارداري، اين کار را انجام دهيد.
اگر ميخواهيد در دوران بارداري رنگ موهايتان را تغيير بدهيد، بهتر است به جاي رنگ موهاي شيميايي از اسپريهاي رنگ موي موقّت -که فقط سطح مويتان را ميپوشانند و به پوست سرتان نميرسند و آثار شيميايي آنها جنين شما را تهديد نميکند- استفاده کنيد. هرگز در سه ماهة اول بارداري، موهايتان را رنگ نکنيد يا در معرض بوي رنگ قرار نگيريد. اثر شيميايي منفي رنگ مو در سه ماهة اول بارداري روي جنين، بيشتر از سه ماهة دوم يا سوم است، به دليل اينکه در سه ماهة اول بارداري، سيستم عصبي جنين در حال رشد است و امکان آسيب ديدن آن در اثر نفوذ موادّ شيميايي به بدن مادر، به حداکثر خود ميرسد.
پس بهتر است رنگ، هایلایت، مش و فر کردن موها تا پایان دورة نه ماهة بارداری و مخصوصاً طیّ سه ماهة ابتدایی این دوران صورت نگیرد.
استفاده از موادّ آرایشی
موادّ اولیة استفادهشده در لوازم آرایشی و بهداشتی تقلّبی، کیفیت لازم را ندارند و امکان وجود فلزّات سنگین در آنها وجود دارد و این فلزّات در انسان ایجاد مسمومیت میکنند. موادّی همچون چربی، رنگ، اسانس و سرب به عنوان مادّة اولیه در رژ لب استفاده میشود و حتّی در مارکهای مرغوب نیز مقدار زیادی سرب وجود دارد.
شرکتهای تولیدکننده حاضر نیستند سرب موجود در رژ لب را کاهش دهند، زیرا سرب باعث جلا و خوشرنگ شدن آن میشود، همچنین میزان ماندگاری رژ لب را افزایش میدهد. سرب روی سیستم اعصاب مرکزی تأثیر منفی دارد و اثر آن نیز در بلندمدّت ظاهر میشود. تأثیر این فلز روی جنین بسیار بیشتر از افراد بزرگسال است و به همین دلیل خانمهای باردار نباید از این مادّه استفاده کنند. در صورتی که سرب وارد بدن جنین شود، ممکن است اختلالاتی مانند عقبماندگی، کاهش یادگیری و اختلال روانی در کودک ایجاد شود. لازم است خانمهای باردار، پیش از خواب آرایش خود را بهطور کامل پاک کنند.
با توجّه به اینکه لاک یک مادّة شیمیایی است، لاک زدن مادر باردار ممکن است باعث ایجاد بیماری قلبی در نوزادان شود، پس بهتر است بهخصوص در سه ماهة اول بارداری از لاک و آستون استفاده نشود.
آیا برنزه کردن پوست در بارداری خطرناک است؟
در معرض آفتاب بودن برای هر کسی میتواند خطرناک باشد. برنزه کردن با سولاریوم و یا زیر نور آفتاب برای همة افراد مناسب نیست، چه برسد به اینکه فرد باردار هم باشد، زیرا عوارضی مانند سرطان پوست و پیری زودرس را ممکن است همراه داشته باشد. اشعّههای مضرّ خورشید، مشکلاتی در رشد جنین بهوجود میآورند.
استفاده از ضدّ آفتاب در بارداری
خانمهای باردار در طول این دوران، متوجّه تغییر رنگ پوست خود میشوند. این مسئله به دلیل هورمونهای بارداری است که باعث میشود خانم باردار لکّههای تیرهای (کلاسما) را در صورت یا شکم خود ببیند. این بیماری ممکن است پس از بارداری ناپدید شود. دوری از آفتاب بجز در مواقع ضروری و استفادة مداوم از کرم ضدّ آفتاب توصیه میشود.
زنان باردار باید از کرم ضدّ آفتاب در فواصل منظّم استفاده کنند تا از پوشش ثابت در برابر نور خورشید اطمینان حاصل کنند و SPF حداقل چهل برای آنها توصیه میشود. میتوانند از کرمهای ضدّ آفتاب مارک معتبر -که حاوی کرم پودر هم هستند- برای پوشاندن لکّههای ایجادشده در بارداری استفاده کنند.
چگونه از ترکهای پوستی ناشی از بارداری جلوگیری کنید؟
کشیدگی پوست تنها یکی از عوامل ترکهای پوستی است، ولی عامل اصلی به شمار نمیآید. عوامل درونی و هورمونی نیز در بروز آنها مؤثّرند.
در هنگام بلوغ، بارداری و تغییرات وزنی احتمال ایجاد ترکهای پوستی بیشتر است. سنّ اولین بارداری در بروز ترکهای بارداری نقش بسزایی دارد. بین هشتاد تا نود درصد بانوانی که در شانزده تا بیست سالگی باردار شدهاند، دچار ترکهای پوستی میشوند. در حالی که احتمال بروز این ترکها در بانوانی که اولین بارداری آنها پس از 35 سالگی است، بسیار کمتر است. ترکهای پوستی بهطور ناگهانی و بدون بروز هیچگونه علامتی ظاهر میشوند. هرچه درمان سریعتر آغاز شود، نتایج حاصله مطلوبتر خواهد بود. این ترکها معمولاً از ماه چهارم بارداری به بعد ایجاد میشوند، امّا از ماه هفتم تا هشتم بارداری پوست شکنندهترین حالت خود را دارد.
برای جلوگیری از این ترکها یک رژیم غذایی سالم و مغذّی داشته باشید که مملوّ از کلسیم، پروتئین، غلات کامل، میوه و سبزیجات باشد. ویتامینهای زمان بارداری خود را مصرف کنید. روزانه به میزان کافی آب بنوشید تا رطوبت و خاصیت ارتجاعی پوست حفظ شود. از راهنمای افزایش وزن تدریجی به هنگام بارداری استفاده کنید تا میزان اضافهوزن مجاز را دریابید. هر چه در طول بارداری زودتر وزن بالا برود، احتمال ایجاد ترکهای پوستی بیشتر است. یکی از بهترین کارها چرب کردن پوست با روغن زیتون و کرمهای مخصوص است. روزی سه تا چهار مرتبه پوستتان را، بهخصوص در نواحی شکم مرطوب کنید. نکتة مهم این است که از همان ابتدای بارداری این کار را انجام دهید و آن را به اواسط بارداری -که شکم در حال بزرگ شدن است- مؤکول نکنید، زیرا با این کار از همان ابتدای بارداری پوست خود را آماده میکنید که قدرت ارتجاعی خود را افزایش دهد.
سینهها، شکم، پهلوها، کمر، رانها و ساقها و هر جای دیگر را که فکر میکنید ممکن است دچار ترک پوستی شود، مرطوب کنید. البته هنوز از نظر علمی ثابت نشده است که کرمها و لوسیونها میتوانند بهصورت کامل از ترکهای پوستی جلوگیری کنند، امّا این کرمها حداقل میتوانند مانع احساس خشکی و خارش پوستتان شوند و تا حدّی از زیاد شدن ترکهای پوستی بکاهند.
برای تأثیر بهتر داروهای ضدّ ترک استفاده از این داروها را از انتهای سه ماهة اول بارداری شروع کنید و تا پس از بارداری و زمانی که مجدّداً به وزن مناسبتان برمیگردید، ادامه دهید. کاهش سریع وزن نیز میتواند موجب پیدایش ترکهای پوستی شود.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
همگام با ارتقای دانش و در پی آن به یمن نوآوریها و اختراعات بشری، زندگی انسان دستخوش تغییرات گستردهای شده است. این تغییرات گرچه از سویی به رفاه اجتماعی هرچه بیشتر و روزافزونتر منجر شده، ولی از دیگر سو با کاهش فعّالیتهای بدنی به افزایش بروز بسیاری از بیماریها و ناتوانیها مانند چاقی، اضافهوزن، عدم تحمّل قند و دیابت انجامیده است. چاقی و اضافهوزن سنگ بنای بسیاری از اختلالات متابولیسمی در بدن است. در دهههای گذشته این پدیدة ویرانگر عمدتاً در بزرگسالان و سالمندان دیده میشد، در حالی که امروزه قلمرو آن بهتدریج به گروههای سنّی پایینتر و کودکان گسترش یافته و جای پای آن بر سلامت این عزیزان، زنگ خطر و تهدیدکنندة سلامت بشر در آینده است. در این مختصر برآنیم تا چکیدهای دربارة عدم تحمّل قند را مرور کنیم.
عدم تحمّل گلوکز (قند) چیست؟
هدف همة جانداران از غذا خوردن اساساً کسب انرژی لازم برای ادامة حیات است. غذا در بدن انسان در مرحلة اول باید به گلوکز تبدیل شود. گلوکز مهمترین منبع تأمین انرژی در بدن ماست. پس از پالایش ابتدایی غذا و تولید گلوکز، این مادّه باید وارد سلول شود. همانطور که میدانید هر یک از سلولهای بدن همچون کارخانهای بزرگ، پیشرفته و پیچیده عمل میکنند که در تکتک فرایندهای درونی آن رازهای بسیاری از خلقت نهفته است.
گلوکز برای ورود به این کارخانه به یک کارت شناسایی به نام انسولین نیاز دارد. انسولین در لوزالمعده تولید میشود. بنابراین به هر دلیلی که تولید یا انتشار انسولین مخدوش شود، ورود گلوکز به سلول مختل شده، گلوکز در پشت درهای بستة سلول ناچار به عقبنشینی میشود و در نتیجه میزان آن در جریان خون افزایش مییابد. وقتی میزان قند در بدن از حدّ قابل قبول طبیعی بیشتر شد، به عنوان عدم تحمّل قند شناخته میشود و میتواند پیامآور بدی برای سلامت انسان باشد. این وضع را اصطلاحاً پرهدیابت یا مرحلة قبل از دیابت مینامند. پرهدیابت پیشقراول دیابت است. عدم تحمّل قند در کودکان چه بسا از بزرگسالان خطرناکتر است، چرا که کودکان سالهای طولانیتری برای زیستن در پیش رو دارند.
علائم شایع عدم تحمّل قند به شرح زیر است:
رویکردهای درمانی
در اولین برخورد با این بیماران باید آنها را به کاهش وزن و تغییر شیوة زندگی ترغیب کرد تا از پیشرفت و تبدیل آن به دیابت نوع دوم پیشگیری شود. در این راستا باید اقدامات زیر را انجام داد:
رژیم غذایی: اکثر این بیماران نیاز به تغییراتی در برنامة غذایی خود دارند. منابع قند و چربی در برنامة روزمرّه باید بازنگری شود و خوراکیهای سرشار از این مواد تا حدّ امکان کاهش یابد. برخی از سوء تفاهمها و بینشهای نادرست نیز باید برطرف شوند.
فعّالیت بدنی: ورزش و نرمش با حفظ خونرسانی و افزایش اکسیژنرسانی به اندامها موجب عملکرد بهینه میشود.
کاهش وزن: یکی از مهمترین عوامل -که نه تنها بهراحتی بیمار را از پرهدیابت به سمت دیابت میکشاند، بلکه حتّی زمان این انتقال را کوتاهتر میکند- اضافهوزن و چاقی است.
در آخر باید خاطرنشان کرد که پیشگیری چه بسا آسانتر از درمان است، به شرطی که در زمان مناسب، اقدام مناسب صورت گیرد.

 دکتر سارا رحیمیان امام - متخصّص دندانپزشکی کودکان و نوجوانان
دکتر سارا رحیمیان امام - متخصّص دندانپزشکی کودکان و نوجوانان
در دورة کوتاهی پس از تشخیص بارداری، مادر باردار در معرض سیلی از اطّلاعات برای سلامتی خود و کودک قرار میگیرد. اطّلاعات سلامت دهان و دندان را باید یک دندانپزشک و یا بهداشتکار دهان و دندان در اختیار مادران باردار قرار دهد.
زنان باردار به دلیل اثرگذاری هورمونهای زنانه در بافتهای اطراف دندان، مستعدّ بیماریهای لثه هستند. تظاهر غالب در التهاب لثه شامل بزرگشدگی لثهای، افزایش قرمزی و حسّاسیت بافتی و خونریزی خودبهخود است. مادران باردار اغلب به منظور کاهش خونریزی از استفاده از نخ دندان امتناع میکنند و این سبب بدتر شدن شرایط لثه میشود. بهعلاوه شستشو و مسواک دندانها در صورتی که مادر حالت تهوّع و ناخوشی صبحگاهی را تجربه کند، با مشکل مواجه خواهد شد. قرار دادن مسواک روی دندانهای خلفی باعث تحریک تهوّع در بعضی مادران باردار میشود. به دنبال استفراغ اسیدیتة دهان افزایش مییابد که میتواند بافت لثه را تحریک کند و احتمال حل شدن بافت دندانی را افزایش دهد.
خانمهای باردار باید توجّه داشته باشند که در دوران حاملگی باید بیشتر بهداشت دهان را رعایت کنند، زیرا در این دوران شرایطی به وجود میآید که احتمال پوسیدگی و بیماریهای لثه افزایش مییابد. بعضی از این شرایط عبارتاند از:
اجتناب از عادات تغذیهای اشتباه، کاهش مصرف شکر و کربوهیدراتها و استفاده از محصولات حاوی زایلیتول از گسترش پوسیدگی جلوگیری میکند. علاوه بر استفاده از دهانشویه و خمیر دندان حاوی فلوراید، فلورایدهای موضعی در مطب و مکمّلهای فلوراید سیستمیک میتواند برای سلامت دهانی مادران باردار مفید باشد. فلوراید میتواند از پوسیدگی دندانهای مادر جلوگیری کند. همچنین پوسیدگیهای اولیه را برطرف کند و دوباره حالت سلامت اولیة دندان را برگرداند.
برای مادران باردار مشاورة بهداشت دهانی باید خیلی زود انجام شود، چون سه ماهة اول حاملگی بسیار زمان حیاتی است و تمام اندامهای حیاتی جنین در این دوره شکل میگیرند.
استرس، صدمه، عفونتهای ویروسی شدید، مسمومیت با الکل یا سیگار کشیدن در این دوره میتواند بدشکلیهای دندانی و دهانی ایجاد کند. برای مثال شکاف لب و کام زمانی رخ میدهد که اتّصال واحدهای سازندة لب و کام در هفتة چهار تا شش حاملگی دچار نقص شود.
بیماری بافتهای اطراف دندان (پریودنتال) مادر یک عامل احتمالی در تولّد زودرس PTB) ( و وزن کم نوزاد هنگام تولّد (LBW) است. در یک تحقیق روی 124 زن باردار مشاهده شد، مادرانی که بیماریهای لثهای شدیدتری نسبت به مادران گروه کنترل داشتند، وزن نوزادانشان کمتر از 2500 گرم بود و یا طول دورة بارداری کمتر از 37 هفته داشتند.
وزن کم نوزاد یک مشکل سلامتی عمومی بزرگ در دنیاست و عامل یکدوم مرگومیر نوزادان است. بهعلاوه بچّههای با وزن کم ممکن است دچار اختلالاتی مثل فلج مغزی، کوری، مشکلات تنفّسی و مشکلات قلبی و عروقی شوند.
بهتر است قبل از بارداری برای معاینة دندانها به دندانپزشک مراجعه کنید تا دندانپزشک روشهای بهداشتی لازم برای پیشگیری از پوسیدگی و بیماری لثه را به شما آموزش دهد.
درمان اورژانس: درمان اورژانس دندانپزشکی در هر دوره و زمانی از حاملگی میتواند انجام شود، بنابراین مادران باردار به هیچ وجه نباید برای تسکین درد دندان خود به مدّت طولانی از مسکّنها استفاده کنند.
در دنداندردهای شدید -که نیاز به عصبکشی دارند- درمان باید تا حدّی باشد که درد مادر باردار تسکین داده شود. کافی است دندان پانسمان شود و بقیة درمان به بعد از زایمان مؤکول شو. امّا این پانسمان باید سالم بماند؛ در صورت افتادن پانسمان حتماً به دندانپزشک مراجعه شود تا مجدّداً پانسمان شود، چون ممکن است دندان عفونت کند.

 دکتر فاطمه امیری - پزشک عمومی
دکتر فاطمه امیری - پزشک عمومی
نوزادان فرشتههایی آسمانی هستند که به امانت در اختیار ما قرار گرفتهاند و بسیار بیدفاع و آسیبپذیرند، پس بهتر است در مراقبت از آنها از نکتهای فروگذار نکنیم. یکی از این نکات مهم پوست و موی نوزادان است. در این بخش نکاتی را در مورد مراقبت از پوست نوزادان یادآوری میکنیم.
یکی از مشکلاتی که پس از تولّد نوزاد ممکن است پیش بیاید، پوستهریزی سر نوزاد است که گرچه منظرة ناخوشایندی دارد، امّا شایع و بیخطر است. علّت آن ترشّح بیش از حدّ چربی در غدد سبابة پوست سر نوزاد است. پوستهریزی سر نوزاد از دوهفتگی دیده میشود و معمولاً بعد از شش تا هفتماهگی از بین میرود. بسیاری از محقّقان معتقدند که ترشّح بیش از حدّ هورمون در مادر و رسیدن آن به جنین هنگام تولّد موجب فعّال شدن بیش از حدّ غدد سبابه میشود و پس از چند ماه -که سطح هورمون در بدن کودک پایین آمد- این اختلال نیز از بین میرود. بهترین راه درمان این است که دوبار در هفته با روغن زیتون یا روغنهای مخصوص کودک، سر کودک را چرب کنید و بعد از پانزده دقیقه سر نوزاد را شانه کنید تا پوستهها بریزند. سپس سر او را با یک پارچه یا حولة نرم ماساژ دهید. در صورتی که این اختلال تا چند ماه ادامه پیدا کرد یا شدیدتر شد یا به قسمتهای دیگر بدن سرایت کرد، حتماً با متخصّص اطفال مشورت کنید.
همانطور که میدانیم پوست سدّی است در برابر ورود موادّ آسیبرسان مانند میکروبها و موادّ شیمیایی به بدن. همچنین وظیفة کنترل ورود و خروج آب و حرارت و الکترولیتها به بدن را برعهده دارد. در نوزادان بعضی از ارگانها هنوز تکامل نیافتهاند و کارایی آنها تکمیل نشده است، از جمله پوست، به همین دلیل احتمال عبور ارگانیسمها از پوست نوزاد بیشتر است و در نتیجه مراقبت بیشتری را میطلبد. یکی از این راههای مراقبت شستشوی بدن نوزاد بهطور مناسب است.
دمای مناسب برای حمّام نوزاد 37 درجه و زمان مناسب آن سه تا چهار دقیقه است، چون حمّام طولانی سبب خشکی و شکنندگی پوست میشود و با کوچکترین اصطکاکی، پوست نوزاد دچار زخم و خراشیدگی میشود. پس از حمّام حتماً بدن نوزاد را خشک کنید. بهخصوص در نواحی چینخوردگی بدن بهتر است از پودر بچّه استفاده نشود، چون میتواند سبب مشکلات ریوی شود.
نوزادان را نباید بیش از هفتهای دو یا سه بار حمّام کرد، زیرا شستشوی زیاد سبب خشکی پوست میشود. در نوزادانی که پوست خشک دارند، بهتر است پس از حمّام و قبل از خشک کردن پوست از روغن بچّه یا روغن زیتون استفاده کنید و در زمان خرید محصولات شستشو از عدم وجود رنگدانه، رایحه و هیدروکسی بنزوات در ترکیب آن مطمئن شوید.
نکتة مهم: پس از شستشوی بدن نوزاد نیازی به پاک کردن گوش با گوش پاککن نیست، زیرا داخل گوش مادّهای وجود دارد که مانع از ورود آب به گوش نوزاد میشود.
پوشک کردن نوزاد ضروری است، امّا میتواند سبب حالت ناراحتکنندة ادرارسوختگی شود که از نشانههای آن ایجاد نقطههای قرمز و زخمگونه در ناحیة زیر پوشک و گریه و بیقراری کودک است، پس بهتر است نکات زیر را رعایت کنید:
در مورد مراقبت از بند ناف نوزاد ذکر این نکته ضروری است که نیازی به شستشو با الکل نیست و صرفاً شستشو با آب استریل کفایت میکند. تا موقع خشک شدن و افتادن بند ناف، پوشک را زیر بند ناف ببندید تا در معرض هوا خشک شود. همچنین بند ناف با ادرار تماس نداشته باشد. در این دوره از زیرپوشهای سرهمی استفاه نکنید. همچنین تا قبل از افتادن بند ناف از حمّام نوزاد در وان بپرهیزید.
کوتاه کردن ناخنها
ناخنهای نوزاد به نظر نرم و تاشونده است، امّا نوزادان ناخنهای تیزی دارند که اگر کوتاه نشوند، ممکن است هنگام دست و پازدن صورت شما یا خودشان را زخمی کنند. رشد ناخنهای دست نوزاد سریع است، بنابراین شاید لازم باشد که هفتهای چند بار ناخنهای او را کوتاه کنید. بهترین زمان برای انجام این کار هنگامی است که کودک در حال شیر خوردن یا خواب است، زیرا آرامتر است و کمتر احتمال دارد آسیب ببیند. در این حالت دست کودک را محکم بگیرید. بهتر است از قیچی ناخنگیر مخصوص کودک استفاده کنید، زیرا نوک آن گرد است و در صورت تکان خوردن به کودک آسیب نمیرساند و کمتر احتمال دارد نوک انگشت در آن گیر کند.
یکی از نگرانیهای والدین جوشهای ریزی است که روی گونه و بینی نوزاد ایجاد میشود که ممکن است از زمان تولّد وجود داشته باشد. این حالتی است که پوست دچار التهاب، قرمزی و خارش میشود و در نوزادانی که سابقة خانوادگی آسم، آلرژی و درماتیت آتوپیک دارند، بیشتر دیده میشود.این جوشها معمولاً آرنجها، سینه، بازوها و پشت زانوها را درگیر میکند و آنها را بهمرور ضخیم و فلسمانند و خشک میکند. برای درمان باید عامل محرّک را شناسایی و از آن پرهیز کرد. از آنجا که نوزادان قادر به بیان خارش نیستند، این حالت را با بیقراری و خراشیدن پوست بدن خود بیان میکنند. پس باید به این حالتهای نوزادان توجّه کرد. پوست نوزاد را باید با شویندههای ملایم شستشو داد و از مرطوبکننده استفاده کرد.
مشکل دیگری که ممکن است طیّ ماههای اول تا دوم بعد از تولّد دیده شود، درماتیت سبوره است. در این حالت پوست سر پوستهپوسته، چرب و مومی میشود و التهاباتی قرمز روی ابروها، پشت گوش و بینی و پلک ایجاد میشود؛ در این حالت نیز اگر اگزما شدید باشد، حتماً نوزاد را نزد متخصّص اطفال ببرید تا روغن، شامپو، پماد یا لوسیونهای مخصوص را تجویز کند.
عفونتهای قارچی
این عفونتها معمولاً پس از مصرف یک دوره آنتیبیوتیک ظاهر میشود و شکل آن بسته به محلّ آن فرق میکند، مثلاً برفک روی زبان و دهان مثل شیر خشکشده است، ولی در ناحیة پوشک معمولاً قرمز روشن و ملتهب است. در هر دو مورد بهتر است به متخصّص اطفال مراجعه کنید. برای جلوگیری از ایجاد این عفونتها بهتر است از موادّ شویندة ملایم برای شستشوی کلّیة پوشاکی که در تماس با نوزاد است اعم از ملحفه، حوله و کهنه و حتّی لباس خودتان استفاده کنید.
اگزما از جمله بیماریهای شایع پوستی در کودکان است و از هر پنج کودک یک نفر از سهماهگی تا شش سالگی به آن مبتلا میشود. در درمان اگزما بهتر است هوای اتاق کودک مرطوب و خنک باشد، حیوان خانگی نداشته باشند، افراد سیگار نکشند، لباسهایی که با پوست در تماس مستقیم هستند از جنس کتان باشند و حتماً با پزشک اطفال مشورت کنید.
چند نکته
عرقسوز
قسمتهایی از بدن نوزاد که بیشتر عرقسوز میشوند، ناحیة گردن، زیر بغل، ساعد و ناحیة پوشک و بهطور کلّی نواحی چیندار بدن است. در این حالت برجستگیهای قرمزرنگ خارشداری روی پوست ایجاد میشود که برای درمان بهتر است محیط خانه را خنک نگه دارید و لباس نخی، تمیز، گشاد و خنک به نوزادتان بپوشانید.
عرقسوز فقط مخصوص تابستان نیست؛ در زمستان هم به علّت پوشاندن لباسهای زیاد و گرم کودک ممکن است عرق کند، پس بهتر است به جای پوشاندن یک لباس ضخیم، چند لباس بر تن کودک کنید که اگر در محیط گرمی قرار گرفتید، بتوانید یک لایه را از تنش خارج کنید.

 دکتر حمیدرضا قلیانچی لنگرودی - متخصّص بیماریهای مغز و اعصاب و فلوشیپ MS
دکتر حمیدرضا قلیانچی لنگرودی - متخصّص بیماریهای مغز و اعصاب و فلوشیپ MS
اماس (MS) یا مولتیپل اسکلروزیس یک بیماری مزمن و التهابی سیستم اعصاب مرکزی (آسیب غشای میلین) است. این بیماری پس از تصادف، اصلیترین عامل ناتوانی در جوانان است. در نود درصد بیماران سنّ شروع بین پانزده تا پنجاه سالگی است و در کمتر از یک درصد قبل از ده و یا بعد از شصت سالگی اتّفاق میافتد. هفتاد تا 75 درصد بیماران را زنان تشکیل میدهند و به علّت نامعلومی شیوعاماس در بین زنان جوان در حال افزایش است. حداقل بیست تا 33 درصد خانمهای مبتلا به اماس زمانی تصمیم به بچّهدارشدن میگیرند.
سیستم ایمنی در حاملگی
حاملگی مهارکنندة سیستم ایمنی نیست، بلکه تحمّل ایمنی ایجاد میکند که در آن سیستم ایمنی مادر به حاملگی و جنین سازگاری پیدا کند. مادر و جنین ارتباط فعّال و دوطرفة ایمونولوژیک از نظر تعویض سلولها و اجزای ایمنی دارند. استروژنها (مخصوصاً استریول)، پروژسترون، پرولاکتین و گلوکوکورتیکوئیدها در طیّ حاملگی بسیار افزایش پیدا میکنند و پس از زایمان کاهش مییابند. این هورمونها روی سایتوکینها، ماتریکس متالوپروتئینازها و معرّفی کردن آنتیژنها تأثیر دارند.
پژوهشهای اخیر مطرح کردهاند که حاملگی ممکن است از طریق سازوکارهای بهبودی درونی و تقویت توانایی پاسخ به آسیب ایمنی، آثار مفیدی روی سیستم اعصاب مرکزی مادر داشته باشد.
آثار اماس روی حاملگی
اماس در کل اثری روی حاملگی ندارد یا این اثر بسیار کم خواهد بود. میتوان با اطمینان به بیماران گفت که بیماری آنان اثری روی توانایی باردار شدن، خودِ حاملگی، توانایی زایمان طبیعی یا وضع جنین و وضع کلّی احساس سلامتی آنها ندارد.
در اماس افزایش سقط خودبهخودی، زایمان واژینال با فورسپس، حاملگی خارج از رحم، سزارین یا عوارض اساسی زایمانی یا نوزادی ثابت نشده است. تنها استثنا، بیماران شدیداً ناتوانی هستند که حامله شدهاند، ولی این اتّفاق نادر است و تقریباً 97 درصد بیماران اماس که حامله میشوند از نوع RRMS (عودکننده- بهبودیابنده) هستند.
اماس روی انتخاب نوع بیهوشی و اینکه زایمان طبیعی یا سزارین باشد، تأثیری ندارد. گزارشهایی مبنی بر اینکه میزان بالای بوپیواکایین و بیهوشی داخل نخاعی (نه اپیدورال) میتواند خطر عود حملات را زیاد کند، وجود دارد. بیشتر پژوهشها نشان میدهند که حاملگی نه تنها خطرناک نیست، بلکه ممکن است پیشآگهی مطلوبی برای اماس داشته باشد.
خطر ژنتیکی و مشاورة بارداری
خطر اماس در جمعیت عمومی حدود 0.13% است. زمانیکه یکی از والدین به اماس مبتلا باشد، احتمال اینکه فرزندشان اماس داشته باشد، 2- 2.5% میشود. به طرز تعجّبآوری زمانی که یک خواهر یا برادر اماس داشته باشد، احتمال اینکه خواهر یا برادر دیگر به اماس مبتلا شود، 2.7% است که نشاندهندة این است که اثر عوامل محیطی بیشتر از ژنتیک است. از نظر روانشناسی بهتر است به بیمار گفته شود که احتمال اینکه فرزند او سالم باشد، بیش از 96 تا 97 درصد خواهد بود.
قرصهای پیشگیری از بارداری
قرصهای پیشگیری از بارداری اثری منفی روی اماس ندارد و ممکن است شروع اماس را به تأخیر اندازد و علائم بیمار را تخفیف دهد.
حاملگی و فعّالیت بیماری
میزان عود حملات در سه ماهة سوم تا هفتاد درصد نسبت به قبل از حاملگی کاهش مییابد. در طیّ سه ماه اول پس از زایمان میزان عود تا هفتاد درصد بالاتر از سطح قبل از حاملگی برمیگردد و سپس در میزان قبل از حاملگی باقی میماند. تقریباً سی درصد بیماران اماس در طیّ سه ماهة اول پس از زایمان دچار حمله میشوند. عواملی که احتمال حمله را در مدّت پس از زایمان افزایش میدهند، شامل موارد زیر است:
عوامل خطر مرتبط با حاملگی
هشتاد درصد پژوهشها در نیمکرة شمالی گزارش کردهاند که احتمال ابتلا به اماس در کودکان متولّد فصل بهار بیشتر و در کودکان متولّد فصل پاییز کمتر است. این مسئله احتمالاً مرتبط با میزان و دریافت ویتامین D قبل از حاملگی است. اینکه آیا اصلاح کردن ویتامین D بتواند از اماس پیشگیری کند، هنوز مشخّص نیست.
پیشآگهی
تا دهة1950 زنان مبتلا به اماس از حاملهشدن برحذر داشته میشدند، ولی در پژوهشهای اخیر نشان داده شده است که بیماران RRMS (عودکننده- بهبودیابنده) که دو یا سه حاملگی داشتهاند، احتمال اینکه برای راه رفتن نیاز به عصا یا وسایل دیگر پیدا کنند، کمتر بوده است. آثار حاملگی روی بیماران پیشروندة اماس (اولیه یا ثانویه) میتواند متفاوت باشد.
درمان در طیّ حاملگی
سازمان غذا و داروی آمریکا (FDA) و National MS society (جامعة ملّی اماس) تأکید کردهاند که بیماران حامله یا آنهایی که تلاش برای حاملهشدن میکننند و یا خانمهای شیرده نباید از داروهای پیشگیری اماس استفاده کنند؛ هرچند که پژوهشهای انجامشده تاکنون هیچ اثر تراتوژنیک مضرّی روی جنین از این داروها نشان ندادهاند.
تنها در موارد خاص -که بیماری اماس بسیار فعّال و شدید باشد- میتوان بعضی از داروها را در حاملگی درنظر گرفت. گلاتیرامر استات تنها داروی گروه B در بارداری است. اینترفرونها و ناتالیزوماب و فینگولیمود و BG-12 گروه C و میتوکسانترون گروه D و تری فلونوماید گروه X هستند.
اینترفرونها، گلاتیرامر استات، BG-12 و ناتالیزوماب یک ماه و فینگولیمود حداقل دو ماه قبل از بارداری باید قطع شده باشند. در مورد تری فلونوماید قبل از اقدام به بارداری یک دورة یازده روزة شستشو یا Washout با کلستیرامین یا شارکول فعّال انجام میشود و پس از اطمینان از سطح خونی پایینتر ازmg/L 02/0 اجازة بارداری داده میشود.
با توجّه به اینکه تری فلونوماید به مقدار ناچیزی در مایع منی ترشّح میشود، اگر فرد مبتلا مذکّر یاشد نیز باید جلوگیری از بارداری انجام شود.
باید یادآور شد که بر اساس اطّلاعات جمعیت عمومی 68 درصد زوجین پس از سه ماه و نود درصد تا دوازده ماه از شروع اقدام به بارداری میتوانند موفّق شوند.
اگر در طیّ مصرف داروهای اماس بارداری اتّفاق بیفتد، آیا اجازة سقط داده میشود؟
حتّی در مورد تری فلونوماید -که گروه X است- مصرف تصادفی دارو در زمان حاملگی نمیتواند شاخصی برای سقط باشد. تنها قطع دارو و انجام دورة شستشو توصیه میشود و در مورد سایر داروها قطع مصرف آنها کافی است.
درمان حملات اماس در بارداری
پالس متیل پردنیزولون یک گرم روزانه به مدّت سه تا پنج روز در سه ماهة دوم و سوم بلامانع است. در سه ماهة اول ایمونوگلوبولین وریدی توصیه میشود. از درمانهای علامتی فقط آنهایی که واقعاً ضروری هستند، با حداقل میزان قابل تجویزند.
انجام MRI در زمان بارداری
به نظر میرسد MRI 5/1 تسلا و یا کمتر بعد از سه ماهة اول بیخطر باشد. استفاده از مادّة حاجب گادولینیوم (گروه C) به دلیل رد شدن از جفت توصیه نمیشود و تنها با انجام احتیاط بسیار شدید در موارد ضروری انجام میشود.
شیردهی
در یک بررسی در بیماران اماس که شیردهی داشتند، احتمال عود حملات پس از زایمان پنج برابر کمتر بود. البته این در مورد بیمارانی صدق میکرد که فرزندشان منحصراً از شیر مادر تغذیه میشد. هر چند که تعدادی از متخصّصان در طیّ شیردهی از گلاتیرامر استات برای بیمارانشان استفاده میکنند، امّا FDA هنوز این اجازه را برای هیچکدام از داروهای اماس نداده است. اگر بیمار تصمیم به شیردهی نداشته باشد، داروهای پروفیلاکتیک باید هرچه سریعتر شروع شوند. در مورد بیمارانی که در طیّ شیردهی MRI با تزریق انجام میدهند، توصیه میشود 24 ساعت شیردهی را متوقّف کنند.
درمانهای پیشرفتة ناباروری و آیویاف (IVF/ART)
استفاده از آگونیستهای GnRH (هورمون آزادکنندة گونادوتروپین) در طیّ IVF/ART خطر عود حملات را هفت برابر و ضایعات جدید در MRI را نُه برابر بیشتر میکند. این مسئله مخصوصاً زمانی که فرد حامله نشده است و در طیّ سه ماه پس از انجام آیویاف اتّفاق میافتد و در مورد آنتاگونیستهایGnRH دیده نشده است.
 دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
دکتر سیدهفاطمه میرسعیدی - متخصّص زنان و زایمان
مایع آمنیون نقشهای متعدّدی در جریان بارداری دارد. برای اسکلت جنین فضاهای فیزیکی به منظور شکلگیری طبیعی فراهم میکند که سبب تسهیل تکامل و بلوغ طبیعی ریة جنین میشود. شایعترین اختلالات مایع آمنیون -که در بالین دیده میشود- مقادیر بیش از حد یا کمتر از حدّ این مایع است.
هیدرآمینوس
هیدرامینوس (میزان بیش از حدّ مایع آمنیون) تقریباً در یک درصد حاملگیها مشاهده میشود. تشخیص هیدرآمینوس معمولاً به صورت بالینی مورد شک قرار میگیرد و با بررسی سونوگرافی تأیید میشود. اکثر محقّقان هیدرآمینوس را به صورت شاخص مایع آمنیوتیکی یا AFI بیش از 24- 25 سانتیمتر تعریف میکنند. شدّت هیدرآمینوس و نیز پیشآگهی آن اغلب با علّت هیدرآمینوس ارتباط دارد.
هیدرامینوس پاتولوژیک آشکار بهطور شایع با ناهنجاریهای جنینی و بهویژه ناهنجاریهای دستگاه عصبی مرکزی یا دستگاه گوارش در ارتباط است.
در هیدرامینوس ایدیوپاتیک (بدون علّت) افزایش میزان مایع آمنیون بدون ارتباط با ناهنجاریهای مادرزادی، دیابت مادر، عفونت، تومورها یا حاملگیهای چندقلویی است. این حالت عامل تقریباً نیمی از موارد هیدرامینوس است. با وجود این حتّی در مواردی که در سونوگرافی و رادیوگرافی جنین به ظاهر طبیعی دیده میشود، باز هم باید در مورد پیشآگهی محتاطانه اظهار نظر شود، چون ناهنجاریهای جنینی و اختلالات کروموزومی در این حالت نیز شایع هستند.
تظاهرات بالینی
علائم اصلی عمدتاً از فشار اعمالشده در داخل رحمِ شدیداً متّسع، همچنین از اعمال فشار بر اعضای مجاور ناشی میشود. در مواردی که این اتّساع بیش از حد است، مادر ممکن است دچار تنگی نفس شدید شود. در موارد بسیار شدید ممکن است فقط در حالت ایستاده قادر به تنفّس باشد. ادم و تورّم اندامهای تحتانی، دستگاه تناسلی خارجی و دیوارة شکم نیز از دیگر تظاهرات بالینی است و ممکن است باعث زایمان زودرس شود.
تدابیر درمانی
درجات خفیف هیدرآمینوس بهندرت نیاز به درمان دارند، حتّی موارد متوسّط هیدرآمینوس را -که با درجاتی از ناراحتی همراه هستند- معمولاً میتوان تا هنگامیکه زایمان شروع نشده و یا پارگی خودبهخود پردهها رخ نداده است، بدون مداخله اداره کرد. در صورت وجود تنگی نفس یا درد شکم و در صورت دشواری در راه رفتن، بستری کردن بیمار در بیمارستان ضرورت مییابد.
استراحت در بستر، دیورتیکها و محدودیت آب و نمک بیتأثیرند. اخیراً برای درمان هیدرآمینوس علامتدار از ایندومتاسین استفاده شده است.
اولیگوهیدرامینوس
در اولیگوهیدرامینوس یا کاهش حجم مایع آمنیون، این مایع به مقادیر بسیار کمتر از محدودة طبیعی میرسد و گهگاه فقط چند میلیمتر مایع باقی میماند. بهطور کلّی اولیگوهیدرامینوس در اوایل حاملگی شیوع کمتری دارد و معمولاً با پیشآگهی بدی همراه است. در مقابل در حاملگیهایی که طول کشیدهاند، اغلب کاهش حجم مایع دیده میشود. در تمام زایمانها و در حاملگیهای طولکشیده (حاملگی با سنّ جنین ۴۲ هفته و یا بیشتر) کاهش میزان مایع، خطر فشردگی بند ناف و در نتیجه خطر زجر جنینی افزایش پیدا میکند.
علل اولیگوهیدرامینوس زودرس
علل جنینی: اختلالات کروموزومی، محدودیت رشد، مرگ جنین، حاملگی طولکشیده، پارگی پردههای جنینی
جفتی: دکولمان جفت (جدا شدن جفت قبل از زایمان)، سندرم انتقال خون قل به قل
مادر: نارسایی رحمی- جفتی، هیپرتانسیون، پره اکلامپسی و دیابت
داروها: مهارکنندههای آنزیم مبدل آنژیوتانسین.
پیشآگهی
در اولیگوهیدرآمینوس زودرس پیامد جنین عموماً نامطلوب است. حتّی نوزادانی که از سایر جهات طبیعی هستند، ممکن است دچار عواقب کاهش شدید و زودرس مایع آمنیون شوند. چسبندگیهای بین آمنیون ممکن است بخشهای جنینی را به دام بیندازد و سبب بدشکلیهای شدید از جمله قطع اندام شود. علاوه بر این با توجّه به اینکه جنین از تمام جهات تحت فشار قرار میگیرد، بدشکلیهای عضلانی- اسکلتی مانند پای چماقی بهطور شایع دیده میشود. در صورت وجود اولیگوهیدرامینوس خطر هيپوپلازي رية جنین (عدم تشكيل ريه) افزایش چشمگیری پیدا میکند.
 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
از دو تا پنج سالگی تکامل ذهنی و حرکتی کودک بهسرعت ادامه مییابد، ولی سرعت رشد قدّی او کند میشود. نیازهای غذایی در این سنین باید تکامل سریع مغزی، رشد قدّی، تکامل سیستم ایمنی و انرژی لازم برای فعّالیت بدنی او را تأمین کند.
تکامل و رشد مغزی از اواسط دوران بارداری تا پایان دو سالگی ادامه دارد و فسفولیپیدها، کلسترول، پروتئین و انواع گلیکولیپید -که چربی سرشار از اسیدهای چرب غیراشباع چندزنجیرهای امگا 3 و 6 هستند- در ظرفیت تکامل ذهنی کودک تأثیر میگذارند. تا دو سالگی سرعت تجمّع چربی و پروتئین در مغز خیلی زیاد است؛ در نتیجه کودک به اسیدهای چرب اساسی و اسیدهای آمینه نیاز زیادی دارد. آهن نیز یک مادّة مغذّی برای تکامل مغز کودک است که باید در رژیم غذایی کودک تأمین شود.
یک کودک دو تا سه ساله میتواند از الگوی غذایی خانواده پیروی کند، امّا غذای کودک باید متنوّع و بسیار جذّاب تزئین شده باشد تا باعث تحریک اشتهای او شود. در این سن، کودک بیشتر تمایل دارد با همسنّوسالهای خودش غذا بخورد و اگر با اجبار و تهدید به کودک غذا بدهید، از غذا خوردن امتناع خواهد کرد و این عادت تا سالها در او باقی خواهد ماند.
در این سن، کودک دوست دارد در کنار مادر باشد و در تهیّة غذا به مادرش کمک کند؛ بنابراین تا حدّی که خطری متوجّه کودک نشود، باید اجازه داد تا در کارهای سادة بیخطر به مادر کمک کند تا علاقة بیشتری به خوردن غذا نشان دهد.
چون کودکان دو تا سه ساله در طول شبانهروز به جنب و جوش زیاد مشغولاند، بنابراین غذای مصرفی آنها باید انرژی مورد نیاز آنها را تأمین کند. وعدههای اصلی غذایی باید حاوی موادّ نشاستهای مانند برنج، نان و سیبزمینی باشد، زیرا سوختوساز این مواد بهکندی صورت میگیرد و بهتدریج به موادّ قندی (گلوکز) تبدیل میشوند؛ در نتیجه این مواد میتوانند در طولانیمدّت انرژی مورد نیاز بدن کودکان را تأمین کنند.
از سه تا پنج سالگی کودک شما به مهد کودک و یا کلاس پیشدبستانی میرود و شما کمتر میتوانید وضع غذایی او را تحت کنترل قرار دهید. بنابراین امکان خوردن غذاهای کمارزش و تنقّلات زیاد وجود دارد. در نتیجه اگر غذاهای مورد علاقة او -که ظاهر جالبی داشته باشد- در منزل تهیّه شود، او تشویق میشود تا به جای میانوعدههای غذایی کمارزش از غذاهای تهیّهشده در خانه استفاده کند.
در این سنین کودک تمایل دارد غذایش به صورت تکّههای کوچک باشد، بنابراین میتوان غذای او را به قطعات کوچک و در حدّ یک لقمه تقسیم کرد تا خوردن آن برای کودک راحت باشد. دقّت کنید که همیشه غذا را به مقدار کمتر از حدّی که مایلاید کودک شما بخورد در بشقاب او بریزید تا به درخواست او باز غذا در ظرفش ریخته شود. ریختن غذا به مقدار زیاد در بشقاب کودک باعث اضطراب کودک میشود و چون میداند که نمیتواند همة غذای موجود در بشقاب را بخورد، بیش از پیش از غذا خوردن خودداری میکند. مادران عزیز مطمئن باشند که اگر غذای کودک به قطعات کوچک تقسیم شود و با حجم کم و به دفعات مکرّر در اختیار کودک قرار گیرد، علاقة او به غذا خوردن بیشتر خواهد شد.
کودکان دو تا پنج ساله بیشتر تمایل دارند که غذاهای با حرارت ولرم میل کنند و تمایل به خوردن غذاهای خیلی گرم یا خیلی سرد ندارند. بوی غذا در تصمیمگیری کودک برای غذا خوردن از اهمّیت ویژهای برخوردار است. بیشتر خردسالان علاقهای به خوردن غذاهای خیلی نرمشده و یا مخلوطی از چند نوع مادّة غذایی نشان نمیدهند. باید سعی کرد که محیط غذا خوردن محیطی شاد و آرامشدهنده برای کودک باشد. محیط غذا خوردن نباید تبدیل به میدان کارزار بین بزرگترها و کودکان شود، زیرا باعث بروز تنش عصبی برای هر دو طرف میشود.
مشکلات غذایی در کودکان دو تا پنج ساله
در این سنین، شخصیت کودک شکل میگیرد و احساس استقلال میکند و امکان دارد واکنشهای شدید و ناگهانی از خود نشان دهد. بیشترین مشکل غذایی در این سنین، بیاشتهایی و امتناع از غذا خوردن است. این موضوع در بیشتر موارد به دلیل توجّه بیش از حدّ خانوادة کودک به غذا خوردن کودک است که لجباز شدن کودک را نیز به دنبال دارد.
از جمله دلایل مهمّ مشکلات غذایی در این سنین عبارتاند از:
مصرف بیش از حدّ مایعات، نرم کردن بیش از حدّ غذا، عدم رعایت تنوّع در موادّ غذایی، عدم رعایت نظم در غذا دادن به کودک، پر کردن بیش از حدّ ظرف غذای کودک، اضطراب والدین و واکنش روحی منفی نسبت به یک مادّة غذایی.
راهکارهای متعدّدی برای مقابله با غذا نخوردن کودک خردسال وجود دارد که توجّه شما را به چند مورد از آنها جلب میکنیم:
بالاخره از همه مهمتر، هر چند مشکل است امّا آرامش و خونسردی خود را حفظ کنید. سعی کنید کودک همزمان با سایر اعضای خانواده غذا بخورد و در حدّ امکان به کودک اجازه دهید با غذا بازی کند تا غذا خوردن برایش لذّتبخش و سرگرمکننده باشد.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
سقط خودبهخودی جنین -که خاتمه یافتن غیراختیاری حاملگی قبل از هفتة بیستم بارداری و یا وزن جنین کمتر از 500 گرم است- شایعترین عارضة بارداری محسوب میشود. تخمین زده میشود که حدود پنجاه درصد محصولات حاملگی پیش از عقب افتادن اولین قاعدگی از بین میروند و حدود پانزده درصد بارداریهایی که از لحاظ بالینی تشخیص داده میشوند، پیش از هفتة بیستم بارداری سقط میشوند.
امروزه سقط مکرّر با حداقل سه بار از دست رفتن حاملگی (نه لزوماً متوالی) تعریف میشود. سقط مکرّر شیوعی بین 100/1 (هایلایت قرمز کسر است) تا 300/1 دارد. اکثراً پزشکان جستجوی بالینی و درمان مناسب را در زوجهایی که دو سقط خودبهخود مکرّر دارند، در نظر میگیرند که این بارداریها ترجیحاً با اولتراسوند یا آزمایشهای پاتولوژی ثابت شده باشد. ارزیابی، بهویژه در مواردی که سنّ خانم بالای 35 سال باشد، یا سابقة ناباروری وجود داشته باشد، همچنین در صورتی که فعّالیت قلب رویان قبل از سقط مشخّص شده باشد، شاخص میشود.
بعد از چندین بار سقط، احتمال تولّد زنده حتّی بدون درمان به شصت درصد میرسد. بسیاری از زوجها با مشکل سقط مکرّر از پیشنهاد ارزیابی برای شناسایی هر گونه عامل زمینهساز استقبال میکنند. وقتی یک عامل احتمالی را بتوان مشخّص کرد، با مشاوره و درمان میتوان پیشآگهی یک حاملگی موفّق را بهبود بخشید. وقتی هیچ عامل خاصّی را نتوان یافت، اطمینان دادن و تشویق کردن مفید است.
علل سقط مکرّر
عوامل ژنتیک
خطر سقط با افزایش سنّ مادر افزایش مییابد؛ یعنی این خطر پس از 35 سالگی به میزان متوسّط و پس از چهل سالگی به میزان زیادی افزایش مییابد. در زنان بالای 35 سال یا بالاتر -که مبتلا به سقط مکرّرند- اختلالات کروموزومی جنین احتمالاً مسئول بخش اعظم این سقطهاست. میزان بروز آناپلوئیدی اسپرم با افزایش سنّ پدر (اگر چه اندک) بالا میرود. میزان بروز سقط در زنان جوانی که همسر سالمند دارند، بیشتر از کسانی است که همسرشان جوان است.
در افراد جوان، شایعترین اختلال کروموزومیِ مادرزادیِ والدین -که باعث سقط مکرّر میشود- ترانس لوکاسیون متعادل است که در آن، یک والد در کل، محتوای ژنی طبیعی دارد، امّا قطعهای از یک کروموزوم بهطور نامناسب به دیگری چسبیده است. سایر ناهنجاریهای ساختمانی کروموزوم شامل وارونگی، چسبندگی، موزائیسم، نقص تکژنی و واژگونی قسمتی از ژن است که ممکن است باعث سقط مکرّر شود. زوجهایی که مبتلا به سقط مکرّرند، باید توجّه داشته باشند که نداشتن سابقة خانوادگی، همچنین سابقة قبلی نوزاد رسیده هیچ کدام دلیلی برای کنار گذاشتن اختلالات کروموزومی بالقوّة والدین نیست. زمان مرگ جنین یک عامل تشخیصی برای رسیدن به علّت است و ثبت آن در ارزیابی علل و درمان سقط مکرّر حائز اهمّیت است. بخش اعظم سقطهای بالینی زودرس و سقطهای بدون امبریو (تخم پوچ) نتیجة آنوپلوئیدی و اختلالات کروموزومی جنین است؛ در حالی که سقطهای بعد از ده هفته از تکامل جنین و دارای ضربان قلب به احتمال کمتری ناشی از آنوپلوئیدی جنین است.
اختلالات آناتومیک
ناهنجاریهای رحم که میتواند بیشتر زمینهساز خطر از دست رفتن حاملگی باشد، عبارت است از اختلالات سرویکس و تنة رحم که میتواند ارثی یا اکتسابی باشد. شیوع ناهنجاریهای اصلی رحم در جمعیتهای عمومی حدود دو درصد و در زنانی که سابقة سقط مکرّر دارند، تقریباً سه برابر بیشتر است و در حقیقت این ناهنجاریها علّت بیواسطة سقط در گروه کوچکی از زنانی است که سقط مکرّر دارند. علّت سقط در زنان دچار ناهنجاریهای مادرزادی رحم روشن نیست، امّا معمولاً به حجم کم داخل رحم یا تغذیة عروقی ضعیف نسبت داده شده است. نتایج حاملگی در زنانی که رحم تکشاخ دارند، عموماً ضعیف است و در حدود نیمی از تمامی حاملگیهای تشخیص دادهشده در چنین رحمهایی از بین میروند.
نتایج تولید مثل در زنانی که رحم دوتایی دارند، کمی بیشتر از زنانی است که رحم تکشاخ دارند که احتمالاً به دلیل خونرسانی جانبی بین شاخهای رحمیِ بههمچسبیده است. در کسانی که رحم دو شاخ دارند، میزان بروز نارسایی دهانة رحم بیشتر است.
بیتردید رحم دیوارهدار شایعترین ناهنجاری رشدی رحم است که منجر به نتایج ضعیف حاملگی میشود و کشف آن در زنانی که سقط مکرّر دارند، شاخصی برای اصلاح جرّاحی است و نسبت به بقیّة ناهنجاریها سادهتر و موّفقتر اصلاح میشود.
شواهد زیادی دالّ بر اینکه میومهای رحمی علّتی برای سقط مکرّرند، وجود ندارد، امّا بررسیها حاکی از این هستند که فقط میومهای زیر مخاطی و فیبرومهای داخل جداری بزرگتر از پنج سانتیمتر -که باعث جابهجایی و اثر فشاری روی کاویتی آندومتر میشوند- سبب سقط مکرّر میشوند. آندومتری که روی چسبندگیهای داخل رحم و فییرومها و پولیپهای زیر مخاطی را پوشانده است، ممکن است سبب خونرسانی ناکافی به جفت و باعث سقط شود.
عوامل اندوکرین و هورمونی
عوامل هورمونیای که ممکن است زمینهساز افزایش خطر از دست رفتن حاملگی باشد، شامل بیماری تیروئید، دیابت قندی، سندرم تخمدان پلیکیستیک و نقص فاز اوتئال است. خطر از دست دادن حاملگی در زنانی که دارای هیپوتیروئیدیِ (کمکاری تیروئید) واضحِ درماننشده هستند، افزایش مییابد. بررسیها نشان میدهد که حتّی هیپوتیروئیدی بدون علامت نیز بیتأثیر نیست و گنجاندن غربالگری هورمون تیروئید در ارزیابی زنان دچار سقط مکرّر لازم است.
دیابت قندی
زنان دیابتی با کنترل متابولیکی خوبِ قند خون، بیشتر از زنان غیردیابتی از سقط رنج نمیبرند. زنان دیابتی با گلوکز خون بالا و هموگلوبین A1c افزایشیافته در سه ماهة اول در معرض خطر بسیار زیادی برای سقط خودبهخود هستند.
سندرم تخمدان پلیکیستیک
افزایش انسولین خون به عنوان علّت افزایش میزان سقط در زنانی که تخمدان پلیکیستیک دارند، در بعضی مطالعات ذکر شده است که میتوان آن را به مقدار چشمگیری به وسیلة درمان با متفورمین کاهش داد.
نقص مرحلة لوتئال
یکی دیگر از موارد سقط مکرّر نقص مرحلة لوتئال است که در طیّ حاملگی قابل تشخیص نیست. بهترین معیار قابل اعتماد تشخیصی طول کوتاهمدّت و پایدار مرحلة لوتئینی است.
اختلالات خودایمنی
لوپوس اریتماتوز سیستمیک از دیرباز منجر به سقط میشده که ناشی از آنتیبادیهای ضدّ فسفولیپید است. سندرم ضدّ فسفولیپید یک اختلال خودایمنی است که ویژگیهای بالینی و آزمایشگاهی خاصّی دارد. تشخیص آن نیازمند حداقل یک معیار بالینی و یک یافتة آزمایشگاهی است.
معیار بالینی
- حداقل یک سقط پس از هفتة دهم بارداری که جنین با معیارهای سونوگرافی و یا پاتولوژی طبیعی باشد.
- سه بار یا بیشتر سقط متوالی کمتر از ده هفتة توجیهنشده (غیاب اختلالات کروموزومی والدین و مشکلات هورمونی و اختلالات آناتومیک مادر)
-یک بار یا بیشتر تولّد زودرس کمتر از 34 هفته به دلیل فشار خون بارداری و نارسایی جفت.
تستهای آزمایشگاهی
تست باید در دو مرحله و یا بیشتر و به فاصلة دست کم دوازده هفته از یکدیگر مثبت باشد.
سازوکارهای گوناگونی میتواند توجیه کند که چگونه آنتیبادیهای ضدّ فسفولیپید زمینهساز ترمبوز جفتی میشوند یا با نموّ طبیعی گردش خون رحمی- جفتی تداخل میکنند و باعث از بین رفتن زودهنگام یا دیرهنگام (یا هر دو) حاملگی میشوند. تنظیم ناقص سازوکارهای ایمنی سلولی که در سطح مشترک مادر- جنین فعّالیت میکنند، سازوکار دیگری است که از طریق ایمنی باعث سقط مکرّر میشوند.
ترمبوفیلی ارثی
در بعضی از زنان که دچار سقط مکرّرند، ترمبوفیلی و استعداد ارثی برای ایجاد لختههای کوچک زمینهساز خطر سقط زودهنگام و دیرهنگام بارداری است. غربالگری برای جهش ژن متیلن تتراهیدروفولات ردوکتاز و نقص در آنتیترومبین III، پروتئین S، پروتئین C بر اساس شرح حال پزشکی گذشتة فرد و خانوادة او مورد توجّه است.
عوامل عفونی
در مجموع دادههای مربوط به این مسئله که عفونتهای دهانة رحم و مهبل ممکن است عاملی برای سقط زودهنگام باشد، نسبتاً ناکافیست. آزمایشهای معمول سرلوژیک، کشتهای دهانة رحم و نمونهبرداری از آندومتر برای شناسایی عفونتهای تناسلی در زنان مبتلا به سقط مکرّر را نمیتوان موجّه دانست. ارزیابی باید محدود به زنانی شود که دچار سرویسیت بالینی، واژینوز باکتریایی مزمن یا راجعه یا دارای سایر علائم عفونت لگنی هستند.
عامل مرد
نقش عامل مردانه در سببشناسی سقط مکرّر کمتر بررسی شده است، امّا حجم رو به رشدی از مقالات پیشنهاد میکنند که علاوه بر کاریوتایپ خون محیطیِ مرد، آزمایشهای تخصّصیِ مایع منی مردانی که سقط مکرّر در همسر آنها رخ داده است، نقش عامل مردانه را پررنگتر میکند.
عوامل محیطی
گروهی از عوامل محیطی با سقط ایزوله یا مکرّر زودرس مرتبط هستند. کشیدن سیگار، مصرف الکل و قهوة فراوان به عنوان عوامل محیطی زمینهساز ذکر شده است. پژوهشها حاکی از آن هستند که چاقی با خطر بالاتر سقط جنین همراه است. همچنین گازهای بیهوشی، مواجهه با فلزّات سنگین مثل جیوه و سرب به عنوان موادّ ایجاد کنندة سقط مورد بررسی قرار گرفته است.
ارزیابیهای قبل از لقاح
شرح حال کامل از زوجین و معاینة بالینی زن با تأکید بر معاینة لگن در ارزیابی سقط خودبهخودی مکرّر ضروری است.
آزمونهای آزمایشگاهی
تستهای باارزش
تستهای با فواید اثبات نشده
ارزیابی پس از لقاح
از آنجایی که میزان بروز بارداری نابجا و مول کامل در زنانی که سابقة سقط خودبهخودی مکرّر دارند، بیشتر است و زمان بروز سقط (سنّ حاملگی) در بارداریهای متوالی در اکثر زنانی که دچار سقط خودبهخودی میشوند، ثابت شده است، بنابراین کنترل مراحل اولیة بارداری با اندازهگیری سطح ΒHCG و سونوگرافی صورت میگیرد.
درمان بیماران مبتلا به سقط مکرّر

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
امروزه ارتباط بین رژیم غذایی با درد پستان و سرطان پستان کاملاً آشکار شده است. امروزه با استفاده از برنامة تغذیهای صحیح و تغییر شیوة زندگی میتوان ابتلا و مرگومیر ناشی از سرطان را کاهش داد.
در گام اول برای داشتن یک زندگی به شیوة درست رعایت نکات زیر واجب و ضروری است:
به خاطر داشته باشیم که شیردهی عاملی مؤثّر در جهت جلوگیری از سرطان پستان است. در گام بعدی محدود کردن مصرف گوشت قرمز، غذاهای چرب و سرخ کردنی، موادّ غذایی فرآوریشده نظیر سوسیس، کالباس و انواع کنسروها قرار دارد. بهعلاوه برای کاهش خطر ابتلا به سرطان توصیه میشود تا از غذاهایی که مانع تولید استروژن میشوند یا به دفع آن کمک میکنند، استفاده کنیم.
از جمله این موادّ غذایی کلم بروکلی، گل کلم، برگ کلم و اسفناج به علّت وجود ترکیبات سولفوردار سبب دفع استروژن میشوند و از بدن حفاظت میکنند. مصرف انواع مرکّبات، انواع توتها، آلو، هلو، لیمو، موز، کدوحلوایی و سبزیجات زرد یا نارنجی به دلیل وجود آنتیاکسیدانها نقش مهمّی در مبارزه با سرطان دارند.
حبوباتی مانند عدس، لوبیا، نخود، سویا و غلات سبوسدار -که منابع غذایی سرشار از فیبرند- و وجود فیبر در برنامة غذایی مانع تحریک زیاد بافت پستان توسّط استروژن میشود. فیبرها همچنین به دفع استروژن اضافی بدن کمک میکنند. مصرف ماهیهای چرب نظیر سالمون و ساردین -که دارای امگا 3 بالا هستند- در جلوگیری از سرطان بسیار مفیدند.
به خاطر داشته باشید که روغن زیتون یک منبع غنی از آنتیاکسیدان است و اولئیک اسید موجود در آن از تکثیر و رشد سلولهای بدخیم جلوگیری میکند.
در بیماران با درد پستان توصیه میشود تا در هنگام درد و التهاب پستان از سبزیهای تازة فراوان و سالاد فصل استفاده کنند، چرا که سبزیها به دلیل خاصیت ادرارآوری از احتباس آب و تشدید درد پستان جلوگیری میکنند و در بین آنها جعفری، لیموترش، آرتیشو، مارچوبه، چغندرقند، پیاز و سیر خاصیت ادرارآوری بیشتری دارند.
مصرف منیزیوم به کاهش درد پستان کمک میکند. منیزیوم در بسیاری از غذاها به مقدار فراوان یافت میشود و یک رژیم غذایی معمول در صورت انتخاب درست غذاهای مصرفی میتواند مقدار کافی آن را تأمین کند.
منابع غذایی خوب منیزیوم شامل مغزها بهخصوص گردو، بادام زمینی و کنجد است. تخم کدو، تخم رازیانه، مرزه، ترخون، گشنیز، اسفناج، جوی دوسر، عدس، لوبیا و سویا نیز دارای منیزیوم هستند. تصفیه کردن غلات مانند گندم و برنج سبب از بین رفتن املاح منیزیوم میشود. پس مصرف نان سبوسدار را در وعدههای غذاهایی خود فراموش نکنید.
حذف کافئین، قهوه، چای پررنگ، شکلات، نوشابههای گازدار و کولا آنچنان در کاهش درد پستان مؤثّرند که بهبودی واضحی در میان بیمارانی که مصرف آنها را محدود کردهاند، مشاهده شده است.

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
اضطراب (احساس نگرانی) و ترس احساسات شایعی است که بیماران و خانوادههای آنان در برخورد با سرطان تجربه میکنند. این احساسات جزئی از پاسخهای طبیعی به استرسِ ناشی از سرطان است که هنگام تشخیص سرطان بهصورت بارزتری نمایان میشود. احساس ترس از سرطان میتواند ناشی از تغییرات در توانایی ارائة وظایف خانوادگی، از دست دادن کنترل وقایع زندگی، تغییرات ظاهری، تصویر بدنی یا ناشی از شوک تشخیص سرطان باشد. این احساسات شامل عدم اطمینان به آینده و نگرانی از درد، زجر و موارد ناشناخته از بیماری است. ترسهای ناشی از وابستگی به دیگران، تغییرات رابطه با نزدیکان و تحمیل شدن به اطرافیان موجب بروز مشکلاتی در زندگی خانوادگی میشود.
افراد خانواده نیز ممکن است احساسات مشابهی داشته باشند، زیرا آنها هم نسبت به آینده نگراناند، یا از ابتلا به سرطان کسی که دوستش دارند، خشمگین هستند. آنها ممکن است از اینکه نمیتوانند کاری انجام دهند، احساس گناه و پشیمانی کنند، یا ممکن است از کارهای زیادی که باید در حال حاضر انجام دهند، گیج شوند. خیلی از مراقبان در ایجاد هماهنگی بین کار، مراقبت از کودکان، مراقبت از خود و سایر مسئولیتها در کنار وظایف جدید در منزل دچار مشکل میشوند.
گاهی فرد مبتلا به سرطان دچار درجات بالایی از اضطراب، ترس یا افسردگی میشود، بهطوریکه این وضع در زندگی روزمرّۀ وی اختلال ایجاد میکند. در این شرایط کمک گرفتن از مشاور یا درمانگر متخصّص به بیمار و یا خانوادة وی کمک میکند.
در اين ميان شايعترين نوع سرطانها، خصوصاً سرطانهايي كه با ظاهر فيزيكي فرد و احساس جذّابيت و توانايي فرد ارتباط دارد، اهمّيت بیشتري دارد كه در اين ميان سرطان پستان زنان -كه شايعترين سرطان در بين زنان ايران و جهان است و متأسّفانه در ايران سنّ ابتلا به آن ده سال زودتر از كشورهاي غربي است- از اهمّيت خاصّي برخوردار است.
پستان یک زن برای او مهم است. احساس بريدن و از دست دادن پستان در يك زن با احساس سرخوردگي، آزردگي، از دست دادن جذّابيت و حسّ زنانگي همراه خواهد بود. حتّي ابتلا به سرطان پستان باعث اختلال در روابط مادر و كودك، زن و شوهر و ارتباط اجتماعی زن با ديگر همجنسان خود خواهد شد.
با ابتلا به سرطان غير از تحمّل درمان چه اتّفاقي در روحية افراد ميافتد؟
چه بايد كرد؟
با افزايش آگاهي و اطّلاع در بين خود و خانواده با تشخيص زودرس بيماري سرطان پستان، خطر از دست دادن پستان و عوارض ناتواني بعد از ابتلا را به حداقل برسانيد. عضو شدن در يك مركز پستان پيشرفته، اطّلاع از آخرين روشهاي تشخيص زودرس بيماري، آموزش خودآزمايي پستان از بیست سالگي، معاينات منظّم و بابرنامه توسّط پزشكان دورهديده در مركز پستان، انجام ماموگرافي سالانه از 35 سالگي، همه راههايي براي نجات خود و عزيزانمان است. هيچ كس از ابتلا به سرطان در امان نيست، پس بايد بيشتر مراقب خود باشيم و از مراكزي كه خدمات آموزش و پيشگيري از سرطانهاي شايع را -خصوصاً سرطان پستان را- ارائه میدهند، استفاده كنيم.
افرادي كه به دلیل نازايي يا بيماري و يائسگي داروهاي هورموني دريافت ميكنند، افرادي كه در خانواده سابقة ابتلا به سرطان خصوصاً سرطان پستان، رحم، تخمدان و رودة بزرگ را دارند و افرادي كه زندگي پراسترس و رژیم غذايي نامناسب، عدم فعّاليت ورزشي درست و چاقي بيش از حد دارند، مسلّماً بيشتر در معرض خطرند و بايد بيشتر دقّت كنند و زودتر به چنين مراكزي مراجعه نمايند.
در مراكز پيشرفتة پستان مثل كلينيك تخصّصي و فوق تخصّصي پستان بيمارستان بينالمللي قائم (عج) گروههاي حمايتي و مشاوران مخصوص آمادة كمكرساني، حمايت و آموزش روشهاي مراقبت بعد از سرطان به مبتلايان و خانوادههاي آنان هستند. پیشگیری و تشخیص زودرس به همراه حمایتهای روحی- روانی، علمی و آموزشی بعد از تشخیص بیماران، از امکانات منحصر بهفرد این مرکز پیشرفته است.
پزشكان فقط در فكر درمان نيستند، بلكه ميخواهند فرد بعد از درمان به زندگي خوب و شاد قبلي و جمع خانواده برگردد و در این مرکز به آرامش و سلامتی کامل دست یابد. پس بياييد با افزايش آگاهي به خود و ديگران كمك كنيم.

 دکتر فاطمه امیری - پزشک عمومی
دکتر فاطمه امیری - پزشک عمومی
سوراخ کردن گوش امری متداول است که از دیرباز رواج داشته و آویزان کردن گوشواره نمادی از زیبایی است. اخیراً خانمها به جای یک گوشواره چند گوشواره میاندازند و طبیعتاً چند سوراخ در گوششان ایجاد میکنند. شاید از نظر بعضیها این مدل سوراخ کردن زیباتر باشد، ولی پزشکان نظر دیگری دارند ... .
سوراخ کردن لالة گوش خطرناک است و بهترین مکان برای این کار نرمة گوش است. در گذشته این کار بهطور سنّتی و با نخ و سوزن در منزل انجام میشد، امّا اکنون بهتر است در مراکز درمانی، توسّط پزشک و با تجهیزات استریل انجام شود تا خطر عفونت کاهش یابد.
نکات مهم قبل از سوراخ کردن گوش
چند سوراخ، چند گوشواره؟
اخیرا رایج شده است که خانمها علاوه بر سوراخ کردن نرمة گوش، چند سوراخ در بخشهای دیگر لالة گوش و حتّی بخش غضروفی آن ایجاد میکنند و چند گوشواره را به آن میآویزند. این کار ممکن است باعث زیبایی شود، ولی خطرناک است، چون در این ناحیه رگ خونی وجود ندارد و در نتیجه، التهاب اطراف سوراخ دیرتر بهبود پیدا میکند و احتمال ایجاد عفونت در اولین ماههای پس از سوراخ کردن گوش وجود دارد. بهتر است در فصلهای سرد سال مانند پاییز و زمستان گوشها را سوراخ کنید، چون احتمال عفونت در ماههای گرم سال بیشتر است.
توصیههای آکادمی بیماریهای کودکان آمریکا
توصیههای پس از سوراخ کردن گوش
پس از سوراخ کردن گوش مراقبت کنید:
سوراخ کردن گوش نوزاد و کودک شیرخوار از دید روانشناسان
برخی از والدین معتقدند که بعد از تولّد هرچه سریعتر بهتر است گوشهای نوزاد را سوراخ کرد، زیرا نوزاد کمتر درد میکشد و اذیت میشود و نیز چون نمیتواند به گوشهایش دست بزند، سریعتر بهبود مییابد. ولی روانشناسان توصیه میکنند بهتر است انجام این کار را تا زمانی که کودک علّت این درد کشیدن و سوراخ کردن گوش را متوجّه شود و از شما میخواهد که گوشهایش را سوراخ کنید و به درکی رسیده است که به گوشهایش تا بهبودی کامل دست نمیزند، به تعویق بیندازید، چون گاهی کودک در سنین پایین، سوراخ کردن گوش را تنبیه میداند. همچنین بهتر است این کار قبل از شش ماهگی اصلاً انجام نشود، زیرا بدن کودک ممکن است توان تحمّل عفونتهای احتمالی را نداشته باشد.
راههای انتخاب گوشوارة مناسب
ما اکثراً فکر میکنیم که اگر از مدل گوشوارهای خوشمان آمد، باید آن را بخریم، در حالی که یک انتخاب نادرست میتواند چهره و ظاهر ما را نامتناسب نشان دهد. در مورد گوشواره هم شکل و ترکیب صورت، اندازة گردن و وجود چینهای روی گردن -که بر اثر سن یا افزایش وزن ایجاد میشود- بسیار مهم است.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
آیا حس میکنید در کلاس از بقیة همکلاسیهایتان کوتاهتر هستید؟ چرا؟
دختران و پسرانی که کوتاهتر از همکلاسیهای خود هستند، ممکن است احساس ضعف و ناهمگونی نسبت به همسن و سالانشان پیدا کنند و برعکس آنها که زودتر به بلوغ میرسند، سریعتر بزرگ میشوند و احساس غرور و برتری دارند. اغلب نوجوانانی که نسبتاً کوتاه هستند، والدین کوتاهقامتتری دارند. ممکن است این نوجوانان فقط از لحاظ جسمی کندتر رشد کنند، ولی گاهی دلایل مهم و بیمارگونهای زیر پوشش کوتاهقدّی نهفته است.
رشد طبیعی و غیرطبیعی چه معنی دارد؟
رشد پدیدة پیچیدهایست و تحت تأثیر عوامل گوناگونی قرار میگیرد. از طرفی بسیاری از ناخوشیها و بیماریها روند آن را مخدوش میکند. هر موقع صحبت از رشد میشود، ردّ پای بلوغ خودنمایی میکند. در واقع این دو پدیدة تکامل بشر همچون کلافهای بههمتنیده بهتنهایی و منفک از یکدیگر قابل تفسیر نیستند. سرعت رشد در دوران بلوغ نسبت به بقیة سالهای رشد (پس از دوران جنینی و شیرخوارگی) بیشترین مقدار خود را دارد. بنابراین کودکانی که زودتر از همسن و سالانشان وارد این دوره میشوند، جهشی را در افزایش قد تجربه میکنند که سبب خرسندی والدین و خودشان میشود. با تکمیل شدن این بازه زمانی و تکاملی، قابلیت رشد هم از بین میرود و در پایان آن، نوجوان به قدّ نهایی خود نائل میشود.
بهطور کلّی پسران دو سال دیرتر از دختران پا به عرصة تحوّلات بلوغ میگذارند. این فرصت دوساله به همراه افزایش نسبی بیشتر در سرعت رشد، موجب تفاوت قدّ نهایی حدود سیزده سانتیمتر بین دختر و پسر میشود. شروع زودتر از موعد تغییرات تکامل جنسی را بلوغ زودرس و آغاز دیرهنگام آن را بلوغ دیررس گویند.
در تأخیر رشد و تکامل سرشتی، کودک، کوتاهقامتی است که با سرعت طبیعی رشد میکند، ولی بلوغ دیرتر از معمول آغاز میشود و طول دورة رشد نیز طولانیتر از اکثر همسن و سالانش خواهد بود.
بیماریهای زیادی هستند که روند رشد را مغلوب و قابلیت رشد قدّی فرد را تضعیف میکنند. اختلالات مزمن دستگاههای مختلف بدن مثل غدد درونریز، عصبی، کلیوی، گوارشی، قلبی- عروقی، تنفّسی- ریوی، خونی و اسکلتی منجر به کوتاهی قد میشوند.
یکی از علل مهمّ کوتاهی قد، کمبود هورمون رشد است و زمانی حادث میشود که غدّة هیپوفیز قادر به ترشّح هورمون رشد نباشد. این مسئله میتواند ناشی از نقص اولیه در هیپوفیز باشد یا متعاقب مشکلات دیگر در مغز به وجود آید، مانند بعضی از تومورهای مغزی، عفونت یا ضربة مغزی، یا حتّی اشعّهدرمانی مغز در بعضی از انواع بدخیمیها. بنابراین میبینیم که این اختلال ممکن است در هر سنّی بروز کند، از نوزادی تا بزرگسالی. شایعترین نشانة آن در سنین کودکی کاهش سرعت رشد به کمتر از پنج سانتیمتر در سال است.
وظیفة پزشک چیست؟
برای پیگیری رشد از نمودارهای استاندارد رشد کودک -که پزشک آن را از خردسالی برای کودک ترسیم میکند- استفاده میشود. هر وقت نمودار رشد از مسیر خود منحرف یا صاف شد، باید مورد توجّه قرار گیرد و بررسیهای لازم انجام شود. البته وضع رشد افراد فامیل و والدین نباید از نظر دور بماند.
هورمون رشد
طیّ بررسیهای اختلال رشد، در صورتی که پزشک به تشخیص کمبود هورمون رشد برسد، باید این هورمون جایگزین شود. هورمون رشد از سال 1958 مورد استفاده قرار میگیرد. در آن زمان هورمون رشد از هیپوفیز جسد انسان استخراج میشد، بنابراین به دلیل محدودیت منابع فقط در بیمارانی که کمبود شدید داشتند، تجویز میشد. امّا به دلیل قابلیت انتقال نوعی بیماری ویروسی کشنده در سال 1985 مصرف آن ممنوع شد و هورمون فنّاوری مهندسی ژنتیک -که از سال 1981 تولید شده و مورد بررسی قرار گرفته بود- جایگزین نوع انسانی آن شد. به این ترتیب بشر توانست این هورمون حیاتی را به میزان کافی تولید کند و معضل محدودیت منابع را از میان بردارد. امروزه ما میتوانیم در بسیاری موارد از وجود آن سود ببریم. مواردی از کوتاهی قد که میتوان در آنها از هورمون رشد استفاده کرد و به تأیید سازمان غذا و داروی آمریکا نیز رسیده است، عبارت است از:

 دکتر مریم کوشا - فوق تخصّص روانپزشکی کودک و نوجوان
دکتر مریم کوشا - فوق تخصّص روانپزشکی کودک و نوجوان
پدر یا مادر بودن یکی از مهمترین و در عین حال دشوارترین وظایفی است که هر فرد بالغ در طول دوران زندگیاش تجربه میکند.
هدف از طرح موضوع پدر یا مادر خوب بودن تربیت فرزندی سالم و رشدیافته است، بهطوریکه مهارتهای مورد نیاز در زندگی بزرگسالی را داشته باشد. اکثر افراد تجربة پدر یا مادر بودن را بدون آمادگی در رویارویی با آنچه پیش روی دارند، آغاز میکنند و مهارتها را با آزمایش و خطا فرا میگیرند. برخی افراد نیز در مورد احساس و نحوة انجام وظایف خود به عنوان والدین، از خود انتظار بیش از حد دارند. این انتظار غیرواقعبینانه اغلب منجر به ناامیدی و احساس عدم کفایت خواهد شد. مطالب زیر پیشنهادهایی را به شما ارائه خواهد داد تا بتوانید از عهدة مقابله با چالشهایی برآیید که لازمة انجام وظایف به عنوان پدر یا مادر است.
یاد بگیرید که پدر یا مادر باشید.
پدر یا مادر بودن یعنی مراقبت، محافظت، آموزش و راهنمایی کودکان و نوجوانان. در عین حال پدر یا مادر خوب بودن بهطور اتّفاقی پیش نمیآید. باید گفت بالا بردن سطح دانش و مهارتهای مورد نیاز در جهت رشد فیزیکی و تکامل عاطفی کودکان نیاز به زمان دارد.
دیدگاه هر پدر و مادری میتواند تحت تأثیر دیدگاه پدر و مادر خود، تجارب زندگی، دیدگاههای اقوام و دوستان و مطالب دیدنی و خواندنی در رسانههای جمعی باشد. در ضمن پدر یا مادر بودن شدیداً تحت تأثیر باورها و انتظار والدین از خودشان و فرزندشان است.
اکثر والدین دغدغههای مشترکی دارند، امّا هر خانواده مشکلات و مسائل خاصّ خود را دارد. راه حلّ واحدی برای مشکلات پدران و مادران وجود ندارد و دیدگاههای متنوّع و فراوانی در ارتباط با تربیت کودکان مطرح شده است. بهترین کار یافتن شیوهای است که شما نسبت به آن احساس خوبی داشته باشید و تصوّر کنید که برای خانوادة شما مؤثّر خواهد بود.
نکات مهم در ارتباط با فرزندپروری
شکل و اندازة خانوادهها با هم تفاوت دارد. خانوادههای مختلف در زمینة مسئلة والد بودن مشکلات مختلفی دارند. ادارة خانواده با یک والد بهتنهایی و با حمایت محدود، کار سادهای نیست. البته اینکه دو والد از دو خانوادة متفاوت و با دو راهکار مختلف به یک روش ثابت و مورد توافق طرفین برسند، نیز ممکن است مشکلاتی به همراه داشته باشد. نکات ذیل میتواند ارتباط والد و فرزندی را تسهیل کند.
انتظار واقعبینانه داشته باشید.
انتظار از خودتان واقعگرایانه باشد. تصوّر نکنید که چون پدر یا مادر هستید، باید تمام اصول و قواعد را تمام و کمال بدانید. همانطور که میآموزید که چگونه یک والد خوب باشید و در ضمن با مشکلات جدیدی روبهرو میشوید، همواره به یاد داشته باشید که خطا و یادگیری در طول زمان برای همة والدین طبیعی است. انتظارتان از همسرتان نیز واقعبینانه باشد، چون او هم مانند شماست. بکوشید اشتباهات او را درک کنید و هیچگاه تقاضاهای غیرمنصفانه از او نداشته باشید.
انتظارتان از فرزندتان نیز واقعبینانه باشد. مراقب باشید که تقاضاهایتان از او (انجام وظایف و استانداردهای رفتاری) متناسب با سن و تواناییهای او باشد. بد نیست بدانید که والدین دوستان فرزند شما همگی این انتظارها را از فرزندشان دارند یا خیر. بهطور کلّی انتظار رفتارهای معقول را از فرزندتان داشته باشید نه انتظار بهترین را ... .
از فرزندنتان لذّت ببرید.
در بعضی از خانوادها، دید و بازدید، گرفتاریهای کاری، مشکلات مالی، مدرسه، تکالیف منزل، فعّالیتهای خارج از مدرسه، کارهای خانه و برنامههای تلویزیونی مورد علاقه، همگی باعث مشغلة افراد خانواده میشوند، امّا بکوشید در هر روز زمانی را هم برای لذّت بردن از همراهی فرزندتان و داشتن اوقات فراغت با او کنار بگذارید. از او بپرسید که در طول روز چه کارهایی کرده و از کارهای خودتان هم برای او تعریف کنید. گذراندن زمان با فرزندتان در روابط شما با او بسیار مؤثّر خواهد بود و به او نشان میدهد که برایش اهمّیت قائل هستید.
از خودتان مراقبت کنید.
پدر یا مادر شدن شما بدان معنا نیست که دیگر توجّهی به نیازهای خودتان نداشته باشید. اگر به خواستههای خودتان توجّه کنید، راحتتر میتوانید به نیازهای او هم پاسخ دهید و از او مراقبت کنید. اگر برایتان سخت است که زمانی را به خود اختصاص دهید، با حداقل یک مورد در روز که از آن لذّت میبرید، شروع کنید. نیم ساعت وقت در روز برای خودتان، تغییر چشمگیری در زندگی شما به وجود خواهد آورد. هر پدر و مادری احتیاج دارد که زمانی را دور از فرزندش باشد. این کاملاً طبیعی و دور از اشکال است. وقتی از فرزندتان خوب مراقبت میکنید، بدانید که اگر مقداری از زمان را هم صرف خودتان کنید، هیچگونه خدشهای به روابط شما وارد نخواهد آمد.
از درگیری در حضور فرزندتان بپرهیزید.
از بحث و درگیری در حضور فرزندانتان جدّاً بپرهیزید، چرا که بهشدّت غمگین میشوند و در ضمن از رفتارهای شما الگوبرداری میکنند. کودکانی که ناظر جدالهای پدر و مادرند، در مقابله با مشکلات، راههای نامناسبی را فراگرفته و بهکار میگیرند. کودکانی که در خانوادههایشان درگیری و برخورد زیادی دیده میشود، مشکلات رفتاری زیادی دارند و در برخورد با دیگران به دردسر میافتند. در اکثر آنها رفتارهای عصبی، مداخلهجویانه، سرخوردگی و اضطراب نیز دیده میشود.
کمک بگیرید.
هر فردی برای بزرگ کردن فرزند خود به حمایت و کمک احتیاج دارد. خانواده، دوستان و همسایگان میتوانند جزء این افراد باشند. در دفتر تلفنها و یا روزنامهها هم میتوان مؤسّساتی را پیدا کرد که کارشان کمکرسانی، پرستاری و مراقبت از کودکان، سالمندان و اینگونه موارد باشد. دیدار با والدینی که شرایط شما را دارند، تماسهای اجتماعیتان را افزایش میدهد و موقعیتی را فراهم میآورد که شما در مورد تجارب و نظراتتان با آنها تبادل نظر کنید. همچنین حفظ ارتباط با دوستان و آشنایانی که موقعیتهای یکسانی دارید، نقش حمایتی شما را افزایش میدهد و همصحبتی و یاری گرفتن از آنان برایتان خوشایند خواهد بود.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
بند ناف، نواری است بسیار باریک که درون آن دو سرخرگ و یک سیاهرگ وجود دارد که جنین را به جفت متّصل میکند. طول بند ناف در 9 ماه بارداری به حدود پنجاه سانتیمتر میرسد؛ البته ممکن است کوتاه یا بلندتر شود. ضخامت آن هم در جنینهای مختلف تفاوت دارد. هرچه جنین بزرگتر شود، قطر بند ناف بیشتر میشود و قطر آن در جنین 9 ماهه، از یک جنین تا جنین دیگر متفاوت است.
بند ناف، خون مملوّ از موادّ غذایی را از جفت به جنین میرساند و موادّ زائد جنین را به جفت منتقل میکند تا دفع شود. بند ناف در مایع آمنیوتیک شناور است و بین اندامها و بدن جنین و دیوارة رحم قرار دارد. بند ناف امروزه به عنوان یک عضو داخل رحم قابل رؤیت است و در سونوگرافی محلّ جفت، بند ناف و مقطع بند ناف بررسی میشود.
اگر بند ناف به جای دو شریان و یک سیاهرگ، یک شریان و یک سیاهرگ داشته باشد، احتمال بروز بیماریها و نقایص قلبی در جنین بالا میرود و بهتر است در این شرایط ساختمان قلب جنین هم بررسی شود.
یکی دیگر از مسائلی که در دوران بارداری احتمال بررسی آن وجود دارد، وضعیت جریان خون در رگهای بند ناف است. در موارد خاصّی از جمله در دوقلوها و در شرایطی که اختلال رشد جنین داخل رحم دیده شود و جنین لاغر و کموزن باشد، انجام نوع خاصّی از سونوگرافی به نام «داپلر» الزامی است. این سونوگرافی نشان میدهد که خونرسانی به جنین کافی است و یا جنین داخل رحم با اشکال در خونرسانی مواجه است یا نه؟
چرا بند ناف دور جنین میپیچد؟
در شرایط خاصّی که قابل پیشبینی و پیشگیری نیست، بند ناف به دور اندامها یا دور گردن جنین میپیچد. برخی خانمها معتقدند که پا روی پا انداختن باعث پیچش بند ناف دور گردن جنین میشود، امّا این باور کاملاً اشتباه است و ارتباطی بین این دو وجود ندارد.
برخی دیگر میگویند که خانم باردار باید به پهلو بخوابد و طاقباز (به پشت) خوابیدن باعث پیچش بند ناف دور گردن جنین میشود. واقعیت این است که از نیمة دوم بارداری، یعنی از هفتة 20 تا 24 به بعد، به دلیل بزرگشدن رحم، اگر خانم باردار به پشت بخوابد، بند ناف دور گردن جنین نمیپیچد، امّا به دلیل فشار رحم روی عروق بزرگ شکمی (رگ آئورت و سیاهرگ بزرگی که خون را به طرف قلب میبرد)، برگشت خون از اندامها به قلب مختل میشود و خونرسانی به جنین تحت تأثیر قرار میگیرد.
برخی مادرها در ماه هشتم و نهم، بهخصوص اگر جنین درشت یا دوقلو باشد، به محض آنکه چند دقیقه طاقباز میخوابند، دچار افت فشار، شوک و نامرتّب شدن ضربان قلب میشوند؛ بنابراین بهتر است از نیمة دوم بارداری، خانمهای باردار به پهلوی چپ بخوابند و اگر نمیتوانند کامل به پهلو بخوابند، حداقل سی تا چهل درجه به سمت چپ زاویه داشته باشند و یک بالش، سمت راست کمر خود بگذارند که حداقل کمی به سمت چپ چرخیده باشند؛ به این ترتیب فشار از روی عروق بزرگ برداشته میشود و خون راحتتر به جنین میرسد.
یکی دیگر از باورهای قدیمی این است که وقتی خانم باردار میخواهد در خواب از این پهلو به آن پهلو شود، باید بنشیند و بچرخد، امّا پیچش بند ناف دور جنین ربطی به وضع قرارگیری مادر ندارد و فقط در اثر حرکتهای خود جنین داخل مایع آمنیوتیکی اتّفاق میافتد.
پیچیدن بند ناف دور گردن جنین چه زمانی خطرناک است؟
چون بند ناف به اندازة کافی بلند است، معمولاً پیچیدن آن دور گردن جنین باعث فشار زیادی نمیشود و خطر جدّیای برای جنین ایجاد نمیکند، امّا در برخی موارد، بند ناف خیلی محکم دور گردن جنین پیچیده میشود و در موارد نادر، گره واقعی ایجاد میکند که مانع خونرسانی به جنین میشود و مرگ جنین را در رحم به دنبال دارد.
پیچش بند ناف دور گردن جنین در اواسط بارداری خیلی نگرانکننده نیست و به بررسی نیاز ندارد، امّا در اواخر بارداری، بهخصوص اگر قرار باشد زایمان طبیعی باشد و بند ناف چند مرتبه دور گردن جنین پیچیده و کوتاه شده باشد، باعث فشار روی بند ناف، کم شدن و قطع جریان خون مادر به جنین و نامرتّب شدن قلب جنین و در برخی موارد مرگ جنین خواهد شد.
اگر در سونوگرافی تشخیص داده شود که بند ناف دور گردن جنین است، باید در تمام طول زایمان طبیعی، یعنی از زمانی که درد شروع میشود تا زمان تولّد نوزاد، دقیق و با فواصل کوتاه، ضربان قلب جنین کنترل و از دستگاه مانیتورینگ برای ثبت ضربان قلب جنین استفاده شود.
گاهی با خروج جنین از کانال زایمانی، بند ناف تحت فشار قرار میگیرد و لحظات آخر زایمان و قبل از تولّد نوزاد، تعداد ضربان قلب او کاهش قابل ملاحظهای پیدا میکند. برخی جنینها را در این شرایط نمیتوان با زایمان طبیعی به دنیا آورد و با نامرتّب شدن تعداد ضربان قلب آنها، به سزارین فوری نیاز است.
پایین افتادن بند ناف نیز از اوراژانسهای جدّی مامایی است. در طیّ زایمان، اول سر و بعد تنه و اندامهای نوزاد از بدن مادر خارج میشوند و بعد از خروج جنین، بند ناف او قطع میشود و بعد از مدّتی جفت خارج خواهد شد.
در برخی موارد، قبل از خروج جنین از بدن مادر، کلافی از بند ناف از لگن مادر بیرون میآید و در کنار سر جنین تحت فشار قرار میگیرد. فشار روی بند ناف در کنار سر جنین، باعث کند شدن ضربان قلب و گاهی مرگ جنین میشود.
اگر مشکل بهموقع تشخیص داده نشود، میتواند طیّ ده تا پانزده دقیقه باعث مرگ جنین شود. به محض تشخیص، سزارین فوری ضروری است. این موارد در جنینهای نارس، زمانی که سر جنین کاملاً حفرة لگن را پر نکرده، جنین با پا وارد حفرۀ لگنی شده یا مادر دچار تنگی لگن باشد و این مسئله مانع ورود کامل سر جنین به داخل لگن شود، دیده میشود.
 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
شاید زمانی با خوشحالی با یک تست مثبت حاملگی برای انجام سونوگرافی مراجعه کردهاید، امّا خبر بدی را شنیدهاید: «هیچ جنینی دیده نمیشود» یا «تخم پوچ در رحم شما وجود دارد». مفهوم این جملات را درک نمیکنید؛ گاهی به سونوگرافیست دیگری مراجعه میکنید؛ به امید پیدا کردن چیزی که اصلاً وجود نداشته است.
حاملگی پوچ زمانی است که یک تخمک بارورشده در رحم بهطور طبیعی لانهگزینی میکند، امّا در یک روند غیرطبیعی، تقسیم سلولهای جنینی رخ نمیدهد، بنابراین جنین تشکیل نمیشود. جفت و کیسة بارداری وجود دارد، بدون اینکه جنینی در کار باشد. چنین حالتی در طبّ زنان حاملگی فاقد جنین یا حاملگی پوچ نامیده میشود.
بارداری پوچ اتّفاق شایعی است و یکی از علل سقطهای زودرس سه ماهة اول به شمار میرود. حتّی گاهی آنقدر سقط زودهنگام رخ میدهد که مادر از بارداری خود آگاه نیست. بهطور معمول وقتی برای خانم باردار در سنّ حاملگی پنج تا شش هفتگی، سونوگرافی انجام میشود و در آن یک ساک حاملگی با قطر حداقل 20 میلیمتر داریم، انتظار میرود قطب جنینی رؤیت شود، در غیر این صورت معمولاً توصیه به انجام سونوگرافی دوم، ده تا چهارده روز بعد میشود. اگر در سونوگرافی بعدی قطب جنینی دیده نشود، تشخیص مسجل خواهد بود؛ به عبارت دیگر اگر در سونوگرافی، ساک حاملگی 25 میلیمتر بدون قطب جنینی داشته باشیم، در تشخیص حاملگی پوچ تردیدی باقی نخواهد ماند.
چرا جنین تشکیل نمیشود؟
شایعترین علّت ناهنجاریهای کروموزومی تخمک بارورشده است. تعداد زیاد یا کم کروموزوم میتواند سبب توقّف تقسیمات سلولی طبیعی شود. کیفیت پایین تخمک (به دلیل سنّ بالای مادر) و اسپرم علّت دیگر است.
چطور متوجّه شویم که بارداری پوچ است؟
در حاملگی فاقد جنین، مادر علائمی مشابه بارداری طبیعی دارد. عقب افتادن قاعدگی، ناراحتی و تورّم پستانها و تست بارداری مثبت را تجربه میکند (در بیشتر موارد سطح هورمون حاملگی به علّت فعّالیت جفت در حال افزایش است)، پس تا زمانی که سونوگرافی انجام نشود، تشخیص حاملگی پوچ ممکن نخواهد بود. از دیگر نشانهها میتوان به دردهای متناوب شکمی و لکّهبینی یا خونریزی واژینال اشاره کرد.
درمان بارداری پوچ
گروهی از پزشکان معتقدند که وقتی تشخیص بارداری بدون جنین تأیید شد، بدن زن باردار قادر است محتویات داخل رحم را دفع کند و نیاز به اقدامات تهاجمی نیست، امّا گاهی این دفعِ خودبهخودی به صورت کامل انجام نمیشود یا با خونریزی زیاد همراه است و نیاز به مداخلة فوری دارد. درمانهای پزشکی به صورت درمان دارویی و جرّاحی خواهد بود. میتوان حتّی به جای انتظار کشیدن از داروهای خوراکی، تزریقی و واژینال برای تسریع دفع استفاده کرد و اگر نیاز به مداخلة جرّاحی بود، ساکشن کورتاژ انتخاب اول خواهد بود.
بارداری پوچ اغلب فقط یکبار رخ میدهد و معمولاً در بارداری بعدی تکرار نمیشود و بعد از آن، خانم حاملگی طبیعی را تجربه خواهد کرد، امّا گاهی تعدادی از زوجها چندین نوبت سقط را در مراحل اولیة بارداری تجربه میکنند. در این زمان متخصّص مربوط بررسیهای تشخیصی شامل بررسی کروموزومی والدین و آزمایشهای مربوط به سقط تکراری را انجام خواهد داد.
ممکن است خانمی دو هفته پس از سقط تخمکگذاری طبیعی داشته باشد، بنابراین به این بیماران توصیه میشود که حتماً یکی از روشهای پیشگیری از بارداری را به کار برند و پس از گذشت حداقل سه ماه از سقط -که در طیّ آن مادر روزانه پنج میلیگرم اسیدفولیک را مصرف کرده- با نظر پزشک معالج برای بارداری مجدّد اقدام کنند.
شاید دیگران درک نکنند که چرا غمگین هستید. آنها فکر میکنند که شما برای چیزی ناراحت هستید که اصلاً وجود نداشته، امّا این مسئله برای هر زنی میتواند اتّفاق بیفتد و در مورد خیلیها اتّفاق افتاده، بدون آنکه خودشان متوجّه شوند. پس نگران نباشید؛ شما بارداریهای موفّق دیگری را پس از یک بارداری پوچ تجربه خواهید کرد.
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
سرشت و ذات کودک، محیط خانواده و محیط اجتماع پیرامون کودک، سه عامل بسیار مهم در شکلگیری شخصیت کودک هستند. این عوامل دست در دست هم میدهند و باعث میشوند تا کودک شما به سمت استقلال، هویت و شکوفایی پیش رود یا به اضطراب، افسردگی، وسواس، بدرفتاری، اعتیاد و ... کشیده شود.
چنانچه کودکی که از نظر سرشتی و ذاتی منزوی، مضطرب، کمحرف و خجالتی است، در محیط خانوادگیای قرار بگیرد که در آن سختگیری، تحکّم، تنبیه، سرزنش، مقایسه و تحقیر وجود داشته باشد و والدین بر تواناییهای این کودک چشم بپوشند و فقط ضعفها و و نقایصش را ببینند و خود و او را سرزنش کنند که چرا کودکی معاشرتی، اجتماعی، بیباک، شجاع و منطبق بر ایدهآلهای خود ندارند و از بد حادثه محیط مدرسة این کودک نیز پراسترس و غیرحمایتگر باشد، پس از مدّتی بدیهی است که این کودک به سمت اضطراب، پرخاشگری، افسردگی و وسواس پیش رود. محیط خانواده جایی است که میتوان اندکی صفات ذاتی نامناسب و آزاردهندة کودک را تعدیل کرد؛ میتوان از فشارهایی که بر کودک در مدرسه و جامعة پیرامونش وارد میآید، کاست و تحمّل کودک را افزایش داد؛ میتوان تواناییهای کودک را کشف و آنها را شکوفا کرد و به او در جهت رفع، تعدیل و پذیرش ناتواناییهایش کمک کرد.
در زیر به عواملی چند اشاره میشود که در محیط خانواده میتواند بر شکلگیری و رشد شخصیت کودک و چگونگی رفتار او تأثیرگذار باشد.
چگونگی ارتباط والدین با یکدیگر
کودکان معمولاً به نوع ارتباط والدین نگاه میکنند. اگر آنها به یکدیگر احترام بگذارند، به سخنان طرف مقابل با دقّت گوش دهند و بلافاصله قضاوت نکنند، کودکان نیز از رفتار آنها الگوبرداری میکنند. امّا اگر والدین اختلاف و نزاع داشته باشند، مشاجره و درگیریهای لفظی و بدنی، قهرهای طولانی و بیرحمی نسبت به طرف مقابل وجود داشته باشد، کودکان دچار اضطراب، افسردگی و پرخاشگری میشوند و بدرفتاری آنها افزایش مییابد و این موضوع در صورتی آثار منفی بیشتری میگذارد که کودک از نظر سرشتی استعداد بیشتری برای اختلالات رفتاری داشته باشد.
حالت هیجانی و احساسی والدین
آیا تا به حال فکر کردهاید که مادران افسرده چه تأثیر روانیای روی فرزندانشان دارند؟ مادران مضطرب و وسواسی چگونه فرزند خود را تربیت میکنند و پدران پرخاشگر و عصبانی با کودکان خود چه میکنند؟
افسردگی، اضطراب و پرخاشگری باعث بههم خوردن ثبات در روشهای تربیتی میشود و مدیریت مؤثّر ما را بر رفتار کودک کاهش میدهد. شکیبایی والدین تحت تأثیر حالتهای هیجانی ناخوشایند کاهش مییابد و ممکن است به کوچکترین رفتار کودک، واکنشهای تنبیهی شدیدی نشان دهند. پس از گذشت زمانی کوتاه، از برخورد و عملکرد خود پشیمان میشوند و تصمیم میگیرند که رفتار خود را جبران کنند؛ به کودک رشوه میدهند و از اشتباهات او میگذرند. در نتیجه تنبیه و پاداش کودک بهطور متناسب و طبق شرایط مشخّص و از پیش تعیینشده نیست، بلکه بستگی به حالات روحی والدین دارد و این موضوع باعث ناپایداری و بیثباتی در روش تربیتی میشود؛ گاه خشونت، تنبیه و گاه مسامحه و غفلت. پاداشها و تنبیهاتی که در این نوع فرزندپروری به کودک داده میشود، نامناسب و ناهماهنگ است.
تنش و فشار روانی در خانواده
بیایید دو خانواده را با هم مقایسه کنیم و بعد نتیجهگیری کنیم که در کدام خانواده مشکلات رفتاری فرزندان کمتر است: خانوادهای که در آن آرامش حکمفرماست، روابط اعضای خانواده بر اساس مهربانی و منطق است، احترام یکدیگر را حفظ میکنند، به نیازهای طرف مقابل توجّه نشان میدهند، استرسهای مالی و شغلی در خانواده وجود ندارد، تغییرات و تحوّلات ناگهانی در آن رخ نمیدهد و ... .
و خانوادهای که در آن ورشکستگی مالی، بیماری، مشکلات و فشارهای کاری و شغلی وجود دارد، روابط بههم ریخته است، احترام گذاشتن به یکدیگر و توجّه به نیازهای طرف مقابل فراموش شده است، تغییرات غیرمنتظره ثبات زندگی روزمرّه را بر هم زده است و ... .
مطمئنّاً بهراحتی میتوان فهمید که در کدام خانواده کودکان آرامش بیشتری دارند و مشکلات رفتاری در آنها کمتر است.
مشاهدة والدین و الگوبرداری از اطرافیان
وقتی اعضای خانواده با داد و فریاد با یکدیگر صحبت میکنند، وقتی دروغ میگویند و وقتی خودشان بینظم هستند، مسلّماً کودکان نیز از آنها خواهند آموخت. ما چطور انتظار داریم در حالی که در حضور کودک دروغ میگوییم، او دروغگویی را زشت بشمارد و خود همین عمل را انجام ندهد؟ وقتی کودکان میبینند که ما برای حلّ اختلافاتمان متوسّل به فریاد، ناسزا و کتککاری میشویم، آنها نیز میآموزند که در ارتباط با همسالانشان به محض آنکه دچار اختلاف نظر شدند، یکدیگر را کتک بزنند و به هم ناسزا بگویند.
اگر ما خود اهل مطالعه نباشیم، نمیتوانیم انتظار داشته باشیم که فرزندمان کتابخوان باشد. وقتی ما مقرّرات و نظم منزل را رعایت نمیکنیم، بچّهها نیز همین را خواهند آموخت. فرزندان ما به ما نگاه میکنند. از همسالان، معلّمان مدرسه، اقوام، چهرههای تلویزیونی و سینمایی، چهرههای ورزشی و ... مرتّب الگوبرداری میکنند و این الگوها را درونی و نهادینه میکنند.
نحوة قانون گذاشتن
به نظر میرسد که اگر مقرّراتی وجود نداشته باشد، جامعه دچار هرجومرج خواهد شد. شهری را تصوّر کنید که در آن قوانین راهنمایی و رانندگی وجود ندارد، کوچه و خیابانهای این شهر چه وضعی خواهد داشت؟ همهجا بینظم و شلوغ است و شما نمیتوانید تنبیهی برای رانندگان در نظر بگیرید، چرا که تنبیه باید به دنبال رعایت یا عدم رعایت قانون یا رفتار خاصّی باشد.
ادارهای را در نظر بگیرید که در مورد ساعت ورود و خروج کارکنان، زمان حضور آنها در محلّ کار و حوزة وظایف آنها قانونی ندارد. میتوانید تصوّر کنید که چه آشفتهبازاری خواهد شد؟
منزل ما نیز همینگونه است؛ نیاز به مقرّرات مشخّصی دارد. چنانچه این قوانین وجود نداشته باشد، کودک نمیداند چه باید بکند و چه نباید بکند. در ضمن والدین هم نمیتوانند کودک را تنبیه کنند یا به او پاداش دهند. میشود این موضوع را با مثالی روشنتر کرد:
اگر برای کودک ساعت رفتن به رختخواب مشخّص نباشد، پس والدین نمیتوانند به کودک خود بگویند چرا دیر میخوابی؟
اگر برای استفاده از رایانه و تلویزیون قانونی نداشته باشید، پس نمیتوان به کودک گفت که زیاد از رایانه استفاده کرده است و به همین دلیل از آن محروم شده است.
مفهوم دیر، زیاد و نظایر آن زمانی معنی پیدا میکند که از قبل آنها را مشخّص کرده باشیم. پس اگر در منزل ما قوانین مشخّصی وجود ندارد، باید انتظار بینظمی از کودک را داشته باشیم.
نحوة دستور دادن
نحوة دستو دادن ما بر پذیرش و حرفشنوی کودک تأثیر میگذارد. در صورتی که دستورات ما اشکالات زیر را داشته باشد، احتمال نافرمانی کودک زیادتر میشود:
فراموش نکنیم که با هر دستور یک فرصت برای نافرمانی در اختیار کودک قرار میدهیم. پس اگر کودک را با دستورات خود بمباران کنیم، کودک به این نتیجه میرسد که اینطور راحتتر است که هیچکدام را انجام ندهد. به این دستور دقّت کنید: «بلند شو مشقهاتو بنویس. وسایلت را هم از روی میز پذیرایی جمع کن. اتاقت خیلی ریختوپاشه، باید مرتّبش کنی، بعدش هم باید بری حمّام دوش بگیری، زود باش بلند شو».
خیلی مواقع اگر کودکان کاری را انجام نمیدهند یا صحیح انجام نمیدهند، به دلیل این است که دقیقاً نمیدانند چه باید بکنند. به این پیام توجّه کنید: «درست مسواک بزن»، ولی آیا مادر درست مسواک زدن را به کودک خود آموخته است؟
وقتی به فرزند خود میگوییم: دختر خوبی باش. مؤدّب باش. یک کاری نکن آبروی من برود. پسر مامان کار بد نمیکنه. کارهای احمقانه نکن. بچّه نشو. اذیّت نکن. داریم میریم مهمونی، انتظار دارم اونجا لج منو درنیاری. امسال کنکور داری؛ دلم میخواد آبروی منو پیش همکارام نبری و منو توی فامیل سرافراز کنی و ... .
در تمام موارد فوق فقط خود ما میدانیم که منظورمان چیست. کودک نمیداند منظور ما از خوبی، اذیّت نکردن، سرافراز کردن، احمق نبودن، بچّه نبودن و ... چیست؟ آیا اگر فقط در امتحان کنکور پذیرفته شود، ما سرافراز خواهیم شد یا باید پزشکی دانشگاه تهران قبول شود؟ آیا قبولی دانشگاه آزاد در یکی از شهرستانهای دور و پرخطر رضایت ما را فراهم میکند؟
خیلی از والدین اینطور فکر میکنند که خودش منظورم را میفهمد. کمهوش که نیست؛ وقتی میگویم اذیّت نکند، میفهمد یعنی چی.
ولی باید همیشه منظور خود را خیلی ساده و روشن بیان کنیم؛ حتّی به باهوشترین افراد و به کسانی که سالهاست با آنها زندگی کردهایم و فکر میکنیم حتّی از نگاه یکدیگر منظور هم را میفهمیم.
باید در زمان دستور دادن دقیقاً به همان رفتاری که مورد نظر ماست، اشاره کنیم و از صفات مبهم استفاده نکنیم. به مثالهای زیر دقّت کنید:
«روی مبل بالا و پایین نپر، روی اون بشین» به جای: «لجبازی نکن، اینقدر حرص منو در نیار».
«لباسهایت را داخل کمد آویزان کن» به جای: «شلختهبازی را بگذار کنار، کمی هم انصاف داشته باش. من خسته شدم».
وقتی کودک در حیاط منزل مشغول توپبازی با یکی از دوستانش است و در اوج لذّت و شادیست، مادر میگوید: بیا برو سراغ درست. یا کودک چهارساله مشغول عروسکبازی با دخترخالة خود است؛ آنها غرق در بازی هستند که ناگهان مادر میگوید: وقت خواب بعد از ظهر است و باید به رختخواب بروی. یا میگویید وقت استحمام است و باید دوش بگیری. مسلّم است که در چنین شرایطی کودک پذیرای دستور والد نیست و احتمال نافرمانی او بالاست.
گاهی اتّفاق میافتد که ما با کلام خود یک پیام و با حالتهای غیرکلامی خود پیام دیگری را منتقل میکنیم. از آنجایی که تأثیر پیام غیرکلامی از کلامی بیشتر است، در نتیجه ما به هدف خود نمیرسیم. از طرف دیگر کودک نیز گیج و پریشان میشود و نمیفهمد که منظور ما چیست. یک مثال میتواند توضیح فوق را آسانتر کند. کودک در حضور جمع حرف زشتی میزند و مادر میخواهد او را از گفتن چنین حرفی منع کند، در حالی که میخندد، میگوید: خیلی حرف زشتی زدی، دیگه این حرف را نزنیها!
این پیام متناقض است؛ در حالی که با کلام خود به او گفته است که حرف بدی است و نباید بزند، ولی با حالت غیرکلامی خود (لبخند، حالت چشمان و صورت) به او گفته است که حرفش چندان هم زشت نبوده و مادر خوشش آمده است.
ما معمولاً باید برای تأثیرگذاری بیشتر کلام خود، از حالتهای غیرکلامی استفاده کنیم. حالت چهره، چشمان و لحن قاطع صدای ما باید کلام ما را تقویت کند. ما نمیتوانیم بگوییم خوشحالیم، در حالی که چهرة ما داد میزند که ناراحت و گریان هستیم. پیامی که چهرة ما منتقل میکند، قویتر از پیامی است که کلام ما منتقل میکند. سعی کنیم این دو پیام را با هم هماهنگ کنیم تا تأثیرگذاری بالاتری داشته باشد.
توجّه نکردن به رفتارهای مثبت و مناسب کودک
در مواقع بسیاری کودک رفتاری مناسب و قابل قبول دارد، ولی ما فکر میکنیم که کار مهمّی نکرده است؛ باید اینگونه باشد، اگر غیر از این بود، مشکل بود و در زمانی که کودک رفتار مناسبی دارد، به او توجّهی نمیکنیم.
اگر به رفتارهای خوب کودکان توجّه نکنیم و آن را مورد تشویق قرار ندهیم، پس از مدّتی آن رفتار مثبت رو به فراموشی میگذارد.
تا زمانی که فرزندان ما مؤدّب هستند، سلام میدهند، خداحافظی میکنند، تشکّر میکنند، در امور منزل به ما کمک میکنند، تکالیف مدرسة خود را انجام میدهند و ...، ما به آنها هیچ توجّه مثبتی نشان نمیدهیم، امّا یکبار که سلام نمیدهند، در مقابل گرفتن هدیهای تشکّر نمیکنند و ...، بلافاصله واکنش نشان میدهیم: چرا سرت را همینجوری انداختی پایین و وارد میشوی و سلام نمیکنی. من همیشه باید از رفتارهای تو شرمنده بشوم؟
تشویق نادرست
مهم است که رفتارهای مثبت ما مورد توجّه و تشویق قرار گیرند؛ در غیر این صورت آن رفتارها رو به فراموشی میگذارند. برای از بین بردن و کاهش هر رفتار منفیای، باید در ابتدا کودک را برای انجام ندادن آن رفتار تشویق کرد، مثلاً اگر کودکی هنگام بازی با دوستش او را کتک میزند و هل میدهد، مادر در ابتدا باید سعی کند هر زمان که کودک هنگام بازی با دوستش با او دوستانه بازی میکند و کتکش نمیزند، او را تشویق کند، نه اینکه کودک را کتک بزند که چرا دوستش را کتک زده است!
تنبیه نامناسب
اکثر ما فکر میکنیم که مشکلات رفتاری کودکان را باید با تنبیه درست کرد. فکر میکنیم که در ابتدا و بدون مقدّمه باید سراغ تنبیه برویم تا بدرفتاری کودک کاهش یابد.
بهتر است بدانیم که خیلی از کارهایی که به عنوان تنبیه انجام میشود، رفتار نامناسب کودک را کاهش نمیدهد، بلکه آن را افزایش میدهد. مثلاً ممکن است کودک خود را در حمّام یا دستشویی حبس کنیم، یا با او قهر کنیم و چندین روز با او صحبت نکنیم، چرا که دخترخالهاش را کتک زده است. فکر میکنید واقعاً این نوع تنبیهات مؤثّر است؟ تنبیهی که از روی عصبانیت باشد، منطقی نیست و خطر آن وجود دارد که ما صدمهای جدّی به کودک خود برسانیم (چه آسیب جسمی و چه آسیب عاطفی و روانی) و از سویی دیگر کودکان در بسیاری از زمینهها والدین را الگوی رفتاری خود قرار میدهند. وقتی آنها را کتک میزنیم، تحقیر میکنیم و به آنها ناسزا میگوییم، چرا فکر نمیکنیم که آنها ممکن است از همین روش به عنوان راه حل در ارتباطات خود استفاده کنند؟ وقتی ما در زمان عصبانیت، کودک خود را تنبیه میکنیم، از آنجا که در آن لحظات رفتاری منطقی نداریم، پس از مدّت کوتاهی از رفتار خود پشیمان میشویم و سعی در اصلاح آن داریم. شروع به رشوه دادن به فرزند خود میکنیم و میخواهیم رفتار گذشتة خود را جبران کنیم، از خطاهای او چشمپوشی میکنیم و در تربیت او کوتاهی میکنیم.
میبینید که این روش تربیت چقدر معیوب و پراشکال است. نوسانات و ناهماهنگیهایی که در روش فرزندپروری خود داریم، در نهایت منجر به افزایش مشکلات رفتاری کودک میشود.
به خاطر داشته باشید که به هنگام تنبیه کودک نباید حقوق اساسی کودک را نادیده بگیرید؛ مواردی چون زندانی کردن در دستشویی و حمّام، حبس کردن کودک در جای تاریک و ترسناک، محروم کردن او از غذا و پوشاک، ترساندن او، قرار دادن او در سرما و گرما و ... کودک را از حقوق اساسی خود محروم میکند.
مجموعه عواملی که ذکر شد، در شکلدهی رفتار و در نهایت شخصیت کودک در محیط خانواده نقش دارد. بدیهی است اینکه کودک شما در چه راهی قدم میگذارد و در آینده به چه سمتوسویی میرود، حاصل تعامل سه عامل سرشت و ذات کودک، محیط خانواده و محیط جامعه است، ولی آنچه مسلّماً در دست شماست و میتوانید در آن تغییراتی ایجاد کنید، محیط خانوادة شماست. پس از همین حالا شروع کنید و امیدوار باشید که بهتدریج میتوانید تغییرات خوبی ایجاد کنید.
سرشت و ذات کودک، محیط خانواده و محیط اجتماع پیرامون کودک، سه عامل بسیار مهم در شکلگیری شخصیت کودک هستند. این عوامل دست در دست هم میدهند و باعث میشوند تا کودک شما به سمت استقلال، هویت و شکوفایی پیش رود یا به اضطراب، افسردگی، وسواس، بدرفتاری، اعتیاد و ... کشیده شود.
چنانچه کودکی که از نظر سرشتی و ذاتی منزوی، مضطرب، کمحرف و خجالتی است، در محیط خانوادگیای قرار بگیرد که در آن سختگیری، تحکّم، تنبیه، سرزنش، مقایسه و تحقیر وجود داشته باشد و والدین بر تواناییهای این کودک چشم بپوشند و فقط ضعفها و و نقایصش را ببینند و خود و او را سرزنش کنند که چرا کودکی معاشرتی، اجتماعی، بیباک، شجاع و منطبق بر ایدهآلهای خود ندارند و از بد حادثه محیط مدرسة این کودک نیز پراسترس و غیرحمایتگر باشد، پس از مدّتی بدیهی است که این کودک به سمت اضطراب، پرخاشگری، افسردگی و وسواس پیش رود. محیط خانواده جایی است که میتوان اندکی صفات ذاتی نامناسب و آزاردهندة کودک را تعدیل کرد؛ میتوان از فشارهایی که بر کودک در مدرسه و جامعة پیرامونش وارد میآید، کاست و تحمّل کودک را افزایش داد؛ میتوان تواناییهای کودک را کشف و آنها را شکوفا کرد و به او در جهت رفع، تعدیل و پذیرش ناتواناییهایش کمک کرد.
در زیر به عواملی چند اشاره میشود که در محیط خانواده میتواند بر شکلگیری و رشد شخصیت کودک و چگونگی رفتار او تأثیرگذار باشد.
چگونگی ارتباط والدین با یکدیگر
کودکان معمولاً به نوع ارتباط والدین نگاه میکنند. اگر آنها به یکدیگر احترام بگذارند، به سخنان طرف مقابل با دقّت گوش دهند و بلافاصله قضاوت نکنند، کودکان نیز از رفتار آنها الگوبرداری میکنند. امّا اگر والدین اختلاف و نزاع داشته باشند، مشاجره و درگیریهای لفظی و بدنی، قهرهای طولانی و بیرحمی نسبت به طرف مقابل وجود داشته باشد، کودکان دچار اضطراب، افسردگی و پرخاشگری میشوند و بدرفتاری آنها افزایش مییابد و این موضوع در صورتی آثار منفی بیشتری میگذارد که کودک از نظر سرشتی استعداد بیشتری برای اختلالات رفتاری داشته باشد.
حالت هیجانی و احساسی والدین
آیا تا به حال فکر کردهاید که مادران افسرده چه تأثیر روانیای روی فرزندانشان دارند؟ مادران مضطرب و وسواسی چگونه فرزند خود را تربیت میکنند و پدران پرخاشگر و عصبانی با کودکان خود چه میکنند؟
افسردگی، اضطراب و پرخاشگری باعث بههم خوردن ثبات در روشهای تربیتی میشود و مدیریت مؤثّر ما را بر رفتار کودک کاهش میدهد. شکیبایی والدین تحت تأثیر حالتهای هیجانی ناخوشایند کاهش مییابد و ممکن است به کوچکترین رفتار کودک، واکنشهای تنبیهی شدیدی نشان دهند. پس از گذشت زمانی کوتاه، از برخورد و عملکرد خود پشیمان میشوند و تصمیم میگیرند که رفتار خود را جبران کنند؛ به کودک رشوه میدهند و از اشتباهات او میگذرند. در نتیجه تنبیه و پاداش کودک بهطور متناسب و طبق شرایط مشخّص و از پیش تعیینشده نیست، بلکه بستگی به حالات روحی والدین دارد و این موضوع باعث ناپایداری و بیثباتی در روش تربیتی میشود؛ گاه خشونت، تنبیه و گاه مسامحه و غفلت. پاداشها و تنبیهاتی که در این نوع فرزندپروری به کودک داده میشود، نامناسب و ناهماهنگ است.
تنش و فشار روانی در خانواده
بیایید دو خانواده را با هم مقایسه کنیم و بعد نتیجهگیری کنیم که در کدام خانواده مشکلات رفتاری فرزندان کمتر است: خانوادهای که در آن آرامش حکمفرماست، روابط اعضای خانواده بر اساس مهربانی و منطق است، احترام یکدیگر را حفظ میکنند، به نیازهای طرف مقابل توجّه نشان میدهند، استرسهای مالی و شغلی در خانواده وجود ندارد، تغییرات و تحوّلات ناگهانی در آن رخ نمیدهد و ... .
و خانوادهای که در آن ورشکستگی مالی، بیماری، مشکلات و فشارهای کاری و شغلی وجود دارد، روابط بههم ریخته است، احترام گذاشتن به یکدیگر و توجّه به نیازهای طرف مقابل فراموش شده است، تغییرات غیرمنتظره ثبات زندگی روزمرّه را بر هم زده است و ... .
مطمئنّاً بهراحتی میتوان فهمید که در کدام خانواده کودکان آرامش بیشتری دارند و مشکلات رفتاری در آنها کمتر است.
مشاهدة والدین و الگوبرداری از اطرافیان
وقتی اعضای خانواده با داد و فریاد با یکدیگر صحبت میکنند، وقتی دروغ میگویند و وقتی خودشان بینظم هستند، مسلّماً کودکان نیز از آنها خواهند آموخت. ما چطور انتظار داریم در حالی که در حضور کودک دروغ میگوییم، او دروغگویی را زشت بشمارد و خود همین عمل را انجام ندهد؟ وقتی کودکان میبینند که ما برای حلّ اختلافاتمان متوسّل به فریاد، ناسزا و کتککاری میشویم، آنها نیز میآموزند که در ارتباط با همسالانشان به محض آنکه دچار اختلاف نظر شدند، یکدیگر را کتک بزنند و به هم ناسزا بگویند.
اگر ما خود اهل مطالعه نباشیم، نمیتوانیم انتظار داشته باشیم که فرزندمان کتابخوان باشد. وقتی ما مقرّرات و نظم منزل را رعایت نمیکنیم، بچّهها نیز همین را خواهند آموخت. فرزندان ما به ما نگاه میکنند. از همسالان، معلّمان مدرسه، اقوام، چهرههای تلویزیونی و سینمایی، چهرههای ورزشی و ... مرتّب الگوبرداری میکنند و این الگوها را درونی و نهادینه میکنند.
نحوة قانون گذاشتن
به نظر میرسد که اگر مقرّراتی وجود نداشته باشد، جامعه دچار هرجومرج خواهد شد. شهری را تصوّر کنید که در آن قوانین راهنمایی و رانندگی وجود ندارد، کوچه و خیابانهای این شهر چه وضعی خواهد داشت؟ همهجا بینظم و شلوغ است و شما نمیتوانید تنبیهی برای رانندگان در نظر بگیرید، چرا که تنبیه باید به دنبال رعایت یا عدم رعایت قانون یا رفتار خاصّی باشد.
ادارهای را در نظر بگیرید که در مورد ساعت ورود و خروج کارکنان، زمان حضور آنها در محلّ کار و حوزة وظایف آنها قانونی ندارد. میتوانید تصوّر کنید که چه آشفتهبازاری خواهد شد؟
منزل ما نیز همینگونه است؛ نیاز به مقرّرات مشخّصی دارد. چنانچه این قوانین وجود نداشته باشد، کودک نمیداند چه باید بکند و چه نباید بکند. در ضمن والدین هم نمیتوانند کودک را تنبیه کنند یا به او پاداش دهند. میشود این موضوع را با مثالی روشنتر کرد:
اگر برای کودک ساعت رفتن به رختخواب مشخّص نباشد، پس والدین نمیتوانند به کودک خود بگویند چرا دیر میخوابی؟
اگر برای استفاده از رایانه و تلویزیون قانونی نداشته باشید، پس نمیتوان به کودک گفت که زیاد از رایانه استفاده کرده است و به همین دلیل از آن محروم شده است.
مفهوم دیر، زیاد و نظایر آن زمانی معنی پیدا میکند که از قبل آنها را مشخّص کرده باشیم. پس اگر در منزل ما قوانین مشخّصی وجود ندارد، باید انتظار بینظمی از کودک را داشته باشیم.
نحوة دستور دادن
نحوة دستو دادن ما بر پذیرش و حرفشنوی کودک تأثیر میگذارد. در صورتی که دستورات ما اشکالات زیر را داشته باشد، احتمال نافرمانی کودک زیادتر میشود:
فراموش نکنیم که با هر دستور یک فرصت برای نافرمانی در اختیار کودک قرار میدهیم. پس اگر کودک را با دستورات خود بمباران کنیم، کودک به این نتیجه میرسد که اینطور راحتتر است که هیچکدام را انجام ندهد. به این دستور دقّت کنید: «بلند شو مشقهاتو بنویس. وسایلت را هم از روی میز پذیرایی جمع کن. اتاقت خیلی ریختوپاشه، باید مرتّبش کنی، بعدش هم باید بری حمّام دوش بگیری، زود باش بلند شو».
خیلی مواقع اگر کودکان کاری را انجام نمیدهند یا صحیح انجام نمیدهند، به دلیل این است که دقیقاً نمیدانند چه باید بکنند. به این پیام توجّه کنید: «درست مسواک بزن»، ولی آیا مادر درست مسواک زدن را به کودک خود آموخته است؟
وقتی به فرزند خود میگوییم: دختر خوبی باش. مؤدّب باش. یک کاری نکن آبروی من برود. پسر مامان کار بد نمیکنه. کارهای احمقانه نکن. بچّه نشو. اذیّت نکن. داریم میریم مهمونی، انتظار دارم اونجا لج منو درنیاری. امسال کنکور داری؛ دلم میخواد آبروی منو پیش همکارام نبری و منو توی فامیل سرافراز کنی و ... .
در تمام موارد فوق فقط خود ما میدانیم که منظورمان چیست. کودک نمیداند منظور ما از خوبی، اذیّت نکردن، سرافراز کردن، احمق نبودن، بچّه نبودن و ... چیست؟ آیا اگر فقط در امتحان کنکور پذیرفته شود، ما سرافراز خواهیم شد یا باید پزشکی دانشگاه تهران قبول شود؟ آیا قبولی دانشگاه آزاد در یکی از شهرستانهای دور و پرخطر رضایت ما را فراهم میکند؟
خیلی از والدین اینطور فکر میکنند که خودش منظورم را میفهمد. کمهوش که نیست؛ وقتی میگویم اذیّت نکند، میفهمد یعنی چی.
ولی باید همیشه منظور خود را خیلی ساده و روشن بیان کنیم؛ حتّی به باهوشترین افراد و به کسانی که سالهاست با آنها زندگی کردهایم و فکر میکنیم حتّی از نگاه یکدیگر منظور هم را میفهمیم.
باید در زمان دستور دادن دقیقاً به همان رفتاری که مورد نظر ماست، اشاره کنیم و از صفات مبهم استفاده نکنیم. به مثالهای زیر دقّت کنید:
«روی مبل بالا و پایین نپر، روی اون بشین» به جای: «لجبازی نکن، اینقدر حرص منو در نیار».
«لباسهایت را داخل کمد آویزان کن» به جای: «شلختهبازی را بگذار کنار، کمی هم انصاف داشته باش. من خسته شدم».
وقتی کودک در حیاط منزل مشغول توپبازی با یکی از دوستانش است و در اوج لذّت و شادیست، مادر میگوید: بیا برو سراغ درست. یا کودک چهارساله مشغول عروسکبازی با دخترخالة خود است؛ آنها غرق در بازی هستند که ناگهان مادر میگوید: وقت خواب بعد از ظهر است و باید به رختخواب بروی. یا میگویید وقت استحمام است و باید دوش بگیری. مسلّم است که در چنین شرایطی کودک پذیرای دستور والد نیست و احتمال نافرمانی او بالاست.
گاهی اتّفاق میافتد که ما با کلام خود یک پیام و با حالتهای غیرکلامی خود پیام دیگری را منتقل میکنیم. از آنجایی که تأثیر پیام غیرکلامی از کلامی بیشتر است، در نتیجه ما به هدف خود نمیرسیم. از طرف دیگر کودک نیز گیج و پریشان میشود و نمیفهمد که منظور ما چیست. یک مثال میتواند توضیح فوق را آسانتر کند. کودک در حضور جمع حرف زشتی میزند و مادر میخواهد او را از گفتن چنین حرفی منع کند، در حالی که میخندد، میگوید: خیلی حرف زشتی زدی، دیگه این حرف را نزنیها!
این پیام متناقض است؛ در حالی که با کلام خود به او گفته است که حرف بدی است و نباید بزند، ولی با حالت غیرکلامی خود (لبخند، حالت چشمان و صورت) به او گفته است که حرفش چندان هم زشت نبوده و مادر خوشش آمده است.
ما معمولاً باید برای تأثیرگذاری بیشتر کلام خود، از حالتهای غیرکلامی استفاده کنیم. حالت چهره، چشمان و لحن قاطع صدای ما باید کلام ما را تقویت کند. ما نمیتوانیم بگوییم خوشحالیم، در حالی که چهرة ما داد میزند که ناراحت و گریان هستیم. پیامی که چهرة ما منتقل میکند، قویتر از پیامی است که کلام ما منتقل میکند. سعی کنیم این دو پیام را با هم هماهنگ کنیم تا تأثیرگذاری بالاتری داشته باشد.
توجّه نکردن به رفتارهای مثبت و مناسب کودک
در مواقع بسیاری کودک رفتاری مناسب و قابل قبول دارد، ولی ما فکر میکنیم که کار مهمّی نکرده است؛ باید اینگونه باشد، اگر غیر از این بود، مشکل بود و در زمانی که کودک رفتار مناسبی دارد، به او توجّهی نمیکنیم.
اگر به رفتارهای خوب کودکان توجّه نکنیم و آن را مورد تشویق قرار ندهیم، پس از مدّتی آن رفتار مثبت رو به فراموشی میگذارد.
تا زمانی که فرزندان ما مؤدّب هستند، سلام میدهند، خداحافظی میکنند، تشکّر میکنند، در امور منزل به ما کمک میکنند، تکالیف مدرسة خود را انجام میدهند و ...، ما به آنها هیچ توجّه مثبتی نشان نمیدهیم، امّا یکبار که سلام نمیدهند، در مقابل گرفتن هدیهای تشکّر نمیکنند و ...، بلافاصله واکنش نشان میدهیم: چرا سرت را همینجوری انداختی پایین و وارد میشوی و سلام نمیکنی. من همیشه باید از رفتارهای تو شرمنده بشوم؟
تشویق نادرست
مهم است که رفتارهای مثبت ما مورد توجّه و تشویق قرار گیرند؛ در غیر این صورت آن رفتارها رو به فراموشی میگذارند. برای از بین بردن و کاهش هر رفتار منفیای، باید در ابتدا کودک را برای انجام ندادن آن رفتار تشویق کرد، مثلاً اگر کودکی هنگام بازی با دوستش او را کتک میزند و هل میدهد، مادر در ابتدا باید سعی کند هر زمان که کودک هنگام بازی با دوستش با او دوستانه بازی میکند و کتکش نمیزند، او را تشویق کند، نه اینکه کودک را کتک بزند که چرا دوستش را کتک زده است!
تنبیه نامناسب
اکثر ما فکر میکنیم که مشکلات رفتاری کودکان را باید با تنبیه درست کرد. فکر میکنیم که در ابتدا و بدون مقدّمه باید سراغ تنبیه برویم تا بدرفتاری کودک کاهش یابد.
بهتر است بدانیم که خیلی از کارهایی که به عنوان تنبیه انجام میشود، رفتار نامناسب کودک را کاهش نمیدهد، بلکه آن را افزایش میدهد. مثلاً ممکن است کودک خود را در حمّام یا دستشویی حبس کنیم، یا با او قهر کنیم و چندین روز با او صحبت نکنیم، چرا که دخترخالهاش را کتک زده است. فکر میکنید واقعاً این نوع تنبیهات مؤثّر است؟ تنبیهی که از روی عصبانیت باشد، منطقی نیست و خطر آن وجود دارد که ما صدمهای جدّی به کودک خود برسانیم (چه آسیب جسمی و چه آسیب عاطفی و روانی) و از سویی دیگر کودکان در بسیاری از زمینهها والدین را الگوی رفتاری خود قرار میدهند. وقتی آنها را کتک میزنیم، تحقیر میکنیم و به آنها ناسزا میگوییم، چرا فکر نمیکنیم که آنها ممکن است از همین روش به عنوان راه حل در ارتباطات خود استفاده کنند؟ وقتی ما در زمان عصبانیت، کودک خود را تنبیه میکنیم، از آنجا که در آن لحظات رفتاری منطقی نداریم، پس از مدّت کوتاهی از رفتار خود پشیمان میشویم و سعی در اصلاح آن داریم. شروع به رشوه دادن به فرزند خود میکنیم و میخواهیم رفتار گذشتة خود را جبران کنیم، از خطاهای او چشمپوشی میکنیم و در تربیت او کوتاهی میکنیم.
میبینید که این روش تربیت چقدر معیوب و پراشکال است. نوسانات و ناهماهنگیهایی که در روش فرزندپروری خود داریم، در نهایت منجر به افزایش مشکلات رفتاری کودک میشود.
به خاطر داشته باشید که به هنگام تنبیه کودک نباید حقوق اساسی کودک را نادیده بگیرید؛ مواردی چون زندانی کردن در دستشویی و حمّام، حبس کردن کودک در جای تاریک و ترسناک، محروم کردن او از غذا و پوشاک، ترساندن او، قرار دادن او در سرما و گرما و ... کودک را از حقوق اساسی خود محروم میکند.
مجموعه عواملی که ذکر شد، در شکلدهی رفتار و در نهایت شخصیت کودک در محیط خانواده نقش دارد. بدیهی است اینکه کودک شما در چه راهی قدم میگذارد و در آینده به چه سمتوسویی میرود، حاصل تعامل سه عامل سرشت و ذات کودک، محیط خانواده و محیط جامعه است، ولی آنچه مسلّماً در دست شماست و میتوانید در آن تغییراتی ایجاد کنید، محیط خانوادة شماست. پس از همین حالا شروع کنید و امیدوار باشید که بهتدریج میتوانید تغییرات خوبی ایجاد کنید.

 دكتر نگین نجمي - متخصّص گوش، حلق و بینی
دكتر نگین نجمي - متخصّص گوش، حلق و بینی
همانطور که میدانیم، ارزیابی شنوایی در نوزادان از اهمّیت زیادی برخوردار است، زیرا اگر کاهش شنوایی در نوزادان در مراحل اولیه تشخیص داده نشود، باعث ایجاد اختلالات گفتاری، زبانی، شناختی و اجتماعی در آیندة کودک خواهد شد. به همین ترتیب تشخیص و درمان بهموقع اختلالات شنوایی در نوزادان میتواند باعث بهبود گفتار کودک در آینده شود.
بر اساس آمارهای جهانی منتشرشده، میزان شیوع کاهش شنوایی مادرزادی در نوزادان، بدون توجّه به درجة کاهش شنوایی بین یک تا سه مورد از هر هزار تولّد نوزاد زنده است. همانطور که در ابتدای بحث نیز ذکر شد، تشخیص بهموقع اختلالات شنوایی و درمان آنها میتواند از ایجاد اختلالات گفتاری، زبانی و شناختی در آیندة نوزاد جلوگیری کند. با توجّه به اهمّیت این موضوع، مسئلهای که در حال حاضر مورد بحث است، زمان تشخیص کاهش شنوایی در نوزادان است که بر اساس مطالعات انجامشده بهتر است این زمان در سه ماهة اول تولّد باشد تا با مداخلة بهموقع بتوان از عواقب ناشنوایی و کمشنوایی در آیندة کودک جلوگیری کرد.
برای ارزیابی اولیة کاهش شنوایی در نوزادان باید تستی مورد استفاده قرار گیرد که ارزان، در دسترس و بهراحتی در نوزاد قابل انجام باشد. بهترین تستی که در این زمینه شناسایی شده، تست تحریک شنوایی یا همان OAE است که بر اساس پژوهشها بهتر است در بدو تولّد در همة نوزادان انجام شود. نوزادانی که این تست را با موفّقیت پشت سر میگذارند، در آینده نیاز به ارزیابی بیشتر از نظر شنوایی ندارند، ولی در صورتی که این تست منفی باشد، باید ارزیابیهای شنوایی بیشتری صورت گیرد. البته رد شدن در تست اولیه به معنی کاهش شنوایی یا کری در نوزاد نیست. مسئولان بهداشتی و پزشکان در این زمینه باید به والدین نوزاد توضیحات لازم را بدهند. نوزادانی که تست اولیه در آنها منفی بوده است، احتمال بیشتری از نظر بروز کاهش شنوایی در آینده دارند.
همانطور که گفتیم، نوزادانی که تست اولیه یا OAE در آنها منفی است، نیاز به انجام تست کاملتری دارند که همان تست بررسی ساقة مغز یا ABR است. نوزادانی که این تست را با موفّقیت پشت سر میگذارند، حتّی با وجود منفی بودن تست ارزیابی اولیه OAE، نیاز به بررسی بیشتری ندارند و شنوایی در آنها طبیعی است.
بر این اساس میتوان دریافت تست ABR -که به بررسی مسیر شنوایی از ابتدا تا انتها در مغز میپردازد- تست دقیقتری در ارزیابی شنوایی است.
نوزادانی که تست ABR در آنها منفی است، در واقع دچار اختلال در قسمتی از مسیر شنوایی از لالة گوش تا مغز هستند که نیاز به بررسیهای بیشتری دارند که این بررسیها با گرفتن یک شرح حال دقیق از خانواده، پدر و مادر و سایر فرزندان خانواده شروع میشود. سابقة عفونتهای حوالی زایمان در مادر، دیابت حاملگی، کمکاری تیروئید و سابقة مصرف الکل، سیگار و داروها باید در مادر بررسی شود.
قدم بعدی معاینة کامل نوزاد است. باید تمام بدن نوزاد بهدقّت معاینه شود، زیرا کاهش شنوایی میتواند جزء اختلالات سندرمی باشد که با اختلال در سایر نقاط بدن نوزاد همراه است. در ارزیابی نوزاد حتماً باید مجرای گوش و گوش میانی ارزیابی شود، زیرا یکی از شایعترین علل منفی شدن تستهای ارزیابی شنوایی در نوزادان مشکلات گوش خارجی و گوش میانی است.
پس از گرفتن شرح حال دقیق و معاینة کامل، نوبت انجام تستهای تشخیصی دیگر شامل تستهای ژنتیکی، خونی، رادیوگرافیها، بررسی بیماریهای ایمنی، اختلالات غدد درونریز و اختلالات متابولیک، کلیوی، قلبی و ... است که طبق دستور پزشک متخصّص و با توجّه به نیاز انجام میشود.
 مترجم: دکتر بابک قلعهباغی - فوق تخصّص آسم و آلرژی
مترجم: دکتر بابک قلعهباغی - فوق تخصّص آسم و آلرژی
تزریق واکسن آنفلوانزا هر ساله به افراد در معرض خطر توصیه میشود. اگر شما در برابر آنفلوانزا واکسینه شوید، احتمال ابتلای شما به آنفلوانزا در فصل سرد سال بسیار کاهش پیدا خواهد کرد.
آنفلوانزا چیست؟
آنفلوانزا بیماریای است که در اثر ویروس آنفلوانزا ایجاد میشود. گونههای مختلفی از این ویروس وجود دارند. سرایت آن از فردی به فرد دیگر از طریق قطرات ریز تنفّسی هنگام عطسه یا سرفه صورت میگیرد. همچنین ممکن است سرایت آن از راه تماس با سطوحی باشد که ویروس روی آن پخش شده است. انتشار ویروس از این راهها بسیار سریع است.
علائم آنفلوانزا عبارتاند از: تب، درد عضلانی، سرفه، سردرد و خستگی بیش از حد. این بیماری معمولاً دو تا هفت روز طول میکشد. بیشتر افراد بعد از بیماری بهطور کامل بهبود مییابند و گاهی ممکن است بعد از بیماری عفونت ریوی یا ذاتالریه ایجاد شود. احتمال ایجاد عوارض در کودکان، افراد مسن، بیماران قلبی و ریوی، زنان حامله و افراد مبتلا به نقص ایمنی بیشتر است. عوارض گاهی بسیار وخیم بوده و ممکن است بهویژه در افراد مسن سبب مرگ شود.
سه نوع ویروس آنفلوانزای A، B و C وجود دارند. انواع A و B سبب ایجاد بیشتر موارد میشوند. هر زمستان گونة متفاوتی از ویروس آنفلوانزا سبب ابتلای بسیاری از افراد میشود که به این نوع، آنفلوانزای فصلی گفته میشود. در زمان فصل شیوع آنفلوانزا اگر شما علائم شبه آنفلوانزا را تجربه کنید، احتمال ابتلا به این ویروس آنفلوانزا بیشتر از انواع دیگر ویروسهاست. بیشترین موارد بیماری در طول یک دورة شش تا هشت هفتهای در زمستان دیده میشوند.
آنفلوانزای پرندگان توسّط گونة خاصّی از آنفلوانزای A ایجاد میشود که به آن ویروسH1N1 گفته میشود. به نظر میرسد که این ویروس کودکان و افراد بالغ جوان را بیش از افراد بالای شصت سال درگیر میکند. در این نوع از بیماری علائم شبه آنفلوانزا خفیف هستند و احتمال وجود ضعف جسمانی و اسهال بیشتر است.
نکته: آنفلوانزای پرندگان متفاوت با آنفلوانزای معمولی و خیلی شدیدتر از آن است.
ایمنسازی در برابر آنفلوانزای فصلی
واکسن آنفلوانزا سبب محافظت عالی در برابر آنفلوانزای فصلی میشود و یک سال دوام دارد. اگر واکسن آنفلوانزا به ده نفر تزریق شود، سبب محافظت هفت تا هشت نفر آنها خواهد شد.
واکسیناسیون معمولاً در مهر و آبان هر سال انجام میشود و از گونهای از ویروس ساخته میشود که پیشبینی میشود در زمستان سبب بروز بیماری خواهد شد. هر ساله این گونه ویروس متفاوت خواهد بود؛ بنابراین لازم است که هر سال واکسن جدیدی ساخته شود و برای مصونیت لازم است که شما هر سال واکسینه شوید.
واکسن آنفلوانزا نمیتواند از شما در برابر دیگر ویروسهایی که سبب سرفه، سرماخوردگی و علائم شبه آنفلوانزا میشوند، محافظت کند. این واکسن فقط میتواند از بدن در برابر ویروس آنفلوانزای مخصوصی محافظت کند که پیشبینی میشود در زمستان آینده بیماریزا باشد.
واکسن آنفلوانزا حاوی هیچ گونه واکسن زندهای نیست، بدین معنی که زدن واکسن باعث آنفلوانزا یا هر بیماری دیگری نمیشود و اگر شما بعد از زدن واکسن، سرفه یا سرماخوردگی پیدا کنید، موضوعی اتّفاقی است و ارتباطی با واکسن ندارد.
چه کسانی باید در برابر ویروس آنفلوانزای فصلی واکسینه شوند؟
آنفلوانزای فصلی نوع ویژهای از ویروس آنفلوانزاست که هر سال پاییز به نیمکرة شمالی میرسد. نوع واقعی آن سال به سال متفاوت است. واکسن جدید هر ساله برای محافظت از نوع پیشبینیشده ساخته میشود. پس از تزریق واکسن چهارده روز طول میکشد تا محافظت کامل ایجاد شود.
افراد نیازمند واکسن بر اساس دستورالعملهای وزارت بهداشت مشخّص میشوند و هر ساله این لیست بازنگری میشود. هدف این دستورالعملها محافظت از افرادی است که بیشتر در معرض ابتلا به عوارض آنفلوانزا هستند. توصیة فعلی به تزریق در افراد زیر است:
علاوه بر افراد در معرض خطر، تزریق واکسن به افراد زیر هم توصیه میشود:
اگر شما فرد بالغ سالم زیر 65 سال هستید و مشخّصات فوق را ندارید، نیازی به واکسن آنفلوانزا ندارید، زیرا احتمال ایجاد عوارض آنفلوانزا در شما وجود ندارد.
در برنامة واکسیناسیون امسال کودکان دو، سه و چهار ساله هم جزء برنامة ایمنسازی هستند.
چرا زنان حامله نیازمند واکسیناسیون آنفلوانزا هستند؟
زیرا زنان حامله در معرض ابتلا به بیماری شدیدتری هستند و بیش از زنان غیرحامله ممکن است نیازمند بستری باشند. هیچ گونه مشکلی بابت توصیة واکسن به زنان حامله وجود ندارد.
آیا واکسن آنفلوانزای فصلی عوارض جانبی دارد؟
واکسیناسیون در برابر ویروس آنفلوانزای فصلی معمولاً مشکلی ندارد. ممکن است درد خفیف و گذرایی در محلّ تزریق ایجاد شود. گاهی اوقات سبب افزایش خفیف درجة حرارت و درد خفیف عضلانی برای یک روز یا بیشتر میشود که بهزودی برطرف شده، سبب آنفلوانزا یا مشکلات دیگر نمیشود. واکنشهای شدید نیز گزارش شدهاند، ولی نادرند. بهطور مثال واکنش شدید آلرژیک، التهاب عصبی یا التهاب مغز (آنسفالیت) از واکنشهای بسیار نادر محسوب میشوند.
در کشورهای اروپایی نوع واکسن توصیهشده به کودکان با افراد بزرگسال متفاوت و به شکل اسپری بینی است که حاوی ویروس زنده ولی ضعیفشدة آنفلوانزاست؛ سبب بیماری در کودک سالم نمیشود، ولی اگر کودک سالم با کسی زندگی کند که سیستم ایمنی سالمی نداشته باشد، مثل بیماران ایدز یا پیوند مغز استخوان، آن زمان باید واکسن نوع غیرفعّال تزریقی را دریافت کند. نوع واکسن زندة ضعیفشده در کودکان در پیشگیری از آنفلوانزا مؤثّرتر است.
چه کسانی نباید واکسن آنفلوانزای فصلی تزریق کنند؟
واکسن آنفلوانزا میتواند بهطور همزمان با سایر واکسنها تزریق شود و در کشورهای توسعهیافته معمولاً همزمان با واکسن پنوموکوک تزریق میشود. همچنین تزریق آن در زنان باردار یا در زمان شیردهی مجاز است.

 دکتر مریم کوشا - فوق تخصّص روانپزشکی کودک و نوجوان
دکتر مریم کوشا - فوق تخصّص روانپزشکی کودک و نوجوان
در زندگی امروزی که بسیاری از مادران شاغل هستند، لازم است که کودکان را در سنین قبل از مدرسه به مهد کودک بفرستند. کودکان امروزی بسیار کنجکاوتر و باهوشترند و بعد از مدّتی، محیط منزل برای ارضای نیازهای آموزشی و اجتماعی آنها کفایت نمیکند و توصیه میشود که حتّی در صورت شاغل نبودن مادر، کودکان را از سه سالگی به بعد به منظور دستیابی به اهداف زیر به مهد کودک بفرستیم:
بعضی از والدین نگرانیهایی در مورد فرستادن کودکان خود به مهد کودک دارند، مثلاً اینکه بچّه زیادتر بیمار میشود یا ممکن است چیزهایی را یاد بگیرد که مقبول نباشد، مانند دشنام دادن.
در پاسخ به این والدین میتوان گفت که تحقیقات ثابت کردهاند که دور نگاه داشتن کودکان از محیطهای عمومی، باعث کمتر بیمار شدن آنها نخواهد شد. پس از یک دورة مقدّماتی، کودکانی که به مهد کودک میروند، ایمنی بیشتری پیدا میکنند و در واقع کمتر بیمار میشوند، مگر در موارد خاص که با تشخیص پزشک متخصّص کودکان تشخیص داده میشود. بنابراین حتّی از نظر ابتلا به بیماریهای ویروسی، بچّههایی که به مهد کودک میروند، ایمنی بهتری خواهند داشت. همچنین وظیفة ما به عنوان والدین، علاوه بر بهبود کیفیت رشد جسمی کودک، کمک به رشد توانمندی روانی اوست.
در مورد یادگیری نکات منفی، لازم به ذکر است که برای جلوگیری از رفتارهای منفی کودکانمان، کنترل محیطی که کودک در آن رشد میکند، تنها راه چاره نیست و در واقع ما باید به کودکان آموزش دهیم تا نکات منفی در رفتارهای دیگران را بشناسند و آنها را الگو قرار ندهند.
چگونه کودک را برای جدا شدن از مادر آماده کنیم؟
اضطراب کودک هنگام جدا شدن از والدین طبیعی است و در واقع اگر کودکی برای اولین تجربههای جدا شدن از والد خود هیچ اضطرابی نشان ندهد، غیرطبیعی محسوب میشود.
اضطراب جدایی در هشت تا ده ماهگی در بیشترین حد است و در دو تا سه سالگی از شدّت آن کم میشود. در واقع با بزرگ شدن کودک و رشد تواناییهای شناختی وی، درک بهتری از وجود مادر، حتّی زمانی که او را نمیبیند، دارد. به هر حال در سه تا چهار سالگی -که سنّ معمولی شروع مهد کودک است- اغلب بچّهها در جدا شدن از والدین، دچار اضطراب میشوند که در حدّ کم، طبیعی است و لازم است توجّه داشته باشیم که از منظر کودک، این مرحله از زندگی میتواند بسیار بزرگ و استرسزا باشد.
برای کاهش استرس کودک، لازم است نکاتی را رعایت کنیم:

 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
خشم یکی از هیجانهای اصلی انسان است. این هیجان از ناکامی نشئت میگیرد، یعنی وقتی بین آنچه کودک تصوّر میکند رخ خواهد داد و آنچه واقعاً رخ میدهد، ناهمخوانی وجود دارد. معمولاً علل خشم عبارتاند از: درد فیزیکی یا روانشناختی واقعی یا تهدیدکننده، برآورده نشدن انتظار و تصورّ غیرمنطقی یا غیرمنصفانه بودن موقعیت. پاسخها عبارتاند از: پرخاشگری فیزیکی و کلامی، طغیان احساسات، کشیدگی و سختی بدن، اشتغال خاطر با موقعیت یا کنارهگیری از تماس اجتماعی.
خشم میتواند نیرویی برانگیزنده برای غلبه بر موانع و ابزاری برای دفاع از خود و دیگران باشد. در این موارد، خشم میتواند حاصلی مثبت داشته باشد. ولی از سوی دیگر، خشم میتواند به آسیب دیگران، برخورد با آنها و ارتکاب خشونت منجر شود. همه گاهی اوقات خشمگین میشوند. مسئلة اصلی این است که آیا این خشم، خشمی کنترلشده است و آیا حاصل مثبتی از آن نتیجه میشود؟
یکی از تکلیفهای اصلی رشد برای کودکان یادگیری بیان کنترلشدة خشم و هدایت آن از طرق بیضرر و مثبت است. اقداماتی که در جهت تسلّط بر خود صورت میگیرد، رایج و شامل سرکوب کردن خشم و ارائة تعریفی کمتر خشمانگیز از موقعیت است. والدین چند نقش مهم در این زمینه برعهده دارند:

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
اكثـر كودكانی كه مبتلا به بیاختیاری مدفوع هستند، به نظر میرسد مشكلات رفتاری مهمّی نداشته باشند، ولی ... .
این اختلال زمانی مطرح میشود كه حداقل سنّ کودک چهار سال است، در مكان و جای نامناسب و یا در لباس خود بهطور عمد یا غیرعمد دفع مدفوع دارد. معمولاً كودك مدفوع را بهطور كامل به لباسش تخلیه نمیكند و نشت مدفوع رخ میدهد. شایعترین مورد این بیماری زمانی است كه كودك یبوست دارد و مدفوع خود را نگه میدارد، مدفوع سفت میشود، سپس مدفوع شل و آبكی از كنار آن نشت میكند و كودك دچار بیاختیاری مدفوع میشود .
مواردی نیز وجود دارد كه كودك یبوست ندارد و معمولاً در این نوع، نشت مدفوع عمدی است و با اختلالات رفتاری و رفتارهای مقابلهای و لجبازی همراه است و گاه به نوعی بیان پنهان خشم كودك نسبت به والدین و طرف مقابل است.
اكثر كودكانی كه مبتلا به بیاختیاری مدفوع هستند، به نظرمیرسد مشكلات رفتاری مهمّی نداشته باشند، ولی عدّهای از این كودكان به علّت طرد شدن از سوی اطرافیان و سرزنش و شماتت آنها اعتماد به نفس پایینی دارند. ممكن است این كودكان به علّت بوی نامطبوعی كه دارند، از سوی همسالان طرد شوند و در نتیجه ارتباط این كودكان با همتاها و همسالان تحت تأثیر قرار میگیرد.
ایـن بیماری نسبت به شبادراری شیوع كمتری دارد و حدود 5/7 – 5/1 در صد كودكان سنین مدرسه به درجاتی گرفتار این بیماری هستند. شیوع آن در پسران بیشتر ازدختران است و در شرایط اقتصادی – اجتماعی پایین بیشتر دیده میشود. بیاختیاری مدفوع به علّت احساس شرم و خجالت والدین كلاً بیماریای است كه كمتراز آنچه كه هست، گزارش میشود .
علّت این بیماری چیست؟
نمیتوان علّت واحدی را برای آن در نظر گرفت. معمولاً تركیبی از عوامل روانشناختی و رشدی مطرح است. در مواردی شروع بیماری به دنبال استرسهایی مانند اختلاف والدین، بدرفتاری با كودك، آزار جنسی و ...است.
باید در این كودكان علل جسمی ایجادكنندة یبوست یا اسهال مزمن و مصرف ملینها بررسی و رد شود. عدّهای از این كودكان به علّت شقاق مقعد و سایرمشكلاتی كه در ناحیة مقعد دارند، دفع مدفوع برای آنها دردناك است و همین مسئله منجر به نگهداشتن مدفوع، تجمّع آن، یبوست و بدتر شدن مشكل مقعد و دفع میشود و این چرخة معیوب تكرار شده و در نهایت منجر به نشت مدفوع شل از كنار مدفوع سفت میشود.
در مواردی به نظر میرسد یك كشمكش قدرت بین والد وكودك برسر آموزش توالت بهوجود آمده است و كودكی كه از نظر سرشتی دشوار و خودرأی است و دوست دارد خودش كنترل اوضاع را به دست بگیرد، با مادری روبهرو میشود كه وسواسی و كنترلكننده است و اصرار دارد روی هر رفتار و عمل كودك نظارت و كنترل دقیق داشتهباشد. در اینجاست كه كشمكش قدرتی بین كودك و مادر بهوجود میآید و به نظر میرسد در این كشمكش، كودك با عمل خود مخالفت با مادر و پافشاری روی خواستههای خود را نشان میدهد.
گاه ممكن است كودك از رفتن به دستشویی ترس داشتهباشد و متعاقب آن از این عمل اجتنابكند. تا زمانی كه ترس كودك بررسی و درمان نشود، مشكلادامه مییابد.همچنین در علّتشناسی این بیماری، نباید به تأثیر منفی ناشی از آموزشهای خشن راجع به كنترل مدفوع بیتوجّهی کرد .
درمان
هدف از درمان آن است كه كودك به استفادة مستقل و منظّم از توالت برسد و مشكلات همراه نیز حل شود. بر اساس نوع بیاختیاری مدفوع كه با یا بدون یبوست است، درمان طبّی متفاوت خواهد بود. قبل از شروع درمان، باید یك ارزیابی دقیق از نظر مسائل طبّی، اجتماعی و روانشناختی انجام گیرد و نیز باید دورهای را برای مشاهده و ثبت آلودهسازی کودک بهطور دقیق اختصاص داد. باید به خانواده آموزش كافی در مورد مشكل داده شود تا خانواده با توسّل به روشهای تنبیهی نامناسب، وضعیت كودك را بحرانی نكنند. حتماً باید از تشویق صحیح و مناسب برای زمانهایی كه كودك مدفوع خود را كنترل و آن را درمحلّ مناسبی دفع كردهاست، استفاده شود. علاوه بر موارد فوق توجّه به نكات زیر در كنترل مدفوع این كودكان مهم است:
آیندة این كودكان چگونه است؟
اوج بهبودی برای پسران در سنّ شش سالگی و برای دختران در سنّ هشت سالگی است. از این سنین به بعد كاهش تدریجی بیماری وجود دارد تا سنّ شانزده سالگی كه بیماری در هر دوجنس بهطور كامل ناپدید میشود.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
«گاسترو آنتریت» به معنی التهاب و یا عفونت بخشی از دستگاه گوارش، اصطلاحی علمی است و ترجمة تحتاللفظی آن اسهال و استفراغ است. در حقیقت ما وقتی میگوییم کودکی دچار اسهال شده است که کودک بیش از سه بار مدفوع شل و آبکی در 24 ساعت داشته باشد. در این مقاله سعی میکنیم به سؤالات متداولی که در مورد بیماری اسهال و استفراغ برای خانوادهها وجود دارد، پاسخ دهیم.
چرا شیوع «گاسترو آنتریت» در تابستان بیشتر است؟
بعضی میکروبها در فصل تابستان روی غذاها رشد میکنند و سمّی به نام «توکسین» میسازند که سبب اسهال میشود. علل اسهال و استفراغ به دو دستة عفونی و غیرعفونی تقسیم میشود؛ عوامل عفونی شایعترند و اسهال حاد و ناگهانی در مدّت کوتاهی ادامه دارد. از میان عوامل عفونی، ویروسها در تمام فصول سال سبب اسهال میشوند که در تابستان بیشتر «آنترو ویروسها» و در زمستان «روتا ویروسها» باعث اسهال میشوند.
نحوة اثر این عوامل بیماریزا در بدن چگونه است؟
وقتی عامل بیماریزا وارد بدن میشود، جذب را مختل میکند یا سبب ترشّح مایع بیش از حد به داخل لولة گوارش میشود و یا هر دو سیستم فعّال میشود. افزایش تحرّک رودهها هم میتواند در اسهال اطفال مؤثّر باشد.
برای پیشگیری چه باید کرد؟
پیشگیری همیشه مقدّم بر درمان است. در فصل گرم سال در مورد شیرخواران تأکید بر دادن شیر مادر است، بهویژه در شش ماهة اول که حتّی توصیة انحصاری بر دادن شیر مادر است. شیر مادر تا حدّ زیادی میتواند جلوی بیماریهای عفونی مانند اسهال و استفراغ را بگیرد و بعد از این شش ماه، همراه شیر مادر تا دو سال غذای کمکی را اضافه میکنیم.
نکتة دیگر نحوة تهیّة موادّ غذایی بچّههاست. در فصل گرم سال غذا باید تازه تهیّه شود و غذای بچّهها را بیرون از یخچال نگهداری نکنیم. از مصرف غذاهای مشکوک که بیرون فروخته میشوند، اجتناب کنیم. غذاهای آماده بهخصوص سوسیس و کالباس را نباید زیاد به بچّهها داد. بستنی در این فصل زیاد مصرف میشود، به همین دلیل پاستوریزه بودن بستنی بسیار مهم است.
مسافرتها در فصل تابستان زیاد است و باید از مصرف یخهای آلوده، بهویژه یخهایی که معلوم نیست چگونه تهیّه شدهاند خودداری کرد. از یخ بهطور غیرمستقیم برای خنک کردن آب و نوشابه استفاده شود، یعنی بطری آب را لابهلای یخ بگذاریم، نه یخ را در لیوان آب بیندازیم. اگر در مواردی به آلودگی آب مشکوک شدیم، آب را ده تا پانزده دقیقه بجوشانیم.
میوههای این فصل قابلیت شستشوی بالایی ندارند و پوست آنها کنده نمیشود، مثل توت، توت فرنگی، زردآلو و گیلاس؛ به همین دلیل بعد از شستشو ممکن است بهطور ثانویه دچار آلودگی شوند. ما خوراندن این میوهها را به شیرخوارانِ زیر یک سال اصلاً توصیه نمیکنیم و خوردن آنها برای کودکان بزرگتر هم با احتیاط توصیه میشود.
با وجود تمام این توصیهها باز هم اسهال و استفراغ جزو شایعترین بیماریهاست، ولی میزان مرگومیر آن در دنیا کاهش یافته است. در گذشتة نه چندان دور این بیماری یکی از شایعترین علل مرگ کودکان بود که با توسعة بهداشت، مرگومیر ناشی از آن امروزه بسیار کاهش یافته است. نکتة دیگر که در فصل گرما مهم است، این است که گرمازدگی میتواند سبب بروز اسهال و استفراغ شود. ما توصیه میکنیم که کودکان زیر یک سال را در ساعتهای گرم در طول روز (9 صبح تا 6 بعد از ظهر) بیرون نیاورید و اگر مجبور بودید، برای آنان یک مکان با سایة مناسب آماده کنید. بچّهها را در آفتاب نگه ندارید و مایعات سالم هم همراه داشته باشید.
بیتوجّهی به اسهال و استفراغ چه عوارضی را برای بچّهها دارد؟
مهمترین عارضة اسهال استفراغ، کمآبی بدن و اختلالات الکترولیتی است؛ حتّی با اسهال خفیف هم مقدار زیادی مایع از بدن بیمار دفع میشود. کمآبی درجههای مختلفی دارد که درجة پایین آن میتواند قابل تحمّل باشد، امّا درجههای متوسّط و شدید آن خطرناک است و مهمترین عامل مرگومیر و ناتوانی بچّههاست. در جریان اسهال، هیچ چیز به اندازة مایعات ازدسترفته، اهمّیت ندارد. جبران این مایعات از هیچ راهی مؤثّر نیست، مگر با سرمتراپی. منظور ما بیشتر سرم خوراکی است تا تزریقی، مگر اینکه بچّه بسیار بدحال باشد که باید از سرم تزریقی استفاده کرد. باید از سرمهای خوراکی او آر اس(ORS) که در دسترس، ارزان و تهیّة آن نیز آسان است، استفاده شود. ORS جان کودکان مبتلا به اسهال و استفراغ را نجات میدهد، هرچند ممکن است طول مدّت اسهال را کاهش ندهد.
باید به بعضی از انواع اسهال توجّه بیشتری شود، مانند اسهالهایی که:
در کنار ORS باید آب، دوغ، چای تازهدم و کمرنگ و نوشیدنیهای دیگر به کودکان داده شود. نکتة مهم این است که از محلول ORS استفاده شود که املاح بسیار زیادی دارد. در اسهالهایی که به دلیل اختلالات الکترولیت و سدیم خون و ... رخ داده است و میتواند بسیار خطرناک باشد، باید حتماً از مایعات الکترولیتدار استفاده کرد (مثل محلول ORS).
علائم کمآبی در کودکان را چگونه تشخیص دهیم؟
علائم کمآبی خفیف تا متوسّط: خشکی مخاط دهان و زبان یا کاهش اشک به هنگام گریه کردن، بیقراری و تحریکپذیری، خیس کردن و تعویض پوشک شیرخوار کمتر از چهار بار در شبانهروز، عدم دفع ادرار به مدّت شش تا هشت ساعت در کودکان و ملاج فرورفته.
علائم کمآبی شدید: خشکی شدید مخاط دهان و زبان (زبان کبابی)، پوست خشک و چروکیده (از بین رفتن طراوت طبیعی پوست)، بیحالی و یا کاهش سطح هوشیاری، ضعف شدید، چشمان گود افتاده، ملاج شدیداً فرورفته، خوابآلودگی شدید و یا عدم تمرکز کافی، تنفّس عمیق و تند، عدم دفع ادرار به مدّت شش تا هشت ساعت در شیرخواران و هشت تا ده ساعت در کودکان، نبض ضعیف و سریع.
چه مقدار محلول ORS به کودک بدهیم؟
اگر کودکی دچار اسهال شد، اگر سنّ او زیر دو سال است، به ازای هر بار اسهال 50 تا 100 میلیلیتر محلول ORS و در کودکان بالای دو سال 100 تا 200میلیلیتر محلول ORS داده شود. دقّت کنید که یک پاکت ORS در یک لیتر آب جوشیدة سردشده حل شود. از اضافه کردن هر محلولی مثل نوشابه یا قند در محلول ORS خودداری کنید. اگر کودکی به هیچ وجه محلول ORS را نخورد، میتوانید از دوغ بدون گاز برای کودک استفاده کنید.
غیر از گاسترو آنتریت چه چیزی ممکن است باعث اسهال و استفراغ شود؟
بعضی بیماریهای خارج از دستگاه گوارش میتوانند با اسهال همراه باشند، مانند عفونت دستگاه تنفّس فوقانی و التهاب گوش میانی (اوتیت).
اگر کودک دچار استفراغ شد، چه کنیم؟
در صورتی که کودک حالت تهوّع دارد، به مدّت چهار تا شش ساعت از غذا دادن به کودک خودداری کنید، ولی در هر دقیقه دو تا سه قاشق غذاخوری مایعات سرد به کودک بدهید. اگر بعد از چهار تا شش ساعت استفراغ متوقّف شد، حدود شش تا هشت قاشق غذاخوری شیر و یا پورة رقیق به او بدهید و کمکم به مقدار غذای دادهشده اضافه کنید.
اگر استفراغ کودک به دنبال سرفه زیاد است (مثلاً در کودک سرماخورده)، کمکم به او در حالت نشسته غذا بدهید و بعد از غذا مدّتی او را به حالت ایستاده یا نشسته نگه دارید.
حالا کمی بیشتر به درمان بپردازیم؟
همانطور که گفتم، اصل اول درمان، همان درمان کمآبی است. استفاده از آنتیبیوتیکها در بیشتر اسهالها ضرورتی ندارد، حتّی عوارض هم ایجاد میکند، چون عامل بیشتر اسهالها، ویروسها هستند که آنتیبیوتیک روی آنها بیتأثیر است. بسیاری از باکتریها هم به درمان نیاز ندارند و تعداد معدودی باکتری با آنتیبیوتیک درمان میشوند. امّا در دو مورد باید از آنتیبیوتیک استفاده کرد: اسهال خونی و وبا. با توجّه به منطقهای که وبا در آن شایع است، باید پزشک آنتیبیوتیک تجویز کند. ولی در سایر موارد که بیمار بدحال نیست و سرپایی درمان میشود، آنتیبیوتیک لازم نیست. امّا داروهایی که به داروهای ضدّ اسهال موسوم شدهاند و اکثراً داروهای «اپیوئید» هستند (دیفنوکسیلات و ...) و یا داروهایی که حرکت روده را کاهش میدهند، در اسهال حادّ میکروبی اطفال و شیرخواران ممنوع است، زیرا عوارض جبرانناپذیری دارد و باعث مسمومیت میشود؛ همین طور فلج روده را در پی دارد که فلج روده، فرصتی را برای تکثیر باکتریها ایجاد میکند و اسهال ساده به یک اسهال مهاجم تبدیل میشود.
اگر مادری دسترسی به امکانات اولیة درمانی نداشته باشد، اولین قدم چیست؟
اولین اقدامات مادر را میتوان به این شرح یاد کرد:
اسهال و استفراغ غیر از اختلال آب و الکترولیت چه عوارض دیگری دارد؟
عوامل متعدّدی میتوانند سبب اسهال شوند، مثلاً اسهال سیستمیک که با یک ویروس ایجاد میشود و میتواند تحریک مننژیت و آنسفالیت ایجاد کند.
امّا «گاسترو آنتریت» ساده که بیشتر علّت عفونی دارد، میتواند باعث اختلال رشد کودک و سوء تغذیة او شود. اگر اسهال حاد جبران نشود، نیم تا یک کیلو از وزن بدن کودک در مدّت کوتاهی کم میشود که جبران آن سخت است. از سویی اسهال سبب بیاشتهایی نیز میشود که این خود سوء تغذیه را در پی دارد و باعث اسهال دوباره میشود. اسهال و سوء تغذیه یک چرخه هستند، پس در اسهال نباید تغذیه را قطع کرد و تا مدّتی بعد از اسهال هم باید یک وعده به تغذیة کودک اضافه شود؛ از غذاهای کالریدار باید بیشتر استفاده شود، نه اینکه فقط به بچّه کته و ماست بدهند. امروزه ثابت شده که این نوع تغذیه غلط است.
درصد مرگومیر ناشی از اسهال چه میزان است؟
در کشورهای مختلف متفاوت است. در گذشتة نه چندان دور، رتبة اول را اطفال زیر پنج سال داشتند. با وجود پیشرفتهای زیاد در بخش بهداشت و درمان، هنوز هم سالانه چند صد کودک به دلیل عوارض ناشی از اسهال حاد در سراسر جهان تلف میشوند که این آمار در کشور ما حتّی در مناطق پایین آمده است.
وقتی کودکی دچار اسهال و استفراغ شد، چه کنیم؟
توصیههای لازم برای مادران
توصیه میشود که مادران، کودکان خود را با شیر مادر تغذیه کنند. غذای تازه به کودکان بدهند و غذای مانده را به آنان ندهند. وعدههای غذایی را در یخچال بگذارند. از دادن غذاهایی مانند سوسیس و کالباس به کودکان خودداری کنند. اگر قصد مسافرت دارند، به فکر آب پاکیزه باشند. تنقّلات و بستنی را از جای سالم تهیّه کنند و البته در دادن تنقّلات به کودکان نباید افراط کرد. بعد از تماس با کودک دستهایتان را خوب بشویید. اگر در مدفوع کودک خون دیده شد، تب او بالا بود و ضعف و بیحالی شدید داشت، به پزشک مراجعه کنید (عدم مراجعه به پزشک بیش از دوازده تا 24 ساعت در یک نوزاد و بیش از دو روز در کودک بزرگتر خطرناک است).

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
غربالگری به این معنی است که در جمعیت زنان سالم، حتّی قبل از آنکه هر نوع علائمی در پستان تظاهر کند، بتوان با انجام آزمایشها و معاینه، تغییرات غیرطبیعی را کشف کرد و تصمیمات لازم را برای درمان بهکار گرفت.
روشهای غربالگری عبارتاند از:
سرطان سینه، رشد مهارنشدة سلولهای غیرطبیعی است که در نواحی مختلف سینه ایجاد میشود. این اتّفاق ممکن است در بافتهای مختلف مانند مجاریای که شیر را انتقال میدهند، در بافت تولیدکنندة شیر و در بافت غیرغددی رخ دهد. هر ساله تعداد زیادی از مبتلایان به سرطان سینه تشخیص داده میشوند و تعدادی نیز جان خود را از دست میدهند. خطر ابتلا به سرطان سینه با افزایش سن بیشتر میشود.
برای جلوگیری از بروز سرطان سینه یا برای آگاهی از احتمال ابتلا به سرطان سینه رجوع به پزشک، انجام تستهای تشخیصی و بهویژه ماموگرافی در سنین بالای 35 و 40 سال ضروری است. ماموگرام میتواند سرطان سینه را دو تا پنج سال پیش از اینکه تبدیل به یک تودة قابل لمس شود، نشان دهد.
اگرچه بر سر تناوب انجام ماموگرافیها اختلاف نظر وجود دارد، امّا بسیاری از متخصّصان همچنان توصیه میکنند که زنان بالای چهل سال، سالانه یک ماموگرافی انجام دهند. محقّقان اختلال در برخی از ژنها را در بروز سرطان سینة ارثی مؤثّر میدانند و زنانی که سابقة فامیلی بروز بیماری را دارند، باید مشاورة ژنتیک داشته باشند.
نکتة طلایی در مورد سرطان سینه این است که هر چقدر سرطان سینه زودتر تشخیص داده شود، درمان آن آسانتر و موفّقیتآمیزتر است؛ به همین دلیل بانوان عزیز باید برای حفظ سلامت خودشان حتماً حقایقی را در مورد این بیماری بدانند و با پزشکی حاذق مشورت کنند. برای تعیین میزان خطر ابتلا به این بیماری در ابتدا لازم میدانیم افراد پرخطر را معرّفی کنیم.
مهمترین عواملی که باعث افزایش خطر ابتلا به سرطان سینه میشوند، عبارتاند از:

 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
در دوران بارداری، آنتیبیوتیک بهوفور تجویز میشود، امّا هر دارویی که در این دوران تجویز میشود، باید با دقّت انتخاب شود. استفاده از بعضی آنتیبیوتیکها در دوران بارداری اشکالی ندارد، درحالی که برخی دیگر را نباید مصرف کرد. ایمنی مصرف آنتیبیوتیک به عوامل مختلفی وابسته است، ازجمله نوع آنتیبیوتیک، زمانی از بارداری که آنتیبیوتیک در آن مصرف میشود، مقدار و مدّت مصرف.
در زیر نمونهای از آنتیبیوتیکهایی آمده است که معمولاً مصرفشان در دوران بارداری ایمن است:
در دوران بارداری، باید از مصرف بعضی دیگر از آنتیبیوتیکها پرهیز کرد. بهعنوان مثال مصرف تتراسیکلینها ازجمله داکسیسایکلین و ماینوسایکلین ممکن است سبب صدمهدیدن کبد خانم باردار شود و رنگ دندانهای کودک را تغییر دهد.
افزون بر این، ذکر این نکته حائز اهمّیت است که برای درمان عفونتهای مجرای ادرار بهطور معمول از دو دسته آنتیبیوتیک استفاده میشود: یک دسته مشتقّات نیتروفورانتوئین و دستة دیگر سولفونامیدها. مصرف این دو دسته آنتیبیوتیک در دوران بارداری سبب بروز نقایص نادر زایمانی میشود. با وجود اینکه مدرک مستقیمی مبنی بر بروز نقصهای زایمانی با مصرف آنتیبیوتیکها وجود ندارد، امّا لازم است در این زمینه پژوهشهای بیشتری انجام شود. البته باید گفت که استفاده از این داروها در بعضی موارد لازم است. در صورتی که لازم باشد و نیز بهترین راه درمان، استفاده از آنتیبیوتیک باشد، مطمئناً پزشک مطمئنترین آنتیبیوتیک با ایمنترین مقدار خوراک را تجویز خواهد کرد.

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
همة بچّهها حتّی سالمترین آنها زمانهایی را گریه میکنند که این زمان ممکن است به یک تا سه ساعت در روز برسد. به نظر میرسد بچّهها مجبورند که گریه کنند، چرا که گریه برای آنها راهی برای برقراری ارتباط و بیان نیازهایشان است. کودک با گریهاش میگوید که: من گرسنه هستم، من تشنه هستم، من احساس سرما میکنم، احساس گرما میکنم و کسی باید این پتو را از روی من کنار بزند، من دلدرد دارم، پوشک من باید عوض شود، من احساس سوزش و خارش زیر پوشکم دارم، حشرهای مرا نیش زده است و این نیش دردناک است و ... .
برای کسی که تازه مادر شده است و قبلاً چنین تجربهای نداشته، ممکن است سخت باشد تا پیامهای مختلف گریة کودک را دریابد و بفهمد که کودکش چه میگوید. آیا او گرسنه است؟ تشنه است؟ سردش است؟ آرامش میخواهد؟ و ... . اگر مادر نتواند بین این گریهها افتراق ایجاد کند، ممکن است مضطرب و پریشان شود.
بهتدریج که بچّهها بزرگ میشوند، یاد میگیرند که راههای دیگری غیر از گریه برای برقراری ارتباط با ما وجود دارد، مثلاً نگاه کردن، صدا درآوردن از خود، لبخند زدن و ... و همة اینها نیاز به گریه را کاهش میدهد.
شایعترین علل گریة شیرخواران موارد زیر است:
گرسنگی شایعترین دلیل گریة شیرخوار است و او به این طریق شما را متوجّه میکند که نیاز به شیر دارد.
بچّهها وقتی در شرایط نامناسبی گیر میکنند، خیلی زود اعتراض میکنند: اگر لباس آنها تنگ و چسبان باشد و آنها را اذیت کند، اگر پوشکشان خیس باشد، اگر پوشک خیلی سفت و محکم بسته شده باشد و ... . البته تحمّل بچّهها از این نظر متفاوت است. به بعضی از کودکان باید بلافاصله کمک کرد و بلافاصله پوشک آنها را عوض کرد، بهخصوص اگر پوست حسّاسی داشته باشند، ولی بعضیها میتوانند شرایط ناراحتکننده را بیشتر تحمّل کنند.
بعضی از بچّهها در زمان تعویض پوشک از اینکه زیاد باز بمانند، احساس سرما و ناراحتی میکنند. یا وقتی هوا گرم است از اینکه پوشک آنها باز شود، خوشحال میشوند و متنفّرند که دوباره پوشک شوند. مادر پس از مدّتی متوجّه میشود که کودکش به چه مقدار لباس نیاز دارد.
یک روش و قانون راحت این است که معمولاً شیرخواران به یک لایه لباس بیشتر از لباسی که شما با آن راحت هستید نیاز دارند. یا حتّی میتوانیم بدن کودک را لمس کنیم و میزان سرما و گرمای بدنش را متوجّه شویم. میشود ناحیة شکم کودک را لمس کرد. اگر خیلی داغ یا سرد باشد، لباسش را کم یا اضافه میکنیم. از دستها و پاهای کودک نباید به این نتیجه برسیم، چون ممکن است آنها بهطور طبیعی کمی سردتر باشند. درجة حرارت اتاق نوزاد باید حدود هجده درجة سانتیگراد باشد.
بعضی از بچّهها بیشتر نیاز به نوازش و بغل گرفتن دارند. این موضوع به آنها اطمینان میدهد. وقتی بچّهها بزرگتر میشوند، از طریق نگاه کردن به شما یا شنیدن صدای شما این توجّه را میگیرند، ولی برای بچّههای کوچکتر نیاز به تماس بدنی نزدیکتری وجود دارد تا به این احساس برسند. اگر شما کودک را شیر میدهید، سپس پوشکش را عوض میکنید، خیلی ساده است که بعدش او میخواهد که بغل گرفته شود. بعضی از والدین نگران این هستند که کودکشان به بغل گرفتن عادت کند، ولی بهخصوص چند ماه اول تولّد، شما نمیتوانید این کار را نکنید، او را بغل کنید و آرامآرام تکان دهید. برخی از افراد نگرش اشتباهی در مورد بغل کردن کودک دارند و ممکن است به مادری که خودش از گریة کودکش مضطرب و پریشان است توصیه کنند: بغلش نکن عادت میکند؛ بگذار گریه کند ...، اینجوری بچّه را بغلی میکنی!!! و در حالیکه کودک زار میزند و آغوش مادر را میطلبد، مادر از ترس عادت کردن و سرزنش اطرافیان کودکش را بغل نمیکند. باید توجّه کرد که نیاز کودکان از این جهت متفاوت است. اگر کودکتان شما را میطلبد، بهخصوص در ماههای اول تولّد، این لذّت را از خود و کودکتان دریغ نکنید.
از طرف دیگر بعضی از بچّهها دوست ندارند که خیلی تماس بدنی با آنها برقرار شود، از اینکه مرتّب بوسیده شوند و از این بغل به بغل دیگری بروند، زود خسته میشوند و گریه میکنند. در مقابل این کودکان بچّههایی هستند که دوست دارند همیشه در بغل باشند؛ برای این بچّهها ممکن است مادر از آغوش استفاده کند که هم کودک تماس نزدیکی با مادر داشته باشد و هم دست مادر برای انجام کارهایش باز باشد. شاید این راه حلّی است که هم بچّه و هم مادر کمی راحتتر شوند.
این طبیعی است که کودک هر زمان که نیاز به خواب دارد، بخوابد، ولی بعضی از بچّهها اگر زیاد توجّه بگیرند، سروصدای محیط زیاد باشد، محیط پر از محرّکهای مختلف باشد و ... ممکن است بهراحتی خوابشان نبرد. بچّههای کوچک خیلی نمیتوانند با محرّکهای مختلف در محیط سازگاری کنند؛ محرّکهایی مثل روشنایی، سروصدا و از این بغل به آن بغل رفتن آنها را آشفته میکند، مثلاً خیلی از والدین متوجّه میشوند هر زمان که اقوام به منزل آنها میآیند، گریه و بیقراری کودک بیشتر میشود یا وقتی به پایان روز نزدیک میشویم، گریة کودک افزایش مییابد؛ به زبان خیلی ساده این یعنی که من خسته شدهام، من نیاز به خواب دارم و باید محرّکها قطع شود.
اگر کودک شما شیرش را خورده، پوشکش نیز خشک است و ظاهراً مشکلی ندارد، ولی هنوز گریه میکند، ممکن است شما فکر کنید او مریض شده یا درد دارد. گریة درد متفاوت با سایر گریههاست و پس از مدّتی مادر میفهمد که کدام گریة کودک مربوط به درد است. بعضی از بچّهها کمی بدقلقتر از بقیه هستند. آنها زیاد گریه میکنند و جیغ میکشند و کلاً مدیریت آنها سخت است. ما به این کودکان میگوییم کودکان سخت و دشوار.
بعضی مواقع ما تشخیص نمیدهیم چرا کودک هنوز گریه میکند و چه اشتباهی رخ داده است. بعضی از بچّهها وقتی شروع به نق زدن و گریه میکنند، بهراحتی آرام نمیشوند. از چند دقیقه تا چند ساعت با فشار گریه میکنند. این حالت را گاه کولیک مینامیم. کولیک یک گریة مداوم برای حداقل سه ساعت در روز است، برای حداقل سه روز در هفته. هیچ معجزهای برای کولیک وجود ندارد. بهندرت این پدیده بیش از سه ماه طول میکشد. برخی از والدین این مسئله را در مورد کودک خود تجربه کردهاند.
ممکن است روشهای زیر کودک را کمی آرامتر کند:
وقتی کودکی تقریباً بهطور مداوم گریه میکند، خیلی به خودش آسیب نمیرساند، امّا ممکن است استرس و نگرانی زیادی برای والدینش ایجاد کند. گاهی اوقات والدین خودشان را سرزنش میکنند که چرا نمیتوانند کودک را آرام کنند. اگر شما نیازهای کودک را برطرف کردهاید و مشکل خاصّی وجود ندارد، شما هر کاری را که میتوانستهاید برای او انجام دادهاید، دیگر وقت آن است که از خودتان مراقبت کنید و آشفته نشوید. کودک را زمین بگذارید تا گریه کند و سعی کنید به خودتان آرامش بدهید تا بتوانید کنترل بهتری روی اوضاع به دست آورید. از دیگران کمک بگیرید و لحظاتی کودک را به شخص دیگری بسپارید تا خستگی را از تن خود دور کنید.
در صورتی که تمام موارد پیشگفته را انجام دادهاید و اثری نداشته، شاید مشورت کردن با یک پزشک یا روانپزشک اطفال بتواند نگرانی را از شما دور کند. شما به عنوان یک والد نیاز به رفع خستگی، آرامش و برطرف ساختن نیازهای فیزیکی خود دارید تا بتوانید تجدید قوا کنید؛ کمک گرفتن از دیگران را فراموش نکنید.

 دکتر محمّدرضا تقیزاده - متخصّص جرّاحی عمومی
دکتر محمّدرضا تقیزاده - متخصّص جرّاحی عمومی
بارها در کلینیک با مراجعان خانمی مواجه شدهام که با یک گزارش سونوگرافی مبنی بر وجود کیستهای متعدّد در پستان و بسیار نگران، تقاضای برداشتن همة آن کیستها را دارند. در برخورد با این قبیل بیماران چه باید کرد؟! برای روشن شدن موضوع ابتدا در مورد این بیماری توضیحاتی داده میشود.
بیماری فیبروز کیستیک یک اختلال ژنتیک است که ریهها، کبد، رودهها، پانکراس و پستان را تحت تأثیر قرار میدهد. این بیماری باعث غلیظ شدن ترشّحات این اعضا میشود. اگر خانمی متوجّه تودههایی در پستانش شد، این حالت ممکن است تظاهری از این بیماری در پستان باشد. تودهها یا کیستها میتوانند عامل خطر یا نشانی از سرطان سینه باشند.
تغییرات فیبروکیستیک روی بافت مجاری و لوبهای پستان اثر میگذارد. این تغییرات در تمام سنین دیده میشود، ولی در بیست تا پنجاه سالگی شایعتر است. فرد تودهای را احساس میکند که بر اساس تغییرات هورمونی و دورة ماهانه تغییر میکند. این افراد از درد، تورّم، احساس سنگینی و ضخیم شدن بعضی از نواحی پستانشان شاکی هستند. در این بیماری بافت فیبروز یا کیستهای متعدّد در پستان جایگزین بافت طبیعی میشود. بیماری فیبروز کیستیک خوشخیم است و عامل خطری برای سرطان محسوب نمیشود. کیستها حاوی مایع بوده، حسّاس و متحرّکاند. این کیستها هم معمولاً عامل خطر نیستند. تغییرات فیبروکیستیک در سی تا شصت درصد زنان دیده میشود.
درمان
فیبروز پستان خطرناک نیست، ولی گاهی ایجاد درد میکند. هم کیستها و هم فیبروز باعث درد، تورّم و احساس ناراحتی در پستان میشوند. بسیاری از خانمها قهوه را -که باعث افزایش اندازة کیستها میشود- از رژیم خود حذف میکنند. شکلات و نمک بیماری را تشدید میکند. نمک باعث احتباس آب و تحریک تورّم کیست میشود. رژیم غذایی و ورزش نقش مهمّی در این بیماری دارند. معمولاً درد با شروع دورة ماهانه کاهش مییابد.
علّت این تغییرات کاملاً مشخّص نیست. این بیماری را به فیبروز کیستیک ربط میدهند، ولی بیشتر به تغییرات هورمونی خانمها و تغییرات دورة ماهانه ارتباط دارد. این موضوع بسیار اهمّیّت دارد که خانمها نسبت به وجود هر توده و یا تغییر آن در پستان حسّاس باشند.
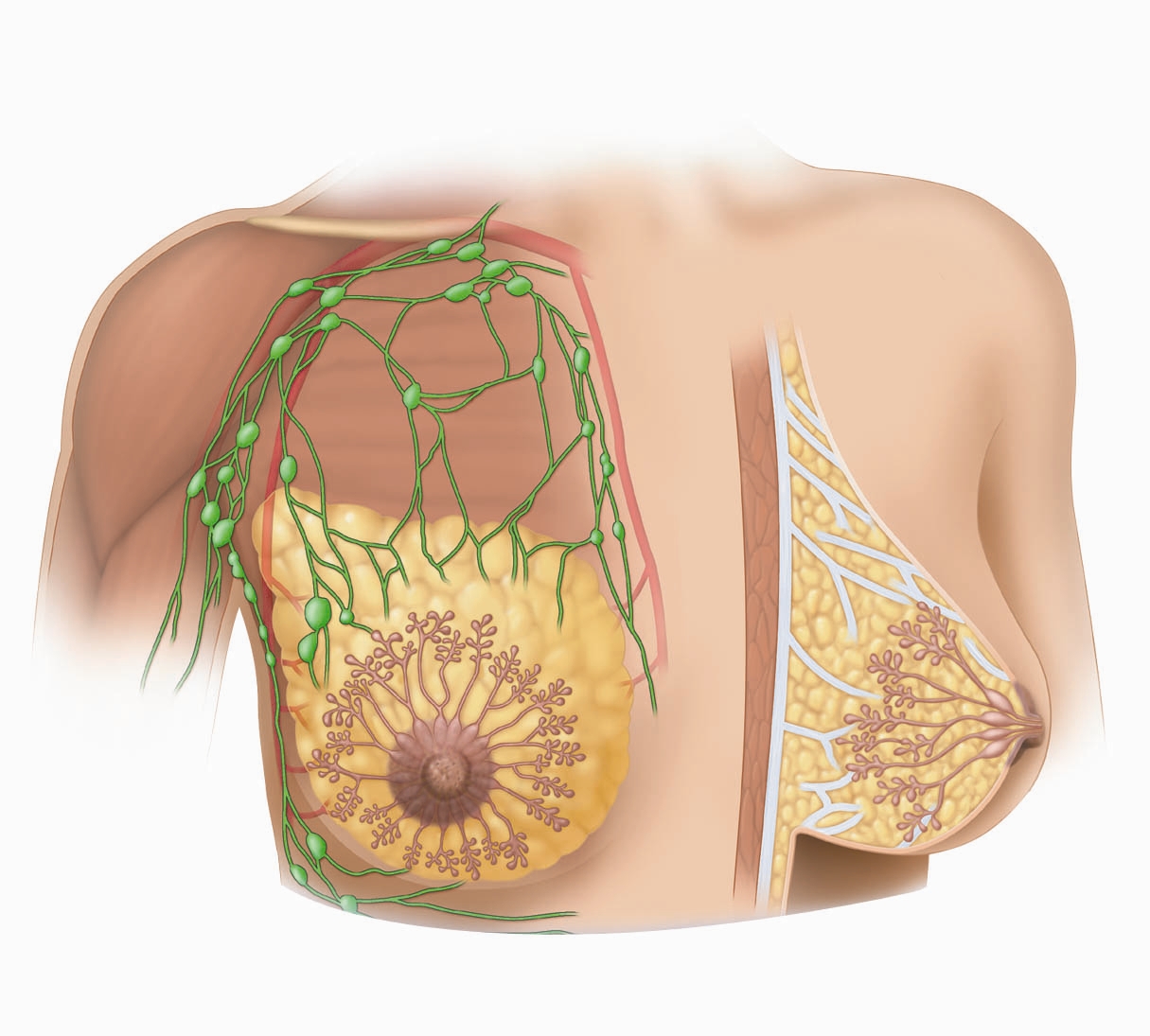
 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
تهوّع و استفراغ یکی از شایعترین شکايت زنان در نيمة اول حاملگي است که ميتواند از حالت تهوّع گاه و بيگاه تا تهوّع شديد و كنترلنشدنی و استفراغ شديد پيش رود. آمارها نشان ميدهد در حدود 50% تا 80% از زنان باردار دچار حالت تهوّع دوران بارداري هستند. 28% زنان باردار فقط حالت تهوّع و 52% تهوّع و استفراغ را تجربه ميكنند و 20% از زنان باردار هيچ علائمي ندارند.
تهوّع و استفراغ -که به غلط بيماري صبحگاهيMorning sickness)) نام گرفته است- هنگام صبح شديدتر است، ولی ممکن است در سرتاسر طول روز ادامه يابد. معمولاً علائم آن بين اولين و دومين قاعدگي فراموششده ايجاد میشود.بیشتر از 90% زنان در شانزده هفتگی احساس میکنند بهتر شدهاند. زناني که براي بار اول حامله ميشوند، احتمال دارد بيشتر دچار اين عارضه شوند. همچنین حاملگی در سنین کم و بیماری تیروئید از عوامل تشدیدکنندة این حالت هستند.
تهوّع بارداری به چه علّتی ایجاد میشود؟
علّت قطعی تهوّع بارداری مشخّص نیست، امّا به نظر میرسد هورمونهای حاملگی در ایجاد آن دخیل هستند،زیرا زمانی که میزان این هورمونها در بیشترین مقدار خود است، تهوّع نیز به حداکثر میرسد. همچنین در بارداریهای دوقلو یا چندقلو و حاملگی مولار(انگورک یا بچّهخوره) و پرکاری تیروئید-که تهوّع شدیدتر است- علّت، ممکن است مقادیر بالاتر این هورمونها باشد.به نظر میرسد هورمونهای گنادوتروپین کوریونی انسان،پرولاکتین، پروژسترون،لپتین،استروژن،هورمون رشد جفتی،تیروکسین وهورمونهای بخش قشری غدّةفوق کلیه در این زمینه مؤثّرباشند.
دستگاه گوارش بعضی زنان به تغییرات در اوایل بارداری حسّاستر است.همچنین افزایش قدرت حسّ بویایی و حسّاسیت به بو و کمبود برخی از ویتامینها نیزدر برخی از گزارشها ذکر شده است. بعضی محقّقان این نظریه را مطرح کردهاند که بعضی زنان از نظر روانی بیشتر مستعدّ تهوّع و استفراغ در دوران بارداری هستند، طوری که افکار گوناگون در زمان حاملگی،ناراحتیهای عصبی و روانی را بهوجود میآورند که میتوانند بهتنهایی یا همراه عوامل دیگر زمینه را برای برهمزدن سیستم عصبی معده فراهم کنندو در واقع تهوّع و استفراغ یک پاسخ غیرطبیعی به استرس است.
اگرچه بعضی مطالعات نشان دادهاند مادرانی كه تهوّع صبحگاهی را تجربه میكنند(احتمالاً به دلیل سطح بالاتر هورمونهای جفتی)، در مقایسه با مادرانی كه این علائم را ندارند، احتمال کمتری دارد که جنینشان سقط شود، ولی بسیاری از زنان هم هستند که بارداری آنان کاملاً طبیعی است وتهوّع ندارند.
استفراغ شديد حاملگي چيست؟
شدّت تهوّع و استفراغ از شخصي به شخص ديگر متفاوت است ودر اکثر زنان حالت خفیف تا متوسّط دارد، امّا در برخی به حدّی شدید است که خانمباردار قادر به استفادة کافی از غذاها نیست و آب زیادی از بدنش دفع میشود و به دنبال آن احساس منگی و گیجی میکند و حتّی گاهی زمین خوردن اتّفاق میافتد که عوارض وخیمی را به همراه خواهد داشت. این حالت استفراغ وخیم حاملگیHyperemesis)Gravidarum)نامیده میشود وبه نظر میرسد که برخی نژادها و خانوادهها استعداد بیشتری برای این اختلال دارند.
بنا به دلایل ناشناختهجنین های مؤنّث احتمال ایجاد این حالت را بیشتر میکنند.میزان بستری در زنان لاغر ودر موارد بارداری مولار،دیابت،پرکاری تیروئید، اختلالات دستگاه گوارش و آسم بیشتر است.ارتباط این حالت باعفونت هلیکوباکترپیلوری هم گزارش شده است، امّا شواهد قطعی در این زمینه وجود ندارد. بدون شک در برخی از موارد شدید، عوامل روانشناختی نیز دخیل است.در بعضی موارد استفراغ بهقدری شدید است که باعث کاهش وزن، کمآبی،اختلالات الکترویتهاواسید و باز،درجات متغیّری از نارسایی کلیه،کتوز ناشی از گرسنگی ودر برخی از زنان، اختلال کارکرد کبد میشود.عوارض بالقوه کشندة ناشی از استفراغهای مکرّر شامل پارگی خطی مری،خونریزی دستگاه گوارش، پنوموتراکس و پنومو میاستن است که خوشبختانه نادرند.در زنان مبتلا به استفراغ شدید حاملگی کمبود برخی ویتامینها از جمله تیامین و ویتامین kگزارش شده است.حدود یک پنجم از زنانی که در بارداری قبلی به علّت استفراغ بستری شدهاند، در حاملگی بعدی هم نیاز به بستری شدن دارند.
توصيه هاي مفيد به منظور بهبود تهوّع و استفراغ
درمان
درمان تهوّع و استفراغ حاملگي بهندرت به حدّي موفّقيّتآميز است که مادر مبتلا به بهبودي کامل دست يابد.خوشبختانه اغلب میتوان ناراحتی و احساس ناخوشایند ناشی از این مسئله را به حداقل رساند.
علائم خفیف اغلب به تجویز ویتامین B6 جواب میدهد، امّا برخی زنان نیازمند تجویز فنوتیازینها هستند.در مواردی که درمان سرپایی با شکست مواجه میشود واستفراغ پس از کمآبی باقی میماند، توصیه میشود بیمار بستری شود. در این شرایط سرمتراپی وداروهای ضدّ استفراغ (پرومتازین،پرکلروپرازین ومتوکلوپرامید) به صورت تزریقی تجویز میشوند.شواهد اندکی دالّ بر کارایی گلوکوکورتیوئیدها مثل هیدوکورتیزون وجود دارد.انتاگونیستهای سروتونین مثل اندانسترون در بعضی از موارد مؤثّر بودهاند.
در صورت استمرار استفراغ، پس از بستری کردن فردباید اقدامات مناسبی را برای ردّ بیماریهای زمینهای مثل التهابکیسةصفرا،التهابلوزالمعده،التهابمعدهوروده،هپاتیت،زخممعده وعفونتکلیه انجام داد.همچنین پس از اواسط حاملگی پرهاکلامپسی (فشارخون بالا) و کبد چرب را نیز باید در نظر داشت.
در مواردی که عوامل اجتماعی و روانی در ایجاد بیماری نقش دارند،افراد عموماً حین بستری بهبود زیادی مییابند، امّا ممکن است بیماری آنها پس از ترخیص عود کند.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
گریه مهمترین راه برقراری ارتباط بین والدین و نوزاد است. البته اگر بیش از حدّ و بیدلیل باشد، موجب اختلال در رابطة عاطفی والدین و نوزاد میشود. گریه آخرین علامت گرسنگی در نوزاد است، پس مادر نباید صبر کند که نوزاد به گریه بیفتد، سپس اقدام به شیردهی کند.
به محض اینکه نوزاد از خواب بیدار میشود و سرش را به اطراف میچرخاند و در واقع به دنبال سینة مادر میگردد، باید تغذیه شود تا به گریه نیفتد. گریه شایعترین علّت آوردن شیرخواران زیر سه ماه به مطب و کلینیکهای پزشکی است.
نوزادان در ماه اول تولّد طیّ 24 ساعت حدود 75/1 ساعت گریه میکنند. پس گریه در نوزادان طبیعی است، ولی ممکن است همین گریه و بیقراری علامتی از موارد خطرناک مثل عفونت ادرار باشد. پس بهتر است در مورد گریههای شدید و بدون توجیه به پزشک مراجعه شود. مهمترین عللی که میتوانند سبب گریه شوند، عبارتاند از:
درد کولیک غروبها شروع میشود و طیّ روز نوزاد آرام است. کولیک نوزادی نیاز به درمان دارویی ندارد و با دادن رژیم غذایی مناسب به مادر کنترل میشود. درد کولیک پس از سه ماهگی شیرخوار رو به بهبود میرود.
بغل کردن نوزاد و خصوصاً تماس پوست به پوست مادر و نوزاد راه مؤثّری برای کاهش گریه است.

 دکتر حامد حاتمی - پزشك عمومي
دکتر حامد حاتمی - پزشك عمومي
شاید پیش از این در مورد آثار مثبت موسیقی بر سلامت شنیدهاید، امّا جالب است بدانید که موسیقی حتّی برای نوزادان نارس هم مفید است. این نتیجة یک تحقیق دوساله است که پژوهشگران مرکز پزشکی بت ایزرئیل در بوستون روی ۲۷۲ نوزاد نارس بستری در واحد NICU(آی سی یوی ویژة نوزادان) انجام دادهاند.
بر اساس نتایج این تحقیق، نوزادانی که برایشان موسیقی پخش شد، بهبود بیشتری نسبت به دیگران داشتند. این نوزادان ضربان قلب آرامتر، خواب راحتتر و ساعات هوشیاری بالاتری داشتند و بهتر هم شیر میخوردند. موسیقیها از یک ضربة ملایم و آهنگین روی جعبه تا صداهای دریا و لالاییها متغیّر بودند و همة آنها در تندرستی نوزادان دخیل بودند، امّا اجرای موسیقی زنده و لالاییها بیشترین و بهترین تأثیر را در این میان به جای گذاشتند.
دکتر جین استندلی، پروفسور موسیقیدرمانی از دانشگاه فلوریدا میگوید: اجرای موسیقی زنده (لالایی خواندن بالای سر نوزاد یا یک آهنگ ضربی ملایم برای نوزاد) خیلی بهتر از موسیقی ضبطشده است، چرا که موسیقی زنده را میتوان با شرایط تغییر داد، مثلاً وقتی میبینید که نوزاد دارد کمکم به خواب میرود، میتوانید لالایی را ملایمتر بخوانید تا کاملاً بخوابد. امّا موسیقی ضبطشده چنین امکانی را ندارد.
موسیقی زنده و بهویژه لالایی خواندن نه تنها برای نوزاد سلامت و آرامش میآورد، بلکه برای پدر و مادر او هم امیدبخش است. لالایی خواندن در واحد مراقبتهای ویژة نوزادان باعث میشود والدین در شرایط گیجکنندة بیمارستان و بخش مراقبتهای ویژه نقش مشخّصی داشته باشند و به این ترتیب حسّ مسئولیتپذیری، اعتماد به نفس و حمایت آنها تقویت میشود.
علاوه بر آن مشخّص شد موسیقیهایی که به نوعی اختصاصیتر و مربوط به خانواده هستند، برای نوزاد مفیدترند. لالاییها یا آوازهایی که در آنها به اعضای خانوادة نوزاد اشاره میشود یا عناصری از فرهنگ خانوادة نوزاد را در خود دارد، باعث میشوند که کودک زودتر و بهتر با اعضای خانواده ارتباط برقرار کند.
فایدة دیگر موسیقی برای نوزادان این است که آنها را از سر و صداهای زاید بیمارستانی جدا میکند. صدای دستگاهها و یا آژیرهای گاه و بیگاه، فسفس اکسیژن و صدای رفتوآمد کارکنان میتواند برای کودک آزاردهنده باشد، امّا صداهای انسانی آزاردهنده نیستند و برای کودک آرامش و حسّ امنیت به همراه میآورند.

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
فیبروم، میوم یا لیومیوم -که هر سه یک مفهوم دارند- تودههای خوشخیمی هستند که از عضلة صاف رحم منشأ میگیرند. این تودهها بسیار شایعاند، بهطوریکه تا سنّ 35 سالگی شیوع آنها به شصت درصد و تا سنّ پنجاه سالگی به هشتاد درصد میرسد. بنابراین بهتر است خانمها دیدگاه خود را نسبت به آن عوض کنند و اگر خانمی فیبروم دارد، نهراسد، چون همة فیبرومها نیاز به جرّاحی ندارند و گاهی مواقع تنها اقدام لازم، پیگیری متناوب پزشک است. نکتة مهم دربارة میوم اندازه و خصوصاً مکان آن است.
علّت دقیق میوم مشخّص نیست، ولی عوامل رشد، هورمونی و ژنتیک را دخیل میدانند. در چهل درصد موارد اختلالات کروموزومی را در ایجاد فیبروم مؤثّر میدانند که شایعترین آنها کروموزوم 12، 14 و 17 است. عوامل هورمونی زنانه مثل استروژن و پروژسترون نیز در رشد و نمو فیبروم مؤثّر است، بنابراین قبل از بلوغ بسیار نادر است؛ در سنین باروری بالاترین شیوع را دارد و پس از یائسگی شاهد کوچک شدن فیبرومها هستیم.
بنابراین عوامل افزایش استروژن مثل چاقی و بلوغ زودرس در افزایش آن و برعکس کاهش استروژن مثل مصرف سیگار، ورزش و افزایش تعداد زایمانها در کاهش آن مؤثّرند. پروژسترون نیز در ایجاد فیبروم نقش دارد، ولی نکتة جالب این است که سطوح استروژن و پروژسترون در زنان با و بدون فیبروم مشابه است.
افزایش سن یکی دیگر از عوامل افزایندة فیبروم است، یعنی با افزایش سن میزان شیوع آن افزایش مییابد. سابقة خانوادگی در ابتلای افراد به فیبروم نقش دارد، بهطوریکه بستگان درجة اول زنان مبتلا 5/2 برابر خطر بیشتری برای فیبروم دارند. نژادهای آمریکایی و آفریقاییتبار 9/2 برابر بیشتر از سفیدپوستان در معرض خطرند. به ازای هر ده کیلوگرم افزایش وزن 21% افزایش خطر فیبروم وجود دارد. میزان چربی بدن اگر بیش از سی درصد باشد، به دلیل تبدیل هورمون آندروژن در غدّة فوق کلیه به استروژن، شیوع فیبروم افزایش مییابد.
رژیم غذایی غنی از گوشت قرمز و همبرگر نیز میزان فیبروم را افزایش میدهد. امّا غذای غنی از سبزیجات باعث کاهش خطر آن میشود. در خانمهایی که هفت ساعت در هفته ورزش میکنند، میزان ابتلا به فیبروم نسبت به زمانی که دو ساعت در هفته ورزش میکنند، کمتر است. در گذشته تصوّر میشد قرصهای ضدّ بارداری باعث افزایش فیبروم میشوند، ولی امروزه ثابت شده است که این قرصها هیچ نقشی در ایجاد فیبروم جدید یا افزایش اندازة فیبرومهای قبلی ندارند. با افزایش تعداد بارداری تعداد فیبروم کاهش مییابد.
چگونه فیبروم را تشخیص دهیم؟ آیا علائمی دارد؟
یادمان باشد که فیبرومها هیچگاه با مرگومیر همراه نیستند، ولی کیفیت زندگی را متأثّر میکنند که آن هم بستگی به اندازه و خصوصاً محلّ قرارگیری فیبروم دارد. یکی از علائم فیبروم خونریزی غیرطبیعی است. در مواردی که محلّ قرارگیری میوم در داخلیترین لایة رحم (آندومتر) باشد، معمولاً خونریزی به صورت زیاد در طیّ قاعدگی و حتّی لکّهبینی بین قاعدگیها پیش میآید که ناراحتکننده است.
درصد کمی از زنان مبتلا به فیبروم، قاعدگی دردناک یا درد لگنی غیر دورهای و یا مقاربت دردناک دارند. شایعترین علّت درد ناشی از فیبروم به دنبال دژنراسیون (مرگ سلولی) است، گهگاه در بعضی از انواع آن پیچخوردگی رخ میدهد که میتواند دردناک باشد.
گاهی علائم ادراری نشانة فیبروم رحمی است، مثل احساس فوریت در دفع ادرار یا بیاختیاری که در صورتی که بتوان با روش درمان دارویی اندازة فیبروم را کاهش داد، علائم ادراری نیز کاهش مییابد.
یکی از روشهای تشخیص فیبروم رحمی معاینة دو دستی است که در معاینه رحم بزرگ، نامنظّم و سفت میشود. تشخیص دقیق با سونوگرافی واژینال، سونوگرافی با تزریق سالین، هیستروسکوپی (بررسی حفرة رحمی از طریق آندوسکوپ) و MRI است. به هر حال سریعترین و ارزانترین تکنیک سونوگرافی است.
آیا میوم میزان باروری را کاهش میدهد؟
میومهایی که در ناحیة زیر مخاط (حفرة آندومتر) قرار دارند، میزان باروری را کاهش میدهند و برداشتن آنها در افزایش میزان باروری تأثیر دارد. میومهایی که در خارج از رحم (زیر سروز) وجود دارند، میزان باروری را تغییر نمیدهند، ولی میومهایی که داخل جداری هستند، شاید باروری را تا حدّی کاهش دهند. البته بستگی به اندازة میوم دارد که در چنین مواردی حتماً باید اقدامی که بهترین نفع را برای بیمار دارد، انجام داد.
برداشتن میوم (میومکتومی) از چند طریق قابل انجام است:
میوم زیر مخاطی را بهراحتی با عمل جرّاحی هیستروسکوپی (بدون نیاز به عمل جرّاحی باز) با رزکتوسکوپ میتوان خارج کرد. با این روش میزان خونریزی قاعدگی کاهش مییابد. در صورت بارداری، ادامة حاملگی و میزان تولّد زنده افزایش مییابد. در این روش با مهارت جرّاح میتوان از پارگی رحم پیشگیری کرد، چون خطر سوراخ شدن رحم وجود دارد. در این روش گهگاه بخشی از میوم خارج میشود و مابقی میوم -که در قسمت جداری رحم است- طیّ چند هفتة بعد به داخل رحم رانده میشود. میتوان با هیستروسکوپی مجدّد، بقیة میوم را خارج کرد. از عوارض این روش بهجز سوراخ شدن رحم، اختلال الکترولیتی است که میتواند ادم ریه، کاهش سدیم خون، نارسایی قلبی و حتّی ادم مغزی و مرگ ایجاد کند. بنابراین حین جرّاحی باید میزان محلول الکترولیتی و علائم حیاتی بیمار دقیقاً کنترل شود.
در زنانی که تمایل به باروری ندارند، میتوان با هیستروسکوپ و مایع گرم، آندومتر (لایة داخلی رحم) را حذف کرد تا با عدم قاعدگی (آمنوره) یا کاهش میزان قاعدگی، از اعمال جرّاحی تهاجمیتر پیشگیری کرد. درصد زیادی از بیماران با این روش از عمل برداشت رحم نجات مییابند. متعاقب برداشتن میوم خطر عود آن وجود دارد. یازده درصد زنان پس از برداشتن یک میوم منفرد نیاز به جرّاحی بعدی پیدا میکنند که ناشی از فیبروم نوظهور متعاقب برداشتن میوم است. در صورتیکه طیّ جرّاحی اولیه، میومهای متعدّد خارج شود، 26 درصد نیاز به جرّاحی خواهند داشت. با سونوگرافی -که یک روش حسّاس است- میتوان پس از جرّاحی، میوم جدید را پیگیری و ارزیابی کرد.
عوامل مؤثّر در ایجاد میومهای جدید پس از عمل جرّاحی بستگی به سن افراد دارد. با افزایش سن این احتمال افزایش مییابد. در صورتیکه پس از عمل جرّاحی، بارداری صورت گیرد، احتمال عود کاهش مییابد (از 28 درصد به 16 درصد). هر چه تعداد میومها در جرّاحی اولیه بیشتر باشد، خطر عود در آینده بیشتر است. جرّاحی میوم با لاپاروسکوپی خطر عود را نسبت به اعمال جرّاحی باز از راه شکم بیشتر نمیکند.
آمبولیزاسیون شریان رحمی یک درمان مؤثّر در بیماران خاص است، ولی در زنان با عفونت فعّال دستگاه تناسلی، بدخیمی ناحیة تناسلی، کاهش سیستم ایمنی بدن و بیماریهای عروقی منع مصرف دارد. از عوارض آن کاهش عملکرد تخمدان است، بنابراین در زنانی که در آینده تمایل به باروری دارند، توصیه نمیشود.
بهترین درمان برای زنانی که میوم دارند، به کیفیت زندگی، تمایل یا عدم تمایل به بارداری و حفظ باروری و علائم آنان بستگی دارد. اگر میوم بدون علامت باشد و تمایل به بارداری وجود داشته باشد، در صورتیکه حفرة رحمی تغییر شکل نداده باشد، بدون هیچ درمانی اجازة باروری داده میشود. ولی در مواردی که حفرة رحمی تغییر شکل داده، باید جرّاح ماهری با روش لاپاروسکوپی یا هیستروسکوپی اقدام به برداشتن میوم کند و پس از گذشت زمان لازم برای ترمیم رحم، اجازة بارداری داده میشود.
در زنان بدون علامت که میوم دارند ولی در آینده تمایل به باروری ندارند، فقط باید با نظارت دقیق و کنترل سونوگرافی آنها را تحت نظر گرفت. صرفاً در میومهای خیلی بزرگ -که اثر فشاری بر ارگانهای مجاور مثل کلیه، مثانه، روده و ... داشته باشند- اقدام جرّاحی لازم است. در زنان علامتدار که در آینده تمایل به باروری ندارند، در صورتیکه حول و حوش یائسگی باشند، میتوان با درمان دارویی یا حذف آندومتر تا زمان یائسگی صبر کرد. چون با یائسگی اندازة میوم روند رو به کاهشی خواهد داشت، ولی در صورتیکه علائم بیمار مثل درد یا آثار فشاری برطرف نشود، باید جرّاحی برداشتن میوم یا برداشتن رحم با لاپاروسکوپی یا عمل باز انجام شود.
پس نتیجه میگیریم که میوم رحمی تودهای خوشخیم است و تنها راه مقابله با آن جرّاحی نیست. مناسبترین اقدام، پیگیری متناوب در مورد اندازه و مکان آن است. بهترین درمان بستگی به وضعیت بیمار و نیاز او دارد. وظیفة ما به عنوان کادر درمانی این است که به بیمار اطمینان دهیم که توده خوشخیم است و خطر بدخیم شدن آن بسیار کم است. از علائم آن درد، خونریزی واژینال و فشار در لگن است و معمولاً حول و حوش یائسگی یا پس از آن بروز میکند. بنابراین بهتر است به جای اینکه ترس و وحشت در بیمار ایجاد کنیم، با راهنمایی درست به او یادآور شویم که میوم رحمی فقط نیاز به پیگیری و کنترل دارد.

 دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
دکتر نسرین دادرس - جرّاح و متخصّص زنان و زایمان و فوق تخصّص نازایی و IVF
به عدم تحمّل گلوکز و بالا رفتن قند خون -که اولین بار در هنگام بارداری شروع و یا تشخیص داده شود- دیابت حاملگی میگویند که معمولاً در سه ماهة دوم و سوم بارداری ظاهر میشود. بدون شک تعدادی از خانمهایی که دچار دیابت بارداری هستند، از قبل مبتلا به دیابت تشخیص داده نشده بودند.
شیوع
از لحاظ اپیدمیولوژی دیابت بارداری بیشتر در جمعیت غیر سفیدپوست و آسیاییها دیده میشود. تقریباً 7% حاملگیها با دیابت بارداری عارضهدار شده و منجر به ابتلای بیش از 200000 نفر در سال میشود. دیابت بارداری بیشتر همراه با دیابت نوع دو دیده میشود و مانند دیابت نوع دو، افزایش سن و شاخص تودة بدنی (BMI) در ایجاد آن دخیل است. در زنان مبتلا به دیابت بارداری 50% احتمال پیدایش دیابت آشکار طیّ بیست سال وجود دارد.
علّت دیابت بارداری
زمانی که فرد قادر به ترشّح انسولین کافی برای جبران افزایش تغذیهای در طیّ بارداری، همچنین افزایش تولید چربی و هورمونهای ضدّ انسولین که در حین بارداری تولید میشوند (مانند هورمون جفتی انسان، پرولاکتین، کورتیزول و پروژسترون) نباشد، دیابت بارداری ایجاد میشود.
غربالگری دیابت
دو روش عمدة غربالگری، غربالگری همگانی و غربالگری انتخابی بر اساس عوامل خطرساز است. در حال حاضر به غربالگری انتخابی توصیه میشود. ارزیابی خطر باید در اولین ویزیت پرهناتال مشخّص شود.
|
گروه کمخطر |
|
اگر تمام موارد وجود داشته باشد، بر اساس غربالگری انتخابی، آزمایش غربالگری قند خون انجام نمیشود. |
|
گروه پرخطر |
|
در صورت وجود حداقل یکی از موارد در اولین ویزیت آزمون غربالگری انجام میشود. |
|
گروه با خطر متوسّط |
مواردی که در دو گروه بالا نباشند |
آزمون غربالگری در هفتة 24 تا 28 |
تشخیص دیابت بارداری
آزمون دو مرحلهای
ابتدا آزمایش چالش با گلوکز یا GCT انجام میشود (گلوکز پلاسما یک ساعت پس از 50 گرم گلوکز خوراکی بدون توجّه به ساعت شبانهروز یا آخرین وعدة غذایی اندازهگیری میشود. مقدار 140میلیگرم بر دسیلیتر 80% و مقدار 130 میلیگرم بر دسیلیتر حدود 90% تمام زنان مبتلا به دیابت بارداری را شناسایی خواهد کرد).در صورت وجود مقادیر آستانه در آزمایشGCT، تشخیص دیابت بارداری با آزمایش GTT تأیید میشود.
آزمون یک مرحلهای
تست GTT(آزمون تحمّل گلوکز خوراکی دو ساعته با استفاده از 75 گرم گلوکز خوراکی و یا سه ساعته پس از 100 گرم گلوکز خوراکی)
مراقبتها
مشاورة تغذیهای یک مسئلة مهم در مراقبت و درمان این بیماران است. متخصّص تغذیه با برنامهریزی درست میتواند مادر بارداری را که دچار دیابت بارداری شده است، راهنمایی کند. همچنین در صورت نیاز به مصرف انسولین در دوران بارداری، میتواند تطابقهای لازم بین میزان انسولین مصرفی با رژیم غذایی خانم باردار را ایجاد کند و نکات غذایی مرتبط با بیماری را به وی آموزش دهد.
در ابتدا برای کنترل قند خون، رژیم غذایی و ورزش ملایم مثل پیادهروی توصیه میشود. ورزش مناسب و رژیم غذایی صحیح، بیشتر از رژیم غذایی بهتنهایی اثر دارد.
بر اساس نظر متخصّصان دیابت، رژیم غذایی یک فرد دیابتی با رژیم غذایی معمول -که برای عموم جامعه توصیه میشود- تفاوت چندانی ندارد. یک رژیم مناسب برای دیابت بارداری مثل انواع دیگر دیابتهاست که شامل مصرف غذاهای سالم و پرهیز از مصرف غذاهای چرب، پرنمک و یا حاوی شکر است.
توصیهها از کنترل قند خون در محدودة هدف (95≥ناشتا، 100≥پیش از غذا، 140≥یک ساعت پس از غذا و دو ساعت پس از غذا 120 میلیگرم بر دسیلیتر) حمایت میکنند. توصیه میشود بیمار خودش با استفاده از گلوکومتر سطح گلوکز خون مویرگی را اندازهگیری کند، چرا که در این حالت بیمار نیز در ارائة مراقبتها دخیل خواهد بود. استفاده از کنترل گلوکز ادرار در دیابت بارداری مفید نیست. اگر با رژیم غذایی و ورزش نتوان مکرّراً گلوکز پلاسمای ناشتا را زیر 105 یا گلوکز پلاسمای دو ساعت پس از غذا را زیر 130 نگاه داشت، درمان با انسولین بر اساس وزن و سنّ حاملگی توصیه میشود که با پایان یافتن حاملگی خاتمه مییابد. مادران نباید از مصرف انسولین طیّ حاملگی هراس داشته باشند.
مقدار توصیهشدة روزانه
غذای روزانه را بین سه وعدة اصلی و دو تا سه میانوعده تقسیم کنید. چنانچه در یک وعده مقدار زیادی غذا بخورید، مقدار قند خون شما به میزان زیادی بالا خواهد رفت. از سوی دیگر نباید هیچیک از وعدههای غذایی یا میانوعدههای خود را فراموش کنید.
شیر
شیر غذایی سالم است و منبع مهمّی از کلسیم و کربوهیدرات محسوب میشود و نوشیدن مقدار زیاد آن در یک وعده سبب افزایش مقدار قند خون میشود. بنابراین هر بار تنها یک فنجان شیر میل کنید.
نشاسته
غذاهای نشاستهای مثل نان، برنج، ماکارونی و سیبزمینی در نهایت به گلوکز تبدیل میشوند. بنابراین نباید در خوردن آنها زیادهروی کرد، امّا نشاسته باید در هر وعدة غذایی شما وجود داشته باشد. اندازة قابل قبول مصرف نشاسته یک فنجان (مثلاً برنج) در هر وعدة غذایی یا دو برش نان است.
میوهجات
میوهها غذاهای سالمی هستند، امّا از قندهای طبیعی سرشارند. باید یک تا سه وعده میوه در روز مصرف کنید، امّا تنها در یک وعده یک میوه بخورید. از کمپوت، آبمیوه و میوههای خشک استفاده نکنید، زیرا حاوی مقادیر زیادی قند هستند. از مصرف برخی میوههای بسیار شیرین (مثل هندوانه، زردآلو، انبه، انگور، خربزه و ...) شکر، عسل، کشمش، خرما و ... تا حدّ امکان بپرهیزید.
در کل مصرف مداوم و زیاد میوههای شیرین به هیچ وجه برای افراد دیابتی خوب نیست، زیرا در کنترل اشتها و کنترل قند خون افراد دیابتی تأثیر نامطلوبی دارد.
شدیداً از خوردن شیرینی و دسر بپرهیزید.
کیکها، بیسکویتها و شیرینیها، حلواشکری و حلوای ارده حاوی مقادیر بسیار زیادی کربوهیدرات هستند. این غذاها معمولاً مقادیر زیادی چربی نیز دارند و از نظر ارزش تغذیهای هم پایین هستند. علاوه بر این از نوشیدنیهای حاوی شکر (مثل نوشابه و دلستر) نیز پرهیز کنید. از نوشیدنیها و غذاهای حاوی شکر افزوده یا عسل یا شربت بپرهیزید. از شیرینکنندههای مصنوعی به جای شکر استفاده کنید. در مورد مصرف محصولاتی که با نام بدون شکر عرضه میشوند، دقّت کنید.
آثار دیابت بارداری در مادر
پلی هیدر آمینیوس (زياد بودن مايع آمنيوتيك)، هیپرتانسیون بارداری و پرهاکلامپسی، هیپرتانسیون مزمن، پیلونفریت و آسیبهای کانال زایمانی.
آثار دیابت بارداری در جنین
افزایش خطر ناهنجاریهای جنین در صورت افزایش قند خون واضح و کنترلنشده در سه ماه اول بارداری، جنین درشت و آسیبهای جنینی در حین زایمان، کاهش قند خون و کلسیم نوزاد، افزایش بیلیروبین خون، بزرگ شدن قلب، افزايش تعداد گلبولهاي قرمز خون، چاقی و تولّد نوزاد مرده که منحصراً در صورت دیابت آشکار دیده میشود.

 دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
دکتر مرجان پورحیدری -متخصّص جرّاحی زنان و زایمان
حركت جنين يكى از اولين علائم زندگى جنين است. فعّاليت جنين يك معيار غيرمستقيم صحّت و سلامت سيستم اعصاب مركزى به شمار میرود. جنین از هفتة هفتم یا هشتم شروع به تکان خوردن میکند و در سونوگرافی میتوان این موضوع را مشاهده کرد. مادرانی که قبلاً سابقة بارداری داشتهاند، زودتر از مادران شکم اول این تکانها را احساس میکنند. مادران لاغر هم حرکات جنین را زودتر از مادران چاق حس میکنند.
تکانها چه حسّی دارند؟
زنان حامله حسّ تکان خوردن جنین را به صورتهای مختلفی توصیف میکنند:
در اوایل بارداری مادر ممکن است حرکت جنین را با جابهجایی گازهای روده و یا گرسنگی اشتباه بگیرد، ولی با بیشتر و قویتر شدن حرکات، تفاوتها را تشخیص میدهد.
تکانهای جنین چند وقت یکبار احساس میشوند؟
در ابتدا تعداد تکانها کم و فاصلة آنها زیاد است، امّا بهتدریج از سه ماهة دوم ضربات شدیدتر و بیشتر میشود. الگوی تکان خوردنهای جنینها با هم یکسان نیست، حتّی در بارداریهای مختلف یک مادر متفاوت است.
اهمّیّت حرکات جنین چقدر است؟
شمارش حرکات جنین بهخصوص در ماههای آخر (از ماه هفتم به بعد) بسیار مهم است. هر زمان خانم باردار احساس کرد که حرکات جنینش کاهش یافته است، باید فوراً به پزشک خود مراجعه کند که در این موقع پزشک به بررسی سلامت جنین از طریق تست بدون استرسNon) Stress Test) و بیوفیزیکال پروفایل میپردازد.
چه عواملی روی حرکت جنین مؤثّرند؟
حرکات جنین تحت تأثیر عوامل مختلفی مانند غذا خوردن مادر، استرس، صدای بلند و حتّی صدای دستگاه پخش قلب جنین قرار میگیرد و مادران معمولاً بعد از غذا خوردن، در حالت استراحت بیشتر میتوانند این حرکات را احساس کنند.
مادر باردار چگونه باید حرکات جنین را کنترل کند؟
وضعیت حرکات جنین یکی از شاخصهای سلامت جنین در بارداری است. متخصّصان زنان بهخصوص در بارداریهای پرخطر به مادران توصیه میکنند که حرکات جنین خود را به مدّت دو ساعت در روز شمارش کنند. اگر تعداد حرکات جنین کمتر از ده حرکت در دو ساعت باشد، خانم باردار باید به پزشک مراجعه کند و یا دو تا سه بار در روز هر بار نیم ساعت حرکات جنین را بشمارد. اگر تعداد حرکات جنین کمتر از چهار حرکت قوی باشد، احتیاج به بررسی بیشتری دارد.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
در سالهای اخیر به دنبال افزایش سطح سواد و تحصیلات در جامعه، آگاهیهای بهداشتی و مراقبتی هم رو به فزونی گذاشته است. خانوادهها خواهان فرزندان کمتر هستند و این موضوع به آنها فرصت میدهد بیش از پیش پیگیر سلامت، رشد و تکامل، تحصیلات و پیشرفتهای فرزند یا فرزندانشان باشند. اکنون همراستا با فزونی دانش بشری و دسترسی آسانتر به انبوه اطّلاعات از راه اینترنت و رسانههای اجتماعی، پدر و مادرهای عزیز خوب میدانند که خیلی از مسائلی که در گذشته فکر نمیکردند گریبانگیر بچّهها شود، دیگر ناممکن نیست.
شاید از اینکه ببینید یا بشنوید آقا یا خانمی کمکاری تیروئید دارد، تعجّب نکنید، ولی این بیماری را در یک کودک دو یا سه ساله دور از ذهن بدانید. بهتر است مرور مختصری بر عملکرد این ارگان حیاتی داشته باشیم.
تیروئید یک غدّة درونریز است که در قسمت تحتانی گردن جلوی لولة تراشه یا نای قرار گرفته است. این ارگان باارزش تحت تأثیر غدّة هیپوفیز و آن نیز تحت فرمان هیپوتالاموس عمل میکند. محصول تیروئید، هورمون تیروئید یا T4 نام دارد. این مادّه برای بسیاری از فرایندهای متابولیک بدن نقش کلیدی دارد؛ از هضم و جذب غذا گرفته تا مراحل نهایی متابولیسم در سطح سلول.
هورمون تیروئید برای عملکرد هورمون رشد الزامی است. کارایی سیستم قلب و عروق ارتباط تنگاتنگی با این هورمون دارد. مغز و دستگاه اعصاب مرکزی و محیطی برای کارکرد بهینه به این مادّه وابستهاند. وجود این هورمون برای بلوغ طبیعی و کارکرد درست غدد جنسی نیز ضروری است. در سطح کلیهها نیز این مادّة حیاتی در جذب و بازجذب الکترولیتها نقش دارد. از این رو کمبود این هورمون پیامدهای گستردهای در بدن خواهد داشت که به شدّت و مدّت آن بستگی دارد.
شایعترین نوع کمکاری تیروئید )هیپوتیروئیدی( ناشی از التهاب مزمن و خودایمنی آن است که اصطلاحاً تیروئیدیت هاشیموتو نامیده میشود. گرچه این بیماری عمدتاً در افراد بالغ و بیشتر در خانمها بروز میکند، ولی بچّهها نیز از شرّ آن در امان نیستند.
علائم کمکاری تیروئید شامل گواتر، احساس ضعف و خستگی، پف دور چشمها، رنگپریدگی، کندی حرکات، افزایش حسّاسیت به سرما، یبوست، نازک شدن و شکنندگی موها، خشکی پوست، شکنندگی ناخنها، خشن شدن صدا، ضعف، درد و حسّاسیت عضلانی، بیحسّی و سوزن سوزن شدن سر انگشتان و اندامها، افزایش بدون توجیه وزن، کند شدن ضربان قلب، افزایش چربیهای خون و به دنبال آن اختلال کارکرد قلبی و در موارد پیشرفته نارسایی قلبی، ضعف حافظه، واکنشهای تأخیری و افسردگی است. این بیماری در دختران در سنّ بلوغ باعث تأخیر در شروع بلوغ و بهندرت بلوغ زودرس میشود و خونریزیهای ماهانه، قبل از اینکه بیمار از نظر جسمی به تکامل لازم رسیده باشد، آغاز میشود. در خانمهای بالغ نیز کمکاری تیروئید سبب اختلال در عادت ماهانه و تخمکگذاری میشود و گاه به ناباروری میانجامد.
نوزادان متولّد شده از مادرانی که دچار کمکاری تیروئید هستند، یا در دوران بارداری مبتلا شدهاند، بیشتر در معرض خطر ناهنجاریهای مادرزادی یا سرشتی قرار دارند و در صورت عدم درمان مناسب، خصوصاً در ماههای اول بارداری احتمال مشکلات ذهنی و جسمی در آنها بالاتر میرود.
همانطور که میبینید نابسامانی در عملکرد این غدّة مهم مشکلات فراوانی برای بیمار ایجاد میکند، ولی در اکثر موارد این علائم آنقدر بهکندی پیش میروند که بیمار و والدین، آنها را نادیده میگیرند یا به حساب طبیعت بدن خود بیمار میگذارند و این موجب تأخیر در مراجعه به پزشک میشود. در کودکان معضلات دیگر کمکاری تیروئید اختلالی است که در روند رشد کودک در نتیجة این بیماری بروز میکند و متأسّفانه جبرانشدنی نیست، ولی با شروع دارو به میزان مناسب، بیمار به رشد عادّی خود برمیگردد.
کمکاری تیروئید علاوه بر آسیبی که در رشد جسمی کودک به وجود میآورد، در سه سال نخست زندگی موجب تأخیر رشد مغز و به دنبال آن کاهش ضریب هوشی کودک میشود. نکتة مهمّ دیگر در هیپوتیروئیدی کودکان، میزان داروی مورد نیاز است که در خردسالان و نوجوانان عزیز با میزان آن در بزرگسالان متفاوت است. مقداری از هورمون تیروئید و همچنین سطحی از TSH یا هورمون محرّک تیروئید -که برای یک کودک در حال رشد برای تأمین رشد بهینه لازم است- با افراد بالغ کاملاً فرق میکند.
آنچه برای یک خانم یا آقای سی ساله کفایت میکند، ممکن است برای فرزندان دلبندمان مناسب نباشد. بر این پایه والدین گرامی به منظور رسیدن به نتایج هر چه بهتر درمانی، در رعایت میزان داروی پیشنهاد شده از سوی پزشک، همچنین مراقبتهای دورهای وسواس به خرج دهند و آنها را با جدّیت دنبال کنند.
 تهيّه و تنظيم: شهربانو رمضاني - دکترای شيميفيزيك
تهيّه و تنظيم: شهربانو رمضاني - دکترای شيميفيزيك
گذشت آن روزگاري كه روي سر مردم نهايتاً سه رنگ مو ميروييد: مشكي، قهوهاي و بور. حالا به اندازة آدمهاي روي كرة زمين، رنگ مو وجود دارد و اغراق نيست اگر بگوييم حتّي ميتوان هر كسي را با رنگ مويش معرّفي كرد.
آثار مضرّ رنگ مو و میزان آلرژی و حسّاسیت ناشی از مصرف رنگ مو در مصرفکنندگان رو به افزایش است و این رقم نسبت به چند سال گذشته دو برابر شده است. يكي از تازهترين هشدارهاي بهداشتي -كه مدّتي پيش منتشر شد- دقيقاً در همين زمینه است. بر اساس بررسيهاي انجامشده، كاهش سنّ مصرفكنندگان و افزايش علاقه به رنگ كردن موها از عواملي است كه باعث بروز اين مشكل (افزايش حسّاسيتهاي پوستي) ميشود. بر اساس تحقيقاتي كه در سال 1992 در ژاپن با مطالعه و بررسي سنّ مصرفكنندگان و ميزان استفاده از لوازم رنگ مو انجام شد، مشخّص شد 13 درصد دختران دبيرستاني، 6 درصد زنان و 2 درصد مردان بیست تا سی ساله از محصولات مربوط به رنگ كردن مو استفاده ميكنند.
امّا فقط چند سال بعد، نتايج تحقيق مشابهي در سال 2001 در اين كشور، باعث تعجّب و نگراني متخصّصان پوست شد كه نشان ميداد 41 درصد از دختران دبيرستاني، 85 درصد زنان و 33 درصد مردان بیست تا سی ساله از اين محصولات استفاده ميكنند. تحقيق ديگري در دانمارك روي چهار هزار فرد بزرگسال، حكايت از آمار 18 درصدي مردان و 75 درصدي زنان مصرفكنندة رنگ مو و موادّ آرايشي مشابه داشت كه بيش از 5 درصد آنان تا كنون حداقل يكبار دچار حسّاسيتها و ساير مشكلات پوستي شدهاند. نكتة جالب توجّه در مورد افرادي كه در اثر رنگ مو دچار حسّاسيت يا مشكلات ديگر ميشوند، اين است كه فقط 15 درصد اين افراد براي معالجه به مراكز درماني مراجعه كردهاند.
يكي ديگر از اتّفاقاتي كه باعث شد توجّه محقّقان به آثار رنگ مو و مضرّات آن جلب شود، اتّفاقي است كه سال گذشته رخ داد؛ اكتبر سال 2006، گزارشي از حسّاسيت پوستي در هشت نوجوان دوازده تا پانزده ساله در كوپنهاگ به دست مسئولان رسيد. اثر رنگ مو روي پنج نفر از اين نوجوانان به قدري شديد بود كه در بيمارستان بستري شدند و يكي از آنها نيز تحت مراقبت ويژه قرار گرفت، امّا دليل بروز چنين مشكلي حين رنگ كردن موها، مربوط به مادّهاي به نام «پارافنيلن ديامين» است كه در تركيبات رنگ مو وجود دارد. اين مادّه در اثر استفادة طولانيمدّت و مداوم از محصولات رنگ كردن مو، باعث ايجاد حسّاسيتهاي پوستي ميشود و گاهي اين آسيبهاي پوستي به حدّي شديد است كه ميتواند فرد را راهي بيمارستان كند.
«PPD» یا پارافنيلن ديامين مادّهاي است كه باعث آسيبهاي جدّي به پوست ميشود و به همين دليل در قرن بیستم ميلادي به دليل افزايش اين مشكل، مصرف اين مادّه در تركيبات آرايشي مو در كشورهاي آلمان، سوئد و فرانسه ممنوع شد. نام اين مادّه روي بستهبندي دو سوم رنگ موها نوشته شده و نوع حسّاسيتي كه در استفاده از رنگ موي حاوي اين مادّه ايجاد ميشود، به صورت تاول روي پوست صورت، بهخصوص در ناحية خط رويش موها بروز ميكند.
بر اساس تحقيقي كه متخصّصان امراض پوستي در لندن انجام دادهاند، مشخّص شد واكنش منفي پوست نسبت به اين مادّه، نه تنها در لندن، بلكه در تمام كشورهاي جهان رو به افزايش است. حسّاسيت به اين مادّه در شش سال گذشته، دو برابر شده و به 1/7 درصد رسيده است و با اينكه خطرات ناشي از مصرف اين مادّه به اثبات رسيده، امّا بسياري از كارخانههاي توليدكنندة محصولات مختلف رنگ مو، نسبت به اين موضوع بيتوجّه هستند و روي بستهبندي اين محصولات، هيچ هشداري نسبت به عواقب استفاده از اين مواد درج نميكنند.
البته اين مشكلات فقط براي گروه سنّي جوانان پيش نميآيد و كودكان زيادي تا كنون با اين مشكل دست و پنجه نرم كردهاند؛ بسياري از كودكان تحت شرايطي خاص، مجبور به رنگ كردن موهاي خود ميشوند. البته نه اينكه فكر كنيد موهاي آنها را با ضرب و زور، رنگ ميكنند، نه! امّا در آيين و رسوم خاصّي كه در برخي كشورها برگزار ميشود، موي كودكان شركتكننده در مراسم را رنگ ميكنند و همين مسئله ميتواند باعث بروز حسّاسيتهاي پوستي در كودكان شود.
البته در حال حاضر، مقدار مشخّصي براي استفاده در رنگ موها و ساير محصولات اينچنيني، از سوي اتّحاديه تعيين شده است و بر اين اساس توليدکنندگان اين لوازم آرايشي مجازند حداكثر تا 6 درصد از مادّة پارافنيلن ديامين در تهيّة مواد آرايشي استفاده كنند.
اگر شما جزء كساني هستيد كه رنگ مو مصرف نميكنيد، از دردسرهاي ناشي از مصرف رنگ مو هم در امان هستيد؛ در غير اين صورت دستكم توصيههاي ايمني را جدّي بگيريد. امتحان كردن رنگ مو روي قسمت كوچكي از پوست دست (48 ساعت قبل از رنگ كردن موها)، ميتواند از هرگونه اتّفاق ناگواري در اين زمينه جلوگيري كند.
يكي از اصليترين دغدغهها در شروع بارداري، نگراني از تغييراتي است كه بارداري بر چهرة ظاهري يك زن به جا ميگذارد، بهخصوص خانمهايي كه در دهة سوم زندگي تصميم به بارداري ميگيرند، بيشتر نسبت به ظاهر شدن آثار ناشي از بارداري بر چهرة خود حسّاسيت نشان ميدهند. از آنجا كه سيستم دفاعي بدن و ترشّحات هورموني طيّ دوران بارداري دستخوش تغييرات بسياري ميشود، احتمال بروز واكنشهاي آلرژيزا، حتّي نسبت به موادّي كه در گذشته حسّاسيت به آن وجود نداشته، مطرح است. بر اين اساس بهتر است رنگ، هايلايت، مش و فر كردن موها تا پايان دورة 9 ماهة بارداري و بهطور قطع، طيّ سه ماهة ابتدايي اين دوران صورت نگيرد.
بسياري از متخصّصان زنان و زايمان توصيه ميكنند رنگ كردن موها تا سه ماهة دوم بارداري به تعويق افتد، امّا اين پزشكان راهكار ديگري را نيز به خانمها پيشنهاد ميكنند و آن «هايلايت كردن يا مش كردن» موهاست كه در آنها رنگ مو با كف سر تماس مستقيم ندارد، بلكه ساقة موها از كلاهي بيرون آمده و رنگ ميشود. همچنين با بهرهگيري از اين روشها، موهاي سفيد كمتر خود را نشان ميدهد.
مواد شيميايي موجود در رنگ مو حتّي از ساقة موها نيز جذب ميشود، پس نبايد فراموش كنيد پوست سر بهآساني مواد مختلف را جذب میكند و از خود عبور ميدهد. بر اين اساس امروزه تماس رنگ مو با كف سر، حتّي براي خانمهايي كه باردار هم نيستند، به دليل آثار منفي ناشي از تركيبات شيميايي موجود در آن نهي ميشود.
جالب است بدانيد آزمايشهای انجامشده روي حيوانات نشان داده است، مواد شيميايي موجود در رنگ مو باعث نقص جنيني ميشود، البته اين مسئله وقتي پيش ميآيد كه دفعات استفاده از رنگ زياد باشد و پوست سر، زياد در معرض رنگ شيميايي قرار بگيرد، امّا اين مطالعات روي انسان به نتيجة قطعي نرسيده است.
تا كنون در محافل علمي دنيا پاسخ قطعي و روشني به عوارض رنگ مو روي جنين داده نشده است. به همين دليل برخي پزشكان رنگ كردن موها را حتّي در ابتداي بارداري نيز نهي نميكنند، امّا از آنجا كه در سه ماهة اول بارداري، تقسيمات اصلي سلولي و شبكههاي عصبي جنين شكل ميگيرد، جذب هر نوع مادّه و تركيب شيميايي ميتواند آثار بسيار مخرّبي بر جنين بگذارد. گرچه اين آسيبپذيري طيّ 9 ماه بارداري به درجات كمتري نيز ادامه دارد و بهتر است تماس مادر با تركيبات شيميايي و آلرژيزا طيّ اين دوران صورت نگيرد.
كساني كه زمينة آلرژيك دارند، آسيبپذيرترند، پس سه ماهة اول بارداري -كه زمان شكلگيري جنين و پيشرفت سلولهاي اولية جنيني است و بيشترين آسيبپذيري براي جنين وجود دارد- بايد از رنگ كردن مو خودداري شود و اين كار را در صورت ضرورت به سه ماهة دوم يا سوم بارداري موكول كنند، مادراني كه زمينههاي آلرژيك پوستي، تنفّسي يا گوارشي دارند، بايد بيش از ديگران، نسبت به انجام كارهاي آرايشي و زيبايي پرخطر حسّاس باشند. بهتر است يك خانم باردار خود را با خطر بروز آلرژيهاي جديد روبهرو نكند.

 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
تروما یا آسیب یکی از شایعترین عوامل مرگومیر زنان در جهان است که سالانه منجر به مرگ یک میلیون نفر میشود. در جوامع صنعتی دو سوم تمام موارد آسیب حین حاملگی، ناشی از تصادفات اتومبیل است. همچنین ضربوشتم و ضربة مستقیم به شکم نیز از دیگر عوامل شایع هستند.
تروما عامل مرگ غیرزایمانی در مادران نیز هست و یکی از چالشهای مهم در بخشهای اورژانس محسوب میشود، چرا که اقدامات مراقبتی و درمانی باید برای دو نفر، یعنی مادر و جنین انجام گیرد .به عنوان یک اصل کلّی باید همة زنان سنین باروری را حامله فرض کرد، مگر خلافش ثابت شود.
حاملگی سبب افزایش مرگومیر تروما در بارداری نمیشود. میزان مرگومیر مادران باردار و غیرباردار با یکدیگر تفاوتی ندارد و در هر دو حالت مرگومیر در حدود ده درصد است. امّا ضربه، خطر مرگومیر جنین را افزایش میدهد. شایعترین دلایل مرگ جنین -که با مرگومیر هشتاد درصدی همراه است- ضربههای مستقیم به شکم و شوکهای خونریزیدهنده در مادر است. بقای جنین بستگی به خونرسانی کافی رحمی و رسیدن اکسیژن به جنین دارد. در صورت ایجاد شوک در مادر احتمال بقای جنین بیست درصد خواهد بود.
ایست قلبی در مادرِ دچار شکستگیِ لگنی میتواند همراه با کاهش اکسیژن و جداشدن زودرس جفت و آسیب مغزی به جنین در اثر آمبولی جفت (يعني بسته شدن رگ به وسيلة موادّ موجود در جريان خون كه به سمت جفت در حركت است) و کاهش جریان خون جفت شود. تأثیر ضربه بر زن باردار بستگی به سنّ حاملگی، نوع ضربه، وسعت پارگی و آسیب رحمی دارد. بهطور کلّی افت فشار خون و ضربان قلب جنین دو نشانة مهم در تعیین نتیجة حاملگی محسوب میشوند.
سقوط و تصادفات رانندگی از علل شایع ضربههای غیرعمدی در بارداری هستند. تصادفات رانندگی (بهخصوص اگر مادر کمربند ایمنی را نبسته باشد یا آن را به پایینترین حدّ ممکن در زیر رحم، پایین نکشیده باشد)، سقوط و ضربة مستقیم به شکم شایعترین آسیبهای شکمی هستند.
مهمترین علّت مرگ جنین در این حوادث دکولمان جفت (جداشدگی) است که تقریباً در یک تا پنج درصد آسیبهای جزئی و شش تا 35 درصد از آسیبهای جدّی رخ میدهد. شدّت حادثه، وقوع دکولمان را پیشگویی نمیکند، زیرا در غیاب آسیبهای شدید نیز دکولمان رخ میدهد.
وقتی خانم بارداری به علّت ضربه به شکم مراجعه میکند، بیشترین نگرانی، کنده شدن جفت است. ممکن است جفت کنده شده باشد و خونریزی پشت جفت داشته باشیم. برای بررسی این وضعیت باید به مدّت ۲۴ ساعت یا حداقل ده ساعت علائم حیاتی مادر و جنین را ارزیابی کنیم. اگر وضعیت جنین و علائم حیاتی مادر خوب بود، مشکلی وجود ندارد. در اغلب موارد در ضربههای کوچک اتّفاق خاصّی نمیافتد.
خطر در سه ماهة آخر بیشتر و در سه ماهة اول کمتر است، چون جنین تا دوازده هفتة اول کاملاً در استخوان لگن محفوظ است. حتّی اگر استخوان لگن ترک بخورد، جنین صدمه نمیبیند، مگر اینکه لگن بشکند و شکستگی با جابهجایی شدید ایجاد شود.
از روی ظاهر نمیتوان قضاوت بالینی کرد. ممکن است مادر در ظاهر خوب باشد، امّا جفت کنده شده باشد. حتّی ممکن است سونوگرافی خوب باشد، امّا کنده شدن جفت خیلی کوچک باشد و بهمرور خونریزی باعث جدا شدن جفت شود. اگر جنین ترم (رسیده و کامل) یا نزدیک ترم باشد، ممکن است جنین را از دست بدهیم یا عوارض و اختلالات انعقادی برای مادر پیش بیاید و باعث مرگ مادر شود.
اگر مادری فشار خون داشته باشد، در معرض کنده شدن جفت است و اگر ضربه هم بخورد، احتمال خطر بیشتر میشود یا کسی که اختلال انعقادی یا اختلال پلاکتی دارد، در صورت ضربه بیشتر در معرض خونریزی است و احتمال کنده شدن جفت بیشتر است. همچنین وقتی سنّ مادر بالا میرود، احتمال فشار خون و خیلی بیماریها بالا میرود و بارداری پرخطرتر میشود.
زایمان زودرس و پارگی پردههای جنینی نیز ممکن است به دنبال ضربه ایجاد شود. در زنان حاملة دچار آسیب، باید از باز بودن راه هوایی اطمینان داشت و در صورت نیاز اکسیژن تکمیلی تجویز کرد یا بیمار تحت لولهگذاری و تهویة مکانیکی قرار گیرد. در حاملگی، رحم خارج از لگن قرار میگیرد و موجب فشار روی ورید اجوف تحتانی میشود. حاملگی سبب کاهش حرکات دستگاه گوارش میشود و معدة زنان باردار را باید پر فرض کرد. در اقدامات احیا و کمکرسانی برای حفاظت راه هوایی و خدمترسانی به اعضای حیاتی باید نکات فوق را در نظر داشت. در جهت ردّ هر گونه آسیب احتمالی جنین و سایر ضمایم حاملگی، لازم است کنترل علائم حداقل به مدّت چهار ساعت انجام شود.
توصیه میکنیم خانمهای باردار در ماههای آخر بارداری رانندگی نکنند. بهتر است از هفتة ۲۷ پشت فرمان ننشینند و برای اینکه کمتر در معرض ضربه و آسیب باشند، حتماً کمربند ایمنی را ببندند و ترجیحاً روی صندلی عقب خودرو بنشینند. در حاملگی از نظر فیزیکی تعادل کم است و لازم است برای پیشگیری از سقوط و افتادن، کفشهای نوکتیز و پاشنهبلند نپوشند و اگر زمین یخی، برفی و لیز است، از خانه بیرون نروند. وقتی از خیابان عبور میکنند، حواسشان به تردّد موتورسیکلتها باشد و هرگز بیدقّت و باعجله از عرض خیابان عبور نکنند. اگر همسرشان عصبی و پرخاشگر است، با او مشاجره نکنند و خودشان را از هر چیزی که آنها را در معرض آسیب قرار میدهد، دور کنند.
رعایت قوانین رانندگی و شناسایی سریع و زودرس موارد مشکوک به حوادث خشونتبار راهکارهایی برای کاهش مرگومیر مادر و جنین در حین بارداری است. پزشکان متخصّص زنان و زایمان در آموزش و شناسایی موارد خطر نقشی اساسی بازی میکنند . وقتی تروما رخ داد، در اولین قدم باید مادر را پایدار کرد. سپس باید به جنین توجّه داشت. کنترل وضعیت جنین و انقباضات رحمی جزء مهمّی از نحوة برخورد با تروما بعد از سه ماهة دوم بارداری است.

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
با اينكه حاملگي طبيعي با رضايت و خشنودي مادر همراه است، امّا گاهي مادراني را ميبينيم كه در طيّ بارداري مشكلاتي را مطرح ميكنند كه باعث نگراني و اضطرابشان شده است. از آنجاکه بيشتر اين شكايات نتيجة تغييرات فيزيولوژيك بدن در طول باردارياند، آشنا كردن مادر با آنها و توصيه به انجام چند راهكار ساده، در كم كردن ناراحتي مادر، تحمّل بهتر دوران بارداري و سپري كردن اين روزهاي شيرين با آرامش خاطر بسيار مؤثّر است.
تهوّع و استفراغ از شكايات شايع زنان در نيمة اول حاملگي است. این مشکل با شدّت متغيّر پس از مثبت شدن تست حاملگي آغاز میشود و تا هفتة چهاردهم یا شانزدهم بارداري ادامه مييابد. معمولاً صبحها شديدتر است، ولي ممكن است در سرتاسر روز نيز ادامه داشته باشد. بررسيها نشان داده است كه در نيمي از موارد تا هفتة چهاردهم و نود درصد تا هفتة 22 حاملگی تهوّع و استفراغ برطرف ميشود.
درمان تهوّع و استفراغ حاملگي بهندرت پیش میآید که به حدّي موفّقيتآميز باشد كه مادر مبتلا بهبود كامل يابد، امّا معمولاً ميتوان اين ناراحتي و احساس ناخوشايند را به حداقل رساند. از این رو به خانمهاي باردار توصيه ميشود:
علائم خفيف معمولاً به تجويز ويتامين B6 پاسخ ميدهند، امّا برخي از مادران به فنوتيازين يا داروهاي ضدّ استفراغ نياز پيدا ميكنند. در مواردي كه تهوّع و استفراغ شديد است، گاهی مادر براي جلوگيري از اختلال آب و الكتروليت نياز به بستري و جبران مايعات از طريق مايعدرماني وريدي دارد كه به اين حالت استفراغ شديد حامگي يا Hyperemesis gravidarum گفته ميشود.
تقريباً هفتاد درصد زنان حامله درجاتي از كمردرد را تجربه ميكنند. كمردرد خفيف به دنبال خستگي مفرط، كشش و نيز به علّت خم شدن، بلند كردن يا راه رفتن بيش از حد رخ ميدهد. سستي مفاصل لگن به دلیل هورمونهاي بارداري و هورمون ريلاكسين تا اندازهاي در كمردردهاي خفيف مؤثّر است. سابقة كمردرد و چاقي از عوامل خطر كمردرد در دوران حاملگي هستند.
با روشهاي زير ميتوان كمردرد را كاهش داد:
در حاملگي به علّت افزايش وزن، سنگيني رحم و فشار آن به رگهاي بزرگ در لگن، رگهاي واريسِ برجسته در پشت ران و ساق پا در برخي مادران باردار ديده ميشوند كه معمولاً با پيشرفت حاملگي و با طولاني شدن مدّت سرپا ايستادن، برجستهتر ميشوند.
علائم ناشي از رگهاي واريسي از مشكلات مربوط به زيبايي و ناراحتي در پايان روز تا ناراحتي شديدي كه به استراحت طولانيمدّت همراه با بالا بودن پاها نياز دارد، متغيّر است.
اين عارضه در خانمهايي كه قبلاً زايمان کردهاند، معمولاً بيشتر است و استعداد ژنتيكي در بروز آن در افراد مختلف نقش مهمّي دارد. برای بهبود وضع فوق نكات زير توصيه ميشود:
به علّت افزايش فشار بر وريدها در طيّ حاملگي، ممكن است هموروئيد (واريس وريدهاي ركتوم) اولين بار در حامگي پديدار شود. بروز يبوست در طول بارداري آن را تشديد خواهد كرد و در اكثر موارد، حاملگي سبب عود يا تشديد هموروئيدهاي قبل ميشود. براي جلوگيري يا كاهش این مشکل، توجّه به نكات زير كمككننده است:
لخته شدن خون در هموروئيد ممكن است درد شديدي را به وجود آورد كه در اين صورت درمان جرّاحي معمولاً با بيحسّي موضعي كمككننده است.
اين علامت يكي از شكايتهاي بسيار شايع زنان حامله است که در اثر بازگشت محتويات معده به داخل بخش تحتاني مري به وجود ميآيد. افزايش شيوع آن در طيّ بارداري به علّت فشردگي معده و جابهجا شدن آن به طرف بالا توسّط رحم حامله همراه با شل شدن اسفنكتر تحتاني مري است.
در اكثر زنان علائم خفيف است، امّا براي كاهش اين احساس ناخوشايند بايد:
اگر با اين روشهاي ساده پاسخ به درمان مشاهده نشد، با نظر پزشك ميتوان از داروهاي ديگر و يا اقدامات تشخيصي بيشتر استفاده كرد.
اشتياق زنان حامله براي خوردن غذاهاي عجيب و غريب پيكا ناميده ميشود. تمايل به خوردن موادّ غير غذايي مانند خاك، گچ، برفك يخچال، كبريت سوخته، زغال و ... انواع اين اختلال را نشان ميدهند. تعدادي از صاحبنظران چنين بیان كردهاند كه كمبود شديد آهن، سبب شعلهور شدن اين حالت ميشود و معمولاً تعدادي از اين مادران پس از اصلاح كمخوني فقر آهن، اشتياق خود را براي خوردن موادّ غير غذايي از دست ميدهند، امّا همة زنان مبتلا به پيكا ضرورتاً دچار فقر آهن نيستند، بلكه چون غذاهاي غير عادّي قسمت اعظم رژيم غذايي آنها را در برگرفته، فقر آهن تشديد شده يا در آنها بروز كرده است.
اقدامات درماني شامل ممانعت و برانگيختن بيزاري در فرد نسبت به موادّ غير غذايي است. همچنين ارزيابي محيط منزل و تعاملهاي خانوادگي به منظور ايجاد محيط سالمتر مفيد است. در بسياري از موارد فرد به درمان پاسخ ميدهد و يا با اتمام بارداري علائم پيكا برطرف ميشود. به خاطر داشته باشيد كليد موفّقيت، صبر و پشتيباني و كمك خانواده است.
زنان در دوران حاملگي گهگاه در اثر ترشّح بيش از حدّ بزاق دچار مشكل ميشوند. معمولاً اين گونه ترشّح بيش از حدّ بزاق غير قابل توجيه است، امّا گاهي اوقات چنين به نظر ميرسد كه علّت آن، تحريك غدد بزاقي در اثر مصرف نشاسته است. اين حالت گذراست و نياز به درمان خاصّي ندارد، پس:
در اوايل حاملگي اكثر زنان از خستگي و تمايل به خواب شكايت ميكنند. اين مسئله احتمالاً از اثر خوابآور پروژسترون ناشي ميشود. بهعلاوه تهوّع و استفراغ صبحگاهي ممكن است سبب تشديد خستگي و خواب ناكافي (غير آرامبخش) شود. گاهی كمخوني و ديگر بيماريها علّت خستگي است كه با درمان آنها، مشكل برطرف خواهد شد.
در اواخر سه ماهة دوم، ميزان كلّي خواب شبانه كاهش مييابد و زنان معمولاً از بيخوابي شكايت ميكنند. به علّت بزرگ شدن شكم، حركات جنين، درد پشت و كمر و تنگي نفس بهتدريج خوابيدن براي مادر مشكل ميشود.
نوشيدن يك ليوان شير گرم قبل از رفتن به بستر و نخوردن غذاهاي چرب و سنگين در آخر شب در كاهش بيخوابي مؤثّر است.
حذف نوشيدنيهاي كافئيندار، دوش آب گرم، مطالعة كتابهاي جذّاب، خوابيدن به پهلوي چپ و تنفّسهاي عميق قبل از خواب را فراموش نكنيد. گاهی مصرف آرامبخشهاي ملایم با مشورت پزشك در هنگام خواب مفيد واقع ميشود.
در مادران باردار نفسنفس زدن حين راه رفتن يا صحبت كردن را حتماً ديدهايد. تنگي نفس يكي از علامتهاي شايع دوران بارداري است كه اغلب در سه ماهة اول و آخر بارداري وجود دارد.
در سه ماهة اول، هورمون پروژسترون ظرفيت ريههاي مادر را به منظور تأمين اكسيژن بيشتر براي مادر و جنين افزايش ميدهد. از این رو تلاش تنفّسي افزايش مييابد و اين گونه به نظر ميرسد كه مادر تنگي نفس دارد. امّا در سه ماهة سوم، رحم داراي جنين، ديافراگم را به سمت بالا جابهجا ميكند و سبب ميشود عمق نفسها كم شود و اصطلاحاً فرد به نفسنفس بيفتد.
براي كم كردن تنگي نفس در بارداري به نکات زیر توجّه کنید:
اگر مادر باردار بدون فعّاليت و در حين استراحت، دچار تنگي نفس مداوم بود، يا اگر علاوه بر تنگي نفس، علائم ديگري مانند تپش قلب، احساس گيجي، درد قفسة سينه، كبود شدگي لبها و انگشتان دست و پا، سرفههاي شديد، تب و لرز و دفع خلط وجود داشت، حتماً بايد به پزشك متخصّص مراجعه كند تا سريعاً اقدامات لازم انجام شود.
بهطور طبيعي در زنان حامله ترشّحات واژينال افزايش مييابد. افزايش ترشّح موكوس از غدد سرويكس (دهانة رحم) در پاسخ به افزايش استروژن در طيّ بارداري، علّت اصلي ترشّحات واژينال است. اين ترشّحات رقيق است و اثر محرّك ندارد، مگر اينكه عفونت وجود داشته باشد كه در اين صورت به درمان خاصّ خود نياز دارد. امّا بهطور كلّي:
سردرد در طيّ بارداري ميتواند عللي از قبيل تنشهاي هيجاني، سينوزيت و عيوب انكساري چشم داشته باشد. بيخوابي و اختلالات خواب شبانه در طول بارداري از ديگر علل سردرد است. به نظر ميرسد تغييرات هورموني و تغييرات جريان خون در مغز، بهخصوص در سه ماهة اول بارداري، سبب بروز سردردهاي خفيف ميشود. به مرور با پيشرفت بارداري از ميزان اين سردردها كاسته ميشود.
توصيه ميشود:

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
زمانی میتوانید جنین سالمی را در بدنتان رشد دهید که برای سلامتی خودتان ارزش قائل شوید. یکی از مهمترین کارهایی که میتوانید برای کمک به پیشگیری از نقائص جدّی مادرزادی در کودکتان انجام دهید، این است که روزانه به میزان کافی اسید فولیک (بهخصوص قبل از لقاح و در اوایل حاملگی) دریافت کنید.
دربارۀ اسید فولیک
اسید فولیک که به نام فولات یا ویتامین B نامیده میشود، از گروه ویتامینهای محلول در آب است که در سبزیجات برگسبز مثل کلم و اسفناج، آب پرتقال و غلات غنیشده وجود دارد.
نقش اسید فولیک در بدن
بدن برای ساختن و ترمیم و عملکرد مناسبDNA به این مادّۀ غذایی نیاز دارد. در زمان بارداری که سلولهای بدن جنین در حال تکثیر و رشد هستند، به اسید فولیک زیادی نیاز دارند. همچنین اسید فولیک سبب تبدیل یک نوع اسید آمینه به نوع دیگر میشود. در صورت کمبود اسید فولیک در بدن ممکن است اختلالاتی مانند لخته شدن خون، جدا شدن جفت، سقط مکرّر و مردهزایی ایجاد شود. همچنین کمبود اسید فولیک سبب کمخونی مادر میشود. در چندقلویی و یا در مواردی که مادر مبتلا به بیماری کرون است و یا اعتیاد به الکل دارد، نیاز به اسید فولیک بیشتر از حدّ معمول است.
کمبود شدید اسید فولیک در فرد ممکن است اسهال، بیاشتهایی، از دست دادن وزن، ضعف، زخم دهان و زبان، سردرد، تپش قلب و تحریکپذیری ایجاد کند، ولی اگر کمبود اسید فولیک خفیف باشد، ممکن است هیچ علامتی نداشته باشد، در حالی که تأثیر نامناسب آن در جنین در حال رشد و تکامل، بسیار قابل توّجه است.
مصرف اسید فولیک طیّ بارداری موجب کاهش یا پیشگیری از بروز اختلالات عصبی در جنین میشود که به دلیل بسته شدن نامناسب لولة عصبی در اوایل بارداری است. این اختلالات در یک مورد از هر هزار بارداری اتّفاق میافتد. این اختلالات شامل اسپینابیفیدا (باز ماندن قاعدة مهرهها در ستون فقرات)، آنانسفالی (عدم وجود مغز و نخاع به صورت مادرزادی) و انانسفالوسل (بیرون زدن مغز از جمجمه) میشود.
برای پیشگیری از ناهنجاریهای لولة عصبی در جنین، مادران باید چه زمانی و به چه میزان اسید فولیک مصرف کنند؟
بهتر است هر زنی که در سنّ باروری است و احتمال بارداری وی وجود دارد، روزانه400 میلیگرم اسید فولیک مصرف کند، زیرا فقط پنجاه درصد بارداریها برنامهریزی شده است و احتمال بارداری بدون برنامهریزی وجود دارد. مصرف اسید فولیک بهتر است حداقل یک ماه قبل از لقاح شروع شود و تا سه ماه بعد از لقاح ادامه یابد.
بعضی پژوهشها افزایش احتمال ابتلا به سقط، شکاف کام یا لب در جنین و اختلالات اندامها و انواع خاصّی از اختلالات قلبی را در نوزادان مادرانی که به اندازة کافی اسید فولیک مصرف نکردهاند، نشان میدهد.
نیاز روزانه به اسید فولیک در زمان بارداری روزانه600 میکروگرم و در شیردهی 500 میکروگرم است. در زمانی که سابقۀ تولّد نوزاد با نقائص نخاعی مغزی وجود دارد، بهتر است روزانه 4000 میکرو گرم اسید فولیک مصرف شود.
اسید فولیک برای مردان و زنان در هر سنّی مفید و قابل استفاده است. در بعضی مطالعات نشان داده شده است که اسید فولیک در پیشگیری از حملههای قلبی و مغزی و حتّی آلزایمر و بعضی سرطانها مفید است.

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
در ابتدا ممکن است بچّهها چیز زیادی ندانند. آنها نمیدانند واقعاً جدایی چه معنایی خواهد داشت، والدین باید راجع به طلاق با بچّهها صحبت کنند و ... .
ما قصد داریم طلاق بگیریم و از هم جدا شویم، این به آن معناست که ما نمیخواهیم با یکدیگر زندگی کنیم، امّا همیشه والدین تو هستیم. هر دوی ما تو را دوست داریم. تو مجبور نیستی بین ما یکی را انتخاب کنی. تو عامل و باعث طلاق ما نیستی و نمیتوانی از آن جلوگیری هم کنی.
عوامل استرسزای متعدّد، عدم توانایی برای مدارا با موقعیتهای مختلف، مشکلات و بیماریهای روانپزشکی معمولاً عمدهترین دلایل طلاق هستند. آنچه از نظر یک درمانگر و روانپزشک کودک و نوجوان برای مداخله اهمّیّت دارد این است که:
مسائل و مشکلات پس از طلاق
معمولاً پس از طلاق شرایطی پیش میآید که باید به نحوی با آنها مدارا شود. عمدهترین مواردی که شخص پس از طلاق مجبور به مدیریت آنهاست، شامل موارد زیر است:
معمولاً ماههای اولیة طلاق زمان سختی است، زمان احساسات و رفتارهای هیجانی شدید و غیرمنطقی نسبت به طرف مقابل. ممکن است والدین آنقدر درگیر شرایط سخت پس از طلاق و مدیریت مسائل و مشکلات آن باشند که نقش و مهارتهای والدی آنها کاهش یابد. آنها در روشهای تربیتی خود ناهماهنگ و غیرقابل پیشبینی میشوند و کمتر میتوانند تربیت صحیح را اعمال کنند. نزاع والدین ممکن است فرزندان را مضطرب کند و فکر کنند که باید جانب یکی را بگیرند و ارتباطشان را با والد طرف مقابل قطع کنند. گاه نیز برخی از استرسها و ناراحتیها در خانواده وجود داشته است که پس از طلاق، وقتی یکی از والدین خانه را ترک میکنند کاهش مییابد، مثل پرخاشگری، الکلیسم، آزار عاطفی و هیجانی.
مسئلة دیگر این است که والدین و فرزندان مجبورند با فشارهای اجتماعی و فرهنگی مدارا کنند. معمولاً نگرش جامعه به طلاق یک نگرش مثبت نیست و این مسئله کودک و والدین را تحت فشار قرار میدهد. ممکن است کودک احساس کند نباید دوستانش یا معلّمان مدرسه از طلاق والدینش چیزی بدانند. در نتیجه کشیدن بار سنگین یک راز بر دوش او و مهار و کنترل احساسات و افکارش، او را پریشان و مضطرب میکند. از سوی دیگر فشارهای اجتماعی ممکن است والدین را به سمتی بکشاند که برای فرار از این فشارها بخواهند کنارهگیری و انزوا از اجتماع را انتخاب کنند که خیلی به نفع خود آنها و کودکان نیست.
در مورد مسائلی که بهطور تأخیری در پدیدة طلاق دیده میشود، میتوان به مواردی چون ازدواج مجدّد یکی از والدین یا هر دو اشاره کرد که کودک مجبور است با این قضیه تطابق برقرار کند. به نظر میرسد والدین نباید در انجام این تصمیم عجله کنند و اجازه دهند کودک مرحله به مرحله تطابق لازم را برقرار کند.
تأثیر طلاق روی کودکان
طلاق میتواند طیف گستردهای از حالات هیجانی، فکری و رفتاری را در کودکان ایجاد کند که البته این موضوع به عوامل مختلف بستگی دارد از جمله: سرشت، ذات و شخصیت کودک، میزان آسیبپذیری یا مقاومت و تابآوری او، وجود یا نبودِ بیماری روانپزشکی، سنّ کودک، شرایط زندگی خانوادگی قبل از طلاق، نحوة برخورد والدین با پدیدة طلاق و دخالت ندادن فرزندان در روابط خودشان، چگونگی شرایط و فرایند طلاق (مثل حضور در دادگاههای متعدّد، نزاع و درگیریهای متعدّد بین خانوادهها و انتقامجویی و ...)، وجود سیستمهای حمایتی و برقرار شدن هرچه سریعتر شرایط زندگی عادّی کودک پس از طلاق و... . مسئلة بسیار مهم برای کاهش آثار منفی طلاق بر کودک، برقرار کردن شرایط عادی زندگی روزمرّه و وجود سیستم حمایتی برای اوست. کودکانی که سرگردان و آواره هستند و هنوز در مورد مسکن، مدرسه، داشتن وسائل و متعلّقات شخصیشان و ... تصمیمگیری نشده، بیشتر اذیت میشوند تا آنهایی که در نتیجة طلاق همة زندگیشان دچار تغییر و تحوّل نشده است.
پژوهشهای قبلی نشان داده است که نیمی از بچّههای طلاق ارتباطشان با یکی از والدین قطع میشود و از حمایت و علاقه و توجّه او محروم میشوند و این موضوع میتواند برای کودک واکنشهای هیجانی ناخوشایندی ایجاد کند.
نگرش کودکان نسبت به طلاق والدین
عدّهای از بچّهها طیفی از احساسات منفی را نسبت به یکی از والدین یا هر دوی آنها دارند. احساسات شدید حتّی ممکن است تا سالها طول بکشد. ممکن است آنها احساس کنند که حداقل از سوی یکی از والدین طرد شدهاند و دیگر مورد توجّه و علاقه نیستند. ممکن است آنها نسبت به والدین خود خشم و عصبانیت داشته باشند. معمولاً درک بچّهها، استدلال و احساس آنها به سنّ آنها نیز بستگی دارد. در برخورد با نوجوانان باید مواظب باشیم که آنها را در موقعیتی قرار ندهیم که بخواهند از ما حمایت کنند، نباید به بچّهها تکیه کنیم. گاه بچّهها عصبانی هستند و تمایل دارند از یکی جانبداری کنند؛ باید به آنها گفته شود که دعوای والدین به آنها ارتباطی ندارد و نباید خودشان را درگیر ماجرا کنند.
لازم است به آنها این اطمینان خاطر را بدهیم که هم مادر را خواهند داشت و هم پدر را. تماس مکرّر و منظّم از طرف هر دو والد بهترین راه حل است. هم در دختران و هم در پسران نیاز به پدر در دورة نوجوانی افزایش مییابد و احساس طرد شدن از سوی پدر در این سن روی رشد طبیعی نوجوان تأثیر میگذارد.
شرایطی که کودکان پس از طلاق تجربه میکنند، ممکن است موارد زیر باشد:
هنگام طلاق به فرزندمان چه بگوییم؟
والدین باید به فرزندانشان بگویند: «ما قصد داریم طلاق بگیریم و از هم جدا شویم، این به آن معناست که ما نمیخواهیم با یکدیگر زندگی کنیم، امّا همیشه والدین تو هستیم، هر دوی ما تو را دوست داریم. تو مجبور نیستی بین ما یکی را انتخاب کنی. تو عامل و باعث طلاق ما نیستی و نمیتوانی از آن جلوگیری کنی. بعداً هر زمان که خواستی میتوانیم مجدّد راجع به آن صحبت کنیم، راجع به احساسات تو، تغییراتی که رخ داده و... .
تو همچنین میتوانی آن را به دوستانت بگویی یا به هر کس دیگری که فکر میکنی گفتن آن به تو آرامش میدهد. هیچ کودکی دوست ندارد در مقام قضاوت قرار گیرد. در نتیجه نباید از بچّهها نظر خواست و از آنها پرسید: «فکر میکنی تقصیر کیه؟ من بیشتر تقصیر دارم یا پدرت؟» بچّهها کوچکتر و ناتوانتر از آن هستند که قدرت انتخاب را به آنها واگذار کنیم. این کار بار سنگینی از تصمیمگیری و مسئولیت را به دوش آنها تحمیل میکند. والدین نباید از کودک بپرسند: «من نمیدانم؛ تو خودت انتخاب کن با من میخواهی زندگی کنی یا با پدرت؟».
هنگام طلاق باید احساس مسئولیت بچّهها را از آنها گرفت. نباید آنها این حس را داشته باشند که باید کاری بکنند؛ باید نجاتدهنده باشند و باید یکی را انتخاب کنند. باید والدین به آنها بگویند که: «این موضوعی است بین من و پدرت، بین من و مادرت و به تو ارتباطی ندارد. ما خودمان آن را حل خواهیم کرد». لازم است کودکان جزئیات شرایط زندگی روزمرّۀ بعدی خود را بدانند و اطّلاعات لازم به آنها داده شود: «فعلاً ما چند ماه در منزل مادربزرگ زندگی میکنیم و تو به مدرسة قبلی خودت میروی و ...» .
کودک باید بداند که هر کجا زندگی کند و با هر کسی زندگی کند، ارتباطش با طرف دیگر قطع نخواهد شد و با هر دو نفر ارتباط خواهد داشت. ممکن است همسرمان برای ما همسر مهربان و خوبی نبوده باشد، ولی این دلیل نمیشود که پدر یا مادر خوبی نباشد. صحبت کردن راجع به خاطرات منفی و بدی که از او و خانوادهاش داریم، کمکی به فرزندمان نخواهد کرد. صحبت ما راجع به والد دیگر ممکن است حاوی اطّلاعات باشد ولی نباید احساسی، قضاوتگونه و دلالت بر بد بودن او باشد: «روز پنجشنبه تو را نزد پدرت میبرم. جمعه ساعت هفت شب میآیم دنبالت. فکر نکنم تو بیشتر از این بتوانی آنجا بمانی چون ظاهراً پدرت عازم سفر است».
خلاصة کلام اینکه در زندگی روزمرّة کودکان، زمانهای بسیاری هست که آنها تحت تأثیر استرسهای مختلف هستند، آنچه مهم است سیستم حمایتی پیرامون آنهاست. بچّهها در زمان بحران باید بتوانند از بزرگترها حمایت دریافت کنند. در زمان طلاق نیز حمایت خود را از آنان دریغ نکنیم و آنها را چون وسیلهای برای رسیدن به اهدافمان استفاده نکنیم.

 مریم کوچکی - کارشناس مامایی
مریم کوچکی - کارشناس مامایی
تعطیلات و تابستان فرصتی عالی برای سفر است که معمولاً همه سعی میکنند چند روزی را از شهر و مشغلههای زندگی دور شوند و آب و هوایی عوض کنند. در این میان گاه خانمهای باردار به علّت اینکه منتظر تولّد نوزاد جدید هستند، خود را از سفر محروم میکنند. امّا آیا واقعاً سفر در دوران بارداری توصیه نمیشود!؟
بارداری عامل منع سفر نیست؛ به شرط اینکه تمام شرایط عالی باشد و خانم باردار جزء کسانی نباشد که حاملگی پرخطر را طی میکنند. در صورتی که پزشک، استراحت تجویز کرده است، باید این نکته رعایت شود. به علاوه اگر منتظر دوقلوهای نازنین هستید نیز باید از خیر سفر رفتن بگذرید. حاملگی دوقلو جزء موارد خطرناک است، زیرا معمولاً نوزادان زودتر از موقع متولّد میشوند.
بهطور کلّی سه نوع خطر خانم باردار را در سفر تهدید میکند:
حملونقل، بیماریهای عفونی مقصد و بهداشت فردی.
مسافرت به مناطقی که نوعی بیماری در آنجا شیوع دارد:
مسافرت طولانی با هواپیما
سفر با هواپیما در ماههای آخر بارداری خطری برای مادر ندارد؛ البته اگر مادر ناراحتیهایی از قبیل دیابت کنترلنشده، مشکلات جفت، فشار خون بالا و احتمال زایمان زودرس نداشته باشد. بیشتر شرکتهای هواپیمایی در ماههای آخر برای اجازة پرواز به خانم باردار گواهی پزشک درخواست میکنند و در روزهای نزدیک زایمان مانع از سوار شدن مادر به هواپیما میشوند.
نکتة دیگر اینکه صندلیهای هواپیما تنگ است و برای خانم باردار مناسب نیست. بهعلاوه حسّاسیت به پرواز در دوران بارداری تشدید میشود و حالت تهوّع را به همراه دارد. برای پیشگیری از تورّم پاها، کفشهای راحت بپوشید و مرتّب در هواپیما جابجا شوید.
اتومبیل
حتماً کمربند ایمنی را ببندید!
دقّت کنید که بارداری، دلیلی برای نبستن کمربند ایمنی نیست. پزشکان زنان و زایمان این نکته را توصیه میکنند، زیرا کمربند از مادر و جنین محافظت میکند. براي استفاده از كمربند ايمني بايد بخش پاييني كمربند در زير شكم زن حامله قرار گيرد و از روي رانها عبور داده شود و بخش شانهاي كمربند ايمني بايد بين دو سينه قرار گيرد. كمربند بايد طوري بسته شود كه زن حامله تا آنجا كه ممكن است احساس راحتي كند.
از مسافتهای طولانی بیش از دویست یا سیصد کیلومتر در روز و از تکانهای شدید بپرهیزید. بهطور منظّم برای پیادهروی و دراز کردن پاها، از ماشین پیاده شوید و فراموش نکنید که هر تصادفی ممکن است به سقط جنین منجر شود.
قطار؛ بهترین انتخاب
قطار بهترین روش حملونقل در دوران بارداری به حساب میآید، زیرا مطمئنتر است و باعث خستگی زیاد نمیشود. بهعلاوه در قطار میتوان مرتّباً راه رفت. در این شرایط صندلی نزدیک راهرو را انتخاب کنید تا رفتوآمد همسفران، شما را اذیت نکند. هر سه تا چهار ساعت حداقل یک لیتر آب برای جلوگیری از هدر رفتن آب بدن بنوشید. برای جلوگیری از عفونتهای ادراری از وسایل بهداشتی استفاده کنید.
بارداری میتواند آرامشبخش و مفرّح باشد، به شرطی که چند نکته را مورد توجّه قرار دهید:
در پایان میتوان گفت که مادران باردار با پیشبینیهای مناسب و اجازة پزشک میتوانند با خیال راحت برای تعطیلات به
به مسافرت بروند و سفری شاد و راحت داشته باشند.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
چرا نوزادان دچار سکسکه میشوند؟
ممکن است نوزاد بیشتر اوقات روز سکسکه کند؛ این موضوع برای مادران ایجاد نگرانی میکند. سکسکه چیزی است که همة افراد در طول زندگی خود دچار آن شدهاند و در دوران نوزادی نیز مشاهده میشود. لازم است بدانید که نوزاد، حتّی در دوران جنینی خود در رحم مادر، بیشتر در سه ماهة دوم بارداری دچار سکسکه میشود. وقتی جنین دچار سکسکه میشود، بر خلاف لگد زدن -که فقط قسمتی از شکم مادر تکان میخورد- در موقع سکسکه تمام شکم مادر تکان میخورد و ظرف پنج تا ده دقیقه برطرف میشود.
میتوان به نوزاد در موقع سکسکه کردن قدری شیر داد و با این کار سکسکة نوزاد برطرف میشود. اگر سکسکة نوزاد طول کشید، کودک را چند دقیقه به شکم صاف بخوابانید، بعد از چند دقیقه سکسکة نوزاد برطرف میشود.
یکی از دلایل سکسکة نوزاد میتواند رشد نکردن قسمت تحتانی مری او باشد و در نتیجه ماهیچهای که باعث میشود در مری باز و بسته شود، اجازه میدهد غذا وارد معده شود. در برخی از نوزادان این دریچه بسته نمیشود و یا دیر بسته میشود، بنابراین غذا میتواند از داخل مری به عقب برگردد و باعث سکسکه شود که این عارضه با گذشت زمان برطرف میشود. یکی دیگر از دلایل سکسکة نوزادان تغذیة نوزادان با شیر خشک و تغذیه با شیشة شیر است، چون وقتی که سوراخ پستانک شیشه سوراخ درشتی باشد و نوزاد هوای زیادی را ببلعد، باعث سکسکة نوزاد میشود که با تعویض پستانک شیشة شیر مسئله حل میشود.
چه موقع با نوزاد میتوانید مسافرت کنید؟
اگر شما قصد دارید به اتّفاق نوزاد خود سفر کنید، سعی کنید در کیف دستی خود حتماً پوشک، شیشة شیر، شیر خشک، دستمال مرطوب، آب جوشیده یا آب معدنی، یک دست لباس تمیز، یک دست لباس راحتی و کیسة نایلونی برای پوشک کثیف داشته باشید. اگر با هواپیما سفر میکنید، بعد از دو ماهگی سفر کنید و سعی کنید در صندلیهای جلوی هواپیما بنشینید و اگر سفر طولانی است، حتماً در ساعات شب سفر کنید. هرچند وقت یکبار به فرزند خود شیر یا آب بدهید تا به دلیل خشکی هوای داخل کابین، آب بدنش کم نشود. در ارتفاعات فرزندتان دچار گرفتگی گوش میشود؛ برای از بین بردن آن به او مقداری شیر یا آب در موقع پرواز بدهید.
اگر با قطار سفر میکنید، سعی کنید حتماً در روز سفر کنید. کابین شما حتماً کابین غیر سیگاریها باشد و او را روی صندلی کنار راهرو بنشانید و از نشاندن او کنار پنجره خودداری کنید. در فصل تابستان، نوزادتان بیش از یک ساعت در معرض نور آفتاب قرار نگیرد و حتماً کلاه سر او بگذارید. سعی کنید قبل از ساعت یازده صبح و بعد از پنج بعد از ظهر به گردش بروید. شنا کردن و یا رفتن در آب دریا برای نوزادان زیر یکسال ممنوع است. برای نوزادان زیر شش ماه از کرم ضدّ آفتاب میتوانید استفاده کنید. البته ضدّ آفتاب را در این مقطع سنّی باید فقط روی نقاط کوچکی از پوست بچّه مثل صورت یا گونهها بمالید ولی در بچّههای بالای شش ماه میتوانید تمام سطوح پوست بدن بچّه را بپوشانید. فقط مراقب چشمهای کودک باشید.
چه آزمایشهایی برای کودک شما لازم است؟
آزمایشهایی که بعد از تولّد برای تشخیص زودرس یکسری بیماریها انجام میشود، شامل تست کمکاری تیروئید، تست فنیل کتونوری یا Pku، تست بیماری شربت افرا، تست بیماری گالاکتوزومی و فاویسم است.
لازم به ذکر است که بسیاری از این بیماریها بدون اینکه قبلاً در سابقة فامیلی، خود را نشان داده باشند ممکن است در کودک بروز کنند. تنها با چند قطره خون گرفتهشده از پاشنة پا میتوان دهها نوع بیماری را در بدو تولّد تشخیص داد.
یکی از اولین مشکلاتی که سراغ نوزاد میآید زردی است؛ چگونه زردی را تشخیص دهیم؟
زردی در نوزادان دلایل متعدّدی دارد. مهمترین علّت آن زردی فیزیولوژیک است. این زردی خفیف است و عوارضی ندارد و از روز سوم شروع میشود و تا روز دهم ادامه دارد. این نوع زردی باید تحت نظر باشد و در صورت لازم بیلیروبین خون اندازهگیری شود. از علل دیگر زردی عدم تجانس خون پدر و مادر است که از روز اول شروع میشود و باید مرتّباً با انجام آزمایش مقدار زردی نوزاد را کنترل کرد. برای تشخیص زردی نوزادی در اتاق با نور کافی فشار ملایمی روی قفسة سینة کودک وارد کنید. اگر هنگام برداشتن فشار تهرنگ زردی روی پوست باقی بماند، با پزشک خود مشورت کنید. برای تشخیص زردی میتوانید زردی سفیدة چشم یا لثه را بررسی کنید.
چه علائمی را در نوزادتان باید جدّی بگیرید؟
آیا دیدن خون در پوشک نوزاد دختر خطرناک است؟
در طیّ دوران بارداری به علّت افزایش سطح استروژن خون مادر، رحم جنین دختر تحریک میشود؛ به این دلیل در هفتة اول بعد از تولّد شاهد پریودهای کوچکی در نوزاد دختر هستیم و جای نگرانی نیست و خودبهخود برطرف میشود.
آیا اگر نوزادی بعد از هربار شیر خوردن دچار اجابت مزاج آبکی شود، دچار اسهال است؟
اصولاً نوزادانی که با شیر مادر تغذیه میشوند، ممکن است بعد از هر بار شیر خوردن اجابت مزاج داشته باشند، زیرا شیر مادر بهسرعت هضم میشود و باعث اجابت مزاج آبکی میشود، ولی نوزادانی که با شیر خشک تغذیه میشوند، دستگاه گوارش نوزاد با سرعت بسیار کندتری آن را دفع میکند. در هر حال این مسئله مشکلی را برای نوزاد ایجاد نمیکند و جای نگرانی نیست.
اگر نوزادی دچار تورّم پستان شود چه باید کرد؟
اصولاً همان هورمونهایی که باعث پریودهای کوچک در نوزادان دختر میشود، باعث بروز این پدیده میشود. مادران عزیز از این حالت نگران نشوند، زیرا این امر موقّتی است و برطرف میشود. فقط دقّت کنند به هیچ وجه پستان نوزاد خود را فشار ندهند، زیرا باعث میشود بهبود تورّم پستان را به تأخیر بیندازند.
آیا نوزادی که عطسه میکند دچار سرماخوردگی است؟
مادران عزیز اگر نوزادان آنان عطسه کرد نگران نشوند که نوزاد آنان دچار سرماخوردگی شده است، زیرا بینی نوزاد خیلی کوچک است و تنها مقدار اندکی مخاط بینی میتواند او را به عطسه بیندازد. شما توجّه داشته باشید نوزادی که بهتازگی به دنیا میآید، بهتازگی از محیطی سراسر آب به محیطی خشک آمده و به همین دلیل ممکن است با کوچکترین جسم خارجی بینیاش تحریک شود و عطسه کند و جای نگرانی نیست.
چگونه سوختگی پوشک نوزاد خود را درمان کنید؟
یکی از شایعترین مشکلات دوران نوزادی برای والدین سوختگی پای نوزاد است که باعث بیتابی و بیقراری نوزاد میشود. این عارضه بیشتر در ناحیة پوشک نوزاد اتّفاق میافتد و در بیشتر موارد با قرمزی، التهاب و سوزش پوست این ناحیه همراه است و در صورت عدم درمان، باعث عفونی شدن و یا قارچی شدن پوست نوزاد میشود. یکی از مفیدترین و سادهترین روشها برای درمان سوختگی پوست نوزادان این است که او را زود به زود عوض کنیم، یعنی بعد از هر بار اجابت مزاج او را عوض کنید تا ادرار و مدفوع او موجب سوختگی پوستش نشود. البته بهتر است بعد از هر بار عوض کردن، نوزاد را برای مدّتی باز نگه دارید و او را در مجاورت هوا قرار دهید تا پوست ناحیة پوشک کمی هوا بخورد و از میزان حسّاسیت آن کاسته شود. ضمناً بهتر است از پوشکهایی از جنس نامرغوب استفاده نکنیم.
یک پوشک خوب چه خصوصیاتی باید داشته باشد؟
یک پوشک خوب باید:
همچنین یک پوشک خوب نباید:
چگونه نوزاد خود را حمّام کنیم؟
قطعاً حمّام کردن یک نوزاد چندروزه -که مثل ماهی از دست لیز میخورد- کار بسیار مشکلی است؛ پس برای حمّام کردن نوزاد چند اصل را رعایت کنید:

 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
یکی از سختترین مسائل والدین این است که فرزندشان به حرف آنها گوش نمیدهد. کودک نافرمان اساساً سعی میکند هر کاری را که خودش دوست دارد انجام دهد، حتّی اگر به قیمت نادیده گرفتن نیازها و خواستهای دیگران باشد. او ممکن است به حرف هیچکس گوش ندهد یا اینکه فقط از بعضی افراد خاص سرپیچی کند.
کودک نافرمان اغلب اصرار دارد که دیگران کاری را که او دوست دارد، انجام دهند و آماده است که برای به کرسی نشاندن حرف خود، بهشدّت بحث و جدل راه بیندازد. این کودکان اغلب مسئولیت اعمالشان را نمیپذیرند و دیگران را به دلیل اشتباهات خود، سرزنش میکنند. آنها بهشدّت حسّاس هستند و زمانی که نمیتوانند چیزی را که میخواهند به دست آورند، خیلی عصبانی و ناراحت میشوند. از لحاظ تحوّلی، طبیعی است که شیرخواران وقتی گرسنه هستند، غذا بخواهند و وقتی که خیس هستند، ناراحت باشند و در هر دوی این شرایط گریه کنند؛ توقّعات آنها طبیعی است. با این حال، وقتی که کودکان بزرگتر میشوند، توقّع داریم که آنها یاد بگیرند و بفهمند که نیازهای ضروری آنها بالاخره تأمین میشود و بتوانند درجهای از ناکامی را -که به سبب عدم تأمین فوری نیاز آنها به وجود آمده- تحمّل کنند. همچنین انتظار داریم که کودکان همدلی پیدا کنند و به نیازهای سایر اعضای خانواده نیز توجّه نمایند و درک کنند که گاهی نیازهای دیگران نسبت به نیاز آنها اولویت دارد. نوپایان هم ممکن ناکامی خود را با گریه و جیغ و داد ابراز کنند. با این حال، زمانی که کودک شروع به صحبت کردن میکند، یاد میگیرد که برای کنترل موقعیت به جای اعمال پرخاشگرانهای که دیگران را آزار میدهد، از زبان استفاده کند. ممکن است او لجباز باشد و بخواهد حرف خودش را به کرسی بنشاند، امّا کمکم کودک باید به مهد کودک برود و در آنجا او باید بتواند آنچه را که مدیران و معلّمان از او میخواهند، انجام دهد. اعمال جسمی پرخاشگرانه، مخصوصاً در محیط مهد کودک باید کاهش یابد. کودکانی که در دوران مدرسه نافرمان باقی میمانند، در معرض خطر مشکلات متعدّد اجتماعی و تحصیلی قرار دارند.
ویژگیهای یک کودک نافرمان
آیا عوامل محیطی در نافرمانی کودک نقش دارند؟
برخی از کودکان در نتیجة استرس محیطی نافرمان میشوند. تجارب اولیة زندگی باعث میشود که کودکان نتوانند به روش راحت و تعاملی با محیط برخورد کنند. وقتی که والد نمیتواند کودک خود را درک کند، مشکلات وابستگی به وجود میآید.
پویایی خانواده
گاهی نافرمانی کودک در واکنش به پویاییهای خاصّی در خانواده به وجود میآید. تعارض دائمی بین والدین باعث میشود که کودک گیج شود، به عنوان مثال، کودکی که والدین او از هم جدا شدهاند، این سؤال در ذهنش باقی میماند که چرا مادرش خانه را ترک کرده است. کودک دچار تردید میشود که مادرش واقعاً او را دوست ندارد و نمیخواهد با او زندگی کند. این تردید، خشم او را نسبت به مادر برمیانگیزد.
مشکلات مدرسه
اگر کودک در یادگیری مشکل داشته باشد، ممکن است از انجام کارهایی که از او خواسته میشود اجتناب کند. این مورد اغلب در کودکانی دیده میشود که متوجّه میشوند که نمیتوانند بهسرعتِ بچّههای دیگر مطالب را یاد بگیرند. در برخی موارد آنها سعی میکنند با اجتناب از انجام یک کار، این حقیقت را مخفی کنند که نمیدانند چطور باید این کار را انجام دهند. از آنجا که این کودکان از مشکل یادگیری خود نگراناند، احتمال دارد که بدخُلق و بیقرار شوند و ناراحتی خودشان را سر دیگران خالی کنند.
استرس محیطی
گاهی رویدادهای محیطی روی کودکان تأثیر منفی میگذارد. برای یک کودک خردسال، رویدادهایی مانند تولّد یک نوزاد در خانواده، یا رفتن به مهد کودک و دلتنگی برای مادر میتواند آشفتگی و ناراحتی زیادی ایجاد کند. یک کودک بزرگتر ممکن است به دلیل رویدادهایی که خارج از کنترل اوست مانند طلاق، مرگ یک فرد عزیز، نقل مکان کردن یا بیماری عصبانی شود. مشکلات اجتماعی علّت شایع آشفتگی هستند. اگر بهترین دوست کودک با کودک دیگری دوست شود و دیگر با او بازی نکند یا اگر در یک تیم جایی برای کودک نباشد، کودک دچار آشفتگی هیجانی میشود. فهمیدن این مطلب که کودک تنها مانده و یا اینکه طرد شده است، اغلب احساسات خشم و شرم را ایجاد میکند که آنها نیز به نوبة خود، موجب نافرمانی میشوند.
علّت نافرمانی، چه زیستی باشد و چه محیطی، باید با آن به شیوة آرام و باثبات برخورد کرد. وقتی که والدین سعی میکنند هر کاری که کودک میخواهد، انجام دهند، کودک بهطور فزایندهای احساس میکند که حق دارد هر طور که خواست رفتار کند. این احساس حق به جانب بودن باعث میشود که کودک پرتوقّع و نافرمان شود. وقتی که والدین قوانین سخت و انعطافناپذیر وضع میکنند و با هر تخلّفی بهشدّت برخورد میکنند، کودکان احساس طرد شدن و دوستداشتنی نبودن میکنند و در نتیجه خشمگین و نافرمان میشوند. وقتی رفتارهای مقابلهای و نافرمانی ایجاد شدند، تغییر دادن آنها دشوار است، امّا میتوان آنها را تغییر داد. شما فقط باید صبور باشید و سعی کنید روشهای مختلف را امتحان کنید تا روش مناسب را پیدا کنید. به یاد داشته باشید که کودکان نافرمان در خطر هستند، چون رفتار این کودکان اغلب آزاردهنده است. آنها میدانند که مردم خیلی دوستشان ندارند، بنابراین این کودکان در معرض خطر درونی کردن دیدگاه منفی در مورد خود، فقدان عزّت نفس و افسردگی هستند.

 دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
دکتر مهناز مرامی - دکترای تخصّصی روانشناسی
ازدواج رکن خانواده است و سلامتی ازدواج، سلامتی خانواده را رقم میزند .معمولاً در حدود 95% از مردم در طول زندگی خود اقدام به ازدواج و تشکیل خانواده میکنند که این مسئله میتواند با رضایتمندی و خوشبختی و یا با ناهمگونی و مشکلات دیگر همراه باشد . زیربنای ازدواج بر اساس یک عطش و خواست طبیعی انجام میگیرد. افرادی که به ازدواج پشت میکنند، ناخودآگاه با فطرت و طبیعت خود به جنگ برخاستهاند؛ در نتیجه چون برخلاف فطرت حرکت میکنند، با دشواری و مشکلات فراوانی برخورد خواهند کرد، زیرا تمایلات فطری بهطور طبیعی باید ارضا شوند، در غیر این صورت عامل پیدایش ناراحتی و تشویش خواهند بود. پس بهترین پاسخ برای تمایلات فطری همان پاسخگویی بهطور طبیعی است و در امر مسائل جنسی جز ازدواج کردن راهی بهطور معقول و مناسب وجود ندارد.
مطالعات مختلف نشان میدهد که در بعضی از دورههای زندگی رضایت از زناشویی رو به کاهش میگذارد، بهطور مثال بعد از تولّد اولین فرزند و بعد از به سنّ بلوغ رسیدن نوجوانان و همچنین در هنگامی که فرزندان منزل را ترک میکنند. در فرایند تکوین خانواده گاهی تغییراتی بهوجود میآید که میتواند با تعارض توأم باشد. به عبارت دیگر در چرخة زندگی، افراد ازدواج میکنند؛ بچّهدار میشوند؛ کودکان رشد میکنند؛ روابط عمیقتر و گاهی سطحی میشود و این وقایع را هر کسی میفهمد و میپذیرد. این تغییرات بعضی مواقع باعث اختلاف میشود، امّا در مقایسه با تغییرات سریع، کمتر باعث گسیختگی رابطه میشوند. برای بسیاری از افراد تغییر دادن خود برای انطباق با تغییر ایجاد شده مشکل است. مقاومت آنها در برابر تغییر، ایجاد تعارض میکند. در واقع تغییر نشانة زندگی و تغییر نکردن نشانهای از عدم حیات و مرگ است.
تعریف تعارضات زناشویی
تعارض پدیدهای است که همراه با عشق و به موازات آن در ارتباطات زناشویی به وجود میآید؛ به همزیستی خود در کنار آن ادامه میدهد و گاهی همچون سرطان تمامی رابطه را فرا میگیرد. در تمام دورانهای تاریخ بشر، تعارض بین مرد و زن مشهود است. از همان ابتدا درگیری و کشمکش آدم و حوّا بر سر خوردن میوة معرفت بیانگر اجتنابناپذیر بودن تعارض است. تعارض وقتی ایجاد میشود که اعمال یکی از طرفین با اعمال طرف مقابل تداخل کند. نظریة تعارض مطرح میکند که برای دو نفری که محصول تجارب مختلفی هستند، غیر ممکن است تعارضی در رابطه با هم نداشته باشند. در حقیقت هر ازدواجی لحظه به لحظه تعارض را به همراه دارد و اکثر زوجها روشهایی را برای حلّ آنها به کار میبرند و از طریق حلّ همین مخالفتها رشد رابطه پیش میآید. تعارض وقتی منجر به حالت تدافعی، لجاجت و کنارهگیری شود، میتواند صدمهای را به رابطه وارد کند.
خصوصیات رفتارهای منفی زوجهای دچار آشفتگی عبارتاند از:
رفتارهای کلامی منفی
انتقاد کردن، خوار و خفیف کردن، سرزنش کردن، به کار بردن جملات خصمانه و پرخاشگرانه، نارضایتی در محتوای ارتباط، دلیلتراشی، توجیه کردن و شکایت کردن از رفتارهای کلامی منفی محسوب میشود.
رفتارهای غیرکلامی منفی
میزان توافق اینگونه زوجها، در مقایسه با زوجهای فاقد آشفتگی و پریشانی بسیار کمتر است. همچنین میزان ارائة راه حلها، نشان دادن همدلی، شوخطبعی و عواطف مثبت، در روابط زوجهای دارای پریشانی کمتر است.
منابع تعارض را در سه مقولة کلی به این شرح طبقهبندی کردهاند:
برخی از تعارضات ناشی از رفتارهای خاص یکی از طرفین رابطه است، زیرا رفتار یکی میتواند برای دیگری گران تمام شود یا مزاحم انجام فعّالیت مطلوب گردد.
برخی از تعارضات ناشی از حضور مسائل کلّیتر دربارة حقوق و مسئولیتهای زن و شوهر در یک رابطه است. این نوع از تعارضات ناشی از نادیده گرفتن برخی از توافقهای صورت گرفته و شکست در انجام قرارهای اعلامشدة همسران برای سبک خاصّی از زیستن است.
همسران با توجّه به رفتار یکدیگر دیدگاه خاصّی راجع به اهداف و نگرشهای شریک خود در نظر میگیرند و بر پایة این دیدگاهها با همسر خود رفتار میکنند.
این سه نوع تعارض بازتابدهندة این حقیقت است که افراد در سه سطح به هم بستگی دارند. در سطح رفتاری دارای مشکلات ناشی از هماهنگ ساختن رفتارهای خاصّ یکدیگرند. در سطح هنجاری، مشکلات ناشی از قوانین مذاکره (به توافق رسیدن) و نقشهای موجود در رابطه هستند. در سطح گرایشی دربارة شخصیت و اهداف یکدیگر به توافق دست نمییابند. تعارض میتواند به رشد رابطه کمک کند و یا به آن آسیب برساند. این مسئله بسته به این است که تعارض چگونه حلّ و فصل شود. تعارض میتواند موقعیتی برای روشنسازی و تفسیر انتظارات دربارۀ رابطه و مفاهیم خود و شریک زندگی برای هر یک از طرفین فراهم کند. تعارضات میان همسران به آنها اجازه میدهد وابستگی خود و شریک زندگی خود را در رابطه بیازمایند، عمق احساسات آنان را نسبت به یکدیگر کشف کنند و کوششهایشان را برای ایجاد یک رابطة رضایتمند تجدید کنند. از سوی دیگر از آنجا که تعارضات، هیجانات قوی را برانگیخته میکند، ممکن است بهترین زمینه برای مشکلگشایی سازنده نباشد.
انواع تعارضات زناشویی:
تعارضات سازنده
مباحثاتی هستند که در آنها صحبت در مورد مشکلات منجر به یک درک کاملتر به منظور مصالحه، توافق یا حلّ مشکل میشود. این تعارضات هیجانات منفی را کاهش میدهد، احترام و اعتماد ایجاد میکند و باعث میشود زوجین در کنار یکدیگر قرار گیرند و همدیگر را درک کنند. در واقع آنها در یک جوّ اعتماد و دوستی قرار میگیرند که در آن مخالفتهای مشروع مورد بحث قرار میگیرد و این مسئله مستلزم سطح پائینی از پاسخهای کلامی منفی است.
تعارضات مخرّب
مباحثاتی هستند که شخص مقابل را بیشتر از مشکل موجود درگیر میکنند. این تعارضات شرمندگی، تحقیر، تنفّر، اهانت و یا حتّی تنبیه را ایجاد میکند. این تعارضات به منظور تحت تأثیر قرار دادن و ایجاد ایدههای منفی نسبت به طرف مقابل صورت میگیرد. تعارضات مخرّب با عدم ارتباط واقعی، شک و تردید مشخّص میشود و گاهی بر پایة راهبردهای فردی باعث ایجاد زمینة تهدید و اضطراب است. بحثها خیلی حاشیهدار میشود و نهایتاً تعارضات مخرّب به رنجش و خصومت نسبت به شخص مخاطب، کاهش اعتماد و اطمینان و همکاری منجر میشود.
مراحل رشد تعارض زناشویی:
مرحلة یک
این مرحله درجة پائینی از تعارض است که معمولاً در زوجهایی به وجود میآید که تازه با هم ازدواج کردهاند یا مدّت کوتاهی است که با هم زندگی میکنند. این تعارض معمولاً بیش از شش ماه طول نمیکشد و تنش هم ایجاد نمیکند، اکثر این زوجین به رویکردهای روانشناختی آموزشی در درمان پاسخ میدهند. آنها بدون ابراز خشم قادر به تطابق و برونسازی اطّلاعات در ایجاد تغییر هستند.
مرحلة دو
زوجین بهطور معمول تعارض مزمن را بیشتر از شش ماه تجربه کردهاند، ارتباط بین همسران باز بوده، امّا نارضایتی خود را ابراز میکنند. با وجود این سرزنش و مثلّثسازی افزایش پیدا میکند. زوجین به گذراندن زندگی با هم ادامه میدهند، خوش هستند، امّا رنجش آنها آشکار است. به عنوان یک پاسخ به تنش، زوجین ممکن است مدلهایی از جدایی– پیوند، یادآوری- مسامحه یا فرزند ولیگونه را نشان دهند. درمان در این مرحله متمرکز بر کاهش اضطراب و تنش، همچنین تثبیت دوبارة تمرکز بر خود است.
مرحلة سه
زوجین در این مرحله تعارض شدیدی نشان میدهند که حدوداً بیش از شش ماه با دورههایی از تنش و اضطراب ایجاد میشود. سرزنش کردن به اندازة قطبیت در تنازع قدرت دیده میشود. خشم و کنترل، بحثهای مقدّماتی هستند و ممکن است بهطور موقّتی با افزایش مثلّثسازیها منحرف شود. تلاش برای کاهش تعارض گاهی وقتها ممکن است خیلی استرسزا باشد. ارتباط بسته و درجة روراستی پائین است. درمان در این مرحله بر کاهش قطبیت و واکنشهای هیجانی، همچنین ایجاد باور و اعتماد تأکید دارد. این فرایند احتیاج به این دارد که هر صحبت مخرّب کنار گذاشته شود تا زوجین سرزنش را کاهش دهند و از حلّ مسئله در روابطشان استفاده کنند.
مرحلة چهار
زوجین در این مرحله تا حدودی، همة ابعاد تنش در روابط را دارند. ارتباط ضعیف، تقاضای قدرت و سرزنش بالاست. انتقادگری زیاد است و خود افشاگری وجود ندارد. مثلّثسازی مشاهده میشود. به دلیل خشم بالای زوجین رابطة درمانی نشان داده نمیشود. همچنین فرایند درمان ممکن است متمرکز بر مذاکره، مباحث فرزند ولیگونه یا واکنش همسر به فرایند طلاق باشد.
نظریههای مرتبط با تعارضات زناشویی
رویکرد روانپویشی
این رویکرد با تأکید بر گذشتة فرد و تعارض درون روانی فرد -که به روابط جاری خانواده آورده شده است- به دنبال تغییر و حلّ تعارض درون روانی فرد برای حلّ تعارض آسیبزایی خانوادگی است. این دیدگاه عموماً بر پایة یک مدل روانتحلیلی بنا شده است و به همان میزان که به سوابق و تجارب فرد اهمّیّت میدهد، به خانواده نیز به عنوان یک واحد مهم نگاه میکند. در این دیدگاه توجّه به این نکته مهم است که افراد خانواده هنوز تا چه حد درگیر گذشتة خود هستند، مثلاً در این دیدگاه، کدورت بین زن و شوهر با شدّت درونفکنیهای بیمار گونهای که هر یک وارد رابطة ازدواجی خود کردهاند، در ارتباط است.
نظریة روابط شیء خصوصاً برای درمان روابط زناشویی به کار گرفته شده است و بر روابط شیء و گذشتة فرد در خانوادهاش و رابطة آن با ارتباط زناشویی حال حاضر وی تأکید دارد. روابط شیء پیوندهای عاطفی بین دو فرد است. رسیدن به سلامتی در بزرگسالی مستلزم جدایی فرد از روابط شیء دوران کودکی است. این فرایند جدایی و فردیت یافتن، از دوران کودکی شروع میشود و در طیّ دوران نوجوانی شکل میگیرد. وقتی این فرایند انجام نمیشود، یا بهطور ناقص به وقوع میپیوندد، فرد با احساس خویشتن صدمهدیده به بزرگسالی پای میگذارد. چنین فردی الگویی از وابستگی به دیگران دارد و همیشه در انتظار این است که دیگران به او بگویند چه کارکند، چگونه آن را انجام دهد و حتّی دیگران احساسات او را تعیین و بیان کنند. این فرایند بر انتخاب همسر و روابط زناشویی تأثیر دارد.
رویکرد رفتارگرایی
به اعتقاد رفتارگرایان، فرد کششهایی دارد که او را در جهت مشخّصی سوق میدهند. این کششها در آغاز جنبة فیزیولوژیک دارند، امّا از طریق یادگیری اجتماعی سلسلهمراتب وسیعی از انگیزههای ثانوی حاصل میشود و این کششها و انگیزهها فرد را در جهت هدفها سوق میدهند. فرد از یادگیریهای گذشته به انتظاراتی دست مییابد. بدین معنی که اگر هدفی را به شیوة معیّنی تعقیب کند، بالاخره آن را به دست خواهد آورد. انسان تحت تأثیر کششها و انگیزههای خود تعامل خاصّی با محیط و اطرافیان برقرار میکند و از این طریق بر وسعت یادگیریها و رشد شخصیت خویش میافزاید. لازم به ذکر است که در بررسی تعارضات زناشویی از دید رفتارگرایان، یادگیریهای فرد در دوران زندگی او و عواملی که منجر به شرطی شدن او شده مورد توجّه قرار میگیرد.
رویکرد شناختی– رفتاری
این دیدگاه بر شناختها و رفتارهای بینفردی ایجاد کنندة مشکلات زناشویی و چگونگی تأثیر متقابل شناخت و رفتار زوجین در ایجاد این مشکلات استوار است. بنابراین تأکید بر این است که چگونه زوجین رفتار یکدیگر را تعبیر میکنند، چگونه فرایندهای شناختی فرد همانند فیلتر، رفتار همسر را از طریق علّتیابی و معنادهی ارزیابی میکند و در نهایت چگونه رفتارهای آیندة همسر را پیشبینی میکند.
براساس این برداشتها زن و شوهر، بدون بررسی، دست به قضاوت میزنند: او خودخواه است، هیچ وقت نمیتواند مرا درک کند، و ... . زن و شوهر بی آنکه متوجّه سوء تفاهم باشند، گناه را به خودخواهی یا بینزاکتی همسر خود نسبت میدهند و متوجّه نیستند برداشت اشتباهی که از همسرشان دارند، علّت اصلی گرفتاری آنهاست. حتّی همسرانی که یکدیگر را دوست دارند ممکن است تحت تأثیر این سوء تفاهمات با هم اختلاف پیدا کنند و یکدیگر را بیازارند. پس از آن هر دو احساس میکنند دارند چیزی را از دست میدهند یا تهدیدی متوجّه آنهاست و در نتیجه هیجانهایی مثل افسردگی، اندوه یا عصبانیت و خشم را تجربه میکنند. پیامد این هیجان بروز رفتارها و واکنشهای تهاجمی نسبت به طرف مقابل یا بیشتر فاصله گرفتن از همسر است. در این موقعیت فردی که مورد حمله قرار گرفته است، خود را مستوجب مجازات نمیداند و در مقام تلافی، حمله را با حمله پاسخ میدهد و یا به سهم خود بیشتر فاصله میگیرد و تبادلات رفتاری بیزار کننده افزایش مییابد.
- رویکرد سیستمی
در دید سیستمی، هر عضوی وابسته به محیط خود و سایر عناصر سیستمی است که خود جزئی از آن است. در این دید باید هر چیزی را برحسب رابطهاش با سایر چیزها تعریف کرد. فرضیة سیستمی دقیقاً به منظور توضیح ارتباطات میان اعضای یک واحد اجتماعی مانند خانواده گسترش یافته است و تأکید این سیستم بر وابستگی متقابل در میان اعضای خانواده یا گروههای اجتماعی دیگر است.
مرزهای "درون خانواده" باید واضح و مشخّص باشد. وجود "مرزهای نامشخّص" و یا "مرزهای خشک" و نامنعطف نشانة وجود آسیب و اختلال در سیستم خانواده است. خانوادهای که مرزهای درونی آن نامشخّص باشد، یک "خانوادة بههمتنیده" است. در چنین خانوادهای مشخّص نیست که حریم یک فرد یا زیرمنظومه کجاست. در چنین سیستمی کوچکترین رفتار یک عضو خانواده واکنش فوری سایر اعضای خانواده را به دنبال دارد. به علّت عدم تمایز، افراد از "استقلال" کافی برای حصول فردیت برخوردار نیستند. در مقابل"خانوادة گسسته" قرار دارد. در چنین خانوادهای اعضا از فقدان احساس "تعلّق" و وفاداری رنج میبرند. سیستم در مقابل کنش اعضای خود یا واکنش نشان نمیدهد و یا واکنش مختصری بروز میدهد.
در هر دو گونة فوق، یعنی خانوادههای بههمتنیده و خانوادههای گسسته، احتمال زمینههای آسیب وجود دارد. "خانوادة بهنجار" خانوادهای است که مرزهای آن نه خشک و نامنعطف است و نه نامشخّص و مبهم. در عین اینکه مرزهای آن واضح است، از انعطاف کافی هم برخوردار است. یکی از نقشهای مهمّ درمانگر، ایجاد مرز، تصریح یا مشخّص نمودن مرزهای نامشخّص و ایجاد نرمش در مرزهای خشک است. سیستم خانواده وظایفی دارد که از طریق زیرمنظومههای خانواده تفکیک و اجرا میشود. زیرمنظومه را اعضای خانواده تشکیل میدهند. اولین زیرمنظومه "زیرمنظومة زن و شوهر" است. زن و شوهر هر کدام با ارزشها و انتظارات متفاوت، وارد زندگی مشترک میشوند. این دو فرایندی تطابقی را طی میکنند تا به زندگی مشترک برسند و گاهی بحران در همین فرایند است که طلاق را در همان آغاز زندگی مطرح میکند. این زیرمنظومه باید به یک الگوی مراودهای مناسب و مبتنی بر تفکیک تکالیف، دست یابد که مهارتهای اصلی آن عبارت است از مکمّل بودن و انطباق متقابل، یعنی زن و شوهر باید الگوهایی به وجود آورند که در آن هر کدام مرتبط با هم و مکمّل یکدیگر باشند.
راه حلهای پیشنهادی
متخصّصان مسائل زناشویی معتقدند که تحت شرایط مناسب، درگیریها میتوانند نقش سازندهای داشته باشند و موجب نزدیکتر شدن طرفین به یکدیگر شوند. روانشناسان چند پیشنهاد را که میتواند درگیریها و جنگ و ستیز را سازنده کند، به قرار ذیل مطرح کردهاند:
زوجین باید شکایتهای خود را مشخّص کنند و از یکدیگر تغییر منطقی را -که باعث بهتر شدن مسائل میشود- درخواست کنند و در زمانی خاص محدود به یک موضوع شوند.

 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
آنفلوانزا بيماري حادّ تنفّسی است که با ويروسی به همین نام به وجود میآید؛ البته یک سرماخوردگی شدید نیست بلکه بیماری جداگانهای است که عامل و ویروس دیگری آن را به وجود میآورد.
همهگیریهای این بیماری با وسعت و شدّت متغیّر تقریباً در هر زمستان رخ میدهد. بهطور متوسّط هر ده تا پانزده سال یك همهگیری جهانی آنفلوانزا رخ داده است. این بیماری زمانی حالت همهگیری (اپیدمی) پیدا میکند که تغییرات جزئی در خصوصیات ویروس ایجاد شده باشد، به صورتی که بیشتر افراد نسبت به آن آسیبپذیر شوند. همهگیری جهانی (پاندمی) نیز زمانی اتّفاق میافتد که تغییرات عمده در ویروس ایجاد شده باشد و در این حالت بیماری میتواند مرگهای بسیاری را سبب شود. بر اساس تخمينهاي سازمان جهاني بهداشت هر سال در سراسر دنيا سه تا پنج ميليون مورد بيماري شديد مرتبط با آنفلوانزا و 500,000 -250,000 مرگ ناشی از آن رخ ميدهد.
اهمّیّت آنفلوانزا در سرعت انتشار، وسعت و تعداد مبتلایان و نیز شدّت عوارض آن بهخصوص پنومونی ویروسی و باکتریایی (افزوده شده بر آن) است. آنفلوانزا ممکن است از سایر بیماریهای ویروسی دستگاه تنفّسی قابل تشخیص نباشد. شناسایی بیماران معمولاً بر اساس یافتههای اپیدمیولوژی صورت میگیرد و موارد تکگیر فقط با کمک روشهای آزمایشگاهی تشخیص داده میشوند.
ویروس آنفلوانزای تیپ «آ» در میزبانهای مختلفی مثل انسان، خوک، اسب و گونههای وسیعی از پرندگان قادر به ایجاد بیماری است و در نتیجه تنوّع آنتیژنیکی ویروسهای جدا شده زیاد است.
این بیماری واگيردار است و از شخصي به شخص ديگر با سرفه يا عطسه منتقل ميشود. مهمترين راه انتقال بيماري، از طريق هواست. راه ورود ويروس دستگاه تنفّسي است. احتمال انتقال ويروس از طريق قطرات ريز آلوده -كه از طريق عطسه و سرفه به محيط اطراف پخش ميشود- به مراتب بيشتر از تماس با ترشّحات آلودة بيني است.
انتقال مستقيم ويروس از طريق ترشّحات آلوده نيز ميتواند صورت گيرد. این ویروس میتواند از طریق تماس دست با آنچه که به ویروس آلوده شده است و سپس تماس دست آلوده با دهان و بینی فرد منتقل شود. افراد ممکن است از یک روز قبل از شروع علائم تا هفت روز پس از بروز بیماری دیگران را مبتلا کنند.
اين ويروس وارد سلولهاي مجاري تنفّسي ميزبان ميشود و اگر به اصطلاح خنثي نشود، شروع به تکثير ميکند. تصوّر ميشود علائم سيستميک حاصل نظير تب، ميالژي، سردرد، و ... ناشي از رهاسازي ميانجيهاي التهابي در پاسخ به فعّاليت ويروس باشند.
ویروس، مجاری تنفّسی فوقانی و تحتانی را در هر سنّي ميتواند مبتلا کند. دورة نهفتگي 18 تا 72 ساعت است ولي امکان دارد برونريزي ويروس از 24 ساعت قبل از شروع علائم رخ دهد و پنج تا ده روز بعد از آن هم ادامه يابد. آنفلوانزا بهطور معمول در بيماراني که از ديگر جهات سالم هستند، خودبهخود محدود شونده و بدون عارضه است. با اين حال امکان وقوع عوارض شديدي همچون پنوموني، آنسفاليت، نارسايي تنفّسي، نارسايي چند عضوي و مرگ وجود دارد. ویژگی آن شروع ناگهاني علائم است. اغلب با علائمی مثل تب، عرق، لرز، سردرد، سرفة خشک، گلودرد، ضعف و درد عضلاني همراه است.
سرفة نسبتاً شدید برای مدّتی ادامه مییابد، ولی سایر نشانههای بیماری بعد از دو تا هفت روز خودبهخود بهبود مییابد. شکلهای بالینی بیماری متفاوت است و ممکن است نشانههایی مثل سرماخوردگی، برونشیت و پنومونی را نشان دهد. تهوّع و استفراغ و اسهال نیز میتواند بروز کند. شدّت بیماری از موارد خفیف تا شدید متغیّر است. سالانه بین پنج تا بیست درصد افراد مبتلا میشوند. انتقال ویروس در جامعه سریع است، بهطوری که بیشترین میزان بروز بیماری در مدّت دو تا سه هفته از شروع بیماری در جامعه رخ میدهد. با وجود بيماريهاي ريوي مانند آسم، برونشيت مزمن و برونشكتازي، ابتلای به آنفلوانزا بيماريهاي زمينهاي را تشديد میکند. سالخوردگان بيش از همه در معرض خطر بروز اين عوارض هستند. بيماراني که در معرض خطر عوارض مرتبط با آنفلوانزا قرار دارند، معمولاً شامل بزرگسالان مسن، کودکان کمسنوسال، افراد دچار مشکلات طبّي مزمن و زنان باردار هستند. با اين حال طيّ فصل آنفلوانزاي 2010ـ 2009، در حدود يکسوم از بيماراني که به دليل عوارض آنفلوانزا در واحدهاي مراقبت ويژه بستري شده بودند، از قبل از ابتلای به بيماري سالم بودند و هيچ عامل خطرساز قابل شناسايي نداشتند.
اكثر این بیماران به استراحت در بستر نیاز دارند. بیماران دچار تب بالا و درد عضلانی باید در بستر استراحت كنند. این كار نه تنها سبب بهبود علائم آنها میشود، بلكه ما را از انتشار نیافتن ویروس توسّط بیمار مطمئن میكند، زیرا سيستم ايمني براي تجديد قوا به استراحت نياز دارد. سعي در ادامة كار و فعّاليت در حين بيماري، مدّت ابتلا را طولاني ميسازد. بهتر است که بیمار در رختخواب بماند و استراحت کند تا وقتی که درجة حرارت بدن وی برای 48 ساعت به صورت عادّی بماند.
نوشیدن مایعات به اندازة کافی در حدّی که میزان ادرار در حدّ طبیعی باشد توصیه میشود. از آنجا كه تب باعث تعریق زیاد و کم شدن آب بدن میشود، بیمار باید آب، آبمیوه و نوشیدنیهای بیشتری دریافت كند. نوشیدن مایعات به مقدار زیاد (بهویژه از نوع شیرین و گرم)، استراحت و تغذیة خوب کمککننده است (پرهیز غذایی ندارد)، سوپ مرغ هم تأثيرگذار است.
سير گياهی مفيد برای پيشگيري و درمان علائم آنفلوانزا به شمار ميآيد. سير خام خاصيت ضدّ قارچي، ضدّ باكتريايي و ضدّ ويروسي دارد. پرتقال و مركّبات (میوههای دارای ویتامین سی) با دارا بودن مقادير زيادي ویتامین سی اگر به صورت روزانه مصرف شوند، طول دورة بيماري را تا حدودی میتوانند كاهش دهند.
عسل براي درمان سرفه و افزايش توان سيستم ايمني بدن بسيار مفيد است. مصرف آن به همراه آب ليموي تازه و آب ولرم به عنوان شربت ضدّ سرفه توصيه شده است.
خوردنیهایی نظیر زنجبیل، نعناع، ماست و خوردن ميوههايي مانند گلابي، سيب، پرتقال، آناناس، ليمو و هلو نیز تجویز میشود. البته عدّهای دیگر استفاده از هرگونه دارو را موجب تأخیر در بهبود نهایی میدانند و فقط استراحت، بخور دادن، حمّام آب گرم، قرقره کردن آب نمک و مواردی از این دست را توصیه میکنند. حمّام نيز در پايين آوردن تب مؤثّر است.
هنگامی كه فردی دچار آنفلوانزا میشود، باید به نكات زیر توجّه كند:
در مدّت بیماری فاصلة مکانی بیمار با اطرافیان باید حفظ شود. در هنگام سرفه و عطسه، دهان و بینی با دستمال گرفته شود و در مدّت بیماری بهطور مرتّب دستها با آب و صابون شسته شود. در صورت وجود بیماری در اطرافیان برای پیشگیری از ابتلا از تماس دست با بینی، چشم و دهان اجتناب شود. ويروس آنفلوانزا ممكن است ساعتها و حتّی چندین روز در شرايط سرد و رطوبت كم در خارج از بدن و حتّی در محیط بیجان زنده بماند و به این دلیل بد نیست که بعد از استفاده از وسایلی که در اماکن عمومی قرار دارند، مثل میز رستوران، دستگیرة در، وسایل حمل و نقل عمومی، دستگاه خودپرداز بانک، تلفن عمومی و ...، شستن دستها در دستور کار قرار گیرد. در صورتی که خود فرد مشکوک به ابتلا به آنفلوانزا باشد، حتماً هنگام عطسه و سرفه جلوی دهان و بینی خود را بگیرد.
چون کودکان کمتر قادر به رعایت اصول بهداشتی هستند و سیستم ایمنی بدنشان ضعیفتر است، بیشتر در معرض ابتلا به این بیماری قرار دارند و بزرگترین ناقل آنفلوانزا محسوب میشوند، پس مراقبت بیشتر از کودکان در مقابل این ویروس، میتواند باعث جلوگیری از ورود بیماری به خانه باشد و بهطور نسبی نوعی روش پیشگیرانه محسوب میشود. بیمار میتواند از داروهایی نظیر استامینوفن برای كاهش تب، سردرد و درد عضلانی استفاده كند.
در مواردی كه سرفهها شدید و آزاردهنده هستند، مصرف داروهای ضدّ سرفه توصیه میشود. استفاده از نوشیدنیهای شیرین و گرم اثر بسیار خوبی دارد. استفاده از بخور به رفع گرفتگي بيني كمك ميكند. ميتوان مقداري روغن منتول يا اوكاليپتوس به آب در حال تبخير اضافه کرد تا عمل تنفّس را تسهيل كند. مصرف سیگار باعث بدتر شدن علائم بیماری آنفلوانزا میشود.
داروهای ضدّ ویروسی اختصاصی برای آنفلوانزا در دسترس است، امّا کارایی آنها خیلی محدود است. استفاده از داروهای ضدّ ویروسی در ابتدای شروع بیماری ممکن است از طول و شدّت بیماری بکاهد.
آنتیبیوتیكها بر ضدّ ویروس آنفلوانزا تأثیری ندارند. با تغییر مداوم آنتیژنی در ویروس هر ساله واکسنهای سهگانة ویروس آنفلوانزا مطابق با انواع جدید و شایع همان سال تهیّه و تولید میشود. نقش اصلی در این مورد به سازمان بهداشت جهانی سپرده شده است. واكسن آنفلوانزا كاملاً بيخطر است، امّا در افرادي كه حسّاسيت به پروتئينهاي تخم مرغ دارند ميتواند حسّاسيتزا باشد.
واکسیناسیون سالانة آنفلوانزا برای این افراد توصیه میشود:
تزریق واکسن امكان ابتلا به بيماري آنفلوانزا را بهطور کلّی تا حدود شصت درصد كاهش میدهد. آثار مثبت واكسن تنها براي يك فصل (زمستان) باقي ميماند.

 دکتر علیمحمّد اصغری - متخصّص گوش، حلق، بيني و جرّاحي سر و گردن، فوق تخصّص جرّاحي گوش و قاعدة جمجمه
دکتر علیمحمّد اصغری - متخصّص گوش، حلق، بيني و جرّاحي سر و گردن، فوق تخصّص جرّاحي گوش و قاعدة جمجمه
تقريباً دو تا چهار نفر از هر هزار كودك در آمريكا ناشنوا يا سختشنوا به دنيا ميآيند. بنابراين كاهش شنوايي شايعترين ناتواني حين تولّد است. بسیاری از مطالعات نشان دادهاند كه تشخيص زودرس كاهش شنوایي در تكامل گفتار، زبان و تواناييهاي شناختي و روانی- اجتماعي اهمّيّت بسزایی دارد. اگر كاهش شنوایي سريع تشخيص داده شود (بهخصوص در اولين ماه زندگي)، درمان آن اغلب موفّقيّتآميز خواهد بود. با وجود پیشرفتهای جدید تشخیصی، حتّی در آمریکا هم هنوز يك كودك از هر چهار كودك متولّد شده با كاهش شنوایي شديد تا سنّ سه سالگي يا بيشتر تشخيص داده نميشود.
چه موقع شنوایي كودك بايد آزمايش شود؟
اولين فرصت برای ارزيابي شنوایي كودك در بيمارستان اندكي پس از تولّد است. اگر شنوایي كودك قبل از ترك بيمارستان بررسي نشد، توصيه ميشود كه اين غربالگري در اولين ماه زندگي انجام شود. در صورتي كه نتايج شنواییسنجی كاهش شنوایي را نشان دهد، در اسرع وقت ارزيابيهاي بيشتری را (ترجيحاً در عرض سه تا شش ماه اول زندگي) انجام دهيد.
آيا غربالگري شنوایي نوزادان ضروري است؟
در سالهاي اخير، سازمانهاي مختلف بهداشتی، برای مشخّص كردن اهمّيّت غربالگري تمام نوزادان از نظر كاهش شنوایي اقداماتي انجام دادهاند. اهمّیّت تشخیص زودرس ناشنوایی و کمشنوایی کودکان به لحاظ درمانی و بازتوانی بهموقع و پیشگیری از ناتوانیهای آنان ثابت شده است.
غربالگري شنوایي چگونه انجام ميشود؟
دو آزمون برای غربالگري كاهش شنوایي نوزادان و شيرخواران انجام ميشود كه شامل OAE و ABR است.
(OAE) Otoacoustic emissions شامل قرار دادن يك گوشي اسفنجي در مجرای گوش است كه پاسخ مناسب گوش به صدا را اندازهگيري ميكند. در کودکان با شنوایي طبیعی، يك «اكوي» قابل اندازهگيري هنگامي كه صدا از گوشي صادر ميشود، بايد توليد شود. اگر اكو ثبت نشود، ميتواند نشانة كاهش شنوایي باشد.
(ABR) Auditory brain stem response تست پيچدهتری است. گوشيها روي گوش قرار داده ميشوند و الكترودها روي سر و گوش گذاشته ميشوند. صدا از طريق گوشيها صادر ميشود و در عين حال نحوة پاسخ مغز كودك شما را به صدا اندازه ميگيرند.
اگر هر يك از تستهاي فوق كاهش شنوایي بالقوهای را تشخيص دهد، ارزيابي و پيگيري متخصّص گوش و حلق و بيني توصيه میشود.
علائم كاهش شنوایي در کودکان
كاهش شنوایي میتواند بعد از دوران نوزادی یا شیرخوارگی اتّفاق بيفتد. در اين موارد، والدين، پدربزرگها و مادربزرگها و ساير مراقبان كودك، اغلب اولين كساني هستند كه متوجّه غیر طبیعی بودن شنوایی کودک ميشوند. حتّي اگر شنوایي كودكتان در نوزادي بررسی شده باشد، در صورت داشتن علائم زير کودکتان نیاز به ارزیابی شنوایی خواهد داشت:
اگر كودك شما هر يك از علائم فوق را داشت، به پزشك خود گزارش دهيد.
در صورتي كه كودك كاهش شنوایي داشته باشد، چه اتّفاقي ميافتد؟
كاهش شنوایي در اطفال ميتواند گذرا يا دائم باشد. كاهش شنوایي کودک را باید برای ردّ مشكلات دیگري كه ميتواند كاهش شنوایي ايجاد كند (مثل عفونت گوش، واكس زياد گوش، مشكلات مادرزادي و يا كاهش شنوایي ژنتيكي)، پزشك ارزيابي کند. اگر مشخّص شود كه كاهش شنوایي كودك دائمی است، ممكن است به هدف تقويت صداهاي محیط برای كودكتان، سمعك توصيه شود. در بعضي موارد، جرّاحي گوش میتواند شنوایي را تا حدّ زيادي برگرداند. براي كساني كه انواعي از كاهش شنوایي عميق را دارند و از سمعك به اندازة كافي سود نميبرند، كاشت حلزون ممكن است در نظر گرفته شود. برخلاف سمعك، كاشت حلزون قسمتهاي آسيبديدة سيستم شنوایي را ميانبر زده، مستقيماً عصب شنوایي را تحريك ميكند و به كودك اجازه ميدهد صداها را بلندتر و واضحتر بشنود.
در صورتی که كودك شما کمشنواست، بايد مداخلات زودرس برای پيشگيري از تأخير گفتار را دنبال كنيد. مطالعات نشان دادهاند كه بازتواني شنوایي تا سنّ شش ماهگی از تأخير گفتار جلوگيري ميكند. ساير روشهای ارتباطی مثل لبخواني و كلام اشاره نيز ميتوانند در كنار سمعك يا كاشت حلزون يا به صورت مستقل استفاده شوند. در مواردی که بهطور مادرزادی مجرای گوش، پرده و استخوانچههای گوش میانی تشکیل نشده باشند (آترزی گوش)، به شرط آنکه ساختمانهای گوش داخلی وجود داشته باشند، قسمتهای فوق با عمل جرّاحی قابل بازسازی است.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
مردان وقتی که دچار توده، تورّم یا درد بیضه میشوند، ممکن است نگران باشند که شاید دچار سرطان بیضه شدهاند. در این نوشته، علائم سرطان بیضه و مشکلاتی که ممکن است در ناحیة بیضه علائمی ایجاد کنند، توضیح داده میشود.
بیضه چیست؟
بیضه یکی از ارگانهای تولید مثل در مردان است. هر مرد دارای دو بیضه است که داخل کیسة بیضه قرار دارند. کار بیضه تولید هورمون اصلی مردانه (تستوسترون) و سلولهای مولّد جنین (اسپرم) است. در داخل کیسة بیضه و در اطراف آن بخشهای دیگری مثل اپیدیدم در بالا و پشت بیضه و عروق خونی و مجرای منیبر (وازودفران) نیز وجود دارد.
علائم و نشانههای مشکلات بیضه چیست؟
شایعترین علائم مشکلات بیضه عبارتاند از: توده، تورّم و درد.
سرطان بیضه یکی از علل ایجاد این علائم است، امّا در اغلب موارد عامل این علائم مشکلات دیگری مثل عفونت، ضربه و سایر علل است.
علائم سرطان بیضه چیست؟
شایعترین علائم سرطان بیضه وجود تودة بدون درد در آن است. گاهی ممکن است بیضه کلاً بزرگ شود و تودة جداگانهای در آن لمس نشود. فرد ممکن است احساس سنگینی و درد خفیف در بیضه داشته باشد، امّا درد شدید نادر است.
علائم سرطان پیشرفتة بیضه معمولاً ناشی از انتشار سرطان از طریق عروق لنفاوی است و ممکن است منجر به درد شکم شود. در صورت انتشار سرطان به ریهها، سرفه و درد قفسة سینه نیز ممکن است ایجاد شود. بهندرت سرطان بیضه ممکن است به مغز برسد و منجر به سردرد یا اختلال هوشیاری شود.
چه عوامل دیگری باعث علائم مشابه در بیضه یا کیسة بیضه میشوند؟
همانطور که گفته شد، بهجز سرطان علل مهمّ دیگری هم ممکن است باعث علائم مشابه در بیضه یا کیسة بیضه شود که گاهی حتّی اورژانستر از سرطان بیضه باید درمان شود.
پیچخوردگی یا تورشن بیضه
بیضه نیز مانند هر بخش دیگر بدن دارای عروق خونی است که از طریق آنها تنفّس و تغذیه میکنند. عروق بیضه همراه با بخشهای دیگری مثل طناب منیبر (وازودفران)، بیضه را داخل کیسة بیضه به صورت آویزان نگه میدارد. گاهی اتّصالات بیضه به اطراف آن به گونهای است که بیضه به دلایل خاصّی میچرخد و این چرخش باعث چرخش عروق بیضه میشود. چرخش عروق بیضه میتواند منجر به بسته شدن آنها شود و در نتیجه اکسیژنرسانی و تغذیة بیضه دچار اختلال میشود. مثل هر قسمت دیگر وقتی اکسیژن به بیضه نرسد، بافت بیضه خراب میشود.
علائم پیچخوردگی بیضه چیست؟
درد شدید و تقریباً ناگهانی و بهتدریج تورّم و قرمزی در طیّ چند دقیقه تا چند ساعت مهمترین علامت پیچخوردگی بیضه است. گاهی درد شکم، تهوّع و استفراغ هم وجود دارد.
از آنجاکه پیچخوردگی بیضه یک اورژانس واقعی است و باید حداکثر طیّ شش ساعت مورد عمل جرّاحی قرار گیرد و مشکل رفع شود، فرد با چنین علائمی باید سریعاً به پزشک مراجعه کند و حتّی در صورت شکّ زیاد به پیچخوردگی تحت جرّاحی قرار گیرد.
صدمات فیزیکی بیضه
ضربه به بیضه میتواند منجر به درد همزمان در آن شود، امّا ممکن است به دلایلی مثل خونریزی تدریجی، درد و تورّم بهتدریج ایجاد شده و حتّی فرد عامل ضربه را از یاد برده باشد. بنابراین در صورت درد و تورّم در بیضه باید به فکر سابقة ضربه نیز بود.
عفونت
عفونت خود بیضه (ارکیت) یا بافتهای منیبر (اپیدیدم و وازودفران) نیز میتواند منجر به درد، تورّم و قرمزی در بیضه و کیسة بیضه شود. علائم دیگری مثل عفونت ادراری، درد زیر شکم و تب ممکن است وجود داشته باشد. مهمترین عامل عفونت بیضه اوریون است و ممکن است علائم آن نیز وجود داشته باشد.
هیدروسل
تجمّع مایع در اطراف بیضه را هیدروسل میگویند. هیدروسل علل مختلفی دارد و معمولاً باعث بزرگ شدن ظاهری بیضه و کیسة بیضه میشود و درد یا تودة مشخّصی ندارد.
واریکوسل
اختلال در وریدهای بیضه و تجمّع خون در آنها بهطور غیرطبیعی باعث احساس سنگینی و گاه درد بیضه میشود و در اطراف بیضه تورّم و تودهای که به کیسة حاوی کرم تشبیه میشود، به وجود میآورد.
کیست اپیدیدم (اسپرماتوسل)
کیست اپیدیدیم در واقع فضای حاوی مایع و اسپرم است که عموماً به صورت تودهای در بالای بیضه لمس میشود.
سنگهای کلیه و حالب
سنگهای ادراری به دلیل ارتباطات عصبی بین کلیه و حالب و بیضه ممکن است منجر به دردهای شدید و ناگهانی بیضه شوند. گاهی شخص فقط دچار درد بیضه میشود و هیچ علامت دیگری در رابطه با سنگ ادراری ندارد.
اطّلاعاتی در مورد سرطان بیضه
سرطان بیضه ممکن است در هر سنّی از نوزادی تا پیری بروز کند، امّا حدود پنجاه درصد موارد آن بین سنین بیست تا 34 سالگی ظاهر میشود. سرطان بیضه شایع نیست؛ یک در 270 مرد در طول زندگی دچار سرطان بیضه میشوند و حدوداً یک در پنج هزار مرد در اثر سرطان بیضه میمیرند.
سرطان بیضه ممکن است یک یا هر دو بیضه را مبتلا کند. سرطان بیضه اگر بهموقع تشخیص داده شود، معمولاً درمانشدنی است. پس تشخیص بهموقع آن بسیار مهم است. عوامل خاصّی احتمال سرطان بیضه را در مردان بالا میبرد که عبارتاند از:
چه باید کرد؟
گفته شده است که مردان بهتر است بهخصوص در سنین جوانی توجّه بیشتری به بیضة خود داشته باشند و هر چند وقت یکبار، حتّی در صورت فقدان علامت و مشکل خاص آن را معاینه کنند. در افرادی که خطر بالاتری برای ابتلا به سرطان دارند، این کار باید ماهانه انجام شود.
امّا چگونه؟
بهترین زمان برای معاینة بیضه، در محیط گرم بهخصوص حمّام است. باید بیضه بین انگشت شست و سایر انگشتان گرفته شود و بهآرامی همه جای آن لمس شود. لمس هر گونه برجستگی یا سفتی غیرعادّی مهم است. کلاً هر گونه تغییر در شکل، اندازه و قوام بیضه باید مهم در نظر گرفته شود.
البته همانطور که ذکر شد، بهجز بیضه بخشهای دیگری مثل اپیدیدم و عروق بیضه نیز در کیسة بیضه وجود دارند و بیماریهای دیگری نیز میتوانند علائم مشابهی ایجاد کنند که گاهی تشخیص آنها با معاینه برای پزشک متخصّص هم مشکل است و نیاز به بررسیهای تکمیلی مثل سونوگرافی و آزمایش دارند.
بنابراین در صورت شک به وجود مسئلة غیرعادی در بیضه حتماً به پزشک مراجعه کنید.

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
«صورتی فکر کنید و سبز زندگی کنید» بیان موارد و اقداماتی است که هدف آن کاهش احتمال ابتلا به سرطان پستان و بیماریهای متعاقب آن و نیز راهی برای کمک به بیماران مبتلا به این بیماری برای فراهم آوردن زندگی سالمتر و طولانیتر است. با ما در شمارههای بعدی مجلة هدیة مهر همراه باشید.
پیشگیری از سرطان با ورزش و فعّالیّت فیزیکی منظّم
محقّقان دریافتند بین تمرینهای ورزشی و پیشگیری از سرطان و همچنین جلوگیری از بازگشت آن ارتباط وجود دارد. انجام منظّم و مرتّب تمرینهای ورزشی به کاهش چربی بدن و بهبود تون عضلانی کمک میکند. مرکز تحقیقات سرطان آمریکا بیان میکند: یک سوم از پانصد و پنجاه هزار مرگهایی که در اثر سرطان هر ساله در ایالت متحدة امریکا رخ میدهد، به تغذیة ناسالم و انجام ناکافی فعّالیّتهای ورزشی وابسته است. کم کردن تمرینات ورزشی احتمال خطر سرطان پستان را بالا میبرد. نیازی به انجام ورزش حرفهای نیست، بلکه فقط تمرینات ورزشی خود را بهطور منظّم انجام دهید. این کار احتمال خطر سرطان پستان را کاهش میدهد و همچنین از بازگشت آن جلوگیری میکند.
گرفتن رژیم غذایی مناسب برای داشتن بدنی سالم
یک رژیم غذایی سالم، سرشار از میوهها و سبزیجاتی است که حاوی آنتی اکسیدان باشند. هر نوع نوشیدنی الکلی که فرد مصرف میکند، باعث افزایش گیرندههای هورمون استروژن در بدن میشود. پس نوشیدنیهای الکلی را ترک کنید.
آتش را خاموش کنید.
دود سیگار حاوی مواد سرطانزاست که میتواند باعث تجمّع رادیکالهای آزاد در اطراف سلولهای پستان شود. مطالعات نشان میدهد که مصرف سیگار عوامل خطر سرطان ریه و پستان را افزایش میدهد و این خطر در افرادی که در مواجهه با دود سیگار هستند (passive smoking )، چندین برابر افزایش مییابد. شواهد نشان میدهد که بین استعمال دخانیات و سرطان پستان ارتباط وجود دارد که این خود دلیلی محکم برای ترک سیگار است.
انجام ماموگرافی سالانه
انجام مرتّب آزمایشهای ماموگرافی در اغلب موارد باعث میشود تا سرطان پستان زودتر از زمانی که خود شما آن را احساس میکنید مشخّص شود. اگر سرطان پست زودهنگام تشخیص داده شود، بهندرت منجر به مرگ خواهد شد. تحقیقات علمی نشان میدهد که با انجام آزمایش ماموگرافی، مرگومیر ناشی از سرطان سینه 30 تا 45 درصد کاهش مییابد.
امروزه آزمایش ماموگرافی باید در همة زنان در یک فاصلة سنّی خاص انجام شود. اگر خانمی هیچ عامل خطری برای سرطان پستان نداشته باشد، باید اولین ماموگرافی را در سنّ 35 سالگی انجام دهد و از سنّ چهل تا پنجاه سالگی، هر یک تا سه سال یکبار آن را تکرار کند. از سنّ پنجاه سالگی به بالا هم سالانه یک ماموگرافی توصیه میشود. زنان پرخطر و کسانی که آزمایش مثبت ژن مستعدکنندة سرطان سینه دارند (BRCA1, BRCA2)، باید با پزشک مشورت کنند و ماموگرافی سالانه را از سنّ 25 سالگی شروع کنند. بهطور کلّی ماموگرافی برای افراد زیر انجام میشود:
- زنانی که برای آزمایش سلامتی (غربالگری سرطان پستان) مراجعه کردهاند.
- زنانی که متوجّه یک وضعیت غیرعادی (توده و ... ) یا علائم بیماری در پستان خود شدهاند.
- زنانی که پس از عمل پستان در آزمایشهای سالانه شرکت میکنند.
بیسفنول A (BPA )
BPA یک مادة شیمیایی است که در بسیاری از مواد پلاستیکی سخت از جمله پوشش داخلی قوطیهای کنسروی و به احتمال زیاد در بسیاری از تولیدات پلاستیکی یافت میشود. این مادة شیمیایی یک تجزیهکنندة هورمون است. تجزیهکنندة هورمون میتواند روی چگونگی عمل هورمون استروژن و اعمال دیگر هورمونها در بدن از طریق تحریک و یا شبیهسازی آنها تأثیر بگذارد.
استروژن سبب میشود سرطانهای پستانی که از نوع ER مثبت هستند (یعنی گیرندة استروژنی دارند)، گسترش و رشد پیدا کنند. امّا خواه ناخواه هر فردی در معرض مقدار کمی از این مادة شیمیایی (BPA ) قرار دارد، چون این ماده هر روزه به مقدار فراوان تولید میشود.
حال چگونه میتوانیم میزان این مادة شیمیایی را در اطرافمان کاهش دهیم؟

 دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
دکتر طاهره زارع یوسفی - متخصّص زنان و زایمان
پارگی کیسة آب در دوران بارداری یکی از شایعترین اختلالاتی است که ممکن است هر مادر بارداری آن را تجربه کند. بسیاری از زنان بر این باورند که پارگی کیسة آب تنها در ماههای پایان بارداری، یعنی زمانی که جنین به بزرگترین شرایط جسمانی خود رسیده اتّفاق میافتد، امّا واقعیت این است که پارگی کیسة آب در رحم دلایل مختلفی دارد که ممکن است برخی از آنها مانند عفونت در ماههای اولیة بارداری موجب پاره شدن کیسة آب جنین شود. 70 درصد علل پارگی کیسة آب ناشناخته است.عوارض ناشی از پارگی کیسة آب اگرچه در بسیاری از موارد قابل کنترل و درمان است امّا ممکن است در مواردی خطراتی جبراننشدنی برای جنین و مادر به همراه داشته باشد.
از کیسة آب چه میدانید؟
همزمان با اولین هفتة بارداری -که جنین داخل رحم شکل میگیرد- کیسهای پر از آب (کیسة آمنیوتیک) به دور جنین شکل میگیرد که وجود آن برای ادامة حیات جنین بسیار اهمّیّت دارد. در حقیقت جنین درون آبی (مایع آمنیون) که در این کیسه وجود دارد، شناور است. وجود مایع آمنیون در کیسة آمنیوتیک اطراف جنین، بستری را فراهم میکند که برای تکامل و رشد جنین ضروری است. وجود این مایع، فضایی فیزیکی را به منظور شکلگیری طبیعی اسکلت جنین فراهم میکند و سبب تسهیل تکامل و بلوغ طبیعی ریة جنین شده، مانع از اعمال فشار بر اندامهای جنین و بند ناف میشود.
درصورتیکه جنین در این کیسه تحت فشار قرار بگیرد یا میزان آب موجود در این کیسه کاهش پیدا کند، جنین دچار عوارض و اختلالاتی میشود که گاهی ممکن است برای او خطر مرگ را نیز به همراه داشته باشد، چراکه این مایع علاوه بر اینکه شرایط حیات جنین را داخل رحم فراهم میکند، مانع از آسیب دیدن و ضربه خوردن به جنین میشود.
عوارض ناشی از پارگی کیسة آب برای جنین
عفونت خون یا سپسیس، عفونت پردههای جنینی و زایمان زودرس ازجمله عوارضی است که با پارگی کیسة آب، سلامت و تندرستی جنین را تحت تأثیر قرار میدهد. گاهی پارگی زودرس پردهها سبب تولّد نوزاد نارس و ایجاد سندرم زجر تنفّسی در نوزاد میشود. از دیگر عوارض پارگی پردههای جنینی، بیرونزدگی بند ناف از واژن است که یکی از اورژانسهای مامایی محسوب میشود. یک خانم باردار به محض مشاهدة کوچکترین نشانه از پارگی کیسة آب باید به ماما یا پزشک متخصّص زنانخود مراجعه کند.
گاهی ممکن است پارگی کیسةآب واضح نبوده یا نشانههایش برای افراد معمولی قابل درک نباشد؛ از این رو بهتر است خانم باردار در طول دوران بارداری برای بررسی سلامت کیسة آب و جنین خود با ماما یا پزشک متخصّص زنان در ارتباط باشد.
عفونت، رایجترین عامل پارگی کیسة آب
علّت اصلی پارگی زودرس پردهها مشخّص نیست،در واقع 70% علت پارگی کیسة آب ناشناخته استامّا از علل شناخته شدة آن میتوان به موارد زیر اشاره کرد:
عفونتهای مادر یکی از شایعترین و رایجترین عوامل پاره شدن کیسة آب است. این عفونت درصورتیکه وارد خون شود، با افزایش میزان حرارت در ناحیة رحم همراه خواهد بود و در نهایت موجب پاره شدن کیسة آب مادر میشود. از طرفی ضربه خوردنیا زمین خوردن مادر، تصادف، اختلالها و ناهنجاریهای موجود در رحم (رحم تک شاخ یا دو شاخ)، کوتاهی دهانة رحم، حاملگی چند قلویی، جرّاحی قبلی بر روی دهانة رحم، سابقة پارگی زودرس کیسة آب در بارداری قبلی، اعتیاد به سیگار و کمبودهای تغذیهای مانند کمبود ویتامین C و مس نیز ممکن است موجب پاره شدن کیسة آب شود. همچنین ابتلای مادر به برخی از بیماریها مانند فشارخون و دیابت نیز ممکن است با افزایش میزان مایع درون کیسة آب مادر همراه باشد و در نهایت موجب پاره شدن کیسة آب شود.
تشخیص پارگی کیسة آب
تشخیص پارگی زودرس کیسة آب بر اساسشرح حال، خارج شدن مایع از واژن واثبات وجود مایع آمنیوتیک در واژن است.در خانمهای بارداری که وارد مرحلة زایمان نشدهاند، به دلیل خطر عفونت، معاینهاز طریق واژن انجام نمیشود. معاینه با یک اسپکولوم استریل ممکن است تجمّع مایع در واژن رانشان دهد. مشاهدة مستقیم نشت مایع از دهانة گردنة رحم نیز تشخیصپارگی پردههارا تأیید میکند.
با انجام این اقدامات نیز میتوان تشخیص رااثبات کرد:
بعد از پارگی کیسة آب
اگر کیسة آب مادر قبل از چهار ماهگی دچار پارگی شود، به دلیل کامل نشدن کودک و ناتوانی او خطرات زیادی مادر و جنین را تهدید میکند. در این حالت نگهداری و زنده نگه داشتن جنین بسیار دشوار است و مادر حتماً باید تحت نظارت پزشک قرار بگیرد و بستری شود. اغلب در این موقعیت به دلیل کاهش شدید مایع آمنیوتیک خطراتی که جنین را تهدید میکند، احتمال خاتمه دادن به بارداری زیاد میشود. امّا در مواقعی که پارگی کیسة آب در ماههای پایانی اتّفاق بیفتد، با مراجعه به پزشک و انجام مراقبتهای ویژه و استراحت مطلق مادر، احتمال تشکیل مجدّد مایع درون کیسة آب وجود دارد؛ به شرط آنکه مادر تحت مراقبت متخصّص زنان قرار بگیرد و حرارت بدن و ضربان قلب جنین بهطور مرتّب بررسی شود.
درمان بر اساس سنّ حاملگی
 مرضیه ندیمی - کارشناس ارشد روانشناسی
مرضیه ندیمی - کارشناس ارشد روانشناسی
گاهي والدينِ بسيار آرام و خونسرد از قلدري و برخي رفتارهاي فرزند خود بسيار تعجّب ميکنند. چنين والديني اغلب تصوّر ميکنند که فرزندشان نميتواند با همسالان خود کنار بيايد و راههاي برقراري ارتباط صحيح با بچّههاي ديگر را بلد نيست، به عنوان مثال فرزند آنها در واکنش به نزديک شدن يک کودک ديگر جيغ ميکشد، موهايش را ميکشد، او را هل ميدهد و يا ميزند. اين رفتارها براي والديني که نحوة صحيح برخورد با وي را نميدانند، بسيار نگرانکننده است.
همة کودکان تا حدّي در دوران رشد و تکامل خود نسبت به ديگران رفتارهاي تهاجمي بروز ميدهند.
کودکي که چشم خرس عروسکياش را درميآورد، ميخواهد همين کار را با کودک ديگري بکند! کودکان نميدانند قدرت خود را چگونه بايد کنترل کنند و حتّي با آن چه کنند. آنها توان درک «علّت و معلول» و توان درک «درد» ديگران را ندارند. به همين دليل يک کودک قلدر ممکن است ناگهان به سمت کودک ديگري حملهور شود و به بهانة گرفتن اسباببازياش توسّط او، هلش بدهد يا او را بزند. کودکان در سنين پايين نميدانند که چگونه عصبانيت خود را نشان دهند و چون نميتوانند حرف بزنند، از توانايي فيزيکي براي نشان دادن عصبانيت خود استفاده ميکنند.
به علاوه بايد به خاطر داشت که هر کودکي سرشت خاصّي دارد. بعضي کودکان آرام و ساکت مينشينند و برخي پرتحرّکتر و فعّالتر هستند و همين بچّهها هم بيشتر به تهاجم به ساير کودکان گرايش دارند. در طول زمان کودک ياد ميگيرد که خودش را کنترل کند و همبازي خوبي براي ساير بچّهها باشد. والدين ميتوانند کودک فعّال خود را مديريت کنند و مهارتهاي مورد نيازش را به وي آموزش دهند. اين نکتهها شايد به بسياري از والدين کمک کند که بتوانند کودک خود را در مواقع قلدري بهتر مديريت و کنترل کنند:
به یاد داشته باشيد که فراگيري مهارتهاي اجتماعي زمان زيادي ميبرد و صبوري، درک و هدايت شما، به کودک کمک ميکند تا اين مسير را بهتر و سريعتر طي کند.

 دکتر بهرام دربندی - فوق تخصّص بیماریهای خون و سرطان کودکان
دکتر بهرام دربندی - فوق تخصّص بیماریهای خون و سرطان کودکان
17 آوريل (28 فروردین) در تقويم بينالمللي به عنوان روز جهاني هموفيلي شناخته ميشود. اين روز به افتخار روز تولّد فرانك اشنابل، يكي از بنيانگذاران فدراسیون بینالمللی هموفيلي نامگذاري شده است. همه ساله در این روز در بسياري از نقاط دنيا مراسمي را به همين منظور و در اهمّيّت شناخت بيماري هموفيلي برگزار ميكنند. ما نيز اين مناسبت را بهانهاي قرار داديم تا مطالبي را دربارة اين بيماري در اين شماره به چاپ برسانيم.
هموفيلي شايعترين اختلال خونريزيدهندة مربوط به كمبود فاكتورهاي انعقادي است كه تقريباً يك تولّد از هر پنج هزار مورد تولّد نوزاد پسر را مبتلا ميكند. تخمين زده ميشود كه در دنيا حدود چهارصد هزار نفر مبتلا به هموفيلي باشند. این بیماری بر اساس كمبود نوع فاكتور انعقادي، به دو نوع هموفيليA و هموفيليB تقسيم ميشود كه البته هموفيلي A به مراتب شايعتر است. به دليل نوع توارث ژنتيكي، اين بيماري بيشتر جنس پسر را مبتلا ميكند.
علائم باليني
اين شيرخواران، بهخصوص در انواع شديد بيماري دچار خونريزيهاي خودبهخودي در مفاصل بدن مخصوصاً در مفاصل مچ پا، زانو و آرنج ميشوند. البته كبودي و خونمردگي به دنبال ضربات خفيف در قسمتهاي ديگر بدن، خونريزي طولانيمدّت پس از انجام ختنه و حتّي تزريق واكسنهاي عضلاني ناشايع نيستند. از آنجاكه اين بيماري ارثي است، افراد ديگري نيز ممكن است در خانواده مبتلا به اين بيماري بوده باشند كه در تشخيص زودهنگام موارد جديد ميتواند كمككننده باشد، البته موارد جهشهاي جديد بيماري نيز ممكن است اتّفاق بيفتد.
اقدامات تشخيصي
در صورت مواجهه با خونريزيهاي غيرمعمول و يا خونمردگي و تورّم در مفاصل و عضلات بدن اقدامات تشخيصي اوليه براي بيمار انجام ميشود كه عبارتاند از: شمارش پلاكت، زمان خونروش (BT)، زمان پروترومبين (PT) و زمان ترومبوپلاستين فعّالشده .(APTT)از بين آزمايشهای ذكرشده در بيماري هموفيلي تنها APTT طولانيتر از حدّ معمول است. در مواجهه با اين حالت و پس از انجام آزمايشي به نام آزمون اختلاطي (mixing study) براي تأیيد بيماري هموفيلي، بايد سطح فاكتور انعقادي مربوطه اندازهگيري شود كه در هموفيلي A سطح فاكتور 8 و در هموفيلي B سطح فاكتور 9 پايينتر از حدّ طبيعي هستند. همچنين برحسب ميزان پايين بودن سطوح این فاکتورها شدّت علائم بالینی در بیماران نیز متفاوت است، به این معنی که هر چقدر میزان فاکتور انعقادی در بدن کمتر باشد، علائم بالینی شدیدتری ایجاد میشود.
اقدامات درمانی
بیماران هموفیل نیاز به درمانی فراگیر و همهجانبه با مشارکت گروهها و تخصّصهای مختلف پزشکی و پیراپزشکی دارند. همچنین لازم است اعضای خانوادة بیماران نیز اطّلاعات کافی را دربارة این بیماری کسب کنند.
اهداف درمانی
مهمترین هدف درمان پیشگیری از خونریزی است ولی در صورت بروز خونریزی باید هرچه زودتر نسبت به بند آوردن آن اقدام کرد. بنابراین اگر بیماران هموفیلی نیاز به اعمال جرّاحی مثل ختنه داشته باشند، باید قبل از عمل با تزریق فاکتور انعقادی از خونریزی به هنگام عمل جرّاحی جلوگیری شود. همچنین این بیماران از مصرف داروهای مختلکنندة سیستم انعقادی مثل آسپرین و داروهای ضدّ التهابی غیراستروئیدی منع میشوند. تزریقات داخل ماهیچهای نباید در این بیماران صورت بگیرد.
فاکتورهای انعقادی جایگزین و داروهای جانبی
به هنگام بروز خونریزی و یا نیاز به پیشگیری از خونریزیهای ناشی از اعمال جرّاحی، از فاکتورهای انعقادی -که به روش مصنوعی تهیّه شده و یا از پلاسمای افراد طبیعی استخراج شده باشد- استفاده میشود که مقادیر مورد نیاز، بر اساس وزن بیمار و محلّ خونریزی یا نوع عمل جرّاحی تعیین میشود. همچنین برای کمک به انعقاد از داروهایی که روند فیبرینولیز را کند میکنند مثل Tranexamic acid و Aminocaproic acid استفاده میکنند. داروی دیگری که فقط در هموفیلی A میتواند از طریق آزادسازی ذخایر فاکتور 8 نقش درمانی داشته باشد، دسموپرسین است که به همین منظور در بعضی موارد کاربرد دارد.
درمانهای جانبی
با استفاده از آتل یا گچگیری باید مفصلی را که دچار خونریزی شده است، در وضیعت استراحت قرار دهیم. کمپرس سرد با استفاده از کیسة یخ پیچیده در حوله به مدّت بیست دقیقه، هر چهار تا شش ساعت نیز در کاهش خونریزی کمککننده است. همچنین فشار موضعی و بالا نگه داشتن اندام مبتلا نیز میتواند در کاهش خونریزی مؤثّر باشد.
درمان در خانه
به بسیاری از خانوادهها میتوان دربارة علائم اولیة خونریزی آموزشهای لازم را ارائه داد تا در صورت بروز آنها به پزشک مراجعه کنند. همچنین بعضی از خانوادهها نیز اقدامات اولیة درمانی ازجمله کمپرس سرد و یا حتّی تزریق فاکتورهای انعقادی را یاد میگیرند تا اقدامات درمانی را در منزل انجام دهند. درمان در منزل به راحتی بیمار و همکاری وی در پذیرفتن اقدامات درمانی بسیار کمک میکند، بنابراین بهجز خونریزیهای شدید، در بقیة موارد میتوان بیمار را در منزل درمان کرد.
مشاورة ژنتیک
در صورتی که مادری ناقل هموفیلی باشد، احتمال دارد در پنجاه درصد موارد نوزاد پسر وی مبتلا به هموفیلی باشد. میتوان با نمونهبرداری از کوریونهای ویلوسی در هفتة ده تا یازده بارداری این نوزاد را شناسایی کرد. برای زایمان این نوزادان نباید از گیره (فورسپس) و واکیوم (مکش) استفاده کرد. همچنین نمونهگیری از خون سر جنین نیز ممنوع است. مادرانی که میزان فاکتور انعقادی آنها پایین باشد، قبل از زایمان و سزارین باید فاکتور انعقادی مربوطه را دریافت کنند.
واکسیناسیون
واکسیناسیون بیماران هموفیل همواره به روش زیر جلدی انجام میشود و از تزریق داخل عضلانی واکسنها باید خودداری کرد. اگر این بیماران مبتلا به ویروس HIV شوند، واکسنهای ویروسی زنده مثل واکسن خوراکی فلج اطفال یا واکسن سرخجه، سرخک و اوریون را نباید به آنان تزریق کرد و در مقابل واکسن پنوموکوک و همچنین واکسن سالانة آنفلوانزا به آنان تزریق میشود.
مراقبتهای دهان و دندان
رعایت بهداشت دهان و دندان با مسواک زدن (حداقل روزی دو بار)، استفاده از خمیر دندانهای حاوی فلوراید، نخ و برس میاندندانی و دهانشویه الزامی است. قبل از اقدامات دندانپزشکی نیز بهخصوص در انواع شدید بیماری، جایگزینی فاکتورهای انعقادی و استفاده از داروهای ضدّ فیبرینولیز توصیه میشود.
ورزش و هموفیلی
ورزش میتواند با نیرومندسازی عضلات بدن و همچنین افزایش اعتماد به نفس بیماران، در افزایش کیفیت مطلوب زندگی آنان مؤثّر باشد. البته بهتر است از ورزشهایی که احتمال تماس جسمی در آنها بالاست، مثل فوتبال، راگبی، کشتی و بوکس اجتناب شود. در مقابل ورزشهایی مثل شنا، گلف و حتّی دوچرخهسواری در صورت استفاده از وسایل محافظتی لازم و مناسب است.
در نهایت باید متذکّر شد که بسیاری از بیماران هموفیل توانایی انجام امور معمول زندگی خویش را دارند و بنابراین باید به انجام فعّالیّتهای سازنده، تفریح در خانه و محلّ کار تشویق شوند. لازم است روحیه و تفکّر مثبت را در این بیماران تقویت کرد و این اطمینان را در آنان ایجاد کرد که با وجود داشتن بیماری مزمن میتوانند به گونهای موفّقیّتآمیز در جامعه زندگی کنند.
 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
سرخجه یکی از بیماریهای تنفّسي و ویروسی شایع در کودکان است. این بیماری سرخك آلماني يا سرخك سهروزه نيز نامیده میشود، زيرا تب بيماري بعد از سه روز قطع ميشود. این بیماری نسبتاً خفيف امّا مسري است. شیوع سرخجه در زمستان و بهار افزایش مییابد. ویروس از طریق تماس تنفّسی با ترشّحات بینی و گلوی افراد آلوده منتقل میشود و در بدن تکثیر پیدا میکند و از طریق قطرههای آب دهان حین تماس مستقیم با بیماران میتواند انتقال یابد.
شیرخواران معمولاً تا شش ماهگی مبتلا نمیشوند (به علّت انتقال ایمنی غیرفعّال ضدّ ویروس سرخجه از مادر که ناشی از ابتلای قبلی مادر در هر زمان است)، ولی پس از آن در هر سنّی امکان ابتلا وجود دارد که این احتمال در سنّ پنج تا چهارده سالگی بیشتر است.
علائم
اولين علامت، بروز بثورات جلدی است كه ابتدا در صورت، گردن و بعد در تمام بدن پديدار ميشوند. دانههاي سرخجه ممكن است به شكل لکّههایی به رنگ صورتي يا قرمز كمرنگ به نظر آيند كه بعداً ميتوانند با هم تركيب شده، شبيه به يك لكّة بزرگتر شوند. بهطور معمول اين علائم دو تا سه روز طول ميکشد. ساير علائم ممكن است به صورت تب خفيف، گرفتگي يا آبريزش بيني، قرمزي و التهاب چشمها باشند. بيشتر بچّههاي مبتلا به سرخجه بهطور كامل و بدون عارضه بهبود مييابند. افراد بالغي كه سرخجه ميگيرند، بهندرت ممكن است دچار عوارضي مثل التهاب مفاصل و التهاب مغز شوند.
سرخجه براي كودكان و نوجوانان بيماري خطرناكي نيست، امّا اگر خانم بارداری قبلاً به سرخجه مبتلا نشده باشد، واکسن آن را هم نزده باشد و در سه ماهة اول دوران بارداری دچار عفونت شود، این ویروس میتواند از راه جفت به جنین برسد و سبب مرگ داخل رحمی شود.
سنّ بارداری در هنگام ابتلا مهم است. آلودگي مادر با ويروس سرخجه در هشت هفتة اول حاملگي در 85 درصد (50 تا 80 درصد) موارد میتواند منجر به آلودگي جنين شود. میزان خطر با افزايش سنّ حاملگی كاهش مييابد. بنابراین احتمال ابتلا به این بیماری در ماههای آخر بارداری بسیار ضعیفتر از ماههای نخست آن است. نود درصد نوزادان مادرانی که در سه ماهة اول حاملگی به سرخجه مبتلا شدهاند، دچار "سندرم سرخجة جنینی" میشوند. سرخجة مادرزادی میتواند یک عارضة کشنده باشد.
اختلالات شايع در نتيجة ابتلا به سرخجه عبارتاند از:
«اختلال رشد و ميكروسفالي»، «اختلال شنوايي»، «کاتاراکت يا آب مرواريد»، «گلوكوم»، «كوريورتينيت»، «ميكروفتالمي»، «استرابیسم یا انحراف چشم» و «اختلالات قلبي و مغزي». همچنين، نوزاد ممكن است مبتلا به «كمخوني و ترومبوسيتوپني»، «هپاتواسپلنومگالي» و «هيپربيليروبينمي مستقيم» شود. در سه ماهة دوم دوران بارداری این میزان ده تا بیست درصد است و در سه ماهة سوم ابتلا باز هم کمتر است. پس اگر جنین در سه ماهة اول دوران جنینی مبتلا شود، چون در این دوران اعضای جنین در حال شکل گرفتن هستند، میتواند موجب ناهنجاریهای مختلف جنینی شود و نوزاد پس از تولّد دچار ناهنجاریهای قلبی همچون ارتباط بین سرخرگ ششی و آئورت، نقص دیوارة بین بطنی یا بین دهلیزی در قلب، مشکلات کبدی مانند بزرگی همزمان کبد و طحال، یرقان، نقایص استخوانی، عارضة چشم (آب مروارید و آب سیاه)، عارضة گوش (کری) و خونی (خونریزی پوست) شود و بالاخره ویروس میتواند مستقیماً اعصاب مرکزی را مبتلا و پس از تولّد نوزاد را دچار عقبافتادگی مغزی و گاهی تشنّج کند.
دوقلوهايي كه در دوران حاملگي تحت تأثير آلودگي ويروسي مادر قرار گرفتهاند، معمولاً هر دو مبتلا میشوند. البته موارد استثنا نيز وجود داشته است. نوزادان مبتلا تا مدّتها (شش تا هشت ماه) ویروس را در بدن خود نگه میدارند و انتشار میدهند.
اگر خانم بارداری در سه ماهة اول بارداری با بیمار مبتلا به سرخجه تماس پیدا کند و از ابتلای خود به سرخجه در گذشته اطّلاعی نداشته و واکسن سرخجه هم به او تزریق نشده باشد، باید از او آزمایش خون از نظر پادتن سرخجه و عیار آن انجام شود. اگر پادتن به حدّ کافی در خون بود، جای نگرانی نیست، ولی اگر آثاری از پادتن نباشد و یا عیار آن کم باشد، امکان ابتلای به سرخجه وجود دارد. حال اگر از نظر بالینی، مبتلا به بیماری سرخجه شد یا اینکه در آزمایش خون مجدّد چند هفتة بعد، عیار پادتن سرخجه افزایش قابل توجّهی پیدا کرد، امکان ناهنجاری در جنین وجود دارد و میتوان خاتمه دادن به حاملگی را در نظر داشت.
بررسیهای انجامشده در ايران نشان داده است که در حدود نود درصد دختران ايراني قبل از ازدواج مبتلا به سرخجه شدهاند و در خون آنان پادتن ضدّ سرخچه وجود دارد.
با بهبود وضع زندگي، بهداشت و تزريق واکسن، ابتلا به سرخجه در دوران کودکي کاهش مييابد و مصونيت دختران قبل از ازدواج کمتر ميشود. به همین دلیل زنان باردار ميتوانند بهتدريج مستعدّ ابتلا به سرخجه شوند. با این حال بهترين راه پيشگيري از اين آلودگي ويروسي، واكسينه كردن دختران در برابر سرخجه قبل از ازدواج يا قبل از بیست سالگي است. به علّت اينكه براي ايمنيبخشی، ويروسهاي زنده مورد استفاده قرار ميگيرند، واكسيناسيون نميتواند ضمن حاملگي يا يكي دو ماه قبل از حاملگي انجام شود و چنانچه واکسیناسیون بر ضدّ سرخجه تصادفاً انجام شده باشد، احتمال آلودگي جنين در این حالت تا ده درصد موارد دیده شده است.
راه ديگر، انجام آزمايش خون و كنترل ميزان پادتن ضدّ سرخجه است كه اگر آلودگي در سالهاي قبل اتّفاق افتاده باشد، ايمني طبيعي به وجود آمده است كه با عیار بالاي پادتن در خون مشخّص ميشود و واکسیناسیون جديد ضرورت نخواهد داشت. بنابراين بهتر است قبل از ازدواج آزمايش سرمی آمادگي ابتلا به سرخجه انجام شود و در صورت حسّاسيت واکسیناسیون صورت گیرد. پس در حین بارداری نباید واکسیناسیون را انجام داد و حداقل فاصلة لازم با زمان حامله شدن باید سه ماه پس از آن باشد.
در صورتی که زن بارداری با بیمار مبتلا به سرخجه تماس پیدا کند، اگر پیش از آن واکسینه شده یا مبتلا شده باشد، به اقدام خاصّی نیاز ندارد. ولی در صورتی که بعد از تماس معلوم شود که پادتن سرخجه در سرم زن باردار موجود نیست، باید او را به مدّت یک ماه از نظر بروز تب، بثورات جلدی و لنفادنوپاتی تحت نظر قرار داد و در صورت بروز علائم سرخجه، باید به فاصلة دو هفته بعد از ظهور علائم بررسی پادتن صورت گیرد.
در صورتی که بعد از تماس زن باردار با بیمار مبتلا به سرخجه، مشخّص شود که پادتن سرخجه در بدن او موجود نیست و طیّ چند هفته بعد نیز علائم سرخجه در او ظاهر نشود، لازم است شش تا هشت هفتة بعد از تماس، دوباره آنتی بادی سرخجه در سرم بررسی شود و در صورت مثبت بودن جواب، احتمال آلودگی جنین باید در نظر گرفته شود. در این گونه موارد، در کشورهایی که قوانین آنها اجازه میدهد، سقط جنین مانعی ندارد.
نکات مهم
|
|
واکسن سرخجه برای همه خوب است، به جز افراد زیر:
کسانی که سرطان دارند؛ در حال حاضر کورتیکوستروئید مصرف میکنند؛ شیمیدرمانی میشوند؛ تحت اشعّهدرمانی هستند؛ بیماری حادّ تبداری دارند یا سیستم ایمنیشان به هر دلیلی ضعیف است.
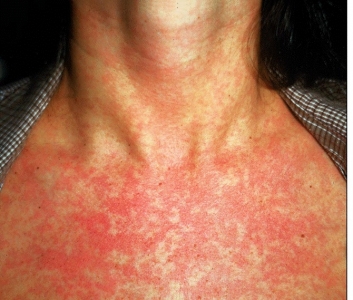
 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
خواب نقش بسیار مهمّی در بازسازی و ترمیم بدن به عهده دارد. وقتی که میخوابیم مواد مغذّی جذب بافتهای بدن و مغز میشوند. کودکان وقتی که میخوابند رشد میکنند؛ وقتی فردی دچار بیخوابی میشود، عملکرد روزانه و توانایی یادگیریاش، بسیار در معرض خطر قرار میگیرد. فردی که به اندازة کافی نمیخوابد یا مدام از خواب میپرد، اغلب کمتوجّه است و در یادآوری یا فکر کردن در مورد مسائل، مشکل دارد و احتمالاً بیقرار است. وقتی مشکل حسّاسیّت مفرط حسّی در میان باشد، اوضاع از این بدتر هم میشود. در این شرایط کودک با کوچکترین تماس، صدا و تحریک حسّی آشفته میشود.
مشکلات خواب در کودکان
مشکلات خواب در کودکانی که در تنظیم خلق و سطح فعّالیّت مشکل دارند یا در کودکانی که در یکپارچهسازی حسّی دچار مشکل هستند، متداول است. همچنین اختلالات خواب در حدود ده تا دوازده ماهگی به اوج میرسد. این دوره مصادف با زمانی است که اضطراب جدایی برای اولین بار ظاهر میشود. در حدود نه تا بیست و چهار ماهگی بسیاری از کودکان بیقرارند و نسبت به تحریکات حسّی بسیار حسّاس هستند. میتوانند بهتنهایی به خواب روند امّا ممکن است بهطور مکرّر در طول شب بیدار شوند. بین دو تا سه سالگی ترسهای کودکان شروع میشود (هیولا در کمد، طوفان) و ممکن است موجب ترسهای شبانه شود که مکرّراً کودک را از خواب بیدار میکند. همین طور که کودکان بزرگتر میشوند و به سنین مدرسه میرسند، اضطرابهای گوناگونی، آنها را در طول شب بیدار نگه میدارد و باعث میشود آنها مدام در رختخواب غلت بزنند تا اینکه بالاخره به خواب بروند.
نوزادان
در سنین هفت تا نه ماهگی مشکلات خواب ممکن است به این دلیل رخ دهد که کودک نیاز شدیدی به تحریک حرکتی دارد. مراقبان اغلب گزارش میدهند که تنها روش خواباندن کودک این است که او را به مدّت طولانی تکان دهند. برخی از والدین، کودک را در تاب بچّه میگذارند یا اینکه او را سوار ماشین میکنند و مدّت زیادی رانندگی میکنند تا حرکت باعث خوابیدن کودک شود. بعضی از نوزادان با صداهای آرام و یکنواخت مثل صدای پنکه، به خواب میروند. در سن ده تا دوازده ماهگی، به نظر میرسد که اضطراب جدایی با اختلال خواب ترکیب میشود. والدین اغلب گزارش میکنند که کودکشان بسیار به آنها میچسبد و فقط زمانی میخوابد که در آغوش پدر و مادرش باشد. بعضی دیگر از مادران پی میبرند که شیر دادن میتواند کودک آنها را بخواباند امّا بعد، آنها در بیرون آوردن نوک سینه از دهان کودک مشکل پیدا میکنند.
کودکان نوپا
در حدود سیزده تا هجده ماهگی، بسیاری از کودکانی که دچار مشکلات خواب هستند، نیاز شدیدی به تحریک حرکتی نشان میدهند. نیاز شدید کودک به حرکت باعث افزایش برانگیختگی او میشود که خوابیدن را برای او دشوار میکند. این مشکل ممکن است در کودکانی که عادت دارند برای بازی در خانه از سروکلّة پدر و مادرشان بالا بروند، تشدید شود. بسیاری از والدین بیان میکنند که کودکشان تنها در صورتی میتواند بخوابد که صداهای محیطی حذف شود و به جای آن، صداهای ملایم و یکنواختی مانند صدای پنکة سقفی یا صداهای پسزمینهای در محیط وجود داشته باشد. اضطراب جدایی نیز ممکن است در این سن عامل مهمّی در ایجاد مشکلات خواب باشد.
در حدود نوزده تا 24 ماهگی به خواب رفتن کمتر مشکل ایجاد میکند، با این حال، بیدار شدن در طول شب همچنان مشکلساز است. بسیاری از کودکانی که در طول شب بیدار میشوند، بهشدّت خواستار آن هستند که والدین، آنها را بغل کنند و تکان دهند و در سراسر شب بیقرار به نظر میرسند. اشتباه رایجی که والدین مرتکب میشوند، این است که کودک را از تختش بیرون میآورند و به او اجازه میدهند که بازی کند و یا در اطراف بچرخد. این کار باعث میشود که کودک تصوّر کند میتواند شبها هم به جای خوابیدن بازی کند.
کودکان پیشدبستانی و دبستانی
مشکلات خواب در کودکان بزرگتر معمولاً پایدار است. مشکلات مربوط به حسّاسیّت مفرط حسّی، مخصوصاً حسّاسیّت نسبت به لمس و صدا میتواند باعث شود که کودک در خوابیدن دچار مشکل شود. بسیاری از کودکان دبستانی با فعّالیّتهای حرکتی دچار بیشبرانگیختگی میشوند. با این حال مشکلات خواب در میان کودکانی که بعد از ظهر بازی رایانهای یا ویدئویی میکنند نیز رواج دارد. تحریکهای دیداری ناشی از این بازیها، برانگیختگی را به میزان زیادی افزایش میدهد و خوابیدن را سخت میکند. به همین ترتیب، نشستن در جلوی رایانه یا تلویزیون بدون هیچ فعّالیّت حرکتی برای مدّت طولانی، باعث میشود که بدن نتواند انرژی خود را تخلیه کند.
کودکان در سنین مدرسه اضطرابهای گوناگونی دارند و نگرانی در مورد این مسائل در وقت خواب، ممکن است خوابیدن را برای آنها مشکل کند. تعارض با دوستان، خبرهایی که میشنوند، مشکلات خانوادگی، تماشای فیلمهای وحشتناک، ترسهای قدیمی و نگرانی در مورد تکلیف، میتواند به کودکان فشار بیاورد. کودک بدون داشتن روشهای مناسب برای کنار آمدن با این گونه اضطرابها، ممکن است که در زمان خواب دچار بیقراری شود و در خوابیدن -که برای او بسیار مهم است- با مشکل روبهرو شود.
عواملی که بر خواب اثر میگذارند
مشکلات خواب میتواند با عوامل متعدّد دیگری نیز در ارتباط باشد. برخی اطّلاعات حاکی از آن است که مادرانی که میزان استرس بالایی دارند یا احساس افسردگی یا اضطراب میکنند، احتمالاً تنش خود را به کودکشان منتقل میکنند. این تنش میتواند ساده باشد، مانند مادری که به دلیل تنها گذشتن کودک خود در خانه و رفتن به سر کار، احساس گناه میکند و فکر میکند که تنها زمانی که با کودکش میگذراند، زمان خواب است. یک زندگی خانوادگی پرآشوب و بینظم نیز میتواند مشکل خواب را تشدید کند، مخصوصاً خوابیدن در اتاق شلختهای که لباسها و کتابها روی زمین ریخته و اسباببازیها همه جا پخش است و یا خوابیدن در اتاقی که فاقد وسایل ضروری و مناسب برای خوابیدن است. کودکانی که بدخلق، نقنقو و از لحاظ هیجانی بسیار واکنشی هستند، به احتمال بیشتری دچار اختلالات خواب میشوند. این کودکان بیشتر احتیاج دارند که والدینشان آنها را آرام کنند.
تأثیر مشکلات خواب بر رشد کودک
بسیاری از نوزادانی که دچار مشکل خواب هستند، در حدود نه ماهگی بهطور خودبهخود بهبود مییابند. با این حال، اگر مشکلات خواب همچنان ادامه یافت، امکان دارد که مشکلات رشدی و هیجانی همراه با اختلال خواب وجود داشته باشد. کودکانی که از لحاظ قوام ماهیچهای، مشکل دارند، ممکن است در رختخواب احساس راحتی نکنند. کودکانی که در طیف اختلال اوتیسم قرار دارند، اغلب چرخة خواب غیرعادی دارند و ممکن است با این فکر که حالا وقت بازی است بیدار شوند یا ممکن است بیدار شوند و بیقراری کنند. کودکانی که دچار حسّاسیّت مفرط نسبت به تحریک حسّی هستند، معمولاً به دلیل سیستم عصبی بیشبرانگیختة خود، در خوابیدن مشکل دارند. اختلالات اضطرابی، مخصوصاً اضطراب جدایی یا ترس از تنهایی در میان کودکانی که به اختلال خواب دچارند شایع است، بالاخره، کودکانی که به اختلال نقص توجّه، بیشفعّالی، کمتوجّهی و یا تکانشی بودن دچارند، اغلب در خوابیدن نیز مشکل دارند.
خودآرامسازی و اهمّیّت آن برای خواب
کودکانی که میآموزند بهتنهایی بخوابند، آنهایی هستند که مهارتهای خودآرامسازی را یاد گرفتهاند. شیرخواران و کودکانی که هنگام بیدار شدن و از خواب پریدن با گریه کردن به والدین خود علامت میدهند و آنها را میخوانند، اغلب آن دسته از کودکانی هستند که در حالت کاملاً خواب در رختخواب خود گذاشته میشوند و وسایلی که به اصطلاح «کمکخواب» نامیده میشوند مانند پستانک، عروسک یا پتویی مخصوص ندارند. اکثر مواقع والدین هم در کنار کودک دراز میکشند تا او به خواب برود. وقتی که والدین خسته هستند، این کار نتیجة عکس میدهد و والد قبل از کودک به خواب میرود. برای اینکه کودک یاد بگیرد که خودش را آرام کند، باید او را در حالی که بیدار است، با یک کمکخواب مثل عروسک پارچهای، در رختخوابش گذاشت. وقتی که او بیدار شد، به جای اینکه برای خوابیدن به والدین خود متّکی باشد، میتواند عروسک خود را در آغوش بگیرد و دوباره به خواب برود. بد نیست که بدانید همة کودکان هر شب دو تا چهار بار از خواب بیدار میشوند؛ تفاوت بین کودک خوشخواب و کودک بدخواب در این است که بدخوابها هر بار که بیدار میشوند، با گریه کردن یا رفتن به اتاق والدین، آنها را از بیدار شدن خود مطّلع میکنند، ولی کودکان خوشخواب این توانایی را دارند که بدون حضور والدین، با به کارگیری مهارتها و ابزار خودآرامسازی خودشان دوباره به خواب بروند.
محلّ خواب و کیفیت محیط خواب کودک یکی از جنبههای مهمّ خواب کودک به شمار میروند. بهتنهایی خوابیدن یا خوابیدن در اتاق خواب والدین، دو تجربة کاملاً متفاوت هستند. به این نکته توجّه کنید که کودک شما چند سال دارد و آیا خوابیدن او در اتاق شما میتواند در رشد و یادگیری او مشکل ایجاد کند؟
بسیاری از والدین، نوزاد خود را تا سه یا چهار ماهگی در یک گهوارة کوچک در اتاق خودشان میگذارند. شاید بعضی از والدین معتقد باشند که تمام اعضای خانواده باید با هم بخوابند، یا خود کودک اصرار داشته باشد که با والدینش بخوابد، یا والدین به عنوان راه حلّی برای خواباندن کودکی که دچار کابوسهای شبانه است و مانع خوابیدن کلّ افراد خانواده در طول شب میشود، کودک را در اتاق خواب خودشان بخوابانند. کودکان اغلب از اینکه نزدیک پدر و مادر خود بخوابند، لذّت میبرند و بهسرعت به این الگوی خواب خانوادگی عادت میکنند. زمانی که کودک هفت ماهه میشود و مسائل مربوط به اعتماد، جدایی و دلبستگی پیش میآید، بهجز در موارد خاص، برای کودک بهتر است که در اتاق خودش و جدا از والدین بخوابد. وقتی که کودک به سال دوم زندگی نزدیک میشود، مسئلة تنها خوابیدن اهمّیّت بیشتری پیدا میکند.
تکنیکهایی برای مقابله با مشکلات خواب کودک

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دوران شیردهی یکی از بهترین و خاطرهانگیزترین زمانها برای مادران است. سختیها و شیرینیهایش همه در ذهن مادر بهخوبی نقش میبندد. خوشبختانه امروزه اکثر مادران این اعتقاد را دارند که نوزاد خود را با شیر خود تغذیه کنند. مادران برای اینکه بتوانند با سلامت کامل و خاطرهای خوش این دوران را به پایان برسانند، باید بدانند که چگونه نیازهای کودکشان را تأمین کنند.
شیر مادر بهترین است چون:
نيازهاي مادر شیرده به مواد غذايي در دوران شيردهي
نیاز یک مادر شیرده به انرژی پانصد کالری بیشتر از میزانی است که یک خانم در حالت عادی و با همان قد و وزن نیاز دارد، زیرا مادر شیرده بهطور متوسّط750 میلیلیتر شیر در 24 ساعت تولید و ترشّح میکند. برای تولید این مقدار شیر پانصد کیلو کالری انرژی لازم است. محدودیتهای غذایی بعد از تولّد نوزاد، موجب کاهش ترشّح شیر میشود و سلامت مادر را تهدید میکند. اگر مادر اضافه وزن داشته باشد، با وجود دریافت مواد غذایی کافی، بهتدریج وزن خود را از دست میدهد. این کاهش وزن مخصوصاً در ماههای اول شیردهی بیشتر است.
* پروتئين
در دوران شيردهي نياز مادر به پروتئين فقط پانزده گرم اضافه ميشود. از اين رو كلّ پروتئين مورد نياز حدود 65 تا هفتاد گرم در روز است. اين ميزان پروتئين با مصرف سه ليوان شير در روز، یک عدد تخم مرغ و 180 تا سیصد گرم گوشت و حبوبات تأمين ميشود.
* املاح
بهترين املاح كلسيم و آهن هستند كه اگر مادر مشكل كمخوني داشته باشد و يا در معرض كمخوني باشد، مصرف قرص فرو سولفات ضروري است. براي تأمين كلسيم، مادر بايد در روز سه تا چهار ليوان شير كمچربي و سبزيجات برگ سبز مثل اسفناج، نعناع، جعفري، كرفس و كلم و نيز مغز بادام و بادام زميني مصرف كند. پس خيلي خوب است كه مادر شيرده هفتهاي يكبار خورش كرفس بخورد و هرروز چند عدد بادام و بادام زميني ميل كند. بهتر است مادراني كه كمخوني دارند، هفتهاي يكبار جگر بخورند و در طول روز حتماً یک عدد تخم مرغ و مقداري گوشت قرمز ميل كنند. گردو نيز براي اين مادران مفيد است.
* ويتامينها
براي تأمين ويتامينهاي لازم، مادر حتماً به پنج تا شش ليوان سبزيجات تازه بهصورت سالاد، سبزي خوردن و يا پخته شده در غذا نياز دارد و بايد هر روز چهار تا پنج عدد ميوه مصرف كند.
* چربيها
در شير مادر يكسري چربيهاي غير اشباع موجود است كه در غدد پستان ساخته نميشوند و بايد از طريق غذا تأمين شوند. پس بهتر است مادر هفتهاي يكبار ماهي مصرف كند و از روغن زيتون در سالادش استفاده كند.
* آب
مادر در روز به شش تا هشت ليوان آب يا آب ميوه نياز دارد.
مادران در دوران شیر دادن چه غذاهایی را نباید بخورند؟
بعضی از کودکان که از شیر مادر تغذیه میشوند، ممکن است غذاهایی را که مادر مصرف میکند و از شیر دفع میشود، تحمّل نکنند، مثلاً مادر اگر سیر، پیاز یا حبوبات بخورد، شیر او ممکن است موجب قولنج یا دردهای شکمی در کودکش شود. همچنین خوردن کلم و شلغم و حتّی میوههایی مانند زردآلو، آلو و خوردن بیش از حدّ بعضی میوهها مانند هندوانه، هلو و بعضی از سبزیها ممکن است باعث ایجاد گاز در روده و دردهای شکمی کودک شود. بنابراین مادر باید در دوران شیردهی دقّت کند در صورتی که در خلال 24 ساعت بعد از خوردن یکی از مواد ذکر شده، کودک او به شکمدرد دچار شد و یا گاز در رودههای او به وجود آمد، از خوردن آن مواد غذایی خودداری کند. بهطورکلّی مادر شیرده هر غذایی را که میل دارد میتواند بخورد و هیچ غذایی را نباید برای او منع کرد، مگر آنکه حس کند با خوردن آن غذا کودک دچار دردهای شکمی میشود.
آیا غذا یا دارویی وجود دارد که شیر مادر را زیاد کند؟
اشتیاق و علاقة مادر در شیر دادن عامل بسیار مهمّی در شیر دادن اوست. داروها یا هورمونهایی وجود دارد که اگر مادر مصرف کند، ممکن است سبب افزایش ترشّح پرولاکتین و در نتیجه افزایش شیر او شود، ولی عوارضی نیز به همراه دارد. دمکرده یا عصارة بعضی از گیاهان دارویی (شنبلیله، رازیانه، زیرة سبز و ...) نیز باعث افزایش شیر مادر میشود ولی اگر زیاد نوشیده شود، رفلکس و سرازیر شدن، شیر مادر را کم میکند. بهطورکلّی مهمترین عاملی که باعث افزایش شیر مادر میشود نه دارو، نه هورمون و نه غذای مخصوص، بلکه علاقة مادر به شیر دادن، تغذیة کامل و کافی، آرامش جسمی و روانی و بالاخره مکیدن نوزاد از پستان مادر است.
یبوست در دوران شیردهی
اگر مادر در دوران شیردهی دچار یبوست شد، باید فیبرهای گیاهی (موادی که در روده جذب نمیشود) مانند سبزی، میوة پخته و نان سبوسدار به رژیم غذایی او افزوده شود. همچنین باید مایعات به مقدار کافی مصرف کند تا یبوست او برطرف شود. در چنین مواقعی بهتر است مادر شیرده از داروهای ملیّن استفاده کند.
مصرف دارو در دوران شیردهی
مادر شیرده نباید دارو مصرف کند، مگر اینکه حقیقتاً به آن نیاز داشته باشد. مصرف داروهایی مانند ضدّ تیروئید، داروهای ضدّ سرطان، ایزونیازید، ترکیبات تریاک و مشتقّات آن در مادران شیرده ممنوع است. اگر لازم باشد مادری داروهای تشخیصی که در رادیولوژی به کار برده میشود یا داروهای کلرمفنیکل، مترونیدازول، سولفونامیدها و ملیّنها را مصرف کند، باید شیر دادن را بهطور موقّت کم کند.
آیا ورزش کردن مادر، مزة شیر او را تغییر میدهد؟
تحقیقات محدودی در این مورد انجام گرفته و اظهار نظر شده است که ورزشهای شدید و سنگین موجب پیدایش اسید لاکتیک در بدن مادر میشود که موجب تغییر مزة شیر خواهد شد و کودک ممکن است شیر مادر را نخورد. اگر این موضوع درست باشد، اسید لاکتیک بعد از ورزشهای سنگین ایجاد میشود. بنابراین اگر مادر شیردهی ورزشهای سنگین انجام میدهد، ابتدا باید به کودک شیر دهد و بعد ورزش کند.
توصیههایی به مادران شیرده

 دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
دکتر علی سعیدی مهرورز - متخصّص جرّاحي عمومي (جرّاحی پستان)
ترشّح از نوک پستان نسبتاً شایع و در اغلب موارد خوشخیم است، ولی در زنانی که شیرده نیستند، میتواند باعث ایجاد اضطراب و ترس از سرطان شود. با وجود اینکه بسیاری از زنانی که ترشّح از نوک سینه دارند، به سرطان پستان مبتلا نیستند، ولی به دلیل احتمال همراهی سرطان با این ترشّحات، ضروری است که پزشک متخصّص این بیماران را ارزیابی کند.
انواع ترشّحات نوک پستان
در برخورد با ترشّحات نوک پستان توجّه به نکات زیر ضروری است:
کدام ترشّحات پستان طبیعی و کدام غیرطبیعی هستند؟
ترشّحات طبیعی پستان معمولاً وقتی نوک سینه فشرده میشود، از هر دو پستان خارج میشوند. ترشّحات خونی نوک پستان به مشاوره و ارزیابی سریع احتیاج دارد، ولی رنگ ترشّحات بهتنهایی تعیینکنندة میزان خطر نیست، چراکه ترشّح در هر رنگی میتواند با ضایعات پستان همراه باشد.
دلایل ترشّحات طبیعی پستان
ارتباط بین ترشّح پستان و سرطان
همانطور که گفته شد اکثر ترشّحات پستانی طبیعیاند و یا به دلیل بیماریهای خوشخیم ایجاد میشوند. در موارد خاص، ترشّح خونیرنگ به همراه توده در پستان یا ماموگرافی غیرطبیعی مجرا به همراه ترشّحات نوک پستان، احتمال خطر سرطان را افزایش میدهد.
سرطان اینتراداکتال در مجاری پستان واقع در زیر نوک پستان و فرم نادر دیگر به نام بیماری پاژه از نمونههای سرطان پستان با ایجاد ترشّح خونی است.
 دکتر مریم اسحاقی - متخصّص کودکان و نوزادان
دکتر مریم اسحاقی - متخصّص کودکان و نوزادان
هیولا، تاریکی، سگها و دلقکها چند مورد مشترک از چیزهایی هستند که کودکان چهارساله از آن میترسند. کودک این ترسها را عمیقاً تجربه میکند و ممکن است برای او به همان اندازه واقعی باشد که یک فرد بالغ در خواب کابوس میبیند.
چرا چهارسالهها اینقدر ترسو هستند؟
فرزند کوچک چهارسالۀ شما هنوز هم احساس میکند که بسیار آسیبپذیر است. چیزهای زیادی دربارۀ دنیا وجود دارد که او نمیتواند آنها را درک کند. یک تجربۀ تلخ، مثل گم شدن در فروشگاه، تغییر محیط زندگی، مثلاً جابهجایی منزل یا یک بحران خانوادگی میتواند باعث ایجاد ترس و اضطراب در کودک شود.
چه واکنشی در برابر ترس کودک نشان دهید؟
هر زمان که او دچار اضطراب میشود، مثل ترس از تاریکی، حتماً حرف او را جدّی بگیرید و احساسش را تأیید کنید، مثلاً بگویید: «گاهی تاریکی میتواند ترسناک باشد». همیشه به کودکتان بفهمانید که ترسیدن نوعی واکنش طبیعی است، مثلاً به او بگویید: «برادر بزرگترت هم وقتی کوچک بود، از کابوسهای شبانه میترسید». از اینکه او را بچّه خطاب کنید یا بدون توجّه به ترسهایش سعی کنید با او در این باره گفتگو کنید یا به احساسش بیتوجّه باشید، اجتناب کنید. در این صورت او خجالت میکشد و شاید اضطرابهایش را در خودش نگه دارد و بروز ندهد. صبور باشید و با در آغوش گرفتنهای بیشتر او را آرام کنید، با ملایمت با او حرف بزنید و به او اطمینان دهید که مورد حمایت کامل شماست.
ترس از تاریکی
وقتی کودکتان در شب وحشتزده از خواب بیدار میشود، به او بگویید: «من اینجا هستم؛ همه جا امن است». میتوانید چراغ اتاق را روشن و توجّه او را به اطراف جلب کنید و بگویید: «ببین، همه چیز سر جایش هست، درست مثل وقتی که میخواستی بخوابی». وقتی که آرامش بیشتری پیدا کرد، از کودکتان بپرسید: چه شد که از تاریکی ترسیدی؟ همیشه سعی کنید دقیقاً مشخّص کنید که چرا کودکتان از چیزی ترسیده است. زمانی که از آن مورد خاص آگاه شدید، مثلاً میز و چراغ روی آن که از نظر او شبیه دایناسور شده است، از او بخواهید به کمک شما مشکل را حل کند و شرایط را به دلخواه خود تغییر دهد. شاید او دوست داشته باشد یک چراغ خواب در اتاقش روشن باشد یا با یک چراغ قوه بخوابد تا هر زمان که نیاز داشت به وسایل اتاق نگاه کند. اگر او میخواست، در را نیمه باز بگذارید و به او اطمینان دهید که شما یا همسرتان در نزدیکی او هستید.
ترس از هیولا
ترسها و اضطرابهایی که کودکان طیّ روز با آن مواجه هستند، شب در رؤیاهایشان ظاهر میشود. اگر نگرانیها یا مشکلاتی ذهن والدین را به خود مشغول داشته، ممکن است کودک خواب ببیند که تنها در گوشۀ خیابان رها شده است. پرخاشگری کودک -که او در طول روز میکوشد آن را کنترل کند- اغلب به شکل هیولا، جادوگر و روح در کابوسهای شبانهاش ظاهر میشود، مثلاً از پدرش انتقام میگیرد، چون بر سر او فریاد زده، یعنی به شکل هیولای خشمگینی درمیآید که میتواند به دیگران آسیب برساند. امّا معمولاً این خشم به سوی خود کودک برمیگردد و خیلی زود هیولا خود او را دنبال میکند.
برای غلبه بر ترس از هیولا چه باید کرد؟
* میتوانید برای او توضیح دهید که رؤیاها و کابوسها تصاویر همان چیزهایی هستند که او در طول روز به آنها فکر کرده است و به این ترتیب از برخی اضطرابهای او بکاهید.
* سعی کنید به او کمک کنید تا دربارۀ همۀ نگرانیها یا احساس خشمی که شاید داشته باشد، حرف بزند. برنامههای تلویزیونی و کارتونهایی را که تماشا میکند، کنترل کنید. برنامههای خشن باعث بروز ترس در کودک خواهند شد و میتوانند موجب کابوسهای شبانه شوند.
* میتوانید قبل از خواب با گفتن چنین جملهای کودک را آرام کنید: «نگران نباش، هیولاها برای گردش از خانه بیرون رفتهاند». شوخی کردن در از بین بردن وحشت مؤثّر است.
* اقتدار بخشیدن به کودک به شکلهای متفاوت میتواند به او کمک کند تا بر ترسهایش غلبه کند. میتوانید پیشنهاد کنید که او تصویری از هیولای کابوس خود بکشد که در حال انجام کار واقعاً ترسناکی است. سپس میتواند ظاهر دوستانهای به هیولا بدهد، مثلاً آن را در حال بازی با خود بکشد.
* هنگام خواب برای اطمینان دادن به او زیر تخت را نگاه کنید یا درِ کمدها را باز کنید تا به او نشان دهید که چیزی وجود ندارد که از آن بترسد، یا از یک قوطی اسپری خالی به عنوان اسپری ضدّ هیولا استفاده کنید و اتاق را هیولازدایی کنید. میتوانید برای احساس امنیت بیشتر به او یک شمشیر مقوایی بدهید که دور آن کاغذ آلومینیوم پیچیده شده تا آن را برای دفاع از خودش کنار تختش قرار دهد، یا روی درب اتاقش تابلوی ورود هیولا ممنوع، نصب کنید.

 دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
آبله مرغان یا واریسلا (Varicella)، یک بیماری ویروسی تبدار همراه با ایجاد بثورات وزیکولی پوست (تاولهای آبدار کوچک روی پوست) است که بیشتر در دوران طفولیت رخ میدهد و در این سنین اغلب خفیف است، هر چند گاهی به صورت شدید یا با عارضه همراه میشود. در بزرگسالان بیماری ناشایع ولی شدیدتر است. ویروس آبله مرغان پس از عفونت اولیه یا همان آبله مرغان، در گانگلیونهای حسّی عصبی نزدیک محلّ عفونت پنهان میشود و بیعلامت به زندگی خود ادامه میدهد و در آینده و در صورت بروز بیماریهای شدید، ضعف عمومی بدن یا حالات مشابه به صورت زونا (Shingles, Zoster) بروز میکند. آبله مرغان برای جنین خانم حامله، بهخصوص در ماههای اول حاملگی خطرناک است و میتواند به سندرم آبله مرغان مادرزادی منجر شود که با درگیری مغزی، چشمی و ضایعات شدید دست و پا همراه میشود. این بیماری در کشورهایی که از واکسن آن استفاده نمیشود (مانند کشور ایران)، شایع است و همهگیریهای آن در اواخر زمستان و بهار رخ میدهد. یکبار ابتلا به این بیماری، مصونیت مادامالعمر ایجاد میکند.
علائم
آبله مرغان از طریق ترشّحات و قطرات تنفّسی یا تماس مستقیم با فرد بیمار منتقل میشود. پس از یک دورة نهفتگی یا کمون حدود دو هفته، تظاهرات بیماری شروع میشود. ممکن است ابتدا فرد بیمار دچار علائم تب، بیحالی، بیاشتهایی، سردرد و گاه درد خفیف شکمی شود که بعد از یک تا دو روز، شاهعلامت بیماری -که بثورات پوستی آن است- شروع میشود.
هر ضایعة پوستی ابتدا به صورت یک برجستگی قرمز کوچک (پاپول) شروع شده، سپس حاوی مایع شفّاف میشود (وزیکول) که تدریجاً مایع داخل آن کدر میشود. سپس وسط ضایعه نافدار و فرورفته و زخمی میشود و با ایجاد کبره (Crust) تدریجاً خشک میشود و بهبود مییابد. هرچند تغییر رنگ خفیفی را تا مدّتی بر جا میگذارد، ولی در نهایت به شرط عدم دستکاری یا عفونت باکتریال ثانویه کاملاً خوب میشود و اثری بر جا نمیگذارد. چون طیّ روزهای اول، ضایعات جدید در حال شکلگیریاند، بنابراین ضایعات در مراحل مختلف روی پوست مشاهده میشود که در تشخیص کمک میکنند (شکل 1).
آبله مرغان معمولاً تنه و سر و صورت را بیشتر از اندامهای دیگر درگیر میکند. تب معمولاً در روزهای اول وجود دارد، ولی معمولاً خفیف تا متوسّط است. بثورات پوستی شدیداً خارشدار میشوند و در صورت کنده شدن با ناخن و نظایر آن یا بروز عفونت باکتریال ثانویه اسکار ایجاد میکند و جای آن همیشه باقی خواهد ماند. همچنین ضایعات سطوح مخاطی مثل دهان، ملتحمة چشم و یا دستگاه تناسلی- ادراری میتوانند به شکل آفت دردناک ظاهر شوند. اغلب کودکان طیّ یک تا دو هفته رو به بهبودی میروند.
تشخيص
عوارض
شایعترین عارضة این بیماری، سلولیت یا عفونت ثانویة پوست مبتلا با باکتریهای شایع روی پوست (استرپتوکوک و استافیلوکوک) است که به صورت افزایش تب و بیحالی و قرمزی، تورّم و درد محلّ عفونت است و برای درمان آن نیاز به تجویز آنتیبیوتیک است. دومین عارضة شایع بیماری التهاب مخچه یا سربلیت است که با تهوّع و استفراغ، سردرد و سرگیجه و عدم تعادل خود را نشان میدهد و گاهی ممکن است با تأخیر (یک هفته پس از شروع آبله مرغان یا دیرتر) هم خود را نشان دهد. سایر عوارض کمتر شایع عبارتاند از: کاهش پلاکتهای خون یا ترومبوسیتوپنی، عفونت ریوی یا پنومونی، التهاب و عفونت کبدی یا هپاتیت (اغلب خفیف)، عفونت مغز یا آنسفالیت، انواع درگیری کلیوی مثل نفریت، سندرم نفروتیک، سندرم همولیتیک- اورمیک، التهاب مفصل یا آرتریت، درگیریهای قلبی مثل میوکاردیت یا پری کاردیت، التهاب لوزالمعده یا پانکراتیت، و تورّم بیضه یا ارکیت. بیماری در نوزادان و بهخصوص افراد بالغ یا بیماران دچار نقص ایمنی شدیدتر است و گاهی با مرگومیر همراه میشود، ولی در کودکان سنین قبل از مدرسه تا مدرسه بهترین پیشآگهی را دارد.
درمان
درمان آبله مرغان در کودکان سالم معمولاً حمایتی است. استفاده از استامینوفن یا داروهای تببر مجاز دیگر مثل ایبوپروفن برای کنترل تب توصیه میشوند، ولی کاربرد آسپرین برای کنترل تب کودکان تا سنّ هجده سالگی ممنوع است، چراکه در صورت استفاده از آسپرین در زمان ابتلا به آبله مرغان و یا آنفلوانزا در کودکان احتمال بروز سندرم ری وجود دارد که یک بیماری خطرناک با درگیری شدید کبد است.
جلوگیری از خارش بدن برای کاهش احتمال عفونت ثانویة باکتریال پوست و جلوگیری از ایجاد اسکار یا همان جای فرورفتة زخم ضروری است. اقداماتی از قبیل گرفتن ناخنها، پیراهن آستین بلند یا شلوار بلند، دوری از نور آفتاب و گرما و استفاده از داروهای ضدّ خارش خوراکی مثل هیدروکسی زین و یا موضعی مثل لوسیون کالامین مفید است. استفاده از پماد کورتیکواستروئید مثل بتامتازون یا هیدروکورتیزون ممنوع است. استحمام روزانه با آب خنک و تعویض روزانة لباسها (لباسهای سبک، نازک و نخی و نه پلاستیکی) و ملحفة بیمار در کاهش میزان میکروبهای پوستی و پیشگیری از عفونت ثانویة باکتریال پوست و همچنین کاهش خارش مؤثّر است. میتوان به کودکان بزرگتر آموزش داد که در صورت احساس خارش شدید، از فشار ملایم به محل به جای خارش استفاده کنند.
در صورت بروز تب بالا و بیحالی، اسهال و استفراغ مکرّر، قرمزی یا درد پوست مبتلا (به جای خارش)، سرگیجه و عدم تعادل، خوابآلودگی و سردرد شدید و یا بروز علائم هر گونه خونریزی و یا زردی مراجعة هر چه سریعتر به پزشک ضروری است و اغلب این موارد نیازمند بستری هستند.
داروی ضدّ ویروسی مؤثّر و معمول برای آبله مرغان، آسیکلوویر است که شکلهای تزریقی و خوراکی دارد و با توصیة پزشک در برخی موارد به کار میرود که از آن جمله میتوان به موارد زیر اشاره کرد:
درمان تزریقی آسیکلوویر: نوزادانی که مادر آنها در پنج روز قبل تا دو روز پس از زایمان مبتلا به آبله مرغان شوند، ابتلای نوزادان نارس و بیماران دچار نقص ایمنی، بروز عوارض شدید مثل ترومبوسیتوپنی، آنسفالیت، هپاتیت شدید (زردی) یا پنومونی.
درمان خوراکی آسیکلوویر: ابتلای افراد سیزده ساله به بالا، ابتلای زیر سیزده سالگی، اگر کودک به بیماریهای مزمن مثل نارسایی ریوی و یا اگزمای پوست مبتلا باشد، آسپرین یا پردنیزلون یک روز در میان و یا اسپری کورتیکوستروئیدی مصرف کند، یا نفر دوم به بعد در منزل مبتلا باشد.
با توجّه به بیخطر بودن ﺁسیکلوویر و تأثیر مشخّص ﺁن، کاربرد آن در درمان تمام کودکان، نوجوانان، و بزرگسالان مبتلا به واریسلا قابل قبول است. ضمناً ارزش آسیکلوویر در صورتی است که در دو تا سه روز اول بیماری تجویز شود.
پیشگیری
آبله مرغان از یک تا دو روز قبل از شروع بثورات پوستی تا خشک شدن تمام آنها سرایتشدنی است که اغلب طیّ یک هفته از شروع بیماری دیده میشود، بنابراین در صورت امکان در این مدّت باید سعی شود تا بیمار از سایر افراد جدا باشد. البته با توجّه به امکان سرایت بیماری قبل از بروز بثورات و تشخیص آبله مرغان، پیشگیری از سرایت به دیگران که در تماس نزدیک با فرد بیمار هستند (مثل افراد خانواده یا همکلاسیها) مشکل است و این افراد اگر ایمن نباشند، مبتلا خواهند شد. همچنین بیمار در صورت نیاز به بستری شدن، باید در اتاق ایزوله (جداگانه) باشد و رعایتهای پیشگیری از انتقال بیماری، برای وی و مراقبان یا همراه بیمار بهدقّت اجرا شود. ضدّ عفونی وسایل آلوده به ترشّحات بیمار نیز توصیه میشود.
نوزدانی که مادر آنها در حوالی زایمان (پنج روز قبل تا دو روز پس از زایمان) دچار آبله مرغان شود، افراد مبتلا به نقص ایمنی و خانمهای حامله باید حداکثر طیّ چهار روز پس از تماس با بیمار مبتلا به آبله مرغان یا زونا، ایمونوگلوبولین دریافت کنند. بنابراین مراجعة سریع به پزشک در این موارد ضروری است. همچنین واکسن ویروسی زندة آبله مرغان در برخی کشورها موجود است و بهطور معمول برای کودکان در سنّ دوازده تا هجده ماهگی تزریق میشود.
 دکتر علی ملکی دلارستاقی - متخصّص پزشکی قانونی و مسمومیّت، هیپنوتراپیست
دکتر علی ملکی دلارستاقی - متخصّص پزشکی قانونی و مسمومیّت، هیپنوتراپیست
میخواهیم از کمکهای اولیهای که در هنگام وقوع مسمومیّت دارویی و شیمیایی اطفال میتوانید به فرد مسموم و اختصاصاً کودک مسموم کنید، صحبت کنیم؛ درواقع اقداماتی که قبل از دستیابی به مراکز فوریتهای پزشکی میتواند صورت گیرد و باعث کاهش شدّت مسمومیّت یا کاهش عوارض آن شود، مورد نظر است.
کودکان علاوه بر اینکه به دلیل مقاومت جسمانی کمتر و نیز ویژگیهای متابولیسمی در معرض خطر بیشتری هستند، به دلیل عدم توانایی در بیان آنچه که رخ داده، در اغلب موارد باعث مشکلات بیشتری در درمان نیز میشوند. علاوه بر اینکه در بسیاری از اوقات وقتی متوجّه مسمومیّت میشویم که دیگر جذب سم اتّفاق افتاده است و بروز علائم مسمومیّت، فاجعه را اعلام میکند. شناخت این علائم و توجّه به آنها میتواند در ارائة سریعتر کمکهای اولیه و استمداد از مراکز درمانی اورژانس بسیار مؤثّر باشد.
بروز رفتارهای عجیب و غریب و حرکات نامتعارف، هذیانگویی، بیقراری، خوابآلودگی ناگهانی، بیهوشی، درد شکمی، استفراغ و اسهال، سوختگی لب و دهان و حلق، متصاعد شدن بوهای غیرطبیعی از دهان و بینی، تنگی نفس، آثار قرمزی، تاول و کهیر بر روی پوست و وجود علائم و نشانههای مبهم و غیرمعمولی (این مورد با معاینة پزشک مطرح میشود)، میتواند از علائم مسموم شدن باشد.
مسمومیّت به یکی از چند طریق زیر میتواند رخ دهد:
بسته به اینکه مسمومیّت از چه طریقی رخ دهد، علائم و نیز کمکهای اولیه و همچنین اقدامات اورژانسی میتواند تا حدّی متفاوت باشد.
ازآنجاکه راه گوارشی شایعترین راه مسمومیّت است، توضیحاتی با تمرکز بر اینگونه مسمومیّتها ارائه میشود. در مورد کمکهای اختصاصی به مسمومشدگان استنشاقی و پوستی و ... در جای خود بحث خواهد شد. البته بدیهیست اصول کلّی در همة این موارد مشترک است.
فرض بر این است که کودکی دارو یا سمی را بلعیده است، حال چه باید کرد:
1. در کوتاهترین زمان، اطّلاعات خود را در مورد اینکه چه خورده؟ چقدر خورده؟ و چه وقت خورده؟ تکمیل کنید. این اطّلاعات بسیار کمککننده است.
2. با شمارههای 09646 و 1450 و 115 تماس بگیرید. شمارههای اول و دوم به ترتیب مراکز کنترل مسمومیّتها و اطّلاعرسانی دارو یا سموم هستند که میتوانند اطّلاعات مهم و ارزشمندی در مورد دارو یا سمّ بلعیدهشده به شما بدهند، مثلاً وقتی بدانید خوردن یک ورق استامینوفن یا چند عدد قرص آهن به وسیلة یک کودک سه ساله فوقالعاده خطرناکتر از خوردن چند ورق آموکسیسیلین و یا رانیتیدین است، ممکن است در سرعت عملکرد و کیفیت اقدامات شما بسیار مؤثر باشد.
3. رقیق کردن سم یا خارج کردن آن از لولة گوارش، اقدام مهمّ بعدی است.
خوراندن یک تا دو لیوان آب نمک ولرم رقیق علاوه بر رقیق کردن سم، میتواند ظرف چند دقیقه استفراغ ایجاد کند. قبلاً در منازل و مراکز اورژانس به وفور از شربت ایپکا استفاده میشد. خوراندن پانزده میلیلیتر شربت ایپکا به کودکان یک تا دوازده سال و سی میلیلیتر از این شربت به افراد بالای دوازده سال، در کمتر از بیست دقیقه میتواند استفراغ حجیمی را سبب شود، امّا عوارض جانبی شربت ایپکا ازجمله ایجاد استفراغهای شدید و مکرّر، پارگی مری، آسپیره کردن مواد برگشتی و ... و نیز دیگر موارد متعدّد منع مصرف آن ازجمله وجود خطر بالقوة تشنّج و یا کاهش هوشیاری، بلع مواد اسیدی و بازی و ترکیبات هیدروکربن نظیر نفت و بنزین، باعث شد که مراکز علمی معتبر ازجمله آکادمی طبّ اطفال امریکا (AAP) به خانوادهها توصیه کند که شربت ایپکای موجود در منازل را در سطل زباله بریزند.
لازم به تأکید است بهطورکلّی وقتی انتظار میرود فرد مسموم در معرض خطر تشنّج یا کاهش عمیق هوشیاری باشد، اگر مواد سوزاننده بلعیده باشد، اگر نفت و مواد مشابه خورده باشد و یا اگر بیمار خودبهخود استفراغ داشته باشد و ... از تحریک وی اکیداً خودداری کنید.
4. شارکول فعّال یا همان زغال فعّال: برخلاف ایپکا، استفاده از شارکول فعّال عوارض و خطرات بسیار کمتری دارد و فواید فوقالعادهای را در بردارد. زغال فعّال از پشم، استخوان، پوست نارگیل و ... در حرارت و رطوبت بالا به دست میآید. این زغال سطح جذب فوقالعادهای دارد، به نحوی که یک گرم زغال فعّال سطح جذبی معادل پانصد متر مربع دارد!! زغال فعّال در معده و روده به مولکولهای دارو، مواد مخدّر و اغلب سموم دیگر میچسبد و از جذب آنها جلوگیری میکند و هرچه زودتر خورده شود، تأثیر بیشتری دارد. زغال فعّال نه تنها از جذب سموم خوردهشده جلوگیری میکند، بلکه سمومی که جذب شدهاند، وقتی توسّط کبد و صفرا ترشّح میشوند، زغال فعّال در روده به آنها میچسبد و از بازجذبشدنشان جلوگیری میکند.
پس اینکه در بسیاری از منابع پزشکی تأکید شده است که وقتی یک تا دو ساعت از بلع سم گذشته باشد، عملاً خوردن زغال فعّال بیفایده است!! چندان قطعی نیست زیرا نه تنها ممکن است چرخة کبدی– رودهای این سموم را متوقّف کند، بلکه برخی از سموم مثل مواد مخدّر و ارگانوفسفرهها ممکن است جذب اولیهشان ساعتها و حتّی گاهی روزها به طول بینجامد!
وقتی زغال فعّال بهموقع و بهاندازه مصرف شود و آن سم هم قابلیّت اتّصال به زغال فعّال را داشته باشد، زغال فعّال قادر است یک مسمومیّت کشنده را به یک مسمومیّت متوسّط و یک مسمومیّت متوسّط را به مسمومیّتی خفیف تبدیل کند.
دادن زغال فعّال در هنگام بلع سموم زیر بیفایده است:
خوراندن زغال فعّال ممنوعیت خاصّی ندارد. در موارد فوق نهایت اینکه فایدهای دربر نداشته باشد. البته اگر لازم باشد فرد بهطور اورژانس اندوسکوپی شود، ممکن است مزاحمت ایجاد کند. همچنین در هنگام بلع اسید و باز و نفت و ... خوراندن زغال فعّال میتواند باعث تحریک استفراغ و افزایش خطر سوزانندگی و آسپیره شدن و ... شود. بنابراین وقتی کودکتان نفت، بنزین، اسید، باز و الکل نخورده باشد، با خیال راحت به وی شارکول فعّال بدهید، آنهم به میزان یک گرم به ازای هر کیلوگرم وزن بدن.
زغال فعّال به شکل قرصهای 250 میلیگرمی و یا پودر فلهای در دسترس است. وجود آن در جعبة داروی منازل میتواند در نجات جان کودک مسموم نقش حیاتی ایفا کند. ارزش زغال فعّال، علیرغم برخی از مقالاتی که با بدبینی مفید بودن آن را مورد بحث قرار دادهاند، به حدّیست که از آن به عنوان دیالیز گوارشی نام میبرند.
وقتی زغال فعّال به مسموم خورانده شود (البته گاهی مجبورید به صورت مخلوط با آب میوه یا بستنی به خورد طفل بدهید)، قطعاً دیگر آمبولانس اورژانس رسیده و وقت آن است که ادامة کار را به دست پرسنل آموزشدیدة اورژانس و کادر درمانی بسپارید.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
مراقبت آغوشی یک روش مراقبتی طبیعی، آسان و عاطفی است که در طیّ آن نوزاد در تماس پوست با پوست بر روی سینة والدین بهخصوص مادر قرار میگیرد. این روش اولین بار حدود سه دهه پیش در بوگاتای کلمبیا ارائه شد و اکنون به عنوان یک روش مراقبت نوزاد نارس در سراسر جهان استفاده میشود. همچنین سازمان بهداشت جهانی استفاده از این روش را برای نوزادان رسیده هم تأیید کرده است. این روش برگرفته از روش نگهداری کانگرو از نوزادش است. نوزاد کانگرو تا مدّتها پس از تولّد، تا زمانی که شرایط زندگی در محیط خارج را پیدا کند، در کیسة جلوی بدن مادر، در تماس مستقیم با مادر نگهداری میشود. روش مراقبت کانگرویی در بیمارستان شروع میشود و در منزل ادامه مییابد.
مزایای مراقبت آغوشی
نحوة انجام مراقبت کانگرویی
نوزاد بین سینههای مادر در حالت عمودی در تماس مستقیم با پوست قفسة سینة مادر قرار میگیرد. سر نوزاد به یک طرف برگردانده شده، کمی به عقب کشیده میشود. پاها به حالت قورباغهای قرار میگیرند. در حین مراقبت، نوزاد کلاه، جوراب و پوشک دارد و با پارچهای به بدن مادر بسته میشود. دمای اتاق 25 تا 27 درجة سانتیگراد است. حداقل مدّت انجام این روش روزانه یک ساعت است.
زمان شروع و قطع مراقبت آغوشی
در نوزادان با وزن تولّد بیش از 1800 گرم، اگر حال عمومی مناسبی داشته باشند، میتوان بلافاصله پس از از تولّد مراقبت را شروع کرد. در نوزادان با وزن تولّد زیر 1800 گرم زمان شروع را پزشک تعیین میکند.
در بخش نوزادان یا در منزل بهترین زمان شروع بلافاصله بعد از شیر خوردن نوزاد است تا رفلاکس کمتر شود. زمان قطع آن معمولاً وقتی است که وزن نوزاد به 5/2 کیلوگرم برسد؛ در این صورت نوزاد از این روش نگهداری استقبال نمیکند و شروع به دست و پا زدن میکند.
انجام مراقبت آغوشی در منزل منعی برای انجام سایر فعّالیّتهای مادر نیست و مادر بهراحتی با نوزادی که به قفسة سینه بسته است میتواند به انجام امور منزل بپردازد.

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
امروزه بچّههای زیادی در کلینیکها ویزیت میشوند که دلیل مراجعة آنها در اصل نگرانی والدین از شروع بلوغ است؛ چرا؟ چرا این عزیزان از علائم شروع تکامل جنسی و جسمی فرزندشان بیمناکاند؟ آیا این نگرانی بهجاست یا نه؟! آیا این والدین مهربان باید با شکیبایی شاهد شکوفا شدن طبیعت وجود کودکشان بهطور سرشتی و خودبهخودی باشند؟ اگر این دلمشغولیها واقعی است، چه موقع باید به آنها بها داد؟ آیا اصلاً جایی برای نگرانی وجود دارد؟
قبل از پاسخ به پرسشهای فوق بهتر است نگاهی به روند طبیعی بلوغ بیندازیم و به چند سؤال اساسی پاسخ دهیم:
بلوغ چیست؟ چه موقعی شروع میشود؟ وظیفة ما در برابر این شاهکار پیچیدة خلقت چیست؟
طبق تعریف علمی، بلوغ انسان شامل یکسری تغییرات فیزیکی و شیمیایی پیچیده در بدن انسان است که در نهایت منجر به تکامل یک کودک به یک نوجوان، جوان و بزرگسال میشود و حاصل آن کسب توانایی باروری و تداوم حیات انسانهاست. این گذر تکاملی در دختران بهطور طبیعی از هشت تا چهارده و در پسران از نه تا چهارده سالگی آغاز میشود و کودک دلبند دیروزمان را در جریان تحولات روحی، جسمی و روانی قرار میدهد. بنابراین حدوث علائم بلوغ قبل از سنّ هشت سالگی در دختران و نه سالگی در پسران زودرس تلقّی میشود ولی این اعداد درواقع ثابت و تغییرناپذیر نیستند که خود جای بحث عمیقی دارد. در طول سالهای گذشته، یعنی حدوداً سی سال اخیر سنّ شروع بلوغ در دختران کمی کاهش یافته و مخصوصاً در کشورهای پیشرفتة صنعتی بهطور متوسّط شش تا هشت ماه نسبت به گذشته کمتر شده است و به نظر میرسد که این مسئله ناشی از بهبود وضع اقتصادی و اجتماعی در کلّ دنیا باشد، ولی عوامل نژادی و جغرافیایی هم از شاخصهای مهم و انکارناپذیر در پیشرفت این تکامل محسوب میشوند. بد نیست بدانیم که گرچه ظاهراً دختران زودتر از پسران بالغ میشوند ولی هر دو جنس در یک دورة سنی به قدرت باروری میرسند. اولین گواه شروع این دوره در دختران رشد پستانهاست و در پسران با افزایش اندازة بیضهها خودنمایی میکند. پسران در جریان بلوغ کمی دیرتر نسبت به تکامل جنسی خود، با افزایش آهنگ رشد روبهرو میشوند.
همانطور که شاید خیلی از والدین تجربه داشته باشند (حتّی اگر دوران بلوغ خود را از یاد برده باشند)، نیمة اول این مسیر پر پیچ و تاب و پر از هیاهو غالباً خوشایند و دلپذیر آنها بوده است، زیرا شاهد بلندتر شدن فرزند دلبندشان هستند که سریعتر از قبل قد میکشد و به آنها نزدیک میشود! در گذشته والدین هیچ نقشی در شروع، پیشرفت و اتمام این برهة زندگی فرزندشان نداشتند بهغیر از ژنهایی که آن هم بدون نقش فعّال و ناخواسته در آنها به ودیعه سپرده بودند، فقط باید منتظر ظهور نقش مهمّ آنها میماندند و شاهد گذر فرزند از این جادة پر نشیب و فراز میشدند. درواقع در پایان این راه پر منظر و زیبا آنها منتظر فرشتة خوشخبری هستند که پیامآور به ثمر نشستن زحمات بیدریغشان است. آری فرزندشان بزرگ شده است! کودک دیروزشان حالا به جوانی باصلابت و خواستنی بدل شده که بسی مایة خوشوقتی و افتخار است.
دیروز ندرتاً کسی نگران زود بودن این اتّفاقات بود، زیرا باور داشتند که پروژة تکامل انسان امری طبیعی است و غیرطبیعی بودن، تعریف نشده بود. فقط با یک جمله قابل تفسیر و توجیه بود: «در خانوادة ما همینطور است». از طرفی بچّهها هم برداشت بدی از تکامل خود نداشتند؛ کمتر کسی نگران قدّ نهایی خود بود؛ معنای سلامتی هم سادهتر بود. امّا داستان امروزیها کمی متفاوت است. اکثر مردم میدانند که پایان تکامل بلوغ به معنای پایان رشد قدّی و تکامل جسمی است و کمتر کسی پیدا میشود که نظری به قامت خود و عددهای قدسنج پزشک نداشته باشد و متأسّفانه رؤیای بلندقامتی و افتخارات احتمالی ناشی از آن سبب شده است که بعضی مردم انتظاراتی غیرواقعی و غیرمنطقی از خود داشته باشند. از طرف دیگر هم برخی تبلیغات دروغین و سودجویی آدمهای فرصتطلب به این تخیّلات دامن میزنند.
امّا گذشته از افراد معدودی که برداشت غیرمنطقی از بلوغ دارند، بد نیست بدانیم که در سالهای اخیر احتمال بلوغ زودرس هم افزایش یافته است که ناشی از عوامل محیطی و غیرمحیطی است، ازجمله عوامل محیطی میتوان به استفاده از وسایل پلاستیکی و نقش مهمّ آنها در زندگی امروزی، آلودگی مواد غذایی به انواع مواد شیمیایی، نگهدارندهها، داروها، آنتیبیوتیکها و هورمونهای جنسی، استفاده از مواد آرایشی حاوی هورمونهای جنسی و بعضی داروها و خیلی چیزهای دیگر اشاره کرد که فقط ریشه در زندگی نوین دارند. عوامل غیرمحیطی که گاهی ریشه در علل محیطی هم دارند، در دختران و پسران کمی متفاوت است ولی اختلالات تخمدانها، بیضهها، تشنّج، جرّاحیهایی که روی مغز و سیستم عصبی به دلایل گوناگون صورت میگیرد و تومورهای مغزی و ... میتوانند سبب بروز بلوغ زودرس شوند.
همانطور که قبلاً ذکر شد با آغاز بلوغ در سنین پایینتر قدّ نهایی هم کمتر از قدّ تعیینشدة ژنتیکی افراد خواهد بود. با توجّه به علل مهمّی که برای بلوغ زودرس برشمردیم، این پدیدة غیرطبیعی حتماً باید بهدقّت پیگیری شود تا در زمان مناسب به رفع علّت و درمان آن پرداخت، چراکه با کامل شدن بلوغ، احتمال کسب قدّ مناسب بسیار ضعیف خواهد شد و گاهی کاری از دست پزشک هم بر نمیآید. بنابراین برای زمان اهمّیّتی بیشتر از طلا قائل باشیم، همانطور که پیشینیان ما ارزش آن را بهدرستی دریافته بودند!

 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
در مورد ختنة نوزادان پسر عقاید متفاوتی وجود دارد. در آمریکا، ختنه معمولاً بنا به دلایل فرهنگی انجام میشود؛ دلایلی که از ختنه در دوران نوزادی حمایت میکنند عبارتاند از:
در آفریقا ختنه در جنس مذکّر به علّت کاهش خطر عفونت HIV انجام میشود. عفونت ادراری حدود ده تا پانزده بار در شیرخواران پسر ختنهنشده بیشتر از پسران ختنهشده دیده میشود. بسیاری از پزشکان توصیه میکنند در شیرخوارانی که مستعدّ عفونت ادراری هستند مثل آنهایی که هیدرونفروز مادرزادی و برگشت ادراری دارند، عمل ختنه زودتر انجام شود. بهطور کلّی ختنه در بسیاری از کشورها یک عمل اختیاری محسوب میشود و باید حتماً یک فرد ماهر آن را انجام دهد.
قبل از انجام ختنه در مورد سابقة خانودگی بیماریهای انعقادی و خونریزیدهنده باید سؤال شود امّا چه نوزادانی نباید ختنه شوند:
در بیماریهای خونریزیدهنده (مانند هموفیلی و ...)، قبل از تزریق فاکتور نباید ختنه انجام شود. در مواردی که در خانواده بیماریهایی مثل هموفیلی، وان ویلبراند و ... وجود دارد، باید آزمایش انعقادی قبل از ختنه انجام شود.
در ختنة نوزاد نیازی به بیهوشی عمومی نیست و این عمل با بیحسّی موضعی انجام میشود. امّا بر اساس دستورالعمل وزارت بهداشت (که با توجّه به دین اسلام و فرهنگ مردم طرحریزی شده است)، بهترین زمان ختنه ده روز اول تولّد است. در صورت تمایل والدین باید آنها را برای انجام ختنه توجیه کرد.
فرد انجامدهنده باید پزشک باتجربه، دورهدیده و متخصّص در این زمینه باشد. بر اساس این منبع ذکر شده، حداکثر تا پایان دورة نوزادی (28 روز اول) مشروط بر سلامت نوزاد و وزن بالای 2500 گرم بهتر است ختنه انجام شود، به شرط اینکه بیماریهای زیر وجود نداشته باشد:
هیپوسپادیاس، اپی سپادیاس، دوگانه بودن مجرا و بیماریهای خونریزیدهنده.
پس از انجام ختنه به روش جرّاحی به نکات زیر باید توجّه کرد:

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
اگر شما به دنبال تقویت و افزایش تستوسترون خود هستید، باید در روش زندگی خود بازنگری کنید. بعضی از این تغییر روشها میتواند سطح تستوسترون سرمی را که پایین است افزایش دهد. درواقع قبل از تجویز تستوسترون خارجی، پزشکان نیز باید دربارة روش زندگی فرد بررسی کنند. در این مقاله به چند موردی که ممکن است تستوسترون شما را افزایش دهد اشاره شده است.
خواب ناکافی در بسیاری از مردان مهمترین عامل کاهش تستوسترون است. خواب ناکافی روی تعدادی از هورمونها و مواد شیمیایی جریان خون تأثیر میگذارد و این امر به نوبة خود میتواند تستوسترون سرم را کاهش دهد. طوری برنامهریزی کنید که هفت تا هشت ساعت در شب بخوابید. برای خواب خود ارزش قائل شوید!
مردان چاق سطح پایینتری از تستوسترون فعّال در سرم دارند. کمبود وزن نیز ممکن است نامناسب باشد. پس سعی کنید وزن مناسب خود را به دست آورید و حفظ کنید.
تستوسترون با سطح نیاز بدن تطابق مییابد. اگر شما بیشتر وقت خود را در تنبلی و بیتحرّکی بگذرانید، مغز این پیام را دریافت میکند که عضلات و استخوانهای شما نیاز چندانی ندارند و به همین دلیل سطح هورمونهایی مثل تستوسترون را کاهش میدهد. حال اگر میخواهید فعّال باشید، روزی ده تا بیست دقیقه تند راه بروید. برای کارهای قدرتی از وزنه یا نوارهای الاستیک چند بار در هفته استفاده کنید. البته برای اینکه به خودتان صدمه نزنید، بهتر است از یک مربّی راهنمایی بگیرید. بیش از حد نیز به خود فشار نیاورید؛ فعّالیّت شدید در حدّ ورزشکاران حرفهای، سطح تستوسترون را پایین میآورد.
زمانی که تحت استرس و فشارهای روحی مداوم هستید، بدن بهطور مرتّب هورمون استرس (کورتیزول) ترشّح میکند و این امر سطح تستوسترون را پایین نگه میدارد. میتوانید ساعات کاری خود را کم کنید، مثلاً حداکثر ده ساعت کار در 24 ساعت یا حداقل دو ساعت در روز، کاری را که دوست دارید انجام دهید، مثل کتاب خواندن یا استفاده از موسیقی.
بعضی از داروها سطح تستوسترون را کاهش میدهند مثل مواد مخدّر، پردنیزولون، هورمونهای استروئید مثل استروژن. البته هیچ وقت بدون مشورت با پزشک داروی خود را قطع نکنید.
هر چند شما در تبلیغات بسیاری میبینید که مکمّلها، تستوسترون شما را افزایش میدهند امّا در واقعیت چنین نیست. مکمّلها حاوی مادهای به نام DHEA هستند که گفته میشود باعث افزایش تستوسترون بدن میشود امّا درواقع این هورمون بهطور طبیعی نیز در بدن وجود دارد و میتواند به تستوسترون تبدیل شود و نیازی به استفاده از مکمّل برای کسب این ماده نیست. ضمناً تجویز این مواد از خارج بدن میتواند تولید داخلی تستوسترون را کاهش دهد.

 مرضیه ندیمی - کارشناس ارشد روانشناسی
مرضیه ندیمی - کارشناس ارشد روانشناسی
وقتی بچّهها سؤال جنسی میپرسند، بیشتر پدر و مادرها از جواب دادن به این سؤالات طفره میروند؛ درحالیکه پاسخگویی به این سؤالات یکی از مسئولیتهای مهمّ آنهاست. پاسخ به این پرسشها به اطّلاعات کافی و صحیح نیاز دارد.
اگر والدین به این سؤالات جواب ندهند، کودک پاسخ خود را در جایی دیگر جستجو میکند که ممکن است پاسخ صحیحی دریافت نکند و یا حتّی مقدمات سوء رفتار با کودک هم فراهم شود. شاید تعجّب کنید که حتّی مطّلعترین و با اعتماد بهنفسترین والدین از طرح مسائل جنسی با فرزندان راحت نیستند. به عبارتی کار به اینجا که میرسد دهانشان قفل میشود! امّا چارهای نیست و اصلاً نباید این موضوع را سربسته نگه داشت و یا آن را به دیگران واگذار کرد. اگر بتوانید همزمان با رشد و تکامل ذهنی کودک به سؤالات او پاسخ دهید، احساسات سالمی را در مورد جنسیّت در ذهن او پرورش میدهید. وقتی ماجرا آغاز میشود، شاید این سؤال در ذهن ما مطرح شود که بچّهها از چه وقت در مورد جنسیّت خود کنجکاوی نشان میدهند؟ باید گفت که کودک، به عنوان یک انسان هم حسّ کنجکاوی دارد و هم جنسیّت او از همان اول مشخّص است. شاید باور این مسئله برای والدین سخت باشد، امّا باید گفت شیرخواران هم در مورد بدن خود کنجکاوی نشان میدهند و این مسئله کاملاً طبیعی است و نشاندهندة سلامت ذهنی آنهاست.
کودکان در سنّ نوپایی (حدود یک تا سه سالگی) خودشان را لمس میکنند، بهخصوص این اتّفاق وقتی رخ میدهد که برهنه باشند، مثلاً وقتی در حمّام هستند یا پوشک آنها عوض میشود، سعی میکنند تمام اعضا و اندامهای بدن خود را لمس کنند. در این مرحلة تکاملی، بچّهها به هیچ وجه شرم و حیا ندارند و نمیدانند که لمس آلت تناسلی و یا کنجکاوی در مورد آن در مقابل دیگران کار صحیحی نیست. در اصل واکنش و عکسالعمل والدین است که به بچّهها میفهماند که آیا کار آنها قابل قبول است یا خیر.
در سنّ نوپایی نباید کودک را از کنجکاوی در مورد بدن خود منع و یا به دلیل این کار او را دعوا کنیم. بعضی از والدین از این کار بچّهها چشمپوشی کرده، طوری وانمود میکنند که گویی مسئله را نمیبینند. بعضی دیگر هم واکنش نشان میدهند. به هر حال والدین باید اجازه دهند کودک با قسمتهای مختلف بدن خود آشنا شود، امّا طوری برخورد کنند که او کمکم متوجّه شود مسئلة ناحیة تناسلی کاملاً خصوصی است و نباید در حضور دیگران مطرح شود. البته والدین باید به یک نکته توجّه کنند و آن مسئلة خود تحریکی است؛ اگر کودک تمایل زیادی به آلت تناسلی خود نشان میدهد و یا حالات روحی خاصّی در او دیده میشود، باید در مورد این مسئله نگران شد و بررسی کرد، مثلاً کودکانی که قربانی سوء رفتار جنسی هستند، گاهی تمایل زیادی به خود تحریکی از خود نشان میدهند.
اسامی خاص یا رمزی
سؤال دیگری که مطرح میشود این است که آیا در برخورد با کودکان، انتخاب نامی غیر از نام اصلی آلت تناسلی کار صحیحی است یا خیر؟ باید گفت که گفتن نام آناتومیکی آلت تناسلی مشکلساز نیست و میتوان از نام «آلت» برای پسران و نام «مهبل» برای دختران استفاده کرد. به این ترتیب کودک بدون ناراحتی و فشار در مورد آن با والدین خود صحبت میکند، امّا باز هم تأکید میکنیم بهتر است به کودکان تأکید شود که صحبت در مورد این ناحیه باید فقط با والدین باشد و نباید در حضور هیچکس بهجز پدر و مادر مطرح شود. به کودک بگویید هر سؤالی در این زمینه داشته باشد، شما با کمال میل به آن پاسخ خواهید داد.
بچّه از کجا میآید؟
اگر فرزند بسیار کم سنّ و سال شما پرسید که مامان بچّه از کجا میآید، میدانید باید چه پاسخی بدهید؟ پاسخ این سؤال به سنّ کودک بستگی دارد، امّا وقتی خیلی کم سنّ و سال است، باید بگویید بچّه از یک تخم در شکم مادر به وجود میآید و رشد میکند؛ آنوقت شکمتان را به او نشان دهید و بگویید بچّه در اینجا در یک محلّ خاص بزرگ میشود و بعد از شکم مادرش بیرون میآید. به هیچوجه در مورد روابط جنسی و یا نحوة دقیق تولّد بچّه با او صحبت نکنید، چون او در این سن از این موضوعات تصوّر ذهنی ندارد و سر در نمیآورد. معمولاً اکثر بچّههای زیر شش سال این پاسخ را میپذیرند. در پاسخ به فرزندانتان از جوابهای مختصر و مفید استفاده کنید، ولی در صحبت با او راحت باشید. مطمئن باشید که او از این پاسخ شما کاملاً راضی و خشنود میشود. با افزایش سنّ کودک، بهتدریج اطّلاعاتی که در این زمینه به او میدهید، باید زیادتر شود، امّا این کار باید بسیار تدریجی و ملایم باشد، یعنی در هر سن اطلاعات داده شده کمی بیشتر باشد، امّا اصلاً دروغ نگویید و یا داستانسرایی نکنید.
دکتر بازی بچّهها
کودکان سه تا شش سال عاشق دکتر بازی هستند و گاهی حین دکتر بازی میخواهند همدیگر را معاینه کنند و یا به هم آمپول بزنند؛ در این گیرودار گاهی اعضای بدن همدیگر را میبینند. بسیاری از والدین نسبت به این جور رفتارها واکنش بسیار شدیدی نشان میدهند. یادتان باشد در این جور مواقع دعوا و سرزنشِ بسیار شدید اصلاً راه حلّ مناسبی نیست. فکر نکنید این جور رفتارها با قصد و غرض جنسی صورت میگیرد و یا به روابط جنسی منجر میشود، فقط در صورت دیدن این صحنهها فوراً نزد بچّهها بروید و بگویید خب حالا بیا به دست دوستت آمپول بزنیم و یا دندانهایش را معاینه کنیم تا حواس بچّهها پرت شود و ماجرا فیصله پیدا کند. بعد سر فرصت با فرزندتان صحبت کنید. به او بگویید میدانید او نقش دکتر را بازی کرده و میخواسته به دوستش آمپول بزند، امّا او دیگر بزرگ شده و باید بداند این نواحی، خصوصی محسوب میشود و باید از دید سایر افراد پوشیده بماند. بنابراین او نباید لباس دوستش را کنار بزند و به او آمپول بزند. به جای این کار میتواند به دستش آمپول بزند. با این توضیحات شما او را از انجام مجدّد چنین کاری منع میکنید و محدودة بازی را برایش مشخّص میکنید؛ بدون اینکه او احساس گناه بکند. این سنین برای توضیح رفتارهای خوب و بد نیز مناسب است و باید به او توضیح دهید مجاز نیست به نواحی تناسلی آدمها دست بزند و باید حریم را رعایت کند. ضمناً به او بگویید دیگران هم حق ندارند به ناحیة تناسلی او دست بزنند و اگر کسی این کار را انجام داد، بهخصوص اگر او حس کرده این کار به منظور بدی و یا با حالت نامناسبی انجام شده است، طرف مقابل را از این کار منع کند و فوراً این مسئله را به شما اطّلاع دهد. به او بگویید اگر کسی چنین کاری کرد، شما از دست فرزندتان ناراحت نمیشوید تا هر نوع رفتار نامناسب و ناراحتکنندهای در این زمینه را بدون ترس و نگرانی به شما بگوید.
قانون همه یا هیچ صدق نمیکند.
آموزش مسائل جنسی نباید در یک جلسه و یا یکباره انجام شود. نباید در مورد این موضوع زیاد صحبت کرد و مسئله را با طول و تفصیل و تمام جزئیات تعریف کرد و نه اینکه اصلاً در مورد آن با فرزندان صحبت نکرد تا مسئلهای ممنوعه محسوب شود. باید بهتدریج به فراخور سنّ و سال و بلوغ فکری و جسمی فرزندتان به سؤالات او پاسخ دهید. نکتة بسیار مهم آن است که شما باید تنها کسی باشید که با فرزندتان در این زمینه صحبت میکنید. اگر شما طفره بروید و یا اگر اصلاً اجازه ندهید سؤالاتش را مطرح کند، مطمئن باشید فرزندتان از جایی دیگر به سراغ یافتن پاسخ خود میرود که همین مسئله زمینة بسیاری از انحرافات و مشکلات را فراهم میکند، بهخصوص اگر در این بین افراد سودجو و مشکلساز بر سر راه او قرار بگیرند. پس اگر فرزندتان در مورد جنسیّت و مسائل مربوط به آن سؤالی نپرسید، خوشحال نشوید و یا مسئله را به فراموشی نسپارید. از سنّ پنج سالگی به بعد میتوانید با استفاده از کتابهای مناسب سنّ کودک، قسمتهای مختلف بدن ازجمله نواحی تناسلی را به او یاد بدهید. وقتی حریم را برایش مشخّص کنید، با او صادق باشید و مجال طرح سؤال را به او بدهید، مطمئن باشید همیشه بدون دلنگرانی حرفهایش را در این زمینه با شما مطرح خواهد کرد.

 دکتر رضا پورسيفي - دکترای ژنتيك
دکتر رضا پورسيفي - دکترای ژنتيك
سندرم داون يكي از شايعترين اختلالات کروموزومی در كودكان است كه به علّت وجود يك نسخة كروموزم اضافي 21 ايجاد ميشود و به همین علّت تريزومي 21 نيز نامیده میشود. اين بيماري را در سال 1866 براي اولين بار دكتر جان لانگدن داون، پزشك انگليسي شناسایی کرد.
عامل ایجاد سندرم داون
عامل اصلی این سندرم، تقسيم غيرطبيعي در کروموزوم شمارة 21 است. هر چه سن مادر بالاتر باشد، احتمال بروز اشتباه در تقسیم و جدا نشدن کروموزومها بالاتر خواهد بود.
نحوة توارث
در 95 درصد موارد این بیماری، دو کروموزوم خواهری شمارة 21 هنگام تقسیم میوز از هم جدا نمیشوند و با هم وارد یک سلول تخمک یا اسپرم میشوند و پس از لقاح، جنین سه نسخه از کروموزوم 21 خواهد داشت. در سه تا چهار درصد موارد منشأ ایجاد سندرم داون، جابهجایی کروموزومی است و در یک تا دو درصد موارد نیز موزاییسم دیده میشود. با افزايش سنّ مادر احتمال ابتلاي كودك به فرم كلاسيك سندرم داون افزايش مييابد. در سنّ بیست سالگي اين احتمال، يك هزار و پانصدم، در سی سالگي يك نهصدم، در چهل سالگي يك سيام، در 45 سالگي يك دهم و در سنّ پنجاه سالگي اين احتمال به يك ششم ميرسد. در ایران از هر هفتصد تولّد زنده، يك نوزاد مبتلا به سندرم داون متولّد ميشود. بنابراين سالانه بيش از 1500 كودك داراي اين اختلال در کشورمان متولّد ميشوند.
تشخیص سندرم داون
تشخيص قطعي سندرم داون با اتّکا به مشخّصات ظاهري نوزاد گاهي دشوار است. به همين دليل با انجام کاريوتايپ، تشخيص قطعي مقدور ميشود. همچنين انجام کاريوتايپ برای تعیین احتمال تکرار اين سندرم در فرزندان بعدي نیز به کار میرود.
آلفا فیتوپروتئين، استراديول و HCGسه مادهاي هستند که در هنگام بارداري در خون مادر يافت میشوند و در هفتة پانزده تا هجده بارداري با اندازهگيري و تطبيق آنها با جداول مخصوص سنّ بارداري، ميتوان به برخي از بيماريهاي مادرزادي ازجمله سندرم داون مشکوک شد. نتايج مثبت حتماً بدین معنی نيست که جنين مبتلا به سندرم داون است، بلکه مانند تستهاي غربالي ديگر به ما ميگويد که بايد براي چه کساني آزمايشهاي کاملتر و دقيقتري انجام دهيم.
این روش جایگزینی برای روش PND (تشخیص پیش از تولّد) است و تنها در صورت انجام IVF (لقاح آزمایشگاهی) ممکن میشود. این روش برای تعیین جنسیت نوزاد نیز قابل استفاده است و امکان انجام همزمان تعیین جنسیت و ارزیابی جنین از جهت تریزومی 21 و سایر اختلالات کروموزومی وجود دارد. استفاده از روش PGD مستلزم کاربرد تکنیکهای کمکباروری (ART) است. با انجام آزمایش بر روی یک سلول بیوپسی شده از جنین هشت سلولی میتوان به وضعیّت سلامتی هفت سلول دیگر -که همزمان به رشد خود در انکوباتور ادامه میدهند- پی برد و دربارة انتقال آن به رحم مادر تصمیم گرفت. این کار از طریق تستهای ژنتیک اختصاصی برای بیماری مورد نظر ممکن است. مزیّت اصلی و منحصر بهفرد روش PGD این است که در صورت شناسایی جنینهای مبتلا به سندرم مورد نظر، در همان مرحلة هشت سلولی، در روز سوم پس از لقاح حذف میشوند و دیگر نیاز به سقط جنین برطرف میگردد. از طرفی این روش از سرعت و دقّت بسیار بالایی در مقایسه با سایر روشها نیز برخوردار است. این تکنیک در حال حاضر برای شناسایی بیش از صد بیماری ژنتیکی ازجمله سندرم داون، کمخونی داسیشکل، تالاسمی و بیماری هانتینگتون قابل استفاده است.
میتوان با سونوگرافی اطّلاعات دقیقتری از وضعیّت سلامتی جنین به دست آورد. با انجام سونوگرافي و بررسی افزايش ضخامت چين پشت گردن و تیغة بینی میتوان وضعیّت سلامت جنین را از نظر سندرم داون ارزیابی نمود. عدم مشاهدة استخوان بيني در سونوگرافي در هفتههاي یازده تا چهارده حاملگي شاخص مطمئني براي تشخيص سندرم داون در مراحل اولیة بارداري است.
مهمترين آزمايش برای تشخیص قطعی انجام آمنيوسنتز (بررسي کروموزومي مايع حاوي سلولهاي جنيني) است که معمولاً در هفتة پانزده تا بیست بارداري انجام ميشود و نتايج صحيح آن 98 تا 99 درصد است. در این آزمایش از یک سوزن بلند به منظور گرفتن مقدار اندکی مایع و سلولهای آمنیوتیک از کیسة اطراف جنین استفاده میشود.
در این روش با استفاده از سونوگرافی واژینال از پرزهای کوریونی جفت نمونه تهیّه میشود و مورد آزمایش قرار میگیرد. مزیّت این روش این است که میتوان آن را زودتر از آمنیوسنتز و اغلب در هفتههای ده تا دوازده حاملگی انجام داد.
به منظور شناسایی ناهنجاریهای کروموزومی، میتوان از نمونهگیری از خون بند ناف جنین -که کوردوسنتز نیز نامیده میشود- استفاده کرد.
نشانههای سندرم داون
برخی از مهمترین نشانههای ظاهری سندرم داون عبارتاند از:
شلی عمومي، استخوان پسِ سري نامتقارن و صاف، شکاف چشمي تنگ و مورّب (شبيه مغولها)، پلک سوم، فاصلة بيش از معمول بين دو چشم، صورت گرد و پهن و صاف، پهن بودن تيغة بيني، پل بيني مسطّح، بيني کوچک، دهان کوچک، زبان بزرگتر از معمول و حاوی شيارهاي عميق در سطح آن، وجود خط عرضي در کف دست و گردن کوتاه.
نشانههای دیگر این سندرم عبارتاند از:
هنگام تولّد پوست پشت گردن شل و چينخورده است، موهاي بدن نازک و ظريف است، عقبماندگي ذهني شديد تا متوسّط (IQ=25-50)، در دوران نوزادي، پوست بدن شل و قابل کشش است، وزن پايينتر از سن جنيني در هنگام تولّد، نوزاد در بدو تولّد آرام است و بيش از معمول ميخوابد و معمولاً هنگام گرسنگي براي شير خوردن گريه نميکند، در چهل تا شصت درصد از این نوزادان، ناهنجاريهاي قلبي دیده میشود. اختلالات غدد ازجمله تيروئيد (هيپو تيروئيديسم)، عدم رشد کافی روده، اختلالات مادرزادي قلبي و ديابت، افسردگي و آلزايمر، صرع، قد کوتاه و چاقی نیز شایع است.
به منظور اطلاع از برخی آخرین یافتهها و نیز اقدامات درمانی و حمایتی از مبتلایان به سندرم داون، میتوانید به سایت سندرم داون در ایران به آدرس: http://down.ir یا به وبلاگ http://downsyndrom.blogfa.com/ مراجعه کنید.

 دكتر كيميا شادماني - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
دكتر كيميا شادماني - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
در یک حاملگی تکقلو به تولّد قبل از هفتة 37 بارداری، زایمان زودرس میگویند. میزان زایمان زودرس طیّ سالهای گذشته در حال افزایش است. تکنیکهای کمکباروری مثل آی، وی، اف و میکرواینجکشن، حاملگیهای چندقلویی، بیماریهایی نظیر فشار خون بالا و دیابت، خونریزی، عفونت، التهاب پردههای جنینی و ... از دلایل ایجاد کنندة زایمان زودرس هستند.
بیست تا 25 درصد از علل زایمان زودرس، مربوط به نارسایی دهانة رحم است. این عارضه علاوه بر تحمیل عوارض جسمی و روانی برای مادر، صرف هزینة بسیار برای نوزاد را نیز به دنبال دارد. از این رو تشخیص، پیشبینی و پیشگیری بهموقع نارسایی دهانة رحم، به عنوان یک علّت سقط یا زایمان خودبهخودی زودرس، حائز اهمّیّت است.
گردن رحم یا سرویکس چیست؟
گردن رحم قسمت باریك، لولهای شكل و تحتانی رحم است كه به طرف مهبل كشیده میشود. در شرایط غیر حاملگی، سرویکس به میزان كمی باز است تا اسپرم داخل رحم شود و نیز خون قاعدگی خارج گردد. در زمان حاملگی ترشّحاتی این لوله را پر میكنند و سدّ محافظی به نام پلاك موكوسی تشكیل میدهند. در یک حاملگی طبیعی، تا اواخر سه ماهة سوم بارداری، سرویکس قوامی سفت داشته، طول آن بیشتر و کاملاً بسته است. در حوالی زایمان گردن رحم کوتاه و متّسع شده، برای زایمان آماده میشود.
تعریف نارسایی گردن رحم
اگر در سه ماهة دوم یا اوایل سه ماهة سوم بارداری بدون وجود انقباضات رحمی، گردن رحم کوتاهتر، نرمتر و ضعیفتر از حالت عادی شده، قادر به نگه داشتن جنین نباشد، به این وضعیّت نارسایی گردن رحم میگویند که اگر بهموقع تشخیص و درمان نشود، میتواند منجر به سقط یا زایمان زودرس (خروج جنین نارس) شود.
تشخیص نارسایی گردن رحم
یکی از راههای تشخیص نارسایی گردن رحم در خانمهای باردار، استفاده از سونوگرافی واژینال است. انجام سونوگرافیهای پیدرپی برای اندازهگیری طول گردن رحم، کنترل علائم کوتاه شدن آن و بیرونزدگی پردههای جنینی به داخل کانال سرویکس برای خانمهای در معرض خطر زایمان زودرس کمککننده است. درصورتیکه در سونوگرافیهای متوالی، تغییرات مهمّی مشاهده شود، بیمار در معرض خطر بیشتری برای سقط یا زایمان زودرس قرار دارد. البته بايد توجّه داشت كه تشخيص اين عارضه كمي مشكل است و در مورد اينكه درمانهاي موجود به جلوگيري از سقط يا زايمان زودرس كمك ميكنند يا خير، اختلاف نظر وجود دارد. فايدة هشدار اين است كه به پزشک فرصت ميدهد از داروهاي كورتيكواستروئيدي براب بیمار استفاده كند. اين داروها مشكلات تنفّسی در نوزادان نارس را به حداقل ميرسانند. درصورتيكه هر يك از علائم زير را مشاهده كرديد، بلافاصله با پزشك خود تماس بگيريد:
درمان نارسایی گردن رحم
اگر سونوگرافی نشاندهندة گردن رحم کوتاهتر از حالت طبیعی باشد، عمل جرّاحی سرکلاژ (دوختن دهانة رحم) انجام میشود. در این روش با استفاده از بیحسّی منطقهای (رژیونال) یا بیهوشی عمومی، دهانة رحم با نخ مخصوص (معمولاً نخ مرسیلین پنج میلیمتری) دوخته میشود. انجام سرکلاژ سبب تقویت گردن رحم و بسته ماندن آن میشود. در مواردی که بیمار دچار خونریزی، انقباض رحمی و پارگی کیسة آب باشد، این عمل نباید انجام شود.
انواع سرکلاژ
سرکلاژ پروفیلاکتیک
قبل از باز شدن دهانة رحم (بین هفتههای دوازده تا شانزده) انجام میشود، در مواردی نظیر:
سرکلاژ اورژانسی
در مواقعی که دهانة رحم متّسع شده انجام میگیرد (پیش از هفتة 24 حاملگی).
معمولاً انجام سرکلاژ بعد از هفتة 24 تا 26 توصیه نمیشود، زیرا هرچه سنّ حاملگی بیشتر باشد، احتمال اینکه جرّاحی و دستکاری دهانة رحم باعث تحریک و ایجاد زایمان زودرس و یا پارگی کیسة آب شود بیشتر است. به همین دلیل بعد از این زمان، متخصّصان استراحت در بستر را ترجیح میدهند.
چه خانمهایی در معرض خطر نارسایی گردن رحم هستند؟
نکاتی دربارة سرکلاژ
توجّه
در صورت بروز پارگی کیسة آب، خونریزی یا انقباضات رحمی، بخیهها باید فوراً و به صورت اورژانسی باز شوند تا از خطر ایجاد عفونت و پارگی رحم و یا عوارض دیگر اجتناب شود. اگر بیمار تحت عمل جرّاحی سزارین قرار گیرد، نخ سرکلاژ بعد از انجام عمل جرّاحی زیر بیهوشی برداشته میشود.
 دکتر حامد حاتمی - پزشك عمومي
دکتر حامد حاتمی - پزشك عمومي
چند روز پیش کمیکی با نام "خشم مرد باردار" در سایتهای اشتراک لینک انگلیسیزبان منتشر شد. ماجرا از این قرار است که یک نفر بهطور اتّفاقی در کابینت خانهاش، یک نوار تست حاملگی پیدا میکند و با هدفی نامعلوم از آن استفاده میکند، نتیجة ماجرا حیرتآور است: "بارداری مثبت"! دوست این مرد که یک کاربر سایت ردیت بود، ماجرا را به صورت کمیکی (از همان نوع که در وب فارسی به ترول معروف است) به تصویر میکشد و آن را در ردیت منتشر میکند، امّا اولین کامنتی که برای این لینک گذاشته میشود، عجیبترین قسمت ماجرا را رقم میزند:
اولین کامنتگذار مینویسد: "اگر ماجرا حقیقت داره، باید در اولین فرصت خودت رو از نظر سرطان بیضه بررسی کنی. جدّی میگم. گوگلش کن".
خوشبختانه دوست مرد باردار، ماجرا را جدّی میگیرد و این هشدار را به او اطّلاع میدهد؛ او هم بلافاصله به پزشک خود مراجعه میکند و متوجّه میشود یک تومور کوچک از نوع choriocarcinoma در بیضة راست خود دارد. کوریوکارسینوما توموری مهاجم و سریعالانتشار است و معمولاً وقتی که فرد متوجّه اولین نشانههای بیماری شود، سرطان در تمام بدن وی منتشر شده است و دیگر درمان سود چندانی نخواهد داشت.
امّا به لطف حسّ لودگی این بیمار و دوست او و با سپاس از شبکههای اجتماعی، تومور او در اولین مراحل تشخیص داده شد و بر اساس بررسیهای به عمل آمده مشخّص شد که تومور او متاستاز (انتشار سرطان) نداشته است و قابل درمان خواهد بود.
امّا کمی اطّلاعات برای آنان که کنجکاوند بدانند چطور میتوان با استفاده از تست حاملگی به سرطان بیضه پی برد:
تستهای بارداری معمول که در داروخانهها به فروش میرسند، با قرار گرفتن در ادرار، در معرض ترکیبات شیمیایی موجود در آن قرار میگیرند. اگر در ادرار مادهای به نام HCG وجود داشته باشد، تست نواری با تغییر رنگ، اعلام میکند که فرد باردار است.
HCG مادهای است که از جفت جنین (ارگانی موقّتی که باعث اتّصال بند ناف به بدن مادر است) ترشّح میشود. بنابراین بالارفتن HCG به این معناست که جفت رشد کرده و خانم آزمایشدهنده باردار است.
امّا اگر فرد آزمایشدهنده مرد باشد،HCG میتواند در اثر فعّالیّت توموری به نام کوریوکارسینوما تولید شود. بنابراین وجود HCG در ادرار یک مرد میتواند نشانهای از این تومور باشد.
سؤال این است:
آیا از فردا همة مردان به داروخانهها بروند و نوار تست بارداری بخرند تا از احتمال سرطان بیضة خود مطمئن شوند؟
پاسخ این است:
"نه!" کوریوکارسینوما یکی از انواع بسیار نادر سرطان بیضه است، یعنی حداکثر حدود یک درصد از سرطانهای بیضه را کوریوکارسینوما تشکیل میدهد. علاوه بر آن خود سرطانهای بیضه هم بسیار نادرند و درصد ناچیزی از آمار سرطانهای مردان را به خود اختصاص میدهند.

 حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
بر طبق آمار مطالعات جهاني، 85% زنان حداقل يکی از علائم سندرم پيش از قاعدگي را در روزهاي پيش از عادت ماهانه تجربه ميکنند، بهطوريکه اين نشانگان باعث افت واضح عملکرد آنان در زندگی روزانه ميشود. در سه تا هشت درصد نيز شدّت علائم به حدّي ميرسد که به اختلال خلقوخوی پيش از قاعدگي معروف شده است که درواقع نوع بسيار شديد سندرم پيش از قاعدگي محسوب ميشود. معمولاً برخی خانمها به علائم قبل از قاعدگی عادت کردهاند و آنها را جزء لاینفکّ قاعدگی میدانند، بنابراین ضمن داشتن مشکل، آن را عنوان نمیکنند.
سندرم پیش از قاعدگی یا «PMS» شايعترين بيماري زنان است. علّت اين سندرم هنوز نامشخّص است، امّا اغلب پزشكان به هم خوردن تعادل هورموني استروژن و پروژسترون را محتملترين علّت اين بيماري ميدانند. هورمون استروژن -كه در تمام طول ماه توليد ميشود- درست پيش از تخمكگذاري افزايش مييابد. در اين مرحله، تخمدانها شروع به ساخت و ترشّح پروژسترون ميكنند. PMS هم به شكل دقيق در دو هفته بعد از تخمكگذاري تا پايان دورة عادت ماهانه اتّفاق ميافتد. خانمهايي كه تخمكگذاري ندارند، به اين بيماري دچار نميشوند، مگر اينکه تحت درمان با هورمونهاي استروژن و پروژسترون مصنوعي باشند. اين بيماري با افزايش سن تشديد ميشود، امّا در دختران جوان و نوجوان نيز بروز ميكند.
گفته ميشود که سندرم پیش از قاعدگی بيماري هزارچهره است؛ زیرا پزشكان بيش از 150 علامت را به اين بيماري منسوب كردهاند. علائم آن در زنان متفاوت است و همين مسئله تشخيص را دشوار ميكند. بدتر اينکه الگوي اين بيماري ممكن است برحسب ماههاي مختلف سال و سنّ بيمار نيز دستخوش تغيير شود. دلشوره، ناپايداري خلقي، تحريكپذيري، تنش عصبي، سردرد، ميل شديد به خوردن شيريني، افزايش اشتها، تپش قلب، ضعف، سرگيجه و غش، افزايش وزن، ورم دست و پا، تورّم و حسّاسيّت پستانها، احساس ورم و نفخ شكم، افسردگي، ضعف حافظه، بيخوابي و... از علائم بسیار شايع اين بيماري است. جالب است بدانید كه اين بيماري ممكن است علائم ویژهای از قبیل بدخلقي، سركشي در برابر پدر و مادر و اولياي مدرسه، فرار از منزل، حضور نيافتن در مدرسه، افزايش شدید ميل جنسي و ... را در دختران جوان به وجود بياورد؛ امّا از آنجا كه بیشتر اين علائم جز در موارد بسيار واضح بهدرستي تشخيص داده نميشوند، هيچ بعيد نيست كه مشكل اين دختران تا نزديك سی سالگي نيز بدون تشخيص بماند.
در سندرم پیش از قاعدگی، به اين توصيهها توجّه كنيد:
اگر با وجود رعايت توصيههاي بالا هنوز ناراحتي داريد، حتماً با پزشک خود مشورت کنيد. اين مشکل درمان دارويي مؤثّري نيز دارد.

 دکتر محمّدرضا سادین - فوق تخصّص بیماریهای ریوی و مراقبتهای ویژه(ICU)
دکتر محمّدرضا سادین - فوق تخصّص بیماریهای ریوی و مراقبتهای ویژه(ICU)
به روایتی کسی که مبتلا به آنفلوانزا میشود از بینی او آب و خلط جاری میشود. این حالت را تشبیه کردهاند به حالت بزی که پیوسته از بینی او خلط جاری است و بدین جهت عربها این بیماری را "آنف العنزه" (انف= بینی+عنزه= بز) خوانده و اروپاییها این لغت را از کتابهای عربی گرفته و آنفلوانزا نامیدهاند.
آنفلوانزا یا گریپ (Grippe) بیماری واگیرداری است که ویروسهای آنفلوانزا آن را ایجاد میکنند. این نوع ویروس در پرندگان و پستانـداران اثـر میگـذارد و باعث عفونت حادّ تنفّسی با علائم تب، سردرد ناگهانی، درد عضلات و مفاصل، ضعف و بیحالی شدید، گرفتگی بینی، سوزش گلو، گرفتگی صدا و آبریزش بینی و ... میشود.
دورة کمـون بیمـاری هجده تا 72 ساعت است و در عرض دو تا پنج روز در نوع بدون عارضه بهبود پیدا میکند، ولی سرفه ممکن است یک تا دو هفتــه بیشتـر طول بکشــد و حالت ضعف، بیحالی و سستی برای چندین هفته ادامه یابد. سایر عوارض بیمــاری در افراد 64 سال به بالا و برخی بیماریهای مزمــن مثل بیماریهای قلبی، ریوی، نارسایی کلیه، و ضعف ایمنی و در خانمهای باردار و در سـه ماهة دوم و سوم بــارداری خطر بیشتری دارد.
مخزن بیماری انسان است، یعنی بیماری از انسان بــه انسان دیگری از طریق سرفه، عطسه و ترشّحات دهان و بینی منتقل میشود؛ این ترشّحات میتواند از فاصلة یک تا پنج متری و همچنین از طریق اشیاء آلوده نیز منتقل شود. بنابــراین یکی از راههـای پیشگیری، شستن مکرّر دستهاست؛ این عمل در پیشگیری از ابتـــلای به بیماری یا به حداقل رساندن آن مؤثر است. ضمناً باید از تماس بــا فرد بیمار پیشگیری شود. در مورد خانمهای باردار چون در معرض خطــر ابتلای بیشتری قرار دارند، باید سعی شود کــه در فصول شیوع بیماری، از حضــور در مکانهــای شلوغ خــودداری کنند، چون حتّی تماس با دستگیرههای اتوبوس و وسایل عمومی میتواند آلودهکننده باشد و باعث انتقال بیماری به شخص سالم شود. در ضمن شخص مبتلا باید از ماسک و دستمــال مخصوص برای گرفتن جلوی بینی در مواقــع عطسه و سرفه، به منظور جلوگیری از پخش ترشّحات دهان و بینی در مکانهای عمومی استفاده کند.
انتقال بیماری از طریق شیر مادر نادر است، بنابراین شیردهی مشکلی ندارد، ولی به علّت خطر انتقال به کودک از طریق تماس نزدیک توصیه میشود شیر در شرایط مناسب (استریل) دوشیده شود و اشخاص سالم دیگری آن را به نوزاد بدهند و مادر هم تا حدّ امکان با نوزاد تماس نداشته باشد و در صورت تماس ضروری حتــــماً از ماسک استفاده کند.
بیماری آنفلوانزا بدون عارضه معمولاً خودبهخود در طیّ چند روز فروکش میکند، ولی در موارد افزایش تب یا سرفـــه، وجود خون در خلـــط، گوش درد، تنــگی نفس یا درد قفسة سینه، ترشّحات غلیظ از بینی، سینوسها یا گوش، درد سینوسها، درد یا سفتی گردن، استفراغ مداوم، نشانههای نارسایی تنفّس، سرگیجة ناگهانی، بهبود علائم آنفلوانزا در ابتدا ولی عود ناگهانی آن، باید به فکـــر بروز عوارض بیماری بود و جزء موارد خطرناک محسوب میشود.
آنفلوانزای پـــاندمیک (ناخوشى همهگیر)
آنفلوانزای پـــاندمیک ناشی از گونة جدید و خطرناک ویروس آنفلوانزاست که معمولاً هیچیک از افراد یک جامعه نسبت به آن ایمنی ندارند و از این رو باعث انتشار همهگیر میشود؛ این انتشار به دنبال تغییر آنتی ژنی و تولید ویروس جدید است که جامعه نسبت به آن مصونیت ندارد. نشانههای بیماری شبیه آنفلوانزای فصلی امّا با شدّت بیشتر و شامل شروع ناگهانی تب، سرفه، سردرد، خستگی شدید، درد عضلات و نشانههای تنفّسی مانند درد قفسة سینه و تنگی نفس است.
بــــارداری و آنفـــلوانزا
در زنان باردار مبتلا به آنفلوانزا پیشرفت بیماری و مرگ نسبت به جمعیت عمومی بیشتر است. برحسب اطّلاعات حاصل از آنفلوانزای فصلی و پاندمیک (ناخوشى همهگیر) در سالهای گذشته (1919- 1918)، (1985- 1975) و (2010- 2009) این افزایش شدّت میتواند مربوط به تغییرات فیزیولوژیک در حاملگی باشد، به عنوان مثال تغییر در سیستم تنفّس، قلب و عروق به دلیل افزایش تعداد تنفّس، مصرف اکسیژن و کاهش ظرفیتهای ریوی و تغییرات ایمونولوژیک بهخصوص در ایمنی سلولی است.
با توجّه به افزایش شدّت بیماری و مرگومیر ناشی از آن، تجویز واکسن آنفلوانزا (نوع غیرفعّال) برای زنان حامله توصیه میشود که در زمان حاملگی، در سه ماهة دوم و سوم حاملگی قابل تجویز است.
آثار جنینی
آثار آنفلوانزا در طیّ حاملگی روی مراحل رویانی و جنینی بهطور کامل مطالعه نشده است، ولی انتقال ویروس از طریق جفت نادر است. البته حتّی در غیاب انتقال جنینی، آنفلوانزا در طیّ حاملگی ممکن است آثار جانبی روی جنین داشته باشد.
در برخی مطالعات افزایش خطر ناهنجاریهای مادرزادی مثل شکاف لب، نقائص لولة عصبی و نقائص مـــادرزادی قلب گزارش شده است. بهعلاوه وجود هیپرترمی مادر (تب) به عنوان عامل خطر برای برخی موارد عنوان شده است که با مصرف تببرها کاهش مییابد. بنابراین درمان تب در زنان باردار مبتلا به آنفلوانزا یا مشکوک به آن توصیه میشود و استامینوفن بهترین انتخاب در طیّ حاملگی است.
زنان باردار سالم در طیّ هفتههای 42-37 حاملگی حدود پنج برابر بیشتر از مرحلة بعد از زایمان (یک تا شش ماه بعد از زایمان) در اثر عوارض ریوی و قلبی آنفلوانزا بستری میشوند، به همین علّت مرکز پیشگیـری از بیماریهای آمریکا توصیه به مصرف واکسن آنفلوانزا در طیّ حاملگی کرده است.
اکثر کارشناسان و متخصّصان معتقدند که واکـسن آنفلوانزا حفاظت کافی در مقابل آنفلوانزا را برای زنان باردار و شیرخواران آنها فراهم میسازد و موارد بستری را کاهش میدهد و باعث کاهش احتمال خطر نارسی و وزن کم زمان تولّد میشود.
در مورد سالم بودن واکسن در طیّ حاملگی لازم به توضیح است که به علّت غیرفعّال بودن واکسن و نبود ویروس زنده، کارشناسان واکسن معتقدند که مصرف آن (نوع غیرفعّال) در زنان باردار بلامانع است. طیّ مطالعاتی که بر روی دو هزار زن باردار انجام شده است هیچ افزایشی در میزان بروز بدخیمی و آثار جانبی روی جنین دیده نشده است. ولی زنان بـــاردار نباید به هیچ وجه فرم زندة ویروس و یا نوع داخل بینی واکسن را دریافت کنند.
طریقة مصرف واکسن به صورت زیر جلدی یا عضلانی عمیق (عضلة دلتوئید در بزرگسالان و ناحیة قدامی جانبی ران در کودکـان زیر دو سال) است. واکسن باید هر سال در اوایل پاییز استفاده شود و حدود دو هفته طول میکشد تا ایمنی ایجاد گــــرد، ضمناً تجویز واکــــسن، فقط فرد را در برابر بیماریای که از همانگونه ویروس ایجاد میشود محافظت میکند و حفاظتی در برابر گونههای دیگر آنفلوانزا و سرمـــاخوردگی ندارد. واکسیناسیون آنفــــلوانزا معمولاً در افراد پرخطـــر انجام میشود و به هیچ وجه برای تمـــام افــــراد جامعه توصیه نمیشود.
ویروسهای آنفلوانزا شامل سه نوع (آ- ب- سی) است. هرسال دوتا از گروه( آ) و یکی از گروه (ب) در تهیة واکسن استفاده میشود و حدود هفتاد تا نود درصد در پیشگیری از بیماری و کاهش خطر بستری بیماران قلبی و ریوی مؤثر است.
درمان ضدّ ویروس
دو گروه از عوامل دارویی شامل موارد زیر است:
الف- امانتینا (آمانتاین، ریمانتادین) که مهارکنندة پروتئین (ام-دو) ویروس است. این داروها فقط بر ضدّ ویروس آنفلوانزای (آ) مؤثرند، چراکه ویروس (ب) حاوی پروتئین (ام-دو) نیست. در ضمن به علّت مقاومت ویروس نوع (آ) به این گروه، به عنوان عامل درمانی توصیه نمیشود.
ب- مهارکنندة نورآمینیداز (اوسلتامیویر، زانامیویر): این گروه بر هر دو نوع ویروس (آ-ب) مؤثر است.
حاملگی و داروهای ضد ویروس: اوسلتامیویر، زانامیویر در آمریکا جزء گروه (سی) داروهاست که نشاندهندة عدم انجام مطالعات برای اثبات بیضرر بودن این داروها در بارداری است، ولی در استرالیا آن را جزء گروه (بی) یعنی بیضرر در حاملگی قرار دادهاند. با وجود این هنوز عوارض جانبی گزارش نشده و بنابراین حاملگی نباید به عنوان منع مصرف دارو محسوب شود. به علّت فعّالیّت گستردة اوسلتامیویر در درمان زنان باردار دچار آنفلوانزا، این دارو نسبت به زانامیوویر بهتر است.
داروی انتخابی در پیشگیری (ناخوشى همهگیر) کمتر مشخّص است، ولی زانامیویر به دلیل جذب سیستمیک محدود برای این منظور ترجیح داده میشود، البته عوارض تنفّسی وابسته به زانامیویر که به دلیل روش استفادة استنشاقی آن است، خصوصاً در خانمهای با خطر بیماریهای تنفّسی باید در نظر گرفته شود، چراکه باعث حملات آسم میشود.
پرسشهای شایع زنان باردار
1- چرا باید من واکسن آنفلوانزا مصرف کنم؟
تجربیات قبلی در ناخوشى همهگیر سال 2009- 2010 نشان داد که زنان باردار به دلیل تغییرات حاملگی (کاهش ظرفیت ریوی، افزایش مصرف اکسیژن، تغییرات پاسخ ایمنی، و...) در خطر بیشتری از عوارض بیماری و افزایش موارد بستری قرار دارند و در صورت همراهی با آسم و دیابت، این خطرات چندین برابر تشدید میشود.
2- آیا تزریق واکسن از جنین و نوزادم محافظت میکند؟
نوزاد تازه متولّد شده و شیرخوار در میزان بیشتری از خطر آنفلوانزا و بستری شدن قرار دارند، امّا به علّت نارس بودن سیستم ایمنی، واکسیناسیون زیر شش ماه مؤثر نیست. البته در صورت واکسیناسیون مادر، با عبور پادتن (آنتی بادی) از طریق جفت، اثر حفاظتی برای چند ماه اول زندگی نوزاد دارد.
3- آیا واکسن آنفلوانزا حاوی ویروس زنده است؟
خیر، نوع واکسن آنفلوانزای فصلی شامل ویروس غیرفعّال است و باعث عفونت آنفلوانزا نمیشود.
4 - من تحت درمان ناباروری ( آ-وی-اف) هستم آیا میتوانم واکسن مصرف کنم؟
بلی.
5- در صورت سابقة سقط جنین، توصیة پزشکی چیست؟
واکسن آنفلوانزا (غیرفعّال) منجر به سقط نمیشود، اما عفونت آنفلوانزا از عوامل سقط جنین است.
6- در طول بارداری چند بار نیاز به تجویز واکسن است؟
فقط یک دوز مورد نیاز است که در شروع فصل تجویز میشود، ولی با توجّه به تغییرات آنتیژنی ویروس سالانه تکرار میشود.
7- آیا در صورت سرماخوردگی در بارداری واکسن توصیه میشود؟
اگر تب وجود نداشته باشد و فقط علائم، آبریزش یا گرفتگی بینی باشد، میتوان واکسن تجویز کرد و در صورت ناخوشی شدیدتر، ضمن مشاورة پزشکی، واکسن به تأخیر میافتد.

 اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
اکرم پژاوند - کارشناسی ارشد روانشناسی عمومی
«در اتاق انتظار مطب به این فکر میکردم که با پسرم و عادت غذایی او خیلی مشکل دارم امّا وقتی صحبتهای مادران دیگر را در مورد مشکلات تغذیهای کودکانشان شنیدم خیلی به وضعیت خودم امیدوار شدم. یکی از مادران تعریف میکرد که کودک چهار سالة او از خوردن تمام غذاهای جامد خودداری میکند و همیشه سر غذا، قشقرق به راه میاندازد و هر چیزی که وارد دهانش میشود باید مایع باشد. مادر دیگری تعریف میکرد که وقتی سعی میکند به کودکش غذایی بدهد، او محکم دهانش را میبندد و بعد از خوردن غذا، بیشتر آن را بالا میآورد. بعد از شنیدن این حرفها فکر میکردم که نباید از پسرم که فقط سه نوع غذا میخورد، شکایتی داشته باشم».
حرفهای این مادر نشاندهندة احساس ناکامی است که اکثر والدین کودکان بدغذا آن را تجربه میکنند. مشکلات تغذیهای کودکان برای والدینی که تلاش میکنند با عادتهای غذایی نامناسب کودکشان مبارزه کنند، بسیار ناراحتکننده است. والدین مختلف از این موضوع نگراناند که اگر کودک آنها یک رژیم غذایی محدود داشته باشد ممکن است مواد مغذّی لازم به بدنش نرسد. برخی مواقع ممکن است کودک در مکیدن، جویدن و بلع غذا دچار مشکلاتی باشد که فرایند خوردن را برای وی دشوار میکند و موجب ناراحتی کودک و والدین او میشود.
چرا عادات غذایی خوب مهم هستند؟
وقتی که کودکان خوشغذا هستند و خودشان را بهطور صحیح تغذیه میکنند، درواقع نشان میدهند که سازمانیافته و خودگرداناند و میتوانند از بدن خودشان مراقبت کنند. آنها میدانند که برای غذا خوردن باید سر سفره یا میز حاضر شوند و قبل از تمام کردن غذا نباید از سر سفره یا میز بلند شوند. کودک ابتدا باید به تغذیهاش توسط دیگران واکنش سالم نشان دهد، بعد از آن یاد میگیرد که خودش بهطور مستقل غذا بخورد.
مشکلات تغذیهای کداماند؟
تغذیه جنبههای مختلفی دارد که هر کدام از آنها میتواند دچار مشکل شود. برخی از کودکان با اختلالاتی به دنیا میآیند که سبب ایجاد مشکلات تغذیهای در آنها میشود، مثلاً ممکن است که یک نوزاد در عمل مکیدن و بلعیدن دچار مشکل باشد؛ برخی از نوزادان نیز دچار مشکل بازگشت غذا به مری هستند که باعث میشود غذا خوردن برای آنها دردناک شود. مشکلات تغذیهای برخی از کودکان چنان شدید و جدّی است که آنها نمیتوانند وزن بگیرند و رشد کنند. این وضعیت به اصطلاح «نارسایی رشد» نامیده میشود که میتواند علل مختلفی داشته باشد. عمل تغذیه و غذا خوردن کودکان در فضای ارتباطی بین کودک و مراقبش اتّفاق میافتد. وقتی که فرایند تغذیه با کشمکش همراه باشد، کودک یا مراقب او بهاجبار، وارد نبردی میشود که به نحوة انجام تغذیه مربوط است.
تأثیر مشکلات تغذیهای کودک بر والدین
وقتی کودکی دچار مشکل تغذیهای باشد، عجیب نیست که والدینش دچار اضطراب و افسردگی شوند. این دسته از والدین چون نمیتوانند به کودکشان غذا بدهند و از او مراقبت کنند اغلب احساس بیکفایتی میکنند. وقتی فرصتهای مربوط به تغذیه کردن و مراقبت از کودک با این مشکل از بین برود، والدین نمیدانند که چگونه با کودک خود ارتباط برقرار کنند. بیشتر والدینی که در چنین شرایطی قرار دارند احساس میکنند که از طرف کودکشان طرد شدهاند. همین طور که والدین نگرانتر میشوند و برای غذا دادن به کودک اجبار بیشتری به کار میبرند، اضطراب مرتبط با غذا خوردن هم در والد و هم در کودک بیشتر میشود. این اضطراب سبب میشود که والد و کودک قادر نباشند نشانههای غیرکلامی را که هر یک برای برقراری ارتباط با دیگری از خود بروز میدهند، بهدرستی درک و تفسیر کنند.
پرورش استقلال و کنترل غذا
کودک خیلی سریع به مرحلهای میرسد که میخواهد همة کارها را خودش بهتنهایی انجام دهد. زمانی که کودک هفت تا نه ماهه است به خوردن غذا با انگشت علاقهمند است، از قاشق و چنگال برای غذا خوردن استفاده میکند و بافتهای غذایی جدید را امتحان میکند. کودک از مرحلة وابستگی مطلق به والدین برای تغذیه، به مرحلهای میرسد که میخواهد خودش غذا بخورد. برای موفقیت در تکلیف تغذیة مستقل، کودک باید بتواند بهراحتی جدایی از والدین را تحمّل کند. او این توانایی را پیدا میکند که خودش را تغذیه کند و مسئول چیزهایی باشد که وارد بدنش میشود.
کمک به کودکان بدغذا
کودکانی که فقط چند نوع غذا را میخورند و در برابر خوردن غذاهای جدید مقاومت میکنند معمولاً دچار حسّاسیّت مفرط لمسی و بویایی هستند که با واکنش هیجانی نفرت از غذاهای جدید همراه است. گاهی کودک دچار حسّاسیّت مفرط دیداری نسبت به غذاها نیز میشود و از خوردن غذاهایی که رنگ یا شکل خاصّی دارند، اجتناب میکند. یک مشکل متداول در زمینة بدغذایی، این است که کودک فقط غذاهای به اصطلاح سفید مثل ماکارونی با پنیر، برنج، مرغ و محصولات لبنی را میخورد.
راهبردهایی برای کمک به کودک بدغذا
چگونه به کودک کمک کنید که سر میز بیاید و بنشیند؟
بسیاری از والدین از این شکایت دارند که خیلی سخت میتوانند کودکشان را به سر میز غذا بیاورند. والدینی که یک کودک نوپای بسیار پرانرژی دارند ممکن است متوجّه شوند که کودکشان در برابر نشستن در صندلی مخصوص غذا خوردن مقاومت میکند و در نهایت والدین تسلیم میشوند و سعی میکنند که در هر فرصتی که گیر میآورند به کودک غذا بدهند؛ در ماشین، در حمّام، در زمان قدم زدن کودک. بچّههای بزرگتر ممکن است مشغول بازی رایانهای باشند و نخواهند بازی را برای غذا خوردن متوقّف کنند. برخی از کودکان ترجیح میدهند که جلوی تلویزیون غذا بخورند. کودکانی که دامنة توجّه محدودی دارند ممکن است در طول غذا مدام از صندلی خود بلند شوند و دوباره بنشینند. بهطور کلّی آوردن یک کودک به سر میز غذا و نگه داشتن او سر میز، ممکن است برای والدین بسیار سخت باشد.
راهبردهایی که به کودک کمک میکنند برای غذا به سر میز بیاید و بنشیند:

 دکتر محمّدعلي نيلفروشزاده - متخصّص پوست، مو و زیبایی، رئیس مرکز تحقیقات پوست و سلولهای بنیادی
دکتر محمّدعلي نيلفروشزاده - متخصّص پوست، مو و زیبایی، رئیس مرکز تحقیقات پوست و سلولهای بنیادی
گهگاه در نمايشگاههاي گوناگون با غرفههايي روبهرو ميشويم كه مشغول رنگآميزي صورت بچّهها هستند. كودكان و والدين آنها خوشحال از اجراي اين مراسم در صف ايستادهاند و كودكان عاشق اين سرگرمياند؛ غافل از اينكه اين رنگها چه عوارضي ميتواند داشته باشد.
استفاده از رنگهاي مختلف
براي رنگآميزي صورت كودكان از وسايل مختلفی استفاده ميشود. عدّهاي از ماژيكهاي معمولي، برخی از وسايل آرايشي خانمها، تعدادی از آبرنگ و برخي هم از رنگ گواش براي این کار استفاده ميكنند. حرفهايها هم رنگهاي گريم را به کار ميبرند.
رنگهاي فون دو نوعاند:
از فون چرب براي گريم بازيگران سينما و نيز براي آرايش عروس استفاده ميشود. براي رنگآميزي صورت كودكان گاهي از فون خشك استفاده ميكنند كه با آب و صابون يا شيرپاككن بهسادگي قابل پاك كردن است. بهطور كلّي استفاده از ماژيك و رنگ گواش براي رنگآميزي صورت بچّهها توصيه نميشود، زيرا بهسادگي از روي پوست پاك نميشوند و ميتوانند مضر باشند.
استفاده از آبرنگ
اگر از آبرنگ استفاده ميشود، پوست باید زود شسته شود و اگر از فون خشك براي رنگ كردن صورت بچّهها استفاده شود، توصيه ميشود به مدّت طولاني روي صورت كودك باقي نماند و حداكثر بعد از چند ساعت با آب و صابون يا شيرپاككن پاك شود و بهطور کلّی كودك نبايد به اين تفريح عادت كند.
حسّاسیّت پوستی
استفاده از هر نوع مادة شيميايي، ازجمله رنگ روي صورت ميتواند عوارضی به همراه داشته باشد. شايعترين اين عوارض، ایجاد حسّاسیّت تماسي يا حسّاسيّت پوستي است. ممكن است در بار اول استفاده از اين مواد مشكل خاصّي ايجاد نشود، امّا در دفعات بعد، پوست دچار قرمزي، تورّم يا خارش پوستي میشود.
جوشهای التهابی
مشكل ديگري كه بهخصوص با استفاده از رنگهاي چرب در كودكان بزرگتر و نزديك به سن بلوغ ممکن است به وجود آید، مستعد شدن پوست به جوشهاي غرور جواني است. به اين ترتيب كه با مسدود شدن منافذ پوست و احتباس چربي در آنها، جوشهاي كومدوني و سپس در صورت ادامة مصرف، جوشهاي التهابي يا چركي ايجاد خواهد شد.
نکات قابل توجّه

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
پروستات عضوی از دستگاه تناسلی مردانه است که به اندازه و شکل یک شاه بلوط در اطراف ابتدای مجرای ادرار مردان و زیر مثانه قرار گرفته است. این عضو درواقع جزء غدد ترشّحی درونریز بدن به حساب میآید و مواد تولیدی آن بخش مهمّی از مایع منی را تشکیل میدهند. ازجمله مواد تولیدی پروستات که در مایع منی یافت میشوند میتوان از اسید سیتریک، روی، چربیها، کلسترول و پروتئینهای مختلف ازجمله آنتیژن اختصاصی پروستات PSA نام برد. تحقیقات نشان دادهاند که این مواد در لغزندهسازی و ضدّ عفونی کردن مجرای ادرار، تغذیه و تکامل اسپرم و کشتن باکتریها در مایع منی نقش دارند.
شیوع
بررسی بافتشناسی روی پروستات افراد پس از مرگ نشان داده است که تغییرات مربوط به بزرگی خوشخیم پروستات (BPH) از دهة چهل عمر شروع میشود و در دهة نود عمر در صددرصد افراد وجود دارد. این تغییرات در تمام نژادها و مناطق جغرافیایی تقریباً مشابه است، امّا تغییرات بافتشناسی به معنای بروز علائم در همة افراد نیست. بررسی شیوع کلینیکی BPH در نقاط مختلف و نژادهای مختلف بررسی شده است و هرچند در این مطالعات نتایج متفاوتی به دست آمده، امّا بهطور ساده شاید بتوان گفت که پس از چهل سالگی حدود ده تا بیست درصد افراد دچار علائم BPH میشوند و پس از شصت سالگی این رقم به حدود پنجاه درصد میرسد، یعنی حدود پنجاه درصد افراد پس از شصت سالگی دچار علائم بزرگی خوشخیم پروستات میشوند و نیازمند اقدام مناسب هستند.
علّت بزرگی خوشخیم پروستات
ازآنجاکه با افزایش سن، بیماریهای مختلفی در انسان ظاهر میشوند، تعیین عامل اختصاصی برای به وجود آمدن BPH کار سادهای نیست. مسلّم است که برای ایجاد BPH دو عامل الزامی است: یکی وجود هورمون مردانة تستوسترون از دوران جنینی و دوم افزایش سن، یعنی در مردانی که به هر دلیل در آنها کمبود هورمون مردانة تستوسترون وجود داشته باشد و در افراد جوان، بزرگی خوشخیم پروستات ایجاد نمیشود.
بررسی عواملی مثل سطح اقتصادی- اجتماعی و میزان درآمد فرد، مذهب، میزان فعّالیّت جنسی، مصرف الکل، مصرف سیگار، فشار خون، وازکتومی و حتّی رژیم غذایی ارتباط واضح و مشخّصی را با افزایش بروز BPH نشان ندادهاند. امّا شواهد نشان میدهد که چاقی، کاهش فعّالیّت بدنی، افزایش BMI و وجود سندروم متابولیک (مجموعة فشار خون، چاقی ناحیة شکمی، سطح بالای چربی خون و افزایش سطح انسولین خون) احتمال ابتلا به BPH را زیاد میکند و برعکس فعّالیّت بدنی و ورزش اثر حفاظتی در مقابل این بیماری دارد. همچنین مشخّص شده است که بروز BPH در فرزندان افرادی که در سنین پایینتر دچار این بیماری شدهاند و نیاز به جرّاحی پیدا کردهاند، بیشتر است.
علائم و نشانهها
بهطور ساده شاید بتوان گفت که افزایش بافت ترشّحی سلولهای عضلانی در بافت پروستات (در اثر کاهش مرگ سلولی) منجر به تنگ شدن مسیر خروج ادرار میشود و در مقابل مثانه برای خارج کردن ادرار فعّالیّت بیشتری میکند. البته امروز ثابت شده است که عواملی مثل تغییرات ناشی از سن در بافت مثانه، تغییرات سیستم عصبی، چگونگی فعّالیّت کلیه برای غلیظ کردن ادرار، بیماریهای همراه و حتّی اختلالات خواب در میزان، شدّت و چگونگی بروز علائم BPH دخیل هستند.
مجموعة این عوامل منجر به بروز علائم BPH میشوند که عبارتاند از: کاهش فشار ادرار، کاهش قطر جریان ادرار، تأخیر در شروع ادرار، زور زدن برای دفع ادرار، احساس باقی ماندن و عدم تخلیة کامل ادرار، منقطع بودن جریان ادرار، تکرّر ادرار در روز یا شب، درد و سوزش در مجرای ادرار هنگام دفع، احساس فوری بودن نیاز به دفع ادرار و گاهی بیاختیاری ادرار.
علائم دیگری مثل وجود خون در ادرار، بند آمدن جریان ادرار و گاهی علائم ناشی از صدمة کلیه و نارسایی کلیه نیز ممکن است دیده شود.
مهمترین نشانة بیماری در معاینه، لمس پروستات بزرگ از طریق مقعد است. البته برای اثبات وجود BPH نیازی به وجود همة این علائم نیست و در افراد مختلف ممکن است یک یا چند علامت بارزتر باشد و شخص را به سمت توجّهات پزشکی سوق دهد.
تشخیص
متخصّص اورولوژی بر اساس علائم بیمار، معاینه و انجام بررسیهای پاراکلینیک مناسب مثل آزمایش ادرار و خون، سونوگرافی و سیستوسکوپی و ... بزرگی خوشخیم پروستات را تشخیص میدهد.
درمان
آیا همة افرادی که دچار BPH کلینیکی میشوند، نیازمند درمان هستند؟ در جواب باید گفت: نه. زیرا اولاً بسیاری از افراد، علائم خفیفی دارند و از وجود آنها احساس ناراحتی زیادی نمیکنند؛ این افراد نیازمند هیچ درمانی نیستند. دوم اینکه بررسیها نشان دادهاند که درصدی از افراد مبتلا به BPH در طول زمان بهبود مییابند، بنابراین به درمان احتیاج پیدا نمیکنند.
امّا درصورتیکه علائم BPH آزاردهنده شود، لازم است که فرد حتماً به پزشک متخصّص مراجعه و درمان مناسب را دریافت کند، زیرا اولاً افراد در هر سنّی نیازمند آسایشاند و حق دارند زندگی خوبی داشته باشند، پس برای حفظ یک خواب راحت هم که شده ممکن است درمان لازم باشد. دوم اینکه احتمال بروز عوارضی مثل عفونت ادرار، سنگ مثانه، خونریزی از ادرار، صدمه و نارسایی کلیه و شایعتر از همه بند آمدن کامل جریان ادرار در افرادی که علائم شدیدتری دارند بیشتر است. بنابراین برای جلوگیری از بروز احتمالی این عوارض نیز گاه درمان لازم است. سومین نکته این است که درمانهای دارویی مؤثر و کمعارضهای برای کنترل علائم BPH به وجود آمده است.
درمانهای دارویی
داروهای موجود برای درمان BPH دو دستهاند. دستة اول با اثر بر سلولهای عضلانی منطقة پروستات و گردن مثانه، باعث شل شدن آنها میشوند و در نتیجه مقاومت در مقابل جریان ادرار را کاهش میدهند. این داروها معمولاً اثر سریعی دارند و میتوانند علائم بیمار را در مدّت کوتاهی کاهش دهند. البته به همان ترتیب که با شروع مصرف اثر میکنند، با قطع مصرف اثرشان از بین میرود و علائم بیماری باز میگردد. بنابراین بیمار باید بپذیرد که تا زمانی که پزشک متخصّص صلاح نمیداند، دارو را قطع نکند. ازجملة این داروها در ایران عبارتاند از: پرازوسین، تامسولوسین.
دستة دوم داروهای درمان BPH از طریق کاهش هورمون دی هیدروتستوسترون در بافت پروستات است که منجر به کوچک شدن آن میشوند، امّا این دارو برای شروع اثر، نیازمند زمان است و حداکثر اثر آن پس از شش ماه ظاهر میشود. فیناستریه نوع اصلی این دستة دارویی در ایران است. داروهای گیاهی مختلفی برای درمان بزرگی خوشخیم پروستات پیشنهاد شدهاند، امّا تفاوت اثر آنها با دارونما در هیچ مطالعة بیطرفانهای ثابت نشده است!
درمانهای جرّاحی برای بزرگی خوشخیم پروستات
در صورت وجود یکی از علائم زیر ممکن است پزشک متخصّص ارولوژی درمان جرّاحی را لازم بداند:
درمانهای غیر دارویی مختلفی مثل گذاشتن فنر stant، باز کردن مجرا با فشار بالون، تخریب بافت پروستات با امواج مایکروویو یا سوزنهای مولّد گرما، تزریق مواد خاص در پروستات و ... برای درمان BPH ارائه شدهاند، امّا به دلایل مختلفی مصرف عام پیدا نکردهاند و فقط در موارد خاصّی پیشنهاد میشوند.
عمل جرّاحی پروستات با لیزر (لیزر واقعی و نه هر عمل جرّاحی بسته !) نیز با وجود نتایج خوب آن، به دلیل نیاز به امکانات خاص و هزینة بالا کمتر مورد استفاده قرار میگیرد. به همین دلیل هنوز اعمال جرّاحی استاندارد پروستات عبارتاند از: خارج کردن پروستات از طریق مجرا (TUR) و یا عمل جرّاحی باز پروستات. نتایج این دو روش بسیار خوب و عوارض آنها با استفاده از وسایل و تکنیکهای جدید نسبتاً کم است. البته این حق بیمار است که از عوارض احتمالی مطلع باشد و با آگاهی جرّاحی را بپذیرد.
عوارض اصلی پس از عمل جرّاحی باز و یا TUR پروستات عبارتاند از: تکرّر و سوزش ادرار، خونریزی با ادرار و گاهی بیاختیاری که عموماً پس از مدّتی رفع میشوند. احتمال بروز مشکلات در روابط جنسی و احتمال نیاز به جرّاحی محدود به دلیل بروز تنگی در ناحیة عمل نیز از عوارضی است که بیمار باید از میزان چگونگی احتمال بروز آنها مطّلع باشد.
مرگومیر به دلیل عمل جرّاحی برای بزرگی خوشخیم پروستات بسیار نادر است و عموماً ناشی از وجود بیماریهای همراه مثل بیماری قلبی در سنین بالاست.
نکات مهم

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
همة بچّهها زمانهایی را در روز گریه میکنند، به نظر میرسد بچّهها مجبورند که گریه کنند چراکه گریه برای آنها راهی برای برقراری ارتباط و بیان نیازهایشان است. کودک با گریهاش میگوید...
همة بچهها حتّی سالمترین آنها زمانهایی را در روز گریه میکنند که این زمان ممکن است به یک تا سه ساعت در روز برسد. به نظر میرسد بچّهها مجبورند که گریه کنند چراکه گریه برای آنها راهی برای برقراری ارتباط و بیان نیازهایشان است. کودک با گریهاش میگوید که: من گرسنه هستم، من تشنه هستم، من احساس سرما میکنم، احساس گرما میکنم و کسی باید این پتو را از روی من کنار بزند، من دلدرد دارم، پوشک من باید عوض شود، من احساس سوزش و خارش زیر پوشکم دارم، حشرهای مرا نیش زده است و این نیش دردناک است و... .
برای کسی که تازه مادر شده است و قبلاً چنین تجربهای نداشته، ممکن است سخت باشد که پیامهای مختلف گریة کودک را دریابد و بفهمد که کودکش چه میگوید. آیا او گرسنه است؟ تشنه است؟ سردش است؟ آرامش میخواهد؟ و ... . اگر مادر نتواند بین این گریهها افتراق ایجاد کند، ممکن است مضطرب و پریشان شود.
بهتدریج که بچّهها بزرگ میشوند یاد میگیرند که راههای دیگری غیر از گریه برای برقراری ارتباط با ما وجود دارد، مثلاً نگاه کردن، صدا درآوردن از خود، لبخند زدن و ... و همة اینها نیاز به گریه را کاهش میدهد.
شایعترین علل گریة شیرخواران موارد زیر است:
من شیر میخواهم
گرسنگی شایعترین دلیل گریة شیرخوار است و او به این طریق شما را متوجّه میکند که نیاز به شیر دارد.
نیاز دارم تا راحت باشم
بچّهها وقتی در شرایط نامناسبی گیر میکنند، خیلی زود اعتراض میکنند. اگر لباس آنها تنگ و چسبان باشد و آنها را اذیت کند، اگر پوشکشان خیس باشد، اگر پوشک خیلی سفت و محکم بسته شده باشد و...، البته تحمّل بچّهها از این نظر متفاوت است. به بعضی از کودکان باید بلافاصله کمک کرد و بلافاصله پوشک آنها را عوض کرد، بهخصوص اگر پوست حسّاسی داشته باشند، ولی بعضیها میتوانند شرایط ناراحتکننده را بیشتر تحمّل کنند.
نیاز به گرمای مناسب دارم نه خیلی داغ، نه خیلی سرد
بعضی از بچّهها در زمان تعویض پوشک از اینکه زیاد باز بمانند، احساس سرما و ناراحتی میکنند، یا وقتی هوا گرم است از اینکه پوشک آنها باز شود خوشحال میشوند و متنفّرند که دوباره پوشک شوند. مادر پس از مدّتی متوجّه میشود که کودکش به چه مقدار لباس نیاز دارد.
یک قانون ساده این است که معمولاً شیرخواران به یک لایه لباس بیشتر از لباسی که شما با آن راحتید نیاز دارند، یا حتّی میتوانیم بدن کودک را لمس کنیم و میزان سرما و گرمای بدنش را متوجّه شویم. میشود ناحیة شکم کودک را لمس کرد. اگر خیلی داغ یا سرد باشد، لباسش را کم یا اضافه میکنیم. از دستها و پاهای کودک نباید به این نتیجه برسیم، چون ممکن است آنها بهطور طبیعی کمی سردتر باشند. درجة حرارت اتاق نوزاد باید حدود هجده درجة سانتیگراد باشد.
من نیاز دارم بغل گرفته شوم
بعضی از بچّهها بیشتر نیاز به نوازش و بغل گرفتن دارند. این کار به آنها اطمینان میدهد. وقتی بچّهها بزرگتر میشوند، از طریق نگاه کردن به شما یا شنیدن صدای شما این توجّه را میگیرند، ولی برای بچّههای کوچکتر نیاز به تماس بدنی نزدیکتری وجود دارد تا به این احساس برسند. اگر شما کودک را شیر میدهید، سپس پوشکش را عوض میکنید، خیلی ساده است که بعدش او میخواهد که بغل گرفته شود. بعضی از والدین نگران این هستند که کودکشان به بغل گرفتن عادت کند ولی بهخصوص چند ماه اول تولّد شما نمیتوانید این کار را نکنید، او را بغل کنید و آرامآرام تکان دهید.
از طرف دیگر بعضی از بچّهها دوست ندارند که خیلی تماس بدنی با آنها برقرار شود، از اینکه مرتّب بوسیده شوند و از این بغل به بغل دیگری بروند زود خسته میشوند و گریه میکنند. در مقابل این کودکان بچّههایی هستند که دوست دارند همیشه در بغل باشند، برای این بچّهها ممکن است مادر از آغوش استفاده کند که هم کودک تماس نزدیکی با مادر داشته باشد و هم دست مادر برای انجام کارهایش باز باشد. شاید این راه حلّی است که هم بچّه و هم مادر کمی راحتتر شوند.
من نیاز به استراحت دارم
این طبیعی است که کودک هر زمان که نیاز به خواب دارد، بخوابد. ولی بعضی از بچّهها اگر زیاد توجّه بگیرند، سروصدای محیط زیاد باشد، محیط پر از محرّکهای مختلف باشد و ... ممکن است بهراحتی خوابشان نبرد. بچّههای کوچک خیلی نمیتوانند با محرّکهای مختلف در محیط سازگاری کنند. محرّکهایی مثل روشنایی، سروصدا، از این بغل به آن بغل رفتن آنها را آشفته میکند، مثلاً خیلی از والدین متوجّه میشوند هر زمان که اقوام به منزل آنها میآیند، گریه و بیقراری کودک بیشتر میشود یا نه وقتی به پایان روز نزدیک میشویم، گریة کودک افزایش مییابد؛ این یعنی به زبان خیلی ساده که من خسته شدهام، من نیاز به خواب دارم. باید محرّکها قطع شود.
من نیاز به چیزی دارم که احساس بهتری داشته باشم
اگر کودک شما شیرش را خورده، پوشکش نیز خشک است و ظاهراً مشکلی ندارد ولی هنوز گریه میکند، ممکن است شما فکر کنید او مریض شده یا درد دارد. گریة درد با سایر گریهها تفاوت دارد و پس از مدّتی مادر میفهمد که کدام گریة کودک مربوط به درد است. بعضی از بچّهها کمی بدقلقتر از بقیه هستند. آنها زیاد گریه میکنند و جیغ میکشند و کلاً مدیریت آنها سخت است. ما به این کودکان میگوییم کودکان سخت و دشوار.
من به چیزی نیاز دارم امّا نمیدانم چه چیزی
بعضی مواقع ما تشخیص نمیدهیم چرا کودک هنوز گریه میکند و چه اشتباهی رخ داده است. بعضی از بچّهها وقتی شروع به نق زدن و گریه میکنند بهراحتی آرام نمیشوند. از چند دقیقه تا چند ساعت با فشار گریه میکنند. این حالت را گاه کولیک مینامیم. کولیک یک گریة مداوم، برای حداقل سه ساعت در روز و حداقل سه روز در هفته است. هیچ معجزهای برای کولیک وجود ندارد. بهندرت این پدیده بیش از سه ماه طول میکشد. برخی از والدین این مسئله را در مورد کودک خود تجربه کردهاند.
ممکن است روشهای زیر کودک را کمی آرامتر کند:
وقتی کودکی تقریباً بهطور مداوم گریه میکند، خیلی به خودش آسیب نمیرساند. امّا ممکن است استرس و نگرانی زیادی برای والدینش ایجاد کند. گاهی اوقات والدین خودشان را سرزنش میکنند که چرا نمیتوانند کودک را آرام کنند. اگر شما نیازهای کودک را برطرف کردهاید و مشکل خاصّی وجود ندارد، شما هر کاری را که میتوانستهاید برای او انجام دادهاید، دیگر وقت آن است که از خودتان مراقبت کنید و آشفته نشوید. کودک را زمین بگذارید تا گریه کند و سعی کنید به خودتان آرامش دهید تا بتوانید کنترل بهتری روی اوضاع به دست آورید. از دیگران کمک بگیرید و لحظاتی کودک را به شخص دیگری بسپارید تا خستگی را از تن خود دور کنید. درصورتیکه تمام موارد فوق را انجام دادهاید و اثری نداشته، شاید مشورت کردن با یک پزشک یا روانپزشک اطفال بتواند نگرانی را از شما دور کند.
شما به عنوان یک والد نیاز به رفع خستگی، وجود آرامش و برطرف ساختن نیازهای فیزیکی خود دارید تا مجدّد بتوانید تجدید قوا کنید، کمک گرفتن از دیگران را فراموش نکنید.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
سرماخوردگی یک بیماری ویروسی مسری دستگاه تنفّسی فوقانی است که عمدتاً بینی را تحت تأثیر قرار میدهد؛ البته حلق و سینوسها را نیز ملتهب میسازد. علائم این بیماری بیشتر به دلیل واکنش دستگاه ایمنی به عفونت است تا تخریب بافت توسّط خود ویروسها.
چه کسی به سرماخوردگی مبتلا میشود؟
پاسخ این است که همه مبتلا میشوند، بهجز افرادی که که در مناطق دورافتاده و مجزّا از دیگران زندگی میکنند؛ سرماخوردگی در تمام نقاط دنیا وجود دارد. اگرچه هیچ طفلی کاملاً مصون از سرماخوردگی نخواهد بود، ولی شماری از عوامل محیطی و اجتماعی احتمال ابتلا به سرماخوردگی را افزایش میدهند. اطفالی که به مهد کودک میروند، ممکن است تا پنجاه درصد بیشتر از اطفالی که در منزل میمانند به علّت افزایش تماس با ویروس به سرماخوردگی مبتلا شوند. پسرها بیشتر از دخترها مبتلا میشوند، برعکس در یک خانواده، ابتلا در مادر بیشتر است تا پدر؛ بدون شک این مسئله به این دلیل است که مادران رابطة نزدیکی با بچّههای خود دارند. دخانیات استعمال کردن والدین و خانوادههایی با درآمد کم و جمعیّت زیاد نیز باعث افزایش شیوع سرماخوردگی در دوران طفولیت خواهد بود. خوشبختانه شیوع انتقال سرماخوردگی از طریق تماس کوتاهمدّت در یک اتاق، نظیر اتاق سالن انتظار مطبّ پزشکان متخصّص کودکان خیلی کم است.
سرماخوردگی شایعترین دلیل عدم حضور در مدرسه یا سر کار است.
علائم سرماخوردگی
علائم سرماخوردگی معمولاً یک هفته طول میکشند. یادتان باشد در صورت بروز علائم پیشگفته شما دچار سرماخوردگی شدهاید و نیاز به تجویز هیچگونه آنتی بیوتیکی ندارید.
پیشگیری
با توجّه به اینکه سرماخوردگی از طریق دستهای آلوده یا عطسه منتقل میشود، شستشوی مکرّر دستها پس از تماس با فرد مبتلا، محدود کردن تماس انگشت با بینی و کاهش تماس با فرد مبتلا، میزان انتقال بیماری را به حداقل میرساند. اجتناب از برخورد با افراد سرماخورده، مانند نرفتن اطفال به مهد کودک عملی نیست. از نظر تئوری تغذیه با شیر مادر امیدواریهایی را مطرح میکند.
اقدامات مهم برای پیشگیری از سرماخوردگی عبارتاند از:
در دوران سرماخوردگی چه دارویی واقعاً مؤثر است؟
بهترین درمان در بیشتر موارد سرماخوردگی، عدم استفاده از درمان دارویی و توجّه به درمان علامتی است. از آنتی بیوتیک برای پیشگیری از عوارض میکروبی و همچنین در درمان خود سرماخوردگی نباید استفاده کرد. استراحت در بستر برای بیماران در حال سرماخوردگی توصیه میشود. درصورتیکه اطفال مبتلا به سرماخوردگی ناراحت هستند، بیشترین علائم آزاردهنده تب، سستی و بیحالی، آبریزش یا گرفتگی بینی و سرفة مداوم است. هرگونه درمانی باید معطوف به علائم خاصّی باشد که موجب ناراحتی میشود. در شیرخواران استفاده از قطرة بینی کلرور سدیم میتواند موجب رقیق شدن ترشّحات بینی شود. استفاده از بینی به دنبال قطرة بینی کلرور سدیم بهطور موقّت موجب رفع انسداد بینی میشود و ممکن است بهخصوص قبل از تغذیه کمککننده باشد. بهترین حالت، قرار دادن شیرخوار در وضعیت خوابیده به شکماست، البته درصورتیکه موجب مشکل تنفّسی بیشتری نشود، یا اگر کودک به یک پهلو بخوابد، در تسهیل تخلیة ترشّحات کمککننده است. قرار دادن یک پتوی تا شده ممکن است باعث تسهیل قرار گرفتن طفل به یک پهلو شود. بخور آب جوش و گرمای حاصل از آن میتواند مانع تکامل و رشد ویروسها، مخصوصاً رینو ویروسها شود و بخار گرم نیز در رقیق کردن ترشّحات مؤثر است.
در موارد استثنایی، درصورتیکه سرفه کردن مانع خواب شود و یا استفراغ را تشدید کند، داروهای ضدّ سرفه میتواند مفید باشد. در بسیاری از بیماران با توجّه به اینکه اغلب تحریک ناشی از سرفه، سبب آبریزش از بینی خلفی میشود، یک ضدّ احتقان میتواند مؤثر باشد. برای کاهش التهاب گلو یک قاشق چایخوری نمک را در داخل یک لیوان آب گرم حل کنید و هر چهار ساعت غرغره کنید. برای بهبودی تب، گرفتگی و درد بدن میتوانید از استامینوفن و یا پروفن استفاده کنید، دقّت کنید به کودکان کمتر از شش ماه -که بدنشان دچار کمآبی شده است و یا مدام استفراغ میکنند- پروفن ندهید.
باورهای غلط دربارة سرماخوردگی کداماند؟

 دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
دكتر احياء زريدوست - متخصّص كودكان و فوق تخصّص غدد و متابوليسم
حتماً تاکنون متوجّه اختلاف اندازة انسانها در جامعه شدهاید. در مقیاس کوچکتر در خانواده هم همینطور است، اندازة افراد خانوادة شما با هم فرق دارد. بعضیها بلندتر و بعضیها کوتاهترند. وقتی از واژههای کوتاهتر و بلندتر استفاده میکنیم، یعنی دو نفر یا دو چیز را با هم مقایسه میکنیم.
ولی مقیاس مقایسه چیست؟ چگونه میتوان فهمید قد یا وزن کسی مناسب است یا نه؟ از چه سنی باید به فکر این مهم باشیم ؟
حتماً نمودارهای رشد کودکان را که در مراکز بهداشتی و درمانی استفاده میشود دیدهاید. هر نوزادی که به دنیا میآید یک کارت رشد و واکسن برایش تنظیم میشود. وزن، قد و دور سر بچّه روی نمودار مربوط علامت زده میشود و با چند بار مراجعه در فواصل منظّم یک منحنی رسم میگردد. نمودارهایی که اکنون بهراحتی از آنها استفاده میشود داستانهایی بس طولانی دارند و حاصل تحقیقات گروههای بزرگی از پزشکان در طول سالهای دراز هستند. چند نوع از این نمودارها بسته به گروه تحقیقاتی انجامدهنده موجود است، ولی در همة آنها رشد هر فرد با رشد افراد همسن و همجنس او مقایسه میگردد و همة آنها براساس نوارهای صدک رشدی مشخص میشوند. معمولاً این نمودارها بین صدکهای 3 تا 97 یا 5 تا 95 قرار میگیرند و معنی آن این است که اگر به فرض قد کودک شما روی صدک 25 قرار دارد، 25 درصد کودکان همسن و همجنس کودک شما وزنی کمتر از وزن کودک شما دارند. شایان ذکر است هر کودکی روند رشدی خود را طی میکند و بهطور طبیعی نباید از آن خارج شود.
چرا افراد مختلف متفاوت از یکدیگر رشد میکنند؟ چرا قد بچّهها با هم فرق دارد؟
حتماً متوجّه شدهاید که در بیشتر موارد والدین کوتاه قد فرزندان کوتاه قامت دارند یا برعکس بلند قدها والدین بلند قامت دارند؛ چرا؟ یک دلیل ساده برای این تفاوتها ژن است. نقش ژنتیک در تعیین خصوصیات افراد بسیار مهم است و شاید حرف اول را بزند. از دیگر عوامل مؤثر جنسیت است؛ معمولاً پسرها قبل از بلوغ از دختران همسن خود کمی بلندترند و این اختلاف پس از بلوغ بیشتر هم میشود. عامل بسیار مؤثر دیگر تغذیه است. تغذیة مناسب نقش بسزایی در رشد طبیعی ایفا میکند، به عبارت دیگر اگر ژن بلند قامتی در فردی باشد ولی تغذیة مناسب در اختیارش نباشد، توانایی رشد او کاهش مییابد، حتّی نمیتواند به قد تعیینشدة ژنتیکی خود برسد.
انواع هورمونها که باید ویتامین «د» را جزء آنها به حساب آورد از عوامل تأثیرگذار و مهم در رشد هستند. فعالیت فیزیکی با ممانعت از چاقی و تحریک افزایش هورمون رشد، سبب افزایش قد و بهبود کیفیت زندگی میشود. نقش محیط و سلامت عمومی نیز غیر قابل انکار است.
در دو سال اول زندگی، بچّهها به فواصل منظّم نزد پزشک برده میشوند و قد، وزن و دور سر آنها روی نمودارهای مربوط مشخّص میشود، ولی پس از آن هم نمودارهایی وجود دارد که با استفاده از آنها میتوان تا بیستسالگی از وضعیت رشدی فرزندانمان آگاه شویم. معمولاً بعد از دوسالگی فاصلة ویزیت پزشکی برای بررسی رشد کمی بیشتر از دوسال اول زندگی است.
بهطور کلی در اکثر موارد قد و وزن براساس جدول زیر افزایش مییابد:
سن قد (سانتیمتر)

 12-0 ماهگی 25
12-0 ماهگی 25
2-1 سالگی 13-12
3-2 سالگی 9-8
از 3 تا بلوغ 5 سانتیمتر در سال
پس از شروع بلوغ جهش رشدی سریع که برای هر فرد اختصاصی است
 سن وزن
سن وزن
 2 هفتگی نوزاد به وزن تولّد میرسد
2 هفتگی نوزاد به وزن تولّد میرسد
تا 3 ماهگی 500 گرم افزایش وزن در ماه
4 ماهگی 2 برابر وزن تولّد
1 سالگی 3 برابر وزن تولّد
9- 2 سالگی 3/2- 8/1 کیلوگرم افزایش وزن در سال
10-9 سالگی 5/4 کیلوگرم در سال
همانطور که از جدول بالا مشهود است بیشترین سرعت رشد در سال اول زندگی وجود دارد. گاهی والدین از افت سرعت رشد فرزند دلبندشان در سال دوم نگران میشوند، چون انتظار دارند با همان سرعت رشد قبلی به رشد خود ادامه دهد، درحالیکه روند رشد و وزنگیری در سال دوم (چنانچه در جدول فوق هم دیده میشود) کاهش مییابد.
ضمناً بد نیست بدانیم که بچّهها در طول دوران رشد خود فرود و فرازهایی را در طول یکسال تجربه میکنند، ولی اکثر بچّهها در فصل بهار بیشتر از بقیة فصول رشد میکنند. آنچه مهم است برآیند رشد در طول یک نیمسال یا یکسال است.
یک نقطة عطف مهم در روند رشد بلوغ است. سن بلوغ در پسرها و دخترها با هم فرق دارد. بلوغ در پسرها از ده تا پانزده سالگی و در دخترها از هشت تا سیزده سالگی شروع میشود. دوران بلوغ هم دو تا پنج سال طول میکشد. رشد در دختران تا پانزده سالگی و در پسران تا هفده سالگی متوقّف میشود.
حال چه کار کنیم تا فرزندانمان از این دوران محدود رشد نهایت استفاده را ببرند:
باید کودکان به اندازة کافی استراحت کنند و بهطور متوسط ده تا دوازده ساعت در طول شب بخوابند.
غذا رکن اساسی رشد است. به یاد داشته باشیم که اولین لقمة غذا را ما والدین در دهان فرزندمان گذاشتیم، ولی حالا از عادات بد غذایی او شاکی هستیم! پس اول رژیم غذایی خانواده را اصلاح کنیم.
همیشه چاقی به عنوان یک معضل بهداشتی در دنیا مطرح بوده است، ولی متأسفانه امروزه این معضل میزبانان خوشنیت جدیدی پیدا کرده است. والدین باید مطمئن شوند که فرزندانشان به اندازة کافی فعالیت مناسب با سن خود را انجام میدهند مثل دوچرخهسواری، پیادهروی، اسکیت و سایر ورزشها. این فعالیتها با پیشگیری از چاقی نقش بسزایی در رشد و تکامل کودکان دلبندمان دارند.

 آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
تولید سلولهای تخمک زیستپذیر از بافت پوست، پیشرفت غیر منتظرهای است که در درمانهای مربوط به ناباروری ابداع شده است. این کشف، افق روشنی در مقابل زنان یائسه و یا دارای تخمدانهای معیوب -که تمایل به تولّد نوزاد ژنتیکی خود دارند- میگشاید.
در گذشته، محقّقان با استفاده از دو روش مختلف موفّق به ایجاد تخمک از ردههای سلولی دیگر شده بودند. روش نخست شامل برداشت سلولهای بنیادین از جنین موش و کشت آنها در حضور عوامل رشد القاگر و در نهایت تولید تخمکهای بالغ است. در روش دوم نیز با استفاده از مهندسی ژنتیک موفّق به تمایز تخمک از ردة سلولهای بنیادین جنینی پوست شدهاند.
اخیراً تیم تحقیقاتی دانشگاه کیوتوی ژاپن اعلام کرد که موفّق به استفاده از دانش سلولهای بنیادین برای ایجاد سلولهای تخمک زیستپذیر در موشهای آزمایشگاهی شده است که این تخمکها قادر به لقاح آزمایشگاهی و قادر به ایجاد نسلی سالم و طبیعی هستند. اگرچه موانع تکنیکی و اخلاقی زیادی برای استفاده از این تکنیک در انسان وجود دارد، ولی محقّقان بر این باورند که این مطالعه گام مهمّی برای تولید تخمکهای بارور از سلولهای پوست زنان است.
این برای نخستین بار است که محقّقان با استفاده از تکنیک سلول بنیادین موفّق به تولید تخمکهای زیستپذیر با توانایی ایجاد نسلی سالم از یک پستاندار شدهاند.
این پژوهشگران در سال گذشته نیز موفّق به تولید سلولهای زیستپذیر اسپرمی از بافت پوست موش آزمایشگاهی شدند. در واقع سازوکار این پژوهش به این طریق است که در مرحلة نخست سلولهای پوست را به سلولهای بنیادین تبدیل میکنند و سپس در حضور عوامل القاگر خاص، این سلولهای بنیادین تمایز مییابند و به سلولهای اسپرمی تبدیل میشوند.
Katsuhiko Hayashi، سرپرست پژوهش مذکور اعلام داشت که این تخمکها قادر به ایجاد نسلی سالم از موشها هستند که آنها نیز به نوبة خود میتوانند به ایجاد نسل بعدی سالم و طبیعی کمک کنند. "این موشها از نظر وزن و اندازه نرمال هستند. مسیری که در آن ژنها به ارث برده میشوند (genomic imprinting)، در آنها طبیعی بوده و آنها قادر به زاد و ولد هستند." او همچنین اذعان داشت که" استفاده از این سیستم در انسان به دلایل علمی و اخلاقی در حال حاضر ممکن نیست."
امید است که با برداشتن مشکلات پیش رو و استفادة کاربردی این روش در انسان و در آیندة نه چندان دور، بتوان به زوجهایی که تمایل به داشتن نوزاد ژنتیکی سالم خود دارند کمک کرد.

 دکتر سید مصطفی سیدجوادین - بورد تخصّصی ارتودنسی در درمان ناهنجاریهای دندانی و فکی
دکتر سید مصطفی سیدجوادین - بورد تخصّصی ارتودنسی در درمان ناهنجاریهای دندانی و فکی
عادات دهانی به دستهای از رفتارهای ارادی کودک گفته میشود که در صورت تداوم، باعث ایجاد ناهنجاریهای دهانی و دندانی (ارتودنتیک) در سنین بالاتر خواهد شد. یکی از شایعترین عادات دهانی، مکیدن انگشت شست (مکیدن غیر تغذیهای) و دیگری مکیدن پستانک است.
تأثیرات
میزان تأثیر اینگونه عادات بر روی بافت نرم و سخت به مدّت، تکرّر و شدّت عادت بستگی دارد. اگرچه یک عادت شدید ممکن است طی سیستم دندانی شیری سبب تغییر شکل آلوئل (استخوان نگهدارندة دندانها) و سیستم دندانی شود، ولی بیشتر تغییرات در دندانهای جلو است. دندانهای جلوی بالا (ثنایای بالا) به طرف بیرون و دندانهای ثنایای پایین به طرف داخل متمایل میشوند و جلوی رویش بعضی از دندانها گرفته میشود.
چنانکه انتظار میرود میزان جلو بودن دندانهای بالا نسبت به پایین افزایش مییابد و میزان همپوشانی دندانهای جلوی بالا نسبت به پایین
کاهش پیدا میکند، یعنی اوپن بایت (عدم همپوشانی دندانهای جلو) ایجاد میشود. در بعضی از موارد فاصلة عرضی بین دندانهای نیش و آسیاهای کوچک کاهش مییابد و به تنگی فکّ بالا منجر میشود. احتمال ادامة عادت مکیدن انگشت بعد از آغاز مدرسه در دختران بیش از پسران است.
میزان شیوع تنگی فکّ بالا در کودکانی که از پستانک استفاده میکنند بیشتر است. بعضی از پستانکها از نظر شکل ظاهری طوری طرّاحی شدهاند که مکیدن آنها شباهت بیشتری با الگوی مکیدن فیزیولوژیک (طبیعی) داشته باشد. هنگامیکه میزان ناهنجاریهای ناشی از مکیدن با این پستانکها با پستانکهای عادی یا مکیدن انگشت مقایسه شد، تفاوتی بین آنها مشاهده نشد.
بیشتر کودکان حداکثر در سنّ چهار یا پنج سالگی مکیدن پستانک را کنار میگذارند. در ترک این عادت فشارهای اجتماعیِ محیط، عامل بازدارندة مهمّی محسوب میشود. با ترک عادت قبل از رویش دندانهای دائمی، اکثر تغییرات دندانی ایجاد شده خودبهخود برطرف میشود. بیشتر کودکان تا آن سن عادت را خودبهخود ترک میکنند. با این حال عدة کمی هستند که نمیخواهند عادت را ترک کنند.
راههای درمان
بهتدریج که زمان رویش دندانهای ثنایای دائمی (دندانهای اصلی جلو) نزدیک میشود، سادهترین روش برای درمان عادت مکیدن انگشت، گفتگوی مستقیم بین دندانپزشک و کودک است. این برخورد " بالغانه" (جلوگیری از دخالت والدین)، اغلب برای خاتمه دادن به عادت کافی است، ولی بیشترین تأثیر را در کودکان با سنّ بالاتر دارد.
روش دیگر، مداخلة درمان به روش یادآوری است. این روش برای کودکانی خوب است که مایلاند مکیدن عادت را ترک کنند، ولی نیاز به کمک دارند. هر یک از چند وسیلة یادآور -که با معرّفی به کودک به کار گرفته شود- میتواند مفید باشد. یک روش این است که انگشتی که مکیده میشود بانداژ و دور آن با یک نوار چسپ ضدّ آب با اطمینان بسته شود. اگر این روش با شکست مواجه شد، میتوان از روش جایزه دادن استفاده کرد که در این روش هر روز در قبال تکرار نکردن عادت، یک جایزة کوچک -که مورد علاقة کودک باشد- به او داده میشود. در بعضی موارد برای ترک کامل عادت باید با کودک مذاکره کرد و به او قول یک جایزة بزرگ داد.
اگر هیچیک از روشهای فوق مؤثر واقع نشود و کودک واقعاً مایل باشد عادت را ترک کند، میتوان یک بانداژ الاستیکی به صورت شل دور آرنج او پیچید تا مانع خم شدن بازو و مکیدن انگشت شود. اگر قرار است این کار انجام شود معمولاً فقط شبها و به مدّت شش تا هشت هفته کافی خواهد بود. به کودک باید فهماند که این کار تنبیه نیست.
اگر روشهای قبلی مؤثر نیفتاد، میتوان در کودکی که دلش میخواهد عادت را ترک کند از یک وسیلة یادآور (یک شبکة سیمی ثابت) که در سقف دهان و بر روی دندانهای آسیای شیری یا دائمی چسبانده شده باشد، استفاده کرد. اگر کودکی واقعاً نخواهد عادت را ترک کند میتواند این وسایل را خراب کند و درآورد، بنابراین همکاری شرط اصلی موفقیت است. اگر عادت مکیدن انگشت پس از اصلاح تنگی فک با این وسیله هنوز باقی باشد، میتوان آن را همچنان به عنوان وسیلة یادآور در دهان باقی گذاشت. این وسیله حجیم است ولی تیز نیست.
پلاک متحرّک تجویز نمیشود زیرا با مشکل عدم پذیرش آن از جانب کودک مواجه میشویم. هدف درمان باید برای کودک توجیه شود، به گونهای که بفهمد این وسیله یک وسیلة یادآور است نه وسیلهای برای تنبیه او.
اگر کودک بفهمد که این دستی است که قرار است به او کمک کند، درمان موفق خواهد بود و مشکلات روانی به همراه نخواهد داشت. هنگامیکه ظاهراً عادت متوقّف شده باشد، باید برای شش ماه دیگر وسیله در دهان باقی گذاشته شود تا مطمئن شویم که عادت واقعاً ترک شده است.
اغلب اوقات اوپن بایتها (عدم همپوشانی دندانهای جلو) که ناشی از مکیدن انگشت در کودکانی است که روابط فکّی آنها طبیعی است، بعد از ترک عادت و رویش سایر دندانهای مانده برطرف میشوند. در کودکانی که دچار تنگی فک همراه با دندانهای بیرونزده و فضای بین دندانی هستند، میتوان فک را گسترش داد و مشکل بیرونزدگی را برطرف کرد. در این کودکان چنانچه مشکل استخوانی وجود نداشته باشد، درمان دیگری لازم نخواهد بود.
اوپن بایتهایی که باقی میمانند و برطرف نمیشوند، تقریباً همیشه یک عامل استخوانی بارز در آنها دخالت دارد که لازم است بهدقّت بررسی و مشخّص شود.

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
امروزه سرطان پستان شایعترین سرطان در بین زنان است که در صورت تشخیص زودرس با موفقیت زیادی قابل درمان است. آزمایش ماموگرافی یا ماموگرام، عکس گرفتن از پستان با اشعة ایکس برای تشخیص زودرس این سرطان است.
چه کسانی و در چه سنی باید ماموگرافی انجام دهند؟
امروزه آزمایش ماموگرافی باید بر روی همة زنان در یک فاصلة سنی خاص انجام شود. اگر خانمی هیچ عامل خطری برای سرطان پستان نداشته باشد، باید اولین ماموگرافی را در سن 35 سالگی انجام دهد و از سن چهل تا پنجاه سالگی، هر یک تا سه سال یکبار آن را تکرار کند. از سن پنجاه سالگی به بالا هم سالانه یک ماموگرافی توصیه میشود. زنان پرخطر و کسانی که آزمایش مثبت ژن مستعدکنندة سرطان سینه دارند (BRCA1, BRCA2)، باید با پزشک مشورت کنند و ماموگرافی سالانه را از سن 25 سالگی شروع کنند.
بهطور کلّی ماموگرافی برای افراد زیر انجام میشود:
آزمایش ماموگرافی چگونه انجام میشود؟
در این آزمایش از هر پستان با اشعة ایکس دو عکس در دو جهت مختلف گرفته میشود. پستان برای چند ثانیه میان دو صفحه فشرده میشود. فشرده نمودن سینه برای گرفتن عکسهایی واضح و دقیق ضروری است. این کار چند دقیقه بیشتر طول نمیکشد و توسط پرسنل مجرّب در زمینة ماموگرافی انجام میشود. سپس رادیولوژیست و پزشک متخصّص ماموگرافی عکسها را بررسی میکنند. در بعضی موارد نیاز به عکسبرداری مجدّد وجود دارد. اگر رادیولوژیست به تصاویر بیشتری نیاز داشته باشد یا اگر تغییر یا وضعیت غیرعادی در پستان مشاهده شود، شما را در جریان میگذارند و از شما میخواهند تا برای آزمایشهای ماموگرام بیشتر یا تستهای مجدّد مراجعه کنید. توجه کنید درخواست از شما برای مراجعة مجدد، الزاماً به این معنا نیست که سرطان سینه دارید.
آیا اشعة دریافتی در ماموگرافی میتواند خطرناک باشد؟
بیماران در هنگام انجام ماموگرافی در معرض مقدار اندکی تابش اشعه قرار میگیرند. این میزان اشعه مساوی با تابش اشعهای است که هر فرد از فضا، زمین و مواد رادیو اکتیو طبیعی در مدت دو ماه دریافت میکند. بنابر اظهارات مقامات مسئول در زمینة ایمنی، تابش اشعه در سوئد، خطرات تابش اشعة موجود در آزمایشهای منظم یا مکرر ماموگرافی بسیار اندک و قابل چشمپوشی است. زمانی که پستانها فشرده میشوند اشعة ایکس مسیر کمتری را در سینه طی میکند. همچنین ماموگرافی مدرن به روش دیژیتال باز مقدار اشعة کمتری را به بافت پستان میرساند که بدین ترتیب میزان تشعشعات حتی کمتر هم میشود. ماموگرافی برخلاف باورهای غلط نقشی در آسیب زدن به بافتهای پستان ندارد و آثار منفی آن در مقابل فواید ماموگرافی منظم بسیار ناچیز است.
مزایای آزمایش ماموگرافی چیست؟
انجام مرتب آزمایشهای ماموگرافی در اغلب موارد باعث میشود تا سرطان پستان زودتر از زمانی که خود شما آن را احساس میکنید مشخص شود. سرطان پستان چنانچه به صورت زودهنگام تشخیص داده شود بهندرت منجر به مرگ خواهد شد. تحقیقات علمی نشان میدهد که با انجام آزمایش ماموگرافی، مرگ و میر ناشی از سرطان سینه 30 تا 45 درصد کاهش مییابد. استفاده از آزمایش ماموگرافی احتمال تشخیص رشد غیرعادی بافتها یا سرطان را در مراحل ابتدایی افزایش میدهد و سرطان سینه را در مراحل بسیار ابتدایی شناسایی میکند. ماموگرافی به تشخیص حداکثر 85 درصد از سرطانهای پستان کمک میکند.
کیفیت ماموگرافیهایی که امروزه گرفته میشوند بهطور قابل توجهی بهبود یافته و میزان اشعهای که برای گرفتن آنها به کار میرود کاهش یافته است. انجام ماموگرافیهای منظم از زنان توانسته است از مرگهای ناشی از سرطان پستان در بسیاری از کشورها بکاهد.
معایب آزمایش ماموگرافی چیست؟
آیا ماموگرافی جانشین معاینات فیزیکی (دستی) میگردد؟
خیر، بهترین شانس یک خانم برای تشخیص زودهنگام سرطان پستان ترکیبی از ماموگرافی منظم و خودآزمایی پستان توسط خود فرد و معاینههای منظم توسط پزشک مجرّب است. تمام خانمهای بالای بیست سال باید خودآزمایی پستان را از تیم دوره دیده آموزش ببینند و از سی سالگی سالانه توسط پزشک باتجربه معاینة پستان شوند.
اگر عمل زیبایی پستان انجام داده باشیم باید ماموگرافی انجام دهیم؟
بله، خانمهای با پروتز پستانی باید مانند دیگر خانمها ماموگرافیهای منظم را انجام دهند. به هر حال به دلیل عمل پروتز، چندین نمای اختصاصی که اجازه میدهد هم نمای قسمت طبیعی پستان و هم قسمت قابل رؤیت باشند الزامی است. البته در این موارد MRI هم توصیه میشود.
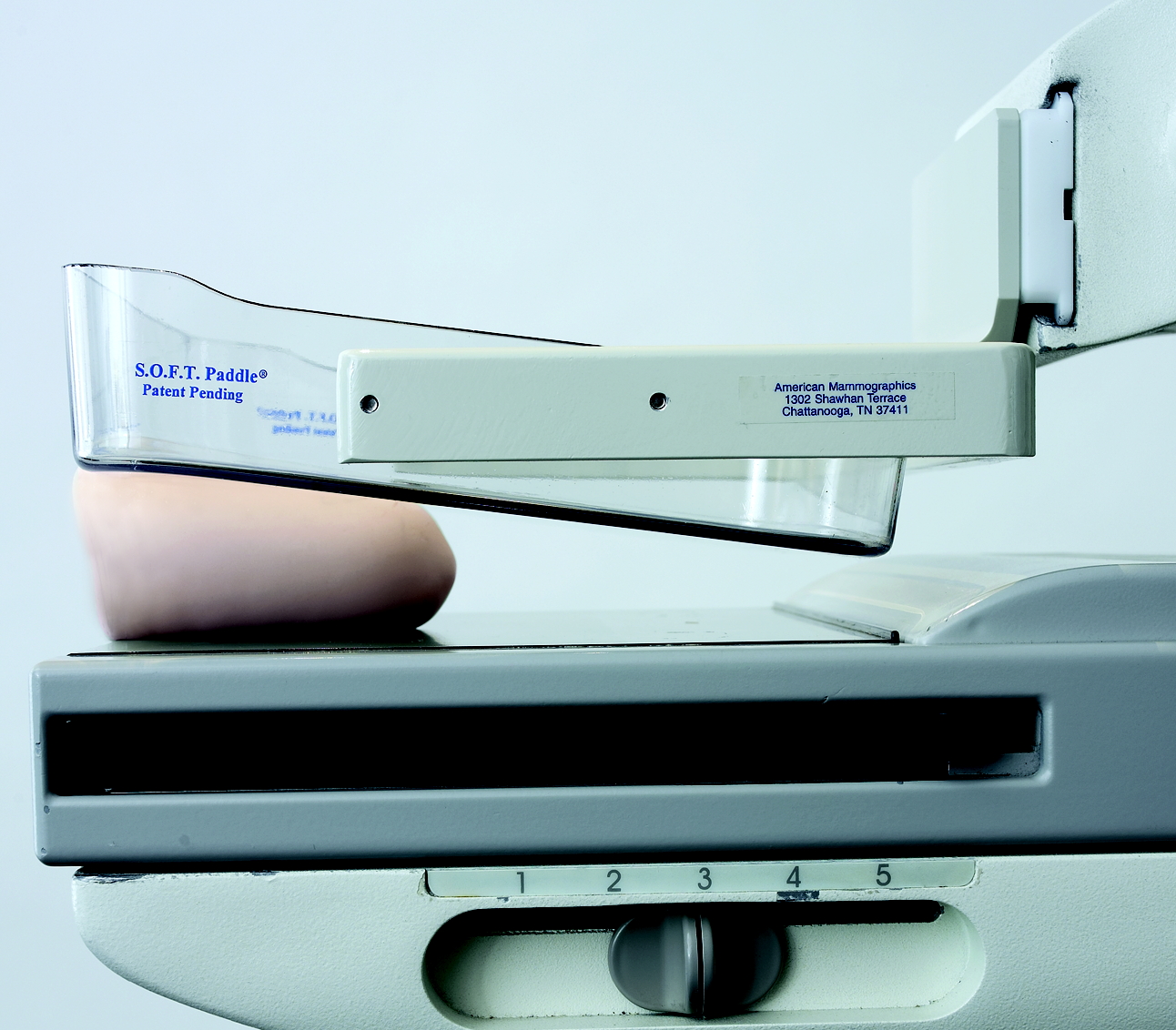
 دکتر بهروز باریکبین - متخصص پوست و مو
دکتر بهروز باریکبین - متخصص پوست و مو
بارداری دورهای از تغییرات هورمونی و متابولیک عمیق است که بدن آن را برای مدت نسبتاً کوتاهی تحمل میکند و در طی آن تغییرات متعددی در پوست، ناخن و موها بروز میکند. بثورات و تغییرات پوستی در طول بارداری فوقالعاده شایعاند. به علت شرایط خاص روحی و روانی زنان باردار، این تغییرات میتوانند سبب بروز نگرانیهایی شوند که ممکن است مربوط به زیبایی ظاهری، امکان عود در بارداریهای بعدی، اثرات بالقوه بر روی جنین و یا مجموعهای از آنها باشد.
بثوراتی که در دوران بارداری مشاهده میشوند همگی از اهمیت یکسانی برخوردار نیستند. برخی از آنها تغییرات پوستی شایعی هستند که تقریباً در تمام زنان باردار دیده ميشوند. البته تعدادی از بیماریهای پوستی نیز وجود دارند که اختصاصاً با حاملگی همراه هستند. همچنین حاملگی میتواند سبب تشدید یا تخفیف بسیاری از بیماریهای پوستی شود که اختصاص به این دوران ندارند.
در این مقاله با تغییرات طبیعی پوست در دوران بارداری و نیز بیماریهای شایعی که اختصاص به دوران بارداری دارند، آشنا میشوید.
تغییرات شایع در پوست و ضمايم
تیره شدن پوست (هیپرپيگمانتاسیون)
درجات مختلفی از افزایش رنگدانه در پوست که منجر به تیره شدن منتشر آن میشود در نود درصد زنان باردار در فاصلة هفتههای اول تا چهاردهم بارداری اتفاق میافتد. این تغییر در خانمهای با موی تیره و پوست سبزه بیشتر از زنان با موی روشن و پوست سفید دیده میشود. نواحیای از بدن که بهطور طبیعی تیرهترند تیرگی بیشتری پیدا میکنند، مخصوصاً نوک سینهها و هالة اطراف آنها، نواحی تناسلی و خط میانی دیوارة شکم که در این زمان اصطلاحاً به آن “خط سیاه” گفته ميشود. همچنین گاهی تغییر مشابه در زیر بغل و کشالة رانها نیز مشهود است. این تغییر رنگ معمولاً بعد از حاملگی از بین میرود ولي ممكن است درجاتی از آن باقی بماند.
همچنین در طول بارداری خالهای تیره ممکن است بزرگتر و یا تیرهتر شوند و خالهایی که قبلاً مورد توجه قرار نگرفتهاند، مشخص گردند. باید توجه داشت که تغییرات ذکر شده در خالها بهطور کم و بیش یکسان و متناسب در تمام خالهای بدن صورت میگیرد، ولی چنانچه یکی از خالها تغییرات واضح در اندازه و یا رنگ پیدا کند و یا دچار علائمی نظیر خارش، سوزش و یا احیاناً خونریزی گردد، حتماً باید توسط متخصص پوست بررسی شود.
یک طرح مشخص از تیره شدن پوست که در حدود هفتاد درصد زنان باردار مخصوصاً سبزهها در نیمة دوم حاملگی دیده میشود، ماسک حاملگی یا ملاسما یا کلواسما است که در نواحی مختلف صورت ظاهر میشود. این تیرگی عموماً لب بالا، گونهها، پیشانی و چانه را گرفتار میکند و به دنبال تماس با آفتاب نیز تشدید میشود. این نواحی تیرگی عموماً به رنگ قهوهای و اغلب دو طرفه و قرینه هستند. تغییر رنگ مشابه ماسک حاملگی در زنان غیرباردار که از قرصهای ضدبارداری استفاده میکنند و یا گاهی حتی در مردان نیز دیده میشود. ماسک حاملگی بعد از زایمان ممکن است از بین برود و یا به درجاتی پایدار باقی بماند.
مو
بیشتر زنان در دوران بارداری به درجاتی از پرمویی دچار میشوند که معمولاً در صورت مشخصتر از سایر نواحی است. با وجود این، احتمال گرفتاری بازو، ساق و پشت پا نیز وجود دارد. این موی اضافی که به علت افزایش در نسبت موهای در حال رشد در مناطق مختلف بدن است، تحت تأثیر عوامل هورمونی است و در عرض شش ماه پس از زایمان اغلب از بین میرود.
همچنین به علت مشابه یعنی افزایش در نسبت موهای در حال رشد، موهای سر نیز پرپشتتر از حالت طبیعی میشوند و ریزش طبیعی موها نیز بسیار کم میشود. به همین دلیل اغلب خانمها از موهای خود در طی دوران بارداری اظهار رضایت میکنند. به دنبال زایمان و برگشت وضعیت هورمونی بدن به حالت عادی، این افزایش نسبت موهای در حال رشد نیز به حالت طبیعی بر ميگردد که این حالت با ریزش موی نسبتاً شدیدی در فاصلة سه تا پنج ماه پس از زايمان مشخص ميشود. اکثر افراد به طور طبیعی روزانه حدود پنجاه تا هفتاد تار مو از دست میدهند، ولی ریزش مو پس از زایمان به بیش از صد تار مو در روز بالغ میشود. اگرچه داشتن زایمان سخت و طولانی خصوصاً اگر همراه با خونریزی شدید باشد، در تشدید این حالت مؤثر است. اما برخلاف عقیدة عموم شیر دادن به نوزاد تأثیري در روند آن ندارد. این حالت نیاز به درمان خاصی ندارد و رشد مجدد طبیعی مو در عرض شش ماه تا یک سال کامل میشود و تراکم موها به حالت پیش از بارداری برمیگردد.
بهندرت در پایان حاملگی درجة خفیفی از پسنشینی خط رویش مو در ناحیة پیشانی و شقیقهها بروز میکند که احتمال دارد به حالت طبیعی بازگشت کند و یا به صورت غیرطبیعی باقی بماند.
همچنین بهندرت ممکن است افزایش در موهای تیپ مردانه در ناحیة صورت خصوصاً چانه، گردن و پشت در نیمة دوم حاملگي صورت گیرد. این حالت ممكن است ناشی از افزایش ترشح هورمونهای مردانه از تخمدانها و یا ناشی از یک تومور ترشح کنندة آنها باشد، بنابراین این بیماران باید بهدقت مورد بررسی پزشکی قرار گیرند. درصورتیکه علت ايجاد کنندة پرمویی تومور نباشد، این مشکل در حاملگیهای بعدی تکرار میشود و این حالت از پرمویی ممکن است بین حاملگیها پسرفت پیدا کند اما همیشه کامل نیست.
ناخنها
خانمهای باردار اغلب از شکنندگی ناخنها و ایجاد شیارهای عرضی در آنها شکایت میکنند. در مواردی نیز امکان دارد که صفحة ناخن از بستر آن جدا گردد. این تغییرات ناخنی نیز به تغییرات هورمونی در بدن نسبت داده میشود، ولی از آنجاكه ارتباط اين تغييرات با حاملگی نامشخص است، برای بررسی سایر علل باید مورد معاینه قرار گیرند. همچنین خطوط طولی تیرهرنگی ممکن است در طول حاملگی در ناخنها دیده شوند.
غدد عرق
در بدن دو نوع کلی از غدد عرق وجود دارد. یک نوع که به آن غدد «اكراين» گفته میشود، بهطور منتشر در تمام بدن و مخصوصاً کف دستها و پاها یافت میشود. منشأ تعریقی که بهطور طبیعی در نتیجة افزایش درجة حرارت محیط و یا فعالیت فیزیکی ایجاد ميشود این غدد هستند. نوع دیگر که به آنها غدد عرق «آپوکرین» گفته ميشود بهطور عمده در زیر بغلها و نواحی تناسلی یافت میشود و ترشحات حاصل از آنها در ايجاد بوي بدن دخالت دارند. در طی بارداری فعالیت و میزان ترشح غدد عرق اکراین بهطور گستردهای در تمام بدن بجز کف دست و پا افزایش مییابد که این افزایش تعریق احتمالاً منجر به افزایش شیوع جوشهای عرقسوز نیز میشود. در مقابل، فعالیت غدد عرق آپوکرین کاهش مییابد و سبب میشود تا برخی از بيماريهاي مربوط به آنها نظیر عرق جوش غدد آپوکرین در طی بارداری تخفیف پیدا کنند.
غدد چربی
میزان ترشح غدد چربی پوست در حین حاملگي افزايش میيابد و پس از زایمان به حالت طبیعی برمیگردد. همچنین در دوران بارداری غدد چربی روی هالة نوک پستان بزرگ میشود و به صورت برجستگیهای کوچك قهوهای رنگ ظاهر میگردد. این پدیده بیشتر در سه ماه دوم و سوم حاملگی مشخص میشود و گاهی در زنان غیرحامله نیز دیده میشود.
عروق پوست
تغییرات متعددی در ساختمان و کارکرد عروق پوست در طی بارداری ممکن است رخ دهد. ازآنجاکه این تغییرات منحصر به حاملگی نیست و ممکن است در سایر حالات نیز دیده شود توجه به آنها و در میان گذاشتن آنها با پزشک معالج ضروری است.
مهمترین این تغییرات عبارتاند از:
لثهها
حدود هشتاد درصد زنان باردار دچار قرمزی و تورّم در لثهها میشوند که مخصوصاً اگر بهداشت دهان خوب نباشد، میتواند به دردناک و زخمی شدن آنها منجر شود. گاهی نیز ضایعات عروقی کوچکی ممکن است در لثهها ایجاد شوند که به دنبال تماس (مواد غذایی، مسواك و...) دچار خونریزی میشوند. این تغییرات بعد از زایمان از بین میروند. توجه به بهداشت دهان یک ضرورت مهم است.
خطوط کشش یا استريا
پیدایش استریا یک یافتة شايع و مشخص در اکثر حاملگیهاست. این خطوط در نود درصد زنان باردار در ماههای ششم و هفتم حاملگی ابتدا در دیوارة شکم ظاهر شده، بعداً به میزان کمتری بر روی سینهها نیز نمایان میشوند و با شیوع و شدت کمتر ممکن است در سایر نواحی بدن نیز دیده شوند. علت پیدایش این خطوط را به مجموعهای از تغییرات هورمونی، کشش بیش از اندازة پوست و پارگی برخی الیاف بافت نگاهدارندة آن نسبت میدهند. طول این خطوط چند سانتیمتر و پهنای آنها از یک تا ده میلیمتر متغیر است و به رنگ صورتی تا ارغوانی و گاهی همراه با خارش مختصر ظاهر میشوند. رنگ این خطوط معمولاً مدتی پس از خاتمة بارداری تبدیل به رنگ پوست شده، مختصری فرورفته و سرانجام چروکیده میشوند. استریا معمولاً یک مشکل ظاهری است اما در برخی موارد مخصوصاً اگر وسيع باشد ممكن است زخمي و یا در جريان حوادث بهسادگی پاره شود. باید به یاد داشت که استریا در دوران بلوغ و در ارتباط با افزایش سریعتر حجم بدن نسبت به رشد پوست، در هر دو جنس و بهطور عمده در نواحی رانها، باسن، کمر و سینه ممکن است ایجاد شود. همچنین احتمال دارد ضایعات مشابه در جریان برخی از بیماریها و یا همزمان با مصرف انواعی از داروهای موضعی یا سیستمیک خصوصاً ترکیبات کورتوندار ایجاد شود.
آویزهای پوستی
ضایعاتی هستند که در ماههاي آخر حاملگي ظاهر میشوند و بهطور نسبي يا كامل پس از زایمان ناپدید میشوند. اندازة آنها از سر یک سوزن تا یک نخود متفاوت است و به صورت زواید برجسته به رنگ پوست یا کمی تیرهتر در طرفین صورت، گردن، قسمت فوقانی سینه و زير پستانها دیده میشوند. به دلیل شباهت آنها به بعضی از انواع زگیل گاهي بيماران، اين زائدههای پوستی را با زگیل اشتباه میگیرند.
بيماريهاي شايع خاص دوران بارداري
یک خانم حامله علاوه بر احتمال گرفتاری به انواع بیماریهای پوست نظیر افراد دیگر، در معرض ابتلا به برخی بیماریها نیز قرار دارد که اختصاص به دوران بارداری دارد:
خارش حاملگی
حدود بیست درصد زنان باردار به درجاتی دچار خارش میشوند که در اکثر موارد ناشي از يک بیماری شناخته شده نظیر کهیر، اگزما، حساسیتهاي دارويي و يا ابتلا به عفونتهاي انگلي نظير گال است. اما گروه کوچكی از خانمهای حامله تنها مبتلا به یک خارش شدید هستند که با ضایعة پوستی مشخصی همراه نیست. به این حالت خارش حاملگی اطلاق میشود. این خارش که در سه ماهة سوم حاملگي شروع میشود و اغلب محدود به شكم است (اگرچه ممکن است کاملاً منتشر باشد) ناشی از اختلال در ترشح صفرا در کبد (کلستاز) است. این خارش معمولاً بعد از زایمان از بین میرود اما در حاملگیهای بعدی و یا هنگام مصرف قرصهای ضدّ بارداری عود میکند. این حالت عموماً تأثیری بر سرنوشت حاملگی و یا سلامت جنین ندارد و تنها خطر بالقوة آن این است که احتمال بروز سنگهای صفراوی در زنان مبتلا به این عارضه بیشتر است.
بثورات کهیری دوران حاملگي
این اختلال که در پنج درصد تمام حاملگیها بروز میکند، به صورت پیدایش ضایعات کهیری است که در سه ماهة سوم حاملگی ظاهر میشوند. این بیماری عموماً در بارداری اول تظاهر میکند و بهندرت در حاملگیهای بعدي تکرار میشود و چنانچه عود داشته باشد شدت آن کمتر است. علت بیماری دقیقاً معلوم نیست و به افزایش غیرطبیعی وزن در مادر و جنین نسبت داده شده است. علامت بیماری شامل پیدایش بثورات کهیری است که شدیداً خارشدار است و اغلب بیمار قادر به خوابیدن در شب نیست. این بثورات معمولاً از ناحية شكم شروع میشود و بیشتر محدود به خطوط استریا است، اما گاهی قسمت فوقانی بازوها و رانها نیز ممکن است گرفتار شود. در اغلب موارد ضایعات در عرض دو تا سه هفته پس از زایمان از بین میروند. اما ممكن است تشدید قابل توجهی بلافاصله پس از زایمان مشاهده گردد. این بیماری تأثیری بر روند حاملگی و سلامت جنین ندارد و حتی نوزادان متولد شده بزرگتر از حالت طبیعی هستند.

 دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
دکتر محمدرضا تقیزاده - متخصّص جرّاحی عمومی
به بزرگی پستان در جنس مذکر ژنیکوماستی میگویند. در بعضی موارد، ژنیکوماستی فیزیولوژیک و نرمال و گاهی نشانة بیماری خاصی است. در سه دورة نوزادی، بلوغ و پیری ژنیکوماستی فیزیولوژیک وجود دارد. در تمام این موارد سطح استروژن (هورمون زنانه) نسبت به تستوسترون بالا میرود.
ژنیکوماستی نوزادی ناشی از عبور استروژن از جفت و اثر آن روی بافت پستان نوزاد است، ولی در سن بلوغ علت آن افزایش سطح هورمون استرادیول نسبت به تستوسترون و در دوران پیری کاهش سطح تستوسترون است. در دوران بلوغ، ژنیکوماستی اغلب یکطرفه است و بین سنین دوازده تا پانزده سالگی دیده میشود، ولی در افراد پیر معمولاً دوطرفه است. در نوزادان حداقل باید دو سانتیمتر بافت پستان وجود داشته باشد تا ژنیکوماستی تلقّی شود.
گاهی ماموگرافی و سونوگرافی برای تمایز بافت پستان به کار میرود. در صورت وجود تودهای سفت و نامنظم و غیر قرینه بهخصوص در سن بالا باید به فکر سرطان پستان در مردان نیز باشیم. ولی ژنیکوماستی یک عامل مساعد کنندة سرطان سینه نیست.
علل ژنیکوماستی
بهطور کلی علل ژنیکوماستی را میتوان به چهار گروه تقسیم کرد:
برخی عواملی که باعث کاهش هورمونهای مردانه میشوند عبارتاند از: ضربه به بیضه، ارکیت (التهاب بیضه)، اشعة ایکس و نارسایی کلیه.
بعضی داروها ازجمله دیگوکسین (داروهای قلبی)، اسپیرونولاکتون، دیازپام، رزرپین، تئوفیلین، وراپامیل، ضدّ افسردگیهای سه حلقهای و لازیکس باعث بزرگی پستان میشوند. درصورتیکه ژنیکوماستی ناشی از کمبود آندروژن باشد، تجویز تستوسترون باعث پسرفت ژنیکوماستی میشود. اگر ژنیکوماستی ناشی از دارو باشد، با قطع دارو ژنیکوماستی پسرفت میکند. درصورتیکه ژنیکوماستی پیشرونده باشد و به سایر درمانها پاسخ ندهد، درمان جرّاحی در نظر گرفته میشود. درمان با دانازول مؤثر است ولی این دارو عوارض خاص خودش را دارد.
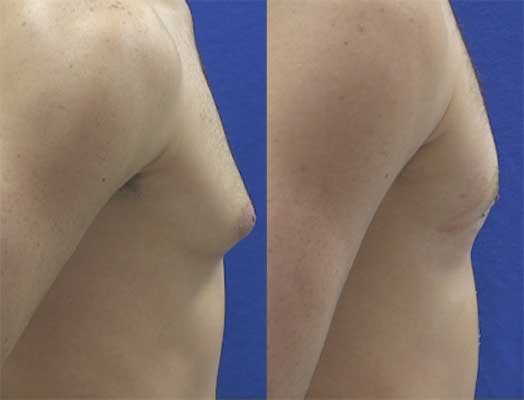
 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
سوزاک در سراسر جهان وجود دارد و در اثر روابط جنسی بیبندوبار پایدار میماند، زیرا طریقة انتقال آن عمدتاً آمیزش جنسی است و همانطور كه از نام آن پيداست، با احساس سوزش در مجاري ادراری مخصوصاً در هنگام دفع ادرار همراه است. به گزارش سازمان بهداشت جهانی سالانه ۱۰۶ میلیون مورد تازه از این بیماری در جهان بروز میکند. اين بيماري در افرادي كه سطح بهداشتي، فرهنگي، اجتماعي و اقتصادي پايينتري دارند و در سنین جوانی که فعالیت جنسی زیاد است، بیشتر ديده ميشود و نکتة دارای اهمیت این است که گروههای سنی بالاتر به این دلیل کمتر مورد توجّه قرار گرفتهاند.
عامل بیماری سوزاک باکتری نایسریا گنورهای است. این باکتری از دستة کوکسیهای گرم منفی است و اخیراً سازمان بهداشت جهانی اعلام کرده که این میکروب بهطور فزایندهای در مقابل بسیاری از آنتیبیوتیکها از خود مقاومت نشان داده و ممکن است بهزودی غیرقابل درمان شود. بهطوریکه مواردی از بروز سوزاک که در برابر داروهای آنتیبیوتیکی موجود مقاومت نشان دادهاند بهتازگی در ژاپن، انگلیس، هنگ کنگ و نروژ ثبت شده است.
ابتلا به سوزاک احتمال ابتلای به ایدز و عفونتهای دیگر را نیز افزایش میدهد که ناشی از تحریک پاسخ ایمنی در ناحیة تناسلی یا ایجاد زخم در این نواحی است.
روابط جنسی (دهانی، مقعدی یا واژینال)، تماس دست و انگشتان دست با ترشّحات تناسلی آلوده و سپس تماس بلافاصله با مخاط اندامهای تناسلی یا مقعد یا چشم فرد سالم و در هنگام زایمان، چشمان نوزاد از راههای انتقال است که مورد اخیر با قطرة مخصوص قابل پیشگیری و درمان است. البته در صورت درمان نشدن و پیشرفت بیماری احتمال کوری نوزاد وجود خواهد داشت. بنابراین، مبتلایان به این بیماری تنها زنان و مردان بالغ نیستند، بلکه کودکان و نوزادانی که از مادر ناقل (بدون علامت) متولّد میشوند نیز میتوانند دچار این عفونت شوند. سوزاک فقط از طریق انسان به انسان سرایت میکند و میزبان این باکتری نیز تنها انسان است. فضای گرم و مرطوب مخاطی بهترین و مناسبترین محل برای باکتری عامل سوزاک محسوب میشود.
خطر انتقال بیماری بعد از یکبار آمیزش جنسی برای مردان ده درصد و در زنان حدود چهل درصد است. سوزاک در اکثر مواقع در روزهای دوم تا چهاردهم پس از ابتلا و انتقال، علائم خود را بروز میدهد. علائم و ظاهر شدن این بیماری در مردان بارزتر و بيشتر از زنان است، بهطوریکه در 3/1 زنان مبتلا به سوزاک اگر کشت نمونه هم مثبت شود (یعنی باکتری عامل وجود داشته باشد)، علامتی وجود ندارد.
سوزاک در زنان، دهانة رحم و مجرای ادرار را آلوده میکند. مهبل کمتر دچار میشود زیرا بهجز مقاومت موضعی، در سلولهای مخاط آن مقدار زیادی گلیکوژن وجود دارد که سبب رشد و نمو لاکتوباسیل دودرلین (نوعی باکتری) و اسیدی شدن مهبل به این علّت میشود که به میکروبهای بیماریزا اجازة رشد نمیدهد.
مهمترین علامت اورتریت در زنان؛ احساس سوزش در هنگام ادرار کردن و بعضی اوقات تکرّر ادرار است. در برخی موارد ممکن است ترشّح مجرا وجود داشته باشد که متورّم و قرمز میشود. خونریزی واژینال در فواصل قاعدگی یا پس از آمیزش جنسی میتواند بروز کند. در بعضی موارد دیسپارونی (آمیزش جنسی دردناک) و نامرتّبی قاعدگی بهوجود میآید.
در کسانی که به سرویسیت (عفونت دهانة رحم) مبتلا میشوند، یا علامتی وجود ندارد یا دهانة رحم قرمز و همراه ترشّحات چرکی در معاینه است.
درصورتیکه بیمار درمان نشود، ممکن است که عفونت به قسمتهای دیگر دستگاه تناسلی راه یابد و باعث آبسه و پریتونیت شود. تشکیل آبسه یا عفونت لولهها منجر به چسبندگی و انسداد و درنتیجه عقیمی و حاملگی خارج رحم و مشکلات بارداری میشود.
ده درصد مردان مبتلا ممکن است بدون علامت باشند. اولین علامت در مردان؛ احساس سوزش در مجرا و تکرّر ادرار است. پس از آن، ترشّح موکوئیدی بهوجود میآید که بهسرعت این ترشّح غلیظ، چسبنده و به رنگ زرد یا سبز مایل به زرد درمیآید که بر لباس زیر هم اثر میگذارد. گاهی خون در ادرار به میزان کم دیده میشود. باکتری سوزاک معمولاً به قسمتهای پایینی مجرای ادرار سرایت میکند و باعث التهاب و تورّم مخاط مجاری ادرار میشود امّا خیلی بالاتر از آن نمیرود.
درصورتیکه بیماری درمان نشود، عفونت میتواند به سایر قسمتهای دستگاه تناسلی منتشر شود. عفونت قدامی مجرای ادرار به طرف خلفی و نسوج مجاور توسعه مییابد و میتواند باعث واکنش التهابی و آبسههای پری اورترال و تنگی دائمی مجرای ادرار شود. متعاقب ورم اپیدیدیم ( محل تحرّک و تکامل نهایی اسپرماتوزوئیدها) درد یا تورّم در بیضه میتواند بروز کند و بدون درمان به نازائی بینجامد. ممکن است باکتری به جریان خون وارد شود و علائم مفصلی، تب، بثورات جلدی و... بروزکند. گروه مبتلایان بدون علائم بالینی همچنان ناقل بیماری محسوب میشوند.
بروز عفونت مقعدی هم محتمل است که با علائم خارش مقعد، ترشّحات چرکی موضعی و وجود خون تازه در مدفوع بروز میکند.
بیماری سوزاک را میتوان با روشهای مختلف آزمایشگاهی در مدّت زمان کمی (از چند ساعت تا نهایتاً حدود یک هفته) تشخیص داد. این شیوهها میتواند از طریق رنگآمیزی مستقیم نمونة ترشحات، بهطور مثال از دهانة رحم، مجرای ادرار ،... و کشت باکتری از این نمونهها باشد.
اگر سوزاک درمان شود به معنای این نیست که بدن در برابر آن مقاومت یافته، بلکه ممکن است که فردی در اثر بیاحتیاطی چندین و چند بار مبتلا شود.
درمان دارویی با سفالوسپورینها و همراه با آن درمان شریک جنسی با یا بدون علامت بالینی صورت میگیرد، زیرا خطر ابتلای بعد از بهبود از شریک جنسی درمان نشده وجود دارد. بررسی از نظر وجود سایر بیماریهای آمیزشی ازجمله ایدز و درمان دارویی همزمان توصیه شده است. با توجه به روند روبهرشد مقاومت دارویی در سراسر دنیا، سازمان بهداشت جهانی از کشورهای مختلف خواسته است قوانین استفادة صحیح از آنتیبیوتیک برای درمان این بیماری را شدّت بخشند تا درمان تازهای برای آن پیدا شود.
بهترین روش برای پیشگیری از ابتلای به این بیماری نداشتن بيبندوباري جنسي و عدم برقراری تماس جنسی با افراد مشکوک به بیماری و یا با افراد دارای شرکای جنسی متعدّد است. اصولاً پیشگیری مبتنی بر رابطة جنسی سالم است. از دیگر روشها میتوان به حصول اطمینان (از طریق آزمایش) از سلامت جنسی شریک جنسی اشاره کرد. مطمئنترین شیوة پیشگیری همان استفاده از کاندوم در هنگام برقراری تماسهای جنسی است که البته تأثیر آن صددرصد نیست. پیشگیری داروئی در چشم نوزادان نیز اهمیت دارد.
هشدار اصلی در مورد روند روبه افزایش سوزاک در کشورهای مختلف جهان است که این دلایل را میتوان برای آن پیشنهاد کرد:
از جانب دیگر در کشورهایی که آموزش بیماریهای جنسی محدود است و خیل جوانان بیکار و فقیر وجود دارند، حجب و حیای کاذب بین مردم در مورد آموزش بیماریهای آمیزشی -درحالیکه سیدی فیلمهای جنسی با کمترین قیمت و بهوفور در دسترساند- بیکاری و فقر اقتصادی و فرهنگی جوانان در شرف ازدواج و امثال آنها مشکل را دو چندان میسازد.
 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
وقتی کلمة یائسگی را میبینیم یا میشنویم معمولاً به یاد قطع قاعدگی زنان در سنین 45 تا 55 سال میافتیم، امّا آیا آقایان نیز دچار یائسگی میشوند؟!
بله، مردان نیز همچون زنان دارای هورمونهای جنسی هستند که باعث بروز خصوصیات جنسی مردانه و توانایی تولید مثل در آنان میشود. در عین حال بعضی از فعالیتهای عادی مثل فعالیت و قدرت عضلانی، ترکیب و ساخت استخوانها و برخی از فعالیتهای مغزی نیازمند وجود هورمون جنسی مردانه است. امّا با افزایش سن، سطح هورمون جنسی مردانه (تستوسترون) بهتدریج کاهش مییابد و اگر این کاهش به حدود خاصّی برسد، منجر به بروز علائم و نشانههای بالینی خاصّی میشود که یکی از اسامی آن یائسگی مردان است.
افزایش امید به زندگی منجر به افزایش جمعیت افراد مسن شده است، امّا این افزایش سن باید با کیفیت مناسب زندگی نیز همراه باشد. وقتی کمبود تستوسترون منجر به علائم بالینی شود، نه تنها کیفیت زندگی را مختل میکند، بلکه ثابت شده است که میتواند منجر به افزایش مرگومیر ناشی از بیماریهای دیگر مثل دیابت و بیماریهای قلب و عروق شود. به این ترتیب میتوان به اهمیت مطلب پی برد و دریافت که این اتّفاق در آقایان اهمیت ویژهای دارد و باید بیش از پیش مورد توجّه قرار گیرد.
یائسگی مردان مجموعهای است از سن بالا، علائم بالینی و کمبود تستوسترون در آزمایش.
علائم بالینی را میتوان به سه دسته تقسیم کرد:
امّا باید دانست که این علائم به هیچ وجه اختصاصی نیست. از طرفی نباید با مشاهدة یک یا چند علامت فوراً برچسب یائسگی به مرد زد. از طرف دیگر با توجّه به اهمیت روزافزون این وضعیت باید توجّه و اقدام تشخیصی مناسب را به عمل آورد. بنابراین پزشک در مواجهه با حداقل سه علامت از علائم فوق در یک فرد مسن باید اندازهگیری سطح تستوسترون سرم از آزمایشگاه درخواست کند. درصورتیکه سطح تستوسترون سرم از حد طبیعی کمتر گزارش شود، باید آزمایش تکرار شود و در صورت اثبات کمبود تستوسترون، پزشک متخصّص باید اقدامات تشخیصی و درمانی مناسب را انجام دهد.
در اندازهگیری سطح تستوسترون چند نکته را باید مدّ نظر قرار داد، امّا آنچه فرد مورد آزمایش باید بداند این است که اولاً با توجّه به تغییرات سطح این هورمون در طول روز، اندازهگیری باید بین ساعت هشت تا یازده صبح انجام شود. دوم اینکه این تغییرات بر اثر بیماریهای حاد مثل سرماخوردگی، تب و دردهای حاد نباشد. البته مطمئناً پزشک نیز باید نکات لازم را مدّ نظر داشته باشد و در صورت لزوم به بیمار یادآور شود.
در هرحال پس از اثبات آزمایشگاهی کمبود تستوسترون، آزمایشها و بررسیهای تکمیلی مثل اندازهگیری هورمون محرّک تولید تستوسترون LH، هورمون محرّک تولید شیر و گاهی MRI ممکن است لازم باشد که توسّط پزشک متخصّص درخواست میشود.
درمان
در صورت تشخیص، درمان با تجویز تستوسترون است که باید به اندازة مناسب و تحت کنترل کافی به بیمار داده شود. به خاطر داشته باشیم همانطورکه کمبود تستوسترون میتواند منجر به عوارض شود، تجویز بدون دلیل یا بیش از حد آن هم میتواند با عوارض شدیدی همچون عوارض کبدی، فعال شدن سرطانهای خاص، اختلال باروری و حتّی مرگ ناشی از مسائل ریوی همراه باشد. پس باید تأکید کرد که تجویز تستوسترون باید به فرد مناسب، در زمان مناسب و به اندازة مناسب و تحت نظارت و کنترل پزشک متخصّص باشد.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
بهطور نرمال بیش از 2/99 درصد حاملگیها تکقل است، ولی در سالهای اخیر به دنبال درمانهای ناباروری، میزان تولّد دوقلو یا چندقلو افزایش یافته است.
عواملی که سبب میشوند مادری حاملگی دوقلو یا بیشتر داشته باشد عبارتند از: سن بالا، چاقی، نژاد سیاهپوست، مادرانی که قبلاً زایمان داشتهاند و مادرانی که به دلیل نازایی تحت درمان قرار گرفتهاند.
معمولاً یکسوم موارد دوقلویی تکتخمی هستند، ولی با درمانهایی که اخیراً برای نازایی انجام میشود، این میزان کمتر شده است، به نحوی که از هر پانزده تا بیست نوزاد دوقلو، یک مورد تکتخمی است. اگر دو قسمت شدن سلول تخم طیّ چند روز اول لقاح رخ دهد، دوقل تکتخم جداگانه رشد میکنند. ولی اگر روز چهاردهم لقاح یا پس از آن دو نیم شدن تخم رخ دهد، جنینهای بههمچسبیده به وجود میآیند. حاملگی تکقل حدود چهل هفته طول میکشد، دوقلویی حدود 36 هفته، سهقلویی حدود 32 هفته و چهارقلویی حدود 29 هفته. پس با افزایش تعداد قلها احتمال نارس شدن و به دنبال آن عوارض نارسی بیشتر میشود.
عوارضی که مادر را در حاملگی دوقلویی تهدید میکنند عبارتند از:
کمخونی شدید و افزایش فشار خون، افزایش قند خون، زایمان زودرس، افزایش احتمال پارگی کیسة آب مادر و نیاز به سزارین.
خطراتی که جنین و نوزاد را در حاملگی دوقلو تهدید میکنند عبارتند از:
1- نارس شدن نوزاد و به دنبال آن عوارض نارسی مانند مشکلات تنفّسی.
2- تأخیر رشد داخل رحمی: پس از هفتة 28 حاملگی بارز میشود.
3- ناهنجاریهای مادرزادی که در حاملگی تکتخمی افزایش مییابند و در دو تخمیها افزایش ندارند. بیشتر این ناهنجاریها در سیستم مغزی و قلبی–عروقی نوزاد دیده میشوند.
4- سندروم انتقال خون بین دوقل که در موارد تکتخمی دیده میشوند و به دنبال آن یکقل کمخون و کموزن و دیگری پرخون و سنگینتر میشود.
5- احتمال مرگ جنین به نحوی که هر چه اختلاف وزن دوقل بیشتر باشد، احتمال مرگشان هم افزایش مییابد.
6- در آینده احتمال فلج مغزی (CP) در دوقلوها بیشتر از تکقلهاست و هر چه تعداد قلها افزایش یابد، احتمال فلج مغزی هم افزایش مییابد.
7- مرگ در نوزادان دوقلو مخصوصاً در قل دوم بیشتر است. همچنین عوارض تنفّسی در قل دوم بیشتر از قل اول دیده میشود.
8- احتمال بستری شدن نوزادان دوقلو، همچنین میزان هزینة اقتصادی آنها بیشتر از نوزادان تکقل است.
برای تشخیص حاملگی دوقلویی سونوگرافی از هفتة پنجم حاملگی کمککننده است.
«مثل همیشه پیشگیری بر درمان مقدّم است. بهترین راه جلوگیری از عوارض حاملگی دوقلویی این است که در روشهای درمان نازایی در حدّ امکان سعی شود حاملگی تکقل باشد».

 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
ناف نوزاد اغلب باعث نگرانی مادر و اطرافیان میشود. در بیمارستان و مطب، گاهی متخصّصان کودکان و نوزادان با والدینی مواجه میشوند که از دیدن، تعویض پانسمان و دست زدن به بند ناف و حتّی گاز استریل گذاشتن روی آن وحشت دارند و حمّام کردن کودک تازه متولّد شده را تا افتادن بند ناف به تأخیر میاندازند. لازم به ذکر است که اولین حمّام با صابون غیر طبّی و عادی و آب گرم بعد از اینکه دمای بدن نوزاد تنظیم شد و دمای زیر بغل به 5/97 درجة فارنهایت یا 5/36 درجه سانتیگراد رسید، انجام میشود.
برای تمیز نگه داشتن بند ناف نظرات متفاوتی وجود دارد. یک عمل قابل قبول برای مراقبت بند ناف قرار گرفتن در معرض هواست و یا استفاده از آنتیسپتیکهای موضعی (عوامل ضدّ میکروبی) مثل Tripledye و یا آنتیبیوتیکهای موضعی مثل bacitracin. آنچه مسلّم است این است که خشک نگه داشتن ناف باعث جدا شدن زودرس آن میشود.
هنوز در برخی از منابع ذکر میشود استفادة دو بار در روز از سواب الکل ایجاد اگزودا (ترشّح چرکی) میکند و بوی ناف را کاهش میدهد. امّا امروزه در اکثر مراکز درمانی بند ناف را آزاد میگذارند و تمیز و خشک نگه داشتن آن را توصیه میکنند.
والدین عزیز باید دقّت داشته باشند که بند ناف نوزاد روی پوشک قرار گیرد و آن را داخل پوشک نگذارند.
ما با بارورهای غلط در مورد بند ناف نوزادان مواجهیم، بهطور مثال:
o بسیاری از مواقع نوزادان گریه میکنند که گاهی به علّت ناکافی بودن شیر مادر، پوشاندن بیش از حدّ نوزاد و گرم بودن وی و یا خیس شدن پوشک نوزاد و ... است، ولی اطرافیان ذکر مینمایند که ناف نوزاد درد میکند!!!
o متأسفانه هنوز گاهی روی بند ناف نوزاد پودربچّه، زردچوبه، شیر و ... ریخته میشود و یا حتّی پس از افتادن بند ناف، سکّهای را محکم روی ناف نوزاد میبندند که در مورد این اشتباهات باید به مراقبان نوزاد آگاهی داد.
o بعد از جدا شدن بند ناف ترشّح خونی مختصری ممکن است روی ناحیه دیده شود که دلمه بسته و مشکلی ایجاد نخواهد کرد. والدین نباید این ناحیه را دستکاری کنند و دلمة خونی ایجاد شده را جدا نمایند، امّا اگر خون واضح از محلّ بند ناف مشاهده شود و یا خونریزی فعّال اتّفاق افتد، نیاز به بررسی ویژه از لحاظ بیماریهای انعقادی دارد.
خونریزی: خونریزی بند ناف در اثر آسیب، بستن نادرست بند ناف یا عدم تشکیل لختة طبیعی ایجاد میشود. بنابراین نوزادان را باید مکرراً در عرض چند روز اول تولّد تحت نظر داشت تا در صورت بروز خونریزی سریعاً مشخّص شود.
گرانولوم: بند ناف معمولاً در عرض شش تا هشت روز بعد از تولّد خشک شده، جدا میشود و زخم آن در عرض دوازده تا پانزده روز بهبود مییابد. وجود میکروبها در جدا شدن بند ناف تأخیر ایجاد میکند و احتمال تهاجم ارگانیسمهای بیماریزا را افزایش میدهد.
باقی ماندن بافت گرانولاسیون در پایة بند ناف شایع است. این بافت نرم سه تا ده میلیمتری از نظر اندازة عروقی و گرانولر به رنگ صورتی یا قرمز تیره است و ممکن است ترشّح چرکی داشته باشد.
درمان
درمان کوتر با نیترات نقره است که این کار با فواصل چند روز تکرار میگردد تا پایه خشک شود.
فتق نافی: اغلب همراه با شل شدن عضلات شکمی و ناشی از بسته شدن ناکامل یا ضعف حلقة نافی است. عوامل مساعد کنندة آن وزن کم موقع تولّد و نژاد سیاه است. فتق به صورت برجستگی نرمی است که با پوست پوشیده شده است و در طیّ گریه، سرفه و زور زدن برجسته میشود.
درمان
اغلب فتقهای نافی که قبل از شش ماهگی ظاهر میشوند تا سن یک سالگی برطرف میشوند. گیر افتادن فتق نافی نادر است. اغلب عقیده دارند بستن آن مؤثر نیست. جرّاحی توصیه نمیشود مگر اینکه:
o فتق تا پنج سالگی باقی مانده باشد.
o گیر افتاده باشد و علائمی ایجاد کرده باشد.
o بعد از یک تا دو سالگی بزرگتر شود.
 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
سرطان پستان هنگامیکه در زمان حاملگی یا در اولین سال بعد از زایمان اتفاق بیفتد، به عنوان سرطان پستان طیّ حاملگی شناخته میشود. سرطان پستان و سرطان گردن رحم شایعترین سرطانهایی هستند که طیّ حاملگی دیده میشوند که در مجموع حدود پنجاه درصد تمام سرطانهای حین حاملگی را شامل میشوند.
احتمال بروز سرطان پستان در دوران حاملگی بسیار کم است ولی از این نظر اهمیت دارد که معاینة پستان برای تشخیص زودرس در بارداری و شیردهی نیز باید انجام شود. برخی از مطالعات نشان دادهاند خانمهایی که در زمان حاملگی مبتلا به سرطان پستان شدهاند، در معرض خطر بیشتری برای ابتلا به سرطان در پستان مقابل خواهند بود.
اهمیت سرطان پستان در دوران حاملگی این است که به علت تغییرات هورمونی بدن و به دنبال آن تغییرات پستان در زمان بارداری، مثل بزرگ شدن آنها، هرگونه علائم یا تغییری که مربوط به سرطان باشد، ممکن است جلب توجه نکند و دیرتر کشف شود و به این ترتیب، تشخیص بیماری به تعویق بیفتد. مسلماً اگر پزشک و بیمار از تظاهرات مختلف سرطان و نیز تغییرات دوران بارداری و شیردهی، اطلاع کافی داشته باشند، میزان تأخیر در تشخیص به حداقل خواهد رسید.
علائم
در دوران بارداری نیز مانند زمان غیر بارداری، شایعترین علامت بیماری وجود یک تودة بدون درد در پستان است. در بیش از نود درصد موارد، این تودهها را خود فرد کشف میکند. گاهی نیز امتناع نوزاد از شیر خوردن میتواند نشانهای از ایجاد سرطان در پستان باشد. سایر علائم عبارتند از: فرورفتگی نوک پستان، چسبندگی تومور به پوست با یا بدون ضخیم شدن پوست پستان، فرورفتگی پوست یا چسبندگی پوست به قسمتهای زیرین و بزرگ شدن غدد لنفاوی زیر بغل. اساساً هرگونه تغییر واضحی که اخیراً در ناحیة پستان و قفسة سینه ایجاد شده و قبلاً وجود نداشته است باید مورد توجه قرار گیرد. یک تومور با رشد فزاینده در پستان، در هر زمانی حتّی در دوران بارداری و شیردهی، باید به عنوان یک علامت احتمالی سرطان پستان مورد توجّه قرار گیرد.
لازم به ذکر است که مانند بیماران غیر حامله، در این بیماران نیز در اثر بیتوجّهی به علائم اولیه ممکن است بیماری در مراحلی کشف شود که به نقاط دیگر بدن منتشر شده است. در موارد نادر حتّی بدون وجود علائم اولیه در پستان، انتشار بیماری به سایر نقاط بدن اتفاق میافتد و بیماری با تظاهراتی در سایر نقاط بدن خود را نشان میدهد.
تشخیص
استفاده از روشهای تشخیصی -که در افراد معمولی به کار میروند- در دوران بارداری کمی دچار محدودیت میشود .ماموگرافی در این دوران ارزش تشخیصی زیادی ندارد زیرا افزایش نسوج و غدد پستانی در زمان حاملگی، نمای رادیولوژیک خاصی را ایجاد میکند که تفسیر آن را مشکل و ارزش آن را محدود میسازد. عوارض ماموگرافی برای جنین، درصورتیکه پوشش محافظتی خاصی به کار برده شود قابل اغماض خواهد بود و به هر حال استفاد از آن به نظر پزشک بستگی دارد.
سونوگرافی در تفکیک تومورهای توپر از کیستها مفید است و در مواردی که معاینة بالینی مورد تردید است و بیمار از درد و یا حسّاسیت پستان شاکی است مفید خواهد بود. تودههای پستانی که در زمان حاملگی لمس میشوند، باید بهدقت توسط پزشک بررسی شوند و مورد ارزیابی قرار گیرند. در مواردی که پزشک قویاً مشکوک به سرطان است، ممکن است پس از معاینه اقدام به انجام نمونهبرداری با بیحسّی موضعی کند. انجام نمونهبرداری در تشخیص سرطان پستان در زمان حاملگی لازم است. تصمیمگیری در مورد اینکه تودههای پستانی در زمان حاملگی فقط تحت نظر قرار گرفته شوند کار آسانی نیست، چراکه با افزایش اندازة پستان و ازدیاد عروق ناشی از حاملگی معاینة بالینی روزبهروز مشکلتر میشود. تومور لمسشده ممکن است در معاینات بعدی ناپدید شود، درصورتیکه در حال بزرگ شدن است و بهسادگی در لابهلای بافت پستان مخفی شده است .به همین علت تأخیر در تشخیص در این بیماران به میزان قابل توجّهی گزارش شده است. هرگونه تودة پستانی را در زمان حاملگی و شیردهی جدّی بگیرید.
درمان سرطان پستان در حاملگی
یک نکتة مهم در درمان سرطان پستان در زمان حاملگی این است که حاملگی به سیر خود ادامه دهد. البته در این رابطه استثنائاتی هم وجود دارد و در هر فرد باید به صورت جداگانه عمل شود. اعمال جرّاحی با حفظ پستان در حاملگی نباید انجام شوند، زیرا پس از این گونه اعمال حتماً باید پرتودرمانی انجام شود و تماس با اشعّه برای جنین مضر است.
جرّاحی پستان در زمان حاملگی در اغلب اوقات با موفقیت انجام میشود و حداقل خطر را برای مادر و جنین بهخصوص در سهماهة دوم و سوم دارد. در مقایسه با شیمیدرمانی و پرتودرمانی، انجام جرّاحی کمترین اثر مضر را در زمان حاملگی بر جای میگذارد. بنابراین درمان متداول برای سرطانهای پستان قابل عمل، عمل برداشت کامل پستان تحت بیهوشی عمومی است. پس از بررسی جواب آسیبشناسی بیمار، تصمیمگیری اختصاصی در مورد انجام شیمیدرمانی بعد از عمل صورت خواهد گرفت.
بیماران در مراحل پیشرفتة بیماری -که غیر قابل عمل باشند- ممکن است قبل از عمل جرّاحی نیاز به شیمیدرمانی یا پرتودرمانی یا هر دو، داشته باشند که در این موارد درمان مطابق نظر و تصمیم تیم پزشکی معالج بیمار صورت میگیرد.
سرنوشت بیمار پس از درمان چگونه خواهد بود؟
مطالعات زیادی دربارة این موضوع انجام شده است که آیا سرطان پستان هنگامیکه در زمان حاملگی و شیردهی بروز میکند، خطرناکتر است یا خیر؟ نتایج بررسیهای گذشته حاکی از این بود که سرطان پستان در زمان حاملگی پیشرفتهتر و مهاجمتر است. مطالعات جدیدتر نشان دادهاند که با در نظر گرفتن تمام شرایط صرفاً حامله بودن بیمار وضعیت بیماری را وخیمتر نمیکند. اگرچه ممکن است زایمان زودتر از موعد و نوزادان کموزن و نارس در این افراد بیشتر دیده شوند که نشاندهندة محیط نامساعد داخل رحمی است. حاملگی پس از سرطان پستان با توجّه به اینکه بسیاری از بیماران مبتلا به سرطان پستان در سنین باروری هستند، یک سؤال مهم برای بیماران مطرح میکند: آیا من میتوانم پس از درمان سرطان پستان حامله شوم؟
در اوایل سال 1970 میلادی مطالبی در مورد این موضوع مطرح شد که خانمهایی که دو سال یا بیشتر بدون شواهد و عوارض بیماری زندگی کردهاند، میتوانند بدون عوارض جانبی باردار شوند. با وجود این راجع به این موضوع کاملاً با احتیاط و بر اساس شرایط هر بیمار باید تصمیمگیری شود.
به عنوان یک قانون کلی سرطانهای پستانی که در زمان غیر حاملگی تشخیص داده شدهاند باید بهطور مناسبی درمان شوند و قبل از اقدام به حاملگی بهطور صحیح پیگیری شوند.
به علت اینکه اغلب موارد عود، طیّ دو سال اول پس از اقدام درمان اتفاق میافتند توصیه میشود که حاملگی، دو تا سه سال پس از اتمام درمان به تعویق بیفتد. درصورتیکه شواهدی از عود بیماری وجود نداشته باشد، خانمهایی که به دنبال سرطان پستان حامله میشوند باید مانند هر خانم حاملة دیگری پیگیری شوند. جرّاحی، شیمیدرمانی و برشهای جرّاحی در پستان، معمولاً در آینده مانعی برای شیردهی با پستان نیستند. این مسئله در مورد نمونهبرداریهای پستان نیز صادق است. بنابر این خانمها بهتر است قبل از شیر دادن به نوزاد، از عوارض ناشی از جرّاحی یا پرتودرمانی در دوران شیردهی مطّلع باشند.
در مادران شیرده پس از هرگونه جرّاحی پستان، شیردهی از پستان جرّاحی شده باید متوقّف شود. در غیر این صورت احتمال تشکیل مجرای ارتباطی از مجاری شیری به پوست منطقة جرّاحیشده (فیستول شیری) وجود دارد. در این مدت کودک میتواند از پستان مقابل تغذیه شود و شیردهی تا ترمیم زخم باید به تعویق بیفتد. در حال حاضر، هیچ مدرکی دال بر اینکه شیردهی بعد از درمان سرطان پستان برای نوزاد خطری داشته باشد، وجود ندارد.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
واریکوسل چیست؟
بیضه عضو جنسی مردان است که درون آن اسپرمسازی صورت میگیرد. درجة حرارت محیطی که در آن اسپرم ساخته میشود باید پایینتر از درجة حرارت بدن باشد (زیر 35 درجه)، به همین علّت بیضهها در درون کیسة بیضه (اسکروتوم) در خارج بدن قرار گرفتهاند. اندازة این دو کیسه با دو عضله در دو طرف تنظیم شده است و با تغییر درجة حرارت محیط، این دو عضله بیضهها را به بدن نزدیک و دور میکند، یعنی در محیطهای سرد کیسة بیضهها کوچک و کاملاً به بدن نزدیک میشود و در محیطهای گرم کیسة بیضهها بزرگ و از بدن دور میشود.
واريکوسل، اتّساع و پیچخوردگی غیر طبیعی شبکة وریدی بالای بیضههاست. حدود يکششم مردان واريکوسل دارند. در مرداني که دچار ناباروري هستند، اين رقم بالاتر است. معمولاً شروع بيماري در زمان بلوغ يا بلافاصله پس از آن است، ولي ممكن است در سنين پايين و حتّي بالاتر نيز رخ دهد.
علل ايجاد واریکوسل
واريکوسل با واريسی شدن و گشاد شدن سياهرگهای بيضه ظاهر میشود. اگر دریچههایی که جریان خون را از وریدهای اطراف بیضه به سیستم گردش خون هدایت میکنند دچار اختلال شوند، واریکوسل ایجاد میشود و در نتیجة تجمّع خون وریدها گشاد میشوند. واریکوسل میتواند در یک بیضه یا در هر دو ایجاد شود. واریکوسل در بیضة چپ شایعتر است. ایجاد واریس و لختههای خون در وریدی سمت چپ بیشتر است (حدود ۸۵ درصد). در اثر تجمّع خون، دمای اطراف بیضهها تغییر میکند و سبب اختلال عملکرد بیضهها، تخریب و از بین رفتن اسپرمها میشود.
علائم واریکوسل
علائم و نشانهها ممکن است شامل درد بیضه، احساس سنگینی در بیضهها، نازایی، کوچک شدن تدریجی بیضهها و وجود وریدهای قابل لمس باشد. درد ناشی از واريکوسل با فعّاليّت و ايستادن تشديد میشود و با استراحت بهبود میيابد.
تشخيص واریکوسل
واريکوسل اغلب علامتي ندارد و معمولاً در حين ارزيابي علل ناباروري يا معاينة جسمي کشف ميشود. با اين حال اگر در ناحیة بیضه احساس درد يا تورّم ميکنيد، بايد با پزشک تماس بگيريد. پزشک بیمار را در یک اتاق با درجة حرارت مناسب و در وضعیّت ایستاده معاینه میکند (در این حالت احتمال لمس و رؤیت وریدها بیشتر است). در معاينه ممکن است تودة غير دردناک کلافمانندي در بالاي بيضه لمس شود. واریکوسلهای کوچک نیز از طریق روشهای خاصّی نظیر سونوگرافی داپلر یا ترموگرافی و ونوگرافی قابل مشاهدهاند. اگر با معاينه نتيجة قطعي به دست نیاید، پزشک ممکن است سونوگرافي درخواست کند.
واريکوسل از نظر بالینی به سه درجه تقسيم میشود:
عوارض واريکوسل
تودة بيضه از لولههاي سازندة اسپرم تشکيل شده است. هنگامي که اين لولهها در اثر عاملي مانند واريکوسل آسيب ميبينند، ممکن است بيضهها نرم و کوچک شوند. مشخّص نيست که چه عاملي باعث تحليل رفتن بيضهها ميشود، امّا اختلال در کارکرد دريچههاي وريدها باعث تجمّع خون در بيضهها ميشود و افزايش فشار وريدها و قرارگيري در معرض سموم درون خون ممکن است باعث آسيب بیضهها شود.
ناباروری در افراد مبتلا به واریکوسل ممکن است به دلایل متفاوتی ایجاد شود. واريکوسل با اختلال در جريان عادي خون، باعث میشود درجة حرارت بيضهها بيش از حد بالا رود، به اين ترتيب بر توليد اسپرم و حرکت آن اثر میگذارد. سیگار کشیدن همراه با واریکوسل زیان مضاعفی را بر فرد تحمیل میکند و ناباروری ناشی از واریکوسل را افزایش میدهد. اختلال در روند اسپرمسازی از نتایج ابتلا به واریکوسل است و در این ارتباط بیشترین اختلال در کاهش تحرّک اسپرم خواهد بود. اگرچه باعث کاهش تعداد اسپرم و افزایش شکلهای غیر طبیعی آن نیز میشود.
درمان واریکوسل
واريکوسل همیشه نیاز به درمان ندارد، امّا اگر مشکل ناباروری وجود داشته باشد يا واريکوسل باعث درد يا تحليلرفتگي بيضهها شود، لازم است واريکوسل درمان شود. درمان با هدف بستن وريدهاي آسيبديده و هدايت جريان خون به وريدهاي طبيعي انجام ميگيرد. واريکوسل معمولاً در دوران نوجواني رخ ميدهد، امّا مشخّص نيست که آيا بايد واريکوسل را در همان زمان ترميم کرد يا نه. درصورتيکه تحليلرفتگي پيشروندة بيضه همراه با درد يا نتايج غيرطبيعي در آزمايش اسپرم وجود داشته باشد، ترميم واریکوسل در دورة نوجواني ممکن است ضرورت پيدا کند. ترميم واريکوسل ممکن است با جرّاحي باز، يا جرّاحي از طريق لاپاراسکوپي و يا بستن وريد با بالون يا فنر از راه پوست (آمبوليزاسيون از راه پوست) انجام گيرد.
اندیکاسیون عمل جرّاحی ترمیم واریکوسل عبارت است از:
1- واریکوسلهای شدید.
2- زوجهایی که ناباروری ثابتشده دارند.
3- شوهر حداقل یک یا دو آزمایش شمارش اسپرم غیرطبیعی داشته باشد.
4- در مردان مبتلا به واریکوسل که کاهش یک طرفة اندازة بیضه در همان طرف دارند، عمل جرّاحی توصیه میشود.
مراقبت پیش و پس از عمل
پس از تصمیمگیری برای عمل و انجام آزمایشهای لازم خون و بررسی اسپرم، موهای ناحیة عمل شب قبل یا صبح عمل تراشیده میشوند. از ساعت دوازده شب قبل از عمل بیمار دیگر چیزی نمیخورد. عمل با بیهوشی عمومی یا بیحسّی از کمر (نخاعی) بسته به شرایط بیمار و صلاحدید متخصّص بیهوشی انجام میشود. مدّت زمان عمل بستگی به عوامل گوناگونی دارد و بهطور متوسّط سی تا شصت دقیقه طول میکشد. بیمار همان روز یا صبح فردا مرخّص میشود و به مدّت حداقل هفت تا چهارده روز استراحت پزشکی خواهد داشت. بهتر است نزدیکی از روز هفتم به بعد انجام شود.
آيا بيمار مبتلا به واريکوسل بدون عارضه احتياج به پيگيری دارد؟
بلی، اگر واريکوسل عارضهای ايجاد نکند، احتياج به درمان نيست. ولی بيمار باید به صورت ماهانه، خود را معاينه کند و در صورت کوچک شدن سايز بيضه و يا تغيير در قوام آن، لازم است که پزشک او را معاينه کند. همچنين اگر بيمار مبتلا به واريکوسل ازدواج نکرده است و يا تمایل به داشتن فرزند ديگری در آينده دارد، بهتر است تحت عمل جرّاحی قرار گیرد، زیرا در صورت صدمة بیضه برگشت آثار واریکوسل صددرصد نیست. بیمار در صورت قبول خطر عدم انجام عمل بايد با انجام آزمايش اسپرم در هر شش ماه از نظر باروری بررسی شود. در صورت شروع تغييرات و ضعيف شدن نطفه درمان را شروع کند. بر اساس تحقیقات انجام شده در پنجاه تا هفتاد درصد موارد انجام عمل واریکوسل باعث بهبودی قابل توجّه در آزمایش اسپرم میشود.
عود واریکوسل
در هشتاد تا نود درصد موارد، اين بيماري بازگشت ندارد، ولي در ده تا بیست درصد مواقع، با باقي ماندن وريدهاي ظريف، بيمار دچار عود و گشادي وريد ميشود. همچنين ممكن است در برخي موارد شخص پس از جرّاحي دچار هیدروسل (تجمّع مایع دور بيضه) شود.
توصیة مهم
اگر افراد در سنين جواني و نوجواني با بزرگي بيضه مواجه شدند، بهترين راه مراجعه به متخصّص كليه و مجاري ادراري است، زیرا امكان دارد اين بزرگي، ناشي از واريس نبوده، علامت بيماري مهلكتري همچون تومور بيضه باشد.
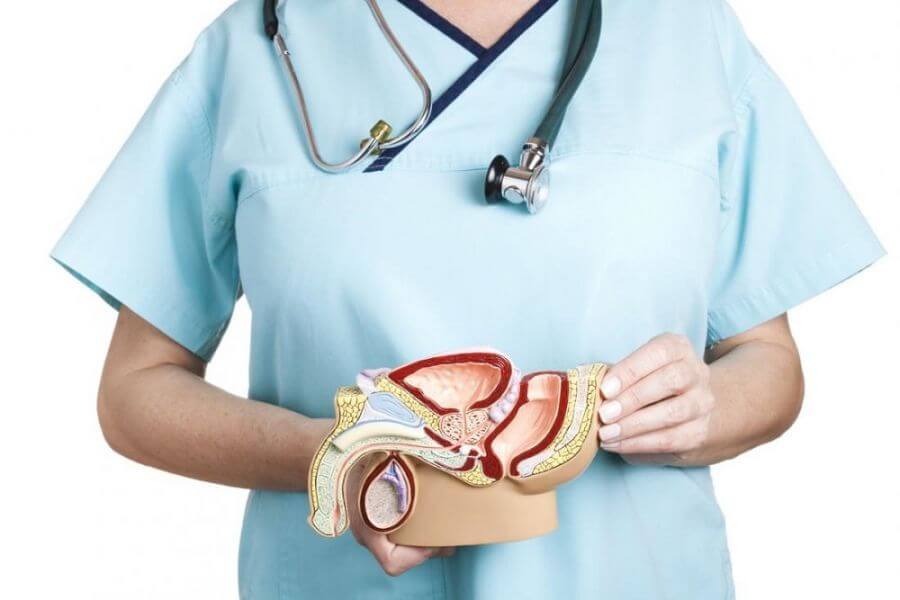
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
اضطراب جدایی بهطور طبیعی بین سنّ هجده ماهگی و سه سالگی رخ میدهد كه اوج آن در سنّ دوازده تا 24 ماهگی است و پس از 24 ماهگی بهتدریج كاهش مییابد. اكثر كودكان هنگام جدایی از والدین، درجاتی از اضطراب و ناراحتی را نشان میدهند كه این موضوع هم برای كودك و هم برای والدین او دردناك است. در مرحلهای از سنّ كودك، این ترس و اضطراب یك پدیدة رشدی طبیعی است و به نظر میرسد یك هدف تكاملی در پشت آن قرار گرفته است. درجاتی از اضطراب جدایی در كودكان پیشدبستانی، نشانة دلبستگی ایمن و سالم به مادر و مراقبتكنندة اوست. در بسیاری از موارد این اضطراب در عرض سه یا چهار دقیقه پس از ترك والد كاهش مییابد و متوقّف میشود.
اضطراب كودك هنگام جدا شدن از والدین معمولاً از یك روز به روز دیگر متفاوت است، یك روز كودك هنگام جدا شدن از مادر مضطرب میشود، روز دیگر به مادر میچسبد و غمگین است و یك روز دیگر، قشقرق به راه میاندازد و در مقابل جدایی مقاومت و واكنش شدیدی از خود بروز میدهد. بهتدریج كودك به سمت استقلال پیش میرود ولی هنوز مرحلة انتقالی میتواند مشكل و برای كودك و مادر استرسزا باشد.
برای كودكانی كه تجربة جداییهای بسیار مكرّر و یا بسیار اندك از مادر را داشتهاند، جدایی ممكن است اضطراب بیشتری را ایجاد كند. هرچه كودك بزرگتر میشود و مفهوم زمان را درك میكند و مدارای موفّقیّتآمیز هنگام جدایی را بیشتر تجربه میكند، از اضطراب او كاسته میشود. عواملی كه ممكن است در شدّت اضطراب جدایی كودك دخالت داشته باشند شامل موارد زیر است:
* خستگی و بیماری كودك
* تغییر در عادات و برنامههای منزل
* تغییراتی كه در خانواده رخ میدهد مانند: تولّد فرزند جدید، طلاق، جدایی والدین، مرگ و یا بیماری اعضای خانواده و…
* عوض شدن پرستار و یا مراقبین كودك
* معمولاً علّت اضطراب جدایی نیست، ولی والدین میتوانند با رفتارهای خود آن را بدتر یا بهتر كنند.
* كودكانی كه از نظر سرشتی، كودكان سخت و دشواری هستند و به تغییرات جدید، مكان و اشخاص جدید دیر عادت میكنند، بیشتر مستعدّ اضطراب جداییاند.
عوامل زیر میتواند شانس اضطراب جدایی را در كودك شما كاهش دهد:
* از سنّ شش ماهگی به بعد در زمانهایی كوتاه و بهطور گهگاه از پرستار كودك و یا شخص نزدیك دیگری استفاده كنید تا از كودك مراقبت و نگهداری كند. این موضوع علاوه بر آنكه كمك میكند تا كودك در زمانهایی كوتاه، دور شدن از مادر را تجربه كند، فرصتی را نیز در اختیار كودك قرار میدهد تا اعتماد به سایر بزرگسالان در او شكل گیرد.
* از دوازده ماهگی به بعد كودك را وارد ارتباط با همسالان نمایید(گرچه كودك در این مرحله معمولاً وارد بازیهای مشاركتی نمیشود) و از سنّ سه سالگی میتوانید فرصت تجربة بازیهای گروهی را به او بدهید.
* از سنّ سه تا چهار سالگی كودك میتواند بعضی از انواع كلاسهای پیشدبستانی و مهد كودك را تجربه كند، بهخصوص برای كودكانی كه زیاد به والد خود وابسته هستند.
چگونه به كودكی كه از اضطراب جدایی رنج میبرد كمك كنیم؟
* در ابتدا سعی كنید كودك را در زمانهایی كوتاه به مراقب جدید یا مهد كودك بسپارید، زمانهایی كه بتواند تجربههای مثبتی را در آنجا داشته باشد.
* قبل از آنكه كودك را در محل جدید ترك كنید و تنها بگذارید، كمك كنید تا كودك با محیط و مردم جدید آشنا شود.
* روی موارد مثبتی كه در محیط جدید رخ میدهد متمركز شوید، نگذارید بچّهها از تصوّر چیزهای بدی كه ممكن است رخ دهد، نگران شوند و بترسند.
* اضطراب كودك را به تمسخر نگیرید و او را به دلیل این ترس و اضطراب سرزنش و شماتت نكنید.
* اجازه دهید تا كودك شما بداند كه میفهمید چقدر سخت است كه انسان از كسی كه تا این حد دوستش دارد جدا شود، كودك را درك كنید و بپذیرید. امّا زیاد با او همدردی و دلسوزی نكنید.
* تسلیم خواستة كودك نشوید و به او بفهمانید كه در امنیّت و سلامت خواهد بود.
* عشق، محبت و علاقة بیقید و شرط خود را از كودك دریغ نكنید.
* اگر كودك بزرگتر است، او را به كودكان دیگری كه در آن محیط هستند معرّفی كنید و بازی و تفریح خاصّی را با آنها ترتیب دهید.
* انتظار آن را داشته باشید كه در چند هفتة اول ورود به مهد و یا مدرسه كودك خسته باشد و زود تحریكپذیر شود.
* هنگام ترك كودك او را ببوسید و نوازش كوتاهی کنید و با خوشرویی از او خداحافظی كنید.
* مراسم خداحافظی و ترك كودك را خیلی طولانی نكنید، بر احساسات دلسوزانة خود غلبه كنید و چندین بار نروید و برگردید.
* دزدكی و یواشكی كودك را ترك نكنید.
* قبل از شروع مهد، آمادگی و یا مدرسه، تدارك كتاب، دفتر و وسایل مورد نیاز كودك را ببینید و برای فراهم آوردن آنها كودك را مشاركت بدهید.
* حتّی زمانی كه فكر میكنید مربّی و یا معلّم كودك شما سختگیر است و یا كودك از طرف كودك دیگری مورد قلدری و اذیت قرار گرفته است، او را از مدرسه و یا مهد خارج نكنید، سعی كنید مشكل را رفع نمایید.
* اگر كودك تحت هیچ شرایطی حاضر نشد به مهد یا مدرسه برود و در منزل ماند، برای او زیاد فعّالیّتهای تفریحی و سرگرمی فراهم نكنید.
* در بازیها با ایفای نقش، جدایی را با كودك تمرین كنید.
* پس از بردن كودك به مهد یا مدرسه مدّتی آنجا بمانید، سپس كودك را با معلّم یا مربّی تنها بگذارید و سپس نزد او برگردید.
سخنی با مربّیان و معلّمان كودك
توجّه
درصورتیكه كودك موارد زیر را نشان دهد، لازم است مورد ارزیابی دقیقتری قرار گیرد و مشاورة تخصّصیتری دریافت كند:

 حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
آندومتریوز عارضهای است که در آن بافتهای شبیه رحم در جاهایی از بدن خارج از رحم رشد میکنند. این بافتهای نابجا ممکن است به عنوان تومور خوشخیم، گره بافتی یا بافت کاشتهشده باشند. در حالت کلّی شیوع آن یک تا ده درصد است. شیوع سنّی این بیماری معمولاً بین 25 تا چهل سالگی است و عامل پنج تا پانزده درصد موارد نازایی در زنان است.
برخی عوامل ممکن است زنان را در معرض خطر بیشتر ابتلا به این بیماری قرار دهند:
علائم و نشانههای بیماری بسیار متغیّر و برحسب محلّ گرفتاری و شدّت بیماری متفاوت است، ولی باید متذّکر شد که همیشه رابطة مستقیمی بین میزان گرفتاری و شدّت علائم نیست. بهطورکلّی علائم این بیماری معمولاً در سه گروه عمده دستهبندی میشوند:
البته این علائم بسته به اینکه آندومتریوز در کجا قرار دارد و چه بافتی را درگیر کرده است، متفاوت است، مثلاً اگر روده را درگیر کرده باشد، میتواند درد و خونریزی روده را در پی داشته باشد و یا اگر آندومتریوز در ریه باشد، در موقع قاعدگی فرد دچار خلط خونی میشود.
علّت ایجاد نازایی در این افراد بهطور قطعی و صد درصد مشخّص نیست. اگر آندومتریوز وسیع و شدید باشد، میتواند سبب چسبندگی لولههای رحمی به لگن شود و در نتیجه، چسبندگی شدید لوله باعث نازایی خواهد شد، به عبارتی نازایی به علّت تغییر قابلیّت حرکت لولههای رحمی و اختلال در انتقال تخمک در لوله ایجاد میشود.
در زنان نازایی که مبتلا به آندومتریوز خفیف هستند و تنها چند نقطة پراکندة آندومتریوزی دارند، علّت نازایی احتمالاً منشأ دیگری است و به آندومتریوز مربوط نیست. در افرادی که کیستهای آندومتریوزی دارند، تشخیص بیماری از طریق سونوگرافی ممکن است، ولی تشخیص قطعی با لاپاروسکوپی و انجام بیوپسی است که از طریق ناف و شکم بیمار انجام میگیرد.
مواقعی که آندومتریوز خفیف است، معمولاً درمانهای دارویی انجام میگیرد که بیشتر باعث متوقّف شدن تخمکگذاری میشود و شامل یک سری قرصهای جلوگیری از حاملگی است که بیمار باید به صورت مداوم این قرصها را مصرف کند و یا درمانهایی که شامل تجویز ترکیبات پروژسترونی است و یا یک نوع آمپولهای تزریقی که بیمار باید هر ماه یک بار تزریق کند. این آمپولها باعث میشوند که در بیمار تخمکگذاری متوقّف شود. توقّف تخمکگذاری باعث میشود که نقاط آندومتریوز مقداری تحلیل روند و درد بیمار کمتر شود. در هشتاد تا نود درصد موارد، درد بیمار با دارو تسکین مییابد و حدود پنجاه تا هفتاد درصد زنان با درمان موفّق میتوانند حامله شوند، امّا حدود ده تا بیست درصد بیماران پس از یک سال از درمان، دچار عود علائم میشوند.
با توجّه به اینکه بیماری آندومتریوز، یک بیماری پیشرونده است و حتّی اگر در مرحلة خفیف هم باشد، ممکن است طیّ چند سال شدید شود، باید سریعاً برای درمان آن اقدام شود. در افراد مبتلا باید ابتدا مشخّص شود آندومتریوز در چه مرحلهای است و اگر بیمار ازدواج کرده است و آندومتریوز دارد، بهتر است برای بچّهدار شدن زودتر اقدام کند، چون ممکن است آندومتریوز پیشرفت کند و باعث نازایی شود. اگر هم بچّه نمیخواهد، بهتر است از روشهای جلوگیری از بارداری (مانند قرصهای ضدّ بارداری) استفاده کند. مصرف قرصهای ضدّ بارداری باعث جلوگیری از پیشرفت آندومتریوز میشود. همچنین ترکیباتی مانند پروژسترون باعث میشوند آندومتریوز در همان مرحله باقی بماند و پیشرفت نکند.
اگر زوجین، شرایط مناسبی برای باردار شدن دارند، باید هر چه زودتر اقدام به بارداری کنند. در این خانم باید بررسی شود که آندومتریوز در چه مرحلهای است. در مرحلة اول باید یک اسپرموگرام از شوهرشان داشته باشند که مطمئن شوند شوهرشان مشکل خاصّی ندارد و یک بررسی هورمونی از خودشان انجام دهند. اگر آندومتریوز در مرحلة خفیف باشد، درمان دارویی مثل داروهای تحریککنندة تخمکگذاری انجام میگیرد و اگر آندومتریوز وسیع باشد، باید از طریق لاپاروسکوپی چسبندگیها آزاد شوند، چون احتمال اینکه عدم بارداری ایشان به علّت آندومتریوز باشد، زیاد است. اگر این امکان وجود ندارد، باید توسّط IVF (لقاح خارج از رحم) اقدام به درمان کرد. ولی در نهایت این خانمها نباید نگران باشند و از بارداری هم نباید ناامید شوند، چون در این افراد یا از طریق ساده و معمولی امکان بارداری وجود دارد یا اگر در مرحلة وسیع و شدید آندومتریوز باشند، از طریق روشهای کمک به بارداری در این افراد میتوان مشکل را بر طرف کرد.
 دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
دکتر معصومه جعفری - جرّاح و متخصّص زنان و زایمان و نازایی
قاعدگی یا عادت ماهانه که به آن پریود، رگل، منس و حیض هم میگویند، به خونریزی دورهای رحم که درواقع خروج خون و ریزش لایة داخلی رحم است گفته میشود. خون قاعدگی ترکیبی از خون کامل و بافتهای ریزش کردة رحم است. اکثر دورههای قاعدگی بین سه تا هفت روز طول میکشد.
خونریزی قاعدگی بخشی از یک دورة قاعدگی است. در یک دورة قاعدگی، بدن زنان تغییراتی میکند تا هر ماه برای باردار شدن آمادگی داشته باشد. دورة قاعدگی از اولین روز خونریزی قاعدگی شروع میشود. متوسّط زمان دورة قاعدگی طبیعی ۲۸ روز است، امّا یک دورة طبیعی ممکن است از ۲۳ تا ۳۵ روز متفاوت باشد.
ارگانهای دخیل در ایجاد یک دورة قاعدگی عبارتاند از: مغز، غدّة هیپوفیز، تخمدانها، لولههای فالوپ، رحم و گردن رحم و واژن. تغییر سطح هورمونهای جنسی در بدن باعث ایجاد مراحل مختلف دورة قاعدگی میشود. دو هورمون اصلی مرتبط با قاعدگی که توسّط تخمدانها تولید میشوند عبارتاند از: استروژن و پروژسترون. هورمونهای FSH و LH که در هیپوفیز ساخته میشوند نیز در این امر سهیم هستند.
در نیمة اول این دوره میزان استروژن بالا میرود و باعث رشد و افزایش سلولهای لایة داخلی رحم میشود. در پاسخ به هورمون FSH یک فولیکول در داخل یکی از تخمدانها شروع به رشد میکند. در حوالی روز چهارده از یک دورة ۲۸ روزه، در پاسخ به هورمون LHتخمک از فولیکول در تخمدان جدا میشود. این مرحله تخمکگذاری نامیده میشود.
در نیمة دوم این دوره تخمک وارد لولة فالوپ -که بین تخمدان و رحم قرار دارد- میشود. در این مرحله پروژسترون بالا میرود و رحم را آمادة بارداری میکند. اگر در این مرحله تخمک با اسپرم بارور شود، بارداری رخ خواهد داد، در غیر این صورت تخمک بعد از مدّتی از بین میرود. اگر بارداری رخ ندهد، استروژن و پروژسترون کاهش مییابند و لایة ضخیم داخلی رحم (اندومتر) ریزش میکند و خونریزی قاعدگی یا عادت ماهانه را ایجاد میکند. به علّت باز بودن دهانة رحم در دوران قاعدگی توجّه به بهداشت فردی در این دوران بسیار ضروری است و عدم رعایت بهداشت ممکن است باعث ایجاد عفونت و عوارضی مانند نازایی در آینده شود. برای رعایت بهداشت در این دوران رعایت چند نکته ضروری است. برای آگاهی بیشتر، خواندن این مطلب را به شما توصیه میکنم.
خانمها در دوران قاعدگی یا یک هفته قبل، تغییرات روحی نظیر بدخلقی، خوابآلودگی، بیحوصلگی، سردرد، احساس خستگی، حالت تهوّع یا استفراغ، افسردگی و درد در قسمت زیر شکم، کمر و پاها دارند. بیشترین میزان درد با شروع قاعدگی یا قبل از آن همراه است و هنگامیکه جریان خون بهطور عادی آغاز گردید، از شدّت درد کم میشود. شدّت و مدّت این اختلال در اشخاص مختلف، متفاوت است.
توصیههای بهداشتی در دوران قاعدگی
7- فعّالیّت و ورزش سبک در این دوران نه تنها مانعی ندارد، بلکه به عضلات آرامش میدهد و از مشکلات جسمی و روانی قبل از قاعدگی میکاهد. باید بدانید که بدترین کار، دراز کشیدن روی تخت و بیحرکت ماندن است.
8- خون محیط مناسبی برای حضور و رشد و انتقال عوامل بیماریزاست. بنابراین رابطة جنسی درصورت آلودگی یکی از طرفین به یک عامل عفونی میکربی یا ویروسی (مثل سوزاک، سیفیلیس، کلامیدیا و عامل ایدز و ویروس تبخال) امکان انتقال این عامل را به دیگری در زمان قاعدگی افزایش میدهد. علاوه بر این قاعدگی ممکن است یکی از عوامل عود تبخالهای تناسلی در زنان باشد. در یک مطالعه در دانشگاه میشیگان، براساس مصاحبههای انجام شده نشان داده شد که احتمال ابتلا به عفونتهای کلامیدیایی با رابطة جنسی حین قاعدگی ارتباط مستقیم دارد. لازم به ذکر است که در شرع مقدّس اسلام رابطة جنسی در دوران قاعدگی حرام است.
قاعدگی یا عادت ماهانه که به آن پریود، رگل، منس و حیض هم میگویند، به خونریزی دورهای رحم که درواقع خروج خون و ریزش لایة داخلی رحم است گفته میشود. خون قاعدگی ترکیبی از خون کامل و بافتهای ریزش کردة رحم است. اکثر دورههای قاعدگی بین سه تا هفت روز طول میکشد.
خونریزی قاعدگی بخشی از یک دورة قاعدگی است. در یک دورة قاعدگی، بدن زنان تغییراتی میکند تا هر ماه برای باردار شدن آمادگی داشته باشد. دورة قاعدگی از اولین روز خونریزی قاعدگی شروع میشود. متوسّط زمان دورة قاعدگی طبیعی ۲۸ روز است، امّا یک دورة طبیعی ممکن است از ۲۳ تا ۳۵ روز متفاوت باشد.
ارگانهای دخیل در ایجاد یک دورة قاعدگی عبارتاند از: مغز، غدّة هیپوفیز، تخمدانها، لولههای فالوپ، رحم و گردن رحم و واژن. تغییر سطح هورمونهای جنسی در بدن باعث ایجاد مراحل مختلف دورة قاعدگی میشود. دو هورمون اصلی مرتبط با قاعدگی که توسّط تخمدانها تولید میشوند عبارتاند از: استروژن و پروژسترون. هورمونهای FSH و LH که در هیپوفیز ساخته میشوند نیز در این امر سهیم هستند.
در نیمة اول این دوره میزان استروژن بالا میرود و باعث رشد و افزایش سلولهای لایة داخلی رحم میشود. در پاسخ به هورمون FSH یک فولیکول در داخل یکی از تخمدانها شروع به رشد میکند. در حوالی روز چهارده از یک دورة ۲۸ روزه، در پاسخ به هورمون LHتخمک از فولیکول در تخمدان جدا میشود. این مرحله تخمکگذاری نامیده میشود.
در نیمة دوم این دوره تخمک وارد لولة فالوپ -که بین تخمدان و رحم قرار دارد- میشود. در این مرحله پروژسترون بالا میرود و رحم را آمادة بارداری میکند. اگر در این مرحله تخمک با اسپرم بارور شود، بارداری رخ خواهد داد، در غیر این صورت تخمک بعد از مدّتی از بین میرود. اگر بارداری رخ ندهد، استروژن و پروژسترون کاهش مییابند و لایة ضخیم داخلی رحم (اندومتر) ریزش میکند و خونریزی قاعدگی یا عادت ماهانه را ایجاد میکند. به علّت باز بودن دهانة رحم در دوران قاعدگی توجّه به بهداشت فردی در این دوران بسیار ضروری است و عدم رعایت بهداشت ممکن است باعث ایجاد عفونت و عوارضی مانند نازایی در آینده شود. برای رعایت بهداشت در این دوران رعایت چند نکته ضروری است. برای آگاهی بیشتر، خواندن این مطلب را به شما توصیه میکنم.
خانمها در دوران قاعدگی یا یک هفته قبل، تغییرات روحی نظیر بدخلقی، خوابآلودگی، بیحوصلگی، سردرد، احساس خستگی، حالت تهوّع یا استفراغ، افسردگی و درد در قسمت زیر شکم، کمر و پاها دارند. بیشترین میزان درد با شروع قاعدگی یا قبل از آن همراه است و هنگامیکه جریان خون بهطور عادی آغاز گردید، از شدّت درد کم میشود. شدّت و مدّت این اختلال در اشخاص مختلف، متفاوت است.
توصیههای بهداشتی در دوران قاعدگی
7- فعّالیّت و ورزش سبک در این دوران نه تنها مانعی ندارد، بلکه به عضلات آرامش میدهد و از مشکلات جسمی و روانی قبل از قاعدگی میکاهد. باید بدانید که بدترین کار، دراز کشیدن روی تخت و بیحرکت ماندن است.
8- خون محیط مناسبی برای حضور و رشد و انتقال عوامل بیماریزاست. بنابراین رابطة جنسی درصورت آلودگی یکی از طرفین به یک عامل عفونی میکربی یا ویروسی (مثل سوزاک، سیفیلیس، کلامیدیا و عامل ایدز و ویروس تبخال) امکان انتقال این عامل را به دیگری در زمان قاعدگی افزایش میدهد. علاوه بر این قاعدگی ممکن است یکی از عوامل عود تبخالهای تناسلی در زنان باشد. در یک مطالعه در دانشگاه میشیگان، براساس مصاحبههای انجام شده نشان داده شد که احتمال ابتلا به عفونتهای کلامیدیایی با رابطة جنسی حین قاعدگی ارتباط مستقیم دارد. لازم به ذکر است که در شرع مقدّس اسلام رابطة جنسی در دوران قاعدگی حرام است.

 دکتر محمّدعلي نيلفروشزاده - متخصّص پوست، مو و زیبایی، رئیس مرکز تحقیقات پوست و سلولهای بنیادی
دکتر محمّدعلي نيلفروشزاده - متخصّص پوست، مو و زیبایی، رئیس مرکز تحقیقات پوست و سلولهای بنیادی
ریش و سبیل یکی از علائم مردانگی در آقایان تلقّی میشود و وجود آن نقش بسیار مهمّی در زیبایی صورت و حسّ اعتماد به نفس یک مرد دارد، بنابراین از دست رفتن ریش و سبیل به هر دلیلی میتواند فرد را دچار استرس شدیدی کند و او را برای مداوا به سمت و سوی انواع درمانهای دارویی و یا جرّاحی سوق دهد.
عمل کاشت موی صورت درواقع نه تنها عملی برای بازیابی موهای صورت در ناحیة ریش و سبیل، بلکه برای ایجاد موهایی ضخیمتر در ناحیة گونه و یا نواحی دچار اسکار سوختگی یا آکنه است. نبود موی صورت میتواند مادرزادی یا به دنبال الکترولیز قبلی و یا لیزر موی زائد و یا حتّی ضربه و جراحت ناشی از سوختگی یا انواع حوادث باشد.
از طرفی بسیاری از مشکلات و بیماریهای سیستمیک مثل مشکلات هورمونی یا بیماریهایی نظیر آلوپسیآرهآتا (طاسی منطقهای) یا DLE و یا بیماری تریکوتیکومانیا که با کندن ریش و سبیل به دلیل بیماری روانی مثل وسواس همراه است و یا عادت به کندن آن، میتواند منجر به کاهش میزان ریش و سبیل و یا از بین رفتن بخشی از آنها شود.
درمان بیماریهای دیگر مثل اشعّهدرمانی، شیمیدرمانی و برداشت تومور در ناحیة ریش و سبیل، یا جرّاحی از علل دیگر از بین رفتن آن است. با توجّه به علل متفاوت این مشکل، مشاوره قبل از هر گونه اقدام درمانی میتواند در انتخاب روش درمانی بسیار مفید باشد.
در صورت وجود تریکوتیلومانا، کاشت ریش و سبیل فایدهای ندارد و فرد ابتدا باید به روانپزشک معرّفی شود. همچنین باید متذکّر شد که کاشت ریش و سبیل در بیماری آلوپسیآرهآتا که در آن دایرههای کوچک و بزرگ در منطقة ریش و سبیل کاملاً خالی از مو میشوند، فایدهای ندارد و ممنوع است.
تعداد گرافت از چند صد تا چند هزار متغیّر است، ولی بهطور تقریبی در ناحیة ریش 500 تا350 گرافت، در یک منطقة پر ریش پروفسوری 700 تا600 گرافت، دو طرف کناری ریش پروفسوری 250 تا200 گرافت و در منطقة ریش گونهها 700 تا300 گرافت قابل کاشت است. ولی در بعضی موارد برای ایجاد یک ضخامت بهتر ممکن است نیاز به عمل دوم هم باشد.
مشکلاتی که در حال حاضر در تکنیک و روش انجام کاشت ریش و سبیل وجود دارد عبارتند از:
1) در هیچ کجای بدن مویی وجود ندارد که کاملاً شبیه موی ریش و سبیل باشد، بنابراین موهای کاشتهشده با موهای فعلی ریش و سبیل تا حدّی عدم تطابق دارند (البته این مشکل در مواردی که بیمار اصلاً ریش و سبیل ندارد، وجود نخواهد داشت). موهای کاشتهشده از لحاظ مشخّصات ظاهری (مثل رنگ، ضخامت و غیره) تا حدّی با موهای قبلی ریش و سبیل فرق میکنند، البته باید در انتخاب محلّ دهندة مو برای کاشت ریش و سبیل دقّت کافی به عمل آید تا این مشکل تا حدّ امکان کمتر شود، ولی باید توجّه داشت که هیچگاه این موها کاملاً شبیه موهای قبلی ریش و سبیل نخواهند شد.
2) با توجّه به لوازم فعلی مورد استفاده برای کاشت ریش و سبیل (که البته بسیار ظریف و میکروسکوپیک هستند) این عمل معمولاً موفّقیّتآمیز است و میتوان تراکمی شبیه ریش و سبیل طبیعی ایجاد کرد، ولی ممکن است فاصلة موهای کاشته شده بیشتر از موهای معمول ریش و سبیل باشد که میتوان در جلسة دوم کاشت ریش و سبیل این فاصلهها را کم کرد ولی به هر حال از نظر تراکم بعضی مواقع شبیه ریش و سبیل کاملاً معمولی نخواهد شد.
3) با توجّه به چرب بودن طبیعی پوست صورت در ناحیة ریش و سبیل امکان بروز جوشهای چرکی پس از کاشت ریش و سبیل بیشتر از کاشت موی سر است، بنابراین گاهی لازم است بیمار برای مدّتی پس از کاشت ریش و سبیل از آنتیبیوتیک استفاده کند. البته این مطلب ارتباطی با رشد موهای کاشتهشده ندارد.
مراحل برداشت و کاشت موها در مورد کاشت ریش و سبیل شبیه کاشت موی سر است، با این تفاوت که در کاشت ریش و سبیل فقط از واحدهای فولیکولی دارای یک یا دو تار مو استفاده میشود و سوراخهای پوست با استفاده از ابزار بسیار ظریف و کوچکی ایجاد میشوند تا محلّ کاشت کاملاً نامشخّص باشد.
 ترجمة دکتر رکسانا راست روان - متخصّص بیهوشی
ترجمة دکتر رکسانا راست روان - متخصّص بیهوشی
براساس گزارش مندرج در سیزدهمین گردهمایی " نجات مادران و کودکان" ، نروژ بهترین مکان برای مادر شدن در کلّ جهان و نیجر بدترین مکان است و از این بابت از افغانستان پیشی گرفته است که در طی دو سال اخیر بدترین مکان برای مادر شدن بود. در حال حاضر ایالات متحدة آمریکا در رتبة 26 (برای مادر شدن) قرار دارد.
برای این مطالعه بقای کودکان 165 کشور در جهان مقایسه شد. محقّقان همچنین موارد مؤثر بر نتایج خود مانند تحصیلات، وضعیت اقتصادی، سلامت مادران، سلامت کودکان و تغذیه را مورد تجزیه و تحلیل قرار دادند.
کارولین مایلز، رئیس کمیتة نجات کودکان، میگوید: « اگرچه آمریکا در سال قبل مکان خود را به میزان 31 رتبه ارتقا داد ولی هنوز پایینتر از بسیاری از کشورهای ثروتمند قرار دارد. یک زن در آمریکا بیشتر از هفت برابر نسبت به یک زن در ایتالیا یا ایرلند ممکن است در اثر علل مربوط به حاملگی فوت کند ».
در این گزارش آمده است که وضعیت تغذیه از دلایل اصلی بدتر شدن و یا بهتر شدن وضعیت مادران و کودکان است. آنها میگویند که عامل مرگ و میر بیشتر از یک پنجم مادران و بیشتر از یک سوم کودکان، ناشی از سوء تغذیه است.
از ده کشوری که در انتهای لیست « نجات کودکان » قرار دارند، هفت کشور در وسط بحران غذایی قرار دارند و چهار کشور هم خشکسالی را تجربه کردهاند که به توقف دائمی در رشد مغزی و فیزیکی کودکان منجر میشود. نیجر آخرین کشور این لیست است که دچار مشکل بزرگ قحطی است و درنتیجه حیات میلیونها کودک در معرض خطر قرار گرفته است.
در این گزارش، محققان ذکر کردهاند که این مشکلات مداوم میتواند ناشی از چرخههای تکرار شونده باشد، از جمله مادرانِ « ضعیف و مردنی » که بچهدار میشوند، کودکانی با وزن کم و دچار سوء تغذیه به دنیا میآورند. این مسائل معمولاً ناشی از مادران بدون تحصیلات، با فقر اقتصادی و سلامت نامناسب است که به عدم مراقبت از کودکان منجر میشود. بیست درصد زنان در ناحیة زیرین صحرای آفریقا و 35 درصد زنان در جنوب آسیا بسیار ضعیف و دچار سوء تغذیه هستند. برای شکستن چرخة سوء تغذیه بین مادران و کودکان محققان بر هزار روز ابتدای زندگی از زمان لقاح(بارور شدن) متمرکز شدهاند.
خانم مایلز میگوید: « در این گزارش بهروشنی نشان داده شده است که بحران سوء تغذیة مزمن آثار ویرانگری هم بر مادران و هم بر کودکان دارد. ما هرچه سریعتر نیازمند یک رهبری جهانی در مسئلة سوء تغذیه هستیم، لذا سیاستها و برنامهها باید سلامت و بقای مادران و کودکانشان را تضمین کنند ».
در طی دو هفتة آینده رهبران کشورهای G8 در کمپ دیوید گرد هم خواهند آمد، جایی که اوباما رئیس جمهور آمریکا بر روی کشاورزی و غذا تأکید خواهد کرد و نویسندگان گزارش بر این باورند که تأکید بیشتر بر روی تغذیه برای حل این مشکل جهانی الزامی است.
کمیتة نجات کودکان بر این باور است که مواردی مانند تأکید تغذیه با شیر مادر میتواند جان یک میلیون کودک را در هر سال نجات دهد. با وجود این در گزارش گردهمایی جهانی مادران ذکر شده است که چهل درصد کودکان کشورهای توسعه یافته از مزایای تغذیه با شیر مادر بیبهرهاند.
خانم مایلز اضافه میکند: « محققان ما نشان دادهاند که تغذیه - منحصراً - با شیر مادر میتواند جان یک میلیون کودک را در سال نجات دهد. تمام مادران اگر دوست دارند کودکشان را با شیر خود تغذیه کنند، باید حمایت شوند. تغذیه با شیر مادر صرف نظر از اینکه در کجا زندگی میکنند برای کودک مفید است، اما در کشورهای توسعه نیافته بهویژه کشورهایی که در آنها دسترسی به آب پاک و تمیز وجود ندارد، تغذیه با شیر مادر میتواند حکم مرگ یا زندگی را برای کودک داشته باشد».

 دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
حلق مجرایی است که غذا را به مری و هوا را به حنجره و نای انتقال میدهد. گلودرد که التهاب حلق و لوزههاست، بیشتر از همه به علل ویروسی یا سرماخوردگی ایجاد میشود. در کل، عفونتهای حلقی (ویروسی یا باکتریایی) حدود 30% عفونتهای دستگاه تنفّسی فوقانی را تشکیل میدهند که این عفونتها خود از علل مهمّ مراجعة کودکان به پزشک محسوب میشوند. گلودردها اغلب محدود شوندهاند، ولی گاهی (مثلاً به دنبال گلودرد استرپتوکوکی یا دیفتری) میتوانند با خطرات و عوارض مهمّی همراه شوند.
علّت
شایعترین عوامل ایجاد کنندة گلودرد یا فارنژیت، ویروسها هستند که از انواع شایع آنها میتوان به آدنو ویروس، کورونا ویروس، انترو ویروس، رینو ویروس، ویروس سنسیشیوم تنفّسی، ویروس اپشتن بار، ویروس هرپس سیمپلکس، متا پنومو ویروس و... اشاره نمود. همچنین باکتری استرپتوکوک بتا همولتیک گروه A نیز از علل مهم و شایع فارنژیت مخصوصاً در کودکان پنج تا پانزده ساله است (15تا30% فارنژیتها). علل غیرشایع گلودرد شامل این موارد است: انواع دیگر استرپتوکوک (گروه C)، آرکانوباکتریوم، مایکوپلاسما، نایسریا گونوره (عامل سوزاک)، فوزوباکتریوم، و کورینه باکتریوم دیفتریه (عامل دیفتری).
از سایر علل ایجاد گلودرد میتوان به آلرژی (حساسیت)، کشیدن سیگار یا تماس با سایر محرّکات شیمیایی مثل شیمیدرمانی و ضربات فیزیکی مثل خراشیدگی به دنبال بلع استخوان اشاره کرد. لارنژیت (التهاب حنجره) هم میتواند با گلودرد همراه شود که معمولاً ویروسی است و با خشونت و گرفتگی صدا مشخص میشود.
شیوع و انتقال
ویروسهای عامل گلودرد و عفونتهای دستگاه تنفّسی فوقانی از طریق تماس نزدیک و قطرات تنفّسی منتقل میشوند و عفونت با آنها بیشتر در پاییز، زمستان و بهار رخ میدهد. گلودرد استرپتوکوکی بیشتر در زمستان و بهار و بین خویشاوندان و همکلاسیها بروز میکند و قبل از سنّ دو تا سه سالگی شایع نیست، اوج شیوع آن بین پنج تا پانزده سالگی است و سپس تدریجاً میزان ابتلا به آن کاهش مییابد. آرکانو باکتریوم بیشتر بین نوجوانان و بالغین رواج دارد.
علائم بیماری
گلودرد با درد در ناحیة حلق یا گلو بهخصوص در زمان بلع بزاق یا غذا، با یا بدون تب تظاهر میکند، هرچند ممکن است که گاهی کودکان از ترس تزریق آمپول (بنابر تجربة قبلی) از بیان گلودرد خودداری نمایند. گلودردهای ویروسی معمولاً با شروع تدریجی و علائم سرماخوردگی یا کوریزا شامل عطسه، آبریزش بینی، اشکریزش و قرمزی چشم (کنژکتیویت) و سرفههای خشک و تحریکی و گاهی اسهال خود را نشان میدهند، در حالیکه فارنژیت استرپتوکوکی با شروع سریع تب بالا بدون علائم سرماخوردگی، سردرد، درد شکم، تهوّع و گاهی استفراغ تظاهر میکند. حلق کاملاً قرمز و محتقن میشود و ممکن است اگزودای (ترشّحات چركي) زرد رنگی روی لوزهها مشاهده شود.
باید توجّه داشت وجود چرک در گلو مختص به عفونت استرپتوکوک نیست و در گلودردهای ویروسی هم رخ میدهد و همچنین گلودرد استرپتوکوکی، در خیلی از موارد بدون ترشّحات چركي هم بروز میکند. لوزههای حلقی و غدد لنفاوی گردنی بزرگ میشوند و ممکن است خونریزیهای سطحی به شکل دانههای قرمز در کام نرم مشاهده شود.
ممکن است یک روز بعد از شروع این علائم، به دنبال ترشّح سموم اریتروژنیک از استرپتوکوک، بیماری مخملک با علائم بثورات پوستی فراوان و منتشر ریز و نوکتیز همراه قرمزی پوست، خطوط قرمزی در جلوی آرنج که با فشار محو نمیشوند (خطوط پاستیا)، رنگ پریدگی دور دهان، تغییر رنگ سفید و سپس قرمز زبان و پس از چند روز، پوستهریزی انگشتان و دستها رخ دهد.
انواع خاصّی از گلودردهای ویروسی نیز وجود دارند، مثلاً فارنژیتهای انترو ویروسی ممکن است به صورت هرپانژینا با تب و وزیکولهای (ضایعات کوچک حاوی مایع) خاکستری یا زخمهای فرو رفتة کوچک در اطراف لوزهها یا پشت حلق و یا ضایعات کوچک سفت و برجستة زرد و سفید در پشت حلق (فارنژیت لنفوندولر) بروز یابند. فارنژیت اپشتن بار با گلودرد همراه با بزرگی شدید لوزهها و ایجاد غشایی از ترشّحات چركي ، بزرگی شدید غدد لنفاوی گردنی، تب و بیحالی، بزرگی خفیف طحال و گاهی بثورات قرمزی روی بدن (معروف به بیماری مونونوکلئوز) تظاهر میکند که ممکن است در ابتدا با گلودرد استرپتوکوکی اشتباه شود، هر چند که بر خلاف آن، به تجویز پنیسیلین پاسخ نمیدهد.
تشخیص
هر گاه کودکی دچار گلودرد، با یا بدون تب ولی همراه علائم سرماخوردگی یا کوریزا شامل عطسه، آبریزش بینی، اشکریزش و قرمزی چشم و سرفههای خشک و تحریکی گردد، گلودرد وی ویروسی تلقّی میشود و نیازی به مصرف آنتیبیوتیک تزریقی (مثل تزریق پنیسیلین) یا خوراکی نخواهد داشت ولی در غیاب علائم سرماخوردگی در کودکی سه ساله یا بزرگتر که دچار تب و گلودرد شده است، تشخیص اول فارنژیت استرپتوکوکی بوده و درمان با آنتیبیوتیک ضروری است، هر چند که این روش ممکن است با استفادة بیش از حد لازم آنتیبیوتیک همراه شود.
در حالت ایدهآل، باید عفونت استرپتوکوکی حلق را با بررسی آنتیژنی یا کشت از حلق (که روش اصلی تشخیصی است) اثبات نمود، ولی همیشه و در همه جا این کار میسّر یا موفّق نیست (بهخصوص با توجّه به عدم دسترسی همیشگی به کیت آزمایشگاهی بررسی آنتیژنی مربوط و قیمت بالای آن و امکان منفی شدن کاذب آن با توجّه به حساسیّت نسبتاً پایین آن؛ امکان منفی شدن کاذب کشت در صورت مصرف قبلی آنتیبیوتیک یا انجام ناصحیح نمونهگیری از حلق یا روش انجام ناصحیح کشت نمونه؛ و البته امکان اشتباه در تفسیر و گزارش نوع میکروب رشد کرده در کشت و بنابراین گزارش مثبت کاذب آن). معمولاً در صورت عدم پاسخ گلودرد با تشخیص بالینی استرپتوکوکی (بدون تحکیم تشخیص با کشت) به تجویز آنتیبیوتیک، باید احتمال عفونت ویروسی بهخصوص مونونوکلئوز و با احتمال خیلی کمتر دیفتری مدّ نظر باشد. دیفتری با گلودرد شدید، بیحالی و تب خفیف، وجود چرک زیاد و وسیع در حلق و غدد لنفاوی بزرگ گردنی مشخّص میشود، ولی خوشبختانه به دلیل واکسیناسیون کشوری، در حال حاضر بیماری نادری است.
درمان
در موارد زیر مراجعه به پزشک ضروری است:
مهمترین هدف از درمان گلودرد، جلوگیری از از بروز تب روماتیسمی حاد است که گاهی دو تا سه هفته پس از گلودرد استرپتوکوکی درمان نشده بروز میکند و با علائم تب، درد و تورّم مفاصل، درگیری عضلات و دریچههای قلبی و گاهی نارسایی قلبی، بثورات پوستی یا اختلالات عصبی (بیماری کره سیدنهام) تظاهر مییابد، هر چند لزوماً همگی این علائم وجود ندارند. برای پیشگیری از این عارضة مهم، باید حداکثر طی نه روز از شروع گلودرد استرپتوکوکی، پنیسیلین طولانی اثر (پنیسیلین بنزاتین یا 6.3.3) تزریق شود که پزشک مقدار آن و شرایط تزریق را مشخّص میکند. پاسخ به درمان سریع است و دوازده تا 24 ساعت پس از تزریق پنیسیلین، تب قطع میشود و حال عمومی بیمار رو به بهبود میرود. باید توجّه داشت که تب گلودرد استرپتوکوکی در صورت عدم درمان نیز طی چهار تا پنج روز فروکش میکند، ولی بدون درمان، خطر بروز تب حادّ روماتیسمی باقی خواهد ماند.
برخی از آنتیبیوتیکهای خوراکی نیز مؤثّرند، به شرطی که حتماً ده روز کامل مصرف شوند و گرنه از تب روماتیسمی حاد جلوگیری نخواهند نمود (به استثنای آزیترومایسین که با دوز بالا برای پنج روز به کار میرود). از این آنتیبیوتیکها میتوان به پنیسیلین خوراکی (پنیسیلین V)، آموکسی سیلین، اریترومایسین (داروی انتخابی برای افرادی که به پنیسیلین حسّاسیّت دارند)، آزیترومایسین، سفالکسین و ... اشاره کرد ولی باید دانست که روش تزریقی بهتر است و احتمال خطا در دورة مصرف ده روزه را از بین میبرد. درمان در کودکانی که گلودرد و یکی از شرایط زیر را داشته باشند نیز ضروری است و سریعاً شروع میشود:
تست آنتیژنی مثبت حلق، تشخیص بالینی مخملک توسّط پزشک، تماس با کسی که خود گلودرد اثبات شدة استرپتوکوکی داشته، سابقة تب حادّ روماتیسمی در کودک و یا سابقة اخیر آن در یکی از افراد خانواده.
کشت مجدّد از حلق نیز ضروری نیست، مگر در کودکانی که با وجود درمان، مجددّاً دچار گلودرد شوند یا سابقة تب روماتیسمی حاد را داشته باشند.
برای گلودردهای ویروسی درمان قطعی وجود ندارد، ولی مصرف مسکّنهای تببر مثل استامینوفن یا ایبوبروفن (باید از مصرف آسپرین به هنگام گلودرد، تب یا سرماخوردگی در کودکان به علّت احتمال بروز بیماری خطرناکی به نام سندرم ری پرهیز شود)، غرغره با آب نمک ولرم و رقیق (یک قاشق چایخوری کوچک از نمک در یک لیوان معمولی آب نوشیدنی ولرم، روزی سه تا چهار بار یا بیشتر)، یا استفاده از قرصهای مکیدنی یا آبنبات سرد (به علّت احتمال آسپیراسیون تنفّسی آنها، برای کودکان زیر سه سال توصیه نمیشود) یا اسپریهای مسکّن گلودرد که اغلب حاوی مواد بیحسی یا منتول هستند، خوردن مکرّر مایعات، استفاده از بخور و مرطوب کنندهها و دوری از دود سیگار همگی در کاهش ناراحتی و درد و سوزش گلو مؤثّرند. استراحت زیاد و تغذیة مناسب نیز بسیار مهم است و بهتر است از خوردن غذاهای داغ، سفت یا ترش پرهیز شود و در عوض، از سوپ، آب مرغ یا مایعات شیرین مثل شیر یا آب میوه بیشتر استفاده شود.
برداشتن لوزهها به شیوة جرّاحی، تنها در کودکانی به کار میرود که در سال، هفت بار یا بیشتر (یا سالی پنج بار طیّ دو سال گذشته) دچار گلودرد استرپتوکوکی شدید و اثبات شده با کشت حلق شوند و در موارد اثبات نشده توصیه نمیشود. باید در نظر داشت که کاهش دفعات گلودرد به دنبال جرّاحی لوزه، یک تا دو سال است و بدون جرّاحی نیز به مرور زمان، دفعات گلودرد کودک کاهش خواهد یافت، بنابراین باید اثر مفید ولی محدود جرّاحی لوزه (مذکور در بالا) را نسبت به خطرات بیهوشی و جرّاحی سنجید. باید توجّه داشت که علل گلودردهای مکرّر، متنوّع است و همچنان ویروسها علّت شایع آن خواهند بود.
عوارض
گلودردهای ویروسی ممکن است گاهی با عوارض باکتریایی مثل عفونت گوش میانی همراه شوند. گلودرد استرپتوکوکی گاهی با آبسههای حلقی و یا بیماریهای غیر عفونی بعدی مثل تب حادّ روماتیسمی یا گلومرولونفریت حاد همراه میشود. گلومرولونفریت حاد نوعی بیماری کلیوی است که با دفع پروتئین و خون (مخفی یا آشکار) از ادرار همراه ادم (یا ورم) در بدن و فشار خون بالا مشخّص میشود و موارد متعاقب گلودرد استرپتوکوکی آن اغلب با درمان و نظارت مناسب پزشک بهبود مییابد.
پیشگیری
از گلودرد استرپتوکوکی میتوان از طریق دوری از فرد مبتلا و در صورت بروز تب روماتیسمی حاد در کودک، تزریق هر سه هفتة پنیسیلین بنزاتین یا مصرف روزانة پنیسیلین جلوگیری کرد که باید با تجویز پزشک و تحت نظارت او ادامه یابد. ساخت واکسن مولتی والان ضد استرپتوکوک در مرحلة تحقیق است.
پیشگیری از گلودرد ویروسی و سرماخوردگی در کودکان مشکل است و همچنین، احتمال ابتلا به دنبال تماس با فرد بیمار، خیلی بیشتر از استرپتوکوک است. امّا اقدامات زیر در این راستا مؤثّرند:

 دكتر عليرضا سمناني - متخصّص راديولوژي، سونوگرافي وCT-Scan، فلوشيپ Interventional Radiology
دكتر عليرضا سمناني - متخصّص راديولوژي، سونوگرافي وCT-Scan، فلوشيپ Interventional Radiology
سونوگرافي سه بعدي و چهار بعدي تكنيكي است كه عمدتاً در بررسيهاي جنيني استفاده ميشود. سونوگرافي معمول جنين دو بعدي است كه تصوير حاصل از رفت و برگشت امواج صوتي غيرقابل شنيدن روي مونيتور شكل گرفته و در بررسي سلامت جنين مورد استفاده قرار ميگيرد. اگر امواج ارسالي در چند جهت به سمت جنين فرستاده و دريافت شود، تصوير حاصل پس از بازسازي كامپيوتر، سونوگرافي سه بعدي و چهار بعدي خواهد بود.
اختلاف بين اين دو در عدم رؤيت حركت جنين در سه بعدي و ثبت حركت در چهار بعدي (البته با سرعت كمتر از واقع به علّت زمان محاسبات كامپيوتر دستگاه) است. به همين دلیل و نياز به سرعت بالاي پردازش و نياز به پروبهاي ويژه دارد. هزينة سونوگرافی چهار بعدي نسبت به سه بعدي بالاتر است. گرچه هنوز اثر قطعي آسيبرساني براي سونوگرافي سه بعدي و چهار بعدي تعريف نشده است، امّا توصيه ميشود كه روش فوق تنها با توصية پزشك انجام شود.
ماهيّت فيزيكي سونوگرافي دو بعدی، سه بعدي و چهار بعدي يكي است، اما نكات قابل اهمّيّت، مدّت زمان تصويربرداري، شدّت امواج و تعداد دفعات بررسي است.
از آنجايي كه سونوگرافي جنين ناكامل براي مادر ايجاد استرس ميكند (چون تصاوير كامل و قابل دركي به دست ميآيد) توصيه ميشود سونوگرافي سه بعدي و چهار بعدي قبل از هفده هفتگي انجام نشود. به هر حال، بزرگترين آسيب ناشي از سونوگرافيهاي فوق احساس ايمني كامل مادر است، كه موجب میشود بررسيهاي لازم پيش از زايمان را انجام ندهد و این مسئله به عوارض جبرانناپذيری منجر شود.
يكي از عللي كه مادران برای انجام سونوگرافي سه بعدي و چهار بعدي مراجعه ميكنند، تعيين زودرس جنس جنين است. گرچه امكان تئوريك تعيين جنس جنین از دوازده هفتگي وجود دارد، امّا صحّت آن از شانزده هفتگي به 99% ميرسد. در بسياري از مراكز، تشخیص جنس جنین در بیست هفتگي انجام ميشود؛ از اين بابت بين سونوگرافي دو بعدی، سه بعدی و چهار بعدي اختلاف واضحي وجود ندارد.
زمان ايدهآل براي انجام سونوگرافي سه بعدي و چهار بعدي بين 26 تا سی هفتگي است. هرچند گاهی بررسيهاي زودتر و ديرتر از موعد فوق نيز توصيه ميشود. البته از 32 هفتگي به علّت نزول جنين در لگن و كاهش مايع آمنيوتيك (مایع اطراف جنین) امكان سونوگرافي فوق بهشدّت كاهش مييابد. توصيه ميشود كه مادران از يك هفته قبل از سونوگرافي مايعات كافي بنوشند تا ميزان مايع آمنيوتيك مناسبتر باشد.
استفادههاي ديگر سونوگرافي سه بعدي و چهار بعدي
 محمّدرضا سادین - فوق تخصّص بیماریهای ریوی و مراقبتهای ویژه
محمّدرضا سادین - فوق تخصّص بیماریهای ریوی و مراقبتهای ویژه
ابوعلی سینا معتقد است که: «هوا یکی از عناصر اصلی برای تن و جان آدمی و مددکار روان است»، امّا در این هوا پیش از آنکه به مغز برسد، تغییراتی روی میدهد و به قول او «هوا قبل از رسیدن به دماغ (مغز) تعدیل میگردد».
به نظر ابوعلی سینا کنش ویژة هوا، بخشیدن اعتدال است. ابوعلی سینا در قانون خود به نوعی به اکسیژنگیری بدن در هنگام دم و دفع گازهای آلوده در هنگام بازدم اشاره میکند و هوایی که به درون سینه فرو برده میشود یا هوای دم را سبب آسایش روان و هوای بازدمی را باعث پالایش روان میداند. وی در توضیح حیرتانگیز خود در مورد اکسیژنگیری بدن در هنگام دم و دفع گازهای مضر به هنگام بازدم، چگونگی ماجرا را چنین شرح میدهد:
«آسایش: منظور آن است که روح میتواند از شش و از نفسکشهای نبض که با شریانها پیوستگی دارند هوا را استنشاق کند. وقتی هوا به روح میرسد با آن میآمیزد و مانع از احتقان میشود.
پالایش: دومین بهرهای که از هوا به روح میرسد، این است که روح به هنگام بازدم، مادّة بخار دودی را که برای روح زائد و بیمصرف برای بدن است از بدن خارج میکند و در موقع بازدم سبب پالایش آن میگردد».
سرطان ریه، کشندهترین سرطان انسان
سرطان ریه شایعترین علّت مرگ ناشی از سرطانهاست؛ میزان مرگ بالای آن ناشی از میزان بروز بالا (موارد جدید) و میزان بقای پایین آن است. تنها 14% مبتلایان، پنج سال پس از تشخیص زنده میمانند.
علل سرطان ریه
منابع آلودگی هوا
بیماریابی سرطان ریه (screening)
طبق نظر انجمن سرطان آمریکا، بیماریابی هیچ نقشی برای سرطان ریه حتّی در افراد پرخطر ندارد، نه عکس قفسة سینه و نه بررسی بافتشناسی خلط هیچکدام تست غربالگری سودمندی نیستند و باعث کاهش مرگومیر نشدهاند.
استعداد ژنتیکی
در مطالعات اپیدمیولوژی، سابقة خانوادگی احتمال سرطان ریه را 5/3 برابر افزایش میدهد. شایعترین تغییرات ژنی در سرطان ریه شامل k-ras , ps3 است.
علائم سرطان ریه
متأسّفانه علائم معمولاً غیر اختصاصی است و حدود 40% بیماران در جمعیّت تحت بررسی و غربالگری و 98% در جمعیّت بستری با علائم تظاهر میکنند. این علائم شامل سرفه (75-45%)، کاهش وزن (68-8 %) ، تنگی نفس (58-37%)، خلط خونی (57-27%)،درد سینه (49-27%) و خشونت صدا(18-2%) است.
مرحلهبندی سرطان ریه
مرحلهبندی براساس معیارهای بینالمللی TNM است که شامل اندازة تومور، گرفتاری غدد لنفاوی و گرفتاری خارج ریوی است و براساس آن نوع درمان بیمار مشخّص میشود.
درمان
بقای پنج ساله حدود 14% است که از سال 1980 به بعد تغییری نکرده است.
شاخصهای پیشآگهی بیماران
قویترین پیشگوئیکنندة بقا نمرة کارایی بیماران (نمرة کانوفسکی)، مرحلة بیماری، سنّ بیمار و فقدان کاهش وزن است. در برخی گزارشها جنس مؤنّث بقای بیشتری دارد امّا ثابت شده نیست.
نقش تغذیه در سرطان ریه
در مطالعات ایپدمیولوژی افرادی که زیاد میوه و سبزیجات مصرف میکنند خطر پائینتری از سرطان ریه دارند. مخصوصاً از گوجه فرنگی و سبزیجات بوتهای نام برده شده است که حاوی آنتیاکسیدانهای محافظ DNA در مقابل آسیبهای اکسیدان است. در مقابل نوشیدن زیاد الکل همراه با افزایش خطر بوده است. یافتهها دربارة ویتامین C اندک است و در مورد ویتامین A یافتهای وجود ندارد.
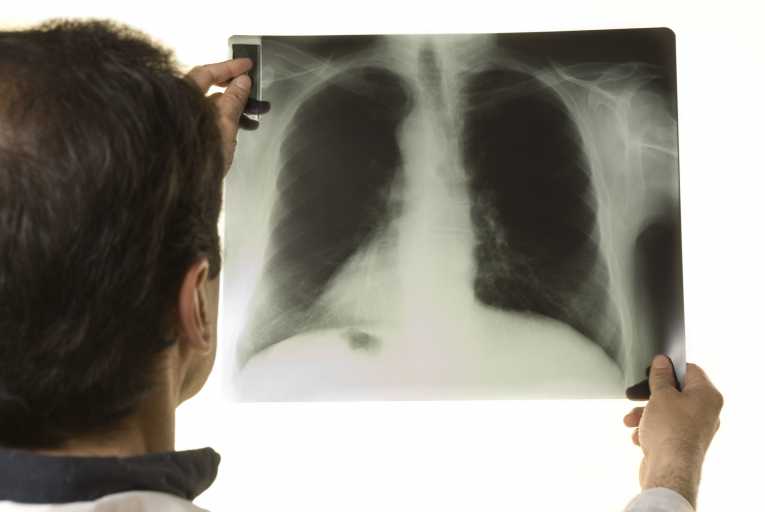
 دکتر بهرام دربندی - فوق تخصّص بیماریهای خون و سرطان کودکان
دکتر بهرام دربندی - فوق تخصّص بیماریهای خون و سرطان کودکان
خودتان را معرّفی کنید و بگویید از چه سالی شروع به کار کردهاید؟
دکتر بهرام دربندی هستم. فوق تخصّص بیماریهای خون و سرطان کودکان. در شهريور سال 1388 از دانشگاه علوم پزشكي ايران در این رشته فارغالتحصیل شدم و حدود سه سال است که در بخش بیماریهای خون و سرطان بیمارستان هفده شهریور رشت مشغول به کار هستم.
مطب هم دارید؟
بنده چون از پزشکان هئيت علمي تمام وقت دانشگاه هستم مطبّ شخصی ندارم، ولي علاوه بر بيمارستان هفده شهريور در کلينیک بعثت واقع در خيابان حاجي آباد -که دانشگاه علوم پزشكي گيلان در اختیار ما گذاشته است- بعد از ظهرها در خدمت بیماران هستم.
سرطان کودکان چیست؟
سرطان به تکثیر بیش از اندازه و کنترل نشدة سلولهای بدن گفته میشود و فقط به سلولهای خونساز محدود نمیشود. اگر این روند در سلولهای پیشساز خونی، یعنی سلولهایی که باید سلولهای طبیعی خونی را بسازند، اتّفاق بیفتد به آن سرطان خون میگویند. سرطان خون انواع مختلفی دارد و بستگی به این دارد که از کدام پیشسازهای اولیة سلولهای خونی منشأ بگیرد؛ چون خود سلولهای خون انواع مختلفی دارند.
اگر این اتّفاق در بافتها و سلولهای دیگر بیفتد چه؟
در این صورت سرطان بافتهاي دیگر ایجاد میشود، مثلاً اگر سلولی که قرار است بافت طبیعی استخوان را بسازد، دچار تکثیر کنترلنشده و بیش از اندازه شود، سرطان استخوان و اگر در دستگاه گوارش اتفاق بیفتد سرطان دستگاه گوارش را ايجاد ميكند. به عبارت دیگر آن سلولهای پیشساز اولیهای که باید میآمدند سلولها و بافتهای طبیعی بدن را بسازند به دلیلی اعم از مسائل ژنتیکی، عوامل غذایی، زیستمحیطی، عفونتهای ویروسی و غيره دچار تكثير و تزايد ميشوند و سرطان را ايجاد ميكنند. اگرچه ما هنوز علّت بروز سلولهای سرطانی را بهطور دقیق نمیدانیم. با پیشرفتهایی که در اين زمينه شده است فقط در پنج درصد موارد توانستهاند علّتی برای بروز سرطان پیدا کنند.
چه علّتی؟
مثلاً رابطة معنیداری بین مصرف سیگار و بروز سرطان ریه وجود دارد يا ارتباط بعضی از عفونتهای ویروسی با بعضی از سرطانهای کودکان مثل لنفوم (سرطان دستگاه لنفاوي) شناخته شده است. ولي در بسیاری از موارد علّت زمینهای بروز تغییرات سرطانی کشف نشده است.
تفاوت سرطان کودکان با سرطان بزرگسالان در چیست؟
از نظر نوع، سرطان کودکان با بزرگسالان تفاوت عمدهای دارد، مثلاً سرطان خون عموماً سرطان خاصّ دوران کودکی است. در دوران بزرگسالی هم شیوع کمتری دارد و هم نوع سرطان خوني كه در دوران بزرگسالي داريم با سرطان خون دوران کودکی فرق میکند. سرطانهاي خاصّی هم در دوران بزرگسالي داریم كه در بین کودکان وجود ندارد. علاوه بر اين در طیف سنین مختلف کودکی نيز بروز برخی از سرطانها متفاوت است. ما سرطانی به نام نوروبلاستوما که عمدتا از غدّة آدرنال منشأ میگیرد- داريم كه بيشتر در سنین کمتر از دو سال بروز ميكند و بعد از آن نسبتاً نادر است. یکی از انواع سرطانهای کلیه که به تومورویلمز معروف است بيشتر در سه تا چهار سال اول زندگي مشاهده میشود. بنابراین در مجموع هم نوع سرطانهای کودکان با بزرگسالان متفاوت است و هم در سنین مختلف دوران کودکی بروز برخی از این سرطانها متفاوت است.
معمولاً در چه سنّی سرطان کودک را تهدید میکند؟
در تمامی سنین میتواند وجود داشته باشد؛ نوزاد در بدو تولّد هم میتواند مبتلا شود. ولي در مجموع هر چه میزان سن بالاتر برود، میزان شیوع سرطان نیز افزایش پیدا میکند.
علّت و عواملی کشف نشده که چرا کودکان مبتلا به سرطان میشوند؟
متأسّفانه نه. هنوز بهطور دقیق رابطة علّت و معلولی پیدا نشده است. فقط یک رابطة آماری پیدا شده، مثلاً مادرانی که در سنین بالاتری باردار میشوند، بروز سرطان خون در کودکان آنها اندكي بیشتر است، کودکانی که یک سری اختلالات ژنتیکی دارند، کودکانی که انواعی از اختلالات مادرزادی در دستگاه ادراری دارند، مثلاً کلیههای نعل اسبی دارند، یا کودکانی که سندرم داون دارند، احتمال ابتلای این کودکان به سرطان نسبت به کودکان دیگر بیشتر است.
سندرم داون چیست؟
سندرم داون نوعی بیماری است که به علّت یک نسخة اضافی از کروموزوم 21 ایجاد میشود. داون نام پزشک انگليسی است که در حدود دویست سال قبل، مجموعة اين علائم را توصيف نمود. علّت اين پديده نوعی بینظمی در ترتيب کروموزومی است که در مراحل جنينی و هنگام تقسيم سلولی رخ میدهد. کسانی که سندرم داون دارند در سلولهای بدن خود به جای 46 کروموزوم 47 کروموزوم دارند.
ژنتیک تا چه اندازه نقش دارد؟
نقش ژنتیک زیاد است. ما خانوادههایی داریم که بروز سرطان در اعضای آن خانواده نسبت به افراد دیگر زیادتر است. طبق بررسیهایی که انجام شده به نظر میآید که ژنهای خاصّی تأثیر داشته باشند. واقعیت این است که علم سرطانشناسی و درمان سرطان علم جوانی است. شاید همة پیشرفتهایش مربوط به پنجاه سال اخیر میشود. همچنين به دلیل شدید بودن بیماری و میزان مرگ و میری که داشته است میتوانیم بگوییم كه تا پنج و شش سال قبل یا همين الان همة دانشمندان و مراکزی که در مورد این علم کار میکنند تمام وقتشان را روی درمان این بیماری گذاشتهاند، و به همين خاطر هنوز دربارة علّت بروز سرطان اطّلاعات كافي وجود ندارد.
علم پزشکی به چه نتایجی رسیده است؟
بر طبق نتایج به دست آمده نوع درمان سرطان تغییرات زيادي کرده است، مثلاً یکی از روشهای معمول درمان سرطان شیمیدرمانی است، بهخصوص در بچّهها اهمّیّت بیشتری پیدا میکند. هدفمان این است که به وسیلة داروهایی سلولهای سرطانی را از بین ببریم ولی یک سری عوارضی دارد و آن از بین رفتن سلولهای سالم بدن است. امروزه با شناخت ویژگیهای ژنتیکی و مولکولی سلولهای سرطانی، جهتگیری درمان سرطان در این راستاست که داروهایی را به کار گیرند که اختصاصاً سلولهایی را که ویژگی سرطاني دارند مورد هدف قرار دهند. در این راه هم توانستهاند به موفّقیّتهای چشمگیری حداقل در درمان بعضی از بیماریها دست پیدا کنند. این روشهای درمانی اختصاصاً سلولهایی را -که آن ویژگی خاصّ سرطانی را دارد- شناسایی میکند و آنها را از بین میبرد و کمترین اثر سوء را بر روی سلولهای سالم بدن میگذارد.
آمار مرگ و میر بعد از این کشف چه تغییری کرده است؟
بسیار پایین آمده است، مثلاً در دهة شصت میلادی حدود پانزده تا بیست درصد از کودکان سرطانی زنده میماندند و میتوانستند پنج سال عمر داشته باشند. اکنون این آمار به هشتاد درصد رسیده است. کودکانی که به سرطان خون مبتلا میشوند، ما میتوانیم تا هشتاد درصد به آنها امیدواری بدهیم.
سرطان در کودکان به چند دسته تقسیم میشود؟
همة بافتهای بدن میتوانند دچار تغییرات سرطانی شوند. شایعترین سرطان در کودکان سرطان خون است. 31 درصد از سرطانهای کودکان را سرطان خون تشکیل میدهد. بعد از آن سرطان مغز و سیستم عصبی مرکزی است. بعد از آن لنفوم است. میتوانیم بگوییم که همة بافتهای بدن میتوانند دچار سرطان شوند و بر همین اساس هم تقسیمبندی میشوند.
والدین چطور باید متوجّه شوند که کودکشان دچار سرطان شده است؟ علائم خاصّی دارد؟
علائم سرطان کودکان تا حدودی بستگی به نوع سرطان دارد. البته یک سری علائم عمومی هم وجود دارد که در تمام سرطانها نسبتاً مشترك است، مثلاً سرطان کلیه و نوروبلاستوما بیشتر با تودة شکمی خودش را نشان میدهد، یعنی والدین متوجّه میشوند که شکم کودکشان برجسته شده و یک تودة سفتی در داخل شکم کودک ممکن است وجود داشته باشد که نياز به بررسی پيدا ميكند چون ممکن است تومور کلیه باشد. یا بعضی از سرطانهای استخوان ممکن است باعث درد ناحیة خاصي از استخوانهاي بيمار شود و بهتدریج تورّمی در آن ناحیه خودش را نشان بدهد. ولی بیشتر سرطانهای کودکان از جمله سرطان خون که شایعترین سرطان در کودکان است با علائمی بروز میکند که ممکن است با خیلی از بیماریهای دیگر اشتباه شود، از جمله حالاتی مثل تب، دردهای استخوان، بیحالی، بیاشتهایی، رنگپریدگی و ضعف، که همة این علائم را در بیماریهای عفونی هم مشاهده میکنیم. البته به این معنی نیست که ما این نگرانی را در خانوادهها القا کنیم که به محض اینکه هر کودکی دچار تب و بیاشتهایی شد، نگران بروز سرطان در کودکان باشند. سرطان جزء بیماریهای نادر کودکان است.
اگر کودکی دچار این علائم شد والدین چه باید بکنند؟
اگر علائمی از قبیل تب، سرفه، بیحالی، بياشتهایي و يا دردهاي پراكندة استخواني بیش از زمانی که انتظار میرود طول بکشد؛ و يا با مصرف داروهاي مربوطه بهبود پیدا نکند و ضعف و بیحالی کودک همچنان ادامه داشته باشد، حتماً نياز به بررسيهاي بيشتري وجود دارد كه همكاران پزشك در اين زمينه ميتوانند به بيمار و والدين كمك كنند.
چطور میتوان از این علائم جلوگیری کرد؟
متأسّفانه هیچ روشی برای جلوگیری از سرطان وجود ندارد. علّتش هم عدم شناخت علّت بروز سرطان است. به فرض برای جلوگیری از بیماریهای عفونی واکسن میزنیم چون علّت آن بیماری عفونی را میدانیم که با یک ميكروب ایجاد میشود. ولی برای سرطان چون هیچ علّت دقیقی شناخته شده نیست، هیچ پیشگیری دقيقي هم وجود ندارد. مطالعات جدید در سالهای اخیر به این سو تمایل پیدا کردهاند که رابطههایی بین ژنتیک و بروز سرطان، یا استعمال دخانیات با سرطان ریه وجود دارد. بنابر اين با اتّخاذ تمهيداتي در اين زمينه مثل عدم استعمال دخانیات، پرهيز از مصرف غذاهاي آماده و به دور بودن از فضاهاي آلوده شايد بتوان تا حدودي از بروز سرطان جلوگيري نمود.
بعد از مراجعة بیمار به پزشک قدم اولی که پزشک بر میدارد چیست؟
قدم اول درواقع تشخیص و اثبات سرطان است. همانطور که میدانیم سرطان هم از نظر بار فرهنگی و هم از نظر شدّت بیماری، بيماري سنگینی است. برای تشخیص سرطان و برای شروع به درمان سرطان ما همة مدارک و شواهد و دلایل اثبات این بیماری را باید در نظر داشته باشیم. باید به یک تشخیص کاملاً قطعی در مورد سرطان برسیم و بعد از آن شروع به درمان کنیم. پس قدم اول تشخیص کامل سرطان است. دوم، گستردگی و وسعت این بیماری در ارگانهای مختلف بدن است. ما باید بدانیم که سرطانی که از کلیه شروع شده آیا به ریة بیمار دستاندازی پیدا کرده يا نه؟ این سرطان خونی که از سیستم خونساز بدن و از مغز استخوان بدن منشأ میگیرد آیا به دستگاه عصبی بدن رسیده یا نه؟ وسعت سرطان برای ما خیلی مهم است برای اینکه در درمان تأثیر میگذارد. پس در درجة اول تشخیص سرطان، دوم تعیین وسعت و گستردگی سرطان و بعد از آن شروع به اقدامات درماني است.
قدم اولی که والدین بر میدارند چیست؟
سؤال بسیار جالبی پرسیدید. یکی از مهمترین معضلات ما که در این حیطه مشغول به کار هستیم برقراری ارتباط با والدین و انتقال این قضیه است که کودکشان دچار سرطان شده است. باید این را با خانواده در میان گذاشت. البته لازم است براي اين منظور وضعیّت روحي و رواني والدین را ارزیابی کرد و میزان پذیرش والدین را مورد بررسی قرار داد و بعد به شکلی كاملاً صادقانه ابتلای کودکشان به سرطان را با آنها مطرح كرد. صداقت در این امر بسیار حائز اهمّیّت است. دادن امید کاذب به والدین به هیچوجه توصیه نمیشود. والدین باید به زبان و فرهنگی که بتوانند درک کنند، در جریان نوع بیماری کودکشان قرار بگیرند. برای خانوادهای که میزان سواد پایینی دارند، نسبت به بیماری که والدینش مثلاً پزشک هستند و آگاهی کافی را نسبت به سرطان دارند، نحوة بیان این موضوع متفاوت است.
از چه زمانی پزشک اقدام به بستری کردن بیمار میکند؟
هر بیماری که با شك به سرطان به پزشک مراجعه میکند باید بستری شود. بعد از آن بررسیها و اقدامات تشخیصی صورت میگیرد و بعد از کامل شدن بررسیها و رسیدن به این موضوع که سرطان بیمار از چه نوعی است درمان را آغاز میکنیم. بستریها بسته به درمان و نوع دارویی که فرد استفاده میکند متفاوت است. بعضی از داروها به صورت سرپایی است و بعضی از داروها احتیاج به بستری شدن دارد. در کنار این درمانها یک سری داروهای خوراکی مثل قرص و کپسول است که بیمار به صورت سرپایی در منزل میتواند استفاده کند. در بعضی از موارد هم بیمار ممکن است دچار عوارض ناشی از داروهای ضد سرطان بشود. بیمار ممکن است دچار کمخونی، كمبود پلاكت و در نتيجه خونریزی يا کاهش گلبولهای سفید و در نتیجه دچار عفونت شود که همة اینها هم نیاز به بستری شدن بیمار دارد.
مدّت درمان سرطان خون چقدر طول میکشد؟
بستگی به نوع و ویژگیهای خاصّ آن سرطان در بیمار دارد. ولي بهطور متوسّط حدود دو تا سه سال طول میکشد. این در صورتی است که به روش درمانی ما جواب خوبی بدهد. در بعضی از موارد که میبینیم روش درمانی را که برای بیمار انتخاب کردهایم، جواب نمیدهد، روش درمانی اوليه را تغییر میدهیم، مثلاً بیمار ممكن است در کنار شیمیدرمانی احتیاج به رادیوتراپی هم داشته باشد. اینها میتوانند زمان درمان سرطان خون را تحت تأثیر قرار دهند و بیشتر کنند. ولي بهطور متوسّط دو تا سه سال طول میکشد.
روحیة بيمار چقدر میتواند در درمان بیماری تأثیر داشته باشد؟
بالا بودن روحية بيمار و يا والدين آنها ميتواند همكاري آنها را با پزشك افزايش دهد و كمك بسيار بزرگي به جریان درمان داشته باشد. از طرف ديگر شايد روحية بالاي بيمار بتواند با تحريك سيستم ايمني بيمار هم كمككننده باشد، بنابر اين در كنار درمانهاي معمول، حتماً بايد به راههاي مختلف سعي در افزايش روحية بيمار و همراهان وي نمود.
تغذیه هم در جریان درمان نقشی دارد؟
نقش تغذیه در بروز سرطانهای بزرگسالان خیلی مطالعه شده است. مواد آماده مثل فستفودها ارتباطشان با بروز سرطانهای دستگاه گوارش اثبات شده است. موادی که تند و سوزانده باشند، موادی که خیلی داغ باشند، يا هر مادة غذایی که بتواند روی عملکرد طبیعی سلول اثر سوء بگذارد میتواند جزء عواملی باشد که تغییرات سرطانی را در بیمار ایجاد میکند. این از نظر تأثير مواد غذایي در بروز سرطان است. از طرف دیگر وقتی بیماری دچار سرطان میشود و در جریان درمان ضد سرطان قرار میگیرد سیستم ایمنی بدنش بهطور ثانویه ضعیف میشود، بنابراین اینها در خطر ابتلا به انواع عفونتهای ثانویه هم میتوانند قرار بگیرند. به همین دلیل غذاهایی که مصرف میکنند باید خیلی سالم باشند. غذاهایی که از پخته شدن آن اطمینان کامل داشته باشیم، مثلاً سبزی خامی که هر چقدر هم شسته شود باز بهطور کامل ضد عفونی نخواهد شد؛ ممکن است عفونت را در بدن کودکانی که سیستم ایمنی بدنشان بعد از درمان سرطان ضعیف شده افزایش دهد. یا غذاهایي كه بهطور كامل پخته نشده باشند از خوردن آنها باید پرهیز کرد.
سرطان قابل بازگشت است؟
در تعدادی از موارد بسيار محدود ممکن است بیماری که درمان شده است دوباره دچار عود بيماري شود. ندرتاً هم ممکن است به یک سرطان دیگری مبتلا شود. به همین دلیل است که همة بیماران سرطانی که حتّی درمانشان تمام شده و به مرحلة کامل بهبودی میرسند باز تا مدّت نامحدودی بايد تحت نظر باشند. با آزمایشهای خون، با انجام بررسیهای آزمایشگاهی مثل سونوگرافی و عکسبرداری ما این افراد را تحت نظر میگیریم که اگر باز مراحل اولیة برگشت بیماری در آن فرد وجود داشته باشد، بتوانیم تشخیص بدهیم.
آیا سرطان قابل انتقال است؟
اگر منظور اين است كه همانند يك بیماری عفوني که در اثر تماس از فردی به فرد دیگر منتقل شود، نه قابل انتقال نیست. امّا برخی از بیماریهای ژنتیکی و خانوادگی که گفتیم ممكن است زمينه را براي بروز بعضي از سرطانها افزايش دهند.
در حال حاضر در شهر رشت کدام بیمارستانها تجهیزات کامل را برای کودکان سرطانی دارند؟
يكي از اين مراكز بخش بیماریهای سرطان بیمارستان هفده شهریور رشت است كه از حدود سیزده سال پیش با حضور دکتر جفرودی راهاندازی شده است. از سه سال پیش كه بنده به این مجموعه اضافه شدم، این بخش گسترش و توسعه پیدا کرده و در امر تشخيص و درمان سرطان کودکان فعّالیّت میکند. در کنار بیمارستان هفده شهریور، بیمارستانهای خصوصی رشت از جمله آریا و گلسار هم بخش مربوط به بیماریهای سرطان کودکان را دارند. برای درمان سرطان بزرگسالان نیز بیمارستان رازی رشت، بیمارستان آریا، گلسار و برخی از کلنیکهای خصوصی بهخصوص در امر رادیوتراپی بیماران سرطانی فعّالیّت میکنند.
هزینههای درمان چقدر است؟
هزینههای درمان بسیار سنگین است. هم به دلیل داروهایی که استفاده میکنند و هم به سبب طول مدّت زیاد درمان و عوارضی که ممکن است خود سرطان یا درمان ناشی از سرطان به بیمار تحمیل کند. خوشبختانه خیلی از داروها تحت پوشش بیمه است، به همین دلیل به بیماران در بسیاری از موارد هزینة سنگینی وارد نمیشود. در بسیاری از موارد هم از تبصرههای خاص و راهکارهای خاصّی به بیماران کمک میشود، مثلاً ما در معاونت درمان دانشگاه علوم پزشکی گیلان ادارة بيماريهاي خاص را داریم که بخشی از هزینههای درمان را تقبّل میکند. همچنين انجمنهاي خيريه و افراد نوعدوست و خيّرين زيادي هم داريم كه به ما در امر تأمين هزينههاي درماني بيماران كمك ميكنند كه جا دارد از اين فرصت استفاده کنم و از آنها صميمانه تشكّر و قدرداني نمايم . يكي از اين صندوق هاي خيريه صندوقي است كه به همّت سركار خانم دكتر جفرودي در همين بخش سرطان كودكان بيمارستان هفده شهريور راهاندازي شده است و هم اكنون نيز پابرجاست و كمكهاي بسيار شاياني را در درمان كودكان سرطاني ميكند و همچنين جا دارد از مؤسّسة خيرية محك ياد كنم كه نقش بسار مهمّي در درمان و تأمين هزينههاي درمان سرطان كودكان كلّ كشور از جمله بيماران بخش ما دارد.
مشاوره درمانی هم در مراکز بیمارستانها وجود دارد؟
درواقع یکی از نیازهای اولیة بخشهاي سرطان همین مشاورة درماني است که پزشکان و پرستارانی که آموزشهاي لازم را در اين زمينه ديدهاند این کار را انجام میدهند. اگر چه ممكن است در بعضي موارد از همكاران ديگر از جمله روانشناس يا روانپزشكاني كه در اين زمينه مهارت لازم را دارند نيز كمك بگيريم.
حرف آخر:
والديني كه كودكشان مبتلا به سرطان ميشود به هيچ وجه امیدشان را از دست ندهند. در درجة اول امید همة ما به آن خالقی است که همة اتّفاقات و مسائل زندگی ما در دست قدرت اوست و بايد توكّل ما به او باشد و در كنار آن با اعتماد به گروه درمانگر كودكشان، نهايت همكاري را با آنها داشته باشند تا درنهايت شاهد بهبودي كودكشان باشند. انشاالله

 دکتر زیبا ظهیری - جرّاح و متخصّص زنان، زایمان، فلوشیپ نازایی،IVF و دانشیار دانشگاه علوم پزشکی گیلان
دکتر زیبا ظهیری - جرّاح و متخصّص زنان، زایمان، فلوشیپ نازایی،IVF و دانشیار دانشگاه علوم پزشکی گیلان
اهدای تخمک و جنین در انسان برای اولین بار در سال 1983 معرّفی شد و پس از آن در طیّ سالها به یکی از اقدامات نسبتاً شایع برای درمان گروه زیادی از بیماران نابارور تبدیل گردید.
اولین گزارش اهدای موفّق تخمک در پستانداران مربوط به خرگوش بود. آقای Heaps در سال 1890 موفّق شد با انتقال جنین خرگوش از رحم دهنده به رحم گیرنده یک نوزاد خرگوش سالم به دنیا آورد.
در طیّ سال 1970 انتقال جنین پستانداران بیشتر مربوط به گاوها بود تا باعث بهبود کفایت باروری در این حیوانات شود و تا سال 1990 سالانه تقریباً 19000 گوساله از همین روش در ایالات متحده متولّد شدند.
در انسان در ابتدا بیشترین اهدای تخمکها از راه انتقال جنین تشکیل شده در داخل بدن و سپس شستشوی رحم دهنده و انتقال جنین موجود در آن به رحم گیرنده صورت میگرفت. در سال 1983 در دانشگاه کالیفرنیا با استفاده از روش تلقیح داخل رحمی (IUI) جنین تشکیل شده در رحم را از طریق شستشوی رحم دهنده به رحم گیرنده منتقل میکردند که در کل چهارده سیکل تلقیح انجام شد که منجر به دو تولّد زنده گردید.
اولین نوزاد در سال1984 متولّد شد. در همین زمان محقّقان دانشگاه موناش استرالیا در ملبورن روش جدیدی را گزارش کردند. آنها اقدام به انتقال جنین به رحم گیرندة نابارور از طریق گرفتن تخمک از فرد دیگری به وسیلة عمل جرّاحی لاپاروسکوپی، انجام لقاح آزمایشگاهی، تشکیل جنین و سپس انتقال آن به رحم فرد گیرنده نمودند و در سال1984 اولین تولّد زنده به این روش (IVF) گزارش شد.
با اینکه استفاده از شستشوی رحم برای انتقال جنین به گیرنده در اوایل سال 1980 شایعتر بود و نسبت به لاپاروسکوپی کمتر تهاجمی بود، امّا در سال 1987 این روش بهطورکلّی در انسانها ممنوع شد. اشکالات روش شستشوی رحم شامل احتمال انتقال عفونتهایی نظیر ایدز و ترس از بروز حاملگی ناخواسته در فرد دهندة جنین بود. بهتدریج روش گرفتن تخمک به روش لاپاروسکوپی جای خود را به گرفتن تخمک زیر کنترل سونوگرافی داد و امروزه روش اهدای تخمک بهطور استاندارد از طریق گرفتن تخمک فرد دهنده تحت کنترل سونوگرافی و سپس لقاح تخمک در آزمایشگاه و انتقال جنین حاصله به رحم گیرنده انجام میشود.
طبق نظر انجمن امریکایی طبّ ناباروری در موارد زیر اهدای تخمک انجام میشود:
زنان مبتلا به سندرم ترنر نامزدهای دریافت تخمک اهداییاند، امّا با توجّه به اینکه این بیماران اغلب دارای آتومالیهای قلبی عروقیاند، در معرض مرگومیر بالا در طیّ حاملگی هستند؛ لذا باید قبل از انجام این عمل تحت بررسی کامل پزشکی با توجّه ویژه روی سیستم قلب و عروق قرار بگیرند.
اهدا کننده و گیرندة تخمک هر دو باید تحت بررسیهای خاص قبل از اقدام به عمل قرار گیرند، از جمله بررسیهای لازم جهت بررسی دریافت کنندة تخمک شامل بررسیهای روانشناسی، انجام آزمایشهای طبّی، عفونی و انجام یک سیکل مصنوعی برای آمادهسازی رحم. در بسیاری از مراکز درمان ناباروری از اندازهگیری ضخامت اندومتر به جای ایجاد یک سیکل آزمایشی استفاده میشود. ضخامت اندومتر بالای هفت میلیمتر به عنوان ضخامت مناسب برای انتقال جنین در نظر گرفته میشود.
بررسیهای لازم در دهندة تخمک شامل موارد زیر است:
بررسیهای روانشناسی، بررسیهای ژنتیکی و انجام آزمایشهای طبّی. سنّ دهندة تخمک هم ترجیحاً باید زیر سی سال باشد. سابقة باروری جهت اهدا کنندة تخمک الزامی نیست ولی در مواردی که دهنده سابقهای از باروری قبلی میدهد اطمینانبخشتر است.
آنچه مسلّم است آن است که در آمادهسازی دهنده و گیرندة تخمک باید همزمان با تحریک تخمکگذاری در اهداکنندة رحم، گیرنده را با استفاده از قرصهای حاوی استروژن آماده نمود تا زمانی که تخمک فرد دهنده گرفته میشود رحم گیرنده توانایی لانهگزینی جنین را داشته باشد.
مطالعات زیادی در مورد نتایج باروری در گیرندگان تخمک اهدایی انجام شده است. با توجّه به اینکه اکثر بیماران سنّ بالا دارند لذا خودبهخود جزء حاملگیهای پرخطر قرار میگیرند، همچنین مطالعات نشان داده است که میزان بروز فشار خون حاملگی در حاملگیهایی که از تخمک اهدایی استفاده میکنند نسبت به آنهایی که از تخمک خود استفاده میکنند بیشتر است و این قضیه ارتباطی به سن ندارد. از طرفی با توجّه به افزایش بروز فشار خون، سنّ بالای گیرندگان تخمک و در صد بالاتر چند قلوییزایی، میزان سزارین در آنها بالاتر است، البته با اعمال کنترل دقیق در طیّ بارداری پیامد بارداری در بیشتر این افراد مطلوب خواهد بود.

 دکتر نرگس علیزاده - متخصّص پوست و مو
دکتر نرگس علیزاده - متخصّص پوست و مو
خودتان را معرّفی کنید و بگویید از چه سالی شروع به کار کردهاید؟
نرگس علیزاده هستم. در سال 1368 دورة پزشکی عمومی را تمام کردم. بعد از اتمام طرح در سال 1371 تخصّص پوست را شروع کردم و سال 1375 هم فارغالتحصیل شدم.
با توجّه به اینکه در فصل تابستان هستیم و افراد بیشتر در معرض نور خورشید قرار میگیرند و آسیبهای بیشتری به پوست میرسد ابتدا در مورد نور خورشید و مشکلاتی که برای افراد به وجود میآورد توضیح دهید؟
نور خورشید که به سطح زمین میرسد شامل سه قسمت است: نور مرئی، نور مادون قرمز و اشعّة ماورای بنفش. معمولاً وقتی از عوارض نور خورشید بر روی پوست صحبت میشود، منظور بیشتر عوارض اشعّة ماورای بنفش است، هر چند که مادون قرمز هم عوارض پوستی دارد.
نور خورشید چه عوارضی میتواند داشته باشد؟
نور خورشید عوارض متفاوتی دارد، از قبیل آفتاب سوختگی؛ هر چقدر پوست روشنتر باشد خطر سوختگی بیشتر است. افرادی که دارای تیپ پوستی یک هستند، اگر مدّت کوتاهی در معرض نور خورشید قرار بگیرند، دچار آفتاب سوختگی میشوند. برعکس کسانی که تیپ پوستی شش دارند، اگر مدّتی طولانی هم در معرض نور خورشید قرار بگیرند، نمیسوزند و فقط تیرهتر میشوند.
چند تیپ پوستی داریم؟
براساس واکنش پوست بعد از نیم ساعت تماس با نور آفتاب در تابستان، شش تیپ پوستی وجود دارد: تیپ یک همیشه با آفتاب میسوزند، ولی هرگز برنزه نمیشوند. تیپ دو با آفتاب میسوزند و فقط کمی برنزه میشوند. تیپ پوستی شش کسانی هستند که هرگز نمیسوزند ولی پوستشان تیرهتر میشود. تیپ سه تا پنج هم افرادی هستند که در مقابل نور آفتاب ممکن است بسوزند و یا برنزه شوند. افرادی با پوست کاملاً سفید، با چشمان آبی و موی قرمز یا بور به تیپ پوستی یک نزدیکترند. تیپ پوستی تیره هم نمونة بارز آن سیاهپوستان هستند. در کشورمان همه نوع تیپ پوستی وجود دارد، امّا بیشترین تیپ پوستی سه تا پنج است. البته آمار دقیقی وجود ندارد.
بجز آفتاب سوختگی نور آفتاب چه عوارض دیگری دارد؟
بعضی از بیماریهای پوستی ممکن است با نور آفتاب تشدید یا ایجاد شوند، مثل تب خال یا انواعی از اگزمای صورت که در گروهی از بیماران در تابستان بیشتر عود میکند.
تشدید لکّههای پوستی مثل کک ومک و یا ملاسما از عوارض دیگر آفتاب است. در ساعتهای بین ساعت نه تا سه بعد از ظهر که حدود هشتاد درصد از ماورای بنفش در این ساعت به سطح زمین تابیده میشود، کسانی که مدّت طولانی در این ساعات در معرض نور خورشیدند، خطر برخی عوارض از قبیل پیری زودرس پوست، یا بعضی از سرطانهای پوستی در آنها بیشتر است. این عوارض بهخصوص در کودکانی که مدّت زیادی درمعرض نور آفتاب هستند اهمّیّت زیادی دارد.
محلّ زندگی افراد در کودکی نیز روی پوستشان تأثیر میگذارد؟
بله. بعضی از تومورهای پوستی به میزان نور آفتاب که فرد در دوران کودکی با آن سر و کار داشته ارتباط دارد. افرادی که در دوران کودکی در مناطق پرآفتاب زندگی میکردند و یا به هر دلیلی مدّت طولانی در معرض پرتو خورشید بودند، خطر بعضی از تومور های پوستی در آنها نسبت به افراد دیگر بیشتر است.
کمی هم از حسنهای نور آفتاب بگویید؟
نور خورشید میتواند تولید ویتامین D کند که برای سلامتی مهم است. ما به عنوان متخصّص پوست سعی بر این داریم که افراد را از عوارض نور آفتاب مطّلع کنیم. علّت تأکید بنده بر عوارض هم، رساندن آگاهی به مردم است. ازطرفی دیگر افراد به نوعی باید ویتامین D بدن خود را با تغذیة درست تأمین کنند.
چطور میتوانیم از این عوارض محافظت کنیم؟
با استفاده از کلاه لبهدار؛ هرچه لبه بلندتر باشد، محافظت بیشتری از پوست میشود. کسانی که پوست حسّاس به نور آفتاب دارند، از لباسهای با آستین بلند استفاده کنند. استفاده از عینک آفتابی و کرمهای ضدّ آفتاب مناسب میتواند تا حدود زیادی نقش محافظتی در مقابل عوارض پوستی داشته باشد ولی نه بهطور کامل. سعی کنیم در ساعات بین سه تا چهار بعد از ظهر کمتر در معرض مستقیم نور خورشید باشیم.
چرا از ضدّ آفتاب استفاده میکنیم؟
برخی از افراد وقتی در معرض نور خورشید قرار میگیرند پوستشان قرمز میشود؛ برخی تاول میزنند؛ دستهای از افراد هم دچار بیماری پوستی هستند که وقتی در معرض نور قرار میگیرند بیماریشان ایجاد یا تشدید میشود. همین طور برای پیشگیری از عوارضی که قبلاً اشاره کردیم.
چه نکاتی را باید برای استفاده از ضدّ آفتاب رعایت کرد؟
اگر چه افراد با توجّه به تیپ پوستشان از ضدّ آفتابهای مختلف استفاده میکنند، ولی بهطورکلّی ضدّ آفتابی با عیار 25 تا 30 حدود 96 درصد نقش محافظتی در مقابل ماورای بنفش دارد. البته محیطی که فرد قرار است از ضدّ آفتاب استفاده کند نیز اهمّیّت دارد، مثلاً کنار دریا یا خیابان ضدّ آفتاب با عیارهای مختلفی کاربرد خواهد داشت.
موقع استفاده از ضدّ آفتاب پوست باید چه شرایطی داشته باشد؟
پوست باید خشک باشد. افرادی که زیاد عرق میکنند، بهخصوص در ماههایی مثل مرداد در مناطقی که هوای شرجی دارد و افراد بیشتر عرق میکنند باید اصول استفاده از کرم ضدّ آفتاب را رعایت کنند. در پوست مرطوب میزان جذب اشعّة ماورای بنفش میتواند تا چهار برابر بیشتر باشد. پس کسی که زیاد عرق میکند و یا در کنار دریا با پوست مرطوب دراز میکشد، باید پوست را خشک کند و بعد از کرم ضدّ آفتاب استفاده کند. توصیه میشود در آب و هوای مرطوب از ضدّ آفتاب ضدّ آب استفاده شود.
ضدّ آفتاب را باید هر چند ساعت تمدید کرد؟
بهطورکلّی هر سه ساعت یکبار برای فردی که در محیط بیرون است باید تکرار شود. البته بستگی به نوع ضدّ آفتاب هم دارد، بعضیها اثر ماندگاریشان کمی متفاوت است. اثر ضدّ آفتاب بعد از چند ساعت کاهش پیدا میکند و معمولاً بعد از سه ساعت بهتر است تمدید شود. درضمن تقریباً نیم ساعت قبل از رفتن به مکان باز باید از ضدّ آفتاب استفاده کرد تا کرم جذب پوست شود و نقش خود را ایفا کند.
لب هم در معرض نور است؟
بله، تمام سطوح درمعرض را باید پوشش داد. لب و پشت دست و حتّی گوش را هم باید زد، بهخصوص کسانی که واکنشهای آفتابی شدیدی دارند بیشتر باید دقّت کنند.
استفاده از وسایل آرایشی بعد از زدن ضدّ آفتاب کار درستی است؟
در صورتیکه ضدّ آفتاب جذب پوست شده باشد، معمولاً مشکلی نیست. اول میتوان ضدّ آفتاب را زد و بعد روی آن از پنکک یا از هر وسیلة آرایشی استفاده کرد. امروزه بعضی ترجیح میدهند از ضدّ آفتابهای کرمپودری استفاده کنند.
چه ارتباطی بین تغذیه و پوست وجود دارد؟
یک تغذیة خوب و خواب کافی برای پوست سالم لازم است. ما برای هر سنّی تغذیة مناسب آن سن را توصیه میکنیم. استفاده از سبزیجات، میوههای تازه و مواد پروتئینی در سلامت پوست نقش دارد. اگرچه از نظر تجاری گاهی وقتها به برخی از مواد خاص بیشتر تکیه میکنند، ولی با یک تغذیة مناسب میتوانیم به پوست دلخواهمان برسیم.
لوازم آرایشی چه تأثیر منفی روی پوست میگذارد؟
از مواد آرایشی باید با توجّه به نوع پوست استفاده کرد. کسی که پوست خشک دارد، با کسی که پوستی چرب دارد نوع مواد آرایشی که استفاده میکند کاملاً متفاوت است. پوست کسی که حسّاس است آن فرد باید از مواد آرایشی هیپوآلرژیک استفاده کند. افرادی که آکنه دارند، باید از ترکیباتی استفاده کنند که کومدوژن ( غیرجوشزا) نباشند، یعنی اینکه مانع از ایجاد جوشهای زیر پوستی شود. شروع آکنه با ایجاد کومدون یا جوشهای سرسیاه است. بنابراین برحسب نوع پوست باید از لوازم آرایش مناسب استفاده کرد وگرنه میتواند باعث عوارضی مثل قرمزی، التهاب پوست، خارش صورت، ایجاد آکنه و حتّی لکّههای پوستی شود. مواد آرایشی نباید مدّت طولانی بر روی پوست بماند.
آیا افرادی که پوست خشکی دارند باید بیشتر از پوستشان مراقبت کنند؟
بله، همینطور است. اگر کسی پوست خشک دارد نکات بیشتری را زمان رفتن به استخر باید رعایت کند. بعضی از این افراد دچار خارش پوست میشوند. توصیة ما به این افراد این است که بعد از استخر و خشک کردن پوست از مرطوبکنندهها استفاده کنند. بعضی از این افراد علاوه بر پوست خشک مبتلا به اگزمای خشک (درماتیت اتوپیک ) هم هستند که متأسفانه آنها را مستعدّ بعضی از عفونتهای قارچی، ویروسی و باکتریال میکند. بنابر این افراد در اماکن ورزشی باید بیشتر به بهداشت فردی توجّه کنند.
چرا برخی از افراد بیشتر دچار بیماریهای قارچی میشوند؟
قارچ پا در محیطهایی مثل استخر شایع است و دلایل مختلفی دارد؛ اصلیترین دلیل رطوبت و گرمای محیط است و بعد نکات بهداشتی که معمولاً رعایت نمیشود، مثلاً استفاده از دمپاییهایی که شخصی نیست. تردّد زیاد افراد، احتمال بیماری قارچی بهخصوص قارچ پا را بیشتر میکند.
قارچ پا علامت خاصّی دارد؟
میتواند بدون علامت باشد و فقط به شکل قرمزی یا پوستة لای انگشت پا باشد؛ که معمولاً بین انگشتهای چهار و پنج پا بیشتر رخ میدهد ولی در بعضی میتواند با تاولهای ریز در کف پا و با خارش همراه باشد. بنابراین معمولاً در استخرها قوانینی گذاشتهاند از قبیل حوضچهای که قبل از وارد شدن به آب باید پاها را آنجا خیس کرد. قارچها گاهی وقتها به کشالة ران هم منتقل میشوند و به صورت قرمزی و خارش بروز میکنند.
افراد باید چه کنند که در فصل تابستان به این بیماری دچار نشوند؟
قارچهای پوستی در تمام فصلها وجود دارد امّا در تابستان به دلیل گرما و رطوبت بیشتر بروز میکند. نکاتی که برای پیشگیری وجود دارد زیاد است، از یک طرف بر میگردد به افرادی که مکانهایی از قبیل استخر را مدیریت میکنند که باید از امکانات مناسب برای تهویة محیط استفاده کنند. شستوشوی مکرّر و ضد عفونی کردن کاشیها، کف استخر و رعایت نکات بهداشتی آب همگی اهمّیّت دارند. از طرفی هم یک سری نکات است که به فرد مربوط میشود و آن بهداشت فردی است که باید رعایت شود. از لوازم شخصی استفاده کنند و بعد از بیرون آمدن از آب بدن خودشان از جمله لای انگشتان پا را خشک کنند.
طبق چیزهایی که گفتید بهراحتی میشود به این نتیجه رسید که پوست خیلی حسّاس است و احتیاج به مراقبت دارد. توصیة شما برای افرادی که به هدف برنزه کردن آفتاب میگیرند چیست؟
اغلب متخصّصان پوست برنزه کردن با استفاده از نور آفتاب یا اشعّة ماورای بنفش را به دلیلی که گفتیم توصیه نمیکنند. اگر کسی قصد برنزه کردن دارد بهتر است که به صورت تدریجی این کار را انجام دهد؛ در اینجا تیپ پوستی فرد خیلی اهمّیّت دارد. بعضی از تیپهای پوستی هستند که اصلاً نمیتوانند برنزه شوند و فقط دچار سوختگی و عوارض میشوند.
حرف آخر
سر آخر اینکه قبل از هر عملی آگاهی و اطّلاعاتی در آن حیطه از پزشکان و یا افرادی که در آن زمینه تجربة کافی دارند به دست بیاورید تا دچار مشکل نشوید.

 الناز گیلکی نظامی - كارشناس ارشد روانشناسي
الناز گیلکی نظامی - كارشناس ارشد روانشناسي
یکی از سختترین کارهای والدین، واکسن زدن به بچّههای کوچکشان است. بیشتر کودکان با دیدن سرنگ بهشدّت میترسند، گریه میکنند و میخواهند از دست پزشک فرار کنند...
کودک از پزشک میترسد و لباس سفید پزشک او را بیشتر نگران میکند. گاهی کودکان در مورد درمانهای پزشکی تصوّرات اشتباهی دارند. محقّقان توصیه میکنند والدین در مورد اینکه چرا باید پزشک را ملاقات کنند، به کودک توضیح دهند و بگویند که چه اتّفاقاتی ممکن است در مطب بیفتد. بیشتر ترس کودکان به این دلیل است که نمیدانند چه چیزی در مطب در انتظارشان است. نوع و میزان ترس کودک از پدیدههای مختلف به عواملی مثل سن، جنس، تجارب گذشته، میزان رشد ذهنی، ارزشهای اجتماعی و فرهنگی (که کودک از والدین و همسالان خود آموخته است) و بالاخره به احساس امنیّت کودک، بستگی دارد.
چند توصیة کاربردی زیر برای کاهش ترس کودکان از پزشک میتواند مؤثر باشد:
▪ برای مبارزه با ترس کودک، به او توضیح دهید قرار است کجا بروید. در مورد وسائل پزشک هم به او توضیح دهید، مثلاً گوشی برای گوش کردن صدای قلب است یا با یک چوب کوچک پزشک میتواند ته گلو و زبان را معاینه کند. هنگام معاینه کمک کنید و آرام باشید. وقتی کودک والدین خود را عصبانی و دستپاچه ببیند، بیشتر میترسد زیرا فکر میکند قرار است حادثة بدی اتّفاق بیفتد.
▪ یک کیف لوازم پزشکی برای کودک بخرید تا با وسائل پزشکی آن، نقش پزشک را برای حیوانات و عروسکها و شما بازی کند.
▪ با فرزند خود روراست باشید. اگر به دروغ به او بگویید كه به وی آمپول نمیزنند، اعتماد خود را نسبت به پزشكان و پرستاران از دست میدهد. اگر قرار است به كودكتان واكسن تزریق شود، این موضوع را به او بگویید. آمپول ممكن است دردناك باشد، ولی درد آن بهزودی پایان مییابد و درعوض ایمنی فرزندتان در مقابل بیماریها تضمین میشود. با زبانی قابل فهم با كودك خود حرف بزنید و به او بگویید كه تزریق واكسن برای سلامتی او ضروری است و پرستاران به این علّت به وی واكسن میزنند كه دوستش دارند.
▪ بچّة کوچکتر را همراه خواهر و برادرش نزد پزشک ببرید تا بداند که او هم باید مانند خواهر و برادرش بهطور منظّم به پزشک مراجعه کند.
▪ اجازه دهید عروسکش را هم با خود بیاورد. پزشک میتواند حیوان یا عروسک کودک را قبل از معاینة او معاینه کند تا کودک مطمئن شود دلیلی برای ترس و نگرانی وجود ندارد.
▪ به کودک اعتماد به نفس بدهید. به او بگویید میدانم اصلاً از پزشک نمیترسی و به حرفهای پزشک خوب گوش میدهی.
▪ ترس را به کودک القا نکنید. والدینی که هنگام واکسن زدن به فرزندشان خود دچار استرسهای شدید میشوند و دست و پای خود را گم میکنند، معمولاً باعث ناراحتی بیشتر کودک میشوند و هیچ اقدامی برای بهتر شدن وضع کودک خود نمیکنند؛ آنها از درد کشیدن فرزندشان هنگام واکسن زدن ناراحت میشوند و گاهی همراه او گریه میکنند و وضع را بیش از پیش بدتر میکنند. بهتر است بهآرامی به کودکتان بگویید که این کار برای سلامتیاش مفید است و باید تحت هر شرایطی انجام شود. مطمئن باشید کودکان آنقدر باهوش هستند که متوجّه ماجرا شوند.
دلایل ترس کودکان هنگام معاینات پزشکی
▪ جدایی از والدین
بیشتر کودکان از اینکه در اتاق دیگری و دور از پدر و مادرشان تحت معاینه قرار بگیرند، میترسند. ترس جدایی از والدین هنگام معاینههای پزشکی، اغلب در بین کودکان زیر هفت سال شایع است، بنابراین بهتر است پزشک اجازه دهد والدین، مخصوصاً مادر، هنگام معاینه همراه کودک باشند.
▪ درد
عامل دیگری که ممکن است کودک را از معاینة پزشک بترساند، «احساس درد» ناشی از معاینه است. برخی از کودکان میترسند معاینة پزشک آسیبی به آنها برساند. بهخصوص اگر نیاز به تزریق واکسن یا آمپول باشد. ترس ناشی از درد معاینه در بین کودکان شش تا دوازده سال بسیار رواج دارد، هرچند ممکن است تا سالهای بعد نیز این ذهنیّت در آنها بماند.
▪ رفتار پزشک
متأسّفانه یکی از عوامل مؤثر بر ترس کودک، شیوة رفتار و روش ارتباط برقرار کردن او با کودک است. برخی پزشکان کودک را سریع معاینه میکنند؛ ممکن است کودک از این همه عجله و سرعت پزشک به وحشت افتد و برداشت غلط و نادرستی از معاینه در ذهن خود بپروراند که نتیجة نهایی آن نیز بیزاری و ترس او از فرایند معالجه و درمان است. درحالیکه اگر پزشک، با صبر و حوصله و کمی بازی و گفتوگویی ساده و محبتآمیز درباره مسائل مورد علاقه، با او ارتباط برقرار کند و درصدد کسب اعتمادش برآید، بسیاری از ترسها و نگرانیهای کودک کاهش مییابد. خوب است پدر و مادر نیز بعد از معاینه، پاداشی مناسب برای کودک در نظر بگیرند تا باعث تکرار رفتار شجاعانة او در معاینههای بعدی شود.
گاهی نگرانی کودک از معاینات پزشکی، ناشی از اطّلاعات غلطی است که احتمالاً از پدر و مادر یا نزدیکان خود میگیرد. در مواردی ممکن است والدین با بدبینی تصوّر کنند کودک حتماً باید در بیمارستان بستری شود و مورد عمل جرّاحی قرار گیرد، یا حتّی تصوّر کنند با کمترین اهمالکاری، کودک تلف میشود. این برداشتهای غلط میتواند باعث خیالپردازیهای کودک شود و او را بهشدّت از محیطهای مرتبط با پزشکی و درمان بترساند.
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
نمیتوان تصوّر کرد که فرزندان ما بزرگ شوند، رشد کنند، وارد دانشگاه یا حوزههای مختلف شغلی شوند، امّا با رایانه آشنا نباشند و از شبکة جهانی (اینترنت) چیزی ندانند. دنیای امروز، دنیای تلویزیون، ماهواره، کامپیوتر و اینترنت است و موارد فوق چنان با سرعت وارد زندگی بشر شده و نفوذ خود را ادامه میدهد که نمیتوان از کنار آنها با بیتفاوتی گذشت بلکه باید با آنها به روش صحیح برخورد نمود تا بیشترین سود و استفاده حاصل آید. نکتة قابل ذکر آن است که هم چنانکه اثرات مفید تکنولوژی جدید در کیفیت زندگی ما قابل انکار نیست، درصورت عدم مدیریّت صحیح نیز ممکن است تأثیرات مضرّ آن بر زندگی کودکان و نوجوانان ما غیر قابل جبران باشد.
کودکان و اینترنت
رشد سریع تکنولوژی در زمینة اینترنت حوزة جدیدی از توجّه را به وجود آورده است. اینترنت یک منبع بیپایان اطّلاعات است و فرصتی است برای تعامل؛ ولی همچنین میتواند یک خطر واقعی برای کودکان و نوجوانانی باشد که استفادة صحیح از آن را نیاموختهاند. اکثر والدین به فرزندان خود میآموزند که با افراد غریبه صحبت نکنند؛ اگر در منزل تنها هستند، درب منزل را به روی کسانی که نمیشناسند باز نکنند و اگر فرد ناشناسی تلفن زد، به او اطّلاعات ندهند.
اکثر والدین بر این موضوع کنترل و نظارت دارند که فرزندشان با چه کسی حرف میزند؟ با چه کسی دوست است؟ کجا میرود؟ چه کتاب یا روزنامهای را میخواند؟ امّا نمیدانند که همین نظارت، کنترل و راهنمایی را باید هنگام استفاده از اینترنت نیز اعمال کنند.
در استفادة فرزندان از اینترنت، توصیههای زیر را به کار بندید:

 مهندس فاطمه رمضانی - کارشناس ارشد مهندسی معماری
مهندس فاطمه رمضانی - کارشناس ارشد مهندسی معماری
هنگامیکه پدر و مادری صاحب فرزندی میشوند، تمام تلاش خود را برای فراهم کردن آسایش فرزندشان به کار میگیرند. گاه با دانشی ساده میتوان تغییرات شگرفی را در پرورش استعداد و خلّاقیّت و ایجاد حسّ آرامش فرزندان ایجاد کرد.
از آنجاکه اتاق کودک مکانی چند عملکردی است که فعّالیّتهای زیادی مثل خوابیدن، غذا خوردن، بازی کردن، استراحت کردن و ... در آن انجام میشود، میتواند نقش تعیینکنندهای در شکوفایی تواناییها و استعدادهای نهان کودکان داشته باشد. در زیر نکاتی در مورد انتخاب رنگ و مصالح، نحوة چیدمان وسایل و تقسیمبندی فضای اتاق کودک آورده شده است:
استفاده از انواع کمدها
استفاده از انواع کمدها، بهویژه قفسهها و پارتیشنها میتواند در ایجاد فضاهای با تنوّع زیاد و فرمهای متفاوت کمک بزرگی کند، بهویژه اینکه این فرمها و جانماییها میتواند متناسب با افزایش سنّ فرزندان از لحاظ اندازه، ارتفاع و جانمایی نیز تغییر کند.
تزئین اتاق کودک باید مهیّج و فانتزی باشد. اولین نکتهای که در این مورد باید درنظر گرفت این است که این تزئینات باید متناسب با سن و روحیة فرزندان باشد. مهمترین نکتهای که باید برای ایجاد آرامش در اتاق کودک در نظر گرفته شود این است که همانطور که کودک بهتدریج رشد میکند، وسایل اتاق او نیز باید انعطافپذیر باشند. قدّ کودک تقریباً هر روز و هر هفته رشد میکند، بنابراین باید وسائلی که برای او تهیّه میکنیم انعطاف لازم را داشته باشند. معمولاً مشکل اصلی خانوادهها این است که اتاق کودک مطابق با سلیقة پدر و مادر آماده میشود. در این موارد لازم است که والدین با آموزشهای لازم از شخصیّت و روحیّات کودک خود در سنین مختلف آشنا باشند.
جانمایی فضای اتاق
از نظر جانمایی بهتر است اتاق کودک در ضلع جنوبی (نمای جنوبی) ساختمان باشد تا از نور خورشید برخوردار گردد. قبل از هرگونه جانمایی لازم است اندازه (ابعاد) دقیق اتاقی را که در اختیار دارید بدانید. در مرحلة اول، کار خود را با مشخّص کردن این موضوع شروع کنید که چه مقدار فضا برای هریک از فعّالیّتهای گفته شده لازم است. فضاهایی که نیاز به مبلمان خاص دارند مانند تختخواب و کمد و میز کار معمولاً میتوانند به شما کمک کنند تا بدانید چه مقدار فضا برای فعّالیّتهای دیگر باقی مانده است.
طرّاحی را از اطراف تختخواب آنها و سقف قسمتی که کودکان میخوابند شروع کنید. یا میتوانید محلّ زندگی شخصیّتهای داستانی را در اتاق آنها پیاده کنید، مثلاً فضای جنگل و قصر و ... . از کارتنها و شخصیّتهای کتابهای داستان برای الهام گرفتن و برانگیختن حسّ کنجکاوی کودکان استفاده کنید. بسیاری از کودکان دوست دارند به قصّه گوش کنند. در این مورد کارتنهایی که برای کودکان طرّاحی شدهاند نمونههای خوبی هستند، مانند برخی برنامههای تلویزیونی مثل داستانهای آبی و یا کارتونهایی نظیر pooh .
کودکان به نقّاشی و حجمسازی بسیار علاقهمندند؛ آنها دوست دارند وسائلی را که در اختیار دارند رنگ کنند مثل نقّاشی کردن روی دیوار اتاقشان. گاهی این موضوع سبب ایجاد اضطراب و نگرانی در خانوادهها میشود، امّا باید توجّه داشت که به جای ممنوع کردن کودکان از این کار، باید فضای لازم برای این کار را برای آنها فراهم کرد، به عنوان مثال دیوار اتاق را تا ارتفاع در دسترس کودکان از کاغذهای دیواری قابل شستشو و یا قابل تعویض استفاده کرد.
دمای اتاق کودک
از مسائل مهمّ دیگر در طرّاحی اتاق کودک تعیین میزان گرمی و سردی این اتاق است. میزان دمای اتاق کودک باید متناسب با وضعیّت جسمی خود کودک تنظیم شود نه بر اساس تصوّرات پدر و مادر از درجة سرما و گرما.
مواد و مصالح مصرفی
مواد و مصالح مصرفی در تهیّة مبلمان اتاق کودک باید از موادّ طبیعی باشد، زیرا کودک در ارتباط مستقیم با آنهاست و استفاده از الیاف و موادّ مصنوعی ممکن است سبب ایجاد مشکلات تنفّسی و پوستی در کودکان شود.
رنگ و فرم وسایل مورد استفاده در اتاق کودک میتواند در شکلگیری شخصیّت کودکان بسیار مؤثر باشد. تفاوت سلیقه، سن و جنس در تعیین شکل اتاق مورد اهمّیّت است، مثلاً دختران بیشتر به رنگهای صورتی و لیمویی و پسران به رنگهای آبی روشن و خاکستری علاقهمندند. در کنار این رنگها، آنها از دیدن رنگهای متضاد هم خوشحال میشوند و به سمت آنها جذب میشوند؛ امّا همچنین در نظر داشته باشید که در دنیای امروز الزاماً اتاق دختران صورتی و اتاق پسران آبی نیست، بلکه استفاده از رنگهایی مانند زرد و نارنجی و ... که مختصّ جنس خاصّی نیست توصیه میشود.
رنگ
باید ببینید که کودکتان به چه رنگی علاقهمند است؛ اگر به سنّی نرسیده است که بتواند رنگ مورد علاقة خود را تشخیص دهد، این کار را به روشی ساده مانند قرار دادن مکعبهای رنگی و یا حتّی مداد رنگی در دسترس او میتوان انجام داد؛ بگذارید خودش یک رنگ را از میان آنها انتخاب کند. سعی کنید در این زمینه سلیقة خود را به او اجبار نکنید. آنها را در انتخاب رنگ آزاد بگذارید و سعی کنید فقط سلیقة آنها را کنترل کنید.
رنگ اتاق کودک باید متناسب با سنّ او انتخاب شود. در طول سالهای اول زندگی بهتر است از رنگهای ملایم استفاده شود، زیرا نوزاد رنگها را تشخیص نمیدهد و بیشتر نور و سایه را درک میکند، از این رو اتاق نوزادان باید به رنگهای روشنی مانند سفید، کرم، زرد، صورتی، آبی یا سبز روشن رنگآمیزی شود.
با افزایش سن، به کارگیری رنگهای شاد و درخشان میتواند فضایی جذّاب و پرانرژی و محرّک برای او فراهم آورد. البته باید توجّه کنید که فضای اتاق به علّت تنوّع زیاد رنگ شلوغ و پیچیده نباشد، زیرا آرامش فکری کودک را از بین خواهد برد.
بهطورکلّی رنگهای زیر در طرّاحی اتاق کودکان توصیه میشود:
رنگ سبز برای رنگآمیزی دیوارها توصیه میشود. این رنگ آرامشبخش است و سبب پرهیز کودکان از خشونت میشود.
ترکیب رنگهای زرد و آبی برای پردة اتاق کودک پیشنهاد میشود، زیرا در هنگام خواب نور آرامشبخشی در فضا توزیع میکند و خوابی آرام را برای کودک به همراه خواهد داشت.
اگر از چراغ خواب در اتاق کودک استفاده میکنید، بهتر است که رنگ نور آن بنفش کمرنگ متمایل به آبی یا آبی کمرنگ باشد، زیرا این رنگ نور سبب رفع کسالت و درد میشود و باعث میشود که فرزند شما بعد از بیدار شدن از خواب بانشاط و سرزنده باشد.
اگر در اتاق کودک میز کار و مطالعه وجود دارد، توصیه میشود که رنگ آن را زرد مایل به سبز انتخاب کنید، زیرا علاوه بر ایجاد آرامش و تمرکز ذهن، تحریککنندة فکر نیز هست و سبب بالا رفتن میزان یادگیری کودکتان میشود.
امروزه با توجّه به گسترش تنوّع مبلمان کودک در بازار بهراحتی میتوانید فضای اتاق کودک خود را تا حدّ اتاق یک پرنسس اشرافی و یا در حدّ اتاق یک قهرمان پرانرژی مبلمان کنید، امّا در این مورد دو نکته را به یاد داشته باشید:

 دكتر مجيد رازقيان - متخصص اعصاب و روان
دكتر مجيد رازقيان - متخصص اعصاب و روان
«سندروم خستگی مزمن»( (Chronic Fatigue Syndrome: CFS «نشانگان» يا سندرومي است که مشخصة اصلی آن خستگی شدید و غیرقابل توضیحی است که با استراحت برطرف نمیشود و حداقل شش ماه طول میکشد. این اختلال در سنین سی تا پنجاه سالگی بیشتر دیده میشود و در زنان دو برابر مردان رخ میدهد. علت این اختلال مشخص نیست و زمانی این تشخیص مطرح میشود که همة علل طبی و روانی دیگر خستگی مزمن کنار گذاشته شود. نظریههای متعددی برای توجیه علت آن مطرح شده است، از جمله عفونتهای ویروسی(بهویژه ویروسی به نام اپشتینبار یا EBV و ویروس هرپس)، التهاب سیستم عصبی بهعلت نقص در پاسخهای سیستم ایمنی و ژنتیک؛ اما هیچکدام ثابت نشده است.
علائم بالینی
خستگی که شایعترین شکایت این بیماری است در بیشتر بیماران شروع تدریجی دارد و اخیراً آغاز شده است. بهعلاوه این خستگی ناشی از فعالیت شدید یا مداوم نیست و با استراحت برطرف نمیشود و آنقدر شدید است که سبب فرسودگی روانی و جسمی ميشود و فعالیتهای بیمار را تا پنجاه درصد کاهش میدهد.
علائم دیگری که در این بیماران دیده میشود عبارت است از دردهای مفصلی و عضلانی، سردرد، حساسیت غدد لنفاوی، احساس گرمی یا لرز، اختلال حافظه یا تمرکز، ضعف به دنبال فعالیت، گلودرد، تپش قلب، بیحسی یا سوزش دستها و پاها، مشکلات گوارشی(اسهال، یبوست یا نفخ شکم).
این افراد اغلب احساس افسردگی میکنند، مضطرب هستند و خواب آنها نیروبخش نیست و خستگیشان را برطرف نمیکند، بنابراين سبب افت چشمگیر توانایی در انجام وظایف شغلی، فردی و اجتماعی فرد میشود.
باید توجه داشت که خستگی یکی از شایعترین علائم در پزشکی است و از آنجاییکه سندروم خستگی مزمن هیچ علامت مشخصه یا تست آزمایشگاهی خاصی ندارد، تشخیص آن به وسیلة پزشک پس از رد کردن علل طبی و روانپزشکی خستگی گذاشته میشود.
اين بيماران برخلاف بیماران دچار اختلال افسردگی عمده، بهندرت احساس گناه، افکار مرتبط با خودکشی و فقدان احساس لذت دارند و کاهش وزن چندانی ندارند و حتی گاه افزایش وزن هم دارند.
شدت، تعداد و نوع علائم در افراد مبتلا به سندروم خستگی مزمن متفاوت است. در برخی بیماران میزان ناتوانی آن به شدت ناتوانی در بیماریهایی مثل آرتریت روماتوئید، بیماری قلبی، بیماریهای ریوی مزمن و MS است.
در این بیماران بهبودی خودبهخودی نادر است، ولی در اکثر موارد بهبودی نسبی دیده میشود. شواهد نشان میدهد هر چقدر درمان بیمار زودتر شروع شود، شانس بهبودی بیشتر است.
درمان
سندروم خستگی مزمن درمان قطعی ندارد و اساساً درمان آن حمایتی است. درمانهای متعددی برای آن بهکار رفته است ازجمله مشاوره و رواندرمانی شناختی، درمان دارویی، اصلاح رژیم غذایی، روشهای کاهش استرس مثل مراقبه(Meditation) یا یوگا و گروههای حمایتی که هر یک نتایج متفاوتی در بر داشته است.
درمان دارویی برای کاهش درد، رفع اضطراب و افسردگی بهکار میرود. در صورت استفاده از داروهای ضد افسردگی باید دارویی تجویز شود که خاصیت رخوتزایی نداشته باشد(مثل بوپروپیون). داروهای محرک روان مانند متیل فنیدیت یا آمفتامین ممکن است به کاهش خستگی کمک کند.
باید این بیماران تشویق شوند تا فعالیتهای روزمرهشان را ادامه دهند و تا حد امکان در برابر خستگی خود مقاومت کنند. کم کردن حجم کار بسیار بهتر از حاضر نشدن در محل کار است.
تغییرات روش زندگی(Life style) و مدارا کردن با بیمار نقش بسیار مهمی دارد. دوری از استرس هیجانی و در نظر گرفتن زمانی در هر روز برای تمرین آرامسازی(Relaxation) یا مراقبه(Meditation) از جمله تغییرات روش زندگی است.
بهعلاوه بیمار باید فعالیت خود را در یک سطح معتدل تنظیم کند؛ اگر در روزهایی که احساس بهبودی دارد فعالیت بیش از حد داشته باشد(مثلاً برای جبران کارهای عقبمانده)، در آن صورت تعداد روزهای بد او بیشتر خواهد بود و خستگی زودتر برخواهد گشت. بيمار بايد بين فعاليت، خواب و استراحت خود تعادل برقرار كند. هر شب در زمان معینی بخوابد و در زمان معینی نیز بیدار شود و خواب روزانه یا چرت زدن را محدود کند.
نقش تغذیه
برنامة غذایی درست در بیماران مبتلا به سندروم خستگی مزمن سبب میشود این افراد احساس بهبودی بیشتری کنند، انرژی بیشتری داشته باشند و سیستم ایمنی آنها تقویت شود. تغییرات رژیم غذایی نباید گسترده یا ناگهانی باشد. به این بیماران توصیه میشود میوه و سبزیجات بیشتری مصرف کنند، آب زیاد بنوشند، گوشت قرمز کمتر بخورند و بهجای آن از ماهی استفاده کنند که حاوی اسیدهای چرب امگا 3 است که ویژگیهای ضد التهابی طبیعی دارد. بهطور کلی استفاده از غذاهای سرخکردنی در این بیماران توصیه نمیشود و بهترین روغن برای پختوپز روغن زیتون است. همچنین این بیماران بهتر است از غذاهای پرکالری، سیگار و سایر انواع توتون و تنباکو، کافئین، الکل و شیرینیجات دوری کنند.

 حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
حوریه شایگان - کارشناس ارشد مامایی و عضو هیأت علمی دانشگاه علوم پزشکی گیلان
روشهای پیشگیری از بارداری را میتوان به انواع زیر طبقهبندی کرد:
الف. روشهای موقتی:
۱. قرصهای خوراکی
۲. قرصهای ترکیبی با مقدار بیشتر هورمون(HD)
۳. قرصهای ترکیبی با مقدار کمتر هورمون(LD)
۴. قرصهای ترکیبی با مقدار متغیر هورمون(تریفازیک)
۵. قرصهای تکهورمونی(دوران شیردهی)
۶. روشهای ایجاد مانع(کاندوم)
۷. وسیلة داخل رحمی(IUD)
۸. آمپولهای تزریقی
۹. نورپلانت(کاشت کپسول زیر جلدی)
ب. روشهای دائمی:
۱. بستن لوله در زنان(توبکتومی)
۲. بستن لوله در مردان(وازکتومی)
برای انتخاب هر یک از روشهای فوق زوج یا زوجین باید حتماً با پزشک یا کارکنان بهداشتی و درمانی مشاوره کنند و از آنها برای انتخاب روش مناسب یاری بخواهند. از میان روشهای ذکر شده بهترین روش برای زوجین در اوایل ازدواج استفاده از قرص یا کاندوم است. هر کدام از این دو روش مزایا و معایبی دارند که هر فرد با توجه به شرایط خود میتواند یکی از این دو روش را انتخاب کند.
کاندوم
کاندوم پوشش لاستیکی نازکی است که روی آلت در حال نعوظ کشیده میشود و از طریق ایجاد مانع در برابر عبور اسپرم، از حاملگی جلوگیری میکند. کاندوم باید طی کل مدتی که مقاربت جنسی انجام میشود مورد استفاده قرار گیرد. از آنجا که این وسیله بهعنوان یک مانع مکانیکی عمل میکند، جلوي تماس مستقیم با اسپرم، ترشحات تناسلی، ترشحات عفونی، چرک و زخمهای تناسلی را میگيرد و در نتیجه در برابر بیماریهای مقاربتی و عفونت ايدز مصونیت ایجاد میکند. بعضی کاندومها حاوی مواد لغزنده کنندهاند. این مواد لغزنده نقش حفاظتی علیه بارداری یا بیماریهای منتقل شده از راه جنسی را ندارند. مواد لغزندة بدون چربی مانند ژل آبکی یا ژل K-Y میتوانند در همراهی با کاندومهای لاتکسی استفاده شوند اما مواد لغزندة چرب مانند ژل پترولیوم(وازلین)، لوسیونها، روغن بچه یا روغن ماساژ نباید استفاده شود چرا که باعث ضعیف شدن و پاره شدن کاندوم میشود. احتمال بارداری همزمان با مصرف کاندوم اگر بهطور صحیح استفاده شود سه درصد است ولی اگر در هنگام استفاده دقت لازم نشود به چهارده درصد نیز ممکن است برسد. این روش جلوگیری از بارداری بهآسانی در دسترس مصرف کنندگان قرار دارد.
نحوة استفاده
هر بسته را باید در همان زمانی که قرار است استفاده شود باز کرد و پيش از استفاده، باید کاندوم را با کمی باد کردن آن(فوت کردن) کنترل کرد که سوراخ یا پاره نباشد. هنگام مصرف باید دقت کرد کاندوم در اثر تماس با ناخن پاره یا سوراخ نشود.
از آنجا که در ترشحات مرد پيش از انزال نیز مقداری اسپرم وجود دارد، پيش از آغاز مقاربت باید کاندوم روی آلت تناسلی در حال نعوظ کشیده شود و اگر از کاندوم تنها هنگام انزال استفاده شود، احتمال حاملگی وجود خواهد داشت.
هنگام استفاده از کاندوم باید فضای خالی انتهای آن را براي تخلیة هوا فشار داد، سپس کاندوم را باید بهطریقی روی آلت تناسلی کشید که این فضای خالی کوچک در انتهای آن باقی بماند تا به هنگام انزال مایع منی در این فضا جمع شود و به داخل دستگاه تناسلی زن نريزد. بنابراین نوک آن تا انتها نباید کشیده شود.
کاندوم باید تمام طول آلت تناسلی را تا قاعدة آن بپوشاند. این کار از نشت مایع منی به داخل دستگاه تناسلی زن جلوگیری میکند.
در صورت احساس پارگی یا سوراخ شدگی هنگام نزدیکی بلافاصله باید آلت تناسلی به همراه کاندوم خارج شده و از یک کاندوم جدید استفاده شود.
بلافاصله پس از انزال باید درحالیکه آلت تناسلی هنوز در حال نعوظ است، آلت بههمراه کاندوم روی آن از دستگاه تناسلی زن خارج شود. براي جلوگیری از سر خوردن کاندوم باید در حالی که با دست کاندوم روی آلت نگه داشته شده است عمل خروج انجام گیرد.
بعد از خارج کردن کاندوم درصورتیکه کاندوم سوراخ یا پاره شده باشد، باید از روش اورژانسی جلوگیری از بارداری استفاده کرد.
قرصهای جلوگیری از بارداری
بهترین و مطمئنترین روش جلوگیری از بارداری در ابتدای ازدواج استفاده از قرصهای خوراکی است. این قرصها به سه دسته تقسیم میشوند:
منوفازیک(تکمرحلهای): میزان هورمونهای استروژن و پروژسترون در تمام قرصها یکسان است. قرصهای LD و HD در این گروه قرار دارند.
دیفازیک(دومرحلهای): میزان هورمونهای استروژن و پروژسترون در دو مرحله تغییر میکند.
تریفازیک(سهمرحلهای): میزان هورمونهای استروژن و پروژسترون در سه مرحله و بهتدریج افزایش مییابد.
استفاده از قرصها روشی کاملاً مؤثر، بازگشتپذیر و نسبتاً بیخطر است. قرص علاوه بر خاصیت جلوگیری از بارداری، سبب کاهش احتمال ابتلا به سرطان جسم رحم و سرطان تخمدان، محافظت در برابر بیماریهایی چون بیماری التهابی لگن، بیماریهای خوشخیم پستان، محافظت در مقابل کمخونی(بهعلت کم شدن حجم خون عادت ماهانة زن)، کاهش میزان بروز بارداریهای خارج از رحم، منظمتر شدن عادت ماهانه و کاهش دردهای این دوران، کمک به درمان جوشهای صورت، کاهش بروز کیستهای تخمدانی، افزایش تراکم استخوانها، جلوگیری از بروز تصلب شرایین (آترواسکلروز) و بهبود آرتریت روماتویید میشود. در بعضی موارد به تعادل هورمونی در بدن خانمها نیز کمک میکند و باعث بهبود شرایط جسمی و روحی در آنان میشود. اما نکتة مهم اینکه: در مواردی اثر قرصهای خوراکی جلوگیری از بارداری کاهش ميیابد و باید از یک روش مکمل دیگر برای جلوگیری از بارداری استفاده شود. این موارد شامل مصرف بعضی از داروها مانند برخي داروهای ضد تشنج، ضد سل، ضد قارچ، خوابآور، آنتیبیوتیکها و آرامبخشهاست. اسهال و استفراغ شدید نیز اثربخشی قرصها را کاهش میدهد و باید از يك روش دیگر جلوگیری از بارداری استفاده شود. ضمناً قرصهای ترکیبی حجم شیر مادر را کم میکنند، بنابراین زنان شیرده در شش ماهة اول پس از زایمان نباید از این قرصها استفاده کنند.
عوارض شایع و چگونگی برخورد با آنها
عارضههای شایع معمولاً در ماههای اول مصرف بروز ميكند و در عرض دو تا سه ماه کاهش ميیابد یا از بین میرود. این عارضهها و چگونگی برخورد با آنها به شرح زیر است:
۱. افزایش وزن: دلایل افزایش وزن، تجمع مایعات در بدن بهدلیل اثر پروژسترون، افزایش اشتها و بهدنبال آن افزایش مصرف مواد غذایی است. افزایش وزن با ورزش منظم و رژیم غذایی متعادل بهبود مییابد.
۲. لکهبینی و خونریزی بین قاعدگیها: معمولاً در مدت دو تا سه ماه اول مصرف مشاهده ميشود و میتواند ناشی از فراموشی قرص نیز باشد. برای پيشگيري از آن بايد به تذکرهای حین مصرف مراجعه شود.
۳. حساسیت پستانها: با رعایت توصیههای بهداشتی رفع میشود. اگر مشکل ادامه یابد، فرد به ماما و در صورت نیاز به متخصص زنان ارجاع خواهد شد.
۴. سردردهای خفیف: غالباً با مسکّنهای معمولی برطرف میشود. سردردهای شدید یا سردردهایی که با فشار خون بالا، علائم عصبی یکطرفه یا اختلالات بینایی همراه باشد، از علائم هشدار دهنده است و ارجاع فوری به متخصص مربوط و تغییر روش را ایجاب میکند.
۵. تهوع: بهتر است خوردن قرص در صورت تهوع شدید و غیرقابل تحمل ادامه نیابد. خوردن قرص در هنگام خواب یا همراه با غذا راهی مؤثر برای کاهش شدت تهوعهای خفیف و قابل تحمل است. درمان موقت تهوع برای دو تا سه ماه اول با داروهای ضد تهوع(مثل ویتامین B6 شبی یک قرص) است.
روش استفاده
مصرف این قرصها باید در پنج روز اول قاعدگی (روز اول تا روز پنجم و در نزدیکی روز سوم) آغاز شود. برای اطمینان بیشتر بهتر است مصرف آن از روز اول خونریزی قاعدگی شروع شود. قرص در ساعت خاصی از شبانهروز تا پایان بسته ۲۱ عددی خورده میشود. مصرف بستة بعدی پس از یک فاصلة هفت روزه آغاز خواهد شد(خواه خونریزی قطع شود یا ادامه داشته باشد).
در صورت فراموشی مصرف قرص:
۱. هرگاه مصرف یک قرص فراموش شود: به محض یادآوری قرص را مصرف کرده و قرصهای بعدی را نیز در زمان مقرر مصرف کنید.
۲. هرگاه مصرف دو قرص متوالی فراموش شود: به محض یادآوری دو قرص را همزمان مصرف کرده و دو قرص دیگر را همزمان روز بعد مصرف کنید. بقیة قرصها را در زمان مقرر مصرف کنید و تا یک هفته نیز از یک روش دیگر پیشگیری از بارداری استفاده کنید.
۳. هرگاه مصرف سه قرص متوالی فراموش شود: در این صورت بقیة بستة قرص را دور اندازید و همان روز مصرف قرصهای بستة جدید را آغاز کنید. تا یک هفته نیز از یک روش دیگر پیشگیری از بارداری استفاده کنید.
- معمولاً پس از دو هفته از مصرف قرصهای LD يا HD دیگر حاملگی صورت نخواهد گرفت اما بهتر است در ماه نخست مصرف اینگونه قرصها از یک روش دیگر پیشگیری از بارداری استفاده کنید.
 دكتر نرجس محسنزاده - متخصص بيهوشي و مراقبتهاي ويژه
دكتر نرجس محسنزاده - متخصص بيهوشي و مراقبتهاي ويژه
بیهوشی در کودکان و خصوصاً در نوزادان، از جنبههای مختلف با بیهوشی بزرگسالان تفاوت دارد. معمولاً تا سن 28 روزگی از بدو تولد را نوزادی و از 28 روزگی تا یک سالگی را شیرخوارگی مینامند و بالای یک سال را کودک در نظر میگیرند. در نگاه اول این تفاوت در بیهوشی را فقط به دلیل اختلاف جثه میبینیم اما علاوه بر اختلاف جثه تفاوتهای دیگری هم وجود دارد.
کودکان و نوزادان از نظر عملکرد ارگانهای مختلف بدن نسبت به بالغین، نارس هستند و این نارس بودن در قلب، ریه، کلیه، کبد، خون، عضلات، سیستم عصبی و... مشهود است. آناتومی راه هوایی در کودکان نسبت به بزرگسالان متفاوت است، مثلاً حنجرة نوزادان در گردن در حد مهرة سوم و چهارم گردنی بالاتر از بالغین ( مهرة چهارم و پنجم گردن) است.
اپی گلوت یک نوزاد بزرگتر از بالغین است و همچنین زبان به نسبت حجم کل دهان، بزرگتر است و اینها دید حنجره را در طی لارنگوسکوپی مشکل میسازد.
در ریه آلوئولها عمدتاً پس از تولد تکامل مییابند و از بیست میلیون ساک آلوئولی در هنگام تولد به میزان سیصد میلیون آلوئول در هجده ماهگی میرسند.
وضعیت سر در حفظ بازماندن راه هوایی فوقانی طی بیهوشی حائز اهمیت است. خم کردن سر نوزاد میتواند بهراحتی سبب کلاپس(روی هم خوابیدن) راه هوایی شود و علاوه بر آن، راه هوایی کوچک و نرم نوزادان قابلیت فشردگی بیشتر در صورت فلکشن (خم کردن) گردن دارد و حفظ راه هوایی آنها تبحر و تجهیزات خاص خود را میطلبد.
همچنین پاسخ کودکان به داروها خصوصاً داروهای بیهوشی با بزرگسالان تفاوت دارد؛ این تفاوت در میزان جذب، توزیع، متابولیسم و دفع داروها از بدن تعمیم مییابد و بستگی به ترکیبات بدن، دمای بدن، توزیع برونده قلبی، بلوغ کارکرد قلب، کلیه و کبد، بلوغ سد خونی- مغزی و وجود یا فقدان ناهنجاریهای مادرزادی دارد.
ترکیبات بدن مانند چربی، عضلات و آب با افزایش سن تغییر میکند، میزان آب کلّ بدن در نوزادان نارس بیشتر از نوزادان ترم و در نوزادان ترم بیشتر از کودکان دو ساله است. چربی و عضلات با افزایش سن افزایش مییابد و این تغییرات دارای تأثیر کلینیکی در نوزادان است، مانند اینکه:
1- داروهای محلول در آب حجم توزیع بیشتری دارند و نیاز به دوز اولیة بیشتری برای رسیدن به سطح خونی مطلوب دارند.
2- چون نوزادان حجم چربی کمتری دارند، داروهایی که برای پایان اثر خود نیاز به توزیع مجدد در چربی یا عضله دارند، دارای اثر طولانیتری میشوند.
اختلاف دیگری که باید به آن اشاره کرد این است که در نوزادان و کودکان سطح بدن نسبت به وزن آنها بیشتر از بالغین است که این سطح بالای بدن سبب از دست دادن بیشتر دمای بدن حین بیهوشی میشود. از طرفی کودکان در مقابله با دفع حرارت، مکانیسمهای حفظ دما و تولید حرارت ضعیفتری نسبت به بالغین دارند، بنابراین میتوانند به سرعت هیپوترم (دچار کاهش دمای بدن) شده و هیپوترمی باعث عوارض خطرناکی از قبیل مصرف اکسیژن بدن و طولانی شدن ریکاوری از بیهوشی میشود که توجه به این موضوع و ایجاد تمهیدات خاص برای جلوگیری از آن برای متخصصان بیهوشی الزامی است. کودکان و نوزادان نسبت به کمبود حجم مایع دریافتی و یا ازدیاد آن و همچنین تغییرات الکترولیتی و قند خون بسیار حساساند که این مسئله کار متخصص بیهوشی را در انتخاب نوع مایع سرم دریافتی و تنظیم دقیق آن دشوار میکند.
قابل ذکر است که اکثر عملهای جراحی روی نوزاد، به دلیل ناهنجاریهای مادرزادی است که در بیشتر مواقع مدت زمان عمل جراحی آنها طولانی میشود و در این میان ممکن است بسته به نوع عمل جراحی، خونریزی حین عمل به گونهای باشد که نیازمند تجویز خون و محصولات خونی شویم که میزان محاسبة تجویز آن با بالغین تفاوت دارد. نوزادان و یا کودکان تحت عمل جراحی بزرگ، اکثراً نیازمند مراقبت ویژة بعد از عمل هستند که در بخش مراقبتهای ویژة کودکان و یا نوزادان صورت میگیرد.
همچنین انجام بیهوشی و عمل جراحی میتواند از نظر روحی و روانی اثرات نسبتاً بدی در کودکان بر جای گذارد، زیرا کودکان بهشدت به پدر و مادر وابستهاند و جدا کردن آنها از والدین در بیمارستان برای آنها زجرآور است و میتواند در آنها اضطراب توأم با ترس، افسردگی و یأس و حتی گوشهگیری ایجاد کند. کودکان بزرگتر بیشتر نگران درد ناشی از پروسهای هستند که قرار است روی آنها انجام شود، در این میان اضطراب والدین هم کمتر از کودکان نیست، بنابراین باید برای کاهش اضطراب آنها و آگاهی از وضع موجود آموزشهای لازم را ببینند که نقش متخصص بیهوشی در این قضیه بسیار مهم است. در مجموع همانطور که کودکان و نوزادان بسیار ظریفتر از بالغین هستند، انجام بیهوشی در آنها از ظرافت بالایی برخوردار است.
روش بیهوشی
انتخاب روش بیهوشی به سنّ کودک، نوع عمل جراحی و همچنین وضعیت سلامتی بیمار بستگی دارد. در این مورد پزشک بیهوشی مسئول تصمیمگیری است.
بیهوشی عمومی
بیهوشی عمومی بسیار معمول است و به این معناست که بیمار به خواب عمیقی فرو میرود و برای کاهش درد مسکّن دریافت میکند، این نوع بیهوشی معمولاً با تزریق داروی بیهوشی در سیاهرگ یا تنفس مادة بیهوشی از طریق ماسک صورت میگیرد.
بیهوشی منطقهای
بیهوشی منطقهای یعنی استفاده از داروهای بیهوشی در نزدیکی بخشی از بدن که دارای رشتههای عصبی زیاد است. این کار باعث بیحس شدن بخشی از بدن میشود که توسط آن رشتة اعصاب تغذیه میشود. این نوع بیهوشی معمولاً بهطور خاص در کودکان به هنگام بیهوشی عمومی انجام میشود. استفاده از بیهوشی عمومی در اطفال و نوزادان ضروری است، زیرا همکاری بیمار حیاتی است و بیهوشی منطقهای به عنوان مکمّل بیهوشی عمومی اعمال میشود تا درد، در طی جراحی و پس از آن تسکین داده شود. بیهوشی اپیدورال یا اسپانیال مثالهایی از این نوع بیهوشی هستند.
خطرات بیهوشی
پس از گذشت سالها از تکامل و ارتقای تجهیزات، داروها، روشها و مهارتها، خطرات موجود در بیهوشی بهطور قابل ملاحظهای کاهش یافته است. نظارت روتین از جمله متغیرهای تنفسی و گردش خون، اشباع اکسیژن، همچنین روشهای مربوط به آمادگی برای بیهوشی در این بهبود و ارتقا نقش داشتهاند. پزشک متخصص بیهوشی میتواند به سؤالات شما پاسخ دهد و اطلاعات بیشتری ارائه نماید.

 دكتر كاوه ماهوتي - متخصص بيهوشي و مراقبتهاي ويژه
دكتر كاوه ماهوتي - متخصص بيهوشي و مراقبتهاي ويژه
یکی از مشکلات روزمرّة متخصّصان بیهوشی، رواج روزافزون اعتیاد در بین بیماران نیازمند به بیهوشی است. متأسفانه گاهی موارد اعتیاد در خانمها و در سنین پایین هم دیده میشود و مواد مورد مصرف در معتادین نیز جدیدتر و پیچیدهتر شدهاند، حتّی اخیراً در بعضی از خانمهای باردار نیز سوء مصرف موادی مانند کراک یا شیشه ملاحظه شده است.
با توجه به اینکه سوء مصرف داروها و مواد مخدّر تأثیر خطرناک و نامطلوبی در روند بیهوشی بیماران ایجاد میکند، آگاهی متخصّصان بیهوشی از نوع مواد و داروهای مصرفی و طول مدت مصرف آنها توسط بیماران به متخصّصان این امکان را میدهد که آمادگی بیشتری برای جلوگیری یا به حداقل رساندن عوارض اعتیاد در حین جراحی و بیهوشی داشته باشند، از داروهای مناسب با وضعیت بیمار استفاده کنند و در موارد لزوم، بیمار را پس از اتمام جراحی به بخش مراقبتهای ویژه منتقل نمایند. اما متأسفانه اکثراً مشاهده میشود که بیماران به دلایل مختلف، اطلاعاتی در زمینة اعتیاد خود در اختیار متخصّصان بیهوشی قرار نمیدهند و حتی در بسیاری از موارد آن را انکار یا کتمان میکنند. شاید این مسئله به دلیل ترس از تعقیب قانونی یا عدم اطلاع اطرافیان و حتی مواردی مانند شرمندگی باشد.
سوء استفادة دارویی چیست؟
سوء استفادة دارویی به مصرف خودسرانة داروها و ترکیباتی اطلاق میشود که برای موارد درمانی یا روانی استفاده میشوند و در اثر ادامة مصرف به وابستگی فیزیکی و فیزیولوژیکی و یا روانی فرد منجر میگردند.
وابستگی به داروها چیست؟
وابستگی به داروها وقتی رخ میدهد که بیمار حداقل سه مورد از موارد نه گانة زیر را داشته باشد و حداقل یک ماه این حالت را بهصورت ممتد یا تکرار شونده انجام دهد.
نشانههای وابستگی فیزیکی و روانی دارویی عبارتند از:
وابستگی فیزیکی وقتی پیشرفت میکند که برای حفظ عملکرد طبیعی بدن لازم است مقدار مصرف دارو افزایش یابد. علائم محرومیت دارویی به دنبال قطع اثرات دارو روی عملکرد بدن رخ میدهد. مقاومت دارویی در اثر عادت کردن بافتهای بدن به مقادیر قبلی داروهای مصرفی ایجاد میشود و باعث میشود بدن نیاز به مقادیر بیشتری از دارو پیدا کند.
سوء استفادة دارویی و مصرف مواد مخدّر ممکن است سبب ایجاد مقاومت در برابر داروهای بیهوشی و بیدردی شود و متخصص بیهوشی را در تعیین مقادیر مورد نیاز داروی بیهوشی و بارداری دچار اشتباه کند. در بیشتر مواقع اعتیاد طولانی مدت و مزمن باعث افزایش نیاز به داروهای بیهوشی و مسکن میشود اما در صورت مصرف گذرا و حاد مواد در افرادی که قبلاً معتاد نبودهاند، اثرات داروهای بیهوشی بیشتر میشود.

 متين راستروان - آسيبشناس گفتار زبان
متين راستروان - آسيبشناس گفتار زبان
لكنت عبارت است از تكرار، كشش يا قفل شدن غيرارادي كلمه يا بخشي از كلمهاي كه فرد قصد بيان آن را دارد. كودكاني كه لكنت دارند ميدانند چه ميخواهند بگويند و قبلاً آن را صدها يا هزاران مرتبه بدون لكنت گفتهاند، با اينحال عليرغم تلاشهايي كه ميكنند، قادر نيستند كلمه را بدون تقلا ادا كنند. لكنت يك اختلال رشدي است و بهطور معمول بين سنين ۲ تا ۶ سالگي ظاهر ميشود. اين اختلال اغلب بهشكل تدريجي در زماني كه كودك با سرعت زيادي در حال كسب و يادگيري زبان است شروع ميشود. بيشتر افرادي كه لكنت دارند پيش از ۵ سالگي مبتلا به لكنت شدهاند. معمولاً هيچكس بعد از ۱۲ سالگي مبتلا به لكنت نميشود، مگر اينكه دچار سانحهي مغزي جدي باشد.
احتمال ابتلا به لكنت در خانوادههايي كه پدر يا مادر سابقهي لكنت داشتهاند ۳ تا ۵ برابر بيشتر از خانوادههايي است كه مشكلي در آنها وجود ندارد. در بين بزرگسالان از هر هزار نفر حدود سه نفر بهشدت لكنت دارند.
عناصر مرتبط با لكنت
ارتباط لكنت با هوش
اگرچه لكنت ممكن است در بين همهي افراد (تيزهوش، هوش معمولي و حتي كندذهن) اتفاق بيافتد، ولي برحسب نتايج اكثر تحقيقات، هيچ رابطهي معنيداري بين هوش و لكنت نميتوان قايل شد.
ارتباط لكنت با جنسيت
شروع لكنت در افراد مذكر نسبت به افراد مونث سه به يك است. برخي از دلايلي كه سبب اين افزايش است:
الف. توقعات جامعه: معمولاً انتظارات جامعه و خانواده از پسرها بيشتر است و با كوچكترين علايم، نارواني پسرها همراه با سختگيري والدين ممكن است به لكنت تبديل شود.
ب. آغاز گفتار و تكامل: آغاز مراحل رشد گفتار در دخترها بهمراتب سريعتر است، بنابراين برخي خانوادهها فكر ميكنند پسرشان در مقايسه با دختران همسال خود از نظر گفتاري مشكل دارد.
ارتباط لكنت با ژنتيك
پژوهشگران به اين نتيجه رسيدهاند كه ميزان بروز لكنت در بين دوقلوهاي يكسان بيشتر از دوقلوهاي غيريكسان است و همچنين ميزان لكنت در بين دوقلوها (يكسان و غيريكسان) بهمراتب از يكقلوها بيشتر است.
ارتباط لكنت با دوزبانگي
در اين ارتباط گروهي معتقدند چنانچه كودك در سنين فراگيري و تكامل ساختار زبان مادري خودش در معرض يادگيري زبانهاي ديگر واقع شود، كنشهاي زباني او دچار اختلال شده و در نهايت ممكن است سبب لكنت شود. بر همين اساس نميتوان رابطهي صددرصد معنيداري بين اين ارتباط قايل شد؛ هر چند ظاهراً ميزان فراواني لكنت در دوزبانهها بيشتر است.
ارتباط لكنت با زبان
گروهي معتقدند موقعي كه كودك در سنين فراگيري زبان بهسر ميبرد و در حال شكلبخشي به الگوهاي زبان خود است، بيشترين نارواني را در گفتار خود نشان ميدهد. تحقيقات در زمينهي لكنت با درجهي اهميت كلمات، طولاني بودن و ميزان فراواني كاربرد نشان داده كه لكنت بيشتر در كلماتي اتفاق ميافتد كه بار اطلاعاتي مهم دارد و عدهاي هم معتقدند كه با افزايش طول لغات لكنت افزايش مييابد و در كلمات كوتاهتر لكنت كمتري ديده ميشود.
ارتباط لكنت با عوامل محيطي- اجتماعي
عوامل عمدهي محيطي كه در مشكلات كودكان شركت دارد، شامل موارد زير است:
- فشارهاي ناراحت كنندهي زماني (مسايل رواني عاطفي در بدو ورود به مدرسه)
- توقع بالاتر از توانايي كودك
- والدين نگران و حساس
- سرعت زياد گفتار خانواده
- الگوي نحوي پيچيده در گفتار خانواده
- سوالات مكرر از كودك
- تذكر دادن هنگام صحبت.
چه بايد كرد؟
اقداماتي كه والدين جهت كمك به كودك لكنتي بايد انجام دهند:
۱. با آرامش كامل به «آنچه» ميگويد گوش دهيد، نه به اينكه «چگونه» ميگويد.
۲. بگذاريد خودش حرفش را كامل كند.
۳. حداقل روزي ۵ دقيقه به صحبت آرام با او اختصاص دهيد.
۴. از تكميل صحبت بهجاي او خودداري كنيد.
۵. راههايي پيدا كنيد كه به او نشان دهيد دوستش داريد، برايش ارزش قايلايد و از بودن با او لذت ميبريد.
در نهايت اگر لكنت كودكي بيشتر از دو هفته بهطول انجاميد، برنامهي زودهنگام درماني و مشاورهاي توصيه ميشود.

 امير عليزاده - اديولوژيست
امير عليزاده - اديولوژيست
کاهش شنوایی یکی از شایعترین مشکلات مزمن سلامتی است كه در هر سن یا گروه اجتماعی ممکن است مشاهده شود. در سنین زیر ۱۸ سال از هر ۱۰۰۰ نفر ۱۷ نفر افت شنوایی دارند که با افزایش سن این میزان به ۳۱۴ نفر در ۱۰۰۰ نفر برای افراد بالاي ۶۵ سال افزایش مییابد. بهطور کلی تقریباً يك نفر از هر ۱۰ نفر مبتلا به درجات مختلف کمشنوایی هستند.
کاهش شنوایی میتواند ارثی باشد یا در اثر بیماری و ضربه، مصرف طولانیمدت بعضی از داروها (آمینوگلیکوزیدها)، عفونتهای مزمن گوش یا مواجههی طولانیمدت با صداهای صنعتی و آزارنده مانند صدای بوق ماشینها، ماشینآلات برقی، انفجار و... بهوجود بیاید.
کاهش شنوایی میتواند از یک افت شنوایی خفیف تا از دست دادن تمام شنوایی تغییر کند.
برای بسیاری از افراد کمشنوایی بهطور طبیعی و طی مراحل سالمندی رخ میدهد. کمشنوایی بهمعنای آن نیست که افراد مبتلا فقط بلندی صداها را کمتر میشنوند بلکه برخی صداها مانند ش، س، ف برای آنها بهسختی شنیده میشود. بههمین دلیل این افراد اغلب ابراز میکنند که صحبتهای دیگران را میشنوند اما متوجه مفهوم صحبتها نمیشوند.
با وجود آنکه کمشنوایی نهایتاً مشکل جسمی ایجاد نمیکند اما عوارض اجتماعی و روانی آن بسیار آزارنده است. این عوارض شامل محرومیت از ارتباط برقرار کردن با دیگران، انزوای اجتماعی، مشکلات حرفهای، افسردگی و از دست دادن عزت نفس است.
کاهش شنوایی در کودکان چنانچه درمان نشود در تکامل زبان و گفتار و کسب مهارتهای گفتاری اختلال ایجاد میکند.
مبارزه با كمشنوايي
تصور اینکه انسان نتواند چیزی بشنود تصوری دهشتناک و بسیار ترسآور است. انسان از روزگار نخستین که به احتمال ضعف شنوایی خود در مقابل بعضی از اصوات پی برد با قرار دادن دست خود بر پشت گوشش اولین تلاش موفق خود را در جمعآوری و جهتیابی اصوات انجام داد. تلاشهایی که انسان در جهت مقابله با کمبود شنوایی خود در طول قرنها انجام داده تلاشی در خور تقدیر و تحسینبرانگیز است. با مطالعهی تاریخ جوامع بشری اذعان خواهیم کرد که سرنوشت سمعکها از سرنوشت تمدن مادی و معنوی انسانها جدا نبوده و نیست... .
امروزه بهکمک پیشرفت علم الکترونیک دیگر نگرانی در مورد کمشنوایی وجود ندارد زیرا بهراحتی و با استفاده از کوچکترین سمعکها و جاسازی آنها در داخل کانال گوش میتوان افت شنوایی را پنهان کرد و مخفی نگاه داشت.
چنانچه مبتلا به کمشنوایی باشید، احتمالاً احساس میکنید تنها هستید و از زندگی لذت کافی نمیبرید. اطرافیان شما هم احتمالاً از وضعیت شما رنج میبرند. بهتر است بدانید که 90 درصد افراد نظیر شما میتوانند تنها با داشتن سمعک مشکلات خود را کاملاً برطرف کنند.
ادیولوژیست (متخصص شنوایی و سمعک) برای انتخاب نوع سمعک، میزان افت شنوایی یا نوع فعالیت شغلی شما در خانه و محل کار، محدودیتهای جسمی و جنبههای Cosmetic (زیباییشناسی) آن را مد نظر قرار میدهد. برای بسیاری از بیماران قیمت سمعک یکی از مهمترین عوامل در انتخاب نوع آن است.
شما بهکمک ادیولوژیست خود میتوانید تشخیص دهید که استفاده از یک یا دو سمعک برای شما بهتر و مناسبتر است. استفاده از دو سمعک میتواند به تعادل در شنیدن جهت صداها و بهتر کردن درک شما از کلمات خصوصاً در محیطهای شلوغ و آسانترکردن تشخیص محل صدا بسیار بیشتر کمک کند.
سمعک به اشکال مختلفی در دسترس است. هر نوع با توجه به شکل، اندازه و میزان تقویت صدا، مزیتهای خاص خود را داراست. پيش از خرید هر نوع سمعک مطمئن شوید که سمعک دارای کارت ضمانت معتبر است و فروشنده میتواند شخصاً در صورت مشاهدهی هر گونه اشکالات در تنظیم اولیه (همچون بلندی یا ضعیف بودن صدای سمعک، بمی یا تیزی صدا، سوت کشیدن و آزارندگی صداهای بلند و...) در تنظیم مجدد آن در حد دلخواه شما در همان جلسه روی گوشتان به شما کمک کند.
انواع سمعك از نظر جاگذاري
در مجموع چندین نوع سمعک وجود دارد:
الف. سمعک درون گوشی يا (ITE (In the ear: بهطور کامل در گوش خارجی قرار میگیرد که کلاً در دواندازهی متفاوت ساخته میشود:
۱. سمعکهای ITC (In the canal): با توجه به اندازه و شکل کانال گوش ساخته میشوند.
۲. سمعکهای CIC (Completely in the canal): اين سمعكها اصطلاحاً نامرئی نامیده میشوند و بهمیزان بیشتری داخل کانال گوش قرار میگیرند و برای افت شنوایی ضعیف تا نسبتاً شدید کاربرد دارند.
ب. سمعک پشت گوشی BTE (Behind the ear): پشت گوش قرار میگیرد و بهوسیلهی یک رابط (تیوب) به قالب پلاستیکی که در کانال گوش خارجی قرار میگیرد وصل میشود.
انواع سمعك از نظر كاركرد
مکانیزم داخلی (کارکرد) سمعکهای مختلف حتی اگر از یک نوع باشند متفاوت است. سه نوع مدار متفاوت برای تولید سمعک مورد استفاده قرار میگیرد:
الف. آنالوگ، قابل تنظیم: ادیولوژیست امکانات مورد نیاز سمعک شما را تعیین میکند، سپس لابراتوار (کارگاه) مطابق با آن مشخصات سمعک شما را میسازد. ادیولوژیست در تعیین مشخصات مدار تغییرات بعدی مدار را هم مدنظر قرار میدهد.
این نوع از مدار معمولاً کمترین قیمت را دارد.
ب. آنالوگ، قابل برنامهریزی: در این نوع مدار ادیولوژیست از کامپیوتر برای برنامهریزی کردن سمعک استفاده میکند. این نوع مدار قدرت پذیرش بیش از یک نوع برنامه را دارد.
این نوع مدار میتواند برای انواع سمعک مورد استفاده قرار گیرد و برحسب ادیوگرامهای گوناگون تنظیم و برنامهریزی شود. در این سمعک نحوهی تقویت سیگنال بهصورت آنالوگ و نحوهی تنظیم آن بهصورت دیجیتال است.
پ. دیجیتال: در این نوع مدار ادیولوژیست سمعک را با کمک کامپیوتر برنامهریزی کرده و کیفیت صدا را برای هر فرد بهطور جداگانه با توجه به خصوصیاتش تنظیم میکند. در سمعک دیجیتال از میکروفون (رسیور)، باتری و یک چیپ کامپیوتری استفاده میشود.
مدار دیجیتال بیشترین قابلیت انطباق برای تنظیم سمعک را برای ادیولوژیست فراهم میکند. اين نوع مدار در انواع سمعک میتواند مورد استفاده قرار گیرد و بیشترین قیمت را در بین مدارها دارد.
با سمعك زندگي كنيد
استفادهی موفق از سمعک نیاز به صرف وقت و حوصله دارد. سمعک نمیتواند شنوایی طبیعی را بازگرداند یا صداهای جانبی را بهطور کامل حذف کند. عادت کردن به سمعک یک فرآیند تدریجی است که عادت کردن به محیطها و صداهای مختلف را شامل میشود. بنابراین در روزهای نخست دریافت سمعک باید در آرامش و در ساعات محدود و خالی از استرس به آن عادت کنید.
پس از مدتی مشاهده خواهید کرد که در اکثر موارد شما نیز همانند دیگران میشنوید و نیازی به بلندتر کردن صداها یا تکرار گفتار دیگران نیست. در صورت نیاز به راهنماییهای بیشتر، با ادیولوژیست خود تماس بگیرید. او میتواند سمعک را اختصاصاً با توجه به نیازهای فردی شما تنظیم کند.

 دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
دکتر هومان هاشمیان - فوقتخصص بیماریهای عفونی کودکان، استادیار دانشگاه علوم پزشکی گیلان
تعریف
پنومونی یا ذاتالریه به التهاب و عفونت ریهها که قسمت تحتانی دستگاه تنفسی هستند، گفته میشود (تصوير ۱). علیرغم پیشرفتهای انجام شده در درمان با آنتیبیوتیکها، پنومونی هنوز یکی از مهمترین علل بروز عوارض یا مرگومیر کودکان بهويژه در کشورهای در حال توسعه است.
علت
هر چند گاهی علل غیرعفونی مثل آسپیراسیون برخی مواد (غذا و محتویات معده، جسم خارجی، هیدروکربنها مثل نفت و...) به ریه، تابش اشعه، داروها یا بیماریهای التهابی سبب پنومونی میشوند ولی معمولاً علل ایجاد آن، جرمهای عفونی شامل ویروسها، باکتریها و گاهی قارچها و انگلها هستند. این جرمها، بهخصوص ویروسها، از فرد بیمار از طریق قطرات تنفسی پخش شده در هوا پس از عطسه یا سرفه، یا از راه تماس مستقیم با بیمار (مثل دست دادن یا روبوسی) یا وسایل شخصی آلوده منتقل شده و بهصورت شایع سبب عفونت بینی و حلق میشوند. عفونت بینی و حلق به سرماخوردگی یا سایر عفونتهای دستگاه تنفسی فوقانی منجر میشود، ولي گاهی با نفوذ جرمها از سد دفاعی بدن و رسیدن به ریهها، پنومونی رخ میدهد. در این بین، ویروسها شایعترین علت عفونتهای دستگاه تنفسی در کودکان هستند. ویروسهایی که معمولاً سبب پنومونی کودکان میشوند شامل آدنوویروس، پاراآنفلوانزا، آنفلوانزا و ویروس سنسیشیال تنفسی (شایع در کودکان زیر دو سال و در فصل زمستان) هستند. از بین باکتریهای عامل پنومونی نیز میتوان به استرپتوکوک پنومونیه (پنوموکوک)، هموفیلوس آنفلونزای تیپ b و مایکوپلاسما پنومونیه اشاره كرد.
مهمترین عوامل خطرساز برای ایجاد پنومونی در کودکان عبارت است از:
- بیماریهای ریوی مثل فیبروز کیستیک یا آسم
- اختلالات آناتومیک مثل فیستول (مجرای غیرطبیعی) بین ناي و مری
- ریفلاکس (برگشت اسيد يا غذا) از معده به مری
- اختلالات سیستم عصبی یا ایمنی
- اختلالات حرکت مژکهای تنفسی
- قرار گرفتن در معرض دود سیگار.
علایم بیماری
چون در کودکان پنومونی معمولاً بهدنبال سرماخوردگی ایجاد میشود، علایمی مثل گرفتگی و آبریزش بینی، عطسه و گلودرد معمولاً در ابتدا وجود دارد. علایم تیپیک پنومونی اغلب سریع پیشرفت ميکند و شامل تنفس تند و منقطع، سرفه با یا بدون خلط (اغلب تدریجاً خلطدار میشود)، تب و لرز و حال عمومی نامساعد است. کودکان چون خلط را میخورند، میتوانند دچار استفراغ شوند.
در پنومونیهای باکتریال، علایم در کل شدیدتر است و تب بالا، بیحالی شدید، تنفس مشکل و تهوع و استفراغ مکرر بهخصوص پس از سرفهي شدید یا طولانی نیز مشاهده میشود. در موارد خیلی شدید، تند شدن تنفس (در شیرخواران بیش از ۵۰ تنفس در دقیقه، در کودکان زیر ۵ سال بیش از ۴۰ تنفس در دقیقه و بالای ۵ سال بیش از 3۰ تنفس در دقیقه)، درون کشیدگیهای قفسهي سینه (در زیر قفسهي سینه، بین دندهها یا بالای جناغ) در زمان دم و نالهي تنفسی در زمان بازدم رخ میدهد که نیازمند رسیدگی سریع به کودک است (تصوير ۲).
درد قفسه سینه به دنبال پنومونی بیعارضه به دلیل عدم وجود گیرنده (رسپتور) درد در ریهها رخ نداده ولی در صورت درگیری پلور (پردههای اطراف ریهها که رسپتور درد دارند) درد احساس میشود که بیشتر در کودکان بزرگتر به هنگام سرفه شدید یا دم عمیق مشاهده میگردد. در برخی کودکان، درد معده به علل مجاورت پنومونی تحتانی با آن یا بلع خلط رخ میدهد.
پنومونی آتیپیک ناشی از مایکوپلاسما در سن مدرسه و نوجوانان و جوانان رخ ميدهد و سیر خفیفتر ولی طولانیتری دارد. ابتدا بیماران دچار سردرد، گلودرد با یا بدون تب خفیف و گذرا (بدون علایم واضح سرماخوردگی) ميشوند و بهتدریج سرفه بیشتر و خلطدار میگردد. کودکان مبتلا به آسم نیز معمولاً تشدید علایم یا حملهي آسم را نشان میدهند.
تشخیص
در هر کودک که دچار علایم سهگانهي «تب + سرفه + صدای رال (در معاینهي ریه توسط پزشک) یا تندی تنفس» شده باشد، باید تشخیص پنومونی مدنظر باشد. تشخیص قطعی پنومونی ویروسی توسط کشت ویروسی یا بررسی آنتیژن ویروس در ترشحات حلق و بینی میسر است. تشخیص قطعی پنومونی باکتریال توسط کشت عامل مربوطه از نمونههای خون، مایع داخل پلور یا ریه برقرار میشود. کشت خلط در کودکان ارزشی ندارد و بهعلاوه در موارد پنومونی مایکوپلاسمایی میتوان از تست آگلوتیناسیون سرد استفاده کرد، هرچند که اختصاصی نيست. براي افتراق پنومونی ویروسی از پنومونی باکتریال پزشک از خصوصیات بالینی، عکس رادیوگرافی سینه و پاراکلینیک استفاده ميكند و سپس در مورد درمان صحیح تصمیم میگیرد (تصوير ۳).
عوارض
پنومونی در کودکان عوارض جدی دارد که با درمان مناسب و بهموقع میتوان از بسیاری از آنان جلوگیری كرد. عوارض شایع یا مهم پنومونی در کودکان عبارت است از:
۱. دهیدراسیون (کمبود مایعات بدن) که با علایم بیحالی یا تشنگی زیاد و بیقراری، خشکی چشم و دهان و مخاطات و چشمها، و کاهش ادرار (در شیرخوار، خوب خیس نشدن پوشک) تظاهر ميكند و اغلب نیازمند تجویز مایعات وریدی (سرم) است.
۲. اسهال و استفراغ در پنومونیهای ویروسی هم شایع است و میتواند بر احتمال بروز دهیدراسیون بیافزاید.
۳. گاهی ممکن است بهدنبال پنومونی، مایعی در اطراف ریهها یعنی بین دو لایهي پردهي اطراف ریهها (در فضای «پلور») رخ دهد که به آن «افیوژن پلور» میگویند. تجمع هوا در فضای پلور را «پنوموتوراکس» و تجمع چرکی در آن را «آمپیم» گویند که اغلب نیازمند تخلیه بهشیوهي جراحی است.
۴. انتشار عفونت بهداخل خون میتواند به عفونت خونی یا «سپسیس» منجر شود که با علایمی چون تب بالا، لرز، بدحالی شدید و تند شدن یا مشکل شدن تنفس مشخص ميشود و نیازمند بستری سریع است.
۵. آبسه در داخل ریه نیز میتواند بهدنبال پنومونی رخ دهد که اغلب به جراحی نیاز ندارد ولی درمان طولانی با آنتیبیوتیک تزریقی (برای ۶ هفته یا بیشتر) ضروری است.
درمان
در صورت شک به پنومونی باید حتماً به پزشک مراجعه کرد. علايم مشكوك شامل موارد زیر است:
- سرفهي در حال پیشرفت همراه با تب
- سرفهي همراه با بیحالی یا استفراغ
- تب و سرفه در سن زیر ۶ ماهگی
- تنفس تند یا مشکل یا همراه با نالهي تنفسی
- سرفه و رنگپریدگی یا کبودی پوست
- سرفه و تب همراه با وجود بیماری زمینهای مثل آسم یا نارسایی قلبی.
پزشک پس از معاینهي کودک و سمع ریه معمولاً رادیوگرافی سینه و آزمایش خون تجویز میكند. اگر کودک مبتلا به پنومونی باشد، در عکس ریه کدورت و/ یا مایع و چرک مشاهده میشود.
اگر عامل پنومونی ویروسی باشد، مصرف آنتیبیوتیک کمکی نميکند و توصیه نمیشود. در این موارد، کنترل تب با استامینوفن و/ یا تنشویه، استفاده از بخور آب گرم، استراحت و مصرف مایعات کافی و تغذیهي مناسب و مکفی کمک ميکند. استفاده از قطرهي کلرور سدیم یا محلول نرمال سالین براي شستوشوی بینی، در صورت گرفتگی بینی یا ترشح غلیظ یا چرکی از بینی نيز کمککننده است.
برای پنومونی باکتریال باید آنتیبیوتیک تجویز شود که نوع آن را پزشک تعیین میكند و معمولاً بهمدت ۱۰ روز مصرف میشود. تکمیل دورهي مصرف آنتیبیوتیک براي جلوگیری از ایجاد مقاومت میکروبی یا درمان ناقص و عود بیماری ضروری است. ممکن است برحسب وضعیت کودک، در چند روز اول بستری در بیمارستان ضرورت داشته باشد. در زمان بستری آنتیبیوتیکهای وریدی (از راه رگ) بهکار میرود که طبعاً اثربخشی بیشتری نیز دارد.
کودکان مبتلا به پنومونی معمولاً دچار کماشتهایی میشوند. بنابراين اگر در منزل مداوا میشوند، مصرف مایعات کافی و همچنین سوپ، آب جوجه، فرنی و... ضروری است.
مصرف داروی ضد سرفه بدون مشاوره با پزشک ممنوع است، چرا که سرفه مکانیسم دفاعی طبیعی بدن برای پاک کردن مجاری تنفسی از خلط و ترشحات ناشی از عفونت است و اصولاً داروهای ضد سرفه مفید نيستند.
کودکان مبتلا به آسم که دچار پنومونی شوند، نیاز به افزایش یا تغییر در داروهای خود دارند که مشاوره با پزشک در این موارد ضروری است.
در هنگام درمان، مراجعهي مجدد به پزشک در صورت هر گونه شواهدی از پیشرفت علایم (بدتر شدن حال عمومی، افزایش تب، بروز مشکل تنفسی یا تند شدن تنفس) یا عدم بهبودی واضح طی دو روز از شروع درمان ضروری است.
پیشگیری
پیشگیری از عفونتهای تنفسی و سرماخوردگی در کودکان مشکل است. با این وجود، اقدامات زير موثر است:
• با توجه به اینکه ویروسهای سرماخوردگی از طریق عطسه، سرفه یا تماس مستقیم با فرد بیمار (دست دادن، روبوسی و...) یا از راه تماس غیرمستقیم با وسایل آلودهي بیمار منتقل میشوند، دوری از افراد بیمار یا محیطهای شلوغ توصیه میشود. فاصلهي دستکم 5/1 متر با فرد بیمار از انتقال بیماری جلوگیری میکند. شستن مکرر دستها توسط کل افراد خانواده، گذاشتن ماسک توسط فرد بیمار، پوشاندن بینی و دهان در هنگام عطسه یا سرفه با دستمال کاغذی و دفع بهداشتی آن در سطل زبالهي درپوشدار همگی در کاهش انتقال بیماری به سایرین موثر است (تصوير ۴).
• در مورد شیرخواران با سن کمتر از ۶ ماه، دوری از افراد مبتلا به سرفه یا سرماخوردگی در پیشگیری از ابتلا به پنومونی با ویروس سنسیشیال یا برونشیولیت مفید است. کودکان در صورت ابتلای به عفونت تنفسی همراه با تب، باید در منزل بمانند و خارج نشوند.
• سلامتی بدن در پیشگیری از عفونت بسیار مهم است که بهمعنای خوردن غذای مناسب سن و سال، خواب کافی و ورزش منظم است.
• برخی واکسنها در پیشگیری از بعضی انواع پنومونی موثرند. واکسیناسیون علیه پنوموکوک، هموفیلوس انفلوانزای b و سیاهسرفه از همین مواردند که مورد آخر در کشور ما بهصورت معمول بهکار میرود. واکسیناسیون علیه ویروس آنفلوانزا نیز هر ساله برای کودکان ۶ ماهه تا ۵ ساله یا کودکانی که مبتلا به بیماریهاي مزمن قلبی یا ریوی هستند، توصیه میشود.
• به شیرخواران نارس (تولد قبل از ۳۷ هفتهي حاملگی در موارد یکقلویی) یا مبتلا به بیماریهای قلبی و ریوی باید توجه بیشتری کرد و آنهایی که واکسن سیاهسرفه نزده ولی در تماس با فرد مبتلا قرار گیرند، باید آنتیبیوتیک پیشگیری دریافت كنند.
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
چرا بازی برای کودکان مهم است و باید در انتخاب اسباببازی مناسب برای کودکان دقت کرد؟
بازی یک مفهوم کلیدی برای سلامتی و رشد کودک است. کودکان در بازی دربارهي جهان میآموزند و زندگی را تجربه میکنند. طی بازی آنها نقشهایی را تمرین میکنند که بعداً در زندگی آینده ایفا خواهند کرد.
بهخاطر اهمیت فوقالعادهي بازی در رشد کودک، اسباببازی نیز اهمیت و جایگاه ویژهای دارد و باید در انتخاب مناسب آن با توجه به شرایط رشدی، تکاملی و نیازهای خاص هر کودک دقت کرد. اگر بازی را از دنیای کودک بگیریم، خیلی چیزها را از او گرفتهایم. در واقع:
- بازی راهی امن برای ابراز و نشان دادن احساسات است و باعث تخلیهی فشار و استرسهای عصبی- روانی کودک میشود.
- بازی به بهبود مهارتهای اجتماعی و ارتباطی کودک با سایر کودکان و بزرگسالان کمک میکند.
- بازی به شکلگیری شخصیت کودک کمک میکند.
- کودکان طی بازی خود را برای زندگی دوران بزرگسالی و پذیرفتن نقشهای آن و تمرین و ممارست این نقشها آماده میکنند.
- بازی باعث تقویت حافظهی کودک، افزایش اطلاعات و یادگیری او میشود.
- بازی باعث تقویت قدرت خلاقیت، حل مساله، استدلال و کلاً مهارتهای فکری و شناختی کودک میشود و درک و شناخت کودک را از خود، دیگران و جهان پیرامون افزایش میدهد.
- بازی باعث تقویت مهارتهای فیزیکی و حرکتی کودک و سلامت جسمی او میشود.
- بازی این شانس را افزایش میدهد که بچهها با هم صحبت و تعامل کنند و مهارتهای زبانی آنها تقویت شود.
- بازی باعث داشتن زمانهایی شاد و لذتبخش در کنار دوستان و والدین میشود.
چه نوع اسباببازی برای چه سنی مناسب است؟
اسباببازی باید با سن، مرحلهی رشدی و وضعیت شناختی کودک مناسب باشد. توصیههای زیر در مورد اکثریت کودکان است که رشد معمولی و طبیعی را سپری میکنند.
اسباببازی برای نوزادان زیر ۳ ماه:
در ماههای اول تولد، یعنی زمانی که کودک نمیتواند اشیا را بگیرد یا خود را حرکت دهد، بهترین وسایل برای بازی کودک چیزهایی است که بتواند کودک به آنها نگاه کند (البته با توجه به محدودیت بینایی باید فاصلهي آنها بین ۳۵-۲۰ سانتیمتری از چشمان کودک باشد) یا بتواند صدای آنها را بشنود. پس اشیایی که رنگهای مختلف دارند، حرکت دارند و صدا ایجاد میکنند در حالی که از نظر رعایت نکات امنیتی امن باشند برای تحریک سیستم حسی- حرکتی کودک مناسباند. موسيقي یکی از بهترین راهها برای آرام کردن نوزاد است. اسباببازیهای متحرکی که موسیقی ملایمی پخش میکنند و رنگهای مشخص و روشنی دارند و در فاصلهی مشخصی از تخت کودک آویزان شدهاند، آیینههای نشکن که در یک سمت تخت او نصب شده باشد، کتابهای نرم با عکسها و شکلهای مشخص و واضح که در کنار کودک دراز کشیده و برایش بخوانید، یک اسباببازی نرم که وقتی فشارش میدهی یا تکانش میدهی یا به مچ دست و پای کودک میبندی، صدایی تولید کند، میتواند برای کودک جالب و لذتبخش باشد.
اسباببازی برای كودكان ۶-۳ ماهه:
از آنجا که کودک در این سن همهچیز را داخل دهانش میبرد، باید مطمئن باشیم که اسباببازی از این جهت امن است. اين اسباببازیها میتواند مناسب باشد: جغجغههای کموزن و سبک که صدا ایجاد کنند تا کودک آنها را در دست بگیرد و تکان دهد یا روی صندلی یا کالسکهي او نصب شوند تا در مسافتهای طولانی با ماشین یا کالسکه کودک بتواند با ایجاد صدا یا تکان دادن آن خودش را سرگرم کند؛ حیوانات پولیشی نرم و سبک که بهعنوان یک شی انتقالی در زمان نبود مادر عمل کند و کودک آن را بغل و لمس کند؛ خواندن کتاب با صدایی موزون و غیریکنواخت همراه با حرکت دست و حالات چهره، حلقههای دندانی رنگی؛ ست گردش بیرون از منزل تا آن را در زمان گردش در پارک یا مسافرت پهن کنید و کودک در یک سطح تمیز و آشنا غلت بزند و بازی کند.
اسباببازی برای كودكان ۹-۶ ماهه:
در این سن بهتدریج حرکات کودک دقیقتر میشود و میتواند چیزهایی را از کف زمین بردارد و جمع کند. كودك شروع به خزیدن به اطراف، نشستن و غلت زدن روی شکم میکند و سعی میکند خودش را از پلهها بالا بکشد و اسباببازی مورد علاقهاش را بردارد. بهآهستگی شروع به درک مفهوم بقای شي میکند یعنی وقتی اسباببازیاش جلوی چشمش نیست، تصویری از آن در ذهن دارد و سعی میکند آن را پیدا کند و این بهمعنای آن است که شما میتوانید با او قایمباشک بازی کنید يا چیزی مثل عروسک یا خرس پشمالوی او را زیر پتو، پارچه یا پشت چیزی پنهان کنید و او آن را پیدا کند. این بازی میتواند برای او خیلی لذتبخش باشد.
این وسایل و اسباببازیها برای کودک مناسب هستند: عروسکهای نرم و حیوانات پولیشی (البته نه خیلی بزرگ و سنگین که کودک بتواند آن را با خود حمل و نقل کند)؛ توپهای سبک و نرم؛ بلوکهای چوبی یا نرم؛ کتابهای پارچهای با عکسهای بزرگ و مشخص که پس از خواندن آن را کنار کودک بگذارید، چون گاهی اوقات او کتاب را برمیدارد، ورق میزند و با تقلید از شما شروع به خواندن میکند؛ وسایل خانه مثل قاشق، فنجان، قوری و کلاً ظروف چوبی و پلاستیکی؛ اسباببازیهای متحرک که وقتی کودک شروع به خزیدن و حرکت در اطراف منزل میکند، ماشینها را دنبال خود بکشد یا هل دهد.
اسباببازی برای كودكان ۱۲-۹ ماهه:
کودک به وسایل میچسبد و با تکیه بر وسایل راه میرود و برخی نیز بهطور مستقل راه میروند، در نتیجه اسباببازیهای متحرک و کشیدنی مثل واگنهای قطار یا توپ بازی به بچه این فرصت را میدهد که مهارتهای حرکتی خود را حین راه رفتن تقویت کند.
همچنین کودک به بازیهای تعاملی علاقهمند میشود. با تلفن صحبت کنید، سپس گوشی را به او بدهید، او نیز شروع به قان و قون و سروصدا میکند یعنی اینکه با تلفن حرف میزند و بعد گوشی را به شما برمیگرداند تا بازی را ادامه دهد. در این سن بلوکهای مختلف و کتابها میتوانند برای کودک جالب باشند.
اسباببازی برای كودكان ۱۸-۱۲ ماهه:
مهارتهای حرکتی کودک بیشتر رشد کرده و میتواند با تسلط بیشتری از وسایلی چون تاب يا سرسرههای با ارتفاع کم که زمین اطراف آن نیز امن و نرم است، استفاده کند. وسایل حرکتی و کشیدنی بهصورت قطار و سهچرخه، بازی با توپ و بلوکهای مختلف تا طرحها و اشکالی را که در ذهن دارد پیاده کند، کاغذهای بزرگ طراحی و تختههای قابل شستوشو و پاک کردن برای نقاشی، وسایل آشپزخانه و کتابهای عکسدار میتواند برای کودک لحظات آموزنده و لذتبخشی خلق کند.
اسباببازی برای كودكان ۲۴-۱۸ ماهه:
در این سن کودک میخواهد استقلال و عدم وابستگی خود را نشان دهد و تاثیر خود را بر محیط امتحان کند؛ دستش را بهطرف همه چیز دراز میکند، در را باز میکند و میبندد و لامپ را روشن و خاموش میکند. در نتیجه اسباببازیهایی مثل ماشین و کامیون که در دارند يا وسایل آشپزخانه (که کودک مثلاً درِ قابلمه یا قوری را بردارد و مجدداً بگذارد یا درِ چیزی را باز کند) میتواند فرصتهای بیپایانی برای کشف و خلاقیت ایجاد کند. در این سن بچهها از بازیهای غیرساختاریافته چیزهاي زيادي میآموزند، بنابراین اسباببازیها را در اختیار و دسترس او بگذارید و او را رها کنید تا خودش بازی کند.
ست پلاستیکی چایخوری یا وسایل آشپزخانه، چرخ خرید، ماشین لباسشویی و اتوی کودکانه شانس و فرصتی برای کودک است تا از شما و رفتارهایتان تقلید کند.
آلات موسیقی مانند گیتار یا ارگ اسباببازی (تا کودک صدایی تولید کند)، کاغذها و تختههای قابل پاک کردن یا دیوار قابل شستوشو (تا کودک نقش خودش را روی کف زمین، دیوارها و وسایل بسازد و لذت ببرد) براي اين سن مناسب است. میتوان در منزل فضایی برای این کار اختصاص داد تا مشکلی از جهت کثیف کردن نداشته باشد.
خلاقیت کودک را تقویت کنید. رنگ و برس را دست او بدهید. میتوانید به او پیشنهادهايی بدهید (یه آسمون بکش...). زمانی که میبینید هوا خوب است و شرایط مهیاست، میتوانید وسایل او را به بیرون و طبیعت ببرید و ببینید چگونه فرایند خلاقیت او تقویت میشود.
بازیهای تقلیدی در این سن شروع میشود. برای بازی بچهها نیاز است بعضی چیزها شبیه واقعیت باشد. بنابراین خریدن بشقاب، کاسه، فنجان، قوری و غذاهای پلاستیکی با یک میز کوچک ناهارخوری که بتواند کودک از میهمانانش با شام و چای پذیرای کند، میتواند موقعیت بینظیری را که تقلید از کارهای بزرگترهاست فراهم آورد.
اسباببازی برای كودكان ۳۶-۳۰ ماهه:
در این سن کودک میتواند با مهارت راه برود، بدود، بپرد، بالانس بزند يا روی یک پا لیلی کند. یعنی این زمانی است که شما میتوانید به او اجازه دهید با لوازم ورزشی بازی کند. تاببازی، توپهای پلاستیکی و وسایل بسکتبال، بازیهای مناسبی برای این گروه سنی هستند.
هر قدر کودک بزرگتر میشود، بازیهای تقلیدی و تخیلی او بیشتر میشود، در نتیجه باید وسایل و اسباببازیهایی پیرامون او باشد که بتواند بازیهای تقلیدی را انجام دهد مثلاً یک جعبه که بهجای واگن قطار يا یک حلقه یا بشقاب پلاستیکی که بهجای فرمان ماشین استفاده میشود و وسایل آشپزخانه و پذیرایی یا وسایل مکانیکی و مشاغل مختلف (مثل ست پزشکی) میتواند فرصتهای بینظیری برای تقلید از کار بزرگترها فراهم آورد.
پازلهایی با اندازههای بزرگ و ساده که عکسهایش بهراحتی قابل تشخیص باشد يا بلوکهای ساختمانسازی هم هماهنگی دیداری- حرکتی کودک را زیاد میکند و هم مهارت حل مساله و قدرت خلاقیت کودک را تقویت میکند. کارتهای بازی حافظه هم که مثلاً کودک کارتهایی با شکلهای مشابه را یکجا جمع کند، به قدرت حافظهی کودک کمک میکند.
همچنین کودک باید وسایل و امکانات کافی برای خلق هنرش داشته باشد. استفاده از کاغذهای طراحی، رنگهای مایع، شن و ماسه، گل بازی و رنگهای انگشتی برای او جالب و آموزنده است.
در این سن رشد کلامی کودک قویتر شده است، پس کتابها میتوانند برای او جایگاه ویژهتری داشته باشند. بنابراین مهم است که اطراف او را با کتابهای مناسب پر کنیم.
نکات امنیتی در مورد اسباببازیها
۱. اسباببازی باید متناسب با سطح تکاملی کودک باشد. یکسری از اسباببازیها برچسبی دارند که سن کودک روی آن نوشته شده است. ولی زمانی که اسباببازی متناسب با سن کودک انتخاب میکنیم، باید راجع به توانایی فرزندمان و سطح رشدی او واقعگرا باشیم. مثلا اسباببازیهای شلیکی مثل تفنگ بههیچوجه برای بچههای زیر ۴ سال و حتی بعضی از بچههای زیر ۶ سال مناسب نیستند. یا اگر بچهی ۳ ساله شما هنوز هر چیزی را داخل دهانش میگذارد، باید از وسایل و اسباببازیهایی که قطعات ریز جداشدنی دارند اجتناب کنید.
۲. برای بچهی زیر 3 سال قطعات اسباببازی باید بزرگتر از دهان کودک باشد تا کودک آن را در دهانش نگذارد و خفه نشود.
۳. اسباببازی خیلی سنگین که اگر روی بچه بیافتد برایش خطرناک باشد، مناسب نیست.
۴. دنبال اسباببازیهایی باشید که خوب در هم جفت و جور شوند و به هم بچسبند. مثلاً عروسکها و حیواناتی که چشمها، دهان، بینی، اندامها، دکمه و مهرهي جداشدنی دارند و احتمال دارد کودک آن را بکند و داخل دهانش بگذارد، خطرناک است.
۵. کودک باید از نظر فیزیکی آمادهي استفاده از اسباببازی خاصی باشد. مثلاً دوچرخهای که متناسب با سنین بالاتر است و برای خواهر و برادر بزرگتر گرفته شده است، حالا سال بعد برای بچهی کوچکتر استفاده میشود، در حالی که او هنوز مهارت فیزیکی لازم را برای استفاده از این وسیله ندارد.
۶. اسباببازی باید در وضعیت مناسبی باشد. اسباببازیهایی که از خواهر و برادرهای بزرگتر باقی مانده یا از حراجی خرید شده است، باید از نظر صحیح و سالم بودن، محکم بودن چشمها، دکمهها و قطعات چک شود.
۷. در صورت بلند بودن سیم یا نخ اسباببازی احتمال آنکه کودک آن را دور گردنش بپیچد و خفه شود هست. مثل سیم ضبط صوت، ارگ، میکروفون یا تلفن کودک. این وسایل باید سیمی کمتر از ۳۰ سانتیمتر داشته باشند.
۸. برخی از اسباببازیها دارای آهنرباهای کوچکی هستند که اگر بیافتد یا جدا شود و کودک یک یا چند عدد آن را ببلعد، ممکن است در دستگاه گوارش به هم بچسبند و منجر به انسداد یا سوراخ شدن یا عفونت شود. این وسایل برای بچههای زیر ۶ سال توصیه نمیشوند.
توصیههایی به والدین
- وقتی را برای بازی با کودکتان بگذارید. هر چند بهدلیل مسوولیتهای مختلف شاید نتوانید زمان زیادی را به او اختصاص دهید، ولی میتوانید در زمانهای کوتاه به بازی مورد علاقهی کودک بپردازید و به کیفیت زمانی که با او سپری میکنید توجه داشته باشید.
- برای بازی کودکان و رفتار مناسبی که طی بازی با دوستان و وسایل بازی خود دارند، ارزش قایل شوید و پاداش بدهید.
- با بچهها بازی کنید، بهخصوص در سالهای اولیهی زندگی. اگر والدین به بازی بچهها توجه کنند و درگیر آن شوند، بچهها میفهمند که بازی آنها ارزشمند است.
- بازی کردن با کودک به ارتباط مثبت شما با او منجر میشود و همکاری و حرفشنوی او را از دستورات شما افزایش میدهد.
- بازی فرصتی طلایی برای کودکان است. زمانی را که باید صرف بازی شود، با کلاسهای آموزشی زودهنگام تلف نکنید.
- انتخاب اسباببازی باید متناسب با جنسیت کودک باشد. مثلاً خریدن عروسک و وسایل آشپزخانه برای پسربچهها مناسب نیست، چون او باید متناسب با جنسیتش رشد کند و بزرگ شود و ما میخواهیم در آینده او یک پدر خوب باشد نه یک مادر. حتی اگر ببینیم یک پسربچه به اسباببازیهای دخترانه، بازی با دختران یا پوشیدن لباسهای دخترانه علاقه نشان میدهد، باید در وضعیت او دقت و توجه بیشتری کنیم. برای یک دختربچهی 3 ساله عروسک میخریم و با این کار او را بهطرف پذیرفتن نقشهای متناسب با جنسیتش راهنمایی میکنیم. او در بازی با عروسک خود رفتار بزرگترها را تقلید میکند، از عروسکش مراقبت میکند، به او غذا میدهد، او را میخواباند و برای جلوگیری از سرما نخوردن او رویش پتو میاندازد و در واقع بهنوعی نقش یک مادر را تجربه میکند؛ نقشی که او قرار است در آینده در زندگی ایفا کند.
- اسباببازی باید متناسب با سن و مرحلهی رشدی کودک باشد. با اینهمه تنوعی که در اسباببازی کودکان وجود دارد، گاه انتخاب اسباببازی متناسب با سن و شرایط رشدی کودک یک دغدغه برای والدین است و آنها دوست دارند اسباببازیهایی برای کودک خود انتخاب کنند که برای او ضرر نداشته باشد، باعث تقویت مهارتهای حسی- حرکتی کودک، حافظه و یادگیری او و رشد مهارتهای اجتماعی و ارتباطی او شود و عادات و رفتارهای نامناسب و منفی چون خشونت و پرخاشگری را در کودک تقویت نکند.
- وسایل بازی کودک باید هم برای خودش و هم برای دیگران بیخطر بوده و نیز محل بازی کودک باید امن باشد.
- برای خیلی از بازیها نیازی به اسباببازی یا حداقل اسباببازی گران نیست و در واقع کودک بدون هیچ وسیلهای میتواند یک بازی خلاق و لذتبخش داشته باشد؛ بهخصوص اگر این بازی همراه با والدین یا همگروههای کودک باشد مثل بازیهاي قایمباشک، گرگم بههوا، خاله بازی، توپ بازی و... .

 دكتر علي محمد اصغري - متخصص گوش، حلق، بيني و جراحي سر و گردن، فوق تخصص جراحي گوش و قاعدهي جمجمه
دكتر علي محمد اصغري - متخصص گوش، حلق، بيني و جراحي سر و گردن، فوق تخصص جراحي گوش و قاعدهي جمجمه
سالانه بيش از دو ميليون نفر بهدليل احساس گيجي يا سرگيجه به پزشك مراجعه ميكنند و تعداد نامعلومي از بيماري حركت رنج ميبرند كه شايعترين بيماري مربوط به مسافرت است.
احساس گيجي (Dizziness) چيست؟
بعضي بيماران عدم تعادل را بهصورت احساس گيجي، سبكي سر، عدم ثبات يا ناپايداري بيان ميكنند. اين احساس عدم تعادل بدون چرخش يا دوران گاهي بهدليل مشكل گوش داخلي است.
سرگيجه (Vertigo) چيست؟
بعضي از افراد در ابراز مشكل تعادل خود ميگويند كه خودشان يا اشياي اطرافشان در حال چرخش يا دوران هستند. سرگيجه اغلب ناشي از مشكل گوش داخلي است.
بيماري حركت و بيماري دريا چيست؟
بعضي بيماران هنگام سوار شدن در هواپيما، اتومبيل يا سرگرميهاي پاركها دچار تهوع و حتي استفراغ ميشوند. اين حالت «بيماري حركت» ناميده ميشود. خيلي از بيماران بيماري حركت را هنگام راندن قايق يا مسافرت با كشتي تجربه ميكنند. اين حالت را كه در واقع همان اختلال است، «بيماري دريا» مينامند.
بيماري حركت يا دريا معمولاً چندان آزارنده و نشانهي بيماري طبي جدي نيست، اما بعضي مسافران با اين بيماري بهشدت ناتوان ميشوند و تعداد اندكي حتي تا چند روز بعد از مسافرت نيز از علايم رنج ميبرند.
آناتومي تعادل
گيجي، سرگيجه و بيماري حركت همگي مربوط به حس تعادل هستند. پژوهشگران طب فضا و هوانوردي اين حس را تجسم سه بعدي مينامند، چرا كه اين حس به مغز ميگويد كه بدن در كجا و چه وضعيتي قرار دارد، به كدام سمت حركت ميكند و اينكه بدن ثابت يا در حال چرخش است.
حس تعادل توسط عملكرد متقابل و پيچيدهي قسمتهاي زير حفظ ميشود:
1. گوش داخلي (لابيرنت نيز ناميده ميشود) كه جهت حركت (مانند چرخش، حركت به جلو و عقب، پهلو به پهلو و بالا به پايين) را كنترل ميكند.
2. چشمها كه موقعيت بدن در فضا و همچنين جهت حركت را كنترل ميكنند.
3. گيرندههاي فشاري پوست مانند آنها كه در مفاصل و ستون فقرات هستند كه بيان ميكنند كدام قسمت بدن در پايين قرار دارد يا زمين را لمس ميكند.
4. گيرندههاي حسي مفاصل و عضلات كه نشان ميدهند كداميك از اجزاي بدن در حركتاند.
5. سيستم عصبي مركزي (مغز و مخچه) كه تمام اطلاعات ظريف را از سيستمهاي چهارگانهي ديگر پردازش ميكند تا از آنها يك حس هماهنگ استخراج كند.
علایم بيماري حركت و گيجي وقتي ظاهر ميشود كه سيستم عصبي مركزي پيامهاي متناقض از سيستمهاي چهارگانهي ديگر دريافت كند.
به مثالهاي زير توجه كنيد:
فرض كنيد شما در هواي توفاني در هواپيما هستيد و هواپيماي شما توسط جريان آشفتهی هوا و باد در تلاطم است. چشمهاي شما اين حركات را حس نميكند چون تمام آنچه شما ميبينيد قسمت داخلي هواپيماست. بنابراين مغز شما پيامهايي دريافت ميكند كه با يكديگر هماهنگ نيستند. بنابراين شما ممكن است «بيماري حركت» را تجربه كنيد.
تصور كنيد شما در صندلي عقب يك ماشين در حال حركت نشستهايد و كتابي را مطالعه ميكنيد. گوش داخلي و گيرندههاي پوست شما حركت را حس ميكنند، اما چشم شما تنها صفحات كتاب را ميبيند. باز هم شما ممكن است «بيماري ماشين يا حركت» را تجربه كنيد.
فرض كنيد دچار آسيب گوش داخلي در يك سمت ناشي از ضربهي سر يا عفونت شدهايد. گوش داخلي آسيب ديده و نميتواند سيگنالهاي گوش سالم را انتقال دهد. اين حالت پيامهاي متناقض در مورد حس چرخش به مغز ميدهد و ممكن است از احساس دوران، سرگيجه و تهوع رنج ببريد.
كدام مشكلات طبي باعث احساس گيجي ميشود؟
جريان خون: اگر مغز شما جريان خون كافي دريافت نكند، احساس سبكي در سر ميكنيد. تقريباً هركس اين حالت را در مورد بلند شدن سريع از حالت خوابيده تجربه كرده است. اما بعضي افراد، بهدليل جريان خون ناكافي، اين حالت سبكي سر را مكرراً يا بهصورت مزمن میکنند. اين حالت ميتواند بهدليل آرتريواسكلروز (تصلب شرايين يا سختي شريانها) ايجاد شود و اغلب در افرادي كه فشار خون بالا، مرض قند، يا سطح چربي خون (كلسترول) بالا دارند، ديده ميشود. گاهي اين حالت در بيماران با عملكرد قلبي ناكافي (نارسايي قلبي) يا كمخوني ديده ميشود.
داروهاي خاصي بهخصوص محركها (مانند نيكوتين و كافئين) جريان خون مغز را كاهش ميدهند. نمك زيادي در رژيم غذايي نيز منجر به جريان خون ناكافي ميشود. گاهي اوقات جريان خون بهدليل اسپاسم شريانها ثانويه به استرس، اضطراب و تنش مختل ميشود.
اگر گوش داخلي جريان خون كافي دريافت نكند، نوع خاصي گيجي به اسم «سرگيجه» رخ ميدهد. گوش داخلي به تغييرات جزيي جريان خون بسيار حساس است و همهی دلايل ذكر شده در بالا (در مورد جريان خون ناكافي مغز) در مورد گوش داخلي نيز صادق است.
ضربه: شكستكي كاسهی سر كه باعث آسيب گوش داخلي شود، سبب سرگيجهي شديد و ناتوان كننده همراه با تهوع و كاهش شنوايي ميشود. سرگيجه چندين هفته طول ميكشد و سپس بهتدريج بهبود مييابد چرا كه سمت سالم وظيفهي سمت مقابل را بهعهده ميگيرد.
عفونت: ويروسها (مانند عوامل سرماخوردگي يا آنفلوانزا) ميتوانند به گوش داخلي و اتصالات عصبي آن به مغز حمله كنند. اين حالت سبب سرگيجهی شديد ميشود، ولي شنوايي اغلب طبيعي ميماند. عفونتهاي باكتريايي مانند ماستوئيديت اگر به گوش داخلي گسترش يابد بهصورت كامل هم شنوايي و هم تعادل آن گوش را مختل ميكند. شدت سرگيجه و زمان بهبود شبيه شكستگيهاي جمجمه است.
آلرژي: بعضي بيماران حملات گيجي يا سرگيجه را هنگام برخورد با ذرات معلق در هوا يا غذا كه به آن حساسيت دارند (مثل گرد و غبار، كپك، گردهي گياهان، پوست حيوانات و...) تجربه ميكنند.
بيماريهاي عصبي: بعضي از بيماريهاي عصبي ميتواند عامل سرگيجه باشد، از جمله مالتيپل اسكلروزيس (MS)، سيفيليس، تومورها و... كه از دلايل ناشايع سرگيجه است، اما پزشك حين معاينهی باليني به آنها نيز توجه خواهد كرد.
پزشك براي گيجي من چه خواهد كرد؟
پزشك از شما خواهد خواست گيجي خود را توصيف كنيد؛ آيا احساس سبكي سر است يا احساس حركت؟ چه مدت و هر چند وقت يكبار گيجي شما را آزار ميدهد؟ يك حملهی گيجي چقدر طول ميكشد و آيا همراه با كاهش شنوايي، تهوع و استفراغ است؟ از شما ممكن است در مورد شرايطي كه سبب حملات گيجي ميشود سوال شود. ضروري است به سوالاتي در مورد داروهاي مصرفي، آسيبهاي سر، عفونتهاي اخير و سوالات ديگري در مورد گوش و سيستم عصبي خود پاسخ دهيد.
پزشك شما گوشها، بيني و حلق شما را معاينه خواهد كرد و تستهاي عصبي و عملكرد تعادلي انجام خواهد داد. از آنجا كه گوش داخلي هم تعادل و هم شنوايي را كنترل ميكند، اختلالات تعادل اغلب روي شنوايي نيز اثر ميگذارد و برعكس. بنابراين پزشك احتمالاً تستهاي شنوایی (اوديوگرام) را توصيه خواهد كرد. پزشك ممكن است راديوگرافي جمجمه، سيتي اسكن يا امآرآي مغز، تستهاي اختصاصي بررسي حركات چشمها بعد از تحريك گوش داخلي با آب گرم يا سرد (الكترونيستاگموگرافي) درخواست كند. دربعضي موارد تستهاي خوني يا ارزيابي قلبي ممكن است توصيه شود.
همهي بيماران نيازمند همهی تستها نيستند. قضاوت پزشك بر پايهی هر بيمار بهطور جداگانه خواهد بود. بههمين ترتيب، درماني كه توسط پزشك توصيه ميشود به تشخيص بستگي دارد.
من براي كاهش گيجي چه كار ميتوانم بكنم؟
- از تغييرات ناگهاني در وضعيت خودداري كنيد؛ بهخصوص از حالت دراز كشيده به ايستاده يا چرخيدن از يك طرف به طرف ديگر.
- از حركات شديد سر اجتناب كنيد (بهخصوص نگاه به بالا) يا حركت سريع سر (بهخصوص چرخشي).
- مصرف موادي را كه جريان خون را مختل ميكنند (مثل نيكوتين، كافئين و نمك) حذف كنيد يا كاهش دهيد.
- شرايطي را كه سرگيجهتان را تشديد ميكند (مثل استرس و اضطراب يا موادي كه به آنها حساسيت داريد) به حداقل برسانيد.
- هنگام سرگيجه از فعاليتهاي خطرناك (مثل رانندگي يا كار با وسايل خطرناك يا بالا رفتن از نردبان و...) اجتناب كنيد.
براي بيماري حركت چه ميتوانم بكنم؟
هميشه در جايي بنشينيد كه چشمانتان همان حركتي را ببيند كه بدن و گوش داخليتان احساس ميكند. مثلاً در صندلي جلويي ماشين بنشينيد و به دوردست نگاه كنيد؛ روي عرشهی كشتي برويد و افق را تماشا كنيد؛ كنار پنجرهي هواپيما بنشينيد و بيرون را نگاه كنيد. در هواپيما صندلي روي بال را انتخاب كنيد كه حركت حداقل است.
- حين مسافرت مطالعه نكنيد. اگر سابقهي بيماري حركت داريد روي صندلياي كه رو به عقب است، ننشينيد.
- به شخص ديگري كه بيماري حركت دارد نگاه نكنيد يا با او صحبت نكنيد.
- از بوهاي قوي (غليظ) و غذاي تند و روغني بلافاصله قبل و حين مسافرت اجتناب كنيد. تحقيقات پزشكي هنوز تاثير درمانهاي عوامانه (مثل نوشابههاي غيرالكلي و سونآپ يا شربت كولا با يخ) را نشان نداده است.
- يكي از داروهاي بيماري حركت را طبق توصيهی پزشكتان قبل از شروع مسافرت با خود داشته باشيد. بعضي از اين داروها بدون نسخهی پزشك فروخته ميشوند. داروهاي قويتر مثل آرامبخشها و سركوبكنندههاي سيستم عصبي نياز به نسخهی پزشك دارند. بعضي از آنها بهصورت قرص و بعضي بهصورت شياف هستند.
بهياد داشته باشيد در اغلب موارد بيماري حركت و سرگيجهي خفيف خودبهخود درمان ميشود. موارد شديد و مواردي كه بهصورت پيشرونده بدتر ميشود نياز به توجه پزشك متبحر در گوش و حلق و بيني، تعادل و سيستمهاي عصبي دارد.

 دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
دکتر روشنک کدیور - متخصص بيماريهاي كودكان و نوزادان
لطفا بفرماييد چند سال است با كودكان سروكار داريد.
من پس از اينكه در اسفند سال 72 دورهي پزشکی عمومی را تمام کردم، بلافاصله تخصص کودکان را انتخاب کردم. بنابراين از سال 76 بهعنوان متخصص کودکان و نوزادان كار ميكنم و الان هم در حال گذراندن دورهي «مراقبتهاي ويژهي نوزادان» (NICU) هستم.
زردی نوزادان چقدر شایع است؟
حدود 60 درصد نوزادهایی که بهموقع متولد میشوند و حدود 80 درصد از نوزادانی که نارس بهدنيا میآيند دچار زردی میشوند. بههمین خاطر شایعترین بیماریای که در نوزاد با آن مواجه میشویم، زردی است. البته خیلی از این زردیها فیزیولوژیک (طبيعي) و خفیف است و کار به بیمارستان نمیکشد.
چرا از زردی میترسیم؟
چون بیلیروبین (رنگدانهي زرد) روي قسمتهایی از مغز رسوب ميكند و اگر زردی بالا برود و درمان نشود، در آينده باعث عوارض عصبی در کودک ميشود.
علت زردی چیست؟
عوامل زردی زیاد است اما مهمترین آن اختلال در مسیر دفع بیلیروبین است يا زياد شدن توليد اين رنگدانه متعاقب افزايش تخريب گلبولها چه در اثر كاهش طول عمر گلبولهای قرمز (از جمله در اثر ناسازگاری گروههاي خوني يا Rh) يا چه در اثر خونريزي (مثلاً خونمردگی سر نوزاد در هنگام زايمان). بعضی از داروهاي مورد استفاده در زایمان هم ايجاد زردی ميكنند. البته اگر تغذیه با شیر مادر خیلی زود شروع شود احتمال زردی پايين میآيد.
والدین نوزاد از روی چه نشانههایی باید متوجه بشوند که نوزادشان زردی گرفته است؟
شروع زردی معمولاً از سر نوزاد است و بعد به طرف پایین میآید. بنابراین اولین جایی که زرد میشود چشم نوزاد است که از سفیدی به زردی گرایش پیدا میکند. بعد زردي به بینی و صورت میرسد و کمکم پایین میآید. وقتی زردي به صورت رسيد، غلظت بیلیروبین خون حدود 5 ميليگرم در 100 ميليليتر است، وقتي به ناف میرسد به حدود 15 میرسد و بعد كه زردي تا کف پا ادامه پیدا میکند غلظت آن به 20 ميليگرم در 100 ميليليتر میرسد.
چهطور میشود زردی را درمان کرد؟
گاهی وقتها زردی احتیاج به درمان ندارد. اينكه چقدر زردي موجب اختلالات عصبي ميشود هم دقيقاً مشخص نيست، يعني بهطور قطعی نمیتوان گفت که همهی بچهها با بیلیروبین بالای 20 دچار عوارض عصبی میشوند و اين ميزان برای هر کودکی منحصر بهفرد است. ولی یکسری از عوامل احتمال زردی را بالا میبرند مانند جنسیت. نوزادان پسر بهدلايل نامعلوم بیشتر دچار زردی میشود و عوارض زردي هم در آنان بیشتر است. در نژاد آسیایی هم زردی بیشتر از اروپاییهاست. همچنين نارس بودن، وزن پایین یا عفونت نوزاد احتمال زردی را بالا میبرد و در اين موارد باید درمان را زودتر شروع کنیم. خیلی وقتها فقط زردی را پيگيري میکنیم، مثلاً وقتی که بیلیروبین کودکی 10 باشد به پدر و مادرش میگوییم که ممکن است کمکم پایین بیاید. معمولاً زردیهای فیزیولوژیک از روز پنجم شروع به پایین آمدن میکند. ولی این را هم بايد در نظر داشت که اگر یک بار مراجعه کردند و زردی نوزاد 10 بود، فکر نکنند کودکشان قطعاً نياز به درمان ندارد، بلكه بايد پیگیری را ادامه بدهند.
اولین اقدام در این وضعیت چیست؟
اگر زردي بهتدريج زياد شود، اولین اقدام فوتوتراپی (درمان با نور) است. يعني کودک را حتماً در بیمارستان زیر نور فلورسنت بستری میكنيم. اگر اين كار جواب نداد و زردي بيشتر شد، درمان دارويي را شروع ميكنيم و اگر باز هم زردي شديدتر شد و دیدیم که به مرز عوارض عصبي نزدیک میشود، بايد تعویض خون كرد.
چه اقداماتی را به مادر توصیه می کنید که در شروع زردي در منزل انجام دهد؟
این خیلی سوال خوبی است. من موردی داشتهام که نوزاد را در یک جعبه و بالای سرش مهتابی گذاشته بودند. مادرها باید بدانند که این کارها هیچ تاثیری ندارد و توصیهی ما به مادران عزیز این است که از دادن آب و آب قند به کودکشان خودداری کنند. مهمترین چیز ندادن آب و آب قند است، چرا که شکم بچه را پر میکند و جلوی خوردن شير را میگيرد و باعث بالا رفتن زردی میشود.
آیا درمانهای سنتی مثل حجامت يا دادن داروهاي گیاهی مثل شیر خشت و آرد جو و... جواب میدهد؟
در هیچ کتابی این توصیهها را ننوشتهاند و بهترين كار مراجعهي سريع به پزشك است.
تاخیر در درمان چه عوارضی در پی دارد؟
آن چیزی که ما بیشتر از همه میترسیم عارضهای به نام «کرنیکتروس» است، یعنی همان عوارض عصبیای که در پي رسوب بیلیروبین در مغز ايجاد میشود. اگر زردی خیلی بالا برود، ممکن است عوارض عصبی شدیدی برای کودک ایجاد کند و در صورت بروز کرنیکتروس حدود 80 درصد این کودکان ممکن است فوت کنند و آن بچههایی هم که زنده میمانند دچار تشنج یا نوعی فلج همراه با کری و لوچی میشوند یا دچار فلج مغزي (CP) میشوند، یعنی تبدیل به فردی میشوند که دیگر برای جامعه فایدهای ندارد. گاهی اوقات ممکن است این عوارض عصبي فقط در حد یک اختلال تعادل ظریف بروز کند که پدر و مادر یا پزشک متوجه نشوند، اما زمانی که کودک وارد مدرسه میشود، اختلالات خودش را در کارکرد درسي کودک نشان میدهد.
با توجه به پیشرفت علم پزشکی، این امکان وجود دارد که از دوران بارداری مادر بشود احتمال زردی را تشخیص داد؟
در موارد خیلی شدید که ناسازگاری خونی وجود دارد، پیش از اینکه کودک به دنیا بیاید در سونوگرافی ممكن است بعضي ناهنجاريها تشخيص داده شود.
آیا زردی پیشگیری دارد و به تغذیهي مادر در دوران بارداری مربوط است؟
نه؛ بههیچ وجه. مگر اینکه بچهای دچار فاویسم باشد و مادر در معرض بعضي عوامل اکسیدان مانند باقالی یا برخي داروها قرار بگيرد كه از شیر عبور کنند و باعث تخريب گلبولهاي قرمز جنين شوند.
آیا غير از خونگيري، روش ديگري هم برای تشخیص ميزان زردی وجود دارد؟
بله؛ در حال حاضر دستگاه اندازهگيري بیلیروبین از طریق پوست به بازار آمده است و با اين روش دیگر مادر و پدرها از خونگیری کودکشان نمیترسند. اين دستگاه شبیه دماسنج است و آن را روی پیشانی کودک میگذارند و درجهی زردی را مشخص میکند، ولی تفاوت انواع زردی (بيليروبين مستقیم يا غیرمستقیم) را مشخص نمیکند. در 24 ساعت اول بهتر است تشخيص از طریق خونگیری باشد و در حال حاضر در استان گيلان این دستگاه فقط در بیمارستان فامیلی رشت وجود دارد.
در پايان چه توصیهاي در مورد زردي براي پدر و مادرها داريد؟
بايد در سن مناسب باردار شد و مراقبتهای دوران حاملگی را جدی گرفت. سطح آگاهی والدین خیلی موثر است. ما در بیمارستانها به والدین کودکانی که مرخص میشوند فرمی میدهیم و آنها را آگاه میکنیم که فرزندتان ممکن است دچار زردی شود و خطرناکترین دوره 24 ساعت اول تولد است. 48 ساعت بعد از ترخیص حتماً بايد به متخصص كودكان مراجعه کنند و پيش از اين مدت هم با دیدن هر گونه علایمی از زردی بايد به پزشک مراجعه کرد.
 دکتر رضا پورسيفي - دکترای ژنتيك
دکتر رضا پورسيفي - دکترای ژنتيك
تالاسمي نوعي بيماري ژنتيكي است كه در خون بيماران مبتلا به آن، تعداد زيادي از گلوبولهاي قرمز شكل اصلي خود و توانايي حمل اكسيژن را از دست ميدهند. هموگلوبين بخشي از گلوبولهاي قرمز است كه وظيفهي انتقال اكسيژن را بهعهده دارد و شامل دو پروتئين مختلف به نام آلفا و بتا است. اگر بدن توانايي توليد كافي از هر يك از اين انواع پروتئين را نداشته باشد، سلولهاي خوني بهطور كامل شكل نميگيرند و توانايي انتقال اكسيژن كافي را ندارند و نتيجه يك نوع كمخوني است كه در كودكي آغاز ميشود و تا پايان عمر ادامه خواهد داشت. هر چند تالاسمي يك اختلال منفرد نيست، اما يك گروه اختلالات از راههاي مشابه بدن انسان را درگير ميكنند. درك تفاوت بين انواع مختلف تالاسمي مهم است.
تالاسمي آلفا
افرادي كه در آنها هموگلوبين بهميزان كافي پروتئين آلفا توليد نميكند به تالاسمي آلفا مبتلا ميشوند. تالاسمي آلفا بهطور شايع در آفريقا، خاورميانه، هند، آسياي جنوبي، جنوب چين و نواحي مديترانه يافت ميشود.
تالاسمي بتا
چنانچه در ژن بتاگلوبين جهش روي دهد، هموگلوبين كافي توليد نميشود و بيماري تالاسمي بتا ايجاد ميگردد. اين بيماري در مردم نواحي مديترانه نظير يونان، ايتاليا، ايران، شبهجزيرهي عرب، آفريقا، جنوب آسيا و جنوب چين يافت ميشود. سه نوع تالاسمي بتا وجود دارد كه با توجه به آثار آنها در بدن از خفيف تا شديد تقسيم بندي ميشوند: تالاسمي مينور، تالاسمي بينابيني و تالاسمي ماژور.
• در بيماران تالاسمي مينور، كمبود پروتئين بهحدي نيست كه باعث اختلال در عملكرد هموگلوبين شود. يك فرد با اين بيماري حامل صفت ژنتيكي تالاسمي است، ولي جز يك كمخوني خفيف در برخي موارد، مشكل ديگري را تجربه نخواهد كرد. همانند تالاسمي آلفاي خفيف، پزشكان گاه سلولهاي قرمز خوني فرد مبتلا به تالاسمي بتا مينور را بهعنوان علامتي از كمخوني فقر آهن با تجويز نادرست مكمل آهن درمان ميكنند.
• در افراد تالاسمي بينابيني، كمبود پروتئين بتاگلوبين در هموگلوبين بهاندازهاي است كه منجر به كمخوني نسبتاً شديد و اختلالات قابل ملاحظهاي در سلامت فرد (مانند بدشكليهاي استخواني و بزرگي طحال) ميشود. در اين مرحله طيف وسيعي از علايم وجود دارد. تفاوت كم بين علايم تالاسمي بينابيني و فرم شديدتر (تالاسمي ماژور يا تالاسمي بزرگ) ميتواند گيجكننده باشد. بهدليل وابستگي بيمار به تزريق خون، فرد را در گروه تالاسمي ماژور قرار ميدهند. بيماران مبتلا به تالاسمي بينابيني براي بهبود كيفيت زندگي و نه براي نجات يافتن، به تزريق خون نيازمندند.
• تالاسمي ماژور شديدترين فرم تالاسمي بتا است كه كمبود شديد پروتئين بتا در هموگلوبين منجر به يك كمخوني تهديد كنندهي حيات ميشود و فرد را به انتقال خون منظم و مراقبتهاي طبي فراواني نيازمند ميسازد. انتقال خون مکرر در طول عمر منجر به تجمع بیش از حد آهن میشود که باید با تجویز داروهايي كه به دفع آهن کمک ميکنند جلوی مرگ و نارسایی ارگانها را گرفت.
پيشگيري
در حال حاضر موثرترين راه پيشگيري از بيماري تالاسمي، غربالگري اين بيماري در سطح جمعيتي و سپس بررسي مولكولي افرادي است كه در غربالگري در زمرهي افراد تحت خطر طبقهبندي شدهاند. بدين منظور در ايران برنامهي كشوري غربالگري تالاسمي توسط وزرات بهداشت در حال انجام است. انجام مشاروه و انجام آزمايشهاي پيش از تولد براي زوجين ناقل، براي پيشگيري از تولد كودك مبتلا به تالاسمي ماژور كمك ميكند تا جنينهايي كه مبتلا به تالاسمي ماژور هستند شناسايي شده و تنها جنينهاي سالم به رحم مادر منتقل شوند. در مورد ازدواجهاي خانوادگي هم بهترين راه حل آن است كه زوجيني كه با يكديگر نسبت خانوادگي دارند، پيش از ازدواج به مشاور ژنتيك مراجعه كنند تا پس از رسم شجرهنامه و شرححال دقيق مشخص شود كه احتمال خطر به چه ميزان است.
در مواردي كه پس از انجام آزمايشهاي غربالگري، جنين مبتلا به تالاسمي ماژور تشخيص داده شود، والدين ميتوانند حداكثر تا هفتهي ۱۴ بارداري با ارايهي نتايج آزمايش به پزشكي قانوني، براي ختم بارداري به زايشگاه معرفي شوند. در غير اين صورت، بايد خود را براي مقابله با مشكلات داشتن يك فرزند مبتلا به تالاسمي ماژور آماده سازند.
مشاورهي ژنتيك
مشاورهي ژنتيك در افرادي توصيه ميشود كه در غربالگري در زمرهي افراد تحت خطر طبقهبندي شدهاند يا افرادي كه داراي بستگان نزديك مبتلا به تالاسمي هستند. احتمال تكرار اين بيماري در فرزندان بعدي يك زوج داراي فرزند مبتلا ۲۵ درصد است كه در صورت تعيين جهش در فرزند مبتلا و تاييد ناقل بودن والدين، ميتوان با تشخيص پيش از تولد طي دوران بارداري از وضعيت ابتلا يا عدم ابتلاي جنين اطمينان حاصل كرد. در حال حاضر مشاورهي ژنتيك براي زوجهاي مبتلا به تالاسمي مينور در موسسهي مهر انجام ميشود.
چه خدماتي براي تشخيص تالاسمي و پيشگيري از آن ميتوان انجام داد؟
• مشاورهي ژنتيك پيش از ازدواج: براي زوجهاي جواني كه قصد ازدواج دارند و مينور بودنشان محرز است، مشاورهي ژنتيك شامل بررسي سابقهي بيماري در بين خانوادهي دو فرد و احتمال تولد نوزاد ماژور در آينده خواهد بود.
• مشاورهي ژنتيك پيش از بارداري: چنانچه زوجي كه هر دو مينور هستند، قصد بچهدار شدن داشته باشند، در مشاورهي ژنتيك درصد خويشاوندي دو فرد، احتمال تولد نوزاد ماژور و مشكلات مربوط به آن بررسي خواهد شد، بدين منظور كه زوج مزبور از خطر تولد نوزاد ماژور آگاه شوند و اقدامات لازم براي آزمايشهاي مربوطه و غربالگري را انجام دهند. به اين زوجها گفته خواهد شد كه در صورت تعيين ژنوتايپ جنين در آزمايش «تشخيص پيش از تولد» (PGD)، ميتوان جنينهاي سالم را شناسايي و براي انتقال به رحم مادر انتخاب كرد. در اين روش، لقاح زير ميكروسكوپ انجام ميشود (ميكرواينجكشن) و پس از گذشت سه روز و طي كردن مراحل رشد و تكثير جنينها در آزمايشگاه، در روز سوم يك سلول بلاستومر از جنين هشت سلولي بهمثابه مشتي از خروار گرفته و آزمايشهاي ژنتيك روي آن تكسلول انجام ميگيرد و نتيجهي بهدست آمده به كل جنين تعميم داده ميشود. بدين ترتيب با شناسايي جنينهاي سالم، از تولد نوزاد مبتلا به تالاسمي پيش از كاشته شدن در ديواره رحم پيشگيري شده و بار سنگين پرورش و نگهداري فردي بيمار از دوش خانواده و جامعه برداشته خواهد شد.
• مشاورهي ژنتيك پس از تشخيص ماژور بودن فرزند اول يا پس از سقط جنين: چنانچه در خانوادهاي سابقهي تولد فرزندي مبتلا به تلاسمي ماژور وجود داشته باشد، همانطور كه در حالت قبلي توضيح داده شد، اقدام ميشود؛ با اين تفاوت كه اين زوج خودشان مشكلات نگهداري بيمار تالاسمي ماژور را درك كردهاند.
شمايي از مراحل آزمايش PGD
۱. نمونهبرداري از جنين:
۲. تكثير ژن سازندهي هموگلوبين با دستگاه PCR:
۳. الكتروفورز محصولات روي ژل:
بهاميد روزي كه همهي خانوادهها فرزندان سالمي داشته باشند.
 دكتر كاوه ماهوتي - متخصص بيهوشي و مراقبتهاي ويژه
دكتر كاوه ماهوتي - متخصص بيهوشي و مراقبتهاي ويژه
امروزه، سزارين يكي از رايجترين اعمال جراحي در دنيا و بهخصوص در ايران است و روش بيهوشي بهكار رفته براي آن از دغدغههاي بسياري از زنان باردار بوده و از مواردي است كه پيوسته متخصص بيهوشي و زنان در مواجهه با بيماران با آن روبهرو ميشوند.
بيهوشي كامل بهتر است يا بيحسي نخاعي؟
از ساليان پيش تاكنون انجام بيحسي نخاعي (اسپاينال يا كمري) براي سزارين بيشتر از بيهوشي عمومي مورد استقبال متخصصين بيهوشي در سراسر دنيا قرار گرفته و مهمترين دلايل آن عبارت است از:
- كاهش خطر برگشت (آسپيراسيون) ترشحات گوارشي بيمار بهداخل ريهها
- جلوگيري از نارسايي تنفسي نوزاد (كه بهدنبال بيهوشي عمومي اتفاق ميافتد)
- خطر لولهگذاري تنفسي مشکل در خانمهاي باردار بهعلت تورم گلو و حنجره در بيهوشي كامل
- سهولت و اطمينان بيشتر از درستي روش بهكار رفته.
بسياري از خانمهاي باردار، از تزريق در ناحيهي كمر و احتمال كمردرد پس از آن و از سوي ديگر از بيدار بودن حين جراحي ميترسند.
امروزه بهعلت وجود لوازم و روشهاي بهكار رفته و مجرب بودن متخصصين بيهوشي در انجام بيحسي نخاعي، از عوارض آن كاسته شده است. در عينحال براي كاهش اضطراب مادر پس از خروج نوزاد از رحم از داروهاي آرامبخش و خوابآور استفاده ميشود.
عوارض بيحسي نخاعي
- افت فشار خون و كاهش تعداد ضربان قلب، با تزريق سرمها و داروهاي وريدي مانند آتروپين و افدرين جبران ميشود.
- سردرد پس از بيحسي نخاعي، معمولاً در ناحيهي پيشاني يا پسسري است كه با نشستن و ايستادن شديدتر ميشود و گاه با دوبيني همراه است. اين سردرد معمولاً با استراحت نسبي و مصرف مايعات فراوان وريدي يا خوراكي و مصرف مسكنهاي ساده و كافئين (قهوه) بهبود مييابد. در موارد بسيار شديد و طولاني، متخصصين بيهوشي از شيوههاي ديگر نيز براي بهبود آن استفاده ميكنند.
- كاهش تهويهي ريوي و احساس تنگي نفس در حين جراحي، بالا رفتن سطح بيحسي نخاعي كه معمولاً با احساس تنگي نفس و كاهش تهويهي ريهها و گاهي كاهش هوشياري موقتي بيماران در حين جراحي همراه است، معمولاً بيش از يك يا چند دقيقه طول نميكشد ولي توسط متخصصين بيهوشي با استفاده از داروهاي وريدي و كمك به تنفس بيمار با روشهاي تنفس مصنوعي بهبود مييابد.
- تهوع و استفراغ حين عمل: با استفاده از داروهاي تزريقي مانند متوكلوپراميد، اوندانسترون و آتروپين كنترل ميشود.
- احتباس ادراري: بهعلت اثرات داروهاي بيحسي روي اعصاب مثانه رخ ميدهد كه زودگذر است و گاه نياز به تخليهي ادرار بيمار با استفاده از سوند ادراري دارد.
- كمردرد: برخلاف تصور بيماران كه كمردرد پس از بيحسي نخاعي را به سوزن و تزريق آمپول در ناحيه،ي كمر نسبت ميدهند، مربوط به وضعيت قرار گرفتن بيمار روي تخت و كشيدگي تاندونهاست و بههمان نسبت در بيهوشي كامل نيز ديده ميشود.
- ضايعات عصبي: امروزه بهعلت استفاده از وسايل استريل و يكبار مصرف كاملاً نادر است.
- بالا رفتن سطح بيحسي نخاعي: با تنگي نفس، افت فشار خون و گاه كاهش سطح هوشياري بيمار همراه بوده كه زودگذر است و با كمك به تهويهي تنفسي بيماران و تزريق داروهاي وريدي برطرف ميشود.
عليرغم كليهي مباحث فوق، روش بيهوشي بهكار رفته براي جراحي سزارين بستگي به عوامل متعددي مانند درخواست بيمار، اورژانسي يا غيراورژانسي بودن جراحي و وضعيت جسماني مادر و نوزاد دارد و مسلم است كه متخصصين بيهوشي با در نظر گرفتن صلاحديد بيمار مناسبترين شيوهي بيهوشي را براي سزارين خانمهاي باردار اعمال ميكنند.
 دكتر فهيمه رحيمي بشر - فوقتخصصي بيماريهاي قلب كودكان
دكتر فهيمه رحيمي بشر - فوقتخصصي بيماريهاي قلب كودكان
ابتدا تعريفي در مورد رشتهي فوقتخصصي بيماريهاي قلب كودكان ارايه ميدهيد؟
اين رشته تشخيص، درمان و پيگيري نوزادان، كودكان و نوجوانان مبتلا به بيماري قلبي را بهعهده دارد. بيماريهاي مادرزادي قلب شيوع حدود 5 تا 8 در هر هزار تولد زنده را دارد كه البته ممكن است شيوع زيادي نباشد ولي بهدليل اينكه ميتواند هم در كيفيت زندگي تاثير بگذارد و هم شايعترين علت مرگ در كودكان مبتلا به ناهنجاريهاي مادرزادي است، اهميت ويژهاي دارد. اين رشته حدوداً از 40 سال پيش وارد دانشگاهها شده و همانند ساير رشتههاي پزشكي پيشرفتهاي قابل توجهي هم در تشخيص و هم در درمان بيماري داشته است. دستگاههاي پيشرفتهاي وجود دارد كه تشخيص دقيقتر بيماريهاي مادرزادي قلب را ميسر ميكند. يك وسيلهي تشخيصي مهم «اكوكارديوگرافي» است كه با پيشرفتهايي كه حاصل شده اكنون قلب جنين را هم ميتوان اكوكارديوگرافي كرد.
تفاوت اين رشته با رشتهي قلب و عروق بزرگسالان در چيست؟
تشخيص، درمان و پيگيري بيماريهاي قلبي از بدو تولد تا 18 سالگي بهعهدهي فوقتخصص قلب كودكان و نوزادان است. بخشي از كار ما بيماريهاي مادرزادي قلب است؛ يعني بيماريهايي كه منشا آن از دوران جنيني و زمان تشكيل قلب است و اكثراً نوزاد از بدو تولد به آن مبتلاست. البته يكسري از بيماريها مادرزادي نيستند و اكتسابياند، ولي آنها هم در حيطهي كاري ما هستند.
يعني دروس دانشگاهي اين دو فرقي نميكند؟
از برخي جهات مشابه و از برخي جهات متفاوتاند. برخي از بيماريها مشترك و برخي مربوط به سن خاصي هستند. مثلاً بيماري انسداد عروق كرونر در بچهها بهندرت اتفاق ميافتد و بيماري مادرزادي قلب تشخيص داده نشده را در دوران بزرگسالي كمتر ميبينيم. بنابراين تخصص بيماريهاي قلب بزرگسالان و فوقتخصص قلب كودكان و نوزادان دو رشتهي جداگانه است.
بيماريهاي قلبي كودكان به چند گروه تقسيم ميشود؟
به دو گروه بيماريهاي مادرزادي و بيماريهاي اكتسابي. بيماريهاي قلبي اكتسابي بيماريهايي هستند كه نوزاد يا كودك پس از تولد از طريق عوامل محيطي به آنها مبتلا ميشود. بيماريهايي مثل تب رماتيسمي، كاوازاكي و برخي از بيماريهاي عفوني از جمله بيماريهايي هستند كه ميتوانند منجر به بيماري قلبي شوند.
بيماري مادرزادي هم انواع و اقسام دارد؟
بله. به دو دستهي عمده تقسيم ميشود: يك دسته بيماريهايي كه سيانوز ندارند و در ضمن شايعترند و دستهي ديگر بيماريهايي هستند كه سيانوز ايجاد ميكنند. سيانوز همان تغيير رنگ يا كبودي است كه در بستر ناخنها، لب و مخاط دهان و زبان ديده ميشود و علت آن در بيماريهاي مادرزادي قلب ناشي از كاهش اكسيژن خون در شريان آئورت است.
دستهاي كه سيانوز ندارند هم خودشان به دو دسته تقسيم ميشوند: آنهايي كه افزايش بار حجمي قلب را باعث ميشوند و آنهايي كه باعث افزايش بار فشاري قلب ميشوند. آن بيماريهايي كه باعث افزايش بار حجمي قلب ميشوند شايعتر هستند و نقص ديوارهي بين بطني شايعترين آنهاست؛ يعني شايعترين بيماري مادرزادي قلب نقص ديوارهي بين بطني (VSD) است.
اصلاً چرا بيماري مادرزادي در نوزادان بروز ميكند؟
زماني كه قلب جنين در حال تشكيل است و مراحل مختلف رشد و نمو را طي ميكند، اختلال در طي اين مراحل ميتواند منجر به بيماري قلبي نوزاد شود. بهطور مثال در مراحل اوليهي تشكيل و تكامل قلب، ديوارهاي بين بطن چپ و راست وجود ندارد و بهمرور اين ديواره تشكيل ميشود و اگر اين ديواره بهطور كامل تشكيل نگردد، منجر به نقص ديوارهي بين بطني ميشود. تشكيل دريچههاي قلب و راههاي هدايتي قلب، شريان آئورت و شريان ريوي هم در دوران جنيني كامل ميشود. برخي از عوامل محيطي مثلاً بيماريهاي مادر مانند قند بالاي مادر (ديابت) يا ابتلاي مادر به بيماري لوپوس سيستميك و برخي از داروهايي كه مادر بدون مشورت با پزشك ممكن است مصرف كند يا اختلالات ژنتيكي و كروموزومي در جنين ميتواند باعث اختلال در تكامل قلب شود و در نهايت نوزادي مبتلا به بيماري قلبي بهدنيا بيايد.
داروها از نوع خاصي هستند؟
يكسري داروها تراتوژن هستند و ميتوانند بر تكامل طبيعي قلب تاثير بگذارند، مانند برخي از داروهايي كه براي تشنج استفاده ميشوند (والپروات- سدیم، كاربامازپين) و مواد مخدر و الكل. ولي بهطور كلي علت بيماري مادرزادي قلب چندعاملي است، يعني مجموعهاي از عوامل محيطي و ژنتيكي در ايجاد بيماري مادرزادي قلب دخيلاند.
ميشود اين عوامل را تفكيك كرد؟
نه؛ بهراحتي نميشود تفكيك كرد. شيوع كلي بيماري مادرزادي قلب 8 در هر هزار تولد زنده است، اما اگر يك پدر يا مادر يا يكي از بچهها به اين بيماري مبتلا شوند، احتمال ابتلاي فرزند بعدي به 2 تا 6 درصد ميرسد. اگر دو فرزند يك خانواده دچار اين بيماري بشوند احتمال ابتلاي فرزند بعدي حدود 20 تا 30 درصد است. گاهي اوقات عوامل ژنتيكي بهتنهايي موثر هستند، مانند مواردي كه جنين اختلال كروموزمي مثل سندرم ترنر يا سندرم داون يا تريزومي 18 دارد. سندرم داون 50 درصد و سندرم ترنر 40 درصد با بيماري مادرزادي قلب همراهي دارد. ولي در بررسيها ديده شده كه درصد كمي (حدود 2 تا 4 درصد) از موارد بيماريهاي مادرزادي قلب ميتواند ناشي از علل محيطي باشد، مثل بيماريهايي كه مادر دارد يا داروهايي كه مادر مصرف ميكند.
روش تشخيص اين بيماري چهطور است؟ چه علايمي باعث مي شود مادر كودكش را پيش پزشك بياورد؟
ممكن است شيرخوار در هنگام شير خوردن دچار تعريق و تنگي نفس شود و بهطور ممتد نتواند شير بخورد. اين شيرخوار زود خسته ميشود و به خواب ميرود و چون سير نشده است مجدداً بيدار ميشود و گريه ميكند و دوباره شير ميخورد و اين سيكل چند بار تكرار ميشود. گاهي مادر متوجه تپش قلب يا تنفس سريع شيرخوار ميشود يا اگر بيماري از نوع سيانوتيك باشد متوجه كبودي ناخن و لبهاي شيرخوار ميشود. همچنين ممكن است شيرخوار وزنگيري مناسب نداشته باشد. كودك ممكن است از خستگي يا تپش قلب و تنگي نفس حين بازي شاكي باشد. معاينهي متخصص اطفال هم در بدو تولد و هم در معاينات بعدي بسيار كمك ميكند. بعضي وقتها ممكن است در ساعات اوليهي تولد، علايم نوزاد ظاهر نشود و قابل تشخيص نباشد اما بعد از چند روز يا چند هفته يا علايم بروز كند يا پزشك در معاينه به بيماري قلب مشكوك شود و براي بررسي بيشتر به فوقتخصص قلب كودكان ارجاع دهد.
در اولين مراجعه راهكار شما چيست؟
مرحلهي اول گفتوگو با والدين و كودك است؛ در مورد عوامل موثر در ايجاد بيماري و در مورد علايم بيماري و شكايت والدين و كودك سوال ميشود. مرحلهي بعد معاينه است؛ صداهاي اضافي و سوفلهاي قلبي كه شنيده ميشود كمك ميكند. در صورت لزوم مرحلهي بعد،راديوگرافي از قفسهي سينه است؛ ممكن است اندازهي قلب بزرگ باشد يا پرخوني يا كمخوني در عروق ريهها مشاهده شود. از همهي نوزادان و كودكان مشكوك به بيماري قلب بايد نوار قلب گرفته شود و در مرحلهي بعد براي اينكه با در اختيار داشتن جزييات بيشتري به تشخيص برسيم، اكوكارديوگرافي انجام ميگيرد. در برخي از موارد هم انجام آنژيوگرافي الزامي است. برحسب نوع بيماري و شدت آن، نوع درمان اعم از درمان دارويي يا مداخلات جراحي يا غيرجراحي تعيين ميشود.
بيماري مادرزادي قلب را در دوران جنيني ميتوان تشخيص داد؟
بله؛ با انجام اكوكارديوگرافي قلب جنين بين هفته18 تا 22 حاملگی ميتوان اكثر بيماريهاي مادرزادي قلب را تشخيص داد.
در دوران جنيني درمان هم ميتوان كرد؟
برخي از اختلالات ضربان قلب جنين (آريتمي) را ميتوان با تجويز داروهايي كه از جفت رد ميشود درمان كرد، ولي ساير موارد در حد مطالعات و تحقيقات است. مثلاً تحقيقاتي در زمينهي برطرف كردن تنگيهاي دريچهاي قلب با بالون در حال انجام است.
تغذيهي مادر تاثير دارد؟
يكي از عوامل خطرزا در ايجاد بيماري مادرزادي قلب، مصرف نكردن اسيد فوليك است كه توصيه ميشود حدود سه يا چهار ماه قبل از بارداري حتماً مصرف شود.
روند درمان نوزاد از دوران جنيني تا خردسالي چهقدر طول ميكشد؟
چون طيف بيماري مادرزادي قلب وسيع است، نوع درمان نيز متفاوت است. براي يكسري بيماريهاي پيچيدهي قلبي مثل جابهجايي عروق بزرگ يا عدم تشكيل دريچهي ريوي يا دريچهي آئورت و... لازم است كه بلافاصله بعد از تشخيص، درمان جراحي انجام شود، يعني ممكن است فقط درمان دارويي موثر نباشد. گاهي هم اختلالات خفيف نياز به هيچگونه درماني ندارند. ممكن است بيماري در همان دوران نوزادي بهصورت اورژانس نياز به عمل جراحي قلب داشته يا زمان جراحي قلب در بيمار ديگري در سن 2 تا 4 سالگي باشد. البته برخي از بيماريهاي مادرزادي قلب از طريق مداخلات غيرجراحي قابل درمان هستند.
شما با بيماران قلب و عروق بزرگسال هم سروكار داريد؟
گاهي بزرگسالاني كه مبتلا به بيماري مادرزادي قلب بودند ولي در دوران كودكي بيماريشان تشخيص داده نشده بود، توسط همكاران متخصص قلب بزرگسال به ما ارجاع ميشوند.
رژيم غذايي خاصي را براي كودكان بيمار توصيه ميكنيد؟
بهترين شير براي شيرخوار مبتلا بيماري مادرزادي قلب، شير مادر است. البته از شير خشك ميتوان بهصورت كمكي در كنار شير مادر استفاده كرد و معمولاً شير خشكهايي كه كمسديم يا پركالري باشد توصيه نميشود. به بيماراني كه نارسايي قلب دارند، معمولاً توصيه ميكنيم از رژيم غذايي كمنمك و پرپروتئين استفاده كنند.
در اين كودكان بيشتر چاقي رايج است يا لاغري؟
برخي از بيماريهاي مادرزادي قلب، باعث كاهش وزنگيري كودك ميشوند.
چاقي با بيماري قلبي كودك در ارتباط است؟
در مورد بيماريهاي قلبي اكتسابي، بله؛ ديده شده بچههايي كه وزن بالايي دارند، بهخصوص اگر سابقهي خانوادگي كلسترول بالا يا قند بالا داشته باشند و اگر تغذيهي نادرستي هم داشته باشند، در آزمايشهاي انجام شده قند خون يا كلسترول و تريگليسريد بالايي دارند و اينها هم مثل بزرگسالان در خطر ابتلا به بيماري كرونر هستند.
شما درمان و پيشگيري خاصي را توصيه ميكنيد؟
همانطور كه گفته شد، علت بيماريهاي مادرزادي قلب چندعاملي است. اجتناب از عوامل خطر شناخته شده بسيار مهم است. ازدواج فاميلي يكي ديگر از عوامل خطر است. ديگر اينكه اگر خانوادهاي فرزند مبتلا به بيماري مادرزادي قلب دارد، براي بارداري بعدي بهتر است مشاورهي ژنتيك بشود و توصيه ميشود حتما اكوكارديوگرافي قلب جنين انجام بدهند. چون اگر فرزند اولش يك بيماري خفيف قلبي دارد، ممكن است فرزند دوم به بيماري شديدتري مبتلا شود.
كلاً براي داشتن يك قلب سالم نياز به چه اقداماتي است؟
نوزادي كه با قلب سالم بهدنيا ميآيد ممكن است بعدها به بيماريهاي اكتسابي قلبي دچار شود. برخي از بيماريهاي غيرقلبي مانند تب رماتيسمي، كاوازاكي، تالاسمي ماژور و ... ممكن است باعث درگيري قلب شوند، ولي با درمان بهموقع آنها ميتوان از درگيري قلبي جلوگيري كرد. تغذيهي مناسب، ورزش و كنترل قند و چربي و فشار خون هم ميتواند از ابتلاي زودرس به بيماري عروق كرونر پيشگيري كند.
به افرادي كه دچار بيماري قلبي هستند، چه ورزشهايي را توصيه ميكنيد؟
بستگي به شدت بيماري دارد. مثلاً اگر كودك مبتلا به تنگي خفيف دريچه بوده يا نقص كوچكي در ديوارهي بين بطني يا دهليزي داشته باشد، محدوديت ورزش لازم نيست، اما در موارد شديدتر، ورزشهاي رقابتي را نميتوانند انجام دهند.

 دكتر بهراد ذاكري - پزشك عمومي
دكتر بهراد ذاكري - پزشك عمومي
بوتاكس چيست؟
«بوتاكس» شكل تغيير يافتهي سم باكتري كلستريديوم بوتولينوم است. اين باكتري بهطور معمول باعث مسموميت غذايي ميشود، اما با تغيير ساختمان اين سم، دارويي به نام بوتاكس بهدست آمده است كه فوايد متعدد و روزافزوني دارد. بوتاكس در واقع اسم تجاري اين داروست كه توسط شركت آلرگان آمريكا ساخته ميشود. در ساير كشورها اين دارو به اسامي ديگري توليد ميشود كه معتبرترين آنها كه در ايران موجود است، «ديسپورت» نام دارد كه ساختهي شركت ايپسن انگليس و مورد تاييد FDA (ادارهي غذا و داروي آمريكا) است.
در دههي ششم قرن بيستم اولين اقدامات براي آمادهسازي سم بوتولينيوم بهمنظور مصارف درماني آغاز گشت و در سال ۱۹۷۳ اولين بار اين دارو روي ميمون آزمايش شد. در سال ۱۹۸۰ براي اولين بار بوتاكس براي اصلاح دوبيني در انسان بهكار رفت و سپس براي درمان اسپاسم پلك استفاده شد. سرانجام در سال ۱۹۸۹ اين دارو براي اصلاح چين و چروكهاي پيشاني مورد بهرهبرداري قرار گرفت و در نهايت در سال ۲۰۰۲ موسسهي FDA كه مهمترين موسسهي نظارت بر غذا و داروست مجوز استفاده از بوتاكس براي رفع چين و چروكهاي پيشاني را صادر كرد. كاربرد بوتاكس به دو دستهي زيبايي و درماني تقسيم ميشود:
كاربردهاي زيبايي:
- رفع چين و چروكهاي حركتي
- متوقف كردن پيشرفت چروكهاي ثابت مثلاً در پيشاني، دور چشم، خط اخم، چينهاي دور لب و چينهاي چانه و گردن
- بالا بردن ابروها
- بالا بردن گوشهي لبها
- كاهش نمايش لثه هنگام خنديدن
- بالا بردن نوك بيني.
كاربردهاي درماني:
- انقباض عضلات گردن و كجي گردن ناشي از آن
- درمان اسكارهاي (جوشگاه) برجسته و گوشت اضافهي عمل اسكار هيپرتروفيك (پاسخ شديد رشد به ترميم زخم كه در مرزهاي زخم اوليه باقي ميماند)
- درمان و جلوگيري انقباض كپسولي در بيماران داراي پروتز پستان
- درمان تعريق زير بغل و كف دست و پا
علاوه بر كاربردهاي درماني ذكر شده، امروزه استفاده از بوتاكس براي درمان سردرد ميگرني نيز بهاثبات رسيده و در زمينهي بياختياري ادرار نيز در دست بررسي است كه در ادامه به آن پرداخته خواهد شد.
چند پرسش رايج
طول مدت اثر بوتاكس چقدر است؟
اين مدت در افراد مختلف متفاوت بوده و بين چند هفته تا 10 ماه (بهطور متوسط ۳ ماه) متغير است. البته بايد تذكر داد كه از زمان تزريق بوتاكس، تجزيهي دارو شروع ميشود و بنابراين بهتدريج اثر آن كاهش پيدا ميكند. به اين ترتيب منظور از مدت اثر بوتاكس فاصلهي بين زمان تزريق تا زمان ختم اثر داروست نه كاهش اثر دارو. يعني در انتهاي يك ماه اثر دارو از زمان شروع آن كمتر است و پس از دو ماه كمتر از اثر يك ماه پس از تزريق است.
بوتاكس هر چند وقت يكبار بايد تكرار شود؟
بستگي به طول مدت اثر آن دارد. به اين ترتيب كه اگر در كسي اثر آن كوتاهتر باشد، قاعدتاً تزريقات در فواصل كوتاهتر و در مواردي كه اثر دارو طولانيتر باشد، فاصلهي تزريقها طولانيتر است. بايد توجه داشت پس از مدتي بهخصوص در عضلات ظريف پيشاني تاثير دارو طولاني است.
آيا در صورتي كه مصرف بوتاكس قطع شود، عضلات صورت دچار افتادگي بيش از پيش نميشود؟
بههيچوجه؛ اين اعتقاد از اين جهت شايع است كه گاه فرد مدتي تحتتاثير بوتاكس حركت عمدهاي در محل تزريق ندارد و احساس سنگيني و كشيدگي ميكند و با تمام شدن اثر دارو، اين احساس را از دست ميدهد و ميتواند دوباره ناحيهي مورد نظر را چين دهد. عكسهايي كه قبل از تزريق گرفته ميشود بهطور مشخص براي اثبات همين مساله است.
تزريق بوتاكس را از چه سني ميتوان شروع كرد؟
بسته به علت كاربرد بوتاكس دارد. FDA كاربرد زيبايي بوتاكس را بين سنين ۱۸ تا ۶۵ سال مجاز شمرده است. بوتاكس در كودكان در درمان انقباضات عضلات نواحي مختلف از جمله كجي گردن بهكار ميرود كه در اين مورد تاييد FDA را داراست.
آيا بوتاكس عوارض عمدهاي دارد؟
بايد توجه داشت كه عوارض هيچ دارويي از جمله بوتاكس صفر نيست، اما اين دارو مورد تاييد FDA است. در عينحال تاكنون در كاربرد زيبايي بوتاكس در بزرگسالان عوارضي مثل انتشار سم به نواحي دوردست گزارش نشده است. بههرحال مطمئنترين راه براي سلامت تزريق انجام آن نزد پزشك مجرب و مورد اطمينان است تا دارو و تكنيك استاندارد استفاده شود. به اين شكل عوارض حداقل و فوايد حداكثر است. از عوارض غيرقابل اجتناب اما نادر ميتوان به آلرژي و حساسيت اشاره كرد كه سبب تورم صورت ميشود و مثل هر حساسيتي پس از مدتي از بين ميرود. اگر تزريق بوتاكس در ناحيهي نامناسب صورت گيرد، ميتواند باعث افت ابرو، پلك و دوبيني شود.
تكنيك تزريق: بوتاكس بهشكل پودر است كه در ويالهاي يك نفره، دو نفره يا سه نفره بستهبندي شده است. براي تزريق بوتاكس نيازي به بيحسي نيست. اين كار در مطب قابل انجام است و حدود 10 دقيقه بهطول ميانجامد. براي تزريق، پزشك مادهي حلال را به پودر اضافه ميكند و محلول را با سرنگ انسولين كه سرسوزن آن بسيار نازك است در چندين نقطه در قسمت مياني پيشاني و گوشههاي چشم تزريق ميكند. بهتر است بيمار از چند دقيقه قبل از تزريق كمپرس سردي روي ناحيهي مورد نظر قرار دهد تا درد ناشي از تزريق كه بسيار اندك است باز هم كاهش يابد.
پس از تزريق بيمار ميتواند صورت خود را بشويد و از مطب خارج شود. اگر قرمزي مختصري هم وجود داشته باشد، در عرض يك ساعت برطرف ميشود، بهنحوي كه ظاهراً مشخص نخواهد شد كه تزريقي انجام شده است.
مراقبتهاي پس از تزريق: تا چند ساعت از كمپرس سرد استفاده كنيد. تا ۴ ساعت پس از تزريق از دراز كشيدن خودداري كنيد. در معرض حرارت قرار نگيريد، بنابراين بهتر است تا چند ساعت از دوش گرفتن و سونا اجتناب كنيد. تا چند ساعت ماساژ دادن ناحيهي تزريق ممنوع است. اما شكلك درآوردن و اخم كردن و ابرو بالا انداختن نتيجهي بهتري را بهدنبال خواهد داشت. چند ساعت پس از تزريق، دوش گرفتن و آرايش چهره و استفاده از كرم پودر بلامانع است.
بوتاكس در چه مواردي نبايد استفاده شود؟
اگر سابقهي حساسيت به هر يك از انواع بوتاكس را داريد يا به تخممرغ حساسيت داريد، از تزريق بوتاكس خودداري كنيد. اگر در محل تزريق عفونت پوستي وجود دارد، تا بهبود عفونت تزريق را بهتاخير بياندازيد. در مبتلايان به بيماريهاي عضلاني- اسكلتي مثل مياستينيگراو و ALS نبايد بوتاكس تزريق شود. اگر باردار هستيد يا تصميم داريد در آيندهي نزديك باردار شويد، توصيه ميشود بوتاكس تزريق نكنيد (البته اينكه بوتاكس براي جنين ضرر دارد يا خير، هنوز به اثبات نرسيده است). اگر كودكتان از شير شما تغذيه ميكند، بوتاكس تزريق نكنيد، چرا كه هنوز مشخص نشده است كه آيا بوتاكس از شير عبور ميكند و براي كودك شما مضر است يا خير. توصيه ميشود افراد زير 18 سال از تزريق بوتاكس اجتناب كنند.
كرم زيبايي موسوم به بوتوليز (Botolizz): انجمن متخصصان پوست ايران در اطلاعيهاي دربارهي تبليغات گمراه كنندهي برخي شبكههاي ماهوارهاي دربارهي كرم ضد چين و چروك بوتوليز تاكيد كرده با توجه به تشابه اسمي اين كرم با آمپول بوتاكس، اشتباه بيماران يا زمينههاي سوءاستفاده و فريب بيماران را در پي دارد و استفاده از آن بههيچ عنوان توصيه نميشود.
بوتاكس و دو كاربرد غيرزيبايي
1. بوتاكس و سردرد ميگرني
طي ۲۵ سال گذشته از بوتاكس براي درمان بسياري از دردها استفاده شده كه از آن جملهاند: سردرد، درد ناشي از ديستوني گردن، فيبروميالژي، كمردرد، ميگرن، نوروپاتيهاي محيطي، نوروالژي تريژمو، دردهاي باقيماندهي پس از زونا و... . بوتاكس نهتنها مانع از ترشح استيل كولين از پايانههاي عصبي ميشود بلكه جلوي آزاد شدن نوروترانسميترهاي واسطهي درد مانند «مادهي پي» را هم ميگيرد. البته مكانيسمهاي ديگري هم براي اثر ضد درد بوتاكس شناخته شده كه ذكر همهي آنها دراينجا امكان ندارد ولي بايد دانست كه مكانيسم رفع سردرد توسط بوتاكس تنها بهخاطر شل شدن عضلات نيست.
البته نبايد اين شبهه ايجاد شود كه بوتاكس براي هر سردردي مناسب است. سردردهاي «تنشني» (فشاري)، ميگرن و سردردهاي خوشهاي اكثراً به تزريق بوتاكس جواب ميدهند. تزريق بوتاكس براي اين سردردها تكنيكهاي خاصي دارد ولي جالب آنكه بسياري افرادي كه به اين سردردها مبتلا بودهاند و براي رفع چين و چروكهاي صورت بوتاكس تزريق كردهاند هم اظهار ميدارند كه تا مدت قابل توجهي سردردشان از بين رفته است! در عمل ابتدا بايد ساير روشهاي درمان سردرد امتحان شود و اگر بينتيجه بود آنگاه ميتوان درمان با بوتاكس را مدنظر قرار داد. پس از تزريق بوتاكس به مبتلايان به سردرد، در عدهاي از بيماران پاسخ به درمان سريع (در عرض چند روز) است، ولي در برخي افراد بيشتر طول ميكشد و گاه نياز به چند نوبت تزريق دارند. مقدار بوتاكس لازم، محل تزريق، دفعات تزريق و... براي هر بيمار متفاوت است. در بسياري از موارد لازم است كه تزريق بهشكل قرينه صورت گيرد. بيمار خود بايد كانونهاي اصلي درد را مشخص كند ولي تشخيص اينكه تزريق دركدام نقطه براي رفع آن درد خاص ضروري است، برعهدهي پزشك است.
تزريق در محلهايي كه از نظر زيبايي اهميت دارند يا در عضلاتي كه عملكردهاي مهمي دارند حساستر است و نياز به دقت و تبحر بيشتري دارد. اين بيماران هم مانند كساني كه براي رفع چين و چروك صورت خود بوتاكس تزريق ميكنند، بايد دو تا سه هفته پس از تزريق براي ارزيابي مجدد مراجعه كنند. اگر نياز به تكرار دفعات تزريق باشد، اين كار بسته به نياز بيمار هر 6 تا 9 هفته يك بار صورت ميگيرد. البته بسياري از بيماران نيز بين 6 تا 8 ماه پس از تزريق اول، نياز به تزريق ندارند.
در تعداد كمي از بيماران مانند برخي از مبتلايان به «سندرم خستگي مزمن» يا «فيبروميالژي» بهتر است از اين روش درماني استفاده نشود. زيرا احتمال تشديد سردردشان (حداقل بهطور موقت) وجود دارد. تشخيص اين امر هم بهعهدهي پزشك است. تكنيك بهكار رفته براي تزريق هم در اين حالت خاص موثر است!
با توجه به اثرات و نتايج قابل توجه تزريق بوتاكس در رفع سردرد، امروزه بسياري از بيماران آن را به ساير روشهاي درماني ترجيح ميدهند.
در كاربرد جديد، پزشكان اين دارو را در گردن يا سر بيمار هر ۱۲ هفته يكبار تزريق ميكنند تا از سردردهاي آينده جلوگيري شود.
در حال حاضر براي درمان سردردهاي ميگرني، پزشكان انواع مختلفي از داروها را از مسكنهاي معمولي مثل ايبوپروفن گرفته تا داروهايي مثل كدئين تجويز ميكنند و براي برخي بيماران هم رژيم غذايي خاص يا الگوهاي زندگي بهتر را براي كاهش مصرف كافئين و كاهش استرس در آنها توصيه ميكنند.
محققان در مطالعات اخير خود دريافته بودند كه تزريق بوتاكس تاثير فوقالعادهاي در كاهش دردهاي فلج كننده و انقباضي دارد. البته اين محققان تاكيد ميكنند تاثير درماني بوتاكس به نوع سردرد بستگي دارد. محققان ميگويند اين روش بهويژه براي مبتلاياني كه به هنگام بروز اين سردردها در سر خود احساس فشار و له شدن دارند، كاربرد دارد.
2. بوتاكس و بياختياري ادراري
سازمان غذا و داروي آمريكا تزريق بوتاكس را در درمان بياختياري ادراري در افراد دچار بيماريهاي نورولوژيك مثل صدمهي طناب نخاعي و اسكلروز مولتيپل تاييد كرده است. در اين بيماران پركاري و افزايش فعاليت مثانه ديده ميشود. در حال حاضر، تدبير رايج اين حالات بهصورت استفاده از داروهايي براي آرام كردن مثانه و استفاده از سوند براي تخليهي منظم مثانه است. درمان جديد بياختياري ادراري با استفاده از تزريق بوتاكس در مثانه انجام ميشود كه به شل شدن مثانه انجاميده و سبب افزايش ظرفيت انبارسازي و كاهش بياختياري ادراري ميشود. درمان بياختياري ادرار همراه بيماريهاي نورولوژيك بسيار دشوار است، ولي استفاده از بوتاكس در اينگونه موارد، يك فرصت درماني به شمار ميرود.
تزريق بوتاكس در مثانه با استفاده از سيستوسكوپي انجام ميشود و در بسياري موارد نياز به بيهوشي عمومي دارد. در اين روش، پزشك امكان آن را دارد تا درون مثانه را ببيند.
مدت تاثير بوتاكس در بياختياري ادراري در بيماران مبتلا به بيشفعالي مثانه مرتبط با بيماري نورولوژيك تا ۱۰ ماه تخمين زده ميشود. طي دو بررسي باليني شامل ۶۹۱ بيمار، كارآيي بوتاكس در درمان اين نوع بياختياري بهاثبات رسيده است. بيماران شركت كننده در اين بررسيها بهعلت صدمهي طناب نخاعي يا اسكلروز مولتيپل دچار بياختياري ادراري بودند. نتايج هر دو بررسي در تعداد موارد هفتگي بياختياري در گروه بوتاكس (در مقايسه با دارونما) كاهش قابل توجه آماري نشان داد.
 دکتر عباس درجانی - متخصص پوست و مو، استادیار دانشگاه
دکتر عباس درجانی - متخصص پوست و مو، استادیار دانشگاه
بیماری تبخال یک عفونت ویروسی شایع و مسری پوست و مخاط است که با وجود دانههای آبدار همراه با خارش و سوزش مشخص میشود. اگرچه تبخال بهطور معمول در بزرگسالان و در اطراف لبها دیده میشود، ولی ممکن است در سنین کودکی و در نواحی دیگر بدن نیز دیده شود که در این نوشته جنبههای مختلف آن مورد بحث قرار میگیرد.
عامل تبخال چیست؟
عامل تبخال نوعی ویروس است که «ویروس تبخال انسانی» (HSV) نامیده میشود. این ویروس بر دو نوع است: یکی ویروس نوع یک (HSV1) که عامل اصلی تبخال دهان و اطراف لبهاست و دومی ویروس تبخال نوع دو (HSV2) که مسوول اصلی تبخال ناحیهي تناسلی است.
ویروس تبخال چگونه انتقال مییابد؟
این ویروس به سه طریق از فرد بیمار به فرد سالم منتقل میشود:
۱. تماس مستقیم با دانههای آبدار بیماری مثل بوسیدن یا تماس دست
۲. انتقال قطرات تنفسی آلوده
۳. تماس با ترشحات آلوده مثل بزاق بیمار.
وقتی ویروس نوع یک وارد بدن انسان شد، دو نوع عفونت ایجاد میکند که اولی عفونت اولیه نام دارد و معمولاً در بچهها و در داخل دهان رخ میدهد. بعد از بهبودی این عفونت که معمولاً ۲ تا ۳ هفته طول میکشد، ویروس از بین نمیرود بلکه در داخل عقدههای عصبی بدن بهحالت خفته و خاموش به حیات خود ادامه میدهد تا اینکه سالها بعد بهطور خودبهخودی یا در اثر عوامل محرک دوباره فعال ميشود و از طریق رشتههای عصبی خود را به پوست میرساند و ایجاد عفونت ثانویه یا راجعه میکند که معمولاً در اطراف لبها دیده میشود و همین حالت است که بهوفور دیده میشود. ویروس تبخال نوع ۲ نیز دو نوع عفونت اولیه و راجعه ایجاد میکند با این تفاوت که معمولاً بعد از بلوغ و در ناحیهي تناسلی دیده میشود.
علایم و نشانههای عفونت اولیه با ویروس تبخال نوع یک كدام است؟
۱. این بیماری معمولاً در بچههای ۱ تا ۵ سال دیده میشود.
۲. دورهي نهفتهي بیماری یعنی فاصلهي بین ورود ویروس بهداخل بدن تا شروع علایم بیماری ۳ تا ۵ روز است. بعد از این مدت تب، ضعف عمومی، بیقراری، درد دهان و گلو شروع میشود. اگرچه در بعضی از کودکان ممکن است بیماری بدون علامت باشد.
۳. در معاینهي دهان مخاط لثهها، زبان و قسمتهای دیگر قرمز و متورم است و دانههای آبدار کوچک روی زبان، حلق، سقف دهان و سایر نواحی دهان دیده میشود. این دانههای آبدار سریعاً تبدیل به زخمهای سطحی دردناک میشود که از یک غشاي سفید متمایل به زرد پوشیده میگردد.
۴. بهعلت دردناک بودن ضایعات دهانی، کودک دچار اختلال در نوشیدن و خوردن ميگردد و تنفسی او بدبو میشود. آبریزش از دهان نیز یکی از علایم شایع بیماری است.
۵. غدد لنفاوی زیر چانهها و گردن بزرگ و دردناک میشود.
۶. تب بیمار در طی ۳ تا ۵ روز فروکش ميکند و بیماری معمولاً طی ۲ تا ۳ هفته بهبود مییابد.
علایم و نشانههای عفونت راجعه با ویروس تبخال نوع دو كدام است؟
۱. همانطوری که گفته شد، این نوع تبخال عمدتاً در اطراف دهان و لبها دیده ميشود و نسبتاً شایع است. این نوع تبخال ممکن است بهطور خودبهخودی یا در اثر عوامل محرک مانند ضربه (اعمال دندانپزشکی)، فشارهای روحی- روانی، بیماریهای تبدار (مثل سرماخوردگی، ذاتالریه)، تماس با نور آفتاب، حاملگی و یا قاعدگی بروز كند.
۲. برخلاف عفونت اولیه، در این حالت علایم عمومی مثل تب و ضعف عمومی خفیف است یا اصلاً وجود ندارد.
۳. حدود چند ساعت قبل از بروز جوشهای پوستی یک حالت خارش، سوزش و گزگز شدن در اطراف لبها ظاهر میشود و بعد از آن تعدادی جوش قرمز یا دانههای حاوی مایع روشن (وزیکول) در اطراف لبها ظاهر میگردد که بهتدریج چرکی ميشود و بعد از پاره شدن دلمه میبندد. گاه دانههای آبدار و زخمهای کوچک در داخل دهان نیز دیده میشود.
۴. درد، سوزش و خارش محل گرفتاری از علایم شایع بیماری است که شدت آنها در افراد مختلف متفاوت است.
۵. زخمهای پوستی معمولاً طی ۷ تا ۱۰ روز بدون باقی گذاشتن جوشگاه بهبودی مییابد ولی در صورت دستکاری یا عفونت ثانویه با میکروبها، ممکن است جوشگاه دایمی باقی بماند.
آیا تبخال نوع یک غیر از دهان و اطراف لبها در نواحی دیگر بدن هم دیده میشود؟
بله؛ برحسب نوع و محل تماس، بیماری تبخال علاوه بر دهان و اطراف لبها ممکن است در قسمتهای مختلف بدن دیده شود از جمله:
- گرفتاری چشمها که ممکن است در اثر تماس با دستها یا اشیاي آلوده (مثل حوله) ایجاد شود. در این حالت پلکها متورم، ملتحمه قرمز یا ترشحات چرکی است. کدورت و زخمی شدن قرنیهي چشم یکی از عوارض خطرناک این حالت است که گاه منجر به کوری میشود.
- گرفتاری نوک انگشتان دست که به «عقربک تبخالی» موسوم است. این حالت اگرچه بیشتر در دندانپزشکان و کارکنان بهداشتی- درمانی دیده میشود، ولی گاه در بچهها و افراد معمولی در اثر تماس دست با زخمهای دهانی ایجاد میگردد.
- گرفتاری نوک پستان مادران شیرده در اثر تماس با دهان آلودهي شیرخوار
- گرفتاری صورت یا گوش در افراد کشتیگیر
- و بالاخره گرفتاری هر قسمتی از پوست که با ویروس تماس داشته باشد.
مهمترین عوارض تبخال نوع یک كدام است؟
در افرادی که وضعیت دفاعی و ایمنی بدن آنها سالم است، تبخال یک بیماری بیخطر و خودبهخود بهبود یابنده است که معمولاً در عرض چند روز تا چند هفته بهبود مییابد. ولی در افرادی که بههر علتی دچار ضعف ایمنی بدن هستند، تبخال میتواند تبدیل به یک بیماری منتشر پوستی شود و حتی احشاي داخلی مثل مغز، کبد و ریه را گرفتار سازد و گاه منجر به مرگ بیمار شود.
مهمترین علایم و نشانههای تبخال نوع دو كدام است؟
این بیماری، برخلاف تبخال نوع يك، معمولاً بعد از بلوغ و در ناحیهي تناسلی دیده میشود و امروزه جزو شایعترین بیماریهای آمیزشی محسوب میگردد. این بیماری نیز دارای دو مرحلهي اولیه و راجعه است که علایم و نشانههای آن عبارت است از:
۱. سوزش، درد، خارش و گزگز شدن محل ضایعات قبل و بعد از پیدایش دانههای پوستی
۲. پیدایش دانههای آبدار حاوی مایع روشن (وزیکول) روی یک زمینهي قرمزرنگ که بهسرعت تبدیل به زخمهای کوچک و دردناک میشود که باعث مراجعه اکثر بیماران به پزشک میگردد.
۳. ممکن است همراه با این ضایعات پوستی، تب، ضعف عمومی نیز دیده شود که در اکثر مواقع خفیف است.
۴. تبخال تناسلی معمولاً طی ۳ هفته بهبود مییابد، اگرچه هر چند گاهی مجدداً عود میکند.
مهمترین عوارض تبخال نوع دو كدام است؟
این نوع تبخال نیز در اکثر موارد عارضهي مهمی ندارد. نكتهي مهم بروز تبخال تناسلی در دوران حاملگی خصوصآ در موقع زایمان است که میتواند منجر به آلودگی نوزاد شود. از آنجایی که سیستم ایمنی و دفاعی بدن نوزاد هنوز کامل نیست، ویروس تبخال ممکن است منجر به آسیبهای جدی و حتی مرگ کودک شود. بنابراين به زنان حامله توصیه میشود که وجود زخمهای ناحیهي تناسلی را حتماً جدی بگيرند و با پزشک متخصص پوست یا متخصص زنان و مامایی مشورت كنند.
تشخیص بیماری تبخال چگونه است؟
علایم و نشانههای گفته شده در بالا سادهترین راه تشخیص بیماری است. اگرچه در بعضی از موارد از کشت ویروسی یا سایر روشهای آزمایشگاهی در جهت اثبات تشخیص بیماری استفاده میکنند.
درمان بیماری تبخال چیست؟
پزشک با توجه به سن بیمار، علایم موجود و وضعیت ایمنی بیمار از داروهای مختلفی در درمان بیماری استفاده میکند که مهمترین آنها عبارت است از:
۱. محلولهای ضد عفونی کننده و خنک کننده
۲. کرمهای ضد ویروس مثل کرم آسیکلووير
۳. مسکن و داروهای ضد خارش
۴. داروهای ضد ویروسی خوراکی یا تزریقی مثل آسیکلووير در موارد شدید و در افرادی که ضعف ایمنی دارند.
مهمترین اقدامات بهداشتی- درمانی بیماری تبخال كدام است؟
۱. تبخال یک بیماری ویروسی مسری است که در اکثر مواقع بیخطر و خودبهخود بهبود یابنده است. براي تشخیص و درمان درست با پزشک خود مشورت کنيد و از مصرف خودسرانهي داروهای مختلف خودداری نمایید.
۲. در حال حاضر پیشگیری از تبخال امکانپذیر نیست، اگرچه دوری از عوامل محرک مثل نور آفتاب، استرسهای روحی- روانی و... گاه در کاهش شیوع این بیماری موثر است.
۳. شستوشو با آب و صابون و همچنین استفاده از کمپرس سرد به تسکین درد و سوزش بیماری کمک ميکند.
۴. بهمنظور پیشگیری از عفونت میکروبی ثانویه و پیدایش جوشگاه، از دستکاری ضایعات خودداری نمایید.
۵. در صورتی که مبتلا به تبخال دهان و اطراف لبها هستید از بوسیدن دیگران خودداری نمایید. برعکس خودداری از بوسیدن افراد مبتلا و خودداری از استفادهي وسایل شخصی آنها مثل حوله و غیره از ابتلای شما به عفونت پیشگیری میکند.
۶. در تبخال دهانی در اطفال پایین آوردن تب به روشهای مختلف مثل پاشویه، تغذیه با مایعات و رژیمهای غذایی نرم مثل: سوپ بسیار کمک کننده است.
۷. در تبخال تناسلی خصوصاً در دوران حاملگی حتما با پزشک متخصص پوست یا زنان و مامایی مشورت نمایید.
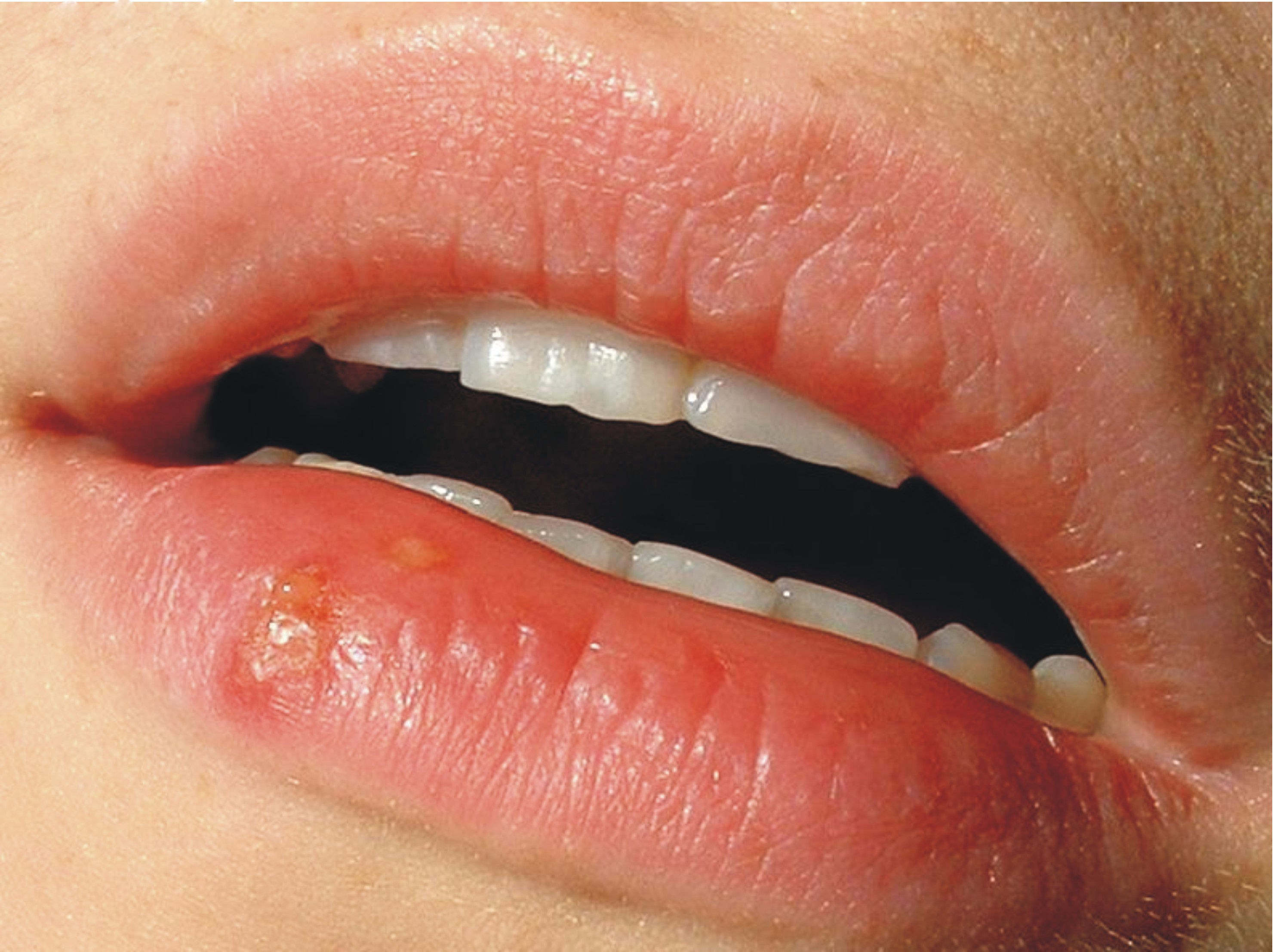
 دکتر علی طاهباز - متخصص بيماريهاي عفوني و گرمسيري
دکتر علی طاهباز - متخصص بيماريهاي عفوني و گرمسيري
لطفاً دربارهي عامل بيماري آنفلوانزا برايمان توضيح بفرماييد.
بزرگترين اپيدمي آنفلوانزا در قرن بيستم آنفلوانزاي اسپانيايي بود كه در سال 1918 بروز كرد و بين 40 تا 100 ميليون كشته برجاي گذاشت، اما عامل اين بيماري تا سال 1933 شناختهشده نبود. بيماري آنفلوانزا بهوسيلهي ويروس آنفلوانزا ايجاد ميشود. يكي از خصوصيات اين ويروس اين است كه هر سال نسبت به سال قبل تغييراتي ميكند و چون افراد جامعه نسبت به ويروس جديد از ايمني مناسبي برخوردار نيستند، ميتواند بيماري شديدي ايجاد كند. بيماري آنفلوانزا ميتواند باعث غيبت افراد زيادي از محيط كار و تحصيل شود. براي مثال، بچهها به مدرسه نروند و بهدنبال آن پدر و مادرها از فعاليتهاي اجتماعي و شغلي خود دور افتند و در نتيجه منجر به زيان اقتصادي سنگيني ميشود.
از سوي ديگر، اين بيماري در دو گروه خردسال و سالمند ميتواند به بستري شدن در بيمارستان منجر شود و حتي ممكن است به مرگ عدهي زيادي از افراد، بهخصوص افراد ناتوان و افرادي كه بيماريهاي زمينهاي مانند ديابت، بيماريهاي كليوي يا قلبي و عروقي دارند، بيانجامد.
آيا بيماري آنفلوانزا فصلي است يا در تمام سال وجود دارد؟
اين بيماري فصلي است و معمولاً از زماني كه هوا رو به سردي ميگذارد ويروس فعال ميشود و هر چقدر هوا سردتر باشد شيوع آن بيشتر ميشود. بههمين دليل ويروس آنفلوانزا از ابتداي پاييز تا پايان سال شايع ميشود و با گرم شدن هوا از شدت آن ميكاهد.
آيا سرماخوردگي با بيماري آنفلوانزا فرق ميكند؟
بله. آنفلوانزا بهوسيلهي ويروس آنفلوانزا ايجاد ميشود كه خودش انواع مختلف دارد. اين ويروس بخشهاي بالايي مجراي تنفسي را درگير ميكند. علايم آن نسبت به سرماخوردگي شديدتر است و حتي در صورت درمان نامناسب ميتواند عوارض ريوي و مرگومير بههمراه داشته باشد.
با توجه به اينكه عوامل ايجاد كنندهي سرماخوردگي و آنفلوانزا متفاوت هستند، آيا علايم باليني آنها نيز با يكديگر فرق دارد؟
بله، دقيقاً همينطور است. آنفلوانزا فرم شديد سرماخوردگي است كه ممكن است علايم سرماخوردگي را نيز تقليد كند. آنفلوانزا دورهي نهفتگي يك تا سه روزه دارد كه پس از اين مدت فرد دچار تب بالا، لرز، سردردهاي شديد و درد عضلاني ميشود. همچنين سوزش چشم، اشكريزش و دردهاي كرهي چشم از علايم ديگر آن است. علايم دستگاه تنفس فوقاني نيز به شكل سرفه، گلودرد و گرفتگي بيني ظاهر ميشود. درد بدن گاهي آنقدر شديد است كه فرد را محدود ميكند و مانع از انجام فعاليتهاي معمول ميشود. از جمله علايم ديگر اين بيماري كه در حقيقت عارضهي آن نيز محسوب ميشود گرفتاري دستگاه تنفس تحتاني (ريهها) است كه هم خود ويروس ميتواند آن را ايجاد كند و هم ميتواند زمينهساز بروز عفونت ثانويه با عوامل ميكروبي شود.
در سرماخوردگي شدت علايم كمتر است؛ شدت تب از آنفلوانزا كمتر است و درد بدن و كوفتگي و لرز هم ندارد. اما گرفتگي بيني و آبريزش وجود دارد و بهجاي سرفه، عطسه وجود دارد و برخلاف آنفلوانزا، اغلب عوارض شديد و جدي وجود ندارد.
راههاي انتقال بيماري چگونه است؟
اين ويروس از راههاي مستقيم مثل دست دادن و غيرمستقيم مانند تماس دست با سطوح آلودهي ميز و صندلي و دستگيرهي در منتقل ميشود. فردي كه مبتلا به آنفلوانزاست بايد از تماس نزديك با ديگران خودداري كند هنگامي كه شخص بيمار عطسه يا سرفه ميكند بايد حتماً جلوي دهان و بيني را با دستمال كاغذي بگيرد و سپس آن را در سطل آشغال دربسته بياندازد. اگر در زمان عطسه و سرفه دستمال كاغذي نبود، بهجاي گرفتن دستها جلوي دهان، بايد قسمت داخلي آرنج جلوي دهان گرفته شود. اين كار مانع از آلوده شدن دستها و پخش شدن قطرات مخاطي حاوي ويروس ميشود.
بهترين راه پيشگيري از انتقال، رعايت بهداشت شخصي و جلوگيري از تماس نزديك با افرادي است كه سرما خوردهاند. شستن مكرر دستها با آب و صابون يا ضدعفوني كردن با ژلهاي حاوي الكل از موثرترين راههاي مقابله با اين ويروس است.
اقدامات درماني آنفلوانزا چيست؟
به هنگام بيماري، استراحت زياد و مصرف فراوان مايعات مانند شير گرم، چاي، سوپ و آش كمك ميكند. از قرصهاي معمول مثل استامينوفن و قرص سرماخوردگي، آنتيهيستامينها و شربتهاي ضد سرفه نيز ميتوان استفاده كرد. تنها در مواردي كه بهدنبال عفونت ويروسي، عفونت باكتريايي بروز ميكند، آنتيبيوتيكها مفيد هستند. بنابراين بايد از مصرف بيرويه و خودسرانهي آنتيبيوتيكها كه منجر به بروز مقاومت ميكروبي ميشود جلوگيري كرد.
چه غذاهايي براي بيماران آنفلوانزايي مفيدتر است؟
مريضي كه تب دارد بايد آب و مايعات فراوان مصرف كند. بهتر است از مصرف غذاهاي سرخكردني و ادويهدار خودداري شود زيرا دستگاه تنفسي را تحريك ميكند. حتي بهتر است از مصرف عطرها و ادوكلنها هم در اين دوره پرهيز شود.
آيا مصرف گياهان دارويي براي درمان مناسب است؟
بهنظر من اين داروها چون غالباً ضرري نميزنند، مانعي ندارند. البته من بهعنوان پزشك بعضي از آنها را ميشناسم و توصيه ميكنم، اما برخي از اين داروها نه در كتب پزشكي بوده و نه توصيه شده است. يكي از داروهاي گياهي كه بسيار كمك ميكند بخور گياهاني مثل اكاليپتوس است كه بهعلت باز كردن راههاي تنفسي باعث ميشود بيمار راحتتر نفس بكشد و نياز به فين كردن نداشته باشد، زيرا فين كردن از عواملي است كه سبب ايجاد سينوزيت ميشود.
در رابطه با استفاده از شلغم، از آنجاييكه اين مادهي غذايي آبدار است و تحريككننده نيست و با مصرف آن احساس آرامش بهدست ميآيد، بهنظرم خوب است كه استفاده شود اما بهتر است خيلي پخته نشود تا خواص ويتاميني آن از بين نرود.
چطور ميتوان از آنفلوانزا پيشگيري كرد؟
از بهترين راههاي پيشگيري عليه آنفلوانزا واكسينه شدن عليه آن است. در گذشته چون واكسن خوب تخليص نميشد، عارضهدار بود. اين موضوع مربوط به 40 تا 50 سال پيش است، اما امروزه واكسنهاي متنوعي در بازار وجود دارد كه به دو شكل تزريقي و استنشاقي هستند. فرم استنشاقي فقط در بازار آمريكا وجود دارد كه حاوي ويروس زندهي ضعيف شده است و بههمين دليل در بچههاي كوچك، خانمهاي باردار و افرادي كه نقص سيستم ايمني دارند استفاده نميشود. واكسن هاي تزريقي چند نوعاند: در نوع قديمي از ويروس كشته شده روي محيط كشت زردهي تخممرغ استفاده ميشد؛ اما نوع جديدتر، واكسن سابيونيت است كه از ذرات ويروس استفاده ميشود نه ويروس كامل. اين دو نوع واكسن تزريقي از لحاظ ايمنيزايي تفاوتي با يكديگر ندارند فقط شدت عوارض در نوع واكسن سابيونيت بهنظر ميرسد كمتر باشد.
نحوهي عملكرد واكسن چطور است؟
واكسن باعث توليد آنتيبادي در بدن ميشود و اين آنتيبادي، پيشگيري لازم را در مقابل ويروس آنفلوانزا فراهم ميكند. با توجه به اينكه ويروس هر ساله تغيير شكل ميدهد، براي هر سال واكسن جديدي ساخته ميشود. واكسني كه در نيمكرهي شمالي تهيه و استفاده ميشود با نيمكرهي جنوبي متفاوت است، زيرا ويروسهاي شايع اين دو نيمكره هم متفاوت است. هر ساله در فصل زمستان، زمانيكه ويروسهاي آنفلوانزا شايع هستند، اين ويروسها از كشورهاي مختلف جمعآوري و به سازمان بهداشت جهاني و CDC آمريكا فرستاده ميشوند. در آنجا ويروسها بررسي و شناسايي ميشوند و سپس واكسن مربوطه ساخته و به بازار فرستاده ميشود. ساخت واكسنها بهدليل روند طولاني آن بين 6 تا 10 ماه طول ميكشد. بههمين دليل وقتي ويروس جديد پخش ميشود حداقل 6 ماه طول ميكشد تا عليه آن واكسن ساخته شود. واكسن در داخل كشور توليد نميشود و كارخانههاي ساخت آن محدود و معمولاً در آمريكا، هلند و فرانسه هستند. افرادي كه امسال تصميم دارند اين واكسن را تزريق كنند بايد واكسن سال 2011-2010 را تهيه كنند.
چه كساني نبايد اين واكسن را دريافت كنند؟
همهي افرادي كه حساسيت نسبت به واكسن آنفلوانزا داشتهاند، كساني كه نسبت به تخممرغ آلرژي دارند، افرادي كه سابقهي بيماري عصبي فعال مثل صرع دارند، كودكان زير 6 ماه و افراد تبدار (در صورتي كه تب آنها شديد باشد) بايد از تزريق واكسن منع شوند. البته بعد از بيماري تبدار ميتوان واكسن را تزريق كرد.
واكسن آنفلوانزا به چه افرادي توصيه ميشود؟
اين واكسن در همهي افراد، بهجز آنهايي كه در پاسخ سوال پيش گفتيم، قابل استفاده است، ولي در موارد زير انجام واكسيناسون ضروري است: بيماران قلبي، بيماران ريوي، افرادي كه ضعف در سيستم ايمني دارند مانند مبتلايان به ايدز، كساني كه بهدليل بيماريهاي كليوي دياليز ميشوند، بيماران ديابتي، زناني كه قصد دارند در فصل آنفلوانزا باردار شوند و همهي افراد بالاي 60 سال. همچنين تمام افرادي كه در تماس با افراد مستعد آنفلوانزا هستند مثل كاركنان بيمارستانها، پزشكان و پرستاران، بهياران و تكنيسينها كه در خط اول درمان مشغول فعاليت هستند و به بيماران پرخطر ديگر ارايهي خدمات ميدهند و نيز كاركنان شاغل در مهد كودكها و خانههاي سالمندان و همينطور خانوادههاي بيماران سالمند و كساني كه نوزاد زير 6 ماه در منزل دارند بهتر است واكسينه شوند. در دوران بارداري تزريق واكسن منع قطعي ندارد ولي نبايد از واكسن زندهي ضعيف شده (فرم استنشاقي) استفاده شود.
بهترين زمان براي تزريق واكسن آنفلوانزا چه وقتي است؟
اواخر شهريور و بهخصوص دو هفتهي آخر بهترين زمان واكسن است، زيرا دو هفته طول ميكشد تا واكسن در بدن اثر كند.
شايعترين عارضهي جانبي واكسن چيست؟
شايعترين عارضهي واكسن آنفلوانزا درد موضعي در محل تزريق و تب مختصر است كه غالباً كمتر از 48 ساعت طول ميكشد. ولي واكسن در افرادي كه حساسيت شديد به تخممرغ دارند ممكن است منجر به شوك شود.
ممكن است فردي اين واكسن را بزند اما سرما هم بخورد؟
بله، ممكن است فردي اين واكسن را بزند و سرما هم بخورد، اما آنفلوانزا نميگيرد. اگر فردي ادعا ميكند واكسن زده و آنفلوانزا هم گرفته شايد به اين دليل است كه واكسن را زماني تزريق كرده كه ويروس در بدن او بوده و دورهي نهفتگي را طي ميكرده است.
آيا تزريق واكسن بايد با تجويز پزشك باشد؟
همانطور كه گفته شد، تمامي افراد غير از كساني كه موارد منع مصرف دارند، ميتوانند از اين واكسن استفاده كنند. ولي بهتر است پيش از تزريق با پزشك مشاوره شود تا در رابطه با عوارض و حساسيتهاي آن توضيحاتي داده شود.

 دكتر ايرج رنجي جفرودي - دكتراي علوم آزمايشگاهي
دكتر ايرج رنجي جفرودي - دكتراي علوم آزمايشگاهي
ويتامين D از جمله ويتامينهايي است كه در شكلگيري و استحكام استخوان از ابتداي كودكي تا انتهاي زندگي نقش دارد. اين ويتامين در بدن مانند يك هورمون عمل ميكند و كاهش آن منجر به بروز عوارض اسكلتي و استخواني در كودكان و بزرگسالان ميشود. كمبود ويتامين D در كودكي سبب بروز نرمي استخوان (راشيتيسم) و در بزرگسالي باعث عوارضي مانند پوكي استخوان و اختلال در تركيب معدني استخوان و در نتيجه افزايش خطر شكستگي آن ميگردد.
ويتامين D بهطور طبيعي در پوست تحتتاثير اشعهي فرابنفش خورشيدي ايجاد ميشود و همچنين از راه خوراكي و از طريق مواد غذايي (مانند روغن ماهي، غلات، زرده تخم مرغ و...) تامين ميگردد. توليد اين ويتامين در پوست بسيار وابسته به ميزان در معرض قرار گرفتن در برابر آفتاب، منطقهي جغرافيايي، فصول مختلف سال، تيره و روشن بودن پوست، سن، آب و هواي منطقه و استفاده از كرم ضد آفتاب است.
كاهش ويتامين D ميتواند بهدلايل مختلفي بروز كند مانند كاهش آفتاب، تامين نشدن آن از راه خوراكي، از دست دادن آن در اثر نارسايي كليوي، عدم جذب آن از روده، بيماريهايي كه سوخت و ساز آن را افزايش ميدهند، تداخل با برخي از داروها، كاهش جذب از روده در افراد مسن و استفاده از كرمهاي ضد آفتاب. در كنار همهي اينها ميتوان جهشهاي ژنتيكي در ژن مربوط به توليد ويتامين D و گيرندهي آن را قرار داد.
عوارض كمبود ويتامين D
با توجه به گستردگي اثرات اين ويتامين (كنترل بيش از 200 ژن)، كاهش آن ميتواند در بروز بيماريهاي قلبي- عروقي، سرطانها (مانند سرطان روده، لوزالمعده، پروستات، تخمدان، لمفوم هاچكين، بيماريهاي سيستم ايمني (مانند اماس) و ديابت (هر دو نوع 1و 2) نقش داشته باشد.
كمبود ويتامين D ميتواند بر تكامل اسپرم و تحرك آن اثر منفي داشته باشد و سبب ناباروري در مردان شود و البته در مورد تمام عوارض ذكر نشدهي ناشي از كمبود ويتامين D هنوز بايد بهدنبال شواهد بيشتري بود.
درمان
با اينكه در مورد حد طبيعي ويتامين D خون اختلاف نظر وجود دارد، اما در بيشتر موارد توصيه ميشود كه حداقل ميزان ويتامين در خون ng/ml ۳۰ بوده و مصرف روزانهي آن ۴۰۰ واحد در روز باشد. بايد بهياد داشت كه مصرف ويتامين بهصورت تجويز دارو همواره بايد بههمراه مكمل كلسيم باشد؛ در غير اينصورت با اختلال در تعادل كلسيم خون مواجه ميشويم.
براي پايش درمان بايد از اندازهگيري همزمان ويتامين D و كلسيم ادرار ۲۴ ساعته استفاده كرد (ميزان كلسيم ادرار بايد mg ۱۰۰-۲۵۰ باشد).
مطالعات انجام گرفته در سراسر دنيا نشان ميدهد كه كاهش ويتامين D خصوصاً در مناطقي كه آفتاب كمتري وجود دارد بسيار شايع است و بهنظر ميرسد كه زمان آن فرا رسيده است كه با توجه به آثار منفي ناشي از كمبود ويتامين D، در كنار ساير آزمايشهاي روزمره، اندازهگيري اين ويتامين نيز مورد توجه قرار گيرد.

 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
وبا يك بيماري اسهالي حاد است كه بهعلت عفونت روده و سم توليد شده از ميكروبي به نام «ويبريو كلره» ايجاد ميشود و علت اصلي اسهالهاي همهگير در كشورهاي در حال توسعه محسوب ميشود. چون اين باكتري اولين بار در منطقهاي به نام «التور» در آفريقا پيدا شد، به اين نام مشهور است. بهطور تخمين ۳ تا ۵ ميليون نفر در سال به اين بيماري مبتلا ميشوند و حدود بيش از ۱۰۰ هزار مرگومير سالانه در دنيا بهدنبال دارد.
طيف بيماري
پس از چند ساعت تا ۵ روز از ورود ميكروب به بدن، اسهال آبكي به شدتهاي مختلف بروز ميكند. عفونت اغلب خفيف يا بدون علايم باليني است، ولي گاهي ممكن است شديد شود. حالت شديد بيماري فقط در ۵ درصد افراد ميتواند بروز كند كه با كاهش سريع آب و املاح بدن باعث كمآبي و مرگ در مدت چند ساعت ميشود. يعني ممكن است بهطور ناگهاني در شديدترين حالت خود بروز كند يا اينكه روندي كندتر داشته باشد، اما در هر صورت اگر به آن توجهي نشود قادر است در فاصلهي ۶ ساعت تا كمتر از يك هفته به مرگ منتهي شود.
روش انتقال
باكتري وبا معمولاً در منابع آبي يا غذايي پيدا ميشود كه با مدفوع شخص دچار وبا آلوده شده باشد. بنابراين معمولاً در جاهايي يافت ميشود و گسترش مييابد كه بهداشت ناكافي بهخصوص در مورد آب وجود داشته باشد. وبا در كشور ما بهصورت بومي وجود دارد و در صورت بروز شرايط خاص مشكلساز ميشود زيرا ميتواند در محيط در رودخانههاي آب شور و آبهاي ساحلي بهمدت زيادي زنده بماند. ميكروب وبا بهصورت خفته در آب زندگي ميكند و ميتواند در شرايط مناسب مثل گرماي هوا (از جمله پديدهي النينو)، نور خورشيد، ميزان نمك و... از حالت خاموشي خارج شده و فعال شود.
آشاميدن آب يا خوردن غذاي آلوده به ميكروب وبا باعث انتقال آن ميشود ولي از شخص به شخص قابل انتقال نيست. آبهاي غيربهداشتي و چاه، آبياري سبزي و صيفي با پسماندهاي شهري و ورود اتباع بيگانه به كشور را از دلايل اصلي بروز اين بيماري ميتوان برشمرد. زماني كه مدفوع انسان وارد فاضلاب ميشود، در صورتي كه از پسماندههاي اين فاضلاب بهعنوان كود براي سبزيجات استفاده شود، ميكروب وبا بهراحتي از طريق سبزيجات آلوده منتقل ميشود. باكتريها بهداخل بافتهاي سبزيهايي مانند كاهو، سبزي خوردن، كلم، كرفس و همچنين در سبزيهايي كه در اصل ريشه هستند، مانند سيبزميني و هويج نفوذ پيدا ميكند. بنابراين، حتماً اين سبزيها بايد ابتدا كاملاً شسته، پوست گرفته و پخته شوند و بعد به مصرف برسند. ميكروب وبا ميتواند تا ۱۵ روز در غذا باقي بماند.
اين بيمارى بهسرعت در مناطقى كه دفع بهداشتى فاضلاب و آب سالم در اختيار ساكنان وجود ندارد، گسترش مى يابد. بيماريها يا داروهاي كاهندهي اسيد معده ابتلا به بيماري وبا را افزايش ميدهد زيرا ميكروب اين بيماري در مقابل اسيد معده حساس است و از بين ميرود و بههمين دليل توصيه ميشود از غذاها و مواد خوراكي اسيدي همچون آبليمو، ليموترش و آبغوره در موارد همهگيري اين بيماري بيشتر استفاده شود.
بيماريزايي
وقتي باكتري ويبريو كلرا از معده گذشت و در ابتداي رودهي كوچك تكثير يافت، سم آن در روده سبب افزايش تراوش آب و الكتروليت بهدرون روده ميشود و همچنين از جذب الكتروليتها جلوگيري ميكند.
نماي باليني
بيمار ناگهان دچار اسهال آبكي، پرفشار و بدون درد ميشود و اندكي بعد استفراغ روي ميدهد. اسهال بدون تب و شديد به اسهال وبايي نزديكتر است. در موارد شديد ممكن است حجم مدفوع از ۲۵۰ سيسي بهازاي هر كيلوگرم وزن بدن در ۲۴ ساعت بيشتر شود و بيمار تا ۴۰ بار در روز مدفوع داشته باشد. مدفوع در اين بيمار فاقد صفرا و خون و خاكستري رنگ (نماي آب برنجي) و داراي بوي غيرزننده است.
بهزودي بهعلت كم شدن آب بدن، بيمار وارد مرحلهي وخيمتري ميشود: با از دست دادن ۵-۳ درصد وزن طبيعي بدن، تشنگي و با كاهش 8-5 درصد وزن بدن، ضعف و سرگيجه ديده ميشود. كاهش بيش از ۱۰ درصد وزن بدن منجر به ترشح كم و گاهي قطع كامل ادرار، نبض ضعيف، چشمهاي گودرفته، پوست چروكيده، شكم فرورفته، گرفتگي عضلاني بهعلت اختلال در ميزان الكتروليتهاي بدن و در شيرخواران فرورفتگي ملاج و در نهايت خوابآلودگي و مرگ ميشود. نارسايي كليه، اسيدوز متابوليك شديد و ادم ريه سه عارضهي بسيار مهم در موارد شديد بيماري است. گاهي اسهال خفيف است كه با اسهالهاي معمولي قابل افتراق نيست و البته بههمين علت هم خطر چنداني ندارد.
تشخيص
در موارد اپيدمي وبا، بروز هر نوع حالت اسهال يا تهوع بايد جدي گرفته شود.
براي تشخيص لازم است بيمار به پزشك مراجعه كند و نمونهي مدفوع بررسي آزمايشگاهي شود.
درمان
اين بيماري بهراحتي با جايگزيني آب و املاح از دست رفته از راه اسهال درمان ميشود. پودرهاي خوراكي (ORS) بهراحتي در دسترس است. در صورتى كه فشار خون خيلى افت كرده باشد يا بيمار بهعلت استفراغ شديد نتواند چيزى بنوشد، جايگزيني از طريق سرمهاى داخل وريدى انجام مىشود. در جايگريني سريع مايعات، ميزان مرگومير به كمتر از ۱ درصد خواهد رسيد. آنتيبيوتيكهاي مناسب دوره و شدت بيماري را كاهش ميدهد ولي اهميت آن بهاندازهي جايگزيني آب و املاح دفع شده نيست.
پيشگيري
رعايت موارد سادهي بهداشتي در پيشگيري از ابتلا در هنگام مسافرت به مناطق دچار اپيدمي يا ساكن منطقه موثراست:
- فقط آب جوشيده يا آب بطري با در پلمب شده مصرف شود و از آشاميدن آب چشمه يا شير يا قطعات يخ اجتناب شود. آب غير پلمب را بايد حداقل بهمدت يك دقيقه جوشاند و سپس استفاده كرد.
- شستن دستها بهخصوص پيش از خوردن يا آماده كردن غذا و پس از رفتن به توالت با آب و صابون فراموش نشود.
- غذاهاي پخته و آماده در زمان مصرف بايد داغ و سپس مصرف شود.
- ميوههاي از نوع قابل پوست كندن مصرف شوند.
- مواد غذايي در يخچال نگهداري شود (مواد غذايي خام و پخته شده حتماً بايد بهطور جداگانه نگهداري شود).
- سبزيها را پيش از مصرف كاملاً بايد ضدعفوني و تميز كرد. براي اين كار بهتر است پس از گرفتن گل سبزي، چند قطره مايع ظرفشويي بههمراه آب سالم روي آن ريخت و گذاشت بهمدت ۵ دقيقه سبزي در آب غوطهور بماند. سپس سبزي را از رو برداشت و با آب تميز چند مرتبه شستوشو داد. به اين ترتيب تخم انگلها از سبزي جدا ميشود. سپس در آب محتوي پركلرين (يك قاشق چايخوري در ۵ ليتر) بهمدت ۵ دقيقه قرار داد و پس از آبكشي با آب سالم ميتوان آن را مصرف كرد.
- بايد بدانيم كه ميكروب وبا به كلر حساس است و در صورت استفاده از كلر در آب و شستوشو، از بين ميرود.
- تهيهي غذاهاي پروتئيني بهخصوص از نوع دريايي آن حتماً بايد با رعايت كامل بهداشت انجام شود و گوشت مورد مصرف كاملاً پخته شود.
- قانون كلي براي مصرف غذا در دوران شيوع بيماري اين است: يا آن را بجوشان، بپز، پوست بكن يا فراموشش كن.
- واكسنهاي موجود مصونيتي كوتاهمدت ايجاد ميكند و حدوداً در ۵۰ درصد موارد موثر است. بهطور كلي واكسن به عنوان پيشگيري وبا توصيه نميشود و رعايت نكات بهداشتي براي جلوگيري وبا كافي است.
 امير عليزاده - اديولوژيست
امير عليزاده - اديولوژيست
گوش اندام اصلي شنوايي است كه علاوه بر شنيدن اصوات و گفتار در حفظ تعادل نيز به انسان كمك ميكند. كمشنوايي در زمرهي شايعترين اختلالات مادرزادي است كه بدون علايم ظاهري بروز ميكند. اختلال شنوايي يك نقص آرام و پنهان است و كودكي كه مبتلا به آسيب شنوايي است در بدو تولد از نظر ظاهر قابل شناسايي نيست.
امروزه بالغ بر يكصد ميليون نفر در سراسر جهان مبتلا به كاهش شنوايي هستند و سالانه حدود ۶۰۰ تا ۷۰۰ نوزاد ناشنوا در كشور ما بهدنيا ميآيند كه از اين ميان حدود نيمي از آنها بهدلايل ژنتيكي مبتلا شدهاند.
تشخيص زودهنگام كمشنوايي
تشخيص زودهنگام كمشنوايي بهترين راهكار براي پيشگيري از معلوليت شنوايي است. از آنجايي كه سنين اوليهي كودكي بيشترين اهميت را در رشد مهارتهاي گفتار و زبان دارد، كمشنوايي خصوصاً در اين سنين تاثيرات عميق و نامطلوبي بر شخصيت و روابط عاطفي و اجتماعي و بهتبع آن آموزش و تحصيل كودك بر جاي ميگذارد.
برنامههاي بهداشتي سازمانها و نهادهاي بهداشتي بينالمللي، منطقهاي و ملي به تشخيص زودرس و انجام بيماريابي در سنين نوزادي تكيه و تاكيد دارد. كودكاني كه در سنين تولد تا ۶ ماهگي تشخيص داده ميشوند در مقايسه با كودكاني كه پس از اين سن شناسايي شدهاند تواناييهاي زيادي در زمينهي رشد و توسعهي گفتار و زبان (مفاهيم زباني معنيدار، دامنهي لغات درك شده و...) داشتهاند.
بدو تولد تا ۶ ماهگي بهترين زمان براي تشخيص ناشنوايي يا كمشنوايي نوزادان است كه بايد مورد توجه والدين قرار گيرد.
امروزه توانايي علم شنواييشناسي (اديولوژي) به اين حد رسيده است كه از بدو تولد قابليت تشخيص كمشنوايي نوزاد وجود دارد و برنامههاي غربالگري نوزادان نيز در همين راستاي تشخيص بهموقع در كشور ما در حال اجراست.
غربالگري شنوايي توسط اديولوژيست (كارشناس شنواييشناسي) انجام ميشود. آزمايش بسيار سريع انجام ميشود، بنابراين براي نوزادان ناراحت كننده و دردناك نيست. روند انجام آزمايش به اين شكل است كه از طريق يك پروب نرم تميز كه در ابتداي مجراي گوش خارجي قرار ميگيرد محرك صوتي به گوش ارسال ميشود و زماني كه سلولهاي گوش داخلي صدا را دريافت ميكنند، گسيلي بهسمت گوش خارجي توليد ميكنند كه بهوسيلهي پروب دريافت ميشود و شكل موجي آن روي دستگاه قابل مشاهده است.
اين آزمايش OAE نام دارد كه مستقيماً حلزون گوش داخلي را بررسي ميكند، زيرا اكثر مشكلات مادرزادي شنوايي در گوش داخلي ايجاد ميشود.
مراحل رشد شنوايي
مراحل رشد شنوايي در انسان در جدول 1 آمده است.
نوزادان در معرض خطر کمشنوايي
نوزاداني كه از بدو تولد تا ۲۸ روزگي يكي از شاخصهاي دهگانهي زير در آنها وجود داشته باشد در معرض خطر كمشنوايي هستند و انجام آزمايشهاي شنوايي براي آنان ضروري است:
۱. وجود فرد كمشنوا يا ناشنوايي مادرزادي در خانواده
۲. وجود عفونتهاي مادرزادي مانند توكسوپلاسموز، سيفيليس، سرخجه، سيتومگالوويروس و هرپس
۳. وجود ناهنجاريهايي در جمجمه مثل غيرطبيعي بودن لاله و كانال گوش خارجي و لب شكري يا پايين بودن خط رويش موي سر
۴. وزن كمتر از ۱۵۰۰ گرم در هنگام تولد
۵. بالا بودن بيليروبين خون در سطحي كه احتياج به تعويض خون داشته باشد
۶. استفاده از داروهايي كه اثر تخريبي روي سيستم شنوايي دارند مانند آمينوگيليكوزيدها (جنتامايسين، توبرامايسين، كانامايسين و استرپتومايسين) هنگامي كه بهصورت دورهاي و طولاني مدت مصرف شود
۷. مننژيت باكتريال
۸. بستري بيش از ۴۸ ساعت در آيسييوي نوزادان (NICU)
۹. امتياز ارزيابي حياتي (آپگار) از صفر تا ۴ در دقيقهي ۱، يا صفر تا ۶ در دقيقه پنجم بعد از تولد
۱۰. وجود علايم و نشانههاي برخي بيماريها كه همراه با افت شنوايي است، مانند سندرم آشر يا واردنبرگ.

 دكتر علي محمد اصغري - متخصص گوش، حلق، بيني و جراحي سر و گردن، فوق تخصص جراحي گوش و قاعدهي جمجمه
دكتر علي محمد اصغري - متخصص گوش، حلق، بيني و جراحي سر و گردن، فوق تخصص جراحي گوش و قاعدهي جمجمه
سالانه بيش از دو ميليون نفر بهدليل احساس گيجي يا سرگيجه به پزشك مراجعه ميكنند و تعداد نامعلومي از بيماري حركت رنج ميبرند كه شايعترين بيماري مربوط به مسافرت است.
احساس گيجي (Dizziness) چيست؟
بعضي بيماران عدم تعادل را بهصورت احساس گيجي، سبكي سر، عدم ثبات يا ناپايداري بيان ميكنند. اين احساس عدم تعادل بدون چرخش يا دوران گاهي بهدليل مشكل گوش داخلي است.
سرگيجه (Vertigo) چيست؟
بعضي از افراد در ابراز مشكل تعادل خود ميگويند كه خودشان يا اشياي اطرافشان در حال چرخش يا دوران هستند. سرگيجه اغلب ناشي از مشكل گوش داخلي است.
بيماري حركت و بيماري دريا چيست؟
بعضي بيماران هنگام سوار شدن در هواپيما، اتومبيل يا سرگرميهاي پاركها دچار تهوع و حتي استفراغ ميشوند. اين حالت «بيماري حركت» ناميده ميشود. خيلي از بيماران بيماري حركت را هنگام راندن قايق يا مسافرت با كشتي تجربه ميكنند. اين حالت را كه در واقع همان اختلال است، «بيماري دريا» مينامند.
بيماري حركت يا دريا معمولاً چندان آزارنده و نشانهي بيماري طبي جدي نيست، اما بعضي مسافران با اين بيماري بهشدت ناتوان ميشوند و تعداد اندكي حتي تا چند روز بعد از مسافرت نيز از علايم رنج ميبرند.
آناتومي تعادل
گيجي، سرگيجه و بيماري حركت همگي مربوط به حس تعادل هستند. پژوهشگران طب فضا و هوانوردي اين حس را تجسم سه بعدي مينامند، چرا كه اين حس به مغز ميگويد كه بدن در كجا و چه وضعيتي قرار دارد، به كدام سمت حركت ميكند و اينكه بدن ثابت يا در حال چرخش است.
حس تعادل توسط عملكرد متقابل و پيچيدهي قسمتهاي زير حفظ ميشود:
1. گوش داخلي (لابيرنت نيز ناميده ميشود) كه جهت حركت (مانند چرخش، حركت به جلو و عقب، پهلو به پهلو و بالا به پايين) را كنترل ميكند.
2. چشمها كه موقعيت بدن در فضا و همچنين جهت حركت را كنترل ميكنند.
3. گيرندههاي فشاري پوست مانند آنها كه در مفاصل و ستون فقرات هستند كه بيان ميكنند كدام قسمت بدن در پايين قرار دارد يا زمين را لمس ميكند.
4. گيرندههاي حسي مفاصل و عضلات كه نشان ميدهند كداميك از اجزاي بدن در حركتاند.
5. سيستم عصبي مركزي (مغز و مخچه) كه تمام اطلاعات ظريف را از سيستمهاي چهارگانهي ديگر پردازش ميكند تا از آنها يك حس هماهنگ استخراج كند.
علایم بيماري حركت و گيجي وقتي ظاهر ميشود كه سيستم عصبي مركزي پيامهاي متناقض از سيستمهاي چهارگانهي ديگر دريافت كند.
به مثالهاي زير توجه كنيد:
فرض كنيد شما در هواي توفاني در هواپيما هستيد و هواپيماي شما توسط جريان آشفتهی هوا و باد در تلاطم است. چشمهاي شما اين حركات را حس نميكند چون تمام آنچه شما ميبينيد قسمت داخلي هواپيماست. بنابراين مغز شما پيامهايي دريافت ميكند كه با يكديگر هماهنگ نيستند. بنابراين شما ممكن است «بيماري حركت» را تجربه كنيد.
تصور كنيد شما در صندلي عقب يك ماشين در حال حركت نشستهايد و كتابي را مطالعه ميكنيد. گوش داخلي و گيرندههاي پوست شما حركت را حس ميكنند، اما چشم شما تنها صفحات كتاب را ميبيند. باز هم شما ممكن است «بيماري ماشين يا حركت» را تجربه كنيد.
فرض كنيد دچار آسيب گوش داخلي در يك سمت ناشي از ضربهي سر يا عفونت شدهايد. گوش داخلي آسيب ديده و نميتواند سيگنالهاي گوش سالم را انتقال دهد. اين حالت پيامهاي متناقض در مورد حس چرخش به مغز ميدهد و ممكن است از احساس دوران، سرگيجه و تهوع رنج ببريد.
كدام مشكلات طبي باعث احساس گيجي ميشود؟
جريان خون: اگر مغز شما جريان خون كافي دريافت نكند، احساس سبكي در سر ميكنيد. تقريباً هركس اين حالت را در مورد بلند شدن سريع از حالت خوابيده تجربه كرده است. اما بعضي افراد، بهدليل جريان خون ناكافي، اين حالت سبكي سر را مكرراً يا بهصورت مزمن میکنند. اين حالت ميتواند بهدليل آرتريواسكلروز (تصلب شرايين يا سختي شريانها) ايجاد شود و اغلب در افرادي كه فشار خون بالا، مرض قند، يا سطح چربي خون (كلسترول) بالا دارند، ديده ميشود. گاهي اين حالت در بيماران با عملكرد قلبي ناكافي (نارسايي قلبي) يا كمخوني ديده ميشود.
داروهاي خاصي بهخصوص محركها (مانند نيكوتين و كافئين) جريان خون مغز را كاهش ميدهند. نمك زيادي در رژيم غذايي نيز منجر به جريان خون ناكافي ميشود. گاهي اوقات جريان خون بهدليل اسپاسم شريانها ثانويه به استرس، اضطراب و تنش مختل ميشود.
اگر گوش داخلي جريان خون كافي دريافت نكند، نوع خاصي گيجي به اسم «سرگيجه» رخ ميدهد. گوش داخلي به تغييرات جزيي جريان خون بسيار حساس است و همهی دلايل ذكر شده در بالا (در مورد جريان خون ناكافي مغز) در مورد گوش داخلي نيز صادق است.
ضربه: شكستكي كاسهی سر كه باعث آسيب گوش داخلي شود، سبب سرگيجهي شديد و ناتوان كننده همراه با تهوع و كاهش شنوايي ميشود. سرگيجه چندين هفته طول ميكشد و سپس بهتدريج بهبود مييابد چرا كه سمت سالم وظيفهي سمت مقابل را بهعهده ميگيرد.
عفونت: ويروسها (مانند عوامل سرماخوردگي يا آنفلوانزا) ميتوانند به گوش داخلي و اتصالات عصبي آن به مغز حمله كنند. اين حالت سبب سرگيجهی شديد ميشود، ولي شنوايي اغلب طبيعي ميماند. عفونتهاي باكتريايي مانند ماستوئيديت اگر به گوش داخلي گسترش يابد بهصورت كامل هم شنوايي و هم تعادل آن گوش را مختل ميكند. شدت سرگيجه و زمان بهبود شبيه شكستگيهاي جمجمه است.
آلرژي: بعضي بيماران حملات گيجي يا سرگيجه را هنگام برخورد با ذرات معلق در هوا يا غذا كه به آن حساسيت دارند (مثل گرد و غبار، كپك، گردهي گياهان، پوست حيوانات و...) تجربه ميكنند.
بيماريهاي عصبي: بعضي از بيماريهاي عصبي ميتواند عامل سرگيجه باشد، از جمله مالتيپل اسكلروزيس (MS)، سيفيليس، تومورها و... كه از دلايل ناشايع سرگيجه است، اما پزشك حين معاينهی باليني به آنها نيز توجه خواهد كرد.
پزشك براي گيجي من چه خواهد كرد؟
پزشك از شما خواهد خواست گيجي خود را توصيف كنيد؛ آيا احساس سبكي سر است يا احساس حركت؟ چه مدت و هر چند وقت يكبار گيجي شما را آزار ميدهد؟ يك حملهی گيجي چقدر طول ميكشد و آيا همراه با كاهش شنوايي، تهوع و استفراغ است؟ از شما ممكن است در مورد شرايطي كه سبب حملات گيجي ميشود سوال شود. ضروري است به سوالاتي در مورد داروهاي مصرفي، آسيبهاي سر، عفونتهاي اخير و سوالات ديگري در مورد گوش و سيستم عصبي خود پاسخ دهيد.
پزشك شما گوشها، بيني و حلق شما را معاينه خواهد كرد و تستهاي عصبي و عملكرد تعادلي انجام خواهد داد. از آنجا كه گوش داخلي هم تعادل و هم شنوايي را كنترل ميكند، اختلالات تعادل اغلب روي شنوايي نيز اثر ميگذارد و برعكس. بنابراين پزشك احتمالاً تستهاي شنوایی (اوديوگرام) را توصيه خواهد كرد. پزشك ممكن است راديوگرافي جمجمه، سيتي اسكن يا امآرآي مغز، تستهاي اختصاصي بررسي حركات چشمها بعد از تحريك گوش داخلي با آب گرم يا سرد (الكترونيستاگموگرافي) درخواست كند. دربعضي موارد تستهاي خوني يا ارزيابي قلبي ممكن است توصيه شود.
همهي بيماران نيازمند همهی تستها نيستند. قضاوت پزشك بر پايهی هر بيمار بهطور جداگانه خواهد بود. بههمين ترتيب، درماني كه توسط پزشك توصيه ميشود به تشخيص بستگي دارد.
من براي كاهش گيجي چه كار ميتوانم بكنم؟
- از تغييرات ناگهاني در وضعيت خودداري كنيد؛ بهخصوص از حالت دراز كشيده به ايستاده يا چرخيدن از يك طرف به طرف ديگر.
- از حركات شديد سر اجتناب كنيد (بهخصوص نگاه به بالا) يا حركت سريع سر (بهخصوص چرخشي).
- مصرف موادي را كه جريان خون را مختل ميكنند (مثل نيكوتين، كافئين و نمك) حذف كنيد يا كاهش دهيد.
- شرايطي را كه سرگيجهتان را تشديد ميكند (مثل استرس و اضطراب يا موادي كه به آنها حساسيت داريد) به حداقل برسانيد.
- هنگام سرگيجه از فعاليتهاي خطرناك (مثل رانندگي يا كار با وسايل خطرناك يا بالا رفتن از نردبان و...) اجتناب كنيد.
براي بيماري حركت چه ميتوانم بكنم؟
هميشه در جايي بنشينيد كه چشمانتان همان حركتي را ببيند كه بدن و گوش داخليتان احساس ميكند. مثلاً در صندلي جلويي ماشين بنشينيد و به دوردست نگاه كنيد؛ روي عرشهی كشتي برويد و افق را تماشا كنيد؛ كنار پنجرهي هواپيما بنشينيد و بيرون را نگاه كنيد. در هواپيما صندلي روي بال را انتخاب كنيد كه حركت حداقل است.
- حين مسافرت مطالعه نكنيد. اگر سابقهي بيماري حركت داريد روي صندلياي كه رو به عقب است، ننشينيد.
- به شخص ديگري كه بيماري حركت دارد نگاه نكنيد يا با او صحبت نكنيد.
- از بوهاي قوي (غليظ) و غذاي تند و روغني بلافاصله قبل و حين مسافرت اجتناب كنيد. تحقيقات پزشكي هنوز تاثير درمانهاي عوامانه (مثل نوشابههاي غيرالكلي و سونآپ يا شربت كولا با يخ) را نشان نداده است.
- يكي از داروهاي بيماري حركت را طبق توصيهی پزشكتان قبل از شروع مسافرت با خود داشته باشيد. بعضي از اين داروها بدون نسخهی پزشك فروخته ميشوند. داروهاي قويتر مثل آرامبخشها و سركوبكنندههاي سيستم عصبي نياز به نسخهی پزشك دارند. بعضي از آنها بهصورت قرص و بعضي بهصورت شياف هستند.
بهياد داشته باشيد در اغلب موارد بيماري حركت و سرگيجهي خفيف خودبهخود درمان ميشود. موارد شديد و مواردي كه بهصورت پيشرونده بدتر ميشود نياز به توجه پزشك متبحر در گوش و حلق و بيني، تعادل و سيستمهاي عصبي دارد.

 دكتر محسن نراقي - رييس انجمن تحقيقات راينولوژي، فلوي رسمي جراحان بيني آمريكا، عضو هيات علمي دانشگاه علوم پزشكي تهران، مدرس آكادمي جراحان پلاستيك و ترميمي صورت آمريكا
دكتر محسن نراقي - رييس انجمن تحقيقات راينولوژي، فلوي رسمي جراحان بيني آمريكا، عضو هيات علمي دانشگاه علوم پزشكي تهران، مدرس آكادمي جراحان پلاستيك و ترميمي صورت آمريكا
خرخر از مسايل مهم روزمرهاي است كه در كل دنيا مورد بحث قرار دارد. بهدليل شيوع زياد و مشكلات زيادي كه خرخر و آپنهي خواب (توقف جريان هوا از دهان و بيني بهمدت ۱۰ ثانيه) ايجاد ميكند، اين مشكل در حال حاضر بيشتر تشخيص داده ميشود. از سوي ديگر، ممكن است بيماراني مراجعه كنند كه شكايت ديگري داشته باشند و هيچ اشارهاي به مسالهي خرخر خود نكنند ولي مشكل اصلي آنها با پديدهي خرخر كردن مرتبط باشد.
خرخر از نظر پزشكي يك موضوع خطرناك و از نظر اجتماعي بسيار مهم است.
علل اهميت اجتماعي خرخر
۱. طلاق: خرخر هم بهعلت تاثير روي روابط جنسي و رفتار (در اثر كمبود اكسيژن) و هم بهدليل مزاحمت خواب يكي از علل مهم طلاق است.
۲. تصادفات: تصادفات مرگبار در آدمهايي كه خرخر ميكنند، بيشتر است.
۳. كاهش عملكرد: خرخر باعث ضررهاي اقتصادي زيادي بهخاطر كاهش عملكرد شغلي افراد جامعه ميشود.
۴. تغييرات رفتاري: اين افراد ممكن است عصبي، بيحوصله و حتي پرخاشگر شوند.
۵. از دست دادن تدريجي حافظه
اهميت خرخر از نظر پزشكي
در اين افراد آپنهي خواب (در حالات شديد اين وضعيت مشاهده ميشود)، كاهش اكسيژن، افزايش فشار خون، بزرگي قلب، افزايش خطر سكتهي قلبي تا ۳ برابر، افزايش خطر سكتهي مغزي تا ۴ برابر و مرگ ناگهاني بيشتر است كه دليل عمدهي آن آريتمي ناشي از كمبود اكسيژن است.
اين مشكل در مردها و نيز در كساني كه وزنشان بالاتر است، بيشتر است و با افزايش سن بيشتر ميشود. همچنين در افرادي كه به پشت ميخوابند بيشتر ديده ميشود.
عوامل خطرساز
اختلالات سيستم ايمني (بالاتر بودن سطح IL-6 و TNF-α)، چاقي، برگشت اسيد از معده به مري (رفلاكس گاستروازوفاژيال)، ويژگيهاي جسمي (گردن كوتاه)، وضعيت بدن و نيز مصرف سيگار و الكل از عوامل ايجاد خرخر است.
تظاهرات باليني
۱. خرخر كردن: خرخر كردن شايعترين علامتي است كه بيماران دچار آپنهي خواب با آن مراجعه ميكنند و علامت كلاسيك آپنهي خواب بهشمار ميرود زيرا اكثر قريب بهاتفاق اين افراد خرخر ميكنند.
۲. زمان نهفتهي كوتاه براي شروع خواب (۱ تا ۴ دقيقه): زماني كه فرد ميخواهد به خواب برود كوتاه است، يعني بهمحض اينكه سرش را روي بالش ميگذارد خوابش ميبرد. همچنين ممكن است پشت چراغ قرمز و طي روز خوابش ببرد.
۳. خوابآلودگي بيش از حد طي روز
۴. تغييرات رفتاري شخصيتي: رفتار ضداجتماعي، پرخاشگري، بيتوجهي، افسردگي يا دمانس
۵. عدم رشد مناسب: تاخير در رشد و عدم وزنگيري در كودكان
۶. سردرد صبحگاهي: بهعلت قطع شدن خواب شبانه و مختل شدن جريان اكسيژن
۷. خواب مختل: وحشت خواب، شبادراري، تعريق شديد شبانه.
پاتوفيزيولوژي
مشخصهي وقايعي كه در سندرم آپنهي انسدادي خواب رخ ميدهد، كلاپس راههاي هوايي فوقاني در خلال دم در هنگام خواب است. كلاپس راه هوايي فوقاني هنگامي رخ ميدهد كه فشار منفي ناشي از دم بر توانايي ديوارههاي حلقي براي جلوگيري از كلاپس فزوني يابد. فعاليت عضلاني حلق طي بعضي وضعيتهاي خواب كاهش مييابد. در زمان حركت سريع چشم در خواب تعداد تنفس و ضربان قلب افزايشمييابد، اما تون عضلات اسكلتي (غير از ديافراگم) كم ميشود. در آن هنگام پايداري راه هوايي، به اندازهي حلق و كمپليانس بافتي بستگي دارد و ممكن است راه هوايي حفظ نشود.
هر گونه باريك شدن آناتوميك در راه هوايي فوقاني به افزايش فشار منفي دم براي حفظ تهويه نياز دارد. افزايش در فشار منفي احتمال كلاپس حلقي را زياد ميكند. محل انسداد در آپنهي انسدادي در هر جايي بين نازوفارنكس و سوپراگلوت است. هر گونه تغيير ساختماني كه راه هوايي حلقي را باريك كند، از طريق افزايش مقاومت راه هوايي فوقاني، سبب افزايش تمايل راه هوايي به كلاپس ميشود. تشخيص محل ضايعه براي درمان ضروري است.
علل خرخر
مهمترين علل خرخر، بيني مسدود، كام نرم بلند، حجيم بودن بافتهاي داخل حلق و تون عضلاني ضعيف است.
گرفتگي بيني: بهدليل انحراف سپتوم، پوليپهاي بيني و بزرگي توربينيتها، سينوزيت مزمن، رينيت آلرژيك يا سابقهي جراحي قبلي بيني ايجاد ميشود.
كام نرم بلند: اگر كام نرم بلندتر از حد معمول باشد، مثل يك دريچهي مرتعششونده عمل ميكند و فرد دچار خرخر خواهد شد.
حجيم بودن بافتهاي داخل حلق: بزرگي لوزهها و آدنوييد در بچهها، شايعترين علت خرخر و آپنهي خواب در كودكان است. بالغيني كه وزن آنها بيشازحد زياد است مستعد اين مساله هستند. كوتاهي گردن، بزرگي قاعدهي زبان و عقب بودن چانه موجب افزايش بافتهاي حلقي ميشود.
تون عضلاني ضعيف: استفاده از الكل و داروهاي آرامبخش (بنزوديازپينها، آنتيهيستامينها و...) يا خستگي و فعاليت بيش از حد باعث شيوع خرخر را افزايش ميدهد.
تشخيص
۴ ركن تشخيصي داريم:
۱. معاينهي فيزيكي (اصل مهم)
۲. اندوسكوپي بيني
۳. تصويربرداري
۴. مطالعات خواب.
معاينهي فيزيكي
ظاهر فرد گاه گوياي مسايلي است. گاه فرم لب و دندانها حالتي مانند صورت آدنوييد دارد. اين بيماران لب برگشته دارند، يعني لب آنها بهسمت بالا برگشته است كه نشان ميدهد فرد زماني طولاني تنفس دهاني داشته است. در فرد بزرگسال هم فرم قرارگيري لبها نشاندهندهي نوع تنفس يعني دهاني بودن آن است. چاق و كوتاه بودن گردن هم از مسايل ظاهري است كه دخالت دارد.
معاينهي داخلي بيني و سابقهي جراحي قبلي و معاينهي داخل حلق (لوزهها، آدنوييد، كام نرم و...) هم در تعيين ميزان فضاي لازم جهت عبور هوا مهم است. اندوسكوپي بيني يك معاينهي راحت و كاملاً عيني و دقيق است.
يك عكس نيمرخ نازوفارنكس بزرگي آدنوييد را بهراحتي نشان ميدهد ولي تفسير اين عكس براساس يافتههاي باليني و معاينات انجام شده است.
تصويربرداري نيز يك راه كمكي است. گاهي انجام امآرآي ساژيتال به تعيين حجم قاعدهي زبان كمك ميكند.
اگر در اين مراحل به نكتهاي نرسيم، بيمار يك شب در مركز مطالعهي خواب بستري ميشود و تمام امواج ارسالي از عضلات پا و سينه و جنيوگلوس و... روي كامپيوتر آناليز ميشود تا معلوم شود علت خرخر محيطي است يا مركزي.
درمان
خرخر كنندههاي خفيف: كاهش وزن (با رژيم غذايي مناسب و ورزش)، عدم مصرف آرامبخش پيش از خواب، نخوردن غذاي پرحجم پيش از خواب، داشتن الگوي خواب منظم، خوابيدن به پهلو و بلندتر بودن سر تخت به اندازه ۱۰ سانتيمتر
خرخر كنندههاي شديد: بايد پاتولوژي زمينهاي حل شود:
۱. درمان آلرژي، انحراف بيني، پوليپ يا سينوزيت مزمن: در مواردي كه منشا از بيني است.
۲. برداشتن لوزهها و لوزهي سوم: اين جراحي در بچهها مهمترين درمان است.
۳. جراحي كام (پالاتوپلاستي): بهروش جراحي معمول يا با استفاده از ليزر در افراد بزرگسال يا آنهايي كه كام نرم كشيده و بلند دارند.
۴. جلو كشيدن عضلهي جنيوگلوس: اين عضله نقش مهمي در خرخر دارد. در كسي كه فك تحتاني عقبتر دارد عمل ترميمي صورت ميگيرد.
۵. امواج راديويي: فركانس امواج راديويي بايد بالاتر از ۸/۳ مگاهرتز باشد، زيرا امواج پايينتر در بافت اثر حرارتي و سوزاننده دارند. اين درمان يك روند غيرتهاجمي است كه در سه جلسه بهفاصلهي دو ماه انجام ميشود و در ۶۰ درصد موارد خرخر را از بين ميبرد.
۶. فشار مثبت مداوم در راه هوايي (CPAP): در اين حالت اكسيژن با فشار، در هنگام خواب از كلاپس جلوگيري ميكند. اين روش خيلي موثر است اما بهدليل وجود ماسك در هنگام خواب چندان مورد پذيرش بيماران نيست.
خلاصه و نتيجه گيري
درمان مناسب خرخر و آپنه باعث بهبود كيفيت زندگي افراد و كاهش خطرات مرگومير ناشي از اين اختلال ميشود و تشخيص دقيق علت پيش از هر گونه اقدام درماني ضروري است.
در كودكان بزرگي لوزهها و لوزهي سوم شايعترين علت خرخر و وقفه انسدادي در خواب است و برداشتن لوزهي سوم درمان قطعي در بسياري از كودكان مبتلا به انسداد راه هوايي فوقاني است. همچنين شلي كام نرم و بلند بودن زبان كوچك و كام نرم از علل مهم خرخر در بزرگسالان است. در سالهاي اخير استفاده از ليزر و امواج راديويي براي درمان اين حالات نتايج قابل قبول با حداقل عوارض داشته و جايگزين روشهاي جراحي تهاجمي شده است.
بزرگي قاعدهي زبان و عقب بودن يا كوچك بودن چانه از علل ديگر خرخر و آپنهي خواب است كه با درمانهاي جراحي قابل اصلاح است. پيش از هر گونه اقدام به جراحي ضروري است كه تشخيص محل انسداد با روشهاي تكميلي مانند اندوسكوپي بيني، مطالعهي خواب و در صورت لزوم روشهاي تصويربرداري انجام گيرد.
چاقي و مصرف داروهاي آرامبخش از عوامل مستعد كنندهي آپنه خواب است. بنابراين در افراد چاق، كاهش وزن و رسيدن به وزن ايدهآل پيش از اقدام به روشهاي ديگر بايد مورد نظر باشد.
از آنجا كه كاهش قطر جريان هوا در بيني بهميزان نصف باعث افزايش مقاومت بهميزان ۱۶ برابر ميشود، رفع مشكلات بيني (با توجه به نقش بيني بهعنوان يك عامل افزايش مقاومت راه هوايي و بهدنبال آن كلاپس) بايد مورد توجه قرار گيرد.
شيوع بسيار زياد خرخر و آپنهي خواب نبايد موجب غفلت مردم و پزشكان از عوارض و خطرات آن و ساده پنداشتن اين اختلال مهم شود. درمان بهموقع موجب پيشگيري از عوارض جسمي و بروز مشكلات اجتماعي ميشود.

 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
آيا شما هم جزو آن دسته از والديني هستيد كه فكر ميكنند مشكلات رفتاري كودكان را بايد با تنبيه درست كرد و بايد از ابتدا و بدون مقدمه سراغ تنبيه رفت تا بدرفتاري كودك كاهش يابد؟
تنبيه مناسب، تنبيه نامناسب
تنبيه عملي است كه بايد باعث كاهش بدرفتاري كودك شود. پس اگر ما روشي از تنبيه را اعمال ميكنيم ولي متعاقب آن مشكلات رفتاري كودك زيادتر ميشود، اين بدان معناست كه تنبيه ما صحيح نيست و ما بايد روش خود را عوض كنيم. مثلآ اگر با كودك خود قهر ميكنيم و او را تهديد ميكنيم كه ديگر مادرش نخواهيم بود، در واقع هدف ما آن است كه او گريهاش را متوقف كند و با آرامش در منزل بماند، ولي آنچه در عمل رخ ميدهد افزايش گريه، اضطراب و بيقراري كودك است. پس تنبيه ما مشكل را بدتر كرده است.
تنبيه از روي خشم
وقتي با فرياد و داد به كودك خود ميگوييم كه «ديگر نبينم با من بلند صحبت كني»، وقتي كودك خود را در حمام يا دستشويي حبس ميكنيم، وقتي با او قهر ميكنيم، يا وقتي كودك خود را كتك ميزنيم و ميگوييم ديگر حق ندارد دوستش را كتك بزند، او دقيقاً همين الگوي رفتاري را در مقابل ما و دوستانش بهكار خواهد برد. فرزند ما از ما الگوبرداري ميكند. از سوي ديگر، اين روشها منجر به افزايش خشم، پرخاشگري، اضطراب و افسردگي كودك ميشود.
تنبيهاتي كه از روي خشم و عصبانيت باشد، منطقي نيست و خطر آن وجود دارد كه آسيب و صدمهاي به كودك برسد (چه آسيب جسمي و چه آسيب عاطفي و رواني). از سوي ديگر، كودكان در بسياري از زمينهها والدين را بهعنوان الگوي رفتاري خود قرار ميدهند. وقتي آنها را كتك ميزنيم، تحقير ميكنيم، ناسزا ميگوييم، تمسخر ميكنيم و... آنها نيز همين روش را بهعنوان راهحل در ارتباطات خود استفاده ميكنند.
وقتي در زمان خشم و عصبانيت كودك خود را تنبيه ميكنيم، چون در آن زمان كنترلي بر رفتار خود نداريم، پس از مدت كوتاهي از رفتار خود پشيمان و نادم ميشويم و سعي در جبران آن ميكنيم. بنابراين به كودك رشوه ميدهيم، از خطاهاي او چشمپوشي ميكنيم و در اعمال تربيت او كوتاهي ميكنيم تا حملهي مجدد و خشم و عصبانيت بعدي. اين موضوع منجر به نوسانات و ناهماهنگيهايي در روش والدگري ما ميشود و مشكلات رفتاري كودك را افزايش ميدهد.
تنبيه يا كودكآزاري؟
تنبيه نبايد منجر به تضييع حقوق كودك شود. مواردي چون زنداني كردن در دستشويي و حمام، حبس كودك در مكان تاريك و ترسناك، محروم كردن او از غذا و پوشاك، مقايسه، تمسخر، ارعاب و ترساندن او، قرار دادن او در سرما و گرما، كتك زدن و تنبيه بدني و... «كودكآزاري» محسوب ميشود و تنبيه مناسبي نيست.
تنبيه نادرست و كودكآزاري ممكن است به اشكال ديگر هم اعمال شود:
موارد بيشمار ديگري هم هست كه ما بهاشتباه فكر ميكنيم خاصيت تنبيهي دارد ولي صرفاً از روي خشم و عصبانيت ما انجام ميشود و نهتنها بدرفتاري كودك را كاهش نميدهد بلكه آن را افزايش نيز ميدهد.
عوارض تنبيه فيزيكي
تنبيه فيزيكي ممكن است يك كنترل موقتي و انتخابي بر رفتار كودك ايجاد كند (يعني كودك فقط در حضور شخص تنبيه كننده و آن هم بهطور موقتي رفتار خود را كنترل كند) ولي در درازمدت اثرات سوء دارد يا بيتاثير است. الگوهاي تربيتي پرخاشگرانه باعث افزايش مشكلات رفتاري كودك، پرخاشگري، عصبانيت، لجبازي، مقابلهجويي، منفيگرايي، اضطراب، افسردگي، اعتماد بهنفس پايين و... در كودك ميشود.
مطالعات نشان داده است كه تنبيه بدني دختران را بيشتر دچار اضطراب و افسردگي و پسرها را بيشتر دچار پرخاشگري، عصبانيت و لجبازي ميكند. تنبيه بدني و فيزيكي دقيقاً مشكلات رفتاري كودك را افزايش ميدهد، در حالي كه هدف ما كاستن آن مشكلات بوده است.
معمولاً والدين زماني كودك خود را كتك ميزنند و او را تنبيه بدني و كلامي ميكنند كه عصباني هستند و آستانهي تحمل آنها پايين آمده است. وقتي از آنها دليل اين كار پرسيده ميشود، آنها عنوان ميكنند كه:
- ديگر كاسه صبرم لبريز شده بود و نميتوانستم تحملش كنم و با او مدارا كنم.
- او مرا از كوره در ميبرد. آنقدر عصبيام ميكند كه خون جلوي چشمانم را ميگيرد.
- آدم هم يك آستانهي تحمل دارد. او مرا به يك مرحلهاي ميرساند كه ديگر نميتوانم خودم را كنترل كنم، در آن موقع فقط بايد او را بزنم تا راحت شوم.
- و...
چيزي كه در تمام اين موارد مشترك است، اين است كه تنبيه فيزيكي زماني رخ ميدهد كه والدين خشمگين و عصباني هستند و بايد بهنوعي خشم خود را تخليه كنند. يعني خود نيز ميدانند كه در آن لحظه كتك زدن، ناسزا گفتن يا داد و فرياد كشيدن فقط راهي است براي تخليهي خشم، و اصلاً براي كودك اثر درماني ندارد.
پشيماني پس از تنبيه نامناسب
آنچه پس از تنبيه نامناسب كودك اتفاق ميافتد، احساس ندامت و پشيماني والدين از روش برخورد خودشان است. تمام اعمالي كه در زمان خشم و عصبانيت و بدون فكر انجام ميدهيم، موجب پشيماني و ندامت ما ميشود. اين مختص فرزندان ما نيست؛ شامل ساير ارتباطات خانوادگي، شغلي و اجتماعي نيز ميشود، چون در زمان خشم و عصبانيت، ما نميتوانيم تمام جوانب مساله را بسنجيم.
معمولاً پس از تنبيه نامناسب و احساس ندامت و پشيماني، والدين به فكر جبران رفتار خود برميآيند تا احساس گناه كمتري داشته باشند و در اين مرحله در مقابل بدرفتاري كودك واكنشي نشان نميدهند تا مجدداً مشكلات رفتاري كودك بهحدي برسد كه آنها را عصباني كند و چرخهاي معيوب تكرار شود.
در اين روش تربيت، از يك طرف پرخاشگري و خشونت و از طرف ديگر انعطاف، تساهل زياد و انفعال وجود دارد. ثبات و تداوم در روشهاي تربيتي از بين ميرود، نوع پيامد رفتاري كودك بستگي به حالت احساسي والدين دارد. در اين شرايط كه ثباتي در روشهاي والدگري وجود ندارد و هيچچيز از قبل قابل پيشبيني نيست، پس از مدتي كودك گيج و آشفته ميشود چون نميداند رفتارهايش چه واكنشي را بهدنبال خواهد داشت. مسلم است كه پس از مدتي مشكلات رفتاري كودك افزايش مييابد و والدين خود را ناكام و ناتوان در مقابل بدرفتاري كودك احساس ميكنند.
نبايدها و بايدها
مورد ديگر در تنبيه بدني اين است كه ما فقط به كودك ميگوييم چه كاري را نبايد انجام دهد و نميگوييم كه بهجاي آن چه كاري را بايد انجام دهد. مثلا به او ميگوييم: «داد نزن- عربده نكش- مثل احمقها رفتار نكن- حرص مرا درنياور- دوستانت را نزن- مثل دست و پا چلفتيها راه نرو- در را اينقدر محكم نبند و...» در حالي كه صحيح است كودك در كنار «نبايد»ها و «نكن»ها، «بايد»ها و «بكن»ها را هم بشناسد و بداند كه: «آرام صحبت كن- در را آرام ببند- با خواهرت دوست باش و اسباببازيهايت را به او هم بده تا بازي كند- در خيابان دست مرا بچسب- پشت ميز بنشين و غذا بخور و...»
وقت آن است كه فرصتي به خود بدهيم و ازخود بپرسيم كه از كداميك از روشهاي تنبيهي فوق در مورد كودك خود استفاده ميكنيم؟ پس از اعمال چنين تنبيهاتي چه احساسي داريم؟ آيا اين روشها را در كنترل بدرفتاري كودك خود موثر ميدانيم؟ چرا اين روشها موفق نيست؟
حال كه مضرات و بيفايده بودن تنبيه فيزيكي، هيجاني و كلامي را فهميديم، وقت آن است كه روشهاي خود را عوض كنيم و از روشهاي تنبيهي صحيح براي تربيت كودك خود استفاده كنيم.

 دكتر مريم شاملي راد - متخصص بيماريهاي كودكان و نوزادان
دكتر مريم شاملي راد - متخصص بيماريهاي كودكان و نوزادان
تب چيست؟
تب افزايش حرارت بدن است كه بهدليل اختلال در مركز تنظيم كنندهي حرارت هيپوتالاموس ايجاد ميشود. هنگامي كه روندهاي مختلف عفوني يا غيرعفوني با سيستم دفاعي بدن انسان تداخل پيدا ميكند تب اتفاق ميافتد.
شايعترين علت تب كودكان، بيماريهاي عفوني است. ساير علل تب تزريق واكسن، آسيبهاي بافتي مانند سوختگي، بدخيمي، بيماريهاي التهابي، غدد درونريز و... است.
آيا تب ارتباطي با تشنج دارد؟
تشنج عبارت است از اختلالات غيرارادي و حملهاي مغز كه بهصورت فقدان هوشياري، فعاليت حركتي غيرطبيعي و اختلالات رفتاري و حسي بروز ميكند.
تقريبا ۳-۴ درصد كودكان در اثر تب دچار تشنج ميشوند.
تشنج ناشي از تب به چه صورتي اتفاق ميافتد؟
اين تشنج شايعترين تشنج دوران كودكي است و پيشآگهي آن بهطور كلي خوب است و بهندرت تبديل به بيماري صرع ميشود.
تشنج ناشي از تب معمولاً از چند ثانيه تا ۱۰ دقيقه طول ميكشد و بروز آن بلافاصله پس از افزايش درجهي حرارت بدن (معمولا بالاتر از ۳۹ درجهي سانتيگراد) اتفاق ميافتد.
اين تشنج وابسته به سن است يعني در محدودهي سني ۹ ماهگي تا ۵ سالگي رخ ميدهد و بيشترين شيوع آن از ۱۴ تا ۲۸ ماهگي است.
معمولاً سابقهي خانوادگي در والدين و خواهران و برادران كودك نيز وجود دارد و در۵۰ درصد موارد حملات مجدد نيز در اثر تب اتفاق ميافتد.
آيا تشنج ناشي از تب ميتواند نشانهي بيماري خطرناكي باشد؟
بله؛ ممكن است نشانهي يك بيماري عفوني جدي زمينهاي مانند مننژيت باشد. بنابراين كودك مبتلا بايد سريعاً توسط پزشك معاينه شود و از نظر علت تب دقيقاً مورد بررسي قرار گيرد.
آيا بستري كردن كودك مبتلا ضروري است؟
بله؛ معاينات باليني و انجام آزمايشهاي خوني و گاهي بررسي مايع نخاعي براي يافتن علت تب و همچنين انجام اقدامات درماني براي كنترل تب مانند استفاده از داروهاي تببر ضروري است.
آيا كودك بايد از داروهاي ضد تشنج طولانيمدت استفاده كند؟
در مورد تشنج سادهي ناشي از تب، مصرف پيشگيرانهي طولانيمدت داروهاي ضدتشنج ضروري نيست، ولي براي جلوگيري از تكرار حملهي تشنج در صورت بروز تب بايد در كنار كنترل دقيق تب از داروهاي پيشگيرانهي كوتاهمدت مانند ديازپام استفاده شود.
اما در صورت تكرار تشنجهاي ناشي از تب يا اشكال غيرطبيعي تشنج و تشنجهاي طولاني يا مكرر طي چند ساعت ممكن است مصرف طولانيمدت داروهاي ضد تشنج با تشخيص پزشك ضروري باشد.
بهترين راه براي كنترل تب چيست؟
استفاده از داروهاي تب بر مانند استامينوفن و ايبوپروفن باعث كنترل و كاهش تب ميشود.
ميزان مصرف قطرهي استامينوفن دو برابر وزن كودك است؛ مثلاً در كودك ۱۲ كيلويي، ۲۴ قطره استامينوفن داده ميشود.
ميزان مصرف شربت استامينوفن نصف وزن كودك است؛ مثلاً در كودك ۱۲ كيلويي، ۶ ميليليتر شربت استامينوفن داده ميشود كه هر ۴ تا ۶ ساعت يكبار قابل تكرار است.
ميزان مصرف شربت ايبوپروفن يكچهارم تا نصف وزن بدن هر 6 ساعت است؛ مثلا در كودك ۱۲ كيلويي بين ۳ تا ۶ ميليليتر شربت ايبوپروفن داده ميشود.
استفاده از پاشويه و تنشويه چگونه است؟
در صورت عدم كنترل تب با داروهاي تببر، ميتوان از تنشويه استفاده كرد. دماي مناسب آب براي انجام تنشويه ۴ تا ۵ درجهي سانتيگراد كمتر از دماي بدن كودك است و هيچ مادهي موثرهي ديگري (مانند سركه، الكل، نمك و...) نبايد به آن افزود. تنشويه به دو روش قابل انجام است:
روش اول: استفاده از اسفنج يا حولهي مرطوب در نواحياي كه عروق بزرگ بدن قرار دارند (مانند گردن، زير بغل، آرنج، كشالهي ران و زانو)
روش دوم: استحمام كودك در وان آب با دماي گفته شده.
ميگويند كودك دچار تب يا حملهي تشنج نبايد توسط والدين لمس شود. آيا اين موضوع درست است؟
بههيچ عنوان؛ ممكن است تنها فرد حاضر در بالين كودك در زمان تشنج مادر يا پدر كودك باشد و در صورت تعلل او، عوارض جبران ناپذيري براي كودك اتفاق بيافتد.
در زمان مواجه شدن با كودك دچار تشنج، حفظ خونسردي و انجام اقدامات درست مراقبتي ميتواند باعث نجات جان كودك شود.
در صورت حضور بر بالين كودكي كه دچار تشنج شده است، سريعاً از باز بودن راه هوايي و امكان تنفس او مطمئن شويد.
بهتر است براي جلوگيري از آسيب زبان توسط دندانها، دهان و فكها را باز نگه داريد و براي جلوگيري از عقب افتادن زبان و انسداد راه تنفس و حلق، سر كودك را به پهلو قرار دهيد و سريعاً او را به نزديكترين مركز درماني برسانيد.

 دكتر مجيد رازقيان متخصص اعصاب و روان
دكتر مجيد رازقيان متخصص اعصاب و روان
بسياري از افراد تصور ميكنند كه «اختلال كمتوجهي- بيشفعالي» (ADHD) نوعي اختلال كودكي است و تا نوجواني برطرف ميشود. در گذشته نيز اكثر تحقيقات روي كودكان مبتلا به اين بيماري انجام ميشد. اما در سالهاي اخير بزرگسالان مبتلا به بيشفعالي شناسايي و بهنحو موفقيت آميزي درمان ميشوند. پيگيريهاي طولاني نشان داده است كه ۴۰-۶۰ درصد كودكان دچار اختلال كمتوجهي- بيشفعالي در دوران بزرگسالي نيز دچار تخريب مستمر ناشي از علايم خواهند بود.
يافتههاي حاصل از مطالعات ژنتيك، عصبي– شناختي و تصويربرداري مغز در بزرگسالان دچار بيشفعالي، همان يافتههاي بهدست آمده از كودكان دچار بيشفعالي بوده است.
شيوع اختلال كمتوجهي- بيشفعالي در بزرگسالان حدود ۴ درصد است. در حال حاضر انتقال ژنتيكي بهعنوان مهمترين عامل ايجاد اين اختلال شناخته ميشود.
علايم و نشانههاي بيشفعالي در بزرگسالان
اختلال كمتوجهي- بيشفعالي در بزرگسالان با آنچه در كودكان ديده ميشود كاملاً متفاوت بوده و در افراد مختلف نيز علايم منحصر بهفرد است. علايم اختلال با توجه به شيوههاي مختلف زندگي، علايق و اعتقادات افراد متفاوت است و روابط، وضعيت شغلي و تحصيلي و عواطف و هيجانات فرد به شيوههاي مختلف اين علايم را تحتتاثير قرار ميدهد. علايم بيشفعالي در بزرگسالان در سه دستهي كلي قرار ميگيرد:
۱. تكانشگري يا رفتارهاي تكانشي: به اين معني كه بزرگسالان بيشفعال در كنترل واكنشهاي فوري، در مهار برخي رفتارها و پاسخها مشكل دارند. در اين حالت فرد قبل از فكر كردن عمل ميكند يا بدون در نظر گرفتن عواقب احتمالي، واكنش نشان ميدهد، وسط حرف ديگران ميپرد و اولين چيزي را كه به ذهنش ميرسد بيان ميكند. تكانشگري در بزرگسالان بيشفعال زمينهساز تمايل فرد به اعتياد و سوءمصرف مواد، قماربازي و خريد افراطي است.
۲. بيشفعالي: شناخته شدهترين علامت اختلال است كه در بزرگسالان نيز ممكن است همانند كودكان ديده شود. فرد بيشفعال بسيار انرژيك و دايماً آمادهي عمل بهنظر ميرسد؛ انگار كه توسط يك موتور بهحركت درميآيد. البته با افزايش سن اين علامت كمرنگتر ميشود و بيشتر بهصورت بيقراري، خطرپذيري، پرحرفي، تحريكپذيري، افكار رقابتي و مبازرهطلبي بروز ميكند.
۳. حواسپرتي يا نداشتن تمركز و تداوم توجه: اين مشكل بر جنبههاي گوناگون زندگي فرد اثر ميگذارد. اين افراد در متمركز شدن روي كارها و وظايف خود ناتوان هستند، در سازماندهي و تكميل كارها اشكال دارند و معمولاً خيلي راحت شغل عوض ميكنند و در هيچ كاري پايدار نميمانند. توانايي گوش دادن آنها كم است، بنابراين بهسختي مكالمات و اتفاقات را بهخاطر ميآورند.
اما اين مسأله يك روي ديگر هم دارد: تمايل زياد به جذب شدن در كارهايي كه تحريككننده، هيجانانگيز و لذتبخش باشد. اين علامت متناقض (پارادوكسيكال) را «هايپرفوكوس» مينامند.
بزرگسالان مبتلا به اختلال كمتوجهي- بيشفعالي اغلب زندگي آشفته و خارج از كنترلي دارند، در انجام مسووليتها و مديريت زمان ضعف دارند، اغلب قرارها و قولهاي خود را فراموش ميكنند و هميشه تاخير دارند. بسيار پيش ميآيد كه وسايل خود را گم ميكنند. بسياري از اين افراد بر اثر افت عزت نفس ناشي از عملكرد مختل موثر بر كاركرد شغلي و اجتماعي، دچار اختلال افسردگي ثانويه هستند. در بزرگسالان دچار بيشفعالي نيز همانند كودكان مبتلا، ميزان اختلال يادگيري، اضطراب، اختلالات خلقي و اختلالات مصرف مواد بالاتر از جمعيت عمومي است.
درمان
درمان دارويي اختلال كمتوجهي- بيشفعالي بزرگسالان مشابه كودكان و نوجوانان است. محركهاي سيستم عصبي مركزي مثل آمفتامين، املاح آمفتامين و متيل فنيدات خط اول درمان است. نشانههاي پاسخ مثبت به درمان عبارت از افزايش گسترهي توجه، كاهش تكانشگري و بهبود خلق است. ممكن است لازم شود درمان دارويي بهطور نامحدود و تا آخر عمر ادامه يابد.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
«او آر اس» (ORS) مخلوطي از شكر و نمك معمولي و ساير نمكهاست كه وقتي يك بسته از آن در ۴ ليوان (يك ليتر) آب مخلوط شود، محلولي بهدست ميآيد كه ميتواند كمبود آب و نمك بدن را بهخوبي برطرف كند.
وقتي در اثر اسهال مقدار زيادي آب و نمك از بدن دفع ميشود، آب و املاح بدن و در نتيجه فشار خون كاهش مييابد، دهان و زبان و اشكهاي بيمار خشك ميشود و تشنگي عارض ميگردد. در اين شرايط چشمها گود ميافتد و اگر پوست را نيشگون بگيريم، براي برگشت به حالت اوليه چند ثانيه طول ميكشد؛ در حالي كه در افراد طبيعي پوست سريعاً به حالت اوليه برميگردد. بهمحض مشاهدهي بيماري با علايم فوق، بايد به او ORS داده شود.
نكات مورد توجه
در مورد تهيهي محلول ORS بايد به اين نكات توجه كرد:
۱. آبي كه با آن ORS تهيه ميشود بايد تميز و جوشيده باشد.
۲. مقدار آب نبايد كمتر يا بيشتر از اندازهي گفته شده باشد.
۳. قبل از تهيهي محلول ORS، دستهايتان را با آب و صابون بشوييد.
۴. ORS را بايد خوب بههم زد تا كاملاً حل شود.
۵. پس از تهيه، آن را بايد در يخچال قرار داد و پس از ۲۴ ساعت، اضافي آن را بيرون ريخت و دوباره تهيه كرد.
۶. ORS را بايد با قاشق يا ليوان به كودك خوراند و نبايد با شيشه داد، زيرا كودك به شيشهي شير عادت ميكند و شير مادر را نميخورد.
۷. در مواقع اورژانس ميتوان محلول فوق را با مخلوط كردن دو قاشق مرباخوري شكر در يك ليتر آب تهيه كرد.
بايد بدانيم كه محلول ORS كمآبي بدن را برطرف ميكند و اسهال را قطع نميكند. البته اسهال بعد از تمام شدن ميكروبها خودبهخود قطع خواهد شد.
پس بايد بدانيم كه تنها محلول ORS است كه كمآبي را برطرف و فشار خون را تنظيم ميكند. بنابراين ORS بهترين دارو در درمان اسهال است و از مرگ جلوگيري ميكند.
براي بيماران اسهالي چقدر ORS بايد داد؟
اگر كودك ORS را نخورد، چهكار بايد كرد؟
در بعضي از خانوادهها به داخل ORS مواد ديگري اضافه ميكنند تا آن را قابل خوردن كنند. اين كار اشتباه است زيرا اگر لازم بود، خود كارخانهي سازنده حتماً اين كار را ميكرد. اگر كودك تشنه باشد، يعني آب بدنش كم باشد ORS را با ولع خواهد خورد ولي اگر تشنه نباشد، ممكن است ORS را نخورد كه در چنين مواردي ميتوان به كودك مايعاتي مثل دوغ يا شير داد.
اگر كودك مبتلا به اسهال، استفراغ نيز داشته باشد چكار بايد كرد؟
استفراغ موقعي اتفاق ميافتد كه مواد ميكروبي و سموم در معده موجود باشند يا مايعات زيادي در معده جمع شده باشد. بعد از استفراغ فشار معده كم و حال بيمار خوب ميشود. پس اگر معدهي بيمار ناراحت باشد، استفراغ علاوه بر اينكه مضر نيست، بلكه مفيد نيز هست. در اين مواقع استفاده از داروهاي ضد استفراغ سودي ندارد و احتمالاً مضر هم واقع خواهد شد. اگر بخواهيم معدهي كودكان راحت باشد و استفراغ تكرار نشود و بيمار بتواند غذا و ORS بخورد، بهتر است غذا و مايعات و ORS خنك با مقدار كم و با فواصل كوتاه داده شود. مثلاً در ۲ تا ۳ دقيقه يك قاشق پر ORS داده شود زيرا اگر ليوان پر را يكجا بدهيم بيمار استفراغ خواهد كرد.
پيشگيري از اسهال
در پايان لازم است روشهايي را كه ميتواند از بروز اسهال پيشگيري كند ذكر كنيم:
۱. در ۶ ماه اول زندگي بايد به كودك شير مادر داد و سپس در كنار غذاي كمكي شير مادر را تا ۲ سالگي ادامه دهيد.
۲. استفاده از غذاي كمكي تازه و آب آشاميدني سالم
۳. استفاده از فنجان و قاشق بهجاي بطري و شيشه و پستانك
۴. شستن دستها قبل از شير يا خوردن غذا
۵. استفاده از توالت بهداشتي و شستن دستها پس از دفع مدفوع
۶. ريختن مدفوع شيرخواران در توالت
۷. واكسينه كردن كودكان عليه سرخك.

 دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
وسواس، فكر يا عملي تكراري و مداوم است كه بهصورت ناخواسته يا برخلاف ميل فرد پيش ميآيد. فرد وسواسي بر فكر يا عمل خود كنترل ندارد و از وجود چنين رفتاري در رنج و عذاب است. بنابراين فردي كه رفتارهاي تكراري داشته باشد ولي از آن رفتارها خوشحال باشد، مبتلا به وسواس نيست. همچنين فرد ميداند كه فكر يا عملش بيهوده يا غيرمنطقي است، اما نميتواند جلوي آن را بگيرد.
ميزان شيوع
وسواس قبلاً اختلالي كمياب محسوب ميشد، اما امروزه بهنظر ميرسد كه شيوع آن بيشتر شده باشد. موسسهي ملي بهداشت رواني در آمريكا شيوع اين بيماري را بين 2 تا تا 3 درصد كل جمعيت گزارش كرده است. در ايران نيز گرچه پژوهشهاي مختلفي در اين مورد انجام شده، با اينحال ميزان شيوع وسواس دقيقاً مشخص نيست اما بهنظر ميرسد كمتر از ميزان 2 تا 3 درصد نباشد و در مواردي حتي بيش از اين هم باشد. ميزان شيوع وسواس در زنان و مردان تقريباً برابر است، البته وسواس شستوشو بهنظر ميرسد در زنان بيشتر باشد.
نشانههاي وسواس معمولاً در اواخر دورهي نوجواني و اوايل بزرگسالي آغاز ميشود، اما برخي از نشانههاي آن احتمالاً از زمان كودكي شروع ميشود. البته ميزان شيوع وسواس در كودكان و نوجوانان پايينتر از بزرگسالان است و همچنين در اين دوران در پسران بيش از دختران ديده ميشود.
نشنههاي وسواس بهتدريج شروع ميشود. ابتدا تعداد نشانهها و شدت آن كم است اما با گذشت زمان كمكم بيشتر ميشود. همچنين در آغاز ميزان ناراحتي فرد از نشانههاي وسواس كم است و سعي ميكند با آن نشانهها سازگار شود اما پس از مدتي متوجه ميشود كه اين نشانهها مشكلات زيادي براي او ايجاد ميكند، بهگونهاي كه مانع كار و فعاليتش ميشود و وقت زيادي از او ميگيرد. شايد بههمين دليل است كه فاصلهي بين شروع اين بيماري و مراجعه به روانپزشك يا روانشناس براي درمان به چند سال ميرسد، يعني زماني كه بيماري كاملاً شكل گرفته و مشكلات زيادي ايجاد كرده باشد. حد متوسط اين فاصله در ايران بين 7 تا 9 سال است كه تفاوت زيادي با مطالعات خارجي ندارد. اين ترديد و دودلي در مراجعه براي درمان احتمالاً به دليل شرم و خجالت است، چون اين بيماران اغلب نميدانند كه افراد ديگري هم هستند كه چنين علايمي دارند. البته خوشبختانه بهدليل آشنايي بيشتر مردم با اين بيماري و بالا رفتن اميد براي درمان، اين فاصلهي 7 تا 9 ساله تدريجاً در حال كاهش است.
نشانههاي وسواس
وسواس از انواع اختلالهاي اضطرابي است، يعني كسي كه وسواس دارد بديهي است مبتلا به اضطراب است. وسواس به دو نوع وسواس فكري و وسواس عملي تقسيم ميشود. وسواس فكري، يعني فكري است كه اضطراب را زياد ميكند. معمولاً فرد براي كاهش اضطراب ناشي از آن افكار، اعمالي را انجام ميدهد كه وسواس عملي نام دارد. اغلب وسواس فكري و عملي با هم اتفاق ميافتد. كسي كه وسواس عملي دارد، وسواس فكري هم دارد، اما عدهاي هستند كه فقط وسواس فكري دارند.
يكي از شايعترين نمونههاي وسواس فكري و عملي نظافت و شستوشوي مكرر است كه گاه با تشريفات و آداب خاصي همراه است. اين افراد در روز چندين ساعت از وقت خود را به نظافت، دست شستن يا توالت رفتن اختصاص ميدهند. معمولاً از توالتهاي عمومي استفاده نميكنند، از دست دادن با ديگران اجتناب ميكنند و با گوشهي انگشت يا دستمال كاغذي دستگيرهي در را ميگيرند و باز و بسته ميكنند. آنها فكر ميكنند كه در صورت عدم رعايت اين موارد، بيش از اندازه كثيف ميشوند. بعضي از آنها فکر میکنند اگر اين كارها را انجام ندهند ممكن است اتفاق بدي برايشان پيش بيايد.
نمونهي ديگري از وسواس كه در ايران زياد است، وسواس وارسي يا چك كردن است، اين افراد نيز اعمالي را تكرار ميكنند مثل وارسي كردن قفل در يا شير گاز يا وارسي مكرر چك نوشته شده كه نكند يك صفر آن اضافه شده باشد. تكرار اين اعمال براي فرد مبتلا اطمينان ايجاد ميكند كه البته بيمارگونه است. بعضي از اين رفتارها ريشهي فرهنگي دارد، مثلاً چك كردن قفل ماشين بهدليل نگراني از دزديده شدن آن.
گاهي وارسي بهصورت الگوي عددي نمود پيدا ميكند. مثلاً بيمار تصور ميكند اگر كاري را 7 بار انجام دهد از بيماري يا تصادف خانواده پيشگيري ميكند. بعضي بيماران وسواسي نسبت به عدد خاصي حساس هستند و از هر موضوعي كه با آن عدد ارتباط داشته باشند، اجتناب ميكنند. البته در فرهنگ ما عدد 13 نحس است، اما معمولاً افراد از آن اجتناب نميكنند و مثلاً در روز 13 كارهاي خود را انجام ميدهند. اينكه فردي در ساعت 13 هر روز، كاري را انجام ندهد يا بيرون نيايد و در منزل بماند با اين تصور كه ممكن است اتفاق بدي بيافتد، ميتواند نمونهاي از وسواس باشد. عدهاي از وسواسيها هم اجبار به شمارش اشيا دارند مثلاً تعداد درختان يا نردههاي كنار خيابانها را بايد بشمارند.
نمونهاي از وسواس فکری شایع، نگرانی در مورد آلودگی بهوسیلهی کثافت، ميكروب، چربي، ادرار، مدفوع، ويروس ايدز، تشعشع، سموم خون و نظاير آن است. فرد مبتلا موقع توالت رفتن نگران آلوده شدن بهوسيلهي ترشحات ادرار يا آب كف توالت است. گاه فرد نشانههاي ايدز را در خود وارسي ميكند يا تمامي چيزهايي را كه امكان دارد ديگران با آن تماس داشته باشند، ضد عفوني ميكند.
بعضي افراد وسواسي نگران آسيب رساندن به خود يا ديگران هستند. اين افراد ممكن است فكر كنند با ماشين به كسي زده باشند، در نتيجه به بيمارستان يا ادارهي پليس تلفن ميزنند يا مسيري را كه طي كردهاند دوباره برميگردند تا مطمئن شوند كسي را نزدهاند. عدهاي نيز اين فكر دايم به ذهنشان ميرسد كه نكند بهوسيلهي چاقو كسي را به قتل برسانند، در نتيجه سعي ميكنند به چاقو دست نزنند.
افكار توهينآميز نسبت به خدا و بزرگان ديني از جمله وسواسهاي فكري است كه باعث رنج و ناراحتي زيادي در افراد ميشود، چون برخلاف عقيدهي آنان است. فرد ممكن است براي رهايي از اين مشكل دعا بخواند يا به نذر و نياز بپردازد.
افكار مربوط به تجاوز جنسي، تصور مرگ عزيزان يا تصور رفتارهاي غيرقابل پذيرش اجتماعي (مثل جيغ كشيدن و ناسزا گفتن) نيز براي افراد مبتلا بسيار ناراحت كننده است. در همين موارد ممكن است فرد از موقعيتهاي اجتماعي يا از بودن با بعضي افراد اجتناب كند.
نظم و ترتيب افراطي نيز نمونهاي از وسواس است، مخصوصاً اگر فرد باور داشته باشد كه اگر هر چيزي سر جاي خود نباشد حتماً اتفاق ناگواري ميافتد.
سوالهاي تكراري از ديگران براي كسب اطمينان نيز ميتواند نمونهاي از وسواس باشد.
علل وسواس
عوامل وسواس متعدد است. در مواردي ديده شده كه وسواس در چند نفر از اعضاي يك خانواده يا در خويشاوندان نزديك وجود دارد. در اين موارد احتمال داده شده كه عوامل ارثي يا ژنتيك تاثير داشته باشد. در مواردي هم ميتوان آن را به عامل يادگيري نسبت داد، يعني افراد رفتارها و افكار وسواسي را از پدر، مادر يا ديگر اعضاي خانواده ياد گرفتهاند. گاهي هم وسواس به عملكرد مغز ارتباط داده شده است.
بعضي وسواسيها گزارش ميكنند كه اين مشكل را از زماني كه يادشان ميآيد داشتهاند اما بيش از نيمي از آنان آغاز اين بيماري به استرسها و فشارهاي مهم زندگي مربوط ميكنند. اين دسته از افراد ميگويند كه نشانههاي وسواسي بهدنبال از دست دادن فردي از اعضاي خانواده، پس از شكست تحصيلي يا شغلي يا بهدنبال مشكلات زناشويي شروع شده است.
پژوهشهاي متعددي نشان داده كه نوع فكر، شناخت، يا بينش فرد وسواسي سبب شكلگيري نشانهها و علايم وسواس ميشود. افراد وسواسي مشكلات معمولي را بيش از حد ارزيابي ميكنند و در حد فاجعه ميدانند. مثلاً فكر میکنند که بر اثر دست زدن به ظرف زباله مریض میشوند و میمیرند یا اگر چرخ ماشین به چیزی برخورد کند، فکر میکنند به کسی زدهاند. بهعلاوه افراد وسواسی باورهای غیرمنطقی دارند. فکر کردن دربارهی توهین به خدا را بهمعنی انجام آن میدانند یا باور دارند که همهی کارها را باید همیشه صددرصد کامل انجام دهند.
گاهی وسواس میتواند بهدلیل بیماریهای دیگر شکل بگیرد. در مواردی بیماران وسواسی احساس گناه، غمگینی، پوچی و بیارزشی ميكنند كه ممكن است ناشي از افسردگي باشد. برعكس، گاهي وسواس نيز ميتواند به افسردگي منجر شود. بعضي افراد را بهعنوان شخصيتهاي وسواسي ميشناسيم. اينها از ويژگيهايي چون وجدان بالا، سختگيري، مسووليتپذيري بالا، دقت و جزيينگري، جديت و انعطافناپذيري برخوردارند كه ميتواند سبب شكلگيري وسواس شود.
درمان وسواس
امروزه رايجترين روشهاي درمان براي بيماران وسواسي دارودرماني است. در اين رابطه بيماران با مراجعه به متخصصين اعصاب و روان و مصرف داروهاي تجويز شده بهتدريج بهبود مييابند. براساس پژوهشهاي انجام شده حدود 60 تا 80 درصد بيماران از اين طريق درمان ميشوند، اما بيشتر مطالعات نشان داده كه 70 تا 90 درصد بيماراني كه فقط با دارو درمان ميشوند، چند هفته پس از قطع دارو علايمشان برميگردد. بالاترين ميزان بهبودي، يعني حدود 90 درصد، در مواردي گزارش شده است كه از تركيب دارودرماني با رفتاردرماني شناختي استفاده كردهاند. بهعلاوه حدود 75 درصد از كساني كه از هر دو روش درماني استفاده ميكنند، بهبودي را براي درازمدت حفظ ميكنند. ميزان برگشت علايم نيز نسبت به برگشت علايم كساني كه فقط با دارو و درمان ميشوند كمتر يعني 20 تا 25 درصد است.
مهمترين روشهاي درمان شناختي- رفتاري وسواس عبارت است از:
كسي كه اين نوع درمان را آغاز ميكند معمولاً تا حدي اضطراب پيدا ميكند. اين در واقع بخش مهمي از درمان است. بيماران اغلب فكر ميكنند اين اضطراب ادامه خواهد يافت و غيرقابل تحمل خواهد بود، در حالي كه بايد بدانند هر چقدر اين مواجه شدن بيشتر باشد اضطراب بهتدريج كاهش خواهد يافت. گاه اضطراب طي 20 دقيقه رو به كاهش ميگذارد ولي معمولاً نيم ساعت تا يك ساعت طول ميكشد تا اين كاهش آغاز شود.
براي موفق بودن در روش رويارويي از بيمار خواسته ميشود تمام موقعيتهاي وسواسي خود را يادداشت كند و به موقعيتهايي كه بالاترين حد اضطراب را از آنها دارد نمرهي 100 بدهد و بههمين ترتيب به موقعيتهايي كه اضطراب كمتري از آنها دارد نمرهي پايينتر و به موقعيتي كه پايينترين اضطراب را دارد نمرهي 1 بدهد. درمانگر معمولاً برنامهريزي را از موقعيتهاي داراي اضطراب پايينتر شروع ميكند تا بيمار بتواند راحتتر آن را اجرا كند.
در مواردي كه رويارويي عملي امكانپذير نيست، مثلاً وسواس كسي كه فكر ميكند ماشين را به كسي ميزند، از رويارويي تجسمي استفاده ميشود. درمانگر آن رويداد را با تمام جزييات براي بيمار توضيح ميدهد تا بيمار بتواند آن را دقيقاً در ذهن خود تجسم كند. هر چقدر تجسم اين موقعيتها بيشتر شود، وسواس كمكم كاهش مييابد.
در پايان لازم به توضيح است كه درمان وسواس و اجراي هر يك از روشهاي ذكر شده مستلزم مراجعه به روانپزشك و روانشناس آموزش ديده است.
 دكتر فرشته محمدي - متخصص بيماريهاي داخلي، فوقتخصص بيماريهاي غدد درونريز و متابوليسم
دكتر فرشته محمدي - متخصص بيماريهاي داخلي، فوقتخصص بيماريهاي غدد درونريز و متابوليسم
لطفاً در ابتدا تعريفي از بيماري قند يا ديابت ارايه بفرماييد.
ديابت بهمعني افزايش قند خون است تا حدي كه بتواند عوارض ايجاد كند. اين عوارض معمولاً وقتي ايجاد ميشود كه قند خون ناشتا به حدود 126 ميرسد. بنابراين قند خون ناشتاي بالاي 126 غيرطبيعي تلقي ميشود.
يعني اگر يك بار هم بالاي 126 بود، نشانهي بيماري قند است؟
قند خون ناشتا بايد طي يك هفته دو بار اندازهگيري شود و اگر هر دو بار مساوي يا بالاي 126 بود غيرطبيعي بهحساب ميآيد. البته دو راه ديگر هم هست: يكي اندازهگيري قند خون دو ساعت پس از مصرف 75 گرم قند كه اگر مساوي يا بالاتر از 200 باشد بيماري قند تشخيص داده ميشود؛ راه ديگر اندازهگيري هموگلوبين گليكوزيله (HbA1C) است كه ميانگين قند خون سه ماهه را نشان ميدهد و اگر مساوي يا بالاتر از 5/6 باشد بيمار مبتلا به ديابت است.
فرموديد قند خون ناشتا اگر بالاتر از 126 باشد، عوارض ايجاد ميكند؛ چه عوارضي؟ بهعبارت ديگر، اصلاً چرا بالا بودن قند خون برايمان اهميت دارد؟
عوارض بهصورت حاد يا مزمن است. عوارض حاد در ديابت نوع اول بهصورت كتواسيدوز ديابتي و در ديابت نوع دو بهصورت كماي هيپراسمولار است. عوارض مزمن در هر دو نوع ديابت در ارگانهاي مختلف مثل چشم، قلب، كليه، اعصاب ايجاد ميشود و عوارض موقعي ديده ميشود كه سطح قند خون، فشار خون و چربي خون را نتوانيم كنترل كنيم. هر چه كنترل قند خون، فشار خون و چربي بالاتر باشد احتمال ايجاد عوارض كاهش مييابد.
بيماري قند چه علايمي دارد؟ يعني ما بايد چه علايمي در خود يا افراد خانوادهمان ببينيم تا مشكوك به بيماري قند شويم؟
بيماري قند يا بدون علايم است كه در چكآپ متوجه بالا بودن قند خون ميشويم يا بيمار با علايمي مثل پرنوشي، پرادراري، كاهش وزن، تهوع و استفراغ باشد. در كتواسيدوز ديابتي حتي درد شكمي وجود دارد. گاهي هم بالا بودن قند خون خود را بهصورت دير خوب شدن زخم نشان ميدهد.
فرق بيماري قندي كه در كودكي ايجاد ميشود با ديابت بزرگسالان در چيست؟
معمولاً در كودكان ديابت نوع يك و در بزرگسالان ديابت نوع دو ايجاد ميشود. گاهي در بالغين هم ديابت نوع يك ديده ميشود، ولي مهم جلوگيري از ايجاد عوارض است كه با كنترل دقيق قند و فشار خون و كم كردن وزن و قطع سيگار ميسر ميشود.
اگر علايم بيماري قند وجود نداشته باشد، نيازي هست كه افراد از نظر وجود اين بيماري بررسي و بهاصطلاح «غربالگري» شوند؟
همهي افراد بالاي 45 سال بايد يك بار آزمايش قند انجام دهند و ادامهي بررسي براساس عوامل خطر ايجاد بيماري قند در افراد فرق ميكند. اگر قند خون نرمال باشد و فرد هيچ عامل خطري نداشته باشد، هر 3 سال يك بار آزمايش كافي است؛ ولي اگر عوامل خطر زير وجود داشته باشد، بايد قند خون ساليانه بررسي شود.
آيا بيماري ديابت قابل پيشگيري است؟
اگر بتوانيم جلوي افزايش وزن را بگيريم، يا ميزان تحرك و ورزش را افزايش دهيم، احتمال ايجاد بيماري قند كم ميشود.
در مورد رژيم غذايي، آيا محدوديت خاصي وجود دارد؟
در افراد مبتلا به بيماري قند بهتر است فرد غذايي بخورد كه متناسب با وزن و فعاليتش باشد و در عينحال هيچ بخشي از هرم غذايي حذف نشود. يعني بايد از همه نوع غذاها مثل غلات، پروتئينها، سبزيجات و ميوهها مصرف كرد و فقط بهتر است غذاهايي مثل شيرينيها يا شكر كه قند خالص دارد، محدود شود. البته ميوههاي شيرين بهتر است با مقدار كم ولي در دفعات بيشتر مصرف شود.
در مورد فعاليت و ورزش چه توصيهاي ميكنيد؟
بهترين ورزش پيادهروي هفتهاي 3 بار بهمدت حداقل 20 دقيقه است. بقيهي ورزشها بهتر است با نظر و اجازهي پزشك باشد تا مشكل خاصي پيش نيايد.
نحوهي درمان بيماري قند چگونه است؟
بسته به اينكه ديابت در چه مرحلهي تشخيص داده شود، درمان متفاوت است. اگر علايم شديد نباشد، در درجهي اول سعي ما بر اين است كه بيماري قند را با استفاده از رژيم غذايي و افزايش تحرك و ورزش درمان كنيم تا قند خون به حد طبيعي برسد. (البته اين روش درماني براي آن نوع بيماري قند است كه در سنين بالا ايجاد شده و علايم شديدي مثل پرنوشي و پرادراري ندارد يا بيمار مبتلا به عوارض عروقي نشده است.) در اين موارد خفيف معمولاً 8-6 هفته رژيم غذايي و تغيير سبك زندگي (افزايش تحرك و ورزش و...) توصيه ميشود. ولي اگر قند خون كنترل نشد، ابتدا داروهاي خوراكي و در صورت نياز انسولين شروع ميشود.
چند وقت يك بار بايد قند خون را كنترل كنيم تا مطمئن باشيم چه با دارو و چه بي دارو (با رژيم غذايي و اصلاح سبك زندگي) قند در حد مطلوب است و جلوي عوارض بيماري قند گرفته شده است؟
بسته به ميزان قند خون فرق ميكند. ابتدا هر 3-2 ماه يك بار و پس از آن هر 6 ماه يك بار بايد قند خون كنترل شود. در هر بار معاينه بايد فشار خون هم بررسي شود و چربي خون را هم بايد هر سال اندازه بگيريم و اگر ميزان آن بالا بود، درمان مناسب انجام شود.
چه معاينات و آزمايشهاي ديگري براي پيشگيري از عوارض بيماري قند لازم است؟
معاينات دورهاي شامل چك كردن فشار خون هر 3 تا 4 ماه يك بار، معاينهي چشم سالانه، معاينهي قلب سالانه، معاينهي پاها هر 6 ماه و كنترل كار كليه هر سال يك بار لازم است. در صورتي كه هر كدام از اعضاي بدن درگير شده باشد، زمانبندي معاينات و آزمايشها براساس نوع درگيري متفاوت خواهد بود.
لطفا در مورد داروهاي كاهشدهندهي قند خون هم توضيحاتي بفرماييد.
در ديابت نوع 2 (بزرگسالان) اولين دارويي كه استفاده ميكنيم متفورمين است كه انتخاب اول ماست چون عوارض آن كمتر است. متفورمين اگر با دوز بالا شروع شود عوارض گوارشي دارد كه ممكن است سبب قطع دارو شود، ولي از ابتدا دارو را با دوز كم و 3-2 بار در روز تجويز ميكنيم و سپس بسته به شدت بيماري و نتيجهي آزمايشهاي بعدي اين ميزان را كم يا زياد ميكنيم.
اگر قند خيلي بالا باشد، ميتوانيم تركيبي از داروها را تجويز كنيم، مثلاً متفورمين با گليبنكلاميد. گاهي هم ناچار ميشويم براي كنترل بهتر قند خون انسولين نيز اضافه كنيم.
اين قرصها بايد پيش از غذا خورده شود يا بعد از غذا؟
مصرف قرصهاي سولفونيل اوره (مثل گليبنكلاميد) پيش از غذا و قرص متفورمين همراه يا پس از غذاست.
آيا فرقي بين داروهاي خوراكي خارجي و ايراني پايين آورندهي قند خون وجود دارد؟
اگر بخواهيم به اين سوال پاسخ دهيم، بايد مطالعات كافي داشته باشيم، ولي در اينباره مطالعهاي انجام نشده است.
فرموديد علاوه بر تجويز انسولين بهتنهايي، گاهي ناچار ميشويم همراه با داروهاي خوراكي نيز انسولين تجويز كنيم. چند نوع انسولين وجود دارد؟
چهار نوع انسولين وجود دارد: سريعالاثر مثل آسپارت، كوتاه اثر مثل رگولار، متوسط اثر مثل NPH و طولاني اثر مثل گلارژين.
لطفاً در مورد زمان تزريق اين انسولينها و طول مدت اثرشان توضيح مختصري بفرماييد.
انسولين رگولار 20 دقيقه پيش از غذا، آسپارت همزمان يا بلافاصله پس از غذا، NPH شبها پيش از شام يا پيش از خواب و صبحها پيش از صبحانه.
نحوهي تزريق انسولين چگونه است؟
تزريق در مناطقي مثل شكم يا ران كه چربي زياد است بهصورت عمودي، و در افراد لاغر يا جاهايي از بدن مثل بازوها كه چربي كم است با زاويهي 45 درجه انجام ميشود.
آيا براي تزريق انسولين نياز به ضد عفوني كردن پوست پيش از تزريق هست؟
خير، مگر اينكه پوست آلوده باشد كه در اين صورت بايد ابتدا پوست تميز و سپس خشك شود و بعد تزريق را انجام داد.
آيا محل خاصي براي تزريق انسولين بهتر است؟
نواحي بازو، جلوي ران و شكم توصيه ميشود. بهتر است تزريق براي هر وعده در يك جاي ثابت باشد، مثلاً صبحها شكم و شبها بازو يا ران، چون مقدار جذب دارو در جاهاي مختلف فرق ميكند.
آيا بايد براي شروع انسولين حتماً فرد بستري شود؟
خير، ميتوان انسولين را بهصورت سرپايي شروع كرد ولي بايد فرد همكاري خوبي با پزشك داشته باشد و همچنين مراكز درماني نيز در دسترس بيمار باشد.
كنترل قند خون طي بارداري چقدر اهميت دارد؟
اگر خانمي از پيش بيماري قند دارد، همراه بودن اين بيماري با بارداري ميتواند روي همهي ارگانهاي بدن از جمله قلب، كليه، عروق، اعصاب و چشم فشار مضاعف ايجاد كند. بنابراين اهميت دارد كه ابتدا قند خون را در اين فرد بهخوبي كنترل و همهي ارگانهاي حياتي را بررسي كنيم و سپس اجازهي بارداري داده شود.
يعني چه مدت قند خون بايد نرمال باشد تا اجازهي بارداري داده شود؟
در اين مورد HbA1C خيلي مهم است كه بايد حدود 7-5/6 باشد تا اجازهي بارداري داده شود.
ميدانيم كه بعضي موارد ديابت در دورهي بارداري شروع ميشود. چه خانمهايي بيشتر در معرض ديابت بارداري هستند؟
خانمهايي كه طي بارداري اضافهوزن بيشتر از حد طبيعي دارند، كساني كه سابقهي خانوادگي ديابت دارند، افرادي كه چربي يا فشار خونشان بالاست، مادراني كه سابقهي زايمان فرزند با وزن بالا داشتهاند و همچنين سابقهي بيماري تخمدان پليكيستيك و بعضي نژادهاي خاص.
طي بارداري قند خون در چه حدي بايد تنظيم شود؟
قند خون ناشتاي زير 92 نرمال تلقي ميشود. در خانمهايي كه عوامل خطر ابتلا به ديابت را دارند، از همان ابتدا آزمايش قند خون ناشتا و قند خون پس از تجويز 75 گرم قند را درخواست ميكنيم. ولي اگر خانمي عوامل خطر ابتلا به ديابت ندارد، ميتوانيم از تست تحمل قند بعد از تجويز 50 گرم قند استفاده كنيم. اگر خانمي نميتواند شربت بخورد، ميتوان بعد از مصرف غذاي معمولي ميزان قند خون را بررسي كرد.
در مورد مصرف متفورمين طي بارداري چه نظري داريد؟
مطالعات پراكنده نشان داده است كه متفورمين طي بارداري مشكل ايجاد نميكند، ولي هنوز توصيهي اول در دوران بارداري انسولين است و در اين مورد منتظر نتيجهي مطالعات بعدي هستيم.
چه موقع بايد براي خانمهاي باردار انسولين شروع كرد؟
بسته به ميزان قند خون دارد. اگر قند خون ناشتا خوب باشد و فقط قند خون بعد از غذا بالا باشد، ميتوان از رژيم غذايي استفاده كرد؛ ولي اگر قند خون ناشتا هم بالا بود يا با رژيم غذايي قند خون كنترل نشد، بايد انسولين تجويز كرد.
در صورت شروع انسولين، قند خون در چه حدي نگه داشته ميشود؟
قند خون بايد حدود 92-60 نگه داشته شود.
ديابت چه عوارضي روي جنين دارد؟
بسته به شدت بالا بودن قند خون، عوارض متفاوت است، از درشت بودن غيرطبيعي جنين تا اثرات روي قسمتهاي مختلف ارگانهاي جنين در ديابت خيلي پيشرفته و حتي كوچك بودن و عدم رشد كافي جنين بهخاطر درگيري عروق رحم و كاهش خونرساني.
 دكتر فرنوش فرضي - متخصص بيهوشي، عضو هيات علمي دانشگاه علوم پزشكی گیلان
دكتر فرنوش فرضي - متخصص بيهوشي، عضو هيات علمي دانشگاه علوم پزشكی گیلان
چرا بايد پيش از بيهوشي ناشتا بود؟
وقتي بيماري به هر علتي نياز به يك عمل جراحي و بيهوشي پيدا ميكند، پزشكان متخصص بيهوشي و پرستاران مسوول توصيههايي به وي ميكنند. يكي از اين موارد ساعات ناشتا بودن پيش از عمل جراحي است.
علت توصيه به ناشتا بودن پيش از عمل جراحي و بيهوشي، اين است كه فرد حين بيهوشي توانايي محافظت از راههاي تنفسي خود را ندارد، يعني نميتواند سرفه كند و اگر معده از غذا و مايعات پر باشد، احتمال دارد بيمار مواد غذايي را حين بيهوشي استفراغ كند. اين مواد وارد ريهي وي ميشود و به ريه آسيب ميرساند و باعث عفونت ريوي ميشود كه عارضهي خطرناكي است و لازم است بيمار به اين علت مدت بيشتري را در بيمارستان و حتي در بخش مراقبتهاي ويژه (ICU) تحتنظر باشد. در نتيجه ضمن اينكه اين عارضه جان بيمار را بهخطر مياندازد، از نظر مالي هم هزينهي بيشتري به وي تحميل ميكند و زمان بهبودياش را طولانيتر ميكند.
بنابراين ناشتا بودن پيش از عمل جراحي و بيهوشي بايد جدي گرفته و به آن عمل شود.
چند ساعت پيش از عمل بايد ناشتا بود؟
اين مساله به سن بيمار و صلاحديد جراح و متخصص بيهوشي و قوانين بيمارستانها و مراكز بهداشتي- درماني بستگي دارد. نتايج آخرين تحقيقات علمي نشان داده است كه:
نوزادان و شيرخواراني كه شير مادر ميخورند، بايد 4 ساعت ناشتا باشند.
شيرخواراني كه شير خشك يا غذاي كمكي ميخورند، بايد 6 ساعت ناشتا باشند.
كودكان و بزرگسالان بايد 8 ساعت ناشتا باشند.
ناشتا بودن يعني چه؟
منظور از ناشتا بودن اين است كه نبايد هيچ نوع مواد غذايي از جمله پلو، خورشت، كباب، سوپ، آش، كلوچه، كيك، بيسكويت، شكلات، ميوهجات، سبزيجات، شير و... ميل كنيد.
نوشيدن نصف ليوان آب تا 3-2 ساعت پيش از عمل مانعي ندارد.
خيلي از بيمارستانها و مراكز درماني توصيه ميكنند پس از نيمهشب بيمار غذاي جامد نخورد.
شير مثل غذاي جامد است و بايد مدت 8 ساعت ناشتا بودن را براي آن رعايت كرد.
در صورتي كه بهعلت بيماري زمينهاي فرد يا نوع عمل جراحي، متخصص بيهوشي يا جراحي ساعات ناشتا بودن طولانيتر را لازم بدانند، دستورات ايشان لازمالاجراست زيرا قطعاً بهصلاح بيمار است.
توصيهي ما
در موسسهي فنآوريهاي نوين پزشكي مهر توصيهي متخصصين بيهوشي اين است كه:

 دكتر كيوان امينيان - متخصص بيماريهاي داخلي، فوقتخصص بيماريهاي دستگاه گوارش
دكتر كيوان امينيان - متخصص بيماريهاي داخلي، فوقتخصص بيماريهاي دستگاه گوارش
اصلاً زخم معده يا اثنيعشر يعني چه؟
زخم معده يا اثنيعشر به خراش يا شكافي در مخاط اين دو عضو ميگويند كه معمولاً با التهاب شديد در اطراف زخم همراه است. (اثنيعشر يا دوازدهه قسمت اول رودهي كوچك است.)
بيماراني كه زخم معده يا دوازدهه دارند معمولاً با چه علايمي مراجعه ميكنند؟
شايعترين علامتي كه بيماران زخم معده يا دوازدهه دارند درد و سوزش در قسمت بالايي شكم است كه ممكن است گاه به پشت فرد تير بكشد. بهدليل شدت درد، ممكن است بيمار از خواب بيدار شود، ولي معمولاً درد با خوردن شربتهاي ضد اسيد مثل شربت آلمينيوم ام جي بهتر ميشود.
غير از درد، بيماران مبتلا به زخم معده يا دوازدهه ممكن است علايم ديگري مثل تهوع و استفراغ يا علايم سوءهاضمه مثل نفخ، آروغ زياد و بياشتهايي و حتي كاهش وزن هم داشته باشند.
گاهي هم زخم معده يا دوازدهه با علايم جديتر مثل خونريزي گوارشي بهصورت استفراغ خوني همراه است. حتي ممكن است زخم پاره شود و محتويات اسيد معده به داخل شكم بريزد كه سبب التهاب صفاق (پريتونيت) ميشود كه بايد سريعاً جراحي شود.
غير از زخم معده، چه بيماريهاي ديگري ممكن است موجب درد در قسمت بالاي شكم شود؟
بيماريهاي ديگري كه باعث ايجاد درد در اين قسمت ميشود شامل سنگهاي كيسهي صفرا و مجاري صفراوي يا بيماريهاي لوزالمعده و كبد است كه در مجاورت معده قرار دارند. ريفلاكس يا برگشت اسيد معده به مري كه امروزه شيوع آن در جامعه بيشتر از زخم معده و دوازدهه است نيز چنين دردهايي ميدهد. و بالاخره بيماريهاي قلبي مثل سكتهي قلبي نيز ميتواند باعث درد در قسمت بالايي شكم شود.
علت ايجاد زخم در معده يا دوازدهه چيست؟
تا حدود 25 سال پيش پزشكان فكر ميكردند كه علت ايجاد زخم معده و دوازدهه افزايش اسيد معده، استرسها و غذاهاي تند و پرادويه هستند. اما در سال 1982 با كشف ميكروب هليكوباكترپيلوري در معدهي بيماران مبتلا به زخم معده و دوازدهه معلوم شد علت اصلي زخم معده و دوازدهه اين ميكروب است. اين موضوع را دو دانشمند استراليايي به نامهاي مارشال و وارن كشف كردند و در حقيقت پس از اين كشف، درمان زخمهاي معده و دوازدهه بهكلي تغيير كرد. امروزه با دادن آنتيبيوتيك مناسب و از بين بردن ميكروب هليكوباكتر پيلوري زخمهاي معده و دوازدهه بهبود مييابند و همچنين با ريشهكني اين ميكروب احتمال عود زخمها بهميزان قابل توجهي كم ميشود.
دربارهي ميكروب هليكوباكترپيلوري توضيحات بيشتري ميدهيد؟
بهخاطر اهميت اين ميكروب بايد بيشتر توضيح داد. نكتهي جالب اين است كه محل زندگي اين ميكروب فقط معدهي انسان است و بيش از دهها هزار سال است كه اين ميكروب در معدهي آدمي زندگي ميكند و بيش از نيمي از مردم جهان اين ميكروب را در معدهي خود دارند. در جوامع در حال توسعه مثل كشور ما اين ميكروب در بيش از 80 درصد مردم جامعه وجود دارد، يعني از هر 100 نفر حدود 80 نفر در معدهي خود ميكروب هليكوباكتر پيلوري را دارند و اين ميكروب معمولاً در كودكي از افراد خانواده كسب ميشود.
اما جالب اينجاست كه همهي افراد مبتلا به اين ميكروب زخم معده يا دوازدهه نميگيرند. بنابراين امروزه توصيه نميشود كه همهي افراد جامعه براي اينكه بدانند مبتلا به اين ميكروب هستند، به پزشك مراجعه كنند يا در صورت مبتلا بودن براي ريشهكني آن آنتيبيوتيك تجويز شود. جستجوي اين ميكروب را پزشك فقط در افرادي انجام ميهد كه زخممعده يا دوازدهه دارند يا در گذشته داشتهاند يا در كساني كه در خانوادهي درجهي اول خود (پدر، مادر، برادران يا خواهران) يك فرد مبتلا به سرطان معده شده باشد.
چرا؟
چون اخيراً ارتباط اين ميكروب با سرطان معده نيز كشف شده است. با اينحال باز هم تاكيد ميكنم چون بيش از 80 درصد افراد جامعهي ما اين ميكروب را در معدهي خود دارند و تنها درصد بسيار كمي از اينها مبتلا به زخم معده يا دوازدهه ميشوند، امروزه انجام آزمايش در افراد سالم جامعه براي شناسايي و تشخيص و درمان اين ميكروب بههيچوجه توصيه نميشود.
آيا زخم معده بهجز ميكروب هليكوباكتر پيلوري علت ديگري هم دارد؟
بله، دومين علت ايجاد زخم معده و دوازدهه مصرف آسپيرين و مسكنهاي ضد درد مثل ايبوپروفن، ديكلوفناك، پيروكسيكام، ناپروكسن و ساير داروهاي اين خانواده است. ولي مصرف استامينوفن چنين خطري ايجاد نميكند.
زخم معده و دوازدهه را چگونه تشخيص ميدهند؟
هر بيماري كه علايم گفته شده را داشته باشد بايد حتماً به پزشك مراجعه كند. امروزه بهترين و قابل قبولترين راه براي تشخيص زخم معده و دوازدهه انجام آندوسكپي است كه روشي ساده و بيخطر است.
درمان زخم معده و دوازدهه چيست؟
همانطور كه گفته شد، امروزه با شناخت ميكروب هليكوباكتر پيلوري بهعنوان علت زخم معده و دوازدهه، درمان آن مصرف دو يا سه آنتيبيوتيك بهطور همزمان و همراه با يك داروي ضد اسيد مثل امپرازول يا رانيتيدين است. علاوه بر مصرف اين داروها، قطع سيگار و قطع مصرف داروهايي مثل آسپيرين يا داروهاي ضد درد مشابه، قطع مصرف الكل و بالاخره كم كردن استرس نيز توصيه ميشود.
از نظر غذايي چه توصيهاي داريد؟
از نظر غذايي ما بيماران را در مصرف غذاهاي سالم آزاد ميگذاريم و منظور از غذاي سالم در حقيقت شناخت غذاهاي بد و ناسالم است. عاقلانه است كه هر شخصي، نه فقط بيماران مبتلا به زخم معده يا دوازدهه، تا حد امكان از مصرف غذاهاي مانده، كنسرو شده يا نمكسود مثل ترشيجات، ماهي دودي و ماهي شور و غذاهاي حاوي نيترات زياد مثل سوسيس و كالباس و نوشابه و دوغ گازدار و غذاهاي چرب خودداري كنند. در حقيقت شايد هيچكدام از اين غذاها با زخم معده و دوازدهه رابطهاي نداشته باشند، اما امروزه بهدرستي ارتباط اين غذاها با بيماري بسيار مهم و مهلك سرطان معده شناخته شده است.

 دکتر پروانه عبداللهیان - جراح و متخصص زنان، زایمان و نازایی
دکتر پروانه عبداللهیان - جراح و متخصص زنان، زایمان و نازایی
تغييرات آناتوميك و فيزيولوژيك دوران بارداري مشكلاتي براي مادر ايجاد ميكند. ولي بايد توجه داشت كه اين مشكلات بيشتر از اينكه خطرآفرين باشد، ناراحتكننده است و پيش از استفاده از دارو، با رعايت بهداشت فردي، تغذيهي درست، تمرينات بدني و همچنين اصلاح وضعيت بدن در حالات مختلف ميتوان از بروزش جلوگيري كرد يا عوارضش را كاهش داد. اگر به اصلاح وضعيت بدن در حالات مختلف اهميت داده شود، خيلي از مشكلات مثل اختلالات گوارشي، اختلال در گردش خون، كمردرد، پشتدرد، اختلالات تنفسي و اختلالات لگن و كف لگن كاهش مييابد.
با بالا رفتن سن بارداري و بزرگ شدن شكم، مركز ثقل بدن بهطرف جلو حركت ميكند و عضلات شكمي كشيده ميشود كه منجر به گودي كمر و هل دادن سر بهسمت جلو ميشود. همهي اين موارد منجر به كمردرد و پشتدرد ميشود، بنابراين ميتوان با اصلاح وضعيت و تمرينات بدني از دوران بارداري تا پس از زايمان از ايجاد عوارض جلوگيري كرد.
مهمترين حركات فيزيكي در بارداري
وضعيت صحيح نشستن و بلند شدن از روي صندلي
- هميشه گودي كمر در انتهاي صندلي قرار گيرد.
- در صورت وجود فاصله بين گودي كمر و انتهاي صندلي، از چند بالش استفاده شود. (بهتر است در نشستنهاي طولاني، پاها بالاتر از سمت زمين قرار گيرد.)
- خانم باردار بهتر است براي بلند شدن از روي صندلي، بدن را بهسمت لبهي صندلي بياورد، سپس با فشار دستها روي عضلات ران و با يك بازدم از جا بلند شود. اين وضعيت كمك ميكند تا فشار به عضلات شكم به حداقل برسد.
وضعيت صحيح ايستادن
وضعيت صحيح خوابيدن
وضعيت صحيح انجام كارهاي منزل
- خانم باردار بهتر است كارهايي مانند گردگيري، اتو كشيدن و... را در وضعيت نشسته انجام دهد.
- در هنگام بلند كردن اجسام سنگين بايد از خم شدن به جلو خودداري كرد زيرا منجر به كمردرد ميشود. در اين مواقع بهتر است ابتدا چمباتمه زد و سپس در حالتي كه پشت صاف است، از عضلات پا استفاده كرد، بهگونهاي كه فشار به عضلات شكم و كمر به حداقل برسد.
- در هنگام در آغوش گرفتن كودك بزرگتر يا استحمام وي، حتماً بايد زانو زده شود تا فشار زياد به عضلات شكم وارد نشود.
- يك نكتهي مهم: بهتر است خانمهاي باردار در هنگام خريد، از سبدهاي چرخدار استفاده كنند و تا حد امكان اجسام سنگين را بلند يا جابهجا نكنند.

 دکتر طیبه رهبر - دکترای تخصصی سلامت زنان باردار
دکتر طیبه رهبر - دکترای تخصصی سلامت زنان باردار
در همة جوامع بشری سلامتی انسانها مهمترین محور توسعه و شاخص رشد بوده است. در این میان سلامتی روحی و جسمی مادران - که مهمترین بستر تربیت روحی و جسمی نسل آیندة هر جامعهای محسوب میشوند- از اهمیت خاصی برخوردار است . بارداری و زایمان به عنوان یک روند طبیعی در مقاطعی از زندگی زنان با تغییرات قابل توجه جسمی و روحی همراه است اما پائین بودن سطح آگاهی مادران جامعه از دستورالعملها و مراقبتهای ویژة دوران بارداری از یک طرف و ضعف جسمانی ناشی از کم تحرکی و افزایش وزن بیش از حد - که پیامد تغذیة نادرست و زندگی ماشینی و رفاهی امروز است - از طرف دیگر باعث شده است که در پارهای از موارد، دوران بارداری و زایمان با تحمل اضطراب، سختیها و عوارض غیر قابل انتظاری سپری شود. ورزش در طی حاملگی از طریق حفظ و نگهداری نیرو، افزایش انعطاف پذیری، استقامت و تحمل عضلات به مادر کمک میکند تا در طول حاملگی، دردهای زایمانی و روزهای اول پس از زایمان احساس شادمانی و اعتماد به نفس داشته باشد. اهداف درمانی خاص ورزش در این دوران شامل پیشگیری یا تسکین ناراحتیهای جزئی حاملگی مانند کمردرد، آموزش شیوههای تطابق با فرایند زایمان، تسریع در روند بهبودی پس از زایمان و پیشگیری از بیماریهای زنان و مشکلات ارتوپدی در آینده است.
در دوران بارداري مرکز ثقل بدن تغيير ميکند و به جلوي ستون فقرات متمايل ميشود. به اين علت مادر باردار تمايل دارد که شانههاي خود را به عقب بکشد و در نتيجه حالت فرورفتگي بيش از اندازهاي در ستون فقرات او به وجود ميآيد که موجب دردهایي در کمر خواهد شد. کمتحرکي، تأثير هورمونهاي مترشحة جفت و تغيير در نحوة خوابيدن و برخاستن، کمردرد را تشديد ميکند. قرارگيري صحيح بدن، جلوگيري از افزايش وزن، نرمشهاي مداوم روزانه و استفاده از سينهبند مناسب از عواملي است که به برقراري و تناسب اندام کمک ميکند. اما چرا نرمش در دوران بارداري ضرورت دارد؟ در جواب این پرسش باید گفت که براي تأمين اکسيژن اضافي مورد نياز جنين، ضربان قلب و تعداد تنفس مادر افزايش مييابد. نيمساعت پيادهروي در محيطي آرام و هوایي تميز سبب ميشود که اين ميزان اکسيژن اضافي راحتتر جذب شود. به دليل تأثير هورمونهاي جفت، کمتحرکي و فشار رحم حامله بر روي دستگاه گوارش، يبوست نيز يکي ديگر از مشکلات بارداري است که با نرمش، پيادهروي و تغذية مناسب ميتوان از آن پيشگيري نمود.
نرمشهاي صحيح سه امتياز بارز به همراه دارند: نخست آنکه نرمش باعث ميشود که دوران بارداري روند بهتري داشته باشد. گردش خون و اکسيژنگيري را تسريع مينمايد و بدن را در وضعيتي قرار ميدهد که قادر باشد جنين را با خستگي کمتري حمل کند. آثار ورزش بر سلامت اعصاب نيز غيرقابل انکار است. دليل ديگر آنکه نرمش با نيرومند کردن ماهيچههایي که در موقع زايمان نقش عمدهاي بر عهده خواهند داشت و نرم کردن مفصلهاي باسن، بدن را براي زايمان سريعتر و راحتتر آماده ميسازد. مادري که در دوران بارداري بهطور مرتب نرمش ميکند، به هنگام تولد نوزادش به داروي مسکن کمتري نياز دارد. و بالاخره نرمش به قسمتهاي مختلف بدن اجازه ميدهد که پس از زايمان زودتر شکل طبيعي و عادي خود را بازيابند. همانطور که قبلاً گفتيم نرمش و تحرک سبب فعال شدن بهتر دستگاه تنفس و گوارش و رفع مشکل يبوست و تسريع گردش خون در تمام قسمتهاي بدن بهخصوص در ناحية پاها خواهد شد.
فواید ورزش در دوران بارداری
بهبود وضعیت بدن و کاهش مشکلاتی مانند کمر درد، گرفتگی عضلات ساق پا، افزایش بیش از حد وزن، خستگی، بیخوابی، سوزش سر دل و تهوّع
تسریع گردش خون در ارگانهای مادر و جنین و پیشگیری از واریس، بواسیر و ورم
پیشگیری از عوارض ناشی از شل شدن عضلات شکم و افتادگی رحم
افزایش اشتها
تسریع حرکت رودهها و پیشگیری از یبوست و نفخ
هضم بهتر غذا
آماده شدن برای زایمان طبیعی
پیشگیری از پارگیهای دستگاه تناسلی در هنگام زایمان
کاهش طول مدت زایمان
کاهش میزان سزارین
یاز کمتر به تحریک درد با اکسی توسین
کاهش دیابت و افزایش فشار خون در حاملگی
كاهش استرس و اضطراب، خواب راحت و افزايش جريان خون در پوست
زنان باردار بايد از جستن و پريدن، توپ بازي كردن، تغيير ناگهاني در وضعيت بدن و فعاليتهايي كه همراه با خطر صدمه به شكم است، اجتناب كنند و در حين ورزش كردن در صورت مشاهدة علائمي نظير خونريزي از واژينال، سرگيجه، تنفس كوتاه غير معمول، درد در ناحية سينه، نشت مايع از واژن و انقباض رحم با پزشك خود مشورت كنند. از آنجايي كه افزايش درجة حرارت بدن به بيش از 39 درجة سانتيگراد ميتواند سبب مشكلاتي در رشد جنين شود، به زنان باردار توصيه ميشود از انجام ورزشهاي شديد در روزهاي داغ بهخصوص در سه ماه اول بارداري - كه ميتواند منجر به نقايصي در نوزاد شود- اجتناب کنند.
چه ورزشي براي مادر باردار مناسب است؟
پیادهروی سادهترین و بیضررترین ورزش برای تمام مادران در تمام سنین است. روزي ده دقيقه تا نيمساعت پيادهروي بر روي چمن يا زمين خاکي (سطوح نرم) با يک کفش مناسب و لباس راحت باعث تقويت عضلات شکم و سبب احساس راحتي و نشاط ميشود؛ در صورت احساس ناراحتي يا درد بايد اين ورزش را قطع و از ساير ورزشها سود جست.
یوگا
یوگا ورزشی است که فواید بسیاری دارد و توصیه میشود مادران باردار نیز این ورزش را انجام دهند.
نرمشهاي مخصوص دوران بارداري:
اين نرمشها بهسادگي در منزل قابل انجام است و ميتوان روزانه ۱۰ تا ۲۵ دقيقه از وقت را به این نرمشها اختصاص داد. تمرينهایی که در مدت بارداري به خانمها توصيه ميگردد به سه دسته تقسيم ميشوند: تمرينهای تنفسي، تمرينهای ماهيچهاي و تمرينهای آرامبخش. اين نرمشها با وجود سادگي براي زن باردار کافي است و هدف اين است که با انجام چند حرکت ساده، بارداري و زايمان راحتتر شود.
راهنمائيهاي لازم برای ورزش کردن:
1- اگر در طی بارداري متوجه بروز مشکلاتي شدهاید، پيش از شروع به نرمش يا ورزش با پزشک يا ماما مشورت کنيد.
۲ـ قبل از نرمش پنج تا ده دقيقه خود را گرم کنيد.
۳ـ چند دقيقه ورزش روزانه (حداقل سهبار در هفته) بهتر از يک ساعت ورزش هفتگي يا نامنظم است.
۴ـ بهتر است بعد از هر پانزده دقيقه فعاليت، پنج دقيقه استراحت کنيد.
۵ـ از انجام ورزشهاي سنگين در هواي مرطوب، گرم و يا هنگاميکه تب داريد خودداري کنيد.
۶ـ از حداکثر توان خود استفاده نکنيد و از تا شدن يا باز شدن شديد مفاصل پرهيز نمایيد.
۷ـ به منظور پرهيز از سرگيجه به آرامي از جاي خود بلند شويد و از ماه چهارم حاملگی وضعيت خوابيده به پشت را انجام ندهيد.
۸ـ اگر علائم غيرمعمول در شما ظاهر شد، ورزش را متوقف نمایيد و با مشاور ورزشي یا پزشک خود مشورت کنيد.
۹ـ براي جلوگيري از کاهش آب بدن قبل، حين و پس از ورزش مايعات فراوان بنوشيد.
۱۰ـ در هنگام شنا از شرکت در مسابقه و شيرجه رفتن خودداري نمایيد. از وان گرم و سونا بهخصوص در سه ماهة ابتداي بارداري پرهيز کنيد.
۱۱ـ از ورزشهاي سخت، پرانرژي و قدرتي در دوران بارداري خودداري کنيد. بهخصوص اگر آن فعاليتها را قبلاً تجربه نکردهايد.
۱۲ـ تمرين را بايد به محض احساس خستگي، درد، گرفتگي عضلات، ضربان قلب نامنظم و يا ضربان قلب بالاتر از صدبار در دقيقه قطع کنيد. بايد يادآوري کرد که اگر در نرمش بدني زيادهروي نشود، اينگونه ورزشها خطري بههمراه ندارند.
در برخي شرايط، ورزش كردن در دوران حاملگي ممنوع ميشود تا از سلامتي مادر، كودك يا هر دوي آنها محافظت شود. قبل از آغاز، ادامه يا تغيير برنامة ورزشي خود نظر پزشك يا ماما را جويا شويد. در صورتي كه يكي از موارد زير در مورد شما صدق ميكند، بايد مراقبت بيشتري به عمل آوريد و ممكن است به شما توصيه شود كه در دوران حاملگي ورزش نكنيد:
· در صورتي كه فشار خون بالا داريد.
· در صورتي كه كيسة آب شما خيلي زود پاره شده است(كه اين عارضه با عنوان PROM شناخته ميشود( یا چنین سابقهای در بارداری قبلی دارید.
· اگر قبلاً سابقة زايمان زودرس داشتهايد، يا ميدانيد كه بنابر تشخیص پزشک، اين بار در معرض خطر زايمان زودرس قرار داريد.
· اگر به عارضة نارسايي دهانة رحم دچار شدهايد.
· اگر خونريزي واژينال مداوم در سه ماهة دوم و سوم داريد.
· اگر جنين درون شكم شما نسبت به سن حاملگي، خيلي كوچك است يا محدوديت رشد داخل رحمي دارد. در اين حالت، جنين خيلي آهسته رشد ميكند و احتمالاً به كم شدن وزن نوزاد در هنگام تولد منجر خواهد شد.
· اگر دچار عارضة جفت سرراهي (پلاسنتا پرويا) شدهاید كه به معناي پايين بودن محل جفت (پس از هفتة بيستم) است.
· اگر دچار بيماريهاي قلبي هستيد.

 دکتر سید علاءالدین عسگری - فوق تخصص جراحی کلیه و مجاری ادراری، عضو جامعة جراحان کلیه و مجاری ادراری آمریکا و دانشیار دانشکدة پزشکی
دکتر سید علاءالدین عسگری - فوق تخصص جراحی کلیه و مجاری ادراری، عضو جامعة جراحان کلیه و مجاری ادراری آمریکا و دانشیار دانشکدة پزشکی
خودتان را معرّفی کنید و بگویید از چه سالی شروع به کار کردهاید؟
متولد سال 1342 از شهرستان تالش هستم. سال 1368 از دانشگاه تهران در رشتة پزشکی عمومی فارغالتحصیل شدم و سپس برای ادامة تحصیل در رشتة ارولوژی وارد دانشگاه تهران شدم و در سال 1376 از آن دانشگاه فارغالتحصیل شدم و بعد از آن به دانشگاه شهید بهشتی رفتم و در سال 1378 در رشتة فوق تخصصی اورولوژی از آن دانشگاه فارغالتحصیل شدم. در سال 1379 بهعنوان عضو هیئت علمی دانشگاه گیلان به فعالیت پرداختم و در سال 1382 نیز فعالیت خصوصی خود را شروع کردم. و در طی این مدت دورة تکمیلی فوق تخصصی جراحی ترمیمی اورولوژی را طی چندین دوره در کشور انگلستان گذراندهام.
چه آسیبهایی مردان را تهدید میکند؟
عمدهترین بیماریهایی که در سیستم ادراری خیلی شایع است و مردان را تهدید میکند، شامل بیماری پروستات، عفونتهای ادراری و سنگهای ادراری است.
عفونتهای ادراری چیست؟
التهاب ناشی از میکروارگانیسمهای دستگاه ادراری را عفونت ادراری میگویند. عفونت ادراری نسبتاً شایع است ولی این عفونتها در دو طیف سنی بسیار خطرناک است؛ وقتی افراد به سن پیری میرسند (بالای 60 سال)، به علت ضعف سیستم دفاعی مستعد عوارض آن میشوند. سری دوم در کودکان است.
چرا در کودکان عفونت ادراری خطرناک است؟
عفونت ادراری به چند دلیل در کودکان شایع است. اول اینکه، کودکان در حال رشدند و کلیهشان هم در حال رشد است و عفونت ادراری مانع رشد کلیة بچهها میشود. از طرف دیگر عفونت ادراری در کودکان ممکن است همراه با ناهنجاریهای مادرزادی باشد که حدوداً بیست تا پنجاه درصد موارد با رفلاکس، یعنی برگشت ادرار همراه است، یعنی ادرار به کلیه برمیگردد. پنج تا ده درصد آنها دچار انسداد و ناهنجاریهای سیستم ادراری فوقانی هستند که شایعترین فرم آن تنگی مسیر ادراری است که باعث ورم کلیه یا همان هیدرونفروز میشود. پس در مجموع یک عفونت ادراری در بچهها حدود سی تا شصت درصد موارد همراه با ناهنجاری دستگاه ادراری است.
همچنین عفونت در بچهها سبب آسیب کلیه، بهصورت بافت جوشگاهی میشود؛ بافتی که هیچوقت با بافت طبیعی کلیه جایگزین نمیشود. درواقع کلیه قسمتی از کارش را از دست میدهد که دیگر قابل جبران نیست و خود این بافت جوشگاهی باعث فشار خون در بچهها میشود و به عبارت دیگر، بعد از مدتی مجموعة این عوامل در کودکان باعث نارسایی کلیه و عدم رشد فیزیکی بچهها میشود.
پس منشأ اصلی عفونت ادراری از کودکی آغاز میشود؟
بله، درست است. ممکن است بعد از ده سال عفونت ادراری در بچهها باعث فشار خون بشود که به آن قاتل خاموش میگویند و تمامی گرفتاریها را برای یک عضو بدن ایجاد میکند. بنابراین عفونت ادراری را باید خیلی جدی گرفت. البته عفونت ادراری در سنین مختلف علل زمینهای و عوامل خطرساز مختلفی دارد.
علائم اصلی عفونت ادراری چیست؟
معمولاً با سوزش، تکرّر ادرار و درد ناحیة سوپراپوبیک (زیر نافی) شروع میشود. ممکن است در بیشتر مواقع با تب شدید همراه باشد، تبی که میتواند در بچهها به سرماخوردگی نسبت داده شود. مادرها باید دقت بیشتری داشته باشند، هنگام عوض کردن کهنة طفل، ادرار بدبو و کدر نشانة شروع عفونت است. اگر طفل بیقراری میکند و شیر نمیخورد باید سریعاً به پزشک مراجعه کنند. حدود پنج درصد تبها در دورة شیرخوارگی میتواند به علت عفونت ادراری باشد. در بالغین عفونت ادراری غیر از علائم تحریک ادراری میتواند با درد پهلو، تهوع و استفراغ و حتی خونریزی همراه باشد.
تفاوت عفونت زنان و مردان در چیست؟
تفاوت بیشتر در شیوع بیماری است. عفونت ادراری در سن پایینتر بین دختربچهها شایعتر از پسربچههاست. سن که بالاتر میرود و مخصوصاً در میانسالی، عفونت ادراری در زنان 25 برابر شایعتر از مردان است. هر انسان در طول زندگی خود در پنجاه تا هفتاد درصد موارد، یکبار دچار بیماری عفونت ادراری میشود.
یعنی زنان بیشتر دچار عفونت ادراری میشوند؟
بله، در زنان بیشتر است. در مردان معمولاً در سن میانسالی عفونت ادراری اتفاق نمیافتد. عفونت ادراری در مردان در دوران جوانی بیشتر ناشی از تماس جنسی است. البته نباید فراموش کرد که عفونت ادراری در زنان حامله اگر خوب تشخیص و درمان نشود، میتواند هم برای مادر و هم برای جنین بسیار خطرناک باشد، بهطوریکه حتی در یک درصد موارد باعث مرگ ناگهانی مادر در اثر نارسایی حاد تنفسی(ARDS) میشود.
در وهلة اولی که بیمار به پزشک مراجعه میکند و دچار عفونت ادراری شده است پزشک چه راهکاری ارائه میدهد؟
پزشک بر اساس شرایط خود مریض تصمیم میگیرد. تبهای خیلی بالا نشانة پیشآگهی بد بیماری است. هر چه میزان تب بالاتر باشد، یعنی شدت عفونت ادراری هم بیشتر است. بالا بودن تب همراه با آسیب احتمالی کلیه است. در شرایطی که تجویز دارو باعث بهبودی فرد بیمار در طی 48 تا 72 ساعت نمیشود، بهناچار بیمار را بستری میکنیم و آنتی بیوتیک وریدی را شروع میکنیم تا عفونت کنترل و بررسی شود. مهمترین مسئله پیشگیری و پیگیریهای لازم است تا باعث عود عفونت نشود.
منظورتان از پیشگیری، موارد خاصی است؟
بله، مثلاً یبوست باید در هر سنی درمان بشود. دستگاه گوارش منشأ میکروب دستگاه ادراری است. کسی که یبوست میگیرد خیلی مستعد عفونت ادراری است. از طرف دیگر ادرار کردن بهموقع(on time) یعنی هر چهار تا شش ساعت با تخلیة کامل (Double voiding) و نیز مصرف مایعات بهویژه در شب را نباید فراموش کرد. زیرا این دو عامل اخیر مانع تکثیر میکروب و عفونت ادراری میشوند. بررسی جالبی در بنگلادش نشان داده است که زنان آنجا کمتر دچار عفونت ادراری میشوند. دلیل آن هم عدم استفاده از لباسهای تنگ (Tight)است، البته نوع تغذیه هم میتواند مؤثر باشد.
تغذیه باید چگونه باشد؟
مصرف ماست به دلیل اثر پروبیوتیکی که دارد، باعث ارگانیزه شدن سیستم دفاعی بدن در برابر عفونت ادراری میشود. همچنین مطالعات نشان داده است که استفاده از زغال اخته خطر عفونت را کاهش دهد زیرا زغال اخته میزان چسبندگی میکروبها را به دیوارة سیستم ادراری کم میکند و اثر التهابی را کاهش میدهد. مصرف مایعات را هم نباید فراموش کرد زیرا مصرف مناسب مایعات باعث دفع ادرار همراه با شستشوی میکروب از دستگاه ادراری میشود که این امر میتواند اثر پیشگیری بسیار مهمی داشته باشد.
آیا موارد دیگر نیز در پیشگیری از عفونت ادراری دخیل است؟
در مردان توصیه میشود که ختنه انجام شود. در تمام بررسیها نشان داده شده است که ختنه میزان عفونت ادراری را کاهش میدهد. فردی که ختنه میشود ده تا بیست درصد نسبت به افراد عادی کمتر دچار عفونت میشود. امروزه معتقدند آنهایی که ختنه میکنند کمتر دچار بیماری پروستات و التهاب پروستات و درنتیجه کمتر دچار سرطان پروستات میشوند و ختنه اثر پیشگیری بسیار مهمی در بیماری ایدز دارد و جالب اینکه خطر سرطان دهانة رحم را هم کاهش میدهد.
پروستات چیست و چه وظیفهای در بدن مردان دارد؟
این سؤالی است که برای اغلب بیماران پیش میآید. اغلب مردان که به مطب میآیند میخواهند بدانند که پروستات دارند یا نه؟ واقعیت این است که پروستات در دورة هشت تا دوازده هفتهای تشکیل میشود. در واقع پروستات در همة مردان وجود دارد. بعد از سن بلوغ تحت تأثیر عوامل هورمونی بدن، پروستات شروع به رشد میکند. با افزایش سن(پنجاه تا شصت سالگی) در مردان علائم بزرگی پروستات خود را نشان میدهد و چون مسیر جریان ادرار را تنگ میکند فرد دچار علائم ادراری میشود. هر چه پروستات بزرگتر شود، فشردگی مجرا بیشتر و مسیر جریان ادرار تنگتر میشود و علائم بیمار نیز تشدید میشود. بهخصوص علائم انسدادی و تحریکی فرد، یعنی قطع شدن جریان ادرار، تکرر ادرار در شبها و... ، با این حساب کیفیت زندگی بیمار تحتالشعاع بزرگی پروستات قرار میگیرد و معمولاً مختل می شود، مثلاً تکرر ادرار در شب عامل یک سوم شکستگی لگن میشود که در سن بالا در سی درصد موارد در طی یک سال اول همراه با مرگ و میر است.
التهاب پروستات چیست؟
التهاب پروستات همان بزرگی پروستات در اثر ادم و التهاب است. علت اصلی آن، بیماریهای ناشی از تماس جنسی است. اغلب در سن میانسالی رخ میدهد و علائم بسیار آزار دهندهای دارد. اگر کارمندی دچار این بیماری شده باشد، در کارکرد روزمرهاش اختلال به وجود میآید. فرد باید در طول یک ساعت چند بار به دستشویی برود. یکی از دلایلی که باعث عود عفونت ادراری در مردان میانسال میشود، میتواند همین التهاب پروستات باشد.
این اتفاق چه طور رخ میدهد؟
میکروارگانیسم عفونی از طریق مجرای ادراری وارد پروستات میشود و موجب ورم و التهاب پروستات میشود و نیز به علت عدم نفوذ مناسب آنتی بیوتیکی، میکروارگانیسم در همان ناحیه جایگزین میگردد و بهصورت نهفته باقی میماند که تا هر زمان و به هر دلیلی که زمینه مساعد شود، عفونت از ناحیة پروستات آزاد شده، باعث عود عفونت دستگاه ادراری میگردد. یکی از شایعترین علتهای عود عفونتهای ادراری در مردان میانسال ناشی از عفونت پروستات(Prostatitis) است. البته در عفونتهای دستگاه ادراری همیشه جنس میکروب نیز برای ما خیلی مهم است، بهطوریکه اگر غیر از میکروب E.coli باشد، باید درمان سریعتر و تهاجمیتر و با بررسی بیشتری صورت گیرد.
تشخیص و معاینة این بیماری چطور است؟
بیمار در مرحلة حاد با تب و لرز و سوزش ادرار مواجه میشود. تخلیة ادرار بهسختی انجام میشود. درواقع دچار احتباس ادراری میشود. در مواقعی که التهاب شدید است، فرد باید بستری شود و تنها موردی است که نباید از طریق مجرا برایش سوند گذاشت (با وجود احتباس ادراری). اگر هم مجبور به انجام این کار شدیم، باید از سوند کوچک و ظریفتر و تحت پوشش آنتی بیوتیکی استفاده کرد و معاینه نیز باید با حداقل دستکاری و بدون فشار روی پروستات انجام شود. این افراد مستعدند که عفونت در کل بدنشان پخش شود(سپتسمی)، بنابراین بهتر است مدت کوتاهی ادرار خود را از طریق مثانه تخلیه کنند، باید بین چهار تا شش هفته استفاده از داروها را رعایت کنند که دوران حاد عفونت را پشت سر بگذارند تا تبدیل به عفونت مزمن پروستات نشود.
مردان چه کار باید بکنند تا از سرطان پروستات در امان بمانند؟
یکی از شایعترین سرطانها در مردان سرطان پروستات است که معمولاً از هر هشت تا ده نفر، یک نفر دچار این بیماری میشود. افراد برای اینکه دچار این بیماری نشوند باید سبک زندگی خود را تغییر دهند؛ رژیم غذایی درستی را در پیش گیرند؛ از مصرف غذاهایی که غنی از چربی است جلوگیری کنند و نیز نباید دچار عفونت پروستات شوند. ویژگی خوبی که سرطان پروستات دارد این است که تکثیر سلولهایش خیلی زمان میبرد و در این دوره میشود درمان را آغاز کرد یا بیمار را فقط تحت نظر گرفت. میتوان گفت که از افراد بالای شصت سال، سی تا پنجاه درصد آنها به سرطان پروستات مبتلا میشوند ولی فقط در نه تا ده درصد از آنها از لحاظ بالینی قابل توجه و مهم است و خودش را نشان میدهد. در نهایت فقط دو درصد باعث مرگ و میر آنها میشود. بنابراین برخلاف اسمش که حس ترس را به انسان منتقل میکند، خیلی نباید از سرطان پروستات ترسید. هرچند علت اصلی سرطان پروستات همانند خیلی از سرطانها دقیقاً معلوم نیست.
درست است که میگویند وازکتومی باعث سرطان پروستات میشود؟
تاکنون چندین و چند هزار نفر به وسیلة سازمان بهداشت جهانی مورد مطالعه قرار گرفتهاند، واقعیت این است که هنوز نتوانستهاند ارتباطی بین وازکتومی و سرطان پروستات پیدا کنند.
عدهای از مردان فکر میکنند که اگر عمل پروستات انجام دهند مردانگیشان از بین میرود، این درست است؟
سؤال بسیار جالبی پرسیدید، بله، متأسفانه عدة بسیاری از بیماران با همین تفکر این عمل را انجام نمیدهند. یکی از نگرانیهای مردان واقعاً همین است، یکی دیگر از نگرانیهای آنان هم بیاختیاری ادراری است. خطر بیاختیاری بعد از عمل معمولاً سه درصد بیشتر نیست. خطر از دست دادن قدرت توانایی جنسی هم به بیست تا سی درصد میرسد. امروزه درمانهای مؤثر دارویی برای آن وجود دارد هر چند در سی تا چهل درصد موارد، افراد ممکن است به درمان دارویی پاسخ مناسبی ندهند. در این حالت بهترین درمان استاندارد و علمی در همه جای دنیا گذاشتن پروتز عضو تناسلی است.
آیا در ایران هم این عمل جراحی پروتز عضو تناسلی انجام میشود؟
بله، در ایران هم این عمل با موفقیت انجام میشود. در استان گیلان، ما در بیمارستان رازی به عنوان چهارمین مرکز در سطح کشور این عمل را از حدود دو سال پیش با موفقیت کامل شروع کردیم و درصد رضایتمندی این بیماران بعد از این عمل جراحی ترمیمی بسیار چشمگیر است و باعث بهبود کیفیت زندگی، بهویژه از نظر روحی و روانی میشود.
حرف آخر؟
سلامتی و به قول حافظ سلامتی بدون ملامتی.

 دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
بیست تا سی درصد افراد مبتلا به سرطان پستان سابقة خانوادگی ابتلا به این سرطان را دارند. جهش در ژنهای سرطان پستان BRCA 1 و BRCA 2 موجب استعداد وراثتی ابتلا به سرطان پستان و تخمدان میشود. جهش در این ژنها پنج تا ده درصد کل موارد سرطان پستان و بیست تا چهل درصد سرطانهای خانوادگی پستان را شامل میشود که این میزان معادل خطر شصت تا 85 درصدی ابتلا در طول زندگی فرد حامل جهش است. بنابراین نود درصد آنچه با عنوان تست ژنتیکی مطرح میشود، بهطور عمده شامل بررسی وضعیت ژنتیکی این دو ژن در فرد خواهد بود. مردان و زنان، همه دارای ژنهای BRCA 1 و BRCA 2 هستند، بنابراین جهش در این ژنها میتواند هم از طرف مادر و هم از طرف پدر منتقل شود. در مردان دارای ژنهای جهش یافتة BRCA 1 و BRCA 2 خطر ابتلا به سرطان پروستات کمی بیشتر است. حتی چنانچه فردی هرگز به سرطان پستان مبتلا نگردد میتواند ژن جهش یافته را به دختر یا پسر خود منتقل کند. چنانچه فردی ناقل یا حامل این ژن معیوب باشد، با احتمال پنجاه درصد، ژن جهش یافته را به فرزندان خود منتقل میکند. بنابراین امروزه برای چنین افرادی بارداری با روش تشخیص پیش کاشتنی ( PGD ) پیشنهاد میشود. در صورتی که فردی سابقة سرطان پستان و یا سرطان تخمدان را در خانوادهاش داشته باشد، بهتر است یک تست ژنتیکی دربارة احتمال حامل بودن خود انجام دهد. این فرد در ابتدا باید با متخصص ژنتیک مشاوره کند تا سابقة خانوادگی بیماری در خویشان درجة یک، دو و حتی سوم او توسط مشاور بررسی و در صورت نیاز به انجام تست ژنتیکی به آزمایشگاه معرفی گردد.
چه کسانی باید تست ژنتیکی سرطان پستان را انجام دهند؟
آزمایش تست ژنتیکی سرطان پستان چه فایدهای دارد؟
این آزمایشها میتواند به فرد کمک کند تا با تغییر رژیم غذایی، داشتن عادتهای ورزشی، کاهش استفاده از مشروبات الکلی، کاستن وزن، یا هوشیاری بیشتر از تغییرات بدنی خود مخاطرات ژنتیکی را خنثی کند. چنانچه شما در مورد خطر ژنتیکی خود از نگرانی زیادی رنج میبرید، انجام این آزمایش با مطلع ساختن شما از این مطلب که فاقد ژن جهش یافته هستید خاطرتان را آسوده میکند. گذشته از این، چنانچه جواب آزمایش شما مثبت باشد در مییابید که نیاز به حساسیتهای بیشتری در مورد غربالگری دارید، چنین خانمهایی انگیزة بیشتری برای گرفتن وقت ماموگرافی (که بنا بر نظر پزشک میتواند با تناوب بیشتری انجام شود) و همچنین انجام معاینات شخصی ماهانه بهطور کامل و با دقت خواهند داشت. بهعلاوه بررسیهای بالینیای که استفاده از تاموکسیفن و داروهای دیگر را به عنوان درمانهای پیشگیرانه تجویز میکند ممکن است برای کسانی که حامل جهش BRCA2 هستند مناسب باشد. بعضی از خانمهای با سابقة فامیلی بالای سرطان این آزمایش را انجام میدهند تا بتوانند تصمیم بگیرند آیا ماستکتومی پروفیلاکتیک ( (prophylactic mastectomy یا جراحیهای پیشگیرانة مشابه آن برای آنها مناسب است یا خیر.
بهطور خلاصه فواید تست ژنتیکی سرطان پستان عبارتند از:
افزایش مراقبت (increased surveillance): شما میتوانید برای یافتن هرگونه علامتی از سرطان دست به راههای تشخیصی بیشتری بزنید. این راهها شامل ماموگرافیهای مکرر، MRI پستان، معاینة پستان توسط پزشک یا خود فرد و معاینة اولتراسوند پستان و تخمدانهاست.
جراحی پیشگیری کننده ( prophylactic surgery) : برداشتن پستانها و یا تخمدانهای سالم با عمل جراحی. این روش، روش بحثبرانگیزی است، زیرا اگرچه ممکن است خطر سرطان را کاهش دهد اما میزان این کاهش مشخص نیست. پزشکان جز در مورد خانمهایی که سابقة فامیلی بالایی دارند و حامل ژن جهش یافتة BRCA1 و BRCA2 هستند، این روش را به بیماران توصیه نمیکنند.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
کمکاری مادرزادی تیروئید (هیپوتیروئیدی مادرزادی) در اثر کمبود هورمونهای تیروئید قبل یا موقع تولد رخ میدهد. تشخیص به موقع این اختلال ضروری است زیرا تأخیر در درمان آن، سبب بروز آسیبهای غیر قابل برگشت مغزی و عقبماندگی ذهنی میشود. در واقع تکامل مغز نوزاد وابسته به هورمونهای تیروئید است.
علائم بالینی هیپوتیروئیدی مادرزادی بهندرت در موقع تولد دیده میشود و 95% نوزادان مبتلا در زمان تولد بیعلامتاند. لذا غربالگری کم کاری مادرزادی تیروئید بسیار ارزشمند است. بروز هیپوتیروئیدی در دختران، دو برابر پسران و شیوع کلی آن یک مورد در هر 3500 تا 4000 تولد است.
مصرف میزان کافی ید در مادر حامله از راه نمک یددار و غذاهای دریایی (روزانه 200 ميكروگرم ید) میتواند سبب پیشگیری از هیپوتیروئیدی و گواتر در نوزاد شود. استفاده از داروهایی مانند متی مازول، پروپیل تیواوراسیل، آمیودارون و ید رادیواکتیو طی حاملگی سبب بروز هیپوتیروئیدی و گواتر در نوزاد میشود.
غربالگری هیپوتیروئیدی مادرزادی
این غربالگری ابتدا از سال 1974 در کشور کانادا شروع شد. در این روش روز دوم تا پنجم تولد یک قطره خون از پاشنة پای تمامی نوزادان میگیرند و روی کاغذ فیلتری مخصوصی در دایرههای مشخص شده میگذارند. در این روش میزان TSH نوزاد اندازهگیری میشود. TSH حسّاسترین و اختصاصیترین تست برای تشخیص هیپوتیروئیدی است.
میزانTSH در هفتة اول تولد باید کمتر از 10mU/L باشد. مقادیر بیشتر از 25 mU/L نشانة هیپوتیروئیدی نوزاد و نیازمند درمان فوری است. تمام مواردی که در غربالگری TSH بالا گزارش میشود حتماً نمونة سرمی هم از خون نوزاد کنترل میگردد.
علائم بالینی
همانگونه که ذکر شد در زمان تولد 95% نوزادان مبتلا بیعلامتاند و علائم بهتدریج طی شش هفته بعد از تولد کامل میشود. علائم عبارتاند از: خوابآلودگی و خوب شیر نخوردن نوزاد، ورم اطراف چشم، ملاج قدامی و خلفی بزرگ، تنفس سخت و صدادار، رنگ پریدگی، یبوست، پوست سرد، گریة ضعیف و زردی طول کشیده.
درمان
خوشبختانه درمان مؤثری برای این مشکل وجود دارد. هر چه سریعتر درمان شروع شود، آسیب وارد شده به نوزاد کمتر است. بهتر است طی دو هفتة اول تولد، درمان شروع شود. درمان با قرص لوتیروکسین سدیم است که روزی یکبار در کمی شیر یا آب حل شده و به نوزاد خورانده میشود. پس از شروع درمان تستهای تیروئیدی تکرار میشود. هدف اصلی درمان ، نگه داشتن میزان TSH بین 5/0 تا 2 mU/L است. درمان در نوزادان نارس و رسیده یکسان است.

 آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
آزاده رئوفی - کارشناس ارشد زیستشناسی تکوینی
وجود سلولهای بنیادین در شیر مادر را اولین بار در سال ۲۰۰۸ دانشمند استرالیایی پیتر هارتمن و همکارانش اثبات كردند. بهدنبال مطالعات این گروه از دانشمندان، مشخص شده است که این سلولها ویژگی سلولهای بنیادین جنینی را نشان میدهند و توانایی تبدیل به سه لایهي جنینی به نامهای آندودرم، مزودرم و اکتودرم را دارند. این بدین معناست که سلولهای بنیادین در شیر مادر قابلیت تبدیل به انواع سلولها از جمله استخوانی، چربی، غضروفی، پانکراسی مولد انسولین، کبدی تولید کنندهي آلبومین (پروتئین کبدی) و عصبی را دارا هستند. محققان این طرح معتقدند بهترین آزمایش برای آزمودن این سلولها این است که آنها را به موشهای آزمایشگاهی تزریق کنند و در صورت بروز تومورهایی شامل بخشهایی از این سه لایهي جنینی، میتوان نتیجه گرفت این سلولها ظرفیت تبدیل به انواع دیگر بافتها را دارند.
این امکان وجود دارد که این سلولها را از شیر مادر تخلیص کرد و در شرایط آزمایشگاهی کشت داد و در نهایت پس از ازدیاد، آنها را منجمد (فریز) و ذخيره کرد. بدین ترتیب میتوان در آینده و در صورت ابتلای مادر به بیماریهایی چون دیابت یا پارکینسون، از این منبع سلولی براي درمان سود جست.
یک ویژگی جالب این گروه از سلولها، مقدار زیاد آنها در شیر مادر است. این گروه از سلولهای بنیادین تقریباً ۲ درصد از سلولهای شیر مادر را تشکیل میدهند که این مقدار متغیر است و بستگی به مدت زمان شیردهی و نیز میزان پر بودن پستان مادر دارد. تا به امروز مایع آمنیوتیک (مایع اطراف جنین) و بند ناف بهعنوان تنها منابع کسب سلولهای بنیادین شبهجنینی محسوب میشدند ولی با این کشف نشان داده شد که این گروه از سلولها در بالغین نیز قابل دستیابی است.
درمان مبتنی بر فنآوری سلولهای بنیادین بسیار امیدوار کننده بوده بهطوری که سالانه در سراسر دنیا بیش از ۶۰ هزار مورد از این درمان گزارش شده است. از محدودیتهای این روش درمانی میتوان به تهاجمی بودن آن و نیز پتانسیل تمایزی محدود این سلولها اشاره کرد. برای مثال سلولهای بنیادین موجود در مغز استخوان افراد بالغ، قابلیت تبدیل به انواع ردههای سلولی مشابه آنچه را كه در مورد سلولهای بنیادین شیر مادر مطرح شد، دارا نيستند و روشهای دريافت آنها نیز تهاجمی است.
وجود سلولهای بنیادین در شیر مادر برای نوزاد نیز بسیار سودمند است. همچنان که سلولهای ایمنی موجود در شیر مادر برای تامین سیستم ایمنی نوزاد موثر است، این سلولها نیز ظاهراً باعث ترمیم و تکوین نهایی ارگانها در نوزاد تازه متولد شده میشوند. امید است در آیندهي نهچندان دور شاهد استفادهي وسیع از این منبع مناسب سلولهای بنیادین براي درمان بسیاری از بیماریها باشیم.

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
سقط مكرر چيست؟
سقط مكرر به بروز سه سقط يا بيشتر پيش از هفتهي بيستم بارداري اطلاق ميشود و در هر 300 مورد بارداري يك مورد اتفاق ميافتد. خوشبختانه اكثر زوجها با وجود سابقهي سقط مكرر، معمولاً حاملگي موفق خواهند داشت.
بررسي باليني براي تعيين علت سقط چه زماني انجام ميشود؟
معمولاً پس از سه بار سقط بايد بيماران را مورد ارزيابي دقيق و اقدامات تشخيصي قرار داد، اما در موارد زير بهتر است پيگيري پس از دو بار سقط شروع گردد:
مهمترين اصل در اين مورد، دادن آموزش و آگاهي نسبت به علل سقط و ميزان پيشگويي حاملگي طبيعي است تا از استرس و اضطراب آنها كاسته شود.
علل سقط مكرر
سابقهي بهدنيا آوردن فرزند سالم و نداشتن نسبت خانوادگي براي رد اختلال كروموزومي والدين كافي نيست، ولي سابقهي سقط مكرر، مرگ داخل رحمي و تولد جنين با بيماريهاي مادرزادي جنيني ممكن است با اختلالات كروموزومي همراه باشد.
علل سقط مكرر مشابه علل سقط طبيعي است، ولي درصد عوامل مختلف كمي متفاوت است.
اقدامات لازم
قبل از اقدام به بارداري بايد اقدامات تشخيصي زير انجام گيرد تا بتوان علل احتمالي را تشخيص داد و رفع كرد:
پس از بررسيهاي فوق، حتماً بايد بررسي كروموزومي، هورموني و ايمونولوژيك انجام گيرد.
احتمال سقط بعدي چقدر است؟
خطر سقط، بعد از 4 سقط به 40 درصد و پس از 6 بار سقط به حداكثر 50 درصد ميرسد.
اگر ضربان قلب در جنين مشاهده شود، خطر سقط به 3 تا 5 درصد ميرسد.
رحم سپتومدار (داراي تيغه) شايعترين اختلال تشريحي در سقط مكرر است و احتمال سقط را به 65 درصد ميرساند. پيش از بارداري بعدي بايد درمان توسط هيستروسكوپي صورت گيرد.
درمان مناسب در سقط مكرر چيست؟
بر اساس علت سقط مكرر، درمان لازم براي بيماران انجام ميگيرد. مهمترين اصل، اطمينان دادن به بيماران براي رفع استرس و نگراني در آنهاست.

 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
نازایی چیست؟
نازایی به عدم رخداد بارداري یک سال بعد از نزدیکی بدون جلوگیری گفته میشود.
نازایی یا اولیه است که پيش از آن هیچ بارداري وجود نداشته یا ثانویه است که پيش از آن بارداري وجود داشته است. در یک زوج طبیعی احتمال بارداري در یک دورهی قاعدگی حدود 25-20 درصد است و بر این اساس پس از یک سال 90 درصد زوجها باردار خواهند شد. نازایی در 15-10 درصد زوجها در سن باروری دیده میشود.
آیا ارتباطی بین سن زن و نازایی وجود دارد؟
بله؛ بین افزايش سن زن و کاهش لقاحپذیری (یعنی احتمال حامله شدن طی یک دورهی قاعدگی) ارتباط قطعی وجود دارد. میزان حداکثر باروری زن در سن 25 سالگی است و پس از 35 سالگی میزان بارداري کاهش مییابد. در بعضی مطالعات ديدهاند از سن 30 سال به بالا احتمال بارداري کاهش مييابد.
در سنين بالا احتمال سقط خودبهخود نیز بيشتر میشود و احتمال سقط از 20 سالگی تا 40 سالگی دو برابر افزایش مییابد.
در مورد مرد نیز سن اهمیت دارد. حداکثر باروری مردان در سن 35 سالگی است و پس از 45 سالگی احتمال باروری بهشدت کاهش مییابد.
علل نازایی
1. اختلالات مایع منی یا نازایی با علت مرد
2. اختلالات تخمکگذاری
3. آسیب و انسداد لولههای رحمی، چسبندگیهای اطراف لوله یا اندومتریوز
4. اختلالات موجود در واکنش ترشحات گردن رحم و اسپرم (عامل گردن رحم)
5. وضعیتهای نادر مثل اختلالات رحم، اختلال دستگاه ایمنی و عفونتها.
عامل لولهای نازایی
عوامل مربوط به حفرهی لگن و لولهی رحم 40-30 درصد موارد نازایی جنس زن را تشکیل میدهد. لولههای رحمی شامل یک جفت لولهی عضلانی است که از رحم تا تخمدانها امتداد یافته است. طول تقریبی هر یک از آنها حدود 12 سانتيمتر است. این لولهها تخمکها را بهداخل حفرهی رحم منتقل میکنند. لولهها ارتباطی به تخمدانها ندارند و فقط روبهروی آنها هستند. لولهها تخمک آزاد شده را جذب ميكنند و بهطرف حفرهی رحم انتقال میدهند و از طرف دیگر اسپرم را که در داخل رحم قرار دارد بهطرف تخمک منتقل میکنند. معمولاً در حد يكسوم انتهایی و دوسوم داخلی لولهی تخمک و اسپرم بههم ميرسند، لقاح صورت میگیرد و سلول تخم تشکیل میشود. از این به بعد لولهها با حرکات مداوم خود و همچنین جدار عضلانی لوله (با حرکات دودیای که دارد) سبب انتقال تخم میشوند.
در حاملگي خارج از رحم ممکن است جنین در یک قسمت از لوله متوقف شود، بنابراین همانجا رشد میکند و حاملگی داخل لوله ایجاد میشود که معمولاً سبب پاره شدن لوله و ایجاد علایم درد شکمی، افت فشار خون و مشکلات عدیدهای برای فرد میشود که توسط عمل جراحی باز یا با لاپاروسکوپی جنین خارج و لولهی آسیبدیده ترمیم میشود. البته اگر پيش از پاره شدن لوله متوجه حاملگی خارج از رحم شویم، میتوانیم توسط دارو بارداري را متوقف كنيم و جلوي آسیب لولهها را بگيریم.
عواملی که باعث آسیب لولهی رحمی و ایجاد نازایی میشوند، عبارتاند از:
- عفونتهاي شديد لگني
- جراحي لگن كه سبب چسبندگي در اطراف لوله و انسداد آن شود
- بیماری اندومتریوز كه میتواند چسبندگی شدید در اطراف لولههای رحمی و انسداد آنها شود.
- در 50 درصد از زنانی که آسیب لولهای شدید دارند و این موضوع سبب نازایی آنها شده است، علت خاصی نمیتوان پیدا کرد و احتمال میرود عفونتهای کلامیدیایی که علایم بالینی شدید ندارند سبب اين مشکل شوند.
روشهای بررسی لولههای رحمی
در این عکس معمولاً 4-3 سيسي مادهی حاجب داخل حفرهی رحم زده میشود و سلامت داخل حفرهی رحم را مشخص میکند و حدودا 20-10 سيسي مادهی حاجب براي بررسی باز بودن لولهها و سلامت آنها تزریق میشود و معمولاً سه عکس یکی بدون مادهی حاجب یکی برای رحم و یکی برای لولههای رحمی گرفته میشود.
در بعضی مواقع انسداد لوله بهدلیل بستن لوله توسط جراح است که بعد از مدتی فردی که لولهاش را بسته منصرف میشود و تصمیم به بارداري مجدد میگیرد. در این حالت از باز کردن لوله توسط جراحی میکروسکوپی بهصورت باز یا جراحی توسط لاپاراسکوپی استفاده میشود. در صورت باز کردن لولههای رحمی بسته شده، 50 درصد شانس بارداري وجود دارد. امروزه برای پیشرفتهایی که در روشهای کمکباروری مثل IVF یا میکروانجکشن صورت گرفته است، خیلی از این افراد بهجای باز کردن لوله از روشهای کمکباروری براي بارداری بعد از بستن لوله استفاده میکنند. بههرحال بهتر است بستن لولههای رحمی در خانمها بعد از تصمیم قطعی برای ناباروری صورت گیرد، چون این روش بهعنوان روش غیرقابل برگشت پیشگیری از بارداری در نظر گرفته میشود.

 ترجمه: دکتر رقیه حجفروش - پزشک درمانگر اعتیاد
ترجمه: دکتر رقیه حجفروش - پزشک درمانگر اعتیاد
آیا شما یا همسرتان علاقهی خود به تماس جنسی را از دست دادهاید؟ مجموعهای از عوامل جسمی و روحی میتواند بر میل جنسی شما اثر بگذارد:
استرس
ممکن است شما جزو آن دسته افرادی باشید که خیلی از کارها را با استرس انجام میدهند. اما احساس جنسی شبیه سایر کارها نیست. استرس شغلی، مشکلات مالی، مراقبت از افراد بیمار در خانواده و سایر عوامل استرسزای زندگی میتواند میل جنسی را کم کند. برای اینکه سطح استرس خود را در کنترل داشته باشید، روشهای مدیریت استرس را یاد بگیرید و از پزشک یا مشاورتان مشورت بخواهید.
مشکلات ارتباطی
مشکلات ارتباطی حل نشده یکی از شایعترین مسايل از بین برندهی میل جنسی است. بهویژه برای زنان ارتباط عاطفی- احساسی یکی از اجزای مهم در رابطهی جنسی است. بحث و جدلهای همراه با عصبانیت، ارتباطات انسانی ضعیف، خیانت و سایر موانع ایجاد صمیمیت در زوجین میتواند عامل کاهندهی میل جنسی باشد.
معروف است که مصرف الکل احساس مهار در تماس جنسی را کمتر میکند، اما الکل همچنین میتواند از میل جنسی بكاهد. حتی اگر اینطور نباشد، مستی میتواند بر تمايل شریک جنسی اثر منفي داشته باشد. همهی این موارد مصرف تفریحی مواد را هم شامل میشود.
خواب کم
اگر میل جنسی شما کم شده است، شايد بهخاطر اين باشد كه دیر به بستر میروید و زود از خواب بیدار میشوید، یا شاید مبتلا به بیخوابی یا آپنهی خواب (قطع ناگهاني تنفس در هنگام خواب) هستید. هر چه با خوابتان تداخل کند، با مسایل جنسی شما هم تداخل خواهد داشت. خستگی میل جنسی را ضعیف میکند.
مراقبت از فرزندان
مراقبت از فرزند بهخودی خود کاهندهی میل جنسی نیست اما وقتی بچهها هميشه دور و بر شما باشند يافتن فرصتي براي تنهایی و صمیمت میتواند سخت باشد. شاید لازم باشد گهگاه کسی را برای نگهداری از بچهها بهكمك بگیرید تا روابط خود را بهبود بخشید. اگر نوزاد تازه متولد شده در منزل دارید، تماس جنسی خود را به زمان خواب او منتقل کنید.
داروها
بعضي از داروهای از میل جنسی ميکاهند، از جمله: داروهای کاهندهی فشار خون، ضد افسردگیها، آنتیهیستامینها، ضد بارداریهای خوراکی (برخی مطالعات این ارتباط را نشان میدهند و بعضی دیگر نه)، داروهای شیمیدرمانی، داروهای ضد ایدز، فیناستراید و پروژسترونهای صنعتی مثل مدروکسی پروژسترون.
تبدیل دارو یا تعدیل دوز آن ممکن است مشکل را تا حدی رفع کند. البته سایر داروها هم ممکن است بر میل جنسی اثر بگذارد اما چنانچه میل جنسی شما مدت کوتاهی پس از شروع یک داروی جدید کم شود، با پزشک خود مشورت کنید. اما هرگز بدون توصیهی پزشک، داروی مصرفی خود را قطع نکنید.
شکل و فرم بدن
اگر اعتماد بهنفس خود را بهعلت تصور نازیبايی بدنتان از دست دادهايد، سخت است که احساس جنسی داشته باشید. به عنوان مثال احساس خجالت از چاقی، حتی اگر واقعاً هم چاق نباشید، چراغ رابطه را کمسو میکند. اگر همسرتان نیز چنین حسی داشته باشد، میتوانید با اطمینان بخشیدن به او که همچنان براي شما مطلوب است، روابطتان را بهبود دهید.
چاقی
داشتن اضافهوزن یا چاقی با فقدان لذت جنسی، میل و بروز مشكل در انجام عمل جنسی همراه است. دلیل آن روشن نیست، اما ممکن است با کاهش اعتماد بهنفس، ارتباط ناکافی، مشكلات اجتماعی یا سایر مشکلات روانشناختی مرتبط باشد.
اختلال در نعوظ
اختلال در نعوظ یکی از مشکلاتی است که منجر به کاهش میل جنسی میشود. مردان با چنین مشکلی نگران هستند که ممکن است توانایی انجام عمل جنسی نداشته باشند و همین برای کاهش میل کافی است.
کاهش تستوسترون
هورمون تستوسترون بر میل جنسی را ميافزايد. با افزایش سن مردان، سطح تستوسترونشان ممکن است بهآرامی کاهش یابد. همه نه، اما بسیاری از مردان با افزایش سن و کاهش تستوسترون میل جنسیشان کم ميشود. تستوسترون با میل جنسی زنان نیز ارتباط دارد اما حفظ تعادل هورمونی زنان بسیار پیچیدهتر از مردان است و علل بسیار متفاوتی در آن دخیل است؛ بنابراين مشخص نیست که درمان با تستوسترون همچنان که در افزایش میل جنسی مردان موثر است، در زنان نیز تاثیر داشته باشد.
افسردگی
البته این بهنظر منصفانه نميآيد چون بسیاری از داروهای ضد افسردگی نيز همانند خود بیماری افسردگی، از میل جنسی ميكاهد. اما اگر میل جنسیتان کم شده، ممکن است علامت این باشد که کمی افسردهاید. افسردگی بالینی یک وضعیت جدی اما درمانپذیر است.
12.یائسگی
حدود نیمی از زنان در حوالي زمان یائسگی دچار کاهش میل جنسی میشوند. نشانههای یائسگی همانند خشکی ناحیهی تناسلی و درد ناشی از آن در حین تماس ممکن است رابطهي جنسی را کمی دشوار کند. اما تغییرات هورمونی ناشی از یائسگی فقط بخشی از ماجراست. یک زن پا بهسن گذاشته همچنین نگران موارد ديگري هم هست، از کیفیت رابطه گرفته تا شکل بدن خود، اعتماد بهنفس، داروهایی که مصرف میکند و نيز سلامت بدنی خود (كه بسياري از اين موارد با مشاورهي پزشکي يا روانشناسي قابل حل است).
تماس جنسی بدون صمیمیت نیز شدیداً از میل جنسی ميکاهد. اگر تماس جنسی شما خنثی و بیاحساس شده است، تلاش کنید تا زمان بیشتری را با همسرتان تنها باشید. صحبت کنید، همدیگر را در آغوش بگیرید و احساسات خود را بیان کنید، بدون اینکه با هم تماس جنسی داشته باشید. چنانچه رابطهی صمیمانه برقرار شود میل جنسی خودبهخود ايجاد خواهد شد.

 دکتر پروانه عبداللهیان - جراح و متخصص زنان، زایمان و نازایی
دکتر پروانه عبداللهیان - جراح و متخصص زنان، زایمان و نازایی
«سندروم پیش از قاعدگی» يا PMS (Premenstrual Syndrome) وضعیتی است که بسیاری از زنان را در سنین باروری درگیر میکند. PMS شامل مجموعهای از علايم جسمی و روحی است که دقیقاً پيش از قاعدگی بروز میکند.
در برخی از زنان این نشانهها قابل توجه ولی کوتاهمدت است اما بعضی دیگر ممکن است یک یا دو نشانه از دامنهي وسیع نشانهها را داشته باشند که موقتاً عملکرد طبیعیشان را مختل میکند. این علايم ممکن است از چند ساعت تا چند روز بهطول بیانجامد و نوع و شدت نشانهها در افراد مختلف متفاوت است.
گرچه علايم این مشکل از هر فردی به فرد دیگر متفاوت است ولی بهطور کلی چهار الگوی رایج به شرح زیر وجود دارد:
- علايم ۵ تا ۷ روز پيش از عادت ماهیانه آغاز ميشود و با آغاز خونریزی پایان مییابد.
- علايم ۱۴ روز پيش از عادت ماهیانه (زمان تخمکگذاری) شروع میشود و تا زمان شروع خونریزی بهطول میانجامد.
- علايم ۱۴ روز پيش از عادت ماهیانه آغاز میشود و تا ۳ هفته بعد ادامه مییابد و در واقع تا پایان زمان خونریزی خاتمه پیدا میکند.
- علايم بهمدت چند روز هنگام تخمکگذاری (دو هفته پيش از عادت) آغاز میشود، سپس از شدت آن کاسته میشود و چند روز پيش از شروع خونریزی دوباره ظاهر میشود.
علت ایجاد PMS چیست؟
علت دقیق PMS شناخته نشده است، ولی بهنظر میرسد با تغییرات سطوح هورمونهای استروژن و پروژسترون که در ایجاد قاعدگی نقش دارند، در ارتباط باشد.
از جمله علل احتمالی PMS میتوان به این موارد اشاره کرد:
عدم تعادل استروژن- پروژسترون
ترشح بیش از حد هورمون پرولاکتین (هورمونی که رشد و نمو پستان را تحریک میکند)
میزان زیاد هورمون آلدوسترون یا ADH (هورمونی که در تنظیم متابولیسم سدیم، کلر و پتاسیم نقش دارد)
تغییرات سوخت و ساز کربوهیدرات
تجمع سدیم و آب بهوسیلهي کلیهها
کاهش قند خون
آلرژی نسبت به پروژسترون.
علايم سندروم پیش از قاعدگی چیست؟
سندروم پیش از قاعدگی ممکن است علايم متفاوتی در دستگاهای مختلف بدن بهوجود آورد:
علايم روانی: تحریکپذیری، فقدان کنترل، برانگیختگی، خشم، بیخوابی، اشکال در تمرکز، خوابآلودگی، افسردگی، خستگی شدید، اضطراب، سردرگمی، سوءظن، فراموشکاری، حساسیت عاطفی، حملات گریه، نوسان خلق و اختلال خواب.
علايم گوارشی: پیچشهای شکمی، آروغ زدن، یبوست، تهوع، استفراغ، سنگینی یا فشار لگنی، کمردرد.
تجمع مایع: ورم (تورم قوزک، دستها و پاها)، افزایش وزن دورهای، کاهش ادرار، پری و درد در پستان.
مشکلات پوستی: آکنه، نورودرماتیت (التهاب پوست بههمراه خارش)، بدتر شدن سایر اختلالات پوست از جمله تبخال.
مشکلات تنفسی: آلرژی، عفونتها.
علايم عصبی و عروقی: سردرد، سرگیجه، غش کردن، بیحسی، سوزن سوزنشدن یا افزایش حساسیت بازوها و ساقها، کبود شدن با ضربهي مختصر، تپش قلب، گرفتگی عضلانی.
شکایات چشمی: اختلال بینایی، التهاب ملتحمه.
سایر علايم: کاهش هماهنگی عضلانی، قاعدگی دردناک، کاهش میل جنسی، تغییرات اشتها، میل شدید به خوردن غذا، گرگرفتگی.
علايم PMS ممکن است شبیه بیماریها یا عوارض دیگر باشد، بنابراین همیشه با پزشکتان در مورد تشخیص آن مشورت کنید.
آیا PMS قابل پیشگیری است؟
PMS قابل پیشگیری نیست، اما از طریق آموزش و درمان علامتی مناسب، اغلب علایم بیماران تسکین مییابد. سبک زندگی سالم (شامل ورزش، استراحت کامل و رژیم غذایی مناسب) هم میتواند به کنترل بهتر PMS کمک کند.
PMS چطور تشخیص داده میشود؟
برای تشخیص PMS آزمایش مشخصی وجود ندارد. البته روشهایی وجود دارد که پزشکان ممکن است برای کمک به تشخیص استفاده کنند، شامل:
آزمایش تیروئید: از آنجا که اختلالات تیروئید در سنین باروری در زنان شایع است و برخی از علايم PMS (مثل افزایش وزن) شبیه علايم اختلالات تیروئید است، ممکن است پزشک این تست را انجام دهد تا عملکرد تیروئید را ارزیابی و به این ترتیب این احتمال را رد کند.
ثبت علايم PMS: ممکن است پزشک از شما بخواهد علايم و مدت آنها را برای چند ماه متوالی ثبت کنید. به این ترتیب میتوانید متوجه شوید این علايم با سیکل قاعدگی ارتباط دارد یا نه.
طبق تعریف «انجمن بیماریهای زنان آمریکا»، فرد در صورتی PMS دارد که:
- اختلالات در دو هفتهي آخر سیکل قاعدگی (دو هفته پيش از شروع خونریزی) بروز کند.
- علايم در کیفیت زندگی فرد اختلال ایجاد کند.
- پزشک احتمال سایر بیماریهای دارای علايم مشابه را رد کرده باشد. این بیماریها عبارتاند از: اختلالات تیروئید، سردردهای میگرنی، سندروم رودهي تحریکپذیر و سندروم خستگی.
در حال حاضر بهجز گرفتن تاریخچهي کامل پزشکی و معاینهي جسمی و لگنی، آزمایشهای تشخیصی چندانی برای تشخیص این سندروم وجود ندارد. پزشک شما ممکن است یک ارزیابی روانپزشکی برای رد کردن سایر تشخیصهای احتمالی را توصیه کند. بهعلاوه ممکن است از شما بخواهد تا برای چند ماه از علايمتان یادداشت روزانه بردارید تا بهتر بتواند زمانبندی، شدت، شروع و مدت علايمتان را بررسی کند.
آیا PMS درمان دارد؟
درمان PMS بر اساس تسکین علايم است. درمان با بررسی کامل علايم و اثر آنها بر زندگی روزانه شروع میشود. درمان شامل این موارد است:
درمان غیردارویی:
آموزش: دانستن اینکه با شروع قاعدگی علايم بهبود مییابد، میتواند به کنترل راحتتر علایم کمک کند. ثبت کردن نوع علايم، شدت و مدت آن به فرد کمک میکند از پيش بداند PMS چگونه وضعیت جسمی و روحی او را تحت تاثیر قرار خواهد داد. در صورتی که علايم شدید بود، انجام مشاوره یا دارودرمانی میتواند مفید باشد. همچنین اطرافیان فرد با حمایت عاطفی مناسب میتوانند در حفظ آرامش او موثر باشند.
تغذیه: رژیم غذایی سالم برای داشتن احساس سلامتی جسمی و فیزیکی مهم است. ایجاد تغییراتی در رژیم غذایی به کم شدن علايم PMS کمک میکند. سعی کنید بهجای ۳ بار وعدهي غذایی حجیم روزانه، آن را به ۶ مرتبه وعدهي غذایی سبک تغییر دهید.
استفاده از مواد نوشیدنی و خوراکی حاوی کافئین (چای، قهوه و نوشابه) را کاهش دهید. این امر به کاهش حساسیت پستانها کمک میکند.
میزان مصرف روزانهي نمک را کاهش دهید. این امر به کاهش نفخ شکم و کاهش تورم دست و پا میانجامد.
استفاده از ویتامینهای B6 و E و منیزیوم در رژیم غذایی به کاهش حساسیت پستانها و نفخ شکم میانجامد.
رژیمهای غذای حاوی کلسیم زیاد مثل لبنیات سبب کاهش کمردرد، درد شکم، نفخ و حساسیت سینهها میشود.
استفاده از قندهای ساده مثل شکر و قندهای خانگی را کاهش دهید و بر استفاده از قندهای مرکب مثل حبوبات و غلات کامل، سبزیجات و فیبرها بيافزایيد. میوههای موز، پرتقال و گریپفروت هم مفیدند.
ورزش: انجام ورزشهای مناسب مثل پیادهروی و ایروبیک بهصورت منظم، همانند رژیم غذایی مناسب، میتواند به ارتقای سطح سلامتی کمک کند و علايم PMS را کاهش دهد.
درمان دارویی:
داروهای ضد افسردگی: در صورت عدم پاسخ به درمان غیرطبی و برجسته بودن علايم روانی و خلقی، گاهی استفاده از داروهای روانپزشکی با صلاحدید پزشک لازم است. اصولاً داروهای ضد افسردگی در این امر اولین انتخاب هستند که دستهای از آنها با افزایش سروتونین مغزی سبب کاهش یا رفع علايم این سندروم میشوند.
داروهای ضد التهابی غیراستروئیدی: اين داروها (از قبیل ایبوپروفن و ناپروکسن) میتوانند به بهبود علايمی مثل سردرد، کمردرد، کرامپ و حساسیت به لمس پستانها کمک کنند.
داروهای مدر (دیورتیکها): اين داروها (از جمله اسپرینولاکتون) سبب کاهش تورم دست و پا، کاهش نفخ شکم و کاهش میزان نمک بدن میشوند.
قرصهای ضد بارداری: بهخصوص نوع پروژستروندار اين قرصها در بسیاری از خانمها علايم جسمانی و تحریکپذیری را کاهش میدهند و بنا به صلاحدید پزشک مصرف میشوند. البته در برخی موارد استفاده از این قرصها سبب تشدید علايم میگردد که درمان با آنها لازم است قطع گردد.
ساير داروها: مطالعات کوچک متعددی استفاده از منابع طبیعی پروژسترون (مثل روغن پامچال) و ویتامین B6 را بررسی کرده و بهعلت اثرات محدود، استفاده از این ترکیبات را توصیه نکردهاند.

 دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
دكتر سنبل طارميان - متخصص بيماريهاي عفوني، عضو هيات علمي دانشگاه علوم پزشكي گيلان
بيماري اوريون (گوشك) يك بيماري عفوني ويروسي سيستميك قديمي است كه توسط ويروسي از خانوادهي «پاراميكسو ويروس» ايجاد ميشود و بقراط در قرن پنجم قبل از ميلاد دربارهي اين بيماري، مشخصات و مسري بودن آن توضيح داده است. ريشهي لغوي كلمهي انگليسي آن بهمعناي «برآمدگي» ناشي از علامت عمدهي اين بيماري يعني بزرگي غدد بزاقي بناگوشي است.
اوريون يك بيماري خوشخيم و خودمحدود شونده است كه شايعترين فصل آن زمستان و اويل بهار است. اين بيماري عمدتاً در كودكان سنين پيشدبستاني و دبستان (9-5 سال) ديده ميشود و دورهي نهفتگي طولاني دارد كه بهطور متوسط ۱۸-۱۶ روز (در محدودهي ۲۵-۱۲ روز) است.
علايم بيماري
نيمي از افراد مبتلا يا فاقد علايم باليني اين بيماري هستند يا علايم بسيار خفيفي دارند، بهطوري كه ممكن است اصلاً متوجه ابتلايشان به اين بيماري نشوند. در اين بيماري مسري معمولاً تظاهرات شامل سردرد، گلودرد خفيف، تب، بياشتهايي، خستگي و درد عضلاني و در حدود نيمي از موارد علايم غيراختصاصي يا اوليهي تنفسي است كه با تورم دردناك غدد بزاقي بهخصوص بناگوشي يا فكي يك يا دوطرفه ابتدا با تورم در جلوي بخش پاييني گوش ظاهر ميشود. سپس تورم به پايين و جلو گسترش مييابد، ظرف يك تا ۳ روز به حداكثر ميرسد و در مدت حدود يك هفته كاهش مييابد. بافت متورم، نرمهي گوش را به بالا و خارج منحرف ميكند. در شدت يافتن تورم، ديگر زاويهي فك پايين ديده نميشود.
تورم حاد غدد بزاقي در ۳۰ تا ۴۰ درصد موارد بروز ميكند و در ۱۵ تا ۲۰ درصد موارد بدون علايم باليني است. در دوسوم موارد تورم دوطرفه است كه ابتدا يكطرفه و سپس دوطرفه ميشود. اين تورم معمولاً تا ۱۰ روز باقي ميماند. همچنين محل خروج مجاري غدد بزاقي بناگوشي در دو طرف در داخل دهان در كنار دندانهاي آسياي دوم در گونهها متورم و قرمز ميشود. ساير غدد بزاقي در 10 درصد موارد متورم ميشوند.
انتقال بيماري
اشياي آلوده به اين ويروس نيز ميتوانند فرد يا افراد ديگري را به بيماري مبتلا كند. از 2-1 روز قبل از تورم غدههاي بزاقي تا ۵ روز پس از بروز آن، بيماري قابل سرايت است، يعني پيش از بروز تورم اين غدهها، بيماري قابل سرايت است. بنابراين در كودكان بهمحض مشاهدهي تورم غدههاي بزاقي بايد تا ۵ روز از فرستادن آنها به مدرسه و مهدكودك خودداري كرد، هر چند كه عمدهي انتقال پيش از بروز و ظاهر شدن تورم غدد بزاقي است و به اين ترتيب با توجه به دفع ويروس از بزاق قبل از شروع علايم، كنترل كامل بيماري مشكل خواهد بود.
شخص سالم غيرايمن با استنشاق ترشحات بزاقي دهان، گلو، بيني و بهخصوص حين سرفه، عطسه يا صحبت بيمار آلوده ميشود. ظروف غذاخوري و آشاميدني در استفادهي مشترك قادر به انتقال ويروس هستند يا درتماس با سطوح و آلودگي با ترشحات بزاقي بيمار ميتواند اين ترشحات با دستها به دهان و بيني ماليده شود.
عوارض بيماري
معمولاً بيماري خفيف و داراي پيشآگهي خوبي است.
بروز عوارض شديد نادر است. البته بروز برخي عوارض در افراد بالغ شايعتر است، مثلاً شايعترين عارضهي بيماري التهاب بيضهها در مردان بالغ است (۳۰ تا ۴۰ درصد) كه بهرغم اينكه اكثراً دوطرفه است، بهندرت ممكن است باعث بروز مشكلات ناباروري در مبتلايان شود.
از ديگر عوارضي كه شيوع كمتري دارد ميتوان از التهاب مغز يا «آنسفاليت» (با بروز زير ۲ در ۱۰۰ هزار و يك درصد مرگومير ناشي از آن) يا التهاب غيرچركي پردهي مغز يا «مننژيت آسپتيك» (در ۱۰ درصد موارد) نام برد كه بهصورت سردرد، تب و سفتي گردن همراه با استفراغ بروز ميكند. عارضهي اخير معمولاً خوشخيم است و بدون هيچ عارضهي ماندگاري بهبود مييابد.
عارضهي ديگر ميتواند التهاب تخمدانها در دختران بالغ (بالاي ۱۵ سالگي) يا التهاب پستان در اين گروه سني (در 31 درصد موارد) باشد.
يكي از عوارض اوريون كري عمدتاً يكطرفه از نوع عصبي– حسي است كه ميتواند گذرا يا دايمي باشد و در يك از ۲۰ هزار مورد اتفاق ميافتد.
گاهي هم ابتلاي لوزالمعده افراد را درگير خود ميكند كه با بياشتهايي، تهوع و دلدرد همراه است.
درمان
درمان خاصي براي اين بيماري وجود ندارد و داروي ضدويروس خاصي در اين بيماران كاربرد ندارد، زيرا بيماري خودبهخود بهبود يابنده است و تجويز آنتيبيوتيكها در درمان اين بيماري جايگاهي ندارد.
بنابراين درمان آن علامتي است، به اين صورت كه فرد بايد استراحت كرده و از مايعات بهمقدار كافي استفاده كند. هنگام بروز گلودرد و سردرد، تجويز مسكن كافي است. همچنين تجويز داروي ضد تب و درد مانند استامينوفن يا بروفن يا استفادهي موضعي از كيسهي آب گرم يا سرد بر غدد متورم به رفع التهاب كمك ميكند. بهتر است غذاهاي سفت كه نياز به جويدن زياد دارد يا غذاهاي ترش كه باعث ترشح زياد بزاق ميشود، مصرف نشود.
پيشگيري
بهخصوص بچههاي كوچك و افراد دچار نقص ايمني كه نميتوانند از واكسيناسيون ويروس زنده بهره گيرند، بايد از تماس نزديك با افراد مبتلا در دورهي سرايتپذيري اجتناب كنند. افراد مبتلا ميتوانند با پوشاندن دهان با دستمال در حين سرفه (و در صورتي كه در آن لحظه دستمال موجود نباشد، با آستين بهجاي دستها) و سرفه و عطسه در آن از انتقال پيشگيري كنند. تذكر ويژه به كودكان در مورد شستن دستها با آب و صابون و تميز كردن سطوحي كه در تماس زياد با افراد متفاوت هستند مانند دستگيره در و اسباب بازيها و ميز و امثال آنها لازم است.
واكسيناسيون بهترين راه پيشگيري محسوب شود. امروزه واكسيناسيون MMR كه دربرگيرندهي سه ويروس ضعيف شدهي سرخك، سرخجه و اوريون است و بهطور معمول در كودكان در دو نوبت يك سالگي و ۴ تا ۶ سالگي تجويز ميشود، بهطور محسوسي از شيوع اين بيماري كاسته است.
طبق تحقيقات انجام شده، كودكي كه در دو نوبت واكسينه شده باشد، از اين بيماري بهصورت دايم يا طولانيمدت مصون خواهد ماند. اين مصونيت در مورد افرادي كه يك بار به اين بيماري مبتلا شدهاند، نيز صدق ميكند.
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
تابهحال به آن دسته از مشكلات خوردن بچهها كه منجر به بدغذايي، كمغذايي، بياشتهايي و كاهش وزن ميگردد، توجه قابل ملاحظهاي شده است؛ در حالي كه به اختلال خوردني كه منجر به چاقي در كودكان ميشود اكثراً دقت چنداني نميشود.
امروزه چاقي كودكان بهعنوان يك مشكل و معضل جدي در حال پيشرفت در جامعه مطرح است. در واقع از هر ۵ كودك و نوجوان يك نفر اضافه وزن دارند و اين رقم رو به افزايش است. اين دليلي است براي نگراني دانشمندان و پژوهشگران چرا كه نسل امروز ممكن است عمري كوتاهتر از والدين خود داشته باشند.
چاقي كودكي حالتي است كه افزايش چربي بدن بر سلامتي و رفاه كودك اثر منفي ميگذارد. معمولآ از دو واژه براي وزن بيش از حد معمول استفاده ميشود: اضافهوزن و چاقي. واژهي اضافهوزن كمتر از چاقي با برچسبهاي منفي اجتماعي همراه است. علاوه بر اينكه از نظر علمي، چاقي به فرم شديدتر افزايش وزن اطلاق ميشود.
از شاخص تودهي بدني (BMI) ميتوان براي تعيين چاقي براي كودكان دو ساله و بالاتر استفاده كرد. حدود نرمال اين شاخص براي بچهها براساس سن و جنس آنها فرق ميكند.
آنقدر كه چاقي از نظر شيوع و بروز در بزرگسالان بررسي شده، در كودكان مورد مطالعه قرار نگرفته است. ولي طبق برخي مطالعات انجام شده، شيوع چاقي در كودكان پيش از سنين مدرسه 10-۵ درصد بوده و احتمال اينكه بچههاي چاق به نوجوانان چاق و بزرگسالان چاق تبديل شوند، بيشتر است.
انواع چاقي
چاقي به دو نوع كلي درونزا (اندوژن) و برونزا (اگزوژن) تقسيم ميشود.
الف. چاقي درونزا
در اين نوع چاقي بايد بايد بهدنبال علل ارگانيك و داخلي و اختلال عملكرد فيزيكي بگرديم، مثل اختلال عملكرد تيروئيد، كورتيزول بالا، اختلال در عملكرد انسولين و ساير هورمونها و بيماريهاي ژنتيكي و... كه البته اين نوع چاقي كمتر از يك درصد علل چاقي دوران كودكي را تشكيل ميدهد و مد نظر ما نيز نيست.
ب. چاقي برونزا
در اين نوع چاقي معمولاً اختلال عملكرد فيزيكي وجود ندارد و علل آن را موارد زير تشكيل ميدهد:
۱. چاقي بهعلت افزايش دريافت كالري: اين چاقي وقتي رخ ميدهد كه خانواده بهدلايل فرهنگي يا عدم اطلاعات به كودك بيش از حد غذا ميدهد و به او كالري اضافي ميرساند. در اين مدل چاقي وقتي به خانواده اطلاعات صحيح در مورد اصول تغذيهي كودك بدهيم و مسايل فرهنگي را بشكافيم (مثل: بچه بايد حسابي بخورد تا مريض نشود، تپل بودن كودك نشانهي سلامتي اوست و...) ميتوانيم به درمان كمك كنيم.
۲. چاقي خانوادگي/ ژنتيكي: در اين نوع از چاقي يك استعداد ژنتيكي و خانوادگي براي چاقي وجود دارد. تاريخچهي مثبتي از چاقي در خانواده وجود دارد ولي هيچ شواهدي از آسيبشناسي رواني يا اطلاعات غلط تغذيهاي وجود ندارد. اين نوع چاقي معمولاً حوالي 6-5 سالگي شروع ميشود و اگر مداخلات درماني دير صورت گيرد، احتمال موفقيت كمتر است.
مثلاً جالب است بدانيم كه اگر يك خواهر يا برادر چاق وجود داشته باشد، احتمال چاقي خواهر يا برادر ديگر ۴۰ درصد است. اگر دو نفر از خواهران يا برادران چاق باشند، احتمال چاقي فرزند ديگر خانواده به ۸۰ درصد افزايش مييابد. همچنين داشتن يك والد چاق احتمال چاقي را در كودك تا ۵۰ درصد و وجود دو والد چاق اين احتمال را تا ۸۰ درصد افزايش ميدهد. البته بايد توجه داشت گرچه اين اطلاعات بعد ژنتيك را در چاقي قوي ميكند ولي نبايد از تاثير همزمان عوامل خانوادگي مثل عادات و الگوهاي غذا خوردن غافل بود: چنانچه مطالعات نشان داده اگر كسي افزايش وزن داشته باشد، ۳۰ درصد احتمال دارد كه همسر او نيز افزايش وزن داشته باشد.
۳. چاقي رواني (سايكوژنيك): در اين مدل از چاقي، كودك يا مراقبين او شواهدي جدي از آسيبشناسي رواني را نشان ميدهند. در اين مقوله دو نوع چاقي مطرح ميشود:
نوع اول: وقتي بهطور ناگهاني و آسيبرسان يك جدايي بين كودك و مراقب اوليهي او رخ ميدهد و كودك از مادر خود جدا ميشود يا بهدنبال وقايع اضطرابآور، كودك بهدليل اضطراب و بيقراري شديد رو به پرخوري ميآورد. اين نوع چاقي شروع ناگهاني دارد و معمولاً پيش از ۳ سالگي رخ ميدهد و سريع پيش ميرود.
نوع دوم: در مواردي است كه بههمريختگي شديد و مزمن در خانواده وجود دارد، نيازهاي رشدي و تكاملي كودك مورد غفلت و بيتوجهي قرار گرفته است يا مادر اصلاً درك درستي از نيازهاي كودك ندارد. در چنين شرايطي با كوچكترين بيقراري و گريهي كودك، مادر به او غذا يا خوراكي ميدهد. يعني هر علامت و نشانهي ديسترس و ناراحتي در نوزاد و نوپا يا با غذا پاسخ داده ميشود يا با مسامحه و بيتوجهي. مثلآ كودك گريه ميكند، چون نياز دارد در آغوش گرفته شود ولي مادر بلافاصله يك خوراكي جلوي او پرت ميكند و سرگرم كارهاي خودش ميشود. يا كودك گريه ميكند چون از شلوغي محيط خسته شده است و نياز به آرامش و خواب دارد، ولي مادر بلافاصله شيشهي شير در دهان بچه ميگذارد.
عوارض و پيامدهاي چاقي
تركيب بدني غيرسالم پيامدها و اثرات منفي فوري و درازمدت روي بچهها دارد. بيماريها و مشكلاتي كه در افراد بزرگسال چاق ديده ميشود، در بچهها و نوجوانان نيز ديده ميشود مثل آسم، ديابت، اختلالات خواب، بيماريهاي كبد و كيسهي صفرا، عوارض ارتوپديك، كلسترول بالا، فشار خون بالا و... .
البته اينها كه گفته شد همه عوارض جسمي بود. اثرات رواني منفي و عوارض شناختي اين بيماريها ميتواند در طول عمر ادامه يابد. مشكلات عاطفي هيجاني، افسردگي، مشكلات رفتاري، مشكلات اجتماعي و طرد شدن از سوي ديگران، برچسبها و انگ اجتماعي، كشمكش با اعتماد بهنفس و تصوير بدني مثبت از خود، احساس ناامني و... از جمله مسايلي است كه در كودكان چاق ديده ميشود و منجر به افزايش مشكلات رفتاري، تحصيلي و شخصيتي طي نوجواني ميگردد.
كودكان چاق ممكن است توسط همتاها و دوستان و اقوام مورد تمسخر و اذيت و آزار قرار گيرند يا از جمع ديگران طرد شوند. حتي گاه ممكن است خود خانواده از ترس اينكه كودك توسط ديگران مورد اذيت و آزار قرار گيرد، فعاليتها و ارتباطات اجتماعي كودك را محدود كنند و اين خود مانع از رشد اجتماعي كودك متناسب با سن او ميگردد.
از طرف ديگر بهخصوص تحت تاثير فشار همتاها، خانواده و رسانهها و انجام رژيمهاي غذايي بدون برنامه و ورزشهاي سنگين و غيراصولي، فرآيند تنظيم خوردن بههم ميخورد و شخص ممكن است وارد طيف مقابل رفتارهاي بيمارگونهي خوردن مثل بياشتهايي عصبي، پرخوري عصبي، رفتارهاي جبراني و... شود.
توصيههايي براي والدين در مورد چاقي كودكان
۱. سرزنش كردن رفتارهاي تغذيهاي و توهين كردن به كودك را متوقف كنيد (بسه ديگه چقدر ميخوري؛ اصلاً متوجه نيستي چقدر زشت و بد تركيب شدي؛ غذا خوردنت باعث خجالت و شرم منه و...).
۲. واژههاي اضافهوزن و افزايش وزن كمتر از واژهي چاقي با برچسب و بار منفي همراه است. كودك را متوجه وضعيتش كنيد ولي مدام با واژههايي چون چاق او را بمباران نكنيد.
۳. بههرحال هر چقدر كه شما در طرز رفتار و برخورد با كودك خود مراعات كنيد، ممكن است در مهد كودك، مدرسه يا توسط ساير اقوام و آشنايان كودك مورد تمسخر، طرد شدن و اذيت و آزار قرار گيرد. زماني كه متعاقب چنين برخوردهايي كودك عصبي، ناراحت و مغموم است، بهجاي آنكه مساله را انكار كنيد (كي گفته تو چاقي؟ اصلآ هم اينطور نيست؛ بيخود كرده اين حرفو زده؛ من ميرم و حسابشو ميرسم كه به دختر من چنين مزخرفاتي را گفته و...) نشان دهيد كه احساس او را درك ميكنيد (خيلي ناراحت شدي وقتي سارا بهت گفت: چاقالو؟ و...). بههرحال ما بايد بدانيم پيامهايي كه از پيرامون كودك به او ميرسد بر اعتماد به نفس او تاثير دارد و هر چه كودك بزرگتر شده و به دوران نوجواني نزديك ميشود اين اثر بيشتر خواهد شد. پس بايد سعي كنيم ساير جنبههاي رشدي كودك خود را تقويت كنيم و مهارتهاي جديدي را به او بياموزيم تا كودك ما در كنار ضعفها و ناتواناييهايي كه دارد، نقاط قوت و مثبتي نيز داشته باشد.
۴. متناسب با سن بچهها از آنها انتظارات رفتاري داشته باشيد. معمولاً بچههايي كه اضافهوزن دارند، ممكن است از نظر ظاهري بزرگتر از سن واقعي خود بهنظر برسند و والدين و اطرافيان با توجه به جثه و شرايط فيزيكي از آنها انتظار دارند پختهتر و بزرگتر رفتار كنند، در حالي كه بايد اين نكته را در نظر بگيرند كه شرايط عقلي وشناختي كودك متناسب با سن اوست نه جثه و فيزيك او.
۵. درمان چاقي سخت، طولاني و نيازمند كاري تيمي متشكل از متخصص كودكان، روانپزشك اطفال، روانشناس، مددكار اجتماعي، متخصص تغذيه و... است. پس نبايد انتظار داشته باشيد بدون كمك تخصصي و فقط با تذكر دادن به كودك بتوانيد مساله را حل كنيد. مشاركت و پيگيري مداوم شما بدون خستگي و طرد كردن يا سرزنش كودك ميتواند انگيزهي كودك را در كنترل رفتارهاي مربوط به خوردن بهتر كند.
۶. سعي كنيد از همان ابتداي نوزادي نيازهاي متفاوت كودك را درك كنيد و با هر گريه و استرس كودك بهدنبال آن نباشيد كه فقط با خوراندن شير و غذا او را آرام كنيد. بچهها نيازهاي متفاوتي دارند.
۷. سعي كنيد نيازهاي فيزيكي و هيجاني كودك را از هم جدا كنيد تا كودك نيز بهتدريج بفهمد اين دو نياز از هم جدا هستند و هر كدام پاسخهاي خاص خود را ميطلبند. بايد كودك متوجه شود كه خيلي بهسادگي هر زمان گرسنه است غذا ميخورد و وقتي سير است غذا نميخورد. نه اينكه هر موقع عصبي است غذا نخورد، هر موقع مضطرب يا هيجانزده است پرخوري كند و... . گاه ديده شده است والدين بهطور ناآگاهانه حالات احساسي و عاطفي و رفتارهاي مختلف كودكان را به خوردن ربط ميدهند (اين گشنه است كه اينقدر عصباني و لجباز شده؛ غذاشو بخوره خوب ميشه؛ آخه ظهر غذا نخورده؛ يه چيزي بخور تا خوش اخلاق بشي و...).
۸. با كمك به كودك براي روز او برنامهريزي مناسبي انجام دهيد تا تمام وقت كودك صرف تماشاي تلويزيون، بازيهاي ويدئويي و خوردن تنقلات غيرسالم و زياد نشود.
۹. حتيالامكان مواد خوراكي پركالري و غيرسالم خريداري نكنيد تا اين مواد بهوفور در منزل در اختيار كودك نباشد.
۱۰. كودكان از ما الگوبرداري ميكنند. مسلماً عادات و الگوي غذا خوردن و رفتارهاي تغذيهاي ما روي آنها تاثير ميگذارد. پس بايد تغيير را از خودمان آغاز كنيم. سعي كنيد زماني كه كودك فعاليت فيزيكي مناسب دارد و در برنامههاي غذايي با شما همكاري ميكند، رفتارهايش را مورد توجه و تشويق قرار دهيد و فراموش نكنيد بهترين تشويقها و پاداشها صرفاً چيزهاي مادي نيستند. انجام يك فعاليت يا بازي مورد علاقهي كودك و گذاشتن وقت براي او بيشتر اوقات بهترين پاداش است.

 دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
درد سينه (ماستالژي) يكي از مشكلات شايع خانمهاست، بهطوري كه از هر ۱۰ خانم ۷ نفر در طول زندگي آن را تجربه ميكنند. در واقع در حدود ۱۰ درصد از زنان، لااقل در ۵ روز از ماه درد متوسط تا شديد در پستان دارند و در برخي موارد، در سرتاسر دوران قاعدگي چنين درد شديدي وجود دارد. ۴۰ درصد علت مراجعهي خانمها به كلينيك پستان درد پستان است.
زناني كه يائسه شدهاند، ممكن است دچار درد پستان شوند و البته اين علايم بيشتر در زنان جوانتر و حوالي يائسگي رخ ميدهد. اگر درد پستان شديد باشد، ميتواند زندگي فرد و فعاليت روزانهي او را تحتتاثير قرار دهد. اينكه درد پستان بهتنهايي نشاندهندهي سرطان پستان باشد، اتفاق نادري است و تنها در ۲ تا ۷ درصد از زنان، درد پستان ممكن است نشانهي سرطان باشد. اما اگر شما درد غيرقابل توجيهي داريد كه زندگي شما را مختل كرده و اگر بههر دليلي در مورد سرطان پستان نگران هستيد، به پزشك مراجعه كنيد تا مشكل شما بررسي شود.
علل احتمالي درد پستان
در بيشتر موارد، تعيين علت دقيق درد پستان امكانپذير نيست اما علل احتمالي شامل تاثير اين موارد است:
هورمونها: درد پستان اگر بهصورت دورهاي و در ارتباط با قاعدگي باشد، احتمالاً با هورمونهاي جنسي مرتبط است. كاهش يا از بين رفتن اين نوع درد با بارداري يا يائسگي نشان ميدهد كه احتمالاً هورمونها در اين مورد نقش دارند. بههرحال مطالعات تاكنون نتوانستهاند اختلال هورموني خاصي را شناسايي كنند كه عامل قطعي ايجاد درد دورهاي سينهها باشد.
عوامل ساختاري: مشكلات آناتوميك و ساختاري در سينهها ميتواند موجب ايجاد درد شود كه در بيشتر موارد اين دردها غيردورهاي هستند. اختلالاتي مانند كيستها، ضربهها و آسيبديدگيها و جراحيهاي قبلي ميتواند موجب بروز درد شود. علت اين نوع دردها معمولاً خارج از بافت پستان است. مثلاً ممكن است علت ايجاد درد، اختلالي در ديوارهي قفسهي سينه، عضلات، مفاصل، قلب و نواحي ديگر باشد كه بهعلت انتشار درد به اين نحو احساس شود. كشيدگي عضلات پستان و آسيبهاي مفصلي نيز ميتواند موجب چنين دردهايي شود.
اختلال در تعادل اسيد چرب: اختلال در تعادل اسيدهاي چرب در داخل سلولها ممكن است حساسيت بافت پستانها را به هورمونها افزايش دهد. اين نظريه بر اين اساس ارايه شد كه در مواردي مصرف مكملهاي حاوي گاما لينولئيك اسيد موجب كاهش درد ميشود. اين ماده يك نوع اسيد چرب است كه بهنظر ميرسد موجب تعادل اسيدهاي چرب ميشود و حساسيت بافت پستان را به هورمونها كاهش ميدهد.
داروها: مصرف برخي داروهاي هورموني، داروهاي درمان ناباروري و داروهاي خوراكي جلوگيري از بارداري ممكن است با درد پستان مرتبط باشد. بافت پستان در اثر درمان با استروژن و پروژسترون ممكن است حساس و دردناك شود، بنابراين ممكن است علت ايجاد درد پستان در خانمهاي يائسه درمانهاي هورموني باشد. همچنين گزارشهايي از درد پستان در ارتباط با مصرف داروهاي ضد افسردگي (مانند فلوكستين و سرترالين) وجود دارد.
اندازهي پستان: زناني كه پستان بزرگي دارند، ممكن است دردهايي را بهصورت غيردورهاي تجربه كنند. اين نوع درد ممكن است همراه با دردهاي گردن، شانه و پشت باشد. مطالعات نشان ميدهد كه اگر عامل درد پستان، بزرگي آن باشد، جراحي براي كاهش اندازهي پستان ميتواند علايم را تخفيف دهد.
انواع درد پستان
درد پستان معمولاً بهصورت دورهاي يا غيردورهاي است. هر نوع از اين دردها ويژگيهاي مخصوص خود را دارند:
ويژگي دردهاي دورهاي پستان:
- ارتباط واضحي با دورههاي قاعدگي دارد.
- احساس ناراحتي مبهم، احساس سنگيني يا درد وجود دارد.
- معمولاً با تورم يا توده همراه است.
- معمولاً دوطرفه است و بيشتر در قسمتهاي فوقاني خارجي پستان احساس ميشود كه به زير بغل تير ميكشد.
- معمولاً طي دو هفته نزديك به شروع قاعدگي شديدتر ميشود و پس از آن تخفيف مييابد.
- معمولاً زناني را كه در سنين پيش از يائسگي هستند، در ۲۰ تا ۳۰ سالگي درگير ميكند و همچنين زناني را كه به حوالي يائسگي ميرسند، در حوالي 40 سالگي تحتتاثير قرار ميدهد.
ويژگي دردهاي غيردورهاي پستان:
- به دورهي قاعدگي ارتباطي ندارد.
- بهصورت فشارنده و سوزشي احساس ميشود.
- ممكن است پايدار و متناوب باشد.
- معمولاً يكطرفه است و ناحيهي مشخصي را درگير ميكند و ممكن است به بقيهي نقاط پستان انتشار پيدا كند.
- معمولاً زنان يائسه را تحتتاثير قرار ميدهد و اكثر افراد در ۴۰ تا ۵۰ سالگي قرار دارند.
ارزيابي
ارزيابي درد پستان شامل موارد زير است:
معاينه: معاينهي باليني توسط پزشك انجام ميشود. بافت پستان و غدههاي لنفاوي و نواحي مرتبطي مانند قلب، ريه، قفسهي سينه و شكم نيز معاينه ميشود. سابقهي بيماريها و مصرف داروها بررسي ميشود و در صورتي كه نياز باشد، بررسيهاي بيشتري نيز ممكن است انجام شود.
ماموگرافي: اگر توده، كيست يا بافت مشكوك يا غيرطبيعي در بافت پستان يافت شود، ممكن است پزشك به شما ماموگرافي را توصيه كند. ممكن است با معاينهي طبيعي نيز پزشك ماموگرافي را توصيه كند چون احتمال دارد بافت غيرطبيعي كوچك باشد و در معاينه مشخص نشود؛ اگرچه معمولاً براي سنين بالاي ۳۰ سال اين روش توصيه ميشود.
سونوگرافي: پزشك با توجه به نتيجهي معاينات از بررسيهاي تكميلي استفاده ميكند. سونوگرافي بافت پستان معمولاً براي افراد زير ۳۰ سال بهكار ميرود و ممكن است براي ارزيابي درد استفاده شود.
بيوپسي: تودههاي مشكوك يا بافتهاي غيرطبيعي ممكن است نياز به نمونهبرداري داشته باشد. معمولاً براي نمونهبرداري به ميزان كمي از بافت نياز است كه براي تشخيص به پاتولوژي فرستاده ميشود.
درمان
- براي درمان، بايد علت زمينهاي ايجاد درد برطرف شود. پوشيدن لباس زير مناسبي كه به بافتها فشار وارد نكند و بهقدر كافي از بافت پستان حمايت كند و نيز تغيير روش جلوگيري از بارداري ايدهي مناسبي است.
- استفاده از ضد دردهاي موضعي در ناحيهي دردناك به تسكين دردهاي غيردورهاي كمك ميكند.
- اگر در دوران يائسگي و تحت هورموندرماني هستيد، ممكن است نياز باشد كه اين درمان را متوقف كنيد.
- در دردهاي دورهاي شديد ممكن است پزشك با توجه به يافتههاي باليني و آزمايشگاهي، داروهايي مانند دانازول، بروموكريپتين، تاموكسيفن يا ساير داروها را براي شما تجويز كند.
- مصرف برخي مكملها مانند مكملهاي حاوي گاما لينولئيك اسيد يا مكمل ويتامين E به برخي از افراد كمك ميكند.

 دکتر علی طاهباز - متخصص بيماريهاي عفوني و گرمسيري
دکتر علی طاهباز - متخصص بيماريهاي عفوني و گرمسيري
از سال 1981 که اولین موارد آلودگی با ویروس ایدز در پنج مرد همجنسباز در کالیفرنیا تشخیص داده شد تاکنون فراز و نشیبهای زیادی طی شده است. امروزه با وجودی که بیماران با داروهای موجود کنترل میشوند، ولی هنوز هم درمان قطعی برای این بیماری وجود ندارد و بیماران باید تا آخر عمر از این داروها استفاده كنند زیرا با قطع درمان، بیماری عود میکند. این موضوع باعث ایجاد مشکلات جدیدی شده که ناشی از عوارض درمان است و گاه میتواند پزشک را مجبور به قطع، تعدیل یا تعویض داروها کند. با پیدا شدن ویروس بیماری توسط «لوک مونتانیه» در سال 1983 و تایید ویروس توسط اکیپ آمریکایی Gallo و پیدا شدن روشهای تشخیصی بهتبع آن در سال 1985، بهنظر میرسيد که مشکل بیماری خیلی سریع حل خواهد شد، ولی رشد کند ویروس و تغییراتی که پیدا میکند همچنان آن را در صدر مسایل عفونی جهان قرار داده است. اگرچه ویروس با داروهای موجود در بازار زخمی شده است، ولی هنوز موفق به نابودی قطعی و بدون بازگشت آن نشدهایم.
راههاي انتقال بيماري
در ابتدا بهنظر میرسید ویروس در انسان و میمون مشترک باشد، ولي در حال حاضر انسان تنها مخزن ويروس است.
ویروس از طریق تماس خونی (مثل تزریق خون و فرآوردههای خونی، استفاده از سرنگهای مشترک در معتادان تزریقی، استفادهي مشترک از وسایل تیز و برنده مثل تیغ ریشتراشی، مسواک یا سوزنهای خالکوبی)، تماس جنسی (بهخصوص در رابطهی جنسی مقعدي یا هنگام عادت ماهیانهی زن یا هنگامی که دستگاه تناسلی بههر علتی زخمي باشد) یا از طریق مادر آلوده به نوزاد (هنگام حاملگی، زایمان یا شیردهی) قابل انتقال است.
احتمال انتقال ویروس از مرد به زن بیشتر است و این شانس در آمیزش از طریق دهانی بسیار نادر است.
احتمال انتقال ویروس در دو انتهای بیماری یعنی در ابتدای آلودگی و در مرحلهی پیشرفتهی بیماری بیشتر است که علت آن زیاد بودن تعداد ویروس در فرد آلوده در این دو مرحله است.
جالب است بدانیم که در مرحلهی اولیه بیماری با وجود تکثیر زیاد ویروس، آزمایش تشخیصی اولیه منفی است و این منفی بودن آزمایش ممکن است تا 6 ماه هم طول بکشد و در این دوره شخص بیمار میتواند براي دیگران شدیداً خطرساز باشد. البته در همین مرحله هم با استفاده از روشهایی که با تکثیر قطعات ویروس آن را تشخیص میدهند (یعنی روش PCR) میتوان ویروس را شناسایی کرد؛ اگرچه این آزمایش گران است و دسترسی به آن ممکن است همیشه و همهجا امکانپذیر نباشد.
پيشگيري از ايدز
تاکنون حدود 60 میلیون نفر با این ویروس آلوده شده و حدود 25 میلیون نفر از این بیماری فوت کردهاند. در برخی کشورهای آفریقایی 20 تا 30 درصد جمعیت آلودهاند. گفته میشود که در دنیا در هر 12 ثانیه یک نفر با ویروس ایدز آلوده میشود و در هر 16 ثانیه یک نفر از این بیماری میمیرد.
احتمال ابتلا به بیماری ایدز در حضور بیماریهای مقاربتی دیگر مثل سیفلیس و سوزاک بیشتر میشود.
در کشور ما ایران تعداد افراد آلوده به HIV بسیار محدود است. تا دو سال پیش بیشتر آلودگان به ویروس را افراد معتاد و تزریقی تشکیل میدادند ولی اخیراً انتقال ویروس از طریق جنسی بهنظر میرسد افزایش پیدا کرده باشد که علت آن تغییر در رفتارهای جنسی جوانان و عدم رعایت نکات بهداشتی و پیشگیرانه در این قشر از مردم است. در ضمن، عدم کنترل بهداشتی زنان خودفروش هم به بغرنجتر شدن این مساله كمك كرده است. در کشورهایی که زنان خودفروش کارت بهداشت دارند، آلودگی از طریق آنان به حداقل میرسد.
امروزه در تمامی جهان راههای آلودگی HIV و روشهای مقابله با آن در مدارس به دانشآموزان در سنین بلوغ آموزش داده میشود و به آنها گفته میشود که ایدز درمان قطعی ندارد و بهترین راه جلوگیری از آن استفاده از کاندوم در روابط جنسی است. همچنين به افراد معتاد تزریقی سرنگ داده میشود تا از سرنگ مشترک استفاده نکنند. در برخی کشورها مثل هلند حتی پارکها و کافههایی در اختیار افراد معتاد قرار داده شده تا در این جایگاهها بتوانند کار خود را انجام دهند.
از عواملی که منجر به عدم تشخیص ویروس بیماری ایدز میشود، ترس بیماران از شناخته شدن است که سبب میشود این افراد به پزشک مراجعه نکنند. بدین منظور در هر کشوری مراکزی وجود دارد که بدون شناسایی فرد، آزمایشهاي تشخیصی را بهطور رایگان انجام میدهد.
مهمترین کار فرهنگی که میتواند به تشخیص زودتر و پیشگیری از انتشار این بیماری کمک کند، انگزدایی از این بیماری است. لازم است بدانیم که معتادان تزریقی اکثراً زمینههای اجتماعی- اقتصادی و روانی خاصی دارند که آنها را به سوءمصرف مواد راغب میکند و برخی از این افراد بیشتر از آنکه گناهکار باشند قابل ترحم هستند و نیاز به کمک دارند. احتمال آلودگی از طریق جنسی هم برای هر جوانی در سن روابط جنسی ممکن است پیش آید. بنابراین بهجای ندامت کردن آنها باید مثل هر بیمار دیگری دست یاری بهسوی آنها دراز کنیم تا دچار افسردگی و یاس نشوند.
در میان بیماران, من کسانی را سراغ دارم که سالها پيش رابطهی جنسی ناخواستهای داشتهاند و از شرم این رابطه و از ترس و وحشت آلودگی به ویروس ایدز در این مدت به پزشک مراجعه نکرده و طی این سالها زندگی بسیار تلخ و ناگواری را سپری کردهاند؛ حتي از افراد دیگر خانواده بهعلت اینکه ممکن است سبب آلودگی شوند دوری جستهاند و در نتیجه کارآیی آنها در زندگی اجتماعی و اقتصادی به حداقل رسیده است؛ کاهش وزن و سوءتغذیه پیدا کردهاند و تازه وقتی پس از سالها راضی به انجام آزمایش با نام مستعار شدهاند، متوجه شدهاند که بیمار نبودهاند؛ يعني سالها زندگی تلخ و ناگوار را به خود و خانوادهشان تحمیل کردهاند فقط بهخاطر انگ بیماری ایدز که بهناحق با بیبندوباری و اعتیاد گره خورده است.
پیشنهاد من به جوانان این است که اولاً برای جلوگیری از ابتلا به این بیماری حتماً روابط جنسی محدودی داشته باشند و از تعدد روابط پرهیز کنند و در روابط ناخواسته نيز حتماً از کاندوم استفاده کنند ولي اگر مشکوک به این آلودگی با این ویروس شدند بدون تعلل به پزشک مراجعه كنند و جواب سوالات خود را از پزشک بپرسند.
برخی از جوانان بهمحض اینکه به احتمال آلودگی با ویروس مشکوک میشوند، شروع به جستجو و بررسی از طریق اینترنت میکنند و چون اطلاعات کافی در مورد مراحل بیماری ندارند، با دیدن هر گونه جوش پوستی یا تغییرات رنگی پوست یا با پیدا کردن یک غدهی لنفاوی کوچک و بیارزش در ناحیهی گردن و کشالهی ران مطمئن میشوند که دچار بیماری ایدز شدهاند و بدون مراجعه به پزشک، سالها با این یقین خودساخته زندگی خود را ناگوار و تلخ میکنند، بدون توجه به این نکته که غالباً عوارض مهم بیماری بعد از طی سالیان دراز که گاهی بیش از 10 سال طول میکشد، پیش میآید.
پیشنهاد من به کلیهی کسانیکه مشکوک به آلودگی با این ویروس هستند، این است که هر چه سریعتر به پزشک مراجعه کنند و جواب سوالات خود را قبل از هر گونه سردرگمی از پزشک بخواهند.
درمان ايدز
در مورد درمان این بیماری تمام کشورهای بزرگ دنیا در حال تحقیقات هستند. در حال حاضر داروهای مختلفی وجود دارد که در مرحلهی انتهایی آلودگی، یعنی وقتیکه بیمار بهعلت عفونتهای فرصتطلب یا وقوع برخی سرطانها یا افت لنفوسیتها و افزایش تعداد ویروس مراجعه میکند، شروع میشود. درمان معمولاً با سه دارو بهطور توام شروع میشود و فقط منجر به کنترل ویروس میگردد و به نابودی کامل ویروس نمیانجامد. بنابراین باید بیماران مدام تحتنظر و درمان باشند. با کنترل ویروس، عوارض عفونی بیماری هم کنترل میشود و بیمار میتواند به زندگی معمول خود ادامه دهد.
در انتها شايان یادآوری است که در مرحلهی اول آلودگی، یعنی 24 تا 72 ساعت اول، اگر شخصی مشکوک است به پزشک مراجعه کند و اگر احتمال آلودگی با HIV هم از نظر پزشك تاييد شود، شروع درمان پيشگيرانه ميتواند از تكثير ویروس و بیماری شخص جلوگيري كند. بنابراین بهتر است بهمحض شک به آلودگی، شخص به پزشک متخصص بیماریهای عفونی مراجعه کند تا از مشکلات آتی جلوگیری شود.

 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
نوزاداني را نارس مينامند كه پيش از ۳۷ هفته از اولين روز آخرين قاعدگي مادر بهدنيا ميآيند. بهعبارتي نوزاد نارس سن داخل رحمي كمتر از ۳۷ هفته دارد. ميزان تولد نوزادان نارس طي سالهاي اخير افزايش يافته است.
نارسي علت اوليهي مرگومير بسياري از نوزادان است. شايعترين مشكلات اين گروه عبارت است از: مشكلات تنفسي و نياز به اكسيژن كمكي، مشكلات مغزي، قلبي و گوارشي، زردي، پايين بودن قند و كلسيم خون و عفونتهاي نوزادي.
هر چه نوزاد نارستر و وزن موقع تولدش كمتر باشد، اين عوارض بيشتر ديده ميشود و احتمال مرگومير افزايش مييابد. بهدليل همين مشكلات است كه اكثر نوزادان نارس در بيمارستان يا بخش مراقبت ويژهي نوزادان (NICU) بستري ميشوند. مراقبت از اين نوزادان بايد بهنحوي باشد كه روند رشد داخل رحميشان پس از تولد هم ادامه يابد.
اصول تغذيه
از آنجا كه بيشترين مواد غذايي در اواخر سهماههي دوم و طي سهماههي سوم حاملگي به بدن جنين ميرسد، بنابراين نوزادان نارس ذخاير غذايي كافي ندارند. برخلاف كاهش وزن اوليهي پس از تولد در نوزادان رسيده كه حداكثر ۱۰ درصد وزن تولد است، در اين نوزادان ممكن است تا ۱۵ درصد وزن تولد طي روزهاي اول پس از تولد از دست برود. نوزاد نارس در حدود 21-14 روزگي مجدداً به وزن موقع تولد ميرسد و از آن بهبعد وزنگيري شروع ميشود.
بهترين شير براي هر نوزاد حتي اگر نارس باشد، شير مادر خودش است. از آنجا كه اين نوزادان براي رشد به عوامل تغذيهاي بيشتري نياز دارند از ۱۴ روزگي برخي املاح و ويتامينهاي خوراكي را ميتوان به شير مادر اضافه كرد تا غنيتر شود. براي اين كار در نوزادان با وزن تولد زير 2 كيلوگرم يا از پودرهاي مكمل شير مادر استفاده ميكنيم يا املاح (مانند روي) و ويتامينها (مانند ويتامين E) را بهصورت محلول يا قرص حل شده در شير مادر به نوزاد ميدهيم.
اگر نوزادي از شير مادر محروم باشد يا بهدليل بستري طولانيمدت نوزاد، شير مادرش كم شده باشد، ميتوان از شيرهاي كمكي مخصوص نوزادان نارس استفاده كرد.
نوزاداني كه سن داخل رحميشان به ۳۲ هفته برسد، قادر به تغذيهي مستقيم از سينهي مادر هستند و نوزاداني كه سن داخل رحميشان به ۳۴ هفته رسيده باشد، قادر به تغذيه با شيشه يا سرنگ هستند.
در منزل حدود ۱۰ بار يا بيشتر شير خوردن طي روز بسيار معمول است. دقت داشته باشيد برخي نوزادان بهدليل نارسي زياد موقع شير خوردن فك پايينشان خسته ميشود و لازم است مادر يك انگشت خود را زير چانهي نوزاد بگذارد و آن را نگه دارد.
شرايط نگهداري در منزل
- دماي زير بغل نوزاد بايد بين 5/36 تا ۳۷ درجهي سانتيگراد باشد. به اين منظور دماي مناسب اتاق براي نگهداري نوزاد 25 تا 28 درجهي سانتيگراد است.
- اين نوزادان مستعد از دست دادن دماي بدن هستند. نوزاد را در كنار پنجره يا كنار بخاري نخوابانيد.
- لباس كامل شامل كلاه، جوراب و پيراهن سرهمي به نوزاد بپوشانيد.
- در محيط نگهداري نوزاد سيگار كشيده نشود.
- محل زندگي آرام و كمصدا باشد. نوزاد را به مكانهاي شلوغ نبريد.
- مادر مرتب دستهايش را بشويد زيرا سيستم ايمني اين نوزادان نسبت به نوزادان رسيده ضعيفتر است و بيشتر مستعد ابتلا به عفونت هستند.
واكسيناسيون
ميزان و نحوهي تجويز واكسن مانند نوزادان رسيده است. فقط واكسن هپاتيت B براي نوزادان نارس با وزن تولد كمتر از ۲ كيلوگرم، يك نوبت اضافه در يكماهگي تجويز ميشود.
پيگيريهاي مربوط به نارس بودن نوزاد
- تمامي نوزادان نارس با وزن تولد زير ۱۵۰۰ گرم و نيز نوزادان نارس با وزن تولد ۱۵۰۰ تا ۲۰۰۰ گرم كه برحسب تشخيص پزشك بستري بودهاند و حال عمومي مناسب نداشتهاند، بايد از نظر بينايي معاينه شوند. بهترين سن معاينه ۴ تا ۶ هفته پس از تولد و توسط چشمپزشك مجرب در معاينهي شبكيهي چشم است. انجام معاينات بعدي براساس نظر چشمپزشك است.
- شنواييسنجي براي كليهي نوزادان چه رسيده و چه نارس در زمان ترخيص از بيمارستان بهصورت غربالگري انجام ميشود. تست شنوايي اوليهي نوزاد طي چند دقيقه قابل انجام است.
- سونوگرافي مغز براي كليهي نوزادان نارس زير ۳۴ هفته و برخي نوزادان نارس بالاي ۳۴ هفته برحسب نظر پزشك انجام ميشود، زيرا اين نوزادان احتمال خونريزي مغزي دارند.
-از آنجا كه معاينهي لگن در نوزادان با وزن تولد زير ۲۵۰۰ گرم خطر شكستگي استخوان دارد، بهتر است در يكماهگي براي اين نوزادان سونوگرافي لگن از نظر دررفتگي لگن انجام شود.
رشد و تكامل
پس از رسيدن به وزن زمان تولد (حدود ۱۴ تا ۲۱ روزگي)، نوزادان نارس روزانه ۱۰ تا ۲۰ گرم بهازاي هر كيلوگرم وزن بدن وزنگيري دارند. دور سر هفتهاي 5/0 تا يك سانتيمتر و قد هفتهاي يك سانتيمتر رشد ميكند. اكثر نوزادان نارس كمبود رشد خود را طي يك سال اول تولد جبران ميكنند. تكامل نوزاد مانند ايستادن و نشستن برحسب سن داخل رحمي است و ميزان نارس بودن از سن تقويمي كم ميشود. مثلاً نوزاد نارس متولد شده در ماه 7 حاملگي، در 8 ماه پس از تولد از نظر تكامل مانند نوزاد رسيدهي ۶ ماهه است. اين تاخير تكامل طي يك تا دو سال اول تولد جبران ميشود.
 دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
دكتر مهري نصيري - متخصص بيماريهاي زنان و زايمان
اندومتريوز چيست و شيوع آن چقدر است؟
اندومتريوز عبارت است از جايگزيني غيرطبيعي بافت شبيه لايهي داخلي رحم در خارج از رحم. از لحاظ باليني، اين بيماري پيشرونده است و مشكلات فراوان براي بيمار و پزشك ايجاد ميكند. اندومتريوز در 10-3 درصد خانمهاي در سن باروري و 35-25 درصد زنان نابارور ديده ميشود.
علت ايجاد اندومتريوز چيست؟
در ايجاد اندومتريوز عوامل مختلفي از جمله ژنتيك، اختلالات دستگاه ايمني و اختلالات مادرزادي موثر است ولي بيشتر از همه كاشته شدن بافت داخلي رحم در جايي غير از رحم مطرح است كه در حين قاعدگي در پي پس زدن خون قاعدگي بهداخل شكم از طريق لولههاي رحمي اتفاق ميافتد. البته در همهي افراد در هنگام قاعدگي مقداري خون از طريق لولههاي رحمي بهداخل شكم پس زده ميشود، ولي چرا در بعضي افراد اندومتريوز ايجاد ميشود و در بعضي نه، شايد مسايل ژنتيكي و ارث مهم باشد.
علايم و نشانههاي اندومتريوز چيست؟
علايم اين بيماري بسيار متفاوت است. بسياري از خانمهاي مبتلا به اندومتريوز بدون علامت هستند و بهعلت مشكلات ديگري مثل نازايي به پزشك مراجعه ميكنند. در بعضي خانمها ممكن است درد موقع عادت، درد هنگام نزديكي، لكهبيني پيش و پس از عادت، درد در قسمت مقعد و پشت، درد كمر و درد لگن وجود داشته باشد. بين شدت درد و شدت بيماري ارتباطي وجود ندارد. معمولاً در اوايل شروع بيماري درد بيشتر است ولي در مراحل پيشرفته و شديد ممكن است درد از بين برود.
چگونه ميتوان اندومتريوز را تشخيص داد؟
مهمترين وسيلهي تشخيص اندومتريوز لاپاروسكوپي است كه در آن نقاط پراكندهي اندومتريوز در قسمتهاي مختلف لگن يا كيستهاي حاوي مايع شكلاتي رنگ تخمدان ديده ميشود، ولي سونوگرافي شكمي و واژينال و امآرآي نيز به تشخيص ضايعات و كيستهاي اندومتريوز كمك ميكند.
CA125 هم يك آنتيژن سطحي سلول اندومتر است كه در مبتلايان به اندومتريوز ميزان آن افزايش مييابد. همبستگي مشخصي بين ميزان اين آنتيژن و شدت اندومتريوز وجود دارد، بنابراين هم براي بررسي شدت بيماري و پاسخ به درمان و هم براي بررسي عود اندازهگيري ميزان CA125 ارزش دارد. البته بايد توجه داشت كه ميزان CA125 در اوايل حاملگي، عفونتهاي حاد لگني، تومور عضلات و قاعدگي افزايش مييابد.
چرا اندومتريوز سبب نازايي ميشود؟
اندومتريوز در موارد شديد سبب چسبندگي در اطراف لولهها و بسته شدن لولهها ميشود، بنابراين از انتقال تخمك از راه لوله جلوگيري ميكند، ولي هميشه انسداد لوله منجر به نازايي نميگردد. گاهي اندومتريوز در موارد خيلي ضعيف هم باعث نازايي ميشود كه علت دقيق آن شناخته نشده و مسايل زيادي مطرح شده است از جمله ترشح موادي از بافت اندومتريوز كه براي تخمك، سلول تخم و اسپرم سمي است و آنها را از بين ميبرد. همچنين اندومتريوز موادي ترشح ميكند كه سبب نامناسب شدن تخمك براي لقاح، كند شدن حركات لولههاي رحمي، اختلال در كاشته شدن جنين در رحم و جلوگيري از رشد جنين ميشود.
آيا اندومتريوز خفيف نياز به درمان دارد؟
بله؛ بهدليل اينكه بيماري پيشرونده است، موارد خفيف آن هم بايد درمان شود. در موارد شديد هم تا حد امكان بايد بافت اندومتريوز بهوسيلهي جراحي برداشته شود.
درمان اندومتريوز چگونه است؟
1. درمان جراحي:
درمان جراحي به دو منظور انجام ميشود:
درجهي اول براي بازگرداندن باروري كه در آن تاكيد بر حفظ بافت سالم تخمدان است، بنابراين بهتر است توسط لاپاروسكوپي تا حد امكان بافت اندومتريوز خارج گردد و نسج سالم تخمدان آسيب نبيند. در اين حالت بهترين زمان براي باروري سال اول بعد از جراحي است، بنابراين بهتر است در اين زمان از داروهاي هورموني پيشگيري از بارداري استفاده نشود. ميزان موفقيت در برگرداندن باروري بستگي به شدت اندومتريوز دارد؛ در موارد متوسط اندومتريوز تا حدود ۶۰ درصد احتمال حاملگي وجود دارد و در موارد شديد اين احتمال به حدود ۳۵ درصد ميرسد. اگر تا دو سال بعد از جراحي حاملگي پيش نيامد، احتمال حاملگي در زمان باقيمانده خيلي كم است.
در نوع دوم جراحي كه هدف ريشهكن كردن بيماري بدون حفظ باروري است (مثلاً در خانمهايي كه فرزند بهتعداد كافي دارند) بايد رحم، تخمدانها و لولهها بهطور كامل برداشته شود. در صورتي كه فقط رحم برداشته و تخمدانها گذاشته شود، احتمال عود بيماري تا ۶ برابر افزايش مييابد.
اگر در زني جوان كه فعلاً قصد حاملگي ندارد نقاط اندومتريوز حين جراحي بافت شود، بهتر است نقاط قابل رويت كوتر يا ليزر شود.
2. درمان دارويي:
قرصهاي جلوگيري از بارداري: روزانه يك عدد بهمدت 12-6 ماه مصرف ميشود و سبب پسرفت اندومتريوز ميگردد.
دانازول: در ۹۰ درصد بيماران بهطور مشخص سبب كاهش درد و جلوگيري از پيشرفت بيماري ميشود. دوز معمول آن ۲۰۰ ميليگرم دو بار در روز است و بايد به مدت ۶ ماه مصرف شود. دانازول ممكن است سبب تغيير صدا، افزايش وزن، جوش صورت و ناپايداري عاطفي شود و همچنين در افراد با ناراحتي كبدي، فشار خون، نارسايي قلبي و اختلال كار كليه نبايد مصرف شود. نتيجهي درمان با دانازول معمولاً بهتر از مصرف قرصهاي جلوگيري از بارداري است.
استات مدروكسي پروسترون: با مصرف ۳۰۰ ميليگرم روزانه بهاندازهي دانازول موثر است. دپومدروكسي پروژسترون استات كه بهصورت آمپول ۱۵۰ ميليگرمي است و هر سه ماه يك بار تزريق ميشود، در افرادي كه باروري مدنظر نباشد، همانند دانازول علايم بيماري را كاهش ميدهد.
آگونيستهاي GnRh: اين داروها يائسگي كاذب ايجاد ميكنند. ميزان حاملگي پس از درمان با آگونيست GnRh برابر دانازول است و حاملگي همراه با مصرف آن بيخطر است. طول دورهي درمان ۶ ماه است و بهدليل احتمال كاهش چگالي استخواني، همراه با مصرف آن، استروژن كونژوگه ۶۲۵/0 ميليگرم و پروژسترون ۲/۵ ميليگرم روزانه تجويز ميشود.
در موارد ملايم بيماري مصرف قرصهاي جلوگيري از بارداري بهمدت ۶ ماه بدون انقطاع، و در موارد شديدتر مصرف ۶ ماه استات مدروكسي پروژسترون يا دانازول يا آگونيست GnRh توصيه ميشود.
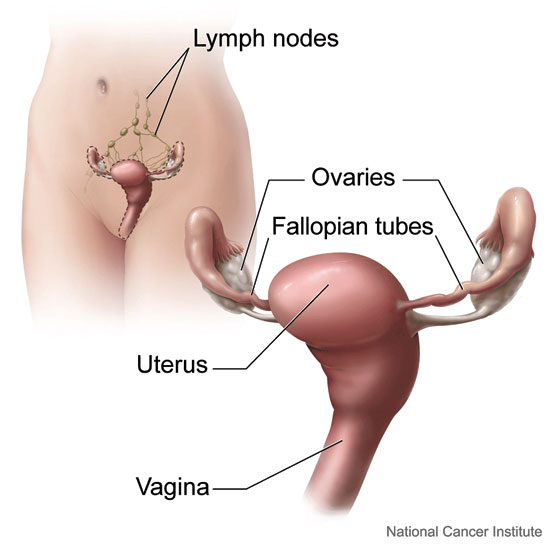
 دكتر پژمان نير ثابتي - جراح و متخصص استخوان و مفاصل- جراحي زانو
دكتر پژمان نير ثابتي - جراح و متخصص استخوان و مفاصل- جراحي زانو
دستورات درماني ارايه شده مجموعهاي از اقدامات غيرجراحي است كه آكادمي جراحان ارتوپدي امريكا براي بيماران مبتلا به آرتروز بر پايهي جديدترين تحقيقات توصيه كرده است. اين روشهاي درماني براي مرحله پيش از تعويض مفصل كاربرد دارد و البته انتخاب درمان مناسب به ارتباط بين بيمار و پزشك و شرايط درمان بستگي دارد.
آموزش به بيمار و شرايط زندگي
بيمار بايد در مراقبت از خود بيشتر دقت كند و با اصلاح رژيم غذايي و ورزش مناسب، وزن را كاهش دهد. ورزشهاي سبك و بدون ضربه بههمراه افزايش سوختوساز بدن (مانند پيادهروي به مسافت مناسب و در حدي كه باعث درد نشود) مناسب است. تمرينات براي افزايش نرمي مفاصل و بهبود دامنهي حركتي آنها توصيه ميشود. تقويت عضلهي چهارسر ران (عضلهي جلوي ران) براي بهبود علايم استئوآرتريت مناسب است.
درمانهاي مكانيكي
بانداژ كشكك زانو براي كوتاهمدت مناسب بهنظر ميرسد. استفاده از كفيهاي گوهاي داخل كفش توصيه نميشود. روي تاثير بريس در كاهش نيروي وارد شده بر ناحيهي آرتروز نيز بررسي كاملي انجام نشده است.
درمانهاي مكمل
دليلي كافي براي توصيه يا عدم تجويز طب سوزني براي كاهش درد در بيماران مبتلا به آرتروز دردناك وجود ندارد.
گلوكوزامين و كندروييتين سولفات يا كلرايد نبايد براي بيماران مبتلا به آرتروز علامتدار زانو تجويز گردد.
داروهاي كاهش درد
بيماران مبتلا به آرتروز دردناك زانو بهتر است از يكي از داروهاي توصيه شده استفاده كنند. استامينوفن در حد كمتر از 4 گرم در روز و داروهاي ضد التهاب غيراستروييدي توصيه ميشود.
در بيماران مبتلا به آرتروز علامتدار زانو و پرخطر از لحاظ گوارشي (سن بالاي 60 سال، بيماريهاي همراه، سابقهي زخم معده، سابقهي خونريزي گوارشي، استفادهي همزمان از كورتون يا داروهاي ضدانعقاد) داروهاي زير براي كاهش درد استفاده ميشود:
تزريق داخل مفصلي
در بيماران مبتلا به آرتروز علامتدار تزريق داخل مفصلي كورتون در كاهش كوتاهمدت درد موثر است.
در مورد استفاده از اسيد هيالورونيك داخل مفصلي تابهحال شواهد محكمي وجود ندارد و در مورد تاثير يا عدم تاثير آن نميتوان قضاوت كرد.
كشيدن مايع مفصلي
در بيماران مبتلا به آرتروز علامتدار، كشيدن مايع مفصلي يا بهاصطلاح آسپيراسيون مفصلي توصيه نميشود.
درمانهاي جراحي
آرتروسكوپي براي دبريدمان (تميز كردن و شستوشوي داخل مفصلي) در بيماران مبتلا به آرتروز اوليهي زانو توصيه نميشود.
در بيماراني كه دچار علايم پارگي منيسك يا اجسام آزاد (مانند قفلشدگي يا گيركردگي) هستند، استفاده از آرتروسكوپي براي جراحي مفيد است ولي در بيماران بدون علامت كه تنها در عكس راديوگرافي يا امآرآي علايم اجسام آزاد يا پارگي منيسك ديده ميشود، موردي براي جراحي وجود ندارد.
استفاده از جراحي براي اصلاح راستاي زانو در مواردي كه انحراف امتداد زانو وجود دارد روش مناسبي براي بهبود علايم آرتروز يك نيمهي مفصلي است. اين درمان بهويژه براي بيماران با سن پايين مناسب است.
موارد ذكر شده براساس تحقيقات انجام شده تابهحال است و در مواردي كه بررسي دقيق انجام نشده نظر قطعي داده نشده است. بهطور كلي بهترين راه براي درمان آرتروز درمانهاي زودهنگام و تغيير مناسب در نحوهي زندگي است، اگرچه با پيشرفتهاي انجام شده در روشهاي جراحي، درمانهايي مانند تعويض مفصل در آرتروز پيشرفته پاسخگوي بسيار مناسبي است و تا حد زيادي مشكلات بيماران را حل كرده است.
 دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
دكتر مرجانه زركش - فوق تخصص كودكان و نوزادان
اصل مهم در مراقبت از نوزاد سالم، جدا نكردن مادر و نوزاد از يكديگر است. بدين منظور تا آنجا كه ممكن است بلافاصله حتي پس از زايمان، بايد مادر و نوزاد نزد يكديگر بمانند و تغذيه با شير مادر در همان دقايق اول تولد شروع شود. در اين صورت رابطهي عاطفي مادر و نوزاد قويتر ميشود و مادر شيردهي موفقي خواهد داشت.
بهتر است كليهي اعمال پزشكي و حتي حمام كردن نوزاد در اتاق مادر و در حضور وي انجام شود. يك نوزاد سالم كه بهموقع بهدنيا آمده است سن داخل رحمي ۳۷ تا ۴۲ هفته، وزن ۴-8/2 كيلوگرم، دور سر ۳3-۳7 سانتيمتر و قد 53-48 سانتيمتر دارد.
طي ۲۴ ساعت اول تولد كليهي نوزادان معاينهي فيزيكي كامل ميشوند تا از سلامتشان اطمينان حاصل شود. علايم حياتي مثل تعداد تنفس، ضربان قلب و دماي بدن اندازهگيري ميشود. اولين ادرار نوزاد بايد طي ۳۰ ساعت اول تولد دفع شود و اولين مدفوع طي ۴۸ ساعت اول تولد رخ ميدهد. چنانچه در زمانهاي مذكور دفع ادرار و مدفوع انجام نشده باشد، نوزاد نياز به بررسي دارد. تمامي نوزادان سالم در روزهاي اول تولد هر روز 1 تا 2 درصد از وزن بدنشان را از دست ميدهند ولي حداكثر اين كاهش وزن بايد 10 درصد وزن تولد باشد و بيش از آن غيرطبيعي است. پس از اين كاهش وزن اوليه، وزنگيري شروع ميشود و حدود روز ۷ تا ۱۰ پس از تولد به وزن اوليهي موقع تولد ميرسند. از آن پس نوزاد روزانه ۲۰ تا ۳۰ گرم وزنگيري دارد. دور سر نوزاد نيز طي يك ماه اول تولد ۲ سانتيمتر و قد وي ۳/۵ سانتيمتر رشد ميكند.
تغذيهي نوزاد
بهترين شير براي هر نوزاد شير مادرش است و بايد در همان ساعت اوليه شيردهي شروع شود. زمان مناسب براي شير دادن به يك نوزاد سالم وقتي است كه نوزاد از خواب بيدار شده و سر خود را بهطرف صداي مادر چرخانده و دهانش را باز ميكند. از شير دادن سر ساعت مشخص پرهيز كنيد. نوزاد سالم خودش زمان شير خوردن را مشخص ميكند. نشانههاي كفايت شير مادر عبارت است از: خواب عميق پس از شير خوردن، پوست شاداب، دفع روزانه ۶ بار ادرار، كاهش وزن اوليه و وزنگيري مطابق آنچه ذكر شد و تغيير رنگ مدفوع به رنگ زرد از روز چهارم تولد.
استحمام و مراقبت از بند ناف
اولين حمام را ميتوان يك تا ۴ ساعت پس از ثابت ماندن دماي بدن نوزاد انجام داد؛ پس حتي در روز اول تولد هم ميتوان نوزاد را حمام كرد. وجود بند ناف منعي براي حمام كردن نيست و حمام نوزاد در منزل هفتهاي ۳ بار انجام ميشود.
پس از حمام، بند ناف را با يك گاز استريل خشك كنيد. بند ناف بايد در معرض هوا باشد. هيچ پوششي روي بند ناف نگذاريد؛ حتي پوشك نوزاد را تا زنيد و زير بند ناف ببنديد. بهتر است از محلولهاي ضدعفوني براي بند ناف استفاده نكنيد و آن را خشك و تميز نگه داريد.
داروهاي تجويزي
در ساعت اول تولد براي پيشگيري از عفونت چشم، محلول نيترات نقره يا پماد اريترومايسين به چشم نوزاد زده ميشود. كليهي نوزادان يك نوبت ويتامين K عضلاني طي ۶ ساعت اول تولد دريافت ميكنند كه از اختلالات انعقادي پيشگيري ميكند. واكسن هپاتيت B عضلاني بدو تولد به تمام نوزادان تجويز ميشود. ساير واكسنهاي بدو تولد عبارت است از «ب ث ژ» و قطرهي خوراكي فلج اطفال كه در زمان ترخيص نوزاد به او خورانده ميشود.
از روز پانزدهم تولد قطرهي مولتيويتامين يا قطرهي A+D بهميزاني كه ۴۰۰ واحد ويتامين D روزانه را به بدن نوزاد برساند، به تمامي نوزاداني كه با شير مادر تغذيه ميشوند تجويز ميشود.
غربالگريهاي دورهي نوزادي
در روز سوم تا پنجم تولد غربالگري كمكاري مادرزادي تيروييد با نمونهگيري از پاشنهي پا در كليهي نوزادان انجام ميشود. هماكنون غربالگري كاهش شنوايي نيز در اكثر بيمارستانهاي كشور در زمان ترخيص نوزاد انجام ميشود و همچنين اختلالات ارثي ديگري مثل گالاكتوزمي و فنيلكتونوري هم در دورهي نوزادي قابل غربالگري است.
نمونهي خون بند ناف نوزاد براي ۱۴ تا ۲۱ روز قابل نگهداري است و برحسب نياز ميتوان آزمايشهاي لازم را روي آن انجام داد.
ختنه
انجام ختنه در دورهي نوزادي بهصورت معمول توصيه نميشود. بهتر است فوايد و مضرات آن براي والدين گفته شود تا خودشان تصميم بگيرند. از فوايد آن كاهش احتمال ابتلا به عفونت ادراري و از مضرات آن احتمال خونريزي، عفونت و تنگي نوك مجراي ادرار است.
در نوزادني كه اختلال انعقادي يا ابهام تناسلي دارند يا وضعيت بالينيشان خوب نيست، ختنه انجام نميشود. پيش از انجام ختنه بايد از تكنيكهاي كاهش درد در نوزاد كمك گرفت زيرا نوزادان درد را بهخوبي حس ميكنند و تحمل درد برايشان مضر است. از رعايت نكات استريل طي ختنه اطمينان حاصل كنيد. پس از انجام ختنه نياز نيست كه براي ترخيص نوزاد منتظر ادرار كردن وي باشيم. چنانچه حداقل دو ساعت پس از ختنه نوزاد خونريزي نداشت، ميتوان او را به منزل برد.
ترخيص نوزاد
بهتر است حداقل ۴۸ ساعت پس از تولد، نوزاد در بيمارستان و نزد مادر بماند. در شرايط زير ميتوان نوزاد را زودتر از ۴۸ ساعت ترخيص كرد:
- نوزاد از طريق زايمان طبيعي متولد شده باشد.
- سن داخل رحمياش بين ۳۸ تا ۴۲ هفته باشد يا وزن مناسب داشته باشد.
- علايم حياتي مثل تعداد تنفس و دماي بدن طبيعي باشد.
- در معاينهي باليني يافتهاي كه نياز به درمان فوري داشته باشد يافت نشود.
- حداقل يك بار دفع ادرار و مدفوع داشته باشد.
- حداقل دو بار شير خوردن خوب داشته باشد.
- طي ۲۴ ساعت اول تولد زردي نداشته باشد.
- مادر توانايي نگهداري از نوزاد را داشته باشد.
- برنامهي مراجعهي بعدي پس از ترخيص به مادر گفته شده باشد.
مراجعهي پس از ترخيص
اگر نوزاد طي ۴۸ ساعت اول تولد ترخيص شود، مراجعهي بعدي طي ۴۸ ساعت پس از ترخيص است. اگر طي ۴۸ تا ۷۲ ساعت پس از تولد ترخيص شود، بايد طي ۲ تا ۳ روز پس از ترخيص مراجعه كند. نكات مهم در مراجعهي پس از ترخيص عبارت است از:
- ميزان كاهش وزن اوليهي نوزاد
- نحوهي شيردهي و نشانههاي كفايت شير مادر
- بروز زردي در نوزاد
- شنيده شدن صداي اضافه در قلب نوزاد (خيلي از بيماريهاي قلبي در بدو تولد علامتي ندارند و چند روز پس از تولد خود را نشان ميدهند)
- وجود ارتباط عاطفي مناسب بين مادر و نوزاد
- وجود نشانههاي عفونت مثل خوابآلودگي يا كاهش رفلكس نوزادي.
 دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
دكتر فريبا عربگل - فوقتخصص روانپزشكي كودك و نوجوان
تولد فرزند جديد مقولهاي است كه هميشه ذهن والدين را بهخود مشغول ميكند؛ اينكه چه زماني تصميم بگيرند فرزند دوم خود را بهدنيا بياورند، چهگونه فرزند اول خود را آماده كنند تا بهنحو مطلوب و با حداقل استرس با اين پديده روبهرو شود، چند سال اختلاف سني بين دو فرزند وجود داشته باشد كه به سلامت رواني آنها آسيب نزند و...
رعايت نكات زير ميتواند به والدين كمك كند تا با استرس كمتري ورود فرزند جديد را مديريت كنند.
۱. والدين بايد زماني تصميم به تولد فرزند جديد بگيرند كه خود را آمادهي اين كار ميبينند؛ زماني كه بنا بهدلايلي خانواده در استرسهايي چون نقل مكان، مهاجرت، تغيير شغل و استرسهاي مالي است، براي تولد فرزند جديد مناسب نيست، چرا كه تولد فرزند نيز گرچه اتفاقي مثبت و باشكوه است ولي خود يك استرس بهشمار ميرود و استرس فقط در اثر اتفاقات منفي ايجاد نميشود.
۲. بسياري اوقات والدين فكر ميكنند تولد بچهي جديد ممكن است مسايل و مشكلات پيشين آنها را حل كند؛ مسايلي چون اختلافات زناشويي بين والدين، بدرفتاري و مشكلات جسماني و رفتاري فرزند اول و... برخي از والدين فكر ميكنند داشتن يك خواهر يا برادر باعث ميشود فرزند قبلي مشكلات رفتاري خود را كنار بگذارد و عاقلانهتر رفتار كند. در حالي كه مطمئناً در چنين شرايطي استرسي بر استرسهاي پيشين اضافه ميشود و والدين بايد فكر كنند و ببيند آيا ميتوانند علاوه بر مشكلات پيشين، مسايل مربوط به يك نوزاد را نيز مديريت كنند يا نه.
۳. بسياري از حساسيتها و رقابتهاي فرزند اول ممكن است ريشه در سرشت و ذات او داشته باشد. كودكاني هستند كه مضطربتر، حساستر و زودرنجترند و توجه و حمايت والدين را بهتمامي ميخواهند. اينها تولد فرزند جديد را بهعنوان حادثهاي تلخ در زندگيشان ميبينند كه بهناگاه تمام علاقه و توجه والدين معطوف به فرزند جديد ميشود. حال اگر والدين نتوانند اضطراب كودك خود را مديريت و كنترل كنند و محبت و علاقهي خود را بهطور مناسبي نصيب هر دو فرزند كنند، دچار مشكل ميشوند.
۴. والدين بايد در تمامي مراحل حاملگي مانند خريد لوازم براي فرزند جديد و آماده كردن شرايط منزل براي ورود او، فرزند اول را مشاركت دهند و نظر او را هم بخواهند و هر جا وي احساس ناراحتي، اندوه، حسادت و... كرد بلافاصله احساس او را محكوم نكنند و به او بگويند متوجه هستند كه او چه احساسي دارد، ولي آنها دوستش دارند و اين تولد جديد از محبت آنها نسبت به وي نخواهد كاست. مادر ميتواند هنگام رفتن به مطب پزشك و انجام معاينه از كودك بخواهد او را همراهي كند و بهطور مثال بگذارد صداي قلب جنين را گوش دهد، روي شكم مادر دست بگذارد، جنين را لمس كند و راجع به احساسش صحبت كند.
۵. برخي از والدين مدام اصرار دارند كه وقتي با مخالفتها، اعتراضها و حسادت فرزند اول خود مواجه ميشوند اين را تكرار كنند كه: «ما تو را دوست داريم، او را (فرزند جديد را) اصلاً دوست نداريم، هيچكس جاي تو را براي ما نميگيرد، او ضعيف است، ناتوان است و...» اينها دروغهاي واضح و آشكاري است كه احساس كودك را نسبت به اين تولد بدتر ميكند. به او بگوييد كه: «هر دوي شما براي من عزيزيد، ولي سارا (فرزند دوم) بهعلت اينكه كوچك و ناتوان است، نياز به مراقبت بيشتر دارد، شايد تو هم بتواني به من كمك كني و...»
۶. اوقات خود را طوري تقسيم كنيد كه بهتمامي صرف فرزند دوم نشود و سعي كنيد براي فرزند اول خود نيز اوقات خوش و لذتبخشي داشته باشيد؛ چرا كه كودك نبايد احساس كند همهي اوقاتي را كه با شما داشته بهيكباره از دست داده و موجودي ديگر عامل اينهمه از دست دادن و ناكاميهاست. گاه فرزند دوم خود را به كسي بسپاريد تا از او مراقب كند و در اين زمانها، اوقاتي را بهتنهايي با فرزند اول سپري كنيد.
۷. اگر وابستگي فرزندتان به شما زياد است و هر پديدهاي كه منجر به جدايي شما از او ميشود در وي ايجاد استرس و اضطراب ميكند، سعي كنيد پيش از حاملگي و زايمان دوم شرايطي را فراهم كنيد كه از وابستگي و اضطراب او بكاهد و فرزند شما مستقلتر شود. بهطور مثال اگر او نزد شما ميخوابد، ماهها پيش از تولد بچهي جديد بايد براي جدا خوابيدن وي برنامهريزي كنيد تا ناگهان با تولد جديد دچار تشديد اضطراب جدايي نشود.
۸. اگر طي حاملگي مشكلات جسماني داريد كه روي حوصلهي شما براي ارتباط با فرزندتان تاثير دارد، اين را به او بگوييد. ولي اگر كودك شما خيلي حساس و مضطرب است، با شكايات جسماني خود زياد او را نترسانيد. در اين مواقع از پدر كمك بگيريد تا بتواند خلأ ارتباطي شما را با كودك اندكي جبران كند.
۹. بهترين كسي كه ميتواند راجع به باردار بودن، تولد فرزند جديد و... با كودك صحبت كند، خود شما هستيد. از واكنشهاي كودك نترسيد. قرار نيست كودك شما همهچيز را بهشكل خيلي عاقلانه و پخته بپذيرد. بچهها در زمانهايي احساس ترس، اضطراب، خشم، حسادت و... دارند. چرا فكر ميكنيد كودك شما هيچكدام از اين احساسات را نبايد تجربه كند؟
۱۰. فاصلهي سني 5ـ3 سال بين تولد دو فرزند هم فرصتي براي شماست كه تجديد قوا كرده و نيروي خود را جمع كنيد و هم فرصتي براي فرزند اول است كه فاز اضطراب جدايي را سپري كند و راحتتر بتواند از شما فاصله بگيرد و ميدان را به كسي ديگر بسپارد.
11. در صورتي كه احساس اضطراب، حسادت و رقابت كودك شما پس از تولد فرزند جديد زياد و غيرقابل كنترل است و احتمال آسيب به كودك دوم وجود دارد، حتماً با روانپزشك اطفال مشورت كنيد.
۱۲. كلام آخر اينكه هميشه جوّي در خانه بهوجود آوريد كه آدمهاي آن بتوانند راحت راجع به احساسات خود حرف بزنند. بلافاصله بر احساسات كودك مهر منفي، غيرقابل بخشش و گناهآلود بودن نزنيد. (مثل: «اين گناه داره كه به برادرت حسادت كني، خدا آدمهاي حسود را دوست نداره و...») به او بگوييد: «احساس ميكنم از دست برادرت ناراحتي. من چهكار ميتوانم بكنم تا تو آرامتر بشوي؟»

 دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
دكتر زهرا نيكپوري - جراح و متخصص بيماريهاي زنان، زايمان و نازايي
بيماري فيبروكيستيك پستان» يا «تغييرات فيبروكستيك پستان» بيشتر خصوصيتي از پستان است كه انحرافي از سير طبيعي يك پستان سالم بهشمار ميرود. براي ايجاد اين بيماري وجود هورمون استروژن ضروري است، بههمين دليل در دوران يائسگي نادر است، مگر اينكه هورمون درماني شروع شده باشد.
هر چند اين مشكل ميتواند از سنين بلوغ تا حوالي ۵۰ سالگي رخ دهد، ولي سن شايع آن بين ۳۰ تا ۵۰ سالگي است. تغييرات فيبروكستيك پستان يكي از مشكلات شايع پستان در بانوان است، بهطوري كه درصد شيوع آن را تا حدود 80 درصد نيز گزارش كردهاند.
علايم شايع بيماري چيست؟
تغييرات فيبروكيستيك پستان ممكن است يك تودهي بدون علامت ايجاد كند كه نرم و متحرك است ولي در اغلب موارد با درد و حساسيت و تورم پستان همراه بوده و در بيشتر موارد دوطرفه است.
درد و ناراحتي پستان در حوالي قاعدگي و در زمان تخمكگذاري تشديد ميشود و در واقع دردهاي دورهاي پستان شايعترين نشانهي همراه بيماري است. گاهي همراه اين علايم، نوك پستان نيز ترشح دارد.
علت بيماري چيست؟
علت واقعي آن ناشناخته است اما روند آن احتمالاً به استروژن و ديگر هورمونهاي توليد شده توسط تخمدان مربوط است. ميزان دريافت چربي نيز شايد در ايجاد بيماري نقش داشته باشد.
در معاينهي فيزيكي چه يافت ميشود؟
در معاينهي پستان ممكن است حساسيت در لمس پستان و افزايش ندولاريته و تورم پستان و در بعضي موارد تودههاي حساس پستاني يافت شود.
تشخيص
اقدامات تشخيصي لازم سونوگرافي و در صورت لزوم ماموگرافي است كه متاسفانه در اين مورد ماموگرافي ميتواند بسيار دردناك باشد و گاهي بهدليل متراكم بودن پستان، خواندن ماموگرافي مشكل است. تودههاي پستاني ناشي از بيماريهاي فيبروكيستيك مرتباً ظاهر ميشوند و ممكن است پس از مدتي برطرف شوند. البته بعضي از تودهها از بين نميروند و بهطور دايمي باقي ميمانند كه بايد مورد بررسي قرار گيرند.
ارتباط بيماري فيبروكيستيك با سرطان پستان چقدر است؟
معمولاً مهمترين سوالي كه در ذهن همهي خانمها با بيماري فيبروكيستيك و درد پستان ايجاد ميشود اين است كه آيا اين بيماري با سرطان پستان ارتباط دارد يا خير؟ بيماري فيبروكيستيك پستان برخلاف اسمش يك بيماري خطرناك و مرتبط با سرطان پستان نيست، ولي مطالعات نشان داده است در خانمهايي كه بيماري فيبروكيستيك پستان دارند و در بيوپسي آنها سلولهاي غيرطبيعي مشاهده ميشود، اين سلولها احتمال بيشتري براي تبديل شدن به بافت سرطان دارند.
درمان
اگر بيمار علامت داشته باشد يا كيستها مانع مشاهدهي بافت پستاني در ماموگرافي شود يا معيارهاي سونوگرافي نتواند خوشخيم بودن كيستها را تاييد كند، بايد نمونهبرداري انجام شود.
تخليهي كيستها و در صورت لزوم نمونهبرداري معمولاً تحت هدايت سونوگرافي انجام ميشود. بايد بهخاطر داشت كه تودههاي واضح پستاني يا هر ضايعهاي كه در سونوگرافي يا ماموگرافي مشكوك باشد، بايد مورد نمونهبرداري قرار گيرد.
درمانهاي دارويي بيشتر علامتي است و باعث كاهش درد و تودههاي پستاني ميشود، مانند مصرف ويتامين 6B و ويتامين E. در موارد شديد مصرف داروهايي مانند دانازول و بروموكريپتين، پرهيز غذايي (كاهش مصرف قهوه و چاي پررنگ)، كاهش مصرف غذاهاي چرب و استفاده از لباس زير مناسب كمك كننده هست.
چه زماني بايد به پزشك مراجعه كنيد؟
1. تشخيص تودهي آشكار و واضح در پستان
2. اگر متوجه تغييراتي در توده شدهايد يا تودهي جديدي ظاهر شد.
3. ترشح از نوك پستان وجود داشته باشد.
4. مدت دو سال است كه معاينهي پستان توسط پزشك نشدهايد.
5. اگر دچار علايم غيرقابل توجيه شدهايد.
6. اگر سابقهي سرطان پستان در خانوادهي شما وجود دارد.
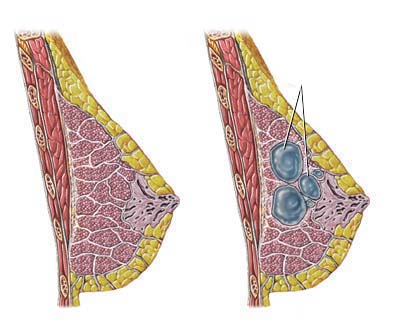
 مهدي آخوندي كلور - كارشناسي ارشد علوم تغذيه
مهدي آخوندي كلور - كارشناسي ارشد علوم تغذيه
شيردهي براي مادر دوران خاطرهانگيزي است و سختيها و شيرينيهايش در ذهن او بهخوبي نقش ميبندد. مادر و كودك عاشق و نيازمند يكديگرند و مادر فداكارانه آنچه را در روح و جسمش دارد به كودك ميبخشد و براي آنكه بتواند با سلامت كامل و خاطرهاي خوش اين دوران را بهپايان برساند، بايد بداند چگونه نيازهاي تغذيهاي اين دوره را تامين كند. توجه به تغذيهي مادران شيرده از آنجا اهميت پيدا ميكند كه بايد هم نيازهاي مادر و هم نيازهاي كودك تامين شود و در عينحال مادر از گزند اضافه يا كاهش وزن در امان بماند و همزمان كفايت شير براي كودك تضمين شود. بهويژه در شش ماه اول دوران شيردهي كه تغذيهي نوزاد منحصراً از شير مادر است و كودك غذاي ديگري نميخورد، توجه به اين امر اهميت بيشتري دارد.
چرا شير مادر بهترين است؟
سالها پژوهش نشان ميدهد كه تغذيهي انحصاري با شير مادر بهترين روش تغذيهي نوزاد براي ۴ تا ۶ ماه اوليهي زندگي اوست:
۱. شير مادر از نظر تغذيهاي بر هر جايگزيني ارجح است.
۲. شير مادر از نظر باكتريايي بيخطر و هميشه تازه است.
۳. شير مادر داراي عوامل گوناگون ضد عفونت و سلولهاي ايمني است.
۴. شير مادر نسبت به هر غذاي ديگر كمترين حساسيت را ايجاد ميكند.
7. تغذيه با شير مادر بهطور خودكار ارتباط مادر و كودك را افزايش ميدهد.
8. تغذيه با شير مادر عموماً خيلي راحتتر از ديگر روشهاست.
9. كودكي كه شير مادر ميخورد كمتر احتمال چاقي دارد.
۱۱. شيري كه كودك در دقايق اول ميمكد حاوي پروتئين بيشتر و چربي كمتر است و با ادامهي شير خوردن بهمرور چربي زيادتر ميشود. اين مساله باعث ميشود كه كودك در زمان لازم احساس سيري كند.
نيازهاي غذايي مادر در دوران شيردهي
در دوران بارداري، جنين بسياري از ذخاير بدن مادر را مصرف ميكند. اگر مادر شيرده پيش از بارداري دچار كمبود وزن بوده يا با وجود وزن پيش از بارداري طبيعي، افزايش وزن مناسبي در طول بارداري پيدا نكرده باشد، تغذيهي دوران شيردهي وي نيازمند توجه ويژه است. زايمانهاي مكرر و شيردهي توام با تغذيهي نامناسب، بهويژه از نظر كيفيت، احتمال پوكي استخوان و كمبود حاشيهاي بسياري از مواد مغذي را براي مادر رقم ميزند. مصداق اين كمبودها مربوط به مادران كموزن و پركار بهويژه در حاشيهي شهرها و روستاهاست. از سوي ديگر، گاه از ترس كمبود شير براي نوزاد، مادر (در بسياري از موارد بهاصرار اطرافيان) آنقدر پرخوري ميكند كه وزنش بالا ميرود و بازگشت به وزن پيش از بارداري برايش بسيار مشكل و در بيشتر موارد غيرممكن ميشود. بنابراين آشنايي با نيازهاي تغذيهاي و بهويژه انرژي لازم براي شيردهي بسيار اهميت دارد.
انرژي: مهمترين معيار براي كافي بودن انرژي دريافتي براي مادر شيرده، تغيير وزن او در طول شيردهي است. اگر مادر با توجه به مقدار افزايش وزن در 9 ماه بارداري، در طول شيردهي ماهانه بين نيم تا دو كيلوگرم كاهش وزن داشته باشد، به اين معني است كه ميزان انرژي دريافتي و نيز پروتئين غذايي وي كافي است. افزايش وزن يا كاهش وزن بيشتر يا كمتر از مقادير ياد شده گوياي اضافه يا نقصان انرژي دريافتي مادر شيرده است.
مادران در دوران شيردهي به يك ميزان توليد شير ندارند زيرا نياز نوزادان به يك اندازه نيست؛ بنابراين ميزان نياز به انرژي در همهي مادران يكي نيست. مادران برحسب توليد شير در سه گروه با توليد شير كم، متوسط و زياد قرار ميگيرند. بهطور متوسط مادر براي توليد شير مورد نياز نوزاد روزانه۵۰۰ كالري انرژي اضافه بر نياز بدنش لازم دارد. بهعبارتي اگر پيش از بارداري ۲۰۰۰ كالري انرژي در روز نياز او را تامين ميكرد، در شيردهي ۲۵۰۰ كالري انرژي لازم دارد. علاوه بر اين ۵۰۰ كالري، مقداري انرژي هم از چربيهاي ذخيره شده در دوران بارداري تامين ميشود كه اين مساله باعث ميشود اگر مادر بر اساس مقادير خواسته شده در اين دوران، غذا مصرف كند بهمرور هر ماه با توجه به شدت چاقي مادر و در صورت تغذيهي متناسب با نياز، بين نيم تا دو كيلوگرم لاغر شود (چاقي دوران بارداري برطرف شود).
پروتئين: در دوران شيردهي نياز مادر به پروتئين فقط ۱۵ گرم اضافه ميشود. از اينرو كل پروتئين مورد نياز حدود 65 تا ۷۰ گرم در روز است. اين ميزان پروتئين با مصرف ۳ ليوان لبنيات در روز، يك عدد تخممرغ و ۱۸۰ تا ۳۰۰ گرم گوشت و حبوبات تامين ميشود.
املاح: بهترين املاح كلسيم و آهن است. اگر مادر مشكل كمخوني داشته باشد يا در معرض كمخوني باشد، مصرف قرص فروس سولفات ضروري است. همچنين براي تامين كلسيم، مادر بايد در روز ۳ تا ۴ ليوان لبنيات كمچرب و سبزيجات برگ سبز مثل اسفناج، نعناع، جعفري، كرفس و كلم و نيز مغز بادام و بادام زميني مصرف كند.
ويتامينها: براي تامين ويتامينهاي لازم، مادر حتماً به 3 تا 4 ليوان سبزيجات تازه (بهصورت سالاد يا سبزي خوردن) يا پخته شده در غذا نياز دارد و بايد هر روز ۳ تا ۴ سهم ميوه مصرف كند.
چربيها: در شير مادر يكسري چربيهاي غيراشباع موجود است كه در غدد پستان ساخته نميشود و بايد از طريق غذا تامين شود. اين چربي ضروري با مصرف روغنهاي گياهي و مصرف روزانه 2 تا 3 عدد گردو بهراحتي قابل تامين است. لازم است بدانيم كه تحت هر شرايطي 25 درصد انرژي مورد نياز مادر براي شيردهي بايد از چربيها تامين شود تا هم اسيدهاي چرب ضروري و هم ويتامينهاي محلول در چربي به بدن مادر برسد.
آب: مهمترين عامل تغذيهاي افزايش دهندهي شير مادر آب است. حداقل ميزان نياز به آب در روز ۶ تا ۸ ليوان است كه البته با توجه به حرارت و رطوبت محيط و نيز حجم شيردهي مادر و ميزان كار بدني وي اين مقدار به بيش از اين هم ميرسد.
مواد غذايي غيرمجاز براي مادران شيرده
۱. دمكردههاي گياهي: گاهي دمكردههاي گياهي مثل چاي نعناع و گل گاوزبان موجب بروز اثرات جانبي مثل تهوع و استفراغ در مادر ميشود. تركيبات اين نوشيدنيها وارد شير ميشود و امكان دارد همين اثرات در نوزاد هم بروز كند.
۲. كافئين: كافئين وارد شير مادر ميشود و شيرخوار را تحريكپذير ميكند. بنابراين توصيه ميشود مادر شيرده كمتر از دو ليوان در روز قهوه و كاكائو مصرف كند. شكلات و كاكائو هم تئوبروميد دارد كه مانند كافئين محرك است و بهتر است مصرفش محدود شود.
۳. قند مصنوعي: اثر قندهاي بدون كالري و محصولات شيرين و بدون قند بر نوزاد نامشخص است، پس بهتر است مصرف اين مواد در شيردهي محدود شود.
۴. ادويهجات زياد: مصرف زياد ادويه طعم شير مادر را عوض ميكند، بنابراين بهتر است در شيردهي كمتر ادويه مصرف شود.
علاوه بر موارد فوق، لازم است مادر شيرده تا يك ساعت پس از انجام فعاليتهاي ورزشي متوسط تا شديد به كودك شير ندهد زيرا ترشح لاكتيك در شير مادر موجب تغيير طعم شير خواهد شد.
نياز به مقادير اضافي از مواد مغذي در دوران شيردهي
بهدليل خروج بخشي از مواد مغذي از طريق شير از بدن مادر، بايد علاوه بر نياز روزانهي مادر، مقادير اضافي مواد مغذي در اختيار بدن وي قرار گيرد. اين مقادير اضافي شامل مقادير برآورد شدهي زير است:
- پروتئين ۱۵ گرم در روز
- ويتامين A ۵۰۰ ميكروگرم در روز
- ويتامين C ۳۰ ميليگرم در روز
- روي ۷ ميليگرم در روز
- يد ۵۰ ميكروگرم در روز.
رابطهي بين وضعيت تغذيهاي مادر و شير او
- سوءتغذيهي مزمن و شديد بر حجم شير تاثير منفي دارد، ولي در كيفيت آن تغيير اساسي ايجاد نميكند.
- كمبود چربي در تركيب شير مادر مربوط به عدم دريافت انرژي كافي و ذخيرهي چربي در دوران بارداري است.
- لاكتوز اساسيترين قند شير مادر است كه تحتتاثير رژيم غذايي نيست.
- از ميان ريزمغذيها فقط فلوئور، يد و منيزيم تحتتاثير غذاي دريافتي است.

 دكتر وحيده نوروزي - پزشك عمومي
دكتر وحيده نوروزي - پزشك عمومي
با خون، اين سيال اعجابانگيز كه در رگها ميدود و سرخي آن پيامآور زندگي و زندهترين رنگ طبيعت است، زندگي به شكوفه مينشيند و در نقصان آن حيات پژمرده ميشود.
تاريخچهي انتقال خون
در ارتباط با تاريخچهي انتقال خون در ايران گرچه مدارك قابل اعتمادي در دسترس نيست، ولي بهنظر ميرسد كه از سال ۱۳۲۴ اقدامهاي پراكندهاي در بيمارستانهاي مختلف براي انتقال خون صورت گرفته باشد. در سال ۱۳۳۱ بهطور همزمان مرحوم دكتر محمدعلي شمس مركز خون ارتش و مرحوم دكتر احمد آژير مركز انتقال خون شير و خورشيد (جمعيت هلال احمر فعلي) را راهاندازي كردند و سرانجام بههمت دكتر فريدون علا در روز نهم مرداد سال ۱۳۵۳ كوششهاي چندساله به ثمر رسيد و «سازمان انتقال خون ايران» تاسيس شد.
اعتقاد فرهنگهاي باستاني نسبت به خون قابل ملاحظه است. بهعنوان مثال، گلادياتورها خون سربازان مغلوب را بهمنظور تقويت خود ميآشاميدند و سپاهيان مغول دستور داشتند كه بدين منظور خون اسبان خود را بنوشند.
اولين اشاره به انتقال خون در حكايت افسانهاي اويد (Ovid) آمده كه مدآ (Medea) براي بازگشت جواني به پدرش، خون وي را از رگهايش خارج ساخت و بهجايش خون فرد جواني را جايگزين كرد.
فرانسيس پوتر (Francis Poter) شايد اولين كسي باشد كه با كارهايش از سال ۱۶۳۹ جرقهي انتقال خون را زد. او بالاخره 10 سال بعد بهوسيلهي يك لوله و پر در مرغ انتقال خون انجام داد.
اولين انتقال خون انسان به انسان كار جيمز بلاندلا (James Blandella) بود. او در سال ۱۸۱۸ به مرد ۳۵ سالهاي كه مبتلا به سرطان معده و نزديك به مرگ بود، در مدت ۵ تا ۶ دقيقه مقدار ۳۲۵ گرم خوني را كه از چند نفر گرفته بود تزريق كرد.
در آن دوران روش انتقال خون بهصورت مستقيم و بازو به بازو بود و بهدليل عدم رعايت اصول بهداشتي و ناشناخته بودن گروههاي خوني، اغلب انتقال خونها با عدم موفقيت همراه ميشد.
امروزه در كشور ما اين عمل خداپسندانه و انساني با رعايت كليهي اصول علمي و پزشكي انجام ميشود و بهويژه در مواقع اضطراري و حوادث غيرمترقبه شاهد صفوف طولاني اهداكنندگاني هستيم كه قطره قطرهي اين مايع حيات را از همنوعان نيازمندشان دريغ نميدارند.
شرايط عمومي اهداي خون
براي آنكه اهداي خون هم براي اهداكننده و هم براي كسي كه قرار است از خون استفاده كند مضر نباشد، لازم است شرايطي احراز شود كه بهطور خلاصه عبارت است از:
ـ حداقل سن ۱۷ و حداكثر ۶۵ سال
ـ حداقل وزن ۵۰ كيلوگرم
ـ فاصلهي زماني حداقل ۸ هفته بين دو نوبت اهداي خون (ترجيحاً آقايان با فواصل ۳ ماهه و خانمها با فواصل ۴ ماهه)
ـ اهداكنندگان طي يك سال گذشته تزريق خون، واكسيناسيون، تزريق هورمون رشد، حجامت، خالكوبي، الكتروليز و... نداشته باشند.
- مشورت در رابطه با داروهاي مصرفي با پزشك انتقال خون
ـ در صورت ابتلا به بيماريهاي قلبي- عروقي، مغزي، نخاعي، گوارش، تيروئيد، خوني، متابوليك، كليوي، خودايمني، ديابت، روماتيسم، تب روماتيسمي يا اختلالات انعقادي با پزشك انتقال خون مشورت شود.
ـ يك سال ممنوعيت اهداي خون در صورت مسافرت به مناطق مالارياخيز
- ممنوعيت اهداي خون در صورت ابتلا به سوزاك يا سيفيليس طي ۱۲ ماه گذشته
- مشورت با پزشك انتقال خون در رابطه با رفتارهاي پرخطر جنسي، اعتياد تزريقي يا اقامت در زندان.
مراحل اهداي خون
ـ ثبتنام
ـ غربالگري پزشكي: انجام آزمايشات HIV، هپاتيت B,C، سيفليس و گروه خوني)
ـ خودحذفي: اهداكننده از طريق مطالعهي جزوات ويژهي خودحذفي و راهنماييهاي پزشك از مواردي كه سلامت خون و فرآوردههاي خوني را بهخطر مياندازد مطلع ميشود تا در صورت هرگونه شك در مورد سلامت خون، از اهداي آن منصرف شود.
ـ خونگيري
ـ نيروبخشي: شامل دقايقي استراحت همراه با مراقبت كادر پزشكي.
اجزاي خون: نجات دهندگان جان ما
ـ خون كامل زماني استفاده ميشود كه فرد مقدار زيادي خون از دست داده باشد از جمله در آسيبها، تصادفات، جراحيها و براي كودكاني كه نياز به تعويض خون دارند. پلاسما و فرآوردههاي پلاسما هم در شرايطي مانند بيماريهاي دستگاه ايمني، مشكلات انعقادي، از دست دادن مايعات، بيماريهاي عفوني و... مورد استفاده قرار ميگيرد.
ـ گلبولهاي قرمز براي افرادي كه بيماريهاي ارثي مانند تالاسمي و بيماري داسي شكل يا مشكلات ريوي و كبدي و... دارند يا گلبولهاي قرمزشان عملكرد مناسبي ندارد استفاده ميشود.
ـ گلبولهاي سفيد خون براي افرادي تجويز ميشود كه تعداد نوتروفيل كمتري دارند و در برابر عفونتهاي ميكروبي و قارچي آسيبپذير هستند، بهويژه در افرادي كه پيوند مغز استخوان انجام داده يا كساني كه تحت درمان سرطان هستند.
ـ پلاكتها براي درمان افرادي استفاده ميشود كه ميزان پلاكت آنها پايين است يا عملكرد مناسبي ندارد.
توصيههايي پس از اهداي خون
- پس از اهداي خون بهمدت ۱۰ تا ۱۵ دقيقه روي تخت خونگيري استراحت كنيد.
- به هنگام بلند شدن از تخت، به دستي كه از طريق آن خون اهدا كردهايد فشار وارد نكنيد.
- تا ۲۴ ساعت ورزش (جز پيادهروي) و تمرينات بدني سنگين نكنيد.
- طي ۲۴ ساعت آينده و بهويژه طي دو ساعت اول مايعات بيشتري مصرف كنيد.
- اگر سيگاري هستيد، حداقل تا يك ساعت پس از اهداي خون سيگار نكشيد.
- ممكن است بعداً مقداري كبود شدگي جزيي در ناحيهي ورود سوزن ايجاد شود كه بهدليل جمع شدن اندكي خون در بافتهاي اطراف محل خونگيري است. اين كبودي در عرض 2 تا 3 روز خودبهخود برطرف ميشود.
- اگر در محل خونگيري هر گونه خونريزي مشاهده شد، كافي است دست را بالا نگه داريد و بهكمك يك گاز استريل يا پارچهي تميز به آن فشار آوريد تا خونريزي متوقف شود.
- اگر طي دو هفته پس از اهداي خون دچار هر نوع بيماري عفوني شديد، حتماً به پايگاه انتقال خون اطلاع دهيد. شايد لازم باشد تا از ورود خون اهدايي شما به چرخهي مصرف خون جلوگيري شود يا سازمان انتقال خون بهطور رايگان روي خون شما آزمايشهاي تكميلي انجام دهد.
- با اهداي خون تا نيم كيلوگرم از وزن بدن بهطور موقت كم ميشود كه مربوط به حجم خون اهدا شده است و اين كاهش خفيف وزن بلافاصله با مصرف آبميوه و شيريني يا مصرف غذا در همان روز جبران ميشود.
- روي خون اهدايي بهطور معمول آزمايشهايي با هدف رديابي بيماريهاي منتقله از راه خون مانند ايدز، هپاتيت، سيفيليس و... و نيز تعيين گروه خوني انجام ميشود و نتيجه را بهصورت كارت خون به نشاني شما فرستند.
نگاهي به فوايد اهداي خون
بسياري از ما بر اين باوريم كه اهداي خون تنها بهنفع نيازمندان اين مايع حياتي است و با اين كار زندگي را به ديگران هديه دادهايم، اما حقيقت آن است كه اهداي خون پيش از آنكه حركتي انساندوستانه و با هدف بازگرداندن زندگي به نيازمندان باشد، گام مهمي براي حفظ سلامتي فرد اهداكننده است.
يكي از دلايل تاثير اهداي خون بر سلامتي فرد اهداكننده آن است كه پيش از هر بار اهدا، سلامت فرد اهداكننده با سنجش ميزان فشار خون، ضربان قلب، ميزان هماتوكريت خون (گلبولهاي قرمز خون) بررسي و سپس اجازهي اهدا به فرد داده ميشود. به اين ترتيب بسياري از بيماريهاي فرد مانند فشار خون بالا، مشكلات خوني، ناراحتيهاي قلبي و... با همين آزمايشهاي بهظاهر ساده اما مهم شناسايي ميشود.
فوايد اهداي خون
- كاهش سطح آهن خون (فريتين) با اهداي خون به اثبات رسيده است و از اين قاعده با عنوان «فرضيهي آهن» ياد ميكنند. به اين معني كه كاهش و تعادل ميزان آهن خون يكي از شاخصهاي كنترل كنندهي بيماريهاي قلبي- عروقي بهويژه حملات قلبي است.
ـ با هر بار اهداي خون، غلظت خون كاهش مييابد. تعادل غلظت خون يكي ديگر از شاخصهاي كنترل بيماريهاي قلبي- عروقي است.
ـ در زنان يائسه اهداي خون جايگزين عادت ماهيانه ميشود و به اين ترتيب غلظت خون، سطح آهن خون و هورمونها در حد متعادل نگاه داشته ميشود. كنترل اين شاخصها، مانع از ابتلا به بيماريهاي قلبي- عروقي بهويژه حملات قلبي ميشود.
به اين ترتيب ميتوان گفت افرادي كه اهداي خون را به ضرورتي در زندگي خود تبديل كردهاند، سلامتيشان را تضمين كردهاند. اگر به عادت اهداي خون، ورزش، سيگار نكشيدن و عدم مصرف غذاهاي پرچرب را نيز اضافه كنيم، به شرايط ايدهآلي از سلامت دست مييابيم.
و سخن آخر
بنيآدم اعضاي يك پيكرند
كه در آفرينش ز يك گوهرند
چو عضوي بهدرد آورد روزگار
دگر عضوها را نماند قرار.
 دكتر بهراد ذاكري - پزشك عمومي
دكتر بهراد ذاكري - پزشك عمومي
پيوند اعضا يكي از جديدترين روشهاي بشر در حيطهي دانش پزشكي است كه نقش بسزايي در حياتبخشي مجدد (Resuscitology) به هزاران انسان بازي ميكند. هدف از اين مقاله اطلاعرساني براي عموم مردم در جهت آشنايي با تعاريف پيوند اعضا و مرگ مغزي و ارتقاي فرهنگ اهداي عضو در جامعهاي است كه از هزاران سال پيش داعيهي جوانمردي و بخشش دارد.
پيوند اعضا بهطور كلي به دو صورت انجام ميپذيرد:
1. از بدن انسان زنده به انسان زندهي ديگر
2. از بدن فرد متوفي كه دچار مرگ مغزي است به انسان زنده.
پيوند از جسد تنها راه درمان و ادامهي حيات بيماران با نارسايي پيشرفته و غيرقابل كنترل قلب و كليه است.
تاريخچهي پيوند در ايران به سال ۱۳۴۷ برميگردد كه اولين پيوند كليه در شيراز انجام شد. پيوند اعضا يكي از شاخصهاي مهم در تعيين سطح علمي دانش پزشكي هر كشوري بهشمار ميآيد كه خوشبختانه ايران از جمله كشورهايي است كه با حل مشكلات قانوني و شرعي قادر به پيوند اعضا در عاليترين سطح كيفي است.
مرگ مغزي
مرگ مغزي عبارت است از قطع غيرقابل بازگشت كليهي فعاليتهاي مغزي در سطوح مختلف كورتيكال (قشر مخ)، سابكورتيكال (زير قشر مخ) و ساقهي مغزي كه با شرايط باليني زير همراه باشد:
الف: بيمار در اغماي عميق باشد
ب: عدم وجود تنفس خودبهخودي كه موجب وابستگي و نياز قطعي به دستگاه تنفس مصنوعي شود
پ: با اقدامات معمول، علت اغما مشخص باشد.
بررسيهاي باليني زير براي تاييد نهايي مرگ مغزي لازم است:
الف: عدم حركات خودبهخودي و عدم پاسخ به تحريكات دردناك
ب: فقدان بازتاب ساقهي مغز
پ: عدم تغيير قطر مردمك در پاسخ به نور با شدتهاي متفاوت
ت: عدم وجود واكنش چشمي دهليزي.
كليهي موارد فوق بايد براي ۲۴ ساعت بدون تغيير باقي بماند.
تمامي نكات فوق را بايد پزشكان تعيين كنندهي مرگ مغزي تاييد كنند. اين پزشكان شامل دو متخصص مغز و اعصاب (يا يك متخصص مغز و اعصاب و يك جراح مغز و اعصاب) كه هر كدام بهطور جداگانه بيمار را معاينه ميكنند، يك متخصص بيهوشي و پزشك نمايندهي سازمان پزشكي قانوني هستند.
تبصرهي ۱. در مورد كودكان زير ۵ سال زمان نگهداري بيمار تحت دستگاه تنفس مصنوعي حداقل ۷۲ ساعت است.
تبصرهي ۲. شروع بررسي مرگ مغزي با درخواست پزشك معالج و از طريق مشاورهي پزشكي است.
تبصرهي ۳. فرم ضميمه در مورد هر مرگ مغزي بايد بهطور كامل تكميل و به مركز مديريت و پيوند بيماريهاي خاص ارسال گردد.
مراحل اهداي عضو
اهداي عضو شامل مراحل زير است:
۱. شناسايي و ارجاع مرگ مغزي
۲. ارزيابي و مراقبت از اهدا كننده
۳. رضايت
۴. حفظ زيستپذيري اعضا
۵. بازيافت اعضا.
فرهنگ اهداي عضو
در زمينهي ترويج فرهنگ اهداي عضو در جامعهي ايران در سالهاي اخير در برنامههاي متعدد تلويزيوني، سمينارها و... تلاشهاي زيادي صورت گرفته كه از نظر نگارندهي مقالهي حاضر، اگرچه تاثيرات مثبتي داشته، ولي هنوز به مسايل و مشكلات اهداي عضو بسيار كم پرداخته است. در اين زمينه توجه به دو نكته ضروري به نظر ميرسد:
1. ايجاد اطمينان در عموم جامعه نسبت به عدم سوءاستفاده از پيوند اعضا، چه بهصورت خصوصي و چه دولتي
۲. با توجه به شرايط احساسي و روحي خاص اطرافيان فرد متوفي در زمان وقوع حادثه، تصميمگيري و پذيرفتن اين امر براي ايشان بسيار دشوار است. بهنظر ميرسد با اصلاح قانون اهدا عضو (كه حتي در مورد كساني كه فرم مخصوص را بهطور آگاهانه در زمان حيات پر كردهاند رضايت خانواده را لازم ميداند) بتوان گامي در جهت بهبود شرايط موجود برداشت.
معجزهي اهداي عضو
و اما سخن آخر اينكه يكي از مهمترين سوالاتي كه در ذهن همهي ما وجود دارد اين است كه آيا اعتقاد به معجزه نميتواند عضو خانواده را به ما برگرداند؟ شايد پاسخ به اين سوال بسيار مشكل باشد و هيچكس نتواند پاسخ قطعي براي آن ارايه كند، ولي گاهي ميتوان معجزه را در زندگي بخشيدن به افرادي جستجو كرد كه حياتشان به تصميم ما بستگي دارد.
افرادي كه تمايل به دريافت كارت اهدا دارند، ميتوانند با مراجعه به سايت www.ehda.ir براي اينكار ثبتنام كنند.

 دكتر زينتالسادات كشاورز - متخصص بيماريهاي كودكان و نوزادان
دكتر زينتالسادات كشاورز - متخصص بيماريهاي كودكان و نوزادان
«ولي بچهي من قطرهي آهن دوست نداره؛ يعني اگه نخوره چي ميشه؟»
اين سوالي است كه تقريباً همهي پزشكان متخصص كودكان روزانه با آن مواجه هستند. كمبود آهن در دوران شيرخوارگي و حتي پس از آن منجر به كمخوني فقر آهن ميشود كه شايعترين بيماري خوني در كودكان است. آهن در ساختمان تركيبي به نام هموگلوبين شركت ميكند كه در انتقال اكسيژن توسط گلبولهاي قرمز خون به بافتهاي بدن نقشي اساسي دارد. در نتيجهي كمخوني فقر آهن كودك رنگپريده و عصبي ميشود و تمايل زيادي به غدا خوردن نشان نميدهد. البته بعضي از كودكان برعكس ممكن است به خوردن چيزهاي غيرمعمول مثل يخ، خاك يا نشاسته تمايل پيدا كنند. حتي در شكلهاي خفيف و ملايم فقر آهن نيز هوشياري و يادگيري ممكن است تحتتاثير قرار گيرد كه در كمخونيهاي شديد بهصورت اختلالات عصبي و هوشي واضح خودنمايي ميكند.
علت فقر آهن چيست؟
علل تغذيهاي: اولين علت، دريافت ناكافي آهن از طريق مواد غذايي است. در كودكي بهدليل رشد، ميزان نياز بدن به آهن بسيار بيشتر از بزرگسالي است. ميزان آهن موجود در شير مادر نيازهاي شيرخوار را تا 6 ماهگي تامين ميكند و در شيرخواراني كه از شير خشك استفاده ميكنند نيز بهدليل غني شدن شير با آهن، دريافت آهن اغلب كافي است. بههمين خاطر فقر آهن بهعلت تغذيهاي در سن زير 6 ماهگي نادر است. با اينحال از حدود 4 تا 6 ماهگي ذخاير آهن بدن كودك تمام ميشود و آهن غذاها نيز براي تامين نيازهاي رشدي وي كافي نيست. در اين شرايط، در صورت مصرف نكردن مكملهاي آهن، فقر آهن اتفاق ميافتد.
نوزادان نارس يا كم وزن (با وزن تولد زير 5/2 كيلوگرم) اغلب ذخيرهي آهن كمتري دارند و بههمين خاطر احتمال كمخوني در آنها بيشتر است.
در كودكان پس از دورهي شيرخوارگي، عدم تمايل به خوردن غذاهاي گوشتي و كماشتهايي ميتواند به فقر آهن بيانجامد.
از دست دادن خون: علت دوم فقر آهن از دست دادن خون است. كودكاني كه بهدليل بيماري مورد آزمايشهاي متعدد خون قرار ميگيرند، شيرخواراني كه به شير گاو آلرژي دارند و از راه روده بهصورت پنهاني و تدريجي مرتباً خون از دست ميدهند و كودكان مبتلا به زخمهاي گوارشي مستعد فقر آهن هستند.
مصرف مكمل آهن را چگونه و از چه زماني شروع كنيم؟
بهمنظور پيشگيري از بروز فقر آهن، مكملهاي آهن از 4 تا 6 ماهگي به رژيم غذايي شيرخوار اضافه ميشود. ميزان مصرف روزانه حدوداً 15 قطره از قطرههاي معمولي فروس سولفات يا 5/1 ميليليتر از شربت آن است كه همزمان با 25 قطره مولتيويتامين تجويز ميشود. اگر از قطرههاي مخلوط «مولتيويتامين + آهن» استفاده شود، روزانه 25 قطره كافي است.
در نوزادان نارس شروع مكمل آهن زودتر و زماني است كه وزن نوزاد به دو برابر زمان تولد برسد. در اين شيرخواران ميزان مصرف حتماً بايد توسط پزشك محاسبه و تجويز شود. ادامهي مصرف روزانهي مكملهاي آهن تا سن دو سالگي ضروري است.
سازمان جهاني بهداشت بهمنظور پيشگيري از فقر آهن در كودكان بزرگتر نيز برنامهاي را پيشنهاد كرده كه در كشور ما نيز تحت عنوان «برنامهي آهن» مورد اجرا قرار گرفته است. بر اساس اين برنامه، بهمنظور حفظ ذخاير آهن بدن بهتر است كودكان ساليانه بهمدت 3 ماه و در اين مدت هر هفته يك بار مكمل آهن دريافت كنند. ميزان مصرف معادل يك قرص يا 5 ميليليتر شربت يا 30 قطره فروس سولفات در هر نوبت است. در نوجوانان سنين رشد بهويژه در دختران، بهتر است اين مدت به 4 ماه از سال رسانده شود.
آيا بين مصرف آهن و غذاها ارتباطي وجود دارد؟
بله؛ بعضي از غذاها حاوي مقاديري آهن هستند ولي معمولاً تنها مقدار كمي از آهن موجود در مواد غذايي جذب شده و بقيه از راه مدفوع دفع ميشود. البته آهن موجود در غذاهاي حيواني مثل گوشت قرمز، جگر، مرغ، ماهي و تخممرغ نسبت به غذاهاي گياهي قابليت جذب بهتري دارد.
تاثير ديگر همزماني مصرف غذاها و آهن، اثري است كه غذاها بر جذب آهن ميگذارند. بر اين اساس ميتوان مواد غذايي را به دو گروه طبقهبندي كرد:
- گوشت در غذا، حتي با مقادير كم
- سبزيهاي غني از ويتامين C مثل گوجهفرنگي
- ميوههاي غني از ويتامين C مثل مركبات و هندوانه
- غلات جوانهدار مثل جوانهي گندم و ماش.
- چاي، قهوه و كاكائو
- لبنيات مثل شير و پنير
- نانهاي سبوسدار
- مصرف ناني كه خمير آن به خوبي ور نيامده باشد
- تركيبات دارويي حاوي كلسيم.
چند نكتهي علمي در زمينهي مصرف آهن
- بهمنظور ممانعت از تغيير رنگ دندانها، قطرهي آهن را با قطرهچكان در ته حلق شيرخوار بچكانيد.
- پس از مصرف مكملهاي محلول آهن (مثل قطره يا شربت فروس سولفات) به كودك خود آب بنوشانيد و دندانهاي او را با مسواك نرم و آب فراوان مسواك كنيد.
- خوراندن آبميوههاي حاوي ويتامين C خصوصاً مركبات به كودك پس از مصرف آهن، علاوه بر كمك به تغيير ذايقه، به جذب آهن نيز كمك ميكند.
- بهمنظور جذب كامل آهن حداقل بهفاصلهي نيم ساعت پيش و پس از مصرف مكمل آهن به كودك خود شير ندهيد.

 دکتر تیرنگ نیستانی - متخصص تغذیه و رژیمدرمانی
دکتر تیرنگ نیستانی - متخصص تغذیه و رژیمدرمانی
شیوع چاقی و اضافهوزن رو به افزایش است، بهطوری که در ایالات متحده بیش از ۵۰ درصد بزرگسالان و جمع فزایندهای از نوجوانان و حتی کودکان به آن مبتلایند. متاسفانه شیوع و بروز چاقی در کشور عزیزمان ایران تقریباً در همهي گروههای سنی و جنسی رو به افزایش است. مطالعات بیشماری نشان داده است که ابتلا به چاقی زمینهساز ابتلا به بسیاری از بیماریها همچون دیابت نوع ۲، پرفشاری خون، اختلالات انعقادی، اختلالات چربیهای خون، سکتههای قلبی و مغزی، سرطان و مرگ زودرس است. در عینحال روشهای مختلف درمان چاقی شامل رژیمدرمانی، دارودرمانی و جراحی در سطح جامعه چندان موفق نبوده است. اگر بپذیریم که جز مواردی خاص، چاقی غالباً معلول برهمکنش عوامل محیطی و ژنتیکی است و در این میان تغذیه از مهمترین عوامل محیطی است، درمییابیم که رژیمدرمانی نقش مهمی در درمان و پیشگیری دارد. اما با وجود اینکه اکثر قریب به اتفاق مبتلايان نیز به این نتیجه میرسند، غالباً در پیروی از رژیم غذایی و مهمتر از آن حفظ این رژیم دچار مشکل میشوند. علل این مساله از سطح سلول تا جامعه قابل بررسی است و در این مقالهي کوتاه فقط تعدادی از علل رایج مورد بحث و بررسی قرار میگیرد.
طول مدت درمان
بسیاری از بیماران تصور میکنند رژیم غذایی یک مسالهي دورهای و موقتی است و پس از رسیدن به وزن مطلوب میتوانند بدون هیچگونه ملاحظهای از خوردن انواع غذاها و بههر مقدار که مایل باشند، لذت ببرند. در حالی که رژیم غذایی عبارت است از «مجموعهي ملاحظات غذایی که متناسب با سن، جنس، فعالیت بدنی و وضعیت فیزیولوژیک (آبستنی، شیردهی، سالمندی و...) و پاتولوژیک (بیماریها) فرق میکند». بهعبارت دیگر، همهي ما اگر بخواهیم تندرست باشیم، باید مادامالعمر بهنوعی رژیم غذایی داشته باشیم. این مساله باید در همان ابتدا برای بیمار تفهیم شود؛ در غیر این صورت، امکان شکست رژیم غذایی بسیار بالا خواهد بود.
رژیمهای عجیب و غریب: پرطرفدار و بیخاصیت
متاسفانه غالباً ملاحظه میشود که هر چه رژیم غذایی عجیبتر و غیرعلمیتر باشد، مبتلایان با تصور اینکه حتماً راز معجزهآسایی در آن وجود دارد، از آن بیشتر استقبال میکنند و رژیمهای تجویز شده توسط متخصصان واقعی تغذیه که دارای تحصیلات آکادمیک در این رشته هستند، گاه چندان با اقبال عمومی روبهرو نمیشود. توجه شما عزیزان را به این نکته جلب میکنم که اساساً رژیم گرفتن، نوعی قانونمند شدن است و قانونمند شدن بهویژه در امر غذا و تغذیه برای همه کمابیش دشوار است، منتها درجهي این دشواری به رژیمهای عادی فرد (پیش از پیروی از رژیم خاص) بستگی دارد. بهعبارت سادهتر، هر چه فاصله از رژیم غذایی سالم، بیشتر باشد، پیروی از آن برای بیمار دشوارتر میشود. پس رژیمهای غذایی عجیب و غریب (مثلاً صبحانه دو عدد خرما، ناهار يك بشقاب سالاد، شام يك لیوان شیر) بهدلیل فاصلهي کیلومتری که با رژیم سالم دارد، خواه ناخواه محکوم به شکست است!
رژیمهای تکغذایی: قتل با نقشهي قبلی!
متاسفانه عدهای افراد سودجو که کمترین بهرهای از دانش تغذیه، بیوشیمی و متابولیسم نبردهاند، اقدام به تجویز رژیمهای تکغذایی میکنند (مثلاً سوپ سبزی، رژیم میوه، رژیم شیر، رژیم تخم مرغ و...). توجه شما خوانندهي گرامی را به این نکته جلب میکنم که اساساً وزن بدن تابعی از دخل و خرج انرژی است، پس اگر نسبت دخل انرژی (غذای دریافتی) به خرج انرژی (فعالیت بدنی) بههر شکلی کم شود، میتوان انتظار داشت که وزن کاهش یابد. این مساله غالباً در رژیمهای تکغذایی رخ میدهد و بیمار معمولاً بهسرعت وزن از دست میدهد و همین امر نیز موجب استقبال مبتلایان از اینگونه رژیمها میشود. منتهی غالباً این نکتهي ظریف از نظر دور میماند که آنچه از کاهش وزن مهمتر است حفظ وزن کاهشیافته است. بنابراین سوال این خواهد بود که یک رژیم تکغذایی نامتعادل را چه مدت میتوان ادامه داد؟ يك ماه؟ دو ماه؟ چهار ماه؟ این رژیم قطعاً محکوم به شکست است. در صورتی که یک رژیم غذایی متعادل را که در آن همهي گروههای غذایی یعنی سبزی و میوه، شیر و لبنیات، گوشت و حبوبات، نان و غلات و دانههای مغزدار بهمقدار متناسب با وضعیت بیمار گنجانده شده باشد، میتوان مادام العمر پیروی كرد.
رژیم غذایی بسیار کمکالری: فقط یک راه حل مقطعی!
در موارد معدودی ممکن است تجویز رژیم بسیار کمکالری (كمتر از ۸۰۰ كيلوكالري در روز) ضرورت یابد، مثلاً در مواردی از چاقی مرضی (Morbid obesity) که تشخیص آن با فرد متخصص است و در این حال میباید بیمار کاملاً تحتنظر باشد و مکملهای غذایی لازم برای او تجویز گردد. در پارهای موارد بیمار برای تسریع روند کاهش وزن، رژیم غذایی خود را دستکاری و در واقع آن را بهنوعی به یک رژیم غذایی بسیار کمکالری تبدیل میکند، در حالی که باید توجه داشت از نظر علمی، کاهش وزن بیخطر هفتهای نیم تا یک کیلوگرم است و با کاهش سریعتر وزن امکان دارد مقدار زیادی بافت بدون چربی (حاوی پروتئین) نیز از دست برود و این در حالی است که در بدن برخلاف چربیها، چیزی به اسم ذخیرهي پروتئین وجود ندارد و از دست دادن پروتئین در درازمدت با سلامت منافات دارد. بنابراین رژیمهای بسیار کمکالری اگر از طرف فرد متخصص تجویز نشده باشد هم خطرناک است و هم محکوم به شکست!
رژیمهای غذایی متعدد: سلب اعتماد بهنفس، آسیب متابولیک!
بسیاری از بیماران با سابقهي چندین بار رژیم غذایی متاسفانه در مطبهای مختلف بهدنبال معجزهای سرگرداناند. این مساله از یکسو باعث سلب اعتماد بهنفس بیمار و گاه مایوس شدن کامل او از درمان میشود، اما از سویی دیگر بهشکلی موذیانه و بیسروصدا آسیبهای متابولیک جدی را متوجه بیمار میسازد که آنها را در چند سطر خلاصه میکنم:
کاهش وزن معمولاً روندی است کند، ولی در صورت شکست رژیم، متاسفانه بازگشت وزن خیلی بهسرعت رخ میدهد!
با کاهش وزن غالباً چربی از بخشهای مختلف بدن برداشت میشود (بهعبارت دیگر چیزی به اسم رژیم غذایی موضعی نداریم!) ولی با ترک رژیم، این بار چربیهای بیشتری ممکن است در بخشهای بالاتنه و اطراف شکم تجمع یابد. در اینحال، درصد چربی بدن هم زیادتر میشود.
چاقی بالاتنهای خطرناکترین شکل چاقی است! پس: حفظ وزن، شاید از رژیم گرفتن و ترک متوالی آن، بهتر باشد!
رژیم غذایی و ورزش مکمل یکدیگرند
متاسفانه بسیاری از هموطنان گرامی، بهویژه مبتلایان به پروزنی و فربهی، نهتنها با ورزش میانهای ندارند، بلکه از آن گریزاناند. در اکثر موارد، رژیم غذایی بدون فعالیت بدنی منظم ممکن است کارایی لازم را نداشته باشد. در این شرایط ضروری است توجه خوانندگان گرامی به نکات زیر جلب شود:
- چربی اضافه باید در بافت ماهیچهای بسوزد. پس هر قدر در بدن نسبت چربی به ماهيچه افزایش یابد، روند کاهش وزن کندتر میشود.
- ورزش با افزایش تودهي ماهیچهای مکان بیشتری برای سوختن کالری اضافی فراهم میآورد.
- و بالاخره ورزش هم خرج انرژی را زیاد میکند و هم حساسیت گیرندههای انسولینی را افزایش میدهد.
به هنگام کاهش وزن با فقط رژیم غذایی، متاسفانه همراه با چربیها، بخشی از پروتئینهای ماهیچهای نیز میسوزد. فعالیت بدنی منظم دستکم با حفظ ماهیچهها، این امکان را فراهم میکند که عمدتاً چربیها بسوزند.
ورزش منظم به عنوان بخشی از یک «شیوهي زندگی سالم» امکان حفظ وزنِ کاهشیافته را بیشتر میکند.
ارتباط مداوم متخصص تغذیه و بیمار: ضامن موفقیت در رژیم درمانی
ارتباط متخصص تغذیه و بیمار باید یک ارتباط دوجانبه و مستمر باشد. متخصص تغذیه بر مبنای یافتههای بالینی، آزمایشگاهی و اطلاعاتی که از بیمار میگیرد، برای او یک رژیم غذایی تجویز میکند. در اینحال اگر بیمار در هر مرحلهای از رعایت رژیم تجویز شده دچار مشکل شود، خیلی بهتر است که بهجای ترک رژیم یا مراجعه به مطبهای دیگر مشکل را با متخصص مربوطه صادقانه در میان بگذارد. از سوی دیگر، متخصصان تغذیه نیز باید وقت بیشتری برای بیماران خود صرف کنند.
نتیجهگیری
مجموعهي مطالب گفته شده را میتوان در پنج نکتهي زیر خلاصه کرد:
- رژیم غذایی، رعایت نوعی ملاحظات بهداشتی در رفتارهای تغذیهای است که برحسب وضعیت فرد فرق میکند.
- رعایت ملاحظات بهداشتی در رفتارهای تغذیهای، خاصه در دیابت و اختلالات متابولیک، همانند رعایت بهداشت فردی و مثلاً مسواک زدن مقطعی نیست، بلکه مادامالعمر است.
- رژیم غذایی خوب باید متعادل و با شرایط فرهنگی و بالینی فرد سازگار باشد؛ چیزی که در درازمدت هم قابل پیروی و هم با تندرستی فرد متناسب باشد.
- در مواردی، مثلاً در کنترل وزن و دیابت، فعالیت بدنی منظم کارایی رژیم غذایی را دوچندان میکند.
- لازمهي موفقیت در رژیمدرمانی رابطهای ممتد و دوسویه بین متخصص تغذیه و بیمار است.

 دكتر مجيد رازقيان - متخصص اعصاب و روان
دكتر مجيد رازقيان - متخصص اعصاب و روان
«اختلال كمتوجهي، بيشفعالي» (ADHD) يكي از شايعترين اختلالات دوران كودكي است كه ميتواند تا نوجواني و بزرگسالي ادامه يابد. علايم عمدهي آن شامل اشكال در تداوم توجه و تمركز، اشكال در كنترل رفتار و بيشفعالي است. اين اختلال سه زيرگروه دارد:
1. نوع عمدتاً بيشفعال، تكانشگر (Hyperactive-impulsive)
2. نوع عمدتاً بيتوجه (Inattentive)
3. نوع مركب (بيشفعال- تكانشگر- بيتوجه) كه اغلب در اين دسته قرار ميگيرند.
علت ابتلا به بيشفعالي چيست؟
اگر چه علل ابتلا به اين بيماري كاملاً شناخته شده نيست، اما بيشتر مطالعات نشان داده است كه ژنها نقش مهمي در بروز آن دارند. در برادر و خواهرهاي كودكان بيشفعال، خطر ابتلا به اين اختلال دوبرابر جمعيت كلي است و در والدين آنها نيز شيوع بيشتري دارد.
علاوه بر ژنتيك، عوامل ديگري كه مطرح شده عبارت است از مواجهه با سموم قبل از تولد، زودرسي (Prematurity) و صدمهي مكانيكي به دستگاه عصبي پيش از تولد. برخي مطالعات نشان داده است كه مواجههي پيش از تولد با عفونتهاي زمستاني در سهماههي اول حاملگي با بروز علايم بيشفعالي در كودكي ارتباط دارد.
محدوديتهاي هيجاني و عاطفي، حوادث استرسآميز رواني، اختلال در تعادل خانواده و ساير عوامل اضطرابآور در شروع يا دوام اختلال بيشفعالي- كمتوجهي نقش دارد. بهنظر نميرسد كه وضعيت اقتصادي- اجتماعي عامل زمينهساز باشد.
علايم باليني
بيشتر اين كودكان در دورهي شيرخواري نسبت به محركهايي مثل صدا، نور و حرارت بسيار حساساند و زود ناراحت ميشوند. فعاليت زياد در گهواره، خواب كم و گريهي زياد در آنها شايعتر است.
كودك بيشفعال غالباً بيقرار است و در حال حركت، در جاهايي كه مناسبتي ندارد ميدود و از در و ديوار بالا ميرود. پرسروصدا بازي ميكند و غالباً زياد حرف ميزند. اين كودكان نميتوانند منتظر نوبت خود بشوند، وسط حرف ديگران ميپرند، ممكن است بخواهند بهجاي هر كسي پاسخ دهند و در خانه قادر نيستند حتي براي چند لحظه هم خاموش باشند.
وقتي با كودك بيشفعال صحبت ميشود، بهنظر ميرسد گوش نميدهد، تكاليف خود را كامل نميكند و بسيار پيش ميآيد كه وسايل خود را گم كند يا در مدرسه جا بگذارد. همچنين بهآساني حواسش پرت ميشود، از نظر هيجاني بيثبات است و بهراحتي گريه يا خنده سر ميدهد.
كودكان بيشفعال به عواقب كارهاي خود فكر نميكنند، بنابراين بازيها يا كارهاي خطرناك ميكنند و وسايل يا اسباببازيها را دستكاري و خراب ميكنند.
سير بيماري
سير اختلال كمتوجهي، بيشفعالي بسيار متغير است. تقريباً در 50 درصد موارد علايم در زمان بلوغ يا اوايل بزرگسالي فروكش ميكند و در 50 درصد بقيه موارد تا نوجواني يا بزرگسالي ادامه مييابد. معمولاً بهبودي پس از 12 سالگي روي ميدهد. اكثر بيماران بهبودي نسبي پيدا ميكنند، ولي مستعد رفتار ضد اجتماعي، اختلالات مصرف مواد و اختلالات خلقي هستند.
پرتحركي معمولاً نخستين علامتي است كه فروكش ميكند و حواسپرتي آخرين علامتي است كه برطرف ميشود. اصلاح شرايط خانوادگي و رفع استرسها ميتواند نتايج بهتري بهبار آورد.
درمان
درمان دارويي خط اول درمان بيشفعالي است. داروهاي محرك دستگاه عصبي مركزي انتخاب اول است زيرا مشخص شده اثربخشي بالايي دارد و عموماً عوارض خفيف قابل تحملي ايجاد ميكند. اين داروها شامل متيلفنيديت، دكسترومفتامين و تركيب آمفتامين و دكستروآمفتامين است.
داروهاي خط دوم عبارت است از اتوموكستين، بوپروپيون، مودافنيل، ونلافاكسين و كلونيدين.
در اكثر بيماران درمان دارويي سبب كاهش بيشفعالي، حواسپرتي، تكانشگري و تحريكپذيري ميشود. با كاهش نقايص توجه، وضعيت تحصيلي و آموزشي بيماران بهتر ميشود. بهعلاوه، دارو عزت نفس كودكان مبتلا را بالا ميبرد، چون در اين حالت بهخاطر رفتار خود مدام سرزنش نميشوند.
مداخلات رواني- اجتماعي
مصرف دارو بهتنهايي نميتواند نيازهاي جامع درماني كودكان مبتلا را برآورده سازد و فقط يك بخش از برنامهي درمان است. به كودكان بايد هدف از تجويز دارو توضيح داده شود و براي آنها روشن شود كه دارو به آنها كمك ميكند با موقعيتهاي مختلف بهتر از گذشته مواجه شوند.
آموزش والدين بخشي لازم از درمان بيشفعالي است. اين والدين بايد دريابند كودك آنها احتمالاً بهطور ارادي علايم بيشفعالي را بروز نميدهد و قادر است مسووليتپذير باشد. نبايد كودك را در مقابل مسووليتها و تكاليف و برنامههايي كه كودكان همسن دارند، معاف كرد. استفاده از روش تقويت مثبت در مورد رفتارهاي تحصيلي و اجتماعي بهجاي تنبيه بدني بايد مورد تاييد قرار گيرد. علاوه بر والدين، معلم كودك نيز بايد در جريان درمان همكاري فعال داشته باشد.

 دكتر فرشته فكور - جراح و متخصص زنان و زايمان و فلوشيپ انكولوژي زنان
دكتر فرشته فكور - جراح و متخصص زنان و زايمان و فلوشيپ انكولوژي زنان
دستگاه توليد مثل زنان شامل مهبل (واژن)، رحم، لولههاي رحم و تخمدانهاست كه اين اعضا در داخل لگن بين مثانه و انتهاي رودهي بزرگ قرار گرفتهاند. آزمايش سلولشناسي بهروش «پاپانيكولا» يا «پاپ اسمير» روشي براي تشخيص و درمان زودرس سرطان دهانهي رحم است؛ سرطاني كه سالانه بيش از 100 هزار زن را در سراسر دنيا مبتلا ميكند و جان هزاران تن از آنان را ميگيرد.
بسياري از خانمها از انجام آزمايش پاپ اسمير نگران و مضطرب هستند، ولي انجام اين آزمايش گرچه ممكن است كمي ناراحت كننده باشد، راه بسيار مهمي براي تشخيص زودرس سرطان گردن رحم بهشمار ميرود.
شيوع سرطان گردن رحم در كشورهاي پيشرفته بهدليل انجام پاپ اسمير نسبت به گذشته كاهش يافته است، ولي اين سرطان هنوز در كشورهاي در حال توسعه شيوع زيادي دارد. كشيدن سيگار، داشتن رفتارهاي پرخطر جنسي و ابتلا به زگيلهاي تناسلي از عوامل مهم مستعد كنندهي بروز اين سرطان است.
اهميت پاپ اسمير
آزمايش پاپ اسمير تغييرات پيشسرطاني احتمالي را در سلولهاي گردن رحم نشان ميدهد. اگر تغييرات پيشسرطاني در مراحل ابتدايي كشف و درمان نشود، ممكن است به تغييرات سرطاني تبديل شود. درمان بهموقع و مناسب اين تغييرات پيشسرطاني از بروز سرطان در سلولهاي گردن رحم در آينده جلوگيري خواهد كرد.
چه كساني بايد اين آزمايش را انجام دهند؟
همانطور كه گفته شد، استفاده از آزمايش پاپ اسمير باعث كاهش مرگومير ناشي از سرطان گردن رحم ميشود. دربارهي اينكه چه كساني و چه موقع و با چه فاصلهاي بايد اين آزمايش را انجام دهند، اختلاف نظر وجود دارد. اما براساس توصيههاي بيشتر مجامع معتبر علمي دنيا، انجام پاپ اسمير براي تمامي زناني كه از لحاظ جنسي فعال هستند و بيشتر از 18 سال سن دارند، توصيه ميشود. فاصلهي توصيه شده بين آزمايشها بين يك تا سه سال است كه بسته به نظر پزشك شما، اين فاصله ممكن است كمتر يا بيشتر باشد. در افرادي كه رحم با جراحي از بدن خارج شده است (عمل هيستركتومي) بسته به نوع عمل جراحي و علت آن، پزشك دربارهي لزوم انجام پاپ اسمير تصميم ميگيرد.
چرا هر خانمي در سنين باروري بايد مرتباً پاپ اسمير انجام دهد؟
سرطان دهانهي رحم حدود ۵۰ سال پيش اولين علت مرگومير ناشي از سرطان در كشورهاي پيشرفته بود، اما ميزان مرگومير ناشي از آن اكنون به دوسوم تقليل پيدا كرده و در حال حاضر هشتمين علت مرگومير ناشي از سرطان است. (شايعترين سرطانها در زنان بهترتيب عبارتاند از: ريه، پستان، رودهي بزرگ، لوزالمعده، تخمدان، غدد لنفاوي و خون.) علت چنين كاهشي در مرگومير، تشخيص زودرس و بهموقع بيماري است كه بخش زيادي از آن را مديون پاپ اسمير هستيم.
علت سرطان دهانهي رحم چيست؟
اين سرطان يكي از سرطانهايي است كه علت آن نسبتاً شناخته شده و «ويروس پاپيلوماي انساني» (HPV) از علل اساسي آن است. اين ويروس كه امروزه بهعنوان يك عامل قطعي سرطان شناخته شده است، انواع كمخطر و پرخطر دارد. نوع كمخطر آن اغلب باعث زگيل تناسلي و نوع پرخطر بيشتر تبديل به سرطان ميشود. البته وجود اين ويروس شرط لازم ابتلا به سرطان بوده اما كافي نيست. احتمال ابتلا به اين ويروس براي هر خانمي در طول زندگي خود ۷۹٪ است و حدود ۹۰٪ اين عفونتها خودبهخود بهبود مييابند.
سرطان دهانهي رحم در طبقات پايين اجتماعي- اقتصادي بيشتر ديده ميشود. همچنين پايين بودن سن اولين آميزش جنسي، تعدد شريك جنسي و نيز تعدد شريك جنسي در همسر فرد نيز عوامل موثري هستند (اين سرطان بدون مقاربت جنسي ديده نميشود). ساير علل موثر عبارتاند از: سيگار كشيدن، تعدد بارداري، سابقهي فاميلي، عفونتها و عدم ختنه شدن شريك جنسي.
تشخيص سرطان دهانهي رحم چگونه صورت ميگيرد؟
امروزه خانمها با مراجعه به پزشكان زنان يا ماماها ميتوانند بهراحتي آزمايش پاپ اسمير بدهند. وسايل مختلفي براي نمونهبرداري وجود دارد. اين نمونهبرداري خيلي راحت و بدون درد و بيهوشي در مطب صورت ميگيرد و نمونه سلولهاي دهانهي رحم با وسيلهي چوبي يا پلاستيكي روي لام شيشهاي كشيده و ثابت ميشود، سپس براي رنگآميزي و بررسي ميكروسكوپي به آزمايشگاه ارسال ميشود و متخصص پاتولوژي يا سلولشناس آن را بررسي ميكند.
در اين بررسيها تغييرات پيش از بدخيمي، علايم عفونت با ويروس پاپيلوما و تغييرات بدخيمي واضح و پيشرفتهي دهانهي رحم ديده ميشود. علاوه بر آن، عفونتهاي دهانهي رحم و واژن (مهبل) مثل كانديدا، تريكومونا، كوكوباسيل و... نيز خود را نشان ميدهند. گاهي نيز علايم بدخيمي در ساير قسمتهاي تناسلي زنان مثل رحم، واژن و لولهها هم مشخص ميشود، اما اين آزمايش روش مناسبي براي غربالگري اين بدخيميها نيست و فقط بهطور اتفاقي ممكن است اين بيماريها را نمايان كند. علاوه بر اين، با اين آزمايش ميتوان وضعيت هورموني بدن را هم در شرايط خاصي بررسي كرد.
براي بررسي ابتدا بايد نمونه مناسب باشد، يعني: تعداد كافي سلول (۸ تا ۱۲ هزار) از اين ناحيه بايد در اسلايد ديده شود؛ خون، مواد زايد و سلولهاي التهابي نبايد روي لام را گرفته باشد؛ لام بايد سالم و نشكسته باشد.
پيش از نمونهگيري چه مسايلي بايد رعايت شود؟
۱. بهتر است نمونهگيري در زمان قاعدگي يا زماني كه ترشحات خيلي زياد هستند و عفونت خيلي واضحي وجود دارد صورت نگيرد.
۲. پيش از نمونهگيري نبايد بهمدت ۴۸ ساعت نزديكي صورت گرفته باشد.
3. از پمادهاي داخل واژن يك هفته پيش از نمونهگيري استفاده نشده باشد.
انجام اين آزمايش براي كليهي خانمهايي كه فعاليت جنسي دارند يا داشتهاند در تمامي سنين الزامي است و بايد در ابتداي شروع فعاليت جنسي در سه سال اول، هر سال يك بار و بعد در صورتي كه آزمايش طبيعي باشد هر سه سال يك بار انجام شود.
البته گاهي اوقات با توجه به تغييرات خاص يا عفونتها، پزشك زنان تشخيص ميدهد كه اين فواصل كمتر شود و پس از درمان نيز با يك آزمايش ديگر نتايج درمان بررسي شود.
انواع روشهاي انجام پاپ اسمير
پاپ اسمير به دو روش قديمي معمولي يا روش جديد با پايهي مايع (Liquid base) انجام ميشود. ميزان بالاي عدم كفايت و حساسيت پايين پاپ اسمير معمولي سبب شده است كه در سالهاي اخير تحقيقات زيادي براي استانداردسازي اين آزمايش و كاهش نتايج منفي كاذب آن (كه از كار افتادگي و مرگومير زنان مبتلا را در پي دارد) انجام شود. اكثر موارد منفي كاذب، نتيجهي اشكالات در انتقال نمونه و كيفيت آن است. پاپ اسمير معمولي نمايانگر درصد كوچكي از سلولهايي است كه بهوسيلهي ابزار نمونهگيري جمعآوري شده است، زيرا باقيماندهي سلولها دور انداخته ميشود و اين جزء كوچك سلولي الزاماً نمايانگر كل سلولها نيست. وجود موارد غيررضايتبخش در نمونهي لام يكي از مشكلاتي است كه پزشك و بيمار در پاسخ آسيبشناسي گسترهي سلولي دهانهي رحم با آن مواجهاند.
روش پاپ اسمير لايه نازك بر پايهي مايع كه امروزه در اكثر مطبهاي زنان استفاده ميشود، با هدف ايجاد اسلايدهاي باكيفيتتر ابداع شده است. در اين روش تمام نمونهي جمعآوري شده را بهجاي لام درون يك مايع نگهدارنده با پايهي الكل قرار ميدهند كه ميتواند براي هفتهها در حرارت اتاق حفظ شود. در آزمايشگاه، خون و مايع التهابي را از اين محلول معلق حذف و نمونهها را يكدست (هموژن) ميكنند. سپس مقداري از آن را روي فيلتر يكبار مصرف جمعآوري ميكنند و روي اسلايد شيشهاي ميكشند. بدين ترتيب سلولهاي روي لام نمايندهي تمام سلولهاي اپيتليالي جمعآوري شدهاند. از مزاياي ديگر اين روش اين است كه از مايع باقيمانده ميتوان براي بررسيهاي ديگر از جمله ويروس پاپيلوماي انساني استفاده كرد.
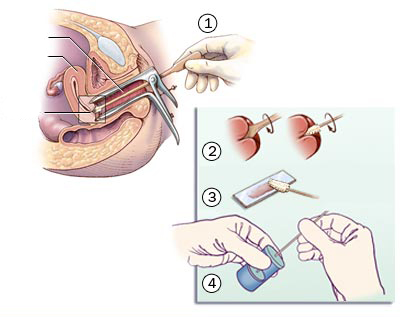
 دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
دكتر روشنك كديور - متخصص بيماريهاي كودكان و نوزادان
عفونت دستگاه گوارش ممكن است توسط عوامل مختلفي از جمله باكتريها، ويروسها و انگلها ايجاد شود. علايم باليني براساس نوع عامل بيماريزا و پاسخ ميزبان متفاوت است؛ ممكن است پس از ورود عامل بيماريزا، فرد بدون علامت باشد يا دچار اسهال آبكي، اسهال خوني، اسهال مزمن يا علايم غيرگوارشي (مثل درگيريهاي عصبي- عضلاني و...) شود. علايم دستگاه گوارش كه شيوع بيشتري دارد، شامل اسهال، دردهاي شكمي و استفراغ است.
در اكثر موارد اين عفونت خود بهخود بهبود مييابد و نيازي به درمان پيدا نميشود، ولي همهي بيماران اسهالي نياز به درمان آب و الكتروليت دارند و تعدادي از آنها ممكن است نيازمند درمان آنتيبيوتيكي هم باشند.
انواع اسهالهاي عفوني و رويكرد درماني
اسهالهاي عفوني حاد به دو نوع التهابي و غيرالتهابي تقسيم ميشوند:
1. اسهال غيرالتهابي: در اثر توليد انتروتوكسين از بعضي باكتريها يا بهعلت تخريب سطح پرزهاي مخاطي بهوسيلهي ويروسها يا چسبندگي برخي انگلها و باكتريها ايجاد ميشود.
2. اسهال التهابي: معمولاً بهوسيلهي باكتريهايي ايجاد ميشود كه بهطور مستقيم به روده حمله ميكنند يا انتروتوكسين توليد ميكنند.
هدف از درمان اسهال حاد در كودكان موارد زير است:
1. ارزيابي درجهي كمآبي و جايگزين كردن آب و الكتروليت از دست رفته
2. جلوگيري از پخش شدن ميكروب
3. در بعضي موارد تشخيص عامل بيماريزا و فراهم آوردن درمان مناسب آن.
ارزيابي شدت بيماري
براي ارزيابي شدت بيماري بايد اطلاعات كافي در موارد زير بهدست آوريم:
1. ميزان دريافت خوراكي كودك
2. دفعات و حجم مدفوع از دست رفته
3. وضعيت عمومي و فعاليت كودك
4. دفعات ادرار كردن كودك
5. احتمال مسافرت كودك به ناحيهاي كه اسهال شيوع دارد يا دريافت اخير آنتيبيوتيك
6. احتمال مصرف ماهي و غذاهاي دريايي يا كنسروي
7. احتمال مصرف سبزي يا ميوهي نشسته، آب آلوده، شير غيرپاستوريزه يا گوشت خام.
همچنين لازم است در مورد نوع اسهال اطلاع باشيم، يعني اينكه:
1. طول مدت و شدت اسهال چقدر است؟
2. قوام مدفوع (كاملاً آبكي يا نيمهاسهالي) چگونه است؟
3. خون يا بلغم در مدفوع وجود دارد؟
4. علايم ديگري مثل تب، استفراغ، تشنج وجود دارد؟
وجود تب در مورد بيماريهاي اسهالي ميتواند مهم باشد زيرا علاوه بر تشديد كمآبي در كودك، احتمال وجود يك فرآيند التهابي را مطرح ميكند. همچنين وجود استفراغ نشان ميدهد كه قسمت فوقاني روده درگير شده است و دردهاي شكمي علامت درگيري رودهي بزرگ است. از سوي ديگر، اسهالي كه بيش از 14 روز طول بكشد نشاندهندهي اسهال مزمن است.
آزمايش مدفوع
مدفوع بيمار بايد از لحاظ خون، بلغم و گلبولهاي سفيد بررسي شود زيرا حضور اين موارد نشاندهندهي كوليت است. با توجه به نتيجهي آزمايش مدفوع، انجام كشت مدفوع در موارد زير الزامي است:
1. وجود خون در مدفوع
2. وجود گلبولهاي سفيد در مدفوع
3. موارد شيوع اسهال
4. موارد نقص دستگاه ايمني در بيمار.
درمان با آب و الكتروليت
ارزيابي ميزان كمآبي در بيماراني كه اسهال دارند مهم است. كودكان بهويژه شيرخواران نسبت به كمآبي حساسترند و نياز به آب و الكتروليت بيشتري بهازاي هر كيلوگرم وزن دارند. ميزان كمآبي كودكان بايد براساس درجهبندي علايم آنها (خفيف، متوسط، شديد) ارزيابي و ميزان از دست رفتن مايع و الكتروليت در مدفوع و نياز روزانهي كودك دانسته شود.
راه معمول رساندن آب و الكتروليت از طريق خوراكي است، اما بيماراني كه كمآبي شديد دارند يا نميشود بهخوبي از راه خوراكي به آنها مايع رساند يا استفراغ ميكنند، نياز به درمان وريدي دارند.
ميزان مايع از دست رفته بايد در عرض 6-4 ساعت جبران شود. درمانهاي خانگي شامل نوشابه، آبميوه يا چاي براي استفاده در اين موارد مناسب نيست زيرا اين مايعات غلظت (اسمولاليتي) بالايي دارند و ممكن است اسهال را تشديد كنند. علاوه بر اين، تركيباتي كه نمك (سديم) پاييني دارند ممكن است باعث نوعي اسهال با سديم پايين (هيپوناترميك) شوند.
درمان خوراكي و غذايي بايد همچنان ادامه يابد تا جايگزين ميزان مايع از دست رفته از طريق مدفوع شود. در مورد شيرخواران بايد تغذيه با شير مادر در اولين فرصت شروع شود و تغذيهي كودكان بزرگتر بايد بهمحض اينكه توانستند از راه خوراكي غذا بخورند تامين شود.
غذاهاي داراي كربوهيدراتهاي كمپلكس (مثل برنج، سيبزميني، گندم، نان، حبوبات و...)، گوشت ؟؟؟؟؟؟؟ و ماست بهتر تحمل ميشود. از غذاهاي چرب يا غذاهاي داراي ميزان شكر بالا شامل آبميوه و نوشابههاي موجود بايد اجتناب كرد.
از داروهاي ضد اسهال نبايد در كودكان استفاده شود، چون سودشان اندك و عوارض جانبيشان زياد است.
پيشگيري
در بيماراني كه در بيمارستان بستري ميشوند بايد پيش و پس از تماس دستها را شستوشو كرد. براي اجتناب از آلودگي هنگام ويزيت و ملاقات بايد «گان» پوشيد و در مواقع تماس با دست از دستكش استفاده كرد. به بيماران و خانوادههاي آنها بايد آموزش كافي داده شود.
بيماري حاد ايجاد شده از غذا يا آب
اين بيماري يك علت مهم مرگومير و عوارض ايجاد شده، حتي در كشورهاي توسعه يافته مثل آمريكاست. تغييرات بهوجود آمده در توليد غذا و توزيع سريع آن و نيز تغييرات در عادات غذايي و فقدان شناخت كافي از روشهاي پيشگيري باعث مشكلات زيادي شده است تا حدي كه بيماري ايجاد شده از غذا سالانه به ميليونها مورد بيماري اسهالي در آمريكا منجر ميشود.
تشخيص اين بيماري زماني داده ميشود كه دو نفر يا بيشتر از غذا يا آب مشترك استفاده كرده و دچار علايم باليني مشابه مثل استفراغ، تهوع، اسهال و حتي علايم عصبي شده باشند. در اين صورت احتمالاً عامل ايجاد كننده يكي است و شدت بيماري بستگي به ميزان غذا يا آب خورده شده و مقاومت فرد دارد.
درمان براي اكثر اين بيماران حمايتي (تسكين علايم گوارشي و جبران آب و الكتروليت) است و اكثر موارد خودبهخود خوب ميشود، اما موارد كشندهاي هم در نتيجهي عفونت بوتوليسم يا برخي قارچها ديده شده است.
چند توصيه به پدر و مادران
- همواره با شروع فصل گرما با موارد بيشماري از اسهال در كودكان مواجه ميشويم و شايان يادآوري است كه هميشه پيشگيري از درمان اهميت بيشتري دارد. بنابراين رعايت بهداشت مثل شستن دستها، شستن و ضدعفوني كردن ميوهها و سبزيها و نخريدن مواد غيرپاستوريزه و غيربهداشتي (از جمله بستني) از فروشندههاي دورهگرد به كاستن از موارد بيماري كمك ميكند.
- اگر عليرغم رعايت بهداشت، كودك شيرخوار مبتلا به اسهال حاد شد، لازم است بدانيم در درمان اين بيماري تامين آب و الكتروليت مهمترين نقش را دارد، زيرا كودكان از بزرگسالان حساسترند و با از دست دادن مايع از طريق مدفوع سريعتر كمآب ميشوند. بنابراين حتماً بايد ميزان از دست دادن مايع از طريق اسهال يا استفراغ را تخمين بزنيم و سعي كنيم اين ميزان را از راه خوراكي جبران كنيم. پودر ORS كه در آب جوشيدهي سرد شده حل ميشود براي تامين آب و الكتروليت مناسب است. از دادن مايعات شيرين بايد اجتناب كرد و در صورت وجود تب، استفراغ يا اسهال خوني حتماً بايد به پزشك مراجعه كرد.
- در بيشتر موارد اسهال نياز به داروي آنتيبيوتيك يا داروي ضد اسهال نيست ولي در مواردي كه در آزمايش مدفوع يا كشت آن ميكروبي يافت ميشود كه نياز به آنتيبيوتيك دارد، حتماً بايد توصيهي پزشك مبني بر مصرف آن را جدي گرفت.
- متاسفانه گاهي كمآبي كودك شديد است يا بهعلت استفراغهاي مكرر تحمل خوراكي مواد غذايي را ندارد. در اينگونه موارد نياز به مايعدرماني از راه رگ وجود دارد و گاه كودك نياز به بستري شدن در بيمارستان تا بهبودي دارد. بهويژه زمانيكه زير چشمها گود افتاده، اشك وجود ندارد، كودك بيحال است، نبض سريع دارد، لبها خشك است و از راه دهان نميتواند مايع و غذا دريافت كند.
- نكتهي مهم ديگري كه لازم است والدين گرامي توجه كنند اين است كه پودر ORS فقط بايد با آب جوشيدهي سرد شده حل شود و حل كردن اين پودر با موادي مثل نوشابه و... (كه براي طعم دادن توسط والدين انجام ميشود) ميتواند خطرات بسياري بهوجود آورد.
- بعضي ميكروبهاي بهوجود آورندهي اسهال خطرناكاند و ميتوانند سبب عوارض عصبي از جمله تشنج شوند. بنابراين حتماً بايد درجهي حرارت بدن كودك را كنترل كرد زيرا تب علاوه بر اينكه كمآبي را در كودك تشديد ميكند، ميتواند باعث تشنج هم بشود.

 دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
دکتر اسماعیل نورصالحی، متخصص کودکان و نوزادان
يكي از نگرانيهاي والدين، يبوست كودك خردسالشان است. واقعيت اينجاست كه والدين تعريفهاي متفاوتي از يبوست دارند و همين امر باعث ميشود كه كودك خود را براي ويزيت نزد متخصص اطفال ببرند. از اين نظر، دانستن برخي نكات در اين زمينه باعث ميشود والدين براي تشخيص و درمان يبوست كودك خود بهموقع اقدام كنند.
كودك شما چه موقع يبوست دارد؟
در بسياري از مواقع كودكان بهطور طبيعي ميتوانند هر 2 تا 3 روز بدون هيچ مشكلي دفع مدفوع نرم داشته باشند كه در اين صورت يبوست تلقي نميشود. اما بهطور كلي هرگاه مدفوع سفت و خشك باشد، دفع آن براي كودك همراه با درد و زور زدن باشد و فواصل دفع بيش از يك يا چند روز باشد، ميتوان گفت كه كودك يبوست دارد. در هفتههاي اول عمر نوزاد ممكن است تا 4 بار در روز دفع داشته باشد اما با بزرگتر شدن بهتدريج تعداد دفعات اجابت مزاج كمتر ميشود و در دو سالگي به دو بار در روز ميرسد.
علل يبوست چيست؟
بيشتر كودكاني كه دچار يبوست ميشوند مشكل خاصي ندارند. به اين دسته از يبوست كودكان كه علت زمينهاي ندارد «يبوست عملكردي» ميگويند. اما در موارد كمي هم يبوست كودكان (بهخصوص آن دسته از يبوستها كه از نوزادي شروع شده باشد) ميتواند بهعلت بيماريهاي خاص گوارشي و رودهاي باشد كه در اين حالت نياز به بررسيهاي بيشتر باليني و آزمايشگاهي توسط پزشك است.
يبوست عملكردي چيست؟
يبوست در بسياري موارد در كودكان علتهاي غيرعضوي دارد كه در اصطلاح به آن يبوست عملكردي ميگويند. اين نوع يبوست بهعلت مجموعهاي از عوامل رفتاري و رژيم غذايي و حتي رواني بهوجود ميآيد. در اين نوع يبوست با وجود پيگيريها و اقدامات پزشكي، دليل خاصي براي يبوست كودك يافت نميشود، اما نگه داشتن مدفوع در كودك يبوست ايجاد ميكند.
گاهي تغيير در رژيم غذايي از شير مادر به شير گاو (بهعلت تغيير در نسبت پروتئين به كربوهيدرات) سبب سفت شدن مدفوع و دفع دردناك ميشود. در اين حالت اگرچه مشكل كودك بهصورت حاد ايجاد شده است و ميتواند بهسرعت برطرف شود اما امتناع از دفع و نگه داشتن مدفوع يبوست مزمن ايجاد ميكند.
در بسياري موارد كودكان بهخصوص در سنين بزرگتر با تغيير محيط (مثلاً رفتن به مسافرت، تغيير مدرسه يا محل اجابت مزاج ناخوشايند) از دفع خودداري ميكنند. بهتعويق انداختن دفع بهعلت بازيگوشيهاي كودكانه حتي ميتواند سبب ايجاد يبوست شود. در بسياري از مواقع استرسهايي كه پدران و مادران به كودك وارد ميكنند نيز در اين مساله بيتاثير نيست، بهخصوص فرزندان مادران شاغل. دوري از مادر در ساعات طولاني و عدم احساس آرامش و راحتي از سوي كودك ميتواند سبب اختلال دفع در كودك شود. حتي آموزشهاي غلط و نامناسب مادر و پدر براي از پوشك گرفتن كودك در بسياري از موارد نقطهي آغازگر يبوست است كه كمكم دچار سيكل معيوب ميشود و بهسمت مزمن شدن پيش ميرود.
چه غذاهايي به كودك دچار يبوست بدهيم؟
محققان طب كودك معتقدند يبوست در شير مادرخواران نسبت به شير خشكخواران كمتر اتفاق ميافتد. ادامهي تغذيهي انحصاري شيرخوار با شير مادر و مراجعه به پزشك در اين مورد ضروري است، زيرا يبوست مزمن در اين سنين نياز به بررسي و مداخلههاي پزشكي دارد.
با گذشتن سن كودك از مرز 6 ماهگي و آغاز تغذيهي كمكي ميزان ابتلا به يبوست نيز بيشتر ميشود. در موارد زيادي عدم تحمل پروتئين شير گاو ميتواند سبب بروز يبوست شود كه در اين موارد نيز لازم است مادران بهصورت حاد و در فاصلهي زماني كوتاهي شير گاو را بهميزان زياد وارد رژيم غذايي كودك خود نكنند و از روزانه حدود چند سيسي شروع كنند.
مصرف كافي آب و مايعات و سبزيجات پرفيبر و ملين مانند انجير، آلو و ساير ميوهها و سبزيهاي تازه سبب نرم شدن مدفوع ميشود. علاوه بر آن، سبوس موجود در نانهاي سبوسدار و غلات نيز يك منبع خوب براي تامين فيبر غذايي است. ذرت بوداده (پاپ كورن) يكي از منابع خوب سبوس است كه اغلب كودكان آن را دوست دارند اما فراموش نكنيد كه تمام اين مواد غذايي را بهگونهاي متناسب با قدرت جويدن كودك فراهم كنيد زيرا عدم جويدن غذا خود ميتواند يكي از علتهاي يبوست باشد.
هيچگاه براي كودك خود بدون نظر پزشك داروي ملين استفاده نكنيد و در صورتي كه با رعايت رژيم غذايي، كودكتان همچنان يبوست دارد، با پزشك مشورت كنيد.
والدين گرامي از دادن غذاهايي كه موجب يبوست در فرزندانشان ميشود جداً خودداري كنند. بعضي از اين غذاها عبارت است از: موز، هويج پخته، غذاهاي چرب مانند سيبزميني سرخ شده و غذاهاي آماده، برنج سفيد، بيشتر محصولات لبني مثل پنير، ماست، بستني و شير.
اگر لبنيات را بهخاطر يبوست محدود كرديد منابع ديگر كلسيم را به كودك بدهيد از قبيل آب پرتقال، جعفري، سويا، كلم و...
بعضي تغييرات در رژيم غذايي كودك كه احتمال يبوست را كم ميكند عبارت است از:
جلوگيري از يبوست
اغلب غذاها و مايعات به بهبود يبوست كمك ميكنند، از جمله:
مادرها و پدرها بدانند:
بيشتر موارد يبوست در كودكان با تغذيهي صحيح كودك و توجه به مسايل روحي– رواني وي قابل درمان است. اين كودكان اغلب به دلايل مختلفي هنگام اجابت مزاج مدفوع خود را نگه ميدارند و دفع را بهتعويق مياندازند كه به اين ترتيب مدفوع آب بيشتري از دست ميدهد، سفت و خشك ميشود و ممكن است دفع آن با سختي و درد همراه شود و به نگه داشتن بيشتر مدفوع بيانجامد. اين سيكل معيوب ميتواند مثلاً بهدنبال يك شقاق مقعد كه سبب دفع دردناك ميشود، ايجاد گردد. بنابراين مهمترين اصل در پيشگيري از يبوست مزمن، برطرف كردن علت حاد آن است.
اضطراب و عجله براي دفع در كودك و ساير مسايل رواني يكي از مهمترين علتهاي ايجاد يبوست است. اين مساله بهخصوص در سنين آموزش رفتن به توالت و اجابت مزاج اهميت بيشتري دارد. ايجاد يك الگوي منظم براي دفع در كودك ميتواند اين مساله را تا حد زيادي حل كند. پدرها و مادرها ميتوانند با يك برنامهي منظم پس از صرف صبحانه و شام براي تخليهي رودهي كودك 5 تا 10 دقيقه او را مجاب به نشستن در توالت كنند. چنين برنامهي منظمي بهتدريج الگوي دفعي كودك را تنظيم ميكند. مصرف داروهاي ملين حتماً با تجويز پزشك باشد. قطع اين داروها بدون تجويز پزشك و پس از گرفتن پاسخ اوليه نيز يكي از خطاهاي شايع والدين است كه سبب بازگشت يبوست ميشود.

 دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
دكتر موسي كافي - دانشيار روانشناسي دانشگاه گيلان
هوش هیجانی از جمله موضوعات روانشناسی است که در یکی دو دههي اخیر عنوان بسیاری از کتابها و مقالات روزنامههاي مشهور و پرخواننده را به خود اختصاص داده و در مورد آن پژوهشهاي علمي گوناگوني انجام شده است. كساني كه در زمينهي هوش هيجاني پژوهشهايي انجام دادهاند به اين نتيجه رسيدهاند كه بسياري از افرادي كه از تحصيلات عالي برخوردار نيستند، اما از هوش هيجاني بالايي برخوردارند، زندگي شاد و موفقيتآميزي دارند.
هوش هيجاني عبارت است از استفاده از عواطف براي حل مسايل و داشتن يك زندگي مفيد، خلاقانه و سازنده. عدهاي معتقدند كه هوش هيجاني همه چيز است و اگر كسي از آن برخوردار باشد ميتواند سعادتمند گردد و خوشبختي را بهطور كامل تجربه كند. اين ادعاهاي اغراقآميز اغلب توسط برخي از روزنامهنگاران يا گزارشگران مطبوعات مطرح ميشود كه براي داشتن يك زندگي خوشبخت، هوش شناختي (يعني همان مفهوم IQ كه به شناخت و يادگيري ما كمك ميكند) چندان راهگشا نيست و هوش هيجاني ميتواند جانشين خوبي براي آن باشد. عدهاي نيز به انكار هوش هيجاني پرداختهاند و بر اين باورند كه اين همان مفهوم سنتي هوش است كه بهصورت ديگري مطرح شده است. صاحبنظران و پژوهشگراني كه هوش هيجاني را بررسي و مطالعهي علمي ميكنند، معتقدند كه هوش هيجاني ميتواند كاربرد و تاثيرات مهمي بر فعاليتهاي گوناگون آدمي چون رهبري و هدايت دبگران، پيشرفت حرفهاي يا شغلي، زندگي خانوادگي و زناشويي، تعليم و تربيت، سلامت و آسايش رواني داشته باشد. بديهي است براي داشتن يك زندگي شاد و مرفه علاوه بر هوش هيجاني عوامل ديگري نيز نقش دارند.
واژهي هوش هيجاني را دانيل گلمن، روزنامهنگار نيويورك تايمز، در سال 1995 مطرح كرد. او معتقد بود كه درك و كنترل هيجانها يكي از شاهكليدهاي سلامتي و موفقيت در زندگي است. روانشناساني از قبيل ماير و سالووي نشان دادهاند افرادي كه زرنگي خاصي در درك هيجانها دارند، نسبت به كساني كه اين زرنگي را ندارند يك گام جلوترند. اين افراد نتيجه گرفتند كه ميتوان هوش هيجاني را آموزش داد. بسياري از مدارس هماكنون به اميد كاهش خشونت در مدرسه برنامههايي براي آموزش دانشآموزان خود بهمنظور شناخت و كنترل بهتر خشم تدوين كردهاند. همچنين عدهي زيادي از مديران ياد گرفتهاند چگونه با كارمندان خود همدلي كنند و توجه بيشتري به آنان نشان دهند. بهعلاوه، با استفاده از مهارتهاي هوش هيجاني، يك فرد ياد ميگيرد چگونه با همسر خود برخورد كند و همانگونه كه انتظار ميرود، ناتواني مردان در تشخيص و ابراز دقيق عواطف يكي از علل مهم و اساسي ازدواجهاي ناموفق است. در واقع اينكه كي، چرا و چگونه با همسرتان صحبت كنيد و نيز برخورداري از تواناييهايي چون شكيبايي، بردباري و مدارا در هنگام عصبانيت، احتياج به مهارتهاي عاطفي پيشرفته و سطح بالايي چون همدلي، كنترل خود و درك عميق نيازها و احساسات ديگران دارد.
روانشناسان اعتقاد دارند كه با استفاده از روشهاي زير ميتوانيد هوش هيجاني را در خود تقويت كنيد تا بتوانيد گامهاي مهمي براي موفقيت در زندگي برداريد:
درك و ابراز درست هيجانهاي خود پلهي اول براي موفقيت و چگونگي پاسخ دادن به هيجانهاي ديگران يا ارتباط با افراد است. روانشناسان گاه از اين موضوع با عنوان «خودآگاهي» صحبت ميكنند. خودآگاهي يعني آگاهي يافتن و شناخت اجزاي وجود خود؛ شناخت اجزايي همچون ويژگيهاي ظاهري، احساسات، افكار و باورها و شناخت نقاط قوت و ضعف خود.
همهي ما از تعدادي ويژگيهاي مثبت و منفي برخورداريم كه به برخي از آنها آگاهيم ولي نسبت به بعضي از آنها شناخت نداريم. ويژگيهاي مثبت زيادي در شما وجود دارد كه خودتان آنها را نميشناسيد اما دوستان و اطرافيان شما از آنها آگاهي دارند، بنابراين سعي كنيد با دوستان خود مشورت كنيد و با كمك آنها اين ويژگيها را پيدا كنيد. آگاهي داشتن از ويژگيهاي مثبت به شما اعتماد بهنفس ميدهد و كمك ميكند تا بتوانيد با خودتان ارتباط بهتري برقرار كنيد.
واضح است كه توانايي افراد محدود است و همهي ما در برخي موقعيتها ضعيف عمل ميكنيم. اشتباه كردن و ضعف داشتن در هر فرد كاملاً عادي و طبيعي است، اما شناخت نقاط ضعف و پذيرفتن آنها و دروني ساختن اين باور كه «هر كس ميتواند اشتباه كند و از اشتباهات خود چيزهاي جديدي ياد بگيرد» كاملاً ضروري و شرط لازم براي پيشرفت است. افرادي كه متوجه عصباني بودن خود نميشوند، ممكن است ناگهان بر سر ديگران داد و فرياد راه بياندازند و كنترل خود را از دست دهند. بهعنوان تمرين نامهاي بنويسيد و در اين نامه سعي كنيد تمام ويژگيهاي مثبت، استعدادها و موفقيتهاي خود را بيان داريد و همچنين نقاط ضعف و ناتواناييهاي خود را بنويسيد تا شناخت بيشتري از خود پيدا كنيد.
پس از آگاهي از ويژگيهاي خود، گام بعدي پذيرش خود است؛ يعني خودمان را، نقاط قوت و ضعفمان را، و آنچه را كه هستيم بپذيريم و دوست داشته باشيم. روانشناسان از اين موضوع با عنوان «عزت نفس» يا «واقعبيني» ياد ميكنند كه از عوامل موثر در تقويت هوش هيجاني است. بهعنوان تمرين، خودتان را در اين هفته مرتب زير نظر داشته باشيد. مثلاً وقتي در برابر همكارتان مرتكب اشتباه ميشويد با خود چه ميگوييد؟ چه واكنشي به همكارتان نشان ميدهيد؟ يا وقتي فراموش ميكنيد كاري را كه قول دادهايد انجام دهيد، چه ميكنيد؟ بنابراين دقت كنيد موقعي كه اشتباه ميكنيد واكنش شما چيست؟ خجالت ميكشيد؟ خود را سرزنش ميكنيد؟ سعي ميكنيد آن را انكار كنيد؟ يا مدام معذرت ميخواهيد؟
يكي از روشهاي پي بردن به هيجانهاي خود، مسووليتپذيري است. هر يك از شما داراي قدرت اراده هستيد و توان تصميمگيري داريد. بهترين كسي كه ميتواند براي شما تصميم بگيرد و انتخاب كند خود شما هستيد. با قبول مسووليت، گام بسيار مهمي در رشد اعتماد بهنفس و رسيدن به خودآگاهي بيشتر برداشتهايد. قبول مسووليت و درگير شدن با مسايل مربوط به آن باعث ميشود به نقاط قوت و ضعف خود بيشتر پي ببريد و به شكوفايي تواناييهاي خود كمك كنيد. بنابراين مسووليتپذيري اجتماعي يعني توانايي شناخت مسووليتهاي خود در مقابل اجتماع، استقلال يا توانايي اتكا به خود و رهايي از وابستگي به ديگران، جراتورزي يا توانايي ابراز خود بهگونهاي مفيد و سازنده و خودشكوفايي يعني توانايي و حركت براي دستيابي به اهداف خود ميتواند به تقويت هوش هيجاني كمك كند.
البته توقعات و انتظارات بيش از حد از خود يا ديگران، كمالگرايي (توقع بيعيب و نقص بودن)، ترس از اشتباه، ترس از بازنده شدن، ترس از نارضايتي و غرور و خودبزرگبيني از جمله موانع خودآگاهي و در نتيجه هوش هيجاني هستند.
بهدنبال درك هيجانهاي خود، گام بعدي در تقويت هوش هيجاني، توانايي تشخيص هيجانهاي ديگران است. آگاهي از هيجانهاي ديگران شما را قادر ميسازد كه پيشبيني درستي از رفتار آنان داشته باشيد. بهعنوان مثال تصور كنيد با همكاري كه ديگران او را فردي عصبي و پرخاشگر ميدانند گرم مشاجره هستيد. اگر متوجه شويد كه همكارتان در اين بحث و مشاجره بيش از حد تحريكپذير شده ممكن است بتوانيد حدس بزنيد كه بايد مشاجره را ختم و به روزي ديگر موكول كنيد.
افرادي كه بتوانند به ديگران خوب توجه كنند، به حرفهايشان بهخوبي گوش كنند و آنان را با همهي ويژگيهاي مثبت و منفي بپذيرند، در تشخيص هيجانهاي ديگران موفقترند. بهمنظور تقويت هوش هيجاني خودمان لازم است ويژگيهاي همسر، فرزندان، همكاران، دوستان و اطرافيانمان را بهخوبي بشناسيم. در اين زمينه شايد مهمترين عامل موثر پذيرفتن تفاوتها باشد. اگر بپذيريم كه هر فرد، انساني است منحصر بهفرد و هر يك از ما در پارهاي موارد شباهتها و در مواردي تفاوتهايي با يكديگر داريم، گامي بلند در جهت خودآگاهی و شناخت خود و دیگران برداشتهایم. با آگاهي از اين تفاوتها قبول خواهيم كرد كه بايد به افكار، احساسات و عواطف ديگران احترام بگذاريم، حتي اگر مخالف معيارهاي ما باشد.
روانشناسان با هدف توانايي تشخيص هيجانهاي ديگران، مهارتهايي چون همدلي، روابط بين فردي، شادكامي و خوشبيني را آموزش ميدهند. همدلي بهمعني درك ديگران و شناخت مشكلات آنها از ديدگاه خودشان است؛ در مهارت روابط بين فردي، افراد ياد ميگيرند روابط خوب و مطلوبي با ديگران داشته باشند؛ همچنين شادكامي بهمعني داشتن احساس رضايتبخش از خود و ديگران و بهطور كلي داشتن احساس رضايت از زندگي و خوشبيني بهمعني توانايي مثبتانديشي و ديدن نيمهي روشن زندگي است. اين تواناييها به شما امكان ميدهد كه بتوانيد با ديگران خوب ارتباط برقرار كنيد، احساساتشان را بهخوبي درك كنيد و دوست قابل اعتمادي براي ديگران باشيد.
پس از شناخت هيجانهاي خود و ديگران، آگاهي از عوامل شكلگيري هيجانها نيز به ما در افزايش هوش هيجاني كمك ميكند. ممكن است اضطراب خود را بهدرستي درك كنيم اما اگر ندانيم به چه دلايلي اينقدر مضطرب هستيم، نميتوانيم در جهت تغيير آن كاري انجام دهيم. يكي از اجزاي هوش هيجاني تغيير يا تنظيم هيجان است. تنظيم هيجان بهمعني توانايي كنترل و نظم دادن مناسب به هيجانهاست.
پيدا كردن راه حلي كه بتوانيم خشم خود را بهطرز درستي بروز دهيم، در روابطمان با ديگران و نيز سلامتيمان اهميت زيادي دارد. كساني كه خشم خود را بهطور كامل فرو مينشانند، ممكن است ديگران از آنها در جهت ارضاي نيازهاي خود استفاده كنند و كساني كه خشم خود را با خصومت بروز ميدهند و اين كار براي آنها بهصورت عادت درآمده است، خيلي سريع دوستانشان را از دست ميدهند. برعكس، كساني كه ميتوانند دلايل خشم خود را بهگونهاي ذكر كنند كه ديگران بتوانند آنها را بشنوند و بپذيرند، بهاحتمال زياد هم روابط دوستانهي خود را ادامه ميدهند و هم نميگذارند ديگران در جهت ارضاي نيازهاي خود از آنها سوءاستفاده كنند.
بهمنظور توانايي تنظيم هيجانها و عواطف، روانشناسان و روانپزشكان مهارتهاي مقابله با استرس، كنترل خشم و انعطافپذيري يعني توانايي انطباق و سازگار ساختن احساسات و افكار خود با شرايط جديد را آموزش ميدهند. اين مهارتها ميتواند شامل روشهاي آرامشآموزي از طريق تنفس عميق و شل يا سفت كردن عضلات مختلف بدن، تغيير افكار منفي مربوط به استرس يا خشم، مشورت با ديگران، استفاده از حمايت اطرافيان، روشهاي پرت كردن حواس (توجهبرگرداني)، گفتوگوي دروني يا فكر كردن پيش از اقدام به عمل، مواجههي تدريجي با موقعيتهاي استرسزا، استفاده از شوخطبعي، ورزش، تنظيم وقت و برنامهريزي براي آينده و بسياري مهارتهاي ديگر باشد كه هركدام نياز به توضيحات بيشتري دارد و خود ميتواند موضوع مقالات ديگري باشد.

 دكتر طاهر چراغي - فوقتخصص آلرژي- ايمونولوژي، استاديار دانشگاه علوم پزشكي گيلان
دكتر طاهر چراغي - فوقتخصص آلرژي- ايمونولوژي، استاديار دانشگاه علوم پزشكي گيلان
آلرژي فصلی چیست و آيا فقط در فصل بهار ديده ميشود؟
آلرژي فصلي يك واكنش آلرژيك به محركي است كه بهطور تيپيك فقط در قسمتي از سال وجود دارد و علاوه بر بهار، در ساير فصول مثل تابستان و پاييز نيز ديده ميشود و در واقع هر فصلي آلرژيهاي خاص خود را دارد.
علت اين بيماري چيست؟
علت آلرژي فصلي در فصل بهار عمدتاً گردهي درختان و گاهي قارچها و كپكها هستند؛ در فصل تابستان گردهي انواع علفها و چمنها و در اواخر تابستان و پاييز گردهي درختچهها و گياهان هرز.
چرا آلرژي فصلي در فصل بهار شايعتر و شديدتر از ساير فصول است و چه درختاني عامل اين آلرژي هستند؟
چون پس از آنهمه برف و باران در فصل زمستان، بهناگهان هواي كرهي زمين گرم و شرايط براي شكوفه دادن درختان آماده ميشود. گردههاي درختان كه در واقع سلولهاي جنسي گياهان نر هستند در هوا پراكنده ميشوند و با ورود به چشم، بيني، دهان، حلق و ريهي افراد علايم مختلفي را در اين اعضا ايجاد ميكنند. عامل اين آلرژي اكثراً درختان غيرميوهاي شامل كاج، سرو، چنار، زبان گنجشك، افرا، سپيدار، غان (توسكا)، بلوط، نارون، بيد مجنون و... هستند. بعضي عوامل جغرافيايي هم بهشدت علايم آلرژي را تحتتاثير قرار ميدهد:
1. گردهها در شبهاي سرد و روزهاي گرم زياد ميشوند.
2. كپكها گرما و رطوبت را دوست دارند و در هواي گرم و مرطوب زيادتر ديده ميشوند.
3. سطح گردهها در ساعات صبح بالاتر است.
4. هنگام بارندگي گردهها شسته ميشوند و روي زمين مينشينند اما پس از پايان باران اوج ميگيرند.
5. در روزهايي كه باد نميوزد، گردهها روي زمين هستند.
6. در زماني كه روزها گرم است و باد ميوزد، گردهها ناگهان افزايش مييابند.
7. انتقال به آب و هواي ديگر براي اجتناب از مواد آلرژيزا معمولاً موفقيتآميز نيست، چون گردهها عملاً در هر جايي وجود دارند و همراه با جريان باد كيلومترها دورتر از محل اصلي خود ميروند.
علايم باليني آلرژي چيست؟
در چشمها بهصورت خارش چشم، متورم و قرمز شدن سفيدي چشم، اشكريزش و در انواع نادرتر آن از آن ترس از نور، ترشحات مخاطي در چشمها، برجستگي سنگفرش مانند در سطح داخلي پلكها و بهندرت تهديد بينايي؛ در بيني بهصورت خارش بيني، آبريزش بيني، عطسههاي مكرر بهويژه صبحها پس از برخاستن از خواب، فشار روي گونهها و پيشاني و پيدايش حلقهي سياه رنگ زير پلكهاي تحتاني، گرفتگي و احتقان بيني، در بچهها بهخصوص بالا كشيدن آب بيني و ماليدن بيني؛ در حلق بهصورت خارش و احساس قلقلك، خارش سقف دهان، احساس گرفتگي در حلق؛ در ريه بهصورت سرفههاي خشك، احساس تنگي نفس و احساس فشرده شدن جدار سينه، خسخس سينه، سرفههاي شبانه يا صبحگاهي، سرفههايي كه با فعاليت و ورزش تشديد پيدا ميكنند؛ در پوست بهصورت قرمز شدن، خارش، كهير، اگزما؛ در گوشها بهصورت احساس پري در گوشها و كاهش شنوايي؛ و گاهي بهندرت علايم عمومي بهصورت شوك، كاهش فشار خون، كاهش سطح هوشياري و همزمان كهير روي پوست، دردهاي قولنجي شكم، تهوع، استفراغ و اسهال.
آيا آلرژي بيني عوارضي هم دارد؟
بله، آلرژي بيني ميتواند باعث تشديد آسم، اختلال كاركرد شيپور استاش و تجمع مايع در پشت پردهي گوش و مشكلات شنوايي، تورم بافتهاي لنفاوي و سينوزيت شود. ولي اثرات رواني- اجتماعي اين بيماري و ضرري كه به اقتصاد فردي و اجتماعي ميزند بسيار زياد است، زيرا باعث هزاران ساعت غيبت از محيط كار و تحصيل ميشود. اين افراد شبها نميتوانند خوب بخوابند، صبحها با حالت خسته و كسل از خواب بلند ميشوند، حوصله و تمركز كافي براي كار و تحصيل ندارند و بازدهي آنها بهشدت افت پيدا ميكند.
بعضي از افراد دچار آلرژي بيني، اين بيماري را جدي نميگيرند و درصدد درمان آن برنميآيند و مدام درگير اين بيماري و عوارض آن هستند. اثرات رواني اين بيماري روي افراد بهصورت افسردگي، اضطراب، احساس خجالت، كجخلقي، احساس خستگي و خشم است و خلق و خوي اين افراد بهشدت تحتتاثير قرار ميگيرد و تازه پس از درمان متوجه ميشوند كه زندگي آنقدرها هم بد نيست!
افراد چگونه ميتوانند بفهمند كه به چه چيزهايي آلرژي دارند و براي پيشگيري از آلرژي فصلي چه كار ميتوانند بكنند؟
گاهي بعضي از افراد خود متوجه ميشوند كه در تماس با چه چيزهايي دچار علايم آلرژي ميشوند، ولي بيشتر اوقات از وجود عواملي كه باعث آلرژي ميشوند آگاهي ندارند، چون عوامل مسبب آلرژيهاي تنفسي اكثرا با چشم ديده نميشود. مثلاً اندازهي گردهي گياهان از قطر موي انسان نيز كمتر است يا حشرهي مايت (هيره) كه بهتعداد ميليوني در داخل خانهها و در گرد و خاك منازل و روي فرش و موكت و در رختخواب فرد وجود دارد و عامل بسياري از آلرژيها بهويژه در مناطق مرطوب است، در حد 3/0 ميليمتر است و با چشم غيرمسلح ديده نميشود. بنابراين عوامل آلرژيزا بيشتر ذرات ميكروسكوپي هستند كه با چشم غيرمسلح قابل رويت نيستند، ولي چون افراد فقط غذاها را با چشم ميبينند اكثراً به پرهيزهاي غذايي غيرضروري روي ميآورند و نتيجهاي هم از اين كار نميگيرند. در صورتي كه غذاها فقط علت حدود 5 درصد آلرژيهاي تنفسي هستند و در حدود 95 درصد موارد علت آلرژيها مربوط به عوامل معلق در هوا مثل گردههاي گياهان و كپكهاست.
براي شناخت علت آلرژي، فرد بايد به پزشك مربوطه مراجعه كند و پزشك با شرححال بيمار، معاينه و انجام تستهاي پوستي و آزمايشهاي خوني ميتواند علت آلرژي را پيدا كند. پس از پيدا كردن علت آلرژي، فرد ميتواند از آن عوامل اجتناب كند يا درمانهاي دارويي را بهكار ببرد و اگر اين دو اقدام موثر نبودند، ميتواند تحتنظر پزشك مربوطه واكسنهاي آلرژي را دريافت كند كه اصطلاحاً به نام «ايمونوتراپي» معروف است و باعث تعديل سيستم ايمني و تضعيف بيماري آلرژيك، نياز كمتر به دارو و در يكسوم موارد حتي علاج بيماري ميشود. غير از اين، افرادي كه آلرژي فصلي دارند، ميتوانند بين 2 تا 4 هفته پيش از بروز آلرژي فصلي، داروي پيشگيرانه مصرف كنند تا بيمار نشوند؛ يعني نبايد منتظر بمانند تا آلرژي درِ خانهي آنها را بزند، بلكه بايد بدانند كه اين آلرژي در سالهاي بعد نيز تكرار خواهد شد و درصدد پيشگيري برآيند.
واكسنهاي آلرژي در چه مواردي كاربرد دارد؟
واكسن آلرژي براي درمان آلرژي شديد به نيش زنبور (كه منجر به آنافيلاكسي ميشود) صددرصد ضروري است، چون عدم استفاده از واكسن در اين مورد ممكن است حيات فرد را تهديد كند. واكسن در آلرژي بيني (با يا بدون ورم ملتحمهي آلرژيك) و آسم آلرژيك نيز كاربرد دارد، اما در آلرژي غذايي، اگزما و كهير حاد و مزمن تاكنون كاربردي نداشته است. مثلاً واكسني وجود ندارد كه فرد تزريق كند تا بتواند غذايي را كه به آن آلرژي دارد، مصرف كند. البته بايد خاطرنشان كرد كه واكسنهاي آلرژي مثل واكسنهاي معمولي نيستند كه با يك يا دو بار تزريق اثر كنند، بلكه درمان با آنها حدود 5-3 سال طول ميكشد و فرد بايد حوصله و همكاري كافي داشته باشد.
فردي كه دچار آلرژي فصلي شده براي به حداقل رساندن علايم و نياز كمتر به دارو، چه اقدامات غيردارويي ميتواند انجام دهد؟
چون در فصل آلرژي، گردهها و كپكهاي پراكنده در هوا عامل آلرژي هستند، بيماران ميتوانند اين اقدامات را انجام دهند:
چگونه ميتوانيم آلرژي فصلي را از سرماخوردگي و آنفلوانزا افتراق دهيم؟
در هر سه آبريزش بيني، احتقان بيني، عطسه و ترشح پشت حلق وجود دارد اما تفاوتهايي با هم دارند:
1. خارش در آلرژي چشم و بيني و گاهي گوش شايع است، ولي در سرماخوردگي و آنفلوانزا خارش وجود ندارد.
2. تب، درد بدن، كوفتگي و گلودرد از علايم سرماخوردگي و آنفلوانزاست، در حالي كه اين علايم در آلرژي وجود ندارد.
3. مدت علايم سرماخوردگي و آنفلوانزا عموماً كمتر از 10 روز است و چنانچه علايم شبيه سرماخوردگي از 10 روز بيشتر طول بكشد بايد به آلرژي شك كرد. در آلرژي تا زماني كه عامل تحريك كننده در محيط وجود دارد (مثل گردهي درختان در بهار يا تماس با مو و پوسته و شورهي بدن حيوانات مثل سگ و گربه و...) علايم نيز هست و پس از تمام شدن فصل يا قطع تماس با حيوان خانگي آلرژي نيز برطرف ميشود. تا زمانيكه تماس با عامل آلرژي وجود دارد، علايم حتي بهمدت چندين ماه هم ادامه پيدا ميكند. البته بايد توجه داشت كه در آسم آلرژيك در 90 درصد موارد عفونت ويروسي شروع كنندهي بروز آلرژي است.
4. در افتراق اينها، معاينهي باليني نيز كمك ميكند. وجود قرمزي و احتقان در چشم و بيني، مخاط ارغواني بيني و باتلاقي شدن بيني بهمدت طولاني بهنفع آلرژي است. علاوه بر اين، در غالب موارد كه آلرژي فصلي بيني وجود دارد، آلرژي چشمي نيز ديده ميشود (منظورم ورم آلرژيك ملتحمه است نه ساير آلرژيهاي نادر چشمي).
5. در آلرژي، تستهاي آلرژيك مثبت و كمك كننده هستند.
بهطور كلي تشخيص افتراقي اين بيماريها براي پزشك باتجربه دشوار نيست. البته گاهي مواردي وجود دارد كه نشانههاي باليني آلرژي بيني وجود دارد ولي تستهاي آلرژي منفي هستند كه در اين موارد بايد به التهاب غيرآلرژيك بيني شك كرديعني نوعي التهاب بيني كه در بيني سلولهاي مسوول آلرژي (ائوزينوفيلها) وجود دارند ولي تست معمول آلرژي منفي است.
آيا افرادي كه آلرژي فصلي دارند، فقط در فصل خاصي از سال علامت دارند يا در ساير فصول هم مشكل دارند؟
دوسوم افرادي كه آلرژي فصلي دارند در ساير فصول سال نيز علامت دارند؛ يعني آلرژي اين افراد تشديد فصلي دارد، مثلاً در بهار بدتر ميشود. ممكن است كسي در بهار به گردهي درختان، در تابستان به علفها و چمنها و در پاييز به گياهان هرز و درختچهها آلرژي داشته باشد. بنابراين آلرژي در اكثريت موارد در تمام طول سال وجود دارد اما در عدهاي از افراد فقط در فصل خاصي بروز ميكند كه درمان اين افراد نيز فقط تا پايان فصل آلرژي لازم خواهد بود.
آيا آلرژيها در سن و جنس خاصي بروز ميكند؟
آلرژيهاي غذايي و اگزما عمدتاً در سنين كودكي بروز ميكند و تا 3 سالگي و گاهي تا سن مدرسه، افراد اين آلرژي را از سر ميگذرانند، ولي آسم و آلرژي بيني ديرتر و در حوالي سن مدرسه خود را نشان ميدهد. لازم به يادآوري است كه بسياري از صاحبنظران با زدن برچسب آسم به خسخس سينهي دوران كودكي كه اغلب تا سن مدرسه (حدود 10-7 سالگي) بهبود پيدا ميكند مخالفاند. از نظر شيوع جنسي، آسم تا پيش از سن بلوغ در پسربچهها شايعتر است ولي پس از بلوغ در خانمها شايعتر ميشود.
با توجه به اينكه فرموديد غذاها فقط علت حدود 5 درصد آلرژيهاي تنفسي هستند، اينكه بيماران و بهويژه كودكان را پيشاپيش از غذاهاي خاصي محروم كنيم، صحيح است يا خير؟
از بين آلرژيها تنها اگزماي آتوپيك دوران كودكي تا 40 درصد با غذا ارتباط دارد. بنابراين تا زماني كه نقش علت و معلولي يك غذا در بروز يك آلرژي خاص ثابت نشده باشد، ما حق نداريم آن غذا را پيشاپيش منع و كودك را از مصرف آن محروم كنيم. براساس شرححال، معاينه و انجام تستهاي آلرژي و سپس امتحان كردن آن غذا روي فرد ميتوان رابطهي علت و معلولي را تاييد يا رد كرد. براساس آخرين نظر خبرگان آلرژي غذايي در دنيا، پس از 6 ماهگي پيشاپيش نميتوان هيچ غذايي (حتي غذاهاي متهم) را از رژيم كودك حذف كرد.
بهنظر ميرسد كه در سالهاي اخير شيوع آسم و آلرژيها بيشتر شده است. آيا چنين است؟
بله، در دهههاي اخير عليرغم پيشرفت بشر در علم پزشكي، كنترل عفونتها و افزايش امكانات پزشكي، نهتنها آسم و آلرژي كمتر نشده بلكه هر 10 سال 50 درصد بر ميزان آن افزوده شده است. براي يافتن علت اين امر تحقيقات و مطالعات فراواني در سطح جهان انجام شده و فرضياتي را مطرح كردهاند. عدهاي آب شدن يخهاي قطبي، گرم شدن كرهي زمين يا افزايش توليد گاز كربنيك (كه باعث تسريع رشد گياهان ميشود) را عامل اين امر دانستهاند.
عدهي ديگري نظريهاي به نام «نظريهي بهداشتي» را مطرح كردهاند. مطابق با اين نظريه، هر چه بشر بيشتر عفونتها را كنترل كرده و زندگي تميزتر شده، آلرژي هم بيشتر شده است. سيستم ايمني افرادي كه در محيط كشاورزي و روستايي متولد و بزرگ شده باشند در اثر تماس با آندوتوكسينهاي گياهي و حيواني، استفاده از نور آفتاب و استرس كمتر، تقويت ميشود. در مطالعاتي مشخص شده است كه اگر كودكي در سال اول عمر با حيوان اهلي و خانگي تماس داشته باشد اين امر اثر حفاظتي در برابر آلرژي دارد ولي چنانچه در سالهاي بعد تماس پيدا كند سبب تشديد آلرژي وي خواهد شد.
در زندگي مدرن و سبك غربي كه تعداد افراد خانواده كمتر و در نتيجه تماس با عفونتها نيز كمتر، و از طرف ديگر شير و ساير غذاها پاستوريزه شده و مصرف واكسن و آنتيبيوتيك بيشتر شده است، تماس سيستم ايمني افراد با عوامل ميكروبي كمترشده كه به عدم تعادل در سيستم ايمني و بروز آلرژيهاي مختلف انجاميده است.
عدهي ديگري از پژوهشگران اخيراً نظريهاي را مطرح كردهاند كه به نام نظريهي «نور آفتاب» معروف است. طبق اين نظريه، بهموازات افزايش رفاه جوامع و انتقال از زندگي سنتي به زندگي مدرن، افراد مدت بيشتري را درون خانهها و فضاهاي بسته ميگذرانند و گاهي تا 21 ساعت از 24 ساعت شبانهروز را در داخل اتاقهاي بسته و بهدور از نور آفتاب ميگذرانند و در نتيجه از نور آفتاب محروم هستند. محروم ماندن از نور آفتاب باعث كاهش توليد ويتامين D ميشود و چون وجود اين ويتامين در بسياري از بافتها بهعنوان ويتامين- هورمون ضروري است، كمبود آن باعث عدم تعادل در سيستم ايمني و افزايش استعداد به آسم و همينطور بيماريهاي ديگري نيز بيماري اماس، ديابت تيپ 1، بيماريهاي قلبي- عروقي و... ميشود.
اين فرضيهها، هركدام حقايقي را دربر دارند و مطالعات بسيار بيشتري لازم است انجام شود تا صحت آنها را ثابت كند ولي مسلم اينكه افزايش آلرژيها يكي از عوارض زندگي سبك جديد و پرتنش دنياي امروز است.
ايا آلرژي فصلي در دوران حاملگي تشديد ميشود؟
آسم و آلرژي بيني در دوران حاملگي در يكسوم موارد بهتر و در يكسوم موارد بدتر ميشود و در يكسوم افراد نيز بدون تغيير ميماند. معمولاً در آنهايي كه بيماري خفيفتر دارند بهتر ميشود و در موارد متوسط تا شديد ممكن است بدتر شود.
آيا زايمان در فصل خاصي باعث استعداد ابتلا به آلرژيها ميشود؟
در اين زمينه مطالعات چندي انجام شده و نظرياتي را مطرح كردهاند ولي اين نظريهها قاطع و قابل توصيه نيست و براساس اين نظريهها نميتوان براي زمان زايمان فصل خاصي را انتخاب كرد.
آيا خانمهايي كه آسم و آلرژي دارند، ميتوانند بدون نگراني حامله شوند و داروهاي ضد آسم و آلرژي دريافت كنند؟
بله، اكثر خانمهايي كه بيماري آسم دارند ميتوانند با كنترل بيماري خود پيش از زايمان بدون خطر خاصي حامله شوند و حاملگي را بهخوبي بهسرانجام برسانند. توصيهي مهم شامل كنترل كردن بيماري پيش از تصميم به حامله شدن و مصرف داروهاي مجاز حاملگي است و نبايد هيچگونه ترسي از اين بيماري داشته باشند، بلكه آنچه خطرناك است عدم مصرف داروهاي ضد آسم در دوران حاملگي است كه بهمراتب بيشتر از داروهاي ضد آسم عارضه دارد.
داروهاي مجاز و قابل قبول از دستهي ضد آسم و آلرژي شامل كورتيكواستروئيدهاي استنشاقي، آنتيهيستامينها، و همچنين آنتيبيوتيكها در دسترس است و هزاران نفر با استفاده از اين داروها حاملگي را بهخوبي سپري كردهاند. امكان بررسي سلامت مادر و جنين با استفاده از وسايل مختلف مثل اسپيرومتري، پالساكسيمتري و گازهاي خون شرياني وجود دارد. وضعيت آسم در حاملگي اول قابل پيشبيني نيست ولي وضعيت اسم خانمهاي حامله در حاملگيهاي بعدي نيز مانند حاملگيهاي قبلي خواهد بود و ترس از داروهاي ضد آسم و آلرژي در اكثريت موارد بيمورد است.

 دكتر عباس درجاني، متخصص پوست و مو و عضو هیئت علمی دانشگاه علوم پزشکی گیلان
دكتر عباس درجاني، متخصص پوست و مو و عضو هیئت علمی دانشگاه علوم پزشکی گیلان
آبله مرغان یک بیماری عفونی ، مسری و نسبتا شایع است که معمولا در بچه ها دیده می شود . از مهم ترین مشخصات آن وجود دانه های آبدار ، دانه های چرکی و زخم های کوچک همراه با دلمه است که معمولا در سر و صورت ، تنه ، بازوها و ران ها دیده می شوند.
• عامل آبله مرغان چیست؟
عامل این بیماری نوعی ویروس به نام ویروس آبله مرغان- زونا می باشد که وقتی برای اولین بار وارد بدن شد ایجاد بیماری آبله مرغان می کند و بعد از بهبودی ضایعات به صورت خاموش و غیر فعال در عقده های عصبی به حیاط خود ادامه می دهد. این ویروس خاموش گاها به طور خود به خودی یا در اثر عوامل محرک مجددا فعال شده و ایجاد بیماری زونا می کند.
• شیوع بیماری آبله مرغان چگونه است؟
بیماری آبله مرغان در تمام جهان دیده می شود و در فصول زمستان و بهار شایع تر است. این بیماری در تمام سنین اتفاق می افتد ولی شایع ترین سن گرفتاری به آن دو تا ده سالگی است.
• بیماری آبله مرغان چگونه انتقال می یابد؟
شایع ترین راه انتقال بیماری از طریق تنفس است. بدین صورت که ویروس از طریق تنفس بیمار خارج شده و باعث آلودگی هوا خصوصا محیط های بسته مثل اطاق و کلاس درس می شود. این ویروس ها مجددا از طریق نفس کشیدن به افراد سالم منتقل می شوند به طوری که در مدت کوتاهی افراد زیادی به این بیماری مبتلا می شوند. دانه های آبدار پوستی (وزیکول) حاوی تعداد زیادی ویروس هستند ولی آلودگی افراد سالم در اثر تماس با این دانه های آبدار ثابت نشده است.
• علائم و نشانه های بیماری آبله مرغان کدامند ؟
مهم ترین این علائم و نشانه ها عبارتند از :
• سیر بیماری آبله مرغان چگونه است؟
در کودکان سالم بیماری آبله مرغان یک بیماری بی خطر و خودبخود بهبود یابنده است که معمولا 10 تا 14 روز طول می کشد. دانه های آبدار به مدت 3 تا 4 روز به پیدایش خود ادامه داده و در طی2 تا 4روز خشک می شوند و دلمه می بندند. این دلمه ها بطور متوسط بعد از 7 روز از بین می روند و لکه های کمرنگ یا پر رنگ باقی می گذارند که بعد از گذشت زمان محو می شوند. در افرادی که دستگاه ایمنی و دفاعی آنها به هر علتی ضعیف است آبله مرغان به صورت یک بیماری شدید و خطرناک در می آید که ممکن است باعث مرگ بیمار شود.
•بیماری آبله مرغان تا چه زمانی مسری است؟
این بیماری 2 روز قبل از پیدایش دانه های پوستی تا 7 روز بعد از آن مسری است . بطور کلی تا زمانی که دانه های آبدار پوستی وجود دارند بیماری مسری بوده و با خشک شدن این ضایعات از میزان سرایت بیماری کاسته می شود.
•مهم ترین عوارض آبله مرغان کدامند؟
این بیماری گاها باعث عوارضی برای بیمار می شود که مهم ترین آنها عبارتند از :
•بیماری آبله مرغان در دوران حاملگی چه عوارضی برای جنین و نوزاد دارد؟
آبله مرغان یک بیماری خطرناک دوره ی حاملگی است بطوری که اگر خانمی در سه ماه اول حاملگی دچار این بیماری شود جنین ممکن است دچار ناهنجاری های مختلف از جمله کوچکی جمجمه، کوچکی دست و پا، آسیب چشمی، جوشگاه های پوستی و آسیب های دیگر شود.
دوره ی خطرناک دیگر یک هفته قبل از زایمان است، بطوری که در این دوره گرفتاری زن حامله به آبله مرغان می تواند باعث انتقال ویروس از طریق جفت به جنین و باعث پیدایش آبله مرغان در نوزاد چند روز بعد از زایمان شود. آبله مرغان در این سن از آن جایی که دستگاه ایمنی نوزاد ضعیف می باشد ممکن است منجر به گرفتاری مغزی، ریه، کبد و حتی مرگ نوزاد شود.
• تشخیص بیماری آبله مرغان چگونه است؟
از نظر ظاهری وجود هم زمان دانه های پوستی قرمز، دانه های حاوی مایع روشن، دانه های حاوی مایع چرکی و دلمه به تشخیص کمک می کند. انتشار این ضایعات پوستی عمدتا روی تنه ، سر و صورت ، قسمت فوقانی اندام ها و مخاط دهان نیز برای تشخیص بیماری آبله مرغان کمک کننده هستند. در موارد خاصی برای تشخیص بیماری از روش های آزمایشگاهی استفاده می شود.
• درمان بیماری آبله مرغان چگونه است؟
همان طوری که در قبل گفته شد بیماری آبله مرغان در کودکان سالم یک بیماری تقریبا بی خطر و خودبخود بهبود یابنده است؛ لذا پزشک به درمان تسکین دهنده بیمار می پردازد که مهم ترین اصول آن عبارتند از:
• مهم ترین نکات بهداشتی – درمانی در رابطه با بیماری آبله مرغان کدامند؟
 دكتر محمدرضا فرزانه، دندانپزشك
دكتر محمدرضا فرزانه، دندانپزشك
همهي ما به اين اصل علمي و جهاني معتقديم كه «پيشگيري بهتر از درمان است» ولي شايد كمتر به نحوهي اجراي اين اصل پرداخته باشيم.
بهنظر شما گام نخست در اجراي پيشگيري از مسايل بهداشتي و درماني كدام است؟ و بهتر است اينگونه پرسش خود را مطرح كنم: مقرون بهصرفهترين و علميترين راه اجراي پيشگيري كدام است؟
شايد در ذهن شما مواردي مانند واكسيناسيون، بهداشت فردي و بهداشت عمومي (تهيهي آب و غذاي سالم و...) خطور كرده باشد كه البته همهي اين موارد در اجراي پيشگيري لازم و مفيدند ولي پاسخ اين پرسش، سادهترين راه است كه در همه جا و همه وقت قابل اجراست، آن هم در عصر «ارتباطات». بله درست تشخيص دادهايد: بهترين راهِ اجراي پيشگيري «آموزش» است.
و حالا بهدنبال اين پاسخ، پرسشهاي جديد مطرح ميشود. اول اينكه چگونه آموزش دهيم؟ دوم چه كساني به آموزش نياز دارند؟ سوم چه كساني بايد آموزش بدهند؟ و... اگر به اين پرسشها عميقاً فكر كنيد، خواهيد ديد پاسخ بهقول معروف «سهل و ممتنع» است! بله، نياز به آموزش براي همه و در همه جا بديهي است و همهي ما مسوول هستيم.
منظور از نگارش اين مقدمهي طولاني تاكيد و يادآوري دو اصل مهم آموزش و پيشگيري است كه در ادامهي بحث لزوم آن بر شما آشكار خواهد شد. اكنون برميگرديم به اصل مطلب:
پيشگيري از بيماريهاي دندان و لثه در خانمهاي باردار
وقتي صحبت از بيماران باردار بهميان ميآيد، بلافاصله توجه ما به اضافه شدن بار مسووليت در قبال اينگونه بيماران معطوف ميگردد، چرا كه در واقع بيمار باردار يعني حداقل ما با دو نفر موجود زنده مواجه هستيم: يكي مادر و ديگري حداقل يك جنين. با پيشرفت درمانهاي نازايي، آمار مادران با بيش از يك جنين در شكم افزايش يافته و باز هم مسووليت ما بيشتر و يكي از دلايلي كه گاه باعث عدم پذيرش بيماران حامله از سوي همكاران دندانپزشك ميشود همين بار سنگين مسووليت است. راه حل اين مساله «آموزش» و دادن اطلاعات بيشتر به همكاران دندانپزشك است و سادهترين روش نيز مشورت با پزشك متخصص زنان است تا بهطور علمي و قانوني از نگراني دندانپزشك كاسته شود و مشكل بيمار سريع تر برطرف گردد. بهعبارت ديگر، بيمار حامله در راس مثلثي قرار دارد كه دو راس ديگر آن يكي دندانپزشك و ديگري متخصص زنان هستند:
بيمار حامله
دندانپزشك متخصص زنان
و اما دومين مساله كه گاه باعث تاخير در درمانهاي دندانپزشكي ميگردد و نتيجهي آن تحميل درد بيشتر به بيمار است، كمبود اطلاع از نحوهي اعمال دندانپزشكي است. راه حل اين مساله، برگزاري سمينار «آموزش» و تبادل اطلاعات با همكاران متخصص زنان است. بهعنوان مثال ميتوان از معالجات سادهي دندان مانند ترميم سطحي يك حفره نام برد كه اغلب نيازي به تزريق بيحسي هم ندارد. با همين درمان ساده ميتوان درد بيمار حاملهاي را كه ممكن است در ابتداي دوران بارداري باشد از بين برد، در حالي كه با موكول كردن درمان به پس از زايمان نهتنها كمكي به بيمار نميكنيم بلكه باعث پيشرفت مشكل و عواقب بعدي خواهيم شد.
و حال سومين مساله كه نياز به شرح و بسط بيشتري دارد نگراني خانمهاي حامله از ويزيت دندانپزشكي است كه گاهي در خانمهاي تحصيلكرده و حتي در زيرمجموعههاي پزشكي نيز شاهد آن هستيم. راه حل اين مساله، اينبار نهتنها «آموزش» بيمار است، بلكه بايد به نزديكترين همراه بيمار، يعني همسر او، هم آموزش داد و با توجه به آداب و رسوم محلي بهنظر ميرسد كه ديگر نزديكان بيمار مانند مادر او نيز اگر آموزش ببينند در رفع نگرانيهاي بيمورد بيمار نقش بهسزايي دارند. در اجراي «آموزش» بيمار همهي گروههاي پزشكي سهيم هستند از پزشكان و كاركنان خانههاي بهداشت گرفته تا دندانپزشكان و متخصصين زنان و...
بديهي است اين آموزش در مورد خانمهايي كه در بار اول حاملگي هستند و خانمهايي كه از طريق درمانهاي نازايي باردار شدهاند اهميت بيشتري دارد. در خاتمهي اين بحث باز هم بايد گفت «پيشگيري بهتر از درمان است» و به اميد روزي كه با آموزش بيماران پيش از بارداري و ارتباط و تبادل اطلاعات گروه پزشكي باعث ترقي سلامت و بهداشت جامعه گرديم.
در اين شماره نكات مهم براي آشنايي خانمهاي باردار با مسايل دهان و دندان مطرح ميشود. در دو بخش بعد ابتدا به آموزش پيشگيري از بيماريهاي دهان و دندان و سپس به درمانهاي دندانپزشكي در دوران بارداري خواهيم پرداخت.
بعضي خانمها معتقدند كه با هر حاملگي و با تولد هر بچه تعدادي از دندانهايشان پوسيده و از بين رفته است زيرا جنين كلسيم خود را از دندانهاي مادر تامين ميكند. اين عقيده داراي اعتبار علمي نيست و تحقيقات نشان داده است كه حاملگي بهطور مستقيم در ايجاد پوسيدگي دندانهاي مادر نقش ندارد. پوسيدگي و از دست دادن دندانها در دوران حاملگي بهدليل رعايت نكردن اصول بهداشت دهان اتفاق ميافتد. خانمهاي باردار بايد توجه داشته باشند كه در دوران حاملگي بايد بيشتر بهداشت دهان را رعايت كنند زيرا در اين دوران شرايطي بهوجود ميآيد كه احتمال پوسيدگي و بيماري لثه افزايش مييابد بعضي از اين شرايط عبارتاند از:
حساسيت لثه: بهدليل تغييرات هورموني دوران بارداري، لثه حساس ميشود و ممكن است در قسمتي از بافت لثه از ماه سوم حاملگي به بعد تورم و برجستگي ايجاد شود و روي بعضي از دندانها را بپوشاند كه به آن «تومور حاملگي» ميگويند. حساسيت لثه و تومور حاملگي ممكن است باعث شود خانم حامله بهخوبي از مسواك يا نخ دندان استفاده نكند. در نتيجه پلاك ميكروبي كه عامل پوسيدگي است مدت زيادي روي سطح دندانها باقي ميماند.
بيماري صبحگاهي (ويار): در سه ماههي اول بارداري ممكن است صبحها نوعي حالت كسالت، تهوع و استفراغ وجود داشته باشد كه به آن «بيماري صبحگاهي» ميگويند. اين حالت در اثر استشمام بوي بعضي مواد يا غذاها تشديد ميشود. استفراغ مكرر باعث ميشود سطح دندان بهطور متناوب در معرض اسيد معده قرار گيرد. خانم حامله ممكن است نوعي عادت غيرطبيعي داشته باشد كه عامهي مردم به آن «ويار» ميگويند. بدين ترتيب كه از مواد ترش يا شيرين بهطور مكرر و زياد استفاده كند. اين مواد ميتواند باعث پوسيدگي دندانها شود.
كاهش ظرفيت معده: در دوران بارداري، بهويژه در ماههاي آخر، ظرفيت معده كاهش مييابد. خانم حامله مقادير كمتر ولي در دفعات بيشتري غذا ميخورد و كمتر مسواك ميزند، بنابراين امكان تشكيل پلاك ميكروبي كه عامل پوسيدگي است، افزايش مييابد.
چگونه ميتوانيم از پوسيدگي دندان و بيماري لثه در دوران بارداري جلوگيري كنيم؟
بهتر است در همان ماههاي اول بارداري براي معاينهي دندانها به دندانپزشك مراجعه كنيد تا دندانپزشك روشهاي بهداشتي لازم براي پيشگيري از پوسيدگي و بيماري لثه را به شما آموزش دهد.
پس از هر بار استفراغ، دندانها را مسواك كنيد و يا حداقل دهان را بهطور كامل با آب بشوييد.
زمان مناسب براي ويزيت
بهطور كلي دوران حاملگي را كه تقريباً 9 ماه است به سه دورهي سه ماهه تقسيم ميكنند كه به نامهاي سه ماههي اول، دوم و سوم موسوم است. زمانهاي مناسب مراجعه به دندانپزشك شامل دو بار در سه ماههي اول، حداقل يك بار در سه ماههي دوم و يك بار در سه ماههي سوم است. در طول اين دوره تغييرات مختلفي در بدن مادر و جنين ايجاد ميشود.
سه ماههي اول:
بافتهاي مختلف بدن جنين در اين دوره تشكيل ميشود، بنابراين جنين به مواد و تحريكات مختلف بسيار حساس و احتمال سقط جنين زياد است. همچنين در اين دوره مادر از كسالتهايي چون تهوع و استفراغ صبحگاهي، بيميلي به غذا و تغييرات قلبي- عروقي رنج ميبرد. بنابراين بهتر است درمانهاي دندانپزشكي طولانيمدت در اين دوره انجام نشود. در ملاقات اول، دندانهاي مادر معاينه و راديوگرافيهاي دنداني كه پيش از بارداري گرفته شده است بررسي ميشود و دندانهايي كه پيش از زايمان ممكن است براي مادر مشكل ايجاد كند معين ميشود و براي ترميم آنها در سه ماههي دوم حاملگي به بيمار نوبت داده ميشود. همچنين چگونگي مسواك زدن صحيح و استفاده از نخ دندان به خانم حامله آموزش داده ميشود. ملاقات دوم سه ماههي اول براي ارزيابي رعايت بهداشت دهان توسط خانم حامله است. تغييرات بافتهاي لثه در اثر هورمونها بررسي و دستورات بهداشتي لازم داده ميشود.
سه ماههي دوم:
اين دوره بهترين زمان براي انجام درمانهاي دندانپزشكي است، چون بافتهاي مختلف بدن جنين تشكيل شدهاند و در حال رشد و تكامل هستند. همچنين حالت كسالت و تهوع ابتداي حاملگي تا حدودي برطرف شده است و خانم حامله معمولاً راحتتر از سه ماههي اول ميتواند در وضعيت مناسب روي صندلي دندانپزشكي قرار گيرد. در اين دوره ميتوان تمام درمانهاي دنداني لازم را انجام داد.
استفاده از بيحس كنندهي موضعي مانعي ندارد. همچنين در صورت لزوم، دندانپزشك ممكن است پس از درمان بعضي از آنتيبيوتيكها يا مسكنها را تجويز كند كه استفاده از آنها بلامانع است. بايد توجه داشت كه درمان دندانهايي كه پيش از زايمان براي خانم حامله مشكلي ايجاد نميكنند، بايد به پس از زايمان موكول شود.
سه ماههي سوم:
در اين دوره رشد و تكامل جنين ادامه دارد و سرعت آن بيشتر از شش ماههي اول حاملگي است. خانم حامله بهدليل افزايش وزن جنين نميتواند مدت زيادي در حالت خوابيده به پشت روي صندلي دندانپزشكي قرار گيرد، بنابراين بهتر است فقط درمانهاي كوتاهمدت و اورژانس در اين دوره انجام شود. همچنين در ملاقات دندانپزشكي اين دوره نكات لازم در مورد چگونگي رويش دندانهاي نوزاد، مراقبتهاي منزل و زمان مراجعه براي معاينهي دندانپزشكي نوزاد توصيه خواهد شد. خانمهاي حامله بايد توجه داشته باشند كه درمانهاي اورژانس دندانپزشكي در هر دوره و زماني از حاملگي ميتواند انجام شود. بنابر اين بههيچوجه نبايد براي تسكين درد دندان خود به مدت طولاني از مسكنها استفاده كنند، بلكه بايد سريعاً به دندانپزشك مراجعه كنند. همچنين بايد توجه داشته باشند كه مصرف خودسرانهي هر دارويي ممكن است براي مادر و جنين خطرناك باشد. بنابراين لازم است هيچ دارويي را بدون اجازهي پزشك يا دندانپزشك استفاده نكنند.
در مواردي كه پزشك يا دندانپزشك معالج با اطلاع از حاملگي بيمار دارويي را تجويز ميكنند مصرف آن دارو بلامانع و حتي ضروري است و اجتناب از مصرف آن ممكن است براي بيمار و جنين زيان داشته باشد.

 دكتر عباس درجاني، متخصص پوست و مو و عضو هیئت علمی دانشگاه علوم پزشکی گیلان
دكتر عباس درجاني، متخصص پوست و مو و عضو هیئت علمی دانشگاه علوم پزشکی گیلان
آفتاب علاوه بر فوايد فراوان، داراي اثرات سوء روي پوست است كه مهمترين اين اثرات عبارت است از آفتاب سوختگي، تغييرات رنگ پوست، پيري پوست و سرطان پوست. براي جلوگيري از اين عوارض ميتوان از روشهاي مختلفي از جمله خودداري از تماس غيرضروري با آفتاب، بهويژه در فاصلهي زماني 10 صبح تا 3 بعد از ظهر، استفاده از كلاه و پوشيدن لباسهاي مناسب و نهايتاً كرمهاي ضد آفتاب استفاده كرد.
داروهاي ضد آفتاب چگونه عمل ميكنند؟
از نظر نحوهي عمل، داروهاي ضد آفتاب به سه گروه تقسيم ميشوند:
اين ضد آفتابها بسيار قوياند اما وقتي بهتنهايي استفاده ميشوند يك لايهي رنگي روي پوست تشكيل ميدهند و لباسها را رنگي ميكنند، بنابراين مورد پسند اكثر افراد نيستند.
قدرت و اثربخشي يك كرم ضد آفتاب به توانايي آن در پيشگيري از آفتاب سوختگي (پيدايش قرمزي پوست) بستگي دارد كه اين توانايي كرم ضد آفتاب بهطور مختصر به SPF (فاكتور محافظت كننده در مقابل نور آفتاب) نشان داده ميشود. هر چقدر شمارهي SPF يك كرم بيشتر باشد، قدرت و توانايي آن بيشتر است، در حالي كه كرمهايي كه شمارهي SPF كمتر دارند قدرت و اثربخشي كمتري در مقابل نور آفتاب دارند.
مهمترين خصوصيات و نشانههاي يك كرم ضد آفتاب خوب عبارت است از:
خوشبختانه در سالهاي اخير صنايع بهداشتي- آرايشي كشورمان رشد نسبتاً موفق و مناسبي داشتهاند كه شاهد آن توليد و عرضهي صابونها، شامپوها، كرمها و اقلام مختلف ديگر است. اميدواريم اين روند همچنان ادامه داشته باشد تا سرانجام منجر به توليد محصولاتي با كيفيت بالاتر و بستهبنديهاي مناسبتر شود.
دربارهي استفاده از كرمهاي خارجي بايد گفته شود كه شركتهاي بسيار بزرگ و معتبري در سطح جهان در رابطه با تحقيق، پژوهش و نهايتاً ساخت و توليد كرمها و وسايل بهداشتي و آرايشي ديگر فعال هستند. به خوانندگان گرامي توصيه ميكنم در صورت تمايل به استفاده از كرمهاي خارجي، ماركهاي معتبر را از فروشگاهها يا نمايندگيهاي مجاز و معتبر خريد كنند.
خير، پوست انسان علاوه بر چرب، خشك و معمولي بودن، از نظر واكنش در مقابل نور آفتاب نيز به 6 نوع تقسيم ميشود كه نوع اول آن متعلق به افرادي است كه موهاي بور، چشمان آبي و پوست بسيار روشن و شفاف دارند، در حالي كه نوع 6 در افراد سياهپوست ديده ميشود كه پوست قهوهاي تيره رنگ يا سياه دارند. در بين اين دو نوع، پوستهاي حد واسط قرار دارند. هر چقدر پوست روشنتر باشد، حساسيت آن در مقابل آفتاب بيشتر است و بنابراين بايد از كرمهاي ضد آفتاب با شمارهي SPF بالا (15 تا 30) استفاده شود. ولي افرادي كه پوست برنزه و تيرهتر دارند ميتوانند از كرمهايي با شمارهي SPF پايينتر (10 تا 15) استفاده كنند. بهخاطر مسايل گفته شده فوق بهتر است كه در رابطه با انتخاب كرم ضد آفتاب مناسب با پزشك متخصص پوست مشاوره شود.
براي اثربخشي بهتر دارو، كرم ضد آفتاب بايد 15 تا 30 دقيقه پيش از تماس با آفتاب به صورت، پشت دستها و ساير نواحي بدن كه در تماس با نور آفتاب هستند ماليده شود و در صورت فراموشي اين كار در اسرع وقت انجام گيرد.
پس از شستن يا پاك كردن با حوله، استفادهي مجدد از ضد آفتاب توصيه ميشود. حتي با وجود ضد آفتاب بهتر است از تماس طولاني مدت (بيشتر از 2 ساعت) با نور آفتاب خودداري شود، چون مقدار كمي اشعه كه به پوست ميرسد در طولاني مدت ميتواند باعث آسيب پوستي شود.
قسمتي از اشعه ماوراي بنفش آفتاب حتي در روزهاي ابري نيز به سطح زمين ميرسد و از طرف ديگر اشعهي فوق ميتواند از شيشههاي معمولي عبور كند. بنابراين استفاده از كرمهاي ضد آفتاب در هواي ابري يا در داخل منازل نيز توصيه ميشود.
امروزه ثابت شده است كه اثرات سوء ماوراي بنفش تجمعي و طولاني مدت است و به مصداق «قطره قطره جمع شود وانگهي دريا شود» محافظت از آن بايد از اوايل كودكي صورت گيرد.
اصولاً كودكان داراي پوستهاي حساس و ظريف هستند؛ بنابراين توصيه ميشود كه از تماس مستقيم شيرخواران تا 6 ماهگي با نور آفتاب خودداري شود. از 6 ماهگي تا 2 سالگي از كلاههاي لبهدار، لباسهاي مناسب، كرمهاي ضد آفتاب مناسب استفاده شود و پس از 2 سالگي نيز اقدامات محافظتي فوق از جمله استفاده از ضد آفتابها ادامه يابد.
اين عوارض عبارتاند از:

 دكتر طليعه رحيميان پزشك عمومي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر طليعه رحيميان پزشك عمومي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
سالمترين راه براي مراقبت از نوزاد تغذيه با شير مادر است. اين روش كه براي كودك و مادر سودمند است، به نوزاد كمك ميكند تا مواد مغذي مناسبي دريافت كند و فرصتي بهوجود ميآورد كه مادر و كودك بيشتر با يكديگر مرتبط و صميمي شوند.
مزاياي شير مادر
مزاياي شير مادر را از دو جنبه ميتوان بررسي كرد:
الف – مزاياي مربوط به كودك:
ب – مزاياي مربوط به مادر:
حمايت رواني از مادران شيرده
ابتدا مادران بايد باور كنند و اطمينان داشته باشند كه ميتوانند شير بدهند و بدانند كه شير آنها بهترين غذايي است كه كودك احتياج دارد. اين اطمينان ميتواند از طرف بستگان، همسر و مراقبين بهداشتي صورت گيرد. همچنين شوهر بهترين كسي است كه ميتواند مادر را حمايت كند.
توصيههايي براي هنگام شير دادن به كودك
نكاتي در مورد دوشيدن شير

 مؤلف: رابرت هچر مترجم: فرهاد همتخواه
مؤلف: رابرت هچر مترجم: فرهاد همتخواه
در روش آگاهي از زمان باروري، مجموعهاي از اطلاعات به خانمها داده ميشود تا آنها بدانند كه در چه روزهايي از ماه به احتمال زياد ميتوانند در صورت انجام مقاربت حامله شوند و در چه روزهايي اين احتمال كم است. خانمها ميتوانند با مشاهدهي تغييراتي كه در بدنشان ايجاد ميشود بفهمند كه زمان تخمكگذاري (آزاد شدن تخمك از تخمدانها) چه هنگامي است. سپس آنها ميتوانند با استفاده از اين اطلاعات از بروز حاملگي جلوگيري كنند.
آگاهي از زمان باروري، ميزان درك خانمها را در مورد بدن و سيكل (چرخه) قاعدگيشان افزايش ميدهد. براي اينكه اين روش بهعنوان يك روش جلوگيري از بارداري موثر واقع شود، بايد خانمها در روزهايي كه احتمال باروري زيادي وجود دارد از انجام مقاربت خودداري كنند يا از ساير روشهاي جلوگيري از بارداري (مانند كاندوم) استفاده كنند. تقريباً يكسوم از روزهاي هر ماه را روزهاي باروري تشكيل ميدهد.
روش آگاهي از زمان باروري متكي به اطلاعات زير است:
1- روش تقويمي (روش ريتم)
در روش تقويمي، خانمها ميتوانند از سوابق قاعدگيهاي پيشين خود بهعنوان يك راهنما استفاده كنند. در اين روش هر خانمي ميتواند ميانگين روزها را در سيگل قاعدگي خود حساب كرده و زمانهاي باروري آينده خود را تخمين بزند.
شروع به نوشتن دورههاي قاعدگي خود بهمدت 8 تا 12 ماه كنيد. اولين روز قاعدگي (اولين روز خونريزي) را بهعنوان «روز 1» دورهي قاعدگي در نظر بگيريد. كوتاهترين و بلندترين چرخهي قاعدگي را در نظر بگيريد. عدد 18 را از كوتاهترين چرخهي قاعدگي خود كم كنيد و آن را بهعنوان اولين روز باروري يادداشت كنيد. عدد 11 را از بلندترين چرخهي قاعدگي كم كنيد و آن را بهعنوان آخرين روز بارداري در نظر بگيريد.
2- ارزيابي ترشحات دهانه رحم
در طي يك دورهي قاعدگي، قوام يا غلظت ترشحات دهانهي رحم در روزهاي مختلف تغيير ميكند و اين وضعيت، نقش مهمي را در بارور كردن تخمك ايفا ميكند. در روزهاي پيش از تخمكگذاري، ترشحات دهانهي رحم به بالا كشيدن و بالا بردن اسپرمها به داخل دهانهي رحم و از آنجا به لولههاي رحمي، يعني جايي كه معمولاً لقاح انجام ميشود، كمك ميكند. ترشحات گردن رحم همچنين به بقاي اسپرمها در داخل رحم كمك ميكند.
در يك چرخهي قاعدگي طبيعي، معمولاً پس از 5 روز خونريزي قاعدگي، سه يا چهار روز واژن خشك است، سپس با ترشح مايع سفيد يا زردرنگ و چسبناك روزهاي خيس بودن آغاز ميگردد. اين خيس بودن افزايش مييابد تا به روزي ميرسيم كه خيسترين روز است. در اين روز ترشحات فراوان، صاف، ليز و لغزنده است و خيلي كش ميآيد (مانند سفيدهي تخم مرغ). معمولاً تخمكگذاري از دو روز پيش تا دو روز پس از پيدا شدن چنين حالتي رخ ميدهد. با يادداشت كردن ميزان ترشحات و پيدا كردن خيسترين روز هر دورهي قاعدگي ميتوانيد روزهاي تخمكگذاري را مشخص كنيد.
با استفاده از يك اسپكولوم (speculum) پلاستيكي يكبار مصرف ميتوانيد ترشحات دهانهي رحم را از نظر قوام و غلظت آن ارزيابي كنيد.
3- روش اندازهگيري دماي پايهاي بدن
هنگامي كه يك خانم هر روز دماي بدن خود را اندازه ميگيرد، متوجه ميشود كه وقتي تخمكگذاري انجام ميشود تغييراتي در دماي بدنش ايجاد ميگردد. درست پيش از زمان تخمكگذاري، دماي بدن بهطور موقتي به مدت كوتاهي پايين ميآيد. در عرض 12 ساعت كه تخمكگذاري انجام ميشود دماي بدن چند دهم درجه بالا ميرود و تا هنگام قاعدگي بعدي به همان حالت بالا باقي ميماند. وقتي درجهي حرارت به مدت سه روز در همان حد بالا باقي بماند، روزهاي باروري پايان يافته و روزهايي كه ميتوان بدون هيچگونه وسيله جلوگيري از بارداري مقاربت انجام داده و حامله نشد، شروع ميگردد.
همانند روش تقويمي، در روش اندازهگيري دماي پايهاي بدن، شما بايد به مدت 8 تا 12 ماه دماي بدن خود را اندازهگيري و يادداشت كنيد تا بتوانيد از آن بهعنوان يك روش نسبتاً مطمئن جلوگيري از بارداري استفاده كنيد.
يكي از اشكالات اين روش آن است كه دماي بدن افراد ممكن است بر اثر بيماريهاي مختلف، كمخوابي يا مصرف داروها نيز تغيير يابد.
ساير علايمي كه در هنگام تخمكگذاري در بدن تغيير مييابند عبارتاند از:
بنابراين براي جلوگيري از بارداري به روش «آگاهي از زمان باروري» بايد در زمانهاي باروري يعني از 5 روز پيش تا 3 روز پس از تخمكگذاري از مقاربت پرهيز كرد يا از ساير روشهاي جلوگيري از بارداري مانند كاندوم در طي اين روزها استفاده كرد.
مزاياي جلوگيري از بارداري به روش «آگاهي از زمان باروري» چيست؟
معايب جلوگيري از بارداري به روش «آگاهي از زمان باروري» چيست؟
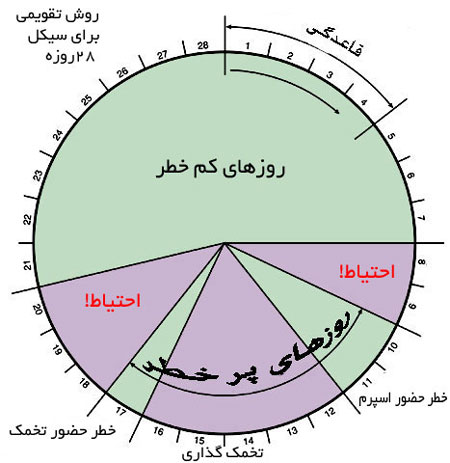
 دكتر مرضيه مهرافزا متخصص جراحي زنان و زايمان- فلوشيپ آی وی اف، نازايي و لاپاروسكوپي و مدیر عامل مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر مرضيه مهرافزا متخصص جراحي زنان و زايمان- فلوشيپ آی وی اف، نازايي و لاپاروسكوپي و مدیر عامل مؤسّسۀ فنّاوریهای نوین پزشکی مهر
ناتواني يك زوج در باردار شدن پس از يك سال رابطهي جنسي بدون پيشگيري از بارداري، را ناباروري ميگويند. احتمال بارداري در زوجهاي طبيعي و سالم در هر سيكل ماهانهي پريودي 25% است (يعني از هر 4 خانم يك نفر در هر ماه باردار ميشود). حدود 85% زوجين طي سال اول و 93% طي سال دوم زندگي مشترك احتمال حاملگي دارند و پس ازآن احتمال حاملگي كاهش مييابد.
بسياري از زوجهايي كه بچهدار نميشوند، مشكلات خاصي دارند كه سبب ناباروري آنان ميشود. حدود 40% از مشكلات ناباروري مربوط به مردان، 40% مربوط به زنان و حدود 10% مربوط به هر دو است. در حدود 10% از زوجها نيز عامل ناباروري مشخص نيست. بهعبارت ديگر، اين زوجها با توجه به انجام آزمايشهاي موجود بهظاهر مشكلي ندارند، ولي بهعلل نامشخصي بچهدار نميشوند.
ناباروري اوليه و ناباروري ثانويه چيست؟
اصطلاح ناباروري اوليه در مورد بيماراني بهكار ميرود كه سابقهي حاملگي ندارند. ولي در مقابل، بيماران مبتلا به ناباروري ثانويه زوجهايي هستند كه در گذشته حداقل يك بار حامله شدهاند (گرچه موفق نبوده است) و بعد از آن ديگر باردار نشدهاند.
علل ناباروري در زنان چيست؟
۱. اختلال در تخمكگذاري
2. اختلال در لولههاي رحمي
۳. آندومتريوز
4. اختلال در گردن رحم يا رحم
5. مشكلات دستگاه ايمني بدن
6. عوامل ناشناخته.
چه عواملي ممكن است بر ناباروري زنان تاثير داشته باشد؟
در كل نكات زير در بررسي ناباروري زنان اهميت دارد:
سن، مدت ازدواج، مدت نازايي، سابقهي ازدواجهاي قبلي، سابقهي بيماريها در خود و خانواده، ابتلا به بيماريهاي غدد داخلي مانند تيروئيد يا ديابت، سابقهي سقط، وضعيت قاعدگي (كيفيت و كميت خون قاعدگي، درد در موقع قاعدگي)، تعداد مقاربت در هفته، نحوهي مقاربت و وجود نازايي در بستگان. در شمارههاي بعدي بهتفصيل در مورد اين عوامل صحبت خواهيم كرد.
روشهاي در دسترس براي درمان ناباروري كدام است؟
در موسسهي فنآوريهاي نوين پزشكي مهر از روشهاي جديد و نوين شناخته شده در دنيا براي درمان ناباروري استفاده ميشود. اين روشها شامل تلقيح اسپرم به داخل رحم (IUI)، لقاح آزمايشگاهي (IVF)، تلقيح اسپرم به درون سيتوپلاسم تخمك (ICSI)، انتقال زيگوت (جنين) به داخل لولهي رحم از طريق لاپاروسكوپي (ZIFT)، ليزر هچينگ، استخراج اسپرم از اپيديديم و بيضه در مردان فاقد اسپرم (PESA and TESE)، تشخيص ژنتيكي پيش از لانهگزيني جنين در رحم (PGD) و اقدامات جراحي مانند لاپاروسكوپي، هيستروسكوپي و... است كه با پيشرفتهترين تجهيزات و توسط تيمهاي تخصصي و فوق تخصصي مجرب انجام ميشود. در مورد هر يك از اين فنآوريهاي نوين پزشكي و نيز علل ناباروري بهتفصيل و به زبان ساده در شمارههاي بعدي توضيحات لازم را ارايه خواهيم كرد.
علل ناباروري در زنان
1. اختلال در تخمكگذاري
اختلال عمل تخمكگذاري 30 تا 40 درصد علت ناباروري زنان و 15 درصد مشكل زوجهاي نازا را شامل ميشود. طول دورهي قاعدگي بهطور طبيعي 21 تا 35 روز است. بين شروع يك عادت ماهيانه تا شروع عادت بعدي 21 تا 35 روز است كه براي خانمهاي مختلف متفاوت است و هر خانمي بايد نظم عادت خود را تعيين كند، مثلاً هر 21 روز يكبار، هر 25 روز يكبار، هر 30 روز يكبار، يا هر 35 روز يكبار. زناني كه خونريزي منظم ماهانه، تورم پستان و درد در موقع عادت ماهانه دارند، بدون شك سيكلهاي قاعدگي همراه با تخمكگذاري دارند. از آن جايي كه تخمكگذاري براي بارداري ضروري است، بررسي آن بهعنوان بخشي از ارزيابي زوج نازا ضرورت دارد. اختلال در تخمكگذاري ميتواند بهصورت عدم تخمكگذاري يا تخمكگذاري با فواصل طولاني يا نامنظم باشد.
2. اختلال در لولههاي رحمي
در بعضي زنان، لولههاي رحمي بهطور كامل يا ناقص بسته است، در نتيجه اسپرم به تخمك نميرسد. بسته بودن لولههاي رحمي ميتواند بهدليل عفونت، آندومتريوز يا چسبندگيهاي پس ازعمل جراحي قبلي باشد. همچنين ممكن است اين لولهها پس از يك حاملگي خارج رحمي قبلي بسته شوند. در كشورهاي در حال توسعه نسبت به كشورهاي توسعهيافته بهعلت شيوع بيماريهاي عفوني دستگاه توليد مثل، ميزان اختلال در لولههاي رحمي بيشتر است. بهطور كلي 40 درصد علل ناباروري زنها مربوط به اختلال در لولههاي رحمي است.
3. آندومتريوز
آندومتريوز عبارت است از وجود بافت آندومتر (پوشش داخلي رحم) در مكانهايي غير از رحم. اين بافت ممكن است روي سطح تخمدان، پشت رحم و در حفرهي لگني، روي ديوارهي روده يا ندرتاً در نقاطي دورتر جايگزين شود. آندومتريوز در سنين بارروري (15 تا 45 سال) ايجاد ميشود و پس از يائسگي پسرفت ميكند.
4. اختلال درگردن رحم يا رحم
ناهنجاريهاي گردن رحم ميتواند سبب ناباروري شود كه از آنجمله ميتوان به مشكلات مربوط به ساختمان دهانهي رحم، عفونتهاي گردن و رحم يا كيفيت نامناسب ترشحات رحم اشاره كرد. از طرفي تومورهاي بدخيم رحم يا ميومهاي زير مخاطي، رحم ديوارهدار و چسبندگي داخل رحمي نيز مسبب ناباروري است.
5. مشكلات دستگاه ايمني بدن
مشكلات مربوط به دستگاه ايمني بدن نقش مهمي در ايجاد ناباروري دارد. تشخيص و درمان اينگونه بيماران مشكل است. در بعضي خانمها عليه اسپرم مرد مادهاي به نام آنتيبادي ترشح ميشود كه اسپرمها را از بين ميبرد، آنها را غيرفعال ميكند يا حتي سبب سقط خودبهخود در بعضي از آبستنيها ميشود.
سوالات رایج
فوليكول چيست؟
فوليكولها ساكهايي در داخل تخمدان هستند كه تخمكها در داخل آنها رشد ميكنند. اندازهي تخمك آنقدر كوچك است كه با چشم ديده نميشود و فوليكولها تنها با استفاده از سونوگرافي، ديده ميشوند و تعداد و چگونگي رشد آنها كنترل ميشود. معمولاً در هر فوليكول يك تخمك رشد ميكند.
تخمك چيست؟
تخمك همان سلول جنسي است كه در حد و اندازهي يك سلول است و با چشم ديده نميشود. تخمك حاوي تمامي اطلاعات وراثتي زن است و در صورت تركيب با اسپرم، جنين را ميسازد و تمام خصوصيات وراثتي زن (مادر) را به جنين منتقل ميكند.
اسپرم چيست؟
اسپرم همان نطفهي مرد است كه در حد و اندازهي سلول است و با چشم ديده نميشود. اسپرم نيز مانند تخمك حاوي تمامي اطلاعات وراثتي مرد است و در صورت تركيب با تخمك، جنين را ميسازد و تمامي اطلاعات وراثتي مرد (پدر) را به جنين منتقل ميكند.
تحريك تخمكگذاري چيست؟
در حالت عادي در بدن هر زن ماهانه تنها يك تخمك رشد ميكند. در روش درمان ناباروري براي افزايش شانس باروري با تجويز داروهاي خاص (تزريقي، خوراكي یا هر دو) تعداد تخمكهاي رشد يافته افزايش مييابد. بهطور معمول با تحريك تخمكگذاري مناسب حدود 10-7 تخمك رشد ميكنند كه نوع داروها، سن بيمار و وضعيت تخمدانهاي او در پاسخ به دارو تاثير ميگذارد. در طول مدت استفاده از داروهاي تحريك تخمكگذاري، فولیکول های تخمدان مكرراً با سونوگرافي كنترل ميشود و در صورت پاسخ كم به داروها، میزان داروها افزایش و برعكس در صورت پاسخ زياد، میزان داروها كم ميشود تا تخمكهاي مناسب و كافي براي حصول باروري توليد شود.
IUIچيست؟
IUI يا «تزريق داخل رحمي اسپرم» روشي است كه در آن اسپرم آماده شده (شسته شده)ي همسر به داخل رحم زن تزريق ميشود. در هنگام مقاربت بهصورت طبيعي اسپرم به همراه مایع منی درون واژن و نزديك دهانهي رحم ريخته ميشود و سپس اسپرم به داخل رحم وارد ميشود. اما در IUI اسپرمهاي سالم با حركت و ظاهر مناسب جدا ميشود و با يك كاتتر (لولهي پلاستيكي باريك) مستقيماً به داخل رحم تزريق ميشود. هر چند امكان انجام IUI در يك سيكل طبيعي و بدون مصرف دارو نيز وجود دارد، اما براي افزايش شانس موفقيت، بهتر است IUI همراه با مصرف دارو انجام شود. زمان انجام IUI طوري تنظيم ميشود كه همزمان با آزاد شدن تخمكها از تخمدان باشد. اين كار با سونوگرافي انجام ميشود. IUI روشي است كمخطر، ارزان، موثر و بدون درد كه در عرض چند دقيقه و بدون بيهوشي (مگر در موارد خاص) انجام ميشود.
IVF چيست؟
IVF يا «باروري آزمايشگاهي» يكي از مهمترين روشهاي پيشرفتهي درمان ناباروري است. در اين روش ابتدا با داروهاي تحريك تخمكگذاري تعداد مناسبي فوليكول در تخمدان زن شروع به رشد ميكند. رشد فوليكولها با سونوگرافيهاي مكرر كنترل ميشود. زماني كه اندازهي فوليكولها به حد فوليكول بالغ رسيد (معمولاً 18 تا 20 ميليمتر) آمپول HCG تزريق ميشود. سپس بيمار و همسرش صبح روز عمل (يعني 36 تا 39 ساعت پس از تزريق HCG) به كلينيك مراجعه ميكنند. بيمار (زن) پذيرش ميشود. در اتاق عمل و زير بيهوشي با وارد كردن سوزن بلند و مخصوص از طريق واژن و با كمك گرفتن از تصاوير سونوگرافي، بهصورت همزمان مايعي را كه حاوي تخمكهاي رسيده از فوليكولهاي تخمدان است (فضاهايي كه در آن تخمكها رشد ميكنند) بهدست ميآورند. پس از تخليهي فولیکول ها، بيمار مدت زمان كوتاهي در بخش ريكاوري و سپس بخش جراحي تحت مراقبت قرار ميگيرد و چند ساعت بعد ميتواند كلينيك را ترك كند. صبح همان روز همسر بيمار پيش از عمل زن به آزمايشگاه نمونهبرداري كلينيك مراجعه ميكند تا نمونه اسپرم گرفته شده را به آزمايشگاه تحويل دهد. در آزمايشگاه ART تخمكها و اسپرم آماده شدهي همسر بيمار با هم تركيب ميشوند و در دستگاه مخصوصي كه انكوباتور نام دارد قرار داده ميشوند.
در طول اين مدت هر تخمك با يك اسپرم تركيب ميشود و با ورود اسپرم به داخل تخمك باروري صورت ميگيرد. 12 تا 18 ساعت بعد تخمكها را از دستگاه بيرون ميآورند و براي تاييد باروري و تشکیل جنین بررسي ميكنند. جنین ها مجدداً به انكوباتور منتقل ميشوند تا تقسيم سلولي انجام گيرد كه حود 24 ساعت طول ميكشد. با بررسي مجدد آنها، جنينهاي با كيفيت خوب انتخاب و به رحم منتقل ميگردد و جنينهاي اضافه، در صورت درخواست زوج، منجمد ميشود. جنينها در مدت نگهداري در عرض چند روز ابتدا به 2 و سپس به 4 و 8 و 16 و 32 و... سلول تقسيم ميشوند.
ميكرواينجكشن (ICSI) چيست؟
يك نوع روش IVF و از پيشرفتهترين روشهاي درمان ناباروري است. مراحل آمادهسازي بيمار و مصرف داروها و عمل بيرون كشيدن تخمكها (فوليكول) كاملاً شبيه IVF است اما تكنيك آزمايشگاهي آن متفاوت است و در آزمايشگاه بهجاي اينكه اسپرم و تخمك را در كنار هم قرار دهند تا اسپرم خودش وارد تخمك شود، در زير ميكروسكوپ مخصوصي با يك سوزن بسيار ظريف يك اسپرم به داخل تخمك تزريق و سپس به دستگاه انكوباتور منتقل ميشود و بقيهي مراحل مانند روش IVF ادامه مييابد.
ميكرواينجكشن (ICSI) در مورد چه كساني انجام ميشود؟
اين روش در موارد زير انجام ميشود:
الف: ناباروري با علت مردانه (اسپرم مرد بسيار ضعيف، كمتحرك، ناكافي و داراي اشكال غيرطبيعي باشد)
ب: مواردي كه احتمال تشكيل جنين با روش IVF كم باشد
پ: در IVF پيشين جنين تشكيل نشده باشد
ت: مواردي كه اسپرم از بيضه يا اپيديديم (لولههاي منيبر) استخراج شود.
اگر در نمونهي آزمايش مني (SFA) اسپرم وجود نداشته باشد، ميتوان در مورد بيمار ICSI را انجام داد؟
اگر مردي در آزمايشهاي معمول اسپرم نداشته باشد (لازم است آزمايش چند بار تكرار شود) دو احتمال وجود دارد: يا در داخل بيضه اسپرم توليد نميشود ، يا اسپرم ساخته ميشود ولي مسير خروج آن از بيضهها به دلايلي بسته است. براي تشخيص اين موضوع لازم است از بيضه نمونهبرداري شود و بهتر است اين كار در مراكز ناباروري انجام شود كه دقت كار بيشتر است. نمونههاي برداشته شده به آزمايشگاه فرستاده ميشود و از جهت وجود اسپرم زير ميكروسكوپ مورد بررسي قرار ميگيرد. اگر با بيوپسي بتوان اسپرمي بهدست آورد ميتوان از روش ميكرواينجكشن استفاده كرد و در اين صورت ميزان موفقيت بيمار در حد بيماران ديگري خواهد بود كه اسپرم داشتهاند. ولي اگر نتوان اسپرمي بهدست آورد، متاسفانه براي بيمار نميتوان كاري انجام داد و در صورت تمايل، بيمار و همسرش ميتوانند از روش اهداي جنين استفاده كنند.
فريز (انجماد) اسپرم چيست؟
در اين روش نمونهي نطفهي مرد با روشهاي آزمايشگاهي خاص منجمد ميشود و در ظروف مخصوص و داخل تانكهاي حاوي نيتروژن مايع در دماي حدود 196- سانتيگراد براي چندين سال نگهداري ميشود.
در چه مواردي نمونهي اسپرم فريز ميشود؟
در مواردي كه قرار است بيمار بنا به دلايلي تحت شيميدرماني يا راديوتراپي قرار گيرد. چون شيميدرماني باعث از بين رفتن تمام نطفههاي مرد ميشود، سلولهاي نطفهي او (اسپرم) فريز ميشود و در سالهاي بعد اگر قصد بچهدار شدن داشت از آنها استفاده خواهد شد. همچنين در مواردي كه بيمار بهدليل استرس يا به دلايل ديگر در دادن نمونهي اسپرم مشكل دارد، در روزهاي پيش از عمل بيمار با آرامش كافي نمونه را تحويل آزمايشگاه ميدهد. علاوه بر اين، در مواردي كه همسر بهدليل مسافرت يا زندگي در خارج از كشور، در زمان تخمكگذاري زن در دسترس نباشد، نمونهي او فريز ميشود تا در روز عمل، پس از ذوب نمونه از اسپرم استفاده شود.
فريز جنين چيست؟
در اثر تجويز داروهاي تحريك تخمكگذاري معمولاً از بيمار 10-7 تخمك بهدست ميآيد و در برخي موارد اين تعداد ممكن است به 20 عدد و حتي بيشتر برسد كه پس از تلقيح آنها با اسپرم و تشكيل جنين معمولاً 4-3 جنين به داخل رحم منتقل ميشود تا حداقل يكي از آنها در رحم جايگزين و مستقر شود و حاملگي رخ دهد. مابقي جنينها با روش انجماد شیشه ای فريز ميگردد و براي سالها در تانك محتوي نيتروژن مايع در 196- درجهي سانتيگراد نگهداري ميشوند. اين جنينها در صورت نياز در سيكلهاي بعدي ذوب و به رحم بيمار منتقل خواهد شد. در اين موارد ديگر نيازي به تحريك تخمكگذاري و انجام عمل جراحي و بيهوشي نيست.
سندرم (عارضهي) تحريك بيش از حد تخمدان چيست؟
اين سندرم از مهمترين عوارض تجويز داروهاي تحريك تخمكگذاري است. در افرادي كه تخمدانهايشان كاركرد مناسبي ندارد و قاعدگيهاي نامنظم دارند، تجويز داروهاي تحريك تخمكگذاري باعث تحريك بيش از حد تخمدانها ميشود. در اين حالت تعداد زيادي فوليكول در داخل تخمدانها رشد ميكند و موادي در بدن ترشح ميشود كه باعث ميشود علاوه بر تخمدانها در ساير قسمتهاي بدن نيز مايع جمع شود. بنابراين بيمار دچار نفخ شكم، تهوع، استفراغ، كاهش ادرار و تورم شكم (بهعلت تجمع مايع در شكم) ميشود. در اين مواقع بايد تمهيدات لازم از طرف پزشك متخصص انجام گيرد. در مواردي نيز لازم ميشود بيمار در بيمارستان بستري شود تا وضعيت آب و الكتروليت او بررسي و تنظيم شود. عليرغم پيشرفتهاي بهدست آمده، متاسفانه وقوع اين عارضه در برخي بيماران اجتنابناپذير است و در موارد اندكي، ممكن است نياز باشد بيمار در بخش ICU (بخش مراقبتهاي ويژه) تحت مراقبت قرار گيرد.
جنسيت جنين (بچه) را چه چيزي تعيين ميكند؟
تخمك زن داراي دو كروموزوم X (دخترساز) و اسپرم مرد داراي يك كروموزوم X (دخترساز) و يك كروموزوم Y (پسرساز) است. اگر يك كروموزوم X (دخترساز) تخمك با كروموزوم X (دخترساز) اسپرم تركيب شود جنين دختر، و اگر همان كروموزوم X (دخترساز) تخمك با كروموزوم Y (پسرساز) تركيب شود، جنين پسر ميشود.

 دكتر مجيد رازقيان متخصص اعصاب و روان
دكتر مجيد رازقيان متخصص اعصاب و روان
افسردگي پس از زايمان يا Postpartum depression (PPD) نوعي بيماري جدي است كه گاهي اوقات در چند ماه اول پس از زايمان بروز مينمايد. اين نوع افسردگي در صورت درمان نشدن ميتواند ادامه يافته و موجب ناتواني شديد مادر شود. افسردگي پس از زايمان نسبتا شايع بوده و 1 نفر از هر 8 زن، در طي يك ماه پس از وضع حمل به آن دچار ميشوند. اين حالت ميتواند پس از سقط جنين، مرده زايي و حتي فرزندخواندگي پذيرفتن نيز بروز نمايد. در بعضي از موارد نادر، زنان مبتلا به اين نوع افسردگي نشانههاي روان پريشانه از خود بروز داده كه ميتواند خود و ديگران را در معرض خطر قرار دهد.
خانمهاي در معرض ابتلا به افسردگي پس از زايمان
بعضي از خانمها بيشتر از سايرين در معرض اين اختلال هستند. مواردي كه بايستي مورد توجه قرار گيرند عبارتند از:
با اين حال صرف وجود اين عوامل دليل بروز افسردگي پس از زايمان نيست. بسياري از خانمها با اينكه داراي چندين عامل خطرزا هستند هرگز دچار افسردگي نميشوند و بالعكس افرادي نيز با يك يا دو عامل خطرزا و يا حتي بدون هيچ گونه عامل خطر به افسردگي شديد مبتلا ميشوند.
علائم و نشانه ها
پزشك شما بهتر از هر فرد ديگر تشخيص خواهد داد كه شما دچار اين اختلال شده ايد يا خير. خودتان نيز ممكن است متوجه علائمي بشويد كه عبارتند از:
مهم است كه تفاوت بين تغييرات طبيعي احساسات حاصل از تولد نوزاد را با حالاتي كه نياز به درمان و حمايتهاي بعدي دارد، بدانيد. اين تنها احساس شما نيست كه نشان ميدهد اشكالي وجود دارد بلكه شدت و تعداد دفعات آن احساس بسيار حائز اهميت است. به عبارت ديگر بسياري از مادران جديد در طول ماههاي اول پس از تولد نوزاد احساس اندوه و اضطراب دارند. ولي اگر شما تمام روز در حال گريه كردن هستيد و اين حالت چند روز متوالي طول كشيده و دچار حملات پانيك نيز ميشويد، حتماً بايد به پزشك مراجعه كنيد.
در صـورتيـكه قبلاً دچار افسـردگي پس از زايمان شده ايد، چگونه ميتوانيد از وقوع مجدد آن پيشگيري كنيد؟
اگر قبلاً دچار افسردگي پس از زايمان شده ايد شانس ابتلا شما در بارداري بعدي 50–50 است بنابراين بهتر است خود را براي اين احتمـال آماده سـازيد. آمادگي به شما قدرت ميبخشد وضعيت را بهتر كنترل كنيد و احتمال عود را نيز كاهش داده در صورت بروز علائم، از شدت آنها ميكاهد.
شما ميتوانيد در دوران بارداري اقدامات مهمي انجام دهيد تا احتمال بروز اين عارضه را كاهش دهيد:

 دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر زهرا نيكپوري جراح و متخصص بيماريهاي زنان، زايمان و نازايي، دارای گواهینامه تشخیص بیماری های پستان از پاریس، رئیس مرکز مشاوره ژنتیک مؤسّسۀ فنّاوریهای نوین پزشکی مهر
خود آزمايي پستان، معاينه پستان توسط خود فرد است. اين معاينه براي هر زن و در هر سن قابل اجرا است. قابل ذكر است كه هنوز 85 درصد تودههاي پستاني طي معاينه پستان توسط خود فرد كشف ميشود ولي حتماً بايد به اين نكته توجه شود كه اين روش كاملاً دقيق نبوده و ممكن است برخي از تودهها به دليل كوچكي قابل لمس نباشند.
به همين دليل معاينه ماهانه توسط فرد نميتواند جايگزين معاينه باليني توسط پزشك يا ماموگرافي شود. در واقع فقط در فاصله بين مراجعات پزشكي، اين معاينه بيمار را محافظت ميكند و از اين طريق ميتوان فقط طبيعي بودن پستان يا هر گونه تغيير در آن را تشخيص و به پزشك اطلاع داده شود،
بنابراين معاينات منظم در فواصل 12 ـ6 ماه، توسط پزشك و انجام مامو گرافي بايد حتماً همراه با خودآزمايي پستان انجام گيرد. خودآزمايي پستان بدون هزينه است و هر بار 15 دقيقه وقت جهت انجام آن لازم است. با معاينه منظم ماهانه ي پستان، با خصوصيت پستان خود آشنا ميشويد و در صورت بروز هر گونه تغيير در مراحل اوليه قادر به تشخيص آن خواهيد بود.
آنچه بايد در رابطه با خودآزمايي پستان بدانيم؟
خودآزمايي پستان بايد هر ماه در تاريخ معين و به روش مشخص انجام شود. زنان بايد از سن 20 سالگي به بعد آن را انجام دهند. بهترين زمان انجام معاينه 2ـ3 روز پس از پايان عادت ماهانه است. به عبارت ديگر حدود روز نهم يا دهم از شروع عادت ماهانه زمان مناسبي براي انجام معاينه است. در اين زمان پستانها كمترين حساسيت و سنگيني را دارند در نتيجه انجام معاينه راحتتر و نتيجه آن نيز دقيقتر است.
در صورتي كه به هر علت زن عادت ماهانه نميشود ( يائسگي، برداشتن رحم و...) معاينه پستان را ميتوان در يك روز مشخص در هر ماه مثلاً در روز اول يا پانزدهم هر ماه انجام شود. در خانم هايي كه بچه شير ميدهند بهتر است معاينه پس از شير دادن به نوزاد و تخليه شير از پستان انجام شود. همچنين در صورتي كه از درمانهاي هورموني استفاده ميشود در رابطه با زمان انجام خودآزمايي پستان با پزشك متخصص مشورت شود.
نحوه انجام خودآزمايي پستان:
خودآزمايي پستان شامل دو مرحله است:
الف: نگاه كردن
ب: لمس كردن
الف: نگاه كردن، چند مرحله دارد:
در هر يك از وضعيتهاي بالا پستان را به دقت نگاه كنيد.هر گونه تغييري شامل فرورفتگي پوست يا نوك پستان، قرمزي يا زخم پستان، پوسته پوسته شدن نوك پستان، انحراف نوك پستانها، برآمدگي در قسمتي از پستان و برجستگي عروق در قسمتي از آنها مهم است. عدم تقارن پستانها، در صورتي كه از قبل باشد (مادرزادي، از زمان دوران بلوغ يا پس از شيردهي ) مسأله ي مهمي نيست ولي هرگونه تغييرات جديد در اندازه پستانها بايد بررسي شود.
لمس و معاينه پستان توسط فرد
براي معاينه صحيح پستانها در هنگام لمس، بهتر است از قسمت انتهاي بندآخر3 انگشت ميان دستها ( نه نوك انگشتان ) استفاده كرد. اين قسمت را به اصطلاح نرمه انگشت ميگويند كه حساسيت لمسي آن بيشتر از ساير نقاط است.
هيچ وقت پستان را بين انگشتان فشار ندهيد ( بين شصت و ساير انگشتان) زيرا به طور كاذب غدد پستان را با تودهها پستاني اشتباه ميكنيد.
محدودهاي بين استخوان ترقوه از بالا، استخوان جناق سينه و زيربغل از طرفين و دو انگشت پايينتر از لبه پايين پستان بايستي جهت معاينه مورد بررسي قرار گيرد.
روش معاينه
براي معاينه پستان بهتر است دراز بكشيد. يك بالش كوچك زير شانه چپ گذاشته و دست چپ را زير سر قرار دهيد. شانه شما بايستي به اندازهاي بالا رود كه پستان چپ در وسط قفسه سينه قرار گيرد و به هيچ سمتي انحراف نداشته باشد. براي معاينه پستان راست هميشه از دست چپ و براي معاينه پستان چپ هميشه از دست راست استفاده كنيد. براي اينكه همه جا را معاينه كنيد بهتر است تمام پستان را به صورت دايرهاي متحدالمركز از اطراف به سمت نوك پستان معاينه نماييد.
سپس ناحيه زير بغل را از نظر وجود توده پستاني بررسي كنيد و پس از آن معاينه پستان مقابل را به همين شيوه انجام دهيد.معاينه پستان را ميتوانيد در حين استحمام نيز انجام دهيد. در اين حالت پوست پستان لغزنده و اصطكاك در لمس كمتر است. در اين روش يك دست را روي سر بگذاريد و با دست مقابل پستان را لمس كنيد. اگر پستان شما بزرگ است آن را با يك دست نگاه داشته و با دست ديگر آن را معاينه كنيد.در انتهاي معاينه نوك پستان را مانند حالت دوشيدن فشار مختصري بدهيد تا در صورت وجود ترشح آن را مشاهده كنيد.
در پايان يادآوري اين نكته مهم است كه:
در صورت لمس توده و افزايش اندازه تودهاي كه از قبل وجود داشته است و هرگونه تغييري در وضعيت پستانها نسبت به وضعيت قبلي و ترشح غير طبيعي از نوك پستان، حتماً بايستي وضعيت را به پزشك اطلاع دهيد.
 دكتر كيميا شادماني - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
دكتر كيميا شادماني - جرّاح و متخصّص بيماريهاي زنان، زايمان و نازايي
تغذيه
تغذيهي صحيح بيشترين اثر را بر سلامت جنين دارد. خانمهاى باردار مىتوانند همان غذاهايى را كه در دوران غيرباردارى مصرف ميكردند، در دوران باردارى هم مصرف كنند، اما بايد مواظب باشند كه غذاهاى مصرفى آنها حاوى تمام مواد لازم براى رشد جنين و سلامت مادر باشد. غذاى روزانهي خانم باردار بايد حاوى كليهي گروههاى غذايى باشد.
گروههاى غذايى عبارتاند از:
1. غلات: اين گروه منبع خوبى براى توليد انرژى است. مانند: انواع نان بهويژه نان سبوسدار، برنج، ماكارونى، جو، گندم و ذرت.
2. گوشت و پروتئينهاى گياهي: اين گروه غذايى پروتئين و آهن بدن را تامين ميكند و مواد غذايى موجود در اين گروه براى خونسازى، تكامل سيستم عصبى و رشد جنين لازم است. مانند: انواع گوشت قرمز، مرغ، ماهى، تخممرغ، انواع مغزها (گردو، بادام، پسته، فندق و...)، انواع حبوبات (عدس، لوبيا، نخود و...).
3. شير و فرآوردههاى آن: مصرف اين مواد ضمن تامين كلسيم بدن مادر، براى استخوانبندى جنين و شكلگيرى و استحكام دندانهاى او در آينده ضرورى است. علاوه بر كلسيم، اين گروه داراى مواد مغذى مانند انواع ويتامينهاى A و B است.
4. سبزىها و ميوهها: اين گروه شامل سبزىها (مثل كاهو، هويج، گوجه فرنگى، سيبزمينى، جعفرى و...) و انواع ميوههاى تازه و خشك (توت خشك، كشمش، انجير و...) داراي ويتامينهاى مورد نياز بدن و مقدارى آهن است.
مواد خوراكى كه در دوران باردارى بهتر است از مصرف آنها خوددارى شود عبارتاند از:
ـ غذاهاى چرب و ديرهضم مانند غذاهاى سرخ كردنى، شيرينىها، كيكهاى پرخامه و انواع ادويه
ـ غذاهاى شور
ـ نوشابههاى الكلي (مطالعات نشان داده است كه مصرف اينگونه نوشابهها موجب بروز ناهنجاريهاى بسيارى در جنين ميشود).
همچنين بايد از مصرف زياد چاى و قهوه خودداري شود.
بهداشت دهان و دندان
مراقبت از دندانها در اين دوران بسيار اهميت دارد و خانم باردار بهمحض اطلاع از باردارى بايد به دندانپزشك مراجعه كند. مسواك زدن پس از هر وعدهي غذا و پيش از خواب ضرورى است. با پيشرفت حاملگى ممكن است بهعلت افزايش ترشح هورمون، لثهها پرخون و متورم شود و لثه خونريزى كند. در صورتي كه خونريزى بيش از چند روز طول بكشد، بايد با دندانپزشك مشورت كرد. هر نوع دندان پوسيده بايد قبل از باردارى ترميم شود زيرا عفونت دندان ممكن است باعث بيمارىهاى قلب و عروق يا كليوى شود و عواقب و عوارض ناگوارى بههمراه داشته باشد. براي حفظ سلامت دندانها استفادهي كافى از لبنيات توصيه ميشود.
مراقبت از دستگاه گوارش
در خانمهاى باردار بهعلت افزايش هورمون پروژسترون و كاهش حركات رودهها، احتمال يبوست زياد است. چنانچه خانم باردار از رژيم غذايى مناسبى برخوردار نباشد و آب كافى ننوشد، دچار اين مشكل ميشود. بنابراين براي پيشگيرى از بروز يبوست در اين دوران نكات زير توصيه ميشود:
1. نوشيدن يك ليوان آب پيش از صبحانه و پيش از خواب
2. انجام مرتب ورزشهاى دوران باردارى
3. مصرف مقدار كافى ميوه، سبزيجات، روغن زيتون، آلو و انجير.
چنانچه مادر باردار با رعايت نكات فوق همچنان دچار مشكل يبوست باشد بايد با پزشك مشورت كند.
مراقبت از كليهها
با توجه به تغييرات دستگاه ادرارى در دوران باردارى رعايت نكات زير به مادر باردار توصيه ميشود:
1. در زمان احساس دفع ادرار از احتباس ادرار خوددارى كند.
2. از مايعات و آبميوهي بيشترى استفاده كند.
3. در صورت احساس كمترين ناراحتى در ناحيهي پهلوها به پزشك مراجعه كند.
4. نواحي كمر و پهلو را در زمستان و هواى سرد گرم نگه دارد.
5. از خوردن مواد غذايى پرنمك خوددارى كند.
استحمام
در اين دوران فعاليت پوست بيشتر ميشود و خانم باردار بيشتر عرق ميكند، بنابراين استحمام روزانه با آب ولرم توصيه ميشود. همچنين خانمهايى كه دچار كمخوابى هستند بهتر است حمام روزانهي خود را پيش از خواب انجام دهند تا به راحتتر خوابيدن كمك كند.
استراحت، خواب و تفريح
استراحت خانم باردار بايد متناسب با كار و فعاليت روزانهي وى باشد. معمولاً 8 تا 9 ساعت خواب شبانه موجب كاهش حساسيت و زودرنجى و احساس خستگى خانم باردار ميشود و پس از خوردن ناهار نيز بهتر است مدت كوتاهى استراحت كند. در ماههاى آخر باردارى به استراحت بيشترى نياز است. خانمهاى باردار بايد از فعاليتهاي خستهكننده و هيجانآور بپرهيزند زيرا ممكن است به زايمان زودرس، كموزنى جنين و خستگى مفرط مادر منجر شود.
فعاليت و ورزش
فعاليت و ورزش سبك در اين دوران بسيار سودمند و لذتبخش است. بهترين ورزش پيادهروى در هواى آزاد است. راه رفتن باعث تقويت عضلات شكم ميشود و در ماههاى آخر نيز به پايين آمدن سر جنين در لگن كمك ميكند. انجام تمرينات ساده ضمن حفظ اندام مادر، در كاهش انقباض عضلات لگن و ران و كاهش كمردرد و درد پشت نيز مفيد است.
در دوران بارداري همچنين بايد از انجام ورزشهاى سنگين و حركاتى كه در آنها احتمال ضربه به شكم ميرود اجتناب كرد. فعاليت و ورزش، كار ادارى يا كار منزل هيچگاه نبايد تا حد خستگى مفرط ادامه يابد و بهمحض احساس اولين علايم خستگى بايد فعاليت را متوقف و استراحت كرد.
مسافرت
مسافرت تا هفتهي 30 بارداري ممنوعيتى ندارد و تنها علت نگرانى احتمال عدم دسترسي به كادر پزشكى در طول مسير است. بههمين دليل بهتر است در هفتههاي آخر باردارى مسافرت نكرد. چنانچه قرار است مسيرهاى طولانى با اتومبيل طى شود، خانم باردار هر دو ساعت يكبار بايد از ماشين پياده شود و چند قدم راه برود.
مصرف دارو و...
اكثر داروها از جفت عبور ميكنند و به جنين انتقال مييابند. از آنجايي كه بيشترين اثرات سوء داروها و مواد مضر در سهماههي اول باردارى ايجاد ميشود، بايد از مصرف دارو بدون تجويز پزشك، كشيدن سيگار يا تنفس در فضاى آلوده به دود و همچنين انجام هرگونه عكسبردارى پزشكى بدون اجازه و مشورت با پزشك خوددارى كرد. تماس با مواد شيميايى سمي در دوران باردارى نيز ميتواند موجب بروز عواقب ناخوشايندى براى مادر و جنين شود. بنابراين در اين دوران بايد از تماس با رنگ و محلولهاى لازم براى نظافت، حتى رنگ مو و انواع حشرهكشها دوري كرد.
بهداشت روان
آرامش مادر از مسايلى است كه امروزه بسيار مورد توجه قرار دارد. اضطراب و هيجانهاي خانم باردار بر سلامت جنين بيتاثير نيست، بنابراين آرامش روانى مادر بهويژه نزديك زمان زايمان بسيار داراي اهميت است. پدر خانواده ميتواند بيشترين نقش را در فراهم كردن محيطى آرام و دور از اضطراب براى همسرش داشته باشد. در دوران باردارى، خانم باردار بيش از هر وقت ديگرى به محبت همسرش نياز دارد و بايد در اين دوران همسر بيش از پيش كنار او باشد، با او همكارى كند و او را بيشتر درك كند.
پوشاك
لباسهايى كه در اين دوران استفاده ميشود بايد كاملاً راحت باشد و در هيچ نقطهاى از بدن ايجاد فشار نكند تا خون در تمام سطوح بدن بهراحتى جريان داشته باشد. همچنين از پوشيدن جورابهاى تنگ كه جريان خون پاها را مختل ميسازد و باعث تورم سياهرگهاى پا و ايجاد واريس ميشود خوددارى گردد.
كفش
از آنجايي كه بهعلت بزرگى تدريجى شكم در اين دوران، انحناى ستون فقرات افزايش مييابد، انتخاب كفش مناسب در پيشگيرى از كمردرد بسيار مهم است. بهتر است از كفشهايى با پاشنهي كوتاه يا پهن استفاده شود تا ضمن جلوگيرى از بروز كمردرد، از خطر لغزيدن و افتادن نيز پيشگيرى شود. از آنجا كه در اواخر دوران باردارى، بعدازظهرها ناحيهي قوزك پا متورم ميشود، بهتر است كفشها يك نمره بزرگتر انتخاب شود تا روى پا فشار نياورد.

 دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر رحيم توكل نيا متخصص اورولوژي، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
وقتي يك زوج تصميم به بچه دار شدن بگيرند، طي يك زندگي طبيعي و وجود ارتباط جنسي مكررو عدم استفاده از روشهاي جلوگيري از بارداري، شانس حاملگي در ماه اول حدود 25 درصد، طي 6 ماه حدود 75 درصد و طي يك سال حدود 85 درصد ميباشد. اگر هيچ اقدام درماني انجام نشود، حدود يك چهارم افراد باقيمانده طي سال دوم زندگي بچه دار ميشوند.ماهانه 1تا 3 درصد زوجهاي نازا ( به جز بيماران فاقد اسپرم) بدون هيچ درماني ممكن است بچه دار شدن را تجربه كنند. به هر حال، با توجه به شانس كم حاملگي پس از سال اول و خطرات حاملگي در سنين بالاتر، در صورت عدم حاملگي پس از يك سال زندگي مشترك و عدم استفاده از روشهاي جلوگيري از بارداري، زوجين بايد جهت بررسي علت نازايي و درمان لازم تحت بررسي قرار گيرند.
چند درصد از ناباروري مربوط به مردان است؟
حدود يك سوم موارد ناباروري نتيجه وجود اختلال در مردان و يك سوم موارد به علت وجود عواملي ديگر در زنان ميباشد و در يك سوم موارد نيز زن و شوهر مشتركاً نقش دارند. بنابراين عوامل مربوط به اختلال در مردان حداقل مسئول ۵۰ درصد از ناباروريها در نزد زوجهاي نازا ميباشد. در بررسي نازايي بسيار مهم است كه زوج به عنوان يك واحد براي بررسي و درمان در نظر گرفته شوند و تحقيقات به موازات هم در هر دو جنس دنبال ميشود.
بررسي علل نازايي در مردان
هدف از اين بررسيها در مردان عبارت است از تشخيص: 1. وضعيتهاي قابل درمان 2. تشخيص اختلالات نيازمند به استفاده از روشهاي لقاح مصنوعي، ART 3. وضعيتهاي غير قابل درمان( عقيمي كامل مردان كه نيازمند استفاده از اسپرم اهدايي براي حاملگي است )، 4. تشخيص بيماريهاي مهم همزمان ( مثل تومور بيضه، بيضه داخل شكمي، بيماريهاي غدد درون ريز )، 5. تشخيص بيماريهاي ژنتيك يا كروموزومي كه ممكن است به فرزند انتقال يابد.
امروزه با به بوجود آمدن روشهاي لقاح مصنوعي پيشرفته گاهي نقش مردان در تشخيص و درمان علل نازايي كم رنگ شده و به خصوص آقايان به دليل مشغله و به بهانه عدم وقت و فرصت كافي براي مراجعه، تحت بررسي دقيق و مناسب قرار نميگيرند. اما با توجه به هدفهاي نامبرده در فوق لازم است پزشك و زوجين نابارور، هر دو به اين امر مهم توجه كرده و اقدامات تشخيصي و درماني فداي سرعت عمل و رسيدن يك زوج به آرزوي بچه دارشدن نشود.
خوشبختانه در موسسه درمان پيشرفته ناباروري مهر، توجه مناسب به اين امر مهم توجه مناسب شده است و كليه مرداني كه جهت بررسي علل ناباروري مراجعه ميكنند، تحت معاينه و آزمايشات لازم قرار ميگيرند و سعي همكاران در اين موسسه اجراي دقيق اقدامات به صورت علمي و مفيد براي رسيدن زوجين به نتيجه مطلوب درماني و داشتن فرزندان سالم ميباشد.

 دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
دكتر شيرين اصغرنيا جراح و متخصص بيماريهاي زنان، زايمان و نازايي، استاديار و عضو هيات علمي دانشگاه آزاد اسلامي واحد رشت، عضو كادر درماني و پژوهشي مؤسّسۀ فنّاوریهای نوین پزشکی مهر
بيماري كه با مشكل سقط جنين مراجعه ميكند اضطراب بسيار زيادي دارد و اولين سوال وي از پزشك اين است كه آيا امكان سقط مجدد وجود دارد؟ و اينكه ميتوان راهكاري براي پيشگيري از سقط بعدي بهكار بست تا از وقوع مجدد اين حادثهي تلخ جلوگيري كرد؟
در ابتدا بهتر است تعريف جامعي از سقط داشته باشيم: به ختم بارداري قبل از هفته بيستم از اولين روز آخرين قاعدگي سقط ميگوييم. البته در تعريفي ديگر، به وضع حمل جنين با وزن زير 500 گرم نيز سقط گفته ميشود. سقط ميتواند بهطور خودبهخودي اتفاق بيافتد يعني تخليهي محصولات حاملگي بدون دخالت پزشكي و مكانيكي رخ دهد .موضوع اصلي این مقاله در رابطه با سقط خودبهخودي است. 50 درصد تمام بارداريها و 15 درصد حاملگيهاي تشخيص داده شده منجر به سقط ميشود. 80 درصد موارد سقط در 12 هفتهي اول بارداري (سه ماههي اول) رخ ميدهد و بعد از آن ميزان موارد سقط كاهش مييابد.
دلايل سقط جنين
علايم سقط جنين
روشهاي تشخيصي و درمان
با گرفتن شرح حال دقيق و انجام معاينهي لگني و آزمايشهاي خون و سونوگرافي ميتوان سقط جنين را تشخيص داد. در بعضي موارد جنين و جفت بهطور كامل دفع ميشوند و اصطلاحاً سقط كامل رخ ميدهد كه نياز به درمان دارويي و جراحي وجود ندارد ولي در بعضي موارد كه جنين يا جفت در رحم باقي مانده باشند، نياز به درمان وجود دارد كه ميتوان درمان دارويي يا جراحي (كورتاژ) را بهكار برد. اگر در روند تشخيص سقط متوجه سلامتي جنين شويم و هنوز سقط رخ نداده باشد ميتوان استراحت در بستر را تجويز كرد، هر چند استراحت مطلق تغييري در مسير تهديد به سقط ايجاد نميكند. از داروهاي ضد درد مثل استامينوفن نيز ميتوان بهره جست. البته گاه در موارد نارسايي دهانهي رحم نياز به عمل سركلاژ (دوختن دهانهي رحم) وجود دارد.
در زناني كه گروه خون rh منفي دارند و همسرشان rh مثبت است تجويز آمپول روگام ضروري است.
احتمال بارداري موفق پس از سقط جنين چقدر است؟
اكثر زناني كه سابقهي يك بار سقط دارند ميتوانند حاملگي و زايمان طبيعي داشته باشند ولي توصيه ميشود كه پس از يك بار سقط به پزشك مراجعه كنند تا علل شايع و قابل پيشگيري از سقط مثل ديابت، بيماري تيروئيدي و... بررسي و درمان شود و احتمال عود كاهش يابد.
چه مدت پس از سقط جنين بهتر است حاملگي صورت نگيرد؟
توصيه ميشود تا سه ماه پس از سقط حتماً يك روش مناسب پيشگيري از بارداري به زوجين آموزش داده شود تا از نظر جسمي و روحي التيام كامل صورت گرفته باشد. همچنين بايد به زوجين يادآوري كرد كه شايعترين علت سقط اختلالات كروموزمي است و هيچگاه نبايد بهدليل سقط مورد سرزنش قرار گيرند. انجام مشاوره براي كنار آمدن زوجين با اين اتفاق ميتواند كمك بزرگي باشد.